Пульс 130 ударов: Чем опасен высокий пульс и как снизить его в домашних условиях?
Детская кардиология
- Главная >
- Направления >
- Детская кардиология
Что и как лечит Детский кардиолог
В каких случаях обращаться к детскому кардиологу?
Детский кардиолог — это врач, занимающийся профилактикой, диагностикой и лечением заболеваний сердечно-сосудистой системы и соединительной ткани.
Следует отметить, что у детей сердечно-сосудистые заболевания могут быть как врожденными, так и приобретенными.
Если говорить о врожденных заболеваниях, то они возникают у плода еще в первой половине беременности – это врожденные пороки сердца. Причин их развития достаточно много. Это и наследственная предрасположенность, и экология, и воздействие внутриутробных инфекций, и частые стрессы, и эмоциональные перегрузки, которым подвергаются беременные женщины.
Что же касается приобретенных сердечно-сосудистых заболеваний, то
они возникают у детей, как правило, из-за инфекций, которые не
удалось вылечить до конца.
Вашему ребенку необходима консультация детского кардиолога, если:
- ребенок грудного возраста быстро устает при сосании из груди или бутылочки, появляется синева губ и вокруг рта;
- у ребенка наблюдается одышка, возникающая в покое и/или при физической нагрузке;
- ребенок старшего возраста быстро утомляется, отмечает учащенное или уреженное сердцебиение, ощущение перебоев в работе сердца и т.д.
- если у ребенка наблюдаются эпизоды потери сознания, обмороки и головокружения;
- Вы замечаете у ребенка отеки;
- у ребенка повышенная потливость;
- у ребенка повышенное давление;
- ребенок жалуется на боль в области грудной клетки, ногах, суставах;
- после перенесенных тяжелых инфекционных заболеваний — после скарлатины, ангин, которые могут вызывать нарушения работы сердца;
- недостатке или избытке массы тела.

А также:
- Если у ребенка диагностирован врожденный порок сердца, нарушения сердечного ритма, вегетососудистая дистония, ревматические заболевания сердца, кардиомиопатии, кардиты, миокардиты, эндокардиты или перикардиты;
- Если ребенок перенес операцию на сердце;
- Если он включен в группу риска по причине плохой наследственности, частых инфекционных заболеваний, хронических ЛОР-патологий… – его должен постоянно наблюдать детский врач-кардиолог.
Почему детям не подходит кардиолог для взрослых?
Организм ребенка имеет особенности в каждой возрастной группе. Поэтому детский кардиолог должен обладать фундаментальными знаниями в области детского здоровья, большим опытом работы.
Для каждого детского возраста существуют свои нормы и свои
допустимые отклонения от этих норм. Например, если для новорожденных
нормальный пульс – 130–140 ударов в минуту, то у пятилетки он не
должен превышать 100 ударов в минуту. Все эти особенности обязан
учитывать врач-кардиолог.
Все эти особенности обязан
учитывать врач-кардиолог.
Как проходит прием у детского кардиолога?
Во время первичного приема врач-кардиолог производит осмотр маленького пациента, прослушивает его пульс и сердцебиение, проверяет состояние суставов, измеряет кровяное давление, собирает анамнез – данные о наследственности, протекании беременности и родов, перенесенных заболеваниях. Если кардиолог сочтет необходимым получить дополнительные сведения, он выпишет направление на исследования:
- ЭКГ,
- УЗИ сердца,
- анализ крови.
С их помощью во время повторного приема кардиолог установит диагноз и назначит необходимое лечение или порекомендует профилактические меры, направленные на укрепление и тренировку системы кровообращения ребенка.
Заболевания сердца: врожденные и приобретенные
Согласно статистическим показателям, с врожденными пороками сердца
рождаются 6–8 младенцев из 1000. Иногда новорожденному требуется
срочная помощь, иногда необходимо плавное, долгосрочное лечение.
Причин, по которым у плода развиваются заболевания сердца, много:
это и наследственная предрасположенность, и внутриутробные инфекции,
плохая экологическая обстановка, частые стрессы и эмоциональные
перегрузки, курение, употребление наркотиков, алкоголя,
сильнодействующих лекарств. Вот почему будущей маме нужно быть
внимательной к своему здоровью и образу жизни, особенно в первой
половине беременности, когда у малыша идет формирование жизненно
важных органов. В группе риска также находятся женщины с избыточным
весом и дамы старше 35 лет.
Иногда новорожденному требуется
срочная помощь, иногда необходимо плавное, долгосрочное лечение.
Причин, по которым у плода развиваются заболевания сердца, много:
это и наследственная предрасположенность, и внутриутробные инфекции,
плохая экологическая обстановка, частые стрессы и эмоциональные
перегрузки, курение, употребление наркотиков, алкоголя,
сильнодействующих лекарств. Вот почему будущей маме нужно быть
внимательной к своему здоровью и образу жизни, особенно в первой
половине беременности, когда у малыша идет формирование жизненно
важных органов. В группе риска также находятся женщины с избыточным
весом и дамы старше 35 лет.
Приобретенные заболевания сердечно-сосудистой системы у детей могут возникнуть как осложнение после серьезных инфекционных заболеваний, особенно связанных с носоглоткой. Крайне опасны в этом смысле ангины.
Важно знать!
Во избежание проблем с сердцем любое инфекционное заболевание нужно долечивать до конца и ни в коем случае не допускать его перехода в хроническую стадию!
Простые правила, помогающие избежать проблем с сердцем:
- К нарушению работы сердечной мышцы могут привести такие
невинные, казалось бы, заболевания, как больные зубы, хронический
тонзиллит, вообще любая хроническая инфекция.
 Поэтому их нужно
обязательно активно лечить, а главное, вылечивать.
Поэтому их нужно
обязательно активно лечить, а главное, вылечивать. - Простудные заболевания ослабляют детское сердце. Закаливайте ребенка
- Не допускайте физического перенапряжения. Если ребенок занимается в спортивной секции, следите за тем, чтобы он высыпался и не забывал полноценно отдыхать
- Избегайте стрессовых ситуаций в детском саду и школе. Психические травмы и эмоциональные перегрузки приводят к нарушениям работы центральной и вегетативной нервной системы, повышению кровяного давления, аритмии и другим сбоям в работе сердца
Это важно!
Если ваш ребенок занимается в какой-либо спортивной секции, позаботьтесь о том, чтобы его регулярно осматривал детский кардиолог. Это поможет сохранить маленькому спортсмену не только здоровье, но и жизнь.
Медленное восстановление сердечного ритма после тренировки может быть важным признаком
 Я только что получил фитнес-трекер, чтобы контролировать частоту сердечных сокращений и т. д. Я всегда очень медленно возвращался к частоте сердечных сокращений в состоянии покоя. Например, если я довожу свою частоту до 130 ударов в минуту во время тренировки, через полчаса она будет 90, а через час — 70. Мой пульс в состоянии покоя составляет около 56 ударов в минуту. Интернет-источник предполагает, что снижение моего удара в минуту происходит медленно и может указывать на предрасположенность к сердечному приступу. У меня есть друзья, которые так же медленно остывают, как и я. Вы видите в этом какую-то проблему?
Я только что получил фитнес-трекер, чтобы контролировать частоту сердечных сокращений и т. д. Я всегда очень медленно возвращался к частоте сердечных сокращений в состоянии покоя. Например, если я довожу свою частоту до 130 ударов в минуту во время тренировки, через полчаса она будет 90, а через час — 70. Мой пульс в состоянии покоя составляет около 56 ударов в минуту. Интернет-источник предполагает, что снижение моего удара в минуту происходит медленно и может указывать на предрасположенность к сердечному приступу. У меня есть друзья, которые так же медленно остывают, как и я. Вы видите в этом какую-то проблему? A: Существует множество показателей для оценки состояния сердечно-сосудистой системы, и важным показателем является то, насколько быстро ваш сердечный ритм возвращается к норме после тренировки. Однако обычные периоды времени, на которые ссылаются в исследованиях, обычно составляют 1 и 5 минут, а не 30 и 60 минут.
Если частота сердечных сокращений снижается на 20 и более ударов в минуту после тренировки, это хороший признак. Более медленное восстановление предсказывает больший риск, при этом наиболее опасным результатом является снижение пульса всего на 5 ударов в первую минуту после тренировки. Медленный ответ в течение 5 минут также предсказывает большую степень риска.
Более медленное восстановление предсказывает больший риск, при этом наиболее опасным результатом является снижение пульса всего на 5 ударов в первую минуту после тренировки. Медленный ответ в течение 5 минут также предсказывает большую степень риска.
Средний возраст в типичных исследованиях составляет 57 лет. Тот факт, что вам 77 лет, затрудняет интерпретацию соответствующих данных.
Регулярные физические упражнения остаются отличным способом для всех поддерживать здоровье сердечно-сосудистой системы. Если у вас восстановление сердечного ритма медленнее идеального, стоит рассмотреть дополнительные методы лечения (возможно, включая статины или аспирин), которые могут снизить риск. Кардиолог — правильный человек, чтобы обсудить это.
Наконец, очень напряженных упражнений, таких как учащение сердечного ритма до максимума, вероятно, лучше избегать, если ваш кардиолог специально не дал вам разрешения на участие.
В: У меня диагностирован пемфигоид слизистых оболочек с дисплазией эпителия. Это влияет на мои десны под верхним протезом. К какому врачу обратиться для лечения, к терапевту или иммунологу? У меня было это в течение двух лет, прежде чем он был окончательно диагностирован после второй биопсии. Я очень напуган.
Это влияет на мои десны под верхним протезом. К какому врачу обратиться для лечения, к терапевту или иммунологу? У меня было это в течение двух лет, прежде чем он был окончательно диагностирован после второй биопсии. Я очень напуган.
Д.В.
A: Пемфигоид слизистых оболочек — это редкое аутоиммунное заболевание, вызывающее образование волдырей и эрозий во рту, но оно также может поражать глаза, нос, верхние дыхательные пути и другие слизистые оболочки. Это заболевание, как правило, возникает у пожилых людей. Считается, что симптомы вызывают антитела к клеточной структуре, называемой «базальной мембраной», но неизвестно, что заставляет организм вырабатывать антитела.
Лечение направлено на снижение активности иммунной и воспалительной систем. Кортикостероиды, такие как преднизолон, можно наносить непосредственно на пятно в виде геля или мази или в виде пероральных таблеток при более тяжелом заболевании. Некоторые специалисты вводят стероиды в область активности болезни, особенно если поражена ограниченная область. Более тяжелое заболевание требует более сильнодействующих средств против иммунной системы.
Более тяжелое заболевание требует более сильнодействующих средств против иммунной системы.
Дерматологи являются экспертами в лечении пемфигоида всех типов, но при необходимости могут консультироваться с другими специалистами, включая стоматологов и других специалистов.
В: У моего супруга, которому сейчас 61 год, два года назад был опоясывающий лишай. Хотя сыпь быстро прошла, нервная боль никогда не утихала. Вирус все еще действует или у нее необратимое повреждение нервов? Поскольку ее врач всегда обновлял ее вакцины, мы не уверены, как она пропустила вакцинацию против опоясывающего лишая, если только в то время она не была ниже рекомендуемого возрастного порога.
Б.Л.
A: Опоясывающий лишай — это повторное появление вируса ветряной оспы после того, как он бездействовал в организме в течение многих лет (обычно десятилетий). Это может быть со времени первичной инфекции ветряной оспы или, что менее вероятно, с момента вакцинации против ветряной оспы.
Во время сыпи и часто в течение недели или двух после нее боль возникает из-за воспаления и повреждения нерва, что называется острым невритом. Однако через четыре месяца диагноз теперь называется постгерпетической невралгией, и это тип невропатии, общий термин для повреждения нервов.
Чем старше человек, тем дольше длится постгерпетическая невралгия. Около 20 процентов людей будут страдать от боли всю жизнь, но у вашего супруга все же больше шансов, что боль исчезнет, чем будет длиться вечно. Я надеюсь, что нервы восстановятся и что повреждение не является постоянным.
Надеюсь, пока она не выздоровеет, она получит лечение, чтобы облегчить боль. Габапентин и прегабалин являются наиболее часто используемыми препаратами. Если человек может переносить полную дозу (могут потребоваться недели, чтобы заставить людей переносить полную дозу габапентина, которая составляет до 1200 мг три раза в день), он может быть очень эффективным, значительно улучшая качество жизни человека.
Более новая вакцина против опоясывающего лишая, двухдозовая рекомбинантная вакцина под торговой маркой Shingrix, стала доступна в 2017 году и очень эффективна. Ваша жена, возможно, пропустила новую рекомендацию делать ее в возрасте 50 лет, поскольку старую однодозовую вакцину Зоставакс (больше не выпускаемую в США) рекомендовали вводить старше 60 лет. Читатели старше 50 лет, не привитые две дозы Shingrix должны быть вакцинированы, даже если у них была старая вакцина против опоясывающего лишая, и даже если у них была история опоясывающего лишая в прошлом.
В: В течение последних трех лет мой уровень креатинина был почти в норме. Мне 75 лет, и мое кровяное давление контролируется с помощью лекарств. Однако на прошлой неделе мой уровень креатинина был повышен. Накануне моего лабораторного исследования за ужином я выпил пару крепких напитков. Повысит ли это мой креатинин?
Дж. М.
A: Алкоголь может полностью повредить почки. Поскольку креатинин является тестом функции почек, алкоголь мог повлиять на результаты. Фактически, переедание (определяемое как четыре или более порций алкоголя для женщин и пять или более для мужчин за один раз) может вызвать острое повреждение почек. «Пара» порций может соответствовать критерию выпивки, в зависимости от того, насколько они большие. Полторы унции 80-градусного ликера — стандартный напиток, и некоторые люди наливают гораздо большие порции.
Поскольку креатинин является тестом функции почек, алкоголь мог повлиять на результаты. Фактически, переедание (определяемое как четыре или более порций алкоголя для женщин и пять или более для мужчин за один раз) может вызвать острое повреждение почек. «Пара» порций может соответствовать критерию выпивки, в зависимости от того, насколько они большие. Полторы унции 80-градусного ликера — стандартный напиток, и некоторые люди наливают гораздо большие порции.
Однако более вероятно, что употребление алкоголя часто приводит к истощению объема. «Обезвоживание» — неправильный термин, так как люди теряют не только воду, но и соль, и я подозреваю, что это причина повышения уровня креатинина. Тем не менее, есть много причин, и, поскольку ваш креатинин был выше, чем обычно, стоит перепроверить. Обязательно пейте много жидкости и избегайте чрезмерного употребления алкоголя перед следующим забором крови.
Доктор Роуч сожалеет, что не может отвечать на отдельные письма, но по возможности будет включать их в колонку.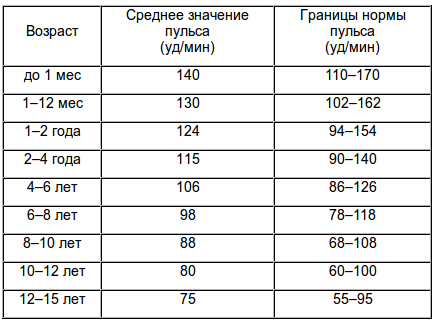 Читатели могут обращаться с вопросами по адресу [email protected] или по адресу 628 Virginia Drive, Orlando, FL 32803.
Читатели могут обращаться с вопросами по адресу [email protected] или по адресу 628 Virginia Drive, Orlando, FL 32803.
Что такое верхушечный пульс?
Что такое верхушечный пульс? Пресс
Введите
искать
iCliniq / Статьи о здоровье / Верхушечный пульс / Что такое верхушечный пульс?
Здоровье сердца и кровообращения Данные провереныНаписано
Доктор Анита Бисвало
и с медицинской точки зрения
рассмотрен доктором Прашант ВалечаОпубликовано 10 октября 2022 г. — 5 минут чтения
Аннотация
Верхушечный пульс — это прямой слух сердечной деятельности от верхушки сердца, который обычно прощупывается с помощью стетоскопа.
Содержание
Какова нормальная частота пульса на верхушке?
Как измерить апикальный пульс?
Каковы симптомы высокого пульса на верхушке?
Когда возникает низкий апикальный пульс?
Каковы вариации апикального пульса?
Какие факторы могут повлиять на верхушечный пульс?
Когда мы проверяем апикальный пульс?
Какое значение для врачей имеет верхушечный пульс?
Введение:
Верхушечный пульс — это наиболее слышимый сердечный тон в грудной клетке, близко к верхушке сердца. Таким образом, эти тоны сердца помогают напрямую оценить состояние сердца. Нарушения со стороны сердца можно оценить клинически по тенденции и характеру верхушечного пульса, что в дальнейшем подтверждается выполнением функциональных тестов сердца. Чем раньше мы диагностируем заболевание сердца, тем раньше мы лечим его и снижаем риск для жизни.
Таким образом, эти тоны сердца помогают напрямую оценить состояние сердца. Нарушения со стороны сердца можно оценить клинически по тенденции и характеру верхушечного пульса, что в дальнейшем подтверждается выполнением функциональных тестов сердца. Чем раньше мы диагностируем заболевание сердца, тем раньше мы лечим его и снижаем риск для жизни.
Какова нормальная частота пульса на верхушке?
Частота измеряется в состоянии покоя в положении сидя или лежа и зависит от возраста, как у младенцев, так и у взрослых.
Новорожденный — от 100 до 170 уд/мин.
От шести месяцев до одного года — от 90 до 130 ударов в минуту.
От двух до трех лет — от 80 до 120 ударов в минуту.
От четырех до семи лет — от 70 до 100 ударов в минуту.
Старше десяти лет — от 60 до 80 ударов в минуту.
Как измерить апикальный пульс?
Тоны сердца «Луб-Дуб» выслушиваются от верхушки сердца слева по среднеключичной линии, в четвертом (у новорожденных) — пятом (у взрослых) межреберьях.

Использование стетоскопа для аускультации верхушечного пульса рассчитывается за 30 минут и умножается на два для расчета верхушечного пульса в минуту или за 15 секунд и умножается на четыре для определения частоты пульса в минуту. Также для точности его можно рассчитать за одну минуту.
Также верхушечный пульс прощупывается на пальцах, в точке максимальной пульсации, на левой стороне грудной клетки у пятого ребра, в полудюйме от грудины.
Каковы симптомы высокого пульса на верхушке?
Любые нарушения или изменения частоты пульса на верхушке могут указывать на множественные системные проблемы. Увеличение апикального пульса может проявляться как
Повышение температуры или лихорадка.
Тревожный.
Беспокойство.
Короткое и поверхностное дыхание.
Измененный/менее сознательный.
Спутанная ориентация.

Чрезмерная кровопотеря (кровоизлияние) приводит к гиповолемическому шоку.
Усиление пульса на верхушке:
Боль в груди, повышенная физическая активность, низкое кровяное давление (гипотензия) и чрезмерная кровопотеря — явные признаки, наблюдаемые у людей с повышенной частотой пульса на верхушке. Также неадекватное снабжение кислородом, сниженный гемоглобин и гипертиреоз могут увеличить нагрузку на сердечную функцию. Следовательно, верхушечный пульс будет повышен. Тем не менее, проблемы с сердцем и сердечная недостаточность напрямую влияют на пульс.
Когда возникает низкий апикальный пульс?
Снижение частоты пульса на верхушке было отмечено при приеме специфических препаратов, таких как бета-блокаторы и сердечные антиаритмические препараты. Эти препараты или лекарства воздействуют на проводимость сердца и восстанавливают нормальную частоту сердечных сокращений.
Каковы вариации апикального пульса?
Удлиненный верхушечный пульс интерпретируется как высокое кровяное давление или предсердный стеноз, который представляет собой сужение аортального клапана.
 Это означает, что сердце оказывает дополнительное давление, чтобы перекачивать кровь в организм. Аортальный клапан может стать узким из-за отложения холестерина, воспаления в клапане или инфекции.
Это означает, что сердце оказывает дополнительное давление, чтобы перекачивать кровь в организм. Аортальный клапан может стать узким из-за отложения холестерина, воспаления в клапане или инфекции.Когда при аускультации выслушивается вялая пульсация, это форсированный верхушечный пульс. Такая пульсация может возникать из-за аортальной регургитации или митральной недостаточности. Это включает неполное закрытие сердечных клапанов (аортального клапана или митрального клапана) и обратный ток крови в желудочки.
Нерегулярная ритмичная пульсация выслушивается при мерцательной аритмии или аритмии. Нарушения сердечного ритма являются одним из наиболее распространенных нарушений.
Если наряду с одним пульсом выслушиваются два-три импульса, это может быть кардиомиопатия. Гипертрофическое воспаление сердечной мышцы вызывает диффузную импульсацию наряду с регулярной пульсацией.
Эти варианты будут проявляться в виде симптомов и признаков, таких как боль, затрудненное дыхание, беспокойство, слабость, головокружение и потливость. Когда пациент жалуется на такую ситуацию, нужно отвести его к врачу и немедленно обратиться за лечением.
Когда пациент жалуется на такую ситуацию, нужно отвести его к врачу и немедленно обратиться за лечением.
Какие факторы могут повлиять на верхушечный пульс?
Размер сердца.
Мышцы сердца.
Кровь поступает в сердце и выходит из него.
Любое сопротивление или давление во время сердечного выброса.
Функция клапана.
Проводимость сердца.
Пульс на верхушке при аускультации может изменяться при определенных состояниях, таких как беременность, увеличение массы грудной клетки, любое заболевание, при котором сердце смещается вправо, или декстрокардия. Декстрокардия — редкое заболевание, при котором сердце расположено в правой половине грудной клетки. Кроме того, наличие любой опухоли или любого заболевания легких (легочная пневмония) может сместить сердце в правую сторону. Также при врожденных деформациях формы сердца или опущенном положении сердца будет изменяться расположение верхушечного пульса.
Когда мы проверяем апикальный пульс?
При слабом и неузнаваемом периферическом пульсе, а также в экстренных случаях, когда верхушечный пульс измеряется вместе с дыхательными шумами, в некоторых случаях, например при сердечной аритмии, периферический пульс неуместен, измеряется их верхушечный пульс.
Верхушечный пульс в сравнении с лучевым пульсом в сравнении с пульсом на сонной артерии:
Радиальный пульс : Это периферическая пульсация, измеряемая на запястье. Измеряется относительно лучевой артерии. Лучевой пульс может нарушаться в случае травмы руки, тугой повязки или дисфункции сердца. На пульсацию лучевой артерии также может влиять температура или заболевание, затрагивающее лучевой сосуд.
Пульс сонной артерии : Это прямая пульсация сонной артерии. Эта артерия идет непосредственно от аорты сердца и, следовательно, пульсирует при сердечном выбросе.
 Тем не менее, пульсация сонной артерии может быть нарушена в случае опухолей с вовлечением сонной артерии, стимуляции блуждающего нерва, любого сдавления сосуда или травмы шеи. Однако при нарушении сердечного выброса пульс на сонной артерии неуместен.
Тем не менее, пульсация сонной артерии может быть нарушена в случае опухолей с вовлечением сонной артерии, стимуляции блуждающего нерва, любого сдавления сосуда или травмы шеи. Однако при нарушении сердечного выброса пульс на сонной артерии неуместен.
Верхушечный пульс: Это сердцебиение из верхушки сердца. Он измеряется на четвертом-пятом ребре на левой стороне грудной клетки и является точным методом оценки состояния сердца в чрезвычайных ситуациях. Верхушечный пульс напрямую проецирует функцию сердца. Верхушечный пульс можно рассчитать и интерпретировать, если на него не влияет какое-либо существующее или развивающееся заболевание сердца. В то же время пульс на лучевой и сонной артерии будет затронут и может быть неверно истолкован, поскольку изменения сердечного выброса регулируют кровоток на периферии. Следовательно, верхушечный пульс считается более точным.
Какое значение для врачей имеет верхушечный пульс?
Иногда врачи могут столкнуться с нерегулярным верхушечно-лучевым пульсом, что называется состоянием дефицита пульса.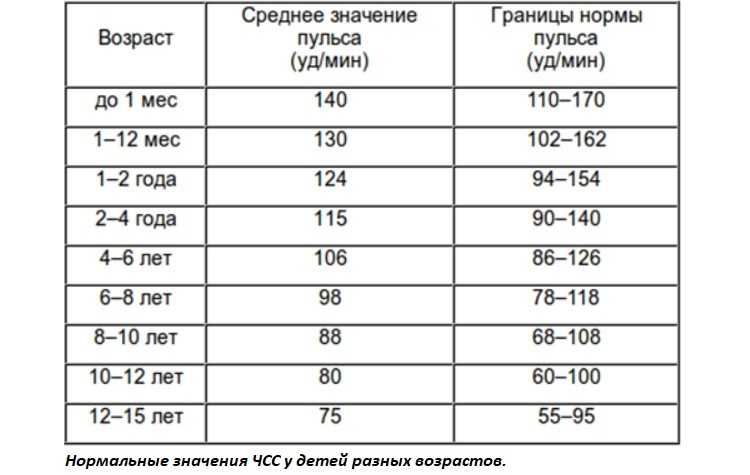 Дефицит пульса рассчитывается как разница между апикальной и периферической частотой пульса. Для измерения требуется два человека. Один проверяет радиальный пульс, а другой одновременно подсчитывает апикальный пульс за одну минуту и затем сравнивает. Верхушечный пульс обычно такой же, как и периферический пульс, но любое различие в частоте пульса позволяет диагностировать сердечную дисфункцию. В такой ситуации для диагностики используется электрокардиограмма (ЭКГ).
Дефицит пульса рассчитывается как разница между апикальной и периферической частотой пульса. Для измерения требуется два человека. Один проверяет радиальный пульс, а другой одновременно подсчитывает апикальный пульс за одну минуту и затем сравнивает. Верхушечный пульс обычно такой же, как и периферический пульс, но любое различие в частоте пульса позволяет диагностировать сердечную дисфункцию. В такой ситуации для диагностики используется электрокардиограмма (ЭКГ).
Заключение:
Верхушечный пульс является наиболее точным и эффективным способом измерения сердечной деятельности. Необходимо регулярно проверять апикальный пульс. При любых изменениях, которые ощущаются или отмечаются в верхушечном пульсе, необходимо провести другие тесты функции сердца, такие как тесты на беговой дорожке, ЭКГ, тесты эхокардиограммы, холтеровское мониторирование и тесты на сердечные ферменты, а также проконсультироваться с кардиологами. Следовательно, посетите своего врача для дальнейших оценок.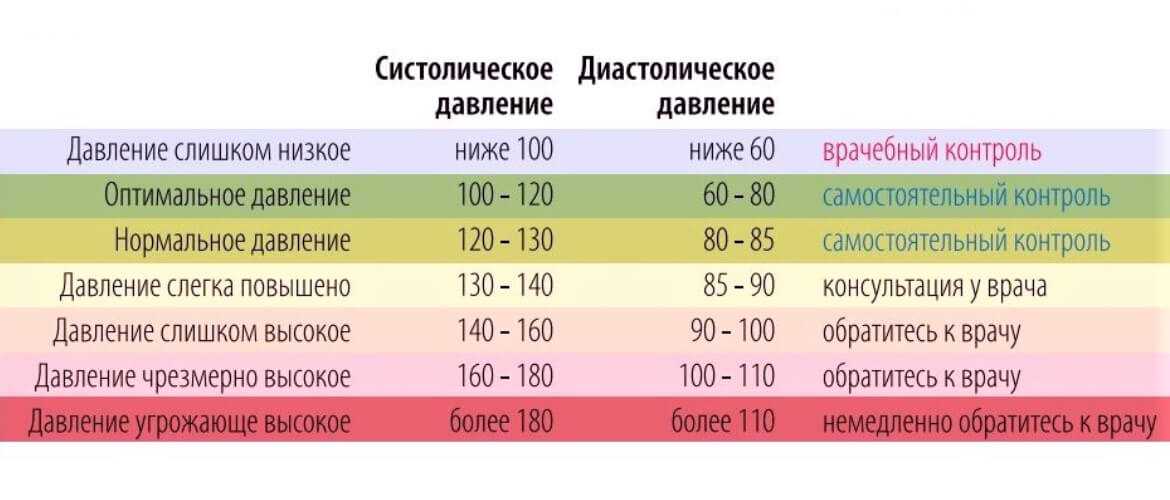
- Клиническое значение верхушечного толчка и электрокардиографии для выявления гипертрофии левого желудочка с точки зрения факторов расстояния от сердца до грудной стенки: мультиспиральная КТ-исследование
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3257036/ - Основные показатели жизнедеятельности
http://www.brooksidepress.org/Products/Nursing_Fundamentals_II/lesson_4_Section_1B.htm - Частота пульса на верхушке и предсердия фибрилляция
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1546503/pdf/bmjcred00537-0067h.pdf - Верхушечный импульс при ишемической болезни сердца*
https://onlinelibrary.wiley.com/ doi/pdf/10.1002/clc.4960080104
Последнее рассмотрение:
10 окт. 2022 — Чтение через 5 мин.
РЕЙТИНГ
Поставьте свою оценку
❤ 15
Доктор Анита Бисвало
Стоматология
Метки:- Верхушечный пульс
Комплексное второе медицинское заключение.


 Поэтому их нужно
обязательно активно лечить, а главное, вылечивать.
Поэтому их нужно
обязательно активно лечить, а главное, вылечивать.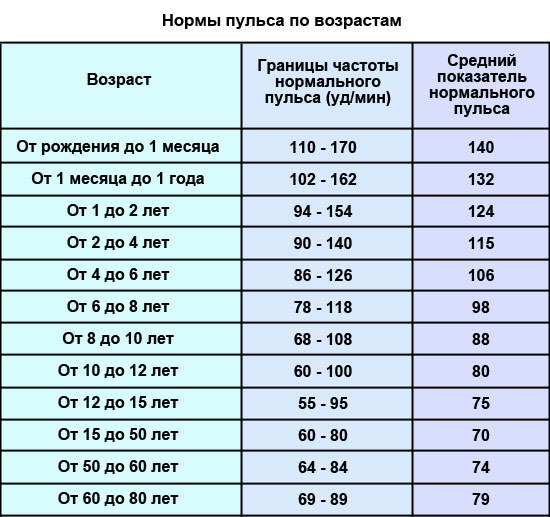

 Это означает, что сердце оказывает дополнительное давление, чтобы перекачивать кровь в организм. Аортальный клапан может стать узким из-за отложения холестерина, воспаления в клапане или инфекции.
Это означает, что сердце оказывает дополнительное давление, чтобы перекачивать кровь в организм. Аортальный клапан может стать узким из-за отложения холестерина, воспаления в клапане или инфекции.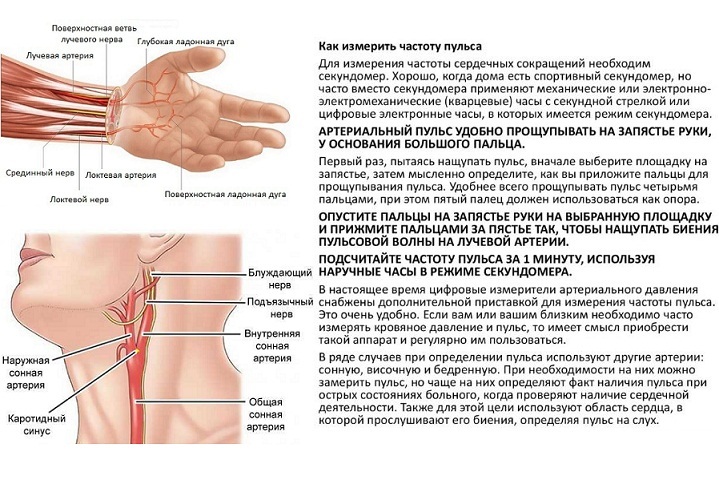 Тем не менее, пульсация сонной артерии может быть нарушена в случае опухолей с вовлечением сонной артерии, стимуляции блуждающего нерва, любого сдавления сосуда или травмы шеи. Однако при нарушении сердечного выброса пульс на сонной артерии неуместен.
Тем не менее, пульсация сонной артерии может быть нарушена в случае опухолей с вовлечением сонной артерии, стимуляции блуждающего нерва, любого сдавления сосуда или травмы шеи. Однако при нарушении сердечного выброса пульс на сонной артерии неуместен.