Почему отрывается тромб у молодых: Боюсь умереть от тромба. Что нужно знать
Модификация рисков может стать важным условием борьбы с тромбозом — ученые
МИНСК, 5 декабря — ПраймПресс. Слово «тромб» знакомо даже тем, кто ничего не понимает в медицине. Но то, что «оторвавшийся тромб» может привести к внезапной смерти внешне здоровых и даже совсем молодых людей, пугает многих. И это не случайно.
По данным специалистов, тромбоз (закрытие просвета сосуда сгустком крови) является причиной значительного числа смертей в год. Свой вклад в эту печальную статистику внес и COVID-19. Вопросы лечения и профилактики тромбозов и пути снижения рисков обсудили ведущие специалисты на научно-практической конференции в Казани (РФ), организованной Национальной ассоциацией по тромбозам и гемостазу (НАТГ).
«Тромбообразование — это защитный механизм, — считает президент НАТГ, профессор Евгений Ройтман. — В большинстве случаев он должен защитить нас от кровотечения — например, при травме. Однако при ряде патологических условий этот механизм срабатывает не там и не тогда, когда нужно — и это становится катастрофой».
Если тромб перекрывает просвет сосуда, замедляется или вовсе останавливается кровоток, ткани организма не получают кислорода и питательных веществ, начинается их омертвение. Еще более острая ситуация возникает, если тромб отрывается от стенки сосуда и с кровотоком попадает в сердце, легкое, мозг… Это может привести к инфаркту миокарда, почек, легких, инсульту, тромбоэмболии легочной артерии, тромбозу вен ног, в худшем случае — к смерти. Как выяснилось, при COVID-19 могут возникать микротромбозы, которые приводят к недостаточности одного или даже нескольких органов.
Поэтому важное условие борьбы с тромбозом — модификация рисков, продолжил Евгений Ройтман. В зоне риска — пациенты с онкологическими, сердечно-сосудистыми заболеваниями, перенесшие хирургические вмешательства. Фактором риска может стать даже беременность: в последние ее месяцы организм начинает вырабатывать больше факторов свертываемости крови, чтобы снизить возможную кровопотерю. Если в этом механизме возникают сбои — растет и риск тромбоза.
Среди способов предотвращения рисков ключевым остается медикаментозная терапия.
«В нашем распоряжении несколько групп препаратов-антикоагулянтов, это большая линейка, и врач всегда стоит перед выбором, что именно назначить конкретному больному, — рассказала главный внештатный специалист Минздрава России по клинической лабораторной диагностике, завкафедрой лабораторной медицины и генетики НМИЦ им. Алмазова Минздрава России, профессор Татьяна Вавилова. — Нужно следовать клиническим рекомендациям и при этом учитывать индивидуальные особенности конкретного пациента — его анамнез, возраст, сопутствующие заболевания».
Участники конференции отмечали, что препараты, входящие даже в одну фармакологическую группу, не являются взаимозаменяемыми и требуют осторожного применения.
Даже безрецептурные лекарства, которые часто рекомендуют при риске тромбообразования (например, аспирин), должны применяться по назначению врача и под его контролем, поскольку могут привести к осложнениям
«Пациентам с язвой желудка хорошо бы выполнять гастроскопию прежде, чем назначать препарат, который может спровоцировать кровотечение. Но в клинических рекомендациях не предусмотрено выполнение гастроскопии всем больным. Между тем до 10-15 процентов пациентов имеют язву желудка в скрытой форме, — отметил главный внештатный кардиолог Приволжского ФО, руководитель кардиологического направления Межрегионального клинико-диагностического центра Альберт Галявич. — Это необходимо учитывать».
Но в клинических рекомендациях не предусмотрено выполнение гастроскопии всем больным. Между тем до 10-15 процентов пациентов имеют язву желудка в скрытой форме, — отметил главный внештатный кардиолог Приволжского ФО, руководитель кардиологического направления Межрегионального клинико-диагностического центра Альберт Галявич. — Это необходимо учитывать».
Очень многое в успешной терапии зависит от пациента, его приверженности лечению, подчеркивали участники дискуссии. «Наш бич — это когда пациент прекращает антитромботическую терапию, — сказал Евгений Ройтман. — Его состояние улучшилось, чувство опасности притупилось, и он либо хуже контролирует прием лекарств, либо вовсе прекращает его. Поэтому очень важно, чтобы врач находился в тесном контакте с пациентом, чтобы тот доверял ему».
Еще одно важнейшее условие профилактики тромбоза — исключение или хотя бы снижение тех факторов риска, на которые может влиять сам человек. К ним относятся курение, низкая физическая активность, нездоровое питание, избыточное потребление алкоголя, метаболический синдром и ожирение, стресс
О высоком риске осложнений у курильщиков говорили многие участники форума.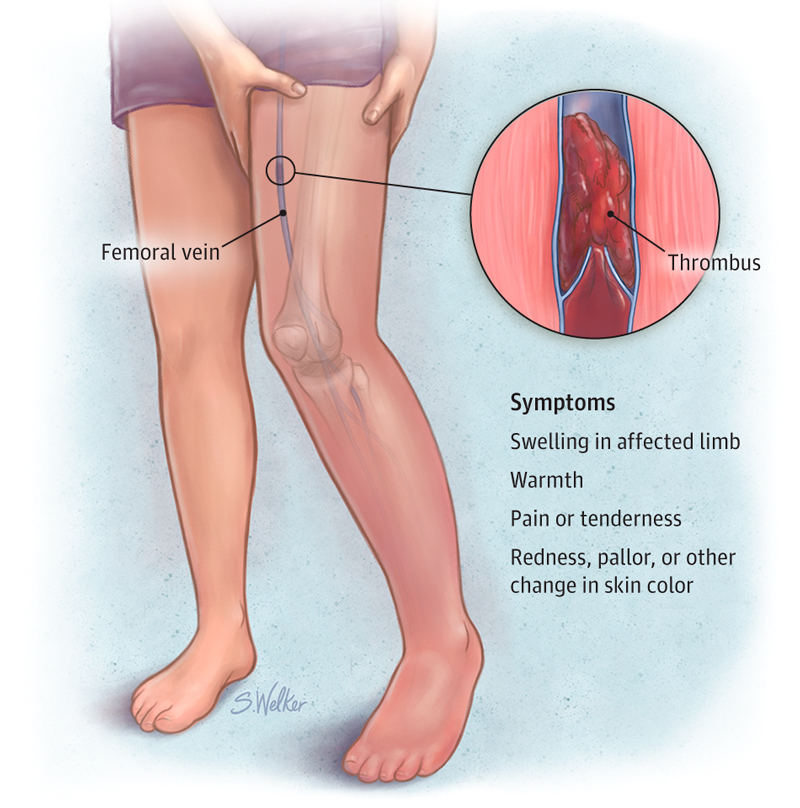 Ведущий сотрудник московского Научного центра неврологии, профессор Алла Шабалина подчеркнула, что именно это — один из ключевых факторов риска, который можно полностью исключить.
Ведущий сотрудник московского Научного центра неврологии, профессор Алла Шабалина подчеркнула, что именно это — один из ключевых факторов риска, который можно полностью исключить.
«Мы провели исследование, выясняя, как курение влияет на процесс гемостаза. У тех, что выкуривают 20 сигарет в день и больше, показатели оказались ожидаемо намного хуже по сравнению с умеренно курящими. У них повышена вязкость крови, увеличена агрегация тромбоцитов, то есть риск тромбоза и цереброваскулярной патологии, в том числе острого инсульта, значительно выше», — рассказала Алла Шабалина.
Евгений Ройтман отметил, что, согласно последним опросам ВЦИОМ, тренд на снижение числа курильщиков, которого удалось добиться благодаря национальной антитабачной программе, приостановился. Те, кто мог и хотел бросить курить под нажимом ограничительных мер, это сделали, но люди со стойкой зависимостью продолжают курить. И таких сегодня — треть среди россиян.
«Продукты горения табака в первую очередь проходятся тяжелым танком по эндотелию сосудов, способствуют гиперкоагуляции, не говоря уже о канцерогенном эффекте, — отметил Евгений Ройтман.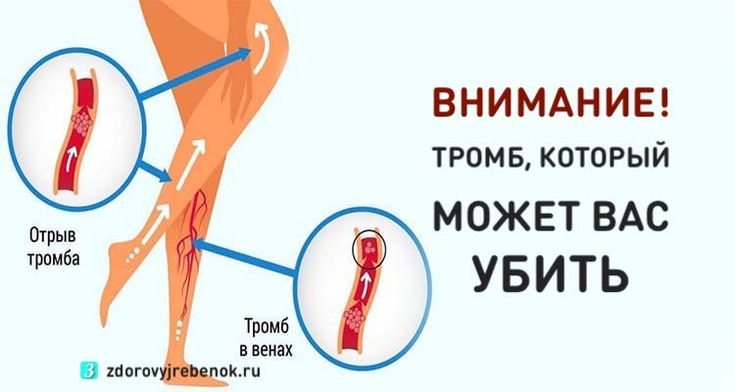
К важным факторам риска тромбоза также относится малоподвижный образ жизни. А триггером могут выступить ситуации, когда человек вынужденно долгое время находиться в сидячем положении, практически не двигаясь. Это, например, долгие переезды и перелеты. В зоне риска — летчики, дальнобойщики и, как ни странно, офисные работники. Хотя меры защиты тут самые простые — не забывать о достаточном количестве жидкости (лучше всего пить обычную воду) и регулярных разминках. Даже такая простейшая вещь, как использование компрессионного трикотажа не только при реабилитации после хирургической операции, но и в обычной жизни (например, во время длительного перелета), серьезно снижает риск возникновения тромба, отметил эксперт.
В тему
По данным Минздрава России, склонность к тромбозам отмечается у каждого третьего постковидного пациента.
«Одна из тропных клеток, то есть благоприятных для размножения вируса SARS-CoV-2, — это эндотелий, выстилающий внутреннюю поверхность кровеносных сосудов, которая контактирует с кровью, — поясняет врач-инфекционист, главный врач клинико-диагностической лаборатории «Инвитро-Сибирь» Андрей Поздняков. — В норме они очень эластичны и кровь движется по ним беспрепятственно. Когда клетки эндотелия поражает вирус, внутренняя оболочка сосудов теряет свою эластичность, затрудняя ток крови. При этом человек даже не почувствует, что у него развивается тромб». В группе риска — люди, имеющие генетическую предрасположенность, страдающие эндокринными и сердечно-сосудистыми заболеваниями.
ХОЛЕСТЕРИНОВЫЕ БЛЯШКИ: ФАКТОРЫ РИСКА, ЛЕЧЕНИЕ, ПРОФИЛАКТИКА
Холестериновые бляшки являются образованиями на стенках кровеносных сосудов, провоцирующими развитие заболеваний сердечно- сосудистой системы. Холестериновые бляшки начинают образовываться на стенках артерий и растут в течение многих лет, медленно блокируя кровоток.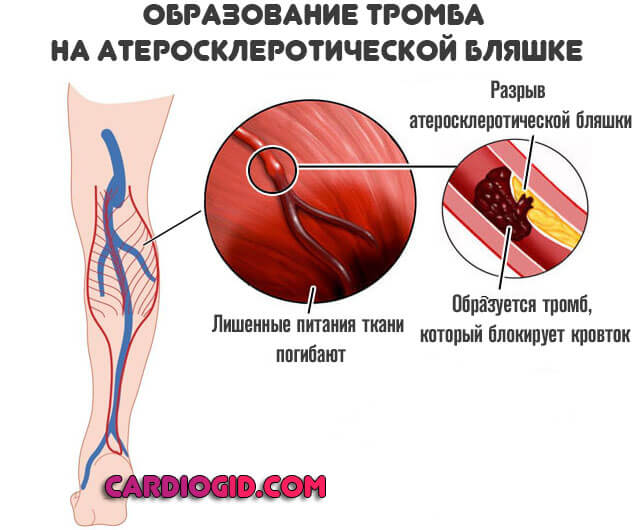 Хуже того, бляшка может неожиданно разорваться, вызвав тем самым процесс формирования кровяного сгустка (тромба) над местом разрыва, что грозит развитием инсульта или инфаркта миокарда. Блокировка артерий, вызванная ростом холестериновых бляшек и тромбов, является ведущей причиной смерти в развитых странах. Снижение уровня холестерина и устранение других факторов риска может помочь предотвратить рост холестериновых бляшек. В некоторых случаях, даже можно добиться уменьшения этих образований, что в свою очередь помогает избавиться от заболеваний сосудов и сердца.
Хуже того, бляшка может неожиданно разорваться, вызвав тем самым процесс формирования кровяного сгустка (тромба) над местом разрыва, что грозит развитием инсульта или инфаркта миокарда. Блокировка артерий, вызванная ростом холестериновых бляшек и тромбов, является ведущей причиной смерти в развитых странах. Снижение уровня холестерина и устранение других факторов риска может помочь предотвратить рост холестериновых бляшек. В некоторых случаях, даже можно добиться уменьшения этих образований, что в свою очередь помогает избавиться от заболеваний сосудов и сердца.
Холестериновые бляшки и атеросклероз
Процесс образования холестериновых бляшек, при котором происходит не только образование этих жировых отложений, но и затвердение артерий называется атеросклероз. ЛПНП или «плохой холестерин» является строительным материалом холестериновых бляшек. Атеросклероз сосудов развивается медленно и бессимптомно, зачастую начинаясь еще в детском возрасте (обычно в возрасте 10-12 лет). В конечном итоге, артерии могут быть заблокированы настолько, что кровоток может быть перекрыт вовсе. Атеросклероз сосудов часто становится причиной сердечных приступов, инсультов и заболеваний периферических артерий. Все эти состояния можно отнести к категории – сердечно- сосудистые заболевания. Сердечно -сосудистые заболевания являются убийцей № 1 в развитых странах, в результате чего только в одной Америке ежегодно регистрируется более чем 900000 смертей.
В конечном итоге, артерии могут быть заблокированы настолько, что кровоток может быть перекрыт вовсе. Атеросклероз сосудов часто становится причиной сердечных приступов, инсультов и заболеваний периферических артерий. Все эти состояния можно отнести к категории – сердечно- сосудистые заболевания. Сердечно -сосудистые заболевания являются убийцей № 1 в развитых странах, в результате чего только в одной Америке ежегодно регистрируется более чем 900000 смертей.
Что же такое холестериновые бляшки?
Холестериновые бляшки начинают образовываться на стенках артерий. За долго до того, как их можно будет назвать бляшками, они проявляются в виде жирных полос в крупных артериях даже у некоторых подростков. Именно эти полосы и являются предшественниками холестериновых бляшек. Они не могут быть обнаружены с помощью диагностических процедур, но исследователи обнаружили их во время вскрытий молодых жертв несчастных случаев и насилия. Атеросклероз развивается в течение многих лет. В этот период происходит сложный процесс формирования холестериновых бляшек, который включает в себя:
В этот период происходит сложный процесс формирования холестериновых бляшек, который включает в себя:
Повреждение эндотелия артерий. Гладкая, нежная выстилка кровеносных сосудов называется эндотелием. Высокий уровень холестерина, курение, высокое кровяное давление (гипертония) или диабет может привести к повреждению эндотелия, создавая место для проникновения холестерина в стенку артерии.
Инвазия холестерина. «Плохой холестерин» (ЛПНП), циркулируя в крови проникает в поврежденный эндотелий, после чего начинает накапливаться в стенке артерии.
Образование бляшек. Макрофаги (клетки мусорщики), перерабатывающие различные вредные вещества, бактерии и холестерин, также заполняют собой холестериновые бляшки, и за многие годы токсичная масса холестерина и этих клеток образует плотный налет на стенке артерии.
Чем опасны холестериновые бляшки?
После того, как холестериновые бляшки образовались на стенках артерий, они могут вести себя различным образом.
Они могут врасти в стенку артерии. Холестериновые бляшки могут перестать расти или могут врасти во внутреннюю стенку кровеносного сосуда, не препятствуя кровотоку.
Бляшки могут медленно расти, все больше перекрывая кровоток. Медленно растущие холестериновые бляшки могут вызывать или не вызывать какие-либо симптомы — даже при сильно заблокированных артериях.
Холестериновые бляшки могут внезапно разорваться — наихудший сценарий. Это провоцирует сворачивание крови и образование тромба, что может привести к инфаркту миокарда или инсульту.
Образование холестериновых бляшек становится причиной развития трех основных видов сердечно- сосудистых заболеваний:
Ишемическая болезнь сердца. Наличие бляшек в артериях сердца может не вызвать никаких симптомов или может привести к боли в груди, состоянию, называемому стенокардией. Внезапный разрыв холестериновой бляшки и образование тромба в артерии может закупорить этот кровеносный сосуд, что приведет к отмиранию сердечной мышцы (инфаркту миокарда).
Цереброваскулярная болезнь. Холестериновые бляшки могут разорваться в одной из артерий мозга, что вызывает инсульт и ведет к необратимым повреждениям мозга. Закупорка сосудов также может вызвать транзиторные ишемические атаки (ТИА). ТИА вызывает симптомы, подобные симптомам инсульта, но они носят временный характер и не повреждают головной мозг настолько сильно. Тем не менее, у пациентов, испытывающих ТИА, риск развития инсульта очень высок, в связи с чем, необходимо как можно быстрее начать соответствующее лечение и придерживаться всех необходимых мер предосторожности.
Заболевания периферических артерий. Блокировка артерий в ногах может привести к боли при ходьбе и плохому заживлению ран из-за ухудшенного кровообращения. Тяжелая стадия болезни может привести к ампутации конечностей.
Профилактика
С течением времени атеросклероз прогрессирует и холестериновые бляшки все больше сужают протоки важных кровеносных сосудов. Как же предотвратить развитие этого коварного заболевания? Существует девять факторов риска, по вине которых случается до 90% всех сердечных приступов. К этим факторам риска относятся:
Как же предотвратить развитие этого коварного заболевания? Существует девять факторов риска, по вине которых случается до 90% всех сердечных приступов. К этим факторам риска относятся:
курение
высокий уровень холестерина
высокое кровяное давление
диабет
абдоминальное ожирение
стресс (см. Как избавиться от стресса)
недостаточное потребление фруктов и овощей
чрезмерное потребление алкоголя
малоподвижный образ жизни
Вы можете заметить, что почти все из них достаточно распространены. Эксперты сходятся во мнении, что снижение и полное устранение факторов риска приводит к снижению риска развития сердечно-сосудистых заболеваний. Для людей со средней или конечной стадией атеросклероза, может быть показан ежедневный прием детского аспирина, для того, чтобы помочь предотвратить образование тромбов. Прежде чем начинать прием детского аспирина, проконсультируйтесь с вашим врачом, т.к. этот препарат может вызывать различные побочные эффекты.
Прежде чем начинать прием детского аспирина, проконсультируйтесь с вашим врачом, т.к. этот препарат может вызывать различные побочные эффекты.
Как избавиться от холестериновых бляшек?
Если холестериновые бляшки уже образовались, то, как правило, это навсегда. Хотя при эффективном лечении их рост можно замедлить или даже остановить. Некоторые данные показывают, благодаря настойчивому лечению, холестериновые бляшки могут даже немного уменьшиться в размерах. Результаты одного значительного исследования показали, что после снижения уровня холестерина в крови на 50%, холестериновые бляшки уменьшились в размере на 10%. Лучшим способом лечения холестериновых бляшек является предотвращение их формирования или прогрессирования заболевания. Этого можно достичь путем изменения образа жизни и при необходимости соответствующим лечением.
Лекарства и изменения в образе жизни для снижения риска развития атеросклероза
Снижение и устранение факторов риска, приводящих к развитию атеросклероза, способствует замедлению или остановке процесса развития холестериновых бляшек. Способами сокращения количества холестерина в организме являются:
Способами сокращения количества холестерина в организме являются:
прием препаратов, снижающих уровень «плохого холестерина»
прием препаратов, снижающих повышенное артериальное давление
использование народных средств здоровая диета
регулярные физические нагрузки
отказ от курения
Эти способы не смогут помочь вам очистить артерии от холестериновых бляшек, однако они способны в определенной степени снизить риск возникновения сердечных приступов и инсультов. Существуют различные препараты, способные помочь вам снизить уровень холестерина в крови. Среди них:
статины
фибраты
ниацин
секвестранты желчных кислот
Процедуры для улучшения кровотока
Использование инвазивных процедур дает возможность врачам увидеть состояние артерий, улучшить кровоток или восстановить его, используя другие сосуды в обход закупоренной артерии. К этим процедурам можно отнести:
Ангиография, ангиопластика и стентирование.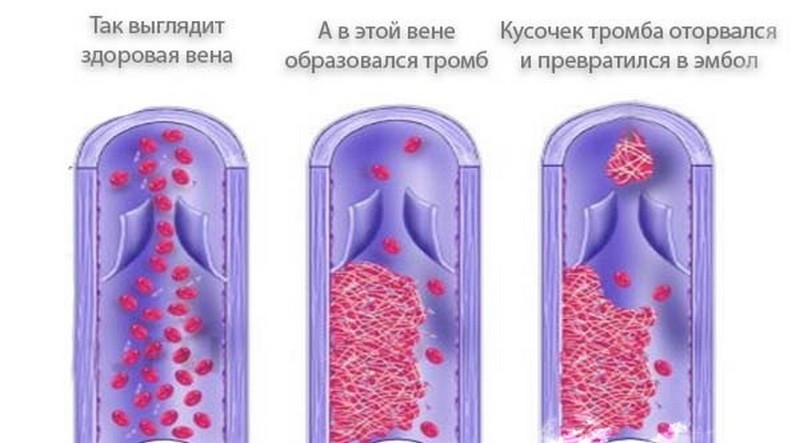 Используя катетер, введенный в артерию в ноге и рентгеновские лучи, врачи могут исследовать больные артерии. Эта процедура называется катетеризацией сердца. Крошечный воздушный баллон надувается в том месте, где холестериновая бляшка сильно сузила просвет сосуда, после чего туда имплантируется металлический стент, который впоследствии будет помогать удерживать заблокированные артерии открытыми.
Используя катетер, введенный в артерию в ноге и рентгеновские лучи, врачи могут исследовать больные артерии. Эта процедура называется катетеризацией сердца. Крошечный воздушный баллон надувается в том месте, где холестериновая бляшка сильно сузила просвет сосуда, после чего туда имплантируется металлический стент, который впоследствии будет помогать удерживать заблокированные артерии открытыми.
Шунтирование. Хирурги берут здоровый сосуд из ноги или груди и используют его для обвода участка закупоренной артерии, тем самым восстанавливая циркуляцию крови.
Эти процедуры нельзя назвать абсолютно безопасными, т.к. они несут в себе определенный риск осложнений. Пациент может быть направлен на одну из этих процедур только в том случае, если у него присутствуют выраженные симптомы, связанные с наличием холестериновых бляшек и заболеваний сердечно- сосудистой системы, связанных с атеросклерозом.
Заведующий терапевтическим отделением Сафонов А.А.
Что нужно знать родителям
< Вернуться к новостям и событиям
14 января 2022 г. / Общие новости
/ Общие новости
Сгустки крови: что нужно знать родителям
В Scottish Rite for Children наш отдел улучшения качества и производительности занимается тем, чтобы наша команда обеспечивала максимально безопасный и эффективный уход за всеми пациентами. Узнайте больше о тромбах ниже — признаки и симптомы, а также наиболее распространенные факторы риска.
Сгустки крови крайне редко возникают у молодых пациентов, перенесших операцию. Однако, когда они случаются, они очень серьезны. Тромбы у подростков увеличиваются из-за снижения физической активности (больше сидит и меньше двигается).
Что такое тромб?
Сгусток крови (тромбоз) возникает, когда клетки крови слипаются внутри вены. Это может произойти в течение первых нескольких недель после операции. Сгустки в основном возникают в глубоких венах бедра или голени. Этот тип сгустка называется тромбозом глубоких вен (ТГВ).
Признаки и симптомы ТГВ:
- Боль/болезненность бедра или голени
- Отек ног (отек)
- Кожа теплая на ощупь
- Красные полосы вдоль ноги
Если ТГВ вырывается из вены, в которой он образовался, он может попасть в легкие.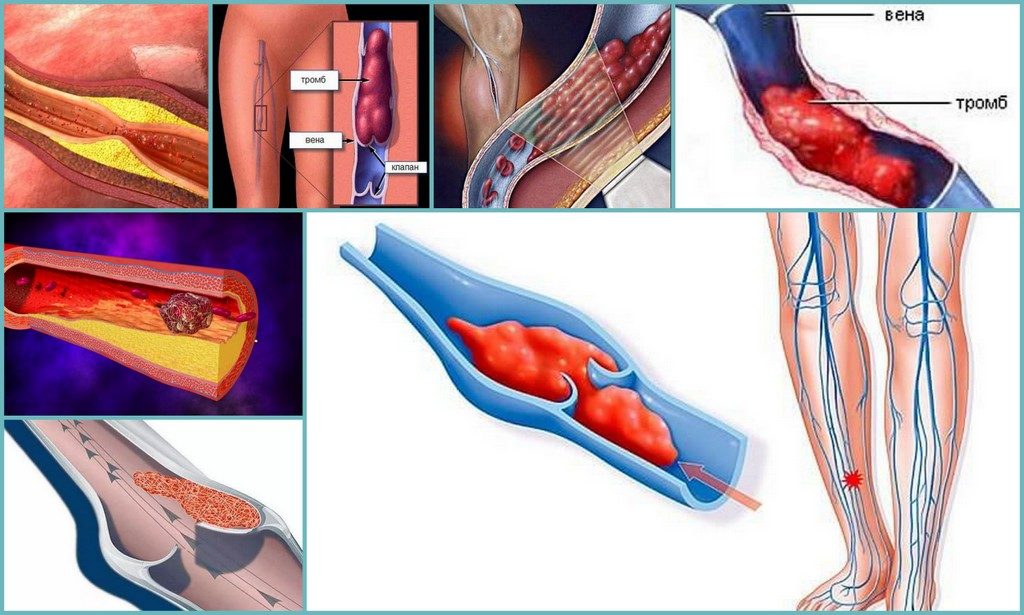 Это известно как легочная эмболия (ТЭЛА). ПЭ опасна для жизни.
Это известно как легочная эмболия (ТЭЛА). ПЭ опасна для жизни.
Признаки и симптомы ТЭЛА:
- Необъяснимая одышка
- Быстрое дыхание
- Головокружение или потеря сознания
- Быстрый сердечный ритм
- Боль в груди в любом месте под грудной клеткой (может усиливаться при глубоком дыхании)
Большинство тромбов остаются незамеченными. Очень важно обсудить любые возможные риски, которые могут возникнуть у вашего ребенка, с поставщиком медицинских услуг во время скрининга перед хирургической процедурой.
Основные факторы риска:
- Генетическое заболевание, влияющее на свертываемость крови
- Сгустки крови, ТГВ или ТЭЛА в анамнезе
- Член семьи, у которого были тромбы, ТГВ или ТЭЛА
Дополнительные факторы риска:
- Препараты с эстрогеном (противозачаточные)
- Не движется
- Инфекция
- Ожирение
- Беременность
- Рак
- Состояния или синдромы, вызывающие системную воспалительную реакцию
- Устройства последовательной компрессии (SCD) могут быть применены к ногам вашего ребенка, чтобы предотвратить образование тромбов во время и/или после операции в больнице.

- Помогите ребенку встать с кровати и двигаться в соответствии с указаниями.
- Ваш ребенок не должен сидеть или лежать дольше трех часов в бодрствующем состоянии.
- Путешествия не рекомендуются в течение трех недель после операции. Если ваш ребенок должен путешествовать, рекомендуется, чтобы он или она останавливались каждый час и шли. Следует использовать костыли, если это указано вашей командой.
- Помогите ребенку выполнять упражнения по предотвращению образования тромбов в соответствии с указаниями. Ваш ребенок должен выполнять упражнения на помпу каждые 30 минут, сидя.
- Любые другие инструкции по предотвращению образования тромбов будут исходить от вашей медицинской бригады.
Теги:
тромб безопасность пациента
8 факторов, которые могут спровоцировать ТГВ: Сосудисто-венозные центры: Сосудистые и венозные центры
8 факторов, которые могут спровоцировать ТГВ: Сосудисто-венозные центры: Сосудисто-венозные центрыКак вы думаете, у вас может быть ТГВ? Позвоните на нашу ГОРЯЧУЮ ЛИНИЮ DVT & LEG HEALTH 833-687-6887
Тромбоз глубоких вен (ТГВ) возникает, когда сгусток крови (тромбоз) развивается в вене, расположенной глубоко внутри вашего тела. Большинство ТГВ возникают в голени, бедре или тазу, но они также могут возникать в глубоких венах рук, кишечнике, почках, печени или головном мозге.
Большинство ТГВ возникают в голени, бедре или тазу, но они также могут возникать в глубоких венах рук, кишечнике, почках, печени или головном мозге.
Являясь третьим наиболее распространенным сосудистым заболеванием после сердечного приступа и инсульта, ТГВ ежегодно поражает до 900 000 человек в Соединенных Штатах. Хотя это может быть вызвано целым рядом обстоятельств, более половины всех случаев ТГВ возникают после госпитализации или серьезной операции.
Знание того, что увеличивает риск развития ТГВ, является важным шагом к защите от него. Читайте дальше, пока наша команда сертифицированных экспертов Центров сосудистых вен обсуждает основные механизмы и факторы риска, лежащие в основе этого серьезного заболевания.
Понимание того, как развивается ТГВ
ТГВ возникает, когда ваша кровь сгущается до тех пор, пока не образует твердый комок или сгусток внутри одной из глубоких вен, которые доставляют деоксигенированную кровь из вашего тела обратно в ваше сердце.
Сгусток может образоваться в ответ на травму, поражающую слизистую оболочку кровеносного сосуда, или из-за того, что ваш кровоток стал слишком вялым. ТГВ также может возникнуть, если консистенция вашей крови становится «более липкой» и более склонной к свертыванию.
ТГВ может вызвать частичную или полную блокаду кровотока в пораженном сосуде. Часть сгустка (эмбола) также может оторваться и попасть в легкие, вызывая потенциально опасную для жизни неотложную медицинскую помощь, называемую легочной эмболией (ТЭЛА).
Факторы риска, которые могут вызвать ТГВ
ТГВ часто протекает бессимптомно, то есть может развиваться без явных симптомов. Знание ваших факторов риска ТГВ — это первый шаг к защите вашего здоровья, особенно если у вас есть несколько факторов риска — чем больше у вас факторов риска, тем выше ваши шансы на развитие ТГВ.
Хотя ТГВ может затронуть любого, следующие факторы повышают риск:
1. Травматическое повреждение вен
Травматическое повреждение вены повышает риск ТГВ, поскольку свертывание (коагуляция) является естественным механизмом остановки кровотечения в месте повреждения ткани. Например, сложный перелом кости или серьезное повреждение мышц ноги может привести к ТГВ, если травма также затрагивает одну из ваших глубоких вен.
Например, сложный перелом кости или серьезное повреждение мышц ноги может привести к ТГВ, если травма также затрагивает одну из ваших глубоких вен.
2. Некоторые операции
Некоторые крупные операции, в том числе операции по замене коленного и тазобедренного суставов, бариатрические операции и аортокоронарное шунтирование, сопряжены с высоким риском ТГВ, поскольку затрагивают близлежащие глубокие вены. Вероятность развития ТГВ после операции наиболее высока в течение первых трех месяцев после процедуры и снижается с течением времени.
3. Длительное бездействие
Продолжительные периоды бездействия, в том числе предписанный постельный режим, пребывание в больнице, сидение на работе большую часть дня или сидение в одном и том же положении во время длительной поездки на автомобиле или в полете, могут спровоцировать ТГВ, делая кровоток слишком вялым. Этот фактор риска значительно усиливается другими факторами риска.
4. Пожилой возраст
Хотя ТГВ может возникнуть в любом возрасте, чаще всего им страдают люди среднего и пожилого возраста. После того, как вам исполнится 50 лет, ваш риск ТГВ практически в два раза выше, чем у более молодого взрослого человека. Этот риск продолжает удваиваться каждые 10 лет до конца жизни.
После того, как вам исполнится 50 лет, ваш риск ТГВ практически в два раза выше, чем у более молодого взрослого человека. Этот риск продолжает удваиваться каждые 10 лет до конца жизни.
5. Избыточная масса тела
Избыточный вес является значительным фактором риска ТГВ — исследования показывают, что ожирение удваивает риск ТГВ у людей среднего и пожилого возраста. У лиц с очень высоким индексом массы тела (ИМТ) моложе 40 лет вероятность развития ТГВ в пять раз выше, чем у молодых людей с более здоровой массой тела.
6. Высокий уровень эстрогена
Наличие более высоких, чем обычно, уровней эстрогена — будь то из-за текущей или недавней беременности, приема гормональных противозачаточных средств для предотвращения беременности или использования заместительной гормональной терапии (ЗГТ) для лечения симптомов менопаузы — может повысить риск образования тромба. в одной из твоих глубоких вен.
7. Гиперкоагуляция
Несколько состояний здоровья могут привести к «состоянию гиперкоагуляции», что означает, что они заставляют вашу кровь легче сворачиваться и повышают риск ТГВ.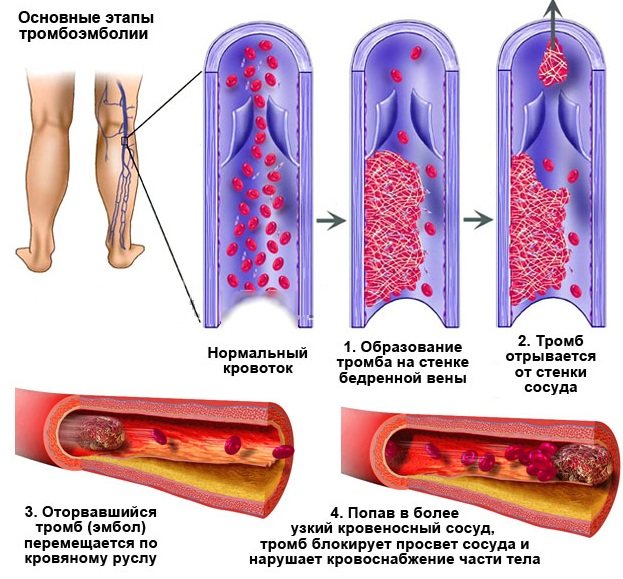 Рак, болезни сердца, заболевания легких, волчанка и воспалительные заболевания кишечника являются состояниями с гиперкоагуляцией, которые могут вызвать ТГВ.
Рак, болезни сердца, заболевания легких, волчанка и воспалительные заболевания кишечника являются состояниями с гиперкоагуляцией, которые могут вызвать ТГВ.
8. Инфекция COVID-19
Хотя эксперты все еще многое узнают о COVID-19 и его долгосрочных последствиях, они обнаружили, что это заболевание увеличивает риск образования тромбов, эмболий и кровотечений в течение нескольких месяцев после заражения. В настоящее время он признан независимым фактором риска ТГВ и ТЭЛА, особенно у пациентов с высоким риском.
ТГВ можно предотвратить и лечить
Если ТГВ остается незамеченным и нелеченным, это может привести к хроническому воспалению вен, варикозному расширению вен, изменениям кожи, отеку ног и стойким кожным язвам вблизи пораженной вены. Некоторые люди не узнают, что у них ТГВ, пока не испытают опасную ТЭЛА.
Но так быть не должно. Если вы думаете, что у вас может быть ТГВ, или вы просто хотите оценить свои факторы риска и узнать о профилактических мерах, мы можем помочь.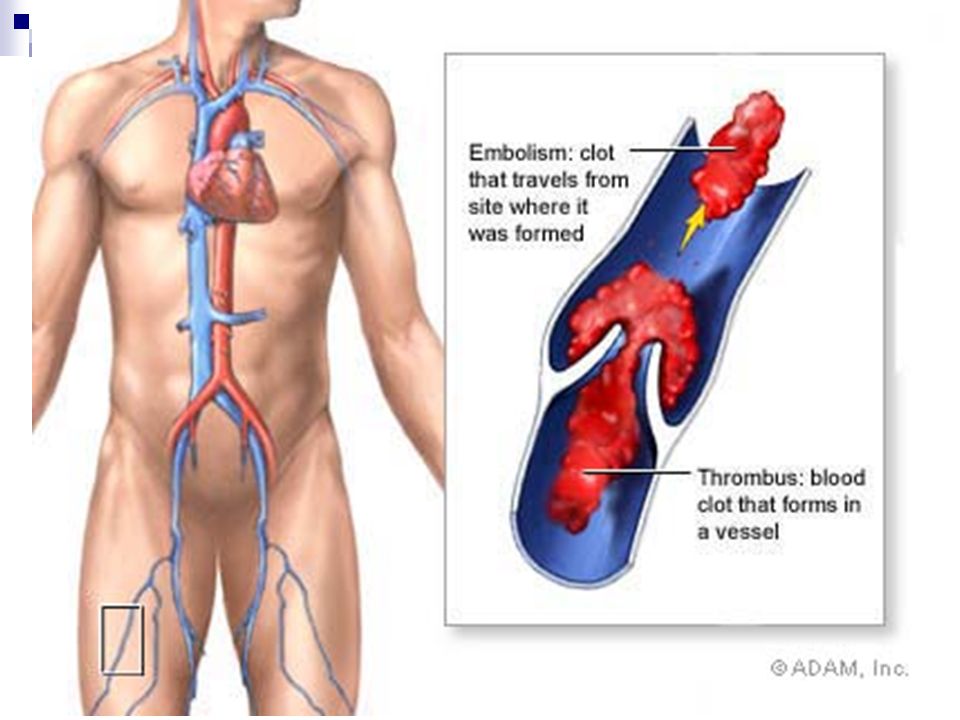
Позвоните сегодня на нашу горячую линию по ТГВ и здоровью ног по телефону 833-687-6887 или воспользуйтесь нашей удобной функцией онлайн-бронирования, чтобы записаться на прием в ближайший офис Центра сосудистых вен в Орландо, Уотерфорд-Лейкс в Восточном Орландо, Киссимми, Лейк-Мэри, Деревни или Давенпорт/Хейнс-Сити, Флорида, в любое время.
Какое лечение вен мне подходит?
Давно прошли те времена, когда хирургическое вмешательство было единственным методом лечения нежелательного варикозного расширения вен. В настоящее время доступно несколько минимально инвазивных методов лечения варикозного расширения вен и сосудистых звездочек. Узнайте, какой раствор для вен может подойти именно вам.
Открытая регистрация Medicare — основы
С 15 октября по 7 декабря каждого года проводится ежегодный период открытой регистрации в Medicare.

 «Одна из тропных клеток, то есть благоприятных для размножения вируса SARS-CoV-2, — это эндотелий, выстилающий внутреннюю поверхность кровеносных сосудов, которая контактирует с кровью, — поясняет врач-инфекционист, главный врач клинико-диагностической лаборатории «Инвитро-Сибирь» Андрей Поздняков. — В норме они очень эластичны и кровь движется по ним беспрепятственно. Когда клетки эндотелия поражает вирус, внутренняя оболочка сосудов теряет свою эластичность, затрудняя ток крови. При этом человек даже не почувствует, что у него развивается тромб». В группе риска — люди, имеющие генетическую предрасположенность, страдающие эндокринными и сердечно-сосудистыми заболеваниями.
«Одна из тропных клеток, то есть благоприятных для размножения вируса SARS-CoV-2, — это эндотелий, выстилающий внутреннюю поверхность кровеносных сосудов, которая контактирует с кровью, — поясняет врач-инфекционист, главный врач клинико-диагностической лаборатории «Инвитро-Сибирь» Андрей Поздняков. — В норме они очень эластичны и кровь движется по ним беспрепятственно. Когда клетки эндотелия поражает вирус, внутренняя оболочка сосудов теряет свою эластичность, затрудняя ток крови. При этом человек даже не почувствует, что у него развивается тромб». В группе риска — люди, имеющие генетическую предрасположенность, страдающие эндокринными и сердечно-сосудистыми заболеваниями.