Пролежни как лечить народными средствами: Лечение пролежней — правильная обработка и лечение кожи больного
Лечение пролежней народными средствами
Содержание
- 1 Каковы причины и проявления пролежней
- 1.1 Чем опасны пролежни
- 1.2 Проверенные препараты нетрадиционной медицины в борьбе с пролежнями
- 1.3 Луковая мазь эффективно залечивает раны и язвы
- 1.4 Календула от пролежней
- 1.5 Мазь для терапии пролежней, нарывов, язв и уплотнений в молочных железах
- 1.6 Пшено для лежачих больных
- 1.7 Солома и овес против пролежней
- 1.8 Применение целебного компресса
- 1.9 Пролежни, чем лечить
- 1.10 Применение примочек
- 1.11 Уход за больным
- 1.12 Матрас против пролежней
Сегодня мы поговорим о проблеме, с которой в наше время сталкиваются сотни и тысячи людей. И те, кто страдает от недуга, и те, кто ухаживает за лежачими больными. Тема – пролежни. Тяжелая и актуальная. Остается только посочувствовать им и предложить свои методы борьбы с тяжелой кожной болезнью.
Участки омертвения тканей вследствие нарушения в них кровообращения называются пролежнями. Развитие недуга обусловливается продолжительным контактом участка тела с твердой поверхностью. Зачастую возникают пролежни у лежачих больных. Однако не исключено развитие патологии у людей с ожирением, а также наличием сахарного диабета.
Основная причина омертвения тканей – нарушение их кровоснабжения и питания. Появление пролежней обусловливается, как правило:
- сдавливанием кровеносных сосудов;
- постоянным трением или давлением;
- наличием сопутствующих патологий: сахарного диабета, атеросклероза, ожирения, сосудистых заболеваний и недугов соединительной ткани;
- плохим уходом за лежачим больным;
- избыточной или недостаточной массой тела;
- наличием пагубных привычек: курения и злоупотребления спиртными напитками;
- несбалансированным питанием;
- инфекционными недугами;
- дефицитом витамина С.
Симптоматика патологии зависит от стадии ее развития. Выделяют четыре стадии.
Выделяют четыре стадии.
Первая сопровождается образованием на участке дермы, на который приходится наибольшее давление, эрозии, гиперемии и отечности. Видимых ран на данном этапе не отмечается. Появляются лишь микроскопические трещины. Иногда поступают жалобы на появление незначительной локальной болезненности.
Что относительно второй стадии, то она характеризуется появлением на месте покраснения поверхностной раны – небольшого углубления с отечными розоватыми краями. Эта рана затрагивает эпидермис и часть дермы. Нередко пролежень приобретает вид лопнувшего пузыря или язвы.
Третья стадия сопровождается формированием глубокой раневой поверхности. На данном этапе отмечается поражение всех слоев кожи и подкожно-жировой клетчатки. Язва приобретает вид глубокого кратера с желтой некротической тканью на дне (омертвевшими клетками дермы и эпидермиса).
Что касательно четвертой стадии, то она сопровождается поражением не только дермы, но и сухожилий, мышц, суставов и даже костей.
У лежачих пациентов, пролежни формируются зачастую на спине (лопаточная область), а также в области пяток и крестца. Если больной лежит на боку, язвы образуются на бедре, плече и колене. У людей с ограниченными возможностями, которые передвигаются при помощи инвалидного кресла, пролежни формируются в области ягодиц, крестца и локтей.
Чем опасны пролежни
Согласно статистике пролежни возникают у 70% пациентов с ограниченной подвижностью. Нередко появляются пролежни у пожилых людей. Самая частая локализация недуга – пятки и ягодичная область. К тому же статистика гласит, что каждый год из-за осложнений, которые развились на фоне омертвения тканей, умирает более 60 тысяч человек. Терапия патологии должна быть своевременной. Наряду с назначенными врачом методами лечения можно воспользоваться эффективными средствами из лекарственных растений.
Если не принимать меры и не лечить недуг, возможно развитие опасных патологий: остеомиелита, сепсиса и инфицирования подкожно-жировой клетчатки.
С целью предупреждения развития осложнений рекомендуется лечить недуг на ранних стадиях. В таком случае вместе с мазями и иными медикаментозными препаратами, назначенными врачом можно использовать народные средства от пролежней. Составы из натуральных тканей поспособствуют нормализации кровообращения, заживлению ран и улучшению общего самочувствия.
Проверенные препараты нетрадиционной медицины в борьбе с пролежнями
В копилке народной медицины имеется огромное количество средств, которые помогут в терапии данного недуга. Все они действенны и эффективны. Однако важно понимать, что максимального терапевтического эффекта удастся достичь исключительно в случае целесообразного и грамотного применения лекарственных составов.
Не стоит применять никаких средств, как традиционной, так и нетрадиционной медицины без ведома врача.
Не злоупотребляйте составами и не превышайте указанных в рецептах дозировок.
Читайте также: «Мазь Вишневского – народный целитель и помощник«.
Луковая мазь эффективно залечивает раны и язвы
Применение чудодейственной мази. Возьмите две луковицы, очистите от шелухи и мелко нарежьте. Далее смешайте полученную смесь с растительным маслом – двумя ложками. Поместите тару на плиту и протомите на малом огне, на протяжении 20 минут. Когда лук станет золотистым, выберите его с помощью шумовки. В масле необходимо расплавить четверть церковной свечи. Полученное средство поместите в баночку. Средство должно храниться в холодильнике в герметично закрытой емкости. Используйте приготовленную мазь для обработки пораженного места дважды на день. Курс терапии – до заживления язвы.
Календула от пролежней
Средство от пролежней для лежачих больных от травника К. Каримова. Измельчите высушенные цветки календулы в количестве одной ложки и соедините с вазелином – 50 граммами. Смазывайте составом пораженный участок дважды на день. Длительность терапии – до полного выздоровления.
Мазь для терапии пролежней, нарывов, язв и уплотнений в молочных железах
Смешайте вскипяченное растительное масло – 100 мл с пчелиным воском. Для приготовления мази нужен кусочек прополиса величиной с грецкий орех. Протомите средство на слабом огне несколько минут. Остудите состав и используйте для обработки больных мест.
Для приготовления мази нужен кусочек прополиса величиной с грецкий орех. Протомите средство на слабом огне несколько минут. Остудите состав и используйте для обработки больных мест.
Пшено для лежачих больных
Применение теплого пшена. Распарьте пшено, наполните им хлопчатобумажные мешочки и положите, пока они теплые под пораженные места, оставьте на четыре часа. Проводите процедуру каждодневно.
Картофельный крахмал в борьбе с недугом. Рекомендуется просто присыпать раны картофельным крахмалом.
Солома и овес против пролежней
Набейте овсяной или любой другой соломой (только не ячменной) матрас. Переложите больного на него. Кожные покровы через такой матрас будут дышать и проветриваться.
Матрас из овса в борьбе с недугом. Сшейте из качественного хлопчатобумажного материала наматрасник. Заполните его неочищенным овсом, предпочтительно нового урожая. Купите в аптеке медицинскую клеенку. Ее нужно будет класть на матрас на ночь. Благодаря овсяному матрасу дерма будет дышать, а раны заживать.
Применение целебного компресса
Смешайте в равных соотношениях козий жир с поваренной солью и мелко порезанным луком. Выложите средство на марлевую салфетку и приложите к ране. Первая процедура будет болезненной. Главное перетерпеть боль, с каждым последующим днем она будет минимизироваться. Это средство способствует выведению гноя и подсушиванию раны.
Пролежни, чем лечить
- Лук против пролежней. Возьмите одну луковицу, запеките ее в духовке. Смажьте луковицу медом и приложите к пораженному участку. Сверху накройте марлей и полиэтиленом. Зафиксируйте при помощи бинта. Процедуру проводите каждодневно на ночь.
- Бузина черная поможет в излечении. Обдайте молодую листву бузины молоком. Прикладывайте к ранам дважды в сутки. Бузина обладает мощными противовоспалительными свойствами.
- Лечение пролежней действенной мазью. Смешайте пчелиный воск — 200 граммов с растительным маслом – литром и еловой серой – большой горкой. Варите состав на малом огне на протяжении получаса.
 Затем добавьте двадцать нижних срезов луковиц с шелухой и томите состав еще полчаса. После того как остудите и процедите средство, используйте для обработки пораженных участков.
Затем добавьте двадцать нижних срезов луковиц с шелухой и томите состав еще полчаса. После того как остудите и процедите средство, используйте для обработки пораженных участков.
Читайте также: «Абсцесс и первая помощь народными средствами«.
Применение примочек
Смешайте в равных соотношениях календулу с вьюнком. Измельчите сырье и залейте 20 грамм водкой – 100 мл. Уберите плотно закрытую емкость в прохладное место на полмесяца. Прикладывайте смоченную в профильтрованном составе льняную салфетку к пораженному месту дважды на день. Не забудьте разбавить настойку водой.
Заварите высушенную и измельченную кору дуба в количестве 40 граммов в двухстах миллилитрах только что вскипевшей воды. Проварите состав на слабом огне на протяжении четверти часа. В остуженном и процеженном составе смочите марлевую салфетку и приложите к ране.
Разведите ложку соды в стакане кипящей воды. Смочите в немного остуженном растворе льняное полотенце и приложите к больному месту.
Уход за больным
Лежачие больные нуждаются в помощи, как медработников, так и членов семьи. Помимо уменьшения давления на тело важно организовать ему правильное питание и уход за дермой.
Питание больного должно быть сбалансированным и полноценным. Обязательное условие для быстрого заживления язв — употребление суточного количества белка – 120 граммов. В рационе человека, страдающего от пролежней должны быть продукты, богатые витамином С, а также цинком и железом.
Людям с пролежнями рекомендуется употребление:
- молочных и овощных супов;
- овощных пюре;
- творожных запеканок;
- рыбных бульонов;
- каш;
- паровых омлетов;
- тефтелей и котлет, приготовленных на пару.
Употребление продукции, напичканной консервантами и красителями, а также острых, пряных блюд, сладостей и газированных напитков должно быть исключено.
Ускорению заживления ран способствует и правильный уход. Постельное белье, на котором спит пациент, должно быть сделано из натуральных тканей. Не стоит стелить простыни с грубыми швами, заплатками, молниями и пуговицами. Не забывайте поправлять постель от складок и убирать крошки.
К тому же не стоит забывать об уходе за кожей больного, частой смене нательного и постельного белья, проветривании помещения и смене положения туловища. Не менее важный этап в уходе – подстригание ногтей. Так вы предупредите расчесывание ран и занесение инфекции.
Матрас против пролежней
В терапии недуга, а также для профилактики появления пролежней широко применяются специальные матрасы. Выделяют статичные и динамические матрасы. Статичные матрасы – изделия с неподвижной поверхностью. Такой матрас принимает форму тела больного, благодаря чему давление распределяется равномерно и риск появления пролежней значительно снижается. Это изделие является оптимальным для частично подвижных больных.
- Что относительно динамических матрасов, то их поверхность подвижная. За счет этого тело больного человека подвергается постоянному массажу. Такое изделие больше подходит для людей, которые не в состоянии двигаться самостоятельно. В зависимости от особенностей конструкции динамические матрасы бывают трубчатыми и ячеистыми.
- Ячеистые матрасы — это полотна из квадратных или ромбовидных секций, которые наполняются воздухом и сдуваются каждые 5-12 минут. Постоянная смена опоры тела и массаж способствуют улучшению кровоснабжения и питания тканей.
- Трубчатые матрасы – оптимальный вариант для людей, вес которых превышает 120 кг. Такое изделие состоит их полых трубок, расположенных поперек, поочередно наполняющихся воздухом.
Применение лекарств, назначенных врачом в комплексе с составами из лекарственных растений, правильным питанием, уходом за пациентом и использованием матраса против пролежней — все это поможет в терапии недуга и улучшении общего самочувствия.
Поделиться с друзьями:
Твитнуть
Поделиться
Поделиться
Отправить
Класснуть
Adblock
detector
лечение у взрослых дома, советы при наружном отите
Позвоните нам прямо сейчас по телефону
+7 (812) 435 55 55
Вызвать врача на дом
Содержание статьи:
- Виды отита
- Воспаление уха у детей
- Классификация процесса по морфологическим изменениям
- Причины отита
- Когда обращаться к врачу
- Как лечить отит у взрослых дома
- Осложнения отита
- Как не подхватить отит
Хотя бы раз в жизни почти каждый человек переносит ту или иную форму отита. Это воспалительный процесс в различных отделах уха от наружного слухового прохода и самой раковины до внутренней части – лабиринта. Чаще всего патологией страдают дети дошкольного и младшего школьного возраста, наиболее распространенные формы – наружный либо средний отит.
Симптомы заболевания крайне неприятные, боль в ушах вообще считается одной из самых мучительных среди всех видов, поэтому для диагностики и назначения терапии необходимо обращаться к врачу. В неосложненных случаях можно лечить отит в домашних условиях, под контролем специалиста теми препаратами, которые он порекомендует. Детям до трех лет при развитии осложнений или неэффективности проводимой терапии необходима госпитализация и продолжение лечения уже в стационаре.
Внимание!
Статья содержит рекомендации, предназначенные для ознакомления. Недопустимо лечение отита народными средствами, применение в домашних условиях различных препаратов без консультации с врачом.
Виды отита
Чтобы проводить эффективное лечение отита у взрослого либо ребенка в домашних условиях, необходимо предварительно определить конкретный вид заболевания. Это важно, поскольку подходы к терапии существенно различаются. По локализации выделяют:
Это важно, поскольку подходы к терапии существенно различаются. По локализации выделяют:
- Поражение наружного уха, которое включает в себя ушную раковину и наружный слуховой проход. Воспаление кожи и желез, выделяющих секрет, подлежащих тканей формирует проявления наружного отита.
- Воспалительный процесс в среднем ухе, которое включает в себя барабанную полость с тремя слуховыми косточками. Они отвечают за восприятие звуковых сигналов, поступающих извне. Поражение этой области называют средним отитом.
- Патологический процесс во внутреннем ухе, которое состоит из преддверия, улитки и сети полукружных каналов, дающих нам информацию о положении тела в пространстве. Процесс, который возникает в этом отделе, обычно выделяется отдельно как лабиринтит.
Воспаление уха у детей
Течение болезни в детском возрасте может отличаться, без адекватной медицинской помощи быстро приводит к осложнениям (потеря слуха, нарушение равновесия, распространение инфекции на соседние органы, включая головной мозг). Поэтому важно знать особенности развития воспаления и виды патологии для подбора эффективного лечения отита у детей дома, под контролем врача.
Поэтому важно знать особенности развития воспаления и виды патологии для подбора эффективного лечения отита у детей дома, под контролем врача.
У детей до 12-14 лет чаще всего возникают:
- Гриппозное поражение – осложнение вирусной инфекции с активизацией вторичной флоры и развитием воспаления в полости среднего уха. Патология связана с недостаточной реактивностью иммунной системы, общим ослаблением организма, наличием очагов вторичной инфекции.
- Катаральный отит – может провоцироваться ОРВИ, детскими инфекциями бактериальной или вирусной природы, чаще всего бывает у детей до 6-7 лет. В полости среднего уха возникает воспалительный процесс, приводящий к образованию экссудата (жидкости, гноя). Ее скопление провоцирует сильную боль и нарушение общего состояния.
- Перфоративный – это одна из форм среднего отита, при которой происходит прорыв барабанной перепонки с излитием гноя или серозной жидкости в наружный слуховой проход. Воспаление ведет к временному снижению слуха.
 Чаще всего возникает у детей до 5 лет, может переходить в хроническую форму со стойкой потерей слуха.
Чаще всего возникает у детей до 5 лет, может переходить в хроническую форму со стойкой потерей слуха.
В детском возрасте воспалительные процессы в области уха возможны из-за проблем с носоглоткой – частыми ринитами и увеличением аденоидов, длительных, затяжных ОРВИ, тяжелых детских инфекций (коклюш, краснуха, корь, ветряная оспа). Частые воспалительные процессы в области ушей приводят к созданию условий, при которых воспаление переходит в хронический процесс, возникают необратимые изменения, ребенок теряет слух на одно или сразу оба уха.
Классификация процесса по морфологическим изменениям
При проведении диагностики и подборе препаратов для лечения отита в домашних условиях врач учитывает морфологическую картину – то, что он видит, вооружившись щелевой лампой и отоскопом. Среди основных вариантов течения воспалительного процесса выделяют следующие виды отитов:
- Экссудативные. Ключевой признак этих отитов – образование экссудата (серозного, гнойного, геморрагического), с последующим оттоком его из слухового прохода или скопления в полости среднего уха.

- Гнойные отиты. Частный вариант экссудативных процессов, возникают при бактериальном воспалении.
- Буллезные процессы формируются при инфекционном поражении, при них возникают пузырьковые элементы на барабанной перепонке, заполненные кровянистым содержимым.
- Адгезивные отиты формируются при вялотекущем воспалении, на фоне выделения вязкого липкого содержимого, образующего спайки, из-за чего формируется тугоухость.
Причины отита
В целом по причинам, провоцирующим воспаление в области наружного, среднего либо внутреннего уха, все отиты делятся на две большие группы:
- инфекционные – вызванные бактериями, вирусами, грибковыми возбудителями, простейшими;
- неинфекционные – при которых воспалительный процесс возникает из-за различных факторов (аллергены, физические, химические агенты).
При выявлении инфекционной или иной причины отита, чтобы правильно и точно подобрать лечение и дать рекомендации как ребенку, так и взрослому, как лечить отит в домашних условиях, врачу обязательно нужно уточнить тип возбудителя.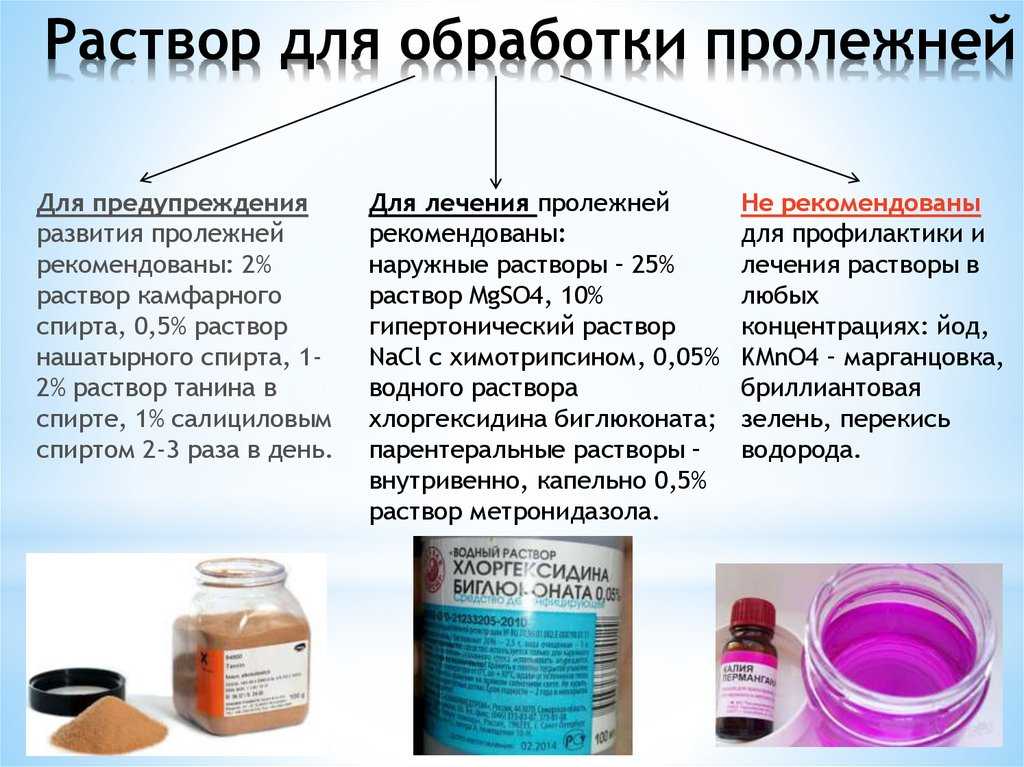 Выделяют:
Выделяют:
- Бактериальный (гнойный) отит. Его провоцируют патогенные бактерии, проникающие в ткани извне, с кожи слухового прохода или с током крови, лимфы из очагов хронической инфекции.
- Вирусный (серозный) отит, возникающий на фоне респираторных вирусных заболеваний.
- Грибковый. Обычно возникает на фоне снижения иммунной защиты, сопутствующих соматических заболеваний за счет размножения дрожжевых грибков в наружном слуховом проходе или среднем ухе.
- Аллергический. Возникает в результате воспалительной реакции при контакте с аллергенами, формируя сильный отек и раздражение.
- Посттравматический. Возникает после повреждения кожи слухового прохода, барабанной перепонки или внутренних структур уха при операциях, попадании инородных тел, чистке ушей.
Не всегда просто по внешнему виду определить причину воспаления, поэтому врач будет назначать целый ряд анализов, посевы на флору и дополнительные обследования. Это позволяет определить истинные причины заболевания и назначить правильное лечение отита у взрослых либо детей дома.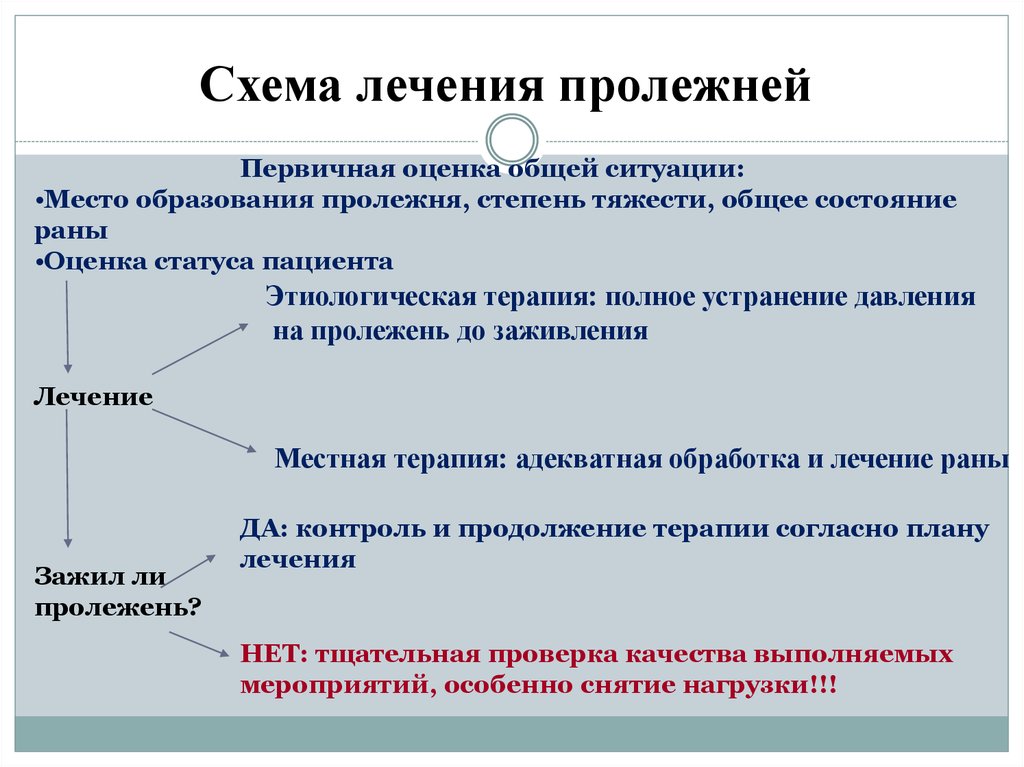
У детей наиболее частыми причинами отитов становятся осложнения при ОРВИ и аденоидитах, гайморитах, травма наружного уха, попадание в него воды, аллергия и системные инфекции. Чаще всего болеют дети до 10-12 лет.
Когда обращаться к врачу
Есть целый ряд жалоб, при наличии которых можно заподозрить определенную форму отита. Это поможет быстро поставить диагноз и вылечить отит в домашних условиях под контролем специалиста. Важно подчеркнуть: при наличии одного или нескольких сходных симптомов не стоит откладывать визит к оториноларингологу.
Если это наружный отит, для него типичны:
- сильный постоянный зуд внутри слухового прохода;
- возникновение сильной боли, которая отдает в височную область или челюсть;
- усиление боли в вечерние и ночные часы;
- образование фурункула в области прохода, закрывающего просвет и передачу звука;
- сильный отек стенок слухового прохода, что ведет к временному снижению или почти полной потере слуха.

При подозрении на средний отит могут быть следующие жалобы:
- острая «стреляющая» боль;
- сильная заложенность уха;
- резкое снижение слуха;
- повышение температуры, признаки ОРВИ;
- у детей – проблемы со стороны пищеварительного тракта.
При данной форме патологии внутри полости среднего уха копится серозное или гнойное содержимое, из-за которого боль усиливается. Если происходит перфорация барабанной перепонки, содержимое оттекает наружу, состояние облегчается. С этого момента важно не бросать лечение, чтобы предотвратить осложнения и рецидивы.
Лабиринтит имеет следующие типичные проявления:
- сильные, частые головокружения;
- снижение слуха;
- приступы рвоты без облегчения;
- развитие шума в ушах.
Обычно подобные симптомы возникают на фоне среднего отита, если он осложняется. Поэтому важно не затягивать с обращением к врачу.
Как лечить отит у взрослых дома
Только лор после установления точного диагноза может рассказать подробно, как вылечить отит дома. Для этого он определяет вид патологии, тяжесть состояния и сопутствующие заболевания, оценивает результаты лабораторных анализов.
Отит – опасное заболевание, не допускающее самолечения, применения различных народных методов, которые не одобрил врач. В противном случае можно существенно осложнить ситуацию, спровоцировать опасные для здоровья и жизни осложнения, вплоть до прорыва гноя в полость черепа.
В зависимости от формы отита и степени тяжести болезни, врач может назначить комбинацию из различных препаратов. Применяются антибиотики внутрь в порошках, суспензии, капсулах или таблетках, нестероидные противовоспалительные средства, антигистаминные препараты.
Местно используют капли в уши с обезболивающими, антимикробными компонентами.
В период долечивания может назначаться физиотерапия.
У детей необходим осмотр детского оториноларинголога и лечение под его руководством.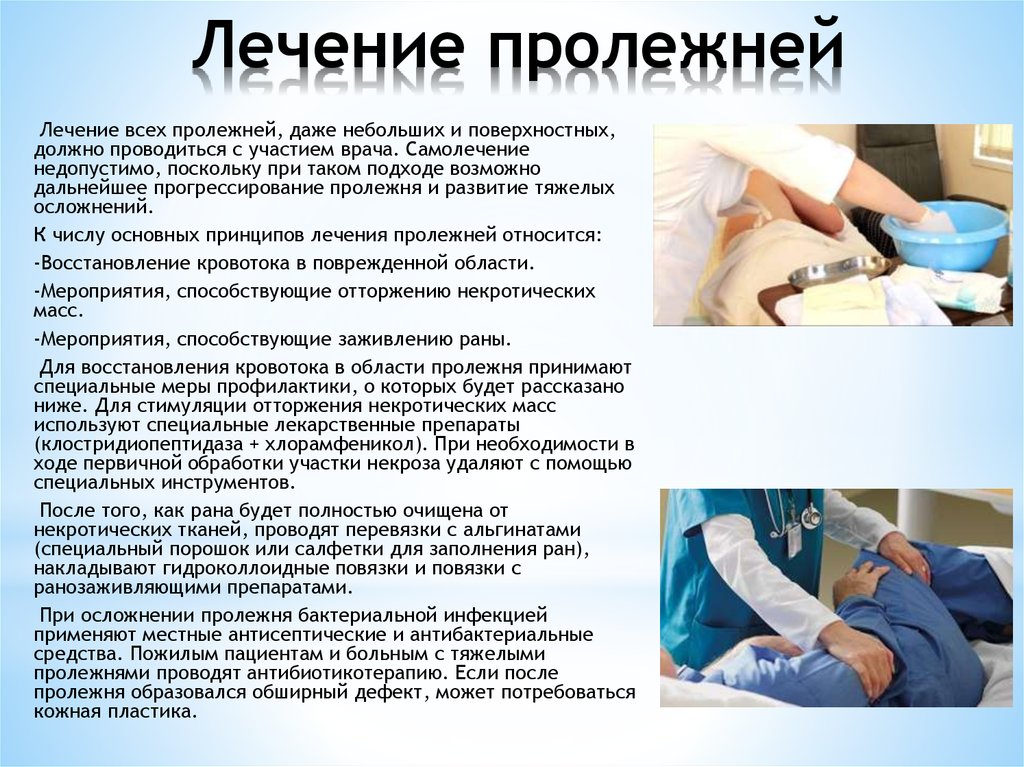

 Затем добавьте двадцать нижних срезов луковиц с шелухой и томите состав еще полчаса. После того как остудите и процедите средство, используйте для обработки пораженных участков.
Затем добавьте двадцать нижних срезов луковиц с шелухой и томите состав еще полчаса. После того как остудите и процедите средство, используйте для обработки пораженных участков. Чаще всего возникает у детей до 5 лет, может переходить в хроническую форму со стойкой потерей слуха.
Чаще всего возникает у детей до 5 лет, может переходить в хроническую форму со стойкой потерей слуха.
