Признаки смерти у человека старого: Врачи перечислили основные признаки скорой смерти | Здоровье | 22.05.2021
причины и последствия у взрослых
- Главная
- Блог
- Какие причины и признаки увеличенного сердца
Содержание:
Увеличено сердце: причины и последствия
Признаки увеличенного сердца
Диагностика и лечение
Сердечно-сосудистые заболевания — одна из ведущих причин ранней инвалидности и смерти в мире. Особенно озабочены кардиологи мужским здоровьем, ведь по статистике мужчины в среднем живут на 13 лет меньше женщин. Одна из патологий — увеличенное сердце, или кардиомегалия. Этот дефект может указывать на развитие заболевания, но также является вариантом нормы. Например, у спортсменов сердце имеет большие размеры. Причины и последствия увеличенного сердца у взрослого — тема нашего сегодняшнего разговора. Игнорировать проблему не стоит, поскольку у такого явления могут быть серьезные осложнения.
Увеличено сердце: причины и последствия
Если человек долго занимался спортом и накачал сердечную мышцу, при завершении карьеры ему требуется реабилитация. Снижение физической активности должно проходить под наблюдением врача, хотя в данном случае и не идет речь о патологическом состоянии. Основная причина, почему увеличено сердце у женщины, беременность на позднем сроке или недавние роды. У беременных сердце может увеличиваться из-за увеличения объема циркулирующей крови. Такие причины возникают не из-за болезней. Однако, увеличение сердца может быть симптомом более серьезных заболеваний.
Причины увеличенного сердца у взрослого:
- ИБС.
- Ожирение.
- Перикардиальный выпот. Накопление жидкости в перикарде отмечается при туберкулезе, сердечной недостаточности, разрыве аневризмы, опухоли, патологии почек и печени.
- Пороки сердца: митральная недостаточность, клапанная аортальная недостаточность.
- Кардиомиопатия: наследственная, воспалительная, стресс-индуцированная, послеродовая, вызванная тахикардией, развившаяся на фоне алкоголизма.
 При патологии происходит дистрофия мышцы, полости увеличиваются в размерах.
При патологии происходит дистрофия мышцы, полости увеличиваются в размерах. - Артериальная гипертензия, при которой из-за высокого давления возрастает нагрузка на сердце, мышца утолщается, возникает повышенная потребность в питательных веществах.
- Заболевания щитовидной железы.
- Гемохроматоз (избыток железа).
- ВИЧ.
- Диабет.
Кардиомегалия может быть неопасным состоянием, а тяжесть патологии зависит от того, какой отдел увеличен. Наибольшую опасность дефект представляет для мужчин и пожилых людей. Если по какой-либо причине сердце увеличено в размерах, особенно в течение длительного времени, возрастает риск сердечной недостаточности, от которой половина пациентов умирает в течение 5 лет. У пациентов с большим сердцем увеличивается вероятность тромбоза и обратного тока крови. Главная опасность кардиомегалии — риск внезапной сердечной смерти.
Признаки увеличенного сердца
В большинстве случаев кардиомегалия протекает бессимптомно. Со временем из-за того, что сердце не может эффективно перекачивать кровь, могут появиться следующие симптомы:
Со временем из-за того, что сердце не может эффективно перекачивать кровь, могут появиться следующие симптомы:
- Боль в груди.
- Шумы в сердце.
- Утомляемость.
- Потливость.
- Одышка, особенно при физической деятельности.
- Повышенное сердцебиение.
- Кашель в положении лежа.
- Набор веса.
- Потеря сознания.
- Отечность ног.
Симптомы неспецифичны и могут указывать на другое заболевание. Поэтому для дальнейшего прогноза важна качественная и своевременная диагностика.
Диагностика и лечение
Обследование позволяет установить причины, почему увеличено сердце, а также подобрать грамотное лечение. Иногда потребуется пожизненный прием медикаментов. Возможно, потребуется имплантация кардиостимулятора или кардиовертера-дефибриллятора (ИКД), операция на сердечном клапане и аортокоронарное шунтирование. Вид лечения подбирается индивидуально в зависимости от тяжести состояния и наличия дополнительных кардиологических проблем.
Диагностические мероприятия:
- Рентген грудной клетки.
- Электрокардиограмма. Изменения на ЭКГ отмечаются у 9 из 10 больных.
- ЭХО-КГ. Позволяет увидеть все четыре камеры сердца и их особенности.
- Стресс-тест. Позволяет оценить работу сердца во время физической нагрузки.
- КТ сердца.
- МРТ.
- Анализы крови. Позволяют исключить или подтвердить другие заболевания.
Диагностика поможет вовремя выявить причины, почему увеличено сердце у человека, а значит вовремя оказать необходимую помощь.
У некоторых людей кардиомегалия — это временное состояние, а кто-то может вести привычный образ жизни даже с увеличенным сердцем. Для других пациентов потребуется срочное лечение.
В целом же, с кардиомегалией нужно придерживаться здорового образа жизни:
- Отказаться от курения.
- Снизить потребление алкоголя.
- Контролировать вес.
- Следить за показателями АД и уровнем холестерина.
- Придерживаться диеты с низким содержанием соли и высокой долей овощей.

- Полноценно отдыхать и высыпаться.
Как бы банально ни звучало, но здоровый образ жизни был и остается лучшим средством профилактики сердечно-сосудистых заболеваний в любом возрасте. Конечно, не все проблемы можно решить только упражнениями и диетами, но вкупе с качественной медицинской помощью прогноз становится более благоприятным. Позаботьтесь о своем здоровье вместе с кардиологами из Чеховского сосудистого центра в Московской области. Здесь вы можете пройти диагностику и получить современное эффективное лечение.
8-800-444-49-59
Запись на консультацию, исследование
Береговая ул., 36А, Чехов, Московская обл., Россия, 142301
Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра.
Пн-Вс — Круглосуточно
ГИПЕРКАЛИЕМИЯ В ПРАКТИКЕ ТЕРАПЕВТА — «ИнфоМедФармДиалог»
Skip to content ГИПЕРКАЛИЕМИЯ В ПРАКТИКЕ ТЕРАПЕВТАГИПЕРКАЛИЕМИЯ В ПРАКТИКЕ ТЕРАПЕВТАКалий играет важную роль в поддержании нормальной работы клеток.
Его концентрация в клетках в десятки раз больше, чем во внеклеточном пространстве, что необходимо для создания потенциала действия и передачи электрических импульсов.
Регуляторные механизмы обеспечивают поддержание концентрации калия в крови в узких пределах – от 3,5 до 5,0 ммоль/л. Здоровый организм может компенсировать избыток или недостаток калия в пище. Но если мы говорим о пациенте, к примеру, получающем некоторые лекарственные препараты и/или имеющем заболевания почек, то могут наблюдаться серьезные отклонения уровня калия от нормальных значений. И если гипокалиемия достаточно просто поддается коррекции, то гиперкалиемия представляет большую проблему.
Смертельно опасное нарушение
Гиперкалиемия – независимый фактор риска смерти госпитализированных пациентов. В целом около 10% пациентов в стационарах имеют повышенную концентрацию калия в крови. Уровень опасности этого электролитного нарушения иллюстрирует метаанализ, в который было включено более 1,2 млн человек, период наблюдения составил в среднем 6,9 лет (Kovesdy C. P. и др., 2018). Авторы сделали вывод, что даже незначительное повышение или понижение концентрации калия в сыворотке крови увеличивает риск смерти от всех причин, в том числе и от сердечно‑сосудистых заболеваний (рис. 1). В этой связи представляется важной оценка уровня калия у пациентов, которые получают терапию петлевыми диуретиками – ведь, по некоторым данным, распространенность гипокалиемии достигает 20% среди всех пациентов, попавших в клиники. Настороженность в отношении гипокалиемии позволяет вовремя начать терапию калийсодержащими препаратами или сменить/добавить к терапии калийсберегающие диуретики. В случае же с гиперкалиемией коррекция состояния пациента – задача довольно сложная.
P. и др., 2018). Авторы сделали вывод, что даже незначительное повышение или понижение концентрации калия в сыворотке крови увеличивает риск смерти от всех причин, в том числе и от сердечно‑сосудистых заболеваний (рис. 1). В этой связи представляется важной оценка уровня калия у пациентов, которые получают терапию петлевыми диуретиками – ведь, по некоторым данным, распространенность гипокалиемии достигает 20% среди всех пациентов, попавших в клиники. Настороженность в отношении гипокалиемии позволяет вовремя начать терапию калийсодержащими препаратами или сменить/добавить к терапии калийсберегающие диуретики. В случае же с гиперкалиемией коррекция состояния пациента – задача довольно сложная.
В зоне высокого риска
Анна Симбирцева, ассистент кафедры пропедевтики внутренних болезней педиатрического факультета ФГБАУ РНИМУ им. Н.И. Пирогова Минздрава России, к.м.н.
Принято разделять гиперкалиемию по степеням: при тяжелой гиперкалиемии концентрация калия в крови выше 6,5 ммоль/л, при умеренной – от 5,5 ммоль/л до 6,5 ммоль/л.
Кто же из пациентов, постоянно наблюдающихся у терапевта или врача общей практики, находится в зоне высокого риска развития гиперкалиемии? Существует несколько распространенных фенотипов.
Пациенты с артериальной гипертонией, распространенность которой в России – 43 млн человек. Их можно разделить на 3 группы. Первая – молодые пациенты до 65 лет с целевым уровнем САД ниже чем 130 мм рт.ст., но не ниже чем 120 мм рт. ст., достижение которого обычно производится за счет титрации дозы иАПФ. Вторая группа – пациенты 65–80 лет с целевым уровнем САД ниже чем 140 мм рт.ст., но не ниже чем 130 мм рт.ст. И, наконец, третья – пациенты старше 80 лет с целевым уровнем ДАД 80 мм рт.ст.
Достижение целевых значений САД и ДАД у пожилых пациентов, как правило, требует титрации иАПФ и сартанов. Необходимо помнить, что любой пациент в период титрации дозы, увеличения дозы комбинированных препаратов может быть угрожаем в отношении развития гиперкалиемии.
Пациенты с абдоминальным ожирением, то есть те мужчины, у которых отношение обхвата талии (ОТ) к обхвату бедер (ОБ) более 0,9, и женщины, у которых ОТ/ОБ более 0,85.
Пациенты с установленной патологией почек. Снижение почечной функции приводит к снижению выведения калия и риску развития гиперкалиемии.
Пациенты, постоянно получающие такие препараты, как иАПФ, сартаны, калийсберегающие диуретики, нестероидные противовоспалительные средства (НПВС) и сердечные гликозиды. Врачу следует проявить настороженность в отношении пациентов с ХСН и выраженной недостаточностью кровообращения, то есть с фракцией выброса менее 35% или III–IV функциональным классом по Нью‑Йоркской классификации (за 6 минут такие пациенты могут пройти менее 300 и 150 м), а также пожилых пациентов с вероятным снижением СКФ. Пациенты с предиабетом.
Гиперкалиемия – независимый фактор риска смерти госпитализированных пациентов.
Около 10% пациентов в стационарах имеют повышенную концентрацию калия в крови. Даже незначительное повышение или понижение концентрации увеличивает риск смерти от всех причин
При осмотре следует обращать внимание на черный акантоз – бархатистые пигментные пятна на шее, подмышечных впадинах, паховой области (в крупных складках кожи). Основной фактор риска и причина черного акантоза – инсулинорезистентность. В данной группе пациентов в составе медикаментозной поддержки также назначаются иАПФ и сартаны.
Пациенты, получающие оральные антикоагулянты в течение длительного времени. Так, прием варфарина в течение 8 и более лет приводит к кальцинозу мелких сосудов, что непременно сказывается на скорости клубочковой фильтрации, снижая ее.
Диагностика гиперкалиемии
Симптомы гиперкалиемии обычно развиваются при повышении концентрации калия выше 6,5–7 ммоль/л, но более важна скорость увеличения концентрации. Так, пациенты с хронической и тяжелой гиперкалиемией могут не иметь симптомов, а пациенты с быстро развившейся умеренной гиперкалиемией – сообщать о мышечной слабости, «ватных» руках и/или ногах, онемении лица и нарушениях ритма сердца, что подтверждается данными ЭКГ.
Врач должен помнить о том, что довольно распространена и так называемая псевдогиперкалиемия – ложное повышение значений калия из‑за ошибок при сборе образцов крови, обращении с ними или по другим причинам, чаще всего – гемолиз в пробирке (при этом калий из разрушенных клеток попадает в плазму), слишком большое время наложения жгута или даже слишком сильное сжатие кулака пациентом. Также уровень калия может быть ложно повышен у пациентов с лейкоцитозом и/или тромбоцитозом. Так, концентрация калия по данным лаборатории может достигать 9 ммоль/л, но пациент при этом ни на что не жалуется, ЭКГ интактна. Перед началом агрессивного лечения гиперкалиемии следует подтвердить диагноз, особенно в случаях, когда не выявлены причины повышения уровня калия. Гиперкалиемия развивается вследствие почечной недостаточности, массивного разрушения клеток (рабдомиолиз, гемолиз, метаболический ацидоз, диабетический кетоацидоз и др.), избыточного внутривенного введения калия у пациентов без патологии почек, например, препаратов с высоким содержанием калия, или у пациентов на полном парентеральном питании, или после массивного переливания компонентов крови и т. д.
д.
Изменения на ЭКГ при гиперкалиемии включают: уменьшение вольтажа зубца Р вплоть до его исчезновения, удлинение интервала РQ, увеличение вольтажа зубца R, расширение комплекса QRS, высокий симметричный («пикообразный») зубец Т. Типичные изменения ЭКГ, встречающиеся при различных значениях калия, приведены на рис. 2. Однако важно помнить о том, что скорость увеличения концентрации калия в крови имеет важное значение – изменения ЭКГ могут появляться и при меньших значениях, если процесс идет стремительно. Но и при хронической гиперкалиемии ЭКГ может выглядеть относительно нормальной.
Дополнительные тесты для определения причины гиперкалиемии могут включать в себя исследование уровней креатинина и мочевины, расчет скорости клубочковой фильтрации, анализы мочи для выявления патологии почек; общий анализ крови для определения уровня лейкоцитов и тромбоцитов; анализ на уровень глюкозы, газы крови и КЩС при подозрении на метаболический ацидоз или кетоацидоз; ЛДГ, КФК, КФК‑МВ, билирубин при подозрении на гемолиз и рабдомиолиз; также важно знать концентрацию кальция в крови, так как его дефицит может усугубить нарушения ритма сердца.
Лечение гиперкалиемии
Срочность лечения гиперкалиемии зависит от наличия или отсутствия симптомов и признаков гиперкалиемии при проведении инструментальных обследований, степени повышения уровня калия и причины гиперкалиемии (рис. 3).
Неотложная коррекция гиперкалиемии проводится в отделении реанимации и интенсивной терапии и включает в себя внутривенное введение глюконата кальция, инсулина и глюкозы. При необходимости прибегают к гемодиализу, назначению ингаляционных бета‑агонистов, а в случае гиперволемии используют петлевые диуретики.
К ситуациям гиперкалиемии, не требующим немедленного вмешательства, относят все те, что не подходят под вышеописанные критерии. Терапевтический подход в этой ситуации включает ограничение употребления калия с пищевыми продуктами, отмену некоторых лекарственных препаратов, назначение петлевых и тиазидных диуретиков и ионообменных смол.
В среднем сбалансированная разнообразная диета с большим содержанием овощей и фруктов может обеспечить употребление 4,5–4,7 г калия в день. В истории человечества есть вехи, когда предположительно потребление калия было значительно выше, и сегодня приверженцы палео‑диеты могут получать до 12 г калия в день без тяжелых последствий благодаря способности почек выводить избыток калия. Если физиологические механизмы выведения калия, в первую очередь почки, работают адекватно, то это не опасно.
В истории человечества есть вехи, когда предположительно потребление калия было значительно выше, и сегодня приверженцы палео‑диеты могут получать до 12 г калия в день без тяжелых последствий благодаря способности почек выводить избыток калия. Если физиологические механизмы выведения калия, в первую очередь почки, работают адекватно, то это не опасно.
Пациенту с заболеванием почек и CКФ ниже 45 мл/мин/1,73 м2 нужно советовать контролировать уровень потребляемого калия и не превышать значение 3 г в сутки. Если СКФ ниже 30 мл/мин/1,73 м2, то рекомендуемое количество калия в сутки – менее 2 г.
Информацию о содержании калия в различных продуктах легко можно найти в интернете. Очень много калия содержится в кофе – более 100 мг в одной чашке. То есть если вы пьете 5 чашек кофе в день, то должны понимать, что только этот напиток дает вам около 10–15% суточной нормы калия, а для пациента, которому рекомендовано придерживаться диеты с низким содержанием калия, – это уже четверть суточной дозы (25%).
Для профилактики сердечно‑сосудистых заболеваний рекомендовано 400 г овощей и фруктов в день. Но необходимо помнить, что эти продукты богаты калием, поэтому важно обращать внимание на то, какие овощи и фрукты употребляет пациент и как он их готовит. Существует способ снизить количество калия в овощах – выщелачивание.
В зоне высокого риска: пациенты с артериальной гипертонией; абдоминальным ожирением; с патологией почек; с предиабетом; пациенты, постоянно получающие иАПФ, сартаны, калийсберегающие диуретики, НПВС и сердечные гликозиды, длительно – оральные антикоагулянты
Этапы процесса обозначены на рис. 4, однако следует помнить о том, что после выщелачивания в овощах все равно остается достаточно калия, поэтому такие продукты не следует употреблять ежедневно. Нужно рассказывать пациентам о том, что лучше включать в рацион разнообразные продукты в умеренных количествах, что очень важен размер порции и расчет содержания калия необходимо производить не на единицу объема, а на порцию. Пациентам, ограничивающим потребление калия, следует сливать жидкость из консервированных фруктов и овощей, промывать их проточной водой. Также внимательно нужно относиться к заменителям соли, поскольку большинство из них содержат излишнее количество калия.
Пациентам, ограничивающим потребление калия, следует сливать жидкость из консервированных фруктов и овощей, промывать их проточной водой. Также внимательно нужно относиться к заменителям соли, поскольку большинство из них содержат излишнее количество калия.
Катионообменные смолы
Катионообменные смолы, одобренные для коррекции гиперкалиемии, содержат ионы натрия или кальция. При пероральном приеме ионы, содержащиеся в смоле, обмениваются на ионы калия, которые выводятся из организма через желудочно‑кишечный тракт. При снижении СКФ к процессу выведения калия из организма подключается кишечник, при использовании катионообменных смол калий выводится еще эффективнее.
Гиперкалиемия, требующая неотложного вмешательства:клинические проявления и/или изменения ЭКГ
концентрация калия в сыворотке > 6,5 ммоль/л
концентрация калия в сыворотке > 5,5 ммоль/л и почечная недостаточность и/или продолжающийся гемолиз/рабдомиолиз или поступление калия в организм (например вследствие массивного желудочно‑кишечного кровотечения)
При применении в терапии натриевых катионообменных смол натрий остается в организме, что вызывает задержку жидкости и неблагоприятно сказывается на лечении пациентов с ХСН и ХБП. Этого эффекта позволяет избежать назначение смол, содержащих кальций, при этом нежелательные эффекты со стороны ЖКТ, конечно, отмечаются, но их количество невелико. Также следует быть внимательными к снижению уровня магния в крови, но в основном пациенты довольно легко переносят прием этих препаратов.
Этого эффекта позволяет избежать назначение смол, содержащих кальций, при этом нежелательные эффекты со стороны ЖКТ, конечно, отмечаются, но их количество невелико. Также следует быть внимательными к снижению уровня магния в крови, но в основном пациенты довольно легко переносят прием этих препаратов.
В России пока зарегистрирован один препарат этой группы. Возможно, в ближайшие годы представленность кальциевых смол расширится. Так, с 2015 года FDA одобрило использование препарата патиромер (сорбитекс кальция патиромер) – катионнообменного полимера, который связывает ионы калия в желудочно‑кишечном тракте (затем они выводятся с калом) и высвобождает ионы кальция.
Этапы выщелачивания для снижения количества калия в овощах:Вымыть и нарезать сырые овощи тонкими ломтиками. Овощи с кожурой, такие как картофель, морковь, свекла, брюква, перед нарезкой следует очистить от кожуры.
Промыть нарезанные овощи теплой водой.

Замочить овощи как минимум на два часа или на ночь.
Следует использовать большое количество несоленой теплой воды (10 частей на 1 часть овощей). По возможности следует менять воду каждые 4 часа. Слить воду.
Снова промыть овощи теплой водой.
Готовить овощи любым способом, при варке использовать большое количество несоленой воды (5 частей на 1 часть овощей). Слить воду после варки.
Таким образом, вода не будет задерживаться в организме пациента – это не свойственно ионам кальция (в отличие от катионов натрия), то есть патиромер будет препаратом выбора у пациентов с ХСН, ХБП или у тех, у кого мы боремся с отечным синдромом. Патиромер снижает концентрацию калия в сыворотке крови на 1 ммоль/л уже через неделю. Если пациент имел гиперкалиемию умеренной степени (5,5–6,5 ммоль/л), терапия патиромером позволяет достичь нормальных значений калия в короткие сроки. Использование патиромера дает возможность не отказываться от терапии иАПФ и сартанами, сохраняя прежние дозировки, а также позволяет врачу выиграть время для титрации иАПФ или сартанов в целях безопасности риска развития гиперкалиемии у пациента. Это крайне важно потому, что иАПФ и сартаны эффективны с точки зрения снижения смертности и повторных госпитализаций только тогда, когда пациент получает максимально переносимые дозы.
Использование патиромера дает возможность не отказываться от терапии иАПФ и сартанами, сохраняя прежние дозировки, а также позволяет врачу выиграть время для титрации иАПФ или сартанов в целях безопасности риска развития гиперкалиемии у пациента. Это крайне важно потому, что иАПФ и сартаны эффективны с точки зрения снижения смертности и повторных госпитализаций только тогда, когда пациент получает максимально переносимые дозы.
признаков отказа пожилых людей от жизни
Автор: Джейн СтюартПодписаться
Смотреть, как пожилой любимый человек уходит из жизни, — одна из самых трудных вещей, которые нам когда-либо приходилось делать. Будь то любимый родитель, бабушка или дедушка, родственник или друг, никто не готов столкнуться с эмоциями, которые возникают, когда умирает любимый человек.
Будь то любимый родитель, бабушка или дедушка, родственник или друг, никто не готов столкнуться с эмоциями, которые возникают, когда умирает любимый человек.
Что мы можем сделать, чтобы помочь нашим близким совершить переход между жизнью и смертью? Давайте рассмотрим некоторые распространенные вопросы, страхи и способы понять процесс умирания, когда наши близкие приближаются к последним этапам жизни.
Может ли умирающий выбирать, когда умереть?
Держаться за жизнь — основной человеческий инстинкт. Все мы слышали истории об умирающем человеке, который заставил себя продержаться до тех пор, пока какой-нибудь родственник не придет попрощаться. Другие, кажется, желают себе жить до тех пор, пока не будут связаны все незавершенные концы в их жизни. В некоторых случаях кажется, что человек намеренно держится, пока близкие не выйдут из комнаты, чтобы им не пришлось смотреть, как они умирают. Профессионалы паллиативной помощи и лица, осуществляющие уход за больными в конце жизни, сталкивались с подобными случаями, но были ли они преднамеренными или случайными?
Некоторые ученые считают, что у умирающих есть какой-то гормональный стимул, который может поддерживать их до тех пор, пока они не достигнут своей конечной цели. Как только эта цель достигнута, они могут отпустить ситуацию и спокойно умереть. Проводятся исследования, чтобы определить, действительно ли сила воли может продлить жизнь на короткое время.
Как только эта цель достигнута, они могут отпустить ситуацию и спокойно умереть. Проводятся исследования, чтобы определить, действительно ли сила воли может продлить жизнь на короткое время.
Что происходит, когда вы готовы сдаться?
Смерть может быть болезненным процессом. Некоторые виды рака и другие неизлечимые заболевания вызывают сильный дискомфорт, и пациенты могут просто захотеть избавиться от боли.
Прежде чем сдаться, вам может понадобиться убедиться, что с вашим супругом, детьми или другими близкими все будет в порядке. Во многих случаях семья собирается вокруг умирающего близкого человека и говорит ему, что пришло время отпустить его и что с ним все будет в порядке. Как только этот ритуал происходит, человек может перестать сражаться и мирно умереть.
Загрузите бесплатное руководство по уходу на дому
Как узнать, что кто-то умирает?
Умирание происходит поэтапно. Преактивная стадия длится примерно две-три недели и обычно сопровождается признаками отказа пожилых людей от жизни.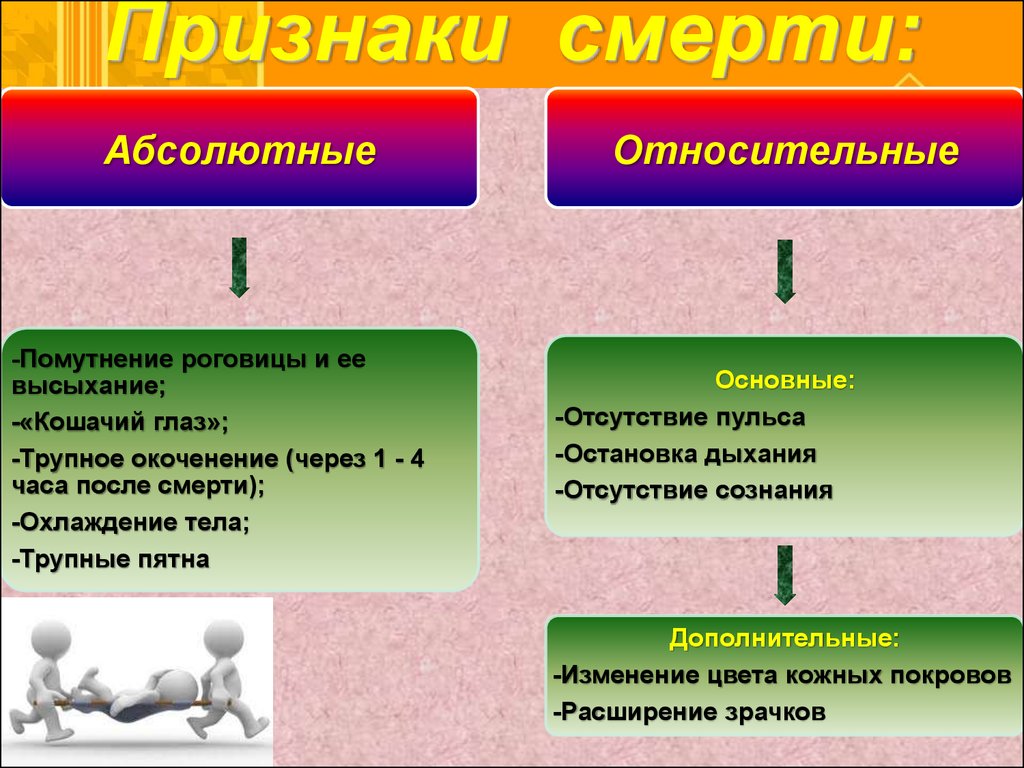
В это время у человека может возникнуть повышенная потребность в обезболивающих препаратах.
Возбуждение, беспокойство и спутанность сознания усиливаются.
Потребность в еде значительно снижается, может наблюдаться потеря веса.
Вы можете заметить отек стоп и голеней.
Дыхание может иногда казаться затрудненным.
Активная стадия длится от двух до трех дней.
Признаки приближения человека к смерти
У пациента может быть внезапный всплеск энергии или когнитивных функций.
Тревога и беспокойство усиливаются. Обычно тянут постельное белье или одежду.

У некоторых людей возникает возбуждение.
Артериальное давление падает.
Когда легкие наполняются жидкостью, хрипящий звук делает дыхание затрудненным.
Может возникнуть недержание мочи и уменьшиться диурез.
Руки и ноги синеют и становятся холодными на ощупь.
Человек больше спит и часто впадает в кому.
Рот открыт, глаза могут быть неподвижны или казаться остекленевшими.
Мы не можем предотвратить смерть, когда пришло время. Когда человек чувствует, что боролся так долго, как только мог, отпустить ситуацию может быть облегчением для него и тех, кто его любит.
Поскольку наши пожилые близкие подходят к концу своей жизни, мы должны дать им почувствовать себя любимыми, удобными и безопасными в эти последние моменты жизни. Никогда не бывает легко терять тех, кого мы любим, но мы можем быть рядом, чтобы сделать эти моменты максимально мирными и нежными.
Чтобы узнать больше о наших услугах по уходу на дому, свяжитесь с нашей командой по уходу сегодня по адресу (877) 268-3277 или найти сиделку рядом с вами.
Чтобы узнать больше о наших услугах по уходу на дому, свяжитесь с нашей командой по уходу сегодня онлайн или позвоните нам по телефону (877) 268-3277.
- Хоспис и конец жизни
- Предыдущий пост
- Следующий пост
Основные статистические данные о раке простаты
Насколько распространен рак простаты?
Помимо рака кожи, рак предстательной железы является наиболее распространенным видом рака у американских мужчин. Оценки Американского онкологического общества относительно рака предстательной железы в США на 2022 год таковы:
Оценки Американского онкологического общества относительно рака предстательной железы в США на 2022 год таковы:
- Около 268 490 новых случаев рака предстательной железы
- Около 34 500 смертей от рака предстательной железы
Риск рака предстательной железы
Примерно у 1 из 8 мужчин в течение жизни будет диагностирован рак предстательной железы.
Рак предстательной железы чаще развивается у пожилых мужчин и чернокожих мужчин неиспаноязычного происхождения. Около 6 случаев из 10 диагностируются у мужчин в возрасте 65 лет и старше, редко у мужчин моложе 40 лет. Средний возраст мужчин при постановке диагноза составляет около 66 лет.
Смертность от рака предстательной железы
Рак предстательной железы является второй ведущей причиной смерти от рака среди американских мужчин после рака легких. Примерно 1 мужчина из 41 умирает от рака простаты.
Рак предстательной железы может быть серьезным заболеванием, но большинство мужчин, у которых диагностирован рак предстательной железы, не умирают от него. Фактически, более 3,1 миллиона мужчин в Соединенных Штатах, у которых в какой-то момент был диагностирован рак простаты, до сих пор живы.
Фактически, более 3,1 миллиона мужчин в Соединенных Штатах, у которых в какой-то момент был диагностирован рак простаты, до сих пор живы.
Статистические данные о выживаемости см. в разделе Показатели выживаемости при раке простаты.
Посетите наш Центр статистики рака , чтобы получить дополнительные ключевые статистические данные.
- Написано
- использованная литература
Группа медицинского и редакционного контента Американского онкологического общества
Наша команда состоит из врачей и сертифицированных онкологических медсестер с глубокими знаниями в области лечения рака, а также журналистов, редакторов и переводчиков с большим опытом написания медицинских текстов.
Американское онкологическое общество. Факты и цифры 2022 . Американское онкологическое общество. Атланта, Джорджия, 2022 г.
Национальный институт рака. Факты статистики рака SEER: Рак простаты. Доступ по адресу https://seer.cancer.gov/statfacts/html/prost.html 15 марта 2019 г..
Доступ по адресу https://seer.cancer.gov/statfacts/html/prost.html 15 марта 2019 г..
Noone AM, Howlader N, Krapcho M, Miller D, Brest A, Yu M, Ruhl J, Tatalovich Z, Mariotto A, Lewis DR, Chen HS, Feuer EJ, Cronin KA (ред.). Обзор статистики рака SEER, 1975–2015 гг., Национальный институт рака. Bethesda, MD, https://seer.cancer.gov/csr/1975_2015/, основано на представленных данных SEER за ноябрь 2017 года, размещенных на веб-сайте SEER, апрель 2018 года.
Ссылки
Американское онкологическое общество. Факты и цифры 2022 . Американское онкологическое общество. Атланта, Джорджия, 2022.
Национальный институт рака. Факты статистики рака SEER: Рак простаты. Доступ по адресу https://seer.cancer.gov/statfacts/html/prost.html 15 марта 2019 г.
Noone AM, Howlader N, Krapcho M, Miller D, Brest A, Yu M, Ruhl J, Tatalovich Z , Мариотто А., Льюис Д.Р., Чен Х.С., Фойер Э.Дж., Кронин К.А. (ред.). Обзор статистики рака SEER, 1975–2015 гг., Национальный институт рака.

 При патологии происходит дистрофия мышцы, полости увеличиваются в размерах.
При патологии происходит дистрофия мышцы, полости увеличиваются в размерах.
 Его концентрация в клетках в десятки раз больше, чем во внеклеточном пространстве, что необходимо для создания потенциала действия и передачи электрических импульсов.
Его концентрация в клетках в десятки раз больше, чем во внеклеточном пространстве, что необходимо для создания потенциала действия и передачи электрических импульсов. Около 10% пациентов в стационарах имеют повышенную концентрацию калия в крови. Даже незначительное повышение или понижение концентрации увеличивает риск смерти от всех причин
Около 10% пациентов в стационарах имеют повышенную концентрацию калия в крови. Даже незначительное повышение или понижение концентрации увеличивает риск смерти от всех причин