Признаки остеохондроза у женщин после 50 лет: Остеохондроз у пожилых людей — лечение женщин и мужчин после 50 лет
Признаки, симптомы и лечение грудного остеохондроза у женщин
Остеохондроз – это костное заболевание, поражающее и мужчин и женщин. «Возраст» его стремительно снижается: если раньше патологии были подвержены только люди от 40-50 лет, то теперь ее диагностируют даже у подростков. Болезнь выражается в постепенной необратимой деградации фиброзной ткани, из которой состоят межпозвоночные диски. Если не обнаружить ее вовремя и не начать лечение позвоночника, то возникает риск таких осложнений, как протрузия и грыжа диска, что впоследствии чревато инвалидизацией.
Что нужно знать о грудном остеохондрозе у женщин?
Одной из форм болезни является грудной остеохондроз, часто наблюдающийся у женщин. Впервые проявляет себя он в период менопаузы, но может возникать и раньше, например при условии постоянной сидячей работы в офисе, интенсивных занятиях профессиональным спортом, поднятии тяжестей. Остеохондроз всегда связан с нарушением обмена веществ, поэтому спровоцировать его способны также сбои в работе эндокринной системы.
Основные симптомы
В зависимости от стадии, а также от особенностей реагирования на болезнь конкретного организма, симптоматика может включать в себя: головные боли, чувство усталости, которое не проходит даже после долговременного отдыха, сонливость, скачки давления, чувство тяжести и боли в области сердца. Другими распространенными признаками грудного остеохондроза у женщин выступают различного рода неприятные и болезненные ощущения.
Болезненность в грудной клетке
Чаще всего остеохондроз грудного отдела у женщин проявляется как ноющая боль в области грудины. Пациентке может быть тяжело делать полноценный вдох, нередко боль отдает в сердце или верхние квадранты брюшины. Определить точную дислокацию подчас бывает невозможно, поэтому становится не совсем понятно, какого врача посетить: гастроэнтеролога, кардиолога или все-таки хирурга.
Боль, возникающая при подъеме рук
Вызвана ограничением подвижности позвоночника при грудном остеохондрозе у женщин, этот симптом входит в список тех, какие чаще всего возникают у пациенток.
Ощущения болезненности при поворотах корпуса или наклонах
По аналогии с предыдущим пунктом, спровоцированы малой подвижностью грудного отдела позвоночного столба. Истончающийся диск и появляющиеся остеофиты (костные наросты) еще сильнее усугубляют сложившуюся ситуацию.
Усиление боли при глубоком вдохе
Наблюдается преимущественно на 2 и 3 стадиях болезни, когда плотность фиброзной ткани достигает своего минимума, она прорывается, выпуская наружу пульпозное ядро (это состояние называется в медицине грыжей), а то, в свою очередь, раздражает нервные окончания спинного мозга.
Чувство сдавливания в области груди
Может проявляться даже в состоянии покоя либо при незначительных движениях. На самом деле никакого давления пациентка не испытывает, но такое ощущение может возникать из-за воздействия прорвавшейся через отверстие грыжи фиброзной ткани на нервные корешки, а также трения наростов на позвонках друг о друга.
Возможные признаки
Ряд признаков грудного остеохондроза у женщин наблюдается не у каждой пациентки, однако наличие таких симптомов может подсказать лечащему врачу, что в данном случае имеет место именно это заболевание, а не другая патология.
Онемение отдельных участков кожи или ощущение «мурашек»
Вызвано нарушением кровообращения, которое иногда наблюдается при остеохондрозе на любых стадиях. Речь в данном случае идет о периодически повторяющемся онемении, если такой симптом возникал лишь однократно, то причина, скорее всего, кроется не в хондрозе.
Чувство холода, зуда или жжения в ногах
Все то же нарушение кровообращения вызывает неприятные, но не болевые ощущения в ногах, которые заболевшая женщина отмечает с определенной регулярностью. Увы, часто именно этот, пусть и косвенный симптом грудного остеохондроза у женщин остается незамеченным – многие дамы привыкли списывать подобные вещи на ношение неудобной обуви или день, полностью проведенный на каблуках.
Шелушение кожи и повышенная ломкость ногтей
Данные состояния вызваны недостатком кальция в организме, который возникает из-за нарушения обмена веществ. Именно поэтому не следует относиться к постоянно наблюдающемуся шелушению кожи как к реакции ее на неблагоприятные погодные условия или недостаточно тщательный ежедневный уход.
Диагностика
Грудной остеохондроз у женщин должен диагностировать только опытный врач, желательно невролог или ортопед, поскольку симптомы заболевания настолько разнообразны, что обычные терапевты часто принимают их за признаки, характерные для других патологий и лечат совсем не то. Будет лучше, если выбранный вами специалист регулярно повышает свою компетенцию именно в сфере диагностики и лечения болезней опорно-двигательного аппарата. Такие врачи работают в клинике «Энерго», куда вы можете записаться на любой удобный для себя день. Наш сотрудник проведет диагностические мероприятия, которые включают в себя осмотр, сбор результатов анализов, аппаратное обследование позвоночника (

Методы лечения
В качестве основных терапевтических методов врачи обычно рекомендуют массаж, ЛФК, физиотерапевтические процедуры. Все они направлены на снижение напряженности в мышцах, поддержание в тонусе мышечного каркаса и позвоночника, нормализацию кровообращения. Если при грудном остеохондрозе у женщины отмечаются интенсивные боли, то лечение также включит в себя прием противовоспалительных медикаментов: парацетамола, ибупрофена либо более сильных лекарств (например, для купирования симптомов на 3 стадии болезни).
Профилактика
Как сделать так, чтобы симптомы и неприятные ощущения, наблюдаемые при грудном остеохондрозе, больше не беспокоили женщину, а о том, что болит спина, она забыла на долгое время, если не на всю жизнь? Добиться этого результата можно, ведя здоровый и активный образ жизни. Бегайте по утрам или занимайтесь плаванием, часто ходите пешком (хотя бы по полчаса в день). Ешьте полезную пищу, частично или полностью откажитесь от продуктов, которые считаются вредными (жирное, острое, жареное, сладкое).
Остеохондроз шейного отдела позвоночника – симптомы, причины, признаки, диагностика и лечение в «СМ-Клиника»
Лечением данного заболевания занимается Травматолог-ортопед
Записаться онлайн Заказать звонок
- Что такое остеохондроз шейного отдела позвоночника?
- Симптомы остеохондроза шейного отдела позвоночника
- Причины остеохондроза шейного отдела позвоночника
- Диагностика остеохондроза шейного отдела позвоночника
- Консервативное лечение
- Хирургическое лечение
- Врачи
- Профилактика
- Реабилитация
- Вопросы и ответы
Симптомы различных стадий остеохондроза
В зависимости от стадии и тяжести заболевания основными симптомами шейного остеохондроза могут быть:
- головная боль;
- шум или звон в ушах;
- сильная тошнота;
- нарушение координации;
- боль и хруст при повороте головы;
-
ухудшение зрения и слуха.

Не стоит забывать, что шейный остеохондроз относится к хроническим заболеваниям, у которых симптоматика меняется в зависимости от определенной стадии развития болезни. Из-за этого у пациента могут наблюдаться некоторые признаки, которые указывают на конкретную стадию изменений в шейном отделе позвоночника:
- Терпимая боль в шее, которая возникает при физической активности, а также дискомфорт при обычных поворотах головы появляются при начальной стадии болезни, когда происходит незначительное снижение высоты межпозвоночного диска шейного отдела позвоночника.
- Резкая боль и ощущение скованности при поворотах шеи, а также хруст и головные боли появляются в период неправильного разрастания хрящевой ткани, при уменьшении высоты позвоночного диска и появлении трещин в фиброзном кольце.
-
Острая боль в шее, которая не проходит долгое время, онемение и частичная потеря чувствительности участков кожи в области шейного отдела фиксируются при разрыве фиброзного кольца и формировании межпозвонковых грыж, а также при деформации позвоночного столба.

Потеря подвижности шеи и верхнего плечевого пояса с сильными болями, продолжающимися длительное время, является одним из выраженных признаков шейного остеохондроза 4-й степени, когда развиваются многочисленные остеофиты и структуры межпозвонкового диска постепенно замещаются рубцовой тканью.
Причины остеохондроза шейного отдела позвоночника
Главной причиной появления проблем с шейным отделом позвоночника является несбалансированная и чрезмерная нагрузка. Как правило, остеохондроз возникает из-за возрастных изменений позвоночного столба, полученных травм шейного отдела позвоночника или нарушения обменных процессов. Помимо этого, появлению данного заболевания способствуют следующие факторы:
- Генетическая предрасположенность. Если у человека имеется врожденная слабость соединительной ткани, он может столкнуться с нарушениями функционирования шейно-грудного отдела позвоночника.
-
Нестабильность позвонков.
 Повышенная подвижность верхней части позвоночника очень часто приводит к ухудшению амортизационных свойств межпозвоночных дисков.
Повышенная подвижность верхней части позвоночника очень часто приводит к ухудшению амортизационных свойств межпозвоночных дисков.
- Заболевания костно-мышечной системы. Подвижность шейного отдела позвоночника очень часто снижается из-за аномалий развития костной системы, сколиоза, плоскостопия и ревматических болезней.
- Низкая физическая активность. Сидячий и малоподвижный образ жизни способствует деформации позвонков и деградации соединительной ткани.
Получить консультацию
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья.
Узнать подробности о заболевании, цены на лечение и записаться на консультацию к специалисту Вы можете по телефону:
+7 (495) 292-39-72
Заказать обратный звонок Записаться онлайн
Почему «СМ-Клиника»?
1
Лечение проводится в соответствии с клиническими рекомендациями
2
Комплексная оценка характера заболевания и прогноза лечения
3
Современное диагностическое оборудование и собственная лаборатория
4
Высокий уровень сервиса и взвешенная ценовая политика
Диагностика шейного остеохондроза
Для обнаружения причин болезни в обязательном порядке проводится опрос и осмотр пациента, определение зон болезненности и степени подвижности позвоночного столба, оценивается качество рефлексов.
Для диагностики данного заболевания используются различные методы, включая:
- Рентгенографию и мультиспиральную компьютерную томографию. Эти методы инструментальной диагностики лучше всего зарекомендовали себя для определения изменений шейного отдела позвоночника на поздних стадиях развития заболевания, когда поражения костей и хрящей позвоночного столба становятся хорошо заметными.
- Магнитно-резонансную томографию. В настоящее время для определения изменений, происходящих в шейном отдела позвоночника, чаще всего используется именно этот метод диагностики, так как с его помощью врач может обнаружить заболевание на самой ранней стадии его появления.
- Дуплексное сканирование артерий головы и шеи. Данный вид инструментального обследования проводится для оценки качества кровотока и выявления сужений сосудов. Именно этот метод чаще всего применяется врачами для определения причин появления головных болей и головокружений у пациентов.

Дополнительно могут назначаться: ультразвуковое исследование близлежащих органов, ЭКГ сердца, анализы крови и мочи.
Мнение эксперта
Несмотря на то, что данное заболевание невозможно полностью вылечить, не стоит слишком сильно его бояться. Если своевременно предпринять адекватные меры, то можно свести к минимуму практически любые проявления болезни. К примеру, нужно научиться в постоянном режиме следить за правильным положением тела, так как это может способствовать увеличению нагрузки на позвоночник. Кроме того, нельзя забывать, что некоторые виды спорта представляют опасность для шейного отдела позвоночника.
Я настоятельно рекомендую многим своим пациентам избегать игровых видов спорта, где существует большая опасность получения разнообразных травм. Лучше сделать выбор в пользу пеших прогулок, катания на лыжах и плавания. Такая физическая активность положительным образом скажется на всех отделах позвоночника.
Мальцев Игорь Федорович
Врач-невролог, врач первой категории
Лечение остеохондроза шейного отдела позвоночника в «СМ-Клиника» это:
- Квалифицированные специалисты высшей категории. У нас работают только лучшие врачи, за плечами которых находится многолетний опыт работы в травматологии-ортопедии и неврологии. Их отличает искренняя преданность своему делу, а также постоянное повышение уровня медицинских знаний и практических навыков.
- Использование новейшего оборудования для обследования и лечения пациентов. Диагностика и лечение шейного остеохондроза проводится на оборудовании, отвечающем всем современным отечественным и зарубежным стандартам.
-
Оптимальные условия для диагностики и последующего лечения. В многопрофильном медицинском центре «СМ-Клиника» оборудованы специальные кабинеты и стационарные палаты, где каждый пациент будет чувствовать себя комфортно.

- Высокий уровень обслуживания. Каждый человек, который хочет пройти комплексное обследование или курс лечения шейного отдела позвоночника, может рассчитывать на внимательное отношение и индивидуальный подход со стороны врачей и всего медицинского персонала клиники.
- Ориентация на самые прогрессивные медицинские технологии и методики. Наши врачи подбирают оптимальный алгоритм лечения, принимая во внимание физическое состояние пациента, его возраст и наличие сопутствующих заболеваний.
- Гибкая ценовая политика. Стоимость лечения в нашей клинике всегда находится на приемлемом уровне, вполне доступном для многих людей, проживающих на территории Москвы и Московской области. Помимо этого, мы всегда предлагаем выгодные скидки своим постоянным клиентам.
Консервативные методы лечения остеохондроза
Если заболевание шейного отдела позвоночника было обнаружено на ранней стадии, то для его лечения используются консервативные методы. Они позволяют предотвратить дальнейшее развитие болезни, снять неприятные симптомы и восстановить подвижность верхнего отдела позвоночника.
Они позволяют предотвратить дальнейшее развитие болезни, снять неприятные симптомы и восстановить подвижность верхнего отдела позвоночника.
К консервативному методу лечения шейного остеохондроза относятся:
- Медикаментозное лечение. В этом случае наши врачи назначают ряд лекарственных препаратов, которые дают возможность эффективно снять боли и остановить воспалительный процесс. Кроме того, современные средства способствуют восстановлению кровообращения. Чаще всего для этих целей применяют гормональные препараты, анальгетики, хондропротекторы, миорелаксанты и другие средства в форме таблеток и инъекций.
- Физиотерапевтическое лечение. Как правило, физиотерапию назначают в качестве дополнения к медикаментозной терапии. Это может быть лечебный массаж, иглорефлексотерапия, воздействие лазером, магнитотерапия, УВЧ-терапия и другие процедуры, которые способствуют расслаблению околошейных мышц, устранению спазма и нормализации кровообращения.

- Лечебная гимнастика. Это очень важная часть лечения шейного отдела позвоночника. Дело в том, что специальные физические упражнения помогают не только укрепить мышечный каркас и выправить осанку, но и улучшить кровоснабжение верхней части позвоночного столба. Сначала врач подбирает комплекс из 6–8 упражнений, а затем прибавляет новые, постепенно увеличивая физическую нагрузку.
Хирургические методы лечения остеохондроза
При отсутствии эффекта от консервативных методов лечения или при запущенных случаях заболевания приходится лечить остеохондроз шейного отдела позвоночника с использованием хирургических методов. Главной задачей хирургов является устранение давления на нервные корешки, артерии, спинной мозг и прочие структуры в соответствующей зоне.
Для решения этой задачи применяются следующие виды операций на шейном отделе позвоночника:
- микрохирургическая дискэктомия, во время которой врач под контролем микроскопа выполняет иссечение межпозвоночной грыжи с неполным или тотальным удалением межпозвоночного диска;
- ламинэктомия, которая предусматривает частичную или полную резекцию дужки позвонка, остистых отростков, фасеточных суставов и связок для снижения нагрузки на корешок спинного мозга;
- эндоскопическая операция с удалением грыжи, опухолей и дегенеративно-дистрофических изменений через миниатюрный доступ с использованием эндоскопа;
-
лазерная нуклеопластика с выполнением пункционного прокола, через который вводится лазерный световод, необходимый для удаления небольшого фрагмента ядра межпозвонкового диска.

Профилактика остеохондроза шейного отдела позвоночника
Многие пациенты ошибочно думают, что шейный остеохондроз проходит сразу после проведения консервативной терапии или оперативного вмешательства. Но любые методы лечения позволяют лишь остановить или замедлить прогрессирование болезни. Именно поэтому после курса лечения человеку придется соблюдать следующие меры профилактике шейного остеохондроза:
- вести здоровый и активный образ жизни;
- избегать поднятия тяжестей;
- спать на ортопедических матрасе и подушке;
- регулярно посещать плавательный бассейн;
- выполнять комплекс спортивных упражнений;
- соблюдать осторожность при поворотах головы;
- поддерживать сбалансированный рацион питания.
Реабилитация
План реабилитации составляется в соответствии со стадией патологии, состояния здоровья пациента, а также его возраста, веса и общего самочувствия. Программа может включать в себя медицинский массаж, упражнения лечебной физкультуры и физиотерапию. Это поможет укрепить здоровье, избежать осложнений и рецидивов.
Программа может включать в себя медицинский массаж, упражнения лечебной физкультуры и физиотерапию. Это поможет укрепить здоровье, избежать осложнений и рецидивов.
Вопросы и ответы
Диагностикой и лечением данных проблем занимаются врач-невролог и врач травматолог-ортопед.
Назначение обезболивающих средств должен выполнять опытный врач после проведения обследования и тщательной диагностики.
К сожалению, проблемы с позвоночником со временем появляются практически у всех людей. Чтобы избежать серьезных осложнений, необходимо регулярно делать физические упражнения, а также выполнять профилактический прием хондропротекторов и поливитаминов.
Пилипович А. А. Лечение и профилактика остеохондроза // Лечебное дело, 2015.
Прохоров А. А., Макаров А. Ю., Туричин В. И. Остеохондроз позвоночника с неврологическими осложнениями: Клиническая неврология с основами медико-социальной экспертизы // СПб.: Золотой век, 1998.
Веселовский В.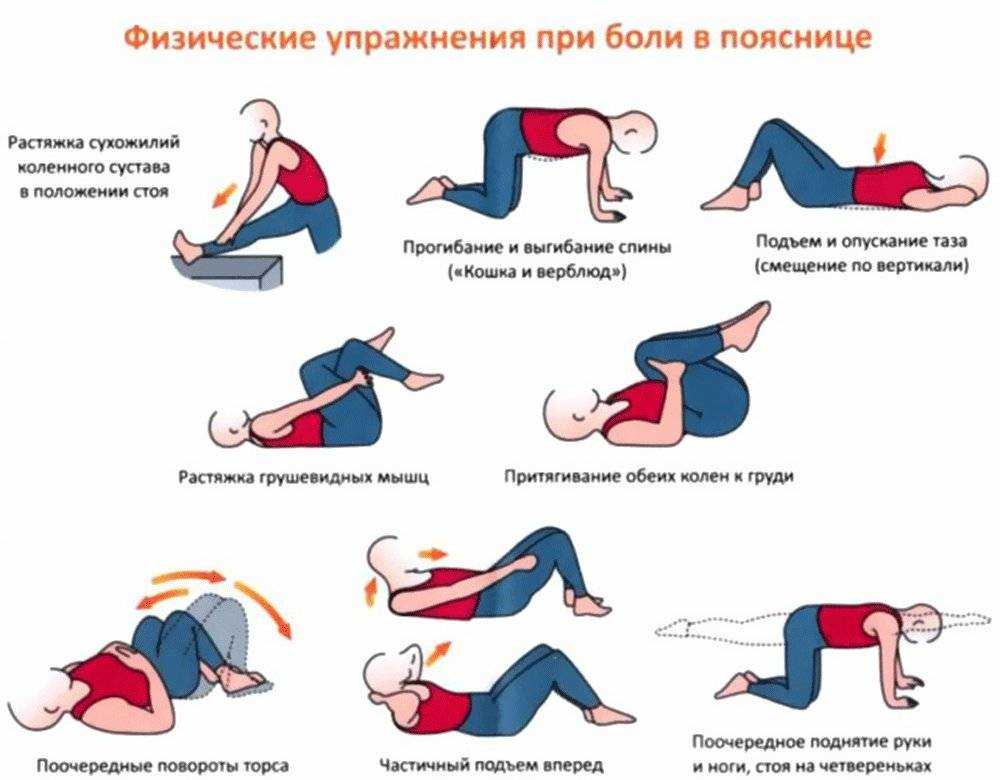 П., Иваничев Г. А., Попелянский А. Я., Романова В. М. Принципы комплексного лечения больных остеохондрозом позвоночника // Ленинград, 1985.
П., Иваничев Г. А., Попелянский А. Я., Романова В. М. Принципы комплексного лечения больных остеохондрозом позвоночника // Ленинград, 1985.
>
Заболевания по направлению Травматолог-ортопед
Асептический некроз головки бедренной кости (АНГБК) Болезнь Кенига Болезнь Кинбека Болезнь Олье Болезнь Пертеса Болезнь Форестье Болезнь Шейерманна-Мау Болезнь Шинца Болезнь Шляттера Брахицефалия Бурсит Бурсит коленного сустава Гемартроз Гематогенный остеомиелит Гиперостоз Гиповолемический шок Гнойные раны Деформирующий артроз Закрытый перелом Илеопсоит Импиджмент-синдром Межпозвоночная грыжа Остеоартроз Остеомиелит Остеопороз Остеофиты Остеохондроз Остеохондроз грудного отдела Остеохондроз поясничный Пяточная шпора Сколиоз Травмы позвоночника
Все врачи
м. ВДНХ
ВДНХ
м. Молодёжная
м. Текстильщики
м. Курская
м. Севастопольская
м. Чертановская
м. Крылатское
м. Войковская
Старопетровский проезд, 7А, стр. 22
ул. Клары Цеткин, д. 33 корп. 28
м. Балтийская
Старопетровский проезд, 7А, стр. 22
ул. Клары Цеткин, д. 33 корп. 28
м. Марьина Роща
м. Новые Черёмушки
м. Водный стадион
м. Улица 1905 года
м. Юго-Западная
Все врачи
Загрузка
Лицензии
Перейти в раздел лицензииПерейти в раздел правовая информация
Рассекающий остеохондрит: диагноз, который нельзя пропустить
АЛЛЕН Л. ХИКСОН, доктор медицины, И ЛИЗА М. ГИББС, доктор медицины
Семейный врач. 2000;61(1):151-156
2000;61(1):151-156
См. соответствующий информационный материал для пациентов по рассекающему остеохондриту, написанный авторами этой статьи .
Рассекающий остеохондрит является наиболее частой причиной подвижности тела в суставной щели у подростков. Поскольку клинические признаки часто малозаметны, диагностика требует высокой степени подозрительности. Ограниченный диапазон движений может быть единственным заметным клиническим признаком. Диагноз ставится при рентгенологическом исследовании, ключевую роль в определении стабильности поражения играет магнитно-резонансная томография. Консервативное лечение является основой лечения стабильных поражений. В то время как большинство пациентов реагируют на консервативное лечение, пациентам с нестабильными поражениями требуется артроскопическое лечение.
Оценка боли в колене у подростков представляет собой сложную задачу для врачей первичного звена. Рассекающий остеохондрит (ОКР) является наиболее частой причиной подвижности тела в суставной щели у подростков 1 и может привести к значительной слабости. ОКР является относительно редким заболеванием, характеризующимся фокальной областью субхондральной кости, которая подвергается некрозу. Исторически это наблюдалось преимущественно у молодых мужчин. В последнее время о нем все чаще сообщают среди молодых спортсменок. 2 Клинические признаки могут быть малозаметными, поэтому у клиницистов должен быть низкий порог подозрения при получении рентгенограмм. Ранняя диагностика и соответствующее лечение могут предотвратить долгосрочные последствия.
Рассекающий остеохондрит (ОКР) является наиболее частой причиной подвижности тела в суставной щели у подростков 1 и может привести к значительной слабости. ОКР является относительно редким заболеванием, характеризующимся фокальной областью субхондральной кости, которая подвергается некрозу. Исторически это наблюдалось преимущественно у молодых мужчин. В последнее время о нем все чаще сообщают среди молодых спортсменок. 2 Клинические признаки могут быть малозаметными, поэтому у клиницистов должен быть низкий порог подозрения при получении рентгенограмм. Ранняя диагностика и соответствующее лечение могут предотвратить долгосрочные последствия.
Иллюстративный случай
15-летняя девочка поступила в нашу клинику через неделю после того, как случайно наткнулась на раздвижную стеклянную дверь. Она жаловалась на боль в колене, которая усиливалась при нагрузке на ногу и разгибании ноги. Небольшой отек на плато большеберцовой кости, вызванный инцидентом, оставался стойким. Хотя нога пациентки никогда не «отказывала», она чувствовала, что может. Ранее у нее не было проблем с коленями. Будучи активным подростком, она любила баскетбол и футбол, хотя при дальнейших расспросах она призналась, что в течение нескольких месяцев испытывала неясную боль в колене, которая мешала ей играть так энергично, как ей хотелось. Других совместных жалоб у нее не было. Менструации пациентки были регулярными и начались, когда ей было 12 лет. Ее семейный анамнез был отрицательным для ревматологических заболеваний.
Хотя нога пациентки никогда не «отказывала», она чувствовала, что может. Ранее у нее не было проблем с коленями. Будучи активным подростком, она любила баскетбол и футбол, хотя при дальнейших расспросах она призналась, что в течение нескольких месяцев испытывала неясную боль в колене, которая мешала ей играть так энергично, как ей хотелось. Других совместных жалоб у нее не было. Менструации пациентки были регулярными и начались, когда ей было 12 лет. Ее семейный анамнез был отрицательным для ревматологических заболеваний.
При осмотре существенные признаки включали отек мягких тканей и болезненность по линии сустава. Обследование было отрицательным для субпателлярного выпота или болезненности. Проба Лахмана была отрицательной, медиальные и латеральные коллатеральные связки стабильны. Неврологическое исследование выявило симметричные рефлексы с нормальной чувствительностью и силой. У нее был дискомфорт при весовой нагрузке и 5-градусное ограничение до полного разгибания. Рентгенограммы были получены после того, как было выявлено ограничение вытяжения.
Рентгенограммы правого коленного сустава показали фрагмент кости в медиальном мыщелке бедренной кости (рис. 1) . Была проведена магнитно-резонансная томография (МРТ) правого колена для оценки разрыва хряща. Сканирование выявило остеонекроз латеральной поверхности медиального мыщелка бедренной кости (рис. 2) . Хрящ над областью некроза был интактен, суставная щель свободна от рыхлых тел. Были получены изображения другого колена, чтобы исключить контралатеральное поражение, и они были нормальными.
Пациент был впоследствии направлен и осмотрен врачом-ортопедом, который согласился с диагнозом. Клинически пациентка не могла полностью разогнуть правую ногу. Ей была проведена артроскопия для оценки наличия нестабильных некротических фрагментов. При обследовании под наркозом выявлена блокада разгибания правого коленного сустава 5 градусов. При артроскопии выявлен костно-хрящевой очаг размером 1,0 × 0,5 см, соответствующий рентгенологическим данным медиального мыщелка бедра. Рыхлый хрящ был отмечен на краю костно-хрящевого дефекта и был удален в этом месте. Не было никаких признаков обнаженной кости. Само поражение считалось стабильным после механического зондирования, и никаких дополнительных процедур не проводилось.
Рыхлый хрящ был отмечен на краю костно-хрящевого дефекта и был удален в этом месте. Не было никаких признаков обнаженной кости. Само поражение считалось стабильным после механического зондирования, и никаких дополнительных процедур не проводилось.
Пациент был направлен на физиотерапию и прошел три сеанса для увеличения объема движений и укрепления четырехглавой мышцы. Ее попросили воздержаться от спортивных соревнований. Пациентка была потеряна для наблюдения в течение девяти месяцев, после чего ее снова осмотрели в семейной клинике. Она была безболезненной с полным диапазоном движений и стабильным коленом. Она полностью участвовала в школьных спортивных состязаниях и не имела никаких дополнительных симптомов.
Определение и патология
ОКР относится к фокальной области субхондральной кости, которая подвергается некрозу. Покрывающий хрящ остается интактным в различной степени, получая питание из синовиальной жидкости. По мере резорбции некротизированной кости хрящ теряет свою поддерживающую структуру. 2 Впоследствии фрагмент кости может быть смещен в суставную щель. Существует два основных типа ОКР: взрослая форма, возникающая после закрытия физа, и ювенильная форма, возникающая у пациентов с открытой эпифизарной пластинкой. 3 Многие исследователи считают, что взрослая форма представляет собой недиагностированное стойкое ювенильное обсессивно-компульсивное расстройство. 4
2 Впоследствии фрагмент кости может быть смещен в суставную щель. Существует два основных типа ОКР: взрослая форма, возникающая после закрытия физа, и ювенильная форма, возникающая у пациентов с открытой эпифизарной пластинкой. 3 Многие исследователи считают, что взрослая форма представляет собой недиагностированное стойкое ювенильное обсессивно-компульсивное расстройство. 4
Эпидемиология
Заболеваемость ОКР среди населения в целом составляет от 15 до 30 случаев на 100 000 человек. 1,5 Несмотря на редкость, считается важной причиной боли в суставах у активных подростков. Обычно известно, что ОКР поражает мужчин в возрасте от 10 до 20 лет. Одно исследование показало, что мальчики в три-четыре раза чаще болеют, чем девочки. 3 Заболеваемость увеличивается у женщин 2 и у детей младшего возраста, 1 , возможно, из-за более активного участия в организованных спортивных состязаниях.
Наиболее часто поражаемые области включают, в порядке убывания частоты, мыщелки бедренной кости, купол таранной кости и головку плечевой кости. 6 Колено задействовано примерно в 75% случаев. 3 В классическом понимании медиальный мыщелок бедренной кости, не несущий нагрузки, является местом локализации в 85% случаев ОКР коленного сустава. 7 Обсессивно-компульсивное расстройство контралатерального сустава должно быть исключено, потому что от 20 до 30 процентов случаев являются двусторонними. 3 Иногда отмечались множественные поражения, хотя и редкие. 8 Менее частые локализации включают надколенник, головку бедренной кости, гленоид лопатки, плато большеберцовой кости, головку таранной кости и позвонки. 8,9 Капителлярные поражения плечевой кости часто встречаются у подростков-бейсболистов и гимнастов. 9,10
6 Колено задействовано примерно в 75% случаев. 3 В классическом понимании медиальный мыщелок бедренной кости, не несущий нагрузки, является местом локализации в 85% случаев ОКР коленного сустава. 7 Обсессивно-компульсивное расстройство контралатерального сустава должно быть исключено, потому что от 20 до 30 процентов случаев являются двусторонними. 3 Иногда отмечались множественные поражения, хотя и редкие. 8 Менее частые локализации включают надколенник, головку бедренной кости, гленоид лопатки, плато большеберцовой кости, головку таранной кости и позвонки. 8,9 Капителлярные поражения плечевой кости часто встречаются у подростков-бейсболистов и гимнастов. 9,10
Патофизиология
Наше понимание патофизиологии ОКР не сильно продвинулось за последние 100 лет. Генетическая предрасположенность, ишемия, повторяющиеся травмы и аномальная оссификация — все это теоретизируется как причины ОКР. Хотя этиология остается неясной, обычно считается, что она является многофакторной, при этом повторяющиеся силы сдвига и сжатия играют провоцирующую роль.
Хотя этиология остается неясной, обычно считается, что она является многофакторной, при этом повторяющиеся силы сдвига и сжатия играют провоцирующую роль.
Многие пациенты не имеют в анамнезе значительных травм, а повторяющиеся микротравмы приводят к стрессу субхондральной кости, особенно у спортсменов. 1 Обсессивно-компульсивное расстройство коленного сустава связано с ущемлением или ущемлением большеберцовой ости и надколенника фрагментами мыщелка бедренной кости. 1 Из-за высокой частоты билатеральных поражений и областей, не несущих нагрузки, нетравматическая этиология может быть более вероятной. Определенную роль может играть ишемия, вызванная сосудистым спазмом, жировой эмболией, инфекцией или тромбозом. 1,3
У детей может быть более высокая вероятность травм из-за менее тяжелой травмы, связанной с зонами роста, более пористой костью и предрасположенностью к травмам во время всплесков роста в подростковом возрасте. 11 Аномальные центры окостенения, часто встречающиеся у детей в периоды быстрого роста, считаются предвестниками развития поражений при обсессивно-компульсивном расстройстве. 1 Предполагается, что добавочный костный островок со временем частично прикрепляется. Генетическая предрасположенность является менее вероятным фактором, хотя наследственные заболевания костей могут быть ошибочно приняты за обсессивно-компульсивное расстройство. 3
1 Предполагается, что добавочный костный островок со временем частично прикрепляется. Генетическая предрасположенность является менее вероятным фактором, хотя наследственные заболевания костей могут быть ошибочно приняты за обсессивно-компульсивное расстройство. 3
Клиническая картина
Возраст пациентов обычно от 12 до 20 лет, они активно занимаются гимнастикой, бейсболом или другими организованными видами спорта. Представленные жалобы часто включают тонкий и неопределенный дискомфорт в колене. На самом деле едва уловимое ограничение диапазона движений может быть наиболее важным клиническим признаком. Примерно 21 процент пациентов связывают появление симптомов с травмой. 5 Большинство из них имеют боль, связанную с активностью 5 , и скованность после периодов неиспользования. Общие жалобы включают ощущения «ловления» и «уступки» 9.0015 4 , а также невозможность полностью разогнуть конечность. Слабая постоянная или прерывистая боль обычно плохо локализована и усиливается при нагрузке. 4 При осмотре могут выявляться выпоты, крепитация 2 и болезненность в области суставов. Пациенты с ОКР коленного сустава могут ходить с наружной ротацией большеберцовой кости, а симптом Вильсона может быть положительным. 1 Последнее вызывается сгибанием колена на 90 градусов, внутренней ротацией большеберцовой кости и медленным разгибанием колена, наблюдая за болезненной реакцией. 3
4 При осмотре могут выявляться выпоты, крепитация 2 и болезненность в области суставов. Пациенты с ОКР коленного сустава могут ходить с наружной ротацией большеберцовой кости, а симптом Вильсона может быть положительным. 1 Последнее вызывается сгибанием колена на 90 градусов, внутренней ротацией большеберцовой кости и медленным разгибанием колена, наблюдая за болезненной реакцией. 3
Диагностика
ОКР — это рентгенологический диагноз. При подозрении на ОКР колена показаны рентгенограммы в переднезадней, боковой и туннельной проекциях (колено в сгибании). Одни только переднезадние снимки могут пропустить поражение задней поверхности медиального мыщелка бедренной кости. 1 При обнаружении поражения следует также обследовать контралатеральное колено. Простые пленки выявляют ограниченную область некроза, но являются плохим методом оценки суставного хряща и не могут использоваться для определения стабильности. 6 Если обычные рентгенограммы отрицательны, следует рассмотреть другие причины, и дальнейшее обследование на ОКР не рекомендуется.
Все очаги обсессивно-компульсивного расстройства, видимые на рентгенограммах, должны быть стадированы для стабильности с помощью МРТ. МРТ имеет 97-процентную чувствительность для обнаружения нестабильных поражений. 12 За исключением прямой визуализации, МРТ является наиболее точным методом определения стадии поражений и имеет решающее значение для клинического лечения. 13 Стадии I и II представляют собой стабильные поражения, в то время как стадии III и IV описывают нестабильные поражения, при которых не только разрывается хрящ, но и существует синовиальная жидкость между фрагментом и подлежащей костью (Таблица 1) .
| Стадия I — утолщение суставного хряща и изменения слабого сигнала (стабильная) |
| Стадия II — нарушение суставного хряща, ободок со слабым сигналом позади фрагмента, указывающий на фиброзное прикрепление (стабильная) |
| Стадия III — суставной хрящ разорванные, высокосигнальные изменения позади фрагмента и нижележащей субхондральной кости (нестабильные) |
| Стадия IV — рыхлое тело (нестабильное) |
Томография, компьютерная томография, артрография и ядерное сканирование костей также использовались для оценки стабильности и потенциала заживления, но каждый из них имеет ограничения. 6 На МРТ наличие высокосигнальных изменений на изображениях T 2 свидетельствует о наличии жидкости между фрагментом и интактной костью. Вышележащий суставной хрящ может быть интактным в нестабильном фрагменте. 6 При планировании операции важно различать стадии II и III. 13 Если МРТ показывает нестабильное поражение (стадия III или IV), следует использовать артроскопию для определения целостности хрящевой поверхности.
6 На МРТ наличие высокосигнальных изменений на изображениях T 2 свидетельствует о наличии жидкости между фрагментом и интактной костью. Вышележащий суставной хрящ может быть интактным в нестабильном фрагменте. 6 При планировании операции важно различать стадии II и III. 13 Если МРТ показывает нестабильное поражение (стадия III или IV), следует использовать артроскопию для определения целостности хрящевой поверхности.
Клиническое лечение
После завершения стадирования нестабильные поражения лечат хирургическим путем (рис. 3) . Консервативное лечение стабильных поражений является общепринятым. Однако не существует проспективных рандомизированных клинических исследований для оценки различных методов лечения. 4 В существующей литературе часто группируются исследования взрослых и юношеских форм ОКР, а также различных пораженных суставов, что затрудняет выводы, основанные на фактических данных. Прогноз ухудшается с возрастом и закрытием физа. Таким образом, цель лечения ювенильного обсессивно-компульсивного расстройства состоит в том, чтобы способствовать разрешению поражения до закрытия физического тела. При взрослой форме терапия направлена на сохранение функции и предотвращение развития раннего дегенеративного остеоартроза. 3
Таким образом, цель лечения ювенильного обсессивно-компульсивного расстройства состоит в том, чтобы способствовать разрешению поражения до закрытия физического тела. При взрослой форме терапия направлена на сохранение функции и предотвращение развития раннего дегенеративного остеоартроза. 3
Следует учитывать такие факторы, как локализация поражения, отношение к опорной поверхности, стабильность, закрытие физиса и клиническая картина. Нехирургическое лечение показано в случаях ювенильного обсессивно-компульсивного расстройства, особенно у пациентов с открытыми физическими пластинками. 3 Приблизительно половина поражений разрешается в течение 10–18 месяцев с помощью консервативных мер. У девочек моложе 11 лет и мальчиков моложе 13 лет шансы на выздоровление высоки, в то время как у пациентов старше 20 лет исходы обычно хуже, а вероятность хирургического вмешательства выше. 1 Нестабильные поражения (стадии III и IV) у пациентов с закрытой опухолью имеют особенно неблагоприятный прогноз. Более агрессивное вмешательство показано у пожилых пациентов с симптомами. 3
Более агрессивное вмешательство показано у пожилых пациентов с симптомами. 3
Нехирургическое лечение включает наблюдение. Соревновательных видов спорта следует избегать в течение шести-восьми недель. Цель модификации активности состоит в том, чтобы обеспечить бессимптомную повседневную деятельность. 1 Можно начать физиотерапию, включая упражнения на растяжку и увеличение диапазона движений. Упражнения на кондиционирование и укрепление четырехглавой мышцы также могут быть полезными. Исторически иммобилизация поощрялась; однако длительное шинирование приводит к атрофии и тугоподвижности четырехглавой мышцы, что может осложнить состояние. 5 Стойкие симптомы у послушного пациента, получающего консервативное лечение, или начало заедания или стирания сустава предполагают отслойку с развитием рыхлого тела и являются показанием для артроскопической оценки. 1
В этих случаях артроскопия необходима для оценки стабильности поражения и визуализации вышележащего хряща. В зависимости от хирургических данных может быть удалено рыхлое тело, иссечен фрагмент, очищен хрящ или просверлено поражение для обеспечения реваскуляризации. После операции следует рано начинать упражнения на увеличение амплитуды движений. Укрепление четырехглавой мышцы может способствовать общей стабильности колена. Пациенты должны находиться под наблюдением с трехмесячными интервалами, собирая анамнез и физикальное обследование до исчезновения симптомов. Визуализирующие исследования показаны для оценки клинического ухудшения.
В зависимости от хирургических данных может быть удалено рыхлое тело, иссечен фрагмент, очищен хрящ или просверлено поражение для обеспечения реваскуляризации. После операции следует рано начинать упражнения на увеличение амплитуды движений. Укрепление четырехглавой мышцы может способствовать общей стабильности колена. Пациенты должны находиться под наблюдением с трехмесячными интервалами, собирая анамнез и физикальное обследование до исчезновения симптомов. Визуализирующие исследования показаны для оценки клинического ухудшения.
Факторы риска остеоартрита у женщин и способы их предотвращения
Остеоартрит не является расстройством равных возможностей: похоже, что он предпочтительнее для женщин. Среди людей с остеоартрозом женщин в два раза больше, чем мужчин, особенно у тех, у кого артрит коленей и рук. Симптомы обычно начинают проявляться у женщин в возрасте от 40 до 50 лет, и разница становится еще больше после 55 лет, когда у женщин наступает менопауза.
Что может объяснить эти различия? Причин такого несоответствия может быть несколько.
Вес
Наиболее важным фактором риска остеоартрита у женщин, как и у мужчин, является ожирение. Женщины, переживающие менопаузу, часто набирают вес, а повышенная нагрузка на суставы может объяснить рост заболеваемости остеоартритом среди женщин после 55 лет. К тому времени, когда женщина достигает 65 лет, она в два раза чаще, чем мужчина, испытывает симптомы остеоартрита.
Анатомия
Другое возможное объяснение анатомическое: женские бедра шире, чем мужские. Угол, образованный бедренными костями, которые шире, чем колени, создает большую нагрузку на внешнюю часть коленей. Эта поза со скрещенными коленями, даже если она легкая, со временем может вызвать остеоартрит у некоторых женщин.
У женщин также чаще развивается состояние, называемое пателлофеморальным синдромом, при котором коленная чашечка (надколенник) не скользит плавно по суставу и трется о нижнюю часть бедренной кости (бедро). Это смещение может усугубляться чрезмерно вытянутыми коленями у женщин, которые носят высокие каблуки. Периодическое трение коленной чашечки о бедренную кость вызывает износ, который может прогрессировать до артрита и вызывать боль в передней части колена.
Это смещение может усугубляться чрезмерно вытянутыми коленями у женщин, которые носят высокие каблуки. Периодическое трение коленной чашечки о бедренную кость вызывает износ, который может прогрессировать до артрита и вызывать боль в передней части колена.
Гормоны
Увеличение распространенности остеоартрита у женщин также вызвало необходимость проведения исследований по определению роли гормонов. Хотя роль гормонов, таких как эстроген и прогестерон, при остеоартрите неясна, исследования показали, что заместительная гормональная терапия (ЗГТ) может иметь защитный эффект. Исследование 1997 года в Чингфорде, проведенное в Лондоне, например, показало, что среди более чем 1000 женщин те, кто принимал ЗГТ, меньше болели остеоартритом коленного сустава (как это видно на рентгенограммах) и чуть меньше остеоартритом рук. Исследования, изучающие влияние гормонов на остеоартрит, продолжаются.
Другие исследователи изучали роль гормона релаксина, уровень которого увеличивается во время беременности и делает суставы более слабыми, вызывая потенциальную нестабильность. Повышенный уровень релаксина был предложен в качестве возможного объяснения повышенной распространенности остеоартрита рук у женщин по сравнению с мужчинами. Исследования продолжают анализировать эту связь.
Повышенный уровень релаксина был предложен в качестве возможного объяснения повышенной распространенности остеоартрита рук у женщин по сравнению с мужчинами. Исследования продолжают анализировать эту связь.
Спорт
Другая теория связана со спортивными травмами. Увеличение числа девочек, занимающихся спортом в старших классах и колледжах за последние пару десятилетий, означает, что все больше женщин получают спортивные травмы, особенно разрывы передней крестообразной связки (ПКС) колена. Эта травма сама по себе подвергает человека повышенному риску остеоартрита, даже если она лечится хирургическим путем. Любая нестабильность в колене со временем приводит к износу.
В ближайшие годы мы можем увидеть рост заболеваемости остеоартритом у женщин по мере взросления девочек с травмами передней крестообразной связки. Одно исследование показало, что среди женщин-футболисток, перенесших травмы передней крестообразной связки, более чем у половины в последующие 12 лет развились рентгенологические признаки остеоартрита.



 Повышенная подвижность верхней части позвоночника очень часто приводит к ухудшению амортизационных свойств межпозвоночных дисков.
Повышенная подвижность верхней части позвоночника очень часто приводит к ухудшению амортизационных свойств межпозвоночных дисков.



