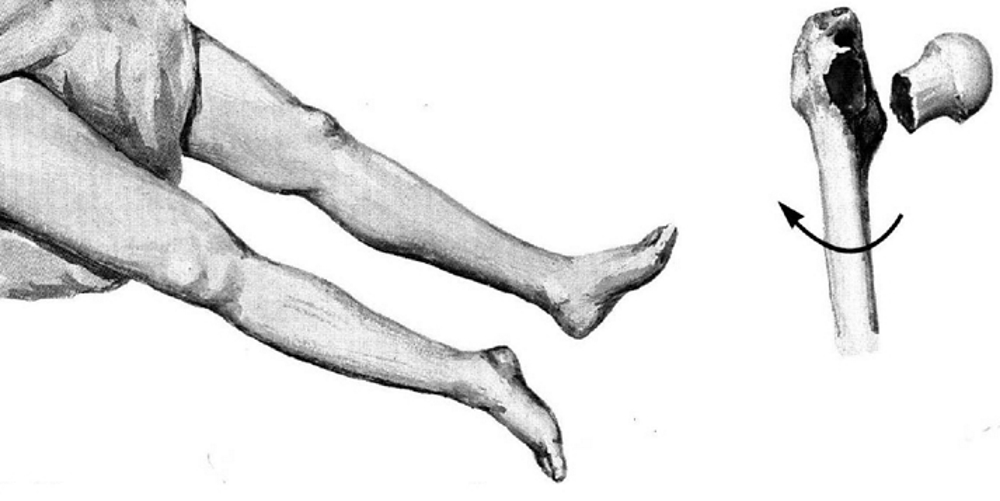
При переломе шейки бедра может ли человек сидеть: Перелом шейки бедра: неприятность эту мы переживем
Можно ли сидеть при переломе шейки бедра: как садится?
Можно ли сидеть при переломах collum femoris – надо знать каждому пациенту, перенесшему данную травму.
Всех пациентов и их родных интересует, можно ли сидеть при переломе шейки бедра (collum femoris). Данная травма признана довольно опасной. Грозит серьезными осложнениями, особенно если речь идет о людях преклонного возраста. Именно они подвержены таким переломам больше других.
Многие уверены, что после перелома показана полная обездвиженность и сидеть ни в коем случае нельзя. Это ошибочное мнение. Отсутствие физической активности не принесет пользы, а скорее навредит. Однако необходимо знать, когда и как можно усаживать больного после травмы шейки бедра. При этом учитываются особенности травмы и другие важные нюансы.
Содержание статьи
- Чем чревата длительная обездвиженность
- Подготовка к усаживанию
- Когда можно принимать сидячее положение
- Как садиться после травмы
- Возможность сидеть после сложных травм и операций
- Травмы с осложнениями
- Сложные операции
Чем чревата длительная обездвиженность
К сожалению, для некоторых людей, столкнувшихся с таким повреждением, травма заканчивается летальным исходом. В группе риска находятся те, чей организм уже ослаблен в силу возраста и не способен противостоять различным осложнениям.
В группе риска находятся те, чей организм уже ослаблен в силу возраста и не способен противостоять различным осложнениям.
Они часто возникают именно по причине длительной обездвиженности пациента, а можно ли ему садится? Делать это необходимо.
К наиболее распространенным осложнениям обездвиженности относятся:
- пролежни;
- запоры;
- депрессия;
- мышечная атрофия;
- застойная пневмония;
- тромбоэмболия;
- инфаркт миокарда.
Каждый из перечисленных недугов опасен по-своему. Однако последние три несут прямую угрозу жизни (особенно у возрастных больных). Перечисленные осложнения необходимо предотвращать заранее.
Подготовка к усаживанию
В большинстве случаев при переломах collum femoris прибегают к оперативному вмешательству. Это ускоряет возвращение пострадавшего к нормальной жизни. Однако иногда хирургическое вмешательство противопоказано, процесс восстановления занимает больше времени.
В любом случае пациенту необходима двигательная активность. При отсутствии операции не стоит надеяться на то, что кости срастутся лучше, если человек будет постоянно лежать. Этого не произойдет. Физические упражнения необходимы. Однако важно знать, когда можно начинать садиться и как к этому подготовиться.
Специалисты рекомендуют сразу после травмы соорудить над кроватью больного специальную перекладину. Она должна располагаться примерно на уровне груди. Уже спустя несколько суток пациент (только при разрешении врача!) может пытаться приподниматься с ее помощью. Выполняя такие упражнения по 2-3 раза в день, человек поддерживает свое тело в тонусе. Одновременно готовит мышцы к более существенным нагрузкам.
Важно! Садиться резко, без предварительной разминки, нельзя. Это чревато серьезными последствиями. Желательно чтобы на начальных этапах кто-то из родных присутствовал при упражнениях с перекладиной и оказывал в случае необходимости помощь.
Когда можно принимать сидячее положение
Садиться после травмы можно с разрешения специалиста, который учитывает характер травмы, тактику выбранного лечения и индивидуальные особенности пациента.
Когда можно начинать садиться полноценно? Если был задействован один из видов хирургического вмешательства (эндопротезирование или остеосинтез), то уже через 3 — 4 дня больной может с большой аккуратностью присаживаться.
На начальных этапах рекомендуется придерживаться графика, приведенного в таблице:
| 1-я неделя | Присаживание в кровати при помощи планки. Ноги не свешиваются. Пребывание в сидячем положении очень ограничено по времени. |
| 2-я неделя | Можно начинать садиться в кровати, свесив ноги. |
Далее больной учится сидеть на стуле, табуретке или другой твердой поверхности. Постепенно начинает вставать на ноги. Длительное пребывание в сидячем положении исключено. Если устанавливается скелетное вытяжение и накладывается гипсовая повязка, пока они не будут сняты и заменены бандажом, присаживаться нельзя.
Как садиться после травмы
Можно садиться после предварительной подготовки и соблюдая все инструкции.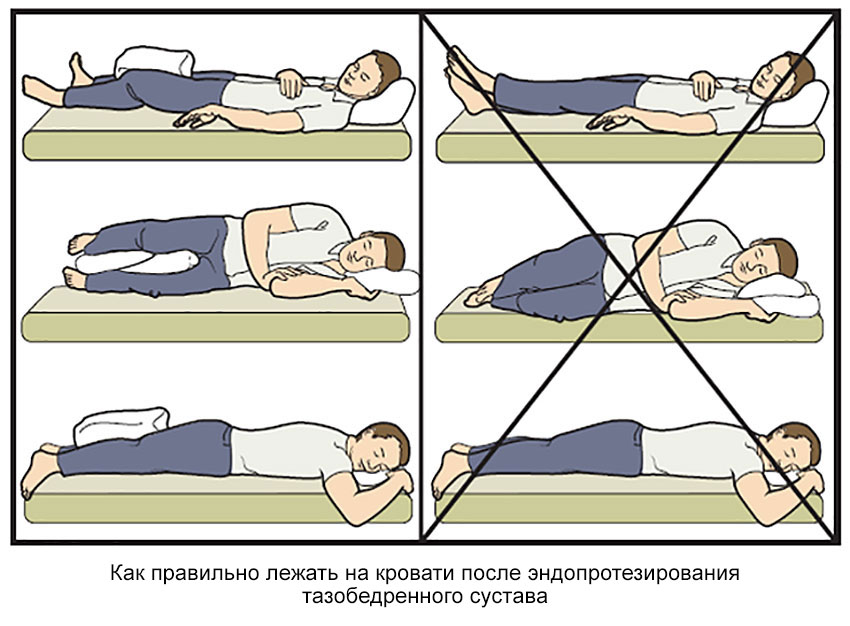 Заново учиться сидеть нужно правильно. Принимать такое положение в самый первый раз самостоятельно больному запрещается. Посторонняя помощь обязательна. Желательно чтобы оказывал ее специалист.
Заново учиться сидеть нужно правильно. Принимать такое положение в самый первый раз самостоятельно больному запрещается. Посторонняя помощь обязательна. Желательно чтобы оказывал ее специалист.
Пациентам с вставленными титановыми пластинами следует соблюдать особую осторожность, чтобы конструкции не сместились. К этому могут привести резкие, неуклюжие движения. Следует подробно расспросить своего врача, как сидеть правильно.
Обычно специалисты рекомендуют приходить к этому положению постепенно. Помимо использования планки нужно подкладывать под спину подушки. Также хорошо себя зарекомендовали специальные петли, установленные над кроватью. Держась за них руками, больной облегчает себе процесс усаживания на начальных этапах.
Позже, когда можно сидеть полноценно и достаточно долгое время, необходимо все равно придерживаться определенных правил.
А именно:
- выбирать стул или табурет с максимально твердой поверхностью;
- оборудовать место сидения специальными подлокотниками;
- не допускать наклона корпуса более чем на девяносто градусов;
- не поднимать в сидячем положении больную ногу выше таза;
- не совершать поврежденной конечностью круговых движений;
- не скрещивать ноги;
- опираться на больную конечность только в том случае, если есть и другие точки опоры (например, подлокотники).

Выполняться эта инструкция должна до тех пор, пока доктор не отменит требования и не разрешит двигаться более свободно. Изначально движения медленные и осторожные. Пациент садится на стул или другую поверхность, касаясь ее тыльной стороной бедра и постепенно продвигаясь назад.
Затем человек опускается на сидение, держа спину ровной, а больную конечность – выпрямленной. Видео в этой статье поможет пациентам и их родственникам сделать процесс максимально безопасным.
Возможность сидеть после сложных травм и операций
Переломы различаются по своей сложности. Одни срастаются очень быстро, другие могут сопровождаться смещением костей или их осколков. При каждом типе травмы показаны определенное лечение и период реабилитации.
Травмы с осложнениями
Наиболее частым осложнением является перелом со смещением. У пожилых людей такая травма может случиться даже в результате неудачного падения с высоты своего роста. Это объясняется тем, что многие люди преклонного возраста страдают остеопорозом, который делает кости суставы более хрупкими.
У молодых пациентов и детей смещение бывает следствием:
- падения с большой высоты;
- травмы во время автомобильной катастрофы.
Можно ли садиться при переломе бедра с осложнением, а точнее, когда это следует делать, решает врач в зависимости от ситуации. Обычно в таких случаях устанавливается титановая пластина либо практикуется скелетное вытяжение. Положение полусидя разрешается принимать только после одобрения специалиста.
Врач должен зафиксировать:
- отсутствие отеков и повреждений мышц;
- заживление ушибов;
- наличие первичного срастания костей;
- купирование воспалительных процессов.
После этого пациент может начинать приподниматься в кровати. Обычно от данного момента до принятия полноценного сидячего положения проходит от нескольких суток до недели.
Сложные операции
Отдельно следует рассмотреть, когда можно сидеть после сложной операции. Имеется в виду замена головки тазобедренного сустава протезом. В строго горизонтальном положении после хирургического вмешательства такого типа пациент должен оставаться несколько месяцев. Только по прошествии этого времени выздоравливающему разрешается немного подниматься.
В строго горизонтальном положении после хирургического вмешательства такого типа пациент должен оставаться несколько месяцев. Только по прошествии этого времени выздоравливающему разрешается немного подниматься.
Изначально допускается лишь полусидячее положение. Подниматься следует постепенно, с посторонней помощью и очень осторожно. Резкие движения исключены. Сидеть необходимо, чтобы избежать застойных процессов в тканях и осложнений. Однако стоит знать, когда и как это делать, а также строго соблюдать все инструкции и рекомендации врача.
Неоправданно долгое пребывание в неподвижном состоянии чревато серьезными осложнениями. Цена такой пассивности может оказаться непомерно высокой – вплоть до летального исхода. После получения разрешения доктора следует сразу приступать к тренировкам. Регулярное выполнение упражнений обязательно даст положительный результат.
Лечение перелома бедренной кости — выписка Информация | Гора Синай
ORIF — бедренная кость — отводящая; Внутренняя фиксация открытой репозиции — бедренная кость — разгрузка
Когда вы находитесь в больнице
У вас был перелом бедренной кости ноги. Ее также называют бедренной костью. Возможно, вам потребовалась операция по восстановлению кости. Возможно, у вас была операция, называемая открытой редукцией внутренней фиксации. Во время этой операции ваш хирург сделал надрез на коже, чтобы выровнять сломанную кость.
Затем ваш хирург использовал специальные металлические устройства, чтобы удерживать ваши кости на месте, пока они срастаются. Эти устройства называются внутренними фиксаторами. Полное название этой операции — открытая репозиция и внутренняя фиксация (ORIF).
В наиболее распространенной операции по восстановлению перелома бедренной кости хирург вводит стержень или большой гвоздь в центр кости.
Чего ожидать дома
Восстановление чаще всего занимает от 4 до 6 месяцев. Продолжительность вашего выздоровления будет зависеть от того, насколько серьезен ваш перелом, есть ли у вас кожные раны и насколько они серьезны. Восстановление также зависит от того, были ли повреждены ваши нервы и сосуды, и какое лечение вы проходили.
В большинстве случаев стержни и пластины, используемые для заживления костей, не нужно удалять при последующих операциях.
Уход за ранами
 Спросите своего поставщика медицинских услуг, когда вы можете начать.
Спросите своего поставщика медицинских услуг, когда вы можете начать.Будьте особенно осторожны, принимая душ. Строго следуйте инструкциям вашего провайдера.
- Если вы носите бандаж для ног или иммобилайзер, накройте его полиэтиленом, чтобы он оставался сухим во время принятия душа.
- Если вы не носите бандаж для ног или иммобилайзер, тщательно промойте разрез водой с мылом, когда ваш врач разрешит это. Аккуратно промокните его насухо. Не трите разрез и не наносите на него кремы или лосьоны.
- Сядьте на стул для душа, чтобы не упасть во время душа.
Не принимайте ванну, бассейн или джакузи, пока ваш врач не разрешит вам.
Меняйте повязку (повязку) на разрез каждый день. Осторожно промойте рану водой с мылом и промокните ее насухо.
Не реже одного раза в день проверяйте разрез на наличие признаков инфекции. Эти признаки включают усиление покраснения, усиление выделения или открытие раны.
Сообщите всем своим поставщикам медицинских услуг, включая стоматолога, о том, что у вас в ноге есть стержень или штифт. Возможно, вам придется принимать антибиотики перед стоматологическим лечением и другими медицинскими процедурами, чтобы снизить риск заражения. Это чаще требуется в начале после операции.
Возможно, вам придется принимать антибиотики перед стоматологическим лечением и другими медицинскими процедурами, чтобы снизить риск заражения. Это чаще требуется в начале после операции.
Домашняя установка
Держите дома подальше от опасностей, о которые можно споткнуться.
- Узнайте, как предотвратить падение. Удалите свободные провода или шнуры из мест, через которые вы проходите, чтобы попасть из одной комнаты в другую. Уберите свободные коврики. Не держите в доме мелких домашних животных. Устраните неровности пола в дверных проемах. Иметь хорошее освещение.
- Сделайте вашу ванную комнату безопасной.
 Поставьте поручни в ванной или душе и рядом с туалетом. Положите нескользящий коврик в ванну или душ.
Поставьте поручни в ванной или душе и рядом с туалетом. Положите нескользящий коврик в ванну или душ. - Ничего не носите с собой во время ходьбы. Вам могут понадобиться руки, чтобы помочь вам балансировать.
Размещайте вещи в легкодоступных местах.
Обустройте свой дом так, чтобы вам не приходилось подниматься по ступенькам. Вот несколько советов:
- Установите кровать или используйте спальню на первом этаже.
- Ванная комната или переносной туалет должны находиться на том же этаже, где вы проводите большую часть дня.
Если у вас нет никого, кто мог бы помочь вам дома в течение первых 1–2 недель, попросите своего поставщика медицинских услуг пригласить к вам на дом обученного опекуна, чтобы помочь вам. Этот человек может проверить безопасность вашего дома и помочь вам с вашими повседневными делами.
Следуйте инструкциям вашего врача или физиотерапевта относительно того, когда вы можете начать нагружать ногу. Возможно, какое-то время вы не сможете перенести весь, часть или какой-либо вес на ногу. Убедитесь, что вы знаете, как правильно пользоваться тростью, костылями или ходунками.
Убедитесь, что вы знаете, как правильно пользоваться тростью, костылями или ходунками.
Обязательно выполняйте упражнения, которым вас учили, чтобы развить силу и гибкость по мере восстановления.
Будьте осторожны, не оставайтесь в одном и том же положении слишком долго. Меняйте положение не реже одного раза в час.
Когда звонить врачу
Позвоните своему врачу, если у вас есть:
- Одышка или боль в груди при дыхании
- Частое мочеиспускание или жжение при мочеиспускании
- Покраснение или усиливающаяся боль вокруг разреза
- Дренаж из разреза
- Отек одной ноги (она будет красной и теплее, чем другая нога)
- Боль в икре
- Температура выше 101°F ( 38,3 °C)
- Боль, не купируемая обезболивающими
- Носовые кровотечения или кровь в моче или стуле, если вы принимаете антикоагулянты
- Внезапное затруднение при ходьбе и опоре на ногу
Kalb RL, Фаулер GC. Уход за переломом. В: Fowler GC, изд. Процедуры Пфеннингера и Фаулера для первичной медико-санитарной помощи . 4-е изд. Филадельфия, Пенсильвания: Elsevier; 2020: глава 178.
Уход за переломом. В: Fowler GC, изд. Процедуры Пфеннингера и Фаулера для первичной медико-санитарной помощи . 4-е изд. Филадельфия, Пенсильвания: Elsevier; 2020: глава 178.
Рудлофф М.И. Переломы нижней конечности. В: Azar FM, Beaty JH, ред. Оперативная ортопедия Кэмпбелла . 14-е изд. Филадельфия, Пенсильвания: Elsevier; 2021: глава 54.
Уиттл АП. Общие принципы лечения переломов. В: Azar FM, Beaty JH, ред. Оперативная ортопедия Кэмпбелла . 14-е изд. Филадельфия, Пенсильвания: Elsevier; 2021: глава 53.
Последнее рассмотрение: 12.11.2020
Рецензию сделал: C. Бенджамин Ма, доктор медицинских наук, профессор, заведующий отделением спортивной медицины и плечевого сустава, отделение ортопедической хирургии UCSF, Сан-Франциско, Калифорния. Также рассмотрены Дэвидом Зивом, доктором медицины, MHA, медицинским директором, Брендой Конауэй, редакционным директором, и A.D.A.M. Редакционная коллегия.
Биомеханика переломов шейки бедра у бегунов
Август 2017 г.
iStockphoto.com 612848282
Факторы, связанные с нагрузкой на суставы во время бега, способствуют развитию стрессовых переломов шейки бедра и других структур нижних конечностей. Исследования показывают, что эти параметры нагрузки можно уменьшить, изменив схему приземления стопы при беге, длину шага, скорость и частоту шагов.
Марк Рибель, PT, DSc, OCS, SCS
В настоящее время бег является одним из самых популярных соревновательных и развлекательных видов деятельности в мире. Из-за его доступности, относительно низкой стоимости, минимальных требований к оборудованию и множества преимуществ, связанных со здоровьем и фитнесом, миллионы взрослых во всем мире регулярно ежегодно в той или иной степени занимаются бегом. 1,2 Однако бег может привести к травме, особенно нижних конечностей. Распространенность травм нижних конечностей, связанных с бегом, составляет 68%, с частотой от 190,4% и 79,3%. 1,3
Из-за атравматичности бега большинство зарегистрированных травм нижних конечностей связаны с перенапряжением.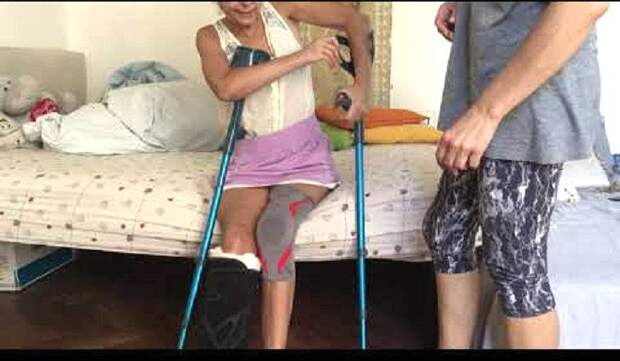 Применительно к костям это называется стрессовыми травмами кости. Как часть нормальной нагрузки и разгрузки кости, которая происходит во время бега, остеокластические клетки стимулируются в присутствии стресса, и кость резорбируется в месте стресса. Как только стресс устранен, остеобластные клетки восстанавливают и укрепляют области, к которым был применен стресс. Поскольку направленная вверх сила реакции опоры (GRF) во время бега может быть как минимум на 150% больше, чем во время ходьбы, может развиться дисбаланс в разрушении и наращивании костного материала. 4 Когда действие остеокластов из-за стресса перевешивает действие остеобластов, может возникнуть стрессовое повреждение и структурная слабость.
Применительно к костям это называется стрессовыми травмами кости. Как часть нормальной нагрузки и разгрузки кости, которая происходит во время бега, остеокластические клетки стимулируются в присутствии стресса, и кость резорбируется в месте стресса. Как только стресс устранен, остеобластные клетки восстанавливают и укрепляют области, к которым был применен стресс. Поскольку направленная вверх сила реакции опоры (GRF) во время бега может быть как минимум на 150% больше, чем во время ходьбы, может развиться дисбаланс в разрушении и наращивании костного материала. 4 Когда действие остеокластов из-за стресса перевешивает действие остеобластов, может возникнуть стрессовое повреждение и структурная слабость.
Костная стрессовая патология прогрессирует от стрессовой реакции до стрессового перелома и, наконец, до полного перелома кости. 5 Большинство стрессовых травм нижних конечностей происходит в плюсневых и большеберцовых костях и считается низким риском, поскольку они связаны с низкой частотой осложнений и благоприятным естественным течением.
Хотя только от 0,6% до 12% стрессовых травм нижних конечностей затрагивают проксимальный отдел бедра, такие травмы могут быть более серьезными, чем травмы плюсневых костей или большеберцовой кости.
Хотя стрессовое повреждение нижних конечностей составляет всего от 0,6% до 12%, стрессовое повреждение проксимального отдела бедренной кости вызывает большую озабоченность. 6,7 Стрессовая травма проксимального отдела бедренной кости, особенно шейки бедренной кости, представляет собой высокий риск по своей природе из-за склонности к позднему сращению, несращению, необходимости хирургической фиксации или комбинации этих факторов. 8 Стрессовые переломы шейки бедренной кости имеют особое значение для военнослужащих, поскольку их возникновение может привести к значительным затратам, выздоровлению и заболеваемости. 9 Правильное понимание развития стрессовых переломов шейки бедра у бегунов имеет большое значение для клиницистов.
Анатомия тазобедренного сустава
Тазобедренный сустав, или тазобедренный сустав, состоит из сочленения между вертлужной впадиной таза и головкой бедренной кости. Эти кости образуют диартродиальный многоосевой сустав с 3º свободы движений. Эти движения состоят из внутреннего и внешнего вращения в поперечной плоскости вокруг продольной оси, сгибания и разгибания в сагиттальной плоскости вокруг горизонтальной оси, а также отведения и приведения относительно оси спереди назад. Шарнирный сустав тазобедренного сустава в первую очередь поддерживает вес головы, туловища и верхних конечностей во время нагрузок.
Эти кости образуют диартродиальный многоосевой сустав с 3º свободы движений. Эти движения состоят из внутреннего и внешнего вращения в поперечной плоскости вокруг продольной оси, сгибания и разгибания в сагиттальной плоскости вокруг горизонтальной оси, а также отведения и приведения относительно оси спереди назад. Шарнирный сустав тазобедренного сустава в первую очередь поддерживает вес головы, туловища и верхних конечностей во время нагрузок.
Рис. 1. Трабекулярные системы головки и шейки бедренной кости. Две основные системы (средняя сжимающая и латеральная растягивающая) демонстрируют первичную передачу сил. Три второстепенные системы ослабляют остальные силы.
Вертлужная впадина состоит из трех безымянных костей — лобковой, подвздошной и седалищной. Эти кости обычно полностью окостеневают, когда люди находятся в возрасте от 20 до 25 лет. 10 Верхняя часть вертлужной впадины, полулунная поверхность, покрыта гиалиновым хрящом и является единственной частью вертлужной впадины, сочленяющейся с бедренной костью. Вертлужная впадина ориентирована латерально с некоторой степенью антеверсии, сочетание нижнего и переднего угла наклона. Сообщалось об углах антеверсии вертлужной впадины от 18,5 ° до 40 ° и варьируется в зависимости от пола, при этом женщины обычно имеют большую степень антеверсии, чем мужчины. 11 Фиброзно-хрящевая верхняя губа вертлужной впадины окружает периферию вертлужной впадины, функционально углубляя ее и улучшая стабильность тазобедренного сустава. Имеющиеся данные свидетельствуют о том, что вертлужная впадина не выполняет несущую функцию в тазобедренном суставе, а скорее выполняет проприоцептивную роль в тазобедренном суставе и помогает защитить край вертлужной впадины. 11
Вертлужная впадина ориентирована латерально с некоторой степенью антеверсии, сочетание нижнего и переднего угла наклона. Сообщалось об углах антеверсии вертлужной впадины от 18,5 ° до 40 ° и варьируется в зависимости от пола, при этом женщины обычно имеют большую степень антеверсии, чем мужчины. 11 Фиброзно-хрящевая верхняя губа вертлужной впадины окружает периферию вертлужной впадины, функционально углубляя ее и улучшая стабильность тазобедренного сустава. Имеющиеся данные свидетельствуют о том, что вертлужная впадина не выполняет несущую функцию в тазобедренном суставе, а скорее выполняет проприоцептивную роль в тазобедренном суставе и помогает защитить край вертлужной впадины. 11
Бедренная кость — самая длинная и тяжелая кость в организме, а ее головка образует дистальное сочленение тазобедренного сустава. Головка бедренной кости может иметь форму от полушария до двух третей полушария и почти полностью покрыта гиалиновым хрящом. В самой медиальной точке головки находится fovea capitis, место прикрепления связки головки бедренной кости, которая прикрепляется к периферическому краю вырезки вертлужной впадины. Эта связка мало обеспечивает фактическую стабильность бедра, в основном функционируя как синовиальная складка, проводящая небольшую ветвь запирательной артерии. 10 Головка бедренной кости соединена с диафизом бедренной кости шейкой бедренной кости, трапециевидной частью кости длиной примерно 5 см, более широкое основание которой переходит в диафиз.
Эта связка мало обеспечивает фактическую стабильность бедра, в основном функционируя как синовиальная складка, проводящая небольшую ветвь запирательной артерии. 10 Головка бедренной кости соединена с диафизом бедренной кости шейкой бедренной кости, трапециевидной частью кости длиной примерно 5 см, более широкое основание которой переходит в диафиз.
На ориентацию бедренной кости относительно вертлужной впадины влияют два основных угла наклона: угол наклона и угол кручения. Аномалии этих углов могут существенно изменить стабильность тазобедренного сустава и биомеханику нагрузки, а также биомеханику мышц. 11
Угол наклона бедренной кости возникает во фронтальной плоскости между осью, проходящей через головку и шейку бедренной кости, и продольной осью диафиза. Типичный диапазон угла наклона составляет от 115° до 140° для здорового взрослого человека. Угол в среднем составляет около 135 ° в младенчестве и детстве и постепенно уменьшается на протяжении всей жизни, в среднем около 120 ° у нормального пожилого человека. 10 Патологическое увеличение этого угла называется coxa vara, а патологическое уменьшение называется coxa valga.
10 Патологическое увеличение этого угла называется coxa vara, а патологическое уменьшение называется coxa valga.
Угол скручивания бедренной кости возникает в поперечной плоскости между осью, проходящей через головку и шейку бедренной кости, и осью, проходящей через мыщелки бедренной кости. Угол кручения для здорового взрослого человека обычно составляет от 10 ° до 20 °, хотя было показано, что в некоторых популяциях он составляет около 35 °. 11 Угол скручивания обычно уменьшается на протяжении всей жизни по сравнению с предполагаемым углом в 40° в младенчестве. Патологическое увеличение угла закручивания называется антеверсией, а патологическое уменьшение — ретроверсией.
Аномалии всех вышеупомянутых углов также могут влиять на суставы, как проксимальные, так и дистальные. Тазобедренный сустав укреплен плотной фиброзной капсулой и тремя укрепляющими капсульными связками — подвздошно-бедренной и лонно-бедренной связками спереди и седалищно-бедренной связкой сзади. Эти связки обеспечивают значительную стабильность тазобедренного сустава, хотя есть свидетельства того, что передние связки прочнее седалищно-бедренной связки. 12 Комбинация капсулы и связок позволяет незначительно или совсем не отвлекать сустав в тазобедренном суставе при тракции. Плотно упакованное положение бедра — разгибание с легким отведением и внутренней ротацией. Положение открытой упаковки — в легком сгибании, отведении и относительно нейтральном вращении. 11
Эти связки обеспечивают значительную стабильность тазобедренного сустава, хотя есть свидетельства того, что передние связки прочнее седалищно-бедренной связки. 12 Комбинация капсулы и связок позволяет незначительно или совсем не отвлекать сустав в тазобедренном суставе при тракции. Плотно упакованное положение бедра — разгибание с легким отведением и внутренней ротацией. Положение открытой упаковки — в легком сгибании, отведении и относительно нейтральном вращении. 11
Биомеханика весовой нагрузки
Во время упражнений с вертикальной нагрузкой, таких как ходьба и бег, вес головы, туловища и верхних конечностей передается через таз на головку бедренной кости, в то время как GRF перемещается вверх по диафизу бедренной кости . Из-за смещения головки бедренной кости от диафиза эти две противодействующие силы создают пару сил с плечом момента, равным расстоянию между силой веса тела через головку и ФПР через диафиз. Эти силы вызывают изгибающий момент на шейке бедренной кости, 13 , который создает сжимающую силу на нижней стороне шейки бедра и растягивающую силу на верхней стороне. Структурное сопротивление этим силам сдвига, которое может быть значительным, проявляется в форме кортикальной кости и трабекулярной системы. Две основные (медиальная сжимающая и латеральная растягивающая) и три второстепенные трабекулярные системы составляют внутреннее сопротивление силам сдвига (рис. 1). Эти трабекулярные области особенно сильны в областях, где они перекрываются.
Структурное сопротивление этим силам сдвига, которое может быть значительным, проявляется в форме кортикальной кости и трабекулярной системы. Две основные (медиальная сжимающая и латеральная растягивающая) и три второстепенные трабекулярные системы составляют внутреннее сопротивление силам сдвига (рис. 1). Эти трабекулярные области особенно сильны в областях, где они перекрываются.
Однако небольшой участок шейки бедренной кости не имеет перекрывающихся трабекул и, следовательно, более подвержен неудаче. Эта область, известная как зона слабости, может быть повреждена при воздействии чрезмерной силы или когда снижение целостности костей делает шейку бедра более уязвимой для типичных сил.
Трабекулярные системы укреплены кортикальной костью, которая может нести более 50% нагрузки на проксимальный отдел бедренной кости. 14 Сила реакции опоры и вес головы, туловища и верхних конечностей также ослабляются за счет различных мышечных движений вокруг тазобедренного сустава. Из-за строения тазобедренного сустава действия мышц, непосредственно влияющих на сустав, изменяются в
Из-за строения тазобедренного сустава действия мышц, непосредственно влияющих на сустав, изменяются в
в соответствии с положением и движением сустава.
Биомеханика бега
Нормальная походка состоит из чередующихся циклов опоры на одной и двух конечностях. Переход от ходьбы к бегу происходит, когда фаза опоры на двух конечностях при ходьбе сменяется фазой маха, в которой ни одна стопа не касается земли. Таким образом, беговой цикл делится на две фазы: стойка и мах. Стойка подразделяется на удар ногой, опору на середину и отталкивание; качание подразделяется на следование, мах вперед и опускание стопы. Кинематически тазобедренный сустав перемещается в сагиттальной плоскости на угол примерно 85° во время этого цикла. 15 Типовой диапазон значений движения бедра в сагиттальной плоскости во время каждой фазы бега показан в таблице 1.
Что касается кинетики в этой плоскости, моменты генерируются действием мышц-сгибателей и разгибателей бедра. Активность разгибателей бедра увеличивается во время маха вперед, когда они начинают сокращаться, в то время как сгибание бедра уменьшается при одновременном разгибании колена. Они являются доминирующими мышцами непосредственно перед ударом ногой в первой половине стойки, поскольку они сокращаются концентрически, чтобы продвинуть тело вперед и привести бедро в разгибание. Сгибатели бедра доминируют, начиная со второй половины стойки, поскольку они помогают замедлить разгибание бедра при подготовке к фазе переноса. Они остаются доминирующими в течение первой половины свинга. 16
Они являются доминирующими мышцами непосредственно перед ударом ногой в первой половине стойки, поскольку они сокращаются концентрически, чтобы продвинуть тело вперед и привести бедро в разгибание. Сгибатели бедра доминируют, начиная со второй половины стойки, поскольку они помогают замедлить разгибание бедра при подготовке к фазе переноса. Они остаются доминирующими в течение первой половины свинга. 16
Некоторое движение бедра также происходит во фронтальной плоскости. Поскольку для сохранения равновесия центр масс тела должен находиться прямо над стопой с одной опорой, таз смещается латерально во время фазы опоры, а GRF направляется медиально к тазобедренному суставу. Это создает приведение бедра, которому частично противодействуют мышцы, отводящие бедро. 17 Из-за гравитационных и ускоренных нагрузок, которые превышают отводящий момент, создаваемый отводящими мышцами бедра, может возникнуть функциональный варус конечности на 10° больше, чем при ходьбе. 18 Функциональный варус конечности определяется как угол между пересечением голени пополам и полом и начинается от бедра в месте приведения сустава. 15 Хотя диапазон движений тазобедренного сустава во фронтальной плоскости относительно мал по сравнению с сагиттальной плоскостью, в фазе опоры на шейку бедренной кости могут воздействовать медиально направленные силы сдвига, в 3,75 раза превышающие массу тела. 19 Во время конечной стойки и поворота отводящие мышцы бедра участвуют в разгибании и отведении бедра соответственно.
18 Функциональный варус конечности определяется как угол между пересечением голени пополам и полом и начинается от бедра в месте приведения сустава. 15 Хотя диапазон движений тазобедренного сустава во фронтальной плоскости относительно мал по сравнению с сагиттальной плоскостью, в фазе опоры на шейку бедренной кости могут воздействовать медиально направленные силы сдвига, в 3,75 раза превышающие массу тела. 19 Во время конечной стойки и поворота отводящие мышцы бедра участвуют в разгибании и отведении бедра соответственно.
iStockphoto.com 149162347
Биомеханика и риск переломов
Предположительно из-за низкой частоты травм существует недостаток информации о факторах риска, особенно для стрессовых переломов шейки бедра. Купферер и соавторы обнаружили, что у курсантов базовой подготовки ВВС частота стрессовых переломов шейки бедренной кости была значительно выше у женщин, чем у мужчин. 9 При оценке уровня физической подготовки тренирующихся, как мужчины, так и женщины с более медленным временем бега на 1,5 мили продемонстрировали повышенный риск стрессового перелома шейки бедра (соотношение шансов 3,24 и 1,32 соответственно), чем тренирующиеся с более быстрым временем бега. Большее количество отжиманий и приседаний, выполненных для оценки физической подготовки, продемонстрировало защитный эффект от стрессовых травм только у тренирующихся женщин (соотношение шансов 0,55 и 0,62 соответственно).
Большее количество отжиманий и приседаний, выполненных для оценки физической подготовки, продемонстрировало защитный эффект от стрессовых травм только у тренирующихся женщин (соотношение шансов 0,55 и 0,62 соответственно).
Авторы предположили, что эти факторы потенциально влияют на уровни риска стрессовых травм, потому что они указывают на людей, у которых может отсутствовать физиологический резерв для восстановления после повторяющихся ударных нагрузок или у которых плохая общая физическая подготовка и выносливость. 9 Эти результаты могут быть неприменимы к лицам, не военным, из-за особых требований к военным стажерам, которые не могут самостоятельно выбирать режимы упражнений, чтобы избежать более серьезных травм.
При рассмотрении всех стрессовых переломов нижних конечностей, связанных с бегом, стрессовые переломы, как правило, чаще возникают у тех, кто увеличивает объем или интенсивность без надлежащего уровня отдыха и восстановления. 5 Повышенный риск также был связан с аменореей в течение как минимум шести месяцев, плохой физической подготовкой, низкой минеральной плотностью костей, низким потреблением кальция и витамина D с пищей, а также курением. 5,20-23 Cosman et al обнаружили, что частота стрессовых переломов у курсантов Военной академии США была выше у тех, у кого был меньший диаметр кортикального слоя большеберцовой кости и меньший диаметр шейки бедра. 24
5,20-23 Cosman et al обнаружили, что частота стрессовых переломов у курсантов Военной академии США была выше у тех, у кого был меньший диаметр кортикального слоя большеберцовой кости и меньший диаметр шейки бедра. 24
Что касается биомеханических факторов, связанных с бегом, у спортсменов, демонстрирующих более высокую скорость вертикальной нагрузки GRF и пиковое ускорение при приземлении стопы, выше частота стрессовых переломов большеберцовой кости. 25 На это может повлиять удар ногой во время бега.
Две основные категории используются для классификации типа приземления стопы в начале стойки во время бега: приземление на заднюю часть стопы (RFS) и приземление на переднюю часть стопы (FFS). 26 Большинство обычных бегунов используют модель RFS. 27
Несколько исследований показали, что у бегунов с РФУ наблюдается двойной пик вертикального компонента GRF, в то время как у бегунов с FFS наблюдается один пик. 28,29 Первый всплеск вертикальной GRF, наблюдаемый при беге RFS, происходит, когда пятка касается земли, и называется ударным пиком. 30 Это происходит в течение первых 20 миллисекунд стоянки.
28,29 Первый всплеск вертикальной GRF, наблюдаемый при беге RFS, происходит, когда пятка касается земли, и называется ударным пиком. 30 Это происходит в течение первых 20 миллисекунд стоянки.
Данные о том, какая схема удара приводит к большей общей величине силы, воздействующей на нижние конечности, неоднозначны. 26,31 Тем не менее, бегуны, использующие модель RFS, постоянно демонстрируют значительно более высокие средние и мгновенные показатели нагрузки, чем бегуны с моделью FFS, вероятно, из-за наличия ударного пика. 32
Эти скорости нагрузки могут иметь большее значение, чем величина пиковой силы для развития усталостного разрушения. Zadpoor et al. провели систематический обзор и метаанализ исследований, изучающих взаимосвязь стрессовых переломов нижних конечностей как с величиной, так и со скоростью нагрузки. Они обнаружили, что только скорость нагрузки была связана со стрессовым переломом нижней конечности. 32 Таким образом, возможно, что снижение скорости нагрузки во время бега путем изменения техники или параметров тренировки снизит частоту стрессовых переломов нижних конечностей.
Хотя нецелесообразно измерять in vivo силы, воздействующие на тазобедренный сустав во время бега без протеза бедра с инструментами, Руни использовал биомеханическую модель, чтобы показать, что скорость нагрузки и пиковое усилие на бедро снижаются, когда обычные бегуны с RFS переходят на Узор ФФС. 26 Биомеханическое моделирование, проведенное Бойером и Дерриком, также показало, что обычные бегуны FFS испытывали меньшую нагрузку на тазобедренные суставы по сравнению с обычными бегунами RFS. 33 Также было показано, что бегуны с привычной БФУ, прошедшие инструктаж по бегу с ПФС, демонстрируют биомеханику, аналогичную бегунам с привычной ПФС. 34 Это может быть важным фактором снижения риска стрессовых переломов шейки бедра.
Хотя это и не направлено конкретно на стрессовые переломы шейки бедренной кости, некоторые исследования показывают, что изменения в механике бега могут помочь снизить вероятность стрессового перелома. Эдвардс и соавт.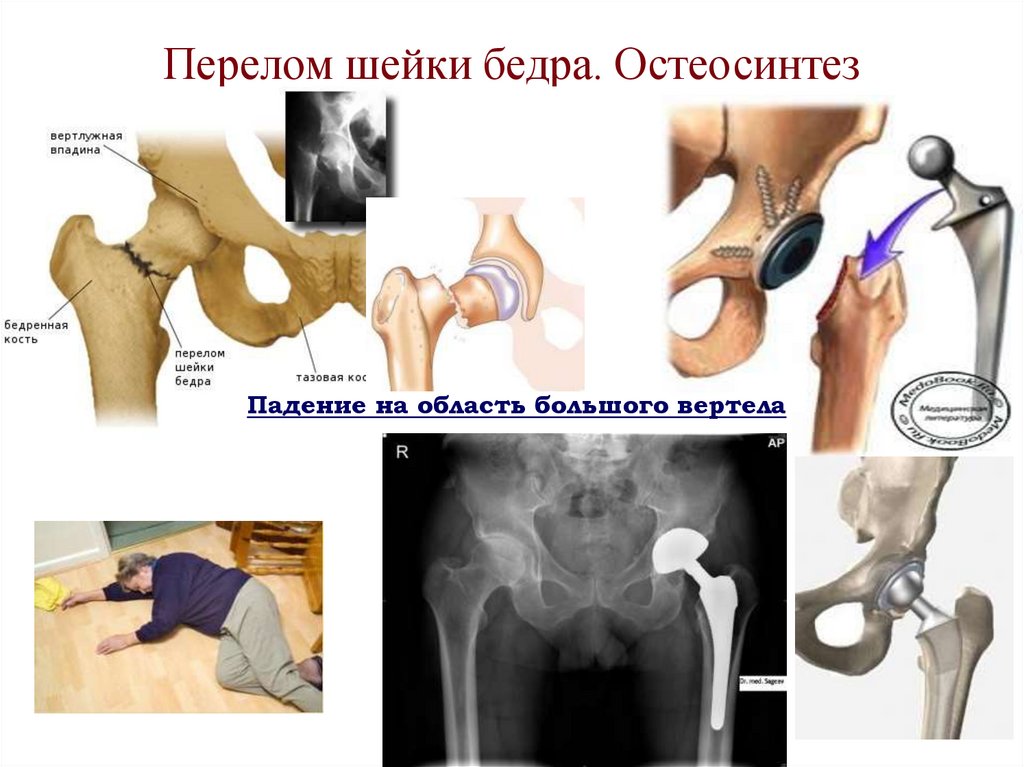 исследовали влияние изменения длины шага на силу, действующую на нижнюю конечность, используя вероятностную модель стрессовых переломов большеберцовой кости у 10 бегунов-мужчин. 35 Если длина шага укорачивается, нагрузка на нижние конечности снижается, но количество ударных циклов или совокупная нагрузка могут увеличиваться из-за более короткого расстояния, проходимого за шаг.
исследовали влияние изменения длины шага на силу, действующую на нижнюю конечность, используя вероятностную модель стрессовых переломов большеберцовой кости у 10 бегунов-мужчин. 35 Если длина шага укорачивается, нагрузка на нижние конечности снижается, но количество ударных циклов или совокупная нагрузка могут увеличиваться из-за более короткого расстояния, проходимого за шаг.
Как обсуждалось ранее, циклические нагрузки, испытываемые нижними конечностями во время бега, вызывают некоторое естественное разрушение костных структур, и это последующее увеличение кумулятивной нагрузки может привести к слишком большой общей нагрузке на нижние конечности и свести на нет любые потенциальные преимущества. в сниженном напряжении. Чтобы изучить этот компромисс между уменьшением напряжения и увеличением количества ударных циклов, исследователи проанализировали бегунов с постоянной скоростью как с предпочтительной длиной шага, так и с длиной шага на 10% короче предпочтительной. Используя модель стрессового перелома большеберцовой кости, которая включала усталость кости, восстановление кости и адаптацию кости, принимая во внимание напряжение нижних конечностей и циклы нагрузки, авторы подсчитали, что уменьшение длины шага бегуна на 10% может снизить вероятность стрессового перелома большеберцовой кости на от 3% до 6%, что указывает на то, что величина деформации потенциально более важна, чем количество ударных циклов. 35
Используя модель стрессового перелома большеберцовой кости, которая включала усталость кости, восстановление кости и адаптацию кости, принимая во внимание напряжение нижних конечностей и циклы нагрузки, авторы подсчитали, что уменьшение длины шага бегуна на 10% может снизить вероятность стрессового перелома большеберцовой кости на от 3% до 6%, что указывает на то, что величина деформации потенциально более важна, чем количество ударных циклов. 35
Скорость бега также может представлять интерес с точки зрения риска стрессовых переломов. Была продемонстрирована положительная связь между GRF и скоростью бега, что указывает на то, что бег на более высоких скоростях приведет к увеличению GRF, испытываемому организмом. 36 Если предполагается положительная зависимость между скоростью бега и длиной шага, то более высокие скорости приведут к более длинным шагам и меньшему количеству ударов стопой на заданном расстоянии. 36 Затем можно сделать вывод, что бег на более низких скоростях приведет к снижению GRF с увеличением количества ударов ногой на заданное расстояние. Это приводит к аналогичному компромиссу в потенциальной травме с меньшими пиковыми нагрузками на более низких скоростях, но с большим кумулятивным напряжением.
Это приводит к аналогичному компромиссу в потенциальной травме с меньшими пиковыми нагрузками на более низких скоростях, но с большим кумулятивным напряжением.
Эдвардс и др. исследовали эту отрицательную связь между величиной стресса и количеством ударных циклов, записав 10 человек, бегущих с тремя скоростями (2,5 м/с, 3,5 м/с и 4,5 м/с) в случайном порядке с анатомическими маркерами. . 36 Силовая пластина и видеоданные затем вводились в компьютерную скелетно-мышечную модель, которая рассчитывала нагрузку на сустав, деформацию кости и риск стрессового перелома большеберцовой кости. Их данные показали, что снижение скорости бега с 4,5 м/с до 3,5 м/с снижает абсолютную пиковую основную деформацию и снижает вероятность стрессового разрушения на 7%. Дальнейшее снижение скорости до 2,5 м/с снизило риск стрессового перелома еще на 10%. Эти данные подтверждают более ранние выводы исследователей о том, что величина деформации может иметь большее влияние на развитие усталостных переломов, чем количество ударных циклов. 36
36
Чтобы исследовать переменную скорости шага в параметрах нагрузки на нижние конечности, Heiderscheit et al оценили 45 здоровых бегунов-любителей, когда они бежали в выбранном ими умеренном темпе и скорости шагов. 37 Визуальные данные и данные GRF с беговой дорожки с приборами затем собирались при самостоятельно выбранной частоте шагов ± 5% и ± 10% при сохранении самостоятельно выбранной скорости постоянной. Данные были введены в компьютеризированную скелетно-мышечную модель вместе с массой, ростом и длиной сегментов каждого участника.
Результаты показали, что по мере увеличения частоты шагов длина шага, тормозной импульс и усилие, поглощаемое коленом, значительно уменьшались по сравнению с предпочтительной частотой шагов. Пиковая GRF и усилие, поглощаемое бедром, уменьшались только на плюс 10% предпочтительной скорости шага. Хотя авторы признали наличие компромисса между уменьшением величины стресса и увеличением циклов нагрузки при более высоких скоростях шагов, они пришли к выводу, что снижение нагрузки на сустав может перевешивать любые недостатки увеличения циклов нагрузки и быть полезным при лечении и профилактике беговых травм нижних конечностей. 37
37
Хотя эти данные могут показаться противоречащими результатам систематического обзора и метаанализа Zadpoor et al., в которых сделан вывод о том, что величина GRF не имеет существенного значения для развития стрессовых переломов, 32 два аспекта этих трех исследования должны быть рассмотрены. Во-первых, в этих трех исследованиях использовалась прогностическая модель, а не оценка бегунов проспективным способом, который количественно определял фактическую травму. Кроме того, GRF не представляет всю силу, воздействующую на нижнюю конечность, а скорее является одной из наиболее легко измеряемых переменных и, следовательно, одной из наиболее часто собираемых. Таким образом, возможно, что индивидуальные различия в прочности и геометрии кости в сочетании с различными аспектами GRF более полно объясняют развитие стрессовых переломов, чем только GRF. 32
Заключение
Из-за низкой частоты стрессовых переломов шейки бедра и относительной сложности получения биомеханических данных, особенно для тазобедренного сустава и шейки бедра, данных, непосредственно относящихся к этому состоянию, немного. Однако из-за потенциальной заболеваемости и высоких медицинских расходов, часто связанных со стрессовым переломом шейки бедра, клиницисты должны быть знакомы с этиологией расстройства и способами изменения определенных параметров, которые могут повлиять на его развитие у бегунов.
Однако из-за потенциальной заболеваемости и высоких медицинских расходов, часто связанных со стрессовым переломом шейки бедра, клиницисты должны быть знакомы с этиологией расстройства и способами изменения определенных параметров, которые могут повлиять на его развитие у бегунов.
Среди других факторов, более высокая скорость нагрузки на нижние конечности во время бега и, возможно, величина этой нагрузки влияют на развитие шейки бедра и других стрессовых переломов нижних конечностей. Некоторые исследования показали, что эти параметры нагрузки можно уменьшить, изменив схему приземления стопы при беге, длину шага, скорость и частоту шагов. Это может быть важным фактором при разработке программ реабилитации или предотвращения травм для бегунов. Области будущих исследований включают дополнительные исследования тазобедренного сустава и шейки бедра, а также более перспективные исследования стрессовых переломов шейки бедра у бегунов.
Марк Рибель, PT, DSc, OCS, SCS, физиотерапевт ВМС США, в настоящее время дислоцируется в Военно-морской клинике Куантико в Вирджинии.
Раскрытие информации: Мнения или утверждения, содержащиеся здесь, являются частной точкой зрения автора и не должны рассматриваться как официальные или отражающие точку зрения ВМС США или Министерства обороны.
ССЫЛКИ
- van Gent RN, Siem D, van Middelkoop M, et al. Частота и детерминанты беговых травм нижних конечностей у бегунов на длинные дистанции: систематический обзор. Бр Дж Спортс Мед 2007;41(8):469-480.
- Палушка С.А. Обзор травм бедра при беге. Sports Med 2005; 35 (11): 991-1014.
- Tenforde AS, Sayres LC, McCurdy ML, et al. Травмы от перегрузок у бегунов в старших классах: распространенность в течение жизни и стратегии профилактики. ПМ Р 2011;3(2):125-131.
- Cavanagh PR, Lafortune MA. Силы реакции опоры в беге на длинные дистанции. Дж. Биомех, 1980; 13(5):397-406.
- Warden SJ, Davis IS, Fredericson M. Лечение и профилактика стрессовых травм костей у бегунов на длинные дистанции.
 J Orthop Sports Phys Ther 2014;44(10):749-765.
J Orthop Sports Phys Ther 2014;44(10):749-765. - Ha KI, Hahn SH, Chung MY, et al. Клиническое исследование стрессовых переломов при занятиях спортом. Ортопедия 1991;14(10):1089-1095.
- Стоунхэм, Мэриленд, Морган, штат Невада. Стрессовые переломы бедра у новобранцев Королевской морской пехоты во время обучения: ретроспективный анализ. BrJ Sports Med 1991;25(3):145-148.
- Клаф ТМ. Стресс-перелом шейки бедренной кости: важность клинического подозрения и раннего осмотра. BrJ Sports Med 2002;36(4):308-309.
- Купферер К.Р. и др. Стресс-перелом шейки бедренной кости у курсантов базовой подготовки ВВС. Мил Мед 2014;179(1):56-61.
- Мур К.Л., Далли А.Ф., Энн М.Р. Агур. Клинически ориентированная анатомия . Балтимор, Мэриленд: Липпинкотт Уильямс и Уилкинс; 2013.
- Леванги ПК, Норкин СС. Структура и функция суставов: всесторонний анализ. Филадельфия, Пенсильвания: Ф. А. Дэвис; 2011: 354-392.
- Хьюитт Дж., Гуилак Ф.
 , Глиссон Р., Вейл Т.П. Региональные свойства материала связок капсулы тазобедренного сустава человека. J Orthop Res 2001;19(3):359-364.
, Глиссон Р., Вейл Т.П. Региональные свойства материала связок капсулы тазобедренного сустава человека. J Orthop Res 2001;19(3):359-364. - Куммер Б. Актуальна ли теория биомеханики тазобедренного сустава Пауэлса? Критический анализ, основанный на современных методах. Энн Анат 1993;175(3):203-210.
- Крэбтри Н., Ловеридж Н., Паркер М. и др. Внутрикапсулярный перелом шейки бедра и потеря кортикальной кости в определенной области: анализ с помощью периферической количественной компьютерной томографии. J Bone Miner Res 2001;16(7):1318-1328.
- Magee DJ, Manske RC, Zachazewski JE, Quillen WS. Физкультурно-спортивные аспекты реабилитации опорно-двигательного аппарата . Филадельфия, Пенсильвания: В. Б. Сондерс; 2010: 307-330.
- Montgomery WH, Pink M, Perry J. Электромиографический анализ мышц бедра и колена во время бега. Am J Sports Med 1994;22(2):272-278.
- Новачек ТФ. Биомеханика бега. Осанка походки 1998;7(1):77-95.
- Богдан Р.
 Дж., Дженкинс Д., Хайланд Т. Синдром колена бегуна. В: Ринальди Р.Р., Сабиа М., ред. Спортивная медицина. Маунт-Киско, Нью-Йорк: издательство Futura Publishing; 1978: 159–177.
Дж., Дженкинс Д., Хайланд Т. Синдром колена бегуна. В: Ринальди Р.Р., Сабиа М., ред. Спортивная медицина. Маунт-Киско, Нью-Йорк: издательство Futura Publishing; 1978: 159–177. - Эдвардс В. Б., Джиллетт Дж. К., Томас Дж. М., Деррик Т. Р. Внутренние бедренные силы и моменты во время бега: влияние на развитие стрессовых переломов. Клин Биомех 2008;23(10):1269-1278.
- Бек Т.Дж., Рафф С.Б., Шаффер Р.А. и др. Стресс-перелом у призывников: гендерные различия в факторах предрасположенности мышц и костей. Кость 2000;27(3):437-444.
- Myburgh KH, Hutchins J, Fataar AB, et al. Низкая плотность костной ткани является этиологическим фактором стрессовых переломов у спортсменов. Энн Интерн Мед 1990;113(10):754-759.
- Ньевес Дж.В., Мелсоп К., Кертис М. и др. Факторы питания, влияющие на изменение плотности костей и риск стрессовых переломов у молодых бегунов по пересеченной местности. ПМ Р 2010;2(8):740-750.
- Shaffer RA, Rauh MJ, Brodine SK, et al.
 Предикторы предрасположенности к стрессовым переломам у молодых женщин-новобранцев. Am J Sports Med 2006;34(1):108-115.
Предикторы предрасположенности к стрессовым переломам у молодых женщин-новобранцев. Am J Sports Med 2006;34(1):108-115. - Косман Ф., Раффинг Дж., Зион М. и др. Детерминанты риска стрессовых переломов у курсантов Военной академии США. Кость 2013;55(2):359-366.
- Milner CE, Ferber R, Pollard CD, et al. Биомеханические факторы, связанные со стрессовым переломом большеберцовой кости у женщин-бегунов. Med Sci Sports Exerc 2006;38(2):323-328.
- Руни Б.Д., Деррик Т.Р. Совместная контактная нагрузка при ударе передней и задней частью стопы во время бега. J Biomech 2013;46(13):2201-2206.
- Ларсон П., Хиггинс Э., Камински Дж. и др. Схемы приземления ног бегунов-любителей и бегунов субэлиты в шоссейных гонках на длинные дистанции. Дж. Спортивная наука 2011; 29(15): 1665-1673.
- Lieberman DE, Venkadesan M, Werbel WA, et al. Схемы приземления стопы и силы столкновения у обычно босых бегунов по сравнению с бегунами в обуви. Природа 2010;463(7280):531-535.

- Госс Д., Левек М., Ю. Б. и др. Точность моделей приземления стопы, о которых сообщают сами, и скорости нагрузки, связанной с традиционными и минималистскими кроссовками. Представлено на Симпозиуме по исследованиям движения человека, Университет Северной Каролины в Чапел-Хилл, 2012 г.
- Нигг БМ. Биомеханика кроссовок . Шампейн, Иллинойс: Издательство Human Kinetics; 1986.
- Heil B. Биомеханика нижних конечностей, связанная с беговыми травмами. Физиотер 1992;78(6):400-406.
- Задпур А.А., Никоян А.А. Взаимосвязь между стрессовыми переломами нижних конечностей и силой реакции опоры: систематический обзор. Клин Биомех 2011;26(1):23-28.
- Бойер ER, Деррик ТР. Нагрузки на суставы нижних конечностей у бегунов с привычным приземлением на задний и средний/передний отделы стопы с нормальной и укороченной длиной шага. J Sports Sci2017 Май 8: 1-7. [Epub перед печатью]
- Уильямс Д.С., Маклей И.С., Манал К.Т. Механика нижних конечностей у бегунов с преобразованным рисунком приземления на переднюю часть стопы.



 Поставьте поручни в ванной или душе и рядом с туалетом. Положите нескользящий коврик в ванну или душ.
Поставьте поручни в ванной или душе и рядом с туалетом. Положите нескользящий коврик в ванну или душ. J Orthop Sports Phys Ther 2014;44(10):749-765.
J Orthop Sports Phys Ther 2014;44(10):749-765. , Глиссон Р., Вейл Т.П. Региональные свойства материала связок капсулы тазобедренного сустава человека. J Orthop Res 2001;19(3):359-364.
, Глиссон Р., Вейл Т.П. Региональные свойства материала связок капсулы тазобедренного сустава человека. J Orthop Res 2001;19(3):359-364. Дж., Дженкинс Д., Хайланд Т. Синдром колена бегуна. В: Ринальди Р.Р., Сабиа М., ред. Спортивная медицина. Маунт-Киско, Нью-Йорк: издательство Futura Publishing; 1978: 159–177.
Дж., Дженкинс Д., Хайланд Т. Синдром колена бегуна. В: Ринальди Р.Р., Сабиа М., ред. Спортивная медицина. Маунт-Киско, Нью-Йорк: издательство Futura Publishing; 1978: 159–177. Предикторы предрасположенности к стрессовым переломам у молодых женщин-новобранцев. Am J Sports Med 2006;34(1):108-115.
Предикторы предрасположенности к стрессовым переломам у молодых женщин-новобранцев. Am J Sports Med 2006;34(1):108-115.