Препараты от деменции: Лекарства от Альцгеймера — купить препараты для лечения болезни Альцгеймера в Москве по низким ценам от 168 рублей
Противоэпилептические препараты способны повысить риск развития деменции и болезни Альцгеймера
* By submitting the completed data in the registration form, I confirm that I am a healthcare worker of the Russian Federation and give specific, informed and conscious consent to the processing of personal data to the Personal Data Operator Pfizer Innovations LLC (hereinafter referred to as the “Operator”) registered at the address: St. Moscow, Presnenskaya embankment, house 10, 22nd floor.
I grant the Operator the right to carry out the following actions with my personal data, as well as information about my hobbies and interests (including by analyzing my profiles on social networks): collecting, recording, systematizing, accumulating, storing, updating (updating, changing) , extraction, use, transfer (access, provision), deletion and destruction, by automated and (or) partially automated (mixed) processing of personal data.
Consent is granted with the right to transfer personal data to affiliated persons of Pfizer Innovations LLC, including Pfizer LLC (Moscow, Presnenskaya naberezhnaya, 10, 22nd floor), and with the right to order the processing of personal data, incl.
The processing of my personal data is carried out for the purpose of registering on the Operator’s website www.pfizerprofi.ru to provide me with access to information resources of the Pfizer company, as well as to interact with me by providing information through any communication channels, including mail, SMS, e-mail, telephone and other communication channels.
This consent is valid for 10 (ten) years.
I have been informed about the right to receive information regarding the processing of my personal data, in accordance with the Federal Law of July 27, 2006 No. 152-FZ «On Personal Data».
This consent can be revoked by me at any time by contacting the address of the Operator-Pfizer Innovations LLC or by phone. 8 495 287 5000.
*Отправляя заполненные данные в регистрационной форме, я подтверждаю, что являюсь работником здравоохранения Российской Федерации и даю конкретное, информированное и сознательное согласие на обработку персональных данных Оператору персональных данных ООО «Пфайзер Инновации» (далее «Оператор»), зарегистрированному по адресу: г. Москва, Пресненская набережная, дом 10, 22 этаж.
Москва, Пресненская набережная, дом 10, 22 этаж.
Я предоставляю Оператору право осуществлять с моими персональными данными, а также сведениями о моих хобби и увлечениях (в том числе с помощью анализа моих профилей в социальных сетях) следующие действия: сбор, запись, систематизация, накопление, хранение, уточнение (обновление, изменение), извлечение, использование, передача (доступ, предоставление), удаление и уничтожение, путем автоматизированной и (или) частично автоматизированной (смешанной) обработки персональных данных.
Согласие предоставляется с правом передачи персональных данных аффилированным лицам ООО «Пфайзер Инновации», в т. ч. ООО «Пфайзер» (г. Москва, Пресненская набережная, дом 10, 22 этаж), и с правом поручения обработки персональных данных, в т.ч. ООО «Редокс», (г. Москва, Волгоградский проспект, дом 42, корпус 42А, этаж 3, ком. 3) и ООО «Супернова» (г. Москва, Варшавское шоссе, дом 132), осуществляющим обработку и хранение персональных данных.
Обработка моих персональных данных осуществляется с целью регистрации на сайте Оператора www. pfizerprofi.ru для предоставления мне доступа к информационным ресурсам компании Пфайзер, а также для взаимодействия со мной путем предоставления информации через любые каналы коммуникации, включая почту, SMS, электронную почту, телефон и иные каналы коммуникации.
pfizerprofi.ru для предоставления мне доступа к информационным ресурсам компании Пфайзер, а также для взаимодействия со мной путем предоставления информации через любые каналы коммуникации, включая почту, SMS, электронную почту, телефон и иные каналы коммуникации.
Срок действия данного согласия — 10 (десять)лет.
Я проинформирован (-а) о праве на получение информации, касающейся обработки моих персональных данных, в соответствии с Федеральным законом от 27.07.2006 г. №152-ФЗ «О персональных данных».
Данное согласие может быть отозвано мною в любой момент посредством обращения по адресу нахождения Оператора-ООО «Пфайзер Инновации» или по тел. 8 495 287 5000.
Лекарство от диабета заподозрили в снижении риска развития деменции
Метформин
 Это выяснили австралийские ученые: среди участников их исследования с диабетом деменцию диагностировали в пять раз реже тем, кто принимал метформин. На обнаруженную связь не влияли побочные переменные (включая генотип, обеспечивающий дополнительный риск развития деменции), но для точных выводов и понимания механизма необходимо проводить дополнительные исследования, пишут ученые в журнале Diabetes Care.
Это выяснили австралийские ученые: среди участников их исследования с диабетом деменцию диагностировали в пять раз реже тем, кто принимал метформин. На обнаруженную связь не влияли побочные переменные (включая генотип, обеспечивающий дополнительный риск развития деменции), но для точных выводов и понимания механизма необходимо проводить дополнительные исследования, пишут ученые в журнале Diabetes Care.Диабет второго типа часто связывают с ускоренным процессом нейродегенерации: исследования показывают, что у людей с этим заболеванием выше риск развития болезни Альцгеймера и деменции вне ее. В особенности велик риск развития сосудистой деменции — она напрямую связана с дисфункцией мозгового кровотока.
Пациенты с диабетом второго типа, таким образом, находятся в особой группе риска — и профилактику нейродегенерации им лучше начинать как можно раньше. В этом может помочь один из самых популярных препаратов для снижения сахара в крови — метформин: помимо своей основной функции он (в сочетании с препаратами от давления) обладает противораковым эффектом, а также восстанавливает стволовые клетки в головном мозге (правда, конкретно это действие ослабляется тестостероном).
При этом данных, которые бы подтвердили пользу метформина в профилактике деменции (в особенности — на популяции), все еще недостаточно. Кэтрин Самарас (Katherine Samaras) из Университета Нового Южного Уэльса и ее коллеги решили дополнить имеющиеся данные результатами многолетнего исследования памяти и старения, которое проходит в Сиднее с 2005 года: в нем принимают участие 1037 человек в возрасте от 70 до 90 лет.
Участников, ни у кого из которых в начале исследования не было деменции и других диагностированных нейродегенеративных заболеваний, опрашивали и осматривали каждые два года; кроме того, каждый из них проходил тесты для оценки скорости когнитивного спада. Для каждого из участников были доступны данные о поле, возрасте, индексе массы тела, хронических заболеваниях (например, проблемах с сердцем и сосудами), курении, потреблении алкоголя и наличии варианта гена APOE, который связан с повышенным риском развития деменции.
Из всех участников диабет на начальной стадии исследования диагностировали у 123 человек: чуть больше половины (67 участников) из них принимали метформин.
Авторы, таким образом, показали, что метформин в действительности может снижать риск развития деменции у пожилых пациентов с диабетом. В ближайшее время они также собираются начать долговременное рандомизированное исследование, с помощью которого связь можно будет установить точнее (а также, возможно, оценить и ее причинность).
Кроме того, остается непонятным, как именно метформин помогает сохранить ясность ума. Вероятно, дело может быть в восстановительном эффекте для клеток: исследования показывают, что препарат активирует клетки-предшественницы, что может помочь в восстановлении работы мозга.
В прошлом году с помощью метформина и гормональных препаратов ученым удалось улучшить работу тимуса (органа, который отвечает за производство и работу T-лимфоцитов), а вместе с этим — впервые снизить биологический возраст человека.
Елизавета Ивтушок
Препараты для лечения деменции | Пансионат для пожилых людей
Несмотря на то, что медицина в целом и фармакология в частности активно развиваются, большая часть видов деменции по-прежнему неизлечима и относится к группе прогрессирующих заболеваний. Основными симптомами деменции считаются расстройство личности и стойкое снижение памяти.
Имеет место мнение, что разрушения головного мозга необратимы. Отчасти утверждение о том, что лечить деменцию бесполезно, верно. Но это лишь отчасти. Стоит отметить, что не все виды деменции имеют необратимый характер.
Лечение деменции следует начинать с обследования у специалиста. Лишь после полной диагностики состояния организма врачом может быть установлена причина нарушений процессов памяти и прочих проблем функционирования мозга и назначена терапия, основу которой составляют медикаментозные препараты.
Препараты для лечения деменцииНа сегодняшний момент лекарственные противодементные препараты разделяются на две группы. Это ингибиторы ацетилхолинэстеразы и антагонист NMDA-рецепторов. Как правило, применяется лекарство из какой-то одной группы, хотя в редких случаях врач может использовать их комбинацию.
- Ингибиторы ацетилхолинэстеразы применяются для противодействия расщепления ацетилхолина, который необходим для умственной деятельности.
 Применение таблеток из этой группы помогает нормализовать уровень ацетилхолина.
Применение таблеток из этой группы помогает нормализовать уровень ацетилхолина. - Для улучшения передачи нервных импульсов в структурах мозга используется антагонист NMDA-рецепторов — мемантин, который уменьшает деструктивное воздействие глутамата. (Глутаминовая кислота при избыточном количестве является причиной разрушения клеток головного мозга).
Стоит сразу сказать, что степень возвращения больного к нормальному состоянию зависит от многих деталей. Зачастую обращение к врачу происходит слишком поздно, когда огромное число клеток головного мозга безвозвратно погибло. Чем раньше будет начато лечение, тем более высока вероятность его эффективности.
Ученые по всему миру не оставляют попыток найти действенное лекарство от деменции. Для экспериментов используются различные препараты — гормоны, статины, противовоспалительные, омега-3 жирные кислоты, витамин Е, витамины группы В и проч. В некоторых отдельных случаях исследования приводили к положительному результату, однако, широкие испытания не убедили в эффективности их применения.
Стоит отметить, что ученые пока не пришли к полноценному пониманию того, как работает мозг человека и почему возникают сбои. Поэтому и не существует единого способа лечения деменции. Не нужно принимать препараты без предписания врача. Даже если они кому-то помогли, не факт, что в другом случае результат будет положительным.
«Лекарства от деменции пока не существует»: Фонд Альцрус предупреждает о мошенниках на рынке препаратов
Известный телеведущий Владимир Познер в своем instagram объявил о том, что мошенники использовали его образ для рекламы лекарства от деменции.
По словам 85-летнего Познера, в сети появился материал, в котором утверждалось, что якобы у него была деменция, но он смог побороть недуг благодаря одному «чудодейственному» препарату.
«Если вы или ваши близкие поверили этой лжи и стали принимать «Гениум», и если не было никакого позитивного результата или, хуже того, был результат отрицательный, это значит, что вы стали жертвой людей, совершающих ради заработка уголовное преступление. Я сделаю все возможное, чтобы найти их и вывести на чистую воду, но это дело сложное и потребует времени», – написал журналист в своем блоге.
Я сделаю все возможное, чтобы найти их и вывести на чистую воду, но это дело сложное и потребует времени», – написал журналист в своем блоге.
Страница сайта, где буквально на днях висело интервью с Познером, в котором журналист якобы рассказывает о своем чудесном излечении от деменции, уже нет, а сколько людей поверило в рекламу — не известно.
Но, если обратить внимание на сайт дилера лекарства, то сразу становится понятно – приобретать его не стоит, хотя бы по тому, что продавец гарантирует, что благодаря этим пилюлям, пациент навсегда избавится от деменции:
– Нельзя серьезно относиться к препаратам с недоказанной эффективностью, производители которых в своей рекламе уверенно заявляет о 100% гарантии результата. Такую гарантию ни один квалифицированный врач не даст, потому что это в принципе невозможно. Понятно, что пользы от препарата не будет, главное – чтобы не было вреда человека, помимо пустой траты денег, – прокомментировала порталу «Открытые НКО» врач-психиатр, эксперт Фонда Альцрус Анна Корендюхина.
Деменция — это синдром, описывающий снижение когнитивных функций из-за различных болезней мозга. Чаще всего к деменции приводит болезнь Альцгеймера.
Согласно официальной статистике, в России 8800 пациентов с болезнью Альцгеймера, хотя на самом деле их, как минимум, 1,5-2 млн человек.
– Когда твой близкий человек заболевает, то ты ищешь любую возможность, чтобы ему помочь, даже если болезнь неизлечимая. Ведь все, что у нас остается – это вера в чудо и в волшебную пилюлю. Очень трудно смириться с тем, что ничего сделать нельзя. Также и с болезнью Альцгеймера. Сейчас нет лекарства, которое бы могло остановить или излечить болезнь, вернуть память. Проходят исследования, клинические испытания, ученые борются… Но пока такого лекарства нет, – пояснила президент Фонда Альцрус Александра Щеткина. – Есть стандартная противодементная терапия, которая помогает облегчить состояние, снять какие-то симптомы.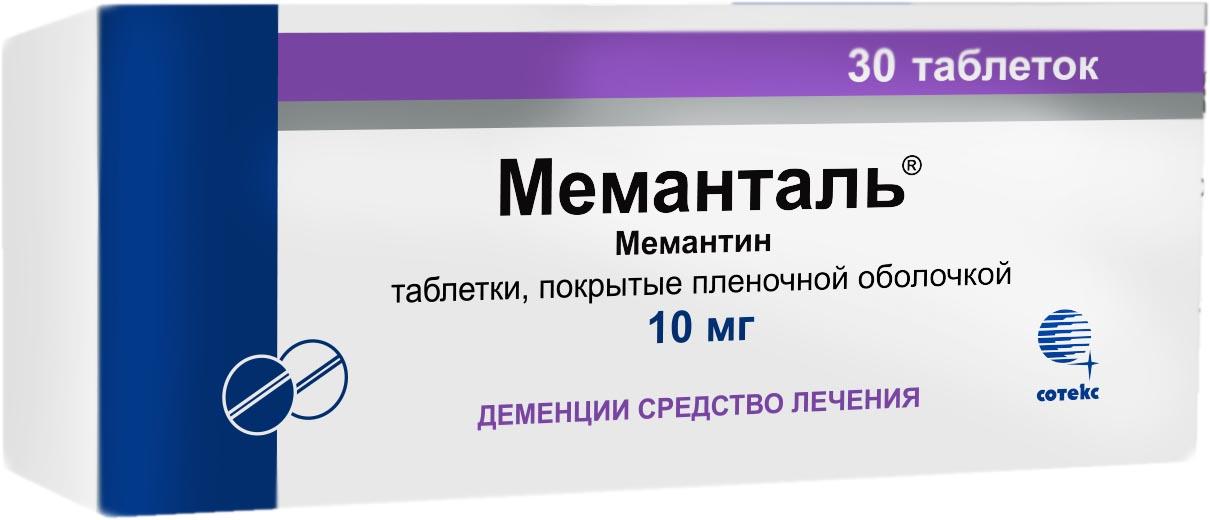 Тем не менее, не нужно отчаиваться, по последним данным Международной Альцгеймеровской Ассоциации «ученые как никогда близки к разгадке болезни Альцгеймера».
Тем не менее, не нужно отчаиваться, по последним данным Международной Альцгеймеровской Ассоциации «ученые как никогда близки к разгадке болезни Альцгеймера».
Вылечить деменцию на сегодняшний день, к сожалению, нельзя. Но предупредить болезнь и даже отсрочить ее – можно.
Для профилактики деменции необходимо комплексно подходить к своему здоровью: каждый день гулять на свежем воздухе, отказаться от курения и алкоголя, заниматься спортом (умеренные нагрузки, пробежки, аэробика), следить за питанием, избегать конфликтов и стресса.
На сайте фонда Альцрус вы можете найти подробные рекомендации для профилактики деменции.
Так, для здоровых пожилых людей от 65 лет и старше, в том числе с мягкой деменцией рекомендовано:
– 150 минут умеренная аэробная нагрузка в неделю или 75 минут интенсивной аэробной нагрузки в неделю, или комбинирование умеренной и интенсивной нагрузки. Это может быть велосипед, ходьба, а также домашние дела (уборка), игры на свежем воздухе, упражнения или зарядка, фитнес.
Это может быть велосипед, ходьба, а также домашние дела (уборка), игры на свежем воздухе, упражнения или зарядка, фитнес.
– Физические упражнения предлагается делать по 10 минут с перерывами.
–Можно также увеличить аэробные нагрузки до 300 минут в неделю (умеренные) и до 150 минут (интенсивные).
– Для укрепления мышц рекомендуется делать соответствующие упражнения 2 и более раз в неделю.
Фонд Альцрус — единственная в России некоммерческая организация, которая помогает пациентам с деменцией и их семьям. Сотрудники Фонда обучают родных и близких пациентов в «Школе Заботы», проводят встречи клуба «Незабудка» (Альц-кафе) и мастер-классы для пожилых с деменцией и их родных в Москве, а так же организуют мероприятия по повышению осведомленности о проблеме деменции, ранней профилактике деменции.
Фото: Фонд АльцрусАльцгеймовер Пфайзера. Крупнейшая фармкомпания прекратила искать лекарство от болезней Альцгеймера и Паркинсона.
 Деменция победила?
Деменция победила?Неясная природа
Болезнь Паркинсона была открыта в 1817 году (хотя о ее симптомах известно еще с древних времен), болезнь Альцгеймера — в 1907-м; с тех пор годы исследований и миллиарды инвестиций хоть и продвинули человечество в понимании этих болезней, но, как отмечают многие эксперты в области, совсем ненамного.
Обе болезни относятся к нейродегенеративным заболеваниям, то есть связаны с медленной, но неумолимой гибелью нервных клеток. Известно, что в мозге тех, кто страдает от болезни Альцгеймера, наблюдается большое количество бета-амилоидных бляшек — скоплений особых пептидов, роль которых в организме остается неясной, а также скоплений тау-белка. При болезни Паркинсона в мозге уменьшается число нейронов в т.н. черной субстанции. Но все эти процессы сопровождают и естественное биологическое старение, просто в случае заболевания они усиливаются.
Тельце Леви (коричневое пятно) в нейроне черной субстанции при болезни Паркинсона. Изображение: Marvin 101 / wikimedia commons / CC BY-SA 3. 0
0Но эти сведения ненамного продвигают ученых в понимании природы болезни. Функция бета-амилоидов остается неясной, как и причины формирования ими бляшек. Многочисленные исследования дают противоречивые результаты. Не установлено даже, являются ли они истинной причиной заболевания, а не индикаторами какого-то другого патологического процесса.
«Альцгеймер и Паркинсон очень схожи — и там, и там в клетках головного мозга появляются некие агрегаты, твердые нерастворимые кусочки, которые нарушают функцию клеток и приводят к их гибели. Причины возникновения этих агрегатов разные — генетические, социальные, токсические. Но гибель нейронов проходит в разных отделах мозга и по разным сценариям», — говорит Сергей Киселев, доктор биологических наук, заведующий лабораторией эпигенетики Института общей генетики РАН.
Почему это происходит и почему нельзя обратить эти процессы вспять, до сих пор неясно. Многочисленные исследования выявили лишь факторы риска: сердечно-сосудистые заболевания, курение, диабет, гипертензия и повышенный уровень холестерина. Все эти факторы не специфичны — они повышают риск развития еще множества других заболеваний. Правда, врачи отмечают наиболее явную связь сердечно-сосудистых нарушений и болезни Альцгеймера: у этих болезней общая патология и причины, среди которых диабет, метаболический синдром, курение, системные воспалительные процессы, повышенное потребление жиров и тучность. Но едва ли первое — причина второго. Скорее, это разные патологии, имеющие общую причину.
Все эти факторы не специфичны — они повышают риск развития еще множества других заболеваний. Правда, врачи отмечают наиболее явную связь сердечно-сосудистых нарушений и болезни Альцгеймера: у этих болезней общая патология и причины, среди которых диабет, метаболический синдром, курение, системные воспалительные процессы, повышенное потребление жиров и тучность. Но едва ли первое — причина второго. Скорее, это разные патологии, имеющие общую причину.
И болезнь Альцгеймера, и болезнь Паркинсона ведут к распаду психики, а за ней и телесных функций человека — к тому, что мы называем деменцией. Обе относятся к «болезням старости», и до ХХ века мы о них почти не слышали, так как человечество в массе не доживало до преклонного возраста. Сегодня же, по данным ВОЗ, 35,6 млн людей в мире страдают от деменции. По прогнозу того же ВОЗ, их число удвоится к 2030 году и более чем утроится к 2050 году.
В 2011 году на совещании Генеральной ассамблеи ООН была принята декларация, в которой констатируется, что «глобальное бремя и угроза неинфекционных заболеваний — это один из основных вызовов развитию в XXI веке». Кроме того, нейродегенеративные заболевания — одни из самых обременительных для мировой экономики. Расчетные годовые общемировые затраты на деменцию (уход за больными, социальная помощь, медицинские исследования) — $ 604 млрд. Если затраты на деменцию представить в виде экономики страны, то эта экономика заняла бы 21-е место в мире, разместившись между Польшей и Саудовской Аравией.
Кроме того, нейродегенеративные заболевания — одни из самых обременительных для мировой экономики. Расчетные годовые общемировые затраты на деменцию (уход за больными, социальная помощь, медицинские исследования) — $ 604 млрд. Если затраты на деменцию представить в виде экономики страны, то эта экономика заняла бы 21-е место в мире, разместившись между Польшей и Саудовской Аравией.
Так почему же крупнейшая фармацевтическая компания прекратила разработку лекарства, у которого потенциально столь большой рынок?
Простой расчет
Как признает ВОЗ, научные исследования, направленные на поиск факторов развития деменции, находятся в начальной стадии. В настоящее время не существует терапии, которая позволила бы полностью вылечить или хотя бы приостановить течение этой болезни. Хотя исследования новых методов постоянно проводятся, все они пока проваливаются. За последние 14 лет не появилось ни одного нового лекарства от болезни Альцгеймера. В 2017 году грандиозным провалом окончилась последняя стадия клинических испытаний верубецестата — препарата от умеренной деменции, который разрабатывала другая крупная фармкомпания, Merck. В компании признали, что лекарство просто оказалось неэффективным.
В компании признали, что лекарство просто оказалось неэффективным.
Pfizer же в последнее время активно вкладывала в исследования деменции, но 7 января объявила, что прекращает разработку лекарства от болезней Альцгеймера и Паркинсона. Компания увольняет 300 занятых в этом сотрудников и перенаправляет деньги на другие проекты. «Это перераспределение затрат внутри нашего портфеля, необходимое для того, чтобы сфокусироваться на тех областях, где лежит магистральное направление наших исследований и где мы обладаем наиболее сильной научной экспертизой», — говорится в сообщении компании, которое цитирует агентство Reuters.
Российские эксперты, с которыми поговорил «Чердак», однако, полагают, что решение компании принималось безотносительно перспектив человечества вообще победить в войне с болезнями Альцгеймера и Паркинсона. Это, скорее, сугубо внутренняя для Pfizer история.
«Альцгеймер — одна из немногих болезней, которые ждут человека в старости, так что никто не бросит попытки решить этот вопрос, тем более медицинскими средствами. Здесь идет активная разработка, и решение Pfizer не связано с положением дел в науке, это их финансовые вопросы», — считает Александр Каплан, нейрофизиолог, глава лаборатории нейрофизиологии и нейрокомпьютерных интерфейсов кафедры физиологии человека и животных биологического факультета МГУ.
Здесь идет активная разработка, и решение Pfizer не связано с положением дел в науке, это их финансовые вопросы», — считает Александр Каплан, нейрофизиолог, глава лаборатории нейрофизиологии и нейрокомпьютерных интерфейсов кафедры физиологии человека и животных биологического факультета МГУ.
Сергей Киселев полагает, что у всех компаний есть свои разработки в этом направлении, и не исключено, что у другой компании в ближайшее время будет некий прорыв, а Pfizer станет неконкурентоспособен.
«Я считаю, что дело не в перспективности, а в коммерческой составляющей и информации о других разработках, которыми они располагают», — говорит Киселев.
Артур Исаев, директор биомедицинской компании «Институт стволовых клеток человека» также признает, что решение Pfizer не особенно губительно для разработок в области нейродегенеративных болезней.
«Исследований много, они ведутся в Европе и Японии, но в первую очередь, конечно, в США. Бигфарма принимает в них большое участие. Но в последние годы существенно изменилась картина того, как появляются новые препараты, — она переходит в другой порядок. Начали разрабатывать препараты против большого количества заболеваний, которые раньше считались неизлечимыми», — говорит Исаев.
Начали разрабатывать препараты против большого количества заболеваний, которые раньше считались неизлечимыми», — говорит Исаев.
Дело в том, что разработка нового эффективного лекарства — это чрезвычайно дорогой и длительный процесс, в котором, по мнению Исаева, около 20 лет между появлением идеи лекарства и выводом его на рынок — вполне нормальный срок.
«Все это время инвестор должен ждать, а они хотят ждать всего два-три года. Так что это большие риски — не все препараты доходят до рынка: что-то недостаточно эффективно, что-то небезопасно или слишком дорого стоит. Надо понимать, что часть не доходит из-за конкуренции, особенно в области нейродегенеративных заболеваний. Но мы подошли к такому моменту, что у нескольких разработчиков уже вторая или третья фазы клинических испытаний, и, возможно, эффективные препараты появится в ближайшее время. Для Pfizer это был, наверное, вопрос выбора, на чем сосредоточить усилия», — считает Исаев.
Что касается трудностей в научных исследованиях, то Сергей Киселев считает, что, несмотря на большое количество разработок в этой сфере и высокую конкуренцию, к болезням Альцгеймера и Паркинсона до сих пор сложно подобраться чисто физически.
«Мы, к сожалению, нейродегенерацию плохо видим в реальности. Она долгое время остается для нас незамеченной, так как происходящие изменения можно детектировать только через проявившиеся синдромы. А проникнуть к человеку в черепную коробку, чтобы там поизучать, — это, как говорят врачи, очень инвазивно. Мы не можем так хорошо изучать эти болезни прижизненно», — отмечает он.
Куда дальше?
Несмотря на провалы одного клинического испытания за другим, российские эксперты настроены скорее оптимистично.
«Нельзя сказать, что разработки лекарств от нейродегенеративных заболеваний зашли в тупик. До сих пор также нет лекарства от сердечно-сосудистых заболеваний, от диабета, так чтобы раз — и кардинальные изменения. А неврология — еще более сложный вопрос, и рисков здесь больше. Но я считаю, что бигфарме вообще очень сложно и долго развивать эти направления», — говорит Артур Исаев.
Он уверен, что инновации в этом направлении появятся в малых и средних биотехнологических компаниях, то есть в стартапах, просто потому, что они более мобильные, чуткие к рынку и имеют меньше издержек, чем огромные и неповоротливые фармкомпании.
«За 10 млн долларов малая компания может довести лекарство до клинических испытаний. Для большой компании это сотни миллионов», — говорит Исаев.
Таких стартапов действительно немало: Cognito Therapeutics, занимающаяся поиском причин и способов лечения болезни Альцгеймера; Axovant, соединивший отбракованное на стадии клинических испытаний с одобренным веществом донепезилом и получивший более эффективное лекарство; основанный российским биохимиком Михаилом Щепиновым стартап Retrotope, сфокусированный на защите клеток от окислительного стресса — и многие другие.
«Наверное, понимание природы этих болезней еще неполное. Оно приходит в последние 10—20 лет, и процесс еще идет. Я думаю, стоит ожидать в ближайшие 10 лет первые относительно новые препараты, которые будут приостанавливать развитие Альцгеймера», — считает Исаев.
Проблема лечения болезней Альцгеймера и Паркинсона, возможно, кроется не в волшебной молекуле, а в принципиально ином отношении людей к своей жизни.
Так, Александр Каплан уверен, что это просто физиологическая проблема человека и рано или поздно она будет побеждена, но одно дело — болезнь, а другое — ее профилактика.
«Общее и давно известное наблюдение: активная деятельность мозга замедляет или отдаляет протекание болезни Альцгеймера. Это, скорее всего, связано с тем, что в рабочем состоянии мозг выделяет вещества, которые способствуют его активности. Как в мышцах выделяются вещества, которые способствуют их более продолжительному действию и меньшему утомлению. Их создала природа, но, чтобы они выделились, нужна мышечная активность, поэтому нам советуют активный образ жизни», — говорит Каплан.
С мозгом логика та же — ему нужен психически активный образ жизни. Если человек уходит из профессии и перестает давать мозгу умственную нагрузку, его активность резко сокращается и он перестает выделять защитные вещества.
«Мозг так устроен, что если связи не используются, то они отмирают, и это необратимый процесс. Поэтому надо, чтобы он работал, причем не механически заполнял квадратики в кроссвордах, а решал творческие задачи», — считает Каплан.
Проблема выявления деменции по-прежнему в том, что испытания проводятся, как правило, на пожилых людях, хотя нейродегенеративные процессы могут начаться на несколько десятилетий раньше самой болезни. Тем не менее существуют убедительные доказательства, что снижению потенциального риска способствуют хорошее состояние сердечно-сосудистой системы, более высокий уровень образования и более высокий уровень физической активности. Поэтому мировые организации здравоохранения считают, что лучшая профилактика заболеваний — здоровый образ жизни.
«Если коротко — наука активно развивается и безусловно появятся подходы, дающие те или иные эффекты, — уверен Артур Исаев. — Но надо понять, что это природный процесс, некая программа, и преодолеть ее на все сто процентов будет чрезвычайно сложно.
Евгения Щербина
Препараты вальпроатов для возбуждении при деменции — Baillon, SF — 2018
Препараты вальпроатов для лечения возбужденного поведения у людей с деменцией
Актуальность
Возбужденное поведение очень распространено на поздних стадиях деменции. Оно может включать словесное поведение, такое как крики, и физическое поведение, такое как блуждание или физическая агрессия. Было показано, что оно усугубляет стресс, испытываемый лицами, осуществляющими уход за семьей, повышает риск получения травм и увеличивает необходимость людей с деменцией переводить в стационарные учреждения.
Оно может включать словесное поведение, такое как крики, и физическое поведение, такое как блуждание или физическая агрессия. Было показано, что оно усугубляет стресс, испытываемый лицами, осуществляющими уход за семьей, повышает риск получения травм и увеличивает необходимость людей с деменцией переводить в стационарные учреждения.
Типом лекарства, которое используется для лечения возбужденного поведения у людей, страдающих деменцией, являются вальпроаты, которые доступны в нескольких различных препаратах (вальпроевая кислота, дивальпроэксат натрия, вальпроат натрия и полу‐натрия вальпроат). Эти лекарства не рекомендуются в настоящих рекомендациях (например, от Национального Института Здоровья и Совершенства медицинской помощи), но иногда по прежнему назначаются людям с деменцией для лечения возбужденного поведения.
Цель этого обзора
Мы хотели рассмотреть доказательства того, насколько эффективно и безопасно назначать препараты вальпроатов людям с деменцией для лечения возбуждения.
Исследования, включенные в этот обзор
Мы провели поиск в медицинских базах данных по декабрь 2017 года на предмет исследований, в которых сравнивали любой вальпроат с плацебо (пустышка) для лечения возбужденного поведения у людей с диагнозом деменция.
Мы включили пять исследований с 479 участниками, которые имели различные типы деменции и возбужденного поведения. Большинство исследований длились шесть недель, хотя одно длилось всего три недели. Исследования, в целом, были проведены хорошо, но методы не всегда были полностью описаны, и в одном исследовании был высокий риск смещения из‐за большого числа людей, выбывших из группы, получавших вальпроат.
Основные результаты
Исследования измеряли возбужденное поведение с помощью различных шкал, и надежность доказательств для разных шкал варьировала от умеренной до очень низкой. В целом, мы не нашли доказательств того, что препараты вальпроата улучшали поведение или, в частности, возбужденное поведение. Мы обнаружили, что препараты вальпроата, вероятно, практически не влияли на способность участников выполнять повседневные действия. Мы не могли быть уверены, влияли ли они на познание (мышление и запоминание), потому что надежность доказательств была очень низкой.
Мы обнаружили, что препараты вальпроата, вероятно, практически не влияли на способность участников выполнять повседневные действия. Мы не могли быть уверены, влияли ли они на познание (мышление и запоминание), потому что надежность доказательств была очень низкой.
В трех исследованиях мы обнаружили доказательства низкой надежности, что участники, принимающие вальпроат, с большей вероятностью могут получить повреждающее воздействие, чем участники, принимающие плацебо. Мы не могли быть столь же уверены в различиях относительно серьезного вреда, то есть, таких как событий как тяжелое заболевание или госпитализация, но данные двух исследований показали, что они могут быть более частыми у участников, принимающих вальпроаты. Некоторые из побочных эффектов, связанных с вальпроатами, были сонливость, тошнота, рвота, водянистый стул и инфекции мочевыводящих путей.
Выводы
Мы нашли только пять сравнительно небольших исследований для включения в этот обзор. Они различались по своим методам, типу лекарств и их доз, продолжительности лечения и шкал, использованных для проведения измерений. Это ограничивало возможность объединить данные из всех исследований. Однако, мы можем быть умеренно уверены в выводе, что препараты вальпроата не улучшают возбужденного поведения при деменции. Они также могут быть связаны с вредным воздействием.
Это ограничивало возможность объединить данные из всех исследований. Однако, мы можем быть умеренно уверены в выводе, что препараты вальпроата не улучшают возбужденного поведения при деменции. Они также могут быть связаны с вредным воздействием.
Новое лекарство останавливает деменцию при болезни Альцгеймера
Снижение умственных способностей — самый известный симптом болезни Альцгеймера. Однако почти у 25% людей с характерными для этого заболевания изменениями в бета-амилоидах и тау-белке деменция не развивается. Вероятно, дело в компенсаторных механизмах, которые купируют симптом.
На этот факт обратила внимание команда исследователей из Пекинского университета, Университета штата Нью-Йорк в Буффало и компании Tetra Discovery Partners Inc (ныне Tetra Therapeutics). Они изучили ингибитор белка PDE4D — фермента, разлагающего сигнальную молекулу цАМФ. PDE4D был известен как белок, связанный с функционированием синапсов и умственными способностями. Низкие концентрации его субстрата, цАМФ, приводят к ухудшению памяти.
Низкие концентрации его субстрата, цАМФ, приводят к ухудшению памяти.
Ученые изменили ген PDE4D у мышей таким образом, что он стал идентичен человеческому. Ингибитором к человеческому (и гуманизированному мышиному) PDE4D стало разработанное сотрудниками Tetra Therapeutics низкомолекулярное соединение BPN14770. Для симуляции болезни Альцгеймера в гиппокамп мышей вводили олигомеры бета-амилоида Aβ1-42. Умственные способности животных оценивались при помощи Y-образного лабиринта и теста Морриса на пространственную ориентацию в воде.
BPN14770 действительно предотвратил потерю пространственной ориентации и ухудшение кратковременной памяти у животных, которым вводили Aβ1-42. Ослабление негативных эффектов бета-амилоида наблюдалось и на клеточном уровне: как морфология нейронов гиппокампа, так и их паттерны экспрессии остались в норме.
Эффективность BPN14770 в повышении уровня цАМФ не вызывает сомнений — препарат прошел первую стадию клинических испытаний, в ходе которых показал способность улучшать кратковременную память. Уже начата вторая стадия: BPN14770 будут испытывать на 255 пациентах с болезнью Альцгеймера, а также на взрослых с синдромом ломкой Х-хромосомы, который сопровождается умственной отсталостью.
Уже начата вторая стадия: BPN14770 будут испытывать на 255 пациентах с болезнью Альцгеймера, а также на взрослых с синдромом ломкой Х-хромосомы, который сопровождается умственной отсталостью.
Эффекты лекарств от болезни Альцгеймера
Мемантин
РуководствоNICE рекомендует использовать мемантин как часть лечения NHS для людей с тяжелой (поздней стадии) болезнью Альцгеймера. NICE также рекомендует мемантин людям с умеренной (средней стадии) болезнью Альцгеймера, которые не могут принимать препараты ингибиторов холинэстеразы — обычно это происходит из-за побочных эффектов.
Мемантин лицензирован для лечения умеренной и тяжелой болезни Альцгеймера. У людей на средней и поздней стадиях болезни мемантин может замедлить развитие симптомов.К ним относятся ухудшение умственных способностей (например, дезориентация) и проблемы с повседневной деятельностью, например, с одеванием. Есть некоторые свидетельства того, что мемантин может также помочь при таких симптомах, как бред, агрессия и возбуждение. Дополнительные сведения см. В разделах «Лекарства от поведенческих и психологических симптомов при деменции» и «Агрессивное поведение».
Дополнительные сведения см. В разделах «Лекарства от поведенческих и психологических симптомов при деменции» и «Агрессивное поведение».
Если человек принимает мемантин и также находился на ингибиторе холинэстеразы, это означает, что он будет принимать оба препарата вместе.В настоящее время есть доказательства того, что это комбинированное лечение лучше для людей с поздней стадией болезни Альцгеймера, чем использование одного ингибитора холинэстеразы. Это может быть потому, что лекарства действуют по-разному.
Есть ли побочные эффекты?
Большинство людей могут принимать ингибиторы холинэстеразы и мемантин без особых побочных эффектов. Не у всех есть одинаковые побочные эффекты или они наблюдаются в течение одинакового периода времени.
Наиболее частыми побочными эффектами донепезила, ривастигмина и галантамина являются:
- потеря аппетита
- тошнота
- рвота
- понос.
Другие побочные эффекты включают мышечные спазмы, головные боли, головокружение, усталость и бессонницу. Побочные эффекты могут быть менее вероятными для людей, которые начинают лечение с приема меньшей предписанной дозы в течение как минимум месяца (см. «Прием лекарств»).
Побочные эффекты могут быть менее вероятными для людей, которые начинают лечение с приема меньшей предписанной дозы в течение как минимум месяца (см. «Прием лекарств»).
Побочные эффекты мемантина менее распространены и менее серьезны, чем у ингибиторов холинэстеразы. В их числе:
- головокружение
- головные боли
- усталость
- Повышенное кровяное давление
- запор.
Сообщите врачу или фармацевту о любых побочных эффектах. Ни один из этих препаратов не вызывает привыкания.
Два типа наркотиков, которых стоит избегать ради своего мозга
Два общих класса лекарств связаны с деменцией. К счастью, есть альтернативы обоим.
Изображение: Thinkstock |
Если вас беспокоит развитие слабоумия, вы, вероятно, запомнили список вещей, которые вам следует делать, чтобы минимизировать риск: придерживаться здоровой диеты, регулярно заниматься спортом, получать достаточный сон и сохранять занятость своего ума и души.Кроме того, некоторые из лекарств, которые вы принимаете, чтобы помочь себе в этом, могут повысить риск развития деменции. В двух отдельных крупных популяционных исследованиях бензодиазепины (категория, которая включает лекарства от тревоги и снотворное) и холинолитики (группа, которая включает лекарства от аллергии и простуды, депрессии, высокого кровяного давления и недержания мочи) были связаны с повышенным риском слабоумие у людей, которые использовали их дольше нескольких месяцев. В обоих случаях эффект усиливался с увеличением дозы препарата и продолжительности использования.
Эти данные не стали неожиданностью для врачей, лечащих пожилых людей. Список пива, опубликованный Американским гериатрическим обществом, давно признал бензодиазепины, антигистаминные препараты и трициклические антидепрессанты потенциально неподходящими для пожилых людей, учитывая их побочные эффекты. Такие препараты включены в список, потому что у них есть тревожные побочные эффекты — спутанность сознания, затуманенное мышление и провалы в памяти, — которые могут привести к падениям, переломам и автокатастрофам.
Что показали исследования
Важно отметить, что ни одно из этих исследований не было рандомизированным контролируемым клиническим исследованием, поэтому ни одно из них не доказало, что любой из этих препаратов вызывает деменцию.
Антихолинергическое исследование. Исследователи отслеживали почти 3500 мужчин и женщин в возрасте 65 лет и старше, которые принимали участие в долгосрочном исследовании «Изменения мышления взрослых» (ACT), проведенном Вашингтонским университетом и системой здравоохранения Сиэтла. Они использовали записи аптек Group Health для определения всех лекарств, как рецептурных, так и безрецептурных, которые каждый участник принимал за 10 лет до начала исследования. Состояние здоровья участников отслеживалось в среднем семь лет.За это время у 800 из них развилось слабоумие. Когда исследователи изучили использование лекарств, они обнаружили, что у людей, которые принимали холинолитики, вероятность развития деменции выше, чем у тех, кто их не принимал. Более того, риск деменции увеличивался вместе с кумулятивной дозой. Прием антихолинергических средств в течение эквивалента трех лет или более был связан с повышенным риском деменции на 54%, чем прием той же дозы в течение трех месяцев или меньше.
Исследование Вашингтонского университета — первое, в которое были включены лекарства, отпускаемые без рецепта.Это также первое, что исключает возможность того, что люди принимали препараты для облегчения ранних симптомов недиагностированной деменции. Для людей, принимавших антихолинергические препараты для мочевого пузыря, повышенный риск был так же высок, как и для тех, кто принимал трициклические антидепрессанты, которые также являются холинолитиками.
Исследование бензодиазепинов. Группа исследователей из Франции и Канады связала употребление бензодиазепинов с повышенным риском диагностирования болезни Альцгеймера.В исследовании показано, что чем больше кумулятивная доза бензодиазепинов у людей, тем выше их риск.
Исследователи использовали базу данных, поддерживаемую программой медицинского страхования Квебека. По нему они идентифицировали почти 2000 мужчин и женщин старше 66 лет, у которых была диагностирована болезнь Альцгеймера. Они случайным образом отобрали более 7000 человек без болезни Альцгеймера, которые были сопоставлены по возрасту и полу с больными. После того, как группы были составлены, исследователи изучили рецепты на лекарства в течение пяти-шести лет, предшествовавших диагностике болезни Альцгеймера.
Люди, которые принимали бензодиазепины в течение трех месяцев подряд или меньше, имели примерно такой же риск деменции, как и те, кто никогда их не принимал. Но те, кто принимал бензодиазепин в течение трех-шести месяцев, имели на 32% больший риск развития болезни Альцгеймера, а те, кто принимал бензодиазепин более шести месяцев, имели на 84% больший риск, чем те, кто его не принимал.
Также имел значение тип принимаемого препарата. Люди, которые принимали бензодиазепины длительного действия, такие как диазепам (валиум) или флуразепам (Dalmane), подвергались большему риску, чем те, кто принимали препараты короткого действия, такие как триазолам (Halcion), лоразепам (Ativan), алпразолам (Xanax) или темазепам ( Ресторил).
Почему эти препараты сильнее действуют на пожилых людейС возрастом наша способность обрабатывать лекарства меняется. Почки и печень выводят лекарства медленнее, поэтому уровни лекарства в крови остаются более высокими в течение более длительного времени. Люди также со временем набирают жир и теряют мышечную массу. Оба эти изменения влияют на то, как лекарства распределяются и расщепляются в тканях организма. А поскольку эти препараты накапливаются в жировой прослойке, они могут продолжать оказывать действие через несколько дней после прекращения их приема, особенно у людей с более высокой долей жира в организме.Кроме того, пожилые люди, как правило, принимают больше лекарств, отпускаемых по рецепту и без рецепта, каждое из которых может подавлять или усиливать действие других. |
Почему наркотики влияют на ваш разум
Как холинолитики, так и бензодиазепины влияют на активность нейромедиаторов — химических посредников, которые работают в центральной нервной системе, — но действуют несколько иначе.
Антихолинергические препараты блокируют действие ацетилхолина. В головном мозге ацетилхолин участвует в обучении и памяти. В остальной части тела он стимулирует вегетативные нервы — те, которые регулируют сокращения кровеносных сосудов, дыхательных путей, а также сердечно-сосудистой и пищеварительной систем. К сильнейшим антихолинергическим препаратам относятся некоторые антигистаминные препараты, трициклические антидепрессанты, лекарства для контроля над гиперактивным мочевым пузырем и снотворные.
Бензодиазепины повышают эффективность другого нейромедиатора. Они делают гамма-аминомасляную кислоту (ГАМК), которая замедляет активность нейронов в головном мозге, более мощной.По этой причине они используются, чтобы успокоить беспокойство и помочь людям уснуть.
Если вы принимаете один из этих препаратов
Всегда полезно обсудить с врачом потенциальную пользу и вред этих лекарств. Если лекарство кажется проблемным, вы оба можете изучить альтернативы, рассмотрев причину, по которой он был прописан, и посмотреть, есть ли другой тип препарата, который можно использовать в качестве замены.
Не прекращайте принимать наркотики самостоятельно. Отказ от большинства бензодиазепинов и холинолитиков небезопасен.»Вместе со своим врачом разработайте план их снижения.
Поделиться страницей:
Заявление об ограничении ответственности:
В качестве услуги для наших читателей Harvard Health Publishing предоставляет доступ к нашей библиотеке заархивированного содержимого. Обратите внимание на дату последнего обзора или обновления всех статей. Никакой контент на этом сайте, независимо от даты, никогда не должен использоваться вместо прямого медицинского совета вашего врача или другого квалифицированного клинициста.
Работают ли лекарства от болезни Альцгеймера? Часто задаваемые вопросы о лекарствах от деменции
Если кому-то из членов вашей семьи был поставлен диагноз «болезнь Альцгеймера или другое слабоумие», скорее всего, ему прописали одно из «лекарств от деменции».
Но им сказали, чего ожидать и как судить, стоит ли продолжать прием лекарства?
Я заметил, что пациентам и их семьям часто мало говорят о том, насколько хорошо эти лекарства в целом действуют, и о том, как определить, могут ли они помочь в вашей ситуации.
Итак, в этом посте я объясню, как действуют эти лекарства. Я также отвечу на некоторые из часто задаваемых вопросов, которые я слышу от пожилых людей и их семей.
Если кто-то из членов вашей семьи принимает одно из этих лекарств или рассматривает их, это поможет вам лучше понять, какое лекарство используется, и какие вопросы вы, возможно, захотите задать врачам. Это особенно важно, если вас беспокоят финансы или расходы на лекарства. .
Примечание: Эта статья посвящена препаратам, которые были изучены и одобрены для лечения когнитивных нарушений, связанных с деменцией. Это , а не то же самое, что и лечение поведенческих симптомов (технически называемых «нервно-психиатрическими» симптомами), связанных с деменцией, таких как паранойя, возбуждение, галлюцинации, агрессия, нарушения сна, блуждание и т. Д. Не существует одобренных FDA лекарств для лечения поведенческих проблем, связанных с деменцией. Я расскажу о применении психиатрических препаратов не по назначению для этой цели в следующей статье.
4 препарата для лечения деменции, одобренные Управлением по контролю за продуктами и лекарствамиодобренных FDA лекарств для лечения болезни Альцгеймера и родственных деменций в основном делятся на две категории:
Ингибиторы холинэстеразы .Они помогают увеличить количество нейромедиатора ацетилхолина в головном мозге. Ацетилхолин помогает нейронам хорошо функционировать.
- Три таких препарата одобрены FDA для лечения болезни Альцгеймера в стадиях «от легкой до умеренной»:
- Донепезил (торговая марка Aricept)
- Ривастигмин (торговая марка Exelon)
- Галантамин (торговая марка Razadyne)
- Такрин — четвертый ингибитор холинэстеразы, который был одобрен FDA, но больше не используется из-за гораздо более высокого риска побочных эффектов
- Донепезил и ривастигмин также получили одобрение FDA для лечения более поздних стадий деменции.
(Подробнее о том, что означает «болезнь Альцгеймера от легкой до умеренной», см. В разделе «Как понять стадии болезни Альцгеймера и других деменций.”)
Мемантин. Это название реального лекарства, а не класса лекарств, но, поскольку это единственный доступный препарат такого типа, эксперты считают его второй категорией лекарств для лечения деменции.
- Мемантин (торговая марка Namenda) одобрен FDA для лечения болезни Альцгеймера от средней до тяжелой.
- Мемантин является «антагонистом рецептора N-метил-D-аспартата (NMDA)». Он ослабляет возбуждающее действие глутамата нейромедиатора в головном мозге.
Поскольку чрезмерное возбуждение нейронов связано с нейродегенеративным заболеванием, мемантин считается «нейропротекторным» препаратом. Следовательно, это потенциально « лечение, модифицирующее заболевание, ».
Для сравнения, ингибиторы холинэстеразы считаются « симптоматическим лечением», , поскольку они влияют на функцию нейронов, но не на здоровье нейронов.
Другими словами: мемантин может замедлить развитие болезни Альцгеймера, даже если он не помогает человеку.Ингибиторы холинэстеразы не влияют на прогрессирование болезни Альцгеймера, но потенциально могут помочь поврежденному мозгу работать немного лучше.
Часто задаваемые вопросы о лекарствах от деменции Насколько хорошо действуют ингибиторы холинэстеразы?Это тема, которая интенсивно изучалась и несколько обсуждалась. Следует отметить, что большинство крупных исследований ингибиторов холинэстеразы финансируются промышленностью; только испытание AD2000 не финансировалось промышленностью.
В целом, при болезни Альцгеймера от легкой до умеренной, , средняя польза, по-видимому, заключается в небольшом улучшении когнитивных функций и способности управлять повседневной деятельностью . Эффект иногда сравнивают с задержкой прогрессирования симптомов на несколько месяцев. (Неясно, влияет ли лечение ингибиторами холинэстеразы на долгосрочные результаты, такие как потребность в уходе на уровне дома престарелых.)
Обзор научных данных 2008 г. пришел к выводу, что эффект этих препаратов статистически значим, но «клинически маргинален».”
Но есть одна загвоздка: исследования также показывают, что, хотя значительное количество людей (30–50%), похоже, вообще не испытывают никакой пользы, до 20% могут показать более высокую реакцию, чем обычно. Так что, похоже, есть некоторые индивидуальные различия в том, как эти препараты действуют на людей.
На сегодняшний день мы не разработали никаких эффективных способов заранее сказать, кто будет реагировать на эти препараты.
Поэтому важно следить за когнитивными симптомами и побочными эффектами человека, когда он начинает принимать ингибитор холинэстеразы.Если вам кажется, что это не помогает, разумно прекратить прием лекарства через несколько месяцев.
Насколько хорошо работает мемантин?У людей со средней и тяжелой болезнью Альцгеймера мемантин, по-видимому, дает некоторые преимущества с точки зрения замедления обострения болезни Альцгеймера. Но опять же, общая выгода кажется довольно скромной.
Совершенно не ясно, приносит ли пользу мемантин людям с болезнью Альцгеймера от легкой до умеренной; обзор 2011 года пришел к выводу, что научные данные не подтверждают это утверждение.
Действуют ли эти лекарства при других деменциях, кроме болезни Альцгеймера?Эти препараты были изучены для лечения других форм деменции, включая сосудистую деменцию, деменцию с тельцами Леви, деменцию Паркинсона и смешанную деменцию.
(Имейте в виду, что чем старше люди болеют, тем чаще встречается смешанное слабоумие и тем труднее точно определить первопричину деменции).
Исследования обычно показывают, что ингибиторы холинэстеразы связаны с умеренным улучшением симптомов при этих других формах деменции.
Что касается мемантина, то некоторые исследования показывают, что он может помочь при сосудистой деменции, хотя преимущества снова кажутся довольно скромными.
Эффект мемантина на деменцию с тельцами Леви и деменцию Паркинсона менее очевиден: некоторые исследования предполагают небольшую пользу, но также сообщают, что некоторые люди испытывают обострение галлюцинаций и бред при приеме мемантина.
Действуют ли эти лекарства при легких когнитивных нарушениях?Насколько нам известно, нет.Доказательства исследований на данный момент показывают, что лекарства от деменции не улучшают исходы при легких когнитивных нарушениях.
Тем не менее, пациентам с легкими когнитивными нарушениями по-прежнему очень часто назначают донепезил (торговая марка Aricept) или другой ингибитор холинэстеразы.
В принципе, это должно быть сделано в качестве испытания, а это означает, что пациент и врач решают «попробовать» лекарство, посмотреть, помогает ли оно с памятью или другими проблемами мышления, и прекратить, если оно не помогает.
На практике многие люди с легкими когнитивными нарушениями в конечном итоге принимают ингибитор холинэстеразы на неопределенный срок. Они могут неохотно прекращать прием, но в других случаях может оказаться, что лечащий врач не успевает проверить, помогает ли лекарство или нет.
Каковы побочные эффекты этих лекарств?Врачи, в том числе гериатры, считают эти лекарства «хорошо переносимыми». Это означает, что у большинства людей наблюдаются лишь легкие побочные эффекты, а серьезные побочные эффекты случаются редко.
Для ингибиторов холинэстеразы:
- Наиболее частые побочные эффекты связаны с желудочно-кишечным трактом и включают тошноту, диарею и иногда рвоту. По оценкам, от них страдают 20% людей.
- Люди со временем привыкают к побочным эффектам со стороны желудочно-кишечного тракта. Это помогает начать с небольшой дозы и постепенно увеличивать ее. Ривастигмин также доступен в виде пластыря, который меньше вызывает расстройство желудка.
- В пероральных формах донепезил вызывает меньше побочных эффектов, чем ривастигмин и галантамин.
- Некоторые люди также испытывают головокружение, учащенное сердцебиение, головные боли или нарушения сна.
Для мемантина:
- Головокружение, вероятно, является наиболее частым побочным эффектом.
- Некоторые люди, кажется, испытывают усиленное замешательство или галлюцинации.
- Мемантин обычно вызывает меньше побочных эффектов, чем ингибиторы холинэстеразы.
Пациентам довольно часто назначают ингибитор холинэстеразы плюс мемантин.
Эта «комбинированная терапия» изучалась на людях с болезнью Альцгеймера от средней до тяжелой, и некоторые исследования показывают небольшую пользу по сравнению с лечением одним лекарством. Однако выгода снова оказывается в лучшем случае скромной.
Исследование комбинированной терапии у людей с болезнью Альцгеймера от легкой до умеренной не показало положительных результатов. Нет убедительных доказательств того, что комбинированная терапия эффективна при легкой форме болезни Альцгеймера.
Нет причин принимать более одного ингибитора холинэстеразы одновременно.
В какой момент можно прекратить прием лекарств от деменции? Мы не уверены, что это имеет значение.Многие пациенты и их семьи считают, что эти лекарства малоэффективны. Это неудивительно, поскольку результаты исследований обычно показывают, что у большинства людей эффект незначителен или отсутствует.
Поскольку ингибиторы холинэстеразы являются «симптоматическим» лечением, а не модифицирующими заболевание, многие эксперты сходятся во мнении, что при отсутствии признаков улучшения после нескольких месяцев приема максимальной дозы лекарство разумно прекратить прием лекарства.
Тем не менее, поскольку эти лекарства хорошо переносятся большинством пациентов и вряд ли причинят вред чему-либо, кроме кошелька, люди обычно продолжают принимать ингибиторы холинэстеразы на неопределенный срок.
Что касается мемантина, то этот препарат потенциально «излечивает болезнь». Таким образом, возможно, имеет смысл продолжать прием мемантина в течение нескольких лет, даже если ни врач, ни семья не заметят улучшения.
Эксперты в целом сходятся во мнении, что не имеет особого смысла продолжать прием любой из категорий лекарств после того, как человек достиг стадии тяжелой деменции, когда человек прикован к постели, не может говорить и почти не узнает знакомых людей.
Становится ли людям хуже, когда они прекращают принимать лекарства от деменции?Исследования показывают, что некоторым пациентам становится хуже после прекращения приема ингибиторов холинэстеразы.
Если это так, разумно возобновить прием ингибитора холинэстеразы.
Прекращение приема мемантина еще не изучено. Наблюдательное исследование жителей домов престарелых показало некоторое ухудшение после прекращения приема мемантина.
Помогают ли витамины при деменции?Витамин Е, который действует как антиоксидант в организме, был изучен для лечения болезни Альцгеймера и может оказаться полезным.
В 2014 году крупное исследование пациентов с болезнью Альцгеймера от средней до тяжелой степени тяжести показало, что ежедневное лечение 2000 МЕ / день витамина E приводило к меньшему функциональному снижению, чем лечение плацебо, мемантином или комбинацией мемантина и витамина E.
Следует отметить, что, поскольку исследование проводилось в системе здравоохранения VA (по делам ветеранов), большинство участников составляли мужчины. И снова видимая польза была скромной.
Неясно, помогает ли витамин Е при более легкой форме болезни Альцгеймера или легком когнитивном нарушении.Всегда консультируйтесь с врачом, прежде чем пробовать витамин Е для здоровья мозга, так как витамин E может увеличить риск кровотечения у некоторых людей.
Никакие другие витамины не замедляют снижение когнитивных функций при болезни Альцгеймера или других формах деменции. В частности, хотя низкий уровень витамина D был связан с риском развития деменции, ни одно клиническое исследование не показало, что лечение витамином D помогает людям поддерживать когнитивные функции.
Исследование приема добавок витамина B при лечении людей с болезнью Альцгеймера от легкой до умеренной степени не дало никаких результатов.Обратите внимание, что исходные уровни витамина B12 у участников этого исследования были нормальными; Очень распространенная проблема дефицита витамина B12 у пожилых людей может вызвать или усугубить когнитивные проблемы.
Практический подход к лекарствам от деменцииКогда дело доходит до лекарств для лечения когнитивного спада при болезни Альцгеймера и других деменциях, легко заблудиться в сорняках.
В целом, эти лекарства, кажется, приносят лишь небольшую пользу — если вообще приносят — пользу большинству людей.
Они действительно широко назначаются, потому что пациенты обычно стремятся сделать все возможное, чтобы сохранить свои умственные способности, и потому, что врачи хотят иметь возможность предложить * что-нибудь *. И в большинстве случаев они не причиняют вреда пациентам или не вызывают серьезных побочных эффектов.
Я думаю, что для людей разумно принимать или пробовать эти лекарства, если они осведомлены о доказательствах относительно обычно скромной пользы.
Итак, что вам делать с лекарствами , если у вас или вашего старшего родственника диагностировали болезнь Альцгеймера или другое слабоумие?
Если вы уже какое-то время принимали лекарства от деменции:Если вы не испытываете побочных эффектов, вы можете продолжать прием лекарств на неопределенный срок.
Но если вас беспокоят расходы на лекарства и бремя таблеток, рассмотрите возможность прекращения приема лекарств.
В конце концов, общая польза от этих лекарств невелика. И вы всегда можете возобновить прием лекарств от деменции, если считаете, что симптомы деменции ухудшились после приема лекарств.
Если вы только начинаете путь к слабоумию:Если вы обсуждаете, стоит ли начинать прием лекарств от деменции, помните о следующих моментах:
- Только ингибиторы холинэстеразы одобрены FDA для лечения слабоумия легкой и средней степени тяжести.Вам обязательно нужно задать вопросы, если врач предлагает начать прием мемантина на ранних стадиях.
- Ингибиторы холинэстеразы предназначены для симптоматического лечения и не изменяют основную нейродегенерацию. Некоторым людям они приносят скромную пользу, а многим — нет. Мы еще не можем сказать заранее, чьи симптомы улучшатся с помощью этих лекарств.
- Разумным и осторожным подходом является работа с врачом над «пробной» терапией ингибитора холинэстеразы.Это означает:
- Тщательное документирование когнитивных симптомов перед началом приема лекарства.
- Начало приема лекарства с низкой дозы и постепенное ее увеличение до полной.
- Мониторинг побочных эффектов, таких как тошнота, рвота или диарея. Обычно со временем это становится лучше. Рассмотрите возможность снижения дозы или перехода на пластырь, если побочные эффекты трудно устранить.
- Работа с врачом для повторной оценки когнитивных симптомов через 2-3 месяца.Если пациент, семья или врач не отметили улучшения, рассмотрите возможность прекращения приема ингибитора холинэстеразы.
Вот самая важная вещь, о которой следует помнить, когда дело доходит до управления когнитивным снижением при болезни Альцгеймера и других деменциях:
Лекарства — это лишь небольшая часть решения.
На самом деле существует множество немедикаментозных и способов оптимизации работы мозга.Они работают и для людей, не страдающих деменцией, поэтому я перечислил их в этом посте: Как укрепить здоровье мозга: Контрольный список для здорового старения, часть 1.
Если вы беспокоитесь о сохранении функции мозга и отсрочке когнитивного спада, вам стоит рассмотреть десять подходов, которые я описываю в статье о здоровье мозга.
Например, люди часто не осознают, что многие часто используемые лекарства являются «холинолитиками», то есть они влияют на ацетилхолин в мозгу и ухудшают мышление.Другими словами, эти препараты по существу обладают эффектом , противоположным эффекту ингибиторов холинэстеразы. Что не очень хорошо для мозга.
В идеальном мире ваши врачи и фармацевты заметили бы эту проблему и прекратили бы прием холинолитиков или, по крайней мере, обсудили бы с вами все «за» и «против». Но поскольку наша система здравоохранения все еще очень несовершенна, этого может не произойти, если вы не попросите о пересмотре лекарств.
Делирий — еще одна распространенная проблема, которая может усугубить деменцию и часто ускоряет снижение когнитивных функций.Итак, чтобы справиться с деменцией и отсрочить снижение когнитивных функций, имеет смысл узнать о профилактике делирия.
Практический результат по лекарствам для лечения деменцииВкратце: имеющиеся в настоящее время лекарства для лечения болезни Альцгеймера и другие лекарства могут немного помочь. Основной вред, который люди испытают, будет нанесен их кошелькам. Не ждите, что эти лекарства сотворят чудеса, и подумайте о том, чтобы прекратить их употребление, если вас беспокоит стоимость лекарств или количество таблеток.
И, прежде всего, не забывайте думать не только о лекарствах, когда речь идет об оптимизации работы мозга и отсрочке снижения когнитивных функций при деменции.
5 типов лекарств для лечения сложного поведения, связанного с болезнью Альцгеймера
Одна из самых серьезных проблем, когда дело доходит до болезни Альцгеймера и других деменций, — это совладать с трудным поведением.
Это симптомы, выходящие за рамки хронических проблем с памятью / мышлением, которые являются отличительным признаком деменции. В их число входят такие задачи, как:
- Заблуждения, параноидальное поведение или иррациональные убеждения
- Агитация (возбуждение или возбуждение) и / или агрессивное поведение
- Беспокойное хождение или блуждание
- Запрещенное поведение, то есть говорить или делать социально неприемлемые вещи
- Нарушения сна
Это технически называемые «психоневрологические» симптомы, но обычные люди могут относиться к ним как к «сумасшедшим» симптомам.Или даже «сумасшедшие» симптомы, поскольку они, как правило, сводят с ума членов семьи.
Поскольку такое поведение сложно и вызывает стресс для лиц, осуществляющих уход, и часто для людей с деменцией, люди часто спрашивают, могут ли помочь какие-либо лекарства.
Короткий ответ: «Может быть».
Ответ средней длины: «Может быть, но будут побочные эффекты и другие значительные риски, которые необходимо учитывать, и нам нужно сначала попытаться нелекарственные способы управлять этим поведением».
На самом деле, ни один препарат не одобрен FDA для лечения такого поведения при болезни Альцгеймера или других формах деменции.
Но ОЧЕНЬ часто лекарства, особенно нейролептики, назначаются для этой цели «не по назначению».
Иногда это называют «химическим сдерживанием» (в отличие от привязки людей к стулу, что является «физическим сдерживанием»). Во многих случаях антипсихотические препараты и другие успокаивающие препараты, безусловно, могут успокоить поведение. Но они могут иметь серьезные побочные эффекты и риски, которые часто не объясняются семьям.
Хуже всего то, что их часто назначают преждевременно или в чрезмерных дозах, без того, чтобы медперсонал и врачи сначала потратили некоторое время на то, чтобы выяснить, что вызывает такое поведение, и какие немедикаментозные подходы могут помочь.
По этой причине в 2013 году Американское гериатрическое общество сделало следующую рекомендацию в рамках своей кампании «Выбирая разумно»: « Не используйте нейролептики в качестве первого выбора для лечения поведенческих и психологических симптомов деменции ».
Теперь вам может быть интересно, что должно быть первым выбором. Это зависит от ситуации, но, как правило, первый вариант лечения трудного поведения — это НЕ лекарства. (Возможное исключение: гериатры часто рассматривают лекарства для лечения боли или запора, поскольку они являются частыми триггерами трудного поведения.)
Вместо этого следует использовать лекарственные препараты. после того, как было опробовано немедикаментозных подходов к лечению, или, по крайней мере, в сочетании с немедикаментозными подходами. (Узнайте об этом здесь: 7 шагов к управлению трудным поведением при деменции безопасно и без лекарств.)
Конечно, в определенных ситуациях следует рассмотреть возможность приема лекарств. Если член вашей семьи страдает болезнью Альцгеймера или другим типом деменции, я хочу, чтобы вы были готовы работать с врачами над разумным и разумным использованием лекарств для управления трудным поведением.
В этом посте я рассмотрю наиболее распространенные типы лекарств, используемых для лечения трудного поведения при деменции. Я также объясню, как я использую эти лекарства.
5 типов лекарств от сложного поведения при деменцииБольшинство лекарств, используемых для лечения трудного поведения, попадают в одну из следующих категорий:
1. Антипсихотические препараты . Это лекарства, изначально разработанные для лечения шизофрении и других заболеваний с симптомами психоза.(Подробнее о психозах, которые часто встречаются в пожилом возрасте, см. В разделе «6 причин паранойи в старении и что делать»).
Обычно используемые препараты: Антипсихотики, часто применяемые у пожилых людей, включают:
- Рисперидон (торговая марка Risperdal)
- Кветиапин (торговая марка Сероквель)
- Оланзапин (торговая марка Zyprexa)
- Галоперидол (торговая марка Haldol)
- Более подробный список антипсихотических препаратов можно найти на этой странице Национального института здоровья.
Обычные эффекты: Большинство нейролептиков обладают седативным действием и успокаивают возбуждение или агрессию посредством этих седативных эффектов.Нейролептики также могут уменьшить истинные симптомы психоза, такие как бред, галлюцинации или параноидальные убеждения, но они редко могут полностью исправить их у людей с деменцией.
Риски использования: Риски нейролептиков зависят от того, насколько высока доза, и включают:
- Снижение когнитивной функции и возможное ускорение когнитивного снижения
- Повышенный риск падений
- Повышенный риск инсульта и смерти; это было оценено как повышенный абсолютный риск на 1-4%
- Риск побочных эффектов, известных как «экстрапирамидные симптомы», которые включают скованность и тремор, подобные болезни Паркинсона, а также ряд других проблем координации мышц.
- Люди с деменцией с тельцами Леви или паркинсонизмом в анамнезе могут быть особенно чувствительны к побочным эффектам антипсихотических препаратов; у таких людей кветиапин считается самым безопасным выбором
Доказательства клинической эффективности : Клинические испытания часто обнаруживают небольшое улучшение симптомов.Однако это компенсируется частыми побочными эффектами. Исследования также неоднократно подтверждали, что использование нейролептиков у пожилых людей с деменцией связано с более высоким риском инсульта и смерти.
2. Бензодиазепины . Это категория лекарств, которые довольно быстро расслабляют. Таким образом, эти препараты используются при тревоге, панических атаках, седативных средствах и лечении бессонницы. Они легко могут стать привычными.
Обычно употребляемые препараты: У пожилых людей к ним относятся:
- Лоразепам (торговая марка Ативан)
- Темазепам (торговая марка Ресторил)
- Диазепам (торговая марка Валиум)
- Алпразолам (торговая марка Xanax)
- Клоназепам (торговая марка Klonopin)
Обычные эффекты: В мозге бензодиазепины действуют аналогично алкоголю и обычно вызывают расслабление и седативный эффект.Бензодиазепины различаются по продолжительности их пребывания в организме: алпразолам считается короткодействующим, тогда как диазепам очень долго действует.
Риски использования: Основной риск этих лекарств заключается в том, что у людей любого возраста они могут легко вызвать как физическую, так и психологическую зависимость. Дополнительные риски, которые усугубляются у пожилых людей, включают:
- Повышенный риск падений
- Парадоксальное возбуждение (некоторые пожилые люди становятся расторможенными или иным образом становятся более возбужденными при приеме этих препаратов)
- Повышенная путаница
- Вызывающий или усугубляющий делирий
- Возможное ускорение когнитивного спада
У пожилых людей, регулярно принимающих бензодиазепины, также существует риск ухудшения симптомов деменции, когда дозировка препарата уменьшается или полностью прекращается.Это связано с тем, что люди могут испытывать повышенное беспокойство и дискомфорт из-за физической ломки, и это часто ухудшает их мышление и поведение.
Внезапное прекращение приема бензодиазепинов может спровоцировать опасные для жизни абстинентные симптомы, поэтому при сокращении приема этого типа лекарств необходимо наблюдение врача. (Для получения дополнительной информации см. Как вы можете помочь кому-то остановить использование Ативана.)
Доказательства клинической эффективности : Недавний обзор клинических исследований пришел к выводу, что «доказательства клинической эффективности ограничены.«Хотя эти препараты действительно оказывают заметный эффект при использовании, неясно, улучшают ли они в целом возбуждение и трудное поведение у большинства людей. Также неясно, работают ли они лучше, чем нейролептики, для более длительного лечения поведенческих проблем.
3. Стабилизаторы настроения . К ним относятся лекарства, которые обычно используются при судорогах. Обычно они снижают «возбудимость» клеток мозга.
Обычно используемые лекарства: Вальпроевая кислота (торговая марка Depakote) является наиболее часто используемым лекарством этого типа у пожилых людей с деменцией.Он доступен в формах короткого и длительного действия.
Обычные эффекты: Эффект зависит от дозы и индивидуума. Это может иметь успокаивающее действие.
Риски использования: Вальпроевая кислота требует периодического контроля уровня в крови. Даже если уровень в крови находится в допустимом диапазоне, у пожилых людей часто встречаются побочные эффекты, в том числе:
- спутанность сознания или ухудшение мышления
- Головокружение
- Проблемы при ходьбе или равновесии
- Тремор и развитие других симптомов паркинсонизма
- Желудочно-кишечные симптомы, включая тошноту, рвоту и / или диарею
Доказательства клинической эффективности : Обзор рандомизированных испытаний вальпроата для ажитации при деменции не обнаружил доказательств клинической эффективности и описал частоту побочных эффектов как «неприемлемую».Несмотря на это, некоторые гериатрические психиатры и другие эксперты считают, что вальпроат хорошо помогает улучшить поведение некоторых людей с деменцией.
4. Антидепрессанты . Многие из них обладают успокаивающим действием. Однако им требуются недели или даже месяцы, чтобы полностью устранить симптомы депрессии или тревоги.
Обычно используемые препараты: Антидепрессанты, которые часто используются у пожилых людей с деменцией, включают:
- Селективный ингибитор обратного захвата серотонина (СИОЗС) антидепрессанты:
- Часто используются циталопрам, эсциталопрам и сертралин (торговые марки Celexa, Lexapro и Zoloft соответственно)
- Пароксетин (торговая марка Паксил) — еще один часто используемый СИОЗС, но поскольку он обладает гораздо более сильным холинолитическим действием, чем другие СИОЗС, гериатры избегают этого лекарства у людей с деменцией
- Миртазапин (торговая марка Ремерон) — антидепрессант, который может повышать аппетит и иногда усиливает сонливость при приеме перед сном.
- Тразодон (торговая марка Desyrel) — слабый седативный антидепрессант, который часто используется перед сном для улучшения сна
Обычные эффекты: Влияние этих препаратов на возбуждение варьируется.Некоторым людям СИОЗС могут помочь, но обычно требуется несколько недель или больше, чтобы увидеть эффект. Для некоторых людей седативный антидепрессант перед сном может улучшить сон, а это может уменьшить раздражительность в дневное время.
Риски использования: Перечисленные выше антидепрессанты обычно «хорошо переносятся» пожилыми людьми, особенно когда начинают с низких доз и с медленным увеличением по мере необходимости. Риски и побочные эффекты включают:
- Тошнота и желудочно-кишечные расстройства, особенно при первом запуске или повышении доз (СИОЗС)
- У некоторых людей могут активироваться СИОЗС, что может усугубить возбуждение или бессонницу
- Циталопрам (в дозах выше 20 мг / день) может увеличить риск внезапной остановки сердца из-за аритмии
- Повышенный риск падений, особенно при приеме более седативных антидепрессантов
Доказательства клинической эффективности : Рандомизированное исследование 2014 г. показало, что циталопрам обеспечивает умеренное улучшение психоневрологических симптомов; однако использованная доза составляла 30 мг / день, что с тех пор не одобрялось FDA.В противном случае клинические исследования показывают, что антидепрессанты не очень эффективны для уменьшения возбуждения.
5. Лекарства от деменции . Эти препараты одобрены FDA для лечения проблем с памятью и мышлением, связанных с болезнью Альцгеймера. Некоторым пациентам они помогают при определенных психоневрологических симптомах. Дополнительные сведения о названиях этих препаратов и их действии см. В разделе «4 лекарства для лечения болезни Альцгеймера и других деменций».
Примечание: Я не включаю в этот пост лекарства для лечения нарушений сна, связанных с деменцией.Вы можете узнать больше о них здесь: Как справиться со сном при деменции.
Практические советы по лекарствам для управления трудным поведением при деменцииТеперь вы, возможно, задаетесь вопросом, как врачи должны принимать лекарства от тяжелого слабоумия.
Вот ключевые моменты, которыми я обычно делюсь с семьями:
- Прежде чем прибегать к лекарствам: важно попытаться определить, что вызывает / ухудшает поведение, и важно попробовать немедикаментозные подходы, включая упражнения.
- Обязательно подумайте о лечении возможной боли или запора, поскольку люди с деменцией часто не обращают на них внимания. Гериатры часто пытаются назначать прием парацетамола 2–3 раза в день, поскольку люди с деменцией могут быть не в состоянии сформулировать свою боль. Мы также титруем слабительные, чтобы добиться мягкого испражнения каждые 1-2 дня.
- Клинически не было доказано, что какой-либо тип лекарств улучшает поведение большинства людей с деменцией. Если вы попробуете лекарство для этой цели, вы должны быть готовы к некоторым методам проб и ошибок, и важно внимательно следить за тем, насколько хорошо лекарство действует и какие побочные эффекты могут возникнуть.
- Антипсихотические препараты и бензодиазепины действуют довольно быстро, но в большинстве случаев они действуют посредством седативных средств и химического сдерживания. Они имеют тенденцию еще больше затуманивать мышление. Важно использовать минимально возможную дозу этих лекарств.
- Бензодиазепины, вероятно, увеличивают риск падения больше, чем нейролептики, и вызывают привыкание. Кроме того, они реже помогают при галлюцинациях, иллюзиях и паранойях. По этим причинам, , если требуется лекарство более быстрого действия, гериатры обычно предпочитают нейролептики бензодиазепинам .
- Антидепрессанты действуют через некоторое время, но, как правило, они хорошо переносятся. Гериатры часто назначают эсциталопрам или циталопрам людям с деменцией.
- Обычно стоит попробовать лекарство от деменции (например, ингибитор холинэстеразы или мемантин), если человек еще не принимает эти лекарства, так как эти препараты также хорошо переносятся.
Я признаю, что, хотя исследования показывают, что немедикаментозные методы лечения эффективны в улучшении поведения, связанного с деменцией, их зачастую сложно реализовать.
Для людей с деменцией, живущих дома, члены семьи или оплачиваемые помощники часто имеют ограниченное время и силы для изучения и практики методов управления поведением. Несмотря на риск, связанный с приемом нейролептиков, члены семьи часто стремятся как можно скорее получить облегчение.
Что касается жилых домов для людей с болезнью Альцгеймера и другими формами деменции, они различаются по тому, насколько хорошо их персонал обучен немедикаментозным подходам.
Что вы можете сделать с лекарствами и плохим поведением при деменцииЕсли ваш родственник с деменцией еще не принимает лекарства от поведения, примите во внимание следующие советы:
- Начните вести дневник и научитесь определять триггеры трудного поведения.Вам нужно будет внимательно наблюдать за человеком. Ваш дневник пригодится позже, если вы начнете принимать лекарства, так как это поможет вам отслеживать пользу и побочные эффекты.
- Учитывайте возможность депрессии. Подумайте о пробе эсциталопрама или связанного с ним антидепрессанта, но знайте, что любой эффект проявится через несколько недель.
- Если человек часто очень возбужден, агрессивен или параноидален, или если иным образом поведенческие симптомы вызывают серьезные страдания у пожилого человека или лиц, осуществляющих уход, часто имеет смысл попробовать антипсихотическое средство.
- Обязательно обсудите повышенный риск инсульта и смерти с врачом и членами семьи. Это может быть разумным риском, чтобы принять это, но важно быть проинформированным, прежде чем продолжить.
- Лучше начать с минимально возможной дозы.
- Если наблюдались зрительные галлюцинации или другие признаки возможной деменции с тельцами Леви, кветиапин обычно является самым безопасным препаратом первого выбора.
- Для всех лекарств от деменции:
- Внимательно наблюдайте за признаками улучшения и признаков побочных эффектов.
- Дозы следует увеличивать понемногу за раз.
- Специально для нейролептиков цель состоит в том, чтобы найти минимально необходимую дозу, чтобы поведение было управляемым.
Если ваш родственник, страдающий слабоумием, в настоящее время принимает лекарства от поведения, , то вам нужно будет рассмотреть как минимум следующие два вопроса.
Первый — кажутся ли проблемы с поведением управляемыми в настоящее время или нет. Если поведение по-прежнему часто бывает очень сложным, важно изучить триггеры и другие подходы к управлению поведением.
Постоянное возбуждение или трудное поведение также могут быть признаком того, что лекарство неэффективно для вашего родственника. Таким образом, также может быть разумным рассмотреть вопрос о смене лекарства. Лучше всего работать в тесном контакте с врачом И экспертом по деменции; некоторые социальные работники и менеджеры по уходу за престарелыми очень хорошо разбираются в деменции.
Другая проблема заключается в том, чтобы убедиться, что вы знаете о любых рисках или побочных эффектах, которые могут вызывать текущие лекарства.
Основные побочные эффекты, которые я наблюдаю у людей с деменцией, — это чрезмерная сонливость, чрезмерное замешательство и падения.Обычно это происходит из-за высоких доз нейролептиков и / или бензодиазепинов. В таких случаях часто можно хотя бы несколько снизить дозировку. Также могут помочь другие холинолитики или препараты, подавляющие мозг.
Теперь следует ли вам стремиться полностью избавить вашего родственника от антипсихотических препаратов, чтобы снизить риск смертности, улучшить бдительность и мышление, а также снизить риск падения?
Я обнаружил, что иногда можно полностью отказаться от антипсихотических препаратов, но это трудоемкий процесс.Более того, исследования показывают, что у определенного числа людей с деменцией наблюдается «рецидив» после прекращения приема антипсихотических препаратов. Другое очень интересное исследование, проведенное в 2016 году по обзору антипсихотических препаратов в домах престарелых, показало, что прекращение приема антипсихотических препаратов, как правило, ухудшало поведение, если дом престарелых также не проводил «социальные вмешательства».
Другими словами, попытка полностью прекратить прием антипсихотических препаратов требует усилий, может сопровождаться ухудшением поведения и с меньшей вероятностью приведет к успеху, если вы не можете одновременно обеспечить увеличение полезных социальных контактов или упражнений.Об этом, безусловно, стоит подумать, но для людей, принимающих антипсихотические препараты в дозах, превышающих начальную, это может быть непросто.
Нет простых решений, но улучшение обычно возможноКак многие из вас знают, поведенческие проблемы при деменции в значительной степени сложны из-за того, что обычно нет простого способа их исправить.
Многие — возможно, даже слишком многие — пожилые люди с болезнью Альцгеймера и другими видами деменции получают лекарства от проблем с поведением.
Если ваша семья борется с проблемами поведения, я знаю, что чтение этой статьи не решит их быстро.
Но я надеюсь, что эта информация позволит вам принимать более обоснованные решения. Таким образом, вы поможете убедиться, что любые лекарства используются продуманно, в минимально необходимых дозах и в сочетании с немедикаментозными методами лечения деменции.
Чтобы узнать о немедикаментозных подходах к лечению, я рекомендую эту статью: 7 шагов к управлению сложным поведением при деменции (безопасно и без лекарств)
И если вы ищете учреждение по уходу за памятью, постарайтесь выяснить, сколько из их жителей получают лекарства от поведения.Людям, страдающим болезнью Альцгеймера и другими видами деменции, лучше всего заботиться о людях, которые не обращаются в первую очередь к химическим средствам, таким как нейролептики и бензодиазепины.
Деменция — лекарства от потери памяти
Существует несколько лекарств для лечения потери памяти у людей с болезнью Альцгеймера. Иногда они также используются при других формах деменции. Но в основном они предназначены для лечения болезни Альцгеймера. У некоторых людей с болезнью Альцгеймера эти препараты могут помочь улучшить память. Они также могут уменьшить путаницу и помочь с размышлениями, разговорами и суждениями.
Не ждите больших изменений. Эти препараты только улучшают память. Они не восстанавливают память и не лечат болезнь Альцгеймера. Память со временем все равно будет ухудшаться. Через 6 месяцев или год память обычно будет хуже, чем когда было начато лечение.
Эти препараты помогают не всем. Они помогают только половине людей с болезнью Альцгеймера. Возможно, самое главное, эти препараты не излечивают болезнь Альцгеймера или любую другую форму деменции. Они лишь ненадолго улучшают память, а слабоумие все равно усугубляется.
Какие лекарства?
Названия лекарств могут сбивать с толку, потому что у каждого лекарства есть два названия. Есть родовое название и торговая марка. Хотя у них разные названия, это одно и то же лекарство.
Деменция имеет разные стадии: раннюю, среднюю, тяжелую. Как показано в таблице ниже, одно лекарство можно использовать на любой стадии. Другие используются только на ранних или средних стадиях. Еще один препарат используется при умеренной и тяжелой стадии деменции.
Препараты, применяемые при потере памяти при деменции | ||
Когда использовать лекарство | Общее имя | Фирменное наименование |
Все стадии деменции | Донепезил | Арисепт |
Ранняя и умеренная деменция | Галантамин; Ривастигмин | Разадыное; Exelon |
Деменция от умеренной до тяжелой | Мемантин | Namenda |
Каковы побочные эффекты?
У большинства людей нет проблем с этими лекарствами, но все лекарства иногда имеют побочные эффекты.Побочные эффекты — это нежелательные проблемы. Побочные эффекты могут быть легкими, с ними легко жить, например, легкая головная боль. Иногда они могут быть серьезными, например, сильным головокружением, и прием препарата следует прекратить. Если возникнут побочные эффекты, сообщите о них врачу.
Помимо поиска побочных эффектов, вам следует выучить названия принимаемых лекарств. Убедитесь, что человек с деменцией принимает правильный препарат в правильной дозе.
Общие побочные эффекты лекарств, применяемых при потере памяти | |
| Лекарство | Побочный эффект |
| Aricept, Exelon, Razadyne | Расстройство желудка |
| Диарея | |
| Не хочу есть | |
| Namenda | Головокружение |
| Путаница | |
| Головная боль | |
| Запор | |
Как узнать, действуют ли лекарства?
Может быть трудно сказать, действует ли препарат, потому что улучшения памяти часто незначительны.Если вы видите хотя бы небольшое улучшение, вероятно, это помогает.
Что делать, если врач предлагает прекратить прием препарата?
По мере того, как память становится все хуже и хуже, многие врачи предлагают прекратить прием лекарств. Это потому, что они больше не помогут, даже если поначалу казалось, что они работают. Их также можно было прекратить раньше из-за побочных эффектов или если они вообще не работали.
Это может расстроить, если врач предложит прекратить прием препарата. Но имейте в виду, что эти препараты не лечат деменцию.Деменция все равно будет ухудшаться вне зависимости от приема лекарств.
Автор: Минди Дж. Файн, доктор медицины, Центр старения Университета Аризоны
Этот проект был поддержан Управлением ресурсов и служб здравоохранения (HRSA) Министерства здравоохранения и социальных служб США (HHS) в рамках гранта номер UB4HP19047, Центр гериатрического образования Аризоны. Эта информация, содержание и выводы принадлежат автору и не должны рассматриваться как официальная позиция или политика HRSA, HHS или U.С. Правительство.
Людям с деменцией могут назначить взаимодействующие препараты
Поделиться на PinterestВ недавнем исследовании изучается полипрагмазия у людей с деменцией. Елена Элиачевич / Getty Images- Эксперты говорят, что пожилым людям с деменцией следует ограничить количество принимаемых ими лекарств, которые действуют на мозг и центральную нервную систему (ЦНС).
- Использование трех или более таких лекарств вместе повышает риск неблагоприятных исходов для человека.
- Исследование показало, что почти каждый седьмой пожилой человек с деменцией, не проживающий в доме престарелых, принимает три или более из этих лекарств.
- В исследовании изучаются рецепты, которые врачи выписали 1,2 миллиона человек с деменцией.
Эксперты уверены, что людям в возрасте 65 лет и старше нельзя одновременно принимать три или более лекарств, воздействующих на мозг или ЦНС.
Такие препараты часто взаимодействуют, потенциально ускоряя снижение когнитивных функций и повышая риск травм и смерти.
Это руководство особенно актуально для людей с деменцией, которые часто принимают несколько лекарственных препаратов для лечения своих симптомов.
Недавнее исследование с участием людей с деменцией показало, что почти каждый седьмой участник принимает три или более препаратов для мозга и ЦНС, несмотря на предупреждения экспертов.
В то время как правительство Соединенных Штатов регулирует выдачу таких лекарств в домах престарелых, аналогичный надзор за лицами, живущими дома или в домах с обслуживанием, отсутствует.Недавнее исследование было сосредоточено на людях с деменцией, которые не живут в домах престарелых.
Ведущий автор исследования, гериатрический психиатр доктор Донован Мауст из Мичиганского университета (UM) в Анн-Арборе, объясняет, как человек может в конечном итоге принимать слишком много лекарств:
«Деменция сопровождается множеством поведенческих проблем. от изменений сна и депрессии до апатии и абстиненции, и поставщики медицинских услуг, пациенты и лица, осуществляющие уход, могут, естественно, стремиться решить эти проблемы с помощью лекарств.”
Доктор Мауст выражает обеспокоенность по поводу того, что слишком часто врачи назначают слишком много лекарств. «Похоже, что многие люди принимают множество лекарств без уважительной причины», — говорит он.
Учебная работа размещена в JAMA .
В рамках исследования исследователи UM изучили рецепты снотворных, антипсихотических средств, антидепрессантов, опиоидных болеутоляющих и противосудорожных препаратов для почти 1,2 миллиона человек с деменцией, используя данные Medicare за 2018 год.
Хотя молодые люди могут безопасно использовать эти лекарства вместе, существует опасение, что возрастные и связанные с деменцией изменения химического состава мозга могут привести к нежелательным взаимодействиям.
Из участников исследования 13,9% принимали три или более лекарств, связанных с ЦНС, в течение более 1 месяца, что авторы исследования описывают как «ЦНС-активную полипрагмазию».
Эти лекарства выписывались по обычным рецептам: 831 017 человек получали хотя бы одно из этих лекарств хотя бы один раз в течение года.Почти половина исследованных — 535 180 — принимали одно или два из этих лекарств более 1 месяца.
В группе ЦНС-активной полипрагмазии 92% принимали наиболее часто назначаемые препараты: антидепрессанты.
Противосудорожные препараты также были распространены, их принимали 62% из группы, принимавшей полипрагмазию с активным воздействием на ЦНС. Габапентин (нейронтин), лекарство от эпилепсии, доминировало в этой категории, его предписанное использование составляло треть всех дней в период исследования.Авторы исследования предполагают, что это известно не по назначению препарата для контроля боли и беспокойства.
Около 41% пациентов из группы ЦНС-активной полипрагмазии также получали рецепты на бензодиазепины, такие как лоразепам (ативан).
Значительное количество людей, принимавших три или более препаратов для ЦНС в исследовании (47%), принимали нейролептики.
Нейролептики не входят в число одобренных лекарств от деменции, но врачи могут прописать их, говорит доктор Мауст, чтобы помочь справиться с возбуждением, проблемами со сном и другими проблемами.Наиболее часто назначаемым нейролептиком в исследовании был кветиапин (Сероквель).
Доктор Мауст отмечает, что врачам необходимо убедительно обосновать необходимость одновременного назначения нескольких препаратов для мозга и ЦНС. Он заявляет, что «доказательств, подтверждающих использование многих из них у людей с деменцией, довольно мало, в то время как существует множество доказательств рисков, особенно когда несколько лекарств накладываются друг на друга».
Доктор Мауст и его коллеги предполагают, что более частые обзоры лекарств медицинскими работниками могут помочь выявить негативные взаимодействия, когда люди одновременно принимают три или более препаратов для мозга и ЦНС.
В настоящее время отсутствие информации об использовании этих препаратов при деменции часто ставит врачей в положение, при котором им приходится делать трудные выводы.
Врачи иногда выписывают рецепты, говорит доктор Мауст, в надежде помочь человеку справиться с симптомами и тем самым избежать необходимости в длительном лечении. Избегать такой помощи — особая цель во время пандемии COVID-19, поскольку в учреждениях длительного пребывания наблюдается высокий уровень смертности.
Врачи могут также прописать лекарства, чтобы уберечь членов семьи от проблемного поведения близкого человека, страдающего деменцией.
Доктор Мауст предполагает, что семьи могут играть более важную роль в улучшении индивидуального плана лечения, информируя врача о любых изменениях, которые они наблюдают в симптомах и поведении человека.
Эти препараты несут риск и могут не помочь, но многие пациенты с деменцией все равно их получают.
И хотя доказательств их пользы мало, все эти лекарства имеют побочные эффекты. Например, некоторые люди, начинающие принимать новый антидепрессант, могут испытывать тошноту или немного «нервничать».«К сожалению, человеку с деменцией может быть трудно объяснить такие побочные эффекты любимому человеку, который о них заботится. Вместо этого они могут казаться более возбужденными, что приводит к назначению другого лекарства, чтобы успокоить их.
В то время как текущее исследование не рассматривает полипрагмазию — использование нескольких психоактивных препаратов одним и тем же пациентом, — Мауст изучает этот вопрос более подробно в данных Medicare.
Долгосрочная перспектива управления полипрагмазией у пациентов с деменциейМауст отмечает, что из 29%, получавших опиоиды, они чаще всего получали только один или два краткосрочных рецепта, которые могут указывать на лечение травмы или острой боли.
Но те, кто получал другие лекарства, как правило, получали несколько рецептов за год, который изучали Мауст и его коллеги. Сюда входят препараты от эпилепсии, которые иногда назначают вместо антипсихотических препаратов или для лечения хронической боли.
Принимать эти лекарства в течение нескольких месяцев подряд особенно рискованно, — говорит Мауст. «Мозг с деменцией изо всех сил старается функционировать, насколько это возможно, — объясняет он. «Если мы добавим в смесь психотропные препараты, это может оказаться бесполезным — и это сопряжено с риском.”
СМОТРИ ТАКЖЕ: Использование опасных комбинаций лекарственных препаратов, влияющих на мозг, растет среди пожилых людей
По словам Мауста, одним ярким пятном в данных является то, что только каждый пятый из исследованных пациентов с деменцией получил рецепт на антипсихотические лекарства, такие как Abilify, Seroquel или Risperdal. Из-за рисков для безопасности, связанных с нейролептиками, они получили много внимания со стороны регулирующих органов, и профессиональные рекомендации, такие как «Выбирать с умом» для врачей, призывают к осторожности.
С другой стороны, у этого класса наркотиков больше доказательств, чем у других, что он действительно помогает некоторым пациентам с поведенческими проблемами, такими как агрессия. «Поэтому вызывает беспокойство тот факт, что все другие классы — которые имеют минус доказательств пользы — все назначаются более широко», — говорит Мауст.
Требуется более качественное образование поставщикам медицинских услуг по назначению лекарств пациентам с деменциейПомимо помощи лицам, осуществляющим уход, и клиницистам в понимании отсутствия доказательств и повышенных рисков, связанных с приемом психоактивных препаратов, а также в изучении немедикаментозных стратегий ухода, которые они могут использовать для уменьшения поведенческих проблем у человека, за которым они ухаживают, Мауст отмечает, что им может просто потребоваться лучшее образование о самой болезни.
Доступ к службам поддержки через местные, государственные и федеральные агентства, в том числе программы Area Agency on Aging, и некоммерческие организации, такие как Alzheimer’s Association и AARP, также может помочь опекунам, говорит он.
«Апатия и абстиненция, а также склонность к возбуждению — общие симптомы деменции», — говорит он.

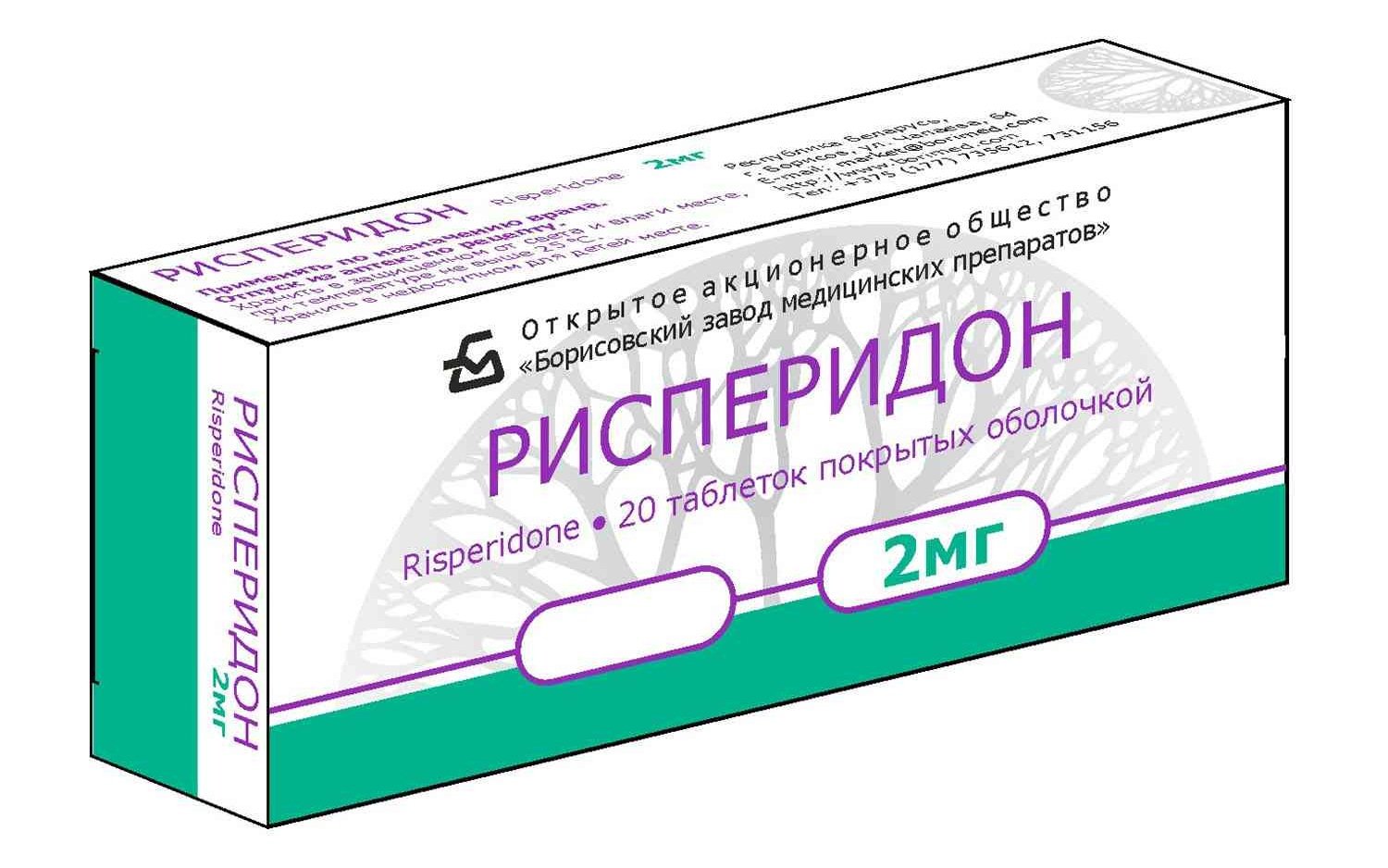 Применение таблеток из этой группы помогает нормализовать уровень ацетилхолина.
Применение таблеток из этой группы помогает нормализовать уровень ацетилхолина.