Последствия ишемическая болезнь сердца: Ишемическая болезнь сердца
Ишемическая болезнь: виды, симптомы, лечение, осложнения
Ишемия или ишемическая болезнь – это снижение или прекращение кровоснабжения (циркуляции крови) в органах, возникновение «кислородного голода» – гипоксии в них.
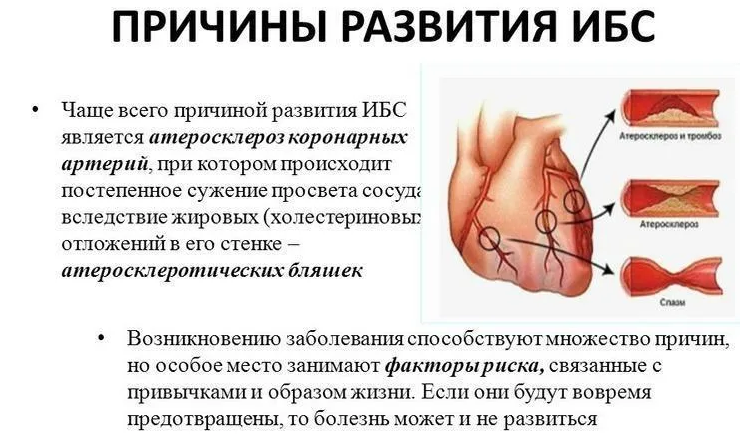
Причина ишемической болезни связана сосудистыми факторами: атеросклеротическим поражением сосудов, сужением, закупоркой просвета артерий, сдавливанием сосудов из вне. Если сердце, кишечник, мозг, почки или другие органы встречаются с этой проблемой, то такие обстоятельства приводят к дисфункции временного характера или хроническому повреждению органа либо его отдельных тканей: например, мышечной ткани сердечного типа, почечной ткани.
К закупорке, сужению сосудов, а затем и развитии ишемической болезни могут привести нарушения липидного обмена, тромбоз, заболевания крови, травмы, спазмы сосудов, регулярно повышенное артериальное давление, нарушения уровня глюкозы в крови, избыточная масса тела, терминальная почечная недостаточность, когда фильтрационная способность почек падает до своего минимума, а также наследственная предрасположенность: например, среди причин ишемии кишечника – наследственная микросфероцитарная (гемолитическая) анемия.
К сдавливанию вен, артерий извне могут привести травмы, спаечный процесс, новообразования, увеличенные лимфатические узлы.
Классификация
В зависимости от того, какой орган затронут, выделяют следующие виды ишемий:
- Ишемия головного мозга.
- Ишемия кишечника.
- Ишемия нижних и верхних конечностей.
- Ишемическая болезнь сердца (ИБС).
- Ишемия почек.
По клиническим проявлениям при этом выделяются различные виды ишемий:
- Стенокардия (стабильная стенокардия напряжения, нестабильная стенокардия, вазоспастическая стенокардия, постинфарктная стенокардия). В немедицинской среде эта патология сердца часто известна как «грудная жаба».
- Инфаркт миокарда (гибель сердечной мышцы). Бывает крупноочаговым и мелкоочаговым.
- Коронарный синдром, объединяющий нестабильную стенокардию и инфаркт миокарда. Один из самых опасных видов ишемий.
- Торпидная (вялотекущая форма) почечной нефропатии.

- Инфаркт почек (острая нефропатия).
- Быстропрогрессирующая нефропатия (инфаркт почек + почечная недостаточность).
- Ишемический инсульт (инфаркт мозга).
- Ишемическая гипоксия мозга (как правило возникает при черепномозговых травмах).
- Церебральная ишемия новорождённых.
- Периферическая артериальная болезнь нижних конечностей.
- Болезнь Рейно. Нарушение притока крови к кистям, пальцам.
- Мезентериальная ишемия кишечника (блокада кровотока сосудов кишечника).
- Ишемия толстой кишки (ишемическая колопатия, язвенный ишемический колит).
Формы ишемической болезни (острая и хроническая)
Острая ишемическая болезнь сопряжена с блокадами артериального кровотока. Возникает при быстрой закупорке сосудов (как правило, крупных). Развивается очень стремительно, поэтому другие сосуды элементарно не успевают подключиться к кровоснабжению. Самые известные острые формы – инфаркт сердца, инсульт.
Хронические формы – патологии, развивающиеся постепенно. Чаще всего болезнь развивается из –за постоянного сдавливания сосудов, разрастания атеросклеротических бляшек. Компенсировать проблему при этом активно пытаются вспомогательные сосуды. Они помогают снабжать органы кислородом, но нагрузка на них самих возрастает, работоспособность органов уменьшается, появляются ряд неприятных симптомов. Так, например, хроническая ишемическая болезнь сердца чревата развитием сердечной недостаточности, мерцательной аритмии, а хроническая ишемия мозга негативно работает на мыслительные процессы, чревата ухудшением памяти.
Чаще всего болезнь развивается из –за постоянного сдавливания сосудов, разрастания атеросклеротических бляшек. Компенсировать проблему при этом активно пытаются вспомогательные сосуды. Они помогают снабжать органы кислородом, но нагрузка на них самих возрастает, работоспособность органов уменьшается, появляются ряд неприятных симптомов. Так, например, хроническая ишемическая болезнь сердца чревата развитием сердечной недостаточности, мерцательной аритмии, а хроническая ишемия мозга негативно работает на мыслительные процессы, чревата ухудшением памяти.
Симптоматика
- Для ИБС характерны следующие симптомы: одышка (в тяжёлых формах – и в движении, и в спокойном положении, при развивающихся, хронических формах – в движении), учащённое сердцебиение, сбои в ритме сердца, «скачки» артериального давления, боли за грудиной, боль в области сердца.
- Для патологий мозга характерно ухудшение мозговой активности, а вместе с тем, запоминания, концентрации внимания, появление раздражительности, проблемы со сном (при хронических формах), спутанность сознания, падение зрения, нарушения чувствительности рук и ног, рвота, тошнота (при острых формах).

- При ишемических патологиях кишечника появляется боль в области пупка, верхней части живота, понос, кишечное кровотечение, вздутие живота, тахикардия, напряжение брюшины, падение артериального давления, понос, рвота.
- Среди симптомов ишемии почек – частые ночные позывы к мочеиспусканию, сильные отеки лица, ног, рук, слабость, быстрая утомляемость, запах аммиака изо рта.
- Симптомами ишемической болезни конечностей являются перемежающаяся хромота, чувство онемения рук и ног, ощущение что руки и (или ноги) постоянно мёрзнут, язвы на голени. Также пациенты часто замечают, что медленней начинают расти ногти.
Очень часто (особенно при хроническом течении заболеваний, особенно патологиях почек) долгое время симптоматика очень «размазана». Заболевание без проведения комплексной диагностики легко спутать с другим. У некоторых пациентов симптомы затрагивают только один орган, у некоторых же проблема более обширная, и есть проблемы одновременно с сердцем, кишечником, почками.
Ишемия головного мозга
Ишемия головного мозга (дисциркуляторная энцефалопатия, цереброваскулярная недостаточность) – патология, развивающаяся из-за недостатка притока крови к мозгу. Особенно страдает сонная артерия, роль которой – обеспечение кровью большинства участков мозга.
Нарушение кровотока приводит к повреждению нервной ткани. Если нервные клетки гибнут, случается инсульт.
Механизм развития заболевания у разных людей неодинаков, кто-то сразу сталкивается с острой формой болезни, кто-то с хронической формой патологии. Много е зависит от конкретной сосудистой сети. У одних людей блокированные сосуды компенсируют соседние, в том числе более мелкие, у других такая компенсация не происходит. Также усилить скорость гибели клеток могут неврозы, аллергические реакции, новообразования, инфекции.
Ишемия кишечника
Под ишемией кишечника подразумевают целую группу заболеваний, которые вызваны как хроническими, так и острыми процессами. Но все патологии объединены общим фактором. Это снижение притока крови к желудочно-кишечному тракту и непосредственно к кишечнику.
Но все патологии объединены общим фактором. Это снижение притока крови к желудочно-кишечному тракту и непосредственно к кишечнику.
Большую опасность представляет мезентральная эмболическая ишемия. Она наступает внезапно. Для нее характерен «острый живот». Симптоматику без привлечения комплексных средств диагностики моно спутать с симптомами острого панкреатита, аппендицита, прободной язвы. Но природа этой патологии иная – резкое образование непроходимости (окклюзия) в сосуде брызжейки – ткани, которая участвует в креплении к брюшной стенки самого кишечника. Это может быть ответной реакцией на инфекцию, травму, заболевания крови, портальную гипертензию – повышение давления в воротной вене, приём некоторых препаратов (например, противозачаточных средств). Если оперативно не диагностировать патологию и не принять меры, стенки кишечника могут начать некрозировать (отмирать).
Ещё одна разновидность патологии – ишемия, следующая мезентральным тромбозом (тромбозом брыжеечных сосудов). Характеризуется болями интенсивного, схваткообразного характера. При первичном осмотре симптоматика схожа с кишечной коликой, кишечной непроходимостью. Но опять-таки от скорости диагностики зависит дальнейший прогноз. Как правило, проблема решается диагностикой и резекций. Если их не сделать вовремя, летальный исход вероятен в 70-90% случаев.
Характеризуется болями интенсивного, схваткообразного характера. При первичном осмотре симптоматика схожа с кишечной коликой, кишечной непроходимостью. Но опять-таки от скорости диагностики зависит дальнейший прогноз. Как правило, проблема решается диагностикой и резекций. Если их не сделать вовремя, летальный исход вероятен в 70-90% случаев.
Но самым распространённым вариантом является ишемия толстой кишки, развивающаяся на фоне атеросклероза сосудов, расслоения аорты или наличия аневризмы. Заболевание сопровождается сильным истощением. У 80% наблюдается потеря массы тела.
Ишемия конечностей
Редко возникает сама по себе. Чаще – проявление облитерирующего атеросклероза. Отложение на стенках сосудов ЛПНП («плохого» холестерина), атеросклеротические бляшки провоцируют перекрытие, сужение артерий. Кровь не может полноценно двигаться по рукам и ногам.
На начальных стадиях речь идёт сугубо о дискомфорте (руки и ноги постоянно мёрзнут). Потом «подключаются» трещины на коже, трофические язвы. При запущенной болезни высок риск некроза, гангрены.
При запущенной болезни высок риск некроза, гангрены.
Существенный прорыв в диагностике заболевания начался с широким применением дуплексного сканирования вен, артерий. Своевременная диагностика позволяет как можно раньше начать лечение, обойтись без ампутации ног, рук.
Ишемия сердца (ИБС)
ИБС представляет собой острое или хроническое нарушение кровоснабжения мышечных тканей сердца – миокарда. Механизм ИБС запускается, когда коронарные артерии поражены, артериальная кровь не имеет возможности поступать к сердцу или идёт туда в ограниченном количестве.
ИБС – один из главных факторов смертности на ИБС приходится 30% всех смертельных случаев в мире. В том числе, нередка внезапная коронарная смерть (внезапная остановка сердца)
Чаще ИБС болеют лица в возрасте 40–65 лет. Мужчины болеют ИБС чаще чем женщины.
В наибольшей группе риска – злоупотребляющие курением (из-за постоянного сужения сосудов), жирной пищей (выше риск образования бляшек), лица с высоким уровнем ЛПНП («плохого» холестерина) – сужающего просвет в сосудах. Также опасны постоянные переживания, стрессы (как и курение, способны вызывать сужения сосудов).
Также опасны постоянные переживания, стрессы (как и курение, способны вызывать сужения сосудов).
Но с развитием диагностики и методов лечения количество летальных исходов уменьшается, продолжительность жизни у хронических больных увеличивается, качество жизни улучшается.
Благодаря современному функциональному диагностическому оборудованию, развитию лабораторной диагностики на ранних этапах удаётся выявить даже бессимптомные формы ИБС.
Диагностика ишемической болезни
Основные диагностические мероприятия направлены на обследование непосредственно сосудов того или иного органа. Проводится аускультация сосудов стетоскопом (на предмет обнаружения шумов), ультразвуковая допплерография (УЗДГ) артерий и вен, КТ обследуемого участка, УЗИ, в том числе, брахиоцефальных артерий (главных артерий головного мозга). Современные методы позволяют не просто изучит и обнаружить просвет сосудов, но и исследовать его стенки.
Немаловажное значение имеет лабораторная диагностика: общий анализ крови, гемостазиограмма, биохимическое исследование крови: особенно важен липидный спектр, мочевина, креатинин, общий белок, обмен электролитов (калий, натрий хлор).
При подозрении на поражения почек актуальны расширенные анализы мочи: общий анализ мочи по Нечипоренко, проба Реберга для определения скорости клубочковой фильтрации, проба Зимницкого для анализа концентрационной и выделительной способности почек.
При диагностике конечностей огромное значение играет расчет лодыжечно-плечевого индекса (важно не упустить разницу АД на голени и на плече).
При ИБС, ишемическом инсульте назначают Холтер-ЭКГ, проблемах с сосудами мозга – электроэнцефалографию.
Лечение ишемической болезни
Для лечения используют медикаментозные и хирургические методы. Среди медицинских препаратов важная роль принадлежит лекарствами, которые нормализуют и поддерживают артериальное давление. Это важно вне зависимости от того, что в зоне внимания – сердце, почки или сосуды ног.
Среди активно применяемых препаратов при ишемиях разных типов – и лекарства, позволяющие быстро расширить сосуды. Именно к ним относится, к примеру, всем известный нитроглицерин – незаменимый помощник во время приступов при ИБС.
Если причина – тромбоз, обязательно используются препараты, направленные на уменьшение вязкости крови.
Что касается хирургического вмешательства, то тут всё зависит от патологии конкретного органа.
При ИБС проводят аорто-коронарное шунтирование (установку протезов для обхода места сужения коронарного сосуда), реваскуляризацию миокарда (фактически разновидность шунтирования на работающем сердце), стентирование коронарных артерий – установку специальных стентов. Это может быть рассасывающийся баллон, металлический стент, лекарственный стент. Задача любого из них – предотвращение повторного сужения просвета сосуда – стеноза.
При ишемии мозга кровоток в сосудах хирургическим путём чаще всего также восстанавливают методом шунтирования. Операция позволяет перенаправить кровь, «обвести» его вокруг закупорки, сохранить или восстановить кровоснабжение мозга.
При ишемических патологиях почек, кишечника в качестве хирургического способа решения проблемы прибегают к резекции. Наиболее щадящая для организма – лапороскопическая резекция.
Наиболее щадящая для организма – лапороскопическая резекция.
Немаловажное значение имеет и физиотерапия, ЛФК, в том числе занятия на велотеренажёрах, гипобарическая оксигинация в барокамерах. Особенно роль оксигинации в барокамерах важна при реабилитация после ишемического инсульта.
Осложнение
Ишемия кишечника чревата образованием стриктур (сужений участков кишечника). А у ряда пациентов может появиться синдром короткой кишки, в результате и страх перед приемом пищи.
Самый серьёзный риск при ишемии почек – полное перекрытие сосудов и блокировка сосудов. Главная опасность – прекращение выведения из организма продуктов жизнедеятельности. В результате возникает полная почечная недостаточность, что чревато летальным исходом.
Серьёзные последствия, осложнения вероятны при несвоевременно взятой под врачебный контроль ишемической болезни мозга. Поражение мозговых тканей чревато ограничением двигательной активности (вплоть до паралича), утерей умственных способностей, утратой дееспособности и инвалидность.
Эффективно снизить риск осложнений помогает комплексная реабилитация. Например, на базе 5 больницы доступна специальная программа «Реабилитация после ишемического инсульта». Курс на две недели включает консультации, комплексное обследование, индивидуальную ЛФК, физиолечение, медикаментозную терапию, массаж, иглорефлексотерапию.
Прогнозы
Несмотря на то, что ишемия – очень серьёзное заболевание, своевременная медицина позволяет сделать всё, чтобы прогноз наиболее благоприятным.
Чем раньше пациенту будет поставлен точный диагноз, выбрана схема лечения (медикаментозная, хирургическая), тем выше вероятность успешного результата.
Даже при сложнейших патологиях мозга при своевременной помощи удаётся сохранить максимальное количество нервных клеток, а значит сохранить или восстановить функции организма.
Огромное значение имеет то, как в процессе лечения (особенно после операции) налажен уход за пациентом. Важное значение имеет обеспечение пациенту правильного положения тела, схемы питания, уход за катетерами. Существенно ускорить восстановление помогает массаж.
Существенно ускорить восстановление помогает массаж.
В 5-й больнице работает опытная команда специалистов: в том числе, неврологи, нейрохирурги, хирурги, кардиологи. Клинико-диагностическая лаборатория, отделение РК и МРТ, отделение клинической и функциональной диагностики оснащены качественным оборудованием, с помощью которого можно оперативно произвести высокоточные исследования. Здесь вам окажут компетентную помощь при ишемической болезни сердца, головного мозга сосудов. Доступны лечебные и реабилитационные программы как для граждан Республики Беларусь, так и иностранных граждан. У врачей 5-й больницы – большой опыт работы лечения пациентов из Москвы и других городов России.
Лечение ишемической болезни сердца в Киржаче, записаться к кардиологу, на УЗИ, анализы
Наша лицензия
Наши доктора
Цены
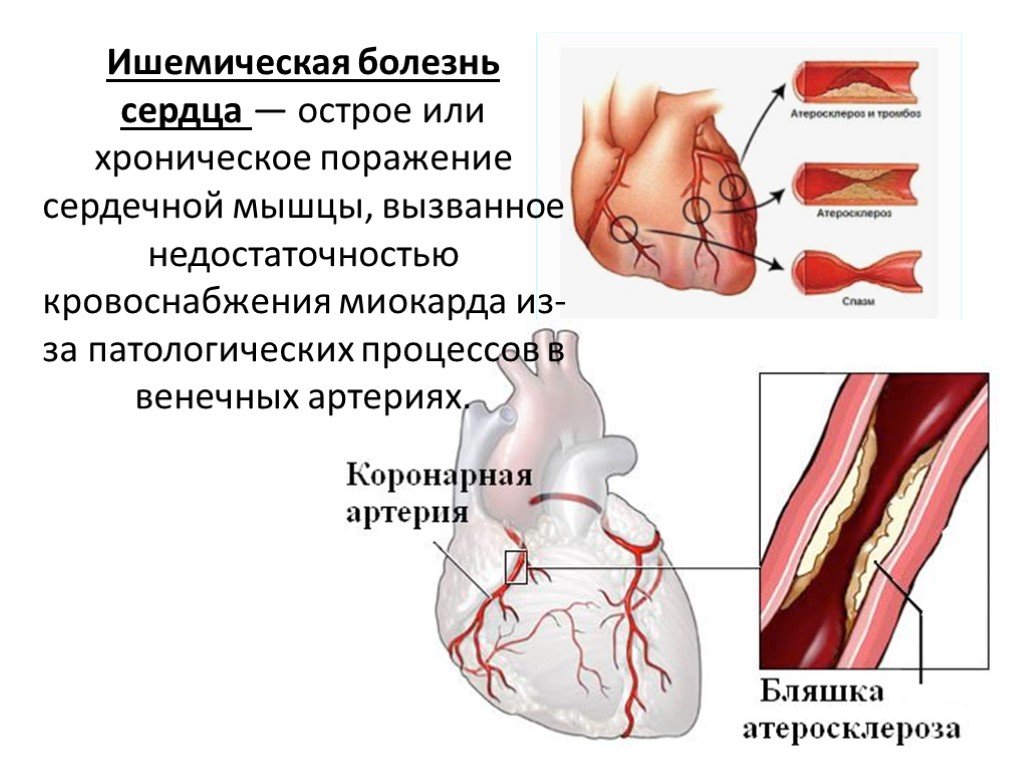
Ишемическая болезнь сердца – это хроническое или острое нарушение кровоснабжения миокарда (мышечного слоя сердца), возникающее вследствие недостаточного снабжения сердца кислородом.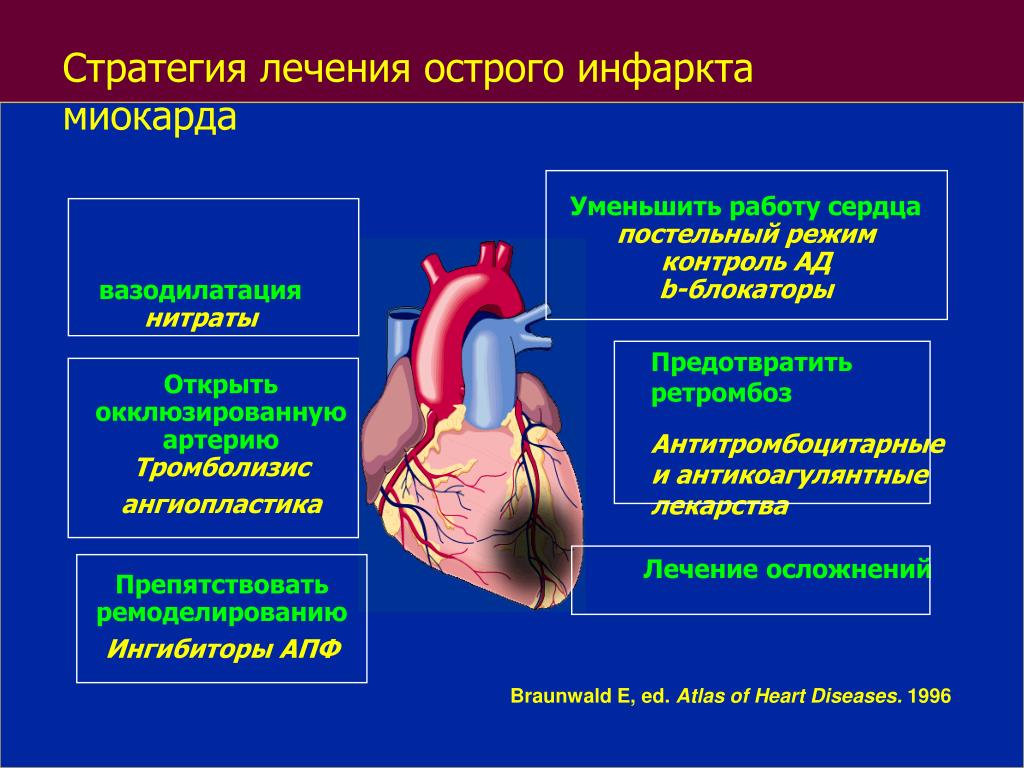 Ишемическая болезнь сердца на сегодняшний день является одним из самых распространенных заболеваний во всем мире.
Ишемическая болезнь сердца на сегодняшний день является одним из самых распространенных заболеваний во всем мире.
Главной причиной развития данного заболевания является атеросклероз, то есть закупорка венечных и коронарных артерий. Кроме самого атеросклероза имеется еще ряд факторов, которые способствуют возникновению этого заболевания.
Учитывая невнимательность большинства людей к собственному здоровью, а также современный образ жизни, ишемическая болезнь сердца является реальной угрозой не только для людей старшего возраста (ранее считалось, что это заболевание проявляется после 50 лет), но и для молодого поколения.
Причины и факторы развития ишемической болезни сердца
Основной причиной нарушения снабжения миокарда кислородом является несоответствие между коронарным кровотоком и метаболическими потребностями сердечной мышцы. С возрастом вдоль внутренней оболочки коронарных артерий появляются отложения жировых субстанций, таких как холестерин. Эти жировые отложения называют атеросклеротическими бляшками. Со временем они разрастаются, сужая просвет артерии и затрудняя ток крови к сердечной мышце. В итоге атеросклеротические бляшки затрудняют поступление крови к сердечной мышце, о чем нам сигнализирует загрудинная боль — стенокардия.
Со временем они разрастаются, сужая просвет артерии и затрудняя ток крови к сердечной мышце. В итоге атеросклеротические бляшки затрудняют поступление крови к сердечной мышце, о чем нам сигнализирует загрудинная боль — стенокардия.
Основные факторы риска развития заболевания:
- Наследственный фактор;
- Высокий уровень холестерина;
- Ожирение;
- Злоупотребление табаком и алкоголем;
- Гиподинамия;
- Сахарный диабет;
- Психоэмоциональное напряжение.
Клинические формы ишемической болезни
Ишемическая болезнь сердца имеет несколько форм течения, каждая из которых проявляется по-своему. Данная особенность часто затрудняет диагностику и своевременное распознание заболевания. Хуже всего то, что многие из проявлений часто «списываются» на усталость или стресс. Зачастую люди годами живут с ишемической болезнью, тем самым провоцируя ее развитие и прогрессирование. В этом случае болезнь проявляет себя внезапно, имеет серьезные последствия, а иногда приводит к смерти. Именно позднее выявление ишемической болезни сердца обуславливает высокую смертность.
Именно позднее выявление ишемической болезни сердца обуславливает высокую смертность.
- Внезапная коронарная смерть.
- Стенокардия. Подразделяется, в свою очередь, на несколько подвидов: стабильная и нестабильная стенокардия (впервые возникшая, ранняя постинфарктная или прогрессирующая), вазопластическая и коронарный синдром Х.
- Инфаркт миокарда. При инфаркте возникает некроз тканей сердца вследствие их недостаточного или отсутствующего кровоснабжения. Может привести к остановке сердца.
- Постинфарктный кардиосклероз. Развивается как следствие инфаркта миокарда, когда некротизированные волокна сердечной мышцы заменяются соединительной тканью. При этом у ткани нет способности к сокращению, что приводит к хронической сердечной недостаточности.

- Нарушения сердечного ритма возникают из-за сужения сосудов и прохождения крови по ним «толчками». Являются формой ИБС, предшествующей и указывающей на развитие стенокардии и даже инфаркта миокарда.
- Сердечная недостаточность , или недостаточность кровообращения. Название говорит само за себя — эта форма также указывает на то, что коронарные артерии не получают достаточного количества обогащенной кислородом крови.
Когда следует обратиться к врачу?
На первый взгляд основные признаки заболевания совсем не похожи на симптомы сердечной болезни, поэтому часто игнорируются. Если Вы заметили у себя что-либо из перечисленных признаков – немедленно обратитесь к врачу:
- Боль в груди или со стороны спины в районе сердца;
- Болезненные ощущения в лопатке и руке при физической нагрузке и без;
- Необоснованная не зубная боль в челюсти;
- Одышка, затрудненный вдох;
- Частые обмороки, потеря сознания;
- Тошнота, рвота без причин;
- Усиленное потоотделение.

Диагностика ИБС
При появлении подозрений на ишемическую болезнь доктор назначит мониторинг артериального давления, анализы крови и мочи. Также может быть показан так называемый стресс-тест (тест с нагрузкой).
Электрокардиограмма (ЭКГ) поможет выявить стенокардию (и отличить ее от других похожих болей в области сердца), аритмию, инфаркт миокарда. Пациенту для полноты результата могут назначить как ЭКГ в покое, так и с нагрузкой или холтеровское мониторирование (наблюдение за электрической активностью сердца в течение суток).
ЭхоКГ, или УЗИ сердца, позволяет визуально оценить состояние сердечной мышцы, работу клапанов, увидеть участки инфаркта.
Самым информативным и современным диагностическим методом выявления ИБС считается коронароангиография, при которой в сосуды сердца при помощи зонда вводят контрастное вещество и делают рентген-снимок. Таким образом получают информацию о сужении сосудов, его степени, местонахождении холестериновых бляшек.
Весь комплекс диагностических методов призван определить, нужно ли пациенту хирургическое вмешательство для облегчения его состояния, и назначить медикаментозное лечение и терапию.
Лечение ишемической болезни сердца
Учитывая сложность заболевания, разнообразность проявлений и большой риск развития осложнений – лечение ишемической болезни подбирается полностью индивидуально. Обычно на фоне ишемии протекает одно или несколько заболеваний сердечно-сосудистой системы, это требует комплексного подхода к диагностике и лечению группы заболеваний.
Помните, что ишемическая болезнь может протекать бессимптомно, поэтому профилактические визиты к кардиологу дважды в год совершенно необходимы!
В медицинском центре «Здоровье» г. Киржач прием ведет высококвалифицированный врач-кардиолог, который проведет необходимую диагностику и назначит соответствующее лечение.
Обращаясь к нам, Вы можете быть уверены в качественном результате!
Записаться на прием к специалисту и узнать все подробности можно по телефону: 8 (49237) 2-95-56
Ишемическая болезнь сердца: симптомы, причины и лечение
Обзор
youtube.com/embed/mvU3w_tUIrs»> Изменения образа жизни, которые вы можете внести, чтобы снизить риск развития ишемической болезни сердца.Что такое ишемическая болезнь сердца?
Ишемическая болезнь сердца (ИБС) — это сужение или закупорка коронарных артерий, обычно из-за накопления бляшек. Ваши коронарные артерии снабжают сердце богатой кислородом кровью. Накопление бляшек в этих артериях ограничивает количество крови, которое может достичь сердца.
Представьте две полосы движения, которые сливаются в одну из-за строительных работ. Трафик продолжает течь, только медленнее. При ИБС вы можете не заметить, что что-то не так, пока бляшка не вызовет образование тромба. Сгусток крови подобен бетонному барьеру посреди дороги. Движение останавливается. Точно так же кровь не может достичь вашего сердца, и это вызывает сердечный приступ.
У вас может быть ИБС в течение многих лет, и у вас не будет никаких симптомов, пока у вас не случится сердечный приступ. Вот почему CAD — «тихий убийца».
Другие названия ИБС включают ишемическую болезнь сердца (ИБС) и ишемическую болезнь сердца. Это также то, что имеет в виду большинство людей, когда они используют общий термин «болезнь сердца».
Формы ишемической болезни сердца
Существуют две основные формы ишемической болезни сердца:
- Стабильная ишемическая болезнь сердца : Это хроническая форма. Ваши коронарные артерии постепенно сужаются в течение многих лет. Со временем ваше сердце получает меньше богатой кислородом крови. Вы можете чувствовать некоторые симптомы, но вы можете жить с этим состоянием изо дня в день.
- Острый коронарный синдром : Это внезапная форма, требующая неотложной медицинской помощи. Бляшка в вашей коронарной артерии внезапно разрывается и образует тромб, который блокирует приток крови к сердцу. Эта резкая закупорка вызывает сердечный приступ.
Насколько распространена ишемическая болезнь сердца?
Ишемическая болезнь сердца встречается очень часто. Более 18 миллионов взрослых в США страдают ишемической болезнью сердца. Это примерно совокупное население Нью-Йорка, Лос-Анджелеса, Чикаго и Хьюстона.
Более 18 миллионов взрослых в США страдают ишемической болезнью сердца. Это примерно совокупное население Нью-Йорка, Лос-Анджелеса, Чикаго и Хьюстона.
В 2019 году от ишемической болезни сердца в США погибло 360 900 человек. Этого достаточно, чтобы заполнить стадион «Янки» более семи раз.
Кого поражает ишемическая болезнь сердца?
Ишемическая болезнь сердца является основной причиной смерти в США и во всем мире. Это верно для мужчин и людей, которым при рождении был присвоен мужской пол (AMAB), а также для женщин и людей, которым при рождении был присвоен женский пол (AFAB).
В США ишемическая болезнь сердца поражает почти 1 из 10 человек в возрасте от 40 до 80 лет. Примерно 1 из 5 случаев смерти от ИБС приходится на людей в возрасте до 65 лет.
Как ишемическая болезнь сердца влияет на мой организм?
Основным осложнением ишемической болезни сердца является сердечный приступ. Это неотложная медицинская помощь, которая может привести к летальному исходу.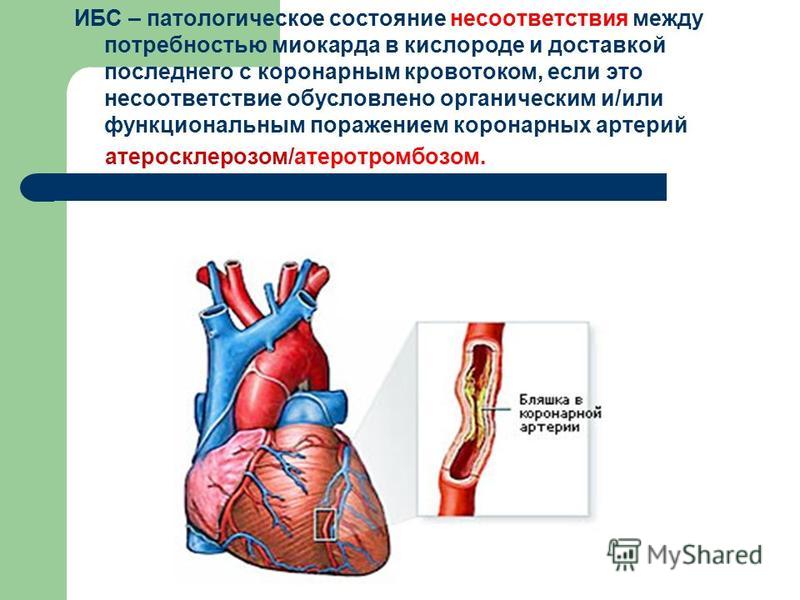 Ваша сердечная мышца начинает умирать, потому что она не получает достаточного количества крови. Вам необходима срочная медицинская помощь, чтобы восстановить приток крови к сердцу и спасти свою жизнь.
Ваша сердечная мышца начинает умирать, потому что она не получает достаточного количества крови. Вам необходима срочная медицинская помощь, чтобы восстановить приток крови к сердцу и спасти свою жизнь.
С годами ИБС также может ослабить работу сердца и привести к осложнениям, в том числе:
- Аритмии (например, мерцательная аритмия).
- Остановка сердца.
- Кардиогенный шок.
- Сердечная недостаточность.
Симптомы и причины
При ишемической болезни сердца в артериях, снабжающих кровью сердце, образуются бляшки, что приводит к образованию тромбов.Каковы симптомы ишемической болезни сердца?
У вас может не быть симптомов ишемической болезни сердца в течение длительного времени. ИБС является хроническим заболеванием. На образование зубного налета уходит много лет, даже десятилетий. Но по мере того, как ваши артерии сужаются, вы можете заметить легкие симптомы. Эти симптомы указывают на то, что ваше сердце бьется сильнее, чтобы доставить богатую кислородом кровь в ваше тело.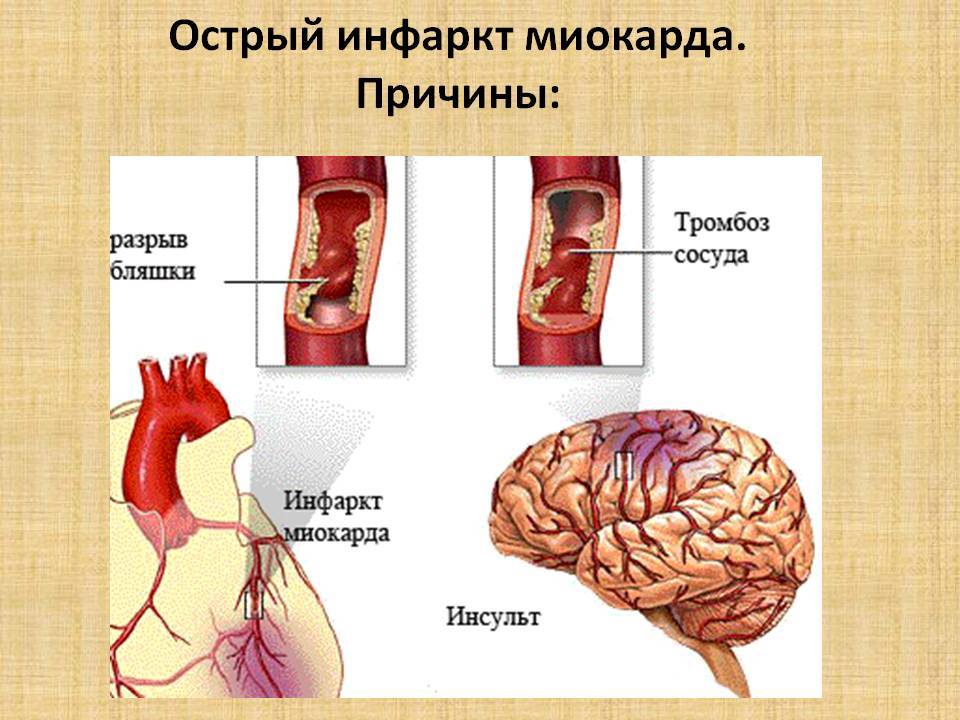
Симптомы хронической ИБС включают:
- Стабильная стенокардия : Это наиболее распространенный симптом. Стабильная стенокардия — это временная боль или дискомфорт в груди, которые появляются и исчезают по предсказуемой схеме. Обычно вы замечаете это во время физической активности или эмоционального стресса. Она проходит, когда вы отдыхаете или принимаете нитроглицерин (лекарство от стенокардии).
- Одышка (одышка) : Некоторые люди чувствуют одышку при легкой физической нагрузке.
Иногда первым симптомом ИБС является сердечный приступ. Симптомы сердечного приступа включают:
- Боль или дискомфорт в груди (стенокардия). Стенокардия может варьироваться от легкого дискомфорта до сильной боли. Это может быть тяжесть, стеснение, давление, боль, жжение, онемение, распирание, сдавливание или тупая боль. Дискомфорт может распространиться на плечо, руку, шею, спину или челюсть.
- Одышка или затрудненное дыхание.

- Ощущение головокружения или предобморочного состояния.
- Учащенное сердцебиение.
- Чувство усталости.
- Тошнота, дискомфорт в желудке или рвота. Это может ощущаться как несварение желудка.
- Слабость.
Женщины и люди с AFAB чаще имеют дополнительные атипичные симптомы, которые включают:
- Одышку, утомляемость и бессонницу, начавшиеся до сердечного приступа.
- Боль в спине, плечах, шее, руках или животе.
- Сердцебиение.
- Ощущение жара или покраснения.
Что вызывает ишемическую болезнь сердца?
Атеросклероз вызывает заболевание коронарных артерий. Атеросклероз — это постепенное накопление бляшек в артериях по всему телу. Когда бляшка влияет на кровоток в коронарных артериях, у вас ишемическая болезнь сердца.
Зубной налет состоит из холестерина, продуктов жизнедеятельности, кальция и фибрина (вещества, способствующего свертыванию крови). Поскольку зубной налет продолжает накапливаться вдоль стенок артерий, они становятся узкими и жесткими.
Зубной налет может закупорить или повредить артерии, что ограничивает или останавливает приток крови к определенной части тела. Когда бляшки накапливаются в ваших коронарных артериях, ваша сердечная мышца не может получать достаточно крови. Таким образом, ваше сердце не может получать кислород и питательные вещества, необходимые ему для правильной работы. Это состояние называется ишемией миокарда. Это приводит к дискомфорту в груди (стенокардии) и повышает риск сердечного приступа.
У людей, у которых бляшки накапливаются в коронарных артериях, они часто возникают и в других частях тела. Это может привести к таким состояниям, как заболевание сонной артерии и заболевание периферических артерий.
Каковы факторы риска ишемической болезни сердца?
Существует множество факторов риска ишемической болезни сердца. Некоторые вы не можете контролировать. Другие вы можете контролировать, изменив образ жизни или приняв лекарства. Поговорите со своим врачом о факторах риска, перечисленных ниже, и о том, как вы можете с ними справиться.
Факторы риска, которые вы не можете контролировать (немодифицируемые факторы риска)
- Возраст : По мере взросления риск развития ИБС возрастает. Мужчины и люди AMAB подвергаются более высокому риску после 45 лет. Женщины и люди AFAB подвергаются более высокому риску после 55 лет.
- Семейный анамнез : У вас повышенный риск, если у членов вашей биологической семьи есть сердечные заболевания. Особенно важно узнать, есть ли у них преждевременное заболевание сердца. Это означает, что они были диагностированы в молодом возрасте (отец или брат до 55 лет, мать или сестра до 65 лет).
Факторы образа жизни, повышающие риск
- Диета с высоким содержанием насыщенных жиров или рафинированных углеводов.
- Отсутствие физической активности.
- Лишение сна.
- Курение, вейпинг или другое употребление табака.
Сердечно-сосудистые заболевания, повышающие риск
- Атеросклероз.

- Высокое кровяное давление.
- Высокий уровень холестерина ЛПНП («плохой»).
- Высокий уровень триглицеридов (гипертриглицеридемия).
Другие заболевания, повышающие риск
- Анемия.
- Аутоиммунные заболевания, включая волчанку и ревматоидный артрит.
- Хроническая болезнь почек.
- Диабет.
- ВИЧ/СПИД.
- Метаболический синдром.
- Избыточный вес/ожирение.
- Нарушения сна, такие как апноэ во сне.
Факторы риска, влияющие на женщин и людей, которым при рождении отнесен женский пол
- Ранняя менопауза (до 40 лет).
- Эндометриоз.
- История гестационного диабета, эклампсии или преэклампсии.
- Использование гормональных противозачаточных средств.
Диагностика и тесты
Как диагностируется ишемическая болезнь сердца?
Поставщики медицинских услуг диагностируют ишемическую болезнь сердца посредством медицинского осмотра и тестирования.
Во время медицинского осмотра ваш врач:
- Измерит ваше артериальное давление.
- Слушайте свое сердце с помощью стетоскопа.
- Спросите, какие у вас симптомы и как долго они у вас есть.
- Спросите вас о вашей истории болезни.
- Спросить вас о вашем образе жизни.
- Спросить вас об истории вашей семьи. Они захотят узнать о сердечных заболеваниях среди ваших биологических родителей, братьев и сестер.
Вся эта информация поможет вашему врачу определить риск сердечно-сосудистых заболеваний.
Тесты, помогающие диагностировать ишемическую болезнь сердца
Ваш врач может также порекомендовать один или несколько тестов для оценки функции сердца и диагностики ИБС. К ним относятся:
- Анализы крови : Проверьте наличие веществ, которые повреждают ваши артерии или повышают риск ИБС.
- Катетеризация сердца : Вводит трубки в коронарные артерии для оценки или подтверждения ИБС.
 Этот тест является золотым стандартом диагностики ИБС.
Этот тест является золотым стандартом диагностики ИБС. - Компьютерная томография (КТ) коронарная ангиограмма : использует КТ и контрастное вещество для просмотра трехмерных изображений вашего сердца во время его движения. Обнаруживает закупорки коронарных артерий.
- Сканирование коронарного кальция : Измеряет количество кальция в стенках ваших коронарных артерий (признак атеросклероза). Это не определяет, есть ли у вас значительные блокировки, но помогает определить риск развития ИБС.
- Эхокардиограмма (эхо) : Использует звуковые волны для оценки структуры и функции вашего сердца.
- Электрокардиограмма (ЭКГ/ЭКГ) : Записывает электрическую активность вашего сердца. Может обнаруживать старые или текущие сердечные приступы, ишемию и проблемы с сердечным ритмом.
- Стресс-тест с физической нагрузкой : Проверяет, как реагирует ваше сердце, когда оно работает очень интенсивно.
 Может обнаружить стенокардию и закупорку коронарных артерий.
Может обнаружить стенокардию и закупорку коронарных артерий.
Управление и лечение
Что такое лечение ишемической болезни сердца?
Лечение ИБС часто включает изменение образа жизни, управление факторами риска и медикаментозное лечение. Некоторым людям может также помочь процедура или операция.
Ваш поставщик медицинских услуг обсудит с вами наилучший план лечения. Важно следовать своему плану лечения, чтобы снизить риск серьезных осложнений от ИБС.
Изменения образа жизни
Изменения образа жизни играют большую роль в управлении CAD. К таким изменениям относятся:
- Не курите, не пользуйтесь вейпингом и не используйте табачные изделия.
- Придерживайтесь здоровой для сердца диеты с низким содержанием натрия, насыщенных жиров, трансжиров и сахара. Доказано, что средиземноморская диета снижает риск сердечного приступа или инсульта.
- Упражнение. Старайтесь ходить пешком по 30 минут пять дней в неделю или найдите занятия, которые вам нравятся.

- Ограничьте потребление алкоголя.
Обязательно поговорите со своим врачом перед началом любой новой программы упражнений. Ваш врач также может предложить рекомендации по изменению образа жизни с учетом ваших потребностей. Ваш врач может порекомендовать встречу с диетологом, чтобы обсудить планы здорового питания и варианты отказа от курения.
Управление факторами риска
Управление факторами риска ИБС может помочь замедлить прогрессирование заболевания. Работайте со своим провайдером, чтобы справиться со следующими состояниями:
- Диабет.
- Высокое кровяное давление.
- Высокий уровень холестерина.
- Высокий уровень триглицеридов (гипертриглицеридемия).
- Избыточный вес/ожирение.
Лекарства
Лекарства могут помочь вам справиться с факторами риска, а также лечить симптомы ишемической болезни сердца. Ваш врач может назначить одно или несколько лекарств, перечисленных ниже.
- Лекарства для снижения артериального давления.
- Лекарства для снижения уровня холестерина.
- Лекарства для лечения стабильной стенокардии. К ним относятся нитроглицерин и ранолазин.
- Лекарства для снижения риска образования тромбов.
Процедуры и операции
Некоторым людям требуется процедура или операция для лечения ишемической болезни сердца, в том числе:
- Чрескожное коронарное вмешательство (ЧКВ) : Другим названием этой процедуры является коронарная ангиопластика. Это минимально инвазивно. Ваш врач использует небольшой баллон, чтобы снова открыть заблокированную артерию и улучшить кровоток через нее. Ваш врач может также вставить стент, чтобы ваша артерия оставалась открытой.
- Аортокоронарное шунтирование (АКШ) : Эта операция создает новый путь для кровотока в обход закупоренных сосудов. Этот «обходной путь» восстанавливает приток крови к сердцу. АКШ помогает людям с тяжелыми закупорками нескольких коронарных артерий.

Ваш лечащий врач порекомендует, какой из этих вариантов лечения лучше всего подойдет в вашем конкретном случае.
Профилактика
Как предотвратить ишемическую болезнь сердца?
Не всегда можно предотвратить ишемическую болезнь сердца. Это потому, что некоторые факторы риска находятся вне вашего контроля. Но вы можете многое сделать, чтобы снизить риск. Многие стратегии по снижению риска также помогают контролировать ваше состояние после постановки диагноза.
Вы можете снизить риск развития ишемической болезни сердца и помочь предотвратить ее ухудшение, выполняя следующие действия:
- Обязательство бросить курить и полностью отказаться от употребления табака . Отказаться от вызывающего привыкание вещества непросто, и дело не только в силе воли. Вот почему важно связаться с ресурсами и группами поддержки, которые могут помочь. Попросите вашего провайдера дать рекомендации в вашем сообществе.

- Соблюдайте диету, полезную для сердца . Это означает избегать продуктов с высоким содержанием насыщенных жиров, транс-жиров, натрия и сахара. Это также означает ограничение рафинированных углеводов (таких как белый хлеб и макароны). Замените такие продукты цельнозерновыми продуктами (например, пшеничным хлебом и коричневым рисом). Также важно знать, как питание влияет на уровень холестерина.
- Выспитесь . Большинству взрослых требуется от семи до девяти часов качественного сна в сутки. Но многим людям эта цель может показаться трудной, если не невозможной. График работы, выполнение родительских обязанностей и другие обязанности могут мешать вам достаточно отдыхать. Поговорите со своим врачом о стратегиях получения качественного сна, необходимого для поддержания здоровья сердца.
- Поддерживайте здоровый вес . Поговорите со своим врачом о том, каким должен быть ваш идеальный вес. Работайте со своим врачом, чтобы установить выполнимые цели, пока вы не достигнете своего идеального веса.
 Избегайте краткосрочных диет, которые очень ограничительны. Вместо этого примите изменения образа жизни, которые являются разумными для вас, чтобы не отставать от них в течение длительного времени.
Избегайте краткосрочных диет, которые очень ограничительны. Вместо этого примите изменения образа жизни, которые являются разумными для вас, чтобы не отставать от них в течение длительного времени. - Узнайте свой риск сердечно-сосудистых заболеваний . Посетите своего поставщика медицинских услуг для проверки риска, начиная с 20 лет (или раньше, если ваш поставщик рекомендует это). Ваш врач проведет некоторые основные измерения, такие как артериальное давление и ИМТ. Они также могут использовать калькулятор риска, чтобы предсказать ваш будущий риск сердечных заболеваний.
- Ограничение употребления алкоголя . Чрезмерное употребление алкоголя может нанести вред вашему сердцу. Мужчины и люди AMAB должны потреблять не более двух напитков в день. Женщины и люди AFAB должны ограничить потребление до одного напитка в день. Но пить меньше — еще лучше.
- Больше двигаться . Упражнение запланировано и преднамеренно.
 Важно стараться заниматься спортом по 150 минут в неделю (например, 30-минутные прогулки пять дней в неделю). Но вы также можете добавить дополнительное движение. Паркуйтесь подальше от двери. Складывайте белье небольшими партиями, чтобы сделать больше шагов. Проходите круг вокруг дома каждый раз, когда идете в туалет. Или даже просто ходить на месте. Чем больше вы двигаетесь, тем лучше для вашего сердца. Конечно, уточните у своего провайдера, какой уровень активности безопасен для вас.
Важно стараться заниматься спортом по 150 минут в неделю (например, 30-минутные прогулки пять дней в неделю). Но вы также можете добавить дополнительное движение. Паркуйтесь подальше от двери. Складывайте белье небольшими партиями, чтобы сделать больше шагов. Проходите круг вокруг дома каждый раз, когда идете в туалет. Или даже просто ходить на месте. Чем больше вы двигаетесь, тем лучше для вашего сердца. Конечно, уточните у своего провайдера, какой уровень активности безопасен для вас. - Следите за рекомендуемыми лекарствами. Лекарства необходимы для снижения риска ИБС и предотвращения сердечных приступов, если у вас уже диагностирована ИБС. Многие из этих препаратов назначают пожизненно. Важно понимать, что они делают и как предотвращают события и даже продлевают вам жизнь.
Перспективы/прогноз
Чего мне ожидать, если у меня ишемическая болезнь сердца?
Ваш лечащий врач лучше всего расспросит вас о вашем прогнозе. Результаты варьируются в зависимости от человека. Ваш врач рассмотрит общую картину, включая ваш возраст, состояние здоровья, факторы риска и симптомы. Изменения образа жизни и другие методы лечения могут улучшить ваши шансы на хороший прогноз.
Ваш врач рассмотрит общую картину, включая ваш возраст, состояние здоровья, факторы риска и симптомы. Изменения образа жизни и другие методы лечения могут улучшить ваши шансы на хороший прогноз.
Можно ли вылечить ишемическую болезнь сердца?
Ишемическая болезнь сердца неизлечима. Но вы можете управлять своим состоянием и не допустить его ухудшения. Работайте со своим лечащим врачом и следуйте своему плану лечения. Это даст вам максимально возможный шанс прожить долгую и здоровую жизнь.
Жить с
Как мне позаботиться о себе, если у меня ишемическая болезнь сердца?
Самое важное, что вы можете сделать, — это придерживаться плана лечения. Это может включать изменения образа жизни и лекарства. Это может также включать процедуру или операцию и последующее необходимое восстановление.
Наряду с лечением ваш лечащий врач может порекомендовать кардиологическую реабилитацию. Программа кардиореабилитации особенно полезна для людей, выздоравливающих после сердечного приступа или живущих с сердечной недостаточностью. Кардиореабилитация может помочь вам с помощью упражнений, диетических изменений и управления стрессом.
Кардиореабилитация может помочь вам с помощью упражнений, диетических изменений и управления стрессом.
Ишемическая болезнь сердца и психическое здоровье
Диагноз ИБС может заставить вас больше, чем когда-либо прежде, думать о своем сердце и артериях. Это может быть утомительным и подавляющим. Вы можете сильно беспокоиться о своих симптомах или о том, что может с вами случиться. Неудивительно, что многие люди с ишемической болезнью сердца испытывают депрессию и тревогу. Вы живете с состоянием, которое может быть опасным для жизни. Это нормально волноваться.
Но беспокойство не должно поглощать вашу повседневную жизнь. Вы все еще можете процветать и жить активной, счастливой жизнью, несмотря на болезнь сердца. Если ваш диагноз влияет на ваше психическое здоровье, поговорите с консультантом. Найдите группу поддержки, где вы сможете встретить людей, разделяющих ваши опасения. Не думайте, что вам нужно держать все в себе или быть сильным для других. ИБС — это диагноз, который меняет жизнь. Это нормально — посвятить время тому, чтобы все обдумать и выяснить, как чувствовать себя лучше как физически, так и эмоционально.
Это нормально — посвятить время тому, чтобы все обдумать и выяснить, как чувствовать себя лучше как физически, так и эмоционально.
Когда мне следует обратиться к врачу?
Ваш врач сообщит вам, как часто вам нужно приходить для тестирования или последующего наблюдения. Вы можете посещать специалистов (например, кардиолога) в дополнение к основным визитам к врачу.
Позвоните своему врачу, если вы:
- У вас появились новые или изменяющиеся симптомы.
- У вас есть побочные эффекты от ваших лекарств.
- У вас есть вопросы или опасения по поводу вашего состояния или плана лечения.
Какие вопросы я должен задать своему врачу?
Если у вас не диагностирована ишемическая болезнь сердца, задайте вопрос:
- Каковы мои факторы риска ишемической болезни сердца?
- Что я могу сделать, чтобы снизить риск?
- Какие изменения образа жизни для меня наиболее важны?
- Какие лекарства могут снизить мой риск и каковы побочные эффекты? Как долго мне нужно оставаться на этих лекарствах?
Если у вас ишемическая болезнь сердца, некоторые полезные вопросы включают:
- Что я могу сделать, чтобы замедлить прогрессирование болезни?
- Каков наилучший план лечения для меня?
- Какие изменения образа жизни мне следует внести?
- Какие лекарства мне нужны и каковы побочные эффекты?
- Нужна ли мне процедура или операция? Как выглядит восстановление?
- Есть ли группы поддержки или ресурсы, которые вы можете порекомендовать?
Когда следует обратиться в отделение неотложной помощи?
Если у вас есть симптомы сердечного приступа или инсульта, позвоните по телефону 911 или по местному номеру службы экстренной помощи. Это опасные для жизни неотложные состояния, требующие неотложной помощи. Может быть полезно распечатать симптомы и хранить их на видном месте. Кроме того, сообщите о симптомах своей семье и друзьям, чтобы они могли позвонить по номеру 9.11 для вас, если это необходимо.
Это опасные для жизни неотложные состояния, требующие неотложной помощи. Может быть полезно распечатать симптомы и хранить их на видном месте. Кроме того, сообщите о симптомах своей семье и друзьям, чтобы они могли позвонить по номеру 9.11 для вас, если это необходимо.
Записка из клиники Кливленда
Известие о том, что у вас ишемическая болезнь сердца, может вызвать смешанные эмоции. Вы можете быть озадачены тем, как это могло произойти. Вы можете чувствовать грусть или желать, чтобы вы сделали что-то по-другому, чтобы избежать этого диагноза. Но сейчас время смотреть вперед, а не назад. Отпустите любую вину или вину, которые вы чувствуете. Вместо этого начните с сегодняшнего дня разрабатывать план помощи своему сердцу.
Работайте со своим поставщиком медицинских услуг, чтобы принять изменения в образе жизни, которые вы считаете приемлемыми. Узнайте о вариантах лечения, включая лекарства, и о том, как они поддерживают здоровье вашего сердца. Расскажите своей семье и друзьям о своих целях и о том, как они могут вам помочь. Это ваше путешествие, но вы не должны делать это в одиночку.
Это ваше путешествие, но вы не должны делать это в одиночку.
Осложнения ишемической болезни сердца — InformedHealth.org
Создано: 13 февраля 2013 г.; Последнее обновление: 27 июля 2017 г.; Следующее обновление: 2020.
Ишемическая болезнь сердца (ИБС, также называемая ишемической болезнью сердца или ИБС) — это состояние, при котором крупные кровеносные сосуды, снабжающие сердце кислородом, сужаются. Это вызвано атеросклерозом (уплотнение кровеносных сосудов). ИБС также может привести к другим типам сердечных заболеваний.
Сердце может работать хуже, или ваше сердцебиение может стать нерегулярным. Риск сердечного приступа также увеличивается.
Сердечная недостаточность
В зависимости от того, какая часть сердца поражена, сердечная недостаточность может вызвать различные проблемы: Если поражена правая половина сердца, кровь накапливается в венах, которые обычно транспортируют кровь от органов и тканей обратно к сердцу. Повышенное давление внутри вен может вытолкнуть жидкость из вен в окружающие ткани. Это может вызвать отек (отек) ног, а если сердечная недостаточность прогрессирует, могут возникнуть отеки в области живота или печени.
Это может вызвать отек (отек) ног, а если сердечная недостаточность прогрессирует, могут возникнуть отеки в области живота или печени.
Если сердечная недостаточность затрагивает левую часть сердца, кровь скапливается в кровеносных сосудах, которые отводят кровь от легких. Это может вызвать одышку, особенно во время более напряженной деятельности. Левосторонняя и правосторонняя сердечная недостаточность иногда возникают одновременно.
Тяжесть сердечной недостаточности может сильно различаться. Симптомы могут отсутствовать или быть только легкими, или это может оказать серьезное влияние на вашу физическую форму. Возможные симптомы включают истощение, одышку, боль в груди и учащенное сердцебиение. Серьезная сердечная недостаточность затрудняет выполнение обычных повседневных задач, таких как подъем на несколько шагов или прогулка.
Нерегулярное сердцебиение (аритмия)
Если сердце не получает достаточного количества кислорода, часть сердечной ткани, которая регулирует частоту сердечных сокращений, может быть повреждена.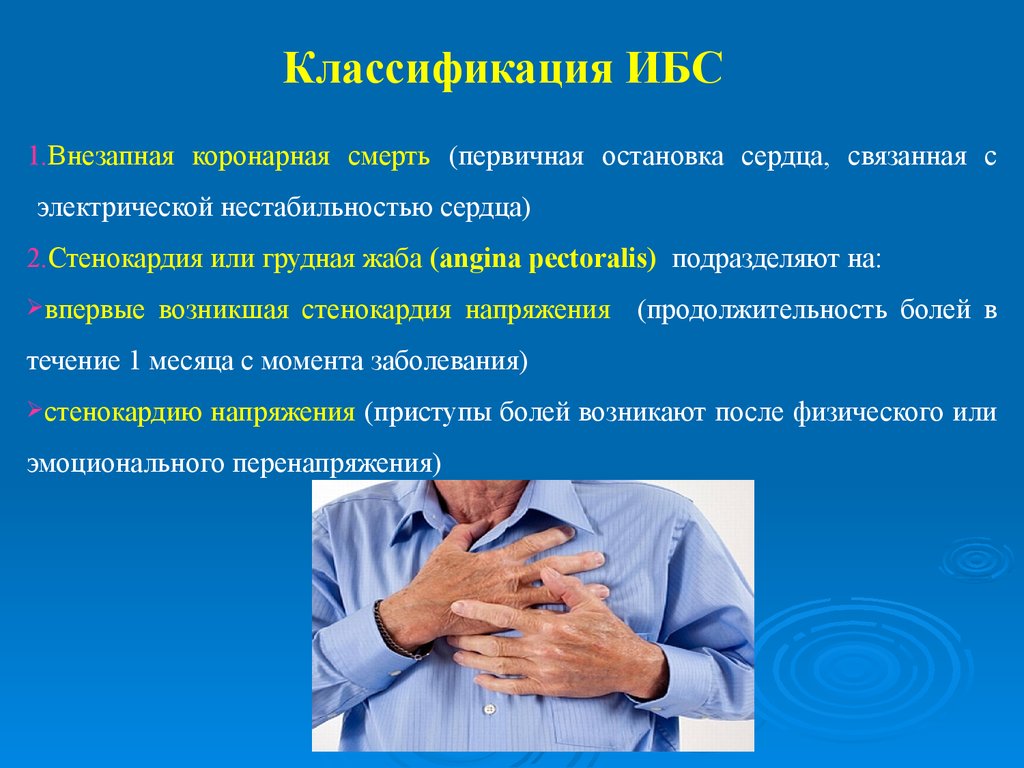 Это может привести к тому, что частота сердечных сокращений станет нерегулярной, или сердце может биться быстрее или медленнее. Эти виды нарушений сердечного ритма могут вызывать учащенное или учащенное сердцебиение, усталость или головокружение. Проблемы с сердечным ритмом можно диагностировать с помощью электрокардиограммы (ЭКГ). Наиболее распространенным типом является мерцательная аритмия.
Это может привести к тому, что частота сердечных сокращений станет нерегулярной, или сердце может биться быстрее или медленнее. Эти виды нарушений сердечного ритма могут вызывать учащенное или учащенное сердцебиение, усталость или головокружение. Проблемы с сердечным ритмом можно диагностировать с помощью электрокардиограммы (ЭКГ). Наиболее распространенным типом является мерцательная аритмия.
Проблемы с сердечным ритмом могут нарушить насосную функцию сердца, что может вызвать сердечную недостаточность или усугубить ее. Некоторые проблемы с сердечным ритмом, особенно мерцательная аритмия, могут привести к образованию тромбов в сердце. Если их толкает поток крови, они могут вызвать инсульт, если достигнут головного мозга.
Сердечный приступ
У людей случается сердечный приступ, если коронарная артерия полностью блокируется. Закупорка останавливает часть сердечной мышцы от получения достаточного количества кислорода. Если это будет продолжаться слишком долго, эта часть сердечной мышцы может умереть, и ситуация станет опасной для жизни.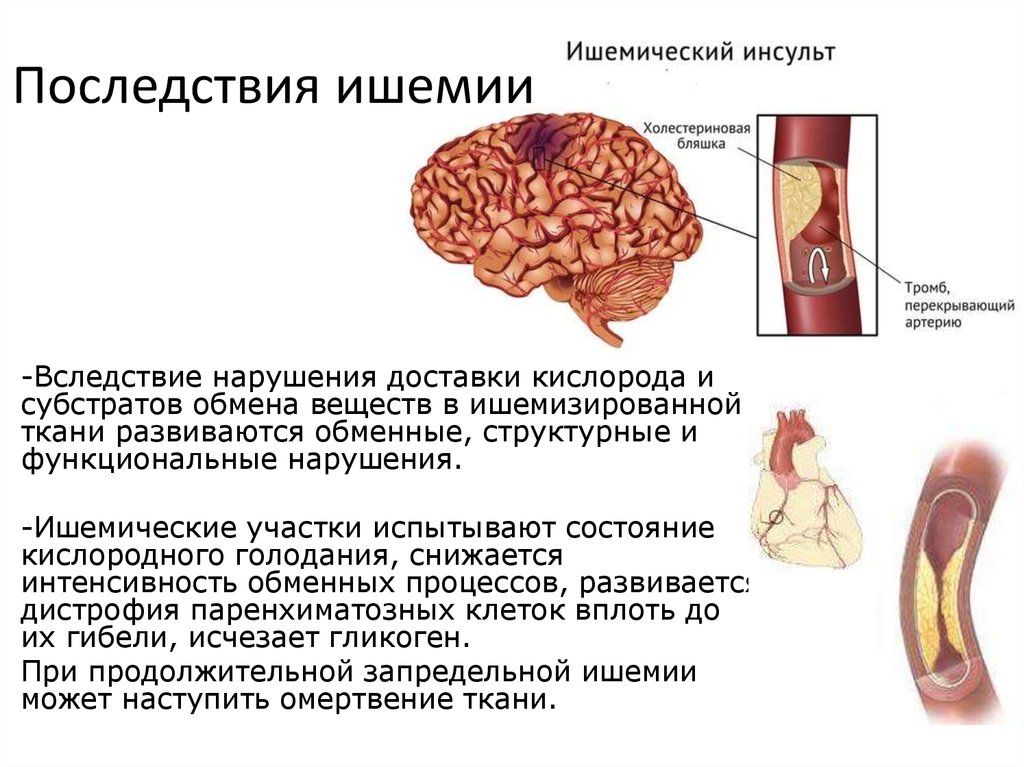 Поэтому необходима срочная медицинская помощь.
Поэтому необходима срочная медицинская помощь.
В последние годы шансы выжить после сердечного приступа увеличились: в Германии теперь выживают примерно 3 из 4 человек, перенесших сердечный приступ.
Специалисты различают два типа инфаркта миокарда:
Инфаркт миокарда с подъемом сегмента ST (ИМпST)
Инфаркт миокарда без подъема сегмента ST (NSTEMI) график, называемый сегментом ST, приподнят. При NSTEMI ЭКГ не показывает подъем сегмента ST.
ИМпST обычно лечат с помощью сердечного катетера (ангиопластика). Для этого в пораженную артерию вводят узкий катетер и осторожно продвигают его вдоль артерии к суженному проходу. Баллон на конце катетера затем можно надуть воздухом под высоким давлением, чтобы расширить кровеносный сосуд. Затем в кровеносный сосуд обычно имплантируют крошечную трубку из проволочной сетки, называемую стентом, чтобы предотвратить его повторное сужение.
Лечение, которое рассматривается при ИМбST или нестабильной стенокардии, будет зависеть от различных факторов, в том числе от того, как симптомы развиваются с течением времени, есть ли у человека другие заболевания, сколько ему лет, а также риск осложнений, связанных с процедурой.
 Но большинство NSTEMI также лечат сердечным катетером.
Но большинство NSTEMI также лечат сердечным катетером.Источники
Bundesärztekammer (BÄK). Nationale Versorgungsleitlinie Chronische KHK. Лангфассунг. Регистрационный номер AWMF: nvl-004. 19 февраля 2016 г.
Roffi M, Patrono C, Collet JP, Mueller C, Valgimigli M, Andreotti F et al. Руководство ESC 2015 г. по ведению острых коронарных синдромов у пациентов без стойкого подъема сегмента ST: Целевая группа по лечению острых коронарных синдромов у пациентов без стойкого подъема сегмента ST Европейского общества кардиологов (ESC). Европейское сердце J 2016; 37(3): 267-315. [В паблике: 26320110]
Информация о здоровье IQWiG написана с целью помочь люди понимают преимущества и недостатки основных вариантов лечения и здоровья услуги по уходу.
Поскольку IQWiG является немецким институтом, некоторая информация, представленная здесь, относится к Немецкая система здравоохранения. Пригодность любого из описанных вариантов у конкретного случае можно определить, поговорив с врачом.






 Этот тест является золотым стандартом диагностики ИБС.
Этот тест является золотым стандартом диагностики ИБС. Может обнаружить стенокардию и закупорку коронарных артерий.
Может обнаружить стенокардию и закупорку коронарных артерий.


 Избегайте краткосрочных диет, которые очень ограничительны. Вместо этого примите изменения образа жизни, которые являются разумными для вас, чтобы не отставать от них в течение длительного времени.
Избегайте краткосрочных диет, которые очень ограничительны. Вместо этого примите изменения образа жизни, которые являются разумными для вас, чтобы не отставать от них в течение длительного времени. Важно стараться заниматься спортом по 150 минут в неделю (например, 30-минутные прогулки пять дней в неделю). Но вы также можете добавить дополнительное движение. Паркуйтесь подальше от двери. Складывайте белье небольшими партиями, чтобы сделать больше шагов. Проходите круг вокруг дома каждый раз, когда идете в туалет. Или даже просто ходить на месте. Чем больше вы двигаетесь, тем лучше для вашего сердца. Конечно, уточните у своего провайдера, какой уровень активности безопасен для вас.
Важно стараться заниматься спортом по 150 минут в неделю (например, 30-минутные прогулки пять дней в неделю). Но вы также можете добавить дополнительное движение. Паркуйтесь подальше от двери. Складывайте белье небольшими партиями, чтобы сделать больше шагов. Проходите круг вокруг дома каждый раз, когда идете в туалет. Или даже просто ходить на месте. Чем больше вы двигаетесь, тем лучше для вашего сердца. Конечно, уточните у своего провайдера, какой уровень активности безопасен для вас. Но большинство NSTEMI также лечат сердечным катетером.
Но большинство NSTEMI также лечат сердечным катетером.