После операции по удалению катаракты как себя вести: Рекомендации после проведения операции по удалению катаракты
Правила поведения после операции факоэмульсификации катаракты
Операция факоэмульсификация заключается в удалении мутного хрусталика глаза с помощью ультразвука через маленький (3 мм) разрез роговицы с заменой его на искусственный хрусталик. Он необходим глазу для фокусировки предметов на сетчатку. Не всегда после удачно проведенной операции зрение восстанавливается полностью. Это связано с тем, что катаракта может сочетаться с другими заболеваниями, при которых также страдает зрение: помутнение роговицы, заболевания сетчатки и зрительного нерва, а также с такими заболеваниями как сахарный диабет, гипертоническая болезнь. Бывает, что эти изменения не удается выявить при обследовании больного перед операцией.
После операции в течение месяца, а особенно в первые 2 недели, в связи с неокрепшим послеоперационным рубцом, пациентам ЗАПРЕЩАЮТСЯ:
- Резкие и длительные наклоны головы (при работе на приусадебном участке, мытье полов и т.д.)
- Посещение горячей бани и сауны, пребывание в чрезмерно горячей ванне или душе (это приводит к перегреванию).

- Физическое перенапряжение, активные занятия спортом (прыжки, бег), поднятие тяжестей больше 45 кг.
- Спать лицом вниз или на стороне оперированного глаза.
- Прием алкоголя, газированных напитков.
Назначения для пациентов после операции указываются в выписном эпикризе индивидуально для каждого больного. Необходимо вовремя закапывать капли чистыми руками самостоятельно или с помощью других лиц. Пузырек с лекарствами берется в правую руку, левой рукой оттягивается нижнее веко оперированного глаза и 1-2 капли лекарства капается на слизистую оболочку. Не касайтесь без необходимости руками глаз, — Вы можете занести инфекцию. Если назначено несколько видов капель, между ними нужно сделать перерыв в 5-7 минут, чтобы лекарства не смывались и не взаимодействовали между собой.
В случае появления болей в оперированном глазу, покраснения глаза, резкого ухудшения зрения следует немедленно обратиться к окулисту.
Желательно предупреждать появление запоров и длительных приступов кашля (например, при простуде или при хронических легочных заболеваниях), принимая соответствующие лекарственные препараты.
Важную роль играет рациональное питание. Общее правило — не перегружать желудок обильной едой и большим количеством жидкости, особенно перед сном. Диета должна быть молочно-растительной. Жирных, острых, пряных, копченых блюд лучше избегать, а мясо и рыбу употреблять вареными. Овощи, фрукты, кефир помогут Вам не допустить запоров. Пищу лучше принимать небольшими порциями.
Должен быть налажен спокойный сон (8-9 часов), который благотворно влияет на нервную систему. Необходимы прогулки на свежем воздухе, дыхательная гимнастика, профилактика переохлаждений и простудных заболеваний.
Через месяц режим можно расширить, но тяжелой физической работы все-таки следует избегать некоторое время. В то же время легкая физическая работа может принести только пользу.
После операции, при необходимости, назначаются очки для близи и (или) для дали. Иногда это необходимо, т.к. большинство моделей искусственных хрусталиков не обладает возможностью настраивать зрение для близи и для дали одновременно. Очки выписываются обычно через месяц после операции, когда послеоперационный рубец окрепнет, роговица расправится и наступит стабилизация положения искусственного хрусталика. Работа на близком расстоянии (чтение, рукоделие) при хорошем верхнем освещении необходима для глаза, но лучше избегать чтения в транспорте. Каждые 1,52 часа работы надо давать возможность глазам отдохнуть на 10-15 минут. Больным не следует длительно находиться в темноте, часто посещать кинотеатр. Солнцезащитные очки можно использовать по необходимости. Телевизор следует смотреть в освещенной комнате.
Общий период реабилитации после факоэмульсификации занимает, в среднем, 3-4 недели, а полное приживление хрусталика завершается через 1,52 месяца. После чего пациент может жить полноценной жизнью, без ограничений, как и до операции. При удовлетворительном общем состоянии и соответствующих показаниях операция на втором глазу может быть проведена не ранее, чем через 2 недели. В каждом случае срок операции на втором глазу определяет врач.
При удовлетворительном общем состоянии и соответствующих показаниях операция на втором глазу может быть проведена не ранее, чем через 2 недели. В каждом случае срок операции на втором глазу определяет врач.
Данные правила могут не подходить для некоторых пациентов, так как все жизненные моменты учесть и предвидеть невозможно. В этом случае хирург или лечащий врач предупредит больного об этом заранее.
ПОМНИТЕ!
Многое зависит от правильного поведения больного! Результат идеально выполненной операции может быть сведен на нет из-за необдуманных поступков пациента!
Цените Ваше Зрение!
Скачать в формате .pdf
Реабилитационный период после удаления катаракты глаза
Содержание
- Для чего нужны глазные капли
- Применение повязки
- Режим и правила поведения
- Очки в послеоперационный период
- Офтальмологические осмотры
После проведенной операции хирургического лечения катаракты, сразу назначают несколько препаратов для закапывания в прооперированный глаз.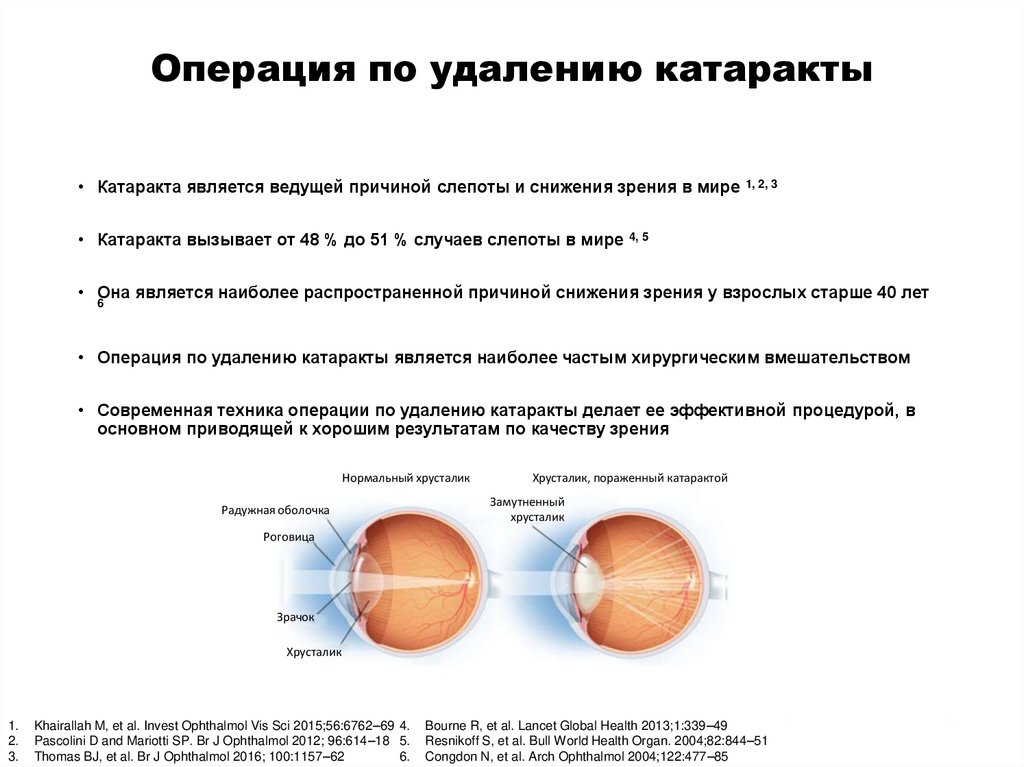 Это глазные капли с дезинфицирующим и противовоспалительным действием. Среди рекомендованных дезинфицирующих капель могут быть: Фурациллин, Витабакт и пр. Из противовоспалительных капель чаще всего прописывают Индоколлир, Диклоф, Наклоф и пр.
Это глазные капли с дезинфицирующим и противовоспалительным действием. Среди рекомендованных дезинфицирующих капель могут быть: Фурациллин, Витабакт и пр. Из противовоспалительных капель чаще всего прописывают Индоколлир, Диклоф, Наклоф и пр.
Также существуют препараты комплексного воздействия, которые имеют в составе и антибактериальные, и противовоспалительные вещества (чаще всего дексаметазон). Наиболее популярными препаратами комплексного действия являются Торбадекс, Макситрол и пр.
Для чего нужны глазные капли
Капли необходимо применять после операции по поводу катаракты для предотвращения возникновения инфицирования прооперированного органа, а также с целью ускорения заживления и восстановления глазных тканей. Обычно, схема закапывания капель составлена по убыванию, т.е. в первую послеоперационную неделю необходимо 4-кратное ежедневное закапывание, во вторую — 3-кратное закапывание, в третью – 2-кратное и так далее до пятой недели. На пятой неделе все препараты, как правило, отменяются совсем, если течение послеоперационного периода не осложняется глазными инфекциями.
Правильное закапывание капель не вызывает трудностей, но требует соблюдения некоторой последовательности. То есть, необходимо сделать следующее:
- Подготовить флакон с препаратом и стерильную салфетку.
- Открутить защитный колпачок и перевернуть флакон с препаратом вверх дном.
- Лечь на спину или запрокинуть голову назад.
- Легко оттянуть нижнее веко пальцами.
- Нажимая на флакон извлечь 1-2 капли препарата и отправить их за нижнее веко.
- Закрыть глаза.
- Указательным пальцем поверх стерильной салфетки слегка прижать внутренний угол глаза на 1-2 минуты.
Если назначены несколько разных капель сразу, между их закапыванием обязательно соблюдать интервал как минимум 3-5 минут. Закапывая капли, необходимо избегать соприкосновения носика дозатора с поверхностью век и глаза, чтобы сохранить стерильность раствора.
Применение повязки
Прооперированный глаз сразу после вмешательства закрывается стерильной повязкой. Такая повязка изготавливается в удобном размере из двух слоев марли и крепится над глазом на лбу медицинским лейкопластырем. Ее функция – защита раневой поверхности от неблагоприятного воздействия внешней среды (пыль, яркий свет, дым). Срок ношения повязки определяется лечащим врачом, и обычно составляет 1-2 дня.
Ее функция – защита раневой поверхности от неблагоприятного воздействия внешней среды (пыль, яркий свет, дым). Срок ношения повязки определяется лечащим врачом, и обычно составляет 1-2 дня.
В день выписки из стационара повязка может быть выполнена из 3-4 слоев стерильной марли, для защиты от ветра, смога и прочих негативных факторов присущих улицам города.
Режим и правила поведения
Для ускорения заживления раневой поверхности, обеспечения безопасности искусственного хрусталика и предотвращения его смещения, в послеоперационном периоде необходимо соблюдать определенный режим и придерживаться установленных правил поведения.
Срок соблюдения приведенных ниже правил оговаривается с лечащим врачом, но как правило не превышает 1 месяца.
- Не наклонять надолго голову вниз;
- Не садиться за руль;
- Не спать на боку со стороны прооперированного глаза;
- Не поднимать тяжести свыше 3- 5 килограммов;
- Не тереть прооперированный глаз и не прикасаться к нему;
- Носить на улице солнцезащитные очки;
- Мыть голову с откинутой назад головой;
- Избегать попадания воды и мыла в прооперированный глаз;
- Строго соблюдать график осмотров у лечащего врача.

Очки в послеоперационный период
Операция удаления катаракты обычной экстракапсулярной методикой предполагает в качестве завершения вмешательства наложение на роговицу швов для герметизации раны. Снятие швов при благоприятном течение процесса реабилитации происходит через 6 месяцев после выполнения операции.
Зрение пациента, начиная с первых послеоперационных дней, станет прогрессивно улучшаться, и все же достижение окончательного результата произойдет только спустя какое-то время после снятия послеоперационных швов. Весь этот период пациенту стоит использовать временные очки. Подбором постоянных очков необходимо заняться после снятия швов и полной стабилизации зрительных функций.
Пациентам, прооперированным методом факоэмульсификации, это ограничение не актуально, они во временных очках не нуждаются. Спустя 1-1,5 месяца после хирургического вмешательства, им могут быть подобраны любые необходимые постоянные очки (для дали, для чтения), в зависимости от типа имплантированной интраокулярной линзы.
Офтальмологические осмотры
До завершения восстановительного периода после операции по поводу катаракты, пациенты должны проходить регулярные осмотры у офтальмолога. График этих осмотров составляется лечащим врачом и озвучивается пациенту при выписке.
Экстренно обратиться за помощью к лечащему врачу необходимо если в раннем послеоперационном периоде появились следующие симптомы:
- Повысилась температура;
- В прооперированном органе возникла боль;
- Глаз покраснел, из него выделяется гной;
- Ухудшилось зрение.
Что можно и что нельзя делать после операции по удалению катаракты
Что можно и что нельзя делать после операции по удалению катаракты
Увы, есть вещи, которые нельзя делать сразу после операции по удалению катаракты. Нельзя плавать или ходить в парилку в течение месяца. Вы не можете садиться за руль до тех пор, пока офтальмолог не проверит, что у вас достаточно хорошее зрение, или пока вы не узнаете, что можете прочитать номерной знак на необходимом расстоянии.
Вы должны убедиться, что соответствуете стандарту DVLA. В обязанности офтальмолога не входит мешать вам садиться за руль, но он сообщит вам, если посчитает, что ваше зрение ниже стандарта, необходимого для вождения, а пока вы должны посмотреть, видите ли вы номерной знак в 20 метров.
В течение двух недель после операции вам также придется надевать на ночь прозрачный щиток, чтобы вы не терли глаз или случайно не касались подушки во время сна. Вы не должны делать тяжелые упражнения или носить тяжелые сумки или делать покупки, или напрягаться и наклоняться.
Вы не хотите, чтобы внутриглазное давление повышалось, хотя это менее важно при современных методах факоэмульсификации с небольшими разрезами, чем раньше, когда делались более крупные разрезы, вы все равно должны быть достаточно осторожными в первые пару недель после операции. операция по удалению катаракты.
Вы также должны знать о возможных осложнениях и позвонить своему хирургу, если у вас возникнут какие-либо проблемы в течение первой недели до визита к нему. Это может быть боль, несмотря на использование ваших глазных капель, новое помутнение зрения, нарастающее болезненное покраснение, вспышки света, пятна или мушки в поле зрения. Если у вас возникнут какие-либо из них в течение первой недели, вам необходимо срочно обратиться в вашу клинику Clinica London.
Это может быть боль, несмотря на использование ваших глазных капель, новое помутнение зрения, нарастающее болезненное покраснение, вспышки света, пятна или мушки в поле зрения. Если у вас возникнут какие-либо из них в течение первой недели, вам необходимо срочно обратиться в вашу клинику Clinica London.
В противном случае хирургия катаракты действительно является амбулаторной амбулаторной хирургией или хирургией дневного стационара. Вы будете в больнице в течение 2-4 часов. Когда процедура закончена, и вы получили свои капли и послеоперационные инструкции, вы можете отправиться прямо домой, лучше всего в сопровождении члена вашей семьи/хорошего друга или на такси.
В дни с 1 по 14 после операции вы должны избегать пыльных помещений, не плавать и не поднимать тяжелые предметы, не напрягаться и не выполнять тяжелые упражнения. Вам, безусловно, рекомендуется не садиться за руль в течение первых нескольких дней, пока вы не привыкнете к своему новому зрению и не будете знать, что можете видеть номерной знак на необходимом расстоянии. Любые планы поездок, связанные с перелетом, следует заранее обсудить с г-жой Кроули или г-ном Ханом.
Любые планы поездок, связанные с перелетом, следует заранее обсудить с г-жой Кроули или г-ном Ханом.
Возможен полет, но вы должны быть доступны для последующих встреч и должны взять с собой капли.
Мы рекомендуем очень тщательно мыть голову в течение первых пяти дней, чтобы мыльная вода не попала в глаза. Другие могут начать бегать осторожно примерно через пять-семь дней после операции, но им нельзя заниматься с отягощениями или заниматься йогой с опущенной головой. Примерно через одну-две недели вы можете возобновить обычную активность. Ваш хирург посоветует, сможете ли вы вернуться к обычной деятельности через одну неделю или вам придется подождать до второй недели. Осложнения могут возникнуть при операции по удалению катаракты, и они станут предметом следующего блога.
Пациент не удовлетворен после операции по удалению катаракты?
Многочисленные достижения в хирургии катаракты за последние годы привели к лучшим результатам и высокой степени удовлетворенности пациентов. Тем не менее, у всех нас были пациенты, приходящие в наш офис недовольными результатами после операции по удалению катаракты, и это, вероятно, происходит чаще, чем нам хотелось бы.
Тем не менее, у всех нас были пациенты, приходящие в наш офис недовольными результатами после операции по удалению катаракты, и это, вероятно, происходит чаще, чем нам хотелось бы.
Существует множество способов обеспечить пациентам приятные впечатления от операции по удалению катаракты, и этот опыт начинается с вас, их основного офтальмолога.
ПРЕДОПЕРАЦИОННАЯ ОЦЕНКА
Пациенты обычно прислушиваются к вашим рекомендациям относительно выбора хирурга для операции по удалению катаракты. Поэтому важно ознакомиться с методами, вариантами линз (например, ИОЛ с увеличенной глубиной резкости [EDOF], мультифокальными ИОЛ, торическими ИОЛ) и технологиями, которые использует предпочитаемый вами хирург. Не торопитесь, чтобы следить за хирургом в клинике и в операционной. Вы получите лучшее представление о том, что будет с вашими пациентами, когда они прибудут на обследование и операцию.
Перед направлением пациента проведите тщательное обследование переднего и заднего сегментов. Пациенты с признаками блефарита, синдрома сухого глаза или заболеваниями роговицы должны пройти активное лечение перед направлением к врачу. Для этого может потребоваться назначение пациентам искусственных слез, режимов гигиены век или противовоспалительных препаратов, таких как глазная эмульсия циклоспорина 0,05 % (Restasis, Allergan), офтальмологический раствор лифитеграста 5 % (Xiidra, Novartis) или стероиды. Для других пациентов могут потребоваться амбулаторные процедуры, такие как установка пункционной пробки, процедуры на мейбомиевых железах или микроблефароэксфолиация. Активное лечение этих состояний поможет оптимизировать результаты лечения пациента и предотвратить инфекцию.
Пациенты с признаками блефарита, синдрома сухого глаза или заболеваниями роговицы должны пройти активное лечение перед направлением к врачу. Для этого может потребоваться назначение пациентам искусственных слез, режимов гигиены век или противовоспалительных препаратов, таких как глазная эмульсия циклоспорина 0,05 % (Restasis, Allergan), офтальмологический раствор лифитеграста 5 % (Xiidra, Novartis) или стероиды. Для других пациентов могут потребоваться амбулаторные процедуры, такие как установка пункционной пробки, процедуры на мейбомиевых железах или микроблефароэксфолиация. Активное лечение этих состояний поможет оптимизировать результаты лечения пациента и предотвратить инфекцию.
Кроме того, пациенты с ранее существовавшими состояниями, которые могут повлиять на визуальный результат операции, такими как эпиретинальная мембрана, диабетический макулярный отек или амблиопия, должны быть проинформированы об этом до направления.
Сообщите пациентам, чего ожидать во время осмотра и операции, и расскажите им о доступных типах ИОЛ, включая торические ИОЛ для пациентов с астигматизмом и мультифокальные линзы или линзы EDOF для тех, кто заинтересован в коррекции пресбиопии.
Обязательно сообщите пациентам, что эти варианты линз премиум-класса могут дать им свободу от очков на некоторых расстояниях, но они могут им все же понадобиться для зрения вблизи или определенных задач. Обязательно установите правильные ожидания, подчеркнув, что они не будут полностью независимы от очков. Кроме того, предоставьте пациентам образовательные материалы об операции по удалению катаракты, чтобы они были хорошо подготовлены к встрече с хирургом. Эта информация также будет доступна во многих хирургических клиниках.
ПОСЛЕОПЕРАЦИОННОЕ ОБСЛЕДОВАНИЕ
Будет много пациентов, которые не достигнут 20/20 зрения после операции, но, тем не менее, будут довольны своими результатами, и будут другие, которые достигнут 20/20, но все еще будут недовольны. Оба типа пациентов должны быть обследованы, чтобы определить, почему они не видят 20/20 или недовольны.
Перед осмотром пациентов после операции я считаю, что лучше сначала выслушать жалобы пациента. Это покажет ему или ей, что вы обеспокоены, и поможет вам лучше понять, что может лежать в основе проблемы. Например, если пациент жалуется на ощущение песка, песка, это, вероятно, связано с сухостью, в то время как жалобы пациента на затуманенное зрение могут быть вызваны отеком роговицы, воспалением или макулярным отеком.
Например, если пациент жалуется на ощущение песка, песка, это, вероятно, связано с сухостью, в то время как жалобы пациента на затуманенное зрение могут быть вызваны отеком роговицы, воспалением или макулярным отеком.
Некоторые пациенты могут рассказать вам о своих друзьях, которые стали ясно видеть на следующий день после операции. Я объясняю этим пациентам, что вызывает ухудшение зрения или другие симптомы, и уверяю их, что их зрение должно продолжать улучшаться. Выслушав жалобы пациента, мне нравится подходить к обследованию поэтапно.
Этап № 1: Оценка поверхности
Поверхность глаза является источником многих жалоб пациентов. Острота зрения пациента и оценка выраженной рефракции также могут дать представление о сухости, особенно если пациенту приходится моргать несколько раз или рефракция непостоянна.
Если у пациента перед операцией был диагностирован синдром сухого глаза (см. раздел «Обследование перед операцией»), он или она должны знать, что синдром сухого глаза может ухудшиться в послеоперационный период, и теперь, возможно, потребуется более активное лечение. Поскольку многие хирурги временно приостанавливают использование пациентами лифитеграста или циклоспорина в послеоперационном периоде, этим пациентам может потребоваться частое использование искусственной слезы. Я часто ввожу пункционные пробки в послеоперационный период, потому что использование нескольких капель может быть затруднительным для многих пациентов.
Поскольку многие хирурги временно приостанавливают использование пациентами лифитеграста или циклоспорина в послеоперационном периоде, этим пациентам может потребоваться частое использование искусственной слезы. Я часто ввожу пункционные пробки в послеоперационный период, потому что использование нескольких капель может быть затруднительным для многих пациентов.
Некоторые непатентованные капли могут быть токсичными для роговицы из-за содержащихся в них консервантов и вызывать значительное ее сухость. По возможности назначайте фирменные препараты, так как они меньше повреждают роговицу. 1 Дополнительные процедуры могут включать нанесение геля или мази на ночь и амбулаторные процедуры, которые обычно выполняются после прекращения приема послеоперационных капель.
Шаг № 2: Оценка воспаления
Рецидивирующее воспаление часто может расстраивать пациентов, особенно после того, как они закончили прием лекарств. У этих пациентов местные лекарства следует постепенно снижать, чтобы предотвратить дальнейшие обострения. Это важно для людей с историей увеита.
Это важно для людей с историей увеита.
Если воспаление трудно контролировать или оно не улучшается после перехода на более сильнодействующие стероиды для местного применения, такие как глазная эмульсия дифлупредната 0,05% (Durezol, Novartis), или на пероральные стероиды, такие как упаковка с дозой метилпреднизолона, может потребоваться вмешательство хирурга. рассмотреть другие способы лечения, включая субтеноновую инъекцию.
Шаг № 3: Оцените ИОЛ
Проверьте центрирование при нерасширенном зрачке, особенно у пациентов с EDOF или мультифокальной ИОЛ. Если рефракция не соответствует цели хирургического вмешательства, пациенту следует провести дилатацию для проверки наличия кистозного макулярного отека (КМО), смещения торической ИОЛ и помутнения задней капсулы.
Если у пациента с торической ИОЛ обнаруживается остаточный астигматизм >0,50 дптр в любое время после 1-й недели послеоперационного осмотра, вероятно, произошла ротация ИОЛ, что, вероятно, потребует хирургического вмешательства. Кроме того, при наличии признаков помутнения задней капсулы, которые коррелируют с жалобами и зрением пациента, его следует направить повторно к хирургу для проведения Nd:YAG-лазерной капсулотомии. Сообщите пациенту, что большинство хирургов обычно ждут около 90 дней перед выполнением лазерной процедуры.
Кроме того, при наличии признаков помутнения задней капсулы, которые коррелируют с жалобами и зрением пациента, его следует направить повторно к хирургу для проведения Nd:YAG-лазерной капсулотомии. Сообщите пациенту, что большинство хирургов обычно ждут около 90 дней перед выполнением лазерной процедуры.
Шаг № 4: Оценка состояния сетчатки
Снижение зрения, жалобы на плавающие мушки или затуманенное зрение могут свидетельствовать о КМО, особенно если показатели переднего сегмента находятся в пределах нормы. Пациенты должны быть расширены, чтобы проверить дальнейшую патологию сетчатки и оценить CME. Во многих случаях НМО малозаметен и может потребовать ОКТ для подтверждения диагноза. Лечение CME может варьироваться в зависимости от хирурга, поэтому важно ознакомиться с протоколами вашего катарактального хирурга и обсудить с ним или с ней любой из этих вопросов.
Шаг № 5: Оценка состояния пациента
Почему пациент недоволен? Замена ИОЛ, дисфотопсия, ореолы? Какую бы причину вы ни выявили, заверите своего пациента, что вы будете работать с хирургом над решением проблем и формированием соответствующего плана лечения.
ОБЩЕНИЕ ИМЕЕТ КЛЮЧ
Построение прочных отношений с хирургом и хорошее общение с ним или с ней являются ключевыми факторами в правильном ведении пациентов с катарактой. Во многих случаях вы сможете самостоятельно решать и успешно лечить жалобы пациентов. Однако в некоторых случаях хирургу придется принять участие. Направляющий врач должен отправить примечания к карте, которые включают предыдущие процедуры, чтобы гарантировать, что хирург полностью проинформирован, а пациент получает наилучшую помощь.
Прислушиваться к пациенту — это первый шаг к тому, чтобы сделать его счастливым после операции по удалению катаракты. Обследование и лечение пациента в полной мере поможет вам установить взаимопонимание как с пациентом, так и с хирургом.
Когда вы объясняете проблему несчастному пациенту, используйте терминологию, понятную пациенту. В ситуациях, когда требуется дальнейшее лечение и оценка со стороны хирурга, общайтесь и сотрудничайте с хирургом до того, как пациент увидит его или ее.

