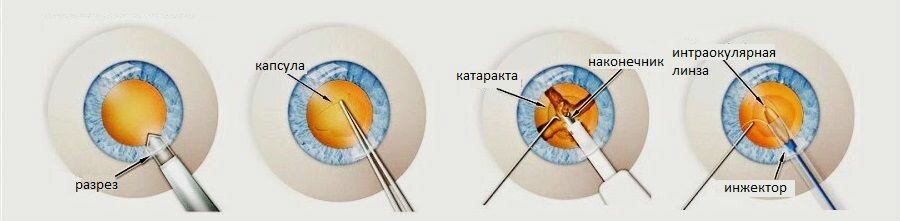
После операции по удалению катаракты как себя вести: Памятка для пациента после операции по удалению катаракты — Статьи
что можно делать и что запрещено
После проведения операции по удалению катаракты с имплантацией искусственного хрусталика, пациент непродолжительное время остается в клинике для послеоперационного лечения и после выписывается домой. Необходимо помнить, что еще некоторое время глаз будет не совсем здоров. Его выздоровление займет не менее 1-1,5 месяцев, в течение которых будет постепенно улучшаться и острота зрения, то есть, это время необходимо для амбулаторного долечивания. Беспокоиться о состоянии хрусталика в этот период не стоит, у него нет срока годности, и он прослужит в течение всей жизни.
Чтобы выздоровление глаза было максимально эффективным, пациенту стоит знать следующее:
Что необходимо после выписки?
Ограничений и рекомендаций не так много, но они есть:
- Закапывать капли по схеме, разработанной врачом.
- На второй день снять стерильную повязку и больше ее не носить.
- Через две недели записаться к врачу-офтальмологу по месту жительства для осмотра.

- Выходить на улицу в солнцезащитных очках.
- Мыть голову и принимать душ, только спустя 2 дня после операции.
- Исключить чрезмерные физические нагрузки, не переохлаждаться и отказаться от горячей бани не менее, чем на 2 недели.
На время лечения необходимо закапывать в оперированный глаз те капли, что прописал хирург при выписке. Это можно делать самостоятельно перед зеркалом, либо позвать на помощь близких.
Как выполнять инстилляцию капель и закладывать мазь?
Перед выполнением процедуры, обязательно вымыть руки с мылом. Далее, стоя, сидя или лежа легко оттянуть нижнее веко вниз и в возникшее между глазом и веком оперированного глаза пространство, капнуть 1-2 капли из перевернутого пузырька. Глаз при этом должен быть заведен вверх.
Когда нужно поместить в глаз мазь или гель, их закладывают за веко, выдавив столбик до 1 см. После внесения препарата стоит несколько раз интенсивно поморгать.
Что разрешено?
Можно смотреть телевизор, читать книги и периодику, гулять на свежем воздухе, готовить, ходить в магазины. При необходимости, окулист в поликлинике должен открыть «Лист нетрудоспособности» и продлевать на период до 3-4 недель. Спустя месяц, можно в любом салоне оптики или у офтальмолога выписать коррекционные очки.
При необходимости, окулист в поликлинике должен открыть «Лист нетрудоспособности» и продлевать на период до 3-4 недель. Спустя месяц, можно в любом салоне оптики или у офтальмолога выписать коррекционные очки.
Общие рекомендации
Режим. Нужны регулярные прогулки на свежем воздухе. Пищевой рацион можно не менять, только исключить алкоголь. Для сна лучше выбирать позу на спине или на боку, но противоположном прооперированному глазу. Эти рекомендации, особенно актуальны первые две недели послеоперационного периода.
Физическая активность. В первую неделю, физическая активность должна быть минимальной. Спустя 7-10 дней разрешается начать выполнять легкую гимнастику без упражнений на наклоны, силовое напряжение, прыжки или бег. На время послеоперационного лечения, необходимо воздержаться от физической работы в наклоне или с поднятием тяжестей. Не нужно делать резких движений и носить грузы свыше 5 кг.
Гигиена. Прооперированный глаз не стоит трогать в процессе умывания 2-3 недели после операции и сразу после процедуры, рекомендуется закапывать в него дезинфицирующие капли. Принимать душ можно начать спустя 1-3 дня после операции, но только не горячей водой. После него также необходимо вносить в глаз дезинфицирующий раствор глазных капель. Посещать бани и сауны целесообразно лишь по прошествии 2-х месяцев после вмешательства.
Прооперированный глаз не стоит трогать в процессе умывания 2-3 недели после операции и сразу после процедуры, рекомендуется закапывать в него дезинфицирующие капли. Принимать душ можно начать спустя 1-3 дня после операции, но только не горячей водой. После него также необходимо вносить в глаз дезинфицирующий раствор глазных капель. Посещать бани и сауны целесообразно лишь по прошествии 2-х месяцев после вмешательства.
Защита для прооперированного глаза. Сняв на второй день повязку с глаза, на улицу лучше выходить надев затемненные очки. Они защитят травмированный глаз от яркого солнечного освещения и ветра.
Зрительные нагрузки. Разрешается просмотр телевизионных передач, походы в кинотеатры, музеи и пр., однако при этом, не стоит забывать о режиме закапывания глазных капель и выполнять его неукоснительно.
Спустя месяц, наложенные ограничения начнут постепенно отменяться и через 2 месяца будут отменены совсем. С этого момента, можно вернуться к привычному образу жизни и заниматься всеми видами деятельности, которые были важны до операции.
Визиты к офтальмологу. В послеоперационном периоде необходимо несколько офтальмологических осмотров. Их график обычно составляет лечащий врач. Осмотры можно проходить как в клинике, так и в кабинете окулиста по месту жительства. Если требуется очковая коррекция, ее проще сделать (заказав очки) спустя 1-1,5 месяца после хирургического вмешательства.
Обращайтесь к профессионалам и мы сохраним Ваше зрение!
Что нельзя делать после замены хрусталика глаз
Замена хрусталика глаза – это хирургическая операция, после которой пациенту обязательно нужно время для восстановления. Только так лечение будет эффективным, операцию считают успешно проведенной. После операции по замене хрусталика больному обязательно придется соблюдать все рекомендации, данные специалистом. Только так зрение к нему вернется, реабилитация пройдет намного быстрее.
Реабилитация после замены хрусталика в глазу длится не долго. Хорошо она проходит только тогда, когда больной внимательно относится к себе и к своему здоровью.
В целом, весь период реабилитации после замены хрусталика глаза проходит в несколько основных этапов.
Пациент обязан:
-
Посещать врача, который осмотрит, обследует оперированный глаз. Так специалист проследит за процессом восстановления пациента, даст ему необходимые рекомендации по уходу, образу жизни.
-
Соблюдать режим. Строгих ограничений нет, только первые 1-2 дня после операции по замене хрусталика глаза.
-
Соблюдать гигиену. Особым способом обрабатывать травмированный глаз не требуется. Соблюдать придется только те рекомендации, которые дал больному его лечащий врач. Умывают лицо водой комнатной температуры, используют капли, только назначенные врачом.
-
Защищать свои глаза.
Как больному себя вести после хирургического вмешательства
Хирургическое вмешательство, направленное на замену хрусталика, обычно проходит в амбулаторных условиях, т. е. уже через 1-2 часа после него (при отсутствии ранних осложнений) больной отправляется домой. Но если ему во время хирургического вмешательства вводили внутривенные седативные препараты, то он в больнице ждет вечера.
е. уже через 1-2 часа после него (при отсутствии ранних осложнений) больной отправляется домой. Но если ему во время хирургического вмешательства вводили внутривенные седативные препараты, то он в больнице ждет вечера.
Важно, чтобы больного из клиники встретил, сопроводил домой близким ему родственник. На травмированный глаз пациенту наложат стерильную повязку, осматривать одним глазом пространство ему будет сложно.
Помните: стерильную повязку снимают только на следующее утро.
В период восстановления у больного могут появиться следующие неприятные признаки:
-
болевые ощущения около глазных яблок, в травмированном глазу;
-
зуд в глазном яблоке;
-
зрение станет туманным;
-
ощущение инородного тела, песка в глазном яблоке, на котором проводилось вмешательство;
-
болевые ощущения в голове.
Все негативные признаки проходят в первые 7 дней после вмешательства.
Первые 1-2 дня после вмешательства больному стоит:
Что же больной может делать после выписки из больницы
Часто пациенты задаются вопросом о том, что стоит сделать после операции по замене хрусталика.
После выписки из больницы пациент может:
-
Носить первые 1-2 дня домашнего пребывания глазную повязку. 3-5 дней с ней придется гулять на свежем воздухе.
-
Через неделю после выписки из больницы выходить из дома на улицу. Гулять специалисты рекомендуют в тихую и ясную погоду.
-
Перед выходом на улицу надевать на глаза солнцезащитные очки.
-
Готовить еду, выполнять легкие домашние обязанности.
-
Спать не меньше 9 часов.
-
Пользоваться специальными каплями, назначенные врачом. Использовать данные средства придется по четко разработанному врачом плану.
-
Сидеть за компьютером, телевизором не больше 30 минут в день.

Также во время реабилитации больному придется посещать врача, который проведет соответствующие диагностику, обследования, и ответит на вопрос о том, что можно делать после замены хрусталика.
Ограничений по питанию у пациента, перенесшего операцию, нет. Но во время восстановления очень важно питаться правильно, употреблять много воды.
Правила после проведения операции
Как уже было сказано выше, больному, выписанному из больницы, можно смотреть телевизор, работать за компьютером, но только по полчаса (не длительно). Эти ограничения пациенту после замены хрусталика стоит соблюдать обязательно.
Помимо этого, ему придется:
-
Исключить вредные привычки (алкоголь, табакокурение). Отказаться придется даже от пассивного курения.
-
В течение 3-х дней после выписки из больницы не мыть голову. Это главный ответ на вопрос пациентов о том, когда можно мыться после замены хрусталика.
-
Не пользоваться декоративной косметикой во время всего реабилитационного периода.

-
Первые 7 дней после выписки из больницы пить меньше жидкости.
-
Отказаться от прямых солнечных лучей. Выходить на улицу только в солнцезащитных очках.
-
На 30 дней отказаться от управления автомобилем. В первые дни после операции зрение только восстанавливается, чтобы управлять автомобилем придется напрягать оба глаза, т. е. и здоровый, и травмированный. Это может привести к аварии.
-
Полностью отказаться от горячих ванн.
-
В первые дни после выписки домой не допускать того, чтобы грязная водопроводная вода попадала в глаза.
-
Полностью отказаться от косметической пенки, геля для умывания.
-
Отказаться от электрической бритвы, которая создает вибрации. Это правило обычно учитывают представители мужского пола.
-
Не спать на животе, на стороне, где находится травмированный глаз.

-
Есть меньше пряностей, жиров животного происхождения, поваренной соли.
-
Примерно 1-2 дня не снимать фиксирующую повязку с глаз.
-
Полностью отказаться от бани, бассейна, сауны.
-
Не заходить в пыльное, сильно задымленное помещение.
-
Не поднимать тяжести весом больше 3 кг.
-
На 1 месяц отказаться от физических нагрузок.
Восстановление зрения после операции
Часто люди, перенесшие операцию по замене хрусталика, задаются вопросом о том, когда их зрение станет нормальным.
Не забывайте о том, что сразу после операции зрение будет туманным. Это нормально. Все структуры глазного яблока, затронутые во время вмешательства, должны зажить, пройти процесс восстановления. Именно поэтому пациенту рекомендуется в первые сутки после операции не нагружать глаз, вести себя спокойно. В первую неделю после операции зрительных нагрузок также стоит избегать.
В первую неделю после операции зрительных нагрузок также стоит избегать.
Уже через 1 неделю зрение постепенно вернется к пациенту, но на восстановление может уйти и 2-3 недели. В первые дни после операции глаз пациента будет очень остро реагировать на свет. Это также нормально.
Важно обратить внимание, если пациент задается вопросом о том, сколько времени мне понадобится для того, чтобы полностью восстановиться после замены хрусталиков, то полностью глаз заживает только на 4-ую неделю после операции.
Но данный период зависит от имеющихся у пациента офтальмологических заболеваний. К примеру, глаукома, дистрофическое изменение сетчатки глаза сильно влияет на зрительную активность человека. Именно поэтому цвета после операции становятся ярче, т. к. свет проходит уже через новую линзу.
Необходимость ношения очков в первые дни после операции зависит от наличия у пациента иных патологий, типа использованной линзы. Помните о том, что новый хрусталик не может быстро фокусироваться на предметах, расположенных на разном расстоянии, поэтому некоторые врачи назначают пациенту очки. Но не всем их требуется носить.
Но не всем их требуется носить.
Выбрать подходящий искусственный хрусталик, назначить очки может только врач.
Как помочь глазам быстрее восстановиться после хирургического вмешательства
Обязательно пациенту, который восстанавливается после замены хрусталика, придется пользоваться специальными глазными каплями. Они ускоряют процесс заживления послеоперационной раны, избавляют от инфекционных осложнений.
Также важно помнить, назначить капли и схему их применения может только врач, исходя из индивидуальных особенностей пациента. Назначает капли врач после операции, корректирует их при каждом визите пациента.
Обычно врачи назначают:
-
Антибактериальные лекарственные препараты.
-
Противовоспалительные лекарственные препараты.
-
Комбинированные лекарственные препараты, в которые входят гормональные, антибактериальные средства.
И также важно отметить, что по мере заживления раны капать капли придется все реже.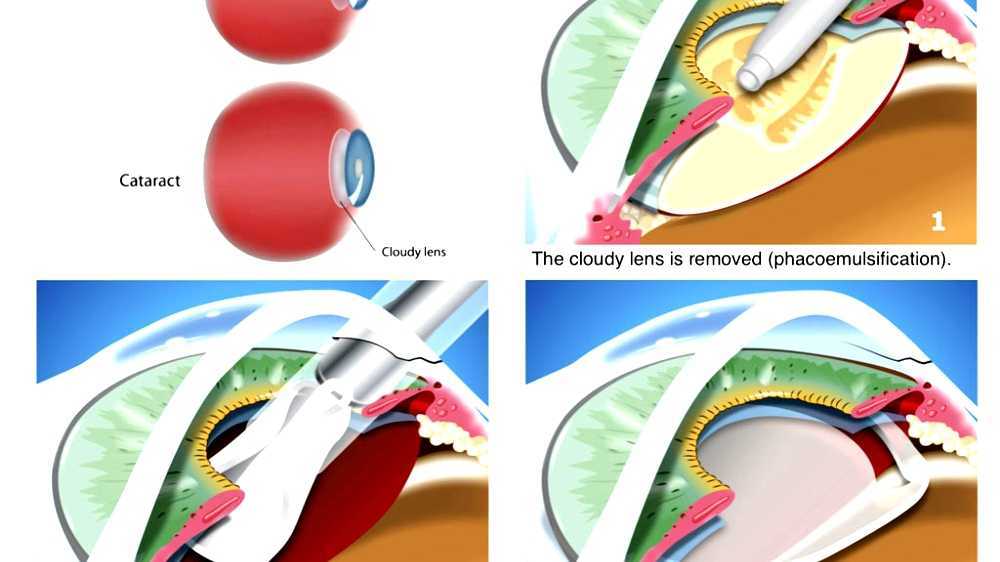 И помимо этого, чтобы не травмировать глаз, избежать его инфицирования, капли нужно закапывать правильно.
И помимо этого, чтобы не травмировать глаз, избежать его инфицирования, капли нужно закапывать правильно.
Пациент должен:
Тщательно вымыть руки с мылом.
Запрокинуть голову назад, лечь на горизонтальную поверхность.
Оттянуть вниз пальцем нижнее веко.
Перевернуть флакон со средством, нажать на него, используемую пипетку.
Закрыть травмированный глаз, приложить к нему стерильную салфетку, сделанную из марли.
Плотно закрыть глазные капли, строго соблюдать температурный режим, условия хранения препарата.
Обратите внимание, что если лекарственных препаратов несколько, то перед закапыванием второго препарата стоит выждать 5 минут.
Потенциальные осложнения после операции по замене хрусталика
Если больной, проходящий реабилитацию, не будет соблюдать все предписания врача, то он столкнется с опасными осложнениями.
У него может:
открыться кровотечение в первые дни после операции;
развиться инфекционное осложнение, эндофтальмит;
вырасти внутриглазное давление;
развиться кистовидный макулярный отек сетчатки, ее отслойка, дислокация интраокулярной линзы, вторичная катаракта, фиброз капсулы хрусталика.
Поэтому, если у пациента появилась острая боль, резко ухудшилось качество зрения, но ранее динамика была положительной, появились вспышки перед глазными яблоками, то ему стоит незамедлительно посетить врача.
Таким образом, процесс восстановления пациента, перенесшего операцию по замене хрусталика, не очень длительный и сложный. В послеоперационный период очень редко пациенты, перенесшие замену хрусталика, испытывают какие-то неприятные ощущения. Причем все ограничения, введенные врачом пациенту, перенесшему операцию по замене хрусталика, носят лишь временный характер.
Что можно и что нельзя делать после операции по удалению катаракты
Что можно и что нельзя делать после операции по удалению катаракты
Увы, есть вещи, которые нельзя делать сразу после операции по удалению катаракты. Нельзя плавать или ходить в парилку в течение месяца. Вы не можете садиться за руль до тех пор, пока офтальмолог не проверит, что у вас достаточно хорошее зрение, или пока вы не узнаете, что можете прочитать номерной знак на необходимом расстоянии.
Вы должны убедиться, что соответствуете стандарту DVLA. В обязанности офтальмолога не входит мешать вам садиться за руль, но он сообщит вам, если посчитает, что ваше зрение ниже стандарта, необходимого для вождения, а пока вы должны посмотреть, видите ли вы номерной знак в 20 метров.
В течение двух недель после операции вам также придется надевать на ночь прозрачный щиток, чтобы вы не терли глаз или случайно не касались подушки во время сна. Вы не должны делать тяжелые упражнения или носить тяжелые сумки или делать покупки, или напрягаться и наклоняться.
Вы не хотите, чтобы внутриглазное давление повышалось, хотя это менее важно при современных методах факоэмульсификации с небольшими разрезами, чем раньше, когда делались более крупные разрезы, вы все равно должны быть достаточно осторожными в первые пару недель после операции. операция по удалению катаракты.
Вы также должны знать о возможных осложнениях и позвонить своему хирургу, если у вас возникнут какие-либо проблемы в течение первой недели до визита к нему. Это может быть боль, несмотря на использование ваших глазных капель, новое помутнение зрения, нарастающее болезненное покраснение, вспышки света, пятна или мушки в поле зрения. Если у вас возникнут какие-либо из них в течение первой недели, вам необходимо срочно обратиться в вашу клинику Clinica London.
Это может быть боль, несмотря на использование ваших глазных капель, новое помутнение зрения, нарастающее болезненное покраснение, вспышки света, пятна или мушки в поле зрения. Если у вас возникнут какие-либо из них в течение первой недели, вам необходимо срочно обратиться в вашу клинику Clinica London.
В противном случае хирургия катаракты действительно является амбулаторной амбулаторной хирургией или хирургией дневного стационара. Вы будете в больнице в течение 2-4 часов. Когда процедура закончена, и вы получили свои капли и послеоперационные инструкции, вы можете отправиться прямо домой, лучше всего в сопровождении члена вашей семьи/хорошего друга или на такси.
В дни с 1 по 14 после операции вы должны избегать пыльных помещений, не плавать и не поднимать тяжелые предметы, не напрягаться и не выполнять тяжелые упражнения. Вам, безусловно, рекомендуется не садиться за руль в течение первых нескольких дней, пока вы не привыкнете к своему новому зрению и не будете знать, что можете видеть номерной знак на необходимом расстоянии. Любые планы поездок, связанные с перелетом, следует заранее обсудить с г-жой Кроули или г-ном Ханом.
Любые планы поездок, связанные с перелетом, следует заранее обсудить с г-жой Кроули или г-ном Ханом.
Возможен полет, но вы должны быть доступны для последующих встреч и должны взять с собой капли.
Мы рекомендуем очень тщательно мыть голову в течение первых пяти дней, чтобы мыльная вода не попала в глаза. Другие могут начать бегать осторожно примерно через пять-семь дней после операции, но им нельзя заниматься с отягощениями или заниматься йогой с опущенной головой. Примерно через одну-две недели вы можете возобновить обычную активность. Ваш хирург посоветует, сможете ли вы вернуться к обычной деятельности через одну неделю или вам придется подождать до второй недели. Осложнения могут возникнуть при операции по удалению катаракты, и они станут предметом следующего блога.
Как обнаружить оставшиеся фрагменты хрусталика
Развитие тонких и точных хирургических методов со временем значительно снизило риск осложнений во время операции по удалению катаракты. К сожалению, в редких случаях побочные эффекты все же могут возникать.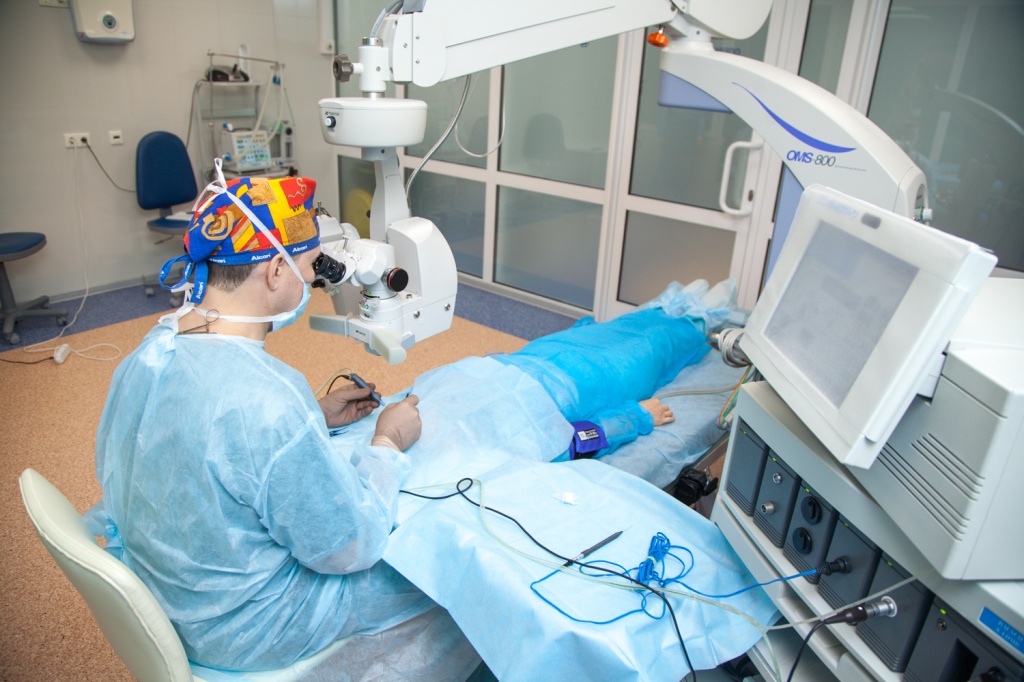 В этой статье мы обсуждаем одно такое осложнение, оставшиеся фрагменты хрусталика, и предлагаем советы по быстрой идентификации и компетентному лечению этого потенциально серьезного последствия операции по удалению катаракты.
В этой статье мы обсуждаем одно такое осложнение, оставшиеся фрагменты хрусталика, и предлагаем советы по быстрой идентификации и компетентному лечению этого потенциально серьезного последствия операции по удалению катаракты.
Целью операции по удалению катаракты является отличный визуальный результат. Ключом к достижению этой цели является удаление хрусталика с сохранением неповрежденной капсульной структуры, что позволяет надежно установить ИОЛ. Однако примерно от 0,3% до 1,1% операций часть хрусталика остается в глазу. 1 Это может инициировать воспалительный каскад, который может привести к различным глазным последствиям и необходимости дополнительной операции.
В ЧЕМ ПРОБЛЕМА?
Почему хрусталик, который так долго жил в глазу, вызывает проблемы, если его часть осталась во время операции? Это связано с анатомией и происхождением самого хрусталика.
Три основные структуры хрусталика — ядро, кора и капсульный мешок — развиваются к десятой неделе беременности из эктодермического зародышевого слоя. Капсульный мешок изолирует ядро и кору от иммунной системы организма на протяжении всей нашей жизни. После некапсулирования эпителиальные клетки хрусталика становятся высокоантигенными, что приводит к воспалению.
Капсульный мешок изолирует ядро и кору от иммунной системы организма на протяжении всей нашей жизни. После некапсулирования эпителиальные клетки хрусталика становятся высокоантигенными, что приводит к воспалению.
Оставшаяся кора и ядро ведут себя по-разному после операции по удалению катаракты. Кортикальный материал вызывает вялотекущее воспаление, с которым иногда можно справиться медикаментозно, но ядерный материал вызывает сильную, повреждающую воспалительную реакцию, которая почти всегда требует хирургического удаления. 2
КТО В ГРУППЕ РИСКА?
Определенные состояния могут подвергать пациентов повышенному риску ретинированного фрагмента хрусталика. Например, некоторые пациенты могут по-разному реагировать на анестезию, скорее сбитые с толку и менее склонные к сотрудничеству, чем расслабленные. Если пациент двигается во время операции, несмотря на седацию, существует более высокая вероятность того, что хирург не сможет удалить весь материал линзы, так как роговица становится более мутной или радужная оболочка начинает сужаться во время длительных операций.
Структурные проблемы также могут увеличить риск. При отсутствии у пациента связок хрусталика или разрыве капсульного мешка во время операции фрагмент хрусталика может мигрировать в заднюю камеру. Это чаще встречается у пациентов с морганиевой катарактой, псевдоэксфолиацией, синдромом дряблой радужки или заболеваниями соединительной ткани, такими как синдром Марфана или синдром Элерса-Данлоса.
Пациенты с непрозрачностью медии или другими причинами ограниченного обзора задней камеры глаза при исследовании с помощью щелевой лампы могут иметь нарушения капсулярных структур без ведома хирурга. Это еще больше усложняет операцию и увеличивает риск сохранения фрагмента хрусталика. Кроме того, ограниченный обзор через роговицу из-за отека роговицы или рубцевания роговицы сделает более вероятным оставление фрагмента в передней камере, поскольку хирургу будет труднее увидеть угол передней камеры (рис. 1).
Рис. 1. Отек роговицы в результате переднего фрагмента оставшейся линзы. Обратите внимание, что пахиметрическое картирование показывает более выраженный отек внизу.
Обратите внимание, что пахиметрическое картирование показывает более выраженный отек внизу.
КАК ОПРЕДЕЛИТЬ ФРАГМЕНТ?
Как уже отмечалось, организм по-разному реагирует на оставшиеся кортикальные и ядерные фрагменты хрусталика, и протоколы лечения также могут быть разными.
Когда мы наблюдаем фрагмент ядра в передней камере или цилиарной борозде, он будет иметь желтый цвет, а его края будут казаться острыми и неровными из-за действия факоэмульсификации (рис. 2). Сохранение ядра, вероятно, приведет к быстрому аутоиммунному ответу с отеком роговицы и передним увеитом или панувеитом.
Рис. 2. Интраоперационный фрагмент ядра во время факоэмульсификации. Обратите внимание на пожелтевший и непрозрачный вид, все еще с зубчатыми краями.
Фрагмент коры, оставшийся в передней камере или борозде, будет белым, с более пушистыми, недискретными краями. Этот внешний вид обусловлен нарушением структуры коллагена, а перистый вид вызывает немедленное отбеливание и увлажнение водянистой влагой (рис. 3). Оставшаяся кора обычно растворяется через 1–2 недели.
3). Оставшаяся кора обычно растворяется через 1–2 недели.
Если какой-либо фрагмент сохраняется через 2 недели, лечащий врач должен заподозрить, что это ядро или эпинуклеус, и должен направить пациента обратно к хирургу для удаления материала для предотвращения поздней токсичности.
Рис. 3. Интраоперационный кортикальный фрагмент во время факоэмульсификации. Обратите внимание на прозрачность материала. После операции этот материал гидратировался и становился мутным с более перистыми краями.
В клинике оставшийся фрагмент хрусталика может быть легко заметен или может быть скрыт из-за его расположения или непрозрачной среды. Если роговица сильно отечна, первоначальная визуализация фрагмента может быть затруднена, но важные подсказки будут включать признаки острой воспалительной реакции. Они могут включать более тяжелые, чем типичные, клетки и вспышки в передней и, возможно, задней камере, а также отек роговицы, более выраженный книзу.
Чтобы добиться лучшего обзора в передней камере, клиницист может нанести местно отфильтрованный 99% глицерин на поверхность роговицы, чтобы быстро, но временно уменьшить отек. Гониоскопия также полезна для просмотра угла до расширения и поиска оставшегося материала линзы в борозде после расширения. В случае сломанной капсулы, которая позволила бы задержаться в задней камере, осмотра глазного дна с расширением может быть достаточно, чтобы идентифицировать остаток хрусталика, или для подтверждения может быть выполнено УЗИ B-сканирования.
Гониоскопия также полезна для просмотра угла до расширения и поиска оставшегося материала линзы в борозде после расширения. В случае сломанной капсулы, которая позволила бы задержаться в задней камере, осмотра глазного дна с расширением может быть достаточно, чтобы идентифицировать остаток хрусталика, или для подтверждения может быть выполнено УЗИ B-сканирования.
КАК ВЕДЕТСЯ ЭТОТ ПАЦИЕНТ?
После обнаружения оставшегося фрагмента хрусталика его следует немедленно удалить, если есть подозрение, что он ядерный. До момента операции пациентам следует часто назначать местные стероиды, нестероидные противовоспалительные препараты (НПВП) и средства, снижающие внутриглазное давление, по мере необходимости.
Хирург может удалить фрагмент передней линзы, выполнив промывание передней камеры с помощью наконечника для факоэмульсификации, наконечника для ирригации/аспирации или мягкой канюли. Время операции может быть через несколько дней после идентификации фрагмента, хотя в случае кортикального фрагмента хирург может подождать до 2 недель, чтобы обеспечить абсорбцию.
В случае ретинированного фрагмента в заднем сегменте пациенту может потребоваться витрэктомия из плоской части тела. Время удаления заднего фрагмента варьируется. В идеале это должно быть в течение 3 дней после первоначальной операции, но стандарт лечения — в течение нескольких недель, если ВГД находится в разумных пределах. 3 В некоторых случаях хирург сетчатки может подождать, пока отек роговицы уменьшится, прежде чем продолжить, чтобы получить лучший обзор задней камеры глаза.
Важнейшим фактором, определяющим время удаления хрусталика при ретенции передней или задней линзы, является ВГД. В идеале ВГД следует поддерживать ниже 30 мм рт. ст., чтобы снизить риск повреждения зрительного нерва. При плохом ответе на препараты, снижающие ВГД, операция становится более срочной.
КАКОВЫ ОСЛОЖНЕНИЯ?
Ранние осложнения фрагмента хрусталика в передней камере могут включать повреждение эндотелиальных клеток, персистирующие клетки и блики, а также отек роговицы. Отек роговицы часто бывает очаговым и нижним, но он может быть достаточно сильным, чтобы затруднить обзор передней камеры. Ранние осложнения оставшегося фрагмента хрусталика в задней камере включают клетки стекловидного тела, кистозный макулярный отек (КМО), отек роговицы и глаукому.
Отек роговицы часто бывает очаговым и нижним, но он может быть достаточно сильным, чтобы затруднить обзор передней камеры. Ранние осложнения оставшегося фрагмента хрусталика в задней камере включают клетки стекловидного тела, кистозный макулярный отек (КМО), отек роговицы и глаукому.
Чем дольше фрагмент вызывает воспаление, тем обширнее повреждение. Если хрусталик находится в передней камере, повреждение эндотелиальных клеток роговицы может быть слишком обширным, чтобы его можно было компенсировать за счет миграции эндотелиальных клеток, что в конечном итоге потребует трансплантации эндотелия. В этом случае хирург на роговице может сначала позволить эндотелию восстановиться с помощью местных стероидов или субтеноновой инъекции триамцинолона ацетонида (Kenalog, Bristol Myers-Squibb) вместе с гиперосмотическими каплями (NaCl 5%) в течение 1–2 месяцев, прежде чем приступить к лечению. операция.
Задние оставшиеся фрагменты хрусталика в долгосрочной перспективе могут привести к КМО, длительному витриту и, редко, к отслойке сетчатки. Стойкий КМО может потребовать лечения в течение нескольких месяцев, даже после удаления фрагмента хрусталика (рис. 4). CME можно лечить местными стероидами и НПВП, а также, возможно, инъекциями стероидов или анти-VEGF.
Стойкий КМО может потребовать лечения в течение нескольких месяцев, даже после удаления фрагмента хрусталика (рис. 4). CME можно лечить местными стероидами и НПВП, а также, возможно, инъекциями стероидов или анти-VEGF.
Факолитическая глаукома, увеитная глаукома или закрытоугольная глаукома также могут развиваться как осложнение, и они являются наиболее опасными для здоровья глаз. В большинстве случаев повышение ВГД проходит после удаления фрагмента и разрешения воспаления. Однако в случае закрытия угла повышенное ВГД может сохраняться и требовать хирургического вмешательства специалиста по глаукоме.
Рис. 4. Рецидивирующий КМО у пациента, перенесшего витрэктомию плоской части тела после разрыва задней капсулы, в результате которого остался фрагмент ядра хрусталика задней камеры.
КАКОВА РОЛЬ OD В КОМАНДИНГЕ?
Посещение через 1 неделю после операции — идеальное время для поиска признаков оставшихся фрагментов хрусталика, включая персистирующие клетки и блики, повышенное внутриглазное давление, отек роговицы и снижение остроты зрения. В неосложненном случае к 1 неделе должен быть минимальный отек роговицы, а клетки и блики должны исчезнуть. Если воспаление продолжается, обратите внимание на отек роговицы, хуже внизу.
В неосложненном случае к 1 неделе должен быть минимальный отек роговицы, а клетки и блики должны исчезнуть. Если воспаление продолжается, обратите внимание на отек роговицы, хуже внизу.
Используйте гониоскопию, чтобы убедиться, что в углу нет фрагмента линзы, и повторите гониоскопию после расширения пациента, чтобы увидеть борозду. Если вы обнаружите оставшийся фрагмент, увеличьте частоту применения пациентом местных стероидов и НПВП как минимум до четырех раз в день — вплоть до ежечасного во время бодрствования — и направьте пациента обратно к хирургу.
Если во время операции была нарушена капсула и фрагмент хрусталика попал в задний сегмент, возможно, хирург предупредил Вас об этом и о необходимости хирургического удаления. Возможно, вам потребуется наблюдать за пациентом на предмет CME в течение нескольких месяцев после удаления фрагмента.
Если вы обнаружите оставшийся фрагмент хрусталика и заметите повышенное ВГД, добавьте местные антиглаукоматозные средства к режиму лечения пациента до тех пор, пока хирург не сможет контролировать ВГД. Если глаукома сохраняется, несмотря на удаление фрагмента, может потребоваться агрессивное долгосрочное лечение ВГД. Если пациент становится невосприимчивым к местным препаратам, направьте его или ее к специалисту по глаукоме для хирургического вмешательства, если это необходимо.
Если глаукома сохраняется, несмотря на удаление фрагмента, может потребоваться агрессивное долгосрочное лечение ВГД. Если пациент становится невосприимчивым к местным препаратам, направьте его или ее к специалисту по глаукоме для хирургического вмешательства, если это необходимо.
КАК МОЖНО ПРЕДОТВРАТИТЬ ЭТО ЯВЛЕНИЕ?
К счастью, оставшиеся фрагменты хрусталика встречаются редко, но определенные технологии могут помочь снизить риск для ваших пациентов. Лазерная хирургия катаракты позволяет более точно фрагментировать хрусталик и может облегчить его удаление, особенно у пациентов с высоким риском осложнений.
Как направляющие врачи, для нас важно направлять пациентов с повышенным риском осложнений как можно раньше. Например, для любого пациента со слабыми связками или дряблой радужной оболочкой мы должны рассмотреть возможность операции по удалению катаракты при ядерном склерозе 2 степени, а не ждать, пока хрусталик не созреет и не станет коричневым.
Тщательный сбор анамнеза может выявить пациентов, принимающих альфа-антагонисты, такие как тамсулозин HCl (Flomax, Sanofi-Aventis), и эта информация может помочь хирургу подготовиться к интраоперационному синдрому дряблой радужки. Хирург также может использовать ирисовые крючки или кольцо Малюгина (микрохирургическая технология), чтобы получить хороший обзор и убедиться, что в капсуле не осталось фрагментов.
Хирург также может использовать ирисовые крючки или кольцо Малюгина (микрохирургическая технология), чтобы получить хороший обзор и убедиться, что в капсуле не осталось фрагментов.
Шаги, которые помогут пациенту оставаться неподвижным во время операции, включают достижение адекватной седации и контроля боли, бинтование головы или использование блокады ретробульбарного нерва. Если хирург ожидает передний фрагмент во время операции, он или она может использовать канюлю для промывания угла и промывания борозды. Эндоциклофотокоагуляционный зонд можно использовать в качестве миниатюрного эндоскопа для обеспечения прямого обзора угла в сложных случаях.
ВАЖНО ОБНАРУЖИТЬ, НО ПОДЛЕЖИТ ЛЕЧЕНИЮ
Хотя оставшиеся фрагменты хрусталика могут вызвать долговременное повреждение глаза, при быстрой идентификации осложнения обратимы и поддаются лечению. Оптометристы могут подготовить своих пациентов к операции, убедившись, что они знают, что могут быть осложнения, но что они редки и управляемы при раннем выявлении.