После ишемического инсульта: Лечение и реабилитация после инсульта в Москве: цена, записаться к врачу
Как быстрее восстановиться после инсульта
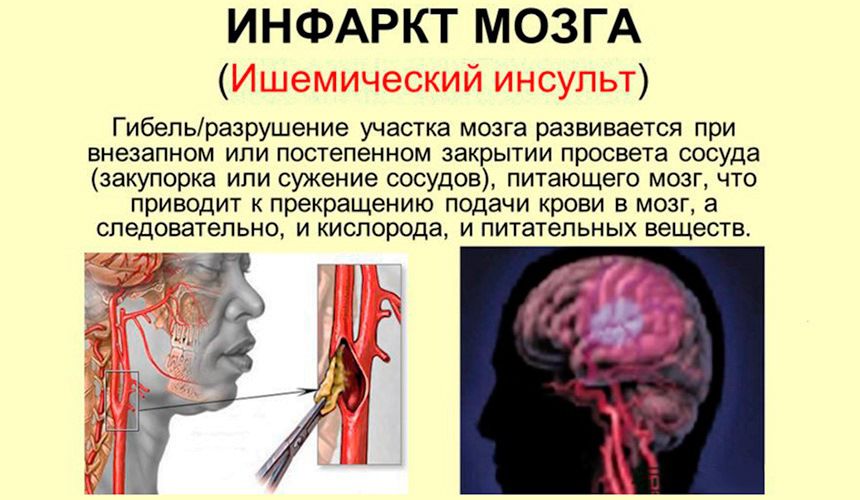
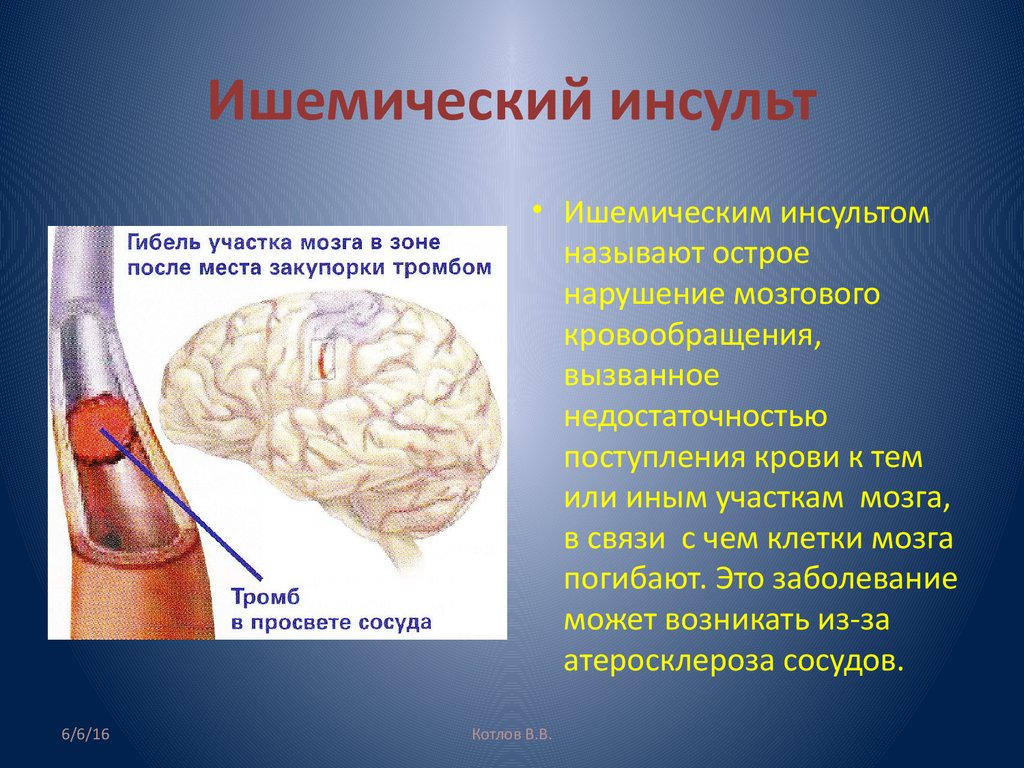
Инсульт – одна из самых распространенных причин преждевременной смерти. В России от острого нарушения мозгового кровообращения ежегодно погибает около 200 тысяч человек, еще столько же становятся инвалидами. Всего 8% людей, перенесших инсульт, возвращаются к нормальной жизни. Для восстановления имеет значение скорость оказания медицинской помощи и всесторонняя и грамотная реабилитация после стабилизации состояния. Особенно упорно нужно заниматься в первые 2-3 месяца после перенесенного инсульта, не пропуская ни дня и постепенно увеличивая нагрузку.
Наряду с лекарственной терапией уже в первую неделю после ишемического инсульта и через две-три недели после геморрагического, начинают применяться немедикаментозные методики. Они помогаюторганизму и ускоряют процесс реабилитации. Прежде всего, речь идет об ЛФК и физиопроцедурах, направленных навосстановлении двигательных функций. Лечебную гимнастику назначает врач. Он же дозирует режим нагрузок и обучает родственников больного.
Параллельно с восстановлением моторных функций проводятся занятия по восстановлению речи. После инсульта человек может потерять способность произносить слова, но понимает окружающих или, наоборот, может выражать свои эмоции, но не понимает обращенную к нему речь. Процесс восстановления речи может занимать от нескольких месяцев до двух лет. Упражнения проводит логопед-афазиолог, он же обучает родственников. Упорные тренировки дома с родственниками способны значительно ускорить прогресс. Восстановление речи вернет способность писать.
Еще одна проблема, которая возникает у большинства людей, перенесших инсульт– нарушения памяти. Они не только забывают события из своей жизни, но порой не помнят даже своих родных. Занятия на тренировку памяти похожи на обучение маленьких детей. Сначала придется ограничиться разучиванием стишков, песенок и разговорами о прошлом. В зависимости от скорости восстановления можно будет начать играть в интеллектуальные игры, разгадывать кроссворды и читать книги вслух, а со временем это сможет делать и сам больной. Для чтения рекомендуется выделять специальное время, когда его ничего не будет отвлекать от чтения.
Они не только забывают события из своей жизни, но порой не помнят даже своих родных. Занятия на тренировку памяти похожи на обучение маленьких детей. Сначала придется ограничиться разучиванием стишков, песенок и разговорами о прошлом. В зависимости от скорости восстановления можно будет начать играть в интеллектуальные игры, разгадывать кроссворды и читать книги вслух, а со временем это сможет делать и сам больной. Для чтения рекомендуется выделять специальное время, когда его ничего не будет отвлекать от чтения.
Все занятия с больным должны проводиться ежедневно. Процесс восстановления длится годы: практически всему приходится учиться заново. Родственники должны проявлять терпение, но не переусердствовать: больной нуждается в 7-8 часовом ночном сне. Оптимально, если это будет темная,хорошо проветриваемая комната. Однако еще больше он нуждается в любви и поддержке своих близких.
ПОАК после ишемического инсульта: когда начинать?
ПУБЛИКАЦИИ
Материалы и методы
Результаты были представлены на конференции Европейской организации по инсульту (ESOC) 2021, которая проводилась онлайн.
Исследователи провели исследование TIMING, чтобы изучить эффективность и безопасность раннего и отсроченного начала ПОАК.
Ученые использовали Шведский регистр инсультов для включения пациентов из 34 инсультных отделений в открытое слепое исследование.
Подходящие пациенты были в возрасте 18 лет и старше, находились в окне 72 часов после начала ишемического инсульта и имели фибрилляцию предсердий.
Исследователи случайным образом распределили пациентов в равные группы для раннего или отсроченного начала ПОАК.
Отсроченное начало было определено как начало в течение 5-10 дней.
Выбор ПОАК оставался на усмотрение исследователя.
Первичным результатом исследования был первый рецидивирующий ишемический инсульт, симптоматическое внутримозговое кровоизлияние (sICH) или смертность от всех причин в течение 90 дней.
В дополнение к исследуемой популяции ученые зарегистрировали контрольную группу пациентов с острым ишемическим инсультом и фибрилляцией предсердий, которые получали «ранний» или «отсроченный» ПОАК в течение 10 дней без рандомизации.
С апреля 2017 года по декабрь 2020 года исследователи набрали 888 пациентов и случайным образом распределили их для раннего или более позднего лечения.
ПОАК чаще всего начинали со 2-го по 3-й день в группе раннего лечения и с 5-го по 6-й день в группе отсроченного лечения.
Результаты
-
Средний возраст исследуемого населения составлял 78 лет, 46% составляли женщины.
-
В контрольную когорту вошли 9321 пациент (46% женщин), средний возраст 79 лет.
-
Было 31 событие первичного исхода в «ранней» группе и 38 в «отсроченной» группе.

-
Риск первичного исхода составил 6,89% в «ранней» группе и 8,68% в «отсроченной» группе.
-
Разница в риске между группами составила -1,79% в пользу группы ранней антикоагуляции.
-
По словам авторов, ранний старт терапии не уступает отложенному старту в отношении основного результата.
-
Важно отметить, что ни у одного пациента не было зафиксировано sICH, и ни один пациент не был «потерян» для последующего наблюдения через 90 дней.
-
Кроме того, как отмечают исследователи, частота серьезных кровотечений была низкой.
-
Всего было зафиксировано 11 кровотечений, 7 из которых произошли в «ранней» группе.
-
Полученные данные согласуются с предыдущими ретроспективными исследованиями, показывающими безопасность раннего использования ПОАК при ишемическом инсульте.

-
Исследование выигрывает за счет рандомизированного дизайна, слепой оценки результатов и большого размера выборки.
-
Полученные данные могут иметь разветвления для клинической практики неврологов.
-
Ограничением исследования является отсутствие алгоритма начала антикоагуляции.
-
Предыдущие нерандомизированные данные показали, что с точки зрения риска кровотечения врачи могли бы более безопасно запускать ПОАК раньше, чем варфарин, и результаты исследования TIMING подтвердили это.
Заключение
TIMING — это первое крупное рандомизированное контролируемое исследование в острой фазе после ишемического инсульта, связанного с фибрилляцией предсердий, в котором оценивается время начала ПОАК и тяжелые клинические конечные точки.
В рандомизированном контролируемом исследовании разница между группами лечения в риске комбинированного исхода, включающего рецидивирующий ишемический инсульт, составила 1,79%, в пользу группы, которая подверглась раннему назначению ПОАК.
Решение о том, когда начинать пероральные антикоагулянты прямого действия, всегда является проблемой, потому что риск повторного инсульта выше на ранних этапах, как и риск геморрагической трансформации ишемического инсульта.
Клиницисты должны делать выводы на основе объема произошедшего инсульта, поскольку более крупные инсульты имеют больший риск; обычно в более ранние сроки начинают антикоагуляцию для меньших по объему поражения инсультов, а затем для более крупных инсультов.

Также было бы очень полезно знать степень объема инфаркта — или тяжесть инсульта по NIHSS, если объемы инфаркта недоступны — у зарегистрированных участников по сравнению с теми, которые не включены в TIMING в регистре. Эта информация может прояснить, насколько эти данные можно обобщить для отдельных пациентов.
Источник: medscape.com/viewarticle/958732#vp_1
Аспирин после острого ишемического инсульта
ДЖОН КОНВЕЙ, BS, И БЕНДЖАМИН В. ФРИДМАН, MDСемейный врач. 2020;102(5):онлайн
Раскрытие автора: Нет соответствующих финансовых связей.
Исследуемая популяция: взрослых с острым инсультом
Конечные точки эффективности: Смерть или зависимость, повторный инсульт, полное восстановление после инсульта
Конечные точки вреда: Симптоматическое внутричерепное кровоизлияние, большое внечерепное кровоизлияние
| Преимущества | вреда |
|---|---|
| 1 В 79 не умерли или не стали зависимыми 1 из 140 не было повторяемого инсульта 1 в 89 -й полностью восстановленном по ходу | 3 9004 3 9004 3 9004 3 9004 3 9004 3 9004 3 9004 3 9004 3 9004 3 9004 3 9004 3 9004 3 9004 3 9004 3 9004 3. у 574 развилось симптоматическое внутричерепное кровоизлияние у 574 развилось симптоматическое внутричерепное кровоизлияние у 1 из 245 развилось обширное внечерепное кровоизлияние |
Описание: Каждый год в Соединенных Штатах приблизительно 610 000 человек переносят первый инсульт, а еще 185 000 переносят повторный инсульт. Из них 87% составляют ишемические инсульты, 1 и чаще всего вызваны тромбозом или эмболией и последующей недостаточностью кровотока. При ишемическом инсульте тромбоциты активируются и высвобождают нейротоксические и тромбогенные молекулы, 2 , что делает логичным выбор антитромбоцитарной терапии. Потенциальным вредом этой терапии является кровотечение, особенно внутричерепное. Целью этого резюме является предоставление обновленных данных о безопасности и эффективности немедленной пероральной антитромбоцитарной терапии у пациентов с острым ишемическим инсультом.
Этот Кокрановский систематический обзор выявил восемь рандомизированных контролируемых испытаний с участием 41 483 пациентов преимущественно пожилого возраста с предполагаемым острым ишемическим инсультом. 3 Два исследования (Международное исследование инсульта [IST] 4 и Китайское исследование острого инсульта [CAST] 5 ) составили 98% данных. IST рандомизировал пациентов для приема 300 мг аспирина в день в течение двух недель или без лечения, а CAST рандомизировал пациентов для приема 160 мг аспирина в день в течение четырех недель или плацебо в течение 48 часов после поступления. Первичным исходом была смерть или зависимость по крайней мере через месяц после инсульта (шесть месяцев для пациентов в IST и один месяц для пациентов в CAST). Вторичными исходами, измеряемыми в течение периода лечения (две недели для ИСТ и четыре недели для CAST), были повторный инсульт, внутричерепное кровоизлияние, крупное внечерепное кровоизлияние и полное восстановление после инсульта.
3 Два исследования (Международное исследование инсульта [IST] 4 и Китайское исследование острого инсульта [CAST] 5 ) составили 98% данных. IST рандомизировал пациентов для приема 300 мг аспирина в день в течение двух недель или без лечения, а CAST рандомизировал пациентов для приема 160 мг аспирина в день в течение четырех недель или плацебо в течение 48 часов после поступления. Первичным исходом была смерть или зависимость по крайней мере через месяц после инсульта (шесть месяцев для пациентов в IST и один месяц для пациентов в CAST). Вторичными исходами, измеряемыми в течение периода лечения (две недели для ИСТ и четыре недели для CAST), были повторный инсульт, внутричерепное кровоизлияние, крупное внечерепное кровоизлияние и полное восстановление после инсульта.
Терапия аспирином ассоциировалась со снижением риска смерти или зависимости (отношение шансов [ОШ] = 0,95; 95% ДИ от 0,91 до 0,99; разность абсолютного риска [ОРР] = 1,3%; число пациентов, нуждающихся в лечении [ЧБНЛ] = 79 ) и повторный инсульт (ОШ = 0,77; 95% ДИ, от 0,69 до 0,87; ARD = 0,7%, NNT = 140), а также повышенная вероятность полного выздоровления (OR = 1,06; 95% ДИ, 1,01–1,11; ARD = 1,1). %; NNT = 89). Терапия аспирином также была связана с повышенным риском симптоматического внутричерепного кровоизлияния (ОШ = 1,23; 9).5% ДИ, от 1,00 до 1,50; АРД = 0,2%; число, необходимое для причинения вреда [NNH] = 574), и повышенный риск большого внечерепного кровоизлияния (OR = 1,69; 95% ДИ от 1,35 до 2,11; ARD = 0,4%; NNH = 245). 3
%; NNT = 89). Терапия аспирином также была связана с повышенным риском симптоматического внутричерепного кровоизлияния (ОШ = 1,23; 9).5% ДИ, от 1,00 до 1,50; АРД = 0,2%; число, необходимое для причинения вреда [NNH] = 574), и повышенный риск большого внечерепного кровоизлияния (OR = 1,69; 95% ДИ от 1,35 до 2,11; ARD = 0,4%; NNH = 245). 3
Предостережения: Качество доказательств в целом было хорошим, гетерогенность низкая. Тем не менее, было несколько ограничений для данных. В исследованиях CAST и IST 87% и 67% пациентов соответственно не подвергались компьютерной томографии до рандомизации. 4,5 Поскольку примерно 13% инсультов являются геморрагическими, 1 изначально имевшиеся внутричерепные кровоизлияния могли быть пропущены. В IST пациенты и клиницисты не были ослеплены, что могло привести к систематической ошибке. Например, клиницисты могли с большей вероятностью назначать компьютерную томографию пациентам, проходящим лечение, и, таким образом, могли выявить больше внутричерепных кровоизлияний. Авторы IST преуменьшают эти опасения, указывая на то, что результаты были аналогичны CAST, которая была слепой, и что большинство пациентов не вспоминали о назначенном им лечении через шесть месяцев. 5 Другим ограничением была изменчивость исследований. Для исследований IST и CAST продолжительность лечения, время наблюдения и доза аспирина различались. Примечательно, что в IST первичный результат определялся на основе шестимесячного наблюдения, тогда как в CAST наблюдение проводилось через один месяц. В нескольких других, более мелких исследованиях (представляющих менее 2% данных) использовались альтернативные схемы антитромбоцитарной терапии. В этом обзоре также не удалось определить идеальное время для начала приема аспирина. Не было обнаружено различий между пациентами, начавшими прием аспирина в период от 24 до 24 часов после начала инсульта, и теми, кто начал принимать аспирин в период от 25 до 48 часов от начала инсульта. 6 Вполне вероятно, что прием аспирина следует начинать как можно раньше после начала заболевания, поскольку внутричерепное кровоизлияние в первые 24 часа маловероятно, но рецидивирующий ишемический инсульт встречается относительно часто.
Авторы IST преуменьшают эти опасения, указывая на то, что результаты были аналогичны CAST, которая была слепой, и что большинство пациентов не вспоминали о назначенном им лечении через шесть месяцев. 5 Другим ограничением была изменчивость исследований. Для исследований IST и CAST продолжительность лечения, время наблюдения и доза аспирина различались. Примечательно, что в IST первичный результат определялся на основе шестимесячного наблюдения, тогда как в CAST наблюдение проводилось через один месяц. В нескольких других, более мелких исследованиях (представляющих менее 2% данных) использовались альтернативные схемы антитромбоцитарной терапии. В этом обзоре также не удалось определить идеальное время для начала приема аспирина. Не было обнаружено различий между пациентами, начавшими прием аспирина в период от 24 до 24 часов после начала инсульта, и теми, кто начал принимать аспирин в период от 25 до 48 часов от начала инсульта. 6 Вполне вероятно, что прием аспирина следует начинать как можно раньше после начала заболевания, поскольку внутричерепное кровоизлияние в первые 24 часа маловероятно, но рецидивирующий ишемический инсульт встречается относительно часто.
Заключение: Терапия аспирином, назначаемая в течение 48 часов после острого ишемического инсульта, оказывала небольшое, но значимое влияние на снижение риска смерти, зависимости или повторного инсульта и повышала вероятность полного выздоровления, хотя и была связана с повышенным риск кровотечения. Аспирин безопасен, недорог, прост в применении и широко доступен. Основываясь на данных этого систематического обзора, мы выбрали зеленый рейтинг (польза больше, чем вред) для терапии аспирином после острого ишемического инсульта.
Copyright © 2022 MD Aware, LLC (theNNT.com). Используется с разрешения.
Эту серию координируют Кристофер В. Бант, доктор медицинских наук, помощник медицинского редактора AFP, и группа NNT.
Сборник «Медицины в цифрах», опубликованный в AFP, доступен по адресу https://www.aafp.org/afp/mbtn.
пациентов, нуждающихся в мониторинге мерцательной аритмии после ишемического инсульта
Ричард Бернштейн, доктор медицины, профессор кафедры неврологии отделения инсульта и нейрореанимации Кена и Рут Дэви, был ведущим автором исследования, опубликованного в JAMA.
Согласно исследованию Northwestern Medicine, опубликованному в JAMA , большинство пациентов с ишемическим инсультом должны находиться под наблюдением на предмет мерцательной аритмии.
Наличие у пациента мерцательной аритмии (ФП) после инсульта часто определяет его курс лечения, и эти данные показывают, что значительная часть пациентов, перенесших ишемический инсульт, на самом деле имеет ФП, которую можно обнаружить только с помощью имплантируемого сердечного монитор.
«Мы не утверждаем, что фибрилляция предсердий, которую мы обнаружили, вызвала первоначальный инсульт», — сказал Ричард Бернштейн, доктор медицинских наук, профессор отделения неврологии Кена и Рут Дэйви, отдел инсульта и нейрореанимации, и ведущий автор исследования. «Обнаружение мерцательной аритмии помогает нам предотвратить будущие инсульты, независимо от причины первоначального инсульта».
Мерцательная аритмия — это неустойчивое или прерывистое сердцебиение, которое приводит к нарушению кровотока в сердце. Это наиболее распространенное нарушение сердечного ритма у взрослых, являющееся основной причиной инсульта, сердечной недостаточности и деменции.
Это наиболее распространенное нарушение сердечного ритма у взрослых, являющееся основной причиной инсульта, сердечной недостаточности и деменции.
Пациентов с мерцательной аритмией и ишемическим инсультом обычно лечат антикоагулянтами, которые чрезвычайно эффективны для предотвращения повторных инсультов. С другой стороны, пациентов, чей инсульт не был вызван мерцательной аритмией, лечат аспириноподобными препаратами. Это означает, что обнаружение мерцательной аритмии после инсульта представляет собой развилку на дороге, сказал Бернштейн.
Предыдущее исследование, опубликованное в New England Journal of Medicine , в соавторстве с Бернштейном и Родом Пассманом, доктором медицинских наук, MSCE, профессором электрофизиологии имени Жюля Дж. Рейнгольда, исследовало пациентов с инсультом неизвестной причины, у которых был отрицательный результат теста на аритмии с помощью стандартных диагностических процедур. Они обнаружили, что около 30 процентов этих пациентов действительно имели мерцательную аритмию после 3 лет наблюдения. В этом исследовании исследователи проверили мерцательную аритмию с помощью более точного имплантируемого кардиомонитора.
В этом исследовании исследователи проверили мерцательную аритмию с помощью более точного имплантируемого кардиомонитора.
«Наши стандартные методы мониторинга не обнаружили мерцательную аритмию, но когда мы искали достаточно долго и внимательно, мы ее нашли», — сказал Бернстайн.
В текущем исследовании Бернштейн и его сотрудники исследовали пациентов, у которых инсульт был связан с закупоркой артерий на шее или голове. Исследователи имплантировали кардиомониторы и измеряли изменения сердечного ритма в течение одного года, обнаружив, что около 12 процентов пациентов имели мерцательную аритмию. Менее чем у двух процентов пациентов, наблюдаемых с помощью стандартных методов, была обнаружена мерцательная аритмия, что свидетельствует о необходимости имплантации монитора для обнаружения мерцательной аритмии.
«Это люди, у которых у нас не было причин подозревать мерцательную аритмию», — сказал Бернштейн.
Использование имплантируемых мониторов не привело к значительному снижению частоты инсультов по сравнению с теми, у кого не проводилось мониторирование, но Бернштейн предупредил, что исследование не было разработано для демонстрации такого снижения.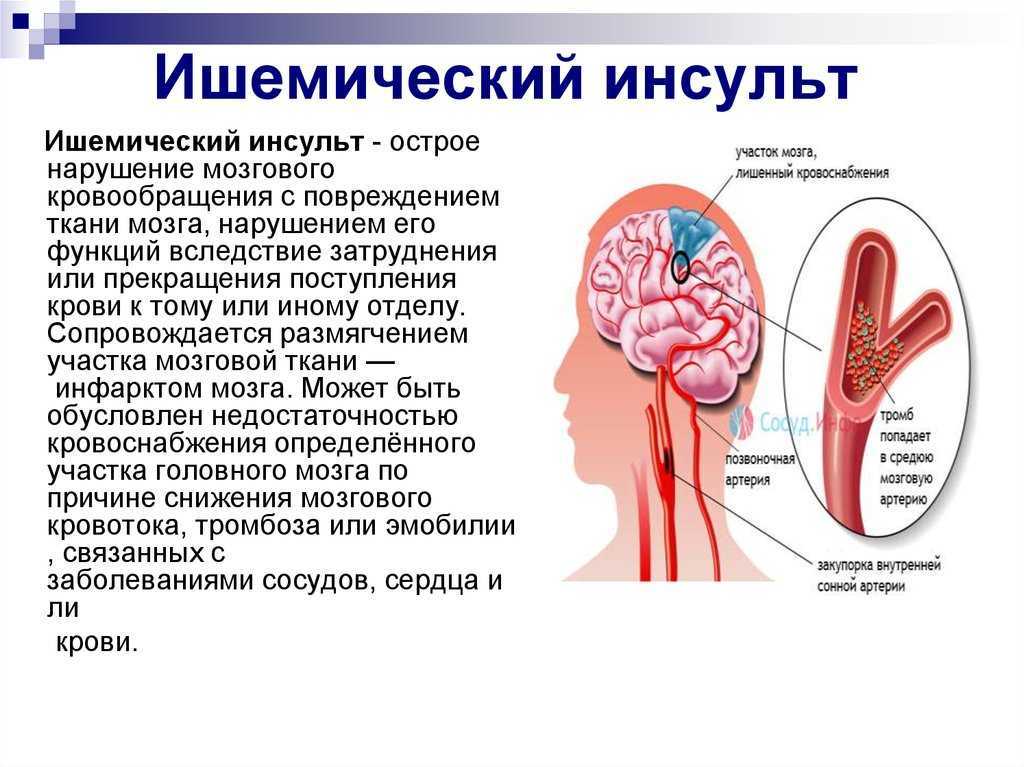 По его словам, в наблюдаемой группе наблюдалась тенденция к меньшему количеству инсультов, но окончательная клиническая ценность мониторинга может быть определена только в ходе дальнейших исследований.
По его словам, в наблюдаемой группе наблюдалась тенденция к меньшему количеству инсультов, но окончательная клиническая ценность мониторинга может быть определена только в ходе дальнейших исследований.
«Мы уже используем этот мониторинг для пациентов с инсультом неизвестной причины, и это исследование показывает, что он также полезен для пациентов с инсультом известной причины», — сказал Бернштейн. «Я думаю, что это может привести к большим изменениям в том, как в Соединенных Штатах обрабатываются 750 000 ударов в год».
Ли Швамм, доктор медицинских наук, заведующий кафедрой сосудистой неврологии К. Миллера Фишера и профессор неврологии Гарвардской медицинской школы, был одним из руководителей исследования.
«Исследование Stroke AF демонстрирует, что мы должны отвлечься от нашего точного изучения предполагаемой причины первоначального инсульта и переориентировать наше внимание на полную и тщательную оценку всех причин повторного инсульта», — сказал Швамм. . «Это особенно верно для обнаружения мерцательной аритмии, которая, как мы теперь обнаружили, часто скрыта на виду у пациентов с инсультами, которых мы раньше лечили аспирином».