После инсульта какая группа инвалидности: Как оформить инвалидность после инсульта
Какая группа инвалидности после шунтирования дается
- Главная
- Блог
- Какую группу инвалидности дают после шунтирования
Содержание:
Как проводят шунтирование и кому назначают
Шунтирование сердца: как проходит операция
Сколько времени потребуется на восстановление после того, как делают шунтирование
Какая группа инвалидности после шунтирования положена пациентам
Перед тем, как решиться на аортокоронарное шунтирование, пациенты задумываются о многих насущных вопросах. Как хирургическое вмешательство повлияет на трудоспособность и личную жизнь? После шунтирования сердца дают группу инвалидности или нет? Как избежать повторной операции? Прогноз во многом зависит не только от квалификации хирурга, но и бдительности самого больного. В послереабилитационный период нужно строго придерживаться рекомендаций: правила пишутся не для галочки, профилактика действительно повышает шансы на выздоровление.
Как проводят шунтирование и кому назначают
При засорении сосудов атеросклеротическими бляшками сердце испытывает недостаток в питательных веществах. Из-за сужения просвета развивается ишемическая болезнь. Чтобы вернуть миокарду нормальное функционирование, прибегают к такой операции как шунтирование. Оно показано пациентам, для которых стентирование и ангиопластика не выход, а консервативное лечение не дало результатов. Шунты позволяют доставлять к миокарду богатую кислородом кровь в обход поврежденной артерии.
Перед тем как делают шунтирование сердца, оценивают индивидуальные риски. Вмешательство следует отложить, если у пациента диагностированы:
- тяжелые поражения почек или легких,
- онкология,
- некомпенсированный диабет,
- недавний инсульт,
- обширный стеноз,
- гипертензия артерий,
- застойная сердечная недостаточность.
Ниже мы расскажем, как проходит операция шунтирования. Пока отметим, что особо тщательно обследуют пожилых пациентов, хотя сам по себе преклонный возраст не является противопоказанием. Оцениваются лишь шансы перенести операцию. Инфаркт также не является препятствием к проведению аортокоронарного шунтирования.
Оцениваются лишь шансы перенести операцию. Инфаркт также не является препятствием к проведению аортокоронарного шунтирования.
Шунтирование сердца: как проходит операция
Операция может проводится на работающем и остановленном сердце, в последнем случае потребуется аппарат искусственного кровообращения. Процедура требует рассечения грудины, поэтому восстановление занимает более длительный период, чем после малоинвазивных методик. Операцию назначают только после оценки всех рисков и тщательных обследований.
Как происходит шунтирование:
- Пациенту дают наркоз.
- Подготавливают трансплантат, которым является собственная артерия пациента. Сосуд может быть взят из руки, ноги или груди.
- Разрезают кожу, подкожную клетчатку и кость.
- Останавливают сердце при необходимости.
- Подшивают шунт к аорте и коронарной артерии.
- Запускают сердце.
- Фиксируют твердые ткани металлическими швами.
- Зашивают мягкие ткани.
- Иногда подключают кардиостимулятор до момента, пока сердце восстановит свой естественный ритм.

Наверняка, вас интересует не только как проходит шунтирование сердца, но и сколько времени придется провести в операционной. Вся процедура занимает в среднем 5 часов. В отделении интенсивной терапии прооперированный остается на двое суток, затем его переводят в обычную палату.
Сколько времени потребуется на восстановление после того, как делают шунтирование
Постреабилитационный период занимает 1,5-2 месяца и в это время важно соблюдать все врачебные рекомендации. После того как проходит шунтирование, важно придерживаться здорового образа жизни и правил:
- Не принимайте долго ванну и не направляйте струю воды прямо на шов. Не мойтесь в слишком горячей воде, чтобы не потерять сознание.
- Не наносите никаких составов на рану, если иное не прописано врачом.
- Следите за самочувствием: обращайтесь за помощью, если из шва появились выделения, повысилась температура тела, есть одышка, отек стал нарастать.
- Обязательно пейте прописанные препараты.
 Лекарства могут быть назначены временно или пожизненно. Внимательно соблюдайте дозировку. При обращении к врачу по другому поводу предупредите о принимаемых препаратах. Не занимайтесь самолечением, в особенности антибиотиками.
Лекарства могут быть назначены временно или пожизненно. Внимательно соблюдайте дозировку. При обращении к врачу по другому поводу предупредите о принимаемых препаратах. Не занимайтесь самолечением, в особенности антибиотиками. - Не игнорируйте прогулки: они помогут вам быстрее восстановиться.
- Не кладите ногу на ногу во время сидения.
- Бинтуйте ноги или используйте компрессионные чулки вне зависимости от того, откуда брался шунт.
- Не поднимайте тяжести, постепенно наращивайте нагрузки.
- Не ездите за рулем до полного сращения грудины и восстановления рефлексов. Обычно на это уходит 2 месяца.
- Ведите интимную жизнь, только если нет одышки.
- Следите за уровнем давления и холестерина.
- Не курите.
При коронарном шунтировании вероятность успешного результата довольно высока. Работоспособность не утрачивается, но пациентов предупреждают о том, почему и какую группу дают после шунтирования сердца. После того как происходит шунтирование сердца, состояние больного стабилизуется не сразу. Среди побочных эффектов следует отметить:
Среди побочных эффектов следует отметить:
- Дискомфорт в груди и области, откуда брался сосуд для трансплантата. Онемение и потеря чувствительности ноги или руки — это нормальные явления. Дополнительно может наблюдаться отечность нижней конечности.
- Бессонницу и депрессию.
- Ухудшение когнитивных функций.
- Снижение аппетита.
Все эти явления временные. По мере выздоровления сон и ментальные функции восстановятся, а настроение улучшится, когда вы вернетесь к привычной деятельности.
Какая группа инвалидности после шунтирования положена пациентам
Сама операция не является показанием к получению группы. Только комиссия может определить, какая группа инвалидности после шунтирования сердца положена пациенту. Группу дают при частых приступах и сердечной недостаточности на год или постоянно. Инвалидность получают не более 10 % прооперированных. При толерантности к физнагрузкам оперированные получают рабочую группу. Таким образом, говоря о том, какую группу инвалидности дают после шунтирования, стоит учитывать течение болезни, а операция может быть поводом для направления на комиссию.
Поскольку атеросклероз и ИБС довольно опасные заболевания, которые могут даже закончиться смертельным исходом, операцию не следует откладывать, если врач настаивает на проведении процедуры. Пройти диагностику и получить консультацию кардиохирурга все желающие могут в «Октябрьском сосудистом центре» республики Башкортостан.
8 (347) 673-72-72
Запись на консультацию, исследование
36-й микрорайон,д.1,город Октябрьский, Республика Башкортостан 452613
Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра.
Пн-Вс — Круглосуточно
В России установлены новые правила оформления инвалидности
С 1 июля 2022 года в России устанавливать инвалидность будут по новым правилам. Об этом рассказала в пресс-центре газеты «Областная» руководитель – главный эксперт по медико-социальной экспертизе Главного бюро медико-социальной экспертизы по Иркутской области Минтруда России Наталья Рыбченко.
– Временные порядки признания лица инвалидом были введены 1 марта 2020 года, чтобы защитить инвалидов от новой коронавирусной инфекции и сохранить им меры социальной поддержки, в том числе пенсию. Все освидетельствования проходили (и проходят до 1 июля) в заочном формате.
Все освидетельствования проходили (и проходят до 1 июля) в заочном формате.
Инвалиду любого возраста, в том числе ребенку, у которого заканчивается срок инвалидности, врачи-эксперты автоматически на полгода продлевают инвалидность и все рекомендации в индивидуальной программе реабилитации и абилитации. Действие временного порядка продлевали несколько раз. За этот период процедуру установления группы инвалидности, категории «ребенок-инвалид», разработки индивидуальной программы реабилитации или абилитации инвалида (ребенка-инвалида) на срок 6 месяцев (продление) врачи-эксперты провели более 61 тыс. раз. По итогам 2021 года впервые признаны инвалидами 9759 взрослых, в категории «ребенок-инвалид» – 1245 детей.
Во время пандемии коронавируса вступили в силу в июле 2021 года приказ министерства труда и социальной защиты и министерства здравоохранения РФ от 10 июня 2021 г. ;402н/631н «Об утверждении перечня медицинских обследований, необходимых для получения клинико-функциональных данных в зависимости от заболевания в целях проведения медико-социальной экспертизы». Он регламентирует полный перечень обследований, которые должны провести гражданину в поликлинике в зависимости от его заболеваний. Если в направлении на МСЭ какие-то обследования из этого перечня отсутствуют, его возвращают в поликлинику. Там врачи обязаны за 14 дней провести эти обследования, уведомить гражданина о возврате и сообщить расписание работы необходимых специалистов поликлиники.
Он регламентирует полный перечень обследований, которые должны провести гражданину в поликлинике в зависимости от его заболеваний. Если в направлении на МСЭ какие-то обследования из этого перечня отсутствуют, его возвращают в поликлинику. Там врачи обязаны за 14 дней провести эти обследования, уведомить гражданина о возврате и сообщить расписание работы необходимых специалистов поликлиники.
По итогам 2021 года выяснилось, что заболевания, которые чаще приводят к инвалидности у взрослых, – это злокачественные новообразования, болезни систем кровообращения, костно-мышечной и системы соединительной ткани, психические расстройства и расстройства поведения. У детей – психические расстройства и расстройства поведения (умственная отсталость – 68%), болезни нервной и эндокринной систем, расстройства питания и нарушения обмена веществ (сахарный диабет), врожденные аномалии, деформации и хромосомные нарушения.
После отмены временного порядка установления инвалидности автоматического продления без оформления направления в поликлинике не будет. Гражданам, у которых срок переосвидетельствования наступает по 1 июля 2022 года (включительно), установленная прежде группа инвалидности (в том числе категория «ребенок-инвалид») будет продлена на шесть месяцев. При сроке окончания инвалидности после этой даты следует обратиться в медицинскую организацию по месту жительства для своевременного оформления направления на медико-социальную экспертизу. Переосвидетельствование можно пройти заблаговременно, но не ранее чем за два месяца до истечения установленного срока инвалидности.
Гражданам, у которых срок переосвидетельствования наступает по 1 июля 2022 года (включительно), установленная прежде группа инвалидности (в том числе категория «ребенок-инвалид») будет продлена на шесть месяцев. При сроке окончания инвалидности после этой даты следует обратиться в медицинскую организацию по месту жительства для своевременного оформления направления на медико-социальную экспертизу. Переосвидетельствование можно пройти заблаговременно, но не ранее чем за два месяца до истечения установленного срока инвалидности.
Заочная форма проведения МСЭ нашла позитивный отклик в обществе. Тем не менее существует ряд проблем, которые возникли в работе врачей-экспертов. Одна из наиболее серьёзных – увеличение количества направлений на МСЭ, в которых не в полной мере отражены нарушенные функции организма человека, либо сведения в направлении противоречат друг другу. В условиях заочного освидетельствования врачи-эксперты работают исключительно с документами и возможность объективно обследовать человека отсутствует. Полностью исключается возможность и при необходимости провести специальные виды обследования на диагностическом оборудовании, которое имеется в Главном бюро МСЭ (аппаратно-программный комплекс, экспериментально-психологическое обследование). Как правило, специалисты медицинских организаций в своих документах не отражают, например, особенности передвижения или самообслуживания гражданина, его способность выполнять повседневную бытовую деятельность, ориентироваться в пространстве и времени. Такую информацию можно получить только при проведении очной экспертно-реабилитационной диагностики в бюро МСЭ. Кроме того, после заочной экспертизы документы-результаты направляются почтой, заказным письмом. Люди вынуждены ждать, были случаи неполучения из-за того, что человек просто отказывался от посещения отделений почтовой связи по причине боязни заразиться COVID-19 по пути или в самом отделении.
Полностью исключается возможность и при необходимости провести специальные виды обследования на диагностическом оборудовании, которое имеется в Главном бюро МСЭ (аппаратно-программный комплекс, экспериментально-психологическое обследование). Как правило, специалисты медицинских организаций в своих документах не отражают, например, особенности передвижения или самообслуживания гражданина, его способность выполнять повседневную бытовую деятельность, ориентироваться в пространстве и времени. Такую информацию можно получить только при проведении очной экспертно-реабилитационной диагностики в бюро МСЭ. Кроме того, после заочной экспертизы документы-результаты направляются почтой, заказным письмом. Люди вынуждены ждать, были случаи неполучения из-за того, что человек просто отказывался от посещения отделений почтовой связи по причине боязни заразиться COVID-19 по пути или в самом отделении.
С 1 июля 2022 года начнут действовать новые правила признания лица инвалидом (постановление правительства РФ от 5 апреля 2022 года №588), в которых был использован и опыт работы в пандемийный период. Гражданин будет уведомлен обо всех этапах процесса. Уведомления от бюро МСЭ он получит обо всем, что происходит после поступления направления в бюро (например, о регистрации направления на МСЭ, или указать причины возврата направления в медицинскую организацию), от врачей из медорганизации о ходе и подготовке передачи направления на МСЭ (например, о повторной передаче направления в бюро МСЭ). Такие уведомления будут на бумаге, с помощью sms по телефону, а впоследствии и через портал Госуслуг.
Гражданин будет уведомлен обо всех этапах процесса. Уведомления от бюро МСЭ он получит обо всем, что происходит после поступления направления в бюро (например, о регистрации направления на МСЭ, или указать причины возврата направления в медицинскую организацию), от врачей из медорганизации о ходе и подготовке передачи направления на МСЭ (например, о повторной передаче направления в бюро МСЭ). Такие уведомления будут на бумаге, с помощью sms по телефону, а впоследствии и через портал Госуслуг.
Гражданин будет самостоятельно принимать решение, в какой форме проходить освидетельствование: очно или заочно. Однако личное присутствие необходимо если данные диагностических исследований в направлении не соответствуют заключениям врачей, необходимо обследование на специальном оборудовании, если пациент проживает в интернате, а также при необходимости изменить индивидуальную программу реабилитации или абилитации (ИПРА), невозможности удостовериться в полноте и достоверности сведений, содержащихся в представленных документах.
Освидетельствование на установление инвалидности и ИПРА будет проходить только по направлению из медицинской организации. Зато для получения дубликата справки, или изменения персональных данных и антропометрических параметров в ИПРА (и с некоторыми другими целями) заявление можно подать через портал госуслуг. Впервые в медицинской организации установлен срок для оформления направления на МСЭ – 30 рабочих дней со дня принятия решения ВК о направлении на МСЭ. Закреплено и право гражданина на получении им копии направления на МСЭ у врачебной комиссии поликлиники. Вся информация о признании инвалидом, о мерах реабилитации, видах помощи, в которых нуждается инвалид в режиме реального времени будет доступна в личном кабинете инвалида на портале госуслуг.
Задать вопросы по установлению или продлению инвалидности жители области могут дистанционно по телефону единого контакт-центра 8-800-6-000-000, направив письмо почтой (адрес: 664075, г. Иркутск, ул. Байкальская, 206, 3 этаж), на сайте учреждения https://www. 38.gbmse.ru в разделе «Вопрос – ответ», оставить письменное сообщение в специальных ящиках, расположенных на входе во все районные бюро и в областном центре на ул. Байкальская, 206, 1 этаж, а также в рабочее время с 08.00до 17.00 по телефону горячей линии в областном центре: 8 (395-2) 488-631.
38.gbmse.ru в разделе «Вопрос – ответ», оставить письменное сообщение в специальных ящиках, расположенных на входе во все районные бюро и в областном центре на ул. Байкальская, 206, 1 этаж, а также в рабочее время с 08.00до 17.00 по телефону горячей линии в областном центре: 8 (395-2) 488-631.
Как страховые пособия по нетрудоспособности помогают пережившим инсульт
Почти 800 000 американцев ежегодно переносят инсульт, и инсульты являются основной причиной длительной нетрудоспособности в США 1 Инсульт чаще всего встречается у взрослых старше 65 лет, но может в любом возрасте. Для людей, переживших инсульт, путь к выздоровлению может быть долгим. Правильная защита может помочь покрыть непредвиденные расходы, связанные с чрезвычайной ситуацией в области здравоохранения.
Инсульт вызывается прекращением или уменьшением кровоснабжения мозга, что препятствует поступлению кислорода и питательных веществ в мозг, убивая клетки мозга. У человека, перенесшего инсульт, может возникнуть паралич, головная боль или проблемы со зрением, а также проблемы с речью или ходьбой. Немедленная медицинская помощь имеет решающее значение, но выжившие могут испытывать когнитивные или физические нарушения еще долгое время после инсульта.
Немедленная медицинская помощь имеет решающее значение, но выжившие могут испытывать когнитивные или физические нарушения еще долгое время после инсульта.
Степень нарушения здоровья человека, перенесшего инсульт, может широко варьироваться в зависимости от возраста, общего состояния здоровья и других факторов. Около 10% выживших после инсульта выздоравливают почти полностью, а около 25% выздоравливают лишь с незначительными нарушениями. 2 Пациентам, перенесшим инсульт, надлежащее медицинское обслуживание и реабилитация могут помочь вернуться к нормальной жизни, но за это приходится платить. Даже при наличии медицинской страховки медицинские расходы из собственного кармана могут вывести пациента из-под контроля. Вот тут и приходит на помощь страхование по инвалидности.
Как может помочь страхование по краткосрочной нетрудоспособности
План по краткосрочной нетрудоспособности выплачивает пособия непосредственно застрахованному, если он или она болен или травмирован и не может работать. Пациенты, перенесшие инсульт, могут использовать эти средства для оплаты вычетов, физической реабилитации, помощи по дому или для покрытия потерянного дохода, если их состояние не позволяет им работать. Большинство краткосрочных планов по нетрудоспособности предлагают покрытие на период от трех до шести месяцев после серьезной проблемы со здоровьем. Дополнительные средства в течение этих первых месяцев восстановления могут помочь облегчить финансовое бремя чрезвычайной ситуации в области здравоохранения, особенно для сотрудников с планами медицинского страхования с высокой франшизой.
Пациенты, перенесшие инсульт, могут использовать эти средства для оплаты вычетов, физической реабилитации, помощи по дому или для покрытия потерянного дохода, если их состояние не позволяет им работать. Большинство краткосрочных планов по нетрудоспособности предлагают покрытие на период от трех до шести месяцев после серьезной проблемы со здоровьем. Дополнительные средства в течение этих первых месяцев восстановления могут помочь облегчить финансовое бремя чрезвычайной ситуации в области здравоохранения, особенно для сотрудников с планами медицинского страхования с высокой франшизой.
Как может помочь страхование долгосрочной нетрудоспособности
Пациентам с более серьезными нарушениями может потребоваться больше времени для выздоровления, или они могут навсегда остаться инвалидами и снова не могут работать. Страхование долгосрочной нетрудоспособности может помочь. Он начинает выплачивать пособия после первоначального периода ожидания — обычно от трех до шести месяцев. Как и в случае краткосрочного страхования по нетрудоспособности, эти пособия могут использоваться для покрытия медицинских счетов и повседневных расходов, а также для компенсации потерянного дохода в течение периода времени, предусмотренного планом.
Как и в случае краткосрочного страхования по нетрудоспособности, эти пособия могут использоваться для покрытия медицинских счетов и повседневных расходов, а также для компенсации потерянного дохода в течение периода времени, предусмотренного планом.
Другие пособия, которые следует учитывать
Страхование по нетрудоспособности помогает компенсировать потерянный доход, если человек, переживший инсульт, не может работать, но существуют дополнительные пособия, которые могут облегчить финансовое бремя восстановления после инсульта еще до начала выплаты пособия по нетрудоспособности. Инсульт, как правило, является одним из состояний, покрываемых страхованием от критических заболеваний, которое выплачивает пособия непосредственно застрахованному, чтобы помочь покрыть медицинские счета или другие расходы, связанные с серьезным заболеванием. А в случае длительного пребывания в больнице страхование возмещения ущерба в больнице выплачивает пособия, связанные с госпитализацией и пребыванием в больнице, которые могут быстро накапливаться.
Невозможно знать, что готовит будущее. Когда вы сотрудничаете со страховой компанией, которая предлагает групповые и дополнительные варианты инвалидности, вам будет легче привлечь своих клиентов к набору преимуществ, которые могут помочь сотрудникам лучше подготовиться к тому, что им предстоит.
Методы лечения инсульта безопасны и эффективны для людей с существующей инвалидностью или деменцией
Основные моменты заявления:
- Обзор исследований показал, что терапия, разрушающая тромбы, и механическое удаление тромбов для лечения ишемического инсульта у людей с уже существующей инвалидностью или деменцией так же безопасен и эффективен, как и у взрослых без этих условий. Эти методы лечения являются ключевыми для предотвращения дополнительной инвалидности.
- Ранее существовавшая инвалидность или слабоумие человека могут омрачить процесс оценки инсульта, что может привести к тому, что клиницисты будут думать, что инсульт является более тяжелым и выходит за рамки оптимального лечения.
 Это часто приводит к задержке лечения или его полному отсутствию.
Это часто приводит к задержке лечения или его полному отсутствию. - Люди с инвалидностью или деменцией должны быть включены в рандомизированные контролируемые исследования по лечению инсульта. В настоящее время данные о лечении инсульта, основанные на фактических данных, и рекомендации для людей с инвалидностью или деменцией крайне ограничены.
Эмбарго до 4:00 по центральному времени / 5:00 по восточному времени понедельник, 28 марта 2022 г. а соответствующее лечение ишемического инсульта (вызванного тромбом) может предотвратить дополнительную инвалидность и последующие медицинские и финансовые последствия инсульта. Научное заявление, опубликованное сегодня онлайн в журнале Ассоциации Stroke , представляет собой экспертный анализ текущих исследований и может использоваться в будущих руководствах по клинической практике.
В заявлении сообщается, что люди с ранее существовавшей инвалидностью и деменцией часто испытывают задержки в распознавании симптомов инсульта. Кроме того, при оценке проблемы, связанные с их инвалидностью или деменцией, могут омрачить процесс оценки инсульта, что может привести к тому, что клиницисты будут думать, что инсульт является более тяжелым и выходит за рамки оптимального лечения. Это часто приводит к задержке лечения или его отсутствию, что, в свою очередь, может привести к дополнительной инвалидности и снижению вероятности возвращения к доинсультному уровню навыков повседневной жизни.
Кроме того, при оценке проблемы, связанные с их инвалидностью или деменцией, могут омрачить процесс оценки инсульта, что может привести к тому, что клиницисты будут думать, что инсульт является более тяжелым и выходит за рамки оптимального лечения. Это часто приводит к задержке лечения или его отсутствию, что, в свою очередь, может привести к дополнительной инвалидности и снижению вероятности возвращения к доинсультному уровню навыков повседневной жизни.
«Долгосрочные последствия и затраты на дополнительную инвалидность из-за невылеченного инсульта у людей с ранее существовавшим неврологическим дефицитом ошеломляют», — сказал Маянк Гоял, доктор медицинских наук, председатель комитета по написанию научных заявлений и клинический профессор. на кафедре радиологии и клинической неврологии Университета Калгари в Альберте, Канада. В заявлении цитируется предыдущее исследование, показывающее, что 79% людей с инвалидностью до инсульта жили в среднем 16 месяцев после инсульта, и одной трети из них необходимо было переехать в дом престарелых вместо того, чтобы вернуться домой после госпитализации и лечения.
Некоторые данные свидетельствуют о том, что люди с прединсультной деменцией или инвалидностью также имеют более высокий риск смерти после приема противосвертывающих препаратов при инсульте, однако эти данные противоречивы и требуют дополнительных исследований. В заявлении отмечается, что риск лечения уникален для каждого человека и будет выше для людей с ранее существовавшей инвалидностью или деменцией, у которых ранее были микрокровоизлияния или повреждения белого вещества головного мозга, видимые при визуализации мозга, такой как КТ или МРТ.
Некоторые предубеждения, такие как эйблизм или терапевтический нигилизм (вера в то, что нет никакой надежды на эффективное лечение), могут повлиять на принятие медицинских решений при рассмотрении вопроса о лечении инсульта у людей с инвалидностью или деменцией. Авторская группа предлагает повысить осведомленность о потенциальных предубеждениях, и руководство, содержащееся в заявлении, может помочь врачам улучшить ориентированную на пациента помощь при инсульте для всех людей, включая тех, у кого уже есть инвалидность или деменция.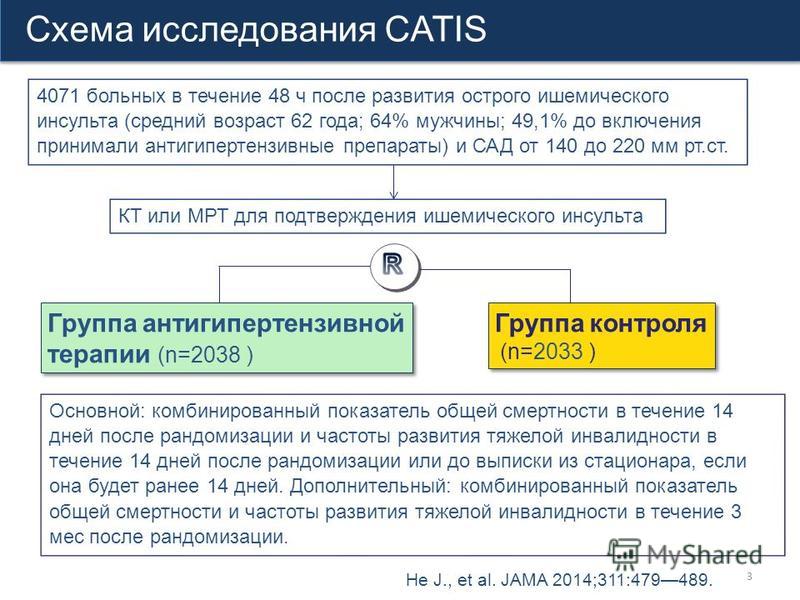
В США 22% взрослых сообщают о физических, когнитивных или умственных нарушениях. Крайне важно знать о лучших вариантах лечения ишемического инсульта (вызванного тромбом), которые сводят к минимуму дополнительную инвалидность и уменьшают долгосрочные последствия для здоровья и экономики.
Заявление предлагает подход к уходу за людьми с инвалидностью или деменцией, который включает обсуждение вариантов лечения и личных приоритетов и предпочтений в отношении помощи при инсульте . Провайдеры должны:
- Перед инсультом обсудите проблемы качества жизни и предпочтения в отношении ухода в будущем с людьми с инвалидностью или деменцией и их семьями и разработайте планы на случай возможных чрезвычайных ситуаций со здоровьем, включая инсульт.
- Изучите личные предубеждения, которые могут повлиять на решения о лечении в условиях нехватки времени.
- Обсудите индивидуальные риски и избегайте рутинного отказа от лечения инсульта у людей с инвалидностью или деменцией.

- Понять преимущества лечения в снижении рисков дополнительной инвалидности и других долгосрочных последствий.
- После инсульта признайте спектр возможных исходов — не только «хороших» или «плохих» — и обсудите с пациентом и их семья.
- Внедрите уход, ориентированный на пациента: Стремитесь понять ценности, цели и убеждения человека, которые могут повлиять на лечение после инсульта, признавая, что эти ценности будут различаться у разных людей и на них влияют возраст, этническая принадлежность, религиозные убеждения и многое другое.
В заявлении также содержится призыв к включению людей с инвалидностью или деменцией в исследование инсульта и получение дополнительной информации о том, как сбалансировать неопределенные преимущества и риски терапии при уходе за людьми с инвалидностью или деменцией.
«Люди, несущие наибольшее бремя болезней, традиционно исключались из исследований», — сказал Гоял. «Расширение диалога и активные исследования в области терапии острого инсульта должны охватывать людей с инвалидностью и деменцией, чтобы оптимизировать их потенциал для возвращения к их повседневной жизни до инсульта и уменьшить потенциальную долгосрочную заботу и финансовое бремя».
Заявление было разработано добровольным письменным комитетом от имени Совета по инсульту Американской кардиологической ассоциации. Американская академия неврологии подтверждает ценность этого заявления как учебного пособия для неврологов. Образовательная ценность заявления подтверждена Американской ассоциацией неврологических хирургов/Конгрессом неврологических хирургов. Заявление одобрено Обществом нейроинтервенционной хирургии.
Научные заявления Американской кардиологической ассоциации способствуют повышению осведомленности о сердечно-сосудистых заболеваниях и проблемах, связанных с инсультом, и помогают принимать обоснованные решения в области здравоохранения. Научные заявления описывают, что в настоящее время известно по теме, и какие области требуют дополнительных исследований. Хотя научные заявления служат основой для разработки руководств, они не содержат рекомендаций по лечению. Руководства Американской кардиологической ассоциации содержат официальные рекомендации ассоциации по клинической практике.
В состав письменного комитета входят председатель Mayank Goyal, MD, Ph.D.; заместитель председателя Джастин Ф. Фрейзер, доктор медицинских наук, FAHA; Аравинд Ганеш, доктор медицины, доктор философии; Джиллиан Л. Гордон Перу, MBBS, DM; Сепиде Амин-Ханджани, доктор медицинских наук, FAHA; Табеле М. Лесли-Мазви, доктор медицины; Стивен М. Гринберг, доктор медицинских наук, FAHA; Филипп Куйяр, доктор медицины; и Негар Асдаги, доктор медицины, магистр наук, FAHA. Раскрытия авторов перечислены в рукописи.
Ассоциация получает финансирование в основном от частных лиц. Фонды и корпорации (в том числе фармацевтические компании, производители устройств и другие компании) также делают пожертвования и финансируют определенные программы и мероприятия Ассоциации. Ассоциация придерживается строгой политики, чтобы предотвратить влияние этих отношений на научное содержание. Доходы от фармацевтических и биотехнологических компаний, производителей устройств и поставщиков медицинского страхования, а также общая финансовая информация Ассоциации доступны здесь.
Дополнительные ресурсы:
- Доступные мультимедийные материалы указаны в правой колонке ссылки на выпуск https://newsroom.heart.org/news/stroke-treatments-safe-and-efficient-for-people-with-existing-disability -или-слабоумие?preview=6fe049e801e1461363a43e01cfb9870d
- После 28 марта просмотреть рукопись онлайн
- Политическое заявление AHA: новые рекомендации по системам оказания помощи при инсультах для улучшения результатов лечения пациентов (май 2019 г.)
- Рекомендации AHA/ASA: больше пациентов с инсультом могут получать жизненно важное лечение в соответствии с новыми рекомендациями (январь 2018 г.)
- Руководство по раннему ведению пациентов с острым ишемическим инсультом: обновление 2019 г. (октябрь 2019 г.)
- Медицинская информация AHA/ASA: Лечение ишемического инсульта
- Следите за новостями AHA/ASA в Twitter @HeartNews
- Следите за новостями из Stroke , журнала ASA/AHA @StrokeAHA_ASA
Об Американской кардиологической ассоциации
Американская кардиологическая ассоциация — это неумолимая сила для обеспечения более продолжительной и здоровой жизни.


 Лекарства могут быть назначены временно или пожизненно. Внимательно соблюдайте дозировку. При обращении к врачу по другому поводу предупредите о принимаемых препаратах. Не занимайтесь самолечением, в особенности антибиотиками.
Лекарства могут быть назначены временно или пожизненно. Внимательно соблюдайте дозировку. При обращении к врачу по другому поводу предупредите о принимаемых препаратах. Не занимайтесь самолечением, в особенности антибиотиками. Это часто приводит к задержке лечения или его полному отсутствию.
Это часто приводит к задержке лечения или его полному отсутствию.