Помощь при ходьбе пациенту: 7. Помощь пациенту при ходьбе.
7. Помощь пациенту при ходьбе.
Сначала тщательно оцените возможности в отношении того, что пациент может сделать самостоятельно или с помощью одного или более лиц, с помощью вспомогательных средств таких, как трость, костыли, когда можно использовать опорную конструкцию. Когда вы принимаете решение помочь, встаньте близко к пациенту и примените захват большими пальцами рук: держите правую руку пациента в своей правой руке и то же самое делайте с левой. Рука пациента должна быть прямой опираться ладонью на вашу ладонь при сомкнутых в замок больших пальцах. Вы можете использовать свою другую руку для того, чтобы избежать ненужной нагрузки на вашу спину, а также для поддержки пациента. Если он чувствует себя неуверенно, поддерживайте его за талию и подстраховывайте его колени своей ведущей ногой. В данном положении вы можете удержать человека от падения, прилагая минимальные усилия.
Когда врач разрешил и настоятельно
рекомендовал пациенту начинать ходить,
помощь ему оказывает медсестра.
Другой вариант обучения ходьбе — использование специального приспособления, «ходунков». Большинство современных моделей «ходунков» имеют изменяющуюся высоту, что позволяет их использовать как низкорослыми, так и высокими пациентами (согласно стандартам «ходунок» должен быть высотой до уровня тазобедренного сустава пациента)
Таблица 1. Виды ходунков
Виды ходунков | Описание | Предназначение |
Переносной | Конструкция
из прочного, но легкого металла на
четырех ножках с резиновыми наконечниками
(для уменьшения скольжения при
соприкосновении с полом) и наличием
двух рукояток для захвата кистью. | Для людей неустойчивых, но не нуждающихся в том, чтобы сильно опираться на «ходунок». |
Четырехколесный | Аналогичная первой конструкция, в которой вместо резиновых наконечников прикреплены колесики. | Для пациентов, которым нужна постоянная поддержка во время ходьбы. |
Двухколесный | Своеобразный переходный вариант между первой и второй моделью: два колеса спереди и две ножки с резиновыми наконечниками сзади. | Если пациент устал, он может остановиться и опереться на «ходунок». Для возобновления движения достаточно лишь приподнять задние ножки и катить «ходунок» на передних колесиках. |
При передвижении пациента с помощью
«ходунка» также вначале следует
страховать его, придерживая за ремень.
При этом следует находиться с пораженной
стороны и несколько сзади от пациента. По мере повышения устойчивости пациента
и приобретения уверенности в движениях
страховку с помощью ремня можно исключить.
По мере повышения устойчивости пациента
и приобретения уверенности в движениях
страховку с помощью ремня можно исключить.
Следующим видом приспособлений, облегчающих передвижение пациента, является палочка с резиновым наконечником. Размер палочки подбирается таким образом: верхний конец располагается на уровне тазобедренного сустава, тогда как нижний не должен доставать до пола 20 см.
Имеется несколько моделей палочек. Наиболее известная — с одним резиновым наконечником (необходима тем пациентам, которые относительно хорошо держат равновесие при ходьбе). Есть еще палочки с тремя и четырьмя наконечниками (для пациентов, которые менее устойчивы при движении).
Как правило, палочка используется пациентом, если он нуждается в поддержке с одной стороны тела, но уже тогда, когда способен передвигаться и самостоятельно. И все же в первые дни пользования палочкой, следует страховать пациента с пораженной стороны.
Некоторые пациенты предпочитают
пользоваться вместо палочки костылем. В выборе размера костыля пользуйтесь
правилом — между его верхним краем и
подмышкой должно помещаться два пальца.
Кроме того, пациенту должно удобно
браться за перекладину костыля и
упираться на не согнутой руке.
В выборе размера костыля пользуйтесь
правилом — между его верхним краем и
подмышкой должно помещаться два пальца.
Кроме того, пациенту должно удобно
браться за перекладину костыля и
упираться на не согнутой руке.
Если пациент начал ходить, очень важно максимально снизить вероятность его падения, каждое из которых может закончиться травмой. Травма вновь прикует пациента к постели, что не только отрицательно отразиться на его психологическом состоянии, но и может стать причиной развития потенциальных проблем, осложнений, в том числе и жизненно опасных.
Что делать если все же пациент упал?
Дайте ему соскользнуть вниз вдоль вашего тела, не напрягая себя. Такое падение контролируется. Потом вы можете помочь пациенту лечь на бок или сесть, подложив подушку или одеяло.
Если нет опасности для пациента, и он
может помогать вам, то одна из медсестер
может поднимать пациента при помощи
захвата через руку, а другая поднимает
ноги. Вы обе сгибаете ноги в коленях и
осторожно выпрямляетесь. В качестве
альтернативы вы можете использовать
видоизмененный прием поднятия плечом.
Для первого этапа поднятия — с пола на
невысокий стул — вам может показаться
самым удобным встать на колени, но на
каждом этапе поднятия вы должны быть
уверены, что у вас есть твердая опора
для рук, не занятых поднятием.
В качестве
альтернативы вы можете использовать
видоизмененный прием поднятия плечом.
Для первого этапа поднятия — с пола на
невысокий стул — вам может показаться
самым удобным встать на колени, но на
каждом этапе поднятия вы должны быть
уверены, что у вас есть твердая опора
для рук, не занятых поднятием.
Пациенты, которые только частично ограничены в способности передвигаться, иногда в состоянии справиться с ситуацией при минимальной помощи: они могут сначала перекатиться на бок, затем опереться плечом на низкую табуретку, стул или кровать, чтобы встать на колени; из этого положения они могут сесть или лечь.
Упавший пациент
Если пациента нельзя или не нужно
усаживать и подъемного устройства,
носилок или вспомогательных сред
поднятия, то его приходится поднимать
с пола вручную. В этом случае пациента
поднимают три человека. Это требует
большой осторожности. Данный прием
включает наклон в и поднятие впереди
колен, поэтому он потенциально опасен.
Поставьте самого физически сильного
человека посередине бы он принял на
себя самую тяжелую часть ноши Важна
слаженность движений; если в поднятии
помогают неопытные лица, убедитесь, что
они как следует проинструктированы.
Глоссарий:
Безопасная больничная среда – это комплекс условий, которые в наиболее полной мере обеспечивают пациенту и медицинскому работнику комфорт и безопасность, позволяющие эффективно удовлетворять жизненно важные потребности
Контрольные вопросы.
1. Продемонстрируйте перемещение пациента в кровати двумя и более лицами.
2. Продемонстрируйте перемещение пациента на бок на живот.
3. Продемонстрируйте перемещение пациента в положение Симса.
4. Продемонстрируйте перемещение пациента в положение Фаулера.
5. Продемонстрируйте перемещение пациента к краю кровати, к изголовью кровати,
6. Продемонстрируйте перемещение пациента с кровати на стул и обратно, с кровати на кресло каталку, с кровати на каталку и обратно.
7. Продемонстрируйте основные моменты помощи пациенту при ходьбе.
6. Поддержание пациента при ходьбе (выполняется одной медсестрой).
Этапы | Обоснование | |
Подготовка к манипуляции | ||
1. | Обеспечивается осознанное участие пациента в процедуре. | |
2. Оценить состояние и возможности пациента:
| Обеспечивается безопасность пациента. | |
3. Оценить окружающую обстановку (влажность пола, тапочки, посторонние предметы на полу, аппаратура, стоящая на пути движения пациента). | Обеспечивается безопасность пациента. | |
Выполнение манипуляции | ||
1. | Обеспечивается надежная поддержка пациента и его безопасность. | |
2. Поддерживать другой рукой пациента под локоть или в подмышечной впадине или обхватить пациента за талию. | Обеспечивается безопасность пациента. | |
3. Встать к пациенту как можно ближе, поддерживать его колени правой ногой (если медсестра стоит справа), если пациент чувствует себя неуверенно. | В таком положении легче удержать человека от падения, прилагая минимальные усилия. | |
4. | Обеспечивается безопасность пациента. | |
Завершение манипуляции | ||
1. Сообщить пациенту о завершении процедуры. | ||
2.Убедиться в безопасном положении пациента, поблагодарить пациента за помощь, ободрить. | Пациент должен убедиться в своей безопасности, ощутить значимость своей помощи. | |
3. Провести деконтаминацию рук после процедуры. | Обеспечивается инфекционная безопасность. | |
(выполняется одной медсестрой, пациент может помочь).
Этапы | Обоснование |
Подготовка к манипуляции | |
1. | Соблюдается право пациента на информацию. |
2. Оценить окружающую обстановку. Опустить боковые поручни с той стороны, где находится медсестра (если они есть). Закрепить тормоза кровати. | Обеспечивается доступ к пациенту и его безопасность. |
Выполнение манипуляции | |
1. Убедиться, что пациент лежит строго горизонтально. Попросить его поднять голову, а если он не может этого сделать, аккуратно поднять его голову и убрать подушку; прислонить ее к изголовью кровати. | Обеспечивается биомеханика тела пациента. |
2. | Обеспечивается правильная биомеханика тела медсестры и ее безопасность. |
3. Попросить пациента согнуть колени и плотно прижать стопы к матрасу. Попросить пациента прижать к кровати руки ладонями вниз. | Увеличивается площадь опоры пациента. |
4. Подложить одну руку под плечи пациента, а другую — под его ягодицы. Не наклоняться вперед! Держать спину ровно! Согнуть свои ноги в коленях! | Обеспечивается правильная биомеханика тела медсестры и ее безопасность |
5. Попросить
пациента помочь, отталкиваясь от
кровати стопами и ладонями на счет
«три», предварительно выдохнув, или
попросить его поднять руки за голову
и взяться за изголовье кровати; на
счет «три», выдохнув, он поможет
медсестре, подтягивая себя вверх. | Обеспечивается сотрудничество. Уменьшается нагрузка на медсестру и риск травмы позвоночника. Выдыхание помогает пациенту избежать эффекта Вальсальвы. Усилия пациента уменьшают трение. |
6. Раскачиваясь, посчитать до «трех» и перенести массу тела на ту ногу, которая ближе к изголовью, перемещая пациента к изголовью. | Обеспечивается инерция, облегчающая перемещение, правильная биомеханика тела медсестры и ее безопасность. |
7. Повторять эти действия до тех пор, пока пациент не займет соответствующее положение. Перемещать пациента постепенно, на небольшие расстояния, чтобы не повредить свою спину! | Обеспечивается безопасность медсестры. |
8. Поднять голову
и плечи пациента и подложить подушку. | Обеспечивается комфортное положение пациента. |
Завершение манипуляции | |
1. Сообщить пациенту о завершении процедуры. | |
2. Поднять боковые поручни (если они есть). Убедиться в безопасном положении пациента, поблагодарить пациента за помощь, ободрить. | Пациент должен убедиться в своей безопасности, ощутить значимость своей помощи. |
3. Провести деконтаминацию рук после процедуры. | Обеспечивается инфекционная безопасность. |
12. Восстановление способности ходить
Поскольку приобретенная неврологическая травма (например, инсульт) влияет как на сенсорную, так и на двигательную функцию, ходьба может быть серьезно нарушена. Сенсорные изменения, слабость и спастичность влияют на стратегии движения , которые изменяют способность человека успешно реагировать на потерю равновесия. Инсульт влияет на то, сколько и как часто человек ходит, а также на адаптивность к ходьбе — способность адаптироваться к различным условиям во время ходьбы — а также на выносливость. Обучение ходьбе обычно начинается как можно скорее после инсульта с использованием мануальных методов, специализированных тренировок, силовых упражнений и, если возможно, тренировок на беговой дорожке с использованием веса тела и роботизированных устройств.
Сенсорные изменения, слабость и спастичность влияют на стратегии движения , которые изменяют способность человека успешно реагировать на потерю равновесия. Инсульт влияет на то, сколько и как часто человек ходит, а также на адаптивность к ходьбе — способность адаптироваться к различным условиям во время ходьбы — а также на выносливость. Обучение ходьбе обычно начинается как можно скорее после инсульта с использованием мануальных методов, специализированных тренировок, силовых упражнений и, если возможно, тренировок на беговой дорожке с использованием веса тела и роботизированных устройств.
Стратегии движения, измененные инсультом
Стратегия движения или синергия — это гибкая, повторяемая модель движения, к которой может быстро и автоматически обращаться центральная нервная система. Стратегии движения позволяют нам сохранять и повторно использовать модели движения, которые были успешными в прошлом. Стратегии — это эффективные, автоматические модели движения, которые развиваются с течением времени. Каждый раз, когда возникает угроза потери равновесия, нервная система прибегает к этим заранее запрограммированным стратегиям движения, чтобы обеспечить поддержание равновесия. Стратегии движений, используемые нервной системой для реагирования на возмущения, уменьшаются после инсульта.
Каждый раз, когда возникает угроза потери равновесия, нервная система прибегает к этим заранее запрограммированным стратегиям движения, чтобы обеспечить поддержание равновесия. Стратегии движений, используемые нервной системой для реагирования на возмущения, уменьшаются после инсульта.
Колебание голеностопного сустава
Стратегия голеностопного сустава, используемая в ответ на небольшие возмущения, также называется раскачиванием голеностопного сустава. Источник: Лорен Робертсон.
Стратегия лодыжки — также называемая раскачивание лодыжки — используется в ответ на небольшие нарушения или потери равновесия. Когда происходит небольшая потеря равновесия, например, когда вы стоите в движущемся автобусе, ступня действует как рычаг для поддержания равновесия, постоянно автоматически регулируя движение автобуса. Когда требуется небольшая корректировка баланса, мышцы, расположенные ближе к полу (передняя большеберцовая и икроножная), активизируются первыми и поднимаются вверх по 9-минутной траектории.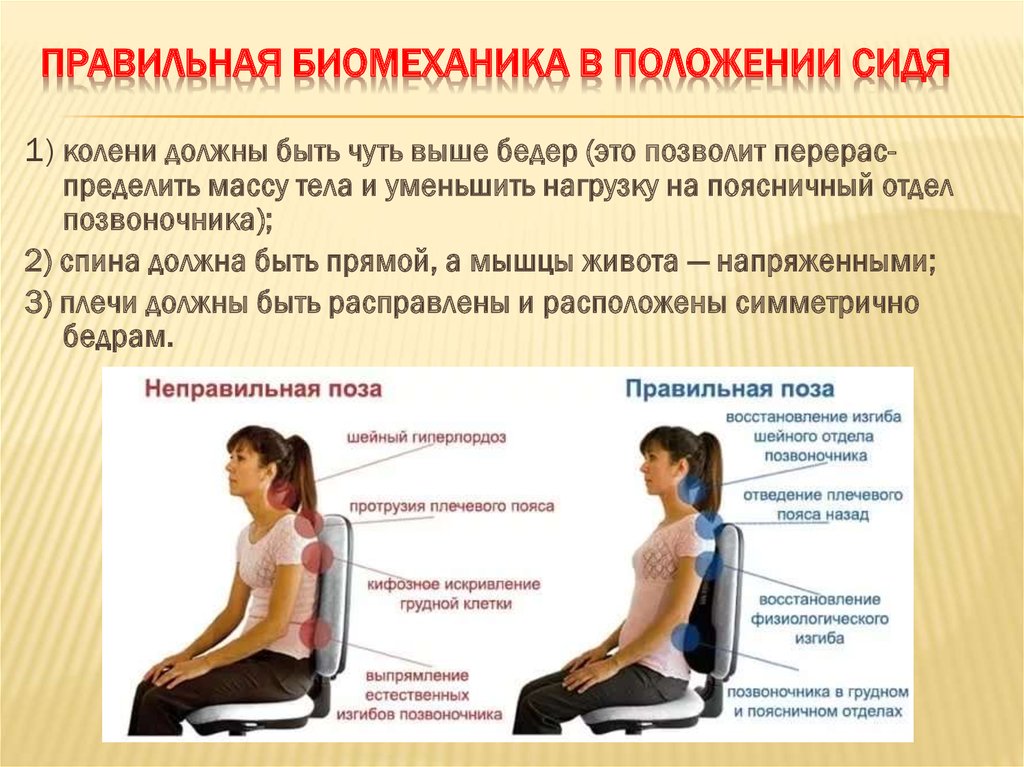 0003 от дистального до проксимального паттерна .
0003 от дистального до проксимального паттерна .
Когда возмущение слишком велико, чтобы с ним можно было успешно справиться с помощью стратегии голеностопного сустава, необходима стратегия бедра. Когда используется стратегия бедра , движение сосредоточено вокруг бедра, а мышцы лодыжки (передняя большеберцовая и икроножная) почти бесшумны. Мышцы туловища активируются первыми, поскольку активация распространяется вниз к ногам по паттерну от проксимального до дистального . Итак, если автобус внезапно останавливается и тело наклоняется вперед, нижняя часть спины и подколенные сухожилия сокращаются, чтобы вернуть тело в вертикальное положение.
Если возмущение сильное и ваш центр тяжести смещается далеко за пределы точки опоры, необходимо сделать шаг вперед или назад, чтобы восстановить равновесие. Это называется пошаговой стратегией . Исследования показали возрастные изменения степпинга у пожилых людей. По сравнению с более молодыми людьми пожилые люди инициируют шагательную стратегию в ответ на меньшую потерю равновесия и, как правило, делают несколько маленьких шагов, а не один большой шаг (Maki & McIlroy, 2006).
Движения рук играют важную роль в контроле равновесия и являются частью описанных выше стратегий. Верхние конечности начинают реагировать в самом начале нарушения равновесия и продолжают действовать по мере того, как тело пытается восстановить контроль. Автоматически хватаясь за опору, руки выполняют защитную функцию. В случае небольшого возмущения движения верхних конечностей могут предотвратить падение, сместив центр тяжести в сторону от дисбаланса.
При парезе или спастичности верхних конечностей у лиц, перенесших инсульт, проявляются слабые защитные реакции при нарушении равновесия. Они демонстрируют дефицит упреждающей и реактивной постуральной адаптации. Эти нарушения пораженных верхних конечностей ограничивают способность человека восстанавливаться после нарушений при выполнении функциональных задач, таких как ходьба (Arya et al., 2014).
Даже при отсутствии неврологического расстройства возрастные изменения влияют на время реакции верхних конечностей при нарушении равновесия. Пожилые люди тянутся к опорным поверхностям с большей готовностью, чем молодые люди, но время реакции хватания у них медленнее. Было обнаружено, что повышенная тенденция обращаться за поддержкой и замедление этих реакций являются предикторами снижения повседневной активности (Maki & McIlroy, 2006).
Пожилые люди тянутся к опорным поверхностям с большей готовностью, чем молодые люди, но время реакции хватания у них медленнее. Было обнаружено, что повышенная тенденция обращаться за поддержкой и замедление этих реакций являются предикторами снижения повседневной активности (Maki & McIlroy, 2006).
Сравнение рефлексов, автоматических реакций и произвольных движений
Рефлексы
Представьте на мгновение, что вы готовите обед и случайно прикасаетесь к раскаленной сковороде. Вы чувствуете жар и мгновенно уходите. Вы не думаете: «Лучше я уберу руку с горячей сковороды, пока она не обожгла меня» — ваши рефлексы позаботятся об этом за вас. Отступление происходит почти мгновенно, потому что ваша нервная система чувствует опасность и рефлекторно отступает.
Автоматические реакции
Этот тип реакции используется в стратегиях движения; они медленнее, чем рефлексы, но быстрее, чем произвольные движения. Они достаточно быстры, чтобы помочь нам реагировать на потерю равновесия, не задумываясь.
Волевые движения
Этот тип движений требует мысли и относительно медленный по сравнению с рефлекторными и автоматическими движениями. Использование нашего мозга для размышлений о движении не очень практично, когда нам нужно что-то сделать очень быстро — к тому времени, когда ваш мозг предупредит вас, чтобы вы согнули талию, шагнули вперед или схватили что-то, когда автобус резко останавливается, уже слишком поздно что-то делать. восстановить равновесие.
Активность
Встаньте рядом со своим стулом. Убедитесь, что вы стоите на ровной твердой поверхности. Теперь закройте глаза. Обратите внимание, что ваше тело немного покачивается — вы используете стратегию лодыжки, чтобы оставаться в равновесии. Обратите также внимание на то, что через некоторое время вы стали меньше раскачиваться — это означает, что ваша нервная система приспосабливается. Часто после инсульта человек теряет способность использовать стратегию голеностопного сустава. Это может серьезно повлиять на баланс.
Встань снова. Попросите кого-нибудь слегка подтолкнуть вас сзади. Постарайтесь не сделать ни шагу. Если это был действительно небольшой толчок, вы, вероятно, согнетесь в талии, пытаясь восстановить равновесие. Это пример стратегии бедра.
Теперь попросите вашего напарника немного сильнее подтолкнуть вас сзади. Если толчок достаточно большой, вам придется сделать шаг. Это пошаговая стратегия.
Мы используем эти стратегии автоматически, в течение всего дня, без усилий. Человек, перенесший инсульт, не может получить доступ к этим стратегиям так же быстро, как вы. Если столкнулись с толчком прохожего или автобуса
Важность ранней и частой ходьбы
Восстановление способности ходить после инсульта имеет первостепенное значение как для пациентов, так и для лиц, осуществляющих уход; улучшение баланса и ходьбы приводит к большей самостоятельности и улучшает общее самочувствие.
В первую неделю после инсульта только одна треть пациентов может ходить без посторонней помощи. В последующие недели способность ходить обычно улучшается. Через 3 недели или при выписке из больницы более половины выживших после инсульта могут ходить без посторонней помощи. К 6 месяцам более 80% могут ходить самостоятельно без физической помощи другого человека (Balasubramanian et al., 2014).
В последующие недели способность ходить обычно улучшается. Через 3 недели или при выписке из больницы более половины выживших после инсульта могут ходить без посторонней помощи. К 6 месяцам более 80% могут ходить самостоятельно без физической помощи другого человека (Balasubramanian et al., 2014).
После инсульта ходьба требует много энергии; нарушение мышечной функции, слабость и плохое состояние сердечно-сосудистой системы могут удвоить количество затрачиваемой энергии. Высокие энергетические затраты на ходьбу могут повлиять на способность человека участвовать в повседневной деятельности и привести к порочному кругу, когда избегают физической активности. Например, в одном исследовании пациенты, перенесшие инсульт, проходили пешком 50 % суточного количества людей, ведущих малоподвижный образ жизни, и использовали 75 % своего пика VO2 для ходьбы с субмаксимальной скоростью (Danielsson et al., 2011).
Ходьба может улучшаться быстрее, когда пациенты вовлечены в постановку конкретных целей. Результаты нескольких исследований двигательного обучения, в которых внимание человека было сосредоточено на результате действия, а не на самом действии, привели к более эффективной работе, чем сосредоточение внимания на качестве движения (Carr & Shepherd, 2011).
Результаты нескольких исследований двигательного обучения, в которых внимание человека было сосредоточено на результате действия, а не на самом действии, привели к более эффективной работе, чем сосредоточение внимания на качестве движения (Carr & Shepherd, 2011).
В больнице первой целью ходьбы может быть дойти пешком до следующего приема или пройти хотя бы часть пути пешком, а не в инвалидной коляске. Каждый день пациента следует поощрять к выбору дистанции для самостоятельной и безопасной ходьбы. Первоначально это может быть всего несколько шагов. Цель состоит в том, чтобы проходить выбранное расстояние определенное количество раз в день, увеличивая расстояние как можно скорее и ведя учет прогресса, что дает пациенту конкретную направленность (Carr & Shepherd, 2011).
Адаптация при ходьбе, шагание и постуральный контроль
Ходьба во многом зависит от нашей способности адаптироваться к различным условиям окружающей среды и задачам. Прогулка из спальни в ванную с ходунками требует другого уровня внимания и адаптивности, чем прогулка по оживленной улице с сумкой с продуктами.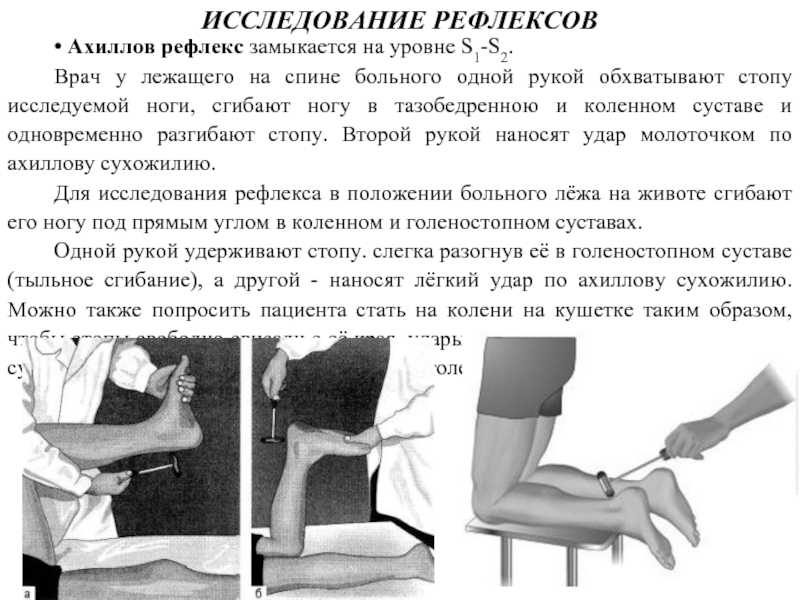 Даже ходьба и разговор могут быть проблемой для пациентов, перенесших инсульт.
Даже ходьба и разговор могут быть проблемой для пациентов, перенесших инсульт.
Со временем до 85% людей, перенесших инсульт, восстанавливают способность к самостоятельной ходьбе, но при выписке из стационарного реабилитационного центра только около 7% могут делать шаги и наклоны или проходить со скоростью и расстоянием, необходимыми для компетентной ходьбы в обществе. Ограниченная способность приспосабливаться к изменениям в задаче и окружающей среде означает, что человек либо избегает ходьбы в сложных ситуациях (стратегия безопасности), либо имеет повышенный риск падений, когда ему приходится ходить в таких сложных условиях (Balasubramanian et al., 2014).
Несмотря на свою важность, оценке адаптивности к ходьбе уделяется относительно мало внимания. Часто используемые оценки способности ходить после инсульта включают ходьбу на короткие расстояния (например, тест Timed Up and Go) и исследование изолированных движений конечностей (например, тест Fugl-Meyer Assessment). Несмотря на свою ценность, эти оценки не учитывают навыки, необходимые для повторного участия в безопасном и независимом передвижении дома и в обществе. Для улучшения адаптивности к ходьбе необходимы всесторонние оценки и конкретные вмешательства (Balasubramanian et al., 2014).
Для улучшения адаптивности к ходьбе необходимы всесторонние оценки и конкретные вмешательства (Balasubramanian et al., 2014).
Помимо способности адаптироваться к различным условиям и задачам, адаптивность при ходьбе имеет два других требования: (1) шагание и (2) контроль осанки (Shumway-Cook & Woollocott, 2012). Шагание включает в себя способность генерировать и поддерживать ритмичный, чередующийся рисунок походки, а также способность начинать и останавливаться. Постуральный контроль включает в себя как опорно-двигательный аппарат, так и нервную систему.
Для эффективной ходьбы центральная нервная система должна:
- Сформируйте базовый шагательный паттерн ритмичных возвратно-поступательных движений конечностей, поддерживая тело против силы тяжести и толкая его вперед.
- Сохраняйте контроль над осанкой (равновесием), чтобы удерживать центр масс над постоянно движущимся основанием и удерживать тело в вертикальном положении в пространстве.
- Адаптироваться к обстоятельствам окружающей среды или изменениям в поведенческих целях (Balasubramanian et al.
 , 2014).
, 2014).
Эти компоненты особенно необходимы для сложных задач. Например, адаптивность при ходьбе имеет решающее значение на неровной или загроможденной местности, а также когда задача требует ходьбы и поворотов или преодоления криволинейного пути. Существует бесконечное количество комбинаций целей задачи и условий окружающей среды, которые необходимо учитывать для всестороннего определения адаптивности к ходьбе (Balasubramanian et al., 2014).
Приспособляемость к ходьбе очень важна для передвижения в обществе. Патла и Шамуэй-Кук описали «размеры», влияющие на способность человека адаптироваться во время ходьбы. Вот внешние требования, которые должны быть выполнены для успешной мобильности сообщества:
- Расстояние (пройденное расстояние)
- Временные факторы (время, необходимое для пересечения оживленной улицы или пешеходного перехода, способность поддерживать ту же скорость, что и окружающие)
- Окружающие условия (дождь, жара, снег и т.
 д.)
д.) - Физическая нагрузка (переносимые пакеты, количество дверей, которые необходимо открыть)
- Рельеф (лестницы, бордюры, склоны, неровная поверхность, трава, лифты, препятствия)
- Требования к вниманию (отвлечения в окружающей среде, шум, автомобили, толпа, разговоры)
- Постуральные переходы (остановка, протягивание, отступление назад, поворот головы, изменение направления)
- Плотность движения (количество людей на расстоянии вытянутой руки, неожиданные столкновения и близкие столкновения с другими людьми) (Shumway-Cook et al., 2002)
Повышение выносливости при ходьбе
Очевидно, что многие пациенты выписываются из реабилитационного стационара в тяжелом состоянии, а это означает, что уровень их энергии слишком низок для активного участия в повседневной жизни. Врачи, терапевты и медицинский персонал, отвечающие за реабилитационную практику, должны решать эту проблему не только во время стационарной реабилитации, но и после выписки, продвигая и поддерживая возможности занятий спортом на уровне сообщества. Во время стационарной реабилитации групповые занятия должны быть частыми и включать специальные аэробные тренировки. Физиотерапия должна использовать преимущества доступных средств обучения, включая тренажеры, такие как беговые дорожки, а также новые разработки в области компьютеризированных систем обратной связи, робототехники и электромеханических тренажеров.
Во время стационарной реабилитации групповые занятия должны быть частыми и включать специальные аэробные тренировки. Физиотерапия должна использовать преимущества доступных средств обучения, включая тренажеры, такие как беговые дорожки, а также новые разработки в области компьютеризированных систем обратной связи, робототехники и электромеханических тренажеров.
Джанет Карр и Роберта Шеперд
Университет Сиднея, Австралия
Хотя многие люди, пострадавшие от инсульта, к моменту выписки из реабилитационного центра в какой-то степени восстановили способность ходить, многие из них имеют низкую выносливость, что ограничивает их способность выполнять домашние дела или даже ходить на короткие расстояния. После инсульта ходьба требует гораздо более высокого уровня затрат энергии, и после выписки многие пациенты, перенесшие инсульт, не обязательно являются функциональными ходоками (Carr & Sheperd, 2011).
Функциональная ходьба оценивается с помощью тестов на скорость, расстояние и время. Минимальные критерии успешной общественной ходьбы включают скорость независимой ходьбы 0,8 м/с или выше (около 2,6 фута/с), способность преодолевать неровности местности и бордюры, а также физическую выносливость для прохождения 500 м и более. В обзоре 109 человек, выписанных из физиотерапии, только 7% достигли минимального уровня. Кардиореспираторная фитнес-тренировка может помочь как в эффективности ходьбы людей, перенесших инсульт, так и в преодолении дистанции (Carr & Sheperd, 2011).
Минимальные критерии успешной общественной ходьбы включают скорость независимой ходьбы 0,8 м/с или выше (около 2,6 фута/с), способность преодолевать неровности местности и бордюры, а также физическую выносливость для прохождения 500 м и более. В обзоре 109 человек, выписанных из физиотерапии, только 7% достигли минимального уровня. Кардиореспираторная фитнес-тренировка может помочь как в эффективности ходьбы людей, перенесших инсульт, так и в преодолении дистанции (Carr & Sheperd, 2011).
Потеря способности самостоятельно передвигаться на открытом воздухе считается одним из наиболее тяжелых последствий инсульта. Среди выживших после инсульта через 1 год после инсульта наиболее поразительной проблемой была низкая выносливость, измеряемая расстоянием, пройденным в тесте 6-минутной ходьбы. Те испытуемые, которые смогли пройти этот тест, смогли пройти в среднем только 250 метров (820 футов) по сравнению с предполагаемым для возраста расстоянием >600 метров (почти 2 000 футов), что эквивалентно 40 % их предполагаемой способности и недостаточно далеко для разумный и активный образ жизни. Пагубное влияние низкой переносимости физической нагрузки и мышечной выносливости на функциональную подвижность и устойчивость к утомлению, вероятно, усилится после выписки, если последующая физическая активность и программы упражнений недоступны (Carr & Sheperd, 2011).
Пагубное влияние низкой переносимости физической нагрузки и мышечной выносливости на функциональную подвижность и устойчивость к утомлению, вероятно, усилится после выписки, если последующая физическая активность и программы упражнений недоступны (Carr & Sheperd, 2011).
В 2002 г. Американское торакальное общество (ATS) опубликовало руководство по тесту 6-минутной ходьбы с целью стандартизации протокола для поощрения его дальнейшего применения и обеспечения прямых сравнений между различными исследованиями и популяциями. Рекомендации Американского торакального общества включают показания и противопоказания к тесту, меры безопасности и пошаговый протокол, а также помощь в клинической интерпретации (Dunn et al., 2015).
Ключевые компоненты протокола включают место испытания, длину прохода, измерения и инструкции. Согласно протоколу Американского торакального общества, тест следует проводить на плоской закрытой (внутри) дорожке длиной 30 м (чуть менее 100 футов). Этот протокол требует поворотов на 180° с обоих концов прохода и дополнительного места для поворота. В рекомендациях говорится, что более короткие пешеходные дорожки требуют большего изменения направления и могут сократить достигаемые расстояния. Влияние изменения направления может быть усилено у пациентов с инсультом, для которых характерно нарушение равновесия, асимметричные модели походки и измененная реакция на подготовку к повороту. И наоборот, уменьшение количества изменений направления может увеличить достигнутое расстояние (Dunn et al., 2015).
В рекомендациях говорится, что более короткие пешеходные дорожки требуют большего изменения направления и могут сократить достигаемые расстояния. Влияние изменения направления может быть усилено у пациентов с инсультом, для которых характерно нарушение равновесия, асимметричные модели походки и измененная реакция на подготовку к повороту. И наоборот, уменьшение количества изменений направления может увеличить достигнутое расстояние (Dunn et al., 2015).
Тренировка на беговой дорожке с поддержкой веса тела
Тренировка на беговой дорожке с поддержкой веса тела (BWSTT) все чаще используется для поощрения ранней ходьбы после инсульта. Это метод реабилитации, при котором пациенты ходят по беговой дорожке с частично поддерживаемой массой тела. Тренировки на беговой дорожке с поддержкой веса тела улучшают ходьбу, позволяя повторять движения (Takeuchi & Izumi, 2013).
У пациентов, перенесших инсульт, частичная разгрузка нижних конечностей с помощью системы поддержки веса тела приводит к более прямому выравниванию туловища и коленей во время фазы нагрузки при ходьбе. Это также может улучшить свинг 1 асимметрию, длину шага и скорость ходьбы, а также позволяет пациенту практиковать почти нормальные модели походки и избегать развития компенсаторных привычек ходьбы, таких как походы на бедрах и круговое движение 2 (Takeuchi & Izumi, 2013).
Это также может улучшить свинг 1 асимметрию, длину шага и скорость ходьбы, а также позволяет пациенту практиковать почти нормальные модели походки и избегать развития компенсаторных привычек ходьбы, таких как походы на бедрах и круговое движение 2 (Takeuchi & Izumi, 2013).
1 Фаза качания при ходьбе : во время ходьбы фаза качания начинается, когда носок отрывается от земли, продолжается, когда колено сгибается и нога движется вперед, и заканчивается, когда пятка входит в контакт с землей.
2 Циркумдукция : аномалия походки, при которой нога вращается вокруг и вперед по полукругу. Бедро часто поднимают вверх, чтобы создать достаточно места для движения ноги вперед.
Пример беговой дорожки с поддержкой собственного веса. Источник: NIH, 2011.
Ходьба на беговой дорожке позволяет заниматься самостоятельно и частично под наблюдением для тех, у кого больше способностей, а также улучшает аэробные способности и увеличивает скорость ходьбы и выносливость. Очень ранняя практика ходьбы на беговой дорожке с опорой на землю и с помощью ремня безопасности, вероятно, имеет решающее значение для хорошей функциональной способности после выписки с точки зрения как производительности, так и уровня энергии (Carr & Shepherd, 2011).
Очень ранняя практика ходьбы на беговой дорожке с опорой на землю и с помощью ремня безопасности, вероятно, имеет решающее значение для хорошей функциональной способности после выписки с точки зрения как производительности, так и уровня энергии (Carr & Shepherd, 2011).
Исследование Locomotor Experience Applied Post Stroke (LEAPS) — крупнейшее исследование реабилитации после инсульта, когда-либо проводившееся в Соединенных Штатах, — было направлено на сравнение эффективности тренировок на беговой дорожке с поддержкой веса тела и ходьбы. Участники начинали на двух разных стадиях — через два месяца после инсульта (ранняя двигательная тренировка) и через шесть месяцев после инсульта (поздняя двигательная тренировка). Двигательную тренировку также сравнивали с программой домашних упражнений под руководством физиотерапевта, которая была направлена на повышение гибкости, диапазона движений, силы и баланса как способ улучшить ходьбу. Первичным показателем было улучшение ходьбы через 1 год после инсульта (NINDS, 2011).
В исследовании LEAPS у пациентов с инсультом, которые проходили физиотерапию в домашних условиях, улучшалась способность ходить так же, как и у тех, кто лечился по программе тренировок, требующей использования беговой дорожки с поддержкой веса тела с последующей ходьбой. Исследование, финансируемое NIH, также показало, что состояние пациентов продолжало улучшаться в течение 1 года после инсульта, что противоречит общепринятому мнению о том, что выздоровление происходит рано и достигает максимума через 6 месяцев. Фактически, даже пациенты, которые начали реабилитацию уже через 6 месяцев после инсульта, смогли улучшить свою походку (NINDS, 2011).
«Мы были рады видеть, что пациенты, перенесшие инсульт, которые проходили домашнюю программу физиотерапевтических упражнений, чувствовали себя так же хорошо, как и те, кто выполнял двигательную тренировку», — сказала Памела В. Дункан, главный исследователь LEAPS и профессор Медицинской школы Университета Дьюка. . «Домашняя лечебная физкультура более удобна и практична. Обычный уход должен включать в себя более интенсивные программы упражнений, которые легко доступны для пациентов, чтобы улучшить ходьбу, функционирование и качество жизни».
Обычный уход должен включать в себя более интенсивные программы упражнений, которые легко доступны для пациентов, чтобы улучшить ходьбу, функционирование и качество жизни».
Роботизированные устройства для тренировки походки
Для восстановления подвижности пораженных конечностей было разработано несколько реабилитационных роботов для нижних конечностей. Эти системы можно сгруппировать в соответствии с принципом реабилитации, которым они следуют:
- Тренажеры на беговой дорожке
- Тренажеры для походки на опорной пластине
- Наземные тренажеры для ходьбы
- Стационарные тренажеры для ходьбы
- Системы реабилитации голеностопного сустава
- Стационарные системы
- Активные ортезы стопы (Díaz et al., 2011)
Система Lokomat
Источник: Diaz et al., 2011.
Многие роботизированные системы были разработаны с целью автоматизации и усовершенствования тренажеров на беговой дорожке с поддержкой веса тела в качестве средства сокращения труда терапевта. Обычно в основе этих систем лежат роботы экзоскелетного типа в сочетании с беговой дорожкой. Одна из таких систем — Lokomat — состоит из роботизированного ортеза для ходьбы и усовершенствованной системы поддержки веса тела в сочетании с беговой дорожкой. В нем используются двигатели (приводы), управляемые компьютером, которые встроены в ортезы для ходьбы в каждом тазобедренном и коленном суставах. Приводы точно синхронизированы со скоростью беговой дорожки, чтобы обеспечить точное соответствие между скоростью ортеза для ходьбы и беговой дорожки (Diaz et al., 2011).
Обычно в основе этих систем лежат роботы экзоскелетного типа в сочетании с беговой дорожкой. Одна из таких систем — Lokomat — состоит из роботизированного ортеза для ходьбы и усовершенствованной системы поддержки веса тела в сочетании с беговой дорожкой. В нем используются двигатели (приводы), управляемые компьютером, которые встроены в ортезы для ходьбы в каждом тазобедренном и коленном суставах. Приводы точно синхронизированы со скоростью беговой дорожки, чтобы обеспечить точное соответствие между скоростью ортеза для ходьбы и беговой дорожки (Diaz et al., 2011).
LokoHelp — еще одно устройство, разработанное для улучшения походки после черепно-мозговой травмы. LokoHelp размещается посередине поверхности беговой дорожки параллельно направлению ходьбы и крепится к передней части беговой дорожки с помощью простого зажима. Он также обеспечивает систему поддержки веса тела. Клинические испытания показали, что система улучшает походку пациента так же, как и мануальные двигательные тренировки; однако LokoHelp требует меньше терапевтической помощи, и, таким образом, дискомфорт терапевта снижается. Этот факт является общим выводом практически для всех роботизированных систем на сегодняшний день (Díaz et al., 2011).
Этот факт является общим выводом практически для всех роботизированных систем на сегодняшний день (Díaz et al., 2011).
Наземные тренажеры для ходьбы состоят из роботов, которые помогают пациенту ходить по земле. Эти тренажеры позволяют пациентам двигаться под их собственным контролем, а не выполнять заранее определенные движения. KineAssist — это роботизированное устройство, используемое для тренировки походки и равновесия. Он состоит из специально разработанных ремней для туловища и таза, прикрепленных к мобильной роботизированной базе. Робот управляется в соответствии с силами, воспринимаемыми субъектом с помощью тензодатчиков, расположенных в тазовом поясе (Díaz et al., 2011).
Роботизированный костюм ReWalk
Источник: Diaz et al., 2011.
ReWalk — это носимый моторизованный квазироботизированный костюм, который можно использовать для лечебных мероприятий. ReWalk использует легкий, удобный для носки поддерживающий костюм, который включает в себя моторы в суставах, перезаряжаемые батареи, набор датчиков и компьютерную систему управления.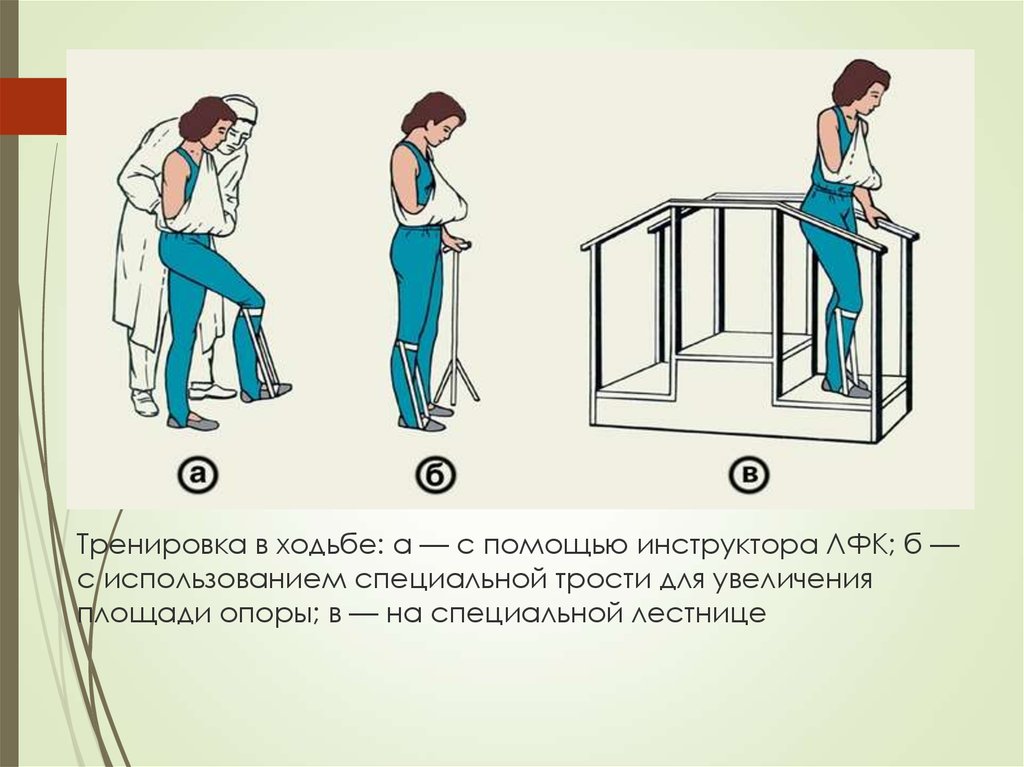 Движения верхней части тела пользователя обнаруживаются и используются для запуска и поддержания процессов ходьбы (Díaz et al., 2011).
Движения верхней части тела пользователя обнаруживаются и используются для запуска и поддержания процессов ходьбы (Díaz et al., 2011).
Способность роботов проводить высокоинтенсивные и повторяемые тренировки делает их потенциально ценными инструментами для обеспечения высококачественного лечения с меньшими затратами и усилиями. Эти системы также можно использовать дома, чтобы позволить пациентам проводить терапию самостоятельно, не заменяя терапевта, а поддерживая программу терапии. Однако, несмотря на привлекательность роботизированных устройств, клинические исследования по-прежнему демонстрируют мало доказательств превосходящей эффективности роботизированной терапии по сравнению с современными методами терапии, хотя было показано, что робототехника снижает усилия, время и затраты терапевта (Díaz et al., 2011). .
Назад Далее
Стратегии поощрения мобильности пациентов
Во время обучения медработников на дому в Нью-Йорке рассматриваются различные ситуации с пациентами. Одной из проблем, с которой вы обязательно столкнетесь, является мобильность пациентов. Подвижность может быть нарушена из-за переломов костей, остеопороза, когнитивных расстройств, инсульта и множества других проблем со здоровьем.
Одной из проблем, с которой вы обязательно столкнетесь, является мобильность пациентов. Подвижность может быть нарушена из-за переломов костей, остеопороза, когнитивных расстройств, инсульта и множества других проблем со здоровьем.
Без какого-либо улучшения ограничение подвижности может привести к повреждению кожи, контрактурам, депрессии и пневмонии. Здоровье пациента находится под угрозой, чем больше он остается неподвижным. По данным журнала Geriatric Nursing, число пожилых людей продолжает расти, и 42% сообщают о некоторой степени инвалидности, связанной с болью, усталостью, слабостью, силой и равновесием или боязнью падений.
Поощрение мобильности пациентов
Когда вы проводите обучение помощников на дому, Нью-Йорк является идеальным местом для изучения способов заставить пациентов двигаться. Вот несколько стратегий, на которых следует сосредоточиться, независимо от того, находится ли пациент в больнице, выздоравливает дома или имеет хроническую инвалидность.
Поощряйте их начать ходить : Если пациент в состоянии, это следует начать как можно скорее. При необходимости используйте подъемники или стропы, если человек не может передвигаться без посторонней помощи. Свешивание ног с кровати также может быть хорошим началом.
Использование устройств помощи при передвижении : Уменьшите риск неподвижности, помогая пациенту, используя:
- Ходунки
- Походные ремни
- Поручни
- Комоды
Дайте пациенту время : Занятия по оказанию медицинской помощи на дому в Нью-Йорке часто учат вас делать все вовремя, учитывая плотный график. Не переусердствуйте с пациентом; дайте им достаточно времени для выполнения задач мобильности без посторонней помощи, чтобы не замедлять их восстановление и не подрывать их уверенность в себе.
Упражнения с диапазоном движений : они сохраняют или улучшают гибкость суставов тела, помогают уменьшить боль и улучшают силу и равновесие человека. При необходимости выполняйте пассивные упражнения на диапазон движений, но поощряйте пациента к регулярным активным упражнениям.
При необходимости выполняйте пассивные упражнения на диапазон движений, но поощряйте пациента к регулярным активным упражнениям.
Разговор с пациентом : Некоторые пациенты физически способны ходить, но не могут. Обсудите, что их пугает; если они боятся упасть, спросите, какая помощь поможет им преодолеть этот страх — если, например, есть страх падения с тростью, сначала используйте ходунки.
Привлеките членов семьи : Обсудите с семьей, насколько важна мобильность. Некоторые пациенты опасаются ходить с помощником, но могут делать это с супругом или внуком — близкие могут помочь в выздоровлении, совершая прогулки или занимаясь активными упражнениями на диапазон движений.
Учебный центр ABC поможет вам начать работу
Программы медицинского помощника в Нью-Йорке подготовят вас к оказанию помощи пациентам разными способами. Поощрение подвижности зависит от состояния больного. Если они прикованы к постели, начните с упражнений на диапазон движений и работайте над тем, чтобы они сидели в постели.


 Объяснить
принцип удерживания при ходьбе,
убедиться, что пациент его понимает,
и получить информированное согласие
на проведение процедуры.
Объяснить
принцип удерживания при ходьбе,
убедиться, что пациент его понимает,
и получить информированное согласие
на проведение процедуры. Встать рядом с
пациентом. Применить «захват большими
пальцами ладоней». Держать правую
руку пациента в своей правой (или левую
руку в левой) руке. Рука пациента
прямая, опирается ладонью на ладонь
медсестры при сомкнутых в замок больших
пальцах.
Встать рядом с
пациентом. Применить «захват большими
пальцами ладоней». Держать правую
руку пациента в своей правой (или левую
руку в левой) руке. Рука пациента
прямая, опирается ладонью на ладонь
медсестры при сомкнутых в замок больших
пальцах.
 Объяснить цель
и ход предстоящей процедуры, убедиться,
что он ее понимает, получить
информированное согласие пациента
на проведение.
Объяснить цель
и ход предстоящей процедуры, убедиться,
что он ее понимает, получить
информированное согласие пациента
на проведение. Расставить ноги
на ширину плеч. Развернуть носок
ближайшей к изголовью ноги в сторону
изголовья.
Расставить ноги
на ширину плеч. Развернуть носок
ближайшей к изголовью ноги в сторону
изголовья.
 Убедиться, что пациент лежит удобно.
Убедиться, что пациент лежит удобно. , 2014).
, 2014). д.)
д.)