Подагра прогноз для жизни: 6 фактов, которые нужно знать о подагре :: Здоровье :: РБК Стиль
6 фактов, которые нужно знать о подагре :: Здоровье :: РБК Стиль
© Arvin Chingcuangco/Unsplash
Автор Ирина Воробьева
18 марта 2019
Подагра — заболевание пожилых людей, как правило мужчин, но в редких случаях оно встречается и у молодых женщин.
Распространенность подагры в мире колеблется от 0,1% до 10% в зависимости от региона: в развитых странах это заболевание сегодня более распространено, чем в развивающихся. Так, в странах Европы подагра встречается у 0,9–2,5% населения, в США — у 4%, в России официальная статистика говорит о 0,3% больных.
История вопроса
© lucas vasques/unsplash
В 400-е годы до нашей эры Гиппократ впервые описал клинические симптомы подагры. В конце ХVII века английский врач Томас Сиденгам дал точное описание болезни и приступов подагрического артрита.
В конце ХVII века английский врач Томас Сиденгам дал точное описание болезни и приступов подагрического артрита.Подагра — метаболическое заболевание. Это наиболее распространенная форма воспалительного артрита, ее вызывает отложение кристаллов урата в суставах и вокруг них. Оно возникает из-за хронического повышения уровня мочевой кислоты в организме человека.
Развитию подагры способствует сочетание генетических и экологических факторов. При этом основные факторы риска — гиперурикемия (повышенное содержание мочевой кислоты в крови), генетика, диетические факторы, медикаменты, сопутствующие заболевания и воздействие свинца.
Болезнь проявляется в болевых приступах, локализованных в периферическом суставе, но в конечном итоге может привести к повреждению, деформации суставов и к образованию тофуса (патологического уплотнения подкожной клетчатки).
Исторические заблуждения
В Средние века подагрой страдали в основном богатые и знатные люди, поэтому ее называли «болезнь королей», «болезнь богачей» и «болезнь аристократов».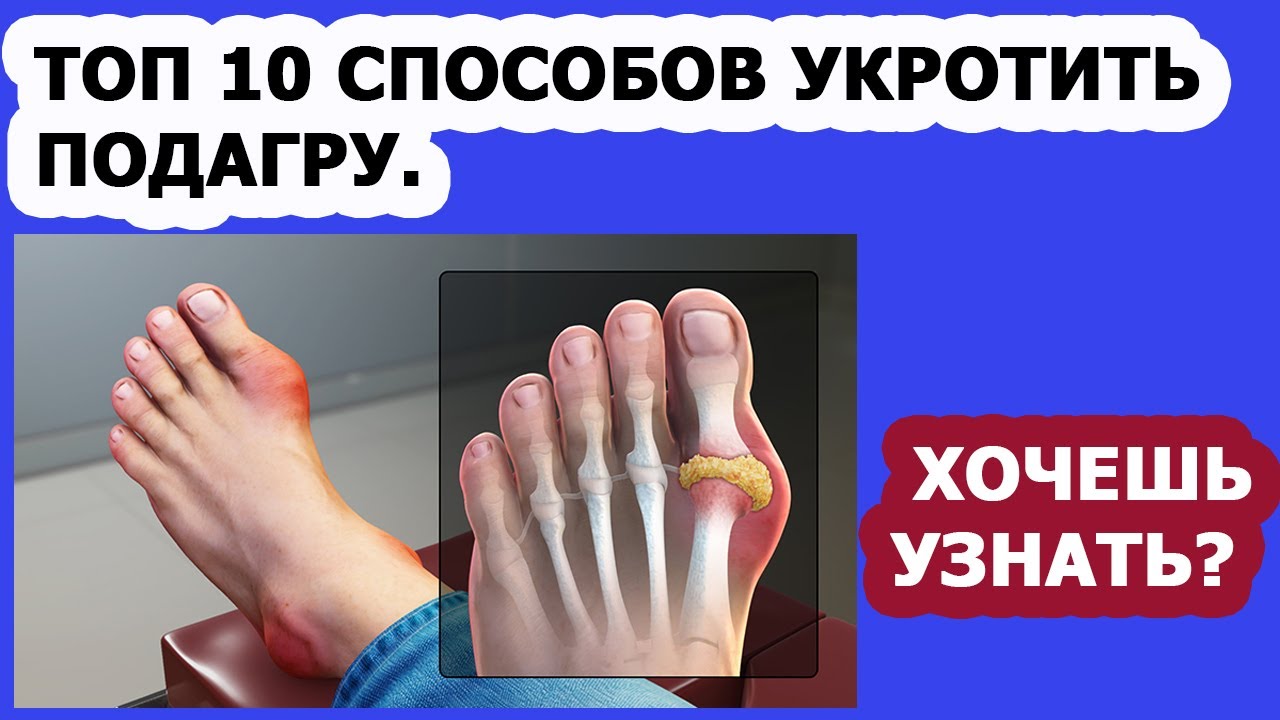 Считалось, что подагра связана с избыточным весом, перееданием (особенно злоупотреблением мясной пищей) и чрезмерным употреблением алкоголя. В 1739 году француз Эжен Мушрон выпустил брошюру «О благородной подагре и сопровождающих ее добродетелях», где воспевал подагру и отмечал, что это болезнь королей, выдающихся полководцев, умных и одаренных людей. Мушрон привел множество примеров коронованных особ, политических деятелей и деятелей искусства, которые страдали подагрой.
Считалось, что подагра связана с избыточным весом, перееданием (особенно злоупотреблением мясной пищей) и чрезмерным употреблением алкоголя. В 1739 году француз Эжен Мушрон выпустил брошюру «О благородной подагре и сопровождающих ее добродетелях», где воспевал подагру и отмечал, что это болезнь королей, выдающихся полководцев, умных и одаренных людей. Мушрон привел множество примеров коронованных особ, политических деятелей и деятелей искусства, которые страдали подагрой.
В 1955 году ученый Эгон Орован опубликовал в журнале Nature статью «Происхождение человека». Орован считал, что гении наиболее подвержены подагре. Он объяснял это тем, что мочевая кислота по структуре схожа с кофеином, теофиллином и теобромином, которые стимулируют умственную активность и воздействуют на высшие мозговые функции, в частности концентрацию внимания.
Однако французские врачи, бывшие законодателями медицинской моды в Европе до середины ХХ века, не стали защищать подагру как признак одаренности. Они считали, что болезнь связана с излишним употреблением мяса и алкогольных напитков.
Они считали, что болезнь связана с излишним употреблением мяса и алкогольных напитков.
Причина заболевания — в нарушении метаболизма
Причина подагры — нарушение метаболизма. Часто болезнь возникает как следствие переедания и злоупотребления алкоголем. Это основные причины быстрого роста числа больных подагрой в развитых странах. Поэтому ее иногда называют «болезнью изобилия». Чем выше уровень жизни, тем более распространено заболевание.
На развитие подагры может повлиять чрезмерное употребление пищи, которая содержит много пуринов (мяса, рыбы и продуктов из них) и фруктозы, а также некоторые гематологические факторы, заболевание почек, прием лекарственных средств, ожирение и псориаз.
В последнее время ученые проследили у молодых женщин взаимосвязь между развитием болезни и пластическими операциями (грудные импланты, пересадка жировой ткани). И пришли к заключению, что после проведенных косметологических процедур может возникнуть риск появления подагры, так как в ряде случаев у пациентов начинают отказывать почки. Это иммунный ответ организма на присутствие чужеродных тел.
Это иммунный ответ организма на присутствие чужеродных тел.
Болезнь проявляется острым приступом артрита
Наиболее типичным признаком подагры являются приступы острого подагрического артрита. Кроме того, у страдающих болезнью появляются тофусы (подагрические узлы) — скопление кристаллов уратов в мягких тканях, чаще всего на краях ушных раковин, пальцах рук и ног, преднадколенниковой сумке и у локтевого сустава. У большинства больных начало болезни совпадает с острым приступом артрита, который может возникнуть внезапно. Он выражается в сильной жгучей и давящей боли в одном или нескольких суставах.
При первых признаках заболевания необходимо пройти обследование, которое включает в себя:
- общий анализ крови и мочи;
- биохимический анализ — общий белок, мочевая кислота, креатинин;
- проба Реберга и Зимницкого;
- пункция суставов для получения синовиальной жидкости для исследования;
- рентген пораженных суставов;
- УЗИ суставов и почек;
- МРТ и компьютерная томография.
 .
.
Подагру можно вылечить
При приступах подагры применяются обезболивающие, противовоспалительные и целенаправленные препараты. Среди традиционных методов лечения подагры — режим, нормализация массы тела, лечебное питание и исключение алкоголя, физиотерапия.
Для профилактики болезни важна диета
Если в вашей семье выявлены случаи заболевания подагрой, то вы находитесь в группе риска. В таком случае необходимо контролировать уровень мочевой кислоты в крови и регулярно сдавать анализы, а также придерживаться здорового образа жизни. Подагрой часто страдают люди с повышенной массой тела и, как следствие, высоким артериальным давлением. Основную роль в профилактике подагры играет здоровое питание с ограничением таких продуктов, как мясо, морепродукты (креветки, мидии), соя, чечевица, горох и бобы.
Важно соблюдать питьевой режим и ежедневно выпивать не менее 1,5 л жидкости, она выводит из организма мочевую кислоту.
Подагру вылечить нельзя, но жить с нею можно, если не пускать на самотек
От подагры не умирают. Да, это серьезное заболевание с тяжелым течением и неприятными проявлениями, но не смертельное. Журналисты отправились на встречу с врачом, чтобы развенчать миф о летальности «королевской болезни».
Про название
Почему «королевской»? Так сложилось исторически. В давние времена, как правило, стол коронованных особ наполнялся жирной мясной пищей с копченостями и прочими деликатесами. Простые люди такого рациона позволить себе не могли. И, как следствие, страдали заболеванием в разы реже.
И, как следствие, страдали заболеванием в разы реже.
«Я знаю еще такой вариант названия подагры — «графская болезнь», но красивое здесь только название, — говорит врач-ревматолог городской поликлиники № 2 Владимир Правдин. — Это системное заболевание, при котором в организме накапливается моноурат натрия (соль мочевой кислоты). Этого вещества либо образуется слишком много, либо он выводится слишком плохо. И в том, и в другом случае развивается гиперурикемия, то есть повышенный уровень мочевой кислоты в крови. И при определенных внешних или внутренних факторах это все выливается в заболевание, которое называется подагра».
Владимир Георгиевич поясняет, что классификация заболевания — «системное» — дает понять, что оно поражает весь организм, хотя боль может локализоваться в одном суставе (к примеру). Особенно страдают почки.
Подагра известна со Средних веков, но лечить ее научились лишь в прошлом веке. До недавнего времени бытовало стойкое убеждение, что болезнь поражает только мужчин.
«В последние годы эта точка зрения пересмотрена не только отечественными ревматологами, но и представителями американской и европейской ассоциаций ревматологов. Сейчас согласились с тем, что и женщины болеют подагрой. Частота подверженности женщин этой болезни — одна женщина на пять — семь мужчин (на 1 000 человек населения)», — говорит врач.
Про проявления
Чаще всего у мужчин подагра проявляется с 30 до 50 лет. У женщин пик — постменструальный период, то есть после 50 лет. Если не лечить заболевание, то излишки моноурата натрия образуют тофусы — скопления очагов этого вещества.
«Чаще всего их можно наблюдать на мочках ушей, локтевых суставах, пальцах рук, — отмечает Владимир Георгиевич. — Проявляются в виде мягких выпуклых образований, которые не отличаются каким-либо особенным цветом — такие же, как кожа, только бугристые. Можно заметить небольшие очаги белесоватого цвета. Очень часто их вскрывают (и хирурги, и сами пациенты), после чего стараются продезинфицировать, накладывая септические повязки.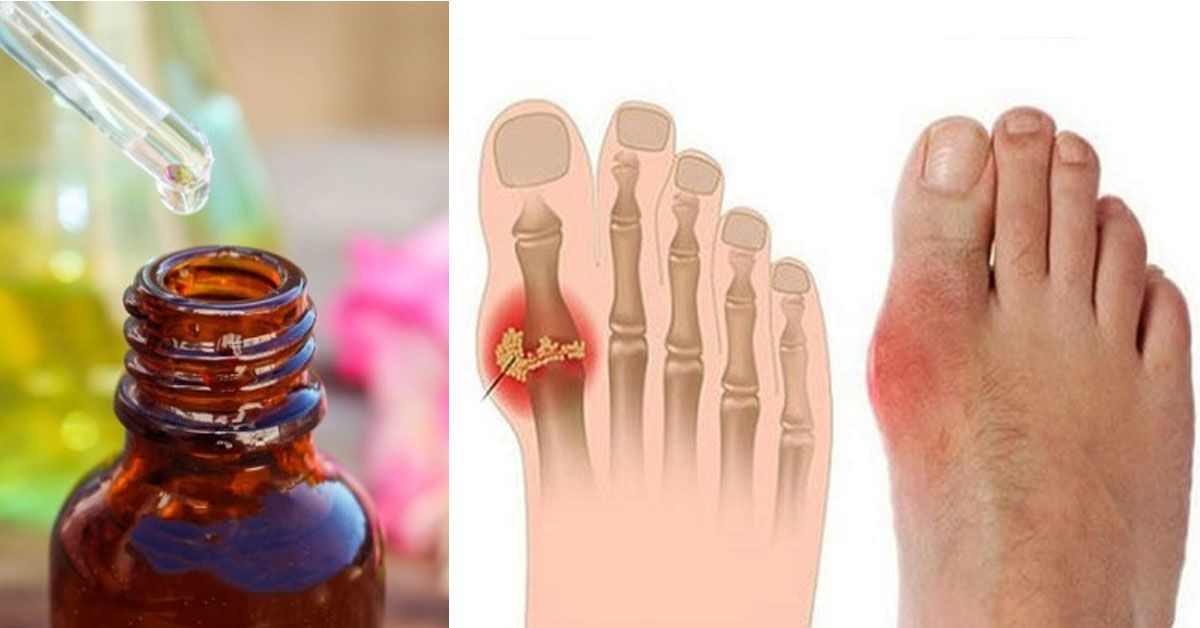 Хотя мочевая кислота сама по себе антисептик».
Хотя мочевая кислота сама по себе антисептик».
По словам ревматолога, для подагры характерны ночные боли — человек лег спать здоровым, утром встал, а у него приступ артрита. Чаще страдают большие пальцы рук и ног. Бывает атипичная подагра, когда артрит развивается в средних отделах стопы, в колене, в локте. Боль длится, как правило, от одного до 14 дней.
Может пройти сама без лечения и затихнуть на долгие годы. Промежутки между периодами обострения заболевания называются светлыми промежутками.
«Задача врача эти промежутки увеличить насколько возможно. Вылечить подагру еще никому не удавалось. И раз диагноз поставлен, то он на всю жизнь. Но улучшить качество жизни большинства пациентов нам по силам, — говорит Владимир Правдин. — Лечение проводится на протяжении всей жизни. Весь смысл терапии направлен на то, чтобы цифры показателей мочевой кислоты держать на уровне 315 — 363. Ниже тоже не надо. Критическая нижняя граница — 180. Подчеркиваю, все системные заболевания — это хронические заболевания, которые не проходят никогда. Смерть от подагры как таковой не наступает».
Смерть от подагры как таковой не наступает».
Про стадии
Ревматолог пояснил, что по симптоматическим проявлениям, содержанию мочевой кислоты и наличию сформированных уратов (твердых кристаллов соли) подагра проходит четыре стадии:
— Первая — бессимптомная. У пациента небольшое повышение уровня мочевой кислоты, которое можно увидеть только по анализам.
— Вторая также не дает особенных проявлений. Увеличивается количество мочевой кислоты, и в некоторых участках тела образуются тофусы.
— Начиная с третьей стадии идут клинические проявления.
— И последняя стадия — тофусы по всему телу.
Про обострения
Обострения могут быть в течение всего года. Но чаще всего в сырую погоду, то есть в весенне-осенний период.
Провоцирующие факторы:Переохлаждение.
«Те, кто любит, например, зимнюю рыбалку, подвержены обострениям, — объясняет Владимир Правдин. — То есть своим хобби придется поступиться. Или использовать все современные методы для согревания: специальные домики, различные химические грелки и так далее. Но лучше всего не переохлаждаться и прежде всего беречь от переохлаждения ноги».
Но лучше всего не переохлаждаться и прежде всего беречь от переохлаждения ноги».
Микротравмы.
«К примеру, запнулся человек о порог или уронил в гараже гаечный ключ на ногу — потер больное место и дальше побежал. А через день-два случится приступ подагры».
Воспалительные заболевания.
«Из носа капнуло немножко и прошло. Он уж и забыл, а у него развился приступ подагры».
Обострение хронических заболеваний.
Прививка.
«Весьма редко как реакция на прививку может развиться подагрический артрит».
Наследственность.
Про диету
При подагре обязательно нужно соблюдать диету.
«Конечно, можно найти диету в Интернете. Глядя на нее глазами пациента, возникает впечатление, что кроме перловой каши и воды нельзя ничего! — смеется врач. — Понятно, что редкий мужчина будет долго сидеть на диете. Но если хотя бы весной и осенью соблюдать щадящий режим питания, то для организма это уже будет подспорье».
Владимир Георгиевич советует:
1. Увеличить количество кисломолочных продуктов, так как они снижают уровень мочевой кислоты.
Увеличить количество кисломолочных продуктов, так как они снижают уровень мочевой кислоты.
«Это не значит, что три стакана кефира в день — и мочевая кислота стабилизируется, но она не будет расти. И хоть немножко снизится. И возможно, удастся обойтись без медикаментозной терапии».
2. Уменьшить количество продуктов, богатых жиром: колбас, мяса, жирных сортов сыра и рыбы (в том числе красной).
«Из речной рыбы можно все, кроме щуки. Почему щуку нельзя, откровенно говоря, не могу объяснить. Я интересовался у наших специалистов — мне никто не ответил. В литературе я тоже не смог найти сведений», — улыбается врач.
Также он рекомендует употреблять меньше грибов, крепкого кофе, горького шоколада, крепкого чая.
3. Отказаться от всего, что вызывает диуретический эффект.
«Я хочу, чтобы меня правильно поняли женщины: я не агитирую мужчин пить крепкий алкоголь. Но еще лет пять — шесть назад категорически считалось, что алкогольные напитки стопроцентно провоцируют подагру, а сейчас уже к этому относятся спокойно.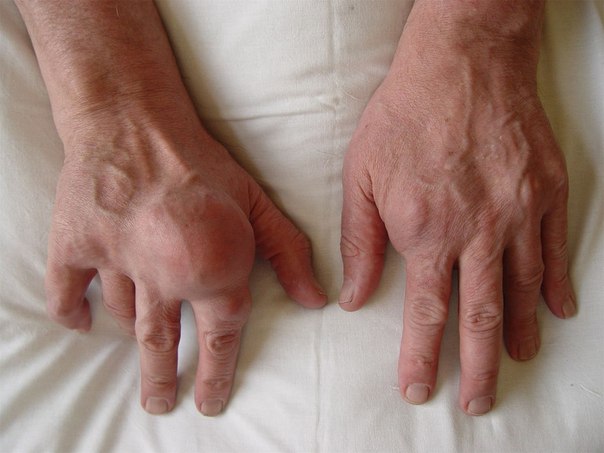 Рекомендуется воздержаться только от тех напитков, лекарств, продуктов, которые вызывают довольно быстрый диуретический эффект. Это пиво, виноградный сок, арбуз. Все, что вызывает выделение мочи быстро и в большом количестве и, соответственно, может спровоцировать приступ подагры».
Рекомендуется воздержаться только от тех напитков, лекарств, продуктов, которые вызывают довольно быстрый диуретический эффект. Это пиво, виноградный сок, арбуз. Все, что вызывает выделение мочи быстро и в большом количестве и, соответственно, может спровоцировать приступ подагры».
Инна Анохина, газета «Голос Череповца»
Чревоугодники, трудоголики и артисты. Врач о том, кто чаще болеет подагрой | ЗДОРОВЬЕ: Медицина | ЗДОРОВЬЕ
Подагра – одна из самых древних болезней, которая в неизменном виде дошла до современности. Еще в Древнем Египте люди страдали этим недугом, а ученые, сделав рентгеновские снимки мумий, описывают такие изменения в костях, что врачи четко понимают – это подагра. Древнегреческий врач Гиппократ описал классический приступ подагры, возможно, он и сам ею болел. А лекарство, которым он лечил пациентов — колхицин — используют до сих пор.
Не так давно это заболевание привлекло внимание общественности — именно из-за нее умерла певица Юлия Началова.
О том, как предупредить и победить это заболевание, корреспонденту «АиФ-Воронеж» рассказала врач-ревматолог Воронежского областного клинического консультативно-диагностического центра Наталья Мухина.
«Нога в капкане»
Дарья Вербицкая, «АиФ-Воронеж»: Наталья Александровна, что такое подагра и почему её называют «болезнью аристократов»?
Наталья Мухина: Болезнь прямо зависит от питания – она связана с избыточным весом, перееданием мясных продуктов и чрезмерным употреблением алкоголя. Исторически сложилось так, что со Средних веков и до XX века подагрой страдали преимущественно богатые и знатные люди, в связи с чем она носила название «болезнь королей», «болезнь богачей» и «болезнь аристократов».
Подагра – это хроническое системное заболевание, связанное с нарушением обмена мочевой кислоты. В норме мочевая кислота, которая является конечным продуктом обмена некоторых веществ, попадает в кровь и выводится почками. В некоторых случаях концентрация мочевой кислоты в крови может значительно увеличиваться, такое состояние называется гиперурикемия.
В некоторых случаях концентрация мочевой кислоты в крови может значительно увеличиваться, такое состояние называется гиперурикемия.
Высокий уровень мочевой кислоты в крови наиболее часто связан с нарушением ее выведения почками (в 90 % случаев), либо из-за повышенного образования в организме, реже – при приеме некоторых лекарств. Ее соли кристаллизуются и откладываются в суставах, что вызывает воспаление и сильную боль. Кроме того, ураты могут накапливаться под кожей, образуя узлы – тофусы, и в почках, формируя камни.
Гиперурикемия есть у большого количества людей, но лишь десятая часть пациентов с повышенным уровнем мочевой кислоты заболевает подагрой.
— Каковы симптомы подагры?
— Основные симптомы – это приступы острого артрита, которые проявляется в виде боли и опухоли в суставах. Чаще всего распухает большой палец, реже – другие суставы стопы, голеностопные, коленные, локтевые, лучезапястные и суставы кистей.
Причиной артрита является проникновение мочевой кислоты в полость сустава, где она выпадает в виде кристаллов, вызывая воспаление. Мочевая кислота начинает кристаллизоваться при пониженной температуре. А большой палец стопы располагается максимально далеко от центральных отделов тела, и температура в нем всегда на два-три градуса ниже. Также подагра «любит» те суставы, которые когда-то были травмированы.
Мочевая кислота начинает кристаллизоваться при пониженной температуре. А большой палец стопы располагается максимально далеко от центральных отделов тела, и температура в нем всегда на два-три градуса ниже. Также подагра «любит» те суставы, которые когда-то были травмированы.
Острый приступ подагры – это одна из самых сильных болей, которую описывает человек. Даже с греческого подагра переводится как «нога в капкане». Приступ чаще возникает ночью или под утро, сустав припухает, краснеет, боль нарастает и через 12-24 часа возникает ее пик, даже прикосновение простыни усиливает боль.
— Можно ли с чем-либо перепутать этот недуг?
— Ко мне на прием несколько раз в день приходят пациенты с подагрой. Таких я замечаю еще в коридоре. Обычно это мужчина. На одной ноге — обычная обувь, а вторая нога в тапочке, либо вообще с привязанной к стопе картонкой, потому что из-за боли он не может даже обуться.
Острый приступ подагры иногда принимают за абсцесс сустава, и такие пациенты попадают к хирургу, иногда даже ошибочно оперируются.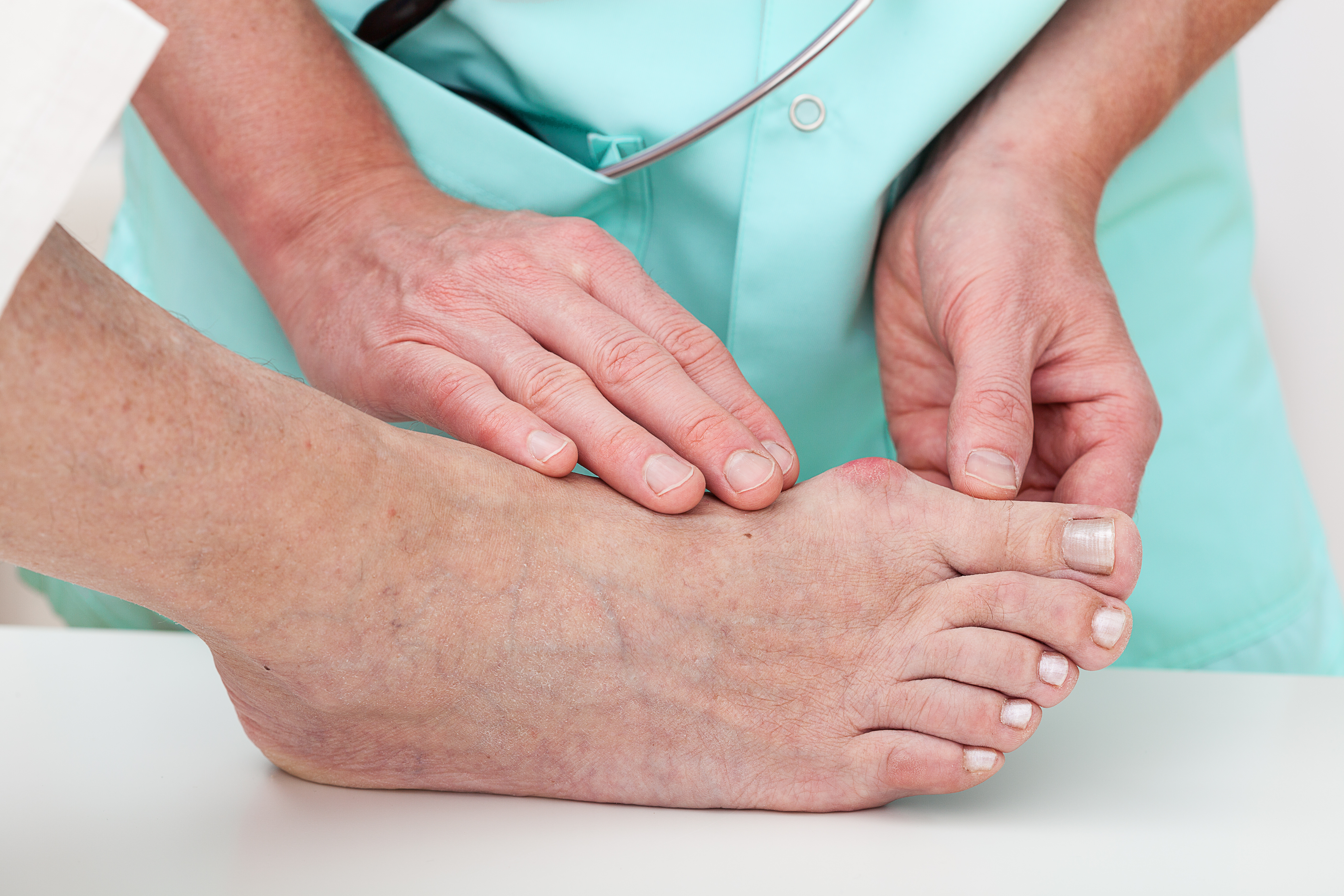
Деформированную косточку на ноге у женщин в простонародье неверно называют подагрой. Причиной деформации и болей является плоскостопие, лечится при помощи ортопедических стелек или операции.
— Кто более подвержен этому заболеванию?
— По статистике мужчины болеют примерно в десять раз чаще женщин. Заболевают чаще мужчины после 40 лет, а женщины – после 60 лет. Некоторые женщины иногда сами назначают себе мочегонные, полагая, что так можно быстро похудеть. Эти препараты обладают парадоксальным эффектом – увеличивают выведение жидкости через почки, а мочевую кислоту задерживают, быстро накапливая ее в организме. И я видела женщин, которые за год-два вызвали такое накопление мочевой кислоты в организме, что она откладывалась в виде обезображивающих узлов на руках и ногах. У женщин, кстати, чаще поражаются руки. Мочегонными можно временно сбросить вес, но обрести массу серьезных проблем.
«Узнал бы жизнь на самом деле, Подагру б в сорок лет имел, Пил, ел, скучал, толстел, хирел И, наконец, в своей постели Скончался б посреди детей, Плаксивых баб и лекарей».
А.С. Пушкин «Евгений Онегин»
«Путь к подагре лежит через желудок»
— Можно ли вылечить подагру?
— Подагра поддается лечению, а ее приступы можно предотвратить. Для этого необходимо поддерживать уровень мочевой кислоты ниже определенного показателя. Цель лечения – избежать или значительно уменьшить количество приступов артрита, остановить поражение внутренних органов. Поражение почек — наиболее грозное осложнение при подагре, определяющее ее прогноз. Пациенты погибают не от острой боли в суставах, а от осложнений – почечной недостаточности, инфаркта, инсульта. Этот недуг требует пожизненного лечения и контроля. Медикаментозное лечение включает два этапа: снятие острой боли и подбор длительной терапии, снижающей мочевую кислоту в крови. Также очень важна диета.
— Какие продукты следует исключить из своего рациона?
— Продукты, содержащие большое количество пуринов. Это вещества, из которых в организме образуется мочевая кислота. К ним относят жареное мясо, морепродукты и субпродукты, в том числе печень, колбасные изделия, особенно ливерная колбаса, наваристые бульоны, студни, хаш, консервы. Не рекомендуется есть мясо более трех раз в неделю и более 150 грамм за прием.
К ним относят жареное мясо, морепродукты и субпродукты, в том числе печень, колбасные изделия, особенно ливерная колбаса, наваристые бульоны, студни, хаш, консервы. Не рекомендуется есть мясо более трех раз в неделю и более 150 грамм за прием.
Пик обращаемости пациентов – после Нового года, Пасхи и майских праздников, когда люди в больших количествах едят на природе шашлык в сочетании с алкоголем. Особенно вредно пиво, в том числе и безалкогольное.
В последние годы были проведены исследования, на основании которых в диету внесли изменения. Раньше считалось, что кофе вреден при подагре, а сейчас разрешается выпить пару чашечек в день, если человек любит. То же самое относится к черному и зеленому чаю.
Вино само по себе не содержит пуринов, но оно влияет на поведение человека – снижает самоконтроль, уменьшает эффективность лекарств. Из растительных продуктов раньше ругали бобовые. Сейчас считают, что растительные пурины в умеренных количествах не так вредны.
А вот сахар необходимо свести к минимуму, особенно вредны сладкие газировки. Они содержат сахорозаменители и фруктозу. А они очень сильно нарушает обмен мочевой кислоты. Опасно и голодание, так как резко усиливается распад веществ в организме и это увеличивает уровень мочевой кислоты в крови.
Для снижения мочевой кислоты очень полезны цитрусовые, а также вишня. Поощряются молочные продукты, крупы, овощи. Также рекомендуется пить больше жидкости и заниматься физкультурой.
В зоне риска – люди искусства
— Можно ли как-то предотвратить подагру?
— Профилактики лекарствами не существует, только здоровый образ жизни – оптимальный вес и рациональное питание. Очень часто эта проблема возникает у людей либо с низкой самодисциплиной, чревоугодников, либо трудоголиков, забывающих о своем здоровье. Подагрой чаще страдают люди творческих профессий, руководители, учёные.
Я встречала людей, которые смогли себя взять в руки и практически избавились от острых приступов подагры. Они правильно питались и придерживались рекомендаций врачей.
Они правильно питались и придерживались рекомендаций врачей.
— Пациенты с ожирением более подвержены этому заболеванию?
— Конечно! Ожирение, сахарный диабет и сердечно-сосудистые болезни – эти проблемы чаще встречаются у пациентов с подагрой. Излишний вес чисто механически «давит» на суставы ног, вызывая боли.
Сахарный диабет и подагра усиливают друг друга. Потому что сахарный диабет – это заболевание, которое само по себе провоцирует множество осложнений. У пациентов с диабетом уже есть проблемы с почками – диабетическая нефропатия. А у пациентов с тофусами на ногах нарушается местный иммунитет и воспаление усиливается.
Вообще цель докторов – чтобы люди меньше болели. И чем раньше мы их об этом предупредим, информируем, тем лучше. Все-таки современная медицина должна быть направлена на профилактику и предупреждение грозных осложнений — «кто предупрежден, тот вооружен». На пике интереса к подагре, хотелось бы обратиться к читателям: проанализируйте свой образ жизни, питание, а если заметили симптомы – обратитесь к врачу. Не занимайтесь самолечением и опасайтесь мошенников, заманивающих на бесплатное обследование в сомнительные центры. Обращайтесь к терапевтам, врачам общей практики, ревматологам и вам окажут квалифицированную помощь.
Не занимайтесь самолечением и опасайтесь мошенников, заманивающих на бесплатное обследование в сомнительные центры. Обращайтесь к терапевтам, врачам общей практики, ревматологам и вам окажут квалифицированную помощь.
Не подорваться на подагре
Ее называют болезнью царей и царицей болезней: чаще всего она встречается у людей умных и талантливых, но при этом не дает повода для гордости — причиняемые ею боли порой бывают невыносимыми.
Она хорошо изучена — еще Гиппократ в свое время называл ее «болезнью воскресного вечера и утра в понедельник» — но при этом весьма актуальна и для современного общества. Ее носителей называют милым словом «подагрики», но сама подагра по своей природе достаточно коварна и капризна. Правда, к счастью, вполне управляема. Как контролировать это хроническое заболевание, не позволять ему влиять на качество жизни пациента, Modus vivendi выяснял с помощью известного ревматолога и терапевта, доктора медицинских наук Николая СОРОКИ.
АКТУАЛИЗАЦИЯ
В появлении приступов подагры «виновата» мочевая кислота — она выпадает в осадок в суставах и вызывает артрит. Как отмечает Николай Сорока, подагра не сдает позиций и на сегодняшний день: «За последние 20 лет заболевание стало встречаться в 2 раза чаще. По Беларуси нет точной статистики, но в западных странах подагрический артрит диагностируется у 1-2% мужчин, а в Новой Зеландии цифра может доходить до 6%. Болезнь актуальна своим внезапным стартом: человек чувствует себя в норме, но затем неожиданно появляются боли в суставах, которые полностью обездвиживают пациента. Бытует мнение, что если сустав зажать в тисках до боли — по ощущениям это ревматизм, а если тиски крутануть еще раз — это подагра. Ее приступы выключают человека из активной жизни, и если пациент не лечится, он постепенно становится инвалидом».
ПРИЧИНЫ
«Взгляд на подагру за последние десятилетия принципиально изменился, — рассказывает врач-ревматолог. — Считается, что в 90% случаев возникновение подагры связано с проблемой в почках — нарушением транспорта мочевой кислоты на уровне специальных белков-транспортеров, и только у 10% пациентов имеются генетические дефекты других ферментов, участвующих в обмене мочевой кислоты в организме и влияющих на ее содержание в крови.
— Считается, что в 90% случаев возникновение подагры связано с проблемой в почках — нарушением транспорта мочевой кислоты на уровне специальных белков-транспортеров, и только у 10% пациентов имеются генетические дефекты других ферментов, участвующих в обмене мочевой кислоты в организме и влияющих на ее содержание в крови.
В последнее время заметно увеличилось количество пациентов с лекарственно-индуцированной подагрой, которая провоцируется приемом медпрепаратов для лечения других заболеваний. К ним в первую очередь относятся препараты, содержащие ацетилсалициловую кислоту, которые часто прописываются кардиологами, но надо учитывать, что ацетилсалициловая кислота блокирует выведение мочевой кислоты из организма, повышает ее содержание, провоцирует приступы подагры. Вторая группа нежелательных препаратов — мочегонные средства, которые входят в комбинированное лечение той же артериальной гипертензии.
СИМПТОМАТИКА
Подагрой значительно чаще болеют мужчины, поскольку женские половые гормоны (эстрогены) обладают защитным действием, снижая уровень мочевой кислоты в организме. До наступления менопаузы женщины страдают подагрическим артритом крайне редко.
До наступления менопаузы женщины страдают подагрическим артритом крайне редко.
«Болезнь обычно начинается ночью с очень сильных болей, отека, припухлости большого пальца ноги, — поясняет Николай Сорока. — В течение нескольких ночных часов боль заметно прогрессирует, становится невыносимой, а в целом первый приступ подагры длится 5-7 дней. Потом симптомы исчезают, и человек может полгода-год ничего не чувствовать, считая, что он абсолютно здоров. Но затем после провоцирующего фактора (общее переедание, употребление большого количества мясных продуктов, алкоголь, физическая перегрузка, стрессовая ситуация) у пациента вновь возникает подагрический артрит, после чего обычно и обращаются к врачу, который видит, что процесс серьезный и неслучайный. От подагры избавиться невозможно, но ее можно успешно контролировать».
ДИАГНОСТИКА
«У подагры клинический диагноз — врач может определить заболевание на основе типичных клинических проявлений. Дополнительно можно сдать биохимический анализ крови, чтобы увидеть повышенный уровень мочевой кислоты, хотя он определяется не у всех пациентов. К сожалению, у нас нет возможности использовать абсолютный диагностический принцип — пропунктировать сустав и с помощью поляризационного микроскопа обнаружить кристаллы мочевой кислоты. Поэтому основными показателями для выявления болезни по-прежнему являются клиника и повышенный уровень мочевой кислоты в крови. Любопытно, что во время приступа этот уровень может быть нормальным и даже сниженным, что неопытного врача вводит в заблуждение. Ее снижение в этот период вызывается выпадением мочевой кислоты в осадок, а затем ее уровень вновь повышается», — резюмирует доктор медицинских наук.
К сожалению, у нас нет возможности использовать абсолютный диагностический принцип — пропунктировать сустав и с помощью поляризационного микроскопа обнаружить кристаллы мочевой кислоты. Поэтому основными показателями для выявления болезни по-прежнему являются клиника и повышенный уровень мочевой кислоты в крови. Любопытно, что во время приступа этот уровень может быть нормальным и даже сниженным, что неопытного врача вводит в заблуждение. Ее снижение в этот период вызывается выпадением мочевой кислоты в осадок, а затем ее уровень вновь повышается», — резюмирует доктор медицинских наук.
ЛЕЧЕНИЕ
Николай Сорока разделяет лечение подагры на два медикаментозных этапа: «Для пациента самое главное — снять болевой синдром, для чего применяются нестероидные противовоспалительные препараты, способные прервать развитие приступа подагрического артрита. Некоторые из них оказывают действие в течение часа, полностью приступ может быть купирован за несколько дней. Назначение этих лекарственных средств отменяют сразу после прохождения болей — никаким целительным эффектом они не обладают.
Если пациент обращает внимание исключительно на боли, то для врача важно общее состояние человека, для чего проводится второй этап лечения, включающий прием препаратов, снижающих уровень мочевой кислоты в крови. Это существенно влияет на профилактику новых приступов заболевания, и если из-за каких-то стрессовых ситуаций или других факторов риска приступ подагры все-таки возникает, то, во-первых, он не бывает столь выраженным, а во-вторых, легко купируется современными противовоспалительными средствами».
ПРОФИЛАКТИКА
«Первичной профилактики (как не заболеть подагрой) не существует – давать всему населению препараты, снижающие уровень мочевой кислоты, нелогично, — иронизирует врач-ревматолог. — Поэтому существует только вторичная профилактика, предусматривающая ряд рекомендаций для предотвращения новых болевых приступов. Одна из основных — советы по соблюдению диеты, которые не так строги, как раньше. Важно ограничить потребление продуктов, содержащих пуриновые основания и фруктозу, которая, особенно в больших количествах, увеличивает уровень мочевой кислоты в крови. Сегодня сняты все ограничения на продукты с пуриновыми основаниями растительного происхождения — спаржа, чечевица, фасоль, бобы, помидоры и т.д. Диета для пациентов с подагрой — исключение из рациона морепродуктов, внутренних органов животных (потроха), сладких напитков с содержанием фруктозы. Желательно ограничить потребление мясных продуктов, в умеренном количестве разрешены чай и кофе. Нет ограничений на нежирные молочные продукты. А вот фруктовые соки, апельсины, мед, арбузы, содержащие фруктозу, не показаны или заметно ограничиваются. Из спиртных напитков для подагриков категорически запрещено пиво, в 2,5 раза увеличивающее риск развития заболевания; очень нежелательны виски, коньяк; водку можно потреблять очень умеренно, из менее крепких напитков наименее опасно сухое вино. Во всем надо знать меру, тогда значительно повышаются шансы для контроля болезни».
Сегодня сняты все ограничения на продукты с пуриновыми основаниями растительного происхождения — спаржа, чечевица, фасоль, бобы, помидоры и т.д. Диета для пациентов с подагрой — исключение из рациона морепродуктов, внутренних органов животных (потроха), сладких напитков с содержанием фруктозы. Желательно ограничить потребление мясных продуктов, в умеренном количестве разрешены чай и кофе. Нет ограничений на нежирные молочные продукты. А вот фруктовые соки, апельсины, мед, арбузы, содержащие фруктозу, не показаны или заметно ограничиваются. Из спиртных напитков для подагриков категорически запрещено пиво, в 2,5 раза увеличивающее риск развития заболевания; очень нежелательны виски, коньяк; водку можно потреблять очень умеренно, из менее крепких напитков наименее опасно сухое вино. Во всем надо знать меру, тогда значительно повышаются шансы для контроля болезни».
СПРАВКА Modus vivendi. Николай Сорока в 1972г. окончил Минский мединститут по специальности «лечебное дело».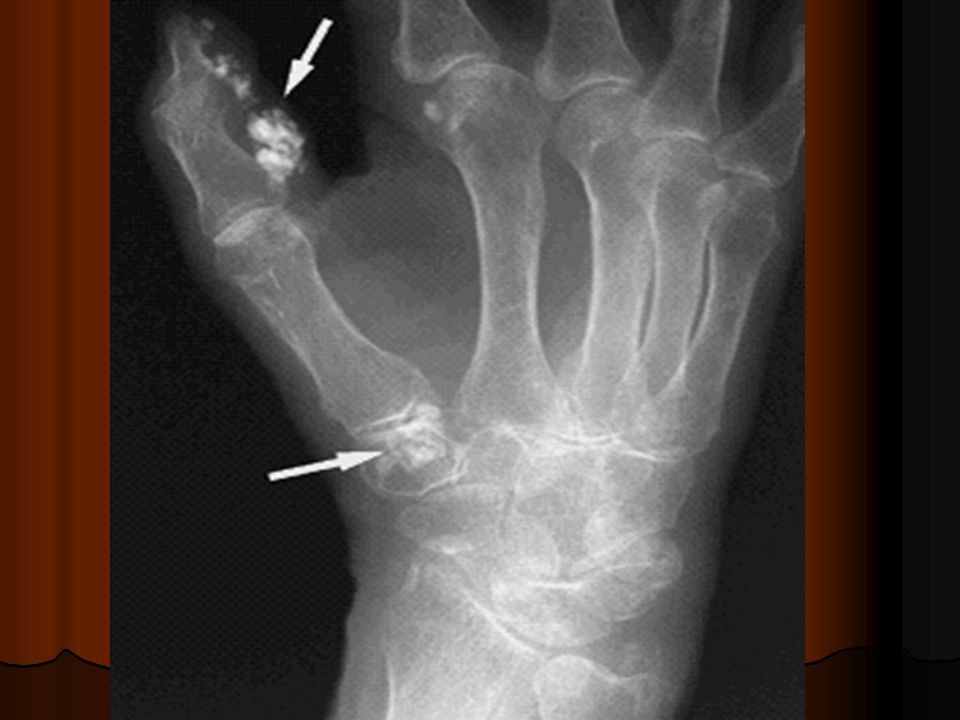 Доктор медицинских наук, профессор, заведующий 2-й кафедрой внутренних болезней БГМУ. Автор боле 450 научных работ, член редколлегий ряда белорусских и зарубежных специализированных медицинских журналов. Подготовил более 20 докторов и кандидатов медицинских наук.
Доктор медицинских наук, профессор, заведующий 2-й кафедрой внутренних болезней БГМУ. Автор боле 450 научных работ, член редколлегий ряда белорусских и зарубежных специализированных медицинских журналов. Подготовил более 20 докторов и кандидатов медицинских наук.
БелГазета, 18 июня 2012
Рационально-обоснованный подход к питанию у больных подагрой | Громова
1. Richette P., Bardin T. Gout. Lancet 2010;375(9711):318–28. DOI: 10.1016/S0140-6736(09)60883-7.
2. Nuki G., Simkin P.A. A concise history of gout and hyperuricemia and their treatment. Arthritis Res Ther 2006;8(Suppl. 1). DOI: 10.1186/ar1906.
3. Garrod A.B. On gout and rheumatism. The differential diagnosis, and the nature of the so-called rheumatic gout.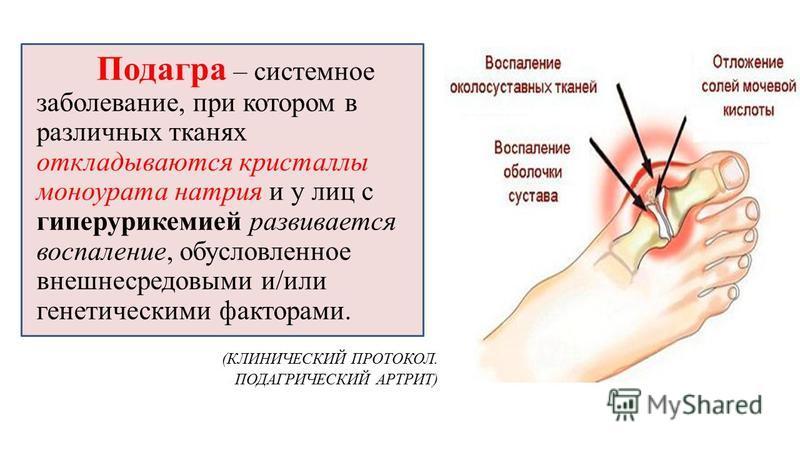 Med Chir Trans 1854;37(1):181–220. DOI: 10.1177/095952875403700114.
Med Chir Trans 1854;37(1):181–220. DOI: 10.1177/095952875403700114.
4. Ebstein W. On the Regimen to be adopted in Gout. J Ment Sci 1886;32(138):255–6. DOI:10.1192/bjp.32.138.255.
5. Ebstein W. The nature and treatment of gout. BMJ 1846;Suppl. 1–10:114. DOI: 10.1136/bmj.s1-10.10.114.
6. Guyatt G., Cairns J., Churchill D. Evidence-based medicine. A new approach toteaching the practice of medicine. JAMA 1992;268(17):2420–5. DOI: 10.1001/jama.1992.03490170092032.
7. Shekelle P.G., Woolf S.H., Eccles M., Grimshaw J. Developing guidelines. BMJ 1999;318(7183):593–6. DOI: 10.1136/bmj.318.7183.593.
8. Nielsen S.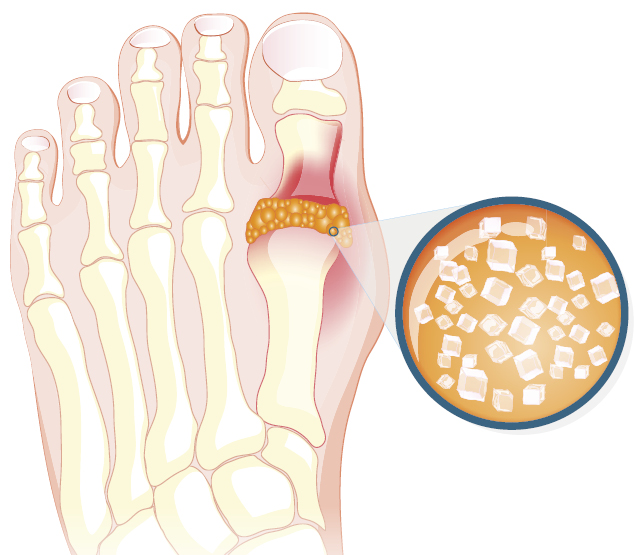 M., Zobbe K., Kristensen L.E., Christensen R. Nutritional recommendations for gout: An update from clinical epidemiology. Autoimmun Rev 2018;17(11):1090–6. DOI: 10.1016/j.autrev.2018.05.008.
M., Zobbe K., Kristensen L.E., Christensen R. Nutritional recommendations for gout: An update from clinical epidemiology. Autoimmun Rev 2018;17(11):1090–6. DOI: 10.1016/j.autrev.2018.05.008.
9. Richette P., Doherty M., Pascual E. et al. 2016 updated EULAR evidence-based recommendations for the management of gout. Ann Rheum Dis 2017;76(1):29–42. DOI: 10.1136/annrheumdis-2016-209707.
10. Qaseem A., Harris R.P., Forciea M.A. Management of acute and recurrent gout: a clinical practice guideline from the American College of Physicians. Ann Intern Med 2017;166(1):58–68. DOI: 10.7326/m16-0570.
11. Multidisciplinary expert task force оn hyperuricemia and related diseases. Chinese multidisciplinary expert consensus on the diagnosis and treatment of hyperuricemia and related diseases. Chin Med J (Engl) 2017; 130(20):2473–88. DOI: 10.4103/0366-6999.216416.
Chin Med J (Engl) 2017; 130(20):2473–88. DOI: 10.4103/0366-6999.216416.
12. Hui M., Carr A., Cameron S. et al. The British Society for Rheumatology Guideline for the Management of Gout. Rheumatology (Oxford) 2017;56(7):1–20. DOI: 10.1093/rheumatology/kex156.
13. Kiltz U., Alten R., Fleck M. et al. Full version of the S2e guidelines on gouty arthritis: Evidence-based guidelines of the German Society of Rheumatology (DGRh). Z Rheumatol 2016;75(Suppl. 2):11–60. DOI: 10.1007/s00393-016-0147-6.
14. Sautner J., Eichbauer-Sturm G., Gruber J. et al. Austrian nutrition and lifestyle recommendations for gout and hyperuricemia. Z Rheumatol 2015;74(7):631–6. DOI: 10.1007/s00393-015-1580-7.
15. Graf S.W., Whittle S.L., Wechalekar M.D. et al. Australian and New Zealand recommendations for the diagnosis and management of gout integrating systematic literature review and expert opinion in the 3e Initiative. Int J Rheum Dis 2015;18(3):341–51. DOI: 10.1111/1756-185x.12557.
Graf S.W., Whittle S.L., Wechalekar M.D. et al. Australian and New Zealand recommendations for the diagnosis and management of gout integrating systematic literature review and expert opinion in the 3e Initiative. Int J Rheum Dis 2015;18(3):341–51. DOI: 10.1111/1756-185x.12557.
16. Sivera F., Andres M., Carmona L. et al. Multinational evidence-based recommendations for the diagnosis and management of gout: integrating systematic literature review and expert opinion of a broad panel of rheumatologists in the 3e initiative. Ann Rheum Dis 2014;73(2):328–35. DOI: 10.1136/annrheumdis-2013-203325.
17. Sautner J., Gruber J., Herold M. et al. Austrian 3e-recommendations for diagnosis and management of gout 2013. Wien Klin Wochenschr 2014;126(3–4):79–89. DOI: 10.1007/s00508-013-0469-1.
18. Araújo F., Cordeiro I., Teixeira F. et al. Portuguese recommendations for the diagnosis and management of gout. Acta Reumatol Port 2014;39(2):158–71.
Araújo F., Cordeiro I., Teixeira F. et al. Portuguese recommendations for the diagnosis and management of gout. Acta Reumatol Port 2014;39(2):158–71.
19. SER. Clinical practice guidelines for management of gout. Madrid. Spain: SpanishSociety of Rheumatology SER 2013. Available at: http://content. guidelinecentral.com/guideline/get/pdf/2948.
20. Manara M., Bortoluzzi A., Favero M. et al. Italian Society of Rheumatology recommendations for the management of gout. Reumatismo 2013;65(1):4–21. DOI: 10.4081/reumatismo.2013.4.
21. Engel B., Prautzsch H. Haufige gichtanfalle und chronische gicht in derhausarztlichen versorgung. DEGAM www.degam-leitlinien.de: Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin 2013. Available at: https://www.degam. de/degamleitlinien-379.html.
de/degamleitlinien-379.html.
22. Bliddal H., Leeds A.R., Christensen R. Osteoarthritis, obesity and weight loss: evidence, hypotheses and horizons a scoping review. Obes Rev 2014;15(7): 578–86. DOI: 10.1111/obr.12173.
23. Yamanaka H. Japanese guideline for the management of hyperuricemia and gout: second edition. Nucleosides Nucleotides Nucleic Acids 2011;30(12):1018–29. DOI: 10.1080/15257770.2011.596496.
24. Woutersen-Koch H., Wiersma T., Janssens HJEM en and. Samenvatting van de standaard “Artritis” van het nederlands huisartsen genootschap. Ned Tijdschr Geneeskd 2009;153.
25. Ministry of Health Malaysia. Management of Gout. CPG Secretariat, Health Technology Assessment Section, Medical Development Division, Ministry of Health Malaysia, Putrajaya. 2008. Available at: https://journals.sagepub.com/doi/abs/10.1177/1010539509359535.
26. Moher D., Liberati A., Tetzlaff J., Altman D.G. Preferred reporting items for systematic reviews and meta-analyses: the PRISMA statement. Ann Intern Med 2009;151(4):264–9. DOI: 10.7326/00034819-151-4-200908180-00135.
27. Цурко В.В., Громова М.А. Общие принципы и основные рекомендации по ведению и лечению пациентов с подагрой по материалам обновленных европейских рекомендаций. Consilium Medicum 2017;19(12):20–4. DOI: 10.26442/2075-1753_19.12.20-24.
28. Khanna D., Fitzgerald J.D., Khanna P.P. et al. 2012 American College of Rheumatology guidelines for management of gout. Part 1: Systematic nonpharmacologic and pharmacologic therapeutic approaches to hyperuricemia. Arthritis Care Res (Hoboken) 2012;64(10): 1431–46. DOI: 10.1002/acr.21772.
29. Choi H.K. A prescription for lifestyle change in patients with hyperuricemia and gout. Curr Opin Rheumatol 2010;22(2):165–72. DOI: 10.1097/bor.0b013e328335ef38.30.
30. Kalergis М., Leung Yinko S.S., Nedelcu R. Dairy products and prevention of type 2 diabetes: implications for research and practice. Front Endocrinol (Lausanne) 2013;4:90. DOI: 10.3389/fendo.2013.00090.
31. Choi H.K., Curhan G. Soft drinks, fructose consumption, and the risk of gout in men: prospective cohort study. BMJ 2008;336(7639):309–12. DOI: 10.1136/bmj.39449.819271.be.
32. Jordan K.M., Cameron J.S., Snaith M. et al. British Society for Rheumatology and British Health Professionals in Rheumatology guideline for the management of gout. Rheumatology (Oxford) 2007;46(8):1372–4. DOI: 10.1093/rheumatology/kem056a.
33. Clifford A.J., Riumallo J.A., Young V.R., Scrimshaw N.S. Effect of oral purines on serum and urinary uric acid of normal, hyperuricemic and gouty humans. J Nutr 1976;106:428–34. DOI: 10.1093/jn/106.3.428.
34. Zöllner N., Griebsch A. Diet and gout. Adv Exp Med Biol 1974;41:435–42. DOI: 10.1007/978-1-4757-1433-3_8.
35. Choi H.K., Atkinson K., Karlson E.W. et al. Purine-rich foods, dairy and protein intake, and the risk of gout in men. N Engl J Med 2004;350(11):1093–103. DOI: 10.1056/nejmoa035700.
36. Choi H.K., Liu S., Curhan G. Intake of purine-rich foods, protein, and dairy products and relationship to serum levels of uric acid: the Third National Health and Nutrition Examination Survey. Arthritis Rheum 2005;52(1):283–9. DOI: 10.1002/art.20761.
37. Zgaga L., Theodoratou E., Kyle J. et al. The association of dietary intake of purine-rich vegetables, sugar-sweetened beverages and dairy with plasma urate, in a cross-sectional study. PLoS One 2012;7(6):38123. DOI: 10.1371/journal.pone.0038123.
38. Fam A.G. Strategies and controversies in the treatment of gout and hyperuricaemia. Baillière’s Clinical Rheumatology 1990;4(2):177–92. DOI: 10.1016/s0950-3579(05)80016-0.
39. Choi H.K., Atkinson K., Karlson E.W. et al. Alcohol intake and risk of incident gout in men: a prospective study. Lancet 2004;363(9417):1277–81. DOI: 10.1016/s0140-6736(04)16000-5.
40. Zhang Y., Woods R., Chaisson C.E. et al. Alcohol consumption as a trigger of recurrent gout attacks. Am J Med 2006;119(9):800.е13–8. DOI: 10.1016/j.amjmed.2006.01.020.
41. Choi H.K., Curhan G. Beer, liquor, and wine consumption and serum uric acid level: the Third National Health and Nutrition Examination Survey. Arthritis Care Res 2004;51(6):1023–9. DOI: 10.1002/art.20821.
42. Bhole V., de Vera M., Rahman M.M. et al. Epidemiology of gout in women: Fiftytwo-year followup of a prospective cohort. Arthritis Rheum 2010;62(4):1069–76. DOI: 10.1002/art.27338.
43. Chandratre P., Mallen C.D., Roddy E. еt al. “You want to get on withthe rest of your life”: a qualitative study of health-related quality of life in gout. Clin Rheumatol 2016;35(5):1197–205. DOI: 10.1007/s10067-015-3039-2.
44. Dalbeth N., Merriman T.R., Stamp L.K. Gout. Lancet 2016;388(10055):2039–52. DOI: 10.1016/s0140-6736(16)00346-9.
45. Kaneko K., Aoyagi Y., Fukuuchi T. et al. Total purine and purine base content of common foodstuffs for facilitating nutritional therapy for gout and hyperuricemia. Biol Pharm Bull 2014;37(5):709–21. DOI: 10.1248/bpb.b13-00967.
46. Eckel R.H., Jakicic J.M., Ard J.D. et al. 2013 AHA/ACC guideline on lifestyle management to reduce cardiovascular risk: a report of the American College of Cardiology/American Heart Association Task force on practice guidelines. Circulation 2014; 129(25 Suppl. 2):76–99. DOI: 10.1161/01.cir.0000437740.48606.d1.
47. De Vera M.A., Marcotte G., Rai S. et al. Medication adherence in gout: a systematic review. Arthritis Care Res (Hoboken) 2014;66(10):1551–9. DOI: 10.1002/acr.22336.
48. Schumacher H.R., Taylor W., Edwards L. et al. Outcome domains for studies of acute and chronic gout. J Rheumatol 2009;36(10):2342–5. DOI: 10.3899/jrheum.090370.
49. Yin R., Li L., Zhang G. et al. Rate of adherence to urate-lowering therapy among patients with gout: a systematic review and meta-analysis. BMJ Open 2018;8(4):017542. DOI: 10.1136/bmjopen-2017-017542.
50. Sheng F., Fang W., Zhang B. et al. Adherence to gout management recommendations of Chinese patients. Medicine (Baltimore) 2017;96(45):8532. DOI: 10.1097/md.0000000000008532.
Подагра_часть 2_Лечение — «Мать и Дитя
ВАЖНО! Лечить и наблюдать пациентов с подагрой должен врач-ревматолог, который использует комплексный подход к лечению, не ограничиваясь только симптоматическими мероприятиями во время приступа.
Нелекарственное лечение подагры.
В вопросах лечения подагры на первое место выходят немедикаментозные методы, то есть нелекарственная терапия. И первое, о чём должен знать пациент – это необходимость соблюдения малопуриновой диеты. Это первостепенной важности пункт в назначениях, который существенно увеличивает шансы на успешное лечение подагры. Уровень мочевой кислоты в нашем организме напрямую зависит от количества белка, поступающего с пищей.
- Поэтому продукты, содержащие много белка растительного и животного происхождения в период артрита необходимо исключить: это мясо, рыба, паренхиматозные органы животных (печень, почки, мозг и др.), морепродукты, икра рыб, бобовые, грибы, колбасы, мясные и рыбные консервы, мясные, рыбные, грибные бульоны.
- Предпочтение необходимо отдавать овощам, фруктам, молочным продуктам, крупам. Цитрусовые, огурцы очень хорошо выводят мочевую кислоту.
- Из овощей и фруктов необходимо ограничить оранжевые. Исключить шпинат, щавель. Из фруктов и ягод НЕ показаны: слива, малина, инжир, виноград.
- Кроме того, больному подагрой необходимо выпивать 2-2,5 литра жидкости в день с целью предотвращения кристаллизации мочевой кислоты в почках. Особенно полезны морсы, компоты, соки цитрусовых, огуречный сок, минеральная вода (щелочная), зеленый чай. Зерновой кофе на время приступа лучше исключить. Питьевой режим пациентам с сопутствующими сердечно-сосудистыми заболеваниями необходимо согласовать со своим кардиологом.
- В межприступный период диетические рекомендации позволяют пациенту постепенно вводить в свой рацион мясо и рыбу. Способ приготовления – в отварном, запечённом виде, на пару. Не рекомендованы мясные и рыбные бульоны, жарение, тушение. Мясо и рыбу вводят сначала 2 раза в неделю, затем через день по 100-150 г/сут.
- Особое отношение при подагре к спиртным напиткам. Алкоголь необходимо исключить, особенно пиво, красное вино и крепкие спиртные напитки. Алкоголь практически блокирует выведение мочевой кислоты почками, что способствует ее увеличению в крови.
! Препаратами первой линии для лечения острого подагрического артрита являются нестероидные противовоспалительные препараты (НПВП). Они хорошо купируют боль, снижают активность воспаления и обладают жаропонижающим действием. Применяются внутримышечные инъекции, формы для приёма внутрь (таблетки, капсулы, порошки), ректальные суппозитории. Назначая эти препараты, врач должен взвесить соотношение польза/риск для каждого конкретного пациента и выбрать на свой взгляд самое эффективное и безопасное средство. В ряде случаев, как было уже сказано выше, пациент с подагрой имеет еще ряд заболеваний (сахарный диабет, гипертоническую болезнь, хроническую сердечную недостаточность и др.), которые требуют дифференцированного подхода при подборе НПВП.
При недостаточном эффекте от НПВП для купирования стойких артритов при затяжном подагрическом приступе могут применяться глюкокортикостероиды (ГКС). Это препараты, относящиеся к стероидным гормонам. Они обладают выраженным противовоспалительным действием. Применяются для введения внутрь воспаленного сустава, внутримышечно, внутривенные инфузии (капельное введение), реже – таблетированные формы. Назначаются эти препараты коротким курсом и, как правило, с выраженным положительным эффектом.
При включении в схему лечения глюкокортикостероидов (преднизолон, метилпреднизолон, дексаметазон, гидрокортизон, бетаметазон и др.) требуется наблюдение ревматолога, контроль за артериальным давлением, глюкозой крови и другими показателями. Самостоятельное применение ГКС пациентами без консультации врача исключено во избежание тяжёлых последствий от неправильного использования.
Также хорошо купирует приступ подагры колхицин, обладаем хорошим противовоспалительным действием, уменьшает образование мочевой кислоты. Схему лечения подбирает врач, оценивая состояние пациента, наличие сопутствующих заболеваний, возраст и др.
После удачного лечения острого артрита мы все должны понимать, что на этом лечение подагры не заканчивается. И было бы ошибкой слишком рано праздновать победу над заболеванием. К сожалению, в ряде случаев подобная тактика врача (или нежелание пациента продолжать лечение) имеет место. При отсутствии лечения в межприступный период высоки риски рецидивов артритов и развитие упорной хронической подагры с осложнениями. Речь идёт о продолжении соблюдения малопуриновой диеты и приёме так называемых базисных препаратов, которые контролируют уровень мочевой кислоты в крови. И самый распространённый из них – это аллопуринол – препарат с хорошим профилем безопасности и хорошим соотношением польза/риск. Аллопуринол снижает образование мочевой кислоты в организме, а также улучшает её выведение почками. Дозу подбирает врач-ревматолог, рекомендуя регулярно (на начальном этапе не реже, чем 1 раз в месяц) исследовать уровень мочевой кислоты крови для коррекции дозы аллопуринола. Наиболее распространённая ошибка врача (чаще непрофильного специалиста) – это назначение аллопуринола в остром периоде. Сам препарат может провоцировать развитие артрита. Поэтому начало приёма лекарства нужно рекомендовать в межприступном периоде, сопровождая противовоспалительным лечением на короткий срок.
Профилактика подагры.
Соблюдение диеты с умеренным содержанием мясных продуктов, ограничением животных жиров, отказ от алкоголя, или его умеренное употребление, борьба с избытком массы тела (малокалорийная диета, адекватная физическая активность) являются действенными мерами профилактики подагры и часто сопутствующего ей метаболического синдрома.
А при развитии симптомов заболевания пациент должен знать, что для улучшения отдалённого прогноза, для сохранения хорошего качества жизни на долгие годы следует вовремя начать адекватное лечение под руководством врача-ревматолога. Подагра – это хроническое заболевание, требующее постоянного внимания, пересмотра образа жизни, пищевых привычек, отношения к алкоголю. Часто лечение пациента с подагрой проводится ревматологом совместно с урологами, нефрологами (при поражении почек), терапевтами-кардиологами (коррекция лечения артериальной гипертензии, сердечной недостаточности, исключение приёма некоторых мочегонных средств, замена аспирина на другие антиагреганты и т.д.), эндокринологами (лечение сахарного диабета и ожирения), хирургами (удаление тофусов, лечение осложненных форм).
Длительная ремиссия при подагре – это цель, к которой должны стремиться пациент вместе со своим врачом. При правильном комплексном подходе к лечению эта цель становится более чем реальной.
информация для пациентов — клиника «Добробут»
Основные симптомы подагры, лечение и профилактика
Подагра – заболевание суставов, характеризующееся нарушением обмена веществ и отложением солей. Основным симптомом подагры является приступ подагрического артрита. Болезнь относится к наиболее старым патологиям, описанным еще Гиппократом. В то время ее называли «болезнью королей». Подвержены чаще всего мужчины после 40 лет. Признаки подагры у женщин диагностируются крайне редко.
Провоцирующие факторы:
- генетическая предрасположенность;
- мужской пол и возраст больше 40;
- ожирение средней и тяжелой степени;
- бесконтрольный прием лекарственных препаратов;
- чрезмерное употребление алкоголя и жирной пищи.
Основная причина подагры – повышено устойчивый уровень мочевой кислоты. В процессе развития заболевания происходит отложение кристаллов мочевой кислоты в суставах, что и приводит к их частичному или полному разрушению.
Боли при подагре суставов – клинические проявления
В зависимости от развития заболевания подагру делят на бессимптомный этап и острый подагрический артрит. В первом случае накопление кристалликов мочевой кислоты в суставах никак себя не проявляет. Такое состояние длится годами и только у 20% больных может привести к возникновению настоящей подагры.
Клинические проявления острого подагрического артрита:
- наличие отеков в области сустава;
- покраснение сустава;
- острые боли при подагре суставов, возникающие в ночное (или утреннее) время;
- субфебрильное повышение температуры тела;
- ухудшение общего состояния, апатия, потеря аппетита.
В начальном периоде боль возникает, как правило, в одном суставе (большой палец на ноге или руке), но с течением времени патология «захватывает» соседние суставы. Приступы острого подагрического артрита могут длиться от нескольких суток до нескольких недель. Без своевременной диагностики и квалифицированного лечения симптомы заболевания начинают проявляться все чаще. Постепенное сокращение времени между приступами – тревожный симптом, сигнализирующий о переходе болезни в хроническую форму. О том, как снять обострение подагры быстро и эффективно, расскажет врач на личном приеме.
Проявления подагры у мужчин
Подагра относится к хроническим заболеваниям, вылечить которые практически невозможно. Болезнь может развиваться стремительно или быть вялотекущей. В данном случае все зависит от общего состояния пациента и его способа жизни.
Как было отмечено выше, у мужчин подагра диагностируется в три раза чаще, нежели у женщин. Заболевание поражает представителей сильной половины после 40 лет. Лечением подагры у мужчин занимается ревматолог. После диагностических мероприятий, сбора анамнеза и осмотра больного врач назначит курс медикаментозной терапии и проконтролирует ее выполнение.
На нашем сайте Добробут.ком вы сможете записаться на консультацию и получить ответ на вопрос «подагра – что за болезнь и к какому врачу обращаться».
Лечение подагры
Для того чтобы лечение принесло максимальную пользу, необходимо изменить образ жизни и придерживаться определенной диеты. Качественная диагностика и строгое выполнение назначений ревматолога позволяет взять под контроль болезнь и минимизировать острые приступы. Кроме того, своевременный прием лекарств от приступов подагры поможет избежать тяжелых осложнений. Более подробно о возможных последствиях заболевания речь пойдет в следующем разделе.
Лекарственная терапия при подагре большого пальца направлена на снижение уровня мочевой кислоты в организме и купирование воспаления с острым болевым синдромом. В первом случае врач может назначить такие препараты: аллопуринол, оротовая кислота, тиопуринол, гепатокатазал или милурит. Для решения второй задачи чаще всего назначаются нестероидные противовоспалительные препараты: диклофенак, бутадион, индометацин и напроксен.
Подагра большого пальца: как предупредить приступ
Нижеприведенные рекомендации помогут предупредить возникновение приступов острого подагрического артрита.
Профилактические мероприятия:
- регулярное выполнение комплекса лечебной физкультуры;
- ежедневное употребление не менее 2 литров воды;
- отказ от газированных напитков и порошковых соков;
- строжайшее соблюдение диеты при подагре и повышенной мочевой кислоте;
- строгий контроль за применением аспирина;
- контроль уровня мочевой кислоты в организме;
- периодическая фиксация больного сустава в приподнятом состоянии;
- отказ от жирной и копченой пищи.
О том, какие продукты питания нельзя есть при подагре, вам расскажет врач во время консультации. Также рекомендуем изучить рецепты народной медицины, которые помогут продлить период ремиссии.
Симптомы подагры и возможные осложнения
Тофусы – узелки, образовывающиеся под кожей в области воспаленного сустава. Они могут появляться в области пальцев рук, ног, локтей и ахиллова сухожилия. Со временем эти узелки начинают разъедать кость изнутри.
Деформация большого пальца ноги. Без надлежащего лечения подагра может привести к патологическому процессу в близлежащих суставах (коленных, голеностопных). О том, как лечить подагру на ногах в домашних условиях, читайте дальше.
При тяжелой стадии возможно развитие флебита. Также мочекаменная болезнь является частым осложнением подагры.
Как лечить подагру в домашних условиях
Основным лечение заболевания является медикаментозная терапия и диета. Народная медицина, лечебная физкультура и физиотерапия являются вспомогательными методами, назначаемыми, как правило, в период ремиссии.
Учитывая причины подагры на руках и результаты лабораторных исследований, врач назначит медикаментозный курс лечения с обязательным применением вспомогательной терапии.
Если у вас остались вопросы и нужна личная консультация специалиста, обращайтесь в нашу клинику. Консультацию проводят врачи с многолетним стажем. Записаться на прием можно на сайте и по вышеуказанным номерам.
Связанные услуги:
Ортопедия и травматология
Симптомы пяточной шпоры
человек с подагрой с риском преждевременной смерти
Новое исследование показало, что у людей с подагрой вероятность преждевременной смерти на 25 процентов выше, чем у людей без подагры. Результаты также показывают, что этот повышенный уровень смертности не улучшился за последние 16 лет, в отличие от уровня смертности людей с ревматоидным артритом (РА).
Подагра, которой страдают более 4 процентов взрослого населения США, является наиболее распространенной формой воспалительного артрита.Он развивается у некоторых людей с высоким уровнем мочевой кислоты в крови. Кислота может образовывать игольчатые кристаллы в суставе и вызывать внезапные приступы сильной боли, болезненности, покраснения, тепла и отека. Подагра также связана с другими заболеваниями, такими как сердечно-сосудистые заболевания и метаболический синдром.
В исследовании, недавно опубликованном в Интернете в Annals of the Rheumatic Diseases , рассматривались данные, доступные в The Health Improvement Network (THIN) — базе данных электронных медицинских карт в Соединенном Королевстве, которая включает информацию о более чем 10 миллионах человек.
Исследователи идентифицировали более 103 000 человек с подагрой из базы данных. Каждый человек с подагрой был сопоставлен — в зависимости от возраста, пола и календарного года, в котором они были внесены в базу данных — с пятью людьми без подагры (всего было около 515 000 подобранных контрольных групп). Затем исследователи разделили участников на две группы в зависимости от года постановки диагноза у пациентов с подагрой, сформировав раннюю группу (1999–2006) и позднюю группу (2007–2014). Затем они посмотрели, сколько людей в каждой группе умирало каждый год.
После учета возраста, пола, индекса массы тела, употребления сигарет, алкоголя, лекарств и дополнительных заболеваний исследователи обнаружили, что у людей с подагрой выше уровень смертности по сравнению с людьми без подагры как в ранней, так и в поздней группах. При прочих равных, на каждого человека без подагры, умершего по любой причине, 1,25 человека с подагрой умерли в первой группе. В поздней группе это число было 1,24. Смертность в этих двух группах была почти одинаковой, что указывает на то, что разрыв в смертности со временем не улучшился.
Контраст со смертностью от РА
Ведущий автор исследования Хен К. Чой, доктор медицины, директор центра подагры и хрустальной артропатии при Массачусетской больнице общего профиля в Бостоне, говорит, что отсутствие улучшения показателей смертности от подагры резко контрастирует с тем, что произошло со смертностью от ревматоидного артрита. Группа доктора Чоя провела аналогичное исследование РА, также недавно опубликованное в Annals of the Rheumatic Diseases, с использованием той же базы данных и за тот же период времени.
Они обнаружили, что в ранней группе у людей с РА вероятность преждевременной смерти на 56 процентов выше, чем у людей без РА.Но в поздней группе уровень смертности людей с РА был намного ниже: вероятность преждевременной смерти у них была на 29 процентов выше.
Доктор Чой говорит, что улучшение, скорее всего, связано с лучшими вариантами лечения, доступными для людей с РА, и тенденцией к тому, что врачи используют лекарства раньше и более агрессивно для достижения определенных целей лечения — подход, называемый «лечить до цели».
Н. Лоуренс Эдвардс, доктор медицины, заместитель председателя и профессор кафедры медицины Университета Флориды в Гейнсвилле соглашается.Он говорит: «Когда вы лечите ревматоидный артрит по назначению, вы действительно добираетесь до самой основы воспаления. Очень важно, почему этого не произошло с подагрой. Это потому, что мы, как профессионалы, выполняем абсолютно грязную работу по лечению подагры до определенного предела. Мы очень хорошо работаем над достижением цели с помощью RA ».
Недолеченная подагра
Drs. И Чой, и Эдвардс говорят, что к подагре, как к воспалительному заболеванию, относятся гораздо проще, чем к РА.
Доктор Эдвардс говорит, что подагра, примерно в четыре раза более распространенная, чем РА, является хроническим воспалительным заболеванием, но люди склонны думать о ней как о периодических эпизодах болезненного сустава.По правде говоря, у людей, страдающих подагрой, воспаление всегда присутствует в суставах. Даже когда симптомы острого приступа подагры проходят, воспаление продолжается.
Доктор Эдвардс отмечает: «На протяжении десятилетий мы знали, что наличие хронического воспалительного заболевания повышает риск более ранней смерти».
Доктор Чой объясняет, что подавляющее большинство людей с подагрой должны получать уратоснижающие препараты. Однако лишь небольшая часть пациентов действительно получает лечение, и еще меньшее количество людей остаются на нем достаточно долго и постоянно, чтобы растворить кристаллы мочевой кислоты, которые вызывают хроническое воспаление.
Уменьшите риск ранней смерти
В среднем, наличие подагры повышает риск смерти человека раньше, чем такой же человек без подагры, на 25 процентов. По словам доктора Эдвардса, чтобы снизить этот риск, пациенты с подагрой должны работать со своим врачом, чтобы снизить уровень мочевой кислоты до целевого уровня <6 мг / дл - и поддерживать его на этом уровне в течение всей жизни. Кроме того, людям с подагрой необходимо контролировать заболевания, которые сопровождают подагру (сопутствующие заболевания), такие как гипертония, болезни сердца и почек.
Итак, если у вас подагра, вот что вам нужно сделать, чтобы прожить максимально долгую и здоровую жизнь:
Доктор Чой призывает: «Помните, что подагра излечима и даже излечима с помощью лекарств и других подходящих методов лечения. Работайте со своим врачом над снижением уровня мочевой кислоты — прежде всего с помощью лекарств, изменения образа жизни и лечения сопутствующих заболеваний ».
Автор: Бет Экстелл для Фонда артрита
Связанные ресурсы:
Что это такое, симптомы, причины, лечение
Обзор
Что такое подагра?
Врачи называют подагру общим термином «артрит» — широкий спектр заболеваний суставов и боли в суставах.Некоторые формы артрита вызывают воспаление суставов, а другие — нет. Подагра — распространенная форма воспалительного артрита. Это связано с кристаллом мочевой кислоты.
Подагра вызывает боль и отек в одном или нескольких суставах. Обычно поражает большой палец ноги. Но он также обнаружен в других суставах, включая колено, лодыжку, стопу, руку, запястье и локоть.
У кого подагра?
Подагра может поразить любого. Обычно это происходит раньше у мужчин, чем у женщин. Обычно это происходит у женщин после менопаузы.Мужчины могут получить его в три раза чаще, чем женщины, потому что большую часть жизни у них уровень мочевой кислоты выше. Женщины достигают такого уровня мочевой кислоты после менопаузы.
У людей больше шансов заболеть подагрой, если они болеют:
У вас также больше шансов заболеть подагрой, если вы:
- Придерживайтесь диеты с высоким содержанием животных белков
- Употребляет значительное количество алкоголя
- Принимают водные таблетки (диуретики).
Симптомы и причины
Что вызывает подагру?
Человеческое тело вырабатывает мочевую кислоту при расщеплении химических веществ, называемых пуринами, которые содержатся в определенных продуктах питания и напитках.Этот нормальный побочный продукт проходит через почки и выходит из организма, когда вы писаете.
Иногда организм вырабатывает слишком много мочевой кислоты. Или почки не справляются с этим. Когда в организме высокий уровень мочевой кислоты или гиперурикемия, кристаллы мочевой кислоты могут концентрироваться в суставах. Острые игольчатые кристаллы вызывают подагру. Однако многие люди с повышенным уровнем мочевой кислоты никогда не заболевают подагрой.
Каковы симптомы подагры?
Приступ подагры называется приступом подагры.Приступы подагры очень болезненны и могут возникать внезапно, часто в одночасье. Во время приступа подагры симптомы пораженного сустава (суставов) могут включать:
- Сильная боль.
- Покраснение.
- Жесткость.
- Отек.
- Нежность даже к легкому прикосновению, например, от простыни.
- Тепло или ощущение, будто сустав горит.
- Как долго длится приступ подагры?
Приступ подагры может длиться неделю или две. Между приступами подагры симптомы могут вообще отсутствовать.
Как часто случаются приступы подагры?
У некоторых людей приступы подагры случаются часто, у других между приступами проходят годы. Если подагру не лечить, приступы могут стать более частыми и продолжаться дольше. Приступы подагры могут повторяться снова и снова в одном и том же суставе или поражать разные суставы.
Диагностика и тесты
Как врач диагностирует подагру?
Если у вас возникла внезапная или сильная боль в суставе, вам следует поговорить со своим лечащим врачом (PCP).Ваш основной лечащий врач может направить вас к ревматологу, врачу, специализирующемуся на подагре и других видах артрита.
Медицинские работники учитывают несколько факторов при подтверждении подагры:
- Симптомы: Врач попросит вас описать ваши симптомы, как часто они возникают и как долго длятся.
- Медицинский осмотр: Ваш врач осмотрит пораженный сустав (суставы) на предмет отека, покраснения и тепла.
- Анализ крови: С помощью теста можно определить количество мочевой кислоты в крови.
- Визуальные тесты: Вы можете сделать снимки пораженного сустава (суставов) с помощью рентгена, ультразвука или МРТ.
- Аспирация: Врач может использовать иглу для извлечения жидкости из сустава. Используя микроскоп, член команды может искать кристаллы мочевой кислоты (подтверждающие подагру) или другую проблему (например, бактерии с инфекцией или кристаллы другого типа).
Ведение и лечение
Как лечится подагра?
Ваш лечащий врач может назначить определенные лекарства для лечения подагры.
Некоторые препараты помогают контролировать симптомы:
- НПВП могут уменьшить боль и отек. Некоторые люди с заболеванием почек, язвой желудка и другими проблемами со здоровьем не могут принимать НПВП.
- Колхицин может уменьшить воспаление и боль, если вы примете его в течение 24 часов после приступа подагры. Его принимают внутрь.
- Кортикостероиды могут облегчить боль и отек. Вы принимаете стероиды внутрь или в виде инъекций.
Лекарства, которые помогают снизить уровень мочевой кислоты в организме, чтобы предотвратить или уменьшить будущие приступы подагры:
- Аллопуринол в таблетках.
- Фебуксостат в таблетках.
- Пеглотиказа, вводимая внутривенно (в вену).
- Пробенецид в таблетках.
Профилактика
Могу ли я предотвратить подагру?
Вы можете внести определенные изменения в образ жизни, чтобы предотвратить подагру:
- Пейте много воды, чтобы улучшить работу почек и избежать обезвоживания.
- Регулярно выполняйте физические упражнения, чтобы поддерживать нормальный вес. Избыточный вес увеличивает количество мочевой кислоты в организме и увеличивает нагрузку на суставы.
Постарайтесь ограничить количество пуринов в организме, поскольку эти химические вещества могут вызвать накопление мочевой кислоты. Продукты и напитки с высоким содержанием пуринов включают:
- Спирт.
- Красное мясо и субпродукты (например, печень).
- Моллюски.
- Соус.
- Напитки и продукты с высоким содержанием фруктозы (фруктовый сахар).
- Белок животного происхождения. Весь белок из мяса животных потенциально может привести к повышению уровня мочевой кислоты.
Некоторые лекарства могут повышать уровень мочевой кислоты. Эти лекарства включают:
- Мочегонные средства, также известные как «водные таблетки».
- Иммунодепрессанты или препараты, замедляющие работу иммунной системы (например, обычно при трансплантации органов).
Перспективы / Прогноз
Когда мне следует позвонить своему врачу по поводу симптомов подагры?
Если вы испытываете внезапную сильную боль в суставе, немедленно обратитесь к врачу.Если сустав горячий и воспаленный, у вас может быть подагра или другая проблема, например, инфекция.
Каковы перспективы у людей с подагрой?
Нелеченная подагра может привести к необратимому повреждению суставов. Накопление мочевой кислоты в суставах и мягких тканях называется тофусом. У некоторых людей с подагрой могут развиться и другие проблемы со здоровьем, такие как тяжелый артрит, камни в почках и болезни сердца. Важно обсудить свои симптомы с врачом.
Жить с
Как я могу справиться с приступом подагры?
При приступе подагры вы можете управлять своими симптомами с помощью:
- Отказ от алкоголя и сладких напитков.
- Обильное питье.
- Подъем шва (ов).
- Положить лед на стык (стыки).
- Ограничение нагрузки на соединение (-и).
Что еще мне следует спросить у врача о подагре?
Вы можете спросить своего поставщика медицинских услуг:
- Что вызывает подагру?
- Есть ли у меня повреждения суставов?
- Что я могу сделать, чтобы предотвратить будущие атаки?
- Могут ли мне помочь лекарства от подагры?
- Как долго мне нужно будет принимать лекарства от подагры?
Записка из клиники Кливленда
Подагра — болезненная форма артрита.Избыток мочевой кислоты в вашем теле образует острые кристаллы в суставах, что приводит к опуханию и чрезмерной болезненности. Подагра обычно начинается с большого пальца ноги, но может поражать и другие суставы. Подагра — это заболевание, которое поддается лечению, и уровень мочевой кислоты можно снизить с помощью лекарств и изменения образа жизни. Поговорите со своим врачом о лекарствах, которые могут снизить уровень мочевой кислоты. Они также могут обсудить изменения, которые вы можете внести в свой рацион и образ жизни, чтобы предотвратить и уменьшить приступы подагры.
Что это такое, симптомы, причины, лечение
Обзор
Что такое подагра?
Врачи называют подагру общим термином «артрит» — широкий спектр заболеваний суставов и боли в суставах.Некоторые формы артрита вызывают воспаление суставов, а другие — нет. Подагра — распространенная форма воспалительного артрита. Это связано с кристаллом мочевой кислоты.
Подагра вызывает боль и отек в одном или нескольких суставах. Обычно поражает большой палец ноги. Но он также обнаружен в других суставах, включая колено, лодыжку, стопу, руку, запястье и локоть.
У кого подагра?
Подагра может поразить любого. Обычно это происходит раньше у мужчин, чем у женщин. Обычно это происходит у женщин после менопаузы.Мужчины могут получить его в три раза чаще, чем женщины, потому что большую часть жизни у них уровень мочевой кислоты выше. Женщины достигают такого уровня мочевой кислоты после менопаузы.
У людей больше шансов заболеть подагрой, если они болеют:
У вас также больше шансов заболеть подагрой, если вы:
- Придерживайтесь диеты с высоким содержанием животных белков
- Употребляет значительное количество алкоголя
- Принимают водные таблетки (диуретики).
Симптомы и причины
Что вызывает подагру?
Человеческое тело вырабатывает мочевую кислоту при расщеплении химических веществ, называемых пуринами, которые содержатся в определенных продуктах питания и напитках.Этот нормальный побочный продукт проходит через почки и выходит из организма, когда вы писаете.
Иногда организм вырабатывает слишком много мочевой кислоты. Или почки не справляются с этим. Когда в организме высокий уровень мочевой кислоты или гиперурикемия, кристаллы мочевой кислоты могут концентрироваться в суставах. Острые игольчатые кристаллы вызывают подагру. Однако многие люди с повышенным уровнем мочевой кислоты никогда не заболевают подагрой.
Каковы симптомы подагры?
Приступ подагры называется приступом подагры.Приступы подагры очень болезненны и могут возникать внезапно, часто в одночасье. Во время приступа подагры симптомы пораженного сустава (суставов) могут включать:
- Сильная боль.
- Покраснение.
- Жесткость.
- Отек.
- Нежность даже к легкому прикосновению, например, от простыни.
- Тепло или ощущение, будто сустав горит.
- Как долго длится приступ подагры?
Приступ подагры может длиться неделю или две. Между приступами подагры симптомы могут вообще отсутствовать.
Как часто случаются приступы подагры?
У некоторых людей приступы подагры случаются часто, у других между приступами проходят годы. Если подагру не лечить, приступы могут стать более частыми и продолжаться дольше. Приступы подагры могут повторяться снова и снова в одном и том же суставе или поражать разные суставы.
Диагностика и тесты
Как врач диагностирует подагру?
Если у вас возникла внезапная или сильная боль в суставе, вам следует поговорить со своим лечащим врачом (PCP).Ваш основной лечащий врач может направить вас к ревматологу, врачу, специализирующемуся на подагре и других видах артрита.
Медицинские работники учитывают несколько факторов при подтверждении подагры:
- Симптомы: Врач попросит вас описать ваши симптомы, как часто они возникают и как долго длятся.
- Медицинский осмотр: Ваш врач осмотрит пораженный сустав (суставы) на предмет отека, покраснения и тепла.
- Анализ крови: С помощью теста можно определить количество мочевой кислоты в крови.
- Визуальные тесты: Вы можете сделать снимки пораженного сустава (суставов) с помощью рентгена, ультразвука или МРТ.
- Аспирация: Врач может использовать иглу для извлечения жидкости из сустава. Используя микроскоп, член команды может искать кристаллы мочевой кислоты (подтверждающие подагру) или другую проблему (например, бактерии с инфекцией или кристаллы другого типа).
Ведение и лечение
Как лечится подагра?
Ваш лечащий врач может назначить определенные лекарства для лечения подагры.
Некоторые препараты помогают контролировать симптомы:
- НПВП могут уменьшить боль и отек. Некоторые люди с заболеванием почек, язвой желудка и другими проблемами со здоровьем не могут принимать НПВП.
- Колхицин может уменьшить воспаление и боль, если вы примете его в течение 24 часов после приступа подагры. Его принимают внутрь.
- Кортикостероиды могут облегчить боль и отек. Вы принимаете стероиды внутрь или в виде инъекций.
Лекарства, которые помогают снизить уровень мочевой кислоты в организме, чтобы предотвратить или уменьшить будущие приступы подагры:
- Аллопуринол в таблетках.
- Фебуксостат в таблетках.
- Пеглотиказа, вводимая внутривенно (в вену).
- Пробенецид в таблетках.
Профилактика
Могу ли я предотвратить подагру?
Вы можете внести определенные изменения в образ жизни, чтобы предотвратить подагру:
- Пейте много воды, чтобы улучшить работу почек и избежать обезвоживания.
- Регулярно выполняйте физические упражнения, чтобы поддерживать нормальный вес. Избыточный вес увеличивает количество мочевой кислоты в организме и увеличивает нагрузку на суставы.
Постарайтесь ограничить количество пуринов в организме, поскольку эти химические вещества могут вызвать накопление мочевой кислоты. Продукты и напитки с высоким содержанием пуринов включают:
- Спирт.
- Красное мясо и субпродукты (например, печень).
- Моллюски.
- Соус.
- Напитки и продукты с высоким содержанием фруктозы (фруктовый сахар).
- Белок животного происхождения. Весь белок из мяса животных потенциально может привести к повышению уровня мочевой кислоты.
Некоторые лекарства могут повышать уровень мочевой кислоты. Эти лекарства включают:
- Мочегонные средства, также известные как «водные таблетки».
- Иммунодепрессанты или препараты, замедляющие работу иммунной системы (например, обычно при трансплантации органов).
Перспективы / Прогноз
Когда мне следует позвонить своему врачу по поводу симптомов подагры?
Если вы испытываете внезапную сильную боль в суставе, немедленно обратитесь к врачу.Если сустав горячий и воспаленный, у вас может быть подагра или другая проблема, например, инфекция.
Каковы перспективы у людей с подагрой?
Нелеченная подагра может привести к необратимому повреждению суставов. Накопление мочевой кислоты в суставах и мягких тканях называется тофусом. У некоторых людей с подагрой могут развиться и другие проблемы со здоровьем, такие как тяжелый артрит, камни в почках и болезни сердца. Важно обсудить свои симптомы с врачом.
Жить с
Как я могу справиться с приступом подагры?
При приступе подагры вы можете управлять своими симптомами с помощью:
- Отказ от алкоголя и сладких напитков.
- Обильное питье.
- Подъем шва (ов).
- Положить лед на стык (стыки).
- Ограничение нагрузки на соединение (-и).
Что еще мне следует спросить у врача о подагре?
Вы можете спросить своего поставщика медицинских услуг:
- Что вызывает подагру?
- Есть ли у меня повреждения суставов?
- Что я могу сделать, чтобы предотвратить будущие атаки?
- Могут ли мне помочь лекарства от подагры?
- Как долго мне нужно будет принимать лекарства от подагры?
Записка из клиники Кливленда
Подагра — болезненная форма артрита.Избыток мочевой кислоты в вашем теле образует острые кристаллы в суставах, что приводит к опуханию и чрезмерной болезненности. Подагра обычно начинается с большого пальца ноги, но может поражать и другие суставы. Подагра — это заболевание, которое поддается лечению, и уровень мочевой кислоты можно снизить с помощью лекарств и изменения образа жизни. Поговорите со своим врачом о лекарствах, которые могут снизить уровень мочевой кислоты. Они также могут обсудить изменения, которые вы можете внести в свой рацион и образ жизни, чтобы предотвратить и уменьшить приступы подагры.
Признаков ухудшения хронической подагры
При подагре в крови слишком много мочевой кислоты, вещества, которое вырабатывается в организме при расщеплении пищи.Со временем мочевая кислота превращается в кристаллы, которые собираются вокруг суставов. Сначала у вас может не быть симптомов. Но если эта область воспаляется, происходит приступ подагры с отеком, покраснением и сильной болью.
Когда подагра становится долговременной проблемой
Когда уровень мочевой кислоты в крови остается слишком высоким, вокруг суставов образуется все больше и больше кристаллов. Это может перерасти в длительное состояние, приводящее к болезненным и поврежденным суставам.
Подагра у всех протекает по-разному.Но признаки того, что ситуация может ухудшиться, включают:
- Вспышки случаются чаще и длятся дольше. Со временем воспаление вызывает стойкое повреждение костей и хрящей.
- Вспышки в других частях тела. Примерно у половины людей с подагрой первый приступ возникает в суставе у основания большого пальца ноги. Когда подагра ухудшается, она может поражать другие суставы, включая голеностопный и коленный.
- Неровности образуются под кожей . Кристаллы мочевой кислоты могут начать скапливаться в мягких тканях, образуя комки, называемые тофусами. Они часто появляются на руках, пальцах, локтях и ушах, но могут появляться практически на любом участке тела.
- Проблемы с почками. Обычно почки выводят из организма мочевую кислоту. Но слишком много его может также повредить органы. Проблемы с почками, связанные с подагрой, и признаки ее ухудшения, включают подагру, камни в почках и почечную недостаточность.
Что вы можете сделать
Если вы считаете, что ваше состояние ухудшается, обратитесь к врачу.Они дадут вам лекарство, чтобы поддерживать низкий уровень мочевой кислоты и попытаться предотвратить будущие приступы и осложнения.
Аллопуринол (Алоприм, Лопурин, Зилоприм) лечит хроническую подагру, снижая выработку мочевой кислоты в организме.
Фебуксостат (улорик) также снижает выработку мочевой кислоты, но его следует использовать с осторожностью, если вы подвержены риску заболевания сердца или кровеносных сосудов.
Как только вы начнете принимать эти лекарства, вам нужно будет принимать их всю жизнь, чтобы уровень мочевой кислоты оставался на нужном уровне.
Пробенецид и лесинурад (зурампик) помогают организму избавляться от большего количества мочевой кислоты в моче. Пеглотиказа (Krystexxa) и расбуриказа (Elitek) могут расщеплять мочевую кислоту до вещества, от которого может избавиться ваш организм. Они предназначены только для очень тяжелой подагры, которая не проходит при обычном лечении.
Ученые также тестируют новые методы лечения хронической подагры. В то же время исследователи лучше понимают, как организм вырабатывает и расщепляет мочевую кислоту. Выводы из этого исследования могут привести к новым методам лечения в будущем.
Что нужно знать пациентам с подагрой
Подагра — это болезненное и острое начало артрита, вызванное накоплением в крови мочевой кислоты (нормального продукта жизнедеятельности в организме). Когда уровень мочевой кислоты в крови повышается, она может накапливаться в суставах и вызывать воспалительную реакцию, вызывающую сильную боль и отек. Подагра часто поражает один сустав (большой палец ноги — частое место возникновения подагры), но со временем она может поражать многие суставы, а также другие части тела, особенно если не лечить должным образом.
«При подагре у вас будет опухоль, покраснение, тепло и болезненность на ощупь в суставах», — говорит Константинос Лупасакис, доктор медицины, ревматолог из больничного центра MedStar Washington в Вашингтоне, округ Колумбия. Во время приступов подагры боль может быть настолько мучительной, что вы даже не можете терпеть прикосновение простыни к этому суставу.
«Когда у вас обострение подагры, вы не можете двигаться», — говорит Пуджа Кханна, доктор медицинских наук, доцент отделения ревматологии факультета внутренней медицины Мичиганского университета в Анн-Арборе.Подагра — это ее область практики. «Мочевая кислота находится в суставах, вызывая хроническое воспаление. Ваши суставы становятся все более и более поврежденными ».
После лечения стероидами, такими как преднизон и НПВП, боль обычно проходит в течение нескольких дней. Повторяющиеся приступы подагры могут привести к хроническому повреждению суставов, при котором кости разрушаются, а суставная щель сужается. «Хронические осложнения возникают после повторяющихся нелеченных приступов», — говорит доктор Лупасакис. «Вы можете навсегда нарушить диапазон движений.Мы хотим, чтобы этого не произошло. Когда мы достигаем такой точки повреждения, лечить становится труднее ».
Доктор Кханна говорит, что некоторые пациенты думают, что они могут пойти к своему терапевту и получить лечение от обострения подагры. По ее словам, им не говорят, что подагра — это хроническое заболевание, такое как диабет, высокий уровень холестерина или гипертония. «Я сообщаю им, что подагра — хроническая болезнь. А если у вас хроническое заболевание, вы его лечите », — говорит она. «Если они не знают, что это хроническое заболевание, они думают, что могут принять ибупрофен, и все.”
Правильное лечение подагры имеет решающее значение. Помимо лечения острого приступа подагры, профилактическое снижение уровня мочевой кислоты с помощью лекарств может предотвратить обострения подагры и связанные с ними долгосрочные осложнения. Лекарства, называемые ингибиторами ксантиноксидазы, ограничивают количество вырабатываемой организмом мочевой кислоты. К ним относятся аллопуринол (цилоприм и алоприм) и фебуксостат (улорик). Другой класс препаратов, называемых урикозуриками, помогает почкам выводить мочевую кислоту из организма. К ним относятся пробенецид (Пробалан) и лесинурад (Зурампик).Инфузионное лекарство под названием пеглотиказа (Krystexxa) может помочь организму вывести мочевую кислоту у людей, у которых подагра плохо купируется другими лекарствами.
Правильное лечение подагры с помощью лекарств, а также изменение образа жизни может помочь предотвратить множество связанных с подагрой осложнений, также известных как сопутствующие заболевания. Важно понимать все возможные сопутствующие заболевания и осложнения подагры. Прочитав этот список осложнений подагры, обсудите с врачом любые вопросы или проблемы, которые у вас есть.Возможно, вам потребуется создать медицинскую команду из разных специалистов, например, обратиться к ревматологу и нефрологу, или облегчить общение между ними, чтобы обеспечить оптимальное лечение подагры и сопутствующих ей заболеваний.
Распространенные осложнения и сопутствующие заболевания подагры
1. Подагра и Tophi
Tophi развиваются примерно у одной трети людей, страдающих подагрой. Тофусы — это скопления кристаллов уратов и воспалительных клеток, которые образуются под кожей при подагре.Они чаще возникают у людей, страдающих подагрой в течение более длительного периода времени или у которых подагра плохо контролируется. Тофусы подагры могут возникать на руках, ногах, запястьях, лодыжках, глазах, ушах, носу и даже на сердечных клапанах.
Подагра тофусы на ощупь похожи на твердые шишки под кожей. «Они могут быть болезненными из-за своего размера, как при ходьбе по мрамору. Но они также могут быть безболезненными », — говорит Джон Фицджеральд, доктор медицины, ревматолог, практикующий в Лос-Анджелесе и Санта-Монике, Калифорния, и чьи исследования сосредоточены на подагре.
Подагра тофусов — это не только эстетическая проблема. По мере роста тофусы могут разрушать суставы, а также окружающую кожу и ткани, вызывая повреждение и, в конечном итоге, разрушение суставов. «Они могут начать увеличиваться в размерах и прорваться сквозь кожу», — говорит доктор Кханна. Tophi также подвержены инфекциям, требующим антибиотиков. Если тофусы подагры инфицированы или слишком велики, их необходимо удалить хирургическим путем.
Поддержание нормального уровня мочевой кислоты — лучший способ предотвратить тофусы подагры. «Лечя гиперурикемию [избыток мочевой кислоты в крови], вы предотвращаете рост / отложение кристаллов.Снижение уровня мочевой кислоты может привести к растворению кристаллов тофусов », — говорит доктор Фитцджеральд.
2. Подагра и камни в почках
Камни в почках — одно из наиболее частых осложнений подагры. От них страдает примерно каждый пятый человек с подагрой. Если кристаллы уратов накапливаются в мочевыводящих путях, они могут образовывать камни в почках. Симптомы камней в почках включают:
- Сильная боль в боку и спине ниже ребер
- Боль при мочеиспускании
- Розовая, красная или коричневая моча
- Боль, отдающая в нижнюю часть живота и пах
«Боль в спине и паху может быть очень сильной», — говорит Дэниел Ферст, доктор медицины, профессор ревматологии Калифорнийского университета в Лос-Анджелесе и Флорентийского университета, практикующий в Лос-Анджелесе и Сиэтле.«Женщины сравнивают это с болью при родах». Людям, у которых в анамнезе были камни в почках, врачи обычно рекомендуют выделять около 2,5 литров мочи в день. Врач может попросить вас измерить диурез, чтобы убедиться, что вы пьете достаточно воды.
Чтобы предотвратить образование мочевой кислоты при подагре, врачи обычно назначают препарат аллопуринол, снижающий уровень мочевой кислоты. «Он снижает выработку уратов и, таким образом, уменьшает количество уратов как в суставах, так и в моче», — говорит Теодор Р.Филдс, MD, FACP, ревматолог в Госпитале специальной хирургии в Нью-Йорке. В некоторых случаях аллопуринол и подщелачивающее средство могут растворять камни мочевой кислоты. Чтобы предотвратить образование кальциевых камней, врач может назначить тиазидный диуретик или фосфатсодержащий препарат.
3. Подагра и болезнь почек
Каждый десятый человек с хроническим заболеванием почек страдает подагрой, и еще больший процент людей с подагрой страдает заболеванием почек. «Мочевая кислота перерабатывается через почки», — говорит д-р.Ханна. «По мере взросления почки не могут перерабатывать столько мочевой кислоты, — говорит доктор Кханна. Повреждение кристаллами уратов со временем может привести к заболеванию почек, особенно если подагра плохо лечится.
«Первоначальные симптомы заболевания почек включают усталость, слабость и снижение энергии», — говорит доктор Ферст. Однако почки обладают удивительной способностью компенсировать проблемы в их функции, поэтому хроническое заболевание почек может протекать бессимптомно в течение длительного времени. Когда снижение функции почек является серьезным, у людей могут появиться такие симптомы, как отек лодыжек, тошнота, усталость и потеря аппетита.
Вот почему так важен постоянный мониторинг функции почек у больных подагрой. «Важно уловить изменения функции почек на ранней стадии подагры, чтобы можно было приложить усилия для сохранения оставшейся функции, например, контролируя кровяное давление», — говорит доктор Филдс. «При изменении функции почек может потребоваться корректировка дозировки лекарств от подагры».
4. Подагра и болезни сердца
Подагра и сердечно-сосудистые заболевания обычно возникают одновременно. В исследовании, опубликованном в журнале Американской кардиологической ассоциации , исследователи из Университета Дьюка изучили данные более чем 17000 пациентов, в том числе 1406, у которых в начале исследования была подагра и которые лечились от факторов риска сердечно-сосудистых заболеваний.После наблюдения за пациентами в среднем в течение 6,4 года исследователи обнаружили, что риск смерти от сердечно-сосудистых заболеваний, сердечного приступа или инсульта был на 15 процентов выше среди пациентов с подагрой, чем у пациентов, у которых подагра никогда не развивалась. Пациенты, у которых была подагра на любом этапе исследования, имели вдвое больший риск смерти от сердечной недостаточности по сравнению с людьми, у которых подагра никогда не развивалась.
Подагра вызывает воспаление суставов и других частей тела; воспаление также является фактором риска сердечных заболеваний.Стратегии профилактики сердечно-сосудистых заболеваний включают соблюдение здорового питания сердца, регулярные упражнения и лучшую оценку сердечно-сосудистых рисков. Ваш врач может порекомендовать более частые скрининговые тесты или более агрессивное лечение других факторов риска сердечных заболеваний, которые также возникают при подагре, таких как высокое кровяное давление.
5. Подагра и диабет
Исследование, опубликованное в журнале Annals of the Rheumatic Disease , показало, что подагра может быть независимо связана с повышенным риском диабета 2 типа.Ученые не совсем уверены, почему подагра и диабет связаны, хотя воспаление может быть общим фактором. Если у вас избыточный вес или ожирение, у вас больше шансов заболеть подагрой и диабетом 2 типа. Чрезмерное употребление алкоголя также может способствовать развитию подагры и диабета.
Поддержание здорового питания и физических упражнений может предотвратить и лечить диабет и подагру. Продукты с низким содержанием калорий и жиров, но с высоким содержанием клетчатки (фрукты, овощи и цельнозерновые) могут помочь снизить риск диабета. Выпивайте не менее восьми стаканов воды в день; оставаясь гидратированным, вы можете поддерживать здоровый уровень сахара в крови.Если у вас избыточный вес, стремитесь похудеть. Кардио и силовые тренировки особенно полезны для снижения уровня сахара в крови.
6. Подагра и проблемы со сном
Поскольку приступы подагры часто случаются ночью, люди с подагрой просыпаются ото сна. Боль от подагры может помешать вам снова заснуть. Недостаток сна может привести к усилению стресса, перепадам настроения, усталости и другим проблемам со здоровьем. В обзоре пациентов с подагрой, опубликованном в журнале Arthritis Research & Therapy , почти четверть респондентов описали частые нарушения сна и дневную сонливость.
Подагра также связана с обструктивным апноэ во сне, состоянием, которое возникает, когда дыхательные пути временно и ненадолго блокируются во время сна. Известно, что люди с обструктивным апноэ во сне также имеют высокий уровень мочевой кислоты, что является фактором риска подагры. В исследовании, опубликованном в журнале Arthritis & Rheumatology , исследователи обнаружили, что люди с апноэ во сне имеют повышенный риск развития подагры.
Симптомы апноэ во сне включают дневную сонливость, утомляемость, храп, трудности с концентрацией внимания, беспокойство во время сна и затрудненное дыхание во время сна.Люди с апноэ во сне испытывают множество небольших перерывов в дыхании во время сна, что снижает уровень кислорода в их крови. Считается, что это влияет на процесс, который увеличивает выработку мочевой кислоты в организме, что повышает риск подагры.
7. Подагра и психическое здоровье
Хроническая боль, связанная с повторяющимися приступами подагры, может привести к стрессу, тревоге и депрессии. Подагра может вызвать сильную боль, из-за которой вам будет сложно передвигаться, ходить на работу и выполнять повседневные задачи.Это влияние на вашу повседневную жизнь может повлиять на психическое, социальное и физическое благополучие пациентов.
«Дело не только в функциональности и инвалидности, но и в том, как пациенты видят себя», — говорит д-р Кханна. «Я говорю с пациентами о том, что подагра излечима, и можно полностью избавиться от обострения, если они будут принимать свои лекарства».
8. Подагра и потеря костей
При подагре вы более склонны к остеопении и остеопорозу. Исследование, опубликованное в журнале Medicine , показало, что общая частота переломов костей у людей с подагрой составляла почти 23 процента, что было выше, чем у людей без подагры.
На ранних стадиях истончения костей, называемых остеопенией, и даже при более поздних стадиях остеопороза у людей не проявляются симптомы, если у них не развивается перелом кости. «Вот почему для женщин в период менопаузы и мужчин с подагрой или другими факторами риска остеопороза по крайней мере к 65 годам важно пройти тест на плотность костной ткани», — говорит доктор Филдс. «Это позволит обнаружить истончение кости и приведет к лечению».
Если у вас подагра и другие факторы риска остеопороза, узнайте у врача, когда следует начинать скрининг на минеральную плотность костной ткани.Если у вас обнаруживается истончение костей, вам могут назначить лекарства для предотвращения дальнейшей потери костной массы, например бисфосфонаты. К ним относятся алендронат (Fosamax), ризедронат (Actonel), бандронат (Boniva) и золедроновая кислота (Reclast).
Продолжайте читать
симптомов подагры, которые вы могли бы игнорировать — CreakyJoints
Когда-то подагра была известна как «болезнь королей», потому что считалось, что она более распространена среди богатых, полных мужчин, которые могли позволить себе чрезмерно употреблять богатую пищу и алкоголь.Хотя диета и ожирение остаются важными факторами риска подагры, ваш социальный класс или банковский счет больше не имеют отношения к вашему риску развития подагры, который растет. Заболеваемость подагрой увеличилась более чем вдвое в период с 1960-х по 1990-е годы; сегодня он есть почти у 4% взрослого населения США.
Подагра — это форма артрита, которая вызывает серьезные внезапные приступы воспаления. Подагра возникает, когда в крови слишком много химического вещества, называемого уратами (гиперурикемия). Это вызывает накопление кристаллов мочевой кислоты в суставах, вызывая явную боль при подагре.Ваше тело производит мочевую кислоту, когда расщепляет пурины, вещества, которые естественным образом содержатся в вашем теле, а также в некоторых продуктах питания. Хотя диета сама по себе не вызывает подагру, определенные продукты и напитки могут вызвать приступы подагры. Люди, у которых развивается подагра, вероятно, имеют некоторую генетическую предрасположенность в сочетании с другими факторами риска или состояниями, такими как заболевание почек или диабет, которые вызывают накопление мочевой кислоты в организме.
Хотя у мужчин больше шансов заболеть подагрой, женщины тоже могут заболеть, и шансы на то, что это произойдет, повышаются после менопаузы, говорит Джозеф Хаффстаттер, доктор медицины, ревматолог из Arthritis Associates в Хиксоне, штат Теннесси.Короче говоря, любой может заболеть подагрой, при условии, что ваше тело не расщепляет мочевую кислоту должным образом, чтобы она могла кристаллизоваться в суставах.
Подагра хорошо поддается лечению, но для того, чтобы справиться с ней, вы должны знать, что она у вас есть, а симптомы подагры не всегда очевидны.
«В ревматологических кругах подагра считается отличным имитатором, потому что она может проявляться по-разному», — говорит д-р Хаффстуттер. Если у вас есть какие-либо из следующих симптомов подагры, поговорите со своим врачом.Вам может потребоваться тестирование (аспирация и анализ суставной жидкости), чтобы определить, виновата ли подагра.
Боль в большом пальце ноги
Это классический признак приступа подагры, который делает его наиболее явным симптомом подагры. «Некоторое количество мочевой кислоты поступает с пищей, но большая часть является побочным продуктом нормального метаболизма», — объясняет доктор Хаффстаттер. Если вы достигнете точки, когда ваше тело больше не сможет расщеплять мочевую кислоту — возможно, из-за болезни почек, диабета, лекарства, которое вы принимаете от гипертонии, или просто старого старения — мочевая кислота будет накапливаться и образовывать кристаллы.Эти кристаллы часто перемещаются к пальцу ноги, где они подвергаются нападению со стороны вашего тела как чужеродные захватчики. Результат: мучительная боль, тепло и покраснение. «Даже прикосновение простыни к [пальцу ноги] крайне неудобно, — говорит доктор Хаффстаттер.
Боль в коленях, лодыжках, запястьях и / или локтях
Хотя кристаллы мочевой кислоты имеют тенденцию оседать возле большого пальца ноги, они могут образовываться в любом суставе тела. Это означает, что сильная необъяснимая боль в любом суставе может быть признаком подагры.
У некоторых людей появляется боль только в одном суставе (например, в левом колене), но примерно у 25 процентов пациентов с подагрой наблюдаются «полиартикулярные» симптомы, то есть они поражают более одного сустава одновременно, говорит доктор Хаффстаттер.
Когда подагра проявляется в нескольких суставах, ее особенно трудно диагностировать, добавляет он, потому что подагра может имитировать другие состояния, такие как ревматоидный артрит.
Сильная боль, поражающая посреди ночи
Вспышки подагры в два раза чаще возникают ночью (между полуночью и 8:00 утра).м.), чем днем. Это связано с несколькими различными факторами, включая более низкую температуру тела и более сильное обезвоживание в течение ночи, что может способствовать более быстрому накоплению мочевой кислоты.
Боль, возникающая при обострениях: быстро усиливается, затем начинает уменьшаться
Если вы каждое утро просыпаетесь с жесткими болезненными коленями, вероятно, вы не имеете дело с подагрой. Боль, связанная с подагрой, обычно уменьшается с нуля до 60 менее чем за 24 часа. Некоторые люди ложатся спать, чувствуя себя прекрасно, а затем просыпаются ночью с сильной болью.
Подагра имеет тенденцию проявляться в виде сильных приступов боли, которые проходят в течение от нескольких дней до нескольких недель. Поначалу между приступами подагры могут пройти месяцы или годы. Но если подагру не лечить, обострения могут начаться чаще, стать более интенсивными и изнурительными, поражая одновременно большее количество суставов. В периоды между обострениями подагры пациенты часто не имеют никаких симптомов и чувствуют себя совершенно нормально. Этот паттерн сильно указывает на подагру по сравнению со многими другими типами артрита.
Усталость / недостаток энергии
Во время приступа подагры — независимо от того, не было ли у вас никогда раньше или у вас хроническая / рецидивирующая подагра в разгар обострения — вы можете почувствовать себя настолько измотанным, что это напомнит вам о гриппе. У вас также может быть жар и боли в мышцах.
Странные шишки и шишки вокруг суставов
Эти комки, называемые тофами, на самом деле представляют собой холмы из кристаллов мочевой кислоты. Тофусы чаще всего встречаются у пациентов с хронической подагрой, поэтому вы, вероятно, заметите боль в суставах задолго до этого.«Если у вас развиваются тофусы, вы должны знать, что это не постоянные деформации», — говорит доктор Хаффстаттер. При правильном обращении вы можете растворить эти кристаллы, и они исчезнут.
Камни в почках
Если у вас тяжелый приступ подагры или вы живете с подагрой какое-то время, у вас могут появиться камни в почках , потому что избыток мочевой кислоты может накапливаться в мочевыводящих путях и кристаллизоваться там. Камни в почках являются скорее осложнением подагры, чем симптомом, но если у вас возникнет такая же болезненная проблема, ваш врач должен проверить уровень мочевой кислоты, чтобы узнать, возможна ли подагра.
Однако вы должны знать, что анализа уровня мочевой кислоты в крови недостаточно для диагностики подагры: «Во время приступа врач должен удалить жидкость из пораженного сустава и проанализировать ее под микроскопом», — говорит доктор Хаффстаттер. Если это подагра, будут видны кристаллы мочевой кислоты.
Используйте наше приложение ArthritisPower для лечения подагры
Присоединяйтесь к реестру исследований CreakyJoints, ориентированному на пациентов, и отслеживайте такие симптомы, как усталость и боль. Узнайте больше и зарегистрируйтесь здесь.
Продолжайте читать
Четыре стадии подагры
Подагра — это тип артрита, наиболее известный своими болезненными приступами на большом пальце ноги.Фактически, это воспаление большого пальца ноги, также известное как подагра, в какой-то момент возникает у 80% людей с подагрой.
Но на самом деле болезнь проходит четыре стадии: от незаметного накопления мочевой кислоты в крови до хронического артрита. Вот что происходит на каждом этапе и как предотвратить переход подагры на следующий уровень.
Стадия 1: бессимптомная подагра
Подагра возникает, когда в крови накапливается вещество, называемое мочевой кислотой.Мочевая кислота образуется естественным образом, когда наш организм расщепляет пурины, соединения, обнаруженные в наших собственных тканях и в определенных продуктах питания. Не у всех с повышенным содержанием мочевой кислоты развивается подагра — она гораздо чаще.
Обычно мочевая кислота растворяется в крови, фильтруется почками и выводится с мочой. Однако у людей с подагрой этот процесс идет наперекосяк. Это может произойти, если вы едите слишком много продуктов, богатых пуринами, включая печень, сушеную фасоль, грибы и горох. В других случаях почки не выводят из организма достаточное количество мочевой кислоты.
На самых ранних стадиях подагры мочевая кислота накапливается в крови, вызывая состояние, известное как гиперурикемия. Обычно симптомы отсутствуют и лечение не требуется, но мочевая кислота все еще может нанести вред вашему организму.
Со временем избыток мочевой кислоты образует кристаллы, которые собираются в пространствах внутри суставов. Эти игольчатые кристаллы (мононатрия урат или MSU) вызывают боль в большом пальце ноги. Они также могут поражать другие суставы, включая лодыжки, ступни, колени и запястья.
Острые обострения могут возникать внезапно, часто ночью, и продолжаться от нескольких дней до недель. Помимо боли, другие симптомы включают покраснение, отек и тепло в пораженном суставе.
Приступы подагры могут быть вызваны стрессом, другими заболеваниями, наркотиками и алкоголем, а также чрезмерным употреблением мяса или морепродуктов. Когда у вас обострение, немедленно обратитесь за помощью, чтобы предотвратить необратимое повреждение суставов. Отдыхайте, избегайте алкоголя, сократите потребление животных белков и используйте пакет со льдом, чтобы охладить и успокоить сустав.
Стадия 3: интервальная или межкритическая подагра
Подобно затишью в эпицентре бури, подагра может бездействовать между приступами. Обычно после приступа у вас проходит безболезненный период, который может длиться месяцы или даже годы.
Тем не менее, мочевая кислота может продолжать накапливаться в кровотоке и суставных пространствах, предвещая ее следующее нападение. Продолжайте регулярно посещать врача и следовать его указаниям по правильному питанию, питью большого количества воды и приему лекарств.Похудение, если вы тяжелый, также может предотвратить будущие приступы.
Стадия 4: хроническая точечная подагра
Это самая изнурительная форма подагры. Обычно он развивается долго — до 10 лет — и чаще всего встречается у тех, у кого подагра не лечится.
Если у вас хроническая подагра, вы можете постоянно испытывать симптомы, типичные для других типов артрита, в том числе ломоту в суставах. Кроме того, в мягких тканях вокруг суставов могут образоваться узелки мочевой кислоты.Они известны как тофусы и чаще всего встречаются на пальцах рук, локтей и ног.
Мочевая кислота также может в конечном итоге повредить ваши кости и накапливаться в почках, вызывая камни в почках и другие повреждения.
Остановите подагру, пока она не повторилась
Изменение образа жизни может помочь предотвратить новые приступы подагры и замедлить развитие болезни. Ваш врач может порекомендовать:
Употребление одной порции мяса или морепродуктов в день меньше
Пить вино вместо пива или полностью отказаться от алкоголя
Выпивать один стакан обезжиренного молока в день, так как обезжиренное молочные продукты снижают уровень мочевой кислоты и обладают защитным эффектом.
Противовоспалительные средства и кортикостероиды могут лечить симптомы приступов подагры.Ваш врач может также назначить новые лекарства, снижающие количество мочевой кислоты в крови.
.
 А.С. Пушкин «Евгений Онегин»
А.С. Пушкин «Евгений Онегин»