Почему у людей отрываются тромбы: Названы основные причины отрыва тромба — Российская газета
Продукты, которые разжижают кровь и растворяют тромбы
Здоровье сердечно-сосудистой системы напрямую зависит от вашего питания. В большинстве случаев именно из-за неправильного рациона нарушается эластичность сосудов, повреждаются их стенки и появляются тромбы.
Ещё одна причина образования тромбов — это нарушение свертываемости крови. Оно может возникать вследствие генетической предрасположенности, нарушения обмена веществ или гормонального сбоя.
Из-за слишком высокой вязкости тромбоциты активно склеиваются между собой и формируют кровяные сгустки. Также они могут образовываться при длительном нахождении в одной позе без движения.
Питание — реальный способ, который может предотвратить тромбоз и растворить сформированные сгустки. Мы расскажем о продуктах, которые способны разжижать кровь и очищать ее от тромбов.
Красный жгучий перец
Если регулярно употреблять в пищу этот вид перца, то он будет кратковременно ускорять процесс растворения тромбов.
Имбирь
Активны вещества, которые содержатся в имбире, сходы по своему химическому составу с аспирином – популярным средством для разжижения крови.
Малина
Польза этой ягоды заключена не только в ягодах, но и листьях. В них содержатся витамины, антиоксиданты и дубильные вещества. Большое количество витамина С укрепляет и повышает эластичность сосудов.
Клюква
Она укрепляет сосуды и снижает риск развития атеросклероза. Если регулярно употреблять клюкву или варенье, то риск образования тромбов сводится к минимуму.
Облепиха
Она оказывает сильное антиатеросклеротическое воздействие, очищает сосуды от холестериновых бляшек и восстанавливает их эластичность, выступает профилактическим средством ишемической болезни сердца.
Облепиховый сок повышает уровень гемоглобина и количества эритроцитов в крови, защищает клеточные мембраны, а также облегчает болезненные процессы, проходящие в клетках печени.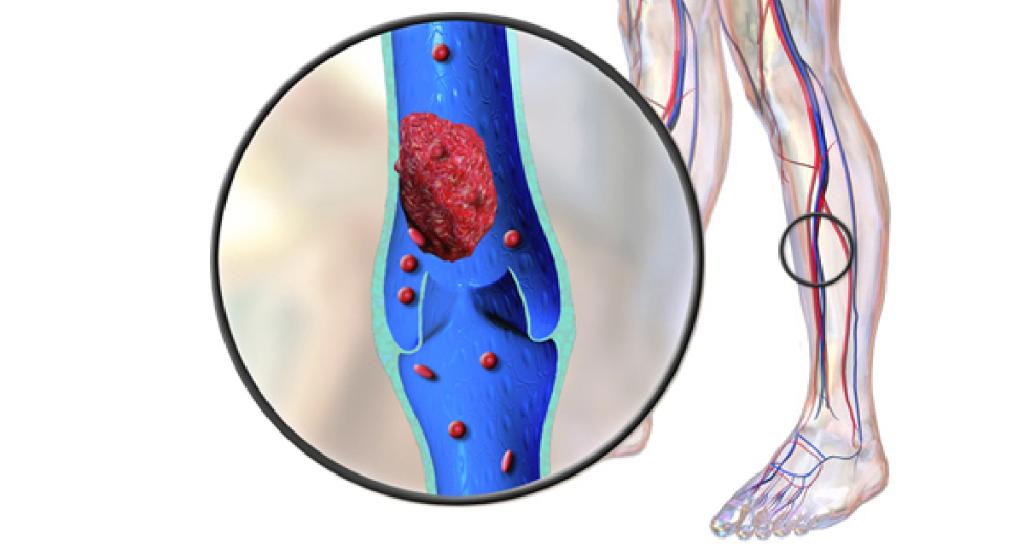
Самые простые способы профилактики тромбоза
Ежедневно за 10 минут до приема пищи съедать пару долек грейпфрута, который отлично чистит сосуды. Стакан томатного сока в день снизит клейкость тромбоцитов, а если каждый день съедать по морковке, то это укрепит стенки сосудов, предотвратит образование тромбов и снизит вероятность возникновения инсульта.
Фрукты и овощи, имеющие в составе большое количество клетчатки и витамина С, снижают вероятность образования тромбов. Поэтому вегетарианцы имеют менее вязкую кровь в отличие от мясоедов.
Продукты, сгущающие кровь
Гречневая крупа, грецкие орехи, картофель и бананы — полезны для организма, но необходимо ограничить их употребление. А вот от жирной, копченой и слишком соленой пищи лучше отказаться. Также в список не полезного входят — жирные мясные бульоны, выпечка, сдоба и сладости, алкоголь.
Причины возникновения тромбоза, или К чему приводит застой крови | Здоровая жизнь | Здоровье
Именно в ногах чаще всего зарождаются тромбы, которые несут опасность для жизни.
Великие и могучие клетки крови тромбоциты спасают нас от гибели практически каждый день. Именно они заклеивают ссадины и порезы, образуя болячки, которые не позволяют всей крови нашего большого тела вытечь через маленький порез.
Но у каждого явления есть «темная» сторона. Тромбоциты уж очень любят слипаться. Если их концентрация слишком велика, они могут слипаться между собой просто так, без всяких порезов. Так образуются тромбы, которые блокируют ток крови и нарушают работу всей кровеносной системы.
Но если к врачу не идти, подлый тромб начинает уплотняться. В результате биохимических процессов на «месте происшествия» растворимый белок крови фибриноген превращается в нерастворимый – фибрин. Он образует сетку из нитей и, как паутиной, крепит всю конструкцию тромба к стенке сосуда. Поверх этой сетки продолжают налипать тромбоциты, эритроциты, а потом и лейкоциты. И такой плотный ком разрушить лекарствами не так уж просто.
Группы риска
Существует три фактора, способствующих возникновению тромбов, – так называемая триада Вирхова.
1. Повреждение стенки сосуда. Это может быть и разрыв сосуда в результате травмы, и сужение или деформация. Разрыв сосуда проступает под кожей в виде синяка. Но если при ударе коленкой об асфальт страдают в основном мелкие капилляры, то при беременности и родах могут повредиться более крупные и глубокие сосуды.
Кроме того, сосуды страдают при хирургическом вмешательстве и неправильном питании – на них откладываются холестериновые бляшки. Все действия, связанные с необходимостью тужиться (это и роды, и подъем тяжестей, и поход в туалет при запоре), ухудшают отток венозной крови от ног и угрожают сосудам.
2. Нарушение свертываемости крови происходит из-за излишнего количества тромбоцитов. Их можно подсчитать при клиническом анализе крови. Норма – 200-400х109 на 1 л. Также на скорость свертываемости влияет количество эритроцитов. Их переизбыток делает кровь вязкой и помогает тромбу расти и развиваться. Нормальное количество эритроцитов – 4,5-5х1012 на 1 л.
Самое модное и действительно информативное исследование на сегодняшний день – это анализ на Д-димеры. Д-димер – это продукт расщепления фибрина. Своим существованием в крови он просто кричит: нерастворимый фибрин поселился в крови! Тромбы растут! Если же содержание Д-димер в пределах нормы (меньше 248 нг/мл), то с уверенностью в 97% можно констатировать полное отсутствие тромбов в организме.
Нарушение свертываемости крови может возникнуть из-за гормонального дисбаланса или нарушения обмена веществ. Самая серьезная группа риска – это женщины, принимающие оральные контрацептивы и зарабатывающие таким образом сбой гормональной системы.
3. Застой крови – это большая беда всех тех, кто проводит рабочие часы перед компьютером, и путешественников, вынужденных часами сидеть в неудобном самолетном кресле. Самый серьезный застой крови в ногах случается у людей, вынужденных из-за болезни соблюдать постельный режим.
Опасные симптомы
Не тромбируется ли ваша кровь в венах? Об этом пора задуматься, если в ногах возникает ноющая боль, которая усиливается при надавливании.
Легочная тромбоэмболия
Чем же опасны тромбы? Ведь они редко полностью «затыкают» сосуд – как правило, просто ограничивают кровоток. Основная опасность тромба – не нарушение кровоснабжения ног, а возможность отрыва, или, говоря научным языком, флотации. Тромб, не очень качественно прикрепленный к сосуду, при ударе или даже неловком движении может оторваться и отправиться в большое плавание по сосудам организма. Все вены, как все дороги к храму, рано или поздно приводят к правому желудочку сердца. А сердце дальше отправляет тромб в легочную артерию. Здесь тромб и застревает.
В зависимости от размера он лишает кровоснабжения от 1 до 100% легочных сосудов. В худшем случае человек умирает в течение нескольких секунд. В лучшем – он отправляется в больницу. Симптомы легочной тромбоэмболии трудно не заметить: давление резко падает, возникает учащенное сердцебиение, человек может упасть в обморок или впасть в кому.
Образование тромба
Там, где сосуд был когда-то травмирован или наметилась любая другая шероховатость, собираются тромбоциты. Со временем они слипаются и всей гурьбой прилипают к поврежденному сосуду. На первом этапе формирования тромб рыхлый. Если сразу же обратиться к врачу, он, вероятнее всего, назначит антикоагулянты – вещества, снижающие свертываемость крови. В организме запустится система тромболизиса – то есть разрушения тромба. И организм победит тромб! Ура!
Ассоциация сердечно-сосудистых хирургов России Секция «Кардиология и визуализация в кардиохирургии»
ЧТО ТАКОЕ АТЕРОСКЛЕРОЗ?
Атеросклероз – хроническое заболевание артерий крупного и среднего калибра, связанное с патологическим отложением липидов, характеризующееся утолщением и потерей эластичности сосудистой стенки.
Артерии – это кровеносные сосуды, по которым кислород и питательные вещества доставляются от сердца ко всем органам и тканям нашего тела.
Причины формирования атеросклероза
Само слово атеросклероз происходит от греческих слов атеро (athero) – кашица, и склерозис (sclerosis) – твердый. При развитии атеросклероза происходит отложение холестерина, продуктов распада клеток, кальция и других веществ на внутренней поверхности артерий.
Атеросклероз – это медленно развивающееся, прогрессирующее заболевание, начинающееся уже в детском возрасте. Хотя точная причина остается не установленной, исследователи говорят, что атеросклероз начинается с повреждения внутреннего слоя, выстилающего стенку артерии. Причинами такого повреждения могут быть ряд факторов, включая:
– Высокий уровень холестерина;
– Раздражители, такие как никотин;
– Высокое артериальное давление;
– Некоторые заболевания, такие как диабет.
Любое повреждение стенки сосуда приводит к локальному воспалению. Когда внутренний слой артерии повреждается, к месту повреждения из кровотока направляются белые кровяные тельца – лимфоциты, вызывающие воспалительную реакцию. Таким образом, организм пытается «вылечить» место повреждения. Со временем в этом месте формируется новый вид ткани. Эта ткань притягивает к себе холестерин, циркулирующий в крови. Холестерин, попав в стенку сосуда, окисляется. Лимфоциты отыскивают окисленный холестерин, поедают его и умирают, выделяя вещества, запускающие новый цикл воспалительной реакции.
Эти процессы приводят к формированию и росту атеросклеротических бляшек, состоящих из холестерина и продуктов распада клеток. Бляшка может расти в просвет сосуда, суживая его, или наружу. Органы и ткани, которые кровоснабжаются посредством суженного сосуда, не получают достаточного притока крови, насыщенной кислородом и питательными веществами. Появление таких бляшек в сосудах сердца вызывает развитие стенокардии.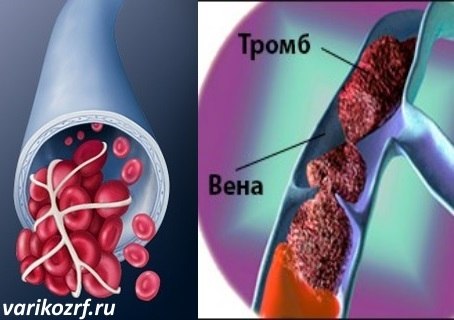
Можно предположить, что чем больше бляшка, тем больше риск развития инфаркта, но это не совсем так. Инфаркт вызывают бляшки с тонкой покрышкой. И большие и совсем маленькие бляшки могут привести к инфаркту миокарда.
Атеросклеротические бляшки сужают просвет артерии и приводят к значительному снижению кровотока.
Внутренний слой сосудистой стенки в области бляшки (так называемая, покрышка) максимально уязвим для повреждения, его поверхность может «трескаться», изъязвляться. Такие бляшки называются нестабильными. Кровяные клетки, называемые тромбоцитами, стремятся «сесть» на место повреждения, чтобы попытаться восстановить стенку артерии. В этом месте образуется кровяной тромб, который за короткое время полностью перекрывает кровоток по сосуду. Это может стать причиной повреждения (инфаркта) того органа, к которому несет кровь поврежденная артерия, например способствовать развитию инфаркта миокарда.
Иногда кусочки бляшки отрываются и с током крови путешествуют по артериям. Если такой тромб, представляющий собой фрагмент бляшки, застрянет в сосуде и перекроет кровоток, например в сердечной мышце, это может стать причиной стенокардии и инфаркта миокарда.
Если такой тромб, представляющий собой фрагмент бляшки, застрянет в сосуде и перекроет кровоток, например в сердечной мышце, это может стать причиной стенокардии и инфаркта миокарда.
Что такое холестерин?
Холестерин – мягкое, жироподобное вещество, необходимое для строительства всех клеток человеческого тела. Он участвует в формировании оболочки клетки (мембраны), из него организм производит некоторые гормоны и другие необходимые вещества.
Мы получаем холестерин из 2 основных источников. Большую часть холестерина (около 1 г в день) производит наша печень. Другую часть (400-500мг и больше) мы получаем непосредственно из пищи. Холестерин содержится в продуктах животного происхождения, особенно много его в яичном желтке, мясе, рыбе, птице, и продуктов из цельного молока. Растительная пища не содержит холестерина. Организм производит холестерин в достаточном количестве, поэтому нет необходимости его поступления извне.
Высокий уровень холестерина в крови является одним из факторов риска заболевания сердца и сосудов, развития инфаркта миокарда и инсульта. Высокое содержание холестерина в крови обозначается термином гиперхолестеринэмия.
Высокое содержание холестерина в крови обозначается термином гиперхолестеринэмия.
Холестерин и другие жиры не растворяются в крови, поэтому для их транспортировки к клеткам нужны специальные переносчики, называемые липопротеидами, которые вырабатываются печенью. В липопротеидах содержится холестерин и триглицериды для снабжения ими всех клеток организма.
Гарвардский медицинский институт рекомендует
10 продуктов питания¸ снижающих холестерин:
– Овес в виде овсяных хлопьев
или сухих завтраков
– Злаки
– Фасоль
– Баклажаны
– Орехи
– Растительное масло: подсолнечное, оливковое,
рапсовое
– Фрукты: яблоки, виноград, клубника,
цитрусовые
– Соя в виде тофу (японский соевый творог)
или соевого молока
– Жирная рыб
Холестерин вместе с другими веществами из пищи поступает в пищеварительную систему и всасывается. В стенке кишечника формируются хиломикроны. Хиломикроны – это мелкие жировые частицы, состоящие из триглицеридов, холестерина, фосфолипидов и белков. Хиломикроны поступают в кровь и разносятся кровотоком ко всем клеткам организма, обеспечивая клетки питательными веществами. Остатки хиломикронов, содержащие большое количество холестерина, с током крови достигают печени и всасываются. Печень синтезирует переносчики холестерина: липопротеиды низкой плотности (ЛНП), липопротеиды высокой плотности (ЛВП) и ряд других липопротеидов, несущих холестерин и другие вещества к органам и тканям.
Хиломикроны поступают в кровь и разносятся кровотоком ко всем клеткам организма, обеспечивая клетки питательными веществами. Остатки хиломикронов, содержащие большое количество холестерина, с током крови достигают печени и всасываются. Печень синтезирует переносчики холестерина: липопротеиды низкой плотности (ЛНП), липопротеиды высокой плотности (ЛВП) и ряд других липопротеидов, несущих холестерин и другие вещества к органам и тканям.
«Плохой» холестерин
Полезные продукты по-разному
снижают уровень холестерина:
– одни содержат пищевые волокна, которые
выводят холестерин из организма еще до
того, как он успел всосаться в кровь из
пищеварительной системы;
– другие содержат полиненасыщенные
жирные кислоты, которые напрямую снижают
уровень холестерина в крови;
– некоторые содержат растительные стерины
и станолы, блокирующие всасывание холестерина.
Липопротеиды низкой плотности (ЛНП) – основные переносчики холестерина. В них содержится 60-80% всего холестерина. Часть этого холестерина используется клетками для строительства, часть – возвращается в печень. При повышенном содержании холестерина в ЛНП, он начинает медленно откладываться в стенках артерий, постепенно сужая их просвет. Вместе с другими веществами холестерин формирует бляшки, приводящие к атеросклерозу. Именно поэтому холестерин липопротеидов низкой плотности часто называют «плохим» холестерином. Низкий уровень холестерина ЛНП отражает низкий риск развития сердечно-сосудистых заболеваний. Высокий уровень холестерина ЛНП (более 160 мг/дл или 4 ммоль/л) отражает высокий риск развития сердечно-сосудистых заболеваний.
В них содержится 60-80% всего холестерина. Часть этого холестерина используется клетками для строительства, часть – возвращается в печень. При повышенном содержании холестерина в ЛНП, он начинает медленно откладываться в стенках артерий, постепенно сужая их просвет. Вместе с другими веществами холестерин формирует бляшки, приводящие к атеросклерозу. Именно поэтому холестерин липопротеидов низкой плотности часто называют «плохим» холестерином. Низкий уровень холестерина ЛНП отражает низкий риск развития сердечно-сосудистых заболеваний. Высокий уровень холестерина ЛНП (более 160 мг/дл или 4 ммоль/л) отражает высокий риск развития сердечно-сосудистых заболеваний.
Существуют препараты, способные снижать
синтез холестерина, они называются статины.
Исследования показали, что статины снижают
риск развития сердечно-сосудистых
заболеваний и смертности на 30-40%.
Помните, что любое лекарство обладает
побочными эффектами и должно назначаться
строго под наблюдением врача!!!
Особенно важно поддержание оптимальных значений холестерина у людей, уже страдающих ишемической болезнью сердца, перенесших инфаркт миокарда или инсульт. Оптимальный уровень холестерина ЛНП для таких людей – менее 100 мг/дл (или 2,5 ммоль/л). Люди, еще не болеющие ИБС, но имеющие факторы риска, должны стремиться снизить уровень холестерина ЛНП ниже 130 мг/дл (3,3 ммоль/л).
Оптимальный уровень холестерина ЛНП для таких людей – менее 100 мг/дл (или 2,5 ммоль/л). Люди, еще не болеющие ИБС, но имеющие факторы риска, должны стремиться снизить уровень холестерина ЛНП ниже 130 мг/дл (3,3 ммоль/л).
«Хороший» холестерин
Гарвардский медицинский институт рекомендует
5 способов повысить уровень
хорошего холестерина
1. Регулярные физические упражнения
2. Небольшие дозы алкоголя (не более
1 бокала красного вина в день)
3. Снижение массы тела
4. Меньше транс-жиров (жареная пища,
и продукты с надписью «частично
гидрогенезированные жиры» на этикетке)
5. Больше фруктов и овощей
Липопротеиды высокой плотности (ЛВП) – еще одни переносчики холестерина, в которых содержится до 30% всего холестерина. Роль ЛВП заключается в переносе холестерина из артерий обратно в печень, где он выводится из организма.
ЛВП удаляют избыток холестерина из атеросклеротических бляшек, препятствуя их росту. Кроме того, ЛВП способны подавлять развитие атеросклероза, т.к. обладают противовоспалительной и антиоксидантной активностью.
Кроме того, ЛВП способны подавлять развитие атеросклероза, т.к. обладают противовоспалительной и антиоксидантной активностью.
– Действует как антиоксидант. «Хороший» холестерин предотвращают соединение «плохого» холестерина с кислородом, не давая ему окисляться, утолщать и повреждать стенки сосудов.
– Противовоспалительное свойство. В стенках сосудов местное воспаление запускает процесс образование атеросклероза и тромбов, которые являются непосредственной причиной инфарктов и инсультов.
– Предотвращает тромбообразование. Образование кровяных сгустков – тромбов – приводит к закупорке сосуда и развитию инфаркта.
Холестерин ЛВП называют «хорошим» холестерином, его высокое содержание снижает риск развитие заболеваний сердца и сосудов. У совершенно здоровых людей уровень холестерина в ЛВП должен быть выше 39 мг/дл (1 ммоль/л). Больные ИБС, перенесшие инфаркт или инсульт, должны иметь уровень 40-60 мг/дл (1-1,5 ммоль/л). Низкое содержание холестерина ЛВП (менее 40 мг/дл или 1 ммоль/л) увеличивает риск развития атеросклероза.
Низкое содержание холестерина ЛВП (менее 40 мг/дл или 1 ммоль/л) увеличивает риск развития атеросклероза.
Как правило, у женщин уровень холестерина ЛВП выше, чем у мужчин. Женский половой гормон эстроген повышает уровень ЛВП. Женщины до менопаузы обычно защищены от развития сердечно-сосудистых заболеваний, т.к. уровень эстрогена достаточно высокий.
Гарвардский медицинский институт рекомендует
Лекарства, повышающие уровень «хорошего» холестерина
– Никотиновая кислота (витамин PP). В высоких дозах (1-2 грамма в день) никотиновая кислота увеличивает содержание «хорошего» холестерина на 20-30%. Но этот витамин обладает одним неприятным побочным эффектом: он вызывает внезапные приливы и покраснение кожи, чего можно избежать, приняв аспирин за 30 минут до приема никотиновой кислоты.
– Фибраты: фенофибрат (трайкор, грофибрат, липантил), ципрофибрат (липанор), безафибрат (безалип). Фибраты снижают уровень триглицеридов и повышают уровень «хорошего» холестерина.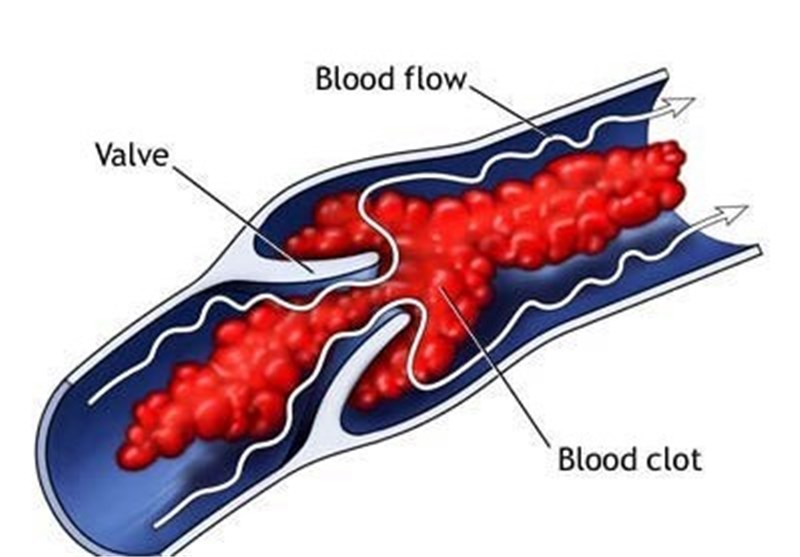 Эти препараты назначают при уровне триглицеридов более 200мг/дл (2 ммоль/л).
Эти препараты назначают при уровне триглицеридов более 200мг/дл (2 ммоль/л).
– Статины. Эти препараты чаще всего назначаются при повышенном уровне «плохого» холестерина, тем не менее они также увеличивают уровень «хорошего» холестерина. Эффект препарата зависит от выбранного статина и является дозозависимым.
Любое лекарство обладает побочными эффектами и должно назначаться строго под наблюдением врача!!!
Баланс «хорошего» и «плохого» холестерина
Таким образом, атеросклероз может развиваться в тех случаях, когда количество “плохого” холестерина в крови превышает нормальные значения; а также, если “плохой” холестерин в крови в норме, но при этом снижен уровень “хорошего” холестерина. Соответственно, самым нежелательным вариантом является сочетание высокого уровня “плохого” и низкого уровня “хорошего” холестеринов.
“Хороший” холестерин также вырабатывается в организме, но в значительно меньших количествах. Он не содержится в пищевых продуктах в готовом виде, как это имеет место с “плохим” холестерином (последний в больших количествах содержится в рыбьей икре, яичном желтке, печени, почках, мозге). “Хороший” холестерин вырабатывается в организме под влиянием систематических физических тренировок средней интенсивности, в том числе и у больных, перенесших инфаркт миокарда и/или инсульт. Его концентрация возрастает в крови также при приеме не более 60-70 г/день крепких спиртных напитков или 1 бокала в день сухого натурального вина (но не больше!). Очень интенсивные тренировки и/или физические нагрузки, прием большого количества спиртных напитков, напротив, подавляют в организме синтез этого полезного холестерина.
“Хороший” холестерин вырабатывается в организме под влиянием систематических физических тренировок средней интенсивности, в том числе и у больных, перенесших инфаркт миокарда и/или инсульт. Его концентрация возрастает в крови также при приеме не более 60-70 г/день крепких спиртных напитков или 1 бокала в день сухого натурального вина (но не больше!). Очень интенсивные тренировки и/или физические нагрузки, прием большого количества спиртных напитков, напротив, подавляют в организме синтез этого полезного холестерина.
Триглицериды
Триглицериды вместе с холестерином являются основными источниками жира, циркулирующего у нас в крови. Если холестерин используется для построения стенок клеток, то триглицериды являются основными источниками энергии. Уровень триглицеридов варьирует от 50 до 250мг/дл, в зависимости от пола и возраста. С возрастом и при избыточной массе тела уровень триглицеридов и холестерина повышается.
У женщин уровень триглицеридов выше, чем у мужчин. Люди с сердечно-сосудистыми заболеваниями и сахарным диабетом также имеют повышенный уровень триглицеридов. Высокий уровень триглицеридов в сочетании с низким уровнем холестерина в ЛВП или высоким уровнем холестерина в ЛНП ускоряет развитие атеросклероза. Уровень триглицеридов не должен превышать 150 мг/дл или 1,7 ммоль/л.
Люди с сердечно-сосудистыми заболеваниями и сахарным диабетом также имеют повышенный уровень триглицеридов. Высокий уровень триглицеридов в сочетании с низким уровнем холестерина в ЛВП или высоким уровнем холестерина в ЛНП ускоряет развитие атеросклероза. Уровень триглицеридов не должен превышать 150 мг/дл или 1,7 ммоль/л.
Анализ крови на липидный спектр
– Анализ крови на липидный спектр сдается утром натощак
– Для точности результатов не следует есть как минимум в течение 12 часов перед исследованием и не потреблять алкоголь в течение 24 часов
– Простуда и ОРВИ могут повлиять на показатели липидного спектра
– Если вы принимаете какие-либо препараты для снижения холестерина, нет необходимости прекращать их пить перед сдачей анализа
Как атеросклероз поражает органы?
Атеросклероз чаще всего является причиной сердечных проблем, но он может затрагивать артерии во всех частях тела.
– Если затронуты артерии, питающие сердце, может развиться ишемическая болезнь сердца – ИБС (ишемия – недостаточное поступление кислорода к органам и тканям). Другое название ИБС – коронарная болезнь сердца – от названия артерий, питающих сердце – венечные или коронарные артерии.
Другое название ИБС – коронарная болезнь сердца – от названия артерий, питающих сердце – венечные или коронарные артерии.
– Если атеросклероз затрагивает артерии конечностей, проблемы с кровообращением в руках и ногах называются заболеваниями периферических артерий.
– Если поражены артерии, снабжающие кровью головной мозг, это может быть причиной транзиторной ишемической атаки (ТИА) или инсульта.
– Атеросклероз может также способствовать образованию выпячиваний (мешковидных выбуханий) в стенке артерии – аневризма.
Часто о наличии атеросклероза человек узнает уже при развитии осложнений, требующих неотложного медицинского вмешательства. Однако вы можете предпринять ряд шагов, чтобы защитить себя. Помочь могут здоровый образ жизни и при необходимости медикаменты.
Каков истинный возраст Ваших артерий?
По словам великого английского врача – Томаса Сиденгама, «возраст человека равен возрасту его артерий». И этот возраст не всегда соответствует количеству свечей на Вашем праздничном пироге. Артерии стареют медленнее остального организма, если они «привыкли» к хорошим условиям: здоровой пище, ежедневной физической активности и хорошим отношениям с семьей и друзьями. Они изнашиваются гораздо быстрее, если ежедневно подвержены агрессивному воздействию сигаретного дыма, жирной пищи, хроническому стрессу. Зная возраст Ваших артерий, можно составить для себя картину о здоровье собственного сердца.
И этот возраст не всегда соответствует количеству свечей на Вашем праздничном пироге. Артерии стареют медленнее остального организма, если они «привыкли» к хорошим условиям: здоровой пище, ежедневной физической активности и хорошим отношениям с семьей и друзьями. Они изнашиваются гораздо быстрее, если ежедневно подвержены агрессивному воздействию сигаретного дыма, жирной пищи, хроническому стрессу. Зная возраст Ваших артерий, можно составить для себя картину о здоровье собственного сердца.
Нам доступны два метода, оценивающих возраст артерий. Это измерение скорости пульсовой волны и толщины комплекса «интима-медиа» сонной артерии. Помимо этих методов на состояние артерий указывают уровень холестерина крови и артериальное давление.
Скорость пульсовой волны. С каждым ударом сердца кровь разносится по артериальной сети по всему организму. Чем более жесткие артерии, тем выше скорость кровотока. Измеряя скорость пульсовой волны, мы можем судить об эластичности сосудистой стенки. Обычно измерение проводится при помощи специального прибора, имеющего чувствительный датчик, который надевается на палец.
Обычно измерение проводится при помощи специального прибора, имеющего чувствительный датчик, который надевается на палец.
Толщина комплекса «интима-медиа» сонной артерии. Внутренний слой артерии, выстилающий ее просвет, называется интима. Он обеспечивает гладкость поверхности, непосредственно соприкасающейся с кровью. Медиа – это средний слой артериальной стенки. Он состоит из мышечных и эластических волокон и обеспечивает упругость. Чем толще эти два слоя, тем больше артериальная стенка изменена отложениями холестерина. Толщина стенки измеряется при помощи сосудистого ультразвукового исследования. Исследование сонной артерии на шее считается наиболее показательным.
Фрамингемская шкала. В крупнейшее Фрамингемское исследование были включены тысячи участников с 1948 года. Данные, полученные исследователями, были положены в основу так называемой Фрамингемской шкалы 10-летнего риска возникновения сердечно-сосудистых заболеваний. При помощи этой шкалы также можно определить возраст Ваших артерий.
Как снизить риск развития атеросклероза?
Предрасположенность к развитию атеросклероза и заболеваниям сердечно-сосудистой системы наследуется от родителей. Если в семье есть родственники, страдающие заболеваниям сердца и сосудов, риск развития атеросклероза увеличивается. Атеросклероз – процесс непрерывный. Поэтому риск сосудистых осложнений повышается с возрастом. Эти факторы риска – возраст и наследственность – называются неконтролируемыми. Для уменьшения риска мы можем снизить влияние контролируемых факторов развития атеросклероза, таких как:
– Высокий уровень холестерина (особенно ЛПНП, или «плохого» холестерина)
– Курение и пассивное курение
– Высокое артериальное давление
– Сахарный диабет
– Ожирение
– Низкая физическая активность
Здоровый образ жизни способствует защите артерий. Необходимо бросить курить. Ешьте здоровую пищу и регулярно занимайтесь физкультурой. В ряде случаев не обойтись без приема препаратов и хирургических процедур.
Изменение стиля жизни помогут Вам предотвратить или замедлить прогрессирование атеросклероза.
– Употребление здоровой пищи. Здоровое питание, основанное на потреблении фруктов, овощей и цельно-зерновых культур – продуктов, содержащих малое количество насыщенных жиров, холестерина и соли – поможет вам контролировать вес, уровень кровяного давления и уровень холестерина крови. Подробнее…
– Физические нагрузки. Регулярные физические нагрузки обеспечивают более эффективное использование кислорода вашими мышцами. Регулярные занятия физкультурой способствуют улучшению циркуляции крови в организме и дают стимул для развития новых кровеносных сосудов, которые являются естественными обходными путями кровотоку (естественными шунтами) при наличии сужений – коллатеральные сосуды. Подробнее…
– Отказ от курения. Курение повреждает Ваши артерии. Если Вы курите, прекращение курения – лучший выбор, чтобы предотвратить прогрессирование атеросклероза и уменьшить риск сосудистых осложнений. Подробнее…
Подробнее…
– Контроль над стрессом. С одной стороны, необходимо уменьшить вероятность попадания в стрессовые ситуации, но главное – это повышение стрессоустойчивости. Возможно, целесообразной будет помощь психолога, можно воспользоваться специальными методиками, например, мышечной релаксацией, дыхательными техниками. Подробнее…
Если вы имеете высокий уровень холестерина крови, высокое артериальное давление, сахарный диабет и другие хронические заболевания, работайте вместе с вашим доктором над лечением этих состояний и улучшением общего здоровья. Запишитесь на прием.
Самолет как причина тромбоза | АвиаПорт.Дайджест
В разгар лета миллионы россиян отправляются в отпуск, и все чаще выбранный курорт отстоит от родных мест туриста на многие тысячи километров. Это значит, что придется лететь самолетом, что не всегда безопасно для здоровья. В ходе длительных перелетов (более четырех часов) необходимо периодически разминать ноги, гулять по салону и отказаться от приема лекарств. Все это говорится в опубликованном на днях докладе Всемирной организации здравоохранения (ВОЗ), посвященном предотвращению тромбоза, который иногда вполне может привести к летальному исходу.
Все это говорится в опубликованном на днях докладе Всемирной организации здравоохранения (ВОЗ), посвященном предотвращению тромбоза, который иногда вполне может привести к летальному исходу.
Как сообщает Associated Press, в докладе ВОЗ отмечается, что опасность возникновения тромбов в ходе перелета выше всего у пассажиров, входящих в группу риска по состоянию здоровья, а также у женщин, принявших до полета противозачаточные таблетки. Кроме того, принятие в ходе длительного полета снотворного, а также успокоительных средств и алкоголя может ослабить защитную реакцию организма на гиподинамию.
Выводы ВОЗ основаны на результатах исследований, проведенных учеными Великобритании, Швейцарии и Нидерландов. Толчком же к проведению этих научных разработок послужила внезапная смерть британки, наступившая в 2000 году после длительного перелета из Австралии. 28-летняя Эмма Кристофферсон умерла от эмболии легочной артерии (заболевания, при котором тромб внезапно отрывается от венозной стенки и закупоривает легочные артерии, что приводит к летальному исходу). Как известно, эмболия легочной артерии является осложнением венозных тромбозов.
Как известно, эмболия легочной артерии является осложнением венозных тромбозов.
По данным ВОЗ, риску развития тромбозов во время любого перелета, длящегося более четырех часов, подвержен каждый 15-й пассажир самолета. Как отмечается в докладе этой международной организации, некоторые люди предрасположены к развитию этого опасного недуга по генетическим причинам или ввиду малоподвижного образа жизни. В группу риска входят люди пожилого возраста, а также лица, имеющие избыточный вес. Любопытно и то, что оказывается повышенному риску в полете подвергаются и люди маленького роста, потому что они менее мобильны в кресле, ибо их ноги свисают, а также лица чрезмерно высокого роста, которые малоподвижны по той причине, что для них слишком мало «стандартного» кресла.
«Если вы входите в группу риска, вам необходимо перед перелетом проконсультироваться у лечащего врача,» — отмечает эксперт ВОЗ Шанти Мендис. По ее словам, главный противник человека в полете — это неподвижность. Она уверена, что пассажиры могут резко уменьшить риск образования тромбозов, если будут хотя бы раз в течение каждого часа полета вставать для короткой прогулки или периодически делать упражнения, чтобы размять онемевшие мышцы.
Кроме того, по словам г-жи Мендис, исследования показали, что у женщин, принявших до перелета противозачаточные лекарства, риск развития тромбоза в полете повышается в 10 (!) раз. Признаками внезапного образования тромбоза во время авиаперелета являются резкая боль или судороги в мышцах и суставах, а также отекшие ноги.
Прозвучавшее в докладе ВОЗ предупреждение — далеко не первый сигнал тревоги. Уже долгое время медики призывают ведущих мировых авиапроизводителей увеличить пространство между сидениями. Кроме того, утверждают они, в салонах самолетов необходимо предусмотреть специальные кресла для очень высоких, низких и полных людей. Однако мировые авиагиганты пока не прислушиваются к этим призывам.
Кстати, недавние исследования западных ученых показали, что риск возникновения тромбозов существует и при перелетах на небольшие расстояния. Так, эксперты изучали состояние пассажиров, осуществивших перелет из Великобритании в Италию, и пришли к выводу, что у некоторых путешественников тромбоз может образоваться уже через два-три часа после взлета. В ходе эксперимента пассажиры в возрасте от 25 до 65 лет были подвергнуты ультразвуковому обследованию на наличие сгустков крови до и после полета. Сгустки крови были обнаружены у 4,3% пассажиров этого рейса, которые входят в группу риска.
В ходе эксперимента пассажиры в возрасте от 25 до 65 лет были подвергнуты ультразвуковому обследованию на наличие сгустков крови до и после полета. Сгустки крови были обнаружены у 4,3% пассажиров этого рейса, которые входят в группу риска.
В докладе ВОЗ отмечается, что хотя опасность образования тромбозов существует и во время путешествий на поезде или в автомобиле, тем не менее, пассажиры самолетов намного больше подвержены такому риску. Между тем, Международная ассоциация воздушного транспорта уточнила, что жители планеты ежегодно совершают на самолетах около 2,2 млрд поездок, но при этом организация не уточняет, какая часть из этих перелетов относится к категории длительных.
В октябре прошлого года медицинских специалистов порадовали австралийские производители, которые приступили к производству специальных носков, которые способны уменьшить риск возникновения тромбоза вен во время длительных перелетов. Это обычные трикотажные носки, пронизанные серебряными нитями и снабженные переносной батарейкой, которая с помощью проводов направляет к ноге человека электрические импульсы. Как выяснили ученые, эти необычные носки позволяют в полтора раза увеличить циркуляцию крови, снабжая мышцы и кожу человека достаточным количеством кислорода. Кроме того, серебряные нити имеют и гигиенический эффект: они позволяют устранить неприятные запахи. Правда, такие необычные носки стоят недешево: около 190 долларов, но зато производители утверждают, что их можно стирать более 70 раз.
Как выяснили ученые, эти необычные носки позволяют в полтора раза увеличить циркуляцию крови, снабжая мышцы и кожу человека достаточным количеством кислорода. Кроме того, серебряные нити имеют и гигиенический эффект: они позволяют устранить неприятные запахи. Правда, такие необычные носки стоят недешево: около 190 долларов, но зато производители утверждают, что их можно стирать более 70 раз.
Авторские права на данный материал принадлежат сайту «Страна.Ру». Цель включения данного материала в дайджест — сбор максимального количества публикаций в СМИ и сообщений компаний по авиационной тематике. Агентство «АвиаПорт» не гарантирует достоверность, точность, полноту и качество данного материала.
ТЭЛА – тяжелая жизнеугрожающая сосудистая патология, которая протекает бессимптомно
Тромбоэмболия легочной артерии – мало кто понимает, какая опасность скрывается за этой фразой. Этот недуг, протекая практически бессимптомно, может внезапно стать угрозой для здоровья и жизни. Сегодня мы очень часто слышим, как оторвавшийся тромб уносит жизни тысяч людей. Кто бы мог подумать, что из-за небольшого сгустка крови, который не причинял дискомфорта, можно не только попасть в больницу, но и лишиться жизни.
Сегодня мы очень часто слышим, как оторвавшийся тромб уносит жизни тысяч людей. Кто бы мог подумать, что из-за небольшого сгустка крови, который не причинял дискомфорта, можно не только попасть в больницу, но и лишиться жизни.
С этим грозным сосудистым заболеванием столкнулся Сергей, 53-летний житель Запорожья. Мужчина резко ощутил слабость и головокружение, но как это часто бывает, не воспринял эти симптомы всерьез и списал недомогание на смену погоды. Но вечером ему стало хуже и жена вызвала скорую.
«Муж жаловался на усталость, но я не придала этому значение. Первая моя мысль была, что это результат приема большого количества лекарств, ведь у него есть еще психическое заболевание. Но вечером муж потерял сознание, и я очень испугалась. Ему оказали первую помощь и направили на обследование», – делится супруга Сергея Ирина. По результатам УЗИ и КТ у Сергея диагностировали тромбоэмболию легочной артерии, и ему немедленно была необходима помощь кардиохирургов.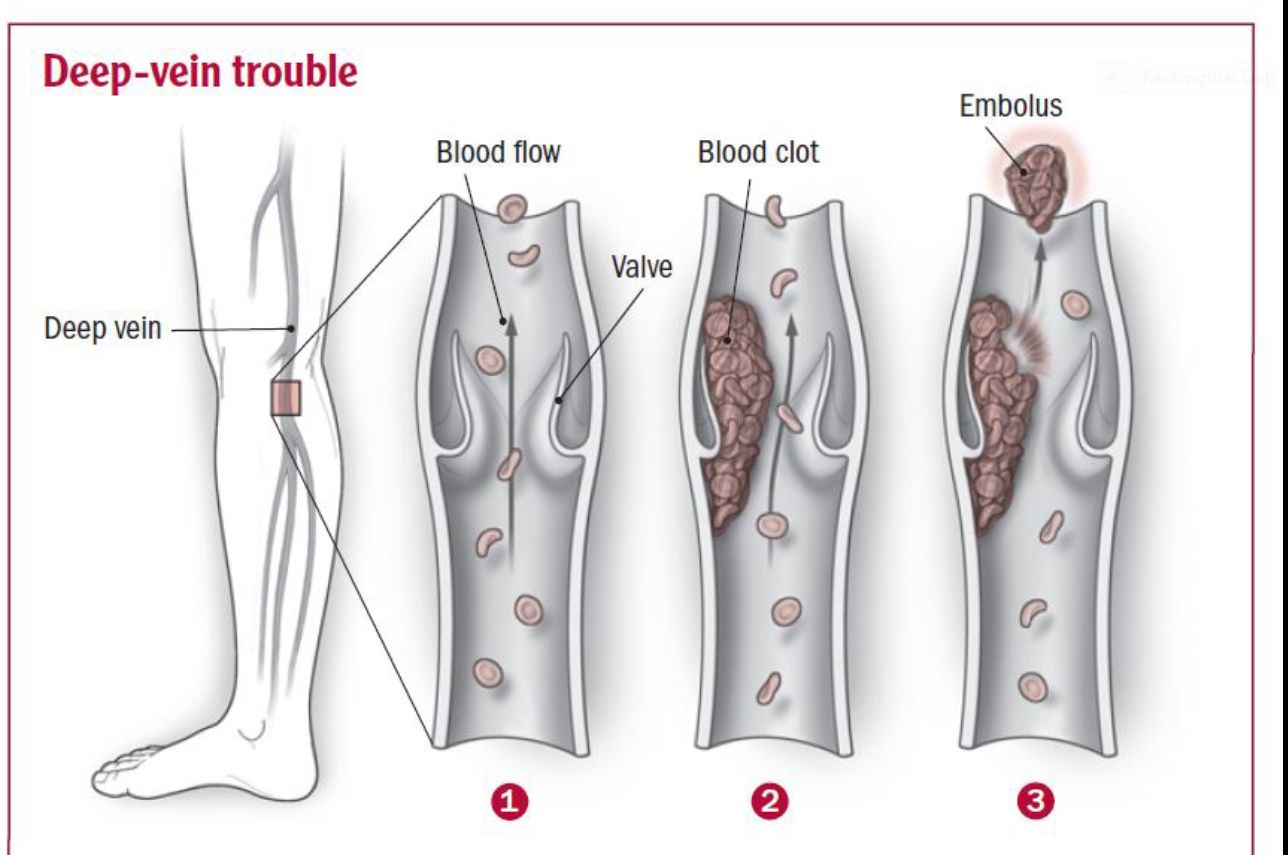
Схематическое изображение ТЭЛА
Как отмечают специалисты отделения кардиохирургии Запорожской областной больницы, тромбоэмболия легочной артерии (ТЭЛА) может маскироваться под всевозможные болезни, а иногда и вовсе без каких-либо проявлений привести к внезапной смерти. В зависимости от объема тромбов, в среднем половина случаев тромбоэмболии заканчивается фатально.
Что представляет собой этот недуг? Тромбы (сгустки крови) отрываются от стенок сосудов и по венозной системе попадают в правые отделы сердца. Правый желудок вместе с кровью выталкивает их в легочную артерию, а затем левый – по всему организму. Когда тромб, как говорят специалисты «улетает» в легочную артерию, происходит закупорка сосуда. Если тромб небольшой, человек ощущает нехватку кислорода, слабость, головокружение. Если же сгусток крови полностью перекрывает просвет сосуда, исход может быть трагичным. В такой ситуации каждая минута на счету, поэтому необходима срочная диагностика, чтобы точно определить диагноз и незамедлительно начать лечение.
В нашем регионе под руководством профессора Александра Семеновича Никоненко на базе Запорожской областной больницы функционирует центр, где на высшем уровне оказывается помощь пациентам с тромбоэмболией. Чаще всего для этого выполняется тромболитическая терапия (тромболизис) – вводятся препараты, которые растворяют тромб. Но при массивном поражении сердца и легочных артерий, как в случае с пациентом, шансов на спасение при введении тромболитика практически нет.
«По результатам обследований у пациента были диагностированы тромбы в правом желудочке и большое количество тромбов в легочной артерии, часть из них уже успели прирасти к стенкам сосудов, поэтому мы приняли решение об экстренном хирургическом вмешательстве. Пациенту была проведена прямая тромбэктомия из легочных артерий с искусственным кровообращением на работающем сердце. Мы удалили тромбы, контрольное исследование КТ показало минимальные остаточные сгустки крови, а это значит, что угрозы жизни и здоровью пациента нет», – комментирует результаты лечения Вячеслав Осауленко, заведующий отделением кардиохирургии Запорожской областной больницы.
Пациент отмечает, что огромную роль в его спасении сыграла многопрофильность больницы и наличие современной диагностической базы. Возможность проведения на базе ЗОКБ всех необходимых обследований (УЗИ, КТ, ангиопульмонография), опыт специалистов и техника, сосредоточенные в одном месте, помогли в кратчайшие сроки подтвердить диагноз и спасти ему жизнь.
Тромбоэмболия – действительно тяжелая жизнеугрожающая патология, но специалисты акцентируют внимание на том, что это лишь вершина айсберга. Тромбоэмболия легочной артерии – последствие, а причиной всему является тромбоз глубоких вен нижних конечностей. Статистика гласит, что у половины пациентов с тромбозом глубоких вен имеет место скрытая тромбоэмболия легочной артерии. То есть, пациент даже не знает, что в любой момент его может настичь сосудистая катастрофа. Еще одна проблема заключается в том, что в 80% случаев тромбоза болезнь никак не проявляется.
Тромбы (сгустки крови), удаленные из легочной артерии пациента
В группе риска пациенты с избыточным весом, сахарным диабетом, варикозным расширением вен, беременные женщины. Чтобы избежать серьезных последствий необходимо регулярно проходить обследование – дуплексное сканирование вен нижних конечностей (УЗИ сосудов ног). Это исследование покажет наличие тромбов, а значит и поможет предупредить развитие тромбоэмболии и других сосудистых проблем. Специалисты рекомендуют проходить дуплексное сканирование раз в 6-10 месяцев. Помните, что любые осложнения легче предупредить, чем бороться с их последствиями!
Атеросклероз сонных артерий, инсульт, транзиторные ишемические атаки (ТИА)
Что такое атеросклероз сонных артерий?
Атеросклероз сонных артерий — это заболевание, при котором имеется сужение или полное перекрытие крупных кровеносных сосудов на шее, называемых сонными артериями. Сонные артерии отходят от аорты, затем проходят на шее, и далее, в полость черепа, неся кровь к головному мозгу.
Атеросклероз сонных артерий чаще развивается у пожилых людей. Только 1 процент взрослых в возрасте 50-59 лет имеет значительное сужение сонных артерий, но в возрасте старше 70 лет уже 10% пациентов имеют это заболевание.
В норме артерии имеют гладкую и ровную поверхность изнутри. Но при атеросклерозе в стенке артерии откладывается рыхлая субстанция, состоящая из холестерина, кальция и фиброзной ткани, образуя атеросклеротическую бляшку, которая и суживает просвет сосуда. Атеросклеротическая бляшка может расти, значительно изменяя нормальный ток крови по артерии. Кроме того, ее поверхность может разрушаться, в результате чего мельчайшие кусочки содержимого бляшки отрываются и закрывают сосуды головного мозга. Это ведет к развитию инсульта.
Риск развития атеросклероза можно значительно снизить, если отказаться от курения. Кроме того необходимо:
- Вести активный образ жизни (регулярные физические упражнения)
- Соблюдать диету с низким потреблением холестерина
- Контролировать свой вес
Если у вас сахарный диабет, повышенный уровень артериального давления, холестерина в крови, необходимо принять ряд дополнительных мер для снижения риска развития атеросклероза.
Каковы симптомы заболевания?
Атеросклероз сонных артерий может никак не проявляться на ранних стадиях. К сожалению, очень часто первым проявлением этого заболевания является инсульт. Однако у ряда пациентов, развитию инсульта предшествуют, так называемые транзиторные ишемические атаки (ТИА). При этом появляются временные симптомы нарушения мозгового кровоснабжения (продолжительностью от нескольких минут до 1 часа):
- Ощущение слабости, онемения или покалывания на одной половине тела, например, в правой руке и ноге
- Невозможность контролировать движения в руке или ноге
- Потеря зрения на один глаз
- Невозможность внятно говорить
Эти симптомы обычно полностью проходят в течение 24 часов. Однако, вы не должны игнорировать их.
Появление вышеописанных симптомов означает, что имеется очень высокий риск развития инсульта. Необходимо немедленно обратиться к врачу. Если подобные симптомы не проходят в течение нескольких часов, то это говорит о развитии инсульта. Необходимо немедленно обратиться к врачу.
Какие исследования необходимо выполнить?
Во время беседы врачу следует рассказать о ваших жалобах, а так же о том, курите вы или нет и бывают ли у вас подъемы артериального давления.
Так же врач поинтересуется, когда и как часто появляются жалобы. При осмотре, врач при помощи фонендоскопа прослушает область над сонными артериями, так как при прохождении крови через суженный сосуд появляется шум.
Для подтверждения наличия атеросклероза сонных артерий выполняется специальное исследование — дуплексное сканирование. В большинстве случаев этого исследования бывает достаточно, чтобы определить насколько поражены артерии и выбрать метод лечения. Однако в ряде случаев необходимо выполнить компьютерную томографию (КТ), магнитнорезонансную томографию (МРТ), или ангиографическое исследование.
Лечение
Выбор метода лечения производится на основе данных о степени поражения сонных артерий, наличия или отсутствия симптомов, так же учитывается общее состояние пациента. На ранних стадиях, специалист может порекомендовать медикаментозное лечение и изменение образа жизни.
При наличии сопутствующих заболеваний, при которых ускоряется развитие атеросклероза, будут даны дополнительные рекомендации. Например, при диабете, необходимо контролировать нормальный уровень сахара крови. Если имеется повышенное артериальное давление, врач назначит лекарственные препараты для его нормализации. Если вы курите, необходимо бросить. Если повышен уровень холестерина крови, необходимо соблюдать специальную диету, иногда назначают специальные препараты (статины) для снижения уровня холестерина.
Хирургическое лечение
Если имеется значительное поражение сонных артерий, может потребоваться хирургическое лечение. Признаками серьезного заболевания являются транзиторные ишемические атаки, недавно перенесенный инсульт. Однако у значительного числа больных жалобы могут отсутствовать даже при очень тяжелом поражении сонных артерий.
Хирургическая операция заключается в удалении атеросклеротической бляшки. Эта процедура называется каротидная эндартерэктомия.
Как показывает наш опыт, эта операция, в руках опытных специалистов, достаточно безопасна и, как правило, не сопровождается осложнениями.
Эндоваскулярные методики
Наряду с традиционными операциями при атеросклерозе сонных артерий, могут быть применены более новые методы лечения. К ним относится баллонная ангиопластика и стентирование.
Метод заключается в том, что через небольшой прокол артерии на бедре или плече, в просвет сонной артерии вводится длинная узкая трубка называемая катетером. Катетер проводят к месту сужения сосуда, где устанавливают специальное металлическое устройство — стент. Стент расширяет просвет артерии и служит каркасом, который поддерживает нормальную проходимость сосуда.
В настоящее время данную методику применяют в основном у пациентов с выраженными сопутствующими заболеваниями (например, сердечная недостаточность), для которых обычная хирургическая операция связана с высоким риском осложнений.
Что нужно предпринять чтобы оставаться здоровым?
Изменение стиля жизни может остановить прогрессирование атеросклероза сонных артерий. Первый шаг — необходимо бросить курить. Борьба с ожирением, регулярные физические упражнения и диета с низким содержанием холестерина могут значительно снизить риск развития атеросклероза.
Бегом от тромба! Если обнаружить его вовремя, угрозы жизни не будет | Здоровая жизнь | Здоровье
Все боятся авиакатастроф, но мало кто знает, что после благополучного приземления можно рухнуть замертво прямо у трапа самолёта — из-за отрыва тромба, образовавшегося в венах во время полёта.
Врачи считают, что тромбы образуются у одного из пассажиров каждого авиарейса. К счастью, не каждый случай заканчивается трагедией. По статистике, с тромбозами сталкиваются 70% людей. Почему возникают тромбы? Можно ли выявить опасность? И как обезопасить себя от угрозы?
Врачи Краснодарского краевого кардиоцентра спасли безнадёжную пациентку, удалив из сердца и лёгких 35-сантиметровый тромб. Это стало сенсацией — подобные случаи ранее считались неоперабельными. Но 38-летняя пациентка не только осталась жива — спустя год она вернулась к работе.
— Этот случай развенчал миф о том, что тромбоз — приговор, — рассказывает Анатолий Завражнов, д. м. н., зам. главного врача Краснодарской краевой клинической больницы № 1. — При своевременном обнаружении и правильном лечении даже самые крупные тромбы можно обезвредить.
Что за напасть?
Тромбы — это кровяные сгустки. В принципе они — естественная реакция организма, защищающая его от кровопотери при травмах. Проблемы начинаются, когда тромбы, прикрепляясь к стенкам сосудов, образуют пробку, которая в любой момент может оторваться, отправиться в плавание по венам и артериям и, попав в узкое место, полностью перекрыть кровоток. И человек внезапно умирает. Различают два вида тромбозов — венозный и артериальный. Венозный встречается чаще. Он опасен своими осложнениями, самое тяжёлое из которых — тромбоэмболия (закупорка ветвей) лёгочной артерии. Хирурги утверждают, что именно этим диагнозом объясняется треть случаев внезапной смерти. Более половины больных умирают в первые 2 часа после возникновения эмболии. Артериальные тромбы встречаются реже, но они более коварны. Находясь в быстром кровотоке, они чаще отрываются, вызывая сначала нарушение кровоснабжения того органа, который артерия снабжает кровью, а потом его гибель. Так, тромбоз коронарных артерий ведёт к инфаркту миокарда, артерий мозга — к инсульту.
— Для формирования тромбов необходимо сочетание трёх факторов, — рассказывает Анатолий Завражнов, — повреждение внутренней поверхности сосудов (возникает после травматических, опухолевых или воспалительных заболеваний), замедление тока крови (происходит при сердечной недостаточности, длительном постельном режиме и варикозной болезни), повышенная свёртываемость крови (отмечается при травмах, воспалительных процессах, оперативных вмешательствах и обезвоживании организма).
Рискуют все!
— У венозного тромбоза — женское лицо, — рассказывает Иван Колотовкин, завотделением Краснодарской клинической больницы № 1. — У женщин чаще встречается варикозная болезнь, при которой в ногах возникает застой крови. Чем более выражен варикоз, тем выше угроза тромбоза. В группе риска — все, перенёсшие операции и травмы (особенно нижних конечностей). По статистике, тромбоз венозной системы выявляется у 70% больных после ортопедических операций. Тромбы чаще обнаруживаются у пожилых людей.
— Гиподинамия, сопутствующая малоподвижному образу жизни, провоцирует застой крови — один из главных факторов риска заболевания, — считает Иван Колотовкин.
Самая частая причина артериального тромбоза — атеросклероз. Атеросклеротические бляшки вызывают сужение артерий. Кровоток завихряется, и возникают благоприятные условия для образования тромбоза.
Доказана взаимосвязь между курением и образованием атеросклероза, а значит — и возникновением тромбов.
Лето — это маленькая смерть?
Тромбы чаще образуются летом. Причин тому несколько. Главная — путешествия, вернее, сопутствующие им авиаперелёты. Авиапассажиры долго сидят в неудобных позах, вены пережимаются, а низкое давление и крайне сухой воздух в салонах самолёта способствуют застою крови и быстрому обезвоживанию организма. Чтобы избежать тромбообразования, перед полётом нужно натянуть компрессионный трикотаж (он улучшает ток крови в ногах), принять таблетку аспирина (он уменьшит вязкость крови), а во время перелёта почаще разминать ноги. Вторая причина — летнее желание похудеть. Чаще образуются тромбы у женщин, сидящих на диетах (вывод лишней жидкости из организма — основа диет, а с этого и начинается обезвоживание организма) или принимающих противозачаточные таблетки (они повышают свёртываемость крови).
Можно ли почувствовать притаившуюся опасность?
— Cимптомы венозного тромбоза — тяжесть в мышцах, отёк, уплотнения по ходу вен, синюшность кожи, боли, — поясняет Анатолий Завражнов. — Признаки артериального тромбоза зависят от того, где находится сгусток крови. При артериальных тромбах ног больные жалуются на резкую боль, похолодание и падение чувствительности. Тромбы артерий живота вызывают рвоту, понос, боли в животе. Симптомы тромбоза лёгочной артерии — боль в груди, одышка, кашель, нарушение ритма сердца. Хронические нарушения мозгового кровообращения (головокружения, визуальные нарушения, затруднение речи) — признаки тромбоза артерий головного мозга. Тромбы в коронарных артериях дают о себе знать стенокардией — болями в сердце при физической нагрузке.
— Однако 30% венозных тромбозов протекает бессимптомно, — рассказывает Иван Колотовкин. — Они самые опасные. Чтобы их обнаружить, нужно проходить обследования. Планово обнаруженные тромбы не удаляют, а растворяют специальными препаратами.
Как обезопасить себя от тромбов
1. Вести активный образ жизни — физическая нагрузка улучшает кровообращение, препятствует возникновению застоя крови, улучшает обменные процессы в организме.
2. Правильно питаться — основу рациона должна составлять растительная пища, не содержащая холестерина.
3. Не допускать обезвоживания организма — нехватка жидкости повышает вязкость крови.
4. Берегите себя — травмы, операции, инфекционные заболевания — фактор риска появления тромбов.
5. Проходите плановые обследования.
Как распознать тромбы?
Экстренная диагностика:
1. Ультразвуковое дуплексное сканирование вен, в ходе которого измеряется диаметр вены, определяется скорость кровотока. Нередко на ультразвуке можно увидеть сам тромб.
2. Флебография — в вену вводится контрастное вещество, что позволяет на рентгеновском снимке увидеть строение вены и определить наличие в ней тромба.
3. Ангиография — рекомендуется для диагностики тромбов в сосудах головного мозга.
Плановая диагностика:
1. Анализ крови на холестерин.
2. Коагулограмма (анализ на свёртываемость крови).
3. Биохимический анализ крови (высокий уровень D-димеров — ключевой индикатор тромбоза глубоких вен и лёгочной эмболии).
Смотрите также:
Узнайте о своем риске чрезмерного свертывания крови
Многие факторы могут привести к чрезмерному свертыванию крови, что приведет к ограничению или блокированию кровотока. Сгустки крови могут попасть в артерии или вены мозга, сердца, почек, легких и конечностей, что, в свою очередь, может вызвать сердечный приступ, инсульт, повреждение органов тела или даже смерть.
Приобретенные факторы риска
Генетические факторы риска
Генетический или унаследованный источник чрезмерного свертывания крови встречается реже и обычно возникает из-за генетических дефектов.Эти дефекты часто возникают в белках, необходимых для свертывания крови, а также могут возникать с веществами, задерживающими или растворяющими сгустки крови.
У вас больше шансов иметь генетическую причину чрезмерного свертывания крови, если у вас есть:
- Члены семьи, у которых были опасные тромбы
- В личном анамнезе повторные сгустки крови до 40 лет
- В личном анамнезе невынашиваемые выкидыши
Прочие факторы риска — заболевания и состояния
Многие заболевания и состояния могут вызывать чрезмерное свертывание крови или гиперкоагуляцию.Определенные заболевания и состояния чаще вызывают образование тромбов в определенных областях тела.
Состояния, которые могут вызвать чрезмерное свертывание крови в сердце и головном мозге:
- Атеросклероз — это заболевание, при котором внутри артерий накапливается восковое вещество, называемое бляшками. Со временем налет может лопнуть. Тромбоциты слипаются, образуя сгустки на месте повреждения.
- Васкулит — это заболевание, при котором кровеносные сосуды тела воспаляются.Тромбоциты могут прилипать к участкам, где кровеносные сосуды повреждены, и образовывать сгустки.
- Диабет увеличивает риск образования бляшек в артериях, которые могут вызвать опасные тромбы. Почти 80 процентов людей, страдающих диабетом, в конечном итоге умрут от тромбов.
- Сердечная недостаточность — это состояние, при котором сердце повреждено или ослаблено. Когда сердце не может перекачивать достаточно крови для удовлетворения потребностей организма, кровоток замедляется, что может привести к образованию сгустков.
- Мерцательная аритмия , наиболее распространенный тип аритмии или нерегулярного сердцебиения. Фибрилляция предсердий может вызвать скопление крови в верхних камерах сердца и вызвать образование сгустков.
- Избыточный вес и ожирение относятся к массе тела, превышающей ту, которая считается здоровой. Эти условия могут привести к атеросклерозу, что увеличивает риск образования тромбов.
- Метаболический синдром — это название группы факторов риска, которые увеличивают вероятность сердечных заболеваний и других проблем со здоровьем, включая повышенный риск образования тромбов.
Состояния, которые могут вызвать чрезмерное свертывание крови в конечностях
- Тромбоз глубоких вен (ТГВ): Сгустки крови могут образовываться в венах глубоко в конечностях. Это состояние называется тромбозом глубоких вен или ТГВ. ТГВ обычно поражает глубокие вены ног. Сгусток крови в глубокой вене может оторваться и попасть в кровоток. Если сгусток попадает в легкие и блокирует кровоток, такое состояние называется тромбоэмболией легочной артерии.
- Заболевание периферических артерий (ЗПА): Сужение периферических артерий, чаще всего в артериях таза и ног.ЗПА подобна ишемической болезни сердца (ИБС) и болезни сонной артерии. Все три состояния вызваны сужением и закупоркой артерий в различных критических областях тела. Затвердевшие артерии (или атеросклероз) в области коронарной артерии ограничивают кровоснабжение сердечной мышцы (см. Иллюстрацию коронарных артерий). Заболевание сонной артерии относится к атеросклерозу артерий, кровоснабжающих мозг.
- Атеросклероз: Заболевание, при котором бляшка накапливается на стенке артерии.ЗПА обычно вызывается атеросклерозом периферических артерий (или внешних областей вдали от сердца). Зубной налет состоит из отложений жиров, холестерина и других веществ. Бляшечные образования могут вырасти достаточно большими, чтобы значительно уменьшить кровоток через артерию. Когда бляшка становится хрупкой или воспаляется, она может разорваться, вызывая образование тромба. Сгусток может либо еще больше сузить артерию, либо полностью заблокировать ее.
Лекарства
Лекарства могут нарушить нормальный процесс свертывания крови в организме.Лекарства, содержащие женский гормон эстроген, связаны с повышенным риском образования тромбов. Примеры лекарств, которые могут содержать эстроген, включают противозачаточные таблетки и гормональную терапию.
Прочие факторы
Многие другие факторы могут привести к чрезмерному свертыванию крови:
- Курение повышает риск образования нежелательных тромбов и повышает вероятность слипания тромбоцитов. Курение также повреждает слизистую оболочку кровеносных сосудов, что может привести к образованию тромбов.
- Повышенный уровень гомоцистеина , связанный с высоким риском сосудистых заболеваний. Повышенный уровень этого вещества может повредить внутреннюю оболочку артерий.
- Беременность . У женщин более вероятно образование тромбов во время беременности из-за увеличения количества тромбоцитов и факторов свертывания крови. Матка также может сдавливать вены, замедляя кровоток, что может привести к образованию тромбов.
- Постельный режим длительного действия . Несколько дней или недель в постели после операции или болезни могут увеличить риск чрезмерного свертывания крови.
- Использование противозачаточных таблеток или заместительной гормональной терапии . Они могут замедлить кровоток и вызвать тромбообразование.
- Рак . Некоторые виды рака увеличивают количество белков, свертывающих кровь.
- Лечение ВИЧ и ВИЧ . Риск образования тромбов наиболее высок у пациентов с ВИЧ, инфицированных, принимающих определенные лекарства, госпитализированных или старше 45 лет.
- Обезвоживание , состояние, при котором вашему организму не хватает жидкости.Это состояние вызывает сужение кровеносных сосудов и уплотнение крови, повышая риск образования тромбов.
- Трансплантаты органов и имплантированные устройства , такие как центральные венозные катетеры и диализные шунты. Хирургическое вмешательство или процедуры, проводимые на кровеносных сосудах, могут повредить стенки сосудов. Это может вызвать образование тромбов. Кроме того, катетеры и шунты имеют искусственную поверхность, которая может вызвать свертывание крови.
Есть ли у вас риск образования тромбов?
Венозная тромбоэмболия (ВТЭ), также известная как тромбы, представляет собой серьезную растущую проблему общественного здравоохранения, о которой должен знать каждый.Сгустки крови можно предотвратить, но, по оценкам, ежегодно от тромбов страдают около 900 000 американцев, что приводит к почти 100 000 смертельных исходов.
Важно понимать свой риск образования тромба и знать признаки и симптомы, чтобы как можно скорее обратиться за лечением и предотвратить смерть от тромба. Узнайте больше о тромбах и прочитайте, как кампания Stop the Clot, Spread the Word ® с внешним значком повышает осведомленность о тромбах.
Что такое тромб?
Тромбоз глубоких вен (ТГВ) — это сгусток крови, который возникает в глубокой вене, обычно в голени, бедре, тазу или руке.ТГВ может протекать без каких-либо симптомов, но часто сопровождается отеком, болью и покраснением кожи. Если ТГВ не лечить, часть сгустка может оторваться и отправиться в легкие, вызывая закупорку легких, называемую тромбоэмболией легочной артерии (ТЭЛА). ПЭ может вызывать такие симптомы, как боль в груди, затрудненное дыхание, кашель, кровохарканье и нерегулярное сердцебиение. При появлении любого из этих симптомов важно немедленно обратиться за медицинской помощью. ТГВ не проходит сам по себе.Только поставщик медицинских услуг может диагностировать и лечить тромб с помощью лекарств или, в редких случаях, хирургического вмешательства.
Кто подвержен риску образования тромба?
Сгустки крови могут поразить любого человека в любом возрасте, но определенные факторы риска, такие как хирургическое вмешательство, госпитализация, беременность, рак и некоторые виды лечения рака, могут повысить риски. Кроме того, наличие тромбов в семейном анамнезе может увеличить риск для человека. Вероятность образования тромба увеличивается, когда у вас больше факторов риска.
Почему осведомленность о тромбах ограничена?
Многие люди мало знают о тромбах и не знакомы с признаками и симптомами, пока это не случится с ними или кем-то из их знакомых.Кроме того, признаки и симптомы ТГВ и ПЭ похожи на другие проблемы со здоровьем, и их можно ошибочно принять за другие состояния здоровья. Неправильный диагноз может привести к отсрочке лечения ТГВ, что может привести к ТЭЛА или даже смерти. Понимание вашего риска образования тромба, а также его признаков и симптомов может помочь вам обратиться за лечением при самых первых признаках тромба, чтобы защитить ваше здоровье.
Что такое кампания
Stop the Clot, Spread the Word® ?Остановите тромб, расскажите о сгустках ® external icon — это цифровая кампания, направленная на решение проблемы ограниченной осведомленности о сгустках крови.Кампания, разработанная Центрами по контролю и профилактике заболеваний (CDC) и Национальным альянсом по тромбообразованию (NBCA), способствует повышению осведомленности населения о ВТЭ с целью предотвращения и уменьшения возникновения опасных для жизни тромбов. Кампания включает набор онлайн-ресурсов по VTE, доступных на веб-портале кампании, к которым можно легко получить доступ и поделиться ими с друзьями и семьей в социальных сетях. Материалы кампании включают образовательные инструменты, такие как информативная инфографика, видео и загружаемые контрольные списки факторов риска, которые побуждают вас спросить себя, есть ли у вас риск образования тромба, и начать разговор со своим врачом.
С момента запуска кампании в 2015 году Stop the Clot, Spread the Word ® остается на переднем крае освещения ВТЭ как проблемы общественного здравоохранения и повышения осведомленности об этом заболевании. Кампания охватывает различные группы, включая тех, кто не знает о тромбах и их осложнениях, а также людей с высоким риском образования тромбов. Кампания Stop the Clot, Spread the Word ® Кампания была признана на национальном уровне за свои важные образовательные материалы, которые были включены в набор инструментов или «сборник» ресурсов VTEpdf iconexternal icon, составленный Объединенной комиссией, организацией, которая аккредитует и сертифицирует около 21 000 медицинских организаций и программ в США.
Заключительным этапом кампании станет публичное объявление (PSA) для радио и телевидения, которое будет доступно в течение приблизительно двенадцати месяцев. Этот PSA поделится важной информацией о признаках, симптомах и рисках образования тромбов.
Вы в опасности?
Информация о тромбах и рисках могут помочь спасти вашу жизнь от опасного тромба и связанных с ним проблем со здоровьем. Примите меры для защиты своего здоровья.
Узнайте больше о тромбах на веб-странице CDC.
Посетите Stop the Clot, Spread the Word ® внешний веб-портал значков, чтобы узнать больше о вашем личном риске и поделиться материалами с друзьями и семьей в социальных сетях, чтобы помочь остановить сгусток, распространить информацию.
Эти 8 групп людей более склонны к образованию тромбов
Сгустки крови — не всегда плохо. Когда вы порезаетесь, ваши кровяные тельца должны слипаться, что предотвращает утечку крови в места, где она не принадлежит, и запускает процесс заживления.Но иногда сгустки образуются там, где они не должны быть, и если они возникают в месте, где кровь должна продолжать течь, это может означать проблемы.
Есть несколько основных типов сгустков, которые могут вызвать проблемы. Сгустки, которые блокируют поступление крови в мозг, вызывают инсульт, а сгустки, останавливающие кровоток в вашем сердце, вызывают сердечный приступ. Сгусток, образующийся в ноге, называется тромбозом глубоких вен (ТГВ). ТГВ могут оторваться от исходного места и попасть в легкие. Это называется тромбоэмболией легочной артерии (ТЭЛА) и может быть очень серьезной и даже фатальной.
(Измените свое здоровье с помощью 365 дней секретов похудения, советов по оздоровлению и мотивации — получите календарь на 2018 Prevention и планировщик здоровья сегодня!)
Очень часто встречаются опасные тромбы. На самом деле, главный хирург говорит, что 100 000 человек умирают от ТГВ и ПЭ ежегодно в США. «Это больше, чем вместе взятые рак груди и столкновения автомобилей, что ошеломляет», — говорит Эллиот Ричард Хаут, доктор медицинских наук, со-директор Johns. Hopkins Medicine Venous Thromboembolism Collaborative.
Хотя любой может получить тромб в неправильном месте и в неподходящее время, некоторые люди могут быть особенно уязвимы, включая тех, кто попадает в одну или несколько из следующих категорий:
Люди с избыточным весом
Getty Images
Эксперты сходятся во мнении: если вы страдаете ожирением, у вас повышается риск образования тромбов, которые образуются в вене и перемещаются по крови (венозная тромбоэмболия, или ВТЭ). И то, насколько вы далеки от здорового веса, также может повлиять на ваши шансы на образование тромбов.«Для человека с небольшим избыточным весом может быть небольшой дополнительный риск, но по мере того, как вы страдаете очень тяжелым ожирением или патологическим ожирением, риск становится еще выше», — говорит Хаут. Кроме того, чем больший вес вы несете на своей раме, тем труднее вам передвигаться, а длительное сидение на месте ставит вас в опасную зону сгустка крови. (Вот 9 проверенных способов навсегда избавиться от упрямого жира на животе.)
Вот 6 вещей, которые нужно сделать, чтобы похудеть после 40 лет:
Взаимодействие с другими людьмиКурильщики
Getty Images
Освещение вредит вашему здоровью по целому ряду причин, и одна из них — повышенный риск образования тромбов.«Люди думают, что курение влияет только на легкие, но на самом деле оно влияет и на ваши кровеносные сосуды», — говорит Памела Бургвинкл, доктор медицинских наук, НП, сертифицированный поставщик антикоагулянтной помощи в клинике антикоагуляции UMass Memorial. Курение повреждает слизистую оболочку кровеносных сосудов и увеличивает вероятность слипания крови. (Узнайте, как йога может помочь вам бросить курить.) Она связана с сердечными заболеваниями и заболеваниями периферических артерий и является одним из основных факторов сердечного приступа и инсульта, а также повышенного риска ВТЭ.
Беременные
Getty Images
Даже если вы продолжаете заниматься спортом, рождение ребенка на борту судна может усложнить процесс свертывания крови. Одна из причин — гормоны, особенно эстроген, которые циркулируют в крови. Другой — булочка, которая становится больше в вашей духовке. «По мере того, как ребенок становится все больше и больше, он может фактически давить на кровеносные сосуды в брюшной полости и тазу и напрямую блокировать кровоток» и вызывать образование сгустков, — говорит Бургвинкл.
БОЛЬШЕ: «Мне было 34 года, и я забеременела, когда у меня случился инсульт»
Потребители эстрогена
Getty Images
Прием противозачаточных таблеток может повысить вероятность образования тромба в три или даже четыре раза. «В противном случае у здоровых женщин иногда появляются симптомы — опухшая нога, одышка или боль в груди, — и люди часто срывают их», — говорит Хаут. Но если эти женщины принимают оральные контрацептивы или проходят заместительную гормональную терапию, это должно быть тревожным сигналом для проверки на наличие сгустков, говорит он.
Люди с инфекциями или воспалительными заболеваниями
Getty Images
Если вы имеете дело с серьезным заболеванием или инфекцией, вы должны быть начеку в отношении симптомов аномальных тромбов. Некоторые типы рака, такие как рак мозга, яичников, поджелудочной железы, толстой кишки, желудка, легких и почек, могут подвергать людей риску развития ТГВ или ПЭ. И сгустки могут показывать перед раком , что означает, что они могут оказаться предупреждающим знаком.(Убедитесь, что вы никогда не игнорируете эти важные симптомы рака.) «Иногда мы видим образование тромбов, и диагноз ставится позже», — говорит Бургвинкл. Вероятность образования тромбов повышается и при других заболеваниях, например, при диабете, ВИЧ или воспалительных заболеваниях кишечника, таких как болезнь Крона или колит. Точно так же, если вы получите травму, ваше тело может сгуститься во внутренних местах, где этого быть не должно.
БОЛЬШЕ: Может ли простой анализ крови обнаружить рак до его распространения?
Люди, которые все еще находятся в течение длительного периода
Getty Images
Есть множество причин, по которым вы не можете двигаться несколько часов подряд.«Пребывание в больнице — это очень важно», — говорит Хаут. «Около половины ТГВ и ТЭЛА возникает у пациентов, которые в настоящее время находятся в больнице или недавно были в больнице», — говорит он. Часто это связано не только с тем, что вы лежите на больничной койке несколько дней или даже недель, но и потому, что ваше тело, вероятно, перенесло какую-то травму, такую как операция или болезнь. «Это время в вашей жизни, когда ваш риск резко возрастает», — говорит Хаут.
Сидеть в машине, автобусе или самолете в течение четырех или более часов — еще одна ситуация, которая может повысить риск образования тромбов, особенно если вы не пьете достаточно воды.Фактически, любая деятельность, которая заставляет вас оставаться неподвижными в течение нескольких часов, может подвергнуть вас риску. «У меня был пациент, у которого образовался тромб после длительного пребывания в ограниченном пространстве», — говорит Бургвинкл. Его профессия? Водопроводчик. (Вот почему вам следует подумать о переходе на постоянный стол.)
Потомки людей с проблемами свертывания крови
Getty Images
Если вы знаете, что другие участники вашего генеалогического древа имели дело с аномальными тромбами, первым шагом будет узнать больше об этом опыте.По словам Бургвинкля, если не виновата травма или болезнь, причина может быть генетической. Некоторые наследственные заболевания делают кровь более густой и склонной к свертыванию; вам может потребоваться тестирование, чтобы выяснить, унаследовал ли вы один из них. (Вот 5 анализов крови, которые вам следовало бы сделать, если вам больше 50.)
Люди, у которых были тромбы до
Getty Images
Есть сгустки в анамнезе? Скорее всего, вы их снова получите.У трети людей, у которых есть ТГВ / ПЭ, будет еще один в течение 10 лет. Часто, говорит Бургвинкл, это происходит потому, что вокруг клапанов вены образуются сгустки крови, которые могут повредить ее. В некоторых случаях со временем это может привести к образованию нескольких сгустков. «Все больше и больше мы видим, что это скорее хроническое заболевание, чем острый эпизод».
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты.Вы можете найти больше информации об этом и подобном контенте на сайте piano.io.
Вакцина AstraZeneca и сгустки крови: что известно на данный момент
Тем не менее, немецкие исследователи говорят, что эти сгустки чаще появляются у реципиентов вакцины AstraZeneca-Oxford, чем можно было бы ожидать у людей, которые никогда не получали прививку.
Какие симптомы должны искать врачи и получатели вакцины в случае такой побочной реакции, как образование тромбов?
Европейские регулирующие органы рекомендовали реципиентам вакцины обратиться за медицинской помощью по поводу ряда возможных симптомов, включая отек в ноге, постоянную боль в животе, сильные и постоянные головные боли или помутнение зрения, а также крошечные пятна крови под кожей за пределами области, где была сделана инъекция.
Но этот набор симптомов был настолько расплывчатым, что почти сразу же в британских отделениях неотложной помощи наблюдался всплеск пациентов, обеспокоенных тем, что они подходят под описание. В результате некоторые врачи отделения неотложной помощи попросили дать более централизованное руководство о том, как справиться с тем, что они описали как в значительной степени ненужные посещения больницы.
Немецкие исследователи описали специальные анализы крови, которые можно использовать для диагностики заболевания, и предложили лечение препаратом крови, называемым внутривенным иммуноглобулином, который используется для лечения различных иммунных расстройств.
Также можно вводить лекарственные средства, называемые антикоагулянтами, или разбавителями крови, но не обычно используемым — гепарином — потому что состояние, связанное с вакцинацией, очень похоже на состояние, которое редко встречается у людей, получающих гепарин.
Вызывают ли вакцины другие нарушения свертываемости крови?
Другие вакцины, особенно вакцина, вводимая детям от кори, эпидемического паротита и краснухи, связаны с временным снижением уровня тромбоцитов, компонента крови, необходимого для свертывания крови.
Сообщалось о снижении уровня тромбоцитов у небольшого числа пациентов, получавших вакцины Moderna, Pfizer-BioNTech и AstraZeneca.Один реципиент, врач из Флориды, умер от кровоизлияния в мозг, когда у него не удалось восстановить уровень тромбоцитов, а другие были госпитализированы. Представители здравоохранения США заявили, что эти случаи расследуются, но они не сообщили о результатах этих обзоров и еще не указали, что есть какая-либо связь с вакцинами.
Сгустков крови от вакцины COVID-19: стоит ли беспокоиться?
Тромбы могут быть опасными, но риск их получения от вакцины COVID-19 остается низким.
Getty Images Чтобы узнать самые свежие новости и информацию о пандемии коронавируса, посетите веб-сайт ВОЗ.К настоящему времени вы, вероятно, слышали о проблемах развития тромбов после вакцинации Johnson & Johnson от COVID-19. Если нет, позвольте нам рассказать вам об этом.
13 апреля Управление по санитарному надзору за качеством пищевых продуктов и медикаментов и Центры по контролю и профилактике заболеваний опубликовали совместное заявление, в котором рекомендовали сделать короткую паузу в введении вакцины Johnson & Johnson / Janssen COVID-19 пациентам, пока агентства расследуют шесть подтвержденных сообщений о заражении. пациенты — все женщины — у которых наблюдались тяжелые тромбы (в частности, тромбоз венозного синуса головного мозга) после приема дозы.23 апреля оба агентства отменили рекомендацию о приостановке, обнаружив, что случаи тяжелого свертывания крови были «очень редкими событиями».
Это не первая вакцина против COVID-19, которая вызывает опасения по поводу тромбов. Европейский союз объявил, что вакцина AstraZeneca COVID-19 вызывает редкие случаи образования тромбов у женщин в возрасте до 60 лет с низким уровнем тромбоцитов. Некоторые европейские страны приостановили использование вакцины в марте после смерти двух вакцинированных пациентов. Однако Европейское медицинское агентство предполагает, что тромбы являются редким побочным эффектом, а польза от вакцины перевешивает риски.
Итак, каков именно ваш риск образования тромба из-за вакцины, и стоит ли вам беспокоиться? Учитывая, что около 7,2 миллиона человек получили вакцину Johnson & Johnson / Janssen и у шести человек возникли тромбы, риск чрезвычайно низок. Тем не менее, это проблема здоровья, о которой вам следует знать.
Как правило, сгустки крови могут привести к опасным последствиям для здоровья, таким как инсульт, сердечный приступ или тромбоэмболия легочной артерии. Это руководство поможет вам лучше понять, что такое сгустки крови, уровни риска образования сгустка крови после прививки и симптомы, на которые следует обратить внимание после вакцинации, которые могут указывать на то, что у вас может быть сгусток.
Вакцина Johnson & Johnson могла вызвать образование тромбов у шести пациентов из 7,2 миллиона человек, получивших вакцину.
Getty ImagesЧто такое тромбы?
Клиника Кливленда объясняет, что сгустки крови образуются, когда ваша кровь собирается в желеобразное вещество в ваших венах или артериях, как правило, после какой-либо травмы. Они состоят из тромбоцитов и фибрина, двух типов клеток крови, которые объединяются, образуя тромбоцитарную пробку, которая останавливает кровотечение из порезов или разрывов.Обычно они безвредны и являются ключевой частью процесса заживления.
Однако, если они не растворяются сами по себе или сгустки образуются в опасных зонах (в кровеносных сосудах рядом с сердцем, мозгом или легкими), это может привести к возникновению чрезвычайной ситуации со здоровьем, называемой тромбозом. Когда сгусток крови отрывается от кровеносного сосуда и перемещается в новую часть тела, это называется эмболией. Это создает серьезный медицинский риск, потому что эти сгустки крови могут попасть в ваше сердце, мозг или легкие и вызвать катастрофическое событие, такое как инсульт, сердечный приступ или тромбоэмболия легочной артерии.По данным Кливлендской клиники, ежегодно от болезней, связанных с тромбами, умирают до 100000 человек.
Наш информационный бюллетень о здоровье и благополучии помещает лучшие продукты, обновления и советы в ваш почтовый ящик.
Существуют общие триггеры, вызывающие образование тромбов, в том числе семейный анамнез, рак и курение сигарет. Если вы беременны или принимаете противозачаточные таблетки, у вас также может быть несколько повышенный риск образования тромбов.
Другая частая причина — COVID-19. Центр исследований и политики в области заболеваний при Университете Миннесоты обнаружил, что у людей с COVID-19 риск образования тромбов в 100 раз выше, чем у населения в целом. Вот почему медицинские работники до сих пор призывают всех сделать вакцину COVID-19, потому что риск получения тромбов от COVID-19 значительно выше, чем их получение от вакцины.
Те немногие, у кого образовались тромбы после приема вакцины Johnson & Johnson / Janssen COVID-19, разработали CVST, особый тип тромба, который образуется в головном мозге.
Johns Hopkins Medicine объясняет, что CVST опасен, потому что не позволяет мозгу истощать кровь, что может привести к кровотечению. Для CVST существует множество методов лечения. Они включают назначение антикоагулянтов для предотвращения свертывания крови, жидкости, антибиотиков, контроля давления внутри головы и в некоторых случаях хирургического вмешательства.
Сгустки крови могут блокировать кровоток, вызывая сердечные приступы, инсульты и легочную эмболию.
Getty ImagesКаков уровень риска образования тромбов при вакцинации против COVID?
Из более 6.8 миллионов человек, получивших вакцину Johnson & Johnson / Janssen, только шесть сообщили о серьезных проблемах со свертыванием крови. ABC News сообщает, что из этих шести человек один скончался, двое находятся в отделении интенсивной терапии, двое в больнице и один выписан. 23 апреля Консультативный комитет по практике иммунизации сообщил, что число зарегистрированных случаев выросло до 15 — три женщины умерли.
Есть общие черты между теми, у кого образовались тромбы после приема вакцин Johnson & Johnson и AstraZeneca.Европейское агентство по лекарственным средствам сообщает, что большинство зарегистрированных случаев AstraZeneca было у женщин в возрасте до 60 лет, в то время как ABC News заявляет, что все шесть пациентов с тромбозом из группы вакцинированных Johnson & Johnson были женщинами европеоидной расы со средним возрастом 33 года. пациенты страдали нарушениями свертывания крови, хотя трое страдали ожирением, один страдал астмой и один пациент имел высокое кровяное давление.
Хотя нет никаких ограничений в отношении того, кто может получать вакцину Johnson & Johnson, CDC признает, что риск серьезного события свертывания крови намного выше — но все же редко — у женщин моложе 50 лет.На своем веб-сайте CDC заявляет, что «женщины моложе 50 лет особенно должны знать о редком, но повышенном риске этого побочного явления, и что существуют другие варианты вакцины против COVID-19, для которых этот риск не был замечен. » В США вакцины Pfizer и Moderna широко доступны и не несут повышенного риска образования тромбов.
В целом очевидные риски образования тромбов от вакцины COVID-19 ниже, чем от противозачаточных. Университет Миннесоты заявляет, что у тех, кто полностью вакцинирован, вероятность образования тромбов в 8-10 раз ниже, чем у тех, кто заразился COVID-19.
Сейчас играет: Смотри: Вакцины COVID-19 и тромбы объяснили
6:56
Что мне делать, если я уже получил вакцину Johnson & Johnson?
Одна из общих черт среди тех, у кого были тромбы после вакцинации, заключалась в том, что симптомы проявлялись в течение 6-13 дней после прививки.Если у вас возникли сильные головные боли, затрудненное дыхание, боль в животе, дискомфорт в груди или боль в ногах в течение трех недель после вакцинации, немедленно обратитесь к врачу или обратитесь в ближайшее отделение неотложной помощи.
Безопасно ли делать прививку Johnson & Johnson, если ее предлагают?
Из 7,2 миллиона человек, получивших вакцину Johnson & Johnson / Janssen, у 15 развились тромбы. Риск составляет около 7 на миллион у женщин до 50 лет и ниже для всех остальных. Но в конечном итоге вам решать, хотите ли вы получить вакцину Johnson & Johnson, если она все еще предлагается в вашем районе.
Если у вас есть какие-либо опасения по поводу вакцины Johnson & Johnson или любой другой вакцины против COVID-19, проконсультируйтесь со своим врачом, чтобы узнать, какая прививка лучше всего подходит для вашего здоровья. Имейте в виду, что другие вакцины COVID-19, такие как Pfizer и Moderna, не вызывают таких же опасений по поводу тромбоза.
Что произойдет с вакциной Johnson & Johnson?
CDC и FDA рекомендовали прекратить вакцинацию Johnson & Johnson до тех пор, пока они не смогут рассмотреть результаты шести случаев свертывания крови.CBS News сообщает, что комиссия не голосовала за продление приостановки на прошлой неделе, поскольку у них не было достаточно информации, чтобы вынести решение в любом случае. Доктор Энтони Фаучи, главный врач президента Джо Байдена, сказал, что комиссия может решить, возобновить ли использование вакцины позже на этой неделе. По состоянию на 23 апреля вакцина снова используется.
Информация, содержащаяся в этой статье, предназначена только для образовательных и информационных целей и не предназначена для здоровья или медицинского совета.Всегда консультируйтесь с врачом или другим квалифицированным поставщиком медицинских услуг по любым вопросам, которые могут у вас возникнуть относительно состояния здоровья или целей здоровья.
Что вызывает редкие тромбы, связанные с некоторыми вакцинами против COVID-19?
Клэр Уилсон
Фармацевт, вводящий вакцину против covid-19 в Пенсильвании
Бен Хэсти / MediaNews Group / Reading Eagle через Getty Images
Использование вакцины Johnson & Johnson covid-19 было приостановлено в США после того, как у шести человек появились тромбы. из 6.8 миллионов получили вакцину в стране. Эти случаи похожи на редкие тромбы, наблюдаемые у реципиентов вакцины Oxford / AstraZeneca, что заставило некоторые страны ограничить ее использование.
Синдром сгустка крови включает необычный тип сгустка, часто образующийся в головном мозге, называемый тромбозом венозного синуса головного мозга или CVST, в сочетании с низким уровнем тромбоцитов, мелких частиц в крови, которые слипаются, образуя сгустки.
Реклама
Это было замечено в основном у людей в возрасте до 60 лет и чаще у женщин, чем у мужчин.Но разница по полу может быть связана с тем, что вакцинировано больше женщин, поскольку в их составе больше медицинских работников и персонала домов престарелых. По словам Мунира Пирмохамеда, председателя Комиссии Великобритании по лекарственным средствам для человека, при анализе 79 случаев заболевания в Великобритании, выявленных после укола Oxford / AstraZeneca, частота их возникновения у мужчин и женщин одинакова. Общий показатель составил четыре случая на миллион человек, получивших вакцину в Великобритании.
Неизвестно, почему молодые люди кажутся более подверженными риску, но возрастное распределение частично объясняется тем, что некоторые страны заявили, что эту вакцину следует вводить только лицам старше определенного возраста.Другая причина заключается в том, что пожилые люди больше подвержены риску заражения COVID-19, поэтому польза от вакцины должна перевешивать риск.
Шесть случаев CVST, впервые зарегистрированных у реципиентов вакцины Johnson & Johnson, один из которых закончился летальным исходом, были зарегистрированы у женщин в возрасте от 18 до 48 лет.
Johnson & Johnson объявила сегодня, что откладывает выпуск своего продукта в Европе. «Мы тесно сотрудничаем с медицинскими экспертами и органами здравоохранения, и мы решительно поддерживаем открытую передачу этой информации профессионалам здравоохранения и общественности», — говорится в заявлении компании.
Что могло быть причиной образования тромбов? В случаях Oxford / AstraZeneca многие из пострадавших дали положительный результат на антитела, которые связываются с молекулой, высвобождаемой тромбоцитами, называемой фактором тромбоцитов 4 или PF4. Вакцина может каким-то образом вызвать выработку этих антител, которые вызывают образование множества маленьких сгустков в крови и могут использовать тромбоциты, говорит Андреас Грайнахер из Университета Грайфсвальда в Германии. Это похоже на синдром, при котором аналогичные антитела могут быть вызваны гепарином, разжижающим кровь, говорит Грейнахер, эксперт по побочным эффектам гепарина.
Недавно выпущенные руководящие принципы в некоторых странах рекомендуют проводить тест на антитела к тромбоцитам, если у кого-то появляются симптомы, указывающие на синдром свертывания крови, в течение двух недель после вакцинации от covid-19. В случае положительного результата они должны пройти те же процедуры, которые обычно назначают людям с редкими побочными эффектами гепарина, которые отличаются от тех, которые применяются при обычных тромбах.
Грейнахер говорит, что предыдущее исследование на мышах предполагает, что ДНК может связываться с PF4, вызывая образование антител и способствуя образованию тромбов.Он предполагает, что это могло быть причиной того, что эффект был замечен только с ДНК-содержащими вакцинами на основе аденовируса.
Вакцина Oxford / AstraZeneca состоит из гена шипового белка коронавируса, содержащегося в ДНК аденовируса шимпанзе, безвредного вируса простуды. Вакцина Johnson & Johnson работает аналогичным образом, но использует ДНК аденовируса человека.
Вакцины Pfizer / BioNTech и Moderna, с другой стороны, основаны на мРНК, цепи генетического материала, которая, в их случае, дает клеткам тела инструкции производить спайковый белок.На пресс-конференции Питер Маркс из Управления по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) заявил, что не было зарегистрировано ни одного случая CVST с низким уровнем тромбоцитов после любой из этих вакцин.
«То, что мы наблюдаем с вакциной Johnson & Johnson, очень похоже на вакцину AstraZeneca», — сказал Маркс. «Вероятная причина, как мы можем предположить, — это аналогичный механизм, который может иметь место с другой аденовирусной векторной вакциной».
Однако синдром тромба встречается так редко, что говорит о том, что у тех, кто его испытывает, есть какой-то другой фактор, делающий их восприимчивыми к нему, — говорит Грайнахер.«Для этого должны быть отдельные кофакторы. В противном случае мы бы увидели эту проблему у многих других людей, что, к счастью, не так ».
Маркс не сказал, имели ли шесть случаев, замеченных после вакцины Johnson & Johnson, характерные антитела против тромбоцитов. Но FDA заявило, что одной из причин приостановки использования вакцины было дать врачам время научиться диагностировать и правильно лечить необычный синдром тромба. Агентству также необходимо полностью расследовать шесть случаев, говорит Энн Шучат из Центров по контролю и профилактике заболеваний США.
Подпишитесь на нашу бесплатную рассылку Health Check каждую субботу, чтобы получать сводку всех новостей о здоровье и фитнесе, которые вам нужно знать. Еще по этим темам: Тромбоэмболия легочной артерии — это внезапная закупорка крупного кровеносного сосуда (артерии) в легком, обычно сгустком крови. В большинстве случаев сгустки маленькие и не смертельны, но могут повредить легкие.Но если сгусток большой и останавливает кровоток в легких, это может быть смертельно опасным. Быстрое лечение может спасти вашу жизнь или снизить риск будущих проблем. Наиболее частые симптомы: Тромбоэмболия легочной артерии также может вызывать более общие симптомы.Например, вы можете чувствовать беспокойство или нервозность, сильно потеть, чувствовать головокружение или слабость, или у вас учащенное сердцебиение или учащенное сердцебиение. Если у вас есть подобные симптомы, вам нужно немедленно обратиться к врачу, особенно если они внезапные и серьезные. В большинстве случаев причиной тромбоэмболии легочной артерии является сгусток крови в ноге, который отрывается и попадает в легкие. Сгусток крови в вене, прилегающей к коже, вряд ли вызовет проблемы.Но наличие тромбов в глубоких венах (тромбоз глубоких вен) может привести к тромбоэмболии легочной артерии. В Соединенных Штатах более 300 000 человек ежегодно страдают тромбозом глубоких вен или тромбоэмболией легочной артерии. сноска 1 Другие вещи могут заблокировать артерию, например, опухоли, пузырьки воздуха, околоплодные воды или жир, который попадает в кровеносные сосуды при переломе кости. Но это редко. Все, что увеличивает вероятность образования тромбов, увеличивает риск тромбоэмболии легочной артерии.Некоторые люди рождаются с слишком быстро сворачивающейся кровью. Другие факторы, которые могут увеличить ваш риск, включают: Вы также подвержены более высокому риску образования тромбов, если вы пожилой человек (особенно старше 70 лет) или имеете чрезмерный вес (ожирение). Трудно диагностировать тромбоэмболию легочной артерии, потому что симптомы аналогичны симптомам многих других проблем, таких как сердечный приступ, паническая атака или пневмония. Врач начнет с медицинского осмотра и задаст вопросы о вашем прошлом здоровье и симптомах.Это помогает врачу определить, подвержен ли вы высокому риску тромбоэмболии легочной артерии. Исходя из вашего риска, вам могут потребоваться тесты для поиска тромбов или исключения других причин ваших симптомов. Анализы могут включать анализы крови, КТ-ангиограмму и вентиляционно-перфузионное сканирование легких. Врачи обычно лечат тромбоэмболию легочной артерии с помощью лекарств, называемых антикоагулянтами. Их часто называют разжижителями крови, но на самом деле они не разжижают кровь. Они помогают предотвратить образование новых сгустков и препятствуют росту существующих сгустков. Большинство людей принимают разбавители крови в течение нескольких месяцев. Людям с высоким риском образования тромбов он может понадобиться на всю оставшуюся жизнь. Если симптомы тяжелые и опасные для жизни, можно использовать «разрушающие тромбы» препараты, называемые тромболитиками. Эти лекарства могут быстро растворять сгустки, но они увеличивают риск серьезного кровотечения. Другой вариант — операция или малоинвазивная процедура по удалению сгустка (эмболэктомия). Некоторым людям может быть вставлен фильтр в большую вену (полую вену), которая переносит кровь от нижней части тела к сердцу.Фильтр полой вены помогает предотвратить попадание сгустков крови в легкие. Если у вас однажды была тромбоэмболия легочной артерии, у вас больше шансов заболеть ею снова. Разжижители крови могут помочь снизить риск, но они увеличивают риск кровотечения. Если ваш врач прописывает препараты для разжижения крови, убедитесь, что вы знаете, как безопасно принимать лекарство. Вы можете снизить риск тромбоэмболии легочной артерии, приняв меры для предотвращения образования тромбов в ногах. Легочная эмболия вызвана закупоркой артерии в легких. Наиболее частой причиной такой закупорки является сгусток крови, который образуется в глубокой вене на ноге и попадает в легкие, где застревает в меньшей легочной артерии. Почти все сгустки крови, вызывающие тромбоэмболию легочной артерии, образуются в глубоких венах ног. Сгустки также могут образовываться в глубоких венах рук или таза. Иногда в поверхностных венах образуются тромбы. Но эти сгустки редко приводят к тромбоэмболии легочной артерии. В редких случаях легочная эмболия может быть вызвана другими веществами, в том числе: Симптомы тромбоэмболии легочной артерии могут включать: Тромбоэмболию легочной артерии трудно диагностировать, поскольку ее симптомы могут проявляться или быть похожими на другие состояния, такие как сердечный приступ, астма, паническая атака или пневмония. Кроме того, у некоторых людей с тромбоэмболией легочной артерии симптомы отсутствуют. Если большой сгусток крови блокирует артерию в легком, кровоток может полностью прекратиться, что приведет к внезапной смерти.Сгусток меньшего размера снижает кровоток и может вызвать повреждение легочной ткани. Но если сгусток растворяется сам по себе, это может не вызвать серьезных проблем. Симптомы тромбоэмболии легочной артерии обычно начинаются внезапно. Снижение притока крови к одному или обоим легким может вызвать одышку и учащенное сердцебиение. Воспаление ткани, покрывающей легкие и грудную стенку (плевру), может вызвать резкую боль в груди. Без лечения легочная эмболия может вернуться. Врачи будут рассматривать агрессивные меры при лечении обширной опасной для жизни тромбоэмболии легочной артерии. Сгустки крови, вызывающие тромбоэмболию легочной артерии, могут растворяться сами по себе. Но если у вас была тромбоэмболия легочной артерии, у вас повышенный риск повторного эпизода, если вы не получите лечения. Если тромбоэмболия легочной артерии диагностируется вовремя, лечение антикоагулянтами может предотвратить образование новых тромбов. Риск повторной тромбоэмболии легочной артерии, вызванной чем-либо, кроме сгустков крови, варьируется. Вещества, которые реабсорбируются в организме, такие как воздух, жир или околоплодные воды, обычно не повышают риск повторного приступа.Рак увеличивает риск образования тромбов. Наличие нескольких эпизодов тромбоэмболии легочной артерии может серьезно снизить кровоток через легкие и сердце. Со временем это увеличивает кровяное давление в легких (легочная гипертензия), что в конечном итоге приводит к правосторонней сердечной недостаточности и, возможно, к смерти. Наличие тромба в глубокой вене ноги и перенесенная тромбоэмболия легочной артерии — два самых больших фактора риска тромбоэмболии легочной артерии. Дополнительную информацию о факторах риска образования тромбов в ногах см. В разделе «Тромбоз глубоких вен». Многие вещи повышают риск образования тромба. К ним относятся: Когда кровь не циркулирует нормально, повышается вероятность образования тромбов. Снижение кровообращения может быть следствием: У некоторых людей кровь свертывается слишком легко или слишком быстро. Люди с этой проблемой чаще образуют более крупные сгустки, которые могут оторваться и попасть в легкие. Условия, которые могут вызвать повышенное свертывание крови, включают: Кровь с большей вероятностью скапливается в венах и артериях вскоре после их повреждения.Повреждение вены может быть вызвано: Позвонить 911 или другие службы экстренной помощи немедленно , если вы считаете, что у вас симптомы тромбоэмболии легочной артерии. Симптомы включают: Немедленно позвоните своему врачу , если у вас есть симптомы сгустка крови в ноге, в том числе: Сгустки крови в глубоких венах голени — наиболее частая причина тромбоэмболии легочной артерии. Для получения дополнительной информации об этих типах тромбов см. Тему «Тромбоз глубоких вен». Ваш семейный врач, терапевт или врач отделения неотложной помощи может диагностировать тромбоэмболию легочной артерии.Ваш врач может направить вас к респирологу, кардиологу или гематологу для дальнейшего обследования и лечения. Диагностика тромбоэмболии легочной артерии затруднена, поскольку существует множество других заболеваний, таких как сердечный приступ или приступ тревоги, которые могут вызывать аналогичные симптомы. Диагноз зависит от точного и тщательного анамнеза и исключения других состояний. Вашему врачу необходимо знать о ваших симптомах и факторах риска тромбоэмболии легочной артерии.Эта информация в сочетании с тщательным физическим осмотром укажет на начальные тесты, которые лучше всего подходят для диагностики тромбоза глубоких вен или тромбоэмболии легочной артерии. К обследованиям, которые часто делают при одышке или боли в груди, относятся: Дальнейшие испытания могут включать: После того, как ваш врач определит, что у вас тромбоэмболия легочной артерии, другие тесты могут помочь в лечении и подсказать, насколько хорошо вы выздоровеете. Эти тесты могут включать: Лечение тромбоэмболии легочной артерии направлено на предотвращение тромбоэмболии легочной артерии в будущем с помощью антикоагулянтов. Антикоагулянты предотвращают рост существующих тромбов и помогают предотвратить образование новых. Если симптомы серьезны и опасны для жизни, необходимо немедленное, а иногда и агрессивное лечение. Агрессивное лечение может включать тромболитические препараты, которые могут быстро растворять сгусток крови, но также увеличивают риск сильного кровотечения.Другой вариант лечения опасной для жизни большой тромбоэмболии легочной артерии — удаление сгустка. Это называется эмболэктомией. Эмболэктомия выполняется во время операции или минимально инвазивной процедуры. Некоторым людям также может быть полезно установить фильтр полой вены в большую центральную вену тела. Этот фильтр может помочь предотвратить попадание тромбов в легкие. Этот фильтр можно использовать, если у вас есть проблемы с приемом антикоагулянта. Ежедневное использование антикоагулянтов может помочь предотвратить повторную тромбоэмболию легочной артерии за счет предотвращения образования новых тромбов и прекращения роста существующих сгустков. Риск образования нового тромба наиболее высок в течение нескольких недель после первого эпизода тромбоэмболии легочной артерии. Этот риск со временем уменьшается. Но риск остается высоким в течение месяцев, а иногда и лет, в зависимости от того, что вызвало тромбоэмболию легочной артерии. Людям с рецидивирующими тромбами и / или тромбоэмболией легочной артерии, возможно, придется принимать антикоагулянты ежедневно до конца своей жизни. Антикоагулянты также часто используются для людей, которые неактивны из-за болезни или травмы, или для людей, перенесших операцию на ногах, бедрах, животе или головном мозге. Можно также использовать другие профилактические методы, например: Примите меры, чтобы сгустки крови не попадали в дорогу, например, ходите каждый час. Из-за длительного бездействия вы подвергаетесь более высокому риску образования тромбов во время путешествий. Если вы уже подвержены высокому риску тромбоэмболии легочной артерии или тромбоза глубоких вен, поговорите со своим врачом перед длительным перелетом или поездкой на автомобиле.Спросите, нужно ли вам принимать какие-либо особые меры предосторожности для предотвращения образования тромбов во время путешествия. Домашнее лечение не рекомендуется для начального лечения тромбоэмболии легочной артерии. Но это важно для предотвращения образования большего количества сгустков и тромбоза глубоких вен, который может привести к повторной тромбоэмболии легочной артерии. Меры, снижающие риск развития тромбоза глубоких вен, включают следующее: Лекарства могут помочь предотвратить повторные эпизоды тромбоэмболии легочной артерии, предотвращая образование новых тромбов или предотвращая их увеличение в размерах. Антикоагулянты назначаются при диагностировании или серьезном подозрении на тромбоэмболию легочной артерии. Скорее всего, вы будете принимать антикоагулянт в течение как минимум 3 месяцев после тромбоэмболии легочной артерии, чтобы снизить риск образования нового тромба. сноска 2 Лечение антикоагулянтами может продолжаться в течение всей вашей жизни, если риск повторной тромбоэмболии легочной артерии остается высоким. Для лечения тромбоэмболии легочной артерии используются различные типы антикоагулянтов. Поговорите со своим врачом, чтобы решить, какое лекарство вам подходит. В больнице вам могут дать антикоагулянт в виде укола или через капельницу. После того, как вы пойдете домой, вы можете сделать себе прививки в течение нескольких дней. В долгосрочной перспективе вы, скорее всего, примете таблетку. Антикоагулянты включают: Если вы принимаете антикоагулянт, вы можете принять меры для предотвращения кровотечения. Это включает предотвращение травм и при необходимости регулярные анализы крови. Растворяющие сгустки (тромболитические) препараты обычно не используются для лечения тромбоэмболии легочной артерии.Хотя они могут быстро растворять сгусток крови, тромболитики также значительно увеличивают риск серьезного кровотечения. Иногда их используют для лечения опасной для жизни тромбоэмболии легочной артерии. Удаление сгустка называется эмболэктомией. Эмболэктомия может быть сделана во время операции. Или это может быть сделано с помощью минимально инвазивной процедуры с использованием катетера (тонкой трубки, которая проводится через кровеносный сосуд). Этот вид лечения тромбоэмболии легочной артерии применяется только в редких случаях.Он предназначен для людей, которые не могут получить другие виды лечения или тех, чей сгусток настолько опасен, что они не могут дождаться, пока подействует лекарство. Эмболэктомия также может быть вариантом для человека, состояние которого стабильно, но у которого наблюдаются признаки значительного снижения кровотока в легочной артерии. Операция увеличивает риск образования новых тромбов, которые могут вызвать новую тромбоэмболию легочной артерии. Если операция или лекарства не подходят, можно рассмотреть другие методы предотвращения тромбоэмболии легочной артерии, такие как фильтр полой вены. Фильтр полой вены может быть вставлен в большую центральную вену, которая проходит через брюшную полость и возвращает кровь от тела к сердцу (полая вена). Этот фильтр может предотвратить попадание сгустков крови из вен ног или тазовых вен в легкие и сердце. Эти фильтры могут быть постоянными или съемными. Фильтры полой вены обычно не рекомендуются в качестве первого средства лечения тромбоэмболии легочной артерии. Но они могут быть использованы у некоторых людей.Например, их можно использовать, если человек не может принимать антикоагулянтные препараты. Фильтры полой вены могут вызвать серьезные проблемы со здоровьем, если они сломаются или заблокируются одним или несколькими тромбами. Текущий по состоянию на:
14 июля 2019 г., Автор: Healthwise Staff Легочная эмболия | HealthLink BC
Обзор темы
Что такое тромбоэмболия легочной артерии?
Каковы симптомы?
Что вызывает тромбоэмболию легочной артерии?
Что увеличивает риск тромбоэмболии легочной артерии?
Как диагностируется тромбоэмболия легочной артерии?
Как лечится?
Причина
Симптомы
Что происходит
Осложнения тромбоэмболии легочной артерии
Хроническая или рецидивирующая тромбоэмболия легочной артерии
Что увеличивает ваш риск
Замедление кровотока
Аномальное свертывание
Повреждение стенки кровеносного сосуда
Когда вам следует позвонить своему врачу?
К кому обращаться
Обследования и анализы
Обзор лечения
Профилактика
Домашнее лечение
Лекарства
Антикоагулянты
Выбор лекарств
Советы по безопасности при использовании антикоагулянтов
Тромболитики
Операция
Что думать
Другое лечение
Другие варианты лечения
Что думать о
Список литературы
Цитаты
Кредиты
Медицинский обзор:
E.Грегори Томпсон, врач-терапевт
Энн К. Пуанье, врач-терапевт
Адам Хусни, доктор медицины, семейная медицина
Мартин Дж. Габика, доктор медицины, семейная медицина
Джеффри С. Гинзберг, врач-гематология
