Почему лопается тромб у человека: Отрыв тромба: причины, симптомы и последствия. Почему наступает смерть от тромба | e1.ru
Тверской флеболог рассказал, чем опасен коронавирус для сосудов
Одно из самых опасных осложнений новой коронавирусной инфекции – образование тромбов в сосудах. Анатолий Русаков, врач-флеболог ЧУЗ «Клиническая больница «РЖД-Медицина» города Тверь», оперирующий хирург высшей категории, рассказал, чем это грозит для пациента и как это лечить. В частности, врач ответил на вопросы сотрудников редакции, у которых коронавирусом уже переболели близкие люди.
За время борьбы с COVID-19 медицина доказала, что новый коронавирус влияет на определенные клетки, которые находятся в стенках сосудов, как мелких, так и крупных. Под воздействием вируса эти клетки разрушаются. Организм пытается бороться и активирует системы свертываемости крови: на пораженную вирусом стенку начинают прикрепляться тромбоциты и лимфоциты. Таким образом, и возникают сгустки крови – тромбы – в артериях и венах, объясняет врач.
Именно поэтому к основной терапии при лечении пациентов в инфекционных госпиталях подключают антикоагулянты.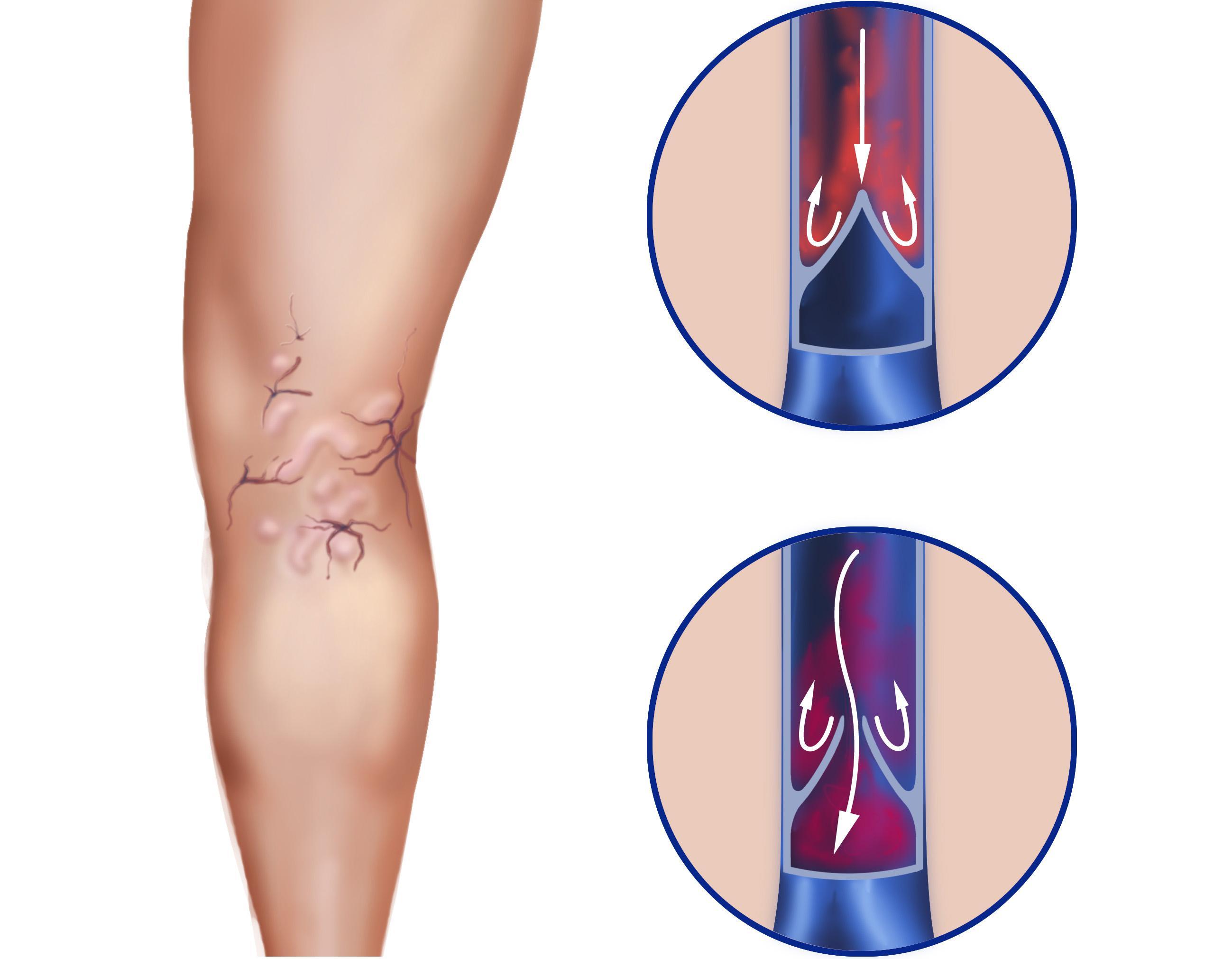
— Раньше считалось, что при коронавирусе тромбы образуются только в легких, — говорит Анатолий Русаков. – Практика показала, что подобные процессы могут идти в венах и артериях по всему организму. Самое опасное, когда тромбы отрываются и перекрывают доступ насыщенной кислородом крови к различным внутренним органам – мозгу, сердцу, почкам, легких, печени. При этом чаще всего отрываются свежие тромбы – в течение десяти дней с момента образования, поэтому внимание к коронавирусным пациентам должно быть особенно пристальным.
Тромбоэмболия легочной артерии может возникнуть, когда тромб, как правило из вен нижних конечностей, отрывается и «улетает» по организму с током крови к сердцу, откуда попадает в легочную артерию. У больных коронавирусом риск тромбоэмболии легких увеличивается в разы, рассказывает врач. Оторвавшийся тромб закрывает просвет артерии, и кровь, которая питает клетки легкого, не попадает туда, а соответственно, не происходит обмен кислородом.
— При тромбоэмболии легочной артерии развивается клиническая картина пневмонии. Это визуализируется в виде треугольника на рентгене, — говорит врач.
Уже два месяца в протоколы лечения коронавирусных пациентов в инфекционных госпиталях включена гепаринотерапия. Это препараты из группы антикоагулянтов, которые нужны для предотвращения образования тромбов в системе кровообращения.
Тромбы на фоне коронавируса могут образоваться у человека любого возраста. Но в группе особого риска – пожилые люди, потому что с возрастом все внутренние системы организма работают хуже.
— При этом, если на фоне коронавируса у пациентов возникли тромбозы, нужно быть особенно внимательным к своему здоровью и после выздоровления. Вероятность того, что тромбоз повторится, увеличивается в разы, — рассказал Анатолий Русаков.
Вопросы-Ответы
Вопрос: После лечения от коронавируса у мамы-пенсионерки постоянно течет из носа кровь.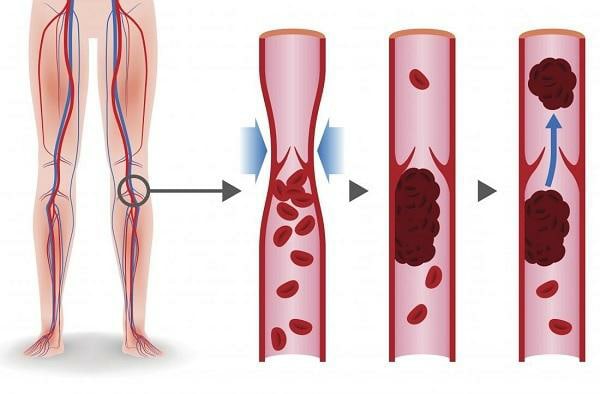 Почему?
Почему?
Ответ врача: Различные кровотечения могут быть последствием гепаринотерапии. Это могут быть желудочные, маточные кровотечения, кровь может идти какое-то время из носа. Если кровотечения кишечные, их нужно обследовать отдельно.
Вопрос: Почему одним из главных показателей самочувствия коронавирусного больного является уровень насыщения кислорода в крови (сатурация)? И что чувствует человек, когда сатурация падает?
Ответ врача: Когда газообмен в легких нарушается, сатурация падает. Все органы и системы испытывают при этом дефицит кислорода. Насыщенная кислородом кровь из легких идет по всему организму, в том числе к сердцу и мозгу. При недостаточном насыщении кислородом мозга человек чувствует головокружение, слабость, шум в ушах. При этом какие-то клетки в мозге умрут. Но это небольшой процент, который не повлияет на дальнейшую жизнь.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Почему отрывается тромб: исследуем симптомы и провоцирующие факторы
Наверняка вы слышали истории о том, что, казалось бы, здоровый на вид человек внезапно умер. А причиной стало то, что у него произошел отрыв тромба и «тромбанул в легкие», точнее артерию легких. Эти случаи внезапной смерти шокируют родных и близких людей. Что это значит? Можно ли обезопаситься от подобного исхода?
А причиной стало то, что у него произошел отрыв тромба и «тромбанул в легкие», точнее артерию легких. Эти случаи внезапной смерти шокируют родных и близких людей. Что это значит? Можно ли обезопаситься от подобного исхода?
Чтобы понять, отчего такое возможно, нужно представить, что есть в организме сгусток, который ждет своего часа. Как отрывается тромб, смотрите на фото и видео.
Для запуска патологического процесса необходимы следующие основные условия:
- Тромб не должен полностью перекрывать просвет сосуда – не обтурирующий – тогда он может перемещаться беспрепятственно внутри сосуда. Чаще всего такой сгусток образуется в сосудах нижних конечностей и в полостях сердца.
- Кровоток должен быть с достаточной скоростью, чтобы мог произойти отрыв тромба.
Как отрывается тромб
Опасность кровяного сгустка в том, что он способен перемещаться по кровеносной системе на достаточные расстояния. Еще одна особенность состоит в том, что эмбол может делиться на несколько более мелких по размеру кусочков, которые вызывают закупорку нескольких сосудов.
В качестве примера можно привести тромбоэмболию легочной артерии (ТЭЛА) – серьезное заболевание, часто приводящее к быстрой смерти пациента. Происхождение сгустка – вены ног.
Поэтому следует обратить особое внимание на варикоз и тромбофлебит вен нижних конечностей. Именно сгустки в глубоких венах голени приводят к тяжелому последствию — закупорке артерии легких.
Однако, сложно предугадать, почему произошла катастрофа именно в этот момент. Например, пациент после хирургической операции уже готовится у выписке, но тут вдруг возникает тромбоэмболия. Поэтому следует достаточно сил приложить для профилактики тромбоза и лечения тромбов.
Как распознать
Как понять, что тромб оторвался? Симптомы зависит от того, какой именно сосуд поражен. При закупорке артерии возникает острая нехватка кислорода и питательных веществ того органа, который этой артерией кровоснабжается. Сначала возникает ишемия, а затем некроз.
Чаще всего встречаются следующие варианты :
- Когда поражается артерия головного мозга, возникает инсульт.
 Признаками становится нарушение чувствительности или двигательной активности конечностей, наступает паралич. Может перекосить лицо (оно становится не симметричным), изменяется речь, трудно выговаривать слова, глотать пищу.
Признаками становится нарушение чувствительности или двигательной активности конечностей, наступает паралич. Может перекосить лицо (оно становится не симметричным), изменяется речь, трудно выговаривать слова, глотать пищу. - Поражаются коронарные артерии — развивается инфаркт миокарда. Характерными признаками является боль за грудиной. Она может быть давящего, пекущего, сжимающего характера. Может быть только лишь в области сердца, а может отдавать в любую или обе руки, межлопаточную область, шею, нижнюю челюсть или живот.
- При закупорке сосудов кишечника развивается мезентериальный тромбоз. Возникает боль в животе, некроз кишечника с развитием перитонита.
- Тромбируется артерия руки или ноги — развивается гангрена конечности. Сначала пораженная конечность становится бледнее и холоднее, чем здоровая. А затем происходит некроз тканей.
- Тромбоз артерии легких – очень опасное заболевание. Когда развивается такое поражение, человек начинает задыхаться.
 Затем синеет, перестает дышать. Начинается это, как правило, внезапно, на фоне полного благополучия. Если вдруг появились такие признаки, то срочно нужна помощь медиков. При остановке дыхания и сердцебиения следует делать массаж сердца и искусственную вентиляцию легких .
Затем синеет, перестает дышать. Начинается это, как правило, внезапно, на фоне полного благополучия. Если вдруг появились такие признаки, то срочно нужна помощь медиков. При остановке дыхания и сердцебиения следует делать массаж сердца и искусственную вентиляцию легких . - Бывает так, что тромб оторвался и перекрыл вену. Симптомы при этом тоже различаются в зависимости от того, какая именно вена поражена. Особенность сгустка в вене по сравнению с артерией в том, что нарушение оттока крови приводит в застойным явлениям и размножению микроорганизмов. Поэтому воспаляются сначала окружающие ткани, а затем может возникнуть заражение крови (сепсис).
Итак, чаще всего такие поражения:
- Произошла закупорка вен ноги — конечность краснеет, отекает, болит.
- При поражении воротной вены возникает цирроз печени, боль в животе.
- Закупорились вены, несущие кровь от мозга — возникает боль в шее, головная боль, нарушение зрения.

Профилактика
Чтобы тромб в организме не образовался, необходимо следить за вязкостью крови. Если вы состоите в группе риска, то доктор может посчитать нужным назначить антиагрегантные препараты (например, аспирин). Их следует принимать регулярно. В случае пренебрежения пациента советам доктора может произойти тромбоз. Особенно опасно поражение артерии легких – это может привести к молниеносной смерти. Не следует и самостоятельно начинать прием данных лекарств, так как не всем они подходят. Обязательно проконсультируйтесь с вашим врачом.
Важную роль в образовании сгустка играет неподвижный образ жизнии вынужденное положение тела. Например, после операции необходимо соблюдать постельный режим, у многих людей работа связана с длительным стоянием, сидением. Поэтому следует периодически двигаться. При необходимости рекомендуется эластическое бинтование нижних конечностей. Полезно заниматься физическими упражнениями (каждый выбирает по своему усмотрению). Особенно хороши пешие прогулки и плавание.
Особенно хороши пешие прогулки и плавание.
Рацион должен состоять из той пищи, благодаря которой снижается уровень холестерина в крови. Следует употреблять много овощей, фруктов, зелени. Также в рационе должны присутствовать продукты, которые способствуют уменьшению свертываемости крови (свекла, зеленый чай, вишня). При соблюдении всех правил (поддержание вязкости крови, питание и подвижный образ жизни) предотвращают появление тромбов и их последствия. А при первых же симптомах оторвавшего сгустка следует обратиться за медпомощью!
Как бороться
Тактика лечения зависит от того, где тромб расположен. Если произошел тромбоз артерий, то необходимо делать срочное лизирование (растворение) эмбола. Так, например, при закупорке сосудов головного мозга возникает инсульт, сосудов сердца – инфаркт миокарда, сосудов кишечника – мезентериальный тромбоз. Для восстановления кровотока оптимальное время – не более двух часов с момента катастрофы. Применяют терапевтические и хирургические методы лечения.
Лечение артериальной закупорки, проводится с помощью лекарственных препаратов
Лекарственное лечение артериальной закупорки представляет собой прием препаратов, способствующих растворению тромба (тромболитиков) и облегчению симптомов. При процессе в венах тактика лечения может быть другой. Все зависит от того, какова степень опасности. Бывает так, что тромб перемещается свободно и беспрепятственно по вене (так называемый флотирующий тип), тогда устанавливают на вену выше тромба специальный фильтр. При отрыве тромба он не пройдет дальше .
Применяют также антикоагулянты (гепарин и др.) для стабилизации тромба. В результате происходит восстановление кровотока. Когда не помогают лекарства или отрыв тромба угрожает жизни, то применяют хирургические методы лечения. Все они направлены на восстановление кровотока. Главная задача – это механическое удаление тромба. Также проводят стентирование – устанавливают стент внутри сосуда, таким образом расширяя его просвет. Шунтирование – это создание дополнительного сосуда в обход закупоренному.
Шунтирование – это создание дополнительного сосуда в обход закупоренному.
При имеющихся тромбах в сосудах или в полости сердца, то не стоит пускать на самотек этот факт. Следует принимать лекарства строго в той дозировке и периодичности, как назначил доктор. Старайтесь не залеживаться и не засиживаться на долгое время, ходите побольше пешком. Если необходимо, то применяйте тугое бинтование. Самолечением тоже заниматься не стоит. Может вы приверженец лечением народными методами или пиявками, то проконсультируйтесь с доктором, прежде чем начать какое-нибудь лечение.
Не пропусти молнию! Подписывайся на нас в Telegram
Тромбоэмболия лёгочной артерии
Если не лечить тромбоз
Если в глубоких венах ног образуется тромб, развивается застой крови и стенка вены воспаляется. Помимо боли, сопровождающей флебит, особенно опасны осложнения тромбоза глубоких вен: если часть тромба отрывается, она может попасть с током крови в легкие: это вызывает так называемую тромбоэмболию лёгочной артерии, которая может привести к смерти.
Опасность тромбоэмболии лёгочной артерии наиболее высока в первые три-пять дней тромбоза.
Развитие тромбоэмболии лёгочной артерии
Тело человека
Как работают вены?
Вены
Путешествия
Желаем вам здоровой поездки и вернуться отдохнувшими
Путешествия
Служба крови – людям
Региональный общественный благотворительный Фонд по содействию профилактике и охране здоровья граждан «Служба крови — людям»
Достижения трансфузионной медицины за последние десятилетия привели к большим изменениям деятельности Службы крови в направлениях работы с донорскими кадрами, заготовки, консервирования и фракционирования донорской крови, применения пластиковых изделий и автоматических сепараторов, лечебного применения компонентов крови и препаратов плазмы.
Отсутствие финансовых и материальных возможностей не позволяет изменить сложившееся в Службе крови положение, расширить производство и необходимые научные разработки, направленные на полное обеспечение потребностей лечебной сети и современный вирусо-безопасный уровень применения трансфузионной помощи.
Для решения этой проблемы необходимо искать новые организационные и альтернативные бюджетному финансированию источники средств. Организация Индустрии службы крови на коммерческой или смешанной основе — единственный реальный и серьезный путь выхода из тупиковой ситуации. При острой нехватке средств, многие прибегают к займам на киви.

Созданный 24 ноября 1998 года по инициативе ведущих специалистов в области трансфузиологии (проф. В.А. Аграненко, проф. Ю.С. Суханов, проф. Ю.Н. Токарев, проф. В.А. Максимов) при участии Российской академии медицинских наук и Главного управления специальных программ Президента Российской Федерации, региональный общественный благотворительный Фонд по содействию профилактике и охране здоровья граждан «Служба крови — людям» (свидетельство № 10141) сформулировал новые принципы организации и управления Службой крови страны.
Главной задачей и основной целью Фонда является — содействие обеспечению безопасного и эффективного лечебного применения донорской крови и ее препаратов, в том числе при стихийных бедствиях, экологических, промышленных или иных катастрофах, социальных, национальных и религиозных конфликтах; недопущение массовых заражений населения через кровь и препараты из нее такими болезнями как СПИД, гепатит, сифилис и др. путем совершенствования технологий обеззараживания и переработки крови.

Фонд тесно взаимодействует со многими научными учреждениями.
Только общими усилиями мы сможем возродить современную и эффективную Службу крови России.
5 признаков состояния, которое может угрожать жизни
Свёртывание – это функция крови, которая помогает останавливать кровотечение и не даёт умереть от кровопотери.
Но в некоторых случаях способность крови сворачиваться может приносить вред.
Сворачиваясь, кровь образует тромбы, которые закупоривают сосуды, приводя к отёкам, нарушению кровоснабжения конечности и другим неприятным последствиям.
В отдельных случаях тромбы могут угрожать жизни – когда тромб отрывается с места и попадает в кровоток, он может попасть в лёгкие или сердце, из-за чего человек рискует умереть.
Следующие симптомы подскажут вам о том, что в ваших сосудах может иметься тромб.
Имейте в виду, что статья представлена исключительно в ознакомительных целях. Окончательный диагноз всегда должен определять врач.
Окончательный диагноз всегда должен определять врач.
Отёк, опухание конечности
Опухание ноги или руки – самый частый признак тромба.
Тромбы мешают нормальному кровотоку, из-за чего кровь скапливается в одном месте, приводя к отёку.
Отёк, как правило, бывает только в одной конечности (одной руке или одной ноге).
Будьте внимательны к отёкам, которые возникли внезапно и сопровождаются болями.
Боль в руке или ноге
Помимо отёка, тромб обычно сопровождают такие симптомы, как покраснение и боли, но далеко не всегда.
Определение истиной причины затрудняет ещё и то, что такую боль несложно спутать со спазмом мышц.
Боль от тромба обычно даёт о себе знать при ходьбе или подъёме стопы.
Также следует знать, что при тромбе отёкшая область будет необычно красной и горячей на ощупь.
Боли в груди
При возникновении резких болей в груди, на ум сразу же приходят мысли о сердечном приступе.
Иногда это может быть правдой, однако, в некоторых случаях такие боли могут говорить о лёгочной эмболии – тромбе в лёгком.
В сравнении с сердечным приступом, боль при лёгочной эмболии более резкая, колющая, становится сильнее при дыхании.
При сердечном приступе, помимо болей в груди, наблюдаются также боли в плечах, челюсти и шее.
Одышка и учащённое сердцебиение
Тромб в лёгких нарушает движение кислорода, а при дефиците кислорода сердце начинает работать быстрее.
Если вам не хватает воздуха, и вы ощущаете трепет в груди, это может быть сигналом о тромбе в лёгких.
Этот симптом может наступать внезапно. В таких случаях требуется немедленная медицинская помощь.
Необъяснимый кашель
Если вы не можете перестать кашлять, у вас имеется одышка, высокий пульс или боли в груди, это может говорить о лёгочной эмболии.
В таких случаях кашель, как правило, сухой, но могут наблюдаться следы крови и мокроты.
Будьте здоровы!
29 октября — Всемирный день борьбы с инсультом
Инсульт – одна из ведущих причин смертности и инвалидности в мире. Предсказать его появление невозможно, но уменьшить риск достаточно просто.
Предсказать его появление невозможно, но уменьшить риск достаточно просто.
Впервые этот день отмечался в 2004 году, когда Всемирная организация здравоохранения объявила инсульт глобальной эпидемией. Эта инициатива ВОЗ и партнеров посвящена распространению информации о таком распространенном и опасном заболевании, как инсульт. Этот недуг и по сей день остается одной из главных причин смерти и инвалидности как в мире, так и в Беларуси. На сосудистые заболевания приходится более половины смертей, причем около пятой части из них настигает людей в трудоспособном возрасте.
Очень часто ни сами больные, ни люди, которые их окружают, даже не подозревают, что у них — инсульт. А ведь от правильного и быстрого «распознавания» болезни и оказания первой помощи зависит дальнейшая жизнь и здоровье человека.
Что такое инсульт?
Инсульт – это нарушение кровообращения в головном мозге, вызванное закупоркой или разрывом сосудов. Это состояние, когда сгусток крови – тромб – или кровь из разорвавшегося сосуда нарушает кровоток в мозге. Недостаток кислорода и глюкозы приводит к смерти клеток мозга и нарушению двигательных функций, речи или памяти.
Это состояние, когда сгусток крови – тромб – или кровь из разорвавшегося сосуда нарушает кровоток в мозге. Недостаток кислорода и глюкозы приводит к смерти клеток мозга и нарушению двигательных функций, речи или памяти.
Каким бывает
Три четверти всех случаев заболевания – ишемический инсульт. Этим термином называют состояние, при котором тромб закупоривает сосуд и блокирует приток крови к определенной части мозга.
Обычно тромб образуется где-то в периферических сосудах тела, отрывается и по кровяному руслу достигает головного мозга. Там он застревает в мелких сосудах мозга и перекрывает кровоток в них.
Вторая разновидность инсульта – геморрагический – встречается значительно реже. Он происходит, когда в головном мозге разрывается кровеносный сосуд.
Если сосуд находится на поверхности мозга, вытекшая кровь заполняет пространство между мозгом и черепом. Это называется субарахноидальным кровотечением. А если сосуд лопается в более глубоких структурах мозга, кровь из него заполняет окружающие ткани.
А если сосуд лопается в более глубоких структурах мозга, кровь из него заполняет окружающие ткани.
Но результат обоих видов кровотечения один – нарушение притока крови к нервным клеткам и давление скопившейся крови на ткань мозга.
Последствия инсульта
Поражение небольшого участка головного мозга приводит к небольшим нарушениям – слабости конечностей. Нарушение кровообращения в больших областях мозга вызывает паралич и даже смерть: степень поражения зависит не только от масштабов, но и от локализации инсульта.
У многих людей, перенесших инсульт, остается частично или полностью парализованной одна сторона тела, появляются нарушения речи и контроля функций мочеиспускания и дефекации. Страдают и интеллектуальные способности – память, познавательные функции.
Симптомы инсульта
Начало инсульта обычно проходит бессимптомно. Но через несколько минут клетки мозга, лишенные питания, начинают гибнуть, и последствия инсульта становятся заметными.
Обычные симптомы инсульта:
- внезапная слабость в лице, руке или ноге, чаще всего на одной стороне тела;
- внезапное помутнение сознания, проблемы с речью или с пониманием речи;
- внезапные проблемы со зрением в одном или обоих глазах;
- внезапное нарушение походки, головокружение, потеря равновесия или координации;
- внезапная сильная головная боль по неизвестной причине.
Очень важно сразу распознать его симптомы, чтобы как можно быстрее вызвать бригаду скорой помощи. Ведь чем раньше начато лечение, тем лучше человек восстанавливается после инсульта.
Помните! Время, за которое можно успеть восстановить кровоток в артерии после ишемического инсульта и остановить гибель клеток головного мозга – «терапевтическое окно» – 6 часов. Чем раньше Вы обратитесь за медицинской помощью, тем более эффективным будет лечение.
Более подробное описание симптомов инсульта.
Как распознать инсульт
Если вам кажется, что вы видите симптомы инсульта, проведите простой тест из трех заданий. Если выполнение всех трех заданий затруднено, немедленно вызывайте бригаду скорой помощи, сразу уточнив, что речь идет о подозрении на инсульт.
- Попросите человека широко улыбнуться, показав зубы. При инсульте улыбка теряет естественность, становится очень напряженной и похожей на оскал, либо односторонней и кривой.
- Затем попросите закрыть глаза, поднять руки и держать ихв таком положении 10 секунд. При инсульте мышцы слабеют, и держать их поднятыми долго сложно. Если одна рука вообще не поднимается – это тоже верный признак инсульта.
- Далее попросите повторитькакое-нибудь предложение, например: «Сегодня с утра хорошая погода». Для инсульта характерны нарушения речи, и больной плохо справляется с этой задачей.

Из-за чего развивается инсульт
- Тромбы, вызывающие ишемические инсульты, обычно образовываются в артериях, просвет которых сужен из-за атеросклеротических бляшек. Это отложения белков, транспортирующих холестерин.
- Сгустки крови могут образовываться из-за плохой работы сердца или вследствие травмы, вызывающей разрывы сосудов в конечностях, брюшной или грудной полости.
- Кровоизлияния вызываются и повышением артериального давления – оно приводит к разрыву мелких сосудов в мозге.
- Еще одна причина инсульта – разрыв аневризм, ненормально расширенных участков кровеносных сосудов. Но и эта проблема нередко вызывается и усугубляется повышенным давлением.
Основные факторы развития
Инсульт может поразить любого человека. Некоторые факторы риска, вроде развития аневризмы или появления тромба в результате травмы, трудно контролировать. Однако значительное количество факторов обусловлено в основном образом жизни.
Однако значительное количество факторов обусловлено в основном образом жизни.
К таким факторам относятся:
- повышенное артериальное давление;
- высокий уровень холестерина;
- диабет;
- ожирение и избыточный вес;
- сердечно-сосудистые заболевания;
- курение;
- употребление наркотиков;
- употребление алкоголя.
Кроме того, инсульт чаще развивается у людей старше 55 лет и тех, чьи близкие родственники уже пострадали от инсульта. В возрастном интервале от 45 до 55 лет инсульт у мужчин случается вдвое чаще, чем у женщин,
Как его предотвратить?
Профилактика инсульта основывается на основных принципах здорового образа жизни.
- Знайте и контролируйте свое артериальное давление.
- Не начинайте курить или откажитесь от курения как можно раньше.
- Добавляйте в пищу как можно меньше соли и откажитесь от консервов и полуфабрикатов, которые содержат ее в избыточном количестве.

- Контролируйте уровень холестерина в крови.
- Соблюдайте основные принципы здорового питания – ешьте больше овощей и фруктов, откажитесь от добавленного сахара и насыщенного животного жира.
- Не употребляйте алкоголь. Риск развития инсульта наиболее высок в первые часы после принятия спиртного.
- Регулярно занимайтесь спортом. Даже умеренная физическая нагрузка – прогулка или катание на велосипеде – уменьшает риск развития сердечно-сосудистых заболеваний, в том числе и инсульта.
Инсульт: симптомы, первая помощь, профилактика
Инсульт: симптомы, первая помощь, профилактика
Инсульт – это нарушение кровообращения в головном мозге, вызванное закупоркой или разрывом сосудов. Это состояние, когда сгусток крови – тромб – или кровь из разорвавшегося сосуда нарушает кровоток в мозге. Недостаток кислорода и глюкозы приводит к смерти клеток мозга и нарушению двигательных функций, речи или памяти.
По данным ВОЗ, инсульт является причиной смерти 6,7 миллиона человек в год во всем мире, и уступает лишь ишемической болезни сердца.В большинстве стран мира инсульт врачи относят к наиболее распространенным причинам неврологических расстройств, приводящим к разной степени HYPERLINK «http://ria.ru/health/20121029/907504678.html»инвалидизации, а значит и нетрудоспособности.В России к труду после перенесенного удара возвращается не более 20% больных, причем одну треть заболевших инсультом составляют люди трудоспособного возраста.В последнее время инсульт в России перестает быть диагнозом лишь пожилых людей, врачи все чаще фиксируют это заболевание не только у 25-30-летних россиян, но и у детей.
Инсульт может поразить любого человека. Некоторые факторы риска, вроде развития аневризмы или появления тромба в результате травмы, трудно контролировать. Однако значительное количество факторов обусловлено в основном образом жизни.
К таким факторам относятся:
- повышенное артериальное давление;
- высокий уровень холестерина;
- диабет;
- ожирение и избыточный вес;
- сердечно-сосудистые заболевания;
- курение;
- употребление наркотиков;
- употребление алкоголя.

Кроме того, инсульт чаще развивается у людей старше 55 лет и тех, чьи близкие родственники уже пострадали от инсульта. В возрастном интервале от 45 до 55 лет инсульт у мужчин случается вдвое чаще, чем у женщин,
Три четверти всех случаев заболевания – ишемический инсульт. Этим термином называют состояние, при котором тромб закупоривает сосуд и блокирует приток крови к определенной части мозга.Обычно тромб образуется где-то в периферических сосудах тела, отрывается и по кровяному руслу достигает головного мозга. Там он застревает в мелких сосудах мозга и перекрывает кровоток в них.
Вторая разновидность инсульта – геморрагический – встречается значительно реже. Он происходит, когда в головном мозге разрывается кровеносный сосуд.Если сосуд находится на поверхности мозга, вытекшая кровь заполняет пространство между мозгом и черепом. Это называется субарахноидальным кровотечением. А если сосуд лопается в более глубоких структурах мозга, кровь из него заполняет окружающие ткани.
Поражение небольшого участка головного мозга приводит к небольшим нарушениям – слабости конечностей. Нарушение кровообращения в больших областях мозга вызывает паралич и даже смерть: степень поражения зависит не только от масштабов, но и от локализации инсульта.
У многих людей, перенесших инсульт, остается частично или полностью парализованной одна сторона тела, появляются нарушения речи и контроля функций мочеиспускания и дефекации. Страдают и интеллектуальные способности – память, познавательные функции.
Начало инсульта обычно проходит бессимптомно. Но через несколько минут клетки мозга, лишенные питания, начинают гибнуть, и последствия инсульта становятся заметными.
Обычные симптомы инсульта:
- внезапная слабость в лице, руке или ноге, чаще всего на одной стороне тела;
- внезапное помутнение сознания, проблемы с речью или с пониманием речи;
- внезапные проблемы со зрением в одном или обоих глазах;
- внезапное нарушение походки, головокружение, потеря равновесия или координации;
- внезапная сильная головная боль по неизвестной причине.

Очень важно сразу распознать его симптомы, чтобы как можно быстрее вызвать бригаду скорой помощи. Ведь чем раньше начато лечение, тем лучше человек восстанавливается после инсульта.Несвоевременное обращение за помощью приводит к тяжелым осложнениям и инвалидности.
Оказать первую помощь при инсульте – не просто важно, это жизненно необходимо. И если вдруг вы находитесь рядом с человеком, у которого проявились явные признаки инсульта, вам немедленно следует совершить несколько действий. От них зависит жизнь этого человека.
- Как только вы поняли, что у человека все признаки инсульта – немедленно вызывайте скорую помощь. Это нужно сделать немедленно, чтобы не упустить время.Нарушение мозгового кровообращения наиболее эффективно лечится в первые 3 часа. Поэтому не теряйте время.
- Удалите лишних людей из комнаты, если дело происходит в помещение. Если на улице – попросите всех расступиться и не мешать притоку свежего воздуха. Рядом должны остаться только те, кто может помочь.

- Ни в коем случае не перемешайте человека. Это опасно. Больного необходимо оставить там, где произошел приступ. На кровать не перекладывать.
- Приподнимите верхнюю часть тела и голову больного (примерно на 30 градусов). Лучше всего подложить несколько подушек. Расстегните или снимите всю стягивающую и мешающую дыханию одежду (пояс, воротничок, ремень и т.д.).
- Обеспечьте приток свежего воздуха.
- Если началась рвота, поверните голову пострадавшего набок и как следует вычищайте рвотные массы, иначе человек может задохнуться.
- Порой случается так, что инсульт сопровождается эпилептическими припадками. Причем, они могут следовать один за другим. В таком случае поверните человека набок, в рот вставьте обернутую платком ложку, расческу, палочку и, слегка придерживая голову больного руками, вытирайте пену. Самое главное в этом случае – не придавливать человека. Его нужно просто слегка придерживать и все. И уж тем более нельзя подносить нашатырный спирт.
 Последствия могут быть ужасны – прекращение дыхания и смерть.
Последствия могут быть ужасны – прекращение дыхания и смерть. - Может случиться так, что у пострадавшего остановится сердце и прекратится дыхание. В этом случае придется немедленно начать непрямой массаж сердца и сеанс искусственного дыхания.
Профилактика инсульта основывается на основных принципах здорового образа жизни.
- Знайте и контролируйте своеартериальное давление – оно не должно быть больше 140/90 мм рт.ст..
- Неначинайте курить или откажитесь от курения как можно раньше.
- Добавляйте впищу как можно меньше соли и откажитесь от консервов и полуфабрикатов, которые содержат ее в избыточном количестве.
- Контролируйте уровеньхолестерина в крови – максимально допустимый его уровень 5 ммоль/л.
- Соблюдайте основныепринципы здорового питания – ешьте больше овощей и фруктов (не менее 500 г в день), откажитесь от добавленного сахара и насыщенного животного жира.
- Неупотребляйте алкоголь.
 Риск развития инсульта наиболее высок в первые часы после принятия спиртного.
Риск развития инсульта наиболее высок в первые часы после принятия спиртного. - Регулярно занимайтесь спортом. Дажеумеренная физическая нагрузка(прогулка на свежем воздухе в течение 30 минут в день) уменьшает риск развития сердечно-сосудистых заболеваний, в том числе и инсульта.
Болезнь – это процесс, который развивается исподволь в организме, незаметно формируясь годами, прежде чем проявиться ощущениями и симптомами. Только самому заболевшему кажется, что болезнь возникла внезапно. На самом деле нужно много времени, чтобы болезненные перестройки в организме стали явными. Именно поэтому необходима профилактика заболеваний и знание принципов здорового образа жизни – основы хорошего самочувствия.
Тромбоз | Johns Hopkins Medicine
Что такое тромбоз?
Тромбоз возникает, когда сгустки крови блокируют кровеносные сосуды. Выделяют 2 основных типа тромбоза:
- Венозный тромбоз — это когда сгусток крови блокирует вену.
 Вены переносят кровь из тела обратно в сердце.
Вены переносят кровь из тела обратно в сердце. - Артериальный тромбоз — это когда сгусток крови блокирует артерию. Артерии несут богатую кислородом кровь от сердца к телу.
Что вызывает тромбоз?
Венозный тромбоз может быть вызван:
- Заболевание или повреждение вен ног
- Невозможность передвигаться (неподвижность) по любой причине
- Сломанная кость (перелом)
- Некоторые лекарственные средства
- Ожирение
- Наследственные расстройства или большая вероятность наличия определенного расстройства на основе ваших генов
- Аутоиммунные заболевания, повышающие вероятность свертывания крови
- Лекарства, повышающие риск свертывания крови (например, некоторые противозачаточные препараты)
Артериальный тромбоз может быть вызван уплотнением артерий, которое называется артериосклерозом.Это происходит, когда жировые отложения или отложения кальция вызывают утолщение стенок артерий. Это может привести к накоплению жирового материала (так называемого налета) на стенках артерии. Этот налет может внезапно лопнуть (разрыв) с образованием тромба.
Это может привести к накоплению жирового материала (так называемого налета) на стенках артерии. Этот налет может внезапно лопнуть (разрыв) с образованием тромба.
Артериальный тромбоз может возникать в артериях, кровоснабжающих сердечную мышцу (коронарные артерии). Это может привести к сердечному приступу. Когда в кровеносном сосуде головного мозга возникает артериальный тромбоз, это может привести к инсульту.
Каковы факторы риска тромбоза?
Многие факторы риска венозного и артериального тромбоза одинаковы.
Факторы риска венозного тромбоза могут включать:
- В семейном анамнезе тромб в вене глубоко в теле, называемый тромбозом глубоких вен (ТГВ)
- История ДВТ
- Гормональная терапия или противозачаточные таблетки
- Беременность
- Травма вены, например, в результате хирургического вмешательства, перелома кости или другой травмы
- Отсутствие движения, например, после операции или в длительной поездке
- Наследственные нарушения свертываемости крови
- Катетер центральный венозный
- Пожилой возраст
- Курение
- Избыточный вес или ожирение
- Некоторые состояния здоровья, такие как рак, болезни сердца, болезни легких или болезнь Крона
Факторы риска артериального тромбоза могут включать:
- Курение
- Диабет
- Высокое кровяное давление
- Холестерин высокий
- Недостаточная активность и ожирение
- Плохое питание
- Семейный анамнез артериального тромбоза
- Отсутствие движения, например, после операции или в длительной поездке
- Пожилой возраст
Каковы симптомы тромбоза?
Симптомы у каждого человека могут отличаться.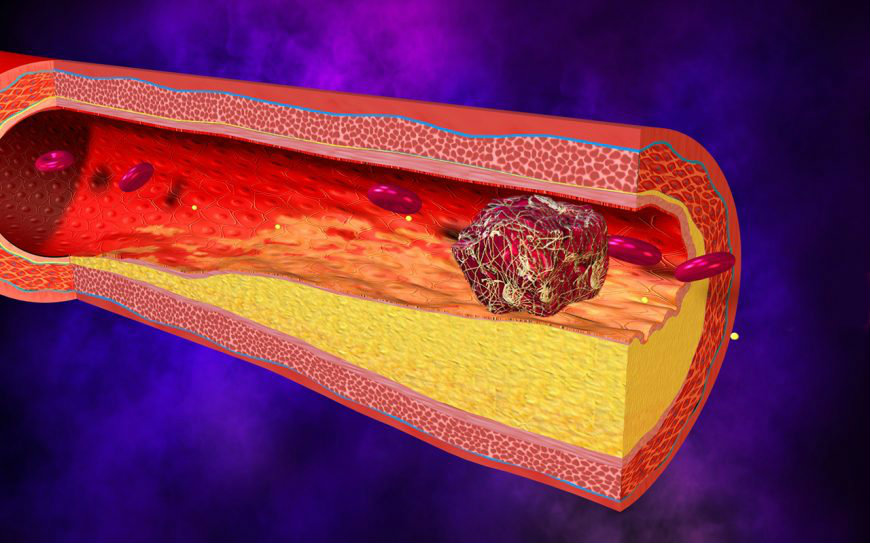 Симптомы могут включать:
Симптомы могут включать:
- Боль в одной ноге (обычно в икре или внутренней поверхности бедра)
- Отек ноги или руки
- Боль в груди
- Онемение или слабость с одной стороны тела
- Внезапное изменение вашего психического состояния
Симптомы тромбоза могут быть похожи на другие заболевания крови или проблемы со здоровьем. Всегда обращайтесь к своему врачу за диагнозом.
Как диагностируется тромбоз?
Ваш лечащий врач изучит вашу историю болезни и проведет медицинский осмотр.Другие тесты могут включать:
- Ультразвук. В этом тесте используются звуковые волны для проверки кровотока в артериях и венах.
- Анализы крови. Сюда могут входить тесты, чтобы узнать, насколько хорошо ваша кровь свертывается.
- Венография. Для этого теста вам в вены вводят краситель. Затем делают рентген, чтобы показать кровоток и найти сгустки.
 Краситель делает ваши вены более заметными на рентгеновских снимках.
Краситель делает ваши вены более заметными на рентгеновских снимках. - МРТ, МРА или КТ. Используемая процедура визуализации будет зависеть от типа имеющегося у вас тромба и его местоположения.
Как лечат тромбоз?
Ваш лечащий врач составит для вас план лечения на основе:
- Ваш возраст, общее состояние здоровья и история болезни
- Как вы больны
- Насколько хорошо вы справляетесь с определенными лекарствами, методами лечения или терапии
- Если ожидается ухудшение вашего состояния
- Что бы вы хотели сделать
Лечение может включать:
- Разжижающие кровь препараты (антикоагулянты)
- Тонкие трубки (катетеры) для расширения пораженных сосудов
- Трубка (стент) из проволочной сетки, которая удерживает кровеносный сосуд в открытом состоянии и не дает ему закрываться
- Лекарства, препятствующие образованию тромбов или растворяющие их
Ваш лечащий врач может посоветовать другие методы лечения.
Каковы осложнения тромбоза?
Тромбоз может блокировать кровоток как в венах, так и в артериях. Осложнения зависят от того, где находится тромбоз. К наиболее серьезным проблемам относятся инсульт, сердечный приступ и серьезные проблемы с дыханием.
Можно ли предотвратить тромбоз?
Вы можете снизить риск тромбоза:
- Действует
- Как можно скорее вернуться к физической активности после операции
- Разминка ног во время длительных поездок
- Отказ от курения
- Похудение
- Решение других проблем со здоровьем, таких как диабет, высокое кровяное давление и высокий уровень холестерина
Ключевые моменты
- Тромбоз возникает, когда сгустки крови блокируют вены или артерии.
- Симптомы включают боль и отек в одной ноге, боль в груди или онемение одной стороны тела.
- Осложнения тромбоза могут быть опасными для жизни, например, инсульт или сердечный приступ.

- Лечение включает лекарства, разжижающие кровь или предотвращающие образование тромбов, а также использование стентов или катетеров для открытия закупоренных сосудов.
- Профилактика включает в себя активный образ жизни, отказ от курения, похудание и лечение других заболеваний.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, каковы побочные эффекты.

- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Узнайте, как можно связаться со своим поставщиком услуг, если у вас возникнут вопросы.
Инсульт и тромбы — World Heart Federation
Инсульт и сгустки крови
Ишемический инсульт случается, когда сгусток крови (тромб) или жировые отложения блокируют артерию, снабжающую кровью головной мозг.Около 80% всех инсультов имеют ишемическое происхождение. Остальные 20% инсультов являются геморрагическими, когда артерия лопается. Это может быть вызвано аневризмой, выпуклостью или слабостью стенки кровеносного сосуда.
У всех нас есть факторы свертывания крови, которые гарантируют, что мы не истечем кровью, если порежемся. Но такие состояния, как гипертония, атеросклероз и некоторые другие проблемы с кровью, могут привести к развитию тромбов. Тромбоз — это образование тромбов.Когда сгусток блокирует приток крови к сердцу или мозгу, может последовать сердечный приступ или инсульт. Эмболия возникает, когда сгусток крови путешествует по телу и застревает в органе.
Но такие состояния, как гипертония, атеросклероз и некоторые другие проблемы с кровью, могут привести к развитию тромбов. Тромбоз — это образование тромбов.Когда сгусток блокирует приток крови к сердцу или мозгу, может последовать сердечный приступ или инсульт. Эмболия возникает, когда сгусток крови путешествует по телу и застревает в органе.
Симптомы сгустка крови
Симптомы сгустка крови зависят от его местоположения в организме.
В мозге первым симптомом может быть инсульт или преходящая ишемическая атака. Эти симптомы различаются по степени, но включают потерю зрения в одной области, слабость лица, нарушение речи, трудности с пониманием других, головную боль, потерю координации.
В сердце или вокруг сердца сгусток крови вызывает сердечный приступ, симптомами которого являются сильная боль в груди, отдающая в левую руку, и одышку. Однако у женщин могут быть более диффузные симптомы.
В легких сгусток крови вызывает боль в груди, учащенное сердцебиение, кровь при кашле, одышку и субфебрильную температуру.
В конечности сгусток крови вызывает боль, отек и изменение цвета пораженного участка. Если сгусток находится в вене, возникнет отек и болезненность.
Условия, предрасполагающие к тромбозу
Повреждение кровеносных сосудов: если внутренние стенки кровеносного сосуда (эндотелий) повреждены, это облегчает образование тромбов. Повреждение эндотелия обнажает нижележащий коллаген в кровеносном сосуде, и это может способствовать образованию сгустка.
Атеросклероз — распространенная форма повреждения эндотелия, которая может привести к тромбозу. Другие виды эндотелиального повреждения могут возникать в результате физических травм, воспалений, гипертонии, инфекции, радиации и курения.
Турбулентный кровоток вызывает повреждение эндотелия. Турбулентный кровоток возникает, когда кровеносные сосуды поражены атеросклерозом, аномальным расширением артерий (аневризмами), сердечным приступом или повреждением сердечного клапана.
Липкая кровь
Вы можете унаследовать склонность к липкой крови или у вас может быть состояние, которое делает вас более предрасположенным к тромбозам, например волчанка, ревматоидный артрит, некоторые виды рака, беременность и сосудистые заболевания. Люди, перенесшие операцию, также могут подвергаться риску образования тромбов.Можно лечить склонность к образованию тромбов.
Факторы образа жизни, способствующие образованию тромбов
Курение, избыточный вес более 10 кг, отсутствие физической активности, прием противозачаточных таблеток, использование эстрогена, обнаруживаемого в некоторых заместительных гормональных препаратах, и неподвижность — все это может привести к образованию тромбов.
Некоторые способы предотвращения образования тромбов включают: поддержание физической активности, поддержание нормального веса и отказ от курения. Также важно управлять любыми известными сердечными заболеваниями.Некоторым людям нужно будет принимать лекарства против свертывания крови ежедневно или после операции, например аспирин.
Лечение и ведение
Если у вас диагностирован тромб или существует риск образования тромба, лечение будет зависеть от того, где находится сгусток, его размера и вашего здоровья.
Если ваш диагноз является результатом сердечного приступа или инсульта, любое лечение, которое вы получите, будет первоначально направлено на растворение любого сгустка крови. После этого будут использоваться методы лечения, предотвращающие образование тромбов.
Если сгусток крови находится в вене, существует риск, что он может попасть в один из ваших органов и вызвать эмболию, которая может быть фатальной. Лечение представляет собой комбинацию тепла, обезболивающих, лекарств, препятствующих свертыванию, и подъема / перевязки пораженного участка для уменьшения отека. Иногда для удаления сгустка может потребоваться операция.
Синяков и сгустков крови: когда волноваться — Маяк ЖИЗНИ
Синяки и сгустки крови — это оба способа самовосстановления.Оба могут возникнуть в результате повреждения кровеносных сосудов из-за травмы. Однако синяки или сгустки крови могут сигнализировать о более серьезных заболеваниях.
Когда хилый пожилой человек живет один, есть основания опасаться, что эти сигналы могут быть упущены. Однако, если они участвуют в утвержденной правительством программе PACE, такой как Beacon of LIFE в Оушенпорте, штат Нью-Джерси, вы можете быть уверены, что команда медицинских специалистов, предоставляющих каждому клиенту скоординированный уход, в котором он нуждается, будет знать о любых изменениях в их состояние пациента.
Для тех, кто хочет убедиться, что они понимают, на что обращать внимание, «Маяк жизни» представляет это руководство по синякам и тромбам.
Синяки
Синяки обычно связаны с травмой. Например, после падения или сильного удара кровеносные сосуды на коже лопаются, и кровь попадает в окружающие ткани. Эта кровь попадает в ловушку и появляется под кожей в виде обесцвечивания. Синяки часто называют черно-синими отметинами, поскольку из-за недостатка кислорода в захваченной крови она выглядит синей.
Синяки проходят стандартным курсом: красноватый вид синяка превратится в темную черно-синюю отметку в течение первых нескольких дней после травмы. На этой начальной стадии синяк часто будет болезненным, если его коснуться или надавить. Это результат травмы, вызвавшей синяк, а не сам синяк. По мере заживления синяк обычно меняет цвет, в конечном итоге становится желтым и, наконец, исчезает.
Если у человека появляется необычное количество синяков, причиной может быть дефицит витаминов или нарушение свертываемости крови.Некоторые медицинские условия, включая низкое количество тромбоцитов или низкий фактор свертывания крови, также могут привести к чрезмерному синяку, как и использование антикоагулянтов, обычно известных как разжижители крови.
Если человек замечает синяк, который не соответствует стандартной схеме заживления, или обнаруживает, что он необычно склонен к синякам, ему следует обратиться к врачу.
Сгустки крови
С другой стороны, тромбы возникают по разным причинам. Наименее тревожные сгустки связаны с естественным процессом заживления после пореза.Повреждение области вокруг пореза вызывает свертывание крови, чтобы остановить кровотечение.
Сгустки крови этого типа нормальны и исчезают сами по себе. Но если сгустки крови становятся больше, чем необходимо, или не связаны с какой-либо травмой, это может быть признаком гораздо более серьезного состояния.
Сгустки крови, образующиеся глубоко в ткани, известные как гематомы , не имеют стандартного курса. Их течение сильно зависит от их размера и места в теле, где они возникают.Большие тромбы, а также тромбы в мышцах или органах часто требуют лечения.
В частности, когда в кровеносных сосудах образуются тромбы, ситуация может стать опасной для жизни. Этот тип сгустка может блокировать поток кислорода к ткани за пределами сгустка и, в зависимости от его расположения, может привести к следующим ситуациям, все из которых являются неотложной медицинской помощью:
- Сгусток крови в любой из артерий, ведущих к головному мозгу , или сгусток в самом головном мозге, как правило, приводит к симптомам инсульта, включая онемение, слабость на одной стороне тела или невнятную речь.
- Сгусток крови в артерии сердца обычно приводит к сердечному приступу . Симптомы сердечного приступа включают боль в груди или одышку.
- Сгусток крови в артерии легкого обычно приводит к легочной эмболии .
Симптомы тромбоэмболии легочной артерии включают боль в груди или одышку. - Сгусток крови в артерии, ведущей к кишечнику . обычно вызывает острую брыжеечную ишемию.Симптомы брыжеечной ишемии включают боль в животе или кровь в стуле.
- Сгусток крови в любой глубокой вене обычно приводит к тромбозу глубоких вен . Чаще всего это происходит в ноге. Симптомы тромбоза глубоких вен включают необычную боль в ногах.
Как в случае необычного синяка, так и в случае симптомов вызывающего беспокойство сгустка крови, чем раньше начнется лечение, тем лучше будет результат.
ПерсоналBeacon of LIFE специализируется на работе с пожилыми людьми и работает с каждым клиентом и его семьей, чтобы разработать наиболее эффективный план ухода.
Мы предоставляем широкий спектр услуг, включая первичную медико-санитарную помощь, стационарную помощь, специализированные медицинские услуги, рецептурные препараты, уход в доме престарелых, неотложную помощь, уход на дому, физиотерапию, трудотерапию, дневной уход для взрослых, оздоровительную терапию, питание, стоматологию, диетолог Консультации, социальные услуги, лабораторные / рентгенологические услуги, консультации по социальной работе и транспорт.
Наш уход и услуги позволяют людям, которым в противном случае пришлось бы жить в доме престарелых, жить там, где они хотят — в своих сообществах, в своих собственных домах.
СвязанныеЛегочная эмболия | Сидарс-Синай
Не то, что вы ищете?Что такое тромбоэмболия легочной артерии?
Тромбоэмболия легочной артерии (ТЭЛА) — это сгусток крови, который образуется в кровеносном сосуде тела (часто в ноге). Затем он попадает в легочную артерию, где внезапно блокирует кровоток.
Сгусток крови, образующийся в крови сосуд в одной области тела, отламывается и перемещается в другую область тела в кровь называется эмболом.Эмбол может застрять в кровеносном сосуде. Это может заблокировать кровоснабжение органа. Этот закупорка кровеносного сосуда эмболом называется эмболией.
Сердце, артерии, капилляры и вены составляют систему кровообращения. Кровь с огромной силой перекачивается из сердца в артерии. Оттуда кровь течет в капилляры (крошечные кровеносные сосуды в тканях). Кровь возвращается к сердцу по венам. По мере того как кровь движется по венам обратно к сердцу, кровоток замедляется.Иногда это замедление кровотока может привести к образованию сгустка.
Что вызывает тромбоэмболию легочной артерии?
Свертывание крови — нормальный процесс чтобы предотвратить кровотечение. В организме образуются сгустки крови, а затем они разрушаются. При определенных обстоятельства, организм может быть не в состоянии разрушить сгусток. Это может привести к серьезному проблемы со здоровьем.
Когда кровь свертывается в вене, это может быть из-за замедленного кровотока, аномалии образования сгустков или из-за травмы стенка кровеносного сосуда.
В артериях могут образовываться тромбы и вены. Сгустки, образующиеся в венах, называются венозными сгустками. Вены на ногах могут быть поверхностные вены (близко к поверхности кожи) или глубокие вены (расположены рядом с кость и окружена мышцами).
Венозные сгустки чаще всего возникают в глубокие вены ног. Это называется тромбозом глубоких вен (ТГВ). Как только сгусток образуется в глубоких венах ноги, существует вероятность того, что часть сгустка разорвется через кровь попадают в другую часть тела, часто в легкие.ТГВ — это наиболее частая причина тромбоэмболии легочной артерии.
К другим менее частым причинам относятся:
- Жировой эмбол (часто из-за перелома большой кости)
- Эмбол околоплодных вод
- Пузырьки воздуха
- Тромбоз глубоких вен верхней части тела
- Сгустки на постоянном внутривенном катетере, которые отламываются и путешествие в легкие
Кто подвержен риску тромбоэмболии легочной артерии?
Факторы риска тромбоэмболии легочной артерии включают:
- Генетические условия, повышающие риск образования тромбов
- В семейном анамнезе нарушения свертываемости крови
- Операция или травма (особенно ног) или ортопедическая операция
- Ситуации, в которых подвижность ограничена, например, длительный постельный режим, полет или езда на большие расстояния или паралич
- Предшествующая история сгустков
- Пожилой возраст
- Рак и лечение рака
- Определенные заболевания, такие как сердечная недостаточность, хроническая обструктивная болезнь легких (ХОБЛ), высокое кровяное давление, инсульт и воспалительные заболевания кишечника
- Некоторые лекарства, такие как противозачаточные таблетки и заместительная терапия эстрогенами
- Во время и после беременности, в том числе после кесарева сечения
- Ожирение
- Расширенные вены на ногах (варикозное расширение вен)
- Курение сигарет
Каковы симптомы тромбоэмболии легочной артерии?
Каждый человек может испытывать симптомы по-другому.К наиболее частым симптомам относятся:
- Внезапная одышка (наиболее частая)
- Боль в груди (обычно хуже при дыхании)
- Чувство тревоги
- Чувство головокружения, дурноты или обморока
- Нерегулярное сердцебиение
- Сердцебиение (учащенное сердцебиение)
- Кашель с кровью
- Потливость
- Низкое артериальное давление
У вас также могут быть симптомы тромбоза глубоких вен (ТГВ), например:
- Боль в пораженной ноге (может возникать только при стоянии или ходьбе)
- Отек ноги
- Болезненность, покраснение или тепло в нога (-и)
- Покраснение и / или изменение цвета кожи
Если ваш лечащий врач считает, что у вас ПЭ, он или она проверит ваши ноги на предмет признаков тромбоза глубоких вен.
Тип и степень симптомов ПЭ будет зависеть от размера эмболии и от того, есть ли у вас сердце или легкое. проблемы.
Симптомы ПЭ могут быть похожи на другие заболевания или проблемы. Всегда консультируйтесь с врачом для постановки диагноза.
Как диагностируется тромбоэмболия легочной артерии?
Легочная эмболия (ТЭЛА) часто трудно диагностировать, потому что симптомы ТЭЛА во многом схожи с симптомами многих других состояний и заболеваний.
Наряду с полным анамнезом и медицинским осмотром тесты, используемые для поиска ПЭ, могут включать:
- Сундук Рентгеновский. Этот визуализирующий тест используется для оценки легких и сердца. Грудь Рентген показывает информацию о размере, форме, контуре и анатомическом расположении сердце, легкие, бронхи (большие дыхательные трубки), аорта и легочные артерии и средостение (область в середине грудной клетки, разделяющая легкие).
- Вентиляционно-перфузионное сканирование (V / Q сканирование). Для этой ядерной радиологии тест, небольшое количество радиоактивного вещества используется, чтобы помочь исследовать легкие. А сканирование вентиляции оценивает вентиляцию или движение воздуха в и из бронхи и бронхиолы. Сканирование перфузии оценивает кровоток в легких.
- Легочный ангиограмма. Это рентгеновское изображение кровеносных сосудов используется для оценки различные состояния, такие как аневризма (выбухание кровеносного сосуда), стеноз (сужение кровеносного сосуда) или закупорки. Краситель (контраст) вводится через тонкий гибкая трубка помещается в артерию. Этот краситель заставляет кровеносные сосуды проявляться на Рентгеновский.
- CT сканировать. Это визуальный тест, в котором используются рентгеновские лучи и компьютер для получения подробные изображения тела.КТ показывает детали костей, мышц, жира и органы. КТ с контрастированием усиливает изображение кровеносных сосудов в легких. Контраст — это похожее на краситель вещество, вводимое в вену, которое заставляет орган или ткань изучается, чтобы более четко отобразиться на сканировании.
- МРТ. В этом тесте визуализации используется комбинация магнитного поля, радиоизлучения. волн и компьютер, чтобы делать подробные изображения органов и структур внутри тело.
- Дуплекс УЗИ (УЗИ). Этот вид ультразвукового исследования сосудов проводится для оценки кровоток и строение кровеносных сосудов в ногах. (Сгустки крови из ноги часто смещаются и попадают в легкие.) УЗИ использует высокочастотные звуковые волны и компьютер для создания изображений кровеносных сосудов, тканей и органов.
- Кровь тесты. Анализы крови используются для проверки статуса свертывания крови, включая тест, называемый уровнем D-димера. Другие анализы крови могут включать в себя: генетические нарушения, которые могут способствовать аномальному свертыванию крови. Артериальный газы крови могут быть проверены, чтобы увидеть, сколько кислорода в крови.
- Электрокардиограмма (ЭКГ). Это один из самых простых и быстрых тестов. используется для оценки сердца.Электроды (маленькие липкие пятна) размещаются на определенном пятна на груди, руках и ногах. Электроды подключаются к аппарату ЭКГ с помощью подводящие провода. Электрическая активность сердца измеряется, интерпретируется и распечатанный.
Как лечится тромбоэмболия легочной артерии?
Варианты лечения тромбоэмболии легочной артерии (ТЭЛА) включают:
- Антикоагулянты. Эти лекарства, также называемые разжижителями крови, снизить способность крови к свертыванию. Это помогает предотвратить увеличение сгустка. и предотвратить образование новых сгустков. Примеры включают варфарин и гепарин.
- Фибринолитик терапия. Эти лекарства также называются разрушителями тромбов. внутривенно (внутривенно или в вену) для разрушения сгустка. Эти лекарства только используется в опасных для жизни случаях.
- полая вена фильтр. Небольшое металлическое устройство, помещенное в полую вену (большая кровеносная сосуд, который возвращает кровь из тела в сердце) может использоваться для предотвращения образования сгустков путешествие в легкие. Эти фильтры обычно используются, когда вы не можете получить лечение антикоагулянтами (по медицинским показаниям), образование большего количества тромбов даже при лечение антикоагулянтами, или когда у вас есть проблемы с кровотечением из-за антикоагуляции лекарства.
- Легочный эмболэктомия. Редко используется, это операция по удалению ПЭ. это обычно делают только в тяжелых случаях, когда у вас очень большая ПЭ, вы не можете получить антикоагулянтная или тромболитическая терапия из-за других медицинских проблем или у вас нет хорошо отреагировал на эти методы лечения, или ваше состояние нестабильно.
- чрескожный тромбэктомия. Длинная тонкая полая трубка (катетер) с резьбой через кровеносный сосуд к месту эмболии под контролем рентгена. Однажды катетер на месте, он используется для разрушения эмболии, ее вытаскивания или растворения с помощью тромболитических препаратов.
Важный аспект лечения ПЭ — это лечение, направленное на предотвращение новых эмболий.
Какие возможные осложнения тромбоэмболии легочной артерии?
Тромбоэмболия легочной артерии (ТЭЛА) может вызвать недостаток кровотока, что приводит к повреждению легочной ткани.Это может вызвать низкий уровень кислорода в крови, что также может повредить другие органы тела.
PE, особенно большой PE или много сгустки, могут быстро вызвать серьезные опасные для жизни проблемы и даже смерть.
Часто проводится лечение ПЭ с антикоагулянтными лекарствами или антикоагулянтами. Эти лекарства могут подвергнуть вас риску от чрезмерного кровотечения, если они слишком разжижают вашу кровь. Чрезмерное кровотечение кровоточит это не прекратится после того, как вы окажете давление в течение 10 минут.Другие симптомы кровотечения смотреть для включают:
Признаки кровотечения в пищеварительной системе:
- Ярко-красная рвота или рвота, похожая на кофейную гущу
- Ярко-красная кровь в стуле или черный дегтеобразный стул
- Боль в животе
Признаки кровоизлияния в мозг:
- Сильная головная боль
- Внезапные изменения зрения
- Внезапная потеря движения или чувствительности ног или рук
- Потеря памяти или спутанность сознания
Если у вас есть какие-либо из этих заболеваний, вам необходимо немедленно лечиться.
Что я могу сделать, чтобы предотвратить тромбоэмболию легочной артерии?
Вы можете помочь предотвратить ПЭ:
- Регулярно занимаюсь физическими упражнениями
- Поддержание здорового веса
- Правильное питание
- Прием лекарств по назначению
- Не курить
Предотвратить ТГВ можно с помощью:
- Компрессионные чулки. Это эластичные чулки, которые сжимают или сжимают вены и предотвращают обратный ток крови.
- Устройства пневматические компрессионные. Это рукава на ногах, которые подключены к машине, которая оказывает попеременное давление на ноги, чтобы кровь продолжала движение.
- Вставать и двигаться. Сделайте это как можно скорее после операции или болезни. Движение может помочь предотвратить образование сгустков за счет движения крови.
- Медицина. Для предотвращения ТГВ часто назначают антикоагулянты и аспирин.
Многие люди все еще остаются в группе риска ТГВ какое-то время после того, как они вернутся домой из больницы.Важно продолжать лечение, чтобы предотвратить ТГВ, пока этот риск не исчезнет. Обычно это занимает от 3 до 6 месяцев.
Основные сведения о тромбоэмболии легочной артерии
- Тромбоэмболия легочной артерии (ТЭЛА) — это сгусток крови, который развивается в кровеносном сосуде в другом месте тела (часто в ноге), попадает в артерию легкого и внезапно формирует закупорку артерии.
- Аномальные тромбы могут образовываться из-за такие проблемы, как «вялый» кровоток по венам, нарушение сгустка формирующие факторы или повреждение стенки кровеносного сосуда.
- С ПЭ связаны самые разные состояния и факторы риска.
- Внезапная одышка — наиболее частый симптом ПЭ.
- PE часто трудно диагностировать, потому что признаки и симптомы PE очень похожи на симптомы многих других состояний и заболеваний. Визуализирующие исследования и анализы крови используются для поиска ПЭ.
- Важным аспектом лечения ПЭ является предотвращение образования дополнительных сгустков.Лекарства, фильтры для предотвращения попадания тромбов в легкие и хирургическое вмешательство используются для лечения ПЭ.
- PE, особенно большой PE или много сгустки, могут быстро вызвать серьезные опасные для жизни последствия и смерть.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут.Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Узнайте, как можно связаться со своим поставщиком услуг, если у вас возникнут вопросы.
Проблемы с артериями и венами | Выбор с умом
Некоторые анализы и методы лечения могут быть бесполезны
По артериям кровь, богатая кислородом, идет от сердца ко всем частям тела. Вены несут кровь обратно к сердцу. Многие состояния могут повлиять на эти кровеносные сосуды и вызвать проблемы.
Сосудистые хирурги лечат заболевания вен и артерий.Они диагностируют их и помогают пациентам справляться с ними. Лечение включает диету, упражнения, лекарства, процедуры или операцию.
Но некоторые процедуры используются слишком часто. В рамках серии Выбирая мудро Общество сосудистой хирургии перечислило четыре процедуры и указало, когда их следует избегать. Если ваш врач назначает один из них, вы должны спросить, почему.
Фильтры тромбов — когда в ноге нет тромбов
Фильтр тромба — это небольшое металлическое устройство, которое врач вводит в большую вену, ведущую к легким.Фильтр улавливает тромбы на ногах до того, как они достигнут легких.
Проблема с фильтрами:
Фильтры для тромбов могут предотвратить попадание сгустка в легкие, но не препятствуют его образованию.
Кому нужны фильтры?
Вам может понадобиться фильтр, если у вас тромбоз глубоких вен (ТГВ) и вы не можете принимать антикоагулянты.
- ТГВ — сгусток крови в глубокой вене, обычно в ноге. Это может быть опасно, поскольку может попасть в легкие и заблокировать кровоток.Это называется тромбоэмболией легочной артерии (ТЭЛА) и может привести к летальному исходу.
- Разжижители крови — это лекарства, которые предотвращают увеличение сгустков и образование новых.
Кому не нужен фильтр ?
Некоторые врачи устанавливают фильтры людям, у которых нет тромбов на ногах, но которые подвержены высокому риску их получения. Обычно это больные пациенты, перенесшие операцию, получившие серьезные травмы или очень больные. Но фильтры не предотвращают образование тромбов — это делают только разбавители крови.
У фильтров есть риски:
- Фильтры могут вызвать свертывание вены. Это может заблокировать вену и вызвать массивный отек ног.
- Фильтр может двигаться. Вам может потребоваться процедура, чтобы исправить или заменить его.
- Фильтр или его часть может вырваться и попасть в сердце или легкие. Это может привести к травмам или смерти.
- Фильтры также увеличивают риск развития ТГВ.
Когда рассматривать фильтр.
Рассмотрите возможность применения фильтра, если визуализирующий тест показывает, что у вас ТГВ или ПЭ, и :
- Нельзя принимать разжижающие кровь препараты, потому что у вас сильное кровотечение или у вас высокий риск кровотечения.
- Вы пробовали разжижители крови, но у вас были осложнения.
- Вы пробовали антикоагулянты, но они не помогли.
Некоторые фильтры остаются на месте навсегда. Остальные типы можно удалить. Если у вас есть съемный фильтр, врач должен вынуть его, как только вы начнете принимать препараты для разжижения крови или как только исчезнет риск ПЭ.
Процедуры при заболеваниях артерий нижних конечностей (PAD)
Процедуры лечения ЗПА сопряжены с риском, и большинству людей они не нужны.Ваш врач рассмотрит множество факторов, прежде чем выбрать подходящий для вас план лечения.
Что такое ЗПА (заболевание периферических артерий)? PAD — это закупорка артерий в ногах и ступнях. Обычно это не вызывает никаких симптомов, за исключением небольшой боли в ногах или спазмов при ходьбе. Симптомы обычно проходят, когда вы прекращаете ходить, хотя у некоторых людей симптомы будут более серьезными.
Большинство людей с ЗПА не нуждаются в процедурах. Им могут помочь изменение образа жизни, упражнения, лекарства и регулярные посещения врача.Такой подход уменьшает симптомы, улучшает ходьбу и предотвращает ухудшение ЗПА.
Процедуры сопряжены с риском: При ангиопластике для открытия артерии используется крошечный баллон или стент. Атерэктомия удаляет налет из артерии. Оба препарата могут улучшить кровоток, но могут перестать работать через год или два.
Операция по устранению закупорки длится дольше, но является серьезной процедурой, и со временем она тоже может перестать работать. У некоторых людей это может привести к инфекции, кровотечению и осложнениям после анестезии.
В случае неудачи эти процедуры могут ухудшить симптомы. Они могут даже вызвать необходимость экстренной процедуры.
Предотвратите ТГВ в случае госпитализации.
Спросите своего врача о:
- Принимать антикоагулянты до и после операции или если вам нужно оставаться в постели.
- Использование приспособления в виде рукава на ногах во время операции или болезни. Он сжимает ваши ноги, чтобы кровь продолжала течь по венам.
- Носить эластичные компрессионные чулки, чтобы кровь не скапливалась в венах.
- Ходьба или выполнение других упражнений для ног как можно скорее после операции, болезни или травмы.
Рассмотрите процедуру лечения ЗПА, если:
- Ваши симптомы настолько серьезны, что ограничивают вашу повседневную деятельность.
- Физические упражнения и лекарства не помогли.
- У вас постоянная боль или неизлечимые раны на ноге или ступне.
Немедленно обратитесь к врачу, если у вас есть:
- Боль в стопе в покое, особенно ночью.
- Незаживающие язвы на пальцах ног или ног.
- Палец ног выглядит синим или черным и может вызывать болезненные ощущения.
- Внезапная боль в ноге с изменением цвета кожи (бледность или беловатый) или температуры (холодная на ощупь).
Советы по работе с PAD:
Большинству людей следует попробовать следующие шаги в течение шести месяцев, прежде чем рассматривать процедуру.
- Бросьте курить.
- Выполните программу упражнений, в которой сочетаются ходьба и отдых. Обратитесь за советом к своему врачу или в план медицинского страхования.
- Ешьте много фруктов, овощей, нежирных молочных продуктов и цельнозерновых продуктов. Избегайте трансжиров и ограничьте потребление насыщенных жиров.
- Спросите своего врача, нужно ли вам принимать лекарства от:
- Предотвращение образования тромбов.
- Высокое кровяное давление, высокий уровень холестерина или диабет.
- Облегчает боль в ногах и помогает ходить дальше.
- Проверяйте ноги и ступни на предмет изменений кожи или язв и избегайте травм. Будьте особенно осторожны, если у вас диабет.
- Используйте удобную обувь.
Ультразвуковые исследования сосудистых звездочек
УЗИ не помогают. Тест проверяет большую вену ноги, называемую подкожной веной. Но эта вена не имеет ничего общего с сосудистыми звездочками.
Что такое сосудистые звездочки?
Они выглядят как скопление красных или синих линий прямо под кожей. Обычно они на ногах, но могут быть на лице или других местах.
Они не вызывают симптомов, поэтому лечение носит косметический характер. Сосудистые звездочки отличаются от варикозного расширения вен, которое иногда требует лечения.
Риски ультразвуковых исследований: Вам может потребоваться ненужная процедура по разрушению вены. Это не улучшит ваши сосудистые звездочки и не предотвратит появление новых. И эту вену можно использовать в хирургии для обхода заблокированных артерий сердца или ног. Вы должны сохранить его, если он не вызывает серьезных симптомов.
Когда рассматривать УЗИ: Ультразвук может потребоваться, если у вас варикозное расширение вен с болью, кровотечением, утолщенной красной или коричневой кожей, чешуйчатой кожей или открытыми язвами.
Советы по лечению сосудистых звездочек:
- Основное косметическое лечение — склеротерапия. Врач вводит раствор в вены, которые со временем разрушаются и исчезают.
- Если вены слишком малы для инъекции, хорошо подойдет лазерное лечение.
- Попробуйте скрывающий макияж или водостойкую основу для ног.
- Пользуйтесь солнцезащитным кремом.
Тесты для диализного доступа
Некоторые врачи обычно используют ультразвуковое сканирование или инвазивную визуализацию, называемую фистулограммой, для поиска проблем с доступом.Это бесполезно, если у вас нет предупреждающих знаков.
Что такое доступ?
Аппараты для диализа очищают кровь у людей
с почечной недостаточностью. Хирург делает вход или доступ в руке для удаления и возврата крови во время диализа.
Доступ может перестать работать, обычно из-за его сужения. К счастью, есть ранние предупреждающие признаки, такие как отек руки, продолжительное кровотечение после диализа, отсутствие вибрации («дрожь»), ощущаемой над доступом, и определенные измерения на
.машина.Каждый раз, когда вам делают диализ, персонал
человека должны осмотреть доступ и проверить наличие этих знаков.
Риски тестов.
Доступ может быть узким, но все же работать хорошо. Лучше не лечить, но многие врачи все равно сделают ангиопластику. Осложнения могут вызвать дальнейшие повреждения, такие как инфекция, кровотечение, травма и образование тромбов.
Когда рассматривать тесты.
Вам может потребоваться УЗИ, если доступ не работает должным образом из-за обследования персонала и проблем во время диализа.Если тест показывает сужение или закупорку, можно сделать фистулограмму. Одновременно можно сделать ангиопластику.
Защитите свой доступ: Попросите свою бригаду по диализному лечению научить вас, как это сделать. Следующие советы могут помочь:
- Следите за чистотой этого места и мойте руки теплой водой с мылом до и после прикосновения к нему.
- Позвоните в медицинскую бригаду, если у вас жар или доступ теплый, болезненный, опухший, красный или гной.
- Проверяйте вибрацию в вашем доступе каждый день.Если он изменится или вы этого не почувствуете, позвоните в медицинскую бригаду.
Защита рычага доступа:
- Не носите с собой тяжелые предметы.
- Не спи на нем.
- Не носите тесную одежду или украшения.
- Не позволяйте никому брать кровь, измерять артериальное давление или делать из нее капельницы.
Если у вас есть вопросы по поводу проблемы с артерией или веной, поговорите со своим врачом. Вы также можете посетить www.vsweb.org/VascularFacts для получения дополнительной информации.
Этот отчет предназначен для использования во время разговора со своим врачом. Это не заменяет медицинские консультации и лечение. Вы используете этот отчет на свой страх и риск. © Consumer Reports, 2016. Разработано в сотрудничестве с Обществом сосудистой хирургии.
Симптомы кровеносных сосудов — симптомы, причины, лечение
Симптомы со стороны кровеносных сосудов обычно возникают при нарушении нормального кровотока в артерии или вене.Это включает основные состояния кровеносных сосудов, такие как атеросклероз или аневризма. При атеросклерозе симптомы кровеносных сосудов возникают, когда бляшки накапливаются в артериях, несущих кровь к голове, органам и конечностям. Чаще всего у людей развивается атеросклероз в результате диабета, генетических факторов риска, высокого кровяного давления, диеты с высоким содержанием жиров, ожирения, высокого уровня холестерина в крови и курения.
Признаки и симптомы атеросклероза обычно не проявляются до тех пор, пока кровоток не станет значительно ограниченным.Течение болезни у разных людей разное. У некоторых людей с атеросклерозом симптомы отсутствуют, у других может быть тяжелая гипертензия, аневризма, сгустки крови и боль, вызванные ишемической болезнью сердца или периферических артерий.
Аневризма — это аномальное расширение или раздувание артерии из-за слабости стенки кровеносного сосуда. Аневризмы опасны, потому что они могут лопнуть, проливая кровь в область, окружающую кровеносный сосуд. Заболевание может возникать в аорте, артерии, ведущей от сердца к брюшной полости, в кровеносном сосуде головного мозга или в периферическом кровеносном сосуде.
Признаки и симптомы аневризмы зависят от ее локализации. Течение болезни у разных людей разное. У некоторых людей с аневризмой симптомы отсутствуют, но если аневризма разрывается, возникает внутреннее кровотечение, потенциально вызывающее боль, низкое кровяное давление, учащенное сердцебиение и головокружение. Если аневризма возникает у поверхности кожи, часто ощущаются боль и припухлость с пульсирующей массой.
Симптомы кровеносных сосудов могут быть признаком серьезного состояния. Немедленно обратитесь за медицинской помощью (позвоните 911) , если у вас есть такие симптомы, как сильная боль или давление в груди, учащенное сердцебиение, самая сильная головная боль в вашей жизни, боль, исходящая из груди, плеча или руки, потеря сознания даже на мгновение или затрудненное дыхание.
Немедленно обратитесь за медицинской помощью. , если симптомы со стороны кровеносных сосудов не проходят или вызывают у вас беспокойство.
Аневризма ног | Мичиган Медицина
Обзор темы
Что такое аневризма ноги?
Аневризма ноги (скажем «ANN-yuh-riz-um») — это выпуклость в кровеносном сосуде (артерии) в ноге.Выпуклость возникает в слабом месте артерии. Это может произойти на одной или обеих ногах.
При этом типе аневризмы могут образовываться сгустки крови, которые могут блокировать кровоток в ноге.
Что увеличивает ваш риск?
- Семейная история. Люди, у которых есть член семьи, у которого была аневризма, более склонны к аневризме.
- Предыдущая аневризма. Люди, у которых раньше были аневризмы — в любой части тела — более склонны к развитию другой.
- Мужчина. Мужчины чаще страдают аневризмой ноги.
- Высокое кровяное давление. Увеличивает вероятность увеличения аневризмы.
- Курение. Курение может повредить кровеносные сосуды.
Какие симптомы?
Многие аневризмы ног протекают бессимптомно. Симптомы могут появиться, если в аневризме образуется тромб.
Симптомы сгустка крови могут включать:
- Внезапная боль в ноге или ступне.
- Ваша нога или ступня холодные, бледные или меняют цвет.
- Покалывание или онемение стопы.
Как диагностировать аневризму ноги?
Аневризма может быть обнаружена при обследовании другого, обычно не связанного с ним заболевания.
Как лечится?
Небольшая аневризма может не нуждаться в хирургическом вмешательстве. Но ваш врач будет внимательно следить за этим.
Вы можете регулярно сдавать анализы для определения размера аневризмы. Обследования могут включать УЗИ, компьютерную томографию или МРТ.
Аневризмы могут нуждаться в лечении, если они большие, быстрорастущие или вызывают симптомы.
Как вы можете позаботиться о себе при аневризме ноги?
Наличие аневризмы означает, что у вас могут быть и другие проблемы с кровеносными сосудами.
Есть много вещей, которые вы можете сделать, чтобы улучшить состояние кровеносных сосудов. Это также может предотвратить дальнейшее повреждение кровеносных сосудов. Ваш врач может посоветовать вам:
- Не курить. Если вам нужна помощь в отказе от курения, поговорите со своим врачом о программах отказа от курения и лекарствах.Это может увеличить ваши шансы навсегда бросить курить.
- Контролировать высокое кровяное давление. Здоровый образ жизни и лекарства могут помочь вам снизить кровяное давление.
- Управляйте холестерином, чтобы поддерживать здоровье кровеносных сосудов. Здоровый образ жизни и лекарства могут помочь вам контролировать холестерин.
- Ешьте полезную для сердца пищу. К ним относятся фрукты, овощи, цельнозерновые продукты, рыба, а также нежирные или обезжиренные молочные продукты.
- Ограничьте потребление натрия, алкоголя и сладостей.
- Поддерживайте здоровый вес. Избыточный вес не может ухудшить аневризму. Но наличие здорового веса может снизить риск хирургического вмешательства, если вам это необходимо.
- Если ваш врач рекомендует это, делайте больше упражнений. Прогулка — хороший выбор. Постепенно увеличивайте количество прогулок каждый день. Старайтесь уделять хотя бы 30 минут большую часть дней недели. Вы также можете плавать, ездить на велосипеде или заниматься другими делами.
Кредиты
Текущий по состоянию на: 4 марта 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Адам Хасни, доктор медицины, семейная медицина
Джеффри Дж.Гилбертсон, доктор медицины — сосудистая хирургия
По состоянию на: 4 марта 2020 г.
.
 Признаками становится нарушение чувствительности или двигательной активности конечностей, наступает паралич. Может перекосить лицо (оно становится не симметричным), изменяется речь, трудно выговаривать слова, глотать пищу.
Признаками становится нарушение чувствительности или двигательной активности конечностей, наступает паралич. Может перекосить лицо (оно становится не симметричным), изменяется речь, трудно выговаривать слова, глотать пищу. Затем синеет, перестает дышать. Начинается это, как правило, внезапно, на фоне полного благополучия. Если вдруг появились такие признаки, то срочно нужна помощь медиков. При остановке дыхания и сердцебиения следует делать массаж сердца и искусственную вентиляцию легких .
Затем синеет, перестает дышать. Начинается это, как правило, внезапно, на фоне полного благополучия. Если вдруг появились такие признаки, то срочно нужна помощь медиков. При остановке дыхания и сердцебиения следует делать массаж сердца и искусственную вентиляцию легких .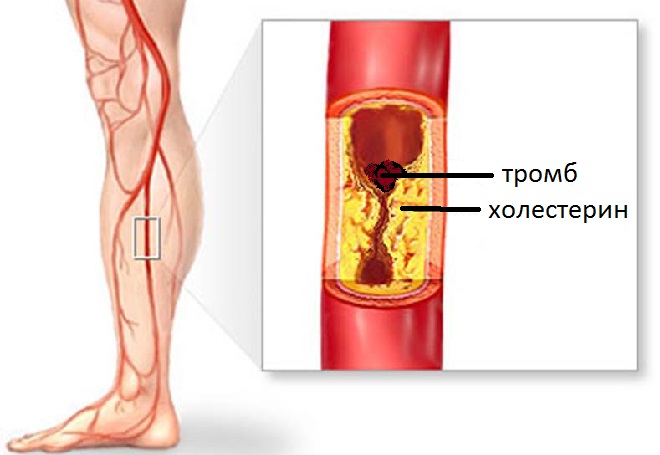
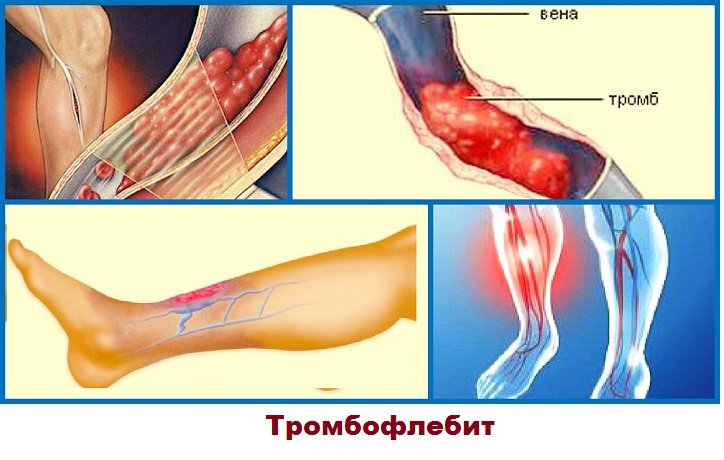

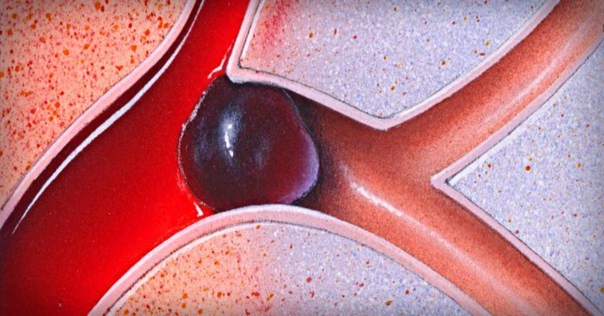
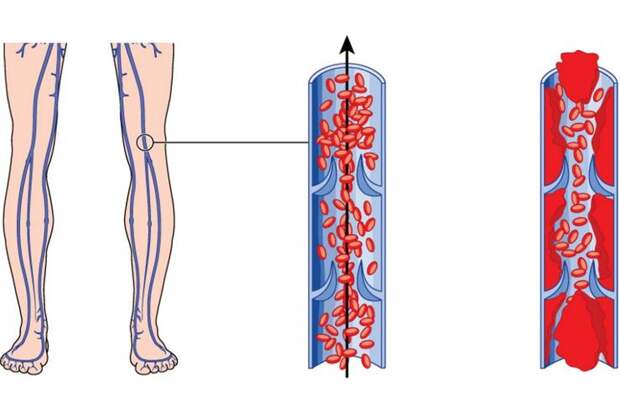
 Риск развития инсульта наиболее высок в первые часы после принятия спиртного.
Риск развития инсульта наиболее высок в первые часы после принятия спиртного. Вены переносят кровь из тела обратно в сердце.
Вены переносят кровь из тела обратно в сердце.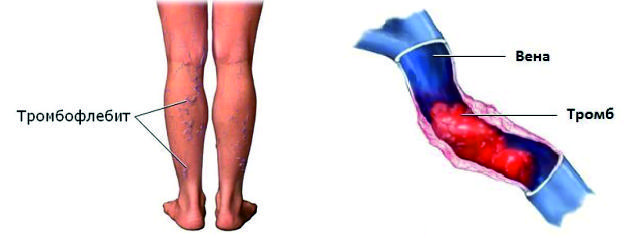 Краситель делает ваши вены более заметными на рентгеновских снимках.
Краситель делает ваши вены более заметными на рентгеновских снимках.
