Питание ишемический инсульт: Питание после инсульта – правильные продукты питания больному после инсульта головного мозга
Что можно кушать после инсульта? Реабилитация инсульта в Киеве
Важность правильного питания после инсульта
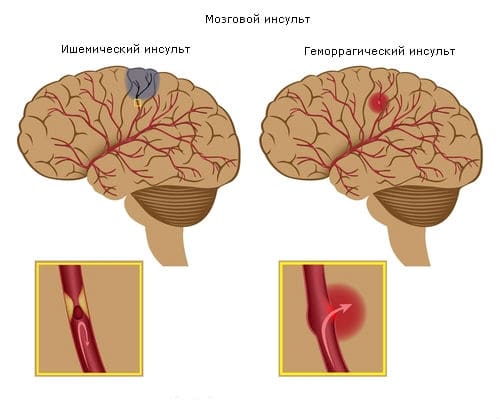
Мозг человека представляет собой крайне сложный орган, нарушения работы которого могут быть смертельно опасными. Одним из самых тяжелых, но часто встречающихся заболеваний, связанных с мозгом, является инсульт. При данной болезни резко нарушается кровоснабжение клеток и тканей в мозгу, что может привести к потере координации, снижению умственных способностей, нарушению речи, ухудшению и даже потере зрения, утрате контроля над конечностями и другим осложнениям. В зависимости от причины и зоны поражения органа инсульт классифицируют на ишемический и геморрагический. При ишемическом заболевании происходит закупорка артерий, в результате которой в мозгу погибает часть клеток и нейронов. При геморрагическом синдроме лопаются сосуды, что также приводит к отмиранию части нейронов. Кроме того, у пациента может случиться микроинсульт. При микроинсульте организм восстанавливается быстрее, болезнь переносится легче, но вскоре может вызвать осложнение в виде тяжелого инсультного приступа.
Одним из важнейших условий для выздоровления при инсульте и ишемии является специальное лечебное питание. Больным важно есть сбалансированную, легкоусвояемую пищу, которая поддержит мозговую активность и позволит вернуть пациента к повседневной жизни. Неправильное составление рациона не только замедлит реабилитационный курс, но и сможет вызвать повторные приступы болезни.
Основы питания при инсультах
При нарушении кровоснабжения в головном мозге у человека наблюдается резкое замедление обмена веществ. Также пациент не может самостоятельно ходить, что дополнительно ухудшает метаболизм и требует особо тщательного составления рациона. Вот основные правила диеты и питания для инсультников, которые помогут быстрее восстановить организм:
- пища должна быть в меру калорийной. Количество необходимых калорий рассчитывается врачами исходя из массы тела конкретного пациента. Для людей с дефицитом веса суточная норма калорий не должна превышать 3000 единиц, для полных пациентов норма может быть снижена до 2000 ккал в сутки, но не меньше;
- питание должно быть дробным и мягким.
 Рекомендуются приемы пищи небольшими порциями около 5 раз в день, последний из которых должен заканчиваться примерно за 3 часа до отхода ко сну. Пищу перед подачей следует перемалывать в блендере до состояния мягкой каши или пюре.
Рекомендуются приемы пищи небольшими порциями около 5 раз в день, последний из которых должен заканчиваться примерно за 3 часа до отхода ко сну. Пищу перед подачей следует перемалывать в блендере до состояния мягкой каши или пюре.
Диета должна включать в себя большое количество белков, сложных углеводов и немного жиров растительного происхождения.
Примерное меню при инсульте
Точный список разрешенных продуктов должен предоставить лечащий врач. Но независимо от возраста пациента, причины появления заболевания и тяжести его протекания существуют определенные рекомендации по выбору пищи. Пациенту следует употреблять крупяные каши, фруктовые пюре, овощи и зелень, яичные белки, нежирное мясо, рыбу, морепродукты и другую полезную пищу. Мясо и рыбу следует готовить на пару или в духовке, тщательно проверяя, чтобы в еде не осталось сырых или слабо пропеченных участков. Овощи рекомендуется подавать свежими, предварительно переработав их в пюре, либо в отварном или тушеном виде. В качестве напитков подойдут натуральные соки и морсы без подсластителей, разбавленные водой. Также следует добавить в пищу нежирную кисломолочную и молочную продукцию. Дополнительно врач может назначить курс магния, железа и витаминов группы В.
В качестве напитков подойдут натуральные соки и морсы без подсластителей, разбавленные водой. Также следует добавить в пищу нежирную кисломолочную и молочную продукцию. Дополнительно врач может назначить курс магния, железа и витаминов группы В.
Из рациона следует исключить животные жиры, соль и сахар. Некоторые продукты давать категорически запрещено даже в минимальных количествах. К ним относятся черный чай, кофе, газированные напитки, алкоголь, полуфабрикаты, бульоны, жареные блюда, маринады, шоколад и конфеты.
Проблемы с питанием, которые могут возникнуть у больного
Особая трудность при кормлении больных с инсультом заключается в том, что пациентам может быть трудно пережевывать или глотать пищу, поэтому врачи нередко назначают зондовое питание. Особенно такой способ приема пищи показан в первые дни после перенесенного инфаркта мозга, так как в это время человек максимально ослаблен и подвержен повторным приступам заболевания. По мере выздоровления человека зонд можно будет убрать, но, скорее всего, трудности с приемом еды сохранятся на какое-то время.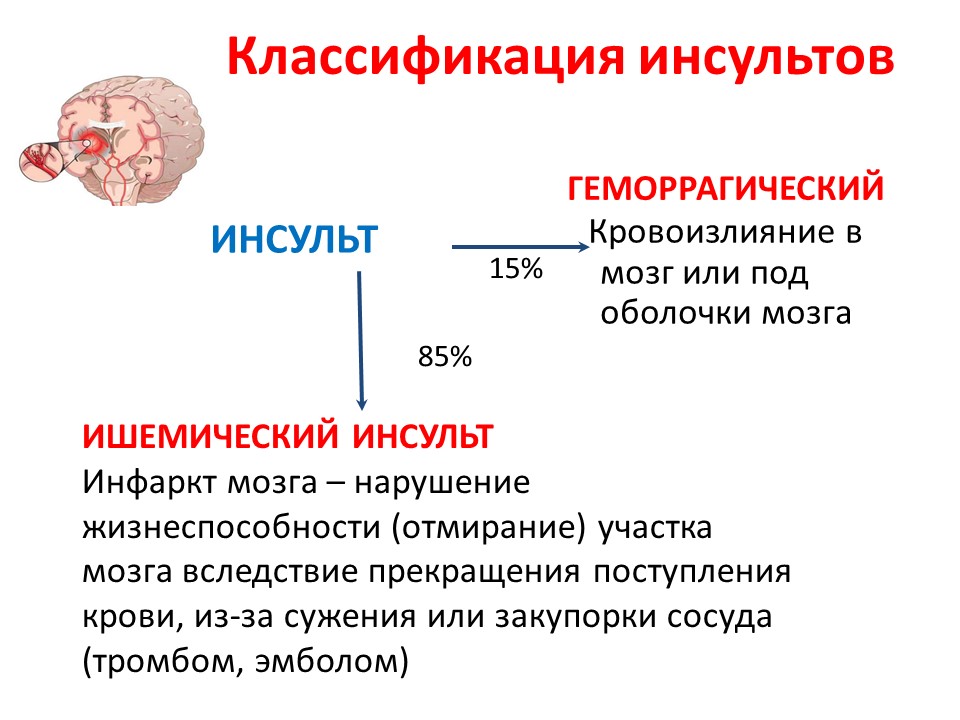 У многих пациентов с инсультами наблюдаются провалы в памяти, поэтому люди могут забывать о необходимости приема пищи или употреблять еду уже на сытый желудок. В первом случае пациент будет слабеть еще сильнее, а во втором может столкнуться с тяжелыми сбоями в работе желудочно-кишечного тракта. Особенно переедание опасно для лежачего пациента, ведь оно может вызвать непроходимость кишечника.
У многих пациентов с инсультами наблюдаются провалы в памяти, поэтому люди могут забывать о необходимости приема пищи или употреблять еду уже на сытый желудок. В первом случае пациент будет слабеть еще сильнее, а во втором может столкнуться с тяжелыми сбоями в работе желудочно-кишечного тракта. Особенно переедание опасно для лежачего пациента, ведь оно может вызвать непроходимость кишечника.
Также пациенты часто испытывают трудности с удерживанием столовых приборов и тарелок, проблемы с аппетитом и резкие перепады настроения. В связи с такими трудностями важно, чтобы температура продуктов не превышала показатели 38°С и также не была слишком холодной. Если человек опрокинет еду или прольет напиток, он не получит ожогов, к тому же правильная температура позволит пище быстрее усвоиться. Во время отказа пациента от приема пищи важно спокойно разговаривать с человеком, не раздражаясь и не переходя на крик. Также желательно обратиться к специалисту, который подскажет, как именно следует убедить пациента съесть свою порцию.
Профилактика инсультов
Не стоит дожидаться, пока врачи диагностируют вам или вашим родным прединсультное состояние. Позаботьтесь о здоровье уже сегодня и в том числе пересмотрите пищевые привычки своей семьи, чтобы избежать тяжелых болезней в будущем. Сократите количество соли и животных жиров, добавьте в пищу больше растительной пищи, безлактозное или нежирное молоко, а также слабожирные кисломолочные продукты. Хорошей профилактикой заболевания станет регулярное употребление орехов, сухофруктов, бобовых растений. Попробуйте заменить соль лимонным соком, черным и красным перцем, пряными травами. Это не сделает еду соленой, но подчеркнет и раскроет вкус пищи.
Помните, что ни один пищевой продукт не может бороться против инсульта, поэтому важно не только полезно питаться, но и вести здоровый образ жизни. Откажитесь от курения и употребления алкоголя, занимайтесь физической активностью без чрезмерной нагрузки. Также не игнорируйте важность сна и по возможности избегайте стрессов.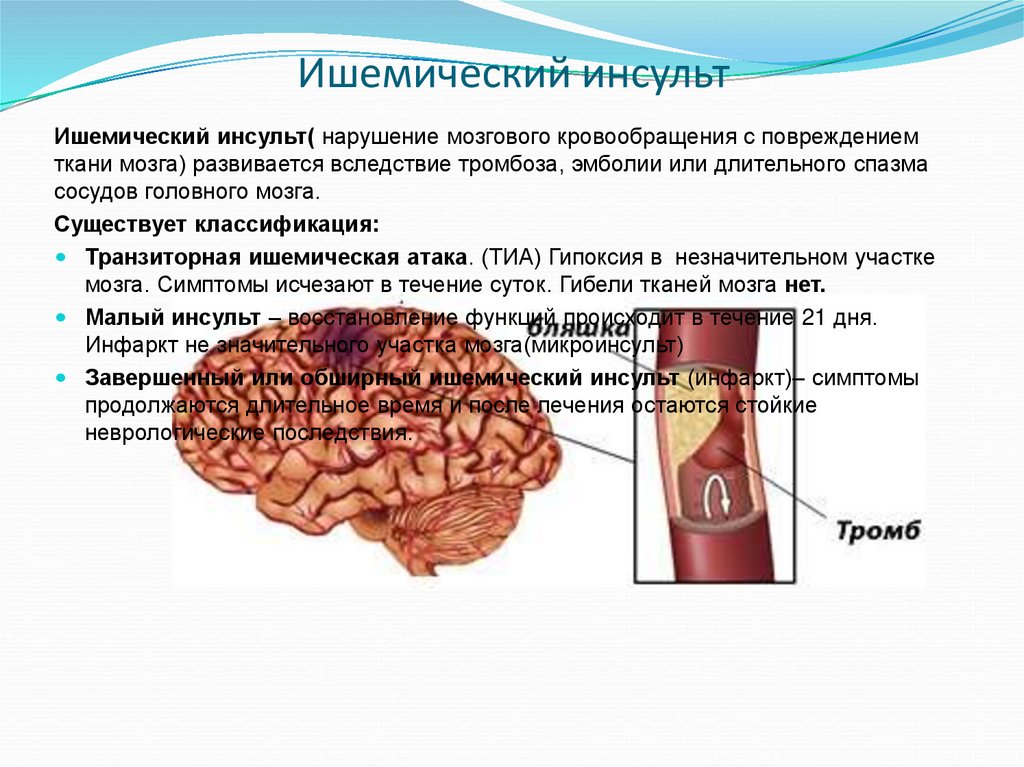 Если вы или ваши близкие столкнулись с депрессией, неврозами или патологиями сердечно-сосудистой системы, посетите врача как можно скорее. Такие состояния заметно повышают риск инсультов.
Если вы или ваши близкие столкнулись с депрессией, неврозами или патологиями сердечно-сосудистой системы, посетите врача как можно скорее. Такие состояния заметно повышают риск инсультов.
Куда обращаться, чтобы узнать рецепты блюд и получить квалифицированную помощь?
Чтобы реабилитация после инсульта пациента прошла как можно легче и быстрее, доверьте составление диетического плана профессионалам. Для каждого пациента нужна особая схема приема пищи, которая будет составлена с учетом тяжести протекания болезни. Попытка придумать рацион самостоятельно может привести к критическому ухудшению здоровья пациента. Поэтому прежде чем принести в палату к пациенту какую-либо пищу, обсудите этот вопрос с врачом.
Если вы хотите узнать, что можно и нельзя кушать больному в первый день после ишемического или геморрагического инсульта, какой уход и какое правильное диетическое питание должны быть после микроинсульта, какая еда необходима при сахарном диабете у людей, перенесших нарушение мозгового кровообращения, и нужно ли добавить фрукты в диету, если назначен стол номер 10, обратитесь в клинику «Оберіг», где опытные специалисты дадут полезные советы по реабилитации и составлении примерного меню, расскажут, какие напитки следует пить человеку с ишемией головного мозга, объяснят нужный рацион для лежачих инсультных пациентов и помогут понять, чем питаться и кормить людей в прединсультном состоянии для профилактики болезни, какие продукты следует приносить в больницу и как правильно приготовить пищу согласно рецептам лечебных блюд в домашних условиях.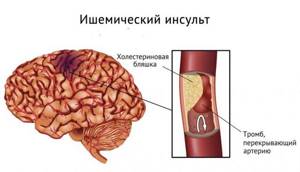 Наши специалисты всегда рады помочь и ответить на любые вопросы, связанные с лечением и поддержанием здоровья. Также вы можете обратиться в клинику «Оберіг» для выявления или лечения различных заболеваний мозга.
Наши специалисты всегда рады помочь и ответить на любые вопросы, связанные с лечением и поддержанием здоровья. Также вы можете обратиться в клинику «Оберіг» для выявления или лечения различных заболеваний мозга.
Узнайте больше
Питание и ишемическая болезнь сердца
Сердечно-сосудистые заболевания остаются на одном из первых мест среди причин заболеваемости и смертности населения в Республики Беларусь. Одним из факторов риска развития ишемической болезни сердца, атеросклкротических изменений в сосудах является повышение уровня холестерина в крови. Холестерин необходим организму, так как входит в состав мембран клеток, используется в синтезе гормонов, витамина Д, желчных кислот, необходимых для пищеварения. В норме уровень холестерина в крови не должен превышать 4,5 ммоль / л. Излишки холестерина откладываются в стенках артерий, что приводит к образованию бляшек, которые сужают просвет сосудов- так развивается атеросклероз! Большие бляшки, осложнённые тромбом, могут полностью перекрыть артерию, что прекратит прохождение крови по сосудам.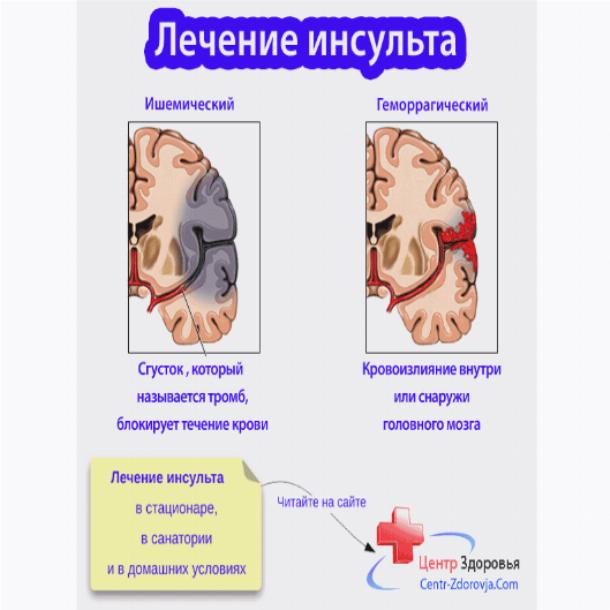 Если это происходит в сердце- развивается инфаркт миокарда, если в мозге- инфаркт мозга (инсульт).
Если это происходит в сердце- развивается инфаркт миокарда, если в мозге- инфаркт мозга (инсульт).
Наряду с приёмом группы лекарственных средств, называемых Статинами, определённые ограничения в питании могут помочь нормализовать содержание холестерина в крови.
С этой целью рекомендуется граничить употребление всех жиров. возможно использование подсолнечного, кукурузного, соевого и оливкового масла. Из мяса предпочтение отдавать курице, индейке, телятине, кролику, дичи. Допустимо умеренное употребление постной говядины, бекона, ветчины из свинины, баранины. Целесообразно готовить вегетарианские супы. Рекомендуется прием рыбы: трески, камбалы, сельди, скумбрии, тунца, лосося (тушеной, запечённой, обжаренной на растительном масле).
Лучше использовать обезжиренные молочные продукты, сыры менее 30% жирности. Допустимо употребление 1-3 яиц в неделю.
Употребляйте хлеба из муки грубого помола, блюда из цельных зерен, овса, кукурузы, риса, не чаще , чем 2 раза в неделю, – белый хлеб, сладкие блюда из зерен, сладкие каши, кексы, пирожные, печенье, приготовленные на разрешенном виде маргарина или масла.
Овощи и фрукты, как свежие, так и замороженные, высушенные должны занимать широкое место в суточном рационе, в том числе бобовые, чечевица, вареный картофель, несладкие консервированные фрукты, сухофрукты.
Из сладостей предпочтение отдайте варенью, мармеладу, зефиру. Из напитков — чаю, не крепкому кофе, минеральной воде, безалкогольных напиткам и фруктовым сокам без сахара.
Злоупотребление алкоголем может привести к резкому повышению АД, нарушениям сердечного ритма, различным катастрофам сосудов и, как следствие — развитие таких грозных осложнений, как инфаркт миокарда.
Организм человека нуждается в очень небольшом количестве натрия. Соль – основной его источник. Если Вы употребляете с пищей много соли, в Вашем организме задерживается вода, затрудняя работу сердца, повышая артериальное давление, и вызывая отёки. В настоящее время считается необходимым для первичной профилактики ишемической болезни сердца ограничивать содержание в питании соли до 4 г в сутки.
Доказано, что калий препятствует проявлению способности соли повышать артериальное давление. Содержат много калия такие продукты, как томаты, бананы, грейпфруты, апельсины, изюм, чернослив.
При повышении уровня холестерина в крови рекомендуется свести до минимума, или отказаться от употребления масла топленого, кокосового, кулинарного жира, маргарина, жирной свинины с брюшной части, бараньей грудинки, копченых колбас, мясного фарша, содержащих сало, икры рыб. хлеба из муки высшего сорта, слоеной выпечки, острых сырных печений, пирожных кексов и печенья, хрустящего картофеля, кокосовых орехов, шоколадных паст, шоколадных конфет, молочного и сливочного мороженого
Важно помнить: Ваше здоровье –в ваших руках!!!
Пищевая поддержка после ишемического инсульта: больше пищи для размышлений | Цереброваскулярная болезнь | JAMA Neurology
Пищевая поддержка после ишемического инсульта: больше пищи для размышлений | Цереброваскулярная болезнь | JAMA Неврология | Сеть ДЖАМА [Перейти к навигации]Эта проблема
Просмотр показателей
- Скачать PDF
- Полный текст
Поделиться
Твиттер Фейсбук Эл.

- Процитировать это
- Разрешения
Редакция
Январь 2008 г.
Нирадж Баджатиа, MD ; Митчелл С.В. Элкинд, MD, MS
Информация о статье
Арх Нейрол. 2008;65(1):15-16. doi:10.1001/archneurol.2007.5
Полный текст
Физиологическая и гормональная реакция на стресс при острой травме головного мозга, как и при других критических заболеваниях, приводит к перераспределению запасов жира, белка и гликогена. Имеются также данные о том, что травма головного мозга может привести к более серьезным метаболическим нарушениям по сравнению с теми, которые связаны с критическим заболеванием, поражающим другие органы. 1 Этот гиперметаболический ответ может привести к состоянию недоедания и нарушению нормальных репаративных процессов, необходимых для выздоровления, если пациент не получает адекватных пищевых добавок.
Полный текст
Добавить или изменить учреждение
- Кислотная основа, электролиты, жидкости
- Лекарство от зависимости
- Аллергия и клиническая иммунология
- Анестезиология
- Антикоагулянты
- Искусство и изображения в психиатрии
- Кровотечение и переливание
- Кардиология
- Уход за тяжелобольным пациентом
- Проблемы клинической электрокардиографии
- Клиническая задача
- Поддержка принятия клинических решений
- Клинические последствия базовой нейронауки
- Клиническая фармация и фармакология
- Дополнительная и альтернативная медицина
- Заявления о консенсусе
- Коронавирус (COVID-19)
- Медицина интенсивной терапии
- Культурная компетенция
- Стоматология
- Дерматология
- Диабет и эндокринология
- Интерпретация диагностических тестов
- Разнообразие, равенство и инклюзивность
- Разработка лекарств
- Электронные медицинские карты
- Неотложная медицинская помощь
- Конец жизни
- Гигиена окружающей среды
- Этика
- Пластическая хирургия лица
- Гастроэнтерология и гепатология
- Генетика и геномика
- Геномика и точное здоровье
- Гериатрия
- Глобальное здравоохранение
- Справочник по статистике и медицине
- Рекомендации
- Заболевания волос
- Модели медицинского обслуживания
- Экономика здравоохранения, страхование, оплата
- Качество медицинской помощи
- Реформа здравоохранения
- Медицинская безопасность
- Медицинские работники
- Различия в состоянии здоровья
- Несправедливость в отношении здоровья
- Информатика здравоохранения
- Политика здравоохранения
- Гематология
- Гуманитарные науки
- Гипертония
- Изображения в неврологии
- Наука внедрения
- Инфекционные болезни
- Инновации в оказании медицинской помощи
- Инфографика JAMA
- Право и медицина
- Ведущее изменение
- Меньше значит больше
- ЛГБТК
- Образ жизни
- Медицинский код
- Медицинские приборы и оборудование
- Медицинское образование
- Медицинское образование и обучение
- Медицинские журналы и публикации
- Меланома
- Мобильное здравоохранение и телемедицина
- Нарративная медицина
- Нефрология
- Неврология
- Неврология и психиатрия
- Примечательные примечания
- Сестринское дело
- Питание
- Питание, Ожирение, Упражнения
- Ожирение
- Акушерство и гинекология
- Гигиена труда
- Онкология
- Офтальмологические изображения
- Офтальмология
- Ортопедия
- Отоларингология
- Лекарство от боли
- Патология и лабораторная медицина
- Уход за пациентами
- Информация для пациентов
- Педиатрия
- Повышение производительности
- Показатели эффективности
- Периоперационный уход и консультации
- Фармакоэкономика
- Фармакогенетика
- Фармация и клиническая фармакология
- Физическая медицина и реабилитация
- Физиотерапия
- Руководство врача
- Поэзия
- Здоровье населения
- Профилактическая медицина
- Профессиональное благополучие
- Профессионализм
- Психиатрия и поведенческое здоровье
- Общественное здравоохранение
- Легочная медицина
- Радиология
- Регулирующие органы
- Исследования, методы, статистика
- Реанимация
- Ревматология
- Управление рисками
- Научные открытия и будущее медицины
- Совместное принятие решений и общение
- Препарат для сна
- Спортивная медицина
- Трансплантация стволовых клеток
- Хирургия
- Хирургические инновации
- Хирургические жемчужины
- Обучаемый момент
- Технологии и финансы
- Искусство JAMA
- Искусство и медицина
- Рациональное клиническое обследование
- Табак и электронные сигареты
- Токсикология
- Травмы и травмы
- Приверженность лечению
- УЗИ
- Урология
- Руководство пользователя по медицинской литературе
- Вакцинация
- Венозная тромбоэмболия
- Здоровье ветеранов
- Насилие
- Женское здоровье
- Рабочий процесс и процесс
- Уход за ранами, инфекция, заживление
Сохранить настройки
Политика конфиденциальности | Условия использования
Прогностический нутриционный индекс для прогнозирования 3-месячных исходов у пациентов с ишемическим инсультом, перенесших тромболизис (АИС) (1–5).
 Кроме того, исследования показали, что нутриционный статус при поступлении был независимо связан с клиническими исходами у пациентов с инсультом (5). Поскольку раннее нутритивное вмешательство улучшит качество жизни пациентов с истощением, важно оценить нутриционный статус у пациентов с ПИС (6).
Кроме того, исследования показали, что нутриционный статус при поступлении был независимо связан с клиническими исходами у пациентов с инсультом (5). Поскольку раннее нутритивное вмешательство улучшит качество жизни пациентов с истощением, важно оценить нутриционный статус у пациентов с ПИС (6).Нелегко оценить пищевой статус пациентов. Многие показатели питания слишком субъективны, поскольку на них либо влияет опыт исследователей, либо они получают устно от пациентов и их родственников. Более того, сбор всей субъективной информации неизбежно увеличил бы нагрузку на рутинную клиническую практику. В качестве объективного маркера питания прогностический индекс питания (PNI) легко рассчитать, используя концентрацию сывороточного альбумина и количество лимфоцитов, которые являются обычным индексом обнаружения в анализе крови. Таким образом, ПНИ более осуществима в работе клиники.
Насколько нам известно, до сих пор неясно, был ли нутриционный статус, оцененный PNI, полезным для прогнозирования краткосрочного клинического исхода у пациентов с AIS. Мы считали, что нутриционный статус при поступлении у пациентов с ПИС с внутривенным тромболизисом (ВВТ) может лучше отражать исходный нутритивный статус. Поскольку у них короткое и относительно одинаковое время от начала до поступления в стационар по сравнению с пациентами с ПИС без ВВТ, нутритивный статус пациентов с меньшей вероятностью будет зависеть от неврологической дисфункции в течение такого короткого времени. Поэтому мы стремились изучить прогностическое значение PNI у пациентов с AIS, получающих IVT в настоящем исследовании.
Мы считали, что нутриционный статус при поступлении у пациентов с ПИС с внутривенным тромболизисом (ВВТ) может лучше отражать исходный нутритивный статус. Поскольку у них короткое и относительно одинаковое время от начала до поступления в стационар по сравнению с пациентами с ПИС без ВВТ, нутритивный статус пациентов с меньшей вероятностью будет зависеть от неврологической дисфункции в течение такого короткого времени. Поэтому мы стремились изучить прогностическое значение PNI у пациентов с AIS, получающих IVT в настоящем исследовании.
Участники и методы.
Пациенты. С июня 2013 г. по сентябрь 2018 г. в нашу больницу поступил 451 пациент. Неврологи диагностировали ПИС по клиническим симптомам, признакам, данным компьютерной или магнитно-резонансной томографии головного мозга; Критериями включения были: диагноз АИС и лечение внутривенным rt-PA. Критерии исключения: исходный уровень по модифицированной шкале Рэнкина (mRS) более 2; неполное наблюдение; неполные медицинские записи; активные воспалительные заболевания; известные злокачественные и гематологические заболевания/внутривенное вливание крови и препаратов крови в течение 24 ч после ИВТ; тяжелая печеночная или почечная недостаточность.
 Всего ретроспективно в настоящее исследование было включено 405 пациентов.
Всего ретроспективно в настоящее исследование было включено 405 пациентов.Заявление об одобрении этических норм
Пациентам с диагнозом острого ишемического инсульта была проведена ИВТ после информированного согласия. Исследование было проведено с одобрения наших институциональных наблюдательных советов.
Сбор данных
Были собраны и проанализированы демографические данные и информация о возрасте, поле, гипертонии, сахарном диабете, ишемической болезни сердца (ИБС), курении, употреблении алкоголя и мерцательной аритмии. Также собиралась информация, связанная с тромболизисом (время от начала до начала лечения и геморрагическая трансформация). Оценки по шкале инсульта Национального института здравоохранения (NIHSS) при поступлении оценивались опытными клиницистами. Концентрацию гемоглобина, общий холестерин, триглицериды, холестерин липопротеинов высокой плотности (ХС-ЛПВП) и холестерин липопротеинов низкой плотности (ХС-ЛПНП) оценивали в течение 24 часов после поступления. Анемия определялась в соответствии с критериями Всемирной организации здравоохранения как концентрация гемоглобина <120 г/л у мужчин и <110 г/л у женщин. PNI был рассчитан как 5 * количество лимфоцитов (10 9 /л) + концентрация сывороточного альбумина (г/л), в то время как в системе оценки состояния питания (CONUT) балльные значения были присвоены различным диапазонам количества лимфоцитов, а также концентрации сывороточного альбумина как общий холестерин. В частности, концентрация сывороточного альбумина ≥35,0 (г/л), 0 баллов; 30,0–34,9, 2 балла; 25,0–29,9, 4 балла; и <25,0, 6 баллов; количество лимфоцитов ≥1,60 (10 9 /л), 0 баллов; 1,20–1,59, 1 балл; 0,80–1,19, 2 балла; и <0,8, 3 балла; и общий холестерин ≥180,00 (мг/дл), 0 баллов; 140.00–1790,99, 1 балл; 100,00–139,99, 2 балла; и <100,00, 3 балла. В этом исследовании для определения недостаточности питания (умеренной или тяжелой) использовалась оценка CONUT от 5 до 12. Всем пациентам была проведена классификация инсульта по системе Trial of Org 10172 в системе лечения острого инсульта (TOAST), компьютерная томография при поступлении, а также через 24 ч после него и магнитно-резонансная томография во время госпитализации.
Анемия определялась в соответствии с критериями Всемирной организации здравоохранения как концентрация гемоглобина <120 г/л у мужчин и <110 г/л у женщин. PNI был рассчитан как 5 * количество лимфоцитов (10 9 /л) + концентрация сывороточного альбумина (г/л), в то время как в системе оценки состояния питания (CONUT) балльные значения были присвоены различным диапазонам количества лимфоцитов, а также концентрации сывороточного альбумина как общий холестерин. В частности, концентрация сывороточного альбумина ≥35,0 (г/л), 0 баллов; 30,0–34,9, 2 балла; 25,0–29,9, 4 балла; и <25,0, 6 баллов; количество лимфоцитов ≥1,60 (10 9 /л), 0 баллов; 1,20–1,59, 1 балл; 0,80–1,19, 2 балла; и <0,8, 3 балла; и общий холестерин ≥180,00 (мг/дл), 0 баллов; 140.00–1790,99, 1 балл; 100,00–139,99, 2 балла; и <100,00, 3 балла. В этом исследовании для определения недостаточности питания (умеренной или тяжелой) использовалась оценка CONUT от 5 до 12. Всем пациентам была проведена классификация инсульта по системе Trial of Org 10172 в системе лечения острого инсульта (TOAST), компьютерная томография при поступлении, а также через 24 ч после него и магнитно-резонансная томография во время госпитализации. Мы также оценили балл mRS по телефону через три месяца, и хороший прогноз был определен при балле mRS 0–3.
Мы также оценили балл mRS по телефону через три месяца, и хороший прогноз был определен при балле mRS 0–3.
Статистический анализ
Мы использовали среднее ± стандартное отклонение (SD), медиану с межквартильным размахом (IQR) или число (в процентах) для описания переменных. Категориальные переменные анализировали с помощью теста χ 2 . Мы сравнили межгрупповую разницу непрерывных переменных, используя критерий Манна-Уитни U , дисперсионный анализ или t-критерий. Для определения взаимосвязи между PNI и клиническими параметрами был проведен корреляционный анализ Спирмена. Модель многомерной логистической регрессии с опережающей процедурой применялась для выявления независимых предикторов неблагоприятных исходов через три месяца. Переменные, достигающие одномерности p < 0,10 были включены в многофакторный логистический регрессионный анализ. Кривая рабочих характеристик приемника (ROC) была построена для определения оптимального порогового значения PNI. Все анализы проводились с использованием программного обеспечения SPSS версии 22.0 (SPSS Inc., Чикаго, Иллинойс), а статистическая значимость была установлена на уровне P <0,05.
Все анализы проводились с использованием программного обеспечения SPSS версии 22.0 (SPSS Inc., Чикаго, Иллинойс), а статистическая значимость была установлена на уровне P <0,05.
Результаты
Настоящее исследование включало 405 пациентов с ПИС (рис. 1). Лабораторные данные и демографические характеристики представлены в таблице 1. Средний возраст этих пациентов составил 66,0 лет (МКР 16,0), из них 48,1% мужчин. Мы установили значение PNI выше 44,15 как оптимальную точку отсечения для хорошего прогноза (оценка mRS 0–3). Поэтому пациенты были разделены на разные группы, а именно группы с низким PNI и группы с высоким PNI.
Рисунок 1 . Блок-схема участников исследования.
Таблица 1 . Демографические характеристики и лабораторные данные у пациентов с различными ПНИ ( n = 405).
Группа с низким PNI имела более высокое значение исходного показателя NIHSS ( P = 0,001), 3-месячного показателя mRS ( P < 0,001) и показателя CONUT ( P < 0,001) по сравнению с группой с высоким PNI . Он значительно различался по частоте ТИА или предшествующего инсульта (7,4 против 15,6%, p = 0,011), анемия (2,3% против 12,9%, P < 0,001) и классификация тостов (χ 2 = 15,89, P = 0,001) между двумя группами. Также, как показано в таблице 2, выявлены корреляции между PNI и индексом массы тела ( r = 0,208, P = 0,001), возрастом ( r = -0,329, P < 0,001), общим холестерином ( r = 0,268, P < 0,001) и концентрации гемоглобина ( r = 0,328, P < 0,001). Интересно, что значение PNI было статистически различным для разных подтипов инсульта, с самым высоким значением PNI при инсульте с окклюзией мелких артерий и самым низким при кардиоэмболическом инсульте (рис. 2).
Он значительно различался по частоте ТИА или предшествующего инсульта (7,4 против 15,6%, p = 0,011), анемия (2,3% против 12,9%, P < 0,001) и классификация тостов (χ 2 = 15,89, P = 0,001) между двумя группами. Также, как показано в таблице 2, выявлены корреляции между PNI и индексом массы тела ( r = 0,208, P = 0,001), возрастом ( r = -0,329, P < 0,001), общим холестерином ( r = 0,268, P < 0,001) и концентрации гемоглобина ( r = 0,328, P < 0,001). Интересно, что значение PNI было статистически различным для разных подтипов инсульта, с самым высоким значением PNI при инсульте с окклюзией мелких артерий и самым низким при кардиоэмболическом инсульте (рис. 2).
Таблица 2 . Взаимосвязь между прогностическим нутритивным индексом и клиническими параметрами.
Рисунок 2 . Прогностический нутриционный индекс (PNI) значительно отличался у пациентов с разными классификациями TOAST. *** Р < 0,001; Гистограммы показывают (среднее значение ± стандартная ошибка среднего) значения PNI.
*** Р < 0,001; Гистограммы показывают (среднее значение ± стандартная ошибка среднего) значения PNI.
Однофакторный регрессионный анализ показал, что возраст, ИБС, исходный уровень NIHSS, фибрилляция предсердий, геморрагическая трансформация, анемия, Х-ЛПНП, классификация TOAST, OTT, лимфоциты, альбумин, ТИА или предшествующий инсульт, общий холестерин, высокий балл CONUT и низкий PNI были значительно связано с плохим исходом через три месяца (таблица 3). Поскольку баллы PNI и CONUT являются очень похожими инструментами оценки питания и используют одни и те же параметры, мы включили баллы PNI и CONUT по отдельности в две многомерные регрессионные модели. В модели 1 низкий PNI (скорректированное ОШ 2,250, ДИ: 1,192-4,249, p = 0,0120), возраст (скорректированное ОШ 1,055, ДИ: 1,024-1,087, р = 0,001) и исходный балл по шкале NIHSS (скорректированное ОШ 1,308, ДИ: 1,227-1,395, P 90,371) были независимо связаны с неблагоприятным прогнозом, в то время как балл CONUT 5-12 (скорректированное ОШ 2,051, ДИ: 1,081-3,892, p = 0,028), возраст (скорректированное ОШ 1,056, ДИ: 1,025-1,088, P <0,001 ) и исходная оценка NIHSS (скорректированное ОШ 1,303, ДИ: 1,222-1,389, P <0,001) были независимыми предикторами неблагоприятного прогноза в модели 2. Анализ ROC-кривой PNI для прогнозирования неблагоприятного исхода через 3 месяца дал AUC 0,680 (95% ДИ: 0,613–0,747; P < 0,001). Оптимальное пороговое значение PNI, которое лучше всего отличало благоприятный/неблагоприятный исход через три месяца, составило 44,15 (чувствительность: 65,79%, специфичность: 75,5%; рис. 3).
Анализ ROC-кривой PNI для прогнозирования неблагоприятного исхода через 3 месяца дал AUC 0,680 (95% ДИ: 0,613–0,747; P < 0,001). Оптимальное пороговое значение PNI, которое лучше всего отличало благоприятный/неблагоприятный исход через три месяца, составило 44,15 (чувствительность: 65,79%, специфичность: 75,5%; рис. 3).
Таблица 3 . Модель логистической регрессии с предикторами неблагоприятного клинического исхода ( n = 405).
Рисунок 3 . Кривая рабочих характеристик приемника (ROC) прогностического нутритивного индекса (PNI) для прогнозирования 3-месячных исходов у пациентов с острым ишемическим инсультом с внутривенным тромболизисом. Значение площади под кривой (AUC) для PNI составило 0,680 (95% ДИ: 0,613–0,747, P <0,001; пороговое значение: 44,15, чувствительность: 70%, специфичность: 58,5%).
Обсуждение
Насколько нам известно, это первое исследование, изучающее связь между PNI и AIS у пациентов, перенесших IVT. Основные выводы: (1) существует корреляция между уровнем PNI и факторами, связанными с питанием, такими как возраст, концентрация гемоглобина, общий холестерин и индекс массы тела; (2) низкий PNI был независимо связан с плохим прогнозом в модели многомерной регрессии. (3) значение PNI значительно различалось для разных подтипов инсульта.
Основные выводы: (1) существует корреляция между уровнем PNI и факторами, связанными с питанием, такими как возраст, концентрация гемоглобина, общий холестерин и индекс массы тела; (2) низкий PNI был независимо связан с плохим прогнозом в модели многомерной регрессии. (3) значение PNI значительно различалось для разных подтипов инсульта.
Первоначально сообщалось, что PNI является эффективным предиктором послеоперационных осложнений после операции (7) и рассматривался в качестве прогностического нутриционного маркера для различных злокачественных заболеваний, таких как рак молочной железы, рак пищевода, рак желудка и т. д. (8–10 ). Кроме того, некоторые исследования продемонстрировали, что в качестве нутритивного маркера PNI был связан с клиническим прогнозом пациентов с сердечно-сосудистыми заболеваниями, включая ишемическую атеросклеротическую болезнь сердца (ИБС) и сердечную недостаточность (11, 12).
Пациенты с ОИС нередко страдают от недоедания: распространенность недоедания составляла около 33% у пациентов с острым инсультом при поступлении (13, 14). Международные руководства рекомендуют оценку питания у пациентов с ПИС, и сообщалось о нескольких инструментах оценки питания, таких как мини-оценка питания, субъективная глобальная оценка. Субъективные аспекты этих оценок неизбежно увеличат нагрузку на рутинную клиническую практику, и неврологам нелегко проводить эти оценки питания, когда они борются за драгоценное окно лечения для пациентов. Таким образом, как легкодоступный нутриционный маркер, ПНИ более применим в клинической работе у пациентов с ишемическим инсультом. Важно отметить, что по сравнению с известными предикторами неблагоприятного исхода для пациентов с ПИС, PNI подчеркивает прогностическую значимость питания и может мотивировать неврологов уделять больше внимания нутритивному статусу этих пациентов. В данном исследовании.
Международные руководства рекомендуют оценку питания у пациентов с ПИС, и сообщалось о нескольких инструментах оценки питания, таких как мини-оценка питания, субъективная глобальная оценка. Субъективные аспекты этих оценок неизбежно увеличат нагрузку на рутинную клиническую практику, и неврологам нелегко проводить эти оценки питания, когда они борются за драгоценное окно лечения для пациентов. Таким образом, как легкодоступный нутриционный маркер, ПНИ более применим в клинической работе у пациентов с ишемическим инсультом. Важно отметить, что по сравнению с известными предикторами неблагоприятного исхода для пациентов с ПИС, PNI подчеркивает прогностическую значимость питания и может мотивировать неврологов уделять больше внимания нутритивному статусу этих пациентов. В данном исследовании.
Исследования показали высокую распространенность анемии среди лиц, страдающих от недоедания (15). В соответствии с этим отчетом мы обнаружили, что в группе с низким ПНИ было больше пациентов с анемией, а корреляция между уровнем ПНИ и концентрацией гемоглобина была значимой. Оценка CONUT также была объективным маркером питания, состоящим из концентрации альбумина, количества лимфоцитов и общего холестерина. Совсем недавно два исследования с небольшим объемом выборки показали, что оценка по шкале CONUT при поступлении была независимым предиктором неблагоприятного клинического исхода у пациентов с ПИС без ВВТ (16, 17). На сегодняшний день прогностическое значение балла CONUT никогда не проверялось у пациентов с AIS с IVT, поэтому мы также намеревались изучить его в нашем исследовании. Как показывают результаты многофакторного регрессионного анализа в таблице 3, балл CONUT также является хорошим инструментом для прогнозирования клинического исхода. Одной из особенностей настоящего исследования было то, что показатель CONUT был ниже, чем у пациентов с AIS без IVT. Мы полагаем, что разница может быть связана с более длительным периодом госпитализации пациентов с ПИС без ВВТ, который составляет в пределах 7 дней от начала заболевания. На состояние питания пациентов, вероятно, повлияла неврологическая дисфункция, такая как нарушение сознания, слабость в конечностях, потеря аппетита и т.
Оценка CONUT также была объективным маркером питания, состоящим из концентрации альбумина, количества лимфоцитов и общего холестерина. Совсем недавно два исследования с небольшим объемом выборки показали, что оценка по шкале CONUT при поступлении была независимым предиктором неблагоприятного клинического исхода у пациентов с ПИС без ВВТ (16, 17). На сегодняшний день прогностическое значение балла CONUT никогда не проверялось у пациентов с AIS с IVT, поэтому мы также намеревались изучить его в нашем исследовании. Как показывают результаты многофакторного регрессионного анализа в таблице 3, балл CONUT также является хорошим инструментом для прогнозирования клинического исхода. Одной из особенностей настоящего исследования было то, что показатель CONUT был ниже, чем у пациентов с AIS без IVT. Мы полагаем, что разница может быть связана с более длительным периодом госпитализации пациентов с ПИС без ВВТ, который составляет в пределах 7 дней от начала заболевания. На состояние питания пациентов, вероятно, повлияла неврологическая дисфункция, такая как нарушение сознания, слабость в конечностях, потеря аппетита и т. д., в течение такого длительного времени. Интересно, что между различными подтипами инсульта была значительная разница в значении PNI. Неясно, почему у пациентов с окклюзионным инсультом мелких артерий значение PNI было выше по сравнению с пациентами с кардиоэмболическим инсультом, однако мы также обнаружили эту связь между статусом питания и классификацией инсульта в предыдущих исследованиях (18–21).
д., в течение такого длительного времени. Интересно, что между различными подтипами инсульта была значительная разница в значении PNI. Неясно, почему у пациентов с окклюзионным инсультом мелких артерий значение PNI было выше по сравнению с пациентами с кардиоэмболическим инсультом, однако мы также обнаружили эту связь между статусом питания и классификацией инсульта в предыдущих исследованиях (18–21).
Настоящее исследование имеет некоторые ограничения. Во-первых, поскольку это одноцентровое исследование с относительно небольшим размером выборки, необходимы дальнейшие исследования для подтверждения наших результатов. Во-вторых, недостаточность питания — это сложное состояние, связанное со снижением запасов белка, ослаблением иммунной защиты и так далее. Насколько нам известно, добавленная стоимость PNI по сравнению с лимфоцитами и альбумином не оценивалась в предыдущих исследованиях, касающихся PNI, а также в этом исследовании. Для подтверждения результатов и оценки дополнительной ценности PNI потребуются дальнейшие исследования. В-третьих, в настоящем исследовании низкий PNI показал связь с плохим прогнозом (независимо от того, был ли плохой прогноз определен как mRS 3–6 или 4–6) в одномерной регрессионной модели. Однако в модели многомерной регрессии PNI показал связь с дихотомией mRS 0-3 против 4-6, но не с mRS 0-2 против 3-6. Необходимы дальнейшие исследования, чтобы подтвердить, что низкий PNI более сильно связан с более тяжелым неблагоприятным исходом. Наконец, мы оценили значения PNI только один раз, в то время как изменения во времени также должны быть оценены. Однако одно предыдущее исследование показало, что исходное недоедание независимо предсказывало последующее недоедание (22). Таким образом, мы считаем, что этот недостаток не повлияет на достоверность данного исследования.
В-третьих, в настоящем исследовании низкий PNI показал связь с плохим прогнозом (независимо от того, был ли плохой прогноз определен как mRS 3–6 или 4–6) в одномерной регрессионной модели. Однако в модели многомерной регрессии PNI показал связь с дихотомией mRS 0-3 против 4-6, но не с mRS 0-2 против 3-6. Необходимы дальнейшие исследования, чтобы подтвердить, что низкий PNI более сильно связан с более тяжелым неблагоприятным исходом. Наконец, мы оценили значения PNI только один раз, в то время как изменения во времени также должны быть оценены. Однако одно предыдущее исследование показало, что исходное недоедание независимо предсказывало последующее недоедание (22). Таким образом, мы считаем, что этот недостаток не повлияет на достоверность данного исследования.
Заключение
Насколько нам известно, это первое исследование, в котором изучается связь между PNI и исходами через три месяца у пациентов с AIS. Наше исследование показало, что статус питания, оцениваемый с помощью PNI, может быть эффективным прогностическим показателем для пациентов с ПИС, перенесших ИВТ. В качестве легкодоступного маркера питания PNI может быть полезным инструментом оценки питания в клинической работе.
В качестве легкодоступного маркера питания PNI может быть полезным инструментом оценки питания в клинической работе.
Заявление о доступности данных
Наборы данных, представленные в этой статье, недоступны, поскольку у авторов нет разрешения на обмен данными. Запросы на доступ к наборам данных следует направлять по адресу https://www.wzhospital.cn/wyyy/web/home/default.aspx#.
Заявление об этике
Исследования с участием людей были рассмотрены и одобрены первой дочерней больницей Медицинского университета Вэньчжоу. Письменное информированное согласие на участие в этом исследовании не требовалось в соответствии с национальным законодательством и институциональными требованиями.
Вклад авторов
DX и XZ задумали исследование. DX координировал исследование. WX, XC и WY собрали данные и написали рукопись. JL помог со статистическим анализом и прокомментировал проект. Все авторы прочитали и одобрили окончательный вариант рукописи.
Финансирование
Эта работа была поддержана Национальным фондом естественных наук Китая (номер гранта 81971142).
Конфликт интересов
Авторы заявляют, что исследование проводилось при отсутствии каких-либо коммерческих или финансовых отношений, которые могли бы быть истолкованы как потенциальный конфликт интересов.
Ссылки
1. Rahman A, Jafry S, Jeejeebhoy K, Nagpal AD, Pisani B, Agarwala R. Недоедание и кахексия при сердечной недостаточности. J Parent Ent Nutr. (2016) 40:475–86. doi: 10.1177/0148607114566854
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
2. Zheng HL, Lu J, Li P, Xie JW, Wang JB, Lin JX и другие. Влияние дооперационного недоедания на краткосрочные и долгосрочные исходы у пациентов с раком желудка: можем ли мы добиться большего? Энн Сург Онкол. (2017) 24:3376–85. doi: 10.1245/s10434-017-5998-9
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
3. Davalos A, Ricart W, Gonzalez-Huix F, Soler S, Marrugat J, Molins A, et al. Влияние недоедания после острого инсульта на клинический исход. Инсульт. (1996) 27:1028–32. doi: 10.1161/01.STR.27.6.1028
Инсульт. (1996) 27:1028–32. doi: 10.1161/01.STR.27.6.1028
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
4. Gariballa SE, Parker SG, Taub N, Castleden M. Пищевой статус госпитализированных пациентов с острым инсультом. Бр Ж Нутр. (1998) 79:481–7. doi: 10.1079/BJN19980085
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
5. Салах Г. Плохой статус питания при поступлении предсказывает плохой исход после инсульта: данные наблюдения из исследования fOOD. Инсульт. (2003) 34:1450–6. doi: 10.1161/01.STR.0000074037.49197.8C
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
6. Нисиока С., Вакабаяси Х., Нисиока Э., Йошида Т., Мори Н., Ватанабэ Р. Улучшение питания коррелирует с восстановлением повседневной активности среди истощенных пожилых пациентов с инсультом на стадии выздоровления: перекрестное исследование. J Acad Нутр Диета. (2016) 116:837–7 doi: 10. 1016/j.jand.2015.09.014
1016/j.jand.2015.09.014
CrossRef Полный текст | Академия Google
7. Buzby GP, Mullen JL, Matthews DC, Hobbs CL, Rosato EF. Прогностический нутриционный индекс в хирургии желудочно-кишечного тракта. Am J Surg. (1980) 139:160–7. doi: 10.1016/0002-9610(80)
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
8. Мохри Т., Мохри Ю., Шигемори Т., Такеучи К., Ито Ю., Като Т. Влияние прогностического индекса питания на долгосрочные результаты у пациентов с раком молочной железы. World J Surg Oncol. (2016) 14:170. дои: 10.1186/с12957-016-0920-7
Реферат PubMed | Полный текст перекрестной ссылки | Google Scholar
9. Накатани М., Мигита К., Мацумото С., Вакацуки К., Ито М., Накаде Х. и др. Прогностическое значение прогностического нутритивного индекса у больных раком пищевода, подвергающихся неоадъювантной химиотерапии. Дис Эсоф. (2017) 30:1–7. doi: 10.1093/dote/dox020
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
10. Ван С.Х., Чжай С.Т., Лин Х. Роль прогностического индекса питания у пациентов с раком желудка: метаанализ. Минерва Мед. (2016) 107:322–7.
Ван С.Х., Чжай С.Т., Лин Х. Роль прогностического индекса питания у пациентов с раком желудка: метаанализ. Минерва Мед. (2016) 107:322–7.
Реферат PubMed | Google Scholar
11. Cheng YL, Sung SH, Cheng HM, Hsu PF, Guo CY, Yu WC, et al. Прогностический нутриционный индекс и риск смертности у больных с острой сердечной недостаточностью. J Am Heart Assoc. (2017) 6:4876. doi: 10.1161/JAHA.116.004876
Полный текст CrossRef | Google Scholar
12. Chen QJ, Qu HJ, Li DZ, Li XM, Zhu JJ, Xiang Y и другие. Прогностический нутриционный индекс предсказывает клинический исход у пациентов с острым инфарктом миокарда с подъемом сегмента sT, перенесших первичное чрескожное коронарное вмешательство. Научный представитель (2017) 7:3285. doi: 10.1038/s41598-017-03364-x
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
13. Уноссон М., Эк А.С., Бюрульф П., фон Шенк Х., Ларссон Дж. Пищевая зависимость и нутритивный статус после острого инсульта. Инсульт. (1994) 25:366–71. doi: 10.1161/01.STR.25.2.366
Инсульт. (1994) 25:366–71. doi: 10.1161/01.STR.25.2.366
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
14. Mann G, Hankey GJ, Cameron D. Функция глотания после инсульта: прогноз и прогностические факторы через 6 месяцев. Инсульт. (1999) 30:744–8. doi: 10.1161/01.STR.30.4.744
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
15. Qin Y, Melse-Boonstra A, Pan X, Yuan B, Dai Y, Zhao J и другие. Анемия по отношению к индексу массы тела и окружности талии у китайских женщин. Нутр Дж. (2013) 12:10. doi: 10.1186/1475-2891-12-10
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
16. Лопес Эспуэла Ф., Ронсеро-Мартин Р., Заморано Дж.Д.П., Рей-Санчес П., Алиага-Вера И., Портилья Куэнка Дж.К. и др. Показатель контроля состояния питания (CONUT) как предиктор смертности от всех причин через 3 месяца у пациентов с инсультом. Биол Рез Нурс. (2019) 21: 564–70. doi: 10.1177/1099800419860253
doi: 10.1177/1099800419860253
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
17. Naito H, Nezu T, Hosomi N, Aoki S, Kinoshita N, Kuga J, et al. Контроль оценки нутритивного статуса для прогнозирования функционального исхода через 3 месяца при остром ишемическом инсульте. Питание. (2018) 55–56:1–6. doi: 10.1016/j.nut.2018.02.025
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
18. Chatzikonstantinou A, Ebert AD, Wolf ME. Влияние индекса массы тела на тромболитическую терапию острого ишемического инсульта. Цереброваскулярная дисс. (2016) 42:240–6. doi: 10.1159/000446005
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
19. Zhao L, Du W, Zhao X, Liu L, Wang C, Wang Y и другие. Благоприятное функциональное восстановление у выживших после ишемического инсульта с избыточной массой тела: данные Китайского национального регистра инсульта. J Инсульт Цереброваскулярная дис.

 Рекомендуются приемы пищи небольшими порциями около 5 раз в день, последний из которых должен заканчиваться примерно за 3 часа до отхода ко сну. Пищу перед подачей следует перемалывать в блендере до состояния мягкой каши или пюре.
Рекомендуются приемы пищи небольшими порциями около 5 раз в день, последний из которых должен заканчиваться примерно за 3 часа до отхода ко сну. Пищу перед подачей следует перемалывать в блендере до состояния мягкой каши или пюре.