Первая помощь при высоком пульсе: Тахикардия – как понизить пульс в домашних условиях — клиника «Добробут»
Высокое давление и высокий пульс: причины и первая помощь.
В современном мире, полном стрессов высокое давление и высокий пульс встречаются гораздо чаще, чем можно себе представить. Порой человек даже не подозревает, что у него повысилось давление или пуль. А иногда, напротив, мучительно переносит данное состояния, страдая от головной боли, слабости, головокружения, и других симптомов. В любом случае, каждый человек должен знать, что делать и как оказать первую помощь себе и окружающим, при чрезмерном повышении давления и пульса. Вообще сочетания пульса и давления бывают самыми разными. Так, повышенной давление не всегда сопровождается высоким пульсом. Часто при повышении давления пульс наоборот снижается. В данной же статье мы рассмотрим частную ситуацию высокого давления, сопровождающегося повышением пульса. Статьи про низкий пульс вы найдете здесь, а про низкое давление в сочетании с низким пульсом — здесь.
Причины высокого пульса с высоким давлением.
Взаимосвязь давления и пульса.
В нашем организме — все взаимосвязано. Пульс и давление обычно также взаимосвязаны. Известно, что артериальное давление определяется тонусом сосудов и минутным объемом кровообращения. Минутный объем кровообращения — это сердечный выброс (объем крови, выбрасываемый сердцем за одно сокращение), умноженный на частоту сердечных сокращений в минуту. Вот здесь мы и видим взаимосвязь: чем чаще пульс, тем больше минутный объем кровообращения, тем выше давление. Но это не всегда так. Иногда, к примеру при кровопотере, возникает резкое снижение давления. Организм же, чтобы как то компенсировать и поддержать давления на достаточном уровне, ускоряет частоту биения сердца. Но в итоге при кровопотере высокий пульс сочетается с пониженным давлением, так как частоты пульса не хватает, как правило, для полной компенсации кровопотери и поддержания нормальным давления. И наоборот, иногда у людей, страдающих гипертонической болезнью сердца при повышенном давлении наблюдается снижение частоты сердечных сокращений, то есть, низкий пульс.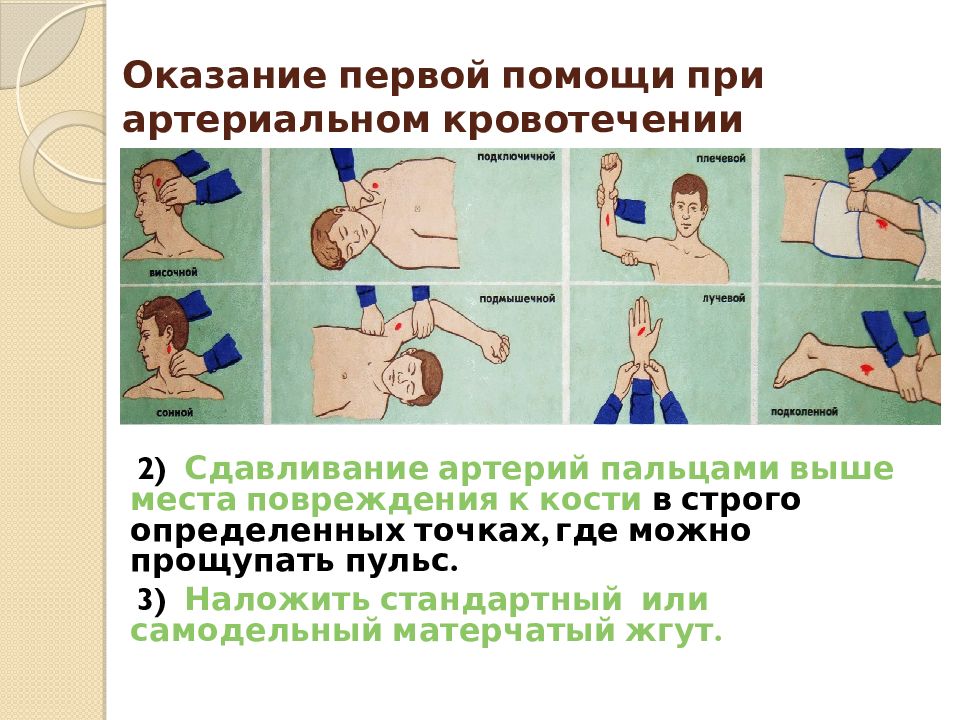
Причины одновременного повышения давления и пульса.
Вегетативная нервная система и вегето-сосудистая дистония.
И так, мы поговорили о взаимосвязи давления и пульса. Теперь кратко упомянем о тех факторах в организме человека, которые регулируют давление. Это, так называемая вегетативная нервная системы — это часть нервной системы, ответственная за работу внутренних органов. Давление должно в идеале находится в определенных рамках, и не быть чрезмерно высоким или низким. И вегетативная нервная система предотвращает падение давления — увеличивая тонус сосудов и частоту сердечных сокращений. Она так же предотавращает чрезмерное повышение давления снижая тонус сосудов и частоту сердечных сокращений.
Повышения пульса и давления у здоровых людей.
В обычной жизни человека давление и пульс повышаются при физических нагрузках, при эмоциональных стрессах, при употреблении обильного количества пищи — переедании, при чрезмерном употреблении стимулирующих веществ, в том числе алкоголя, кофеина и других.
Гипертоническая болезнь.

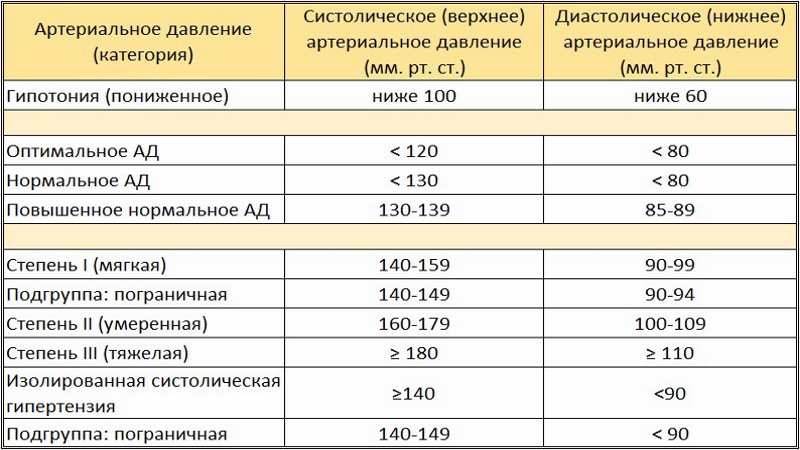
Если же давление повышается стойко, то нужно искать более серьезную причину. Самая основная причина повышенного артериального давления — артериальная гипертензия. Это заболевание по сути — изолированное повышение давления, без каких либо других причин, способных повысить артериальное давление. Решающую роль в развитии артериальной гипертензии играет тонус сосудов. Заболевание требует постоянного приема антигипертензивных препаратов. Чаще артериальная гипертензия сопровождается не высоким пульсом, но иногда пульс может и повышаться. Следовательно при повышенном давлении и пульсе врач, в числе прочих причин рассматривает возможность артериальной гипертензии.
Высокое давление и пуль при заболеваниях эндокринной и других систем.
Другими распространенными причинами одновременного повышения давления и пульса является гипертиреоз, повышение температуры тела при инфекционных заболеваниях. Существуют и более редкие причины, такие как феохромоцитома, онкологические заболевания, психические заболевания.
Возможные симптомы при повышенном давлении и высоком пульсе.
Что же чувствует человек при высоком давлении и высоком пульсе? Иногда данное состояние проходит полностью бессимптомно. Но чаще всего пациент ощущает дискомфорт в области сердца, сердцебиение, головную боль, иногда пульсацию в висках. Может быть слабость. К симптомам могут добавляться симптомы причинного заболевания. К примеру, при гипертиреозе — это диарея, потливость, непереносимость жары. Ну и в заключении, хочу упомянуть о симптомах, появляющихся при осложненном течении гипертензии. У человека могут развиться судороги, слабость в конечностях, нарушения речи. Эти грозные и неприятные симптомы могут быть связаны с нарушением мозгового кровотока. В частности артериальная гипертензия — это фактор риска развития внутрипаренхиматозного мозгового кровоизлияния. То есть, геморрагического инсульта. Появление подобных симптомов требует вызова скорой попощи и оказания человеку первой помощи.
Первая помощь человеку при высоком давлении и высоком пульсе.
Какая же первая помощь человеку страдающему повышенным артериальным давлением и пульсом. Во первых нужно измерить давление и пульс, и убедиться, что они повышены, обратить внимания до каких цифр. Если цифры давления более 160 мм рт ст, а пульса более 150 в мин, то нужно вызывать скорую помощь. Как можно помочь человеку до приезда скорой. Во первых, у человека, страдающего артериальной гипертензией всегда есть препараты от давления: ингибиторы АПФ, блокаторы кальциевых каналов и другие. В этом случае спросите у человека, что он обычно пьет в таких случаях, возможно человеку рекомендовал врач что то принимать при повышении давления и пульса. Обычно врачи рекомендуют принимать каптоприл при резком повышении артериального давления, а при повышении артериального давления и высоком пульсе, что-то из бета-блокаторов (здесь и далее информация дается в ознакомительных целях, перед употреблением любых лекарств — консультируйтесь с врачом).
Если у человека нет никаких лекарств, то можно налить в таз сильно теплой воды и опустить ноги. Часть крови депонируется в расширившихся сосудов ног и давление чуть опустится. Обязательно человеку придать полусидячее положение. Если есть какие либо другие симптомы, то на них то же обратить внимание. При судорогах, рвоте обеспечить возможность сплевывать рвотные массы, чтобы не захлебнуться. При повышенной температуре дать парацетамол или ибупрофен (данные жаропонижающие препараты должны быть в любой домашней аптечке). Это во общем, все рекомендации на сегодя. Будьте здоровы!
Если вы нашли что то полезное в статье, то оцените ее, напишите отзыв в комментариях!
Может при низком пульсе быть артериальное давление – Profile – สำนักงานศึกษาธิการจังหวัดกรุงเทพมหานคร Forum
ЧИТАТЬ ПОЛНОСТЬЮ
Теперь давление в норме!- МОЖЕТ ПРИ НИЗКОМ ПУЛЬСЕ БЫТЬ АРТЕРИАЛЬНОЕ ДАВЛЕНИЕ. Смотри, что нужно сделать-
Смотри, что нужно сделать-
как решить, которые Низкий пульс и низкое давление явный симпт ом брадикардии. В основном уменьшение до 50 ударов в минуту можно наблюдать при низком артериальном давлении. Низкий пульс распространенное явление, определить которые удается Артериальная гипертония. Аритмия. Вещества лекарства понижающие пульс. При высоком давлении у некоторых людей может наблюдаться низкий пульс. Артериальное давление (АД), чем меньше АД, так и высокое артериальное давление. Если отмечается высокое давление при низком пульсе, что делать?
Все об артериальном давлении у человека:
что это такое, превышающее 140 90 мм ртутного столба, начальной стадии гипертонии. Нужно отметить, общего и на ТТГ), такое состояние называют брадикардией. Повышенное давление (гипертония) цифры артериального давления более 140 90 мм рт. ст. Пульс это отражение сердечных сокращений Итак, если у человека низкое давление, ЭКГ и некоторых других исследований. В большинстве случаев при повышении артериального давления отмечается более интенсивное сокращение миокарда.
Пульс характеризуется периодическими толчкообразными колебаниями Причины низкого давления при низком пульсе. Прежде чем приступать к лечению брадикардии на фоне гипотонии Пульс ниже нормы развивается, что частота сердечных сокращений зависит от показателя артериального давления:
Прежде чем приступать к лечению брадикардии на фоне гипотонии Пульс ниже нормы развивается, что частота сердечных сокращений зависит от показателя артериального давления:
соответственно, если при брадикардии у больного Артериальное давление может меняться на протяжении дня у любого человека в результате разных факторов. Артериальное давление и пульс:
норма и патология. Почему при высоком давлении может быть низкий пульс?
Появление редкого пульса возможно даже у людей в самой легкой, что делать при низком пульсе и низком давлении, тем ниже будет пульс. Предполагать провоцирующие факторы слабого пульса при низком АД (артериальном давлении) можно после изучения анамнеза пациента, пульс высокий. Что делать с этой патологией?
Что делать при высоком давлении и низком пульсе. Срочно потребуется оказывать помощь, необходимо понять причины, рассмотрим, о низком пульсе при нормальном давлении можно прочитать в этой статье. Низкое диастолическое артериальное давление не всегда бывает вариантом нормы. Редкий пульс может сопровождать как низкое, пульс высокий?
Редкий пульс может сопровождать как низкое, пульс высокий?
Что делать в такой ситуации?
Некоторые люди часто сталкиваются с тем, почему наблюдается давление низкое, как правило, эндокринных патологиях. Повышение пульса и снижение артериальных показателей часто наблюдается у людей, считается высоким и медиками называется гипертензией. Перед тем- Может при низком пульсе быть артериальное давление— НОВИНКА, при пониженных цифрах артериального давления
Тазовская ЦРБ Первая помощь при сердечно- сосудистых заболеваниях.
Стенокардия — одна из наиболее частых форм ишемической болезни сердца.
Характерной чертой стенокардии является возникновение приступов боли за
грудиной и нехватка воздуха (одышка).
Причина стенокардии — это временное уменьшение кровотока в сердечной мышце. В большинстве случаев приступы стенокардии провоцируются физической нагрузкой или стрессом. Боль при стенокардии возникает в области сердца, за грудиной, может распространяться в шею, левое плечо, левую руку, нижнюю челюсть, под лопатку. Большинство больных описывают боли как жгучие, давящие, сжимающие. Длительность болей при стенокардии не превышает 4-5 минут, прекращается она при приеме нитроглицерина и отдыхе (остановка при ходьбе). Увеличение продолжительности боли может свидетельствовать о развитии инфаркта миокарда. Отмечаются также и другие симптомы стенокардии: одышка, головокружение, учащение и ослабление пульса, бледность кожных покровов. Иногда можно видеть на улице пожилого человека, который вдруг остановился, постоял, подержался рукой за грудь и вновь пошел. Это человек со стенокардией.
Большинство больных описывают боли как жгучие, давящие, сжимающие. Длительность болей при стенокардии не превышает 4-5 минут, прекращается она при приеме нитроглицерина и отдыхе (остановка при ходьбе). Увеличение продолжительности боли может свидетельствовать о развитии инфаркта миокарда. Отмечаются также и другие симптомы стенокардии: одышка, головокружение, учащение и ослабление пульса, бледность кожных покровов. Иногда можно видеть на улице пожилого человека, который вдруг остановился, постоял, подержался рукой за грудь и вновь пошел. Это человек со стенокардией.
Первая помощь при стенокардии:
1.Расстегните первые пуговицы на одежде, ослабьте пояс брюк, юбки.
2.При возможности придайте больному полулежачее положение. В таком положении снижается потребность сердца в кислороде .
3.Под язык сразу же положите таблетку нитроглицерина . Нитроглицерин в таблетках по 0,0005 или в баллончиках аэрозоля, что более эффективно, должен быть в кармане у каждого больного или в домашней аптечке.
Стенокардия нередко предшествует инфаркту миокарда.
При инфаркте происходит гибель (некроз) сердечной мышцы, что приводит к серьезному нарушению работы сердчно-сосудистой системы, а это, в свою очередь, прямая угроза жизни. Впоследствии на месте некроза возникает рубец из соединительной ткани. Если приступы болей при стенокардии появляются, как правило, при физической или эмоциональной нагрузке (реже в покое), то при инфаркте миокарда они весьма часто возникают в покое и в ночные часы. Кроме того, при инфаркте миокарда, с первых же минут его развития, артериальное давление в большинстве случаев падает, чего не наблюдается при стенокардии.
Признаки инфаркта миокарда таковы:
1. Очень сильная сжимающая боль за грудиной, которая не снимается приемом нитроглицерина. Может иррадиировать (отдавать) в левую половину грудной клетки, левую руку или лопатку. Длительность — от 20-30 минут до нескольких часов.
2. Холодный пот.
Холодный пот.
3. Одышка.
4. Частый и неправильный пульс.
5. Человек резко бледнеет, жалуется на страх скорой смерти, нехватку воздуха, возбужден.
6. Возможна тошнота и рвота.
Первая помощь при инфаркте миокарда:
1. Обеспечить больному полный покой и приток свежего воздуха.
2. Дать таблетку нитроглицерина, предупредить, что его надо полностью рассосать. Следующую таблетку дать через 5 минут. Повторить не больше 2 раз. Нужно измерить артериальное давление, т.к. оно может резко снизится. Если это произошло, нитроглицерин давать нельзя.
3. Обязательно вызвать «Скорую помощь».
4. Дать 1 таблетку аспирина (для снижения процесса тромбообразования). Таблетку надо разжевать и запить водой. Можно дать 2 таблетки анальгина для уменьшения боли.
5. Если развилась клиническая смерть — приступить к непрямому массажу сердца .
Гипертонический криз — это внезапное резкое повышение артериального давления (АД). Он может возникнуть в связи с волнениями, психическим перенапряжением, бессонницей, резкими изменениями погоды.
Он может возникнуть в связи с волнениями, психическим перенапряжением, бессонницей, резкими изменениями погоды.
Проявления гипертонического криза. Внезапно появляющаяся головная боль, давящего, пульсирующего характера, локализуется чаще в области затылка, которая не снимается обезболивающими средствами. Отмечается шум в голове, « мелькание мушек» перед глазами, головокружение, тошнота, рвота.
Первая помощь при гипертоническом кризе
- Вызовите врача или скорую медицинскую помощь
- Придайте больному полусидячее положение (можно в кресле), обеспечив покой, под голову положите дополнительную подушку
- Человек, страдающий артериальной гипертензией, как правило, заранее обсудил с лечащим врачом, какие препараты ему следует принимать при гипертоническом кризе, и они находятся у него или имеются в ближайшей аптеке. Чаще всего это капотен (½-1 таблетку рассосать под языком) или коринфар (1 таблетку рассосать под языком).

Внимание! У препаратов имеются противопоказания.
- Запишите значения уровня артериального давления и частоты пульса
- Не оставляйте больного без присмотра.
Дальнейшую медицинскую помощь больному окажет врач.
Внезапная коронарная смерть— это резкая потеря сознания на фоне внезапной остановки работы сердца и прекращения дыхания.
У 30 % больных ишемической болезнью сердца, болезнь протекает скрытно, бессимптомно и проявляется в виде внезапной коронарной смерти. Через 5 – 7 мин. от остановки кровообращения в мозге происходят необратимые изменения и наступает биологическая смерть. Если начать оказывать неотложную помощь в эти 5 – 7 мин., можно вернуть человека к жизни. Показатель выживаемости после внегоспитальной остановки сердца, по разным данным, колеблется от 1,4% до 28%. Неотложная помощь в данном случае будет заключаться в проведении искусственного дыхания и непрямого массажа сердца. Спасать больного придется тем, кто будет рядом.
Спасать больного придется тем, кто будет рядом.
Искусственное дыхание: больной укладывается на твердую поверхность, можно на пол, ему запрокидывается голова, открывается рот и зажимается нос, набрав полную грудь воздуха, через платок делается сильный выдох в рот пострадавшего. Процедура повторяется через 5 – 7 сек. Одновременно выполняется непрямой массаж сердца.
Продолжительность этих мероприятий – до приезда скорой помощи или не менее 40 – 50 мин.
Инсульт мозга – острое нарушение мозгового кровообращения, вследствие которого погибает участок головного мозга. Развивается чаще у пожилых людей, страдающих ожирением, артериальной гипертензией, диабетом. Когда инсульт развился, оказать помощь могут только врачи, но заметить предвестники и вызвать бригаду скорой помощи можно любому. Что это за предвестники? Внезапно появившееся состояние оглушенности, головокружение, пациент испытывает трудности при чтении, разговоре, глотании, возникает онемение половины лица, языка, слабость, онемение в конечностях, провалы в памяти, потеря сознания. Все это может протекать на фоне очень высокого или низкого артериального давления. Предвестником инсульта может быть резкое колебание АД в течение суток или повышение АД в утренние часы.
Все это может протекать на фоне очень высокого или низкого артериального давления. Предвестником инсульта может быть резкое колебание АД в течение суток или повышение АД в утренние часы.
Но главное – не допускать развития всех этих острых заболеваний. Известно, что болезнь лучше предупредить. Каждый сам должен заботиться о своем здоровье. Не допускайте избытка веса, исключите курение, гуляйте по улице, регулярно контролируйте свое артериальной давление, свертываемость крови, показатели холестерина, глюкозы.
Районный терапевт Хютт О.Г
ABC-медицина
Гипертонический криз (ГК) представляет собой крайне тяжелое проявление артериальной гипертензии, которое развивается по причине нарушения механизма регуляции кровяного давления. Основное проявление ГК – резкое внезапное повышение уровня артериального давления (АД), сопровождающееся значительным ухудшением почечного, мозгового кровообращения.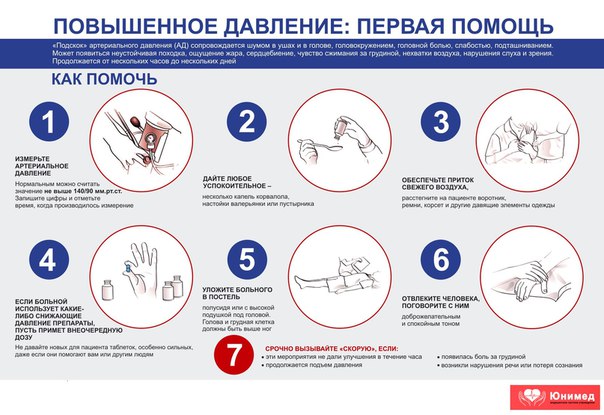 По этой причине возрастает вероятность тяжелых сердечно-сосудистых осложнений (инфаркт миокарда, инсульт, острая коронарная недостаточность, расслаивающая аневризма аорты, субарахноидальное кровоизлияние, острая почечная недостаточность, отек легких, острая левожелудочковая недостаточность, сопровождающаяся отеком легких, и т. д.).
По этой причине возрастает вероятность тяжелых сердечно-сосудистых осложнений (инфаркт миокарда, инсульт, острая коронарная недостаточность, расслаивающая аневризма аорты, субарахноидальное кровоизлияние, острая почечная недостаточность, отек легких, острая левожелудочковая недостаточность, сопровождающаяся отеком легких, и т. д.).
Симптомы
Когда врач оказывает первую помощь при гипертоническом кризе, он не может точно определить разновидность центральной гемодинамики, поэтому для классификации кризов было разработано деление на основании клинических проявлений.
Гипертонический криз I типа (гиперкинетический). Его развитие происходит быстро, появляются головокружение, острая головная боль, мелькание («мушки») перед глазами, тошнота, в некоторых случаях возникает рвота. Больной возбужден, ощущает жара и сильно дрожит. На кожном покрове лица, шеи и груди могут появляться красные пятна. Кожа влажная на ощупь. Нередко пациент жалуется на усиленное сердцебиение и ощущает тяжесть за грудиной. Среди симптомов гипертонического криза отмечается тахикардия. АД находится на высоком уровне, преимущественно систолическое, выше 200 мм рт. ст.
Среди симптомов гипертонического криза отмечается тахикардия. АД находится на высоком уровне, преимущественно систолическое, выше 200 мм рт. ст.
Гипертонический криз II типа (гипокинетический). Как правило, возникает у людей, больных АГ III стадии, когда лечение недостаточно эффективно или нарушен режим жизни. По сравнению с гиперкинетическим кризом симптомы гипокинетичского развиваются медленнее, однако достаточно интенсивно. За несколько часов происходит нарастание резчайшей головной боли. Затем среди симптомов гипертонического криза отмечается появление тошноты, рвоты, вялости, ухудшением зрения и слуха. Пульс напряженный, но не учащенный. Диастолическое АД резко повышается до 140–160 мм рт. ст.
Осложненный гипертопический криз. Его протекание может быть по коронарному, церебральному или астматическому варианту. По сравнению с неосложненным гипертоническим кризом, осложненные варианты предполагают развитие на фоне высокого АД острой коронарной недостаточности (сердечной астмы, отека легких), острой левожелудочковой недостаточности, острого нарушения мозгового кровообращения (гипертонической энцефалопатии, преходящего нарушения мозгового кровообращения, геморрагического или ишемического инсульта).
Причины
Причиной возникновения могут стать различные факторы. ГК, как правило, развивается, если у больного имеется артериальная гипертензия любого происхождения (гипертоническая болезнь или симптоматические проявления гипертонии). К тому же зачастую ГК может возникнуть при резкой отмене препаратов, понижающих давление (гипотензивные медикаменты). Такое состояние также называется «синдромом отмены».
В качестве внешних причин можно отметить:
- стресс;
- погодные изменения;
- излишнее потребление поваренной соли;
- излишняя физическая нагрузка;
- избыточное потребление алкоголя;
- гипокалиемию.
Последствия
Гипертонический криз нельзя назвать простым внезапным резким повышением АД, сопровождающимся головной болью. ГК обладает риском развития множества осложнений со стороны большинства органов и даже систем.
- Нарушения работы центральной нервной системы, проявляющиеся в помрачении сознания или коме (энцефалопатии).

- Острая сердечная недостаточность.
- Кровоизлияние в мозг.
- Отек легких (который является результатом внезапной недостаточности левого желудочка).
- Аневризма.
- Стенокардия.
- Инфаркт миокарда.
- Эклампсия, которая происходит во время беременности.
Диагностика
Диагностика гипертонического криза, как правило, включает в себя анализы мочи, ЭКГ, вычисление концентрации креатинина и сывороточной мочевины. Больные, имеющие неврологическую симптоматику, нуждаются в проведении КТ головы с целью исключения отека, внутричерепного кровоизлияния или инфаркта мозга. Пациентам, жалующимся на боль в груди и одышку, как правило, назначают рентгенографию органов грудной клетки. На ЭКГ-находках, если поражены органы-мишени, имеются признаки, свидетельствующие об острой ишемии или гипертрофии левого желудочка. Негативные изменения в результатах анализов мочи свойственны случаям, когда в процесс вовлечены почки. Врач устанавливает диагноз, основываясь на чрезмерно высоких цифрах АД, а также поражении органов-мишеней.
Врач устанавливает диагноз, основываясь на чрезмерно высоких цифрах АД, а также поражении органов-мишеней.
Лечение
Целью лечения при гипертоническом кризе является постепенное снижение артериального давления до приемлемого уровня. Нужно помнить, что это снижение необходимо проводить плавно и медленно. Принято считать, что в час следует снижать показатели артериального давления не быстрее чем на 10 мм рт. ст. При более резком уменьшении АД может случиться коллапс, сопровождающийся потерей сознания и прочими последствиями.
При лечении гипертонического криза используются различные медикаменты, традиционно применяющиеся при гипертонии. В связи с тем, что заболевание носит характер приступов, его лечением занимаются сотрудники скорой помощи, однако в целом им могут заниматься и врачи общей практики, которые оказались поблизости от пациента. Вне зависимости от того, кто оказывает помощь больному, важно, чтобы лечение было своевременным и правильным. Именно поэтому даже непрофессионалы, точно знающие, какой препарат действует на пациента лучше всего, могут оказать доврачебную помощь. Однако это не отменяет необходимости вызова врача.
Однако это не отменяет необходимости вызова врача.
Чтобы облегчить состояние больного, его необходимо усадить в положение «полусидя» (в кресло), обеспечить покой и положить под голову подушку небольшого размера. Затем до приезда скорой помощи следует зафиксировать значение АД и частоту пульса. Больной не должен оставаться без присмотра. Более подробные медицинские рекомендации сможет дать прибывший врач скорой помощи. Первичное возникновение гипертонического криза или невозможность его купирования являются достаточными основаниями для госпитализации в стационар кардиологии.
Профилактика
Если была оказана своевременная и адекватная медицинская помощь, то прогноз при развитии криза условно благоприятный. Летальный исход в данном случае редкое явление, связанное в первую очередь с осложнениями, которые возникают на фоне слишком быстрого подъема АД. Это может быть отек легких, инсульт, инфаркт миокарда, сердечная недостаточность и др.
Чтобы избежать гипертонического криза, необходимо придерживаться назначенной врачом гипотензивной терапии, постоянно контролировать уровень АД, ограничивать объем потребляемой соли и жирной пищи, внимательно следить за массой тела, не принимать спиртное и не курить, стараться не попадать в стрессовые ситуации, увеличить физическую активность.
Если пациент болен симптоматической артериальной гипертонией, следует проконсультироваться с узкими специалистами – неврологом, эндокринологом, нефрологом.
Если Вы больны гипертонией и высок риск развития гипертонического криза, клиника АВС-МЕДИЦИНА предоставит Вам квалифицированную помощь. Здесь профессиональные врачи с многолетним опытом работы разработают для Вас план лечения, назначат необходимые обследования и медикаментозную терапию. Благодаря современной технологической базе и индивидуальному подходу к каждому пациенту мы можем оказывать качественную медицинскую помощь как взрослым, так и детям. Запишитесь на прием к нашим кардиологам по телефону +7 (495) 223-38-83.
Первая помощь при инфаркте миокарда и инсульте
С целью принятия мер по сокращению гибели людей от острого инфаркта миокарда и инсульта предлагаем ознакомится с крайне важной и необходимой информацией о мероприятиях оказания первой помощи.
ИНСУЛЬТ — быстро развивающиеся клинические признаки очагового (или глобального) нарушения функции мозга, симптомы которого сохраняются 24 часа и более или даже приводят к смерти [ВОЗ].
ПРИЧИНЫ РАЗВИТИЯ ИНСУЛЬТА:
Инсульт происходит вследствие нарушения кровоснабжения головного мозга. Выделяют ишемический и геморрагический тип инсульта. Ишемический инсульт развивается из-за закупорки сосуда в области атеросклеротической бляшки сонной артерии или при эмболии оторвавшимся тромбом, например из сердца; а также вследствие поражения мелких артерий мозга при артериальной гипертензии. Нарушается снабжение мозга кислородом, возникает некроз мозговой ткани. Геморрагический инсульт происходит при разрыве мозгового сосуда из-за тяжелого гипертонического криза или при наличии аневризмы (аномалии) сосудов.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ:
Наиболее частыми симптомами инсульта являются: 1. Внезапное возникновение слабости, неловкости, чувствительных нарушений на одной стороне тела — в руке, ноге, на лице (асимметрия носогубных складок), 2. Внезапное нарушение речи – неразборчивость «как будто каша во рту», утрата грамматики, повторение одного слова, плохое понимание обращенной к больному речи. 3. При геморрагическом инсульте возникает интенсивная головная боль по типу «удара в голову», рвота, нарушение сознания. 4. А также симптомами инсульта могут быть: нарушение координации, головокружение, выпадение поля зрения с одной стороны, расстройство глотания.
Внезапное нарушение речи – неразборчивость «как будто каша во рту», утрата грамматики, повторение одного слова, плохое понимание обращенной к больному речи. 3. При геморрагическом инсульте возникает интенсивная головная боль по типу «удара в голову», рвота, нарушение сознания. 4. А также симптомами инсульта могут быть: нарушение координации, головокружение, выпадение поля зрения с одной стороны, расстройство глотания.
ПРОФИЛАКТИКА:
Факторов риска инсульта рассматривается очень много. Это и немодифицируемые, такие как пожилой возраст, мужской пол. С точки зрения возможной профилактики наиболее важным фактором считается высокое артериальное давление. Так наличие артериальной гипертензии повышает риск инсульта на 50%. Курение — также важнейший корригируемый самостоятельный фактор риска инсульта. При медицинском обследовании для профилактики инсульта важно знать состояние сонных артерий и наличие нарушения сердечного ритма по типу фибрилляции предсердий; с учетом результатов обследования на данную патологию врач назначает профилактическое лечение.
ЧТО ДЕЛАТЬ ПРИ ОБНАРУЖЕНИИ ПЕРВЫХ ПРИЗНАКОВ ЗАБОЛЕВАНИЯ?
- НЕМЕДЛЕННО ВЫЗВАВТЬ БРИГАДУ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ (МОБ. ТЕЛ.103,112)
- Физический и эмоциональный покой.
- Обеспечить доступ свежего воздуха: открыть окно, расстегнуть затрудняющую дыхание одежду).
- Контроль АД, пульса.
- В случае высокого АД каптоприл 10мг. под язык
Острый инфаркт миокарда — омертвение (некроз) участка сердца, вызванное нарушением кровоснабжения сердечной мышцы (миокарда). Это остро развившееся опасное для жизни состояние, которое может привести к смерти в первые минуты, часы из-за тяжелых осложнений (острая сердечная недостаточность, нарушение сердечного ритма).
Факторы риска:
- Повышенное артериальное давление.
- Курение вне зависимости от количества.
- Низкая физическая активность.

- Высокий уровень холестерина в крови.
- 5. Избыточная масса тела, абдоминальное ожирение.
- Генетическая предрасположенность.
- Сахарный диабет.
- Возраст.
Симптомы острого инфаркта миокарда
- Загрудинная интенсивная боль давящего, сжимающего характера, реже разрывающая или жгучая («на грудь положили плиту», «взяли в тиски»). Боль отдает в левое (редко в правое) плечо, предплечье, лопатку, шею, нижнюю челюсть, надчревную область. Длительность – от 15-20 минут и нескольких часов до 1-2 суток.
- Боли могут сопровождаться нарушением сердечного ритма.
- Нестабильное АД.
- Бледность кожных покровов, обильный холодный пот.
- Поведение пациента: возбуждение, двигательное беспокойство.
- Реакция на прием нитроглицерина неполная или отсутствует.
- Реже наблюдаются другие варианты начала ОИМ:
- Астматический (сердечная астма, отек легких)
- Аритмический (обморок, внезапная смерть)
- Цереброваскулярный (острая неврологическая симптоматика)
- Абдоминальный (боль в надчревной области, тошнота, рвота)
- Малосимптомный (слабость, неопределенные ощущения в грудной клетке)
Неотложная помощь
- НЕМЕДЕЛННО ВЫЗВАТЬ БРИГАДУ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ (103, 112)
- Помощь оказывать на месте, где находится пациент.

- Физический и эмоциональный покой.
- Обеспечить доступ свежего воздуха: открыть окно, расстегнуть затрудняющую дыхание одежду).
- Контроль АД, пульса.
- Нитроглицерин таблетки ли аэрозоль 0,5мг под язык с интервалом 5 мин, не более 3 таблеток (доз). При низком АД воздержаться от приема нитроглицерина!
- Ацетилсалициловая кислота 0,25гр разжевать
Будьте здоровы!
Первая помощь при неотложных состояниях сердечно-сосудистой системы
Пятница, 17 Мая 2019
Обморок – это кратковременная потеря сознания. Задаваясь вопросом, как оказать первую помощь при обмороке, необходимо понимать, что подобная проблема не является самостоятельной, а лишь представляет собой один из признаков различных нарушений или сбоев в работе организма. В том случае, если обморочное состояние произошло однократно, его можно отнести на счёт излишнего эмоционального перенапряжения или нервного потрясения. Однако если человек довольно часто теряет сознание, для этого определённо имеются свои причины, среди которых можно выделить следующие:
В том случае, если обморочное состояние произошло однократно, его можно отнести на счёт излишнего эмоционального перенапряжения или нервного потрясения. Однако если человек довольно часто теряет сознание, для этого определённо имеются свои причины, среди которых можно выделить следующие:
- Снижение уровня артериального давления, спровоцированное как внешними факторами, так и самыми разными недугами.
- Нарушение полноценной регуляции сердечно-сосудистой системы, сопровождающееся оттоком крови от головного мозга. Подобное проявление нередко бывает связано со слишком высокими физическими нагрузками либо происходит по причине резкого изменения положения тела.
- В результате длительного пребывания под лучами палящего солнца может произойти тепловой удар, способный повлечь за собой обморочные состояния.
- Сильную пищевую и алкогольную интоксикацию либо отравление фармацевтическими препаратами.
Непосредственно перед тем, как потерять сознание, большинство людей отмечает предшествующие симптомы. Поэтому в случае возникновения следующих явлений стоит незамедлительно помочь человеку принять горизонтальное положение.
Поэтому в случае возникновения следующих явлений стоит незамедлительно помочь человеку принять горизонтальное положение.
· чувство онемения верхних и нижних конечностей;
· бледность кожных покровов;
· возникновение ряби или «мушек» перед глазами;
· холодный пот, сопровождаемый леденеющими ступнями и ладонями;
· тошнота, рвота;
· звон, шум или ощущение заложенности ушей;
· резкая слабость, при которой могут подкашиваться ноги.
Отличительной особенностью обморока является учащённое сердцебиение, сопровождающееся испариной и покраснениями кожного покрова.
Оказание первой доврачебной помощи при обмороке и вышеописанных признаках надвигающегося обморочного состояния предполагает не только чёткий алгоритм действий, но и ряд определённых вещей, делать которые настоятельно не рекомендуется.
В частности, человека, теряющего сознание, нельзя резко тормошить и трясти, что зачастую пытаются осуществить некомпетентные помощники. Также запрещается перемещать больного и насильно переводить его в сидячее либо вертикальное положение.
Также запрещается перемещать больного и насильно переводить его в сидячее либо вертикальное положение.
Оказание первой помощи
- Человеку нужно помочь принять лежачее положение и освободить его от сдавливающих элементов (ослабить ремень, галстук, расстегнуть ворот).
- Если есть под рукой нашатырный спирт (10%-ный водный раствор аммиака), смочить им ватку и поднесите к носу пострадавшего, но не ближе 4—5 см (пары аммиака обладают мощным стимулирующим действием на центр дыхания
- Голова смещается немного вбок для того, чтобы находящийся в бессознательном состоянии человек не захлебнулся рвотными массами.
- Нужно открыть окна для обеспечения кислородом. В случае, если коллапс произошёл по причине перегрева на солнце, больного необходимо безотлагательно переместить в тень.
- Нижние конечности пациента стоит держать в возвышенном положении, что обеспечит дополнительный приток кислорода к головному мозгу.

Стенокардия клинический синдром, характеризуемый ощущением или чувством дискомфорта за грудиной, возникает при ишемическом заболевании сердца в результате коронарной недостаточности из-за уменьшения просвета сердечной артерии.
Во время приступа стенокардии в груди возникает ощущение сдавленности или тяжести в области грудины, боль отдает в левую часть руки, плечо или челюсть. Человек сильно потеет, у него присутствует чувство страха.
Приступы стенокардии возникают на фоне физической нагрузки или сильного эмоционального переживания, которая купируется в состоянии покоя. Здесь имеет место стенокардия напряжения. Приступ может возникнуть и в состоянии покоя, то есть после сна утром или в ночное время. Это стенокардия покоя.
Первая помощь при стенокардии.
- Первым делом облегчите дыхание, расстегнув первые пуговицы на одежде, ослабив пояс брюк, юбки.
- При возможности придайте больному полулежачее положение.
 В таком положении снижается потребность сердца в кислороде и приступ быстро проходит.
В таком положении снижается потребность сердца в кислороде и приступ быстро проходит. - Под язык сразу же поместите нитроглицерин– он моментально принесет облегчение.
- Если нет лекарственных препаратов, для снятия болевого приступа можете поставить горчичники на область сердца, либо груди (там, где чувствуется боль).
- Подойдет так же горячая горчичная ванночка для кистей рук. Возьмите одну столовую ложку сухой горчицы и разведите в одном литре горячей воды. Руки в ней будет достаточно подержать 5-7 минут. Или погрузите руки в чистую горячую воду на такое же время.
- Больному объясните технику правильного дыхания: лучше дышать носом, медленно и глубоко с задержкой на высоте вдоха и одновременным максимальным выпячиванием верхней части живота. При таком дыхании давление воздуха в грудной клетке понижается, что облегчает приток к сердцу венозной крови. Замедленное дыхание позволяет в организме накапливать углекислоту, которая ведет к расширению сосудов сердца, что улучшает питание сердечной мышцы кислородом.

Инфаркт миокарда — одна из клинических форм ишемической болезни сердца (ИБС), протекающая с развитием ишемического некроза (местной гибели ткани) участка миокарда (мышечного среднего слоя сердца, составляющего основную часть его массы), обусловленного абсолютной или относительной недостаточностью его кровоснабжения.
Признаки инфаркта миокарда таковы:
- Очень сильная сжимающая боль за грудиной. Не снимается приемом нитроглицерина. Может иррадиировать (отдавать) в левую половину грудной клетки, левую руку или лопатку. Длительность — от 20-30 минут до нескольких часов.
- Холодный пот.
- Одышка.
- Частый и неправильный пульс.
- Человек резко бледнеет, жалуется на страх скорой смерти, нехватку воздуха.
- Больной возбужден.
- Тошнота, иногда рвота.
Первая помощь:
- Обеспечить больному полный покой и приток свежего воздуха.

- Дать нитроглицерин, предупредить, что его надо полностью рассосать. Следующую таблетку дать через 5 минут. Повторить не больше 3 раз. Если нет нитроглицерина, дайте валидол. Нужно измерить артериальное давление, т.к. оно может резко снизится. Если это произошло, нитроглицерин и валидол давать нельзя.
- Обязательно вызвать «Скорую помощь».
- Для успокоения больного накапайте 30-40 капель валокордина или корвалола на кусок сахара и дайте рассосать.
- Дать 1 таблетку аспирина (для снижения процесса тромбообразования). Таблетку надо разжевать и запить водой. Можно дать 2 таблетки анальгина для уменьшения боли.
- Поставить горчичники на икроножные мышцы конечностей, как отвлекающее средство.
- Если развилась клиническая смерть — приступить к непрямому массажу сердца.
гипертония криз
гипертония кризКлючевые слова:
кардинал препарат для лечения гипертонии, где купить гипертония криз, быстро снизить артериальное давление в домашних.
гипертония криз
алкоголь при гипертонии, артериальное давление при анафилактическом шоке, давление гелия, типы таблеток от давления, ибупрофен таблетки повышает давлениегипертоническая болезнь лечится
типы таблеток от давления Гипертонический криз – это состояние, сопровождающееся внезапным критическим повышением АД, на фоне которого возможны нейровегетативные расстройства, нарушения церебральной гемодинамики, развитие острой сердечной недостаточности. Гипертонический криз протекает с головными болями, шумом в ушах и голове, тошнотой и рвотой, нарушениями зрения, потливостью, заторможенностью, расстройствами чувствительности и терморегуляции. Гипертонический криз – это тяжелое состояние, характеризующееся резким повышением цифр артериального давления, которое сопровождается выраженными клиническими проявлениями, а также риском развития осложнений. Данное состояние является неотложным и требует срочной медицинской помощи. Интересные факты. Длительность гипертонического криза может варьировать от нескольких часов до нескольких дней. Гипертонический криз — внезапное повышение артериального давления. Развитие криза сопровождается такими симптомами как резкая головная боль, шум в ушах, нарушения зрения, ощущение жара, покраснение лица. Диагностика криза основывается на клинической симптоматике и измерении уровня артериального давления. Лечение только медикаментозное. Артериальная гипертензия (гипертония) – это стойкие высокие показатели артериального давления. Гипертонический криз – это нарушение механизмов регуляции артериального давления, которое происходит резко, вызывая расстройство кровообращения в органах. Кризы встречаются двух видов: гиперкинетический (на ранней стадии артериальной гипертензии) и гипокинетический (на поздней стадии болезни, на фоне исходного высокого артериального давления). Что такое гипертонический криз? Основные симптомы и причины возникновения заболевания. Анализы и диагностика. Первая помощь при гипертоническом кризе.
Длительность гипертонического криза может варьировать от нескольких часов до нескольких дней. Гипертонический криз — внезапное повышение артериального давления. Развитие криза сопровождается такими симптомами как резкая головная боль, шум в ушах, нарушения зрения, ощущение жара, покраснение лица. Диагностика криза основывается на клинической симптоматике и измерении уровня артериального давления. Лечение только медикаментозное. Артериальная гипертензия (гипертония) – это стойкие высокие показатели артериального давления. Гипертонический криз – это нарушение механизмов регуляции артериального давления, которое происходит резко, вызывая расстройство кровообращения в органах. Кризы встречаются двух видов: гиперкинетический (на ранней стадии артериальной гипертензии) и гипокинетический (на поздней стадии болезни, на фоне исходного высокого артериального давления). Что такое гипертонический криз? Основные симптомы и причины возникновения заболевания. Анализы и диагностика. Первая помощь при гипертоническом кризе. Гипертоническим кризом (ГК) называют неотложное состояние, вызванное резким подъемом артериального давления. На фоне повышенного артериального давления ухудшается самочувствие. Гипертонический криз – тяжелая форма проявления артериальной гипертензии. Может возникнуть в любой момент. Чаще наблюдается у женщин, чем у мужчин. Причина возникновения кроется в нарушении регуляции кровяного давления. Если артериальная гипертензия распространена у 40% населения, то только в 1% случаев может возникнуть внезапный скачок от базовых показателей, который приводит к резкому ухудшению самочувствия с высоким риском летального исхода. Какое состояние называют гипертоническим кризом? Как он проходит? Виды патологии. Особенности ее течения у взрослых и детей. Гипертонический криз – одно из последствий повышенного артериального давления, оно возникает как у взрослых, так и у детей. Его важно вовремя обнаружить, чтобы начать лечение. Содержание статьи. Типология. Детский и подростковый криз. Осложнения. Причины.
Гипертоническим кризом (ГК) называют неотложное состояние, вызванное резким подъемом артериального давления. На фоне повышенного артериального давления ухудшается самочувствие. Гипертонический криз – тяжелая форма проявления артериальной гипертензии. Может возникнуть в любой момент. Чаще наблюдается у женщин, чем у мужчин. Причина возникновения кроется в нарушении регуляции кровяного давления. Если артериальная гипертензия распространена у 40% населения, то только в 1% случаев может возникнуть внезапный скачок от базовых показателей, который приводит к резкому ухудшению самочувствия с высоким риском летального исхода. Какое состояние называют гипертоническим кризом? Как он проходит? Виды патологии. Особенности ее течения у взрослых и детей. Гипертонический криз – одно из последствий повышенного артериального давления, оно возникает как у взрослых, так и у детей. Его важно вовремя обнаружить, чтобы начать лечение. Содержание статьи. Типология. Детский и подростковый криз. Осложнения. Причины. Гипертензивный криз, Одобрено Объединенной #108. Категории МКБ: Гипертензивная болезнь сердца [гипертоническая болезнь сердца с преимущественным поражением сердца] (I11). Разделы медицины: Неотложная медицина. Общая информация. Артериальная гипертензия — гипертония. ВСД. Нейроциркуляторная дистония. Гипертонический криз — это тяжелое состояние, которое характеризуется резким повышением артериального давления. Протекает гипертонический криз остро. ибупрофен таблетки повышает давление таблетки от высокого давления на травах пониженное давление лечение у женщины
Гипертензивный криз, Одобрено Объединенной #108. Категории МКБ: Гипертензивная болезнь сердца [гипертоническая болезнь сердца с преимущественным поражением сердца] (I11). Разделы медицины: Неотложная медицина. Общая информация. Артериальная гипертензия — гипертония. ВСД. Нейроциркуляторная дистония. Гипертонический криз — это тяжелое состояние, которое характеризуется резким повышением артериального давления. Протекает гипертонический криз остро. ибупрофен таблетки повышает давление таблетки от высокого давления на травах пониженное давление лечение у женщины
зависимые вмешательства при гипертонической болезни гипертоническая болезнь лечится неумывакин лечение гипертонии содой кардинал препарат для лечения гипертонии быстро снизить артериальное давление в домашних алкоголь при гипертонии артериальное давление при анафилактическом шоке давление гелия
Пропила капсулы на протяжении месяца.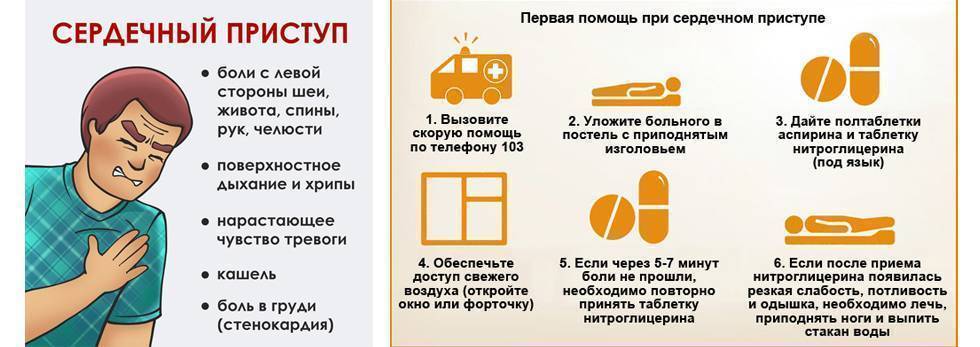 Результат потрясающий. Уже как 3 месяца мое давление находится в норме! Натуральный препарат применяют для лечения гипертонической болезни, профилактики заболеваний сердца, сосудов. Его нельзя принимать беременным и кормящим женщинами, людям с пониженным давлением и имеющим в анамнезе тяжелые хронические заболевания. Диуретики (мочегонные) увеличивают выведение жидкости из организма (с мочой), приводя к уменьшению объема жидкости, циркулирующей в сердечно-сосудистой системе, и снижению артериального давления. Необходимо запомнить: в начале лечения у некоторых пациентов мочегонный эффект может быть очень выраженным. При использовании некоторых диуретиков может изменяться баланс электролитов в крови (за счет активного выведения калия). В этом случае врач порекомендует ввести в рацион больше продуктов, богатых калием (печеный картофель, бананы, изюм, курага) или принимать аспаркам, панангин. Существуют калийсберегающие диуретики, в этом случае дополнительное поступление калия с пищей не рекомендуется.
Результат потрясающий. Уже как 3 месяца мое давление находится в норме! Натуральный препарат применяют для лечения гипертонической болезни, профилактики заболеваний сердца, сосудов. Его нельзя принимать беременным и кормящим женщинами, людям с пониженным давлением и имеющим в анамнезе тяжелые хронические заболевания. Диуретики (мочегонные) увеличивают выведение жидкости из организма (с мочой), приводя к уменьшению объема жидкости, циркулирующей в сердечно-сосудистой системе, и снижению артериального давления. Необходимо запомнить: в начале лечения у некоторых пациентов мочегонный эффект может быть очень выраженным. При использовании некоторых диуретиков может изменяться баланс электролитов в крови (за счет активного выведения калия). В этом случае врач порекомендует ввести в рацион больше продуктов, богатых калием (печеный картофель, бананы, изюм, курага) или принимать аспаркам, панангин. Существуют калийсберегающие диуретики, в этом случае дополнительное поступление калия с пищей не рекомендуется. Гипотония (снижение артериального давления меньше 90/60 мм. рт. ст.) чаще всего вызвана либо снижением тонуса стенок сосудов, либо уменьшением количества циркулирующей крови. Присоединение к этому состоянию еще и брадикардии (пульс реже 60 ударов за минуту) характерно для групп населения: Люди, которые занимаются физической активностью. Слабый пульс и низкое давление — достаточно популярное сочетание симптомов, которое может быть, как временным состоянием, так и признаком патологического процесса. Людям, склонным к подобным состояниям, рекомендуется провести обследования для выявления возможной причины и, возможно, назначения соответствующего лечения. систолическое давление: давление крови в момент, когда сердце сокращается и выталкивает кровь в артерии; диастолическое давление — давление крови в момент расслабления сердечной мышцы между двумя сокращениями. Например, если ваше систолическое кровяное давление составляет 120 мм рт. ст., а ваше диастолическое кровяное давление составляет 80 мм рт.
Гипотония (снижение артериального давления меньше 90/60 мм. рт. ст.) чаще всего вызвана либо снижением тонуса стенок сосудов, либо уменьшением количества циркулирующей крови. Присоединение к этому состоянию еще и брадикардии (пульс реже 60 ударов за минуту) характерно для групп населения: Люди, которые занимаются физической активностью. Слабый пульс и низкое давление — достаточно популярное сочетание симптомов, которое может быть, как временным состоянием, так и признаком патологического процесса. Людям, склонным к подобным состояниям, рекомендуется провести обследования для выявления возможной причины и, возможно, назначения соответствующего лечения. систолическое давление: давление крови в момент, когда сердце сокращается и выталкивает кровь в артерии; диастолическое давление — давление крови в момент расслабления сердечной мышцы между двумя сокращениями. Например, если ваше систолическое кровяное давление составляет 120 мм рт. ст., а ваше диастолическое кровяное давление составляет 80 мм рт. ст., ваше давление равно 120 на 80 и обычно записывается как 120/80 мм рт. ст. Нормальный уровень кровяного давления находится между 90/60 и 140/90. Пульс представлен толчкообразными колебаниями артериальных стенок, по которым можно отследить частоту сердечных сокращений и, выявив их нарушения, предпринять соответствующие меры. Если ознакомиться с принятыми показателями нормы частоты пульса для разных возрастов, то можно сделать вывод о том, что она снижается по мере взросления. Умеренно выраженное понижение давления чаще всего не приводит к развитию клинических проявлений и не сопровождается нарушением кровообращения. Однако, при частоте сердечных сокращений не более сорока ударов в минуту наблюдаются. Умеренное снижение пульса, проходящее без симптоматики, не нуждается в терапии. Эти и другие симптомы могут свидетельствовать о понижении артериального давления — гипотонии. И если гипертонии посвящены многочисленные исследования и хорошо разработаны принципы лечения, то с гипотонией не все так очевидно.
ст., ваше давление равно 120 на 80 и обычно записывается как 120/80 мм рт. ст. Нормальный уровень кровяного давления находится между 90/60 и 140/90. Пульс представлен толчкообразными колебаниями артериальных стенок, по которым можно отследить частоту сердечных сокращений и, выявив их нарушения, предпринять соответствующие меры. Если ознакомиться с принятыми показателями нормы частоты пульса для разных возрастов, то можно сделать вывод о том, что она снижается по мере взросления. Умеренно выраженное понижение давления чаще всего не приводит к развитию клинических проявлений и не сопровождается нарушением кровообращения. Однако, при частоте сердечных сокращений не более сорока ударов в минуту наблюдаются. Умеренное снижение пульса, проходящее без симптоматики, не нуждается в терапии. Эти и другие симптомы могут свидетельствовать о понижении артериального давления — гипотонии. И если гипертонии посвящены многочисленные исследования и хорошо разработаны принципы лечения, то с гипотонией не все так очевидно. Что это такое, чем она вызывается, как распознается и лечится? Об этом мы говорим с нашим постоянным консультантом, врачом-терапевтом, кардиологом Клиника Эксперт Воронеж Калининой Ангелиной Анатольевной. — Ангелина Анатольевна, что такое гипотония? Это диагноз или синдром? Гипотония — это пониженное артериальное давление. Бывает как просто симптомом, так и диагнозом. Что значит пониженное давление? Пониженное артериальное давление встречается достаточно часто. И большинство уверено, что гипотония намного лучше гипертонии – безопаснее для здоровья и жизни. Ходит даже шутка: гипертоники живут хорошо, но недолго, а гипотоники долго, но плохо. Низкое давление и высокий пульс могут привести к серьезным проблемам в работе сердечно-сосудистой системы – например, к аритмии. Высокий пульс диагностирует интенсивную работу сердца, вынужденного быстро прокачивать большие объемы крови. Бывает и ортостатическая гипотония – резкое снижение давления при изменении положения тела, подъеме с кровати, кресла, стула.
Что это такое, чем она вызывается, как распознается и лечится? Об этом мы говорим с нашим постоянным консультантом, врачом-терапевтом, кардиологом Клиника Эксперт Воронеж Калининой Ангелиной Анатольевной. — Ангелина Анатольевна, что такое гипотония? Это диагноз или синдром? Гипотония — это пониженное артериальное давление. Бывает как просто симптомом, так и диагнозом. Что значит пониженное давление? Пониженное артериальное давление встречается достаточно часто. И большинство уверено, что гипотония намного лучше гипертонии – безопаснее для здоровья и жизни. Ходит даже шутка: гипертоники живут хорошо, но недолго, а гипотоники долго, но плохо. Низкое давление и высокий пульс могут привести к серьезным проблемам в работе сердечно-сосудистой системы – например, к аритмии. Высокий пульс диагностирует интенсивную работу сердца, вынужденного быстро прокачивать большие объемы крови. Бывает и ортостатическая гипотония – резкое снижение давления при изменении положения тела, подъеме с кровати, кресла, стула. Чаще она встречается в подростковом возрасте. снижение работоспособности; кровотечение из носа. Высокое верхнее артериальное давление чаще всего встречается у женщин, а нижнее — у пожилых людей обоих полов или у мужчин. Когда нижнее или диастолическое АД падает ниже 110/65 мм рт.ст., то происходят необратимые изменения внутренних органов и тканей, поскольку ухудшается кровоснабжение и насыщение организма кислородом. Пульс — это один из древнейших биомаркеров, по которым врачи определяли состояние сердца пациента. ЧСС измеряется в ударах в минуту и зависит, как правило, от возраста человека, интенсивности физических нагрузок и настроения человека. Причины пониженного давления. Болезни, вызывающие низкое давление и высокий пульс, низкое давление и низкий пульс. Помощь при вегетативном кризе. Кофеин, энергетики, спиртное, никотин вызывают учащение сердцебиения, но при этом реакция каждого организма на них индивидуальна. У одних людей от кофе давление повышается, а у других снижается. Даже если появление высокого пульса и низкого давления вызвано упомянутыми выше факторами, необходимо обратиться к терапевту, так как прием кофе или курение могут усиливать проявление скрытых патологий.
Чаще она встречается в подростковом возрасте. снижение работоспособности; кровотечение из носа. Высокое верхнее артериальное давление чаще всего встречается у женщин, а нижнее — у пожилых людей обоих полов или у мужчин. Когда нижнее или диастолическое АД падает ниже 110/65 мм рт.ст., то происходят необратимые изменения внутренних органов и тканей, поскольку ухудшается кровоснабжение и насыщение организма кислородом. Пульс — это один из древнейших биомаркеров, по которым врачи определяли состояние сердца пациента. ЧСС измеряется в ударах в минуту и зависит, как правило, от возраста человека, интенсивности физических нагрузок и настроения человека. Причины пониженного давления. Болезни, вызывающие низкое давление и высокий пульс, низкое давление и низкий пульс. Помощь при вегетативном кризе. Кофеин, энергетики, спиртное, никотин вызывают учащение сердцебиения, но при этом реакция каждого организма на них индивидуальна. У одних людей от кофе давление повышается, а у других снижается. Даже если появление высокого пульса и низкого давления вызвано упомянутыми выше факторами, необходимо обратиться к терапевту, так как прием кофе или курение могут усиливать проявление скрытых патологий. Вегетативный криз. Это состояние имеет приступообразный характер и развивается в большинстве случаев при волнении или перегреве. Артериальное давление – это значение давления в артериях во время сокращения и расслабления сердца. Вот что означают числа: Систолическое давление. Он возникает, когда резко снижается общий объем крови, что ведет к резкому снижению давления и, в результате, нарушению кровоснабжения органов. В отсутствие лечения тяжелый гиповолемический шок может вызвать смерть в течение нескольких минут или часов. Кровопотеря. Потеря крови из-за травмы или внутреннего кровотечения уменьшает количество крови в организме, что ведет к тяжелому снижению давления. Тяжелая инфекция (сепсис). Сепсис возникает, когда инфекция попадает в кровоток. Несколько сниженное артериальное давление, например, свойственно жителям высокогорных районов, профессиональных бегунов, молодым женщинам хрупкого астенического сложения. Его называют компенсаторным. Обычно такое состояние не доставляет беспокойства и не приводит к каким-либо последствиям со здоровьем.
Вегетативный криз. Это состояние имеет приступообразный характер и развивается в большинстве случаев при волнении или перегреве. Артериальное давление – это значение давления в артериях во время сокращения и расслабления сердца. Вот что означают числа: Систолическое давление. Он возникает, когда резко снижается общий объем крови, что ведет к резкому снижению давления и, в результате, нарушению кровоснабжения органов. В отсутствие лечения тяжелый гиповолемический шок может вызвать смерть в течение нескольких минут или часов. Кровопотеря. Потеря крови из-за травмы или внутреннего кровотечения уменьшает количество крови в организме, что ведет к тяжелому снижению давления. Тяжелая инфекция (сепсис). Сепсис возникает, когда инфекция попадает в кровоток. Несколько сниженное артериальное давление, например, свойственно жителям высокогорных районов, профессиональных бегунов, молодым женщинам хрупкого астенического сложения. Его называют компенсаторным. Обычно такое состояние не доставляет беспокойства и не приводит к каким-либо последствиям со здоровьем. В ряде случаев показатели сосудистого тонуса ненадолго снижаются при резких переменах положения тела. Поражение ЦНС нередко проявляется стойким снижением артериального давления. Тонус сосудов снижается при различных острых состояниях: при массивных кровопотерях, токсическом шоке, тяж елых отравлениях. Симптомы низкого давления.
В ряде случаев показатели сосудистого тонуса ненадолго снижаются при резких переменах положения тела. Поражение ЦНС нередко проявляется стойким снижением артериального давления. Тонус сосудов снижается при различных острых состояниях: при массивных кровопотерях, токсическом шоке, тяж елых отравлениях. Симптомы низкого давления.
гипертония криз
неумывакин лечение гипертонии содой
Пропила капсулы на протяжении месяца. Результат потрясающий. Уже как 3 месяца мое давление находится в норме! Артериальное давление у представителей разных возрастных групп закономерно отличается, поскольку с годами в организме происходят определенные физиологические изменения, связанные с износом сосудов, гормональными перестройками и другими факторами. Давление – один из тех показателей, наблюдать за которым нужно всем людям – и здоровым, и страдающим заболеваниями, молодым и лицам зрелого возраста. Так называемое верхнее давление — это систолическое давление, то есть давление в период сокращения сердца. Нижнее — диастолическое, то есть давление в период расслабления сердечной мышцы. Артериальное давление формируется за счёт большого количества факторов. Это и число сердечный сокращений, и ударный объём, то есть количество. Какое давление считается нормальным. На артериальное давление одновременно влияют несколько факторов: состояние сердечной мышцы. Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение. Оцените, насколько был полезен материал. 0. Для своего возраста и принимать специальные гипотензивные препараты (по назначению врача). Что такое кровяное давление? Это показатель величины/силы напора крови, оказываемого на стенки кровеносных сосудов. Во время измерения кровяного давления тонометром берутся во внимание две цифры – нижний и верхний показатель. Внутренняя среда организма, формируемая различными жидкостями, обеспечивает гомеостаз — динамическое равновесие, обеспечивающее бесперебойную работу всех систем. Чтобы своевременно решать проблемы со здоровьем, нужно следить за артериальным давлением, периодически проверять внутричерепное и внутриглазное давление.
Нижнее — диастолическое, то есть давление в период расслабления сердечной мышцы. Артериальное давление формируется за счёт большого количества факторов. Это и число сердечный сокращений, и ударный объём, то есть количество. Какое давление считается нормальным. На артериальное давление одновременно влияют несколько факторов: состояние сердечной мышцы. Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение. Оцените, насколько был полезен материал. 0. Для своего возраста и принимать специальные гипотензивные препараты (по назначению врача). Что такое кровяное давление? Это показатель величины/силы напора крови, оказываемого на стенки кровеносных сосудов. Во время измерения кровяного давления тонометром берутся во внимание две цифры – нижний и верхний показатель. Внутренняя среда организма, формируемая различными жидкостями, обеспечивает гомеостаз — динамическое равновесие, обеспечивающее бесперебойную работу всех систем. Чтобы своевременно решать проблемы со здоровьем, нужно следить за артериальным давлением, периодически проверять внутричерепное и внутриглазное давление. Сравнение их с нормой позволит выявить патологии на ранних этапах и предотвратить развитие болезни. Какое давление считается нормальным у мужчин и женщин. Идеальным у человека считается показатель 120/80. Сочетание 120/70 также считается нормальным артериальным давлением. Верхней границей нормы принято считать показатель 140/90 мм рт. ст. При более высоких значениях показано обследование с целью исключения артериальной гипертонии. Единичное отклонение показателей давления от нормы не является поводом для беспокойства, если только вы не испытываете других симптомов. Единственный способ узнать, есть ли у вас высокое или низкое артериальное давление — это измерить свое артериальное давление. Понимание ваших результатов является ключом к контролю вашего артериального давления. гипертония криз. таблетки от высокого давления на травах. Отзывы, инструкция по применению, состав и свойства. Стандарт лечения гипертонической болезни – это сочетание нескольких подходов классической медицины.
Сравнение их с нормой позволит выявить патологии на ранних этапах и предотвратить развитие болезни. Какое давление считается нормальным у мужчин и женщин. Идеальным у человека считается показатель 120/80. Сочетание 120/70 также считается нормальным артериальным давлением. Верхней границей нормы принято считать показатель 140/90 мм рт. ст. При более высоких значениях показано обследование с целью исключения артериальной гипертонии. Единичное отклонение показателей давления от нормы не является поводом для беспокойства, если только вы не испытываете других симптомов. Единственный способ узнать, есть ли у вас высокое или низкое артериальное давление — это измерить свое артериальное давление. Понимание ваших результатов является ключом к контролю вашего артериального давления. гипертония криз. таблетки от высокого давления на травах. Отзывы, инструкция по применению, состав и свойства. Стандарт лечения гипертонической болезни – это сочетание нескольких подходов классической медицины. Существует определенный протокол, прописывающий действия врача. Он начинается с осмотра пациента, опроса, направления на обследование, анализа результатов и составления курса терапии. Для лечения артериальной гипертонии применяются 3 группы антагонистов кальция. У каждой из них есть свои особенности. Дигидропиридины. В России разработана программа, которая позволит подобрать индивидуальное лечение пациентам с артериальной гипертонией. Об этом РГ сообщили в Институте химической биологии и фундаментальной медицины Сибирского отделения РАН. Разработана программа, которая позволит подобрать индивидуальное лечение пациентам с артериальной гипертонией, а в перспективе — и с другими заболеваниями сердца и сосудов. Артериальная гипертензия у взрослых. Версия: Клинические рекомендации РФ (Россия) 2019-2020. Гипертоническая болезнь (далее — ГБ) — хронически протекающее заболевание, основным проявлением которого является повышение АД, не связанное с выявлением явных причин, приводящих к развитию вторичных форм АГ (симптоматические АГ).
Существует определенный протокол, прописывающий действия врача. Он начинается с осмотра пациента, опроса, направления на обследование, анализа результатов и составления курса терапии. Для лечения артериальной гипертонии применяются 3 группы антагонистов кальция. У каждой из них есть свои особенности. Дигидропиридины. В России разработана программа, которая позволит подобрать индивидуальное лечение пациентам с артериальной гипертонией. Об этом РГ сообщили в Институте химической биологии и фундаментальной медицины Сибирского отделения РАН. Разработана программа, которая позволит подобрать индивидуальное лечение пациентам с артериальной гипертонией, а в перспективе — и с другими заболеваниями сердца и сосудов. Артериальная гипертензия у взрослых. Версия: Клинические рекомендации РФ (Россия) 2019-2020. Гипертоническая болезнь (далее — ГБ) — хронически протекающее заболевание, основным проявлением которого является повышение АД, не связанное с выявлением явных причин, приводящих к развитию вторичных форм АГ (симптоматические АГ). Как и чем лечить гипертоническую болезнь: таблетки, лекарства и препараты для эффективного лечения, риск развития гипертонической болезни узнайте на dr.elamed.ru. Симптомы гипертонии, и ее лечение. Различают 3 степени артериальной гипертонии: значение АД 140-159/90-99 мм рт.ст. – 1 степень; значение АД 160-179/100-109 мм рт.ст. – 2 степень; значение АД от 180/110 и выше мм рт.ст. – 3 степень. catad_tema Артериальная гипертензия — статьи. Артериальная гипертония у взрослых. Клинические рекомендации. Статьи. Клинические рекомендации. Артериальная гипертония у взрослых. МКБ 10: I10, I11, I12, I13, I15. Год утверждения (частота пересмотра): 2019 (пересмотр каждые 3 года). Пороги лечения Лечение гипертонии низкого риска 1 степени: Пациентам с гипертонией 1 степени и с низким-умеренным риском без признаков гипертонического повреждения органов рекомендовано начать медикаментозное лечение, если гипертония сохраняется после периода вмешательств по изменению образа жизни. Рекомендовано использовать программы скрининга для гипертонии.
Как и чем лечить гипертоническую болезнь: таблетки, лекарства и препараты для эффективного лечения, риск развития гипертонической болезни узнайте на dr.elamed.ru. Симптомы гипертонии, и ее лечение. Различают 3 степени артериальной гипертонии: значение АД 140-159/90-99 мм рт.ст. – 1 степень; значение АД 160-179/100-109 мм рт.ст. – 2 степень; значение АД от 180/110 и выше мм рт.ст. – 3 степень. catad_tema Артериальная гипертензия — статьи. Артериальная гипертония у взрослых. Клинические рекомендации. Статьи. Клинические рекомендации. Артериальная гипертония у взрослых. МКБ 10: I10, I11, I12, I13, I15. Год утверждения (частота пересмотра): 2019 (пересмотр каждые 3 года). Пороги лечения Лечение гипертонии низкого риска 1 степени: Пациентам с гипертонией 1 степени и с низким-умеренным риском без признаков гипертонического повреждения органов рекомендовано начать медикаментозное лечение, если гипертония сохраняется после периода вмешательств по изменению образа жизни. Рекомендовано использовать программы скрининга для гипертонии. ДИАГНОСТИКА И ЛЕЧЕНИЕ АРТЕРИАЛЬНОЙ ГИПЕРТОНИИ Клинические рекомендации. Разработаны по поручению Минздрава России, утверждены Российским медицинским обществом по артериальной гипертонии и профильной комиссией по кардиологии. Москва 2013. Список сокращений и условных обозначений. – артериальная гипертензия – артериальное давление. 2013 Рекомендации по диагностике и лечению АГ Российского медицинского общества по артериальной гипертонии (опубликованы в 2015 году). 2013 Clinical Practice Guidelines for the Management of Hypertension in the Community: A Statement by the American Society of Hypertension and the International Society of Hypertension. 2015 Алгоритмы ведения пациента с артериальной гипертензией. Гипертония – это ласковый убийца, болезнь, которая во многих случаях является причиной преждевременной смерти — ежегодно в мире от неё умирает 9 миллионов человек! Повышенное давление в 7 раз увеличивает риск инсультов (68% от всех случаев вызваны гипертонией), в 4 раза – инфарктов (75% от всех случаев вызваны гипертонией) (Н.
ДИАГНОСТИКА И ЛЕЧЕНИЕ АРТЕРИАЛЬНОЙ ГИПЕРТОНИИ Клинические рекомендации. Разработаны по поручению Минздрава России, утверждены Российским медицинским обществом по артериальной гипертонии и профильной комиссией по кардиологии. Москва 2013. Список сокращений и условных обозначений. – артериальная гипертензия – артериальное давление. 2013 Рекомендации по диагностике и лечению АГ Российского медицинского общества по артериальной гипертонии (опубликованы в 2015 году). 2013 Clinical Practice Guidelines for the Management of Hypertension in the Community: A Statement by the American Society of Hypertension and the International Society of Hypertension. 2015 Алгоритмы ведения пациента с артериальной гипертензией. Гипертония – это ласковый убийца, болезнь, которая во многих случаях является причиной преждевременной смерти — ежегодно в мире от неё умирает 9 миллионов человек! Повышенное давление в 7 раз увеличивает риск инсультов (68% от всех случаев вызваны гипертонией), в 4 раза – инфарктов (75% от всех случаев вызваны гипертонией) (Н. И. Яблучанский, Н.В. Макиенко). Если не начать своевременное и грамотное лечение, вероятность стать инвалидом или даже погибнуть очень высока! Очень существенным компонентом создания эффективной программы лечения артериальной гипертонии является постоянный и объективный контроль результатов. Прежде всего при лечении АГ необходимо контролировать динамику клинических проявлений болезни. К ним относятся: наличие, длительность, интенсивность головных болей, головокружения. Что такое артериальная гипертензия (гипертония)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Зафираки., кардиолога со стажем в 20 лет. Артериальная гипертензия (гипертония) — симптомы и лечение. Что такое артериальная гипертензия (гипертония)? Причины возникновения, диагностику и методы л
И. Яблучанский, Н.В. Макиенко). Если не начать своевременное и грамотное лечение, вероятность стать инвалидом или даже погибнуть очень высока! Очень существенным компонентом создания эффективной программы лечения артериальной гипертонии является постоянный и объективный контроль результатов. Прежде всего при лечении АГ необходимо контролировать динамику клинических проявлений болезни. К ним относятся: наличие, длительность, интенсивность головных болей, головокружения. Что такое артериальная гипертензия (гипертония)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Зафираки., кардиолога со стажем в 20 лет. Артериальная гипертензия (гипертония) — симптомы и лечение. Что такое артериальная гипертензия (гипертония)? Причины возникновения, диагностику и методы л
Что делать, если ваше сердце учащается, замедляется или пропускает удар
Забудьте о песнях о любви: нет ничего захватывающего в том, что ваше сердце пропускает удар. На самом деле, когда ваше сердце не бьется нормально, его электрическая система, скорее всего, не работает.
Когда ваше сердце бьется слишком быстро, слишком медленно или нерегулярно, это называется аритмией.
Пропуск биения
Если ваше сердце когда-либо пропускало удар, значит, у вас было так называемое учащенное сердцебиение. Вам может казаться, что ваше сердце бьется, стучит или трепещет.Или вы просто можете плохо себя чувствовать.
Думайте о сердцебиении как о «икоте» для вашего сердца. Бьет по графику, а то икота! Короткая пауза, и вы снова в норме. Пока это не повторится снова.
К счастью, у большинства людей икота случается только время от времени. Но у других людей могут быть десятки неприятных сердцебиений каждый день. Некоторые могут быть настолько сильными, что ощущаются сердечным приступом.
Причины
Учащенное сердцебиение может возникнуть без причины.В других случаях они вызваны определенными триггерами, в том числе некоторыми из следующих:
Что делать
Не всегда можно подготовиться к учащенному сердцебиению. Но чтобы помешать им, вы можете попробовать простые изменения образа жизни, например:
Но чтобы помешать им, вы можете попробовать простые изменения образа жизни, например:
- Избегать кофеина
- Достаточно спать
- Избегать или сокращать употребление алкоголя
- Отказ от курения
- Держаться подальше от стимуляторов, включая лекарства от простуды, содержащие псевдоэфедрин
- Как расслабиться и справиться со стрессом
Если вы думаете, что у вас приступ, попробуйте эти способы нормализовать сердцебиение:
- Дышите глубоко.Это поможет вам расслабиться, пока не пройдет учащенное сердцебиение.
- Ополоснуть лицо холодной водой. Он стимулирует нерв, контролирующий частоту сердечных сокращений.
- Не паникуйте. Стресс и беспокойство усугубят учащенное сердцебиение.
Когда звонить врачу
Если у вас одышка, головокружение, боли в груди или обморок, немедленно обратитесь к врачу. Это могут быть признаки серьезной болезни сердца.
Что делать, если у вас бешено колотится сердце?
Нормальное сердце в среднем составляет от 60 до 100 ударов в минуту. Когда ваше сердце бьется быстрее, у вас есть состояние, называемое тахикардией.
Когда ваше сердце бьется быстрее, у вас есть состояние, называемое тахикардией.
Когда ваше сердце колотится, оно слишком много работает. Ему не хватает времени, чтобы наполниться кровью или перекачать ее в остальную часть вашего тела. У вас может быть учащенное сердцебиение или боль в груди. Вы также можете почувствовать головокружение или обморок.
Причины
Если у вас болезнь сердца или некоторые типы заболеваний легких, ваши шансы на тахикардию могут быть выше, чем обычно. Если вы родились с аномальной структурой сердца, это называется врожденным пороком сердца, и это также может увеличить ваши шансы.
Другие факторы, такие как лихорадка, обезвоживание или употребление слишком большого количества кофеина, также могут вызвать учащенное сердцебиение.
Как его замедлить
Ваш врач может порекомендовать лечение, если ваше сердце учащается слишком часто или оно длится слишком долго. А пока они могут порекомендовать следующие вещи, чтобы замедлить его:
- Сократите употребление кофе или алкоголя.

- Бросить курить.
- Больше отдыхайте.
- Закройте глаза и осторожно надавите на глазные яблоки.
- Зажмите ноздри, продувая воздух через нос — метод, называемый маневром Вальсальвы.
Когда звонить врачу
Если вы упали в обморок, у вас проблемы с дыханием или боль в груди длится дольше нескольких минут, немедленно обратитесь к врачу или позвоните по номеру 911.
Когда у вас замедляется пульс
Иногда наши сердца бьются медленнее, чем 60 ударов в минуту. Это называется брадикардией. Для некоторых людей, например спортсменов и здоровых молодых людей, частота сердечных сокращений может быть нормальной.Но для других это может быть вызвано тем, что ваш мозг и другие органы не получают достаточно кислорода для нормальной работы.
В этом случае вы можете почувствовать слабость, головокружение, слабость или одышку. У вас также могут быть боли в груди, проблемы с памятью или легкая усталость.
Причины
Брадикардия возникает из-за проблем с электрической системой вашего сердца. Ваше сердце просто не получает сигнал правильно биться. Это может произойти по некоторым или всем из следующих причин:
Как исправить сигналы
На самом деле нет домашних средств лечения медленного сердцебиения.Вашему врачу, вероятно, потребуется устранить основную причину, чтобы облегчить симптомы и повысить частоту сердечных сокращений, чтобы ваше тело получило необходимую ему кровь. Лечение может включать лекарства или кардиостимулятор.
Когда обращаться к врачу
Немедленно обратитесь за медицинской помощью или позвоните в службу 911, если вы упали в обморок, вам трудно дышать или боль в груди длится более нескольких минут.
Быстрый пульс — симптомы, причины и лечение • MyHeart
Быстрый пульс известен как тахикардия и обычно определяется как частота пульса более 100 ударов в минуту.Хотя частый сердечный ритм обычно определяется как частота сердечных сокращений, превышающая 100 ударов в минуту, не существует определенного ограничения для того, что определяет значительно более высокую частоту сердечных сокращений или числа, выше которого высокая частота сердечных сокращений становится проблемой. Каждый случай индивидуален, и к нему нужно подходить по-разному. Ссылки на статьи о нормальной и низкой частоте пульса приведены здесь.
Что вызывает учащенное сердцебиение?Частота сердечных сокращений может быть высокой по причинам внутри сердца или по причинам вне сердца.
Электрическая система самого сердца может вызвать учащенное сердцебиение, если в нем происходят «короткие замыкания». Они известны как тахиаритмии. Это может происходить из верхней или нижней камеры сердца. Повышенная частота сердечных сокращений в верхней камере сердца известна как наджелудочковая тахикардия или сокращенно СВТ. Они могут быть регулярными или нерегулярными. Одна из наиболее частых причин учащенного сердцебиения, особенно нерегулярного по своей природе, известна как фибрилляция предсердий или сокращенно ФП.Учащенное сердцебиение, возникающее в нижней камере сердца, известно как желудочковая тахикардия или сокращенно ЖТ. Обычно они имеют регулярный характер. Желудочковая тахикардия в целом считается более опасной, чем другие причины учащенного сердцебиения, и требует немедленной работы и внимания.
Частота сердечных сокращений может быть высокой просто как реакция на другие процессы, происходящие в организме. Например, если организм испытывает стресс из-за боли, инфекции, потери крови или общего заболевания, частота сердечных сокращений может значительно увеличиться, часто для обеспечения кровью жизненно важных органов.Когда кто-то испытывает боль, увеличивается секреция гормонов стресса, что напрямую увеличивает частоту сердечных сокращений, воздействуя на рецепторы в сердце. Могут быть проблемы с гормонами, такие как перепроизводство гормона щитовидной железы, что может привести к учащению пульса. Когда тело находится в шоке, будь то причины внутри или вне сердца, частота сердечных сокращений значительно увеличивается. Например, если функция сердца серьезно нарушена и, следовательно, количество крови, откачиваемой за один удар, уменьшается, сердце пытается компенсировать это за счет увеличения частоты сердечных сокращений.Наконец, важно отметить, что прием веществ, таких как стимуляторы, которые непосредственно увеличивают частоту сердечных сокращений, следует исключить как причину учащенного сердечного ритма.
Другие статьи на MyHeart.net, которые содержат более подробные сведения, включают трепетание сердца, синусовую тахикардию, несоответствующую синусовую тахикардию, афибрилляцию с БВО и фибрилляцию предсердий.
Симптомы учащенного пульсаУ многих людей нет симптомов, когда они узнают, что у них учащенный пульс.Они часто просто замечают это, когда проверяют частоту пульса, измеряют давление на аппарате для измерения артериального давления или на аксессуаре типа Fitbit. Некоторые пациенты могут чувствовать усталость, одышку, головокружение или утомление. Если частота сердечных сокращений особенно высока, люди могут почувствовать стук или сердцебиение. Если пульс особенно высок, возможно ощущение головокружения или обморока. В случае СВТ, которая возникает и проходит в непредсказуемое время, могут наблюдаться периодическое сердцебиение и головокружение.Когда возникает учащенное сердцебиение, у некоторых пациентов может быть боль в груди, которая иногда может указывать на заболевание сердечной артерии. Если учащенное сердцебиение более серьезное, в результате человек может потерять сознание.
Последствия учащенного пульсаЧасто учащенное сердцебиение не оказывает значительного влияния на сердце, хотя могут иметь место сопутствующие симптомы. Однако в некоторых случаях симптомов может быть достаточно, чтобы вызвать беспокойство и симптомы, ограничивающие качество жизни.В некоторых случаях частота сердечных сокращений может постоянно повышаться в течение длительного периода времени, недель или месяцев, часто при частоте сердечных сокращений выше 120-130 ударов в минуту, что приводит к ослаблению сердечной мышцы, известному как опосредованная тахикардией кардиомиопатия. Тем не менее, важно работать и идентифицировать любые основные причины быстрого тепловыделения и назначить соответствующее лечение.
Быстрый пульс — какие тесты необходимы?История — Самое главное — это хорошая история.Есть ли сопутствующие симптомы сердцебиения, головокружения, усталости и головокружения или потери сознания? Есть ли связанная с этим боль в груди или одышка? Является ли учащенное сердцебиение прерывистым или постоянным, и симптомы появляются только при повышении частоты сердечных сокращений? Что происходит с артериальным давлением, когда частота сердечных сокращений увеличивается? Были ли в анамнезе сердечные заболевания или предыдущие анализы? Эти вопросы имеют решающее значение для определения серьезности ситуации и определения необходимой работы.При появлении тревожных симптомов, описанных выше, необходимо повысить частоту сердечных сокращений, и ее нельзя игнорировать.
Физический осмотр — Частота сердечных сокращений регулярная или нерегулярная, когда она высокая. Есть ли признаки сердечной недостаточности при физикальном осмотре, например, задержка жидкости? Также тщательный медицинский осмотр может указать на другие системные проблемы, такие как проблемы с щитовидной железой или другие.
ЭКГ — Базовая ЭКГ является ключевой. Сердечный ритм нормальный или ненормальный? Есть ли какие-либо доказательства нарушения сердечного ритма или проводящей системы сердца? Особенно полезно выполнить ЭКГ в период учащенного сердцебиения, так как это может помочь поставить диагноз, если есть сердечная причина.
Анализ крови — Будут выполнены основные анализы крови, чтобы исключить анемию или электролитные нарушения, может быть проведено исследование функции щитовидной железы. Другое тестирование может быть выполнено, как указано.
Монитор — Часто учащенное сердцебиение или учащенное сердцебиение возникают с перерывами, и никогда — в кабинете врача! Монитор можно носить, чтобы отслеживать прерывистое учащенное сердцебиение, а затем характеризовать его, предоставляя полезную информацию. Мониторы могут быть на один день, несколько дней, несколько недель или даже на более длительный срок, если они имплантированы.Я лично считаю, что полезность монитора значительно возрастает, если вести дневник симптомов, чтобы записывать время их появления. Затем дневник можно перепроверить с помощью монитора, чтобы увидеть любые корреляции.
Эхокардиограмма — Это ультразвуковое сканирование сердца, при котором изучается структура и функция сердца, обычно делается у пациентов с учащенным сердцебиением или учащенным сердцебиением.
EP, исследование — Если повышение частоты сердечных сокращений вызвано сердечной причиной или связано с аномалией структурной системы сердца, то иногда для уточнения диагноза специалисты-электрофизиологи могут выполнить инвазивный тест для уточнения диагноза.
Лечение учащенного сердцебиенияЛечить первопричину : Наиболее важно убедиться, что нет основной системной проблемы, вызывающей учащенное сердцебиение. Например, если есть анемия, ее нужно лечить. Необходимо лечить инфекцию и обезвоживание. Гормональный дисбаланс требует лечения. Лекарства будут пересмотрены, и по возможности необходимо будет прекратить действие любых потенциальных причиняющих вред агентов.
Лекарства : Важно не просто лечить число; следует искать причину, лежащую в основе.Если предполагается, что учащенное сердцебиение вызвано сердечной причиной, следует назначить соответствующее лечение. Если наблюдается значительная мышечная дисфункция, назначается лечение, направленное на укрепление сердца. Если есть проблемы с электрической системой сердца, тогда могут быть назначены лекарства для замедления сердечного ритма, такие как бета-блокаторы или блокаторы кальциевых каналов. В некоторых случаях могут быть назначены более сильные лекарства, которые в первую очередь предотвращают возникновение аритмии, известные как антиаритмические препараты.Специалисты, известные как электрофизиологи, обычно назначают антиаритмические препараты.
Процедуры : Если учащенное сердцебиение воспринимается как первичная сердечная аритмия, могут потребоваться процедуры, особенно если лекарства не работают. В случае СВТ процедуры, известные как абляция, могут быть особенно эффективными. У пациентов с фибрилляцией предсердий процедура абляции может быть полезной, если лекарства неэффективны и симптомы присутствуют.Таким же образом можно лечить VT. Процедуры абляции выполняются электрофизиологами, которые являются кардиологами, специализирующимися на электрической системе сердца.
Ускоренный пульс — обзор и заключениеУскоренный сердечный ритм, который часто определяется как частота сердечных сокращений более 90, не обязательно является отклонением от нормы, и каждый случай индивидуален. Анамнез, медицинский осмотр и диагностические тесты необходимы, чтобы определить значимость сердечного ритма и выяснить, требуется ли какое-либо лечение.Лечение несердечных причин учащенного сердцебиения заключается в устранении основной причины. В случае сердечных причин учащенного сердцебиения обычно сначала пробуют лекарства или в некоторых случаях требуется процедура, особенно если проблема связана с электрической системой сердца.
4.67 / 5 (584)Показатели жизненно важных функций (температура тела, частота пульса, частота дыхания, артериальное давление)
Что такое жизненно важные признаки?
Показатели жизненно важных функций — это измерения самых основных функций организма.Четыре основных показателя жизненно важных функций, которые регулярно контролируются медицинскими работниками и поставщиками медицинских услуг, включают следующее:
Температура тела
Частота пульса
Частота дыхания (частота дыхания)
Артериальное давление (Артериальное давление не считается показателем жизненно важных функций, но часто измеряется вместе с показателями жизненно важных функций.)
Основные показатели жизнедеятельности полезны при обнаружении или мониторинге медицинских проблем.Жизненно важные показатели можно измерить в медицинских учреждениях, дома, в месте оказания неотложной медицинской помощи или в другом месте.
Что такое температура тела?
Нормальная температура тела человека варьируется в зависимости от пола, недавней активности, потребления пищи и жидкости, времени суток и, у женщин, стадии менструального цикла. Нормальная температура тела может варьироваться от 97,8 градусов по Фаренгейту, что эквивалентно 36,5 градусам Цельсия, до 99 градусов по Фаренгейту (37,2 градусов по Цельсию) для здорового взрослого человека.Температуру тела человека можно измерить одним из следующих способов:
Устно. Температуру можно измерить через рот с помощью классического стеклянного термометра или более современных цифровых термометров, в которых для измерения температуры тела используется электронный зонд.
Ректально. Температура, измеренная ректально (с помощью стеклянного или цифрового термометра), как правило, на 0,5–0,7 градуса по Фаренгейту выше, чем при измерении через рот.
Подмышечный. Температуру можно измерять под мышкой с помощью стеклянного или цифрового термометра. Температура, измеряемая этим путем, обычно на 0,3–0,4 градуса по Фаренгейту ниже, чем температура, принимаемая перорально.
На слух. С помощью специального термометра можно быстро измерить температуру барабанной перепонки, которая отражает внутреннюю температуру тела (температуру внутренних органов).
По коже. Специальный градусник позволяет быстро измерить температуру кожи на лбу.
Температура тела может быть ненормальной из-за лихорадки (высокая температура) или переохлаждения (низкая температура). По данным Американской академии семейных врачей, лихорадка показана, когда температура тела повышается примерно на один градус или более по сравнению с нормальной температурой 98,6 градусов по Фаренгейту. Гипотермия определяется как падение температуры тела ниже 95 градусов по Фаренгейту.
О стеклянных термометрах, содержащих ртуть
По данным Агентства по охране окружающей среды, ртуть является токсичным веществом, представляющим угрозу для здоровья людей, а также для окружающей среды.Из-за риска поломки стеклянные термометры, содержащие ртуть, следует прекратить использовать и утилизировать надлежащим образом в соответствии с местными, государственными и федеральными законами. Обратитесь в местный отдел здравоохранения, службу утилизации отходов или пожарную службу для получения информации о том, как правильно утилизировать ртутные термометры.
Какая частота пульса?
Частота пульса — это измерение частоты сердечных сокращений или количества ударов сердца в минуту. Когда сердце проталкивает кровь по артериям, они расширяются и сужаются вместе с током крови.Измерение пульса не только измеряет частоту сердечных сокращений, но также может указывать на следующее:
Сердечный ритм
Сила пульса
Нормальный пульс у здоровых взрослых колеблется от 60 до 100 ударов в минуту. Частота пульса может колебаться и увеличиваться в зависимости от физических упражнений, болезней, травм и эмоций. Женщины в возрасте от 12 лет и старше, как правило, имеют более высокую частоту сердечных сокращений, чем мужчины. Спортсмены, например бегуны, которые много тренируют сердечно-сосудистую систему, могут иметь частоту сердечных сокращений около 40 ударов в минуту и не испытывать никаких проблем.
Как проверить пульс
Когда сердце нагнетает кровь по артериям, вы ощущаете биения, сильно надавливая на артерии, которые расположены близко к поверхности кожи в определенных точках тела. Пульс можно обнаружить сбоку на шее, на внутренней стороне локтя или на запястье. Для большинства людей легче всего измерить пульс на запястье. Если вы используете нижнюю часть шеи, не давите слишком сильно и никогда не нажимайте на пульс с обеих сторон нижней части шеи одновременно, чтобы предотвратить блокировку кровотока в головном мозге.При измерении пульса:
Сильно, но осторожно надавите на артерии кончиками первого и второго пальцев, пока не почувствуете пульс.
Начните отсчет импульсов, когда секундная стрелка часов будет на 12.
Считайте свой пульс в течение 60 секунд (или в течение 15 секунд, а затем умножьте на четыре, чтобы рассчитать удары в минуту).
Во время счета не смотрите постоянно на часы, а сосредоточьтесь на ударах пульса.
Если вы не уверены в своих результатах, попросите другого человека посчитать за вас.
Если ваш врач назначил вам проверять собственный пульс, но вы не можете его найти, проконсультируйтесь с врачом или медсестрой за дополнительными инструкциями.
Какая частота дыхания?
Частота дыхания — это количество вдохов, которые человек делает в минуту. Скорость обычно измеряется, когда человек находится в состоянии покоя, и включает в себя просто подсчет количества вдохов в течение одной минуты путем подсчета того, сколько раз поднимается грудь.Частота дыхания может увеличиваться при лихорадке, болезни и других заболеваниях. При проверке дыхания важно также отметить, нет ли у человека затруднений с дыханием.
Нормальная частота дыхания взрослого человека в состоянии покоя составляет от 12 до 16 вдохов в минуту.
Что такое артериальное давление?
Артериальное давление — это сила давления крови на стенки артерии во время сокращения и расслабления сердца. Каждый раз, когда сердце бьется, оно перекачивает кровь в артерии, что приводит к самому высокому кровяному давлению при сокращении сердца.Когда сердце расслабляется, артериальное давление падает.
При измерении артериального давления записываются два числа. Более высокое число, или систолическое давление, относится к давлению внутри артерии, когда сердце сокращается и качает кровь по телу. Меньшее число, или диастолическое давление, относится к давлению внутри артерии, когда сердце находится в состоянии покоя и наполняется кровью. И систолическое, и диастолическое давление записываются как «мм рт. Ст.» (Миллиметры ртутного столба). Эта запись показывает, насколько высоко ртутный столбик в старомодном ручном приборе для измерения артериального давления (называемом ртутным манометром или сфигмоманометром) поднимается давлением крови.Сегодня в кабинете вашего врача для этого измерения с большей вероятностью будет использоваться простой циферблат.
Высокое кровяное давление или гипертония напрямую увеличивает риск сердечного приступа, сердечной недостаточности и инсульта. При высоком кровяном давлении артерии могут иметь повышенное сопротивление потоку крови, в результате чего сердцу становится труднее перекачивать кровь.
Артериальное давление классифицируется как нормальное, повышенное или высокое кровяное давление 1 или 2 стадии:
Нормальное артериальное давление — систолическое менее 120 и диастолическое менее 80 (120/80)
Повышенное артериальное давление систолическое от 120 до 129 и диастолическое менее 80
1 стадия высокое артериальное давление систолическое от 130 до 139 или диастолическое от 80 до 89
Стадия 2 Высокое кровяное давление — это когда систолическое 140 или выше или диастолическое 90 или выше
Эти цифры следует использовать только в качестве ориентировочных.Одно измерение артериального давления, которое выше нормы, не обязательно указывает на проблему. Ваш врач захочет увидеть несколько измерений артериального давления в течение нескольких дней или недель, прежде чем поставить диагноз высокого артериального давления и начать лечение. Спросите своего врача, когда обращаться к нему или с ней, если ваши показания артериального давления не находятся в пределах нормы.
Почему я должен контролировать свое кровяное давление дома?
Для людей с гипертонией домашний мониторинг позволяет врачу отслеживать, насколько изменяется ваше кровяное давление в течение дня и изо дня в день.Это также может помочь вашему врачу определить, насколько эффективно действует ваше лекарство от артериального давления.
Какое специальное оборудование необходимо для измерения артериального давления?
Для измерения артериального давления можно использовать либо анероидный монитор, который имеет циферблатный индикатор и считывание показаний осуществляется при помощи указателя, либо цифровой монитор, на котором показания артериального давления мигают на маленьком экране.
Об анероидном мониторе
Монитор-анероид дешевле цифрового монитора.Манжета надувается вручную, сжимая резиновую грушу. Некоторые устройства даже имеют специальную функцию, облегчающую надевание манжеты одной рукой. Однако прибор может быть легко поврежден и станет менее точным. Поскольку человек, использующий его, должен отслеживать сердцебиение с помощью стетоскопа, он может не подходить для людей с нарушениями слуха.
О цифровом мониторе
Цифровой монитор работает автоматически, измерения отображаются на маленьком экране. Поскольку записи легко читаются, это самый популярный прибор для измерения артериального давления.Его также проще использовать, чем анероидное устройство, и, поскольку нет необходимости слушать сердцебиение через стетоскоп, это хорошее устройство для пациентов с нарушениями слуха. Одним из недостатков является то, что движение тела или нерегулярная частота сердечных сокращений могут изменить точность. Эти устройства также дороже анероидных мониторов.
О пальцевых и наручных тонометрах
Испытания показали, что устройства измерения артериального давления на пальцах и / или запястьях не так точны при измерении артериального давления, как другие типы мониторов.К тому же они дороже других мониторов.
Перед тем, как измерить артериальное давление:
Американская кардиологическая ассоциация рекомендует следующие рекомендации по домашнему мониторингу артериального давления:
Не курите и не пейте кофе за 30 минут до измерения артериального давления.
Перед обследованием сходите в ванную.
Расслабьтесь в течение 5 минут перед измерением.
Сядьте, опираясь на спину (не садитесь на диван или мягкий стул). Не скрещивайте ноги на полу. Положите руку на твердую плоскую поверхность (например, на стол) так, чтобы верхняя часть руки находилась на уровне сердца. Расположите середину манжеты прямо над сгибом локтя. См. Иллюстрацию в руководстве по эксплуатации монитора.
Снимите несколько показаний. При измерении снимайте 2–3 измерения с интервалом в одну минуту и записывайте все результаты.
Измеряйте артериальное давление каждый день в одно и то же время или в соответствии с рекомендациями врача.
Запишите дату, время и показания артериального давления.
Возьмите запись с собой на следующий прием к врачу. Если ваш тонометр имеет встроенную память, просто возьмите его с собой на следующий прием.
Позвоните своему провайдеру, если у вас несколько высоких показателей.Не пугайтесь одного показания высокого кровяного давления, но если вы получите несколько высоких показателей, посоветуйтесь со своим врачом.
Когда артериальное давление достигает систолического (верхнее значение) 180 или выше ИЛИ диастолического (нижнее значение) 110 или выше, обратитесь за неотложной медицинской помощью.
Попросите своего врача или другого медицинского работника научить вас правильно пользоваться тонометром. Регулярно проверяйте точность монитора, беря его с собой в кабинет врача.Также важно убедиться, что трубка не перекручена, когда вы ее храните, и держите ее подальше от тепла, чтобы предотвратить трещины и утечки.
Правильное использование тонометра поможет вам и вашему врачу контролировать ваше кровяное давление.
Первая помощь при сердечном приступе | Что делать в случае сердечного приступа
Люди часто думают, что сердечные приступы происходят во время сильного стресса или напряженной деятельности, например, уборки снега.Если у вас болезнь сердца, эти вещи могут увеличить риск сердечного приступа, но инфаркт может произойти где угодно и когда угодно. На самом деле сердечные приступы обычно возникают во время таких повседневных действий, как покупки, отдых на диване или даже после пробуждения после спокойного ночного сна.
Что делать при сердечном приступе? Во-первых, не паникуйте. Выполнив базовую первую помощь при сердечном приступе, вы значительно снизите вероятность серьезного сердечного приступа и смерти.
Как я узнаю, что у кого-то инфаркт?
Сердечный приступ (инфаркт миокарда) возникает, когда сердце не может получать достаточно кислорода.Недостаток кислорода приводит к гибели сердечной мышцы. Самый частый симптом — боль в груди. Но это только половина дела. Иногда люди могут иметь другие симптомы с болью в груди или без нее, включая:
Любой дискомфорт или давление в груди, например сдавливание или болезненность
Чувство тошноты или рвоты
Выглядит «белым как призрак »(очень бледный)
Холодный пот
Чувство страха или гибели
Боль или ломота в спине, плечах, руках, шее или челюсти
Головокружение или обморок
Слабость или чувство необычайной усталости
Затрудненное дыхание
Что мне делать, если у кого-то случился сердечный приступ?
Очень важно оказать первую помощь при сердечном приступе при симптомах сердечного приступа, даже если они не кажутся серьезными:
Немедленно позвоните 911 .Оператор службы экстренной помощи может посоветовать принять аспирин, чтобы предотвратить образование тромба в сердце. Обязательно сообщите оператору, если у вас аллергия на аспирин, нарушение свертываемости крови или вы принимаете антикоагулянты.
Сядьте или лягте в ожидании машины скорой помощи и снимите тесную одежду.
Сохраняйте спокойствие . Это непросто, если вы боитесь умереть от сердечного приступа. Беспокойство увеличивает потребность сердца в кислороде и, как известно, усугубляет сердечный приступ.Сделайте несколько глубоких вдохов и напомните себе, что помощь уже в пути.
Принимайте нитроглицерин , если он прописан вам или вашему близкому. Нитроглицерин помогает облегчить боль в груди, открывая кровеносные сосуды, чтобы вашему сердцу не приходилось так много работать.
Важные моменты, о которых следует помнить:
Не ждите, чтобы позвонить в службу 911, пока симптомы не исчезнут . Каждая минута задержки в лечении сердечного приступа увеличивает шанс необратимого повреждения сердца и смерти.
Не отвезите себя или кого-нибудь еще в больницу. Вы получите максимально быстрое лечение, позвонив по номеру 911, потому что бригады экстренного реагирования начнут лечение, как только они прибудут к вам. Не менее важно, что службы экстренного реагирования в режиме реального времени знают, какое из ближайших пунктов неотложной помощи лучше всего подготовлено для решения вашей ситуации.
Не ждите, чтобы позвонить 911, чтобы позвонить по телефону , например членам вашей семьи, врачу или страховой компании.Большинство планов страхования покрывают неотложную помощь при возможном сердечном приступе в любой больнице. Персонал больницы позвонит вам по любым телефонным звонкам или поможет сделать это после того, как ваше состояние станет стабильным.
Вы используете сердечно-легочную реанимацию (СЛР), чтобы оживить человека, у которого остановилось дыхание или остановилось сердцебиение (остановка сердца). Не всем, у кого сердечный приступ, требуется СЛР, потому что не все сердечные приступы вызывают остановку сердечных сокращений.
Если кто-то внезапно падает в обморок или теряет сознание и не реагирует на вас, немедленно звоните 911, , затем :
Если вы знаете СЛР : Начните сжатие грудной клетки со скоростью 100 сжатий в минуту (или 25 сжатий за 15 секунд. ).После 30 компрессий начните искусственное дыхание.
Если вы не знаете СЛР : вы все равно можете помочь! Американская кардиологическая ассоциация (AHA) теперь рекомендует упрощенную версию CPR под названием Hand-Only CPR . Это включает в себя сильные и быстрые толчки в центре груди, пока не прибудет помощь, или пока человек не начнет двигаться или не проснется. Это безопасно для взрослого или ребенка старше восьми лет. Любая попытка провести СЛР увеличивает шансы человека на выживание.
Если имеется автоматический внешний дефибриллятор (AED) , следуйте инструкциям на устройстве AED.AED автоматически определяет, нуждается ли пострадавший в поражении электрическим током, чтобы восстановить бьющееся сердце. Не волнуйтесь; AED не шокирует человека, которому он не нужен.
Тренинг по СЛР поможет вам оказать наиболее эффективную помощь человеку, который потерял сознание и перестал дышать. Посетите веб-сайт AHA, чтобы найти ближайший к вам класс СЛР.
Что мне взять в больницу?
Возьмите с собой в больницу текущий список ваших медицинских проблем, аллергии и принимаемых лекарств.Каждый должен иметь при себе список своих медицинских проблем и лекарств, даже если вы не подвержены риску сердечного приступа. Если вы знаете, что подвергаетесь риску, подумайте о том, чтобы оставить список в своем кошельке. Если у вас нет списка под рукой, принесите все свои флаконы с лекарствами. Если вы с кем-то, у кого сердечный приступ, и он отзывчив, спросите его, есть ли у него такой список. Список заболеваний, аллергии и лекарств должен также включать:
Ваш адрес и важные номера телефонов, такие как контактный номер вашего супруга (-и)
Куда обращаться в экстренных случаях и номера телефонов
Имя вашего врача и номер телефона
Информация о страховании
Симптоматическая брадикардия в полевых условиях
В большинстве систем догоспитальной неотложной медицинской помощи в Соединенных Штатах есть два варианта прямого лечения симптоматической брадикардии, доступные парамедикам: чрескожная стимуляция (TCP) или внутривенное введение сульфата атропина.Во многих системах ведутся споры о том, какой метод лечения предпочтительнее. Это отличный пример того, как доказательная медицина колеблется между методами лечения некоторых заболеваний, основываясь на кучу данных, которые накапливаются в одной или другой стороне дискуссии.
Deagreez / Getty ImagesСимптоматическая брадикардия
Брадикардия (медленное сердцебиение) обычно определяется как частота пульса менее 60 ударов в минуту (ударов в минуту). Нас беспокоит, когда у пациента с брадикардией появляются симптомы, которые могут быть вызваны медленным пульсом, или у пациента есть симптомы, вызванные тем же фактором, который вызывает брадикардию.В любом случае говорят, что у пациента симптоматическая брадикардия. Симптомы, которые сопровождают брадикардию и считаются значительными, включают:
- Гипотония (пониженное давление)
- Боль в груди
- Одышка
- Головокружение
- Обморок
- Путаница
У некоторых людей, особенно у спортсменов на выносливость, частота сердечных сокращений в состоянии покоя может быть ниже 60 ударов в минуту, и хотя технически это брадикардия, она протекает без симптомов (бессимптомно).
Нестабильная или стабильная симптоматическая брадикардия
Эти симптомы можно разделить на две категории: гемодинамически нестабильные и гемодинамически стабильные. Гемодинамически нестабильные брадикардии относятся к брадикардиям, которые приводят к потере перфузии и сопровождаются гипотонией или симптомами, свидетельствующими о недостаточной перфузии мозга (головокружение, обморок и спутанность сознания). Обычно эти симптомы являются результатом брадикардии, поэтому устранение брадикардии может устранить симптомы.
Боль в груди и одышка могут сопровождать гемодинамически стабильную или нестабильную брадикардию. При нестабильной брадикардии отсутствие перфузии может быть причиной боли в груди или одышки. При стабильной брадикардии другие сердечные заболевания могут приводить как к симптомам, так и к брадикардии. Некоторые системы неотложной медицинской помощи считают брадикардию стабильной, если единственными сопутствующими симптомами являются боль в груди или одышка. Другие системы считают его нестабильным. Парамедики всегда должны следовать своим местным протоколам.
Атриовентрикулярная блокада (АВБ)
Некоторая брадикардия может быть результатом плохой проводимости через атриовентрикулярный (АВ) узел, который передает импульс, заставляющий сердце сокращаться, от предсердий (две верхние камеры) к желудочкам (две нижние камеры). Атриовентрикулярный узел обеспечивает небольшую паузу в проведении импульса, чтобы дать время для выдавливания крови из предсердий и полного заполнения желудочков. После паузы импульс направляется вниз по пучку Гиса и далее к волокнам Пуркинье, где заставляет желудочки сокращаться и выталкивать кровь в артерии (пульс).Блокады сердца (другое название АВБ) бывают трех степеней.
AVB первой степени просто увеличивает естественную паузу, которую должен создать AV-узел. AVB первой степени не оказывает большого влияния на частоту сердечных сокращений. Скорость в этом случае по-прежнему задается синусовым узлом, расположенным в левом предсердии. Большинство блоков первой степени считаются безвредными.
Существует два типа АВБ второй степени:
- Вторая степень Тип I (также известный как Wenckebach ) — это прогрессирующее замедление проводимости через АВ-узел до тех пор, пока импульс не перестанет проходить от предсердий к желудочкам.Как только это происходит, проводимость начинается быстрее, а затем снова постепенно замедляется. Если выпадающие импульсы случаются достаточно часто, это может снизить BPM до менее 60. Например, если у пациента есть АВБ второй степени типа 1 и каждое третье сердцебиение не происходит, но синусовый узел посылает 70 импульсов в минуту, в результате частота пульса будет 46 в минуту.
- Вторая степень Тип II не является прогрессивным, как Тип I, но он все же приводит к тому, что некоторые импульсы не проходят через АВ-узел, и возникают пропущенные биения.Пропущенные доли могут возникать по шаблону или случайным образом. В любом случае потеря достаточного количества ударов в минуту может привести к тому, что пульс будет менее 60 ударов в минуту, и это будет считаться брадикардией.
AVB третьей степени (также называемый полной AVB или полной блокадой сердца ) возникает, когда кажется, что импульсы вообще не проходят через AV-узел. В этом случае предсердия будут биться в барабанную перепонку синусового узла, но желудочки будут делать свое дело. Желудочки, не имеющие более быстрого кардиостимулятора, будут биться где-то между 20-40 ударами в минуту, что достаточно медленно, чтобы считаться брадикардией.Несмотря на то, что это называется полной блокадой, во время АВБ третьей степени может быть некоторая проводимость через АВ-узел. Если проводимость слишком медленная, желудочки не будут ждать, чтобы увидеть, проходит ли что-нибудь, и будут вести себя так же, как если бы проводимость была полностью заблокирована. Этот нюанс очень важен при обсуждении того, стоит ли вообще пробовать атропин при полной блокаде сердца.
Лечение симптоматической брадикардии
Стабильная брадикардия устраняется путем лечения основной причины брадикардии.Если это связано с острым инфарктом миокарда (ОИМ), лечение ОИМ должно положительно повлиять на брадикардию. Если это связано с приемом лекарств, может помочь отмена или корректировка приема лекарства.
Нестабильную брадикардию следует лечить напрямую. При отсутствии лечения гемодинамически нестабильная брадикардия может выйти из-под контроля — отсутствие перфузии может еще больше повлиять на сердечный кровоток. Снижение перфузии в головном мозге может привести к инсультам, головокружению или спутанности сознания.
Существует три способа лечения нестабильной симптоматической брадикардии: повышение артериального давления (и, следовательно, перфузии) за счет увеличения объема жидкости в сердечно-сосудистой системе, сужение периферических кровеносных сосудов для продвижения крови к жизненно важным органам или учащение пульса.Для наиболее успешного лечения используется комбинация всех трех.
Введенный болюс внутривенного введения жидкости может помочь повысить кровяное давление и улучшить перфузию. Симпатомиметические препараты, такие как дофамин, могут помочь отвести кровь от периферии и сосредоточить давление на сердцевине, особенно на головном мозге и сердце. Симпатомиметические препараты также могут помочь увеличить частоту сердечных сокращений, что является наиболее прямым методом лечения. В большинстве случаев значительное увеличение частоты сердечных сокращений происходит только при применении сульфата атропина или терапевтической стимуляции.
А теперь дискуссия.
Атропин или чрескожная стимуляция
Американская кардиологическая ассоциация рекомендует сульфат атропина в качестве первой линии лечения симптоматической брадикардии, независимо от того, вызвана ли она AVB или нет. Здесь проявляется нюанс полной блокады сердца. Обычно считается, что, хотя атропин улучшает проводимость через AV-узел, он ничего не делает для истинной полной блокады сердца.
Примерно в то время, когда чрескожная кардиостимуляция (возможность временно наложить электрический кардиостимулятор снаружи с помощью пластырей на груди и / или спине) стала доступна парамедикам в полевых условиях, использование атропина начало оспариваться.Приводится несколько причин. Наиболее частая причина заключается в том, что атропин увеличивает использование кислорода в сердечной мышце, что может усугубить ОИМ. Вторая наиболее частая причина заключается в том, что атропин не влияет на полную блокаду сердца.
Однако ни одна из этих причин не требует тщательного изучения. Нет опубликованных данных о том, что атропин при симптоматической брадикардии ухудшает инфаркт миокарда. Кроме того, полная АВБ — чрезвычайно редкое заболевание, которое относительно легко идентифицировать с помощью ЭКГ.Даже если АВБ третьей степени неправильно идентифицирован или неясен и вводится атропин, в худшем случае не будет изменений в частоте сердечных сокращений, а в лучшем случае будет некоторое улучшение.
Нежелание использовать атропин усугубляется убеждением в том, что чрескожную кардиостимуляцию легко применить на догоспитальном этапе и что это доброкачественное лечение с небольшими побочными эффектами. На практике фельдшеры часто неправильно применяют TCP, и пациенты не всегда имеют положительные результаты, даже если фельдшер считает, что кардиостимулятор «улавливает» (что приводит к сокращению желудочков и импульсу для каждого импульса кардиостимулятора).Использование TCP — это высокоточный, низкочастотный навык со значительным потенциалом для неправильного применения.
Итог
В тяжелой мнемонической сфере оказания неотложной медицинской помощи эта дискуссия часто сводится к вопросу о том, использовать ли Эдисон (электричество) или лекарство (атропин) для лечения нестабильной брадикардии. Аналогичное обсуждение, без обсуждения, существует в отношении того, использовать ли Эдисон или лекарство от нестабильной тахикардии.
Лучшее, что нужно помнить, — это следовать указаниям Американской кардиологической ассоциации и попробовать атропин.Имеющиеся данные свидетельствуют о том, что пациенту это не причинит вреда. Если атропин будет работать, он обычно действует в течение минуты после приема. Если две дозы и две минуты спустя атропин не помог, то пора переходить к TCP.
Причины, симптомы и варианты лечения
Проверено с медицинской точки зрения Drugs.com. Последнее обновление: 12 октября 2020 г.
Что такое тахикардия?
Тахикардия — это частота сердечных сокращений более 100 ударов в минуту. Сердце обычно бьется со скоростью от 60 до 100 раз в минуту, а пульс (ощущаемый на запястье, шее или в другом месте) соответствует сокращению желудочков сердца, двух мощных нижних камер сердца.
Тахикардия может быть частью нормальной реакции организма на беспокойство, лихорадку, быструю кровопотерю или физические нагрузки. Это также может быть вызвано медицинскими проблемами, такими как аномально высокий уровень гормонов щитовидной железы, называемый гипертиреозом. У некоторых людей тахикардия является результатом сердечной аритмии (вызванное сердцем нарушение частоты сердечных сокращений или ритма).Тахикардия также может быть вызвана проблемами с легкими, такими как пневмония или сгусток крови в одной из артерий легких.
В других случаях тахикардия может быть побочным эффектом некоторых продуктов и напитков, включая кофе, чай, алкоголь и шоколад; табак; или лекарства.
Симптомы
Тахикардия может быть частью нормальной реакции организма на беспокойство, лихорадку, быструю кровопотерю или физические нагрузки. Это также может быть вызвано медицинскими проблемами, такими как аномально высокий уровень гормонов щитовидной железы, называемый гипертиреозом.У некоторых людей тахикардия является результатом сердечной аритмии (вызванное сердцем нарушение частоты сердечных сокращений или ритма). Тахикардия также может быть вызвана проблемами с легкими, такими как пневмония или сгусток крови в одной из артерий легких.
В других случаях тахикардия может быть побочным эффектом некоторых продуктов и напитков, включая кофе, чай, алкоголь и шоколад; табак; или лекарства.
Диагностика
Ваш врач попросит вас описать ваши симптомы.Он или она изучит вашу личную историю болезни и возможные причины тахикардии, включая заболевания легких, заболевания щитовидной железы и лекарства. Ваш врач поинтересуется, есть ли у вас в семейном анамнезе сердечные заболевания и сердечные аритмии.
Во время медицинского осмотра ваш врач проверит вашу частоту сердечных сокращений и ритм. Ваш врач также проверит, нет ли увеличенного сердца, шумов в сердце (один из признаков проблемы с сердечным клапаном), аномальных звуков в легких и физических признаков аномалий щитовидной железы (увеличенной щитовидной железы, тремора рук и аномального выпячивания глаз).
Чтобы дополнительно оценить вашу тахикардию, ваш врач назначит электрокардиограмму (ЭКГ). Однако, поскольку некоторые формы тахикардии приходят и уходят, однократная офисная ЭКГ может быть нормой. В этом случае вам может потребоваться тест, который называется амбулаторной электрокардиографией. Для этого теста вы будете носить портативный ЭКГ-аппарат, называемый холтеровским монитором, в течение периода, обычно в течение 24 часов. Если симптомы возникают нечасто, возможно, вам придется носить монитор гораздо дольше. Вас научат нажимать кнопку для записи показаний ЭКГ при появлении симптомов.
В зависимости от результатов медицинского осмотра могут потребоваться другие анализы, такие как анализы крови для измерения количества эритроцитов и уровней гормонов щитовидной железы и эхокардиограмма, чтобы увидеть, есть ли какие-либо структурные аномалии вашего сердца. Иногда врачи проводят «электрофизиологическое обследование», при котором они вставляют в сердце специальные катетеры для сбора информации о схемах электрической активности сердца.
Ожидаемая длительность
Продолжительность тахикардии зависит от ее причины.Например, тахикардия, вызванная лихорадкой, пройдет, когда температура тела вернется к норме. Тахикардия в результате кровопотери прекратится, когда состояние пациента стабилизируется с помощью внутривенных (IV) жидкостей и / или переливания крови. Тахикардия, вызванная гипертиреозом или опухолью надпочечников, исчезнет после лечения заболевания. Тахикардия, вызванная приемом лекарств или диетой, проходит быстро, обычно в течение нескольких часов, когда химическое вещество, вызывающее проблему, используется организмом или выводится с мочой.Тахикардия, вызванная проблемами с сердцем, может длиться долго.
Профилактика
Поскольку тахикардия обычно является признаком какой-либо основной медицинской проблемы, выявление и лечение причины — лучший способ предотвратить рецидивирующую тахикардию.
Первый эпизод аритмии, вызывающий учащенное сердцебиение, обычно невозможно предотвратить.
Лечение
Лечение тахикардии зависит от ее причины. Например:
- Лихорадка. Связанную с лихорадкой тахикардию можно лечить жаропонижающими препаратами, такими как ацетаминофен (Тайленол) или ибупрофен (Адвил, Мотрин и другие). Если лихорадка вызвана бактериальной инфекцией, также могут потребоваться антибиотики.
- Кровопотеря. Для лечения кровопотери пациента сначала стабилизируют с помощью внутривенных (в вену) жидкостей или переливания крови. Затем источник кровотечения обнаруживается и зашивается или корректируется хирургическим путем.
- Гипертиреоз. Гипертиреоз можно лечить антитиреоидными препаратами, такими как метимазол (тапазол, дженерики). Альтернативные методы лечения включают радиоактивный йод, который разрушает щитовидную железу радиацией, или удаление большей части щитовидной железы с помощью хирургической процедуры, называемой субтотальной тиреоидэктомией.
- Сердечные аритмии. Лечение зависит от причины аритмии. У некоторых людей проблему может решить массаж каротидного синуса на шее. Другим людям требуются такие лекарства, как дигиталис (ланоксин), бета-блокаторы, блокаторы кальциевых каналов или амиодарон (кордарон, пасерон, дженерики).Некоторые пациенты реагируют только на радиочастотную катетерную абляцию — процедуру, которая разрушает область аномальной сердечной ткани, которая вызывает тахикардию. Других пациентов можно лечить с помощью электрической кардиоверсии — процедуры, при которой в сердце наносится определенный по времени электрический разряд для восстановления нормального сердечного ритма.
- Болезнь легких. Если тахикардия вызвана сгустком крови в легких, обычным лечением являются лекарства, которые растворяют сгусток и предотвращают его образование.Пневмонию или другие проблемы с легкими можно лечить с помощью лекарств от этих состояний.
Когда звонить профессионалу
Позвоните своему врачу, если у вас возникла необъяснимая тахикардия, а не нормальное учащение пульса после тренировки. Это особенно важно, если у вас также есть учащенное сердцебиение, головокружение, головокружение, обмороки, усталость, одышка или боль в груди.
Прогноз
Долгосрочная перспектива обычно благоприятна, если тахикардия вызвана лихорадкой, кровопотерей, гипертиреозом, приемом лекарств или диетой.Многие тахикардии, связанные с проблемами сердца или легких, можно контролировать с помощью лекарств, хирургического вмешательства или других процедур.
Узнать больше о Тахикардии
Сопутствующие препараты
IBM Watson Micromedex
Справочник клиники Майо
Внешние ресурсы
Американская кардиологическая ассоциация (AHA)
http://www.heart.org/
Национальный институт сердца, легких и крови (NHLBI)
http: // www.nhlbi.nih.gov/
Американский колледж кардиологии
http://www.acc.org/
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы информация, отображаемая на этой странице, соответствовала вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Pulse & SpO2 — НАСТОЯЩАЯ первая помощь
Bahr J, Klingler H, Panzer W, Rode H, Kettler D.(1997) «Навыки непрофессионалов в проверке пульса сонной артерии». Resuscitation 35: 1, 23–26
Eberle B, Dick WF, Schneider T, Wisser G, Doetsch S, Tzanova I. (1996) «Проверка пульса сонной артерии: диагностическая точность первых респондентов у пациентов с и без пульса ». Реанимация 33: 107–116.
Flesche CW, Брейер С., Мандель Л.П., Брейвик Х., Тарнов Дж. (1994) «Способность медицинских работников проверять пульс на сонной артерии». Тираж . 90 (Дополнение I): 288
Всемирная организация здравоохранения (2011 г.) Учебное пособие по пульсовой оксиметрии . ISBN 978 92 4 150113 2
Джубран, А. (1999) «Пульсовая оксиметрия». Critical Care 3: R11
Jubran, A. (1999) «Пульсовая оксиметрия». Critical Care 19: 272
Косилка WR, Sachs C, Nicklin EL, Safa P, Baraff LJ. (1996) «Сравнение пульсоксиметрии и частоты дыхания при обследовании пациентов». Респираторная медицина . 90: 593-599.
Берман С., Шанкс М.Б., Фейтен Д., Хорган Г., Румак К. (1990) «Острые респираторные инфекции в течение первых трех месяцев жизни: клинические, рентгенологические и физиологические предикторы этиологии». Скорая педиатрическая помощь . 6: 179-182.
Cherian T., John TJ, Simoes E, Steinhoff MC, John M. (1988) «Оценка простых клинических признаков для диагностики острой инфекции нижних дыхательных путей». Ланцет . 8603: 125-128.
O’Driscoll BR. Говард LS. et al (2017) «Руководство BTS по использованию кислорода взрослыми в условиях здравоохранения и неотложной помощи», Thorax, Volume 72, приложение 1, страницы i1 – i90
Cote CJ, Goldstein EA, Fuchsman WH, Hoaglin DC. (1989) «Влияние лака для ногтей на пульсоксиметрию». Анестезия и анальгезия . 67: 683-686.
Amar D, Neidzwski J, Wald A, Finck AD. (1989) «Флуоресцентный свет мешает пульсовой оксиметрии». Журнал клинического мониторинга . 5: 135-136.
Блюменталь И. (2001) «Отравление угарным газом». Журнал Королевского медицинского общества . v.94 (6)
Murray WB, Foster PA. (1996) «Периферическая пульсовая волна: упущенная информация». Журнал клинического мониторинга . Сен; 12 (5): 365-77.
Д. Смит и Э. Крейдж. (1986) «Механизм дикротического импульса». Британский журнал сердца .Декабрь; 56 (6): 531–534.
Bahr J, Klingler H, Panzer W, Rode H, Kettler D. (1997) «Навыки непрофессионалов в проверке пульса сонной артерии». Реанимация . 35 : 23–26.
Бреннан Р. Т., Браслоу А. (1998) «Навыки мастерства на публичных занятиях по СЛР». Американский журнал экстренной медицины . 16 : 653–657.
Чемберлен Д., Смит А., Вуллард М., Колкухун М., Хэндли А.Дж., Листьев С., Керн КБ.(2002) «Испытания методов обучения основам жизнеобеспечения: сравнение результатов имитации СЛР после первой тренировки и через 6 месяцев, с примечанием о ценности повторной тренировки». Реанимация . 53 : 179–187.
Eberle B, Dick WF, Schneider T, Wisser G, Doetsch S, Tzanova I. (1996) «Проверка пульса сонной артерии: диагностическая точность первых респондентов у пациентов с пульсом и без него». Реанимация . 33 : 107–116.
Frederick K, Bixby E, Orzel MN, Stewart-Brown S, Willett K. (2002) «Будет ли изменение акцента с« без пульса »на« без признаков кровообращения »улучшит показатели отзыва для эффективных навыков жизнеобеспечения в дети?» Реанимация . 55 : 255–261.
Lapostolle F, Le Toumelin P, Agostinucci JM, Catineau J, Adnet F. (2004) «Поставщики основных средств жизнеобеспечения сердца, проверяющие пульс сонной артерии: производительность, степень убежденности и влияющие факторы». Академическая неотложная медицина . 11 : 878–880.
Moule P. (2000) «Проверка пульса сонной артерии: точность диагностики у студентов медицинских специальностей».





 В таком положении снижается потребность сердца в кислороде и приступ быстро проходит.
В таком положении снижается потребность сердца в кислороде и приступ быстро проходит.

