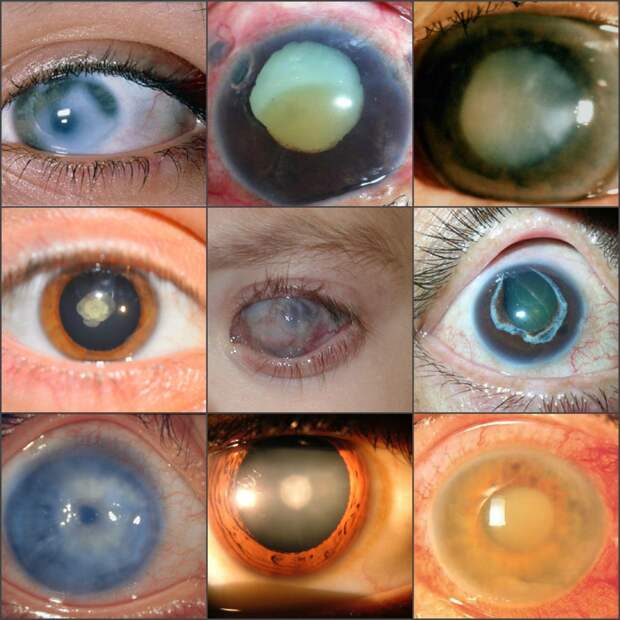
Перезрелая катаракта: Перезрелая катаракта: лечение, виды, осложнения
Перезрелая катаракта | Santen
Перезрелая катаракта – конечная стадия развития процесса помутнения хрусталика. В большинстве случаев перезрелую катаракту невозможно прооперировать современными методами бесшовной хирургии из-за осложнений и ее удаляют «шовным» способом через разрез около 1-1.5 см.
Причины
Перезревание катаракты неизбежно при достаточной длительности процесса – от начала болезни проходят года и десятилетия.
На стадии зрелой катаракты практически все некогда прозрачные хрусталиковые волокна мутнеют. Если операция замены хрусталика не была проведена, патологический процесс продолжается. Внутри хрусталиковой сумки идут процессы распада и рассасывания (лизиса) волокон – организм пытается «избавиться» от поврежденных структур.
Разжиженное вещество внутри капсулы хрусталика становится белесого цвета – возникает молочная катаракта. Ядро при этом под силой тяжести из центра структуры смещается вниз – такое состояние офтальмологи называют морганиевой катарактой.
Патогенез
Перезревание катаракты может развиваться по двум сценариям: с преимуществом дистрофических процессов, ведущих к уплотнению структуры, или с преимуществом оводнения, набухания и, в дальнейшем, лизирования – рассасывания содержимого капсульного мешка.
При первом варианте хрусталик уплотняется, теряя воду – дегидратируется. Размер органа уменьшается, корковое вещество уплотняется, капсула сморщивается и накапливает соли кальция, холестерина – на ней образуются островки бляшек.
Во втором случае распад волокон хрусталика перезрелой катаракты приводит к тому, что вещество «тянет на себя» воду – происходит осмотическое оводнение, набухание. Лизированные (рассосавшиеся) мутные массы молочного цвета состоят, в основном, из белков. В дальнейшем нарушается проницаемость капсулы хрусталика и токсичные белки проникают во влагу передней и задней камер глаза. Это приводит к аутоиммунной реакции организма – факолитическому увеиту – внутриглазному воспалению.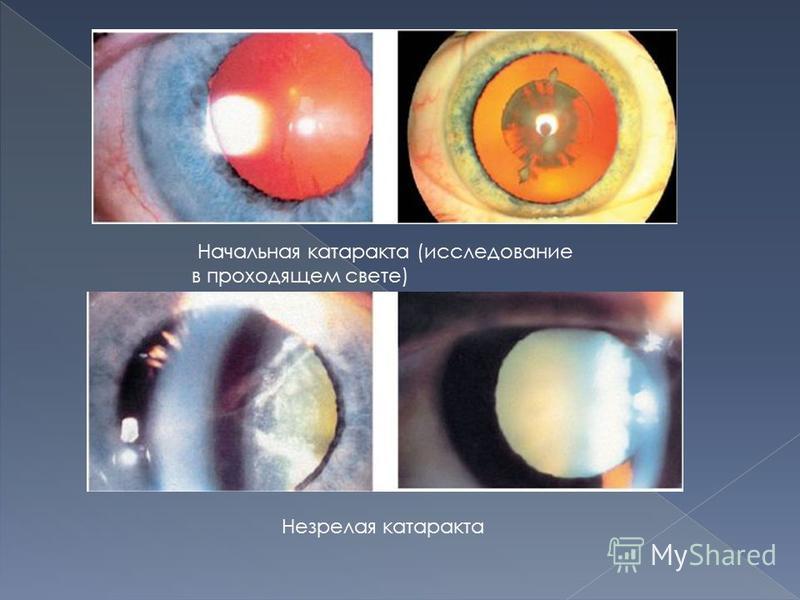
Кроме изменений, проходящих внутри органа, разрушению подвергаются и связки, подвешивающие хрусталик – цинновы. При их частичном разрушении возникает подвывих (сублюксация) различных степеней, а при полном – вывих хрусталика. Пораженный орган опускается на глазное дно, вызывая в дальнейшем тяжелые осложнения – вторичную глаукому, отслойку сетчатки.
Симптомы
Основной симптом перезрелой катаракты – резкое снижение качества зрения. При этом пациент перестает различать даже самые крупные предметы, расположенные прямо перед ним, может лишь определить, светло или темно.
Важное значение для определения успешности оперативного лечения имеет то, насколько правильно больной называет направление источника точечного света.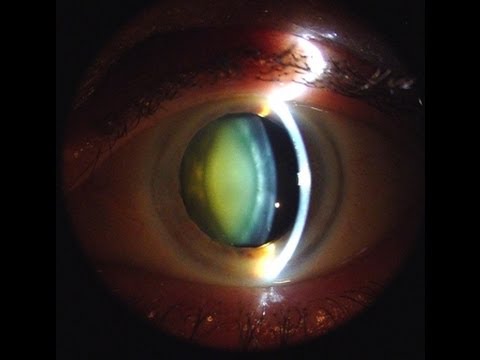 В офтальмологии это называется правильной (proectio lucis certa) или неправильной светопроекцией (proectio lucis incerta). В тех случаях, если направление, откуда светит яркий свет, пациент определяет неправильно, констатируют гибель световоспринимающих или светопроводящих элементов органа зрения. Это будет противопоказанием к хирургии катаракты – после удаления мутного хрусталика качество зрения не улучшится.
В офтальмологии это называется правильной (proectio lucis certa) или неправильной светопроекцией (proectio lucis incerta). В тех случаях, если направление, откуда светит яркий свет, пациент определяет неправильно, констатируют гибель световоспринимающих или светопроводящих элементов органа зрения. Это будет противопоказанием к хирургии катаракты – после удаления мутного хрусталика качество зрения не улучшится.
Происходит ухудшение зрения безболезненно, постепенно, не сопровождается покраснением глаза или какой-либо другой глазной симптоматикой.
Исключения могут встречаться, если к перезрелой катаракте присоединяются осложнения – например, вторичная глаукома или спровоцированное распадом вещества хрусталика воспаление. В этих случаях могут наблюдаться болевой синдром и покраснение глаза.
Второй типичный признак перезрелой катаракты — изменение цвета зрачка с черного на молочно-белый с перламутровым блеском. Этот симптом замечают, как правило, окружающие, но может заметить и сам больной при достаточной остроте зрения парного глаза.
Третий, необязательный симптом перезрелой катаракты – появление расходящегося косоглазия на стороне больного глаза. Происходит это потому, что головной мозг, управляющий согласованными движениями глазных яблок, перестает получать «картинку» от пораженного органа и ослабляет контроль за его положением, происходит отклонение в сторону виска.
На поздних стадиях развития патологического процесса парадоксальным образом зрение может «улучшиться» — вместо полной темноты пациент начинает видеть крупные предметы. Это – редкий сценарий развития событий, когда на фоне полного рассасывания коркового вещества тяжелое ядро хрусталика опускается в нижние отделы хрусталиковой сумки и у лучей света появляется возможность «пробиться» к сетчатке. Восстановления сколь-либо значимой остроты зрения ждать не приходится, так как, помимо прозрачности, хрусталик обладает и оптической силой для точной фокусировки изображения на глазном дне.
Стадии
В начале перезревания первый признак, на который обращают внимание офтальмохирурги – появление складчатости передней капсулы хрусталика.
На второй стадии содержимое капсульного мешка разжижается, приобретает вид мутной беловатой жидкости, это – молочная катаракта.
В заключение тяжелое ядро хрусталика опускается вниз, в области зрачка под увеличением щелевой лампы можно увидеть его верхний край. Такую катаракту специалисты называют морганиевой.
Диагностика
Осмотр у врача начинается с опроса, уточняют давность состояния, наличие сопутствующей общей патологии.
Затем определяют остроту зрения: на данном этапе это светоощущение, правильное или неправильное. Проведение авторефрактометрии результатов не дает из-за непрозрачности оптических сред, снимают показатели лишь кератометрии. Обязательно измеряют внутроиглазное давление.
Следующий этап – осмотр офтальмологом под увеличением щелевой лампы. Именно здесь определяют степень перезревания и осложнения катаракты. Правильнее проводить диагностику с расширением зрачка. Это не даст возможности врачу осмотреть глазное дно из-за высокой степени плотности катаракты, но позволит точнее оценить состояние хрусталика, степень подвывиха и спрогнозировать сложности, которые могут возникнуть в ходе операции.
Глазное дно офтальмоскопировать не удается. Для уточнения состояния внутриглазных структур проводят УЗИ глазного яблока, ЭФИ и определяют, если удается, поля зрения.
Если принимают решение о целесообразности оперативного лечения, рассчитывают параметры модели искусственного хрусталика.
Лечение
Лечение перезрелой катаракты – исключительно хирургическое. На приеме определяют метод, которым будет удаляться хрусталик.
Оптимально проведение факоэмульсификации (ФЭК) – ультразвуковой бесшовной амбулаторной методики. Но такая степень зрелости и сопровождающий ее подвывих хрусталика могут сделать неосуществимым этот приоритетный метод. Многое зависит от степени мастерства и опыта катарактального хирурга, но даже самый опытный из них не застрахован от интраоперационных осложнений, связанных с особенностями перезревшей катаракты.
В ряде случаев вмешательство может начаться с бесшовной методики, но в ходе операции из-за увеличения степени подвывиха офтальмохирургу приходится переходить на другую тактику: удлинять разрез и удалять хрусталик в капсуле.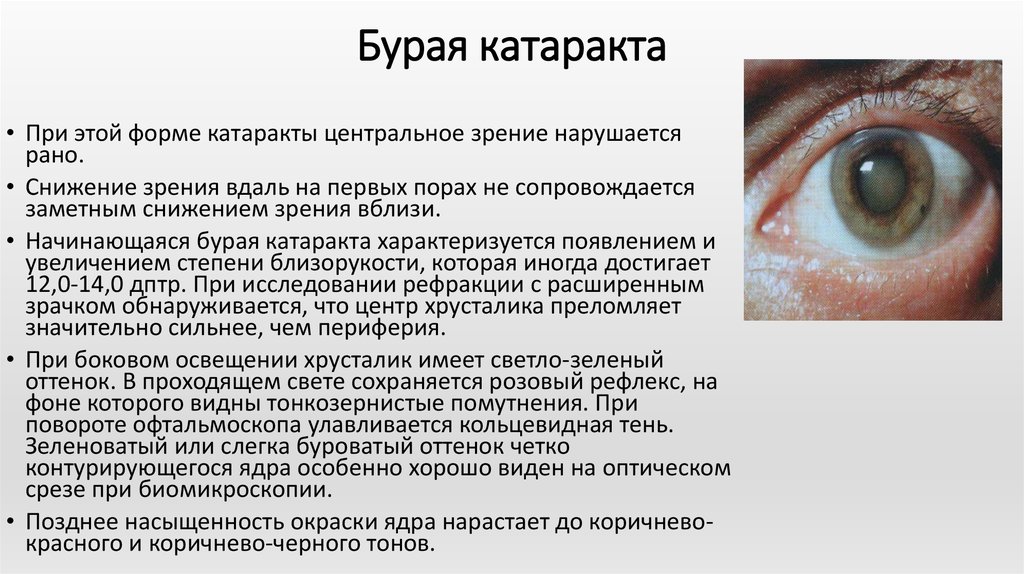 Такой метод носит название экстракапсулярной экстракции – ЭЭК. Его особенность заключается в удалении помутневшего органа через разрез в верхней части роговицы и последующем наложением швов. Искусственная интраокулярная линза (ИОЛ) имплантируется в любом случае, но оптический результат при выполнении ЭЭК ниже из-за неизбежного послеоперационной деформации роговицы – астигматизма.
Такой метод носит название экстракапсулярной экстракции – ЭЭК. Его особенность заключается в удалении помутневшего органа через разрез в верхней части роговицы и последующем наложением швов. Искусственная интраокулярная линза (ИОЛ) имплантируется в любом случае, но оптический результат при выполнении ЭЭК ниже из-за неизбежного послеоперационной деформации роговицы – астигматизма.
При выраженном подвывихе хрусталика хирурги прибегают к другому способу – интракапсулярной экстракции (ИЭК). Это также метод, требующий выполнения разреза размером 1-1.5 см и шовной герметизации после имплантации искусственного хрусталика.
При вывихе хрусталика в стекловидное тело катарактальная хирургия дополняется витреоретинальной – а это еще более высокий уровень сложности, требующий специальной подготовки хирурга, другого набора инструментов и аппаратуры.
Перезрелая катаракта – сложное заболевание, как для пациента, который фактически лишен возможности видеть, так и для оперирующего врача, имеющего высокие шансы столкнуться с интра- и постоперационными осложнениями в ряде случаев. Для того, чтобы замедлить развитие катаракты на более ранних стадиях, необходимо своевременно оперироваться. При неготовности к операции (медицинские противопоказания, эмоциональная неготовность и пр.) также можно применять глазные капли с антиоксидантным и витаминным эффектами.
Для того, чтобы замедлить развитие катаракты на более ранних стадиях, необходимо своевременно оперироваться. При неготовности к операции (медицинские противопоказания, эмоциональная неготовность и пр.) также можно применять глазные капли с антиоксидантным и витаминным эффектами.
Прогноз
Прогнозировать результат оперативного вмешательства при перезрелой катаракте крайне сложно. Первая причина этого – невозможность осмотра сетчатки и зрительного нерва перед операцией. В предоперационном периоде проводят ряд диагностических обследований для исключения грубой патологии, которая не даст возможности восстановить зрительные функции. Но не всю глазную патологию можно увидеть, например – отслойку сетчатки врач увидит на УЗИ, атрофию зрительного нерва определит по полям зрения, но такие процессы, как макулодистрофия – разрушение сетчатки в центре или диабетическую/посттромботическую ретинопатию диагностировать до операции невозможно.
Вторая причина крайне осторожного прогноза – технические сложности в выполнении самой операции при перезрелой катаракте. Всегда есть шанс, что «что-то пойдет не так», а в случае перезревания катаракты эти шансы увеличиваются в разы.
Всегда есть шанс, что «что-то пойдет не так», а в случае перезревания катаракты эти шансы увеличиваются в разы.
Осложнения
Самые распространенные осложнения перезрелой катаракты – факолитический увеит (внутриглазное воспаление) и вторичная глаукома. Их диагностируют на этапе предоперационного обследования и принимают меры для лечения. Обязательным условием выздоровления будет удаление хрусталика после соответствующей подготовки. Но возможен и отказ от хирургии со стороны врача, если риск осложнений гораздо выше прогнозируемой пользы, а также в случае терминальной стадии глаукомы.
Послеоперационный период перезрелой катаракты заведомо длиннее и сложнее, чем при выполнении «обычной» хирургии. Течение его нередко сопровождается осложнениями – длительным послеоперационным отеком роговицы в случае факоэмульсификации, преходящим подъемом внутриглазного давления и т.д. Это затягивает период реабилитации и восстановления зрительных функций, требует назначения дополнительных лекарственных средств.
Профилактика
Единственный способ профилактики перезрелой катаракты – своевременное обращение к офтальмологу и согласие на оперативное лечение.
Статья носит исключительно информационный характер. Необходимо получить консультацию специалиста.
DoctorGusev.ru | Офтальмохирург Гусев Юрий Александрович
В современном обществе более 500 000 000 человек живут с диагнозом катаракты.
Как сообщает ВОЗ, у людей в возрасте от 39 до 65 лет диагноз катаракты диагностируется наиболее часто.
Осторожно!
Опасно ждать созревания катаракты! Риск возникновения слепоты! Необходимо своевременное хирургическое вмешательство!
Цель лечения катаракты – вернуть пациентам максимально возможное зрение.
Доктор Юрий Александрович Гусев обладает огромным опытом в области диагностики, лечения и удаления катаракты. Он применяет современное высокопрофессиональное оборудование и эффективные методы терапии. Результаты лечения пациентов показывают, что применяемые технологии в хирургии катаракты безопасны, высокоточны, прекрасно переносятся пациентами в любом возрасте и дают превосходный результат.
Он применяет современное высокопрофессиональное оборудование и эффективные методы терапии. Результаты лечения пациентов показывают, что применяемые технологии в хирургии катаракты безопасны, высокоточны, прекрасно переносятся пациентами в любом возрасте и дают превосходный результат.
КАТАРАКТА – что это?
Катарактой считается хроническое прогрессирующее заболевание, обусловленное частичным или полным помутнением хрусталика из-за возрастных или патологических процессов, которые проявляются в постоянном снижении зрения и в последствии наступлении состояния условно обратимой слепоты.
КАК РАЗВИВАЕТСЯ КАТАРАКТА?
Стадии развития возрастной катаракты:
1. Начальная катаракта.
Возникает помутнение по периферии хрусталика. Зрение, как правило, не изменяется.
2. Незрелая катаракта.
На этой стадии помутнения захватывают центральную и оптическую зону. Происходит заметное снижение остроты зрения, отмечаются жалобы на выраженный зрительный дискомфорт, который затрудняет привычную жизнь и работоспособность.
3. Зрелая катаракта.
На данной стадии заболевания вся область хрусталика становится помутневшей. Зрение практически полностью отсутствует, из-за чего практически невозможна трудовая деятельность пациента. Особая опасность запустения заболевания в том, что на данной стадии катаракты хрусталик может настолько нарушить анатомическое строение глаза, что даст почту для развития других серьезных осложнений, например, развитие вторичной глаукомы.
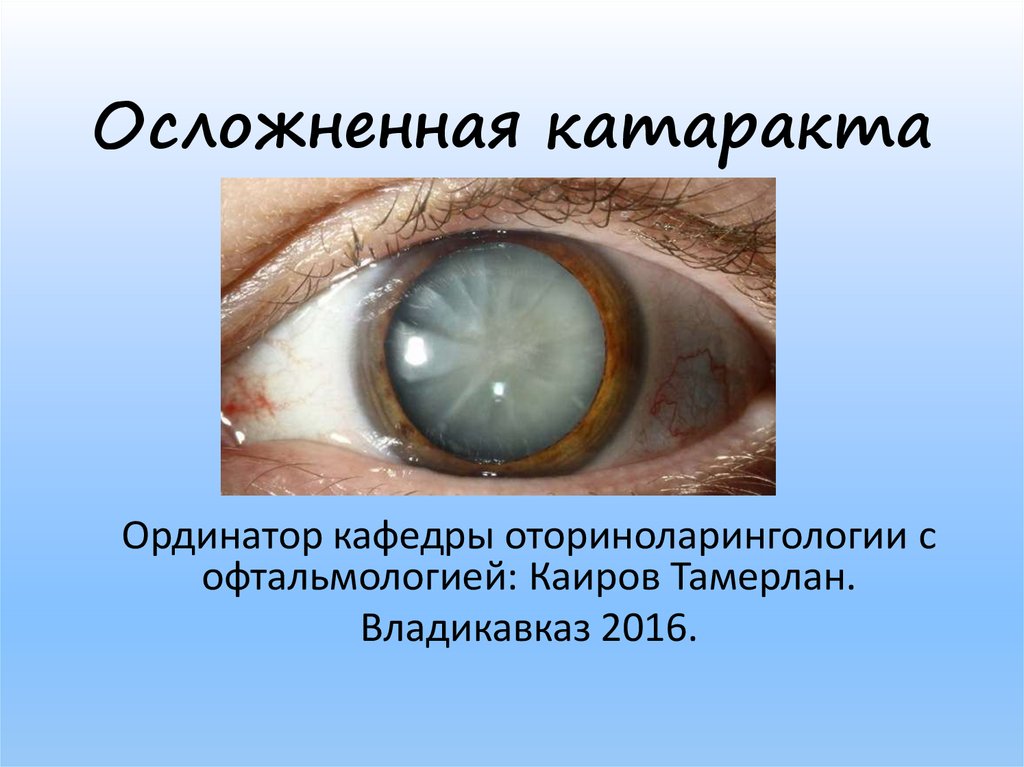
4. Перезрелая катаракта.
Эту стадию также называют «морганиева» / молочная катаракта. При перезрелой катаракте происходит распад хрусталиковых волокон. Тяжелое осложнение, возникающее на данной стадии – разрыв капсулы хрусталика с выбрасыванием содержимого в полость глаза – развитие факолитического иридоциклита – очень серьезное осложнение, которое может привести к гибели глаза и острой необходимостью его удаления.
Внимание! Катаракта опасна не только снижением зрения и серьезным осложнениям, но и появлением вторичных заболеваний!
Симптомы катаракты.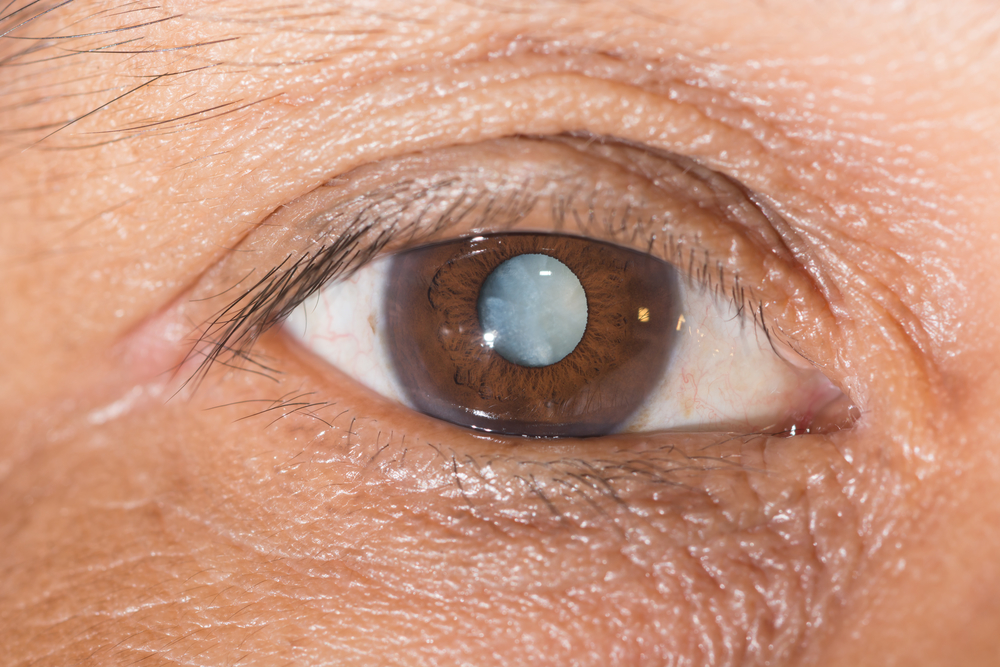
Первые симптомы катаракты практически незаметны. При развитии заболевания усиливается помутнение зрения, вследствие чего наблюдается размытие, снижение контрастности, четкости, ухудшение цветового восприятия, иногда двоение изображения. Может возникать ощущение или желание снять «полиэтиленовую пленку» с глаз или будто протереть «запотевшее стекло». Очки в данном случае никак не влияют на зрение.
У пациентов отмечаются следующие симптомы:
- размытость контуров предметов,
- уменьшение четкости и контрастности изображения,
- тусклое зрение (ощущение «тумана» перед глазами),
- повышенная потребность в увеличении яркости освещения (например, при чтении),
- нарушение способности восприятия мелких деталей изображения,
- изменение восприятия цветов,
- снижение четкости зрения в темное время суток,
- изменение оптической силы очков (возможно появление близорукости),
- исчезновение зрения, наступление состояния обратимой слепоты.

При обнаружении подобных симптомов, необходимо в ближайшее время посетить врача — офтальмолога. Не игнорируйте такие симптомы!
Обследования при катаракте.
Для правильного выбора тактики лечения и расчета параметров ИОЛ (искусственного хрусталика) необходимо детальное обследование, что включает в себя проведение тщательного исследование всех структур органа зрения, изучение биометрических данных глаза.
Основные исследования, которые проводятся при подозрении на катаракту:
- Определение остроты зрения.
- Авторефрактометрия.
- Тонометрия (измерение внутриглазного давления).
- Периметрия (исследование полей зрения).
- Биомикроскопия (исследование переднего отрезка глаза).
- Офтальмоскопия (исследование глазного дна).
- УЗИ в А-режиме.
- УЗИ в В-режиме.
- Эндотелиальная биомикроскопия.
Эти исследования проводятся на первичном приеме в консультативно- диагностическом отделении (КДО) поликлиники в амбулаторном режиме. После постановки диагноза катаракты Вам будет рекомендовано лечение.
После постановки диагноза катаракты Вам будет рекомендовано лечение.
КАКИЕ МЕТОДЫ ЛЕЧЕНИЯ КАТАРАКТЫ ВЫ ПРИМЕНЯЕТЕ?
В зависимости от стадии заболевания различают 2 вида лечения катаракты – консервативный и хирургический.
Когда применимо консервативное лечение?
Применяется при начальной стадии катаракты (до снижения зрительных функций) в виде назначения препаратов. Среди них — Квинакс, Каталин, Катахром, Офтан-катахром, Витайодурол, Витафакол, Вицеин, Тауфон и многие другие. Обычно лечение назначается курсами, и подразумевает необходимость закапывать медикаментозные препараты от 3 до 5 раз в день. Перечисленные препараты активируют обменные процессы, нормализуют метаболизм и окислительно — восстановительный баланс в хрусталике. Но данным методом достичь стойкой нормализации обменных процессов и рассасывания помутнений в хрусталике практически невозможно.

Пожалуйста, будьте внимательны! Вопреки распространённой рекламной информации, ещё не создано медикаментозного или физиотерапевтического метода лечения катаракты. Основным же методом лечения катаракты на сегодняшний день является хирургический!
Хирургическое лечение катаракты.
Следуя современным рекомендациям, ведущие мировые офтальмологи предостерегают пациентов от того, чтобы ждать «созревания» катаракты. В этом нет необходимости, даже наоборот – оперативное лечение катаракты необходимо на ранних стадиях снижения зрительных функций. Благодаря этому можно вернуть высокое зрение и сохранить его в дальнейшем на долгое время.
Ранее имела место тактика «выжидания» созревания катаракты. Пациент был вынужден ждать практически полной потери зрения, ограничивать свою трудовую и бытовую деятельность, подвергать себя излишним рискам. Сегодня в этом нет необходимости ввиду изобретения новых высокотехнологичных методов лечения катаракты.
Как проводится операция по удалению катаракты?
Мы используем методику факоэмульсификации – это ультразвуковое удаление помутневшего природного хрусталика. Данная операция абсолютно безопасна и безболезненна, выполняется с высокой точностью и не требует наложения швов. Наша операционная оснащена самым современным профессиональным офтальмологическим оборудованием, позволяющим выполнять удаление катаракты любой категории сложности, возвращая пациенту максимально возможное зрение. Кроме того, наша операционная оснащена системой подачи стерильного воздуха, что обеспечивает высокую антиинфекционную защиту пациента во время операции. Факоэмульсификация катаракты выполняется через доступ всего в 1,6 мм, который производится на периферической части роговицы, после чего ультразвуковым наконечником удаляется помутневший хрусталик, а взамен его специальным инжектором имплантируется гибкая ИОЛ (интраокулярная линза). Операционное вмешательство проводится без уколов, под местной капельной анестезией. Общая длительность операции не более 15 минут.
Общая длительность операции не более 15 минут.
Факоэмульсификация катаракты выполняется в условиях операционной. В условиях нашего отделения при данной операции госпитализация производится на 3 суток, затем пациент может уйти домой.
Улучшение зрения пациент ощущает сразу после операции, а максимального уровня оно достигает в течение первого месяца. Лечение катаракты ультразвуком легко переносится людьми разного возраста даже при наличии сопутствующих заболеваний.
Вопросы пациентов и ответы доктора на тему «Катаракта»
Наглядное руководство по катаракте
Медицинский обзор Уитни Селтман, OD, 15 сентября 2022 г.
Катаракта — это прогрессирующее безболезненное помутнение естественного внутреннего хрусталика глаза. Катаракта блокирует свет, что затрудняет четкое зрение. Со временем катаракта может вызвать слепоту, если ее не лечить или не удалить. Они часто связаны со старением, но иногда могут развиваться и у молодых людей
В нормальном глазу свет входит и проходит через хрусталик. Линза фокусирует этот свет в четкое изображение на сетчатке, которая передает сообщения через зрительный нерв в мозг. Если хрусталик мутный из-за катаракты, изображение, которое вы видите, будет размытым. Другие заболевания глаз, такие как близорукость, также вызывают нечеткое зрение, но катаракта вызывает некоторые отличительные признаки и симптомы.
Линза фокусирует этот свет в четкое изображение на сетчатке, которая передает сообщения через зрительный нерв в мозг. Если хрусталик мутный из-за катаракты, изображение, которое вы видите, будет размытым. Другие заболевания глаз, такие как близорукость, также вызывают нечеткое зрение, но катаракта вызывает некоторые отличительные признаки и симптомы.
Затуманенное зрение на любом расстоянии — наиболее распространенный симптом катаракты. Ваш вид может выглядеть туманным, пленочным или облачным. Со временем, по мере ухудшения состояния катаракты, на сетчатку попадает меньше света. Людям с катарактой может быть особенно трудно видеть и водить машину ночью.
Еще один ранний симптом катаракты — блики или чувствительность к свету. У вас могут возникнуть проблемы со зрением при ярком солнечном свете. Освещение в помещении, которое раньше вас не беспокоило, теперь может показаться слишком ярким или иметь ореолы. Вождение ночью может стать проблемой из-за ослепления уличными фонарями и встречными фарами.
Иногда катаракта может вызывать двоение в глазах (также известное как диплопия), когда вы смотрите одним глазом. Это отличается от двойного зрения, которое возникает из-за того, что глаза не выстраиваются должным образом, что может дать вам двойное зрение, когда вы смотрите обоими глазами вместе. При катаракте изображения могут двоиться даже при открытом только одном глазу.
Катаракта может повлиять на ваше цветовое зрение, делая некоторые оттенки блеклыми. Ваше зрение может постепенно приобретать коричневатый или желтоватый оттенок. Сначала вы можете не заметить этого обесцвечивания. Но со временем это может затруднить различение синего и фиолетового.
Иногда катаракта может временно улучшить способность человека видеть крупным планом, потому что катаракта действует как более сильный хрусталик. Это явление называется вторым зрением, потому что люди, которые когда-то нуждались в очках для чтения, обнаруживают, что они им больше не нужны. Однако по мере того, как катаракта ухудшается, она проходит, и зрение снова ухудшается.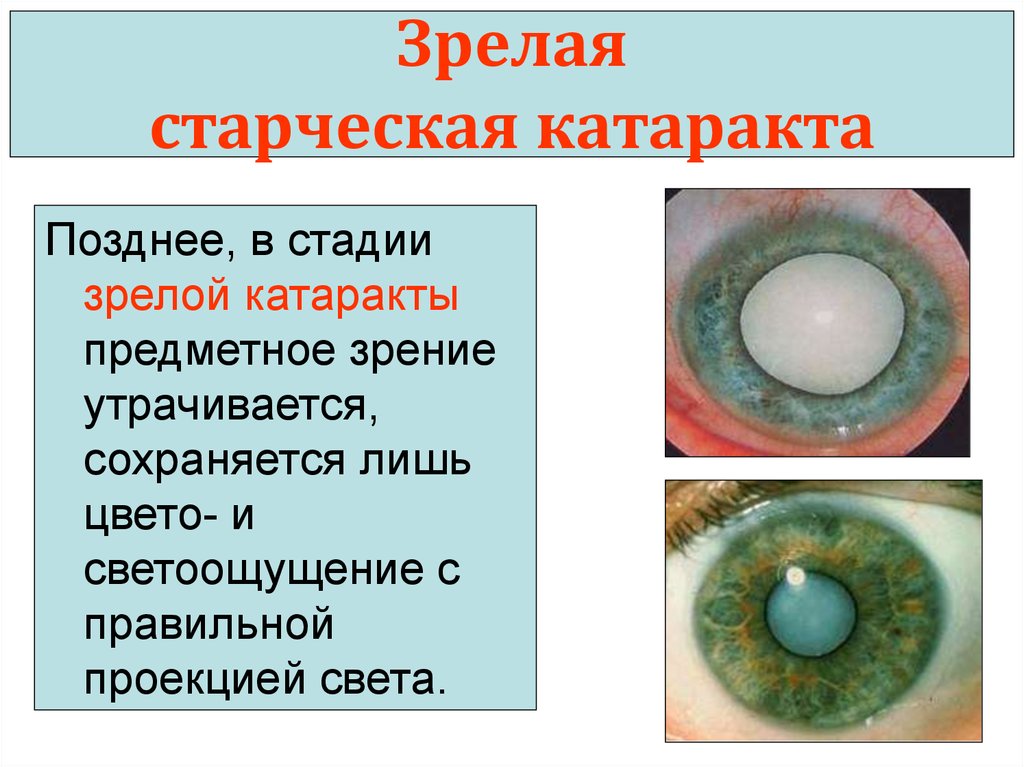
Частая смена рецепта на очки или контактные линзы может быть признаком катаракты. Это связано с тем, что катаракта обычно прогрессирует, то есть со временем она ухудшается.
Большинство катаракт связано со старением. Более половины американцев старше 65 лет имеют катаракту. Младенцы иногда рождаются с катарактой, также называемой врожденной катарактой, или у детей она может развиться в результате травмы или болезни. Воздействие ультрафиолетового (УФ) света также может увеличить риск катаракты и других заболеваний глаз.
Точная причина катаракты неизвестна. Хотя с возрастом риск возрастает, этому также могут способствовать следующие факторы:
- Диабет
- Курение
- Чрезмерное употребление алкоголя
- Травма глаз
- Длительное употребление кортикостероидов
- Длительное воздействие солнечного света или радиации
Большинство катаракт можно диагностировать при осмотре глаз. Ваш глазной врач проверит ваше зрение и осмотрит ваши глаза с помощью микроскопа с щелевой лампой, чтобы выявить проблемы с хрусталиком и другими частями глаза. Зрачки расширены, чтобы лучше рассмотреть заднюю часть глаза, где лежат сетчатка и зрительный нерв.
Зрачки расширены, чтобы лучше рассмотреть заднюю часть глаза, где лежат сетчатка и зрительный нерв.
Если у вас потеря зрения, вызванная катарактой, которую нельзя исправить с помощью очков или контактных линз, вам может потребоваться операция по удалению катаракты. При хирургии катаракты помутневший хрусталик удаляется и заменяется искусственным хрусталиком. Операция, которая проводится амбулаторно, безопасна и чрезвычайно эффективна для улучшения зрения. Если катаракта присутствует на обоих глазах, операция будет проводиться на одном глазу за раз.
Существует 2 основных типа операций по удалению катаракты. Более распространенный тип называется факоэмульсификацией (фако) или «ультразвуком». Врач делает крошечный надрез в глазу и разрушает хрусталик с помощью ультразвуковых волн. Хрусталик удаляют, а на его место вставляют интраокулярную линзу (ИОЛ). В большинстве современных операций по удалению катаракты ИОЛ устраняет необходимость в толстых очках или контактных линзах после операции.
Последние разработки в области хирургии катаракты позволяют корректировать зрение как вблизи, так и вдаль. Они сводят к минимуму или устраняют необходимость в очках для чтения после операции. Обычные «монофокальные» линзы корректируют только зрение вдаль, а это означает, что после операции по-прежнему необходимы очки для чтения. Мультифокальные ИОЛ (интраокулярные линзы) могут помочь некоторым пациентам улучшить зрение как вдаль, так и вблизи. Для коррекции астигматизма доступны «торические» имплантаты. Линза для лучшего цветового зрения находится в разработке (показана здесь рядом с десятицентовой монетой).
В течение нескольких дней ваш глаз может зудеть и быть чувствительным к свету. Вам могут прописать капли для облегчения заживления и попросить носить защитный экран или очки для защиты. Полное заживление вашего глаза займет около восьми недель, хотя ваше зрение должно начать улучшаться вскоре после операции. Вам все равно могут понадобиться очки, хотя бы изредка, для чтения вдаль или для чтения, а также новый рецепт после полного заживления.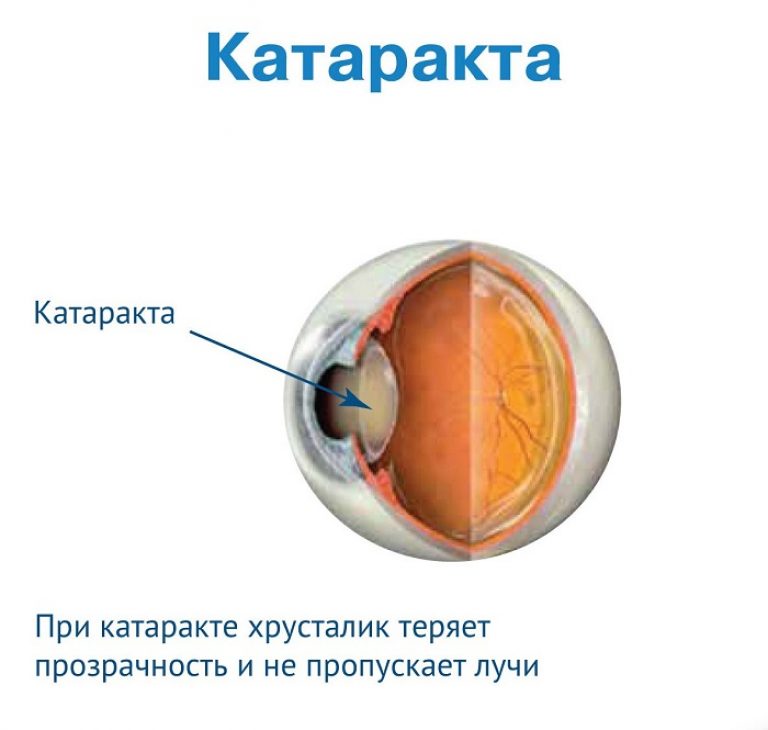
Осложнения после операции по удалению катаракты возникают редко. Наиболее распространенными рисками являются кровотечение, инфекция и изменения внутриглазного давления, которые поддаются лечению при раннем обнаружении. Хирургическое вмешательство несколько повышает риск отслойки сетчатки, что требует экстренного лечения. Иногда ткань хрусталика, оставшаяся после операции и используемая для поддержки ИОЛ, может стать мутной даже спустя годы после операции. Эта «посткатаракта» легко и навсегда корректируется с помощью лазера.
Выбор операции по удалению катаракты зависит от вас и вашего врача. Редко катаракту нужно удалять сразу, но обычно это не так. Катаракта медленно влияет на зрение с течением времени, поэтому многие люди откладывают операцию до тех пор, пока очки или контактные линзы перестанут достаточно улучшать зрение. Если вы не чувствуете, что катаракта вызывает проблемы в вашей повседневной жизни, вы можете подождать.
Действия, которые могут снизить риск развития катаракты:
- Не кури.

- На солнце всегда носите головной убор и солнцезащитные очки.
- Держите диабет под контролем.
- Ограничьте потребление алкоголя.
Изображения, предоставленные:
1) Dr. P. Marazzi / Photo Researchers, Inc
2) Gunilla Elam / Photo Researchers, Inc
3) Джозеф Девенни / Фотограф выбор
4) Productions / Amana Images
. 5) Getty Images
6) Getty Images
7) Corbis
8) Getty Images
9) Getty Images
10) Scott Camazine / Phototake
11) Офтальмологический центр Барракер, Барселона Copyright © ISM / Phototake
12) Michelle Del Guercio / Photo Researchers, Inc
National Laboratory / Photo Researchers, Inc
15) Matt Grey/Digital Vision
16) Medicimage/Phototake
17) Catherine Ledner/Taxi
18) Jose Luis Pelaez/Blend Images
ССЫЛКИ:
Национальный глазной институт: «Факты о катаракте».
Национальный глазной институт: «Исследование возрастных заболеваний глаз — результаты».
ДЖАМА: «Катаракта».
Медицинский справочник WebMD: «Катаракты и ваши глаза».
Руководство Merck: «Катаракта».
© 2022 WebMD, LLC. Все права защищены. Посмотреть политику конфиденциальности и довериться информации
Может ли у вас быть катаракта обоих глаз?
Катаракта может сделать ваше зрение туманным или размытым. Многие пациенты с катарактой говорят, что это все равно, что смотреть сквозь матовое стекло.
Катаракта полностью излечима! Однако если их не лечить, это может привести к слепоте.
Хотя у многих людей катаракта развивается из-за старения, она также может появиться в любом возрасте. Обычно катаракта развивается постепенно в течение многих лет.
Сначала вы можете не осознавать, что у вас катаракта. Катаракта не вызывает болезненных ощущений, глаза не раздражаются и не краснеют.
У вас может быть катаракта обоих глаз, но она может быть неодинаковой для каждого глаза или возникать одновременно. Каждый человек индивидуален, а это означает, что его катаракта развивается и скорость ее прогрессирования неодинакова.
Это означает, что вы можете понять, что одним глазом вы видите четче, чем другим.
Опасна ли катаракта?
Катаракта не опасна для здоровья глаз, если только они не становятся полностью белыми. Это состояние называется гиперзрелой катарактой.
Перезревшие или перезрелые катаракты могут вызывать головные боли, внезапную боль и покраснение глаз, а также повышение артериального давления.
Диагностика катаракты
Катаракту обычно выявляют во время планового осмотра глаз. Вот почему так важно иметь их, когда ваш офтальмолог рекомендует это.
Когда дело доходит до лечения катаракты, если у вас легкая степень, вначале могут помочь более яркие лампы для чтения и более прочные очки. Но в большинстве случаев катаракта со временем ухудшается.
Вполне вероятно, что в конечном итоге вам понадобится операция — наиболее эффективный метод лечения катаракты. Хирургия обычно рекомендуется, если катаракта мешает вашей повседневной деятельности.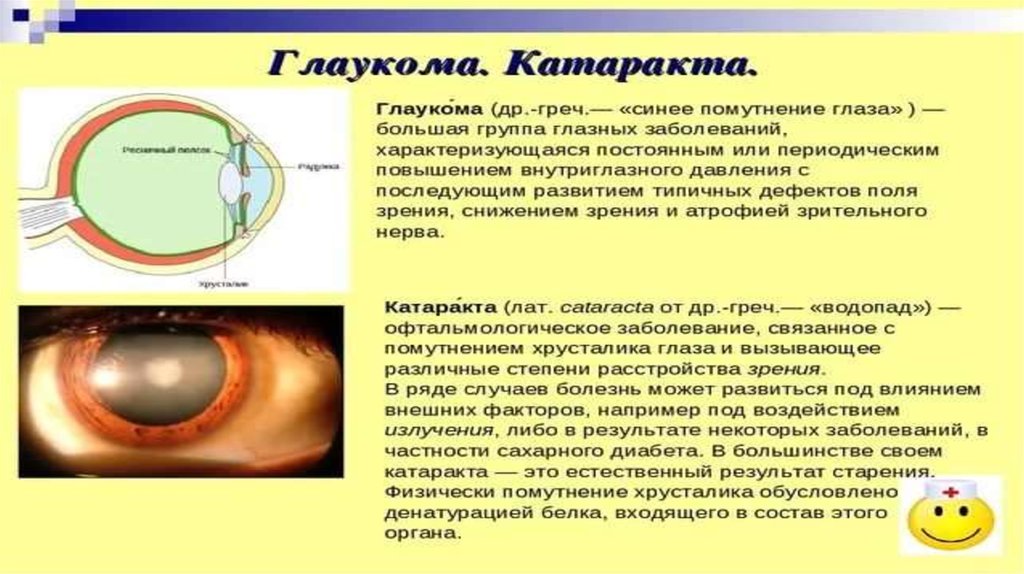
Это может включать чтение и вождение автомобиля. Это наиболее часто выполняемая медицинская процедура. Во время операции по удалению катаракты у вас будет удален естественный хрусталик.
Затем его заменяют искусственным хрусталиком, известным как интраокулярная линза или ИОЛ. Это позволяет вам снова ясно видеть.
Лечение катаракты обоих глаз
Обычно не рекомендуется лечить катаракту обоих глаз одновременно. Это связано с тем, что может пройти несколько недель, прежде чем ваши глаза заживут.
Одновременная операция на обоих глазах поставит вас под угрозу ваше зрение. При других операциях существуют риски осложнений, включая послеоперационную инфекцию.
Если вам одновременно сделали операцию по удалению катаракты на обоих глазах, вы можете столкнуться с ограниченным зрением при решении проблем с обоими глазами. Врачи-офтальмологи из Chicago Cornea Consultants™ рекомендуют делать операцию только на одном глазу за раз.
Позволяет полностью восстановиться перед лечением другого глаза.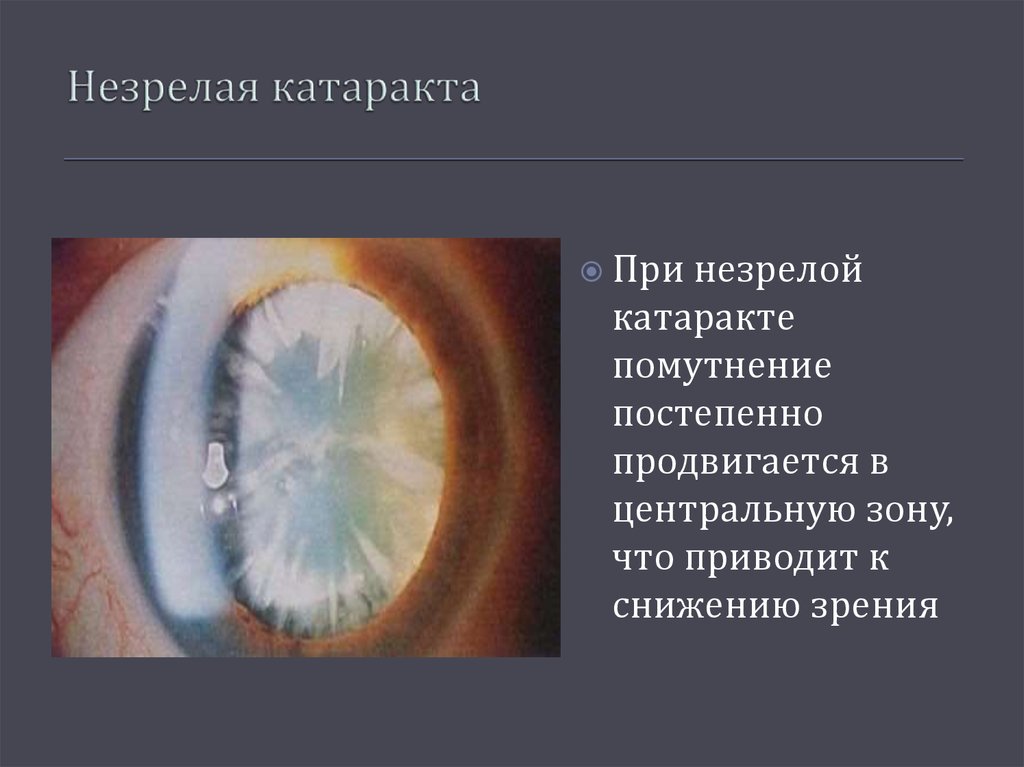
Чего ожидать после операции по удалению катаракты?
Даже если вы какое-то время жили с катарактой обоих глаз, ваше зрение может быть нестабильным после операции по удалению катаракты. Это не означает, что процедура не удалась.
Это может произойти из-за того, что оба глаза должны работать вместе, чтобы сформировать способность видеть. Даже при размытости, которую катаракта вызывает в обоих глазах, лечение одного глаза нарушит гармонию.
Хорошая новость заключается в том, что помутнение после операции по удалению катаракты на одном глазу должно пройти быстро. Во время восстановления ваш врач порекомендует вам снизить скорость, чтобы предотвратить несчастные случаи, которых можно было бы избежать.
Улучшение вашего зрения — наша страсть
В Chicago Cornea Consultants™ операции по удалению катаракты проводятся сертифицированными специалистами по катаракте и офтальмологами. Являясь лидерами и пионерами проверенных передовых медицинских технологий, наши хирурги стремятся помочь вам добиться наилучшего зрения.