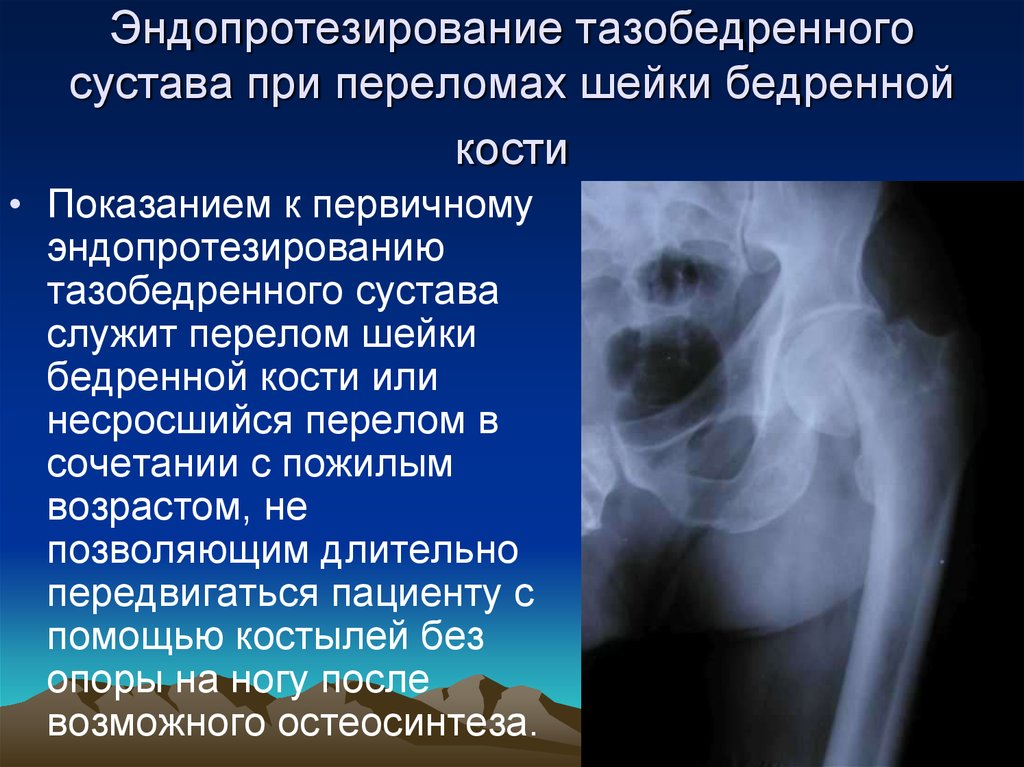
Перелом тазобедренной кости в пожилом возрасте: Перелом бедра в пожилом возрасте
Как обезопасить себя от падений в пожилом возрасте
Категория: В РЕСПУБЛИКЕ Опубликовано: 28.09.2022, 09:24 Просмотров: 22
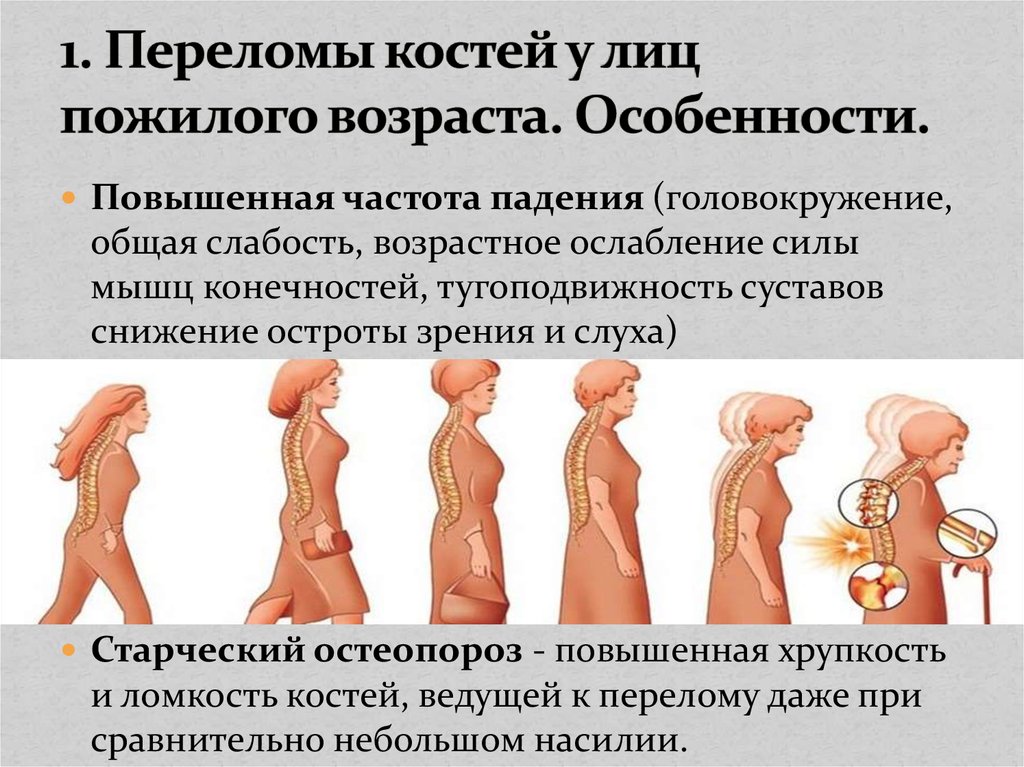
Старение населения Земли ассоциируется с ростом патологии, характерной для старших возрастных групп, в частности переломов вследствие падений. В молодости переломы для человека не представляют серьезной опасности: кости срастаются достаточно быстро. У пожилых людей восстановление длится дольше, а сама травма может иметь серьезные последствия. О причинах падений в пожилом возрасте и их профилактике рассказывает главный внештатный специалист-гериатр Минздрава Чувашии Сидорова Нина Сергеевна.
— О падениях в пожилом возрасте, как о ключевом гериатрическом синдроме в России серьёзно заговорили 10 лет назад. С тех пор в отечественной терапевтической практике проблеме уделяют всё больше внимания. На сегодняшний день в гериатрии появилось понимание, что падения в пожилом возрасте не носят внезапный или случайный характер.
С медицинской точки зрения, падение в пожилом возрасте – это многофакторный синдром, который складывается из множества причин. Среди внешних причин выделяют неудобную обувь, плохие очки, неправильную и неудобную организацию бытовой среды.
Среди внешних причин выделяют неудобную обувь, плохие очки, неправильную и неудобную организацию бытовой среды.
Внутренние причины – это нарушение со стороны опорно-двигательного аппарата, снижение зрения, слуха, проблемы нервной и сердечно-сосудистых систем. Со многими из этих явлений можно бороться и снизить риск падения.
— В каком возрасте чаще всего встречаются падения с переломами костей в пожилом возрасте? И какие кости травмируются чаще всего?
— Самая высокая распространенность падений и смертность от них встречается у
лиц старше 65 лет. С возрастом вероятность получить травму при падении возрастает: в 60 лет с падениями сталкиваются порядка 30% людей, то к 80 годам эта цифра возрастает до 50%. Заболеваемость переломами бедренной кости среди пациентов старше 60 лет в два раза выше и диагностируется у 237,3 тысячи человек в год. Среди травм чаще всего встречаются перелом шейки бедра, запястья и повреждения головы.
— А чем ещё опасны последствия падений?
— Последствия падений опасны не только травмами. Падения опасны ещё и психологическими и социальными последствиями: страх повторного падения может привести к развитию депрессии. Люди замыкаются в себе, чувствуют себя неуверенно, меньше общаются, реже выходят на улицу, начинают хуже питаться из-за потери аппетита. Всё это способствует снижению качества жизни, ускорению утраты физического и когнитивного функционирования, повышается потребность в посторонней помощи и уходе.
Падения опасны ещё и психологическими и социальными последствиями: страх повторного падения может привести к развитию депрессии. Люди замыкаются в себе, чувствуют себя неуверенно, меньше общаются, реже выходят на улицу, начинают хуже питаться из-за потери аппетита. Всё это способствует снижению качества жизни, ускорению утраты физического и когнитивного функционирования, повышается потребность в посторонней помощи и уходе.
Кроме этого падения имеют колоссальные экономические последствия для семьи и общества. Издержки, связанные с падениями и их последствиями, являются одной из ведущих статей расходов на здравоохранение во всем мире и продолжают расти.
— Что делается с целью профилактики падений и переломов на общегосударственном уровне
— Профилактика падений является важной задачей для обеспечения здорового старения, сохранения качества жизни пожилого человека и его независимости от посторонней помощи. В каждом регионе поэтапно внедряют комплекс мер, направленный на профилактику падений и переломов у лиц пожилого и старческого возраста, который разработали в рамках федерального проекта «Старшее поколение» национального проекта «Демография». Чувашская Республика не исключение, в регионе создана междисциплинарная рабочая группа по разработке и внедрению подобного комплекса мер, в состав которого вошли специалисты разных профилей – гериатры, травматологи-ортопеды, эндокринологи, ревматологи, специалисты органов социального обслуживания населения. При Республиканском гериатрическом центре с февраля 2022 года работает кабинет приёма травматолога-ортопеда, сейчас в республике утверждается порядок взаимодействия с социальными службами, маршрутизация пациентов, а финальной точкой станет организация кабинета профилактики падений и переломов.
Чувашская Республика не исключение, в регионе создана междисциплинарная рабочая группа по разработке и внедрению подобного комплекса мер, в состав которого вошли специалисты разных профилей – гериатры, травматологи-ортопеды, эндокринологи, ревматологи, специалисты органов социального обслуживания населения. При Республиканском гериатрическом центре с февраля 2022 года работает кабинет приёма травматолога-ортопеда, сейчас в республике утверждается порядок взаимодействия с социальными службами, маршрутизация пациентов, а финальной точкой станет организация кабинета профилактики падений и переломов.
Расскажите, пожалуйста, чтобы не было падений пожилых людей в быту, как правильно обустроить жилище?
— Половину случаев падений можно предотвратить, если обустроить быт правильно. Первое, что могут сделать родственники, это максимально организовать пространство в квартире пожилого человека. Убрать лишние предметы, о которые можно споткнуться. Проследить, чтобы было хорошее освещение, имелся ночник, полы были нескользкими, можно добавить аккуратные поручни по маршруту к ванной или кухне и удобная домашняя обувь.
Следующая базовая рекомендация гериатров пациентам из групп риска – укреплять мышцы. Это можно делать с помощью физических упражнений и питания. Так, в рационе важно достаточное количество белка, если в среднем возрасте норма белка составляет около 0,8 г на кг массы тела, то в пожилом возрасте этот показатель должен быть не ниже 1,2 г на кг.
Нужно больше двигаться. Не меньше 150 минут в неделю гулять на улице, а дома делать упражнения, дыхательную гимнастику. Для того, чтобы при нарушении равновесия при ходьбе иметь точку опоры, рекомендуется пользоваться тростью. Причем ее не нужно стесняться, а следует воспринимать как элемент имиджа. Среди приспособлений для профилактики падений на рынке сегодня предлагаются различные решения: бедренные протекторы для защиты от перелома шейки бедра, фиксаторы, ортезы, бандажи, экзоскелеты. Но их должен назначать врач-гериатр или другой хорошо обученный специалист.
Главное в профилактике падений пожилых людей – понять причину.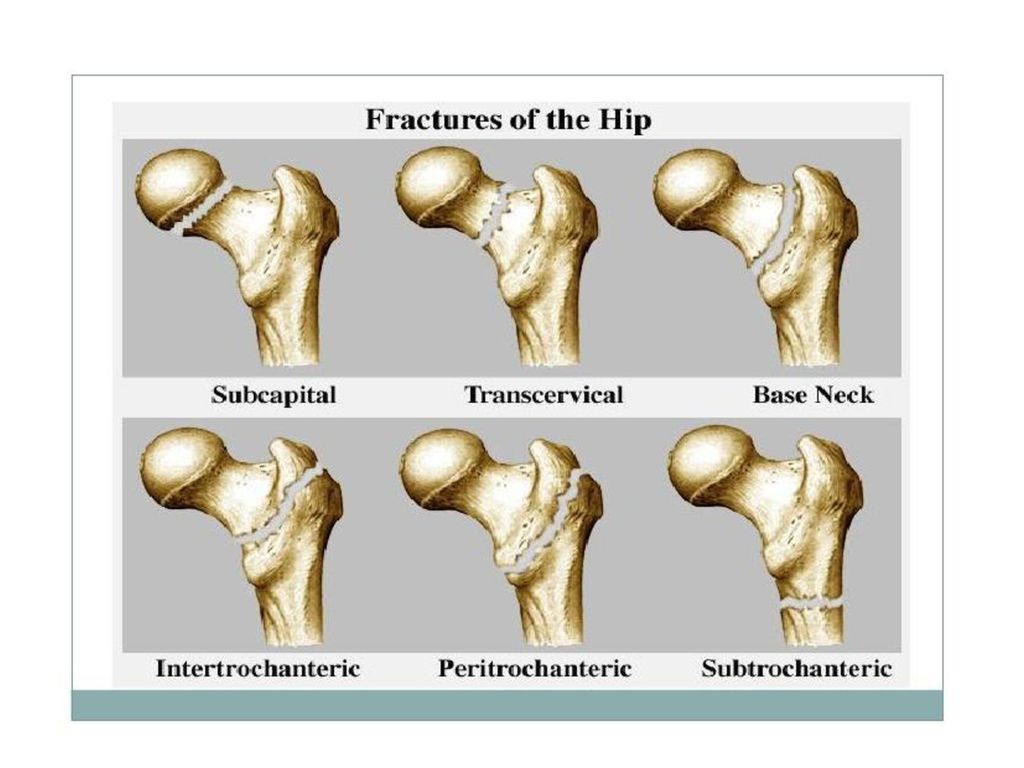 Визит к врачу-гериатру поможет понять причину падений, скорректирует медикаментозное лечение и разработает индивидуальную программу профилактики падений и переломов.
Визит к врачу-гериатру поможет понять причину падений, скорректирует медикаментозное лечение и разработает индивидуальную программу профилактики падений и переломов.
Интрамедуллярный остеосинтез переломов вертельной области бедренной кости у больных старшей возрастной группы
Интрамедуллярный остеосинтез переломов вертельной области бедренной кости у больных старшей возрастной группы
Сайт издательства «Медиа Сфера»
содержит материалы, предназначенные исключительно для работников здравоохранения. Закрывая это сообщение, Вы подтверждаете, что являетесь дипломированным медицинским работником или студентом медицинского образовательного учреждения.
Городниченко А.И.
Центральная клиническая больница с поликлиникой, Учебно-научный медицинский центр Управления делами Президента Российской Федерации, Москва
Усков О.Н.
Центральная клиническая больница с поликлиникой, Учебно-научный медицинский центр Управления делами Президента Российской Федерации, Москва
Платонов И.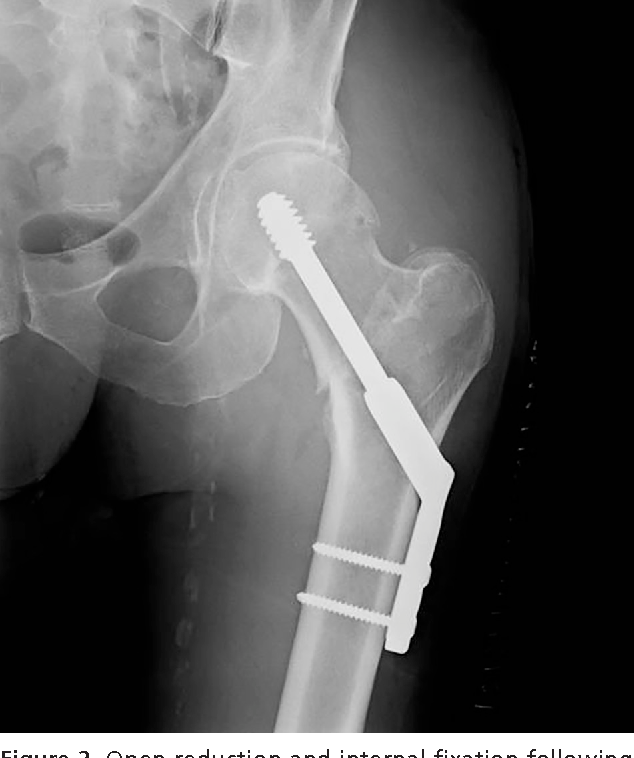 И.
И.
Центральная клиническая больница с поликлиникой и Учебно-научный медицинский центр Управления делами Президента РФ, Москва
Интрамедуллярный остеосинтез переломов вертельной области бедренной кости у больных старшей возрастной группы
Авторы:
Городниченко А.И., Усков О.Н., Платонов И.И.
Подробнее об авторах
Журнал: Хирургия. Журнал им. Н.И. Пирогова. 2013;(6): 55‑58
Как цитировать
Городниченко А.И., Усков О.Н., Платонов И.И.
Интрамедуллярный остеосинтез переломов вертельной области бедренной кости у больных старшей возрастной группы. Хирургия. Журнал им. Н.И. Пирогова.
2013;(6):55‑58.
Gorodnichenko AI, Uskov ON, Platonov II. Intramedullary ostheosynthesis of femoral acetabular fractures in elderly patients.
Авторы:
Городниченко А.И., Усков О.Н., Платонов И.И.
Подробнее об авторах
Читать метаданные
Основой работы послужили данные анализа хирургического лечения 45 больных старшей возрастной группы (от 75 до 104 лет) с переломом вертельной области бедренной кости, находившихся на лечении в травматолого-ортопедическом отделении Центральной клинической больницы с поликлиникой Управления делами Президента РФ с 2010 по 2012 г. Всем 45 больным был выполнен интрамедуллярный остеосинтез перелома фиксатором TRIGEN INTERTAN («Smith&Nephew»). Отдаленные результаты после операции изучены у 35 (77,8%) человек, отличный результат отмечен у 12 (34,3%) из них, хороший — у 14 (40%) и удовлетворительный — у 9 (25,7%). Результаты исследования позволяют рекомендовать интрамедуллярный фиксатор для лечения больных с переломом вертельной области бедренной кости, особенно больных старшей возрастной группы с сопутствующим остеопорозом.
Ключевые слова:
интрамедуллярный остеосинтез
вертельные переломы
больные старческого возраста
Авторы:
Городниченко А.И.
Центральная клиническая больница с поликлиникой, Учебно-научный медицинский центр Управления делами Президента Российской Федерации, Москва
Усков О.Н.
Центральная клиническая больница с поликлиникой, Учебно-научный медицинский центр Управления делами Президента Российской Федерации, Москва
Платонов И.И.
Центральная клиническая больница с поликлиникой и Учебно-научный медицинский центр Управления делами Президента РФ, Москва
Закрыть метаданные
Введение
Переломы проксимального отдела бедренной кости являются одними из наиболее часто встречающихся переломов в пожилом и старческом возрасте. Согласно прогнозам, к 2025 г. в мире ежегодное количество наблюдений переломов проксимального отдела бедренной кости составит 2,6-3,94 млн, а к 2050 г.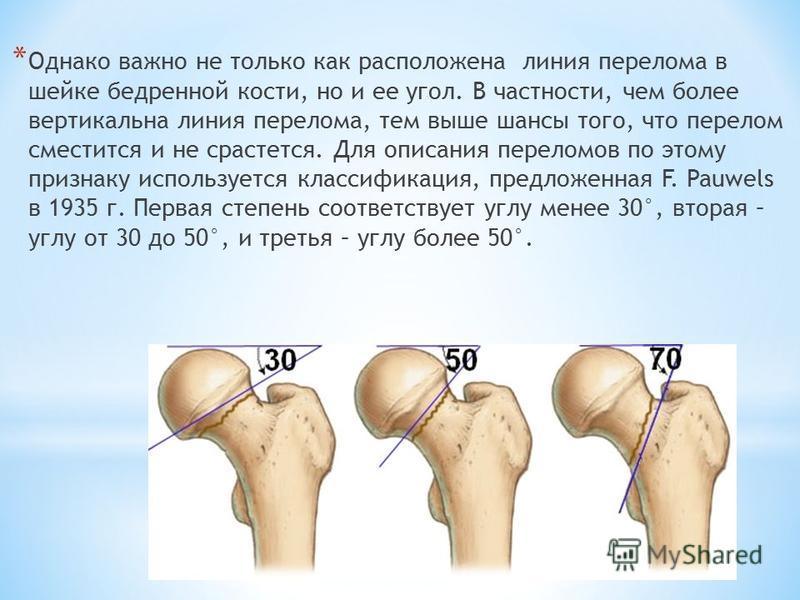 увеличится до 4,5-6,3 млн [4, 7]. За более чем 20-летний период с момента внедрения в широкую хирургическую практику для лечения перелома вертельной области бедренной кости коротких интрамедуллярных фиксаторов последние претерпели множество усовершенствований. Первым фиксатором, состоящим из короткого интрамедуллярного гвоздя и проксимального блокирующего винта большого диаметра, введенного ретроградно в шейку бедренной кости, был Гамма-гвоздь фирмы «Howmedica» (сейчас «Stryker») [5, 9]. Преимуществами перед скользящим бедренным винтом являлись минимально инвазивный доступ и лучшая биомеханическая фиксация перелома [1, 2]. В 2005 г. фирмой «Smith&Nephew» был предложен фиксатор TRIGEN INTERTAN
увеличится до 4,5-6,3 млн [4, 7]. За более чем 20-летний период с момента внедрения в широкую хирургическую практику для лечения перелома вертельной области бедренной кости коротких интрамедуллярных фиксаторов последние претерпели множество усовершенствований. Первым фиксатором, состоящим из короткого интрамедуллярного гвоздя и проксимального блокирующего винта большого диаметра, введенного ретроградно в шейку бедренной кости, был Гамма-гвоздь фирмы «Howmedica» (сейчас «Stryker») [5, 9]. Преимуществами перед скользящим бедренным винтом являлись минимально инвазивный доступ и лучшая биомеханическая фиксация перелома [1, 2]. В 2005 г. фирмой «Smith&Nephew» был предложен фиксатор TRIGEN INTERTAN
 2, а),Рисунок 2. Осложнения интрамедуллярного остеосинтеза переломов проксимального отдела бедренной кости. а — прорезывание винта. предотвращали ротационные смещения головки (рис. 2, б) Рисунок 2. Осложнения интрамедуллярного остеосинтеза переломов проксимального отдела бедренной кости. б — ротационное смещение. или возможного при введении двух раздельных шеечных элементов Z-эффекта (рис. 2, в).Рисунок 2. Осложнения интрамедуллярного остеосинтеза переломов проксимального отдела бедренной кости. в — Z-эффект. Трапециевидная форма проксимального отдела гвоздя обеспечивала дополнительную стабильность и устойчивость к варус-коллапсу, а расщепленная форма дистального конца помогала предотвратить околопротезные переломы бедренной кости и уменьшить болевой синдром, вызванный избыточным давлением на стенку костномозгового канала со стороны дистального конца гвоздя [3, 10].
2, а),Рисунок 2. Осложнения интрамедуллярного остеосинтеза переломов проксимального отдела бедренной кости. а — прорезывание винта. предотвращали ротационные смещения головки (рис. 2, б) Рисунок 2. Осложнения интрамедуллярного остеосинтеза переломов проксимального отдела бедренной кости. б — ротационное смещение. или возможного при введении двух раздельных шеечных элементов Z-эффекта (рис. 2, в).Рисунок 2. Осложнения интрамедуллярного остеосинтеза переломов проксимального отдела бедренной кости. в — Z-эффект. Трапециевидная форма проксимального отдела гвоздя обеспечивала дополнительную стабильность и устойчивость к варус-коллапсу, а расщепленная форма дистального конца помогала предотвратить околопротезные переломы бедренной кости и уменьшить болевой синдром, вызванный избыточным давлением на стенку костномозгового канала со стороны дистального конца гвоздя [3, 10].Цель настоящего исследования — анализ результатов лечения перелома вертельной области бедренной кости у больных старшей возрастной группы, которым была выполнена операция интрамедуллярного остеосинтеза перелома фиксатором фирмы «Smith&Nephew».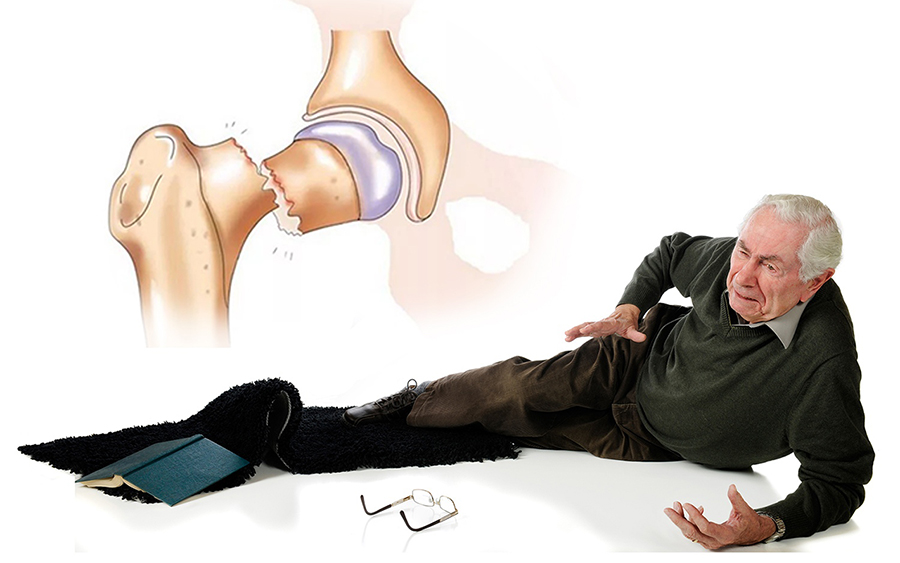
Материал и методы
За период с 2010 по 2012 г. в Центральной клинической больнице с поликлиникой Управления делами Президента РФ были оперированы 45 больных старшей возрастной группы с переломом вертельной области бедренной кости, которым был выполнен интрамедуллярный остеосинтез перелома фиксатором фирмы «Smith&Nephew», из них у 34 (75,6%) на фоне сопутствующего остеопороза. Показаниями к остеосинтезу являлись переломы вертельной области бедренной кости типов 31 А1, А2 и А3 по классификации АО/ASIF (Ассоциация остеосинтеза, Швейцария) [12]. Средний возраст больных с переломом вертельной области бедренной кости составил 87,6 года.
Фиксатор обладает необходимой стабильностью и способен обеспечить достаточную жесткость остеосинтеза на весь период лечения. Также следует отметить, что интрамедуллярный гвоздь позволяет использовать преимущества закрытой методики внутрикостного остеосинтеза, заключающиеся в отсутствии необходимости обнажения места перелома, безопасности, а также в минимальной травматизации мягких тканей и кости, что предотвращает дополнительное нарушение кровообращения и развитие инфекционных осложнений [6, 8, 14].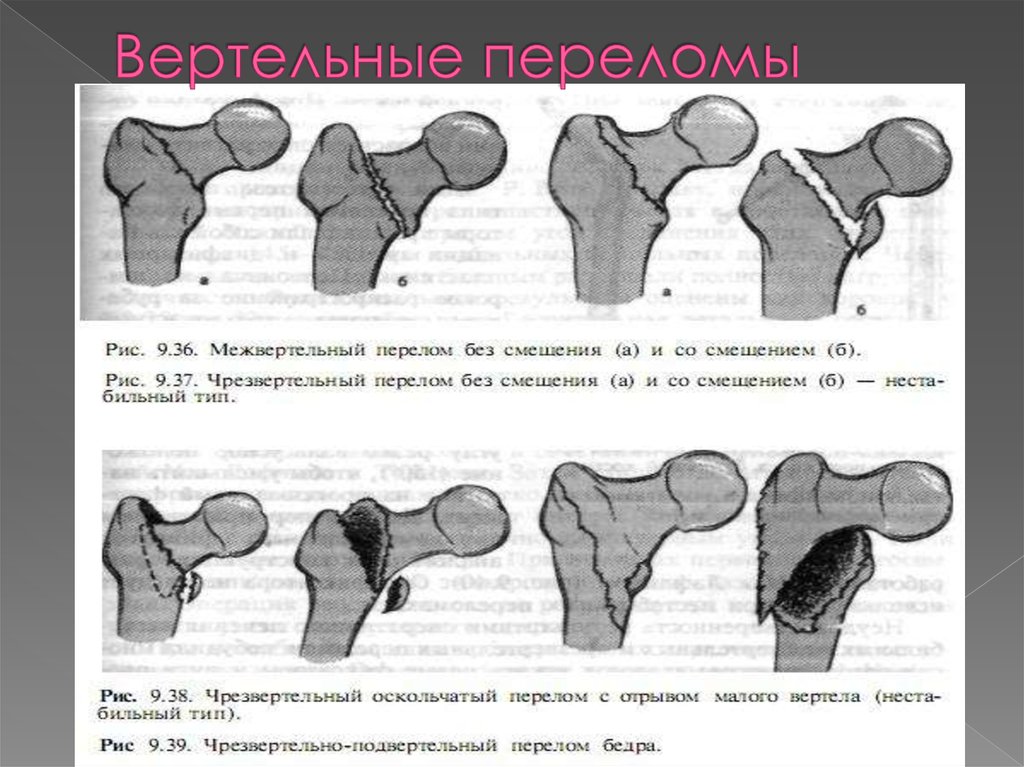
Применение интрамедуллярного остеосинтеза позволяло осуществлять оперативное вмешательство в максимально ранние сроки после поступления больных в стационар, что значительно улучшало результаты лечения и снижало возможные послеоперационные осложнения. В пред- и послеоперационном периоде с целью профилактики тромбоэмболических осложнений всем больным назначали низкомолекулярные гепарины и эластичное бинтование нижних конечностей. Кроме того, всем больным выполняли цветовое дуплексное сканирование глубоких вен нижних конечностей для выявления тромбов. В нашей клинике распространены методы эпи- и перидуральной анестезии, что позволило у больных старшей возрастной группы избежать гиповентиляционных осложнений и психических нарушений в раннем послеоперационном периоде. Комплексное лечение больных старшей возрастной группы с сопутствующим остеопорозом включало применение препаратов кальция, витамина D3 и группы бисфосфанатов, что способствовало не только ускорению реабилитации, но и профилактике новых переломов другой локализации [11].
Результаты
Интраоперационная летальность и послеоперационные осложнения у наблюдавшихся нами больных отсутствовали. Средняя продолжительность операции составила 30 мин, средняя кровопотеря — 80 мл. В связи с минимальной кровопотерей во время операции не было необходимости в переливании препаратов крови и кровезаменителей. Дополнительной внешней иммобилизации после операции не требовалось. Большинство оперированных пациентов отмечали исчезновение или значительное уменьшение болевого синдрома, что дало им возможность в ближайшие дни после операции самостоятельно себя обслуживать и восстановить опороспособность конечности. Больных выписывали на амбулаторное лечение через 10-12 дней после операции.
Дополнительной внешней иммобилизации после операции не требовалось. Большинство оперированных пациентов отмечали исчезновение или значительное уменьшение болевого синдрома, что дало им возможность в ближайшие дни после операции самостоятельно себя обслуживать и восстановить опороспособность конечности. Больных выписывали на амбулаторное лечение через 10-12 дней после операции.
Для оценки исходов лечения мы использовали клинические и рентгенологические данные обследования больных до и после операции. Сроки наблюдения составили от 6 мес до 3 лет с момента операции. Отдаленные результаты изучены у 35 (77,8%) человек. При анализе результатов мы использовали шкалу Харриса, по которой отличный результат (более 90 баллов) получен у 12 (34,3%), хороший (80-89 баллов) — у 14 (40%) и удовлетворительный (70-79 баллов) — у 9 (25,7%) человек. Неудовлетворительных результатов не было.
Применение при переломах вертельной области бедренной кости интрамедуллярного фиксатора обеспечило сокращение продолжительности оперативного вмешательства и интраоперационной кровопотери и дало возможность начать раннюю активизацию больных в послеоперационном периоде с восстановлением опороспособности поврежденной конечности. Фиксатор позволил в максимально короткое время после травмы создать стабильный остеосинтез перелома, что способствовало предотвращению развития шока и снижению числа тромбоэмболических осложнений. На основании нашего опыта лечения больных старшей возрастной группы с переломом вертельной области бедренной кости можно утверждать, что метод интрамедуллярного остеосинтеза может быть применен у пострадавших с чрез-, меж- и подвертельными переломами бедренной кости, но особенно показан больным пожилого и старческого возраста, а также долгожителям с тяжелыми сопутствующими заболеваниями и выраженным остеопорозом. Стабильный остеосинтез вертельных переломов бедренной кости позволил сократить сроки пребывания больных в стационаре, уменьшить период реабилитации и повысить качество жизни больных в послеоперационном периоде.
Фиксатор позволил в максимально короткое время после травмы создать стабильный остеосинтез перелома, что способствовало предотвращению развития шока и снижению числа тромбоэмболических осложнений. На основании нашего опыта лечения больных старшей возрастной группы с переломом вертельной области бедренной кости можно утверждать, что метод интрамедуллярного остеосинтеза может быть применен у пострадавших с чрез-, меж- и подвертельными переломами бедренной кости, но особенно показан больным пожилого и старческого возраста, а также долгожителям с тяжелыми сопутствующими заболеваниями и выраженным остеопорозом. Стабильный остеосинтез вертельных переломов бедренной кости позволил сократить сроки пребывания больных в стационаре, уменьшить период реабилитации и повысить качество жизни больных в послеоперационном периоде.
Для иллюстрации полученных результатов приводим клиническое наблюдение.
Больная Н., 90 лет, была доставлена в стационар через 1 ч после травмы. После клинического и рентгенологического обследования установлен диагноз: чрезвертельный перелом правой бедренной кости со смещением отломков или по классификации АО/ASIF — 31А2 (рис. 3, а).Рисунок 3. Рентгенограммы левого тазобедренного сустава больной Н., 90 лет, до операции (а). Через 2 дня после поступления произведен интрамедуллярный остеосинтез перелома (рис. 3, б).Рисунок 3. Рентгенограммы левого тазобедренного сустава больной Н., 90 лет, после интрамедуллярного остеосинтеза (б). Пациентка выписана на амбулаторное лечение через 10 дней после операции с дозированной опорой на правую ногу (рис. 3, в).Рисунок 3. Рентгенограммы левого тазобедренного сустава больной Н., 90 лет, также внешний вид больной через 9 дней после операции (в).
3, а).Рисунок 3. Рентгенограммы левого тазобедренного сустава больной Н., 90 лет, до операции (а). Через 2 дня после поступления произведен интрамедуллярный остеосинтез перелома (рис. 3, б).Рисунок 3. Рентгенограммы левого тазобедренного сустава больной Н., 90 лет, после интрамедуллярного остеосинтеза (б). Пациентка выписана на амбулаторное лечение через 10 дней после операции с дозированной опорой на правую ногу (рис. 3, в).Рисунок 3. Рентгенограммы левого тазобедренного сустава больной Н., 90 лет, также внешний вид больной через 9 дней после операции (в).
Таким образом, на основании нашего опыта хирургического лечения переломов вертельной области бедренной кости в старшей возрастной группе можно сделать заключение, что применение интрамедуллярного фиксатора дает возможность избавить больных от боли, вернуть опороспособность, и полностью восстановить функцию оперированной конечности. При переломе вертельной области бедренной кости оперативное вмешательство следует проводить в экстренном порядке и создавать стабильный остеосинтез костных отломков в анатомически правильном положении. Применение интрамедуллярного остеосинтеза при вертельных переломах бедренной кости позволяет получить у большинства больных (74,3%) отличные и хорошие результаты при неукоснительном соблюдении методики операции и проведении восстановительного лечения. Использование современных малотравматичных фиксаторов сокращает сроки стационарного лечения, период реабилитации, улучшая качество жизни больных и возвращая их к активной жизнедеятельности. Результаты исследования позволяют рекомендовать современный фиксатор фирмы «Smith&Nephew» для лечения больных с переломом вертельной области бедренной кости, особенно пострадавших старшей возрастной группы с сопутствующим остеопорозом.
Применение интрамедуллярного остеосинтеза при вертельных переломах бедренной кости позволяет получить у большинства больных (74,3%) отличные и хорошие результаты при неукоснительном соблюдении методики операции и проведении восстановительного лечения. Использование современных малотравматичных фиксаторов сокращает сроки стационарного лечения, период реабилитации, улучшая качество жизни больных и возвращая их к активной жизнедеятельности. Результаты исследования позволяют рекомендовать современный фиксатор фирмы «Smith&Nephew» для лечения больных с переломом вертельной области бедренной кости, особенно пострадавших старшей возрастной группы с сопутствующим остеопорозом.
Разработанная в клинике специальная программа физических упражнений, направленная на ускоренную реабилитацию больных старшей возрастной группы, позволила сократить сроки восстановления, улучшить качество жизни больных в послеоперационном периоде и вернуть их к прежней жизнедеятельности.
Переломы бедра более вероятны у женщин старше 50 лет, чем у мужчин — POA
Proliance Orthopaedic Associates
20 января 2005 г.
PREV
Снег, падающий на трещины: более безопасное катание на сноуборде благодаря правильному оборудованию
По данным Американской академии хирургов-ортопедов (AAOS), 90% из 350 000 переломов бедра, которые ежегодно происходят в США, являются результатом падения. Отчет Центров по контролю за заболеваниями (CDC) от 19С 88 по 2000 год частота госпитализаций по поводу переломов шейки бедра среди женщин в возрасте 65 лет и старше была в два раза выше, чем у мужчин той же возрастной группы.
«Переломы шейки бедра представляют серьезную опасность для пожилых людей, но риск перелома шейки бедра у женщин выше, чем у мужчин, поскольку после менопаузы у них наблюдается более быстрая потеря костной массы», — сказала доктор Сьюзен Серо из Valley Orthopedic Associates (VOA) в Рентоне.
Частота переломов бедра среди женщин начинает увеличиваться в возрасте 50 лет, удваиваясь каждые пять-шесть лет и достигая почти 50 процентов среди женщин в возрасте 9 лет.0, сказал доктор Серо.
Падения часто вызываются факторами окружающей среды; переломы шейки бедра, как правило, являются результатом потери костной массы, происходящей в организме с возрастом, из-за чего нашим костям становится трудно выдержать падение. Поскольку пожилые люди, как правило, проводят больше времени дома, большинство падений происходит в доме или рядом с ним.
Наши кости твердые и прочные, они обеспечивают структуру мышц и защиту наших органов. Несмотря на свою кажущуюся жесткость, кости представляют собой живую ткань, находящуюся в постоянном изменении. Наше тело постоянно удаляет и поглощает старую кость, в то время как новая кость вырабатывается для ее замены.
С возрастом наши кости начинают терять силу. Это нормально. Примерно до 30 лет наше тело удаляет старую кость и заменяет ее новой с почти одинаковой скоростью. После 30 лет, особенно у женщин после менопаузы, скорость рассасывания старой кости начинает происходить быстрее, чем скорость образования новой кости. Со временем результатом становятся ослабленные кости или остеопороз и повышенный риск переломов.
AAOS сообщает, что только 25 процентов пациентов с переломом шейки бедра полностью выздоравливают; 40 процентам потребуется уход в доме престарелых; 50 процентам понадобится трость или ходунки; и 24 процента людей старше 50 лет умрут в течение 12 месяцев после травмы из-за осложнений.
Во избежание падений VOA рекомендует:
Регулярные физические упражнения для увеличения силы ног и улучшения равновесия
Будьте осторожны, когда домашние животные прыгают у ваших ног Вы сначала просыпаетесь, чтобы убедиться, что у вас нет головокружения, прежде чем вставать
Использование поручней на лестнице
Использование трости или ходунков, если вы часто неустойчиво стоите на ногах
Удаление предметов, об которые можно споткнуться, таких как коврики
Расстановка часто используемых предметов в шкафах и шкафах таким образом, чтобы к ним был легкий доступ уменьшить любые возможные побочные эффекты, такие как головокружение
NEXT
Растяжения и растяжения: в чем разница?
Новое исследование подтверждает необходимость откровенных дискуссий о вероятности полного выздоровления — ScienceDaily
Новости науки
от исследовательских организаций
2
Новое исследование подтверждает необходимость откровенного обсуждения вероятности полного выздоровления
- Дата:
- 8 сентября 2016 г.

- Источник:
- Спрингер
- Резюме:
- Каждый второй пожилой человек, перенесший перелом бедра, уже никогда не будет таким физически активным и независимым, как раньше. По словам эксперта, шансы еще ниже для очень пожилых людей и людей с деменцией или другими заболеваниями.
- Поделиться:
ПОЛНАЯ ИСТОРИЯ
Каждый второй пожилой человек, перенесший перелом бедра, никогда не будет таким физически активным и независимым, как раньше. Шансы еще ниже для очень пожилых людей и людей с деменцией или другими заболеваниями, говорит Виктория Танг из Калифорнийского университета в США. Она провела обсервационное исследование в журнале Journal of General Internal Medicine , опубликованном Springer.
ads
Около 300 000 пожилых американцев ежегодно госпитализируются и получают хирургические вмешательства по поводу переломов шейки бедра. Хотя предпринимаются усилия по реабилитации пациентов, чтобы они могли получать тот же уровень физической активности, к которому они привыкли до травмы, многие из них становятся все более слабыми и зависимыми от других.
Чтобы провести информированную оценку того, насколько хорошо пожилые люди восстанавливаются после перелома бедра, Тан и ее коллеги сравнили физическое состояние и способности 733 взрослых старше 65 лет до и после перелома. Их данные были получены из «Исследования здоровья и выхода на пенсию» (HRS), национально репрезентативного лонгитюдного исследования, которое измеряет изменения в состоянии здоровья и экономических условиях американцев по мере их старения. Функциональное восстановление участников измерялось на основе того, насколько они все еще были в состоянии самостоятельно заботиться о себе после травмы с точки зрения купания, одевания, еды и самостоятельного посещения туалета. Были отмечены такие факторы, как их способность ходить вокруг квартала или подниматься по лестнице без отдыха, а также их возраст и состояние здоровья до перелома шейки бедра.
«Вероятность восстановления функции до перелома составляла менее 50 процентов, независимо от предыдущего уровня функции», — говорит Тан.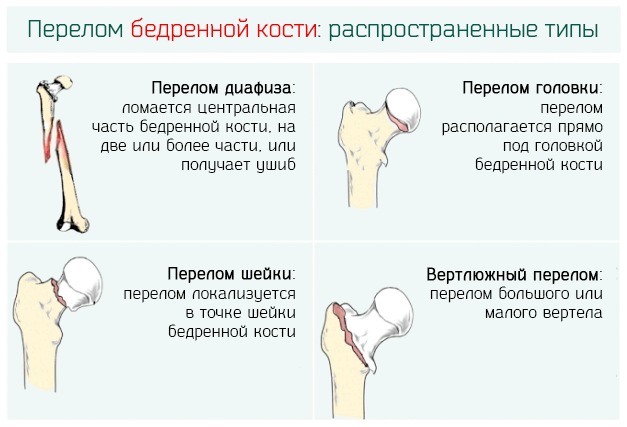 «Вероятность возвращения к высокому уровню функционирования была особенно низкой у тех, кто был старше 85 лет, имел множественные сопутствующие заболевания или деменцию».
«Вероятность возвращения к высокому уровню функционирования была особенно низкой у тех, кто был старше 85 лет, имел множественные сопутствующие заболевания или деменцию».
Из всех испытуемых 31 процент вернулся к своему прежнему повседневному функционированию; 34 процента и 41 процент соответственно могли двигаться и подниматься по лестнице, как и раньше. У тех, кто был физически очень активен до травмы, дела обстояли лишь незначительно лучше. Из них 36% могли жить самостоятельно без посторонней помощи, 32% без труда прошли один квартал, а 29%у процентов не было проблем с подъемом по лестнице.
Тан считает, что важно знать об ожидаемых результатах после перелома шейки бедра, чтобы пациенты, семьи и лица, осуществляющие уход, могли установить реалистичные ожидания для удовлетворения дополнительных потребностей после возвращения пациентов домой.
«Определение ценностей и целей ухода за пациентом имеет решающее значение на данном этапе для оптимизации качества жизни и помощи в принятии медицинских решений в будущем», — говорит Танг, который призвал к более откровенному обсуждению этого вопроса.
Источник истории:
Материалы предоставлены Springer . Примечание. Содержимое можно редактировать по стилю и длине.
Ссылка на журнал :
- Виктория Л. Танг, Ребекка Судоре, Ирена Стижачич Цензер, В. Джон Боскардин, Алекс Смит, Кристин Ричи, Маргарет Уолхаген, Эмили Финлейсон, Лаура Петрилло, Кеннет Ковинский. Скорость восстановления функции до перелома у пожилых людей с переломом бедра: обсервационное исследование . Журнал общей внутренней медицины , 2016; DOI: 10.1007/s11606-016-3848-2
Цитировать эту страницу :
- MLA
- АПА
- Чикаго
Спрингер. «Переломы бедра: большинство пожилых людей вряд ли полностью выздоровеют: новое исследование подтверждает необходимость откровенных дискуссий о вероятности полного выздоровления».