Панкреонекроз поджелудочной смерть: Панкреонекроз
Панкреонекроз
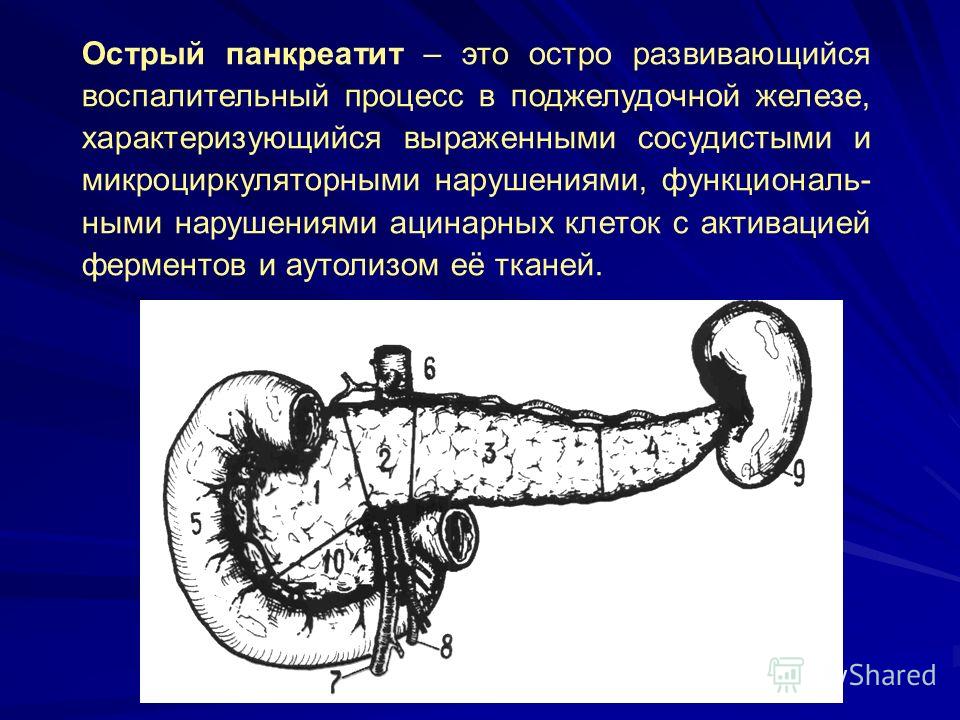
Панкреонекроз – осложнение такого тяжелого заболевания, как острый панкреатит (воспаление поджелудочной железы). Как правило, смертность при панкреонекрозе поджелудочной железы составляет 40-70%, и это только при условии, что пациентов начинают лечить своевременно с использованием самых современных медицинских методик.
Для некротического панкреатита характерно отмирание какого-либо участка или всей поджелудочной железы. Происходит это в результате воздействия на ткани определенных ферментов, которые вырабатывает сама поджелудочная железа, в сочетании с инфекционным процессом, перитонитом и другими обострениями.
Согласно статистике, порядка 70% больных панкреонекрозом длительное время в чрезмерном количестве употребляли алкогольные напитки. Еще 30% больных панкреонекрозом поджелудочной железы ранее болели желчнокаменной болезнью. Таким образом, самыми распространенными причинами панкреонекроза являются: злоупотребление спиртными напитками; регулярное переедание, злоупотребление слишком жирной или жареной пищей; тяжелые вирусные и инфекционные заболевания; желчнокаменная болезнь; язвенная болезнь желудка и 12-перстной кишки; перенесенные ранее оперативные вмешательства или травмы брюшной полости.
На сегодняшний день панкреонекроз считается одним из наиболее опасных заболеваний брюшной полости, при котором страдает не только поджелудочная, но также нарушается работа других органов пищеварения. В процессе прогрессирования заболевания происходит сначала отек поджелудочной железы, после чего в ней появляются участки некротической ткани. Если панкреонекроз вовремя не продиагностировать и не приступить к незамедлительному лечению, к процессу некроза поджелудочной нередко добавляется также и абсцесс.
Развитие этой тяжелой болезни происходит в три этапа: На первом этапе развития панкреонекроза происходит токсемия. На данном этапе у больного в крови появляются токсины, имеющие бактериальную природу. При этом в крови вовсе не обязательно наличие микробов, которые эти самые бактерии вырабатывают. Абсцесс образуется в поджелудочной железе на втором этапе панкреонекроза. Нередко абсцесс образуется и в близлежащих органах. На третьем этапе в тканях поджелудочной железы, а также в забрюшинной клетчатке происходят гнойные изменения.
Самым главным симптомом некроза поджелудочной является острая боль в левом подреберье, которая отдает в плечо, бок и спину, а иногда и в область сердца. Боль постоянная, но иногда может немного утихать, особенно если принять горизонтальное положение и прижать колени к животу. Характер болей во многом зависит от протекания панкреонекроза, его причин и формы: 6% больных характеризуют боль как умеренную; 10% из-за сильных болей находятся в состоянии коллапса; 40% больных испытывают острые боли; 44% описали боли как очень сильные, практически нестерпимые. Еще одним неотъемлемым симптомом панкреонекроза поджелудочной железы является рвота, которая, кстати сказать, облегчения пациенту не приносит. В результате постоянной рвоты у больного происходит обезвоживание организма. Так как в плазме крови у больного некрозом поджелудочной наблюдается увеличение концентрации вазоактивных компонентов, то еще одним косвенным симптомом является продолжительное покраснение лица. А вот когда больной входит в состояние коллапса, кожные покровы его, наоборот, бледнеют. При данном заболевании в крови повышается уровень эластазы, которая в чрезмерном количестве склонна разрушать кровеносные сосуды, что способствует возникновению кровотечений в пищеварительном тракте. Следствием разрушения кровеносных сосудов и некротических явлений в поджелудочной железе являются пятна на ягодицах сине-фиолетового цвета. Также их можно наблюдать на передней брюшной стенке, боках и вокруг пупка. Это далеко не все симптомы панкреонекроза. Например, при обследовании больного в плевральной, брюшной полости, а также в полости перикарда можно обнаружить выпот.
При данном заболевании в крови повышается уровень эластазы, которая в чрезмерном количестве склонна разрушать кровеносные сосуды, что способствует возникновению кровотечений в пищеварительном тракте. Следствием разрушения кровеносных сосудов и некротических явлений в поджелудочной железе являются пятна на ягодицах сине-фиолетового цвета. Также их можно наблюдать на передней брюшной стенке, боках и вокруг пупка. Это далеко не все симптомы панкреонекроза. Например, при обследовании больного в плевральной, брюшной полости, а также в полости перикарда можно обнаружить выпот.
Прогноз данного заболевания во многом зависит от адекватного и своевременного лечения панкреонекроза, а также от степени поражения поджелудочной железы. Большое значение в успешном лечении играет ранняя диагностика заболевания. Преимущественно панкреонекроз у пациентов удается диагностировать на первой стадии. В качестве лечения панкреонекроза на первой стадии применяют медикаменты, при помощи которых блокируется работа поджелудочной железы. Операция при панкреонекрозе на первой стадии развития не является целесообразной, так как невозможно четко выявить, какой именно участок поджелудочной подвергся некрозу. Во избежание различных гнойных процессов больному помимо лекарственных препаратов, блокирующих работу поджелудочной железы, назначают антисептические и антибактериальные лекарственные средства, а также иммуностимуляторы.
Операция при панкреонекрозе на первой стадии развития не является целесообразной, так как невозможно четко выявить, какой именно участок поджелудочной подвергся некрозу. Во избежание различных гнойных процессов больному помимо лекарственных препаратов, блокирующих работу поджелудочной железы, назначают антисептические и антибактериальные лекарственные средства, а также иммуностимуляторы.
При своевременном и правильном лечении панкреонекроза его прогрессирование можно остановить на ранней стадии без развития каких-либо серьезных осложнений. Однако гораздо чаще развивается воспаление, и поджелудочная железа уничтожает сама себя. Тогда целесообразно проведение операции при панкреонекрозе, которая подразумевает удаление разрушенной ткани поджелудочной железы. Операция при панкреонекрозе очень тяжело переносится пациентом и для хирурга также связана с определенным риском, поэтому прибегают к ней только в крайних случаях. Зачастую происходит интоксикация организма, когда многие органы просто отказываются работать.
Выжить при панкреонекрозе удается меньше, чем половине больных. Если же все-таки кому-то выпал счастливый билет, то на протяжении всей оставшейся жизни этому человеку необходимо очень бережно относиться к своему здоровью. На все излишества нужно наложить пожизненное табу. В пищу необходимо употреблять только тушеные или приготовленные на пару блюда дробными порциями по 5-6 раз в день. Вся еда должна быть нейтральной температуры – слишком горячая или холодная еда раздражает желудок и способствует активизации работы поджелудочной. Жирная пища также под запретом, так как она долго переваривается и излишне напрягает поджелудочную железу. Запрещено употреблять все соленое, сладкое и копченое, так как такая еда способствует воспалительным процессам. В пищу можно употреблять подсушенный хлеб, отварные овощи, кисломолочные продукты, нежирное мясо, легкие бульоны и каши на воде. Навсегда следует забыть о свежих овощах и фруктах, майонезе, специях, шоколаде, мягком хлебе, газированных напитках, молоке, различных консервах и алкоголе.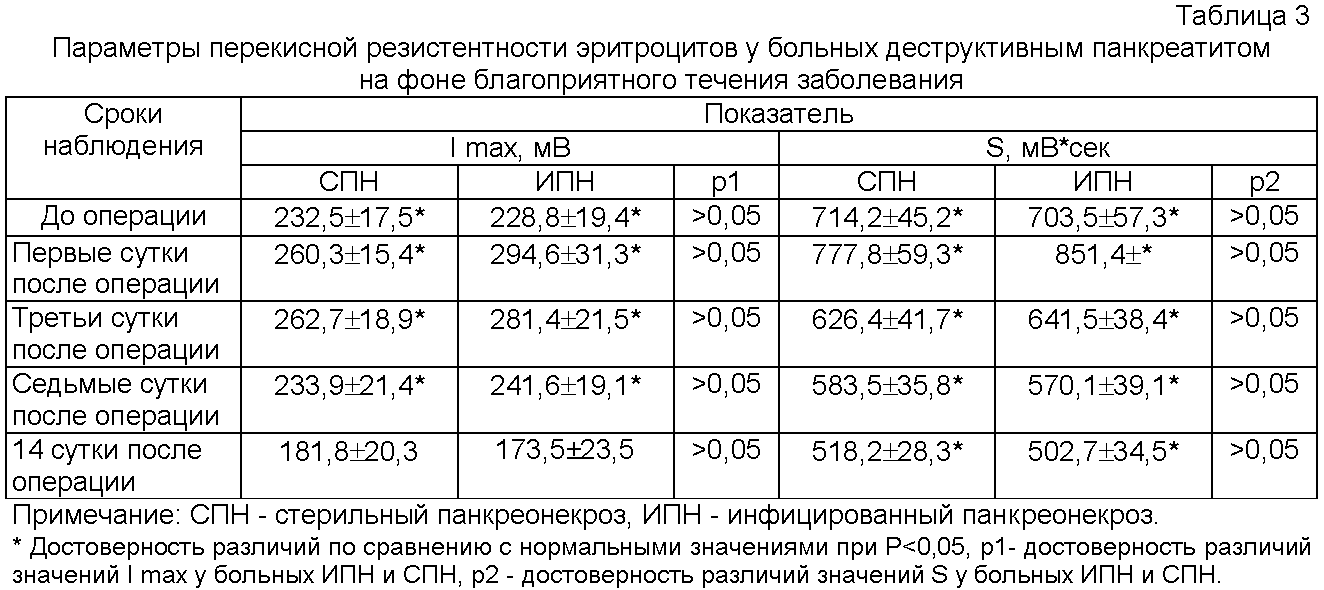
Осторожно – панкреонекроз!
Участились случаи поступления в Гнойно-септический центр краевой клинической больницы пациентов с панкреонекрозом.
Сегодня с этим страшным заболеванием в отделении гнойной хирургии проходят лечение шесть человек – 20% от всех пациентов. В гнойной реанимации спасают пять человек.
Заведующий отделением гнойной хирургии Вячеслав Дятлов пока не может найти объяснение печальной статистике:
— Обычно пациенты с панкреонекрозом поступали к нам в праздничные дни, когда столы ломятся от жирной еды и алкоголь льется рекой. Сегодняшний поток больных, вероятно, связан с дачными шашлыками, которые традиционно заливаются большим количеством спиртного. Статистика трагическая, потому что смертность при инфицированном панкреонекрозе достигает 60-80%.
Панкреонекроз — наиболее тяжелое осложнение панкреатита, поражает в основном трудоспособных мужчин. В основе панкреонекроза лежит сбой механизмов внутренней защиты поджелудочной железы от разрушающего действия панкреатических ферментов.
На больничную койку в основном попадают молодые крупные мужчины – те самые «богатыри», способные съесть за раз много съесть и много выпить. Примечательно, что в большинстве своем эти люди не алкоголики – прием большого количества спиртного для них всего лишь эпизод. Но последствия такого легкомыслия катастрофические.
Начнем с того, что боль при панкреонекрозе характеризуется, как «ножевая» и является одним из самых сильных страданий, переносимых человеком. Боль эта стартует остро, носит опоясывающий характер, отдает в левое плечо, живот и поясницу. Пациента лихорадит, у него неукротимая рвота с кровью и желчью, на коже живота нередки синяки – кровоизлияния в мягкие ткани.
Во-вторых, панкреонекроз часто приводит к полиорганной недостаточности, то есть, к сепсису, а затем, несмотря на все усилия врачей – к гибели больного.
В-третьих, лечение панкреонекроза – длительное, несколько месяцев. Из острого состояния пациентов выводят в реанимационном отделении, потому что панкреонекроз – это всегда состояние крайней тяжести. Там обеспечивается абсолютный покой поджелудочной железе, проводится дезинтоксикация, обезболивание. Примерно на пятый день, когда уже понятны границы поражения поджелудочной железы, проводят операцию — некрэктомию.
Из острого состояния пациентов выводят в реанимационном отделении, потому что панкреонекроз – это всегда состояние крайней тяжести. Там обеспечивается абсолютный покой поджелудочной железе, проводится дезинтоксикация, обезболивание. Примерно на пятый день, когда уже понятны границы поражения поджелудочной железы, проводят операцию — некрэктомию.
Последствия заболевания таковы, что жизнь человека меняется: отныне он должен соблюдать диету и постоянно принимать ферменты.
Профилактика панкреонекроза проста – не объедаться, особенно жирной мясной пищей, не употреблять спиртные напитки в больших дозах, проходить курсы лечения панкреатита, если такой диагноз выставлен — в общем, жалеть и любить свою поджелудочную железу.
Дополнительная информация по телефонам: Информационный центр 8(391)220-15-69, Екатерина Михайлова, моб. +79509750822; Елена Семёнова, 8-904-895-3062.
Сроки летальности при тяжелом остром панкреатите: опыт 643 пациентов
World J Gastroenterol. 2007 г., 7 апреля; 13 (13): 1966–1969.
2007 г., 7 апреля; 13 (13): 1966–1969.
Опубликовано в Интернете 7 апреля 2007 г. doi: 10.3748/wjg.v13.i13.1966
Информация об авторе Примечания к статье Информация об авторских правах и лицензии Отказ от ответственности течение болезни у большой группы больных.
МЕТОДЫ: С 19 июляС 96 по июнь 2005 г. были ретроспективно обследованы все пациенты с диагнозом острый панкреатит в Мемориальной больнице Чанг Гун, Тайбэй, Тайвань. Три тысячи двести пятьдесят эпизодов острого панкреатита зарегистрировано у 2248 больных (1431 мужчин и 817 женщин, медиана возраста 55,6 года, диапазон 18-97 лет). Смертность была разделена на две группы: ранняя смерть (≤ 14 дней после поступления) и поздняя смерть (> 14 дней после поступления). Сравнивали клинические особенности пациентов этих двух групп.
РЕЗУЛЬТАТЫ: Хотя общая смертность от острого панкреатита составила 3,8% (123/3250), смертность от SAP достигла 16,3% (105/643). Из этих 105 смертей от SAP 44 (41,9%) смерти произошли в течение первых 14 дней после госпитализации и 61 (58,1%) — после 14 дней. Частота ранней смерти достоверно не отличалась от частоты поздней смерти. Сопутствующие заболевания не повлияли на сроки смерти. Ранняя смерть в основном была связана с полиорганной недостаточностью. Поздние летальные исходы в основном были обусловлены вторичным осложнением инфицированного некроза. Внутрибрюшное кровотечение значительно обусловливало более высокую смертность в позднем возрасте.
Частота ранней смерти достоверно не отличалась от частоты поздней смерти. Сопутствующие заболевания не повлияли на сроки смерти. Ранняя смерть в основном была связана с полиорганной недостаточностью. Поздние летальные исходы в основном были обусловлены вторичным осложнением инфицированного некроза. Внутрибрюшное кровотечение значительно обусловливало более высокую смертность в позднем возрасте.
ЗАКЛЮЧЕНИЕ: Приблизительно половина (42%) смертей от SAP происходит в течение 14 дней, и большинство из них связано с полиорганной недостаточностью. Поздняя смерть от SAP была в основном связана с инфицированным некрозом.
Ключевые слова: Тяжелый острый панкреатит, Смертность, Полиорганная недостаточность
Острый панкреатит является распространенным заболеванием, степень тяжести которого варьирует от легкой до полиорганной недостаточности (ПОН) и сепсиса. При тяжелом остром панкреатите (ТОП) смертность составляет 20% [1,2]. SAP раскрывает свой прогресс в два этапа. Ранняя фаза относится к первым 7-14 дням после начала острого панкреатита, осложненного синдромом системного воспалительного ответа (SIRS) и ПОН из-за высвобождения большого количества цитокинов [3,4]. В поздней фазе (от 14 до 28 дней от начала острого панкреатита) заболевание может осложниться инфекцией панкреонекроза и вторичной ПОН [5]. Несмотря на то, что в ходе SAP наблюдаются два пика смертности [6], смерть наступает в первую очередь в ранней или поздней фазе, остается неясным. Причины смерти в ранней и поздней фазе SAP варьировались в нескольких сообщениях [3,7-14]. В этом исследовании анализируется время смерти в большой серии пациентов с SAP и сравниваются клинические особенности ранней и поздней смертности, чтобы полностью прояснить эту форму заболевания.
Ранняя фаза относится к первым 7-14 дням после начала острого панкреатита, осложненного синдромом системного воспалительного ответа (SIRS) и ПОН из-за высвобождения большого количества цитокинов [3,4]. В поздней фазе (от 14 до 28 дней от начала острого панкреатита) заболевание может осложниться инфекцией панкреонекроза и вторичной ПОН [5]. Несмотря на то, что в ходе SAP наблюдаются два пика смертности [6], смерть наступает в первую очередь в ранней или поздней фазе, остается неясным. Причины смерти в ранней и поздней фазе SAP варьировались в нескольких сообщениях [3,7-14]. В этом исследовании анализируется время смерти в большой серии пациентов с SAP и сравниваются клинические особенности ранней и поздней смертности, чтобы полностью прояснить эту форму заболевания.
Субъекты
Медицинские карты и компьютеризированные записи всех пациентов с острым панкреатитом, проходивших лечение в отделении общей хирургии Мемориального госпиталя Чан Гун с июля 1996 г. по июнь 2005 г. , были ретроспективно проанализированы. За этот период зарегистрировано 3250 эпизодов острого панкреатита у 2248 больных (1431 мужчин и 817 женщин, медиана возраста 55,6 года, диапазон 18-97 лет). Диагноз острого панкреатита ставили, если клинические признаки и визуализационные исследования выявляли повышенный уровень амилазы и липазы в сыворотке (не менее чем в три раза выше нормы). Определение тяжелого острого панкреатита (ТОП) было основано на классификации Атланты [5].
, были ретроспективно проанализированы. За этот период зарегистрировано 3250 эпизодов острого панкреатита у 2248 больных (1431 мужчин и 817 женщин, медиана возраста 55,6 года, диапазон 18-97 лет). Диагноз острого панкреатита ставили, если клинические признаки и визуализационные исследования выявляли повышенный уровень амилазы и липазы в сыворотке (не менее чем в три раза выше нормы). Определение тяжелого острого панкреатита (ТОП) было основано на классификации Атланты [5].
Методы
Были зарегистрированы следующие общие характеристики: демографические данные, этиологические факторы, ранние прогностические признаки (оценка Ranson и острой физиологии и хронического состояния здоровья II) [6] через 48 ч после поступления, индекс массы тела (ИМТ) и наличие или отсутствие некроза. Некроз считался присутствующим при наблюдении за асептическим или инфицированным некрозом. Вышеупомянутые факторы сравнивались между ранней и поздней смертью. Зафиксированы случаи сопутствующей патологии и причины смерти. Панкреонекроз определяли по характеру патологии на компьютерной томографии с контрастированием [3,5] или по результатам хирургической операции. Инфекцию считали присутствующей, когда некротическая ткань, полученная при чрескожной тонкоигольной аспирации или операционном образце, была положительной для бактериальной культуры.
Панкреонекроз определяли по характеру патологии на компьютерной томографии с контрастированием [3,5] или по результатам хирургической операции. Инфекцию считали присутствующей, когда некротическая ткань, полученная при чрескожной тонкоигольной аспирации или операционном образце, была положительной для бактериальной культуры.
Ранняя смерть определялась как смерть, наступившая в течение 14 дней после поступления, а поздняя смерть определялась как смерть, наступившая более чем через 14 дней после поступления. Сопутствующая патология была определена как проявление ранее существовавшего заболевания до SAP, которое стало активной проблемой. Включены хроническая обструктивная болезнь легких, сердечная недостаточность (Нью-Йоркская ассоциация кардиологов; класс III или IV по NYHA), почечная недостаточность, цирроз печени, сахарный диабет и злокачественное заболевание, диагностированное в течение трех лет до текущего эпизода (иммунологическое заболевание или хроническое иммунодепрессивное лечение). .
.
Все пациенты получали лечение у одних и тех же врачей на протяжении всего исследования. Однако длительность лечения была разной. При билиарном панкреатите выполняли эндоскопическую ретроградную холангиопанкреатографию (ЭРХПГ) со сфинктеротомией. Несколько пациентов получали внутривенную непрерывную инфузию антипротеаз (габексата мезилат). Антибиотики обычно вводили при инфицированном панкреатите. Оперативное вмешательство выполняли при инфицировании некротических тканей. Однако в редких случаях показаниями к оперативному вмешательству служили кровоизлияние, панкреатический асцит, перфорация, разрыв псевдокисты или ее быстрое увеличение в размерах.
Статистический анализ
Все данные были представлены в процентах от числа пациентов или в виде среднего значения ± стандартное отклонение. Численные данные сравнивались с использованием независимых двухвыборочных тестов t . Номинальные данные сравнивали с использованием критерия χ 2 , критерия Манна-Уитни U и линейной зависимости Мантеля-Хензеля, когда это уместно. Все статистические анализы проводились с использованием компьютерного программного пакета SPSS (версия 11.0, Чикаго, Иллинойс, США). P < 0,05 считалось статистически значимым.
Все статистические анализы проводились с использованием компьютерного программного пакета SPSS (версия 11.0, Чикаго, Иллинойс, США). P < 0,05 считалось статистически значимым.
Настоящее исследование включало 3250 эпизодов острого панкреатита, наблюдаемых у 2248 пациентов в нашем учреждении. Наличие САП наблюдалось у 643 (19,8%) больных по признакам панкреонекроза. Остальные 2607 (80,2%) эпизодов относились к легким формам острого панкреатита. Хотя общий уровень смертности от острого панкреатита составлял 3,8% (123/3250), уровень смертности от SAP достигал 16,3% (105/643). При равном распределении из этих 105 смертей от SAP 44 (41,9%) пациенты умерли в течение 14 дней после поступления, а 61 (58,1%) умерли через 14 дней после поступления. Две группы не различались по полу, возрасту, шкале Ranson и APACHE II, ИМТ или сопутствующим заболеваниям. Однако ранняя смерть достоверно отличалась от поздней смерти по этиологии (таблица). У более высокого процента пациентов с билиарным панкреатитом было больше поздних смертей, чем ранних смертей. У 42 из 44 (95,5%) больных с ранней летальностью был панкреонекроз. Точно так же у 58 из 61 (96,2%) пациента с поздней летальностью был обнаружен некротический панкреатит. Значительно выше ( P < 0,0001) число больных, умерших от инфицированного некроза в группе поздней смерти (табл. ). С другой стороны, стерильный некроз чаще возникал при ранней смерти, чем при поздней смерти ( P = 0,008). Сорок из 44 (90,9%) пациентов умерли от ПОН в раннем возрасте (таблица). Поздняя смерть произошла после операции у 37 пациентов с инфицированным некрозом (23 также имели ПОН). В группе поздней смерти отмечена более высокая частота геморрагических осложнений от внутрибрюшных кровотечений, чем в группе ранней смерти (9).0037 P = 0,008). Очевидно, ПОН была более распространена в группе ранней смерти, а смерть от инфекции чаще встречалась в группе поздних смертей. В дополнение к патологическим осложнениям поджелудочной железы сопутствующие заболевания, такие как инсульт или сердечная недостаточность, существенно не различались между двумя группами.
У 42 из 44 (95,5%) больных с ранней летальностью был панкреонекроз. Точно так же у 58 из 61 (96,2%) пациента с поздней летальностью был обнаружен некротический панкреатит. Значительно выше ( P < 0,0001) число больных, умерших от инфицированного некроза в группе поздней смерти (табл. ). С другой стороны, стерильный некроз чаще возникал при ранней смерти, чем при поздней смерти ( P = 0,008). Сорок из 44 (90,9%) пациентов умерли от ПОН в раннем возрасте (таблица). Поздняя смерть произошла после операции у 37 пациентов с инфицированным некрозом (23 также имели ПОН). В группе поздней смерти отмечена более высокая частота геморрагических осложнений от внутрибрюшных кровотечений, чем в группе ранней смерти (9).0037 P = 0,008). Очевидно, ПОН была более распространена в группе ранней смерти, а смерть от инфекции чаще встречалась в группе поздних смертей. В дополнение к патологическим осложнениям поджелудочной железы сопутствующие заболевания, такие как инсульт или сердечная недостаточность, существенно не различались между двумя группами.
Таблица 1
Характеристика больных тяжелым острым панкреатитом с ранней (≤ 14 дней после поступления) и поздней смертью (>14 дней после поступления)
| Ранняя смерть ( n = 44) | Поздняя смерть ( N = 61) | P Значение | |||||||||||||||||||||||||||||||||||||||||||||||
| Возраст, год (диапазон) | 54,7 (34-93) | 3 567054,7 (34-93) | 56.3 56.3 56.37.37.3900.3900.37007. 367.37.3900 | . | |||||||||||||||||||||||||||||||||||||||||||||
| Пол | 0,147 | ||||||||||||||||||||||||||||||||||||||||||||||||
| Женщины | 32 (72,7%) | 36 (59,0%) | |||||||||||||||||||||||||||||||||||||||||||||||
12 (27. 3%) 3%) | 25 (41.0%) | ||||||||||||||||||||||||||||||||||||||||||||||||
| Etiology | |||||||||||||||||||||||||||||||||||||||||||||||||
| Biliary | 13 (29.5%) | 32 (52.5%) | |||||||||||||||||||||||||||||||||||||||||||||||
| Alcoholic | 13 (29.5%) | 11 (18.0%) | 0.166 | ||||||||||||||||||||||||||||||||||||||||||||||
| Idiopathic | 12 (27.3%) | 7 (27.9%) | 0.946 | ||||||||||||||||||||||||||||||||||||||||||||||
| Other | 6 (13.7%) | 1 (1,6%) | |||||||||||||||||||||||||||||||||||||||||||||||
| Оценка Рансона | 3,9 (1-9) | 4,1 (1-8) | 0,676 | ||||||||||||||||||||||||||||||||||||||||||||||
APACHE-II. | |||||||||||||||||||||||||||||||||||||||||||||||||
| ИМТ, (кг/м 2 ) | 24,5 (18-39) | 23,6 (19-48) | 0,814 | ||||||||||||||||||||||||||||||||||||||||||||||
| Коучируемость | 14|||||||||||||||||||||||||||||||||||||||||||||||||
| . 9 (20,5%) | 9 (32,1%) | ||||||||||||||||||||||||||||||||||||||||||||||||
| 1-2 Органные системы | 22 (50,0%) | 22 (50,0%) | |||||||||||||||||||||||||||||||||||||||||||||||
| 3-4 Органные системы | 8 (18,2%) | 17 (27,9%) | |||||||||||||||||||||||||||||||||||||||||||||||
| 5 (11,3%) | 4 (6,6%) |
Открыть в отдельном окне
ИМТ: Индекс массы тела.
Таблица 2
Панкреонекроз и причины смерти у больных тяжелым острым панкреатитом с ранней и поздней летальностью n (%)
| Патология и причина of death | Early deaths | Late deaths | P value |
| ( n = 44) | ( n = 61) | ||
| Патология | |||
| Отечная | 2 (4,5) | 3 (4,9) | 0,95 |
| Стерильный некроз | 21 (42,7) | 14 (23,0) | 0,008 |
| Инразированный Necrosis | 6 (13,6) | ||
| Инразированный Necrosis | 6 (13,6) | ||
9008. | |||
| .9008 | |||
| 00 0 0 0 | |||
| . Necrosis without microbiological data | 15 (34.2) | 13 (21.3) | 0.144 |
| Cause of death | |||
| MOF | 40 (90.9) | 9 (14.8) | < 0.0001 |
| Infected necrosis | 0 (0.0) | 14 (23.0) | 0.001 |
| Infected necrosis + MOF | 1 (2.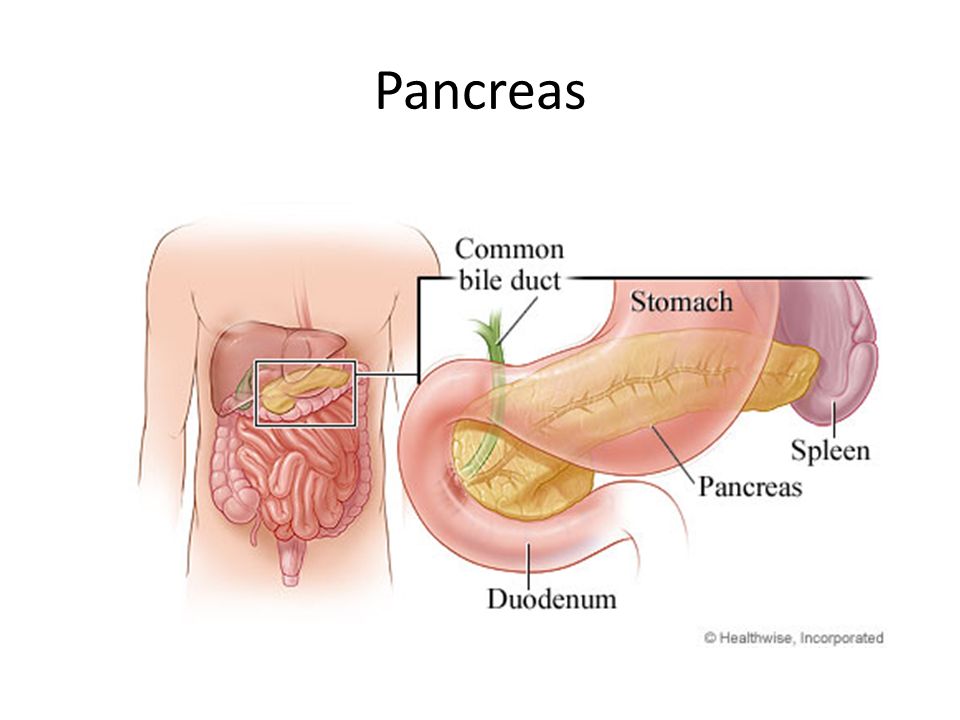 3) 3) | 22 (36.1) | < 0.0001 |
| Intra -abdominal bleeding | 1 (2.3) | 12 (19.7) | 0.008 |
| Heart failure | 2 (4.5) | 2 (3.3) | 0.738 |
| Cerebral stroke | 0 (0.0 ) | 2 (3.3) | 0,225 |
Открыть в отдельном окне
ПОН: Полиорганная недостаточность.
Согласно предыдущим исследованиям, картина заболеваемости и смертности при SAP варьировала [8-10,12,14-19]. Основные причины смерти при SAP остаются спорными.
Table 3
The incidence of early death in severe acute pancreatitis in this study and in the literature
| Total number | Early death (%) | |
| Renner et AL, 1985 [8] | 405 | 60 |
| Wilson et al, 1988 [15] | 126 | 55,5 |
Lankisch et al. , 1996 [17] , 1996 [17] | ||
| Lankisch et al., 1996 [17] | ||
| .0063 56.7 | ||
| Isenmann et al, 2001[19] | 36 | 55.5 |
| Present study | 105 | 42 |
Open in a separate window
The present study revealed that примерно половина смертей (41,9%) произошла в течение двух недель; основной причиной был MOF. Распространенный панкреонекроз, особенно степень интрапанкреатического некроза паренхимы, приводит к высокой частоте ранней органной недостаточности [19].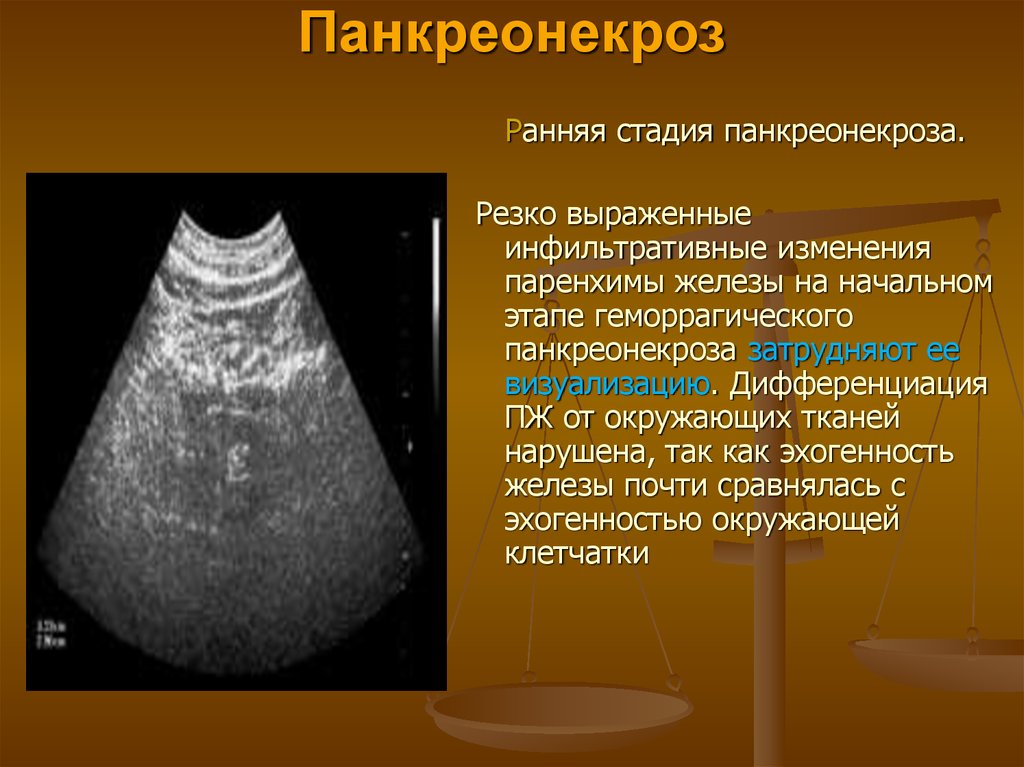 ]. Кроме того, если ранняя органная недостаточность возникает во время госпитализации по поводу SAP, риск продолжающейся и прогрессирующей органной недостаточности остается чрезвычайно высоким [20]. По последним данным, если органная недостаточность усугубляется в первую неделю госпитализации, уровень смертности значительно возрастает [21,22]. В нашем исследовании, как только заболевание было инициировано патогенетическим механизмом, на течение и исход не влияли основные этиологические факторы, демографические особенности, физические особенности или сопутствующие заболевания. Даже в некоторых сообщениях указывалось на важность сопутствующих заболеваний при SIRS и MOF у пожилых пациентов с SAP в дополнение к эффекту инфицированного некроза [6,14]. Настоящее исследование не выявило существенных различий по возрасту или ранее существовавшему заболеванию. Ранние прогностические факторы, такие как шкала Ranson и шкала APACHE II, не дифференцируют риск ранней или поздней смертности пациентов при SAP.
]. Кроме того, если ранняя органная недостаточность возникает во время госпитализации по поводу SAP, риск продолжающейся и прогрессирующей органной недостаточности остается чрезвычайно высоким [20]. По последним данным, если органная недостаточность усугубляется в первую неделю госпитализации, уровень смертности значительно возрастает [21,22]. В нашем исследовании, как только заболевание было инициировано патогенетическим механизмом, на течение и исход не влияли основные этиологические факторы, демографические особенности, физические особенности или сопутствующие заболевания. Даже в некоторых сообщениях указывалось на важность сопутствующих заболеваний при SIRS и MOF у пожилых пациентов с SAP в дополнение к эффекту инфицированного некроза [6,14]. Настоящее исследование не выявило существенных различий по возрасту или ранее существовавшему заболеванию. Ранние прогностические факторы, такие как шкала Ranson и шкала APACHE II, не дифференцируют риск ранней или поздней смертности пациентов при SAP.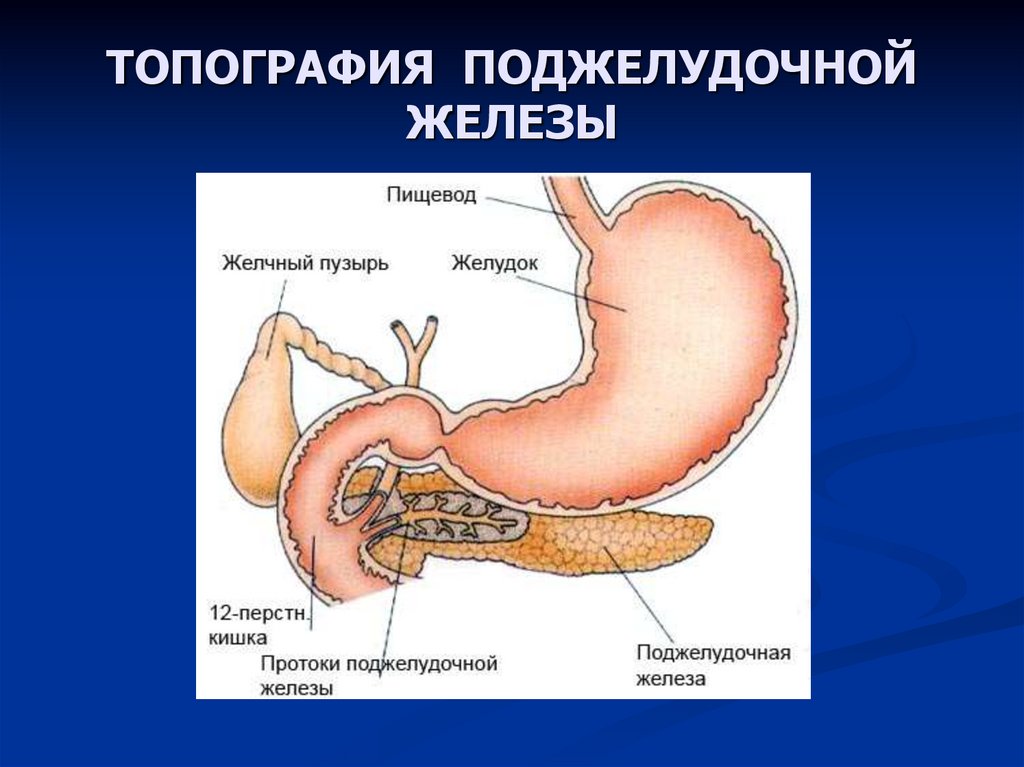 Однако в некоторых сообщениях предполагается, что ожирение увеличивает скорость ПОН и смертность от SAP [14,23]. Подобно другим исследованиям[9,12,24], значения ИМТ не были связаны с различиями в ранней или поздней смерти в SAP в настоящем исследовании.
Однако в некоторых сообщениях предполагается, что ожирение увеличивает скорость ПОН и смертность от SAP [14,23]. Подобно другим исследованиям[9,12,24], значения ИМТ не были связаны с различиями в ранней или поздней смерти в SAP в настоящем исследовании.
Настоящее исследование продемонстрировало жизненно важную роль возникновения ПОН в исходе SAP. Учитывая, что все случаи SAP закончились летальным исходом (105 пациентов), в этой группе наблюдалась высокая частота ПОН. Смерть от ПОН наблюдалась у 72 (68,6%) больных. В частности, у 24 из 38 пациентов с инфицированным некрозом было не менее двух органных нарушений, непосредственно связанных с летальным исходом. Согласно предыдущим отчетам[3-6,25-29], стандартное лечение инфицированного панкреонекроза, включающее антибиотики и хирургическую резекцию или дренирование, широко распространено. Однако в настоящем исследовании результаты лечения MOF в случаях SAP оставались плохими [6, 25, 27]. В результате цель терапевтического планирования была основана на непрерывной реанимации и восстановлении отказавших органов.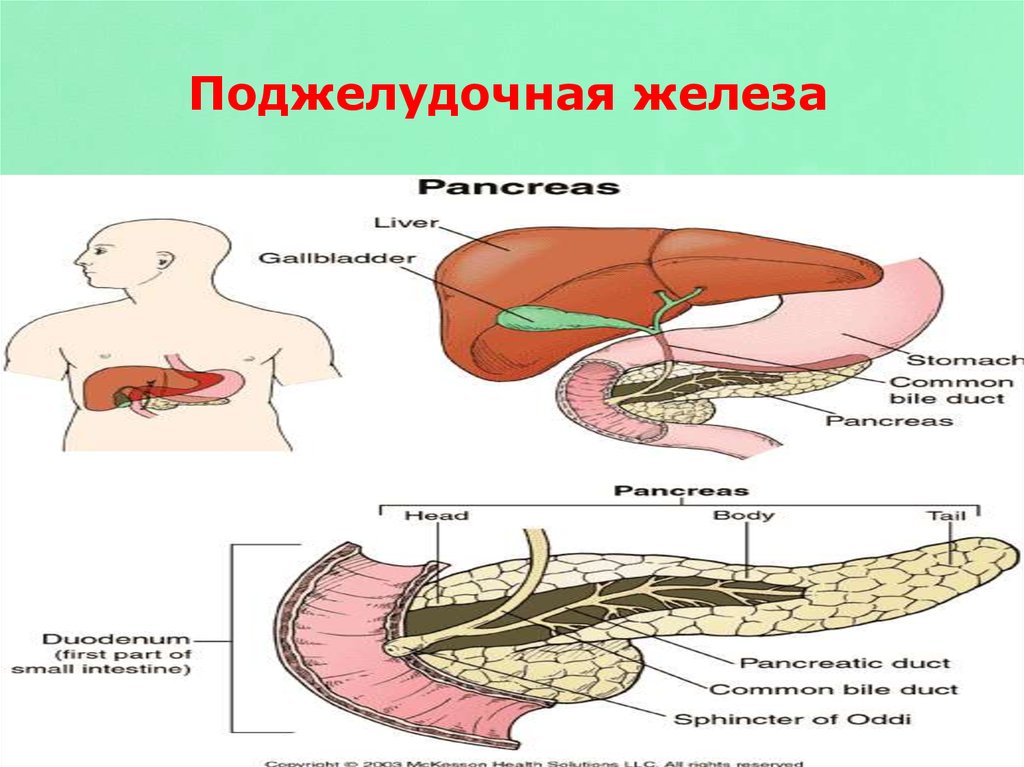 Однако McKay и коллеги [10] документально подтвердили, что даже после интенсивного лечения 40% пациентов умирали через 3 дня после госпитализации.
Однако McKay и коллеги [10] документально подтвердили, что даже после интенсивного лечения 40% пациентов умирали через 3 дня после госпитализации.
Это исследование показало, что ПОН чаще возникает в группе ранней смерти, чем в группе поздней смерти, являясь основной причиной ранней смерти при SAP. Однако частота инфицированного некроза была выше в группе поздней смерти, чем в группе ранней смерти. Другие причины смерти, включая инсульт или болезни сердца, были редкими и статистически незначимыми. Поэтому в первые две недели госпитализации целями лечения должны быть агрессивные реанимационные мероприятия, восстановление пораженных систем органов и торможение прогрессирования ПОН. На поздней стадии жизненно важно контролировать инфекцию и предотвращать инфицированный некроз. Важность контроля сопутствующих заболеваний у пожилых пациентов незначительна. SAP остается серьезной медицинской проблемой. Эффективный контроль ранней ПОН и лечение системных осложнений, связанных с инфицированным некрозом, требуют инновационных стратегий.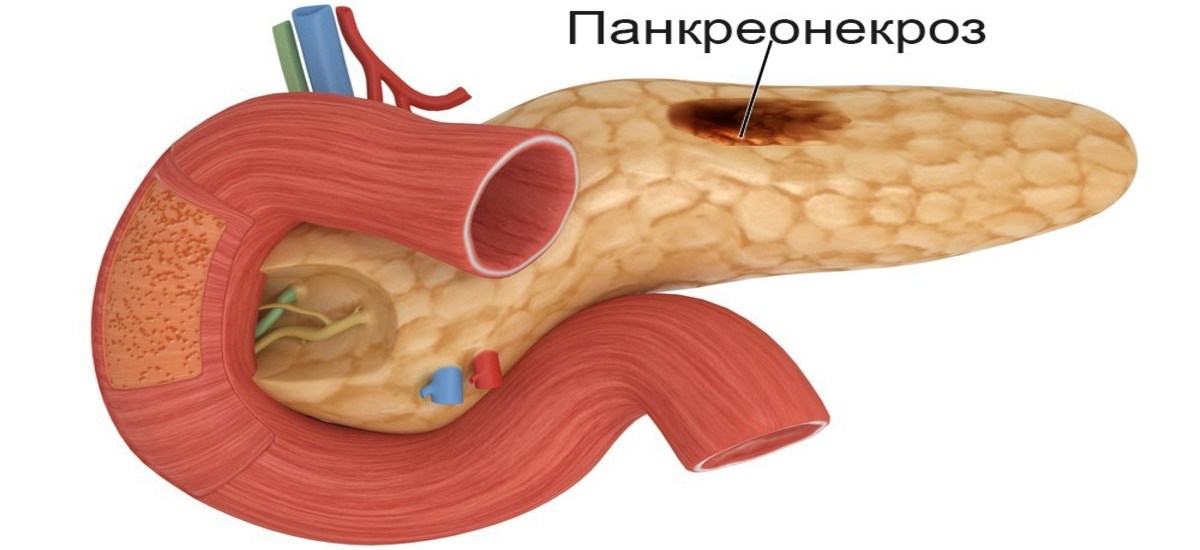
Таким образом, приблизительно половина (42%) смертей от SAP происходит в течение двух недель, и большинство из них происходит из-за полиорганной недостаточности. Данные выявили значимость полиорганной недостаточности в исходе SAP. Поздняя смерть от SAP в основном связана с инфицированным некрозом.
S-редактор Wang J L-редактор Kumar M E-редактор Ma WH
1. Banks PA. Инфицированный некроз: заболеваемость и терапевтические последствия. Гепатогастроэнтерология. 1991; 38: 116–119. [PubMed] [Академия Google]
2. Büchler MW, Gloor B, Müller CA, Friess H, Seiler CA, Uhl W. Острый некротизирующий панкреатит: стратегия лечения в зависимости от статуса инфекции. Энн Сург. 2000; 232: 619–626. [Бесплатная статья PMC] [PubMed] [Google Scholar]
3. Steinberg W, Tenner S. Острый панкреатит. N Engl J Med. 1994; 330:1198–1210. [PubMed] [Google Scholar]
4. Toouli J, Brooke-Smith M, Bassi C, Carr-Locke D, Telford J, Freeny P, Imrie C, Tandon R. Руководство по лечению острого панкреатита. J Гастроэнтерол Гепатол. 2002; 17 Дополнение: S15–S39. [PubMed] [Google Scholar]
J Гастроэнтерол Гепатол. 2002; 17 Дополнение: S15–S39. [PubMed] [Google Scholar]
5. Брэдли Э.Л. Клинически обоснованная система классификации острого панкреатита. Резюме Международного симпозиума по острому панкреатиту, Атланта, Джорджия, с 11 по 13 сентября 1992 г. Arch Surg. 1993; 128: 586–590. [PubMed] [Google Scholar]
6. Рекомендации Соединенного Королевства по лечению острого панкреатита. Британское общество гастроэнтерологов. Кишка. 1998; 42 Приложение 2:S1–S13. [PMC free article] [PubMed] [Google Scholar]
7. Манн Д.В., Хершман М.Дж., Хиттингер Р., Глейзер Г. Многоцентровый аудит смерти от острого панкреатита. Бр Дж Сур. 1994;81:890–893. [PubMed] [Google Scholar]
8. Renner IG, Savage WT, Pantoja JL, Renner VJ. Смерть от острого панкреатита. Ретроспективный анализ 405 вскрытий. Dig Dis Sci. 1985; 30: 1005–1018. [PubMed] [Google Scholar]
9. Таламини Г., Басси С., Фалькони М., Сартори Н., Фруллони Л., Ди Франческо В., Весентини С., Педерзоли П. , Каваллини Г. Риск смерти от острого панкреатита. Роль ранних, простых «рутинных» данных. Int J Панкреатол. 1996; 19:15–24. [PubMed] [Академия Google]
, Каваллини Г. Риск смерти от острого панкреатита. Роль ранних, простых «рутинных» данных. Int J Панкреатол. 1996; 19:15–24. [PubMed] [Академия Google]
10. McKay CJ, Evans S, Sinclair M, Carter CR, Imrie CW. Высокая ранняя смертность от острого панкреатита в Шотландии, 1984-1995 гг. Бр Дж Сур. 1999; 86: 1302–1305. [PubMed] [Google Scholar]
11. Лоухэм А., Лавель Дж., Лиз Т. Смертность от острого панкреатита. Поздней септической смерти можно избежать, но некоторые ранние смерти все же случаются. Int J Панкреатол. 1999; 25: 103–106. [PubMed] [Google Scholar]
12. Mutinga M, Rosenbluth A, Tenner SM, Odze RR, Sica GT, Banks PA. Наступает ли смертность рано или поздно при остром панкреатите. Int J Панкреатол. 2000;28:91–95. [PubMed] [Google Scholar]
13. Рау Б., Уль В., Бухлер М.В., Бегер Х.Г. Хирургическое лечение инфицированного некроза. Мир J Surg. 1997; 21: 155–161. [PubMed] [Google Scholar]
14. Gloor B, Müller CA, Worni M, Martignoni ME, Uhl W, Büchler MW. Поздняя смертность у больных с тяжелым острым панкреатитом. Бр Дж Сур. 2001; 88: 975–979. [PubMed] [Google Scholar]
Поздняя смертность у больных с тяжелым острым панкреатитом. Бр Дж Сур. 2001; 88: 975–979. [PubMed] [Google Scholar]
15. Wilson C, Imrie CW, Carter DC. Смертельный острый панкреатит. Кишка. 1988; 29: 782–788. [Бесплатная статья PMC] [PubMed] [Google Scholar]
16. де Бо А.С., Палмер К.Р., Картер Д.К. Факторы, влияющие на заболеваемость и смертность при остром панкреатите; анализ 279 случаев. Кишка. 1995; 37: 121–126. [Бесплатная статья PMC] [PubMed] [Google Scholar]
17. Lankisch PG, Burchard-Reckert S, Petersen M, Lehnick D, Schirren CA, Köhler H, Stöckmann F, Peiper HJ, Creutzfeldt W. Заболеваемость и смертность в 602 пациентов с острым панкреатитом, наблюдавшихся в период с 1980 по 1994 год. Z Гастроэнтерол. 1996; 34: 371–377. [PubMed] [Академия Google]
18. Uhl W, Büchler MW, Malfertheiner P, Beger HG, Adler G, Gaus W. Рандомизированное двойное слепое многоцентровое исследование октреотида при умеренном и тяжелом остром панкреатите. Кишка. 1999; 45:97–104. [Бесплатная статья PMC] [PubMed] [Google Scholar]
[Бесплатная статья PMC] [PubMed] [Google Scholar]
19. Isenmann R, Rau B, Beger HG. Ранний тяжелый острый панкреатит: характеристика новой подгруппы. Поджелудочная железа. 2001; 22: 274–278. [PubMed] [Google Scholar]
20. Брэдли Э.Л. Показания к санации при некротизирующем панкреатите. Поджелудочная железа. 1996;13:219–223. [PubMed] [Google Scholar]
21. Isenmann R, Rau B, Beger HG. Бактериальная инфекция и степень некроза являются определяющими факторами органной недостаточности у пациентов с острым некротизирующим панкреатитом. Бр Дж Сур. 1999; 86: 1020–1024. [PubMed] [Google Scholar]
22. Lankisch PG, Pflichthofer D, Lehnick D. Острый панкреатит: какой пациент наиболее подвержен риску. Поджелудочная железа. 1999; 19: 321–324. [PubMed] [Google Scholar]
23. Funnell IC, Bornman PC, Weakley SP, Terblanche J, Marks IN. Ожирение: важный прогностический фактор при остром панкреатите. Бр Дж Сур. 1993;80:484–486. [PubMed] [Google Scholar]
24. Tenner S, Sica G, Hughes M, Noordhoek E, Feng S, Zinner M, Banks PA. Связь некроза с органной недостаточностью при тяжелом остром панкреатите. Гастроэнтерология. 1997; 113:899–903. [PubMed] [Google Scholar]
Tenner S, Sica G, Hughes M, Noordhoek E, Feng S, Zinner M, Banks PA. Связь некроза с органной недостаточностью при тяжелом остром панкреатите. Гастроэнтерология. 1997; 113:899–903. [PubMed] [Google Scholar]
25. Барон Т.Х., Морган Д.Э. Острый некротизирующий панкреатит. N Engl J Med. 1999; 340:1412–1417. [PubMed] [Google Scholar]
26. Брэдли Э.Л. Показания к операции при некротизирующем панкреатите: обзор тысячелетия. JOP. 2000; 1:1–3. [PubMed] [Академия Google]
27. Uhl W, Warshaw A, Imrie C, Bassi C, McKay CJ, Lankisch PG, Carter R, Di Magno E, Banks PA, Whitcomb DC, et al. Руководство IAP по хирургическому лечению острого панкреатита. Панкреатология. 2002; 2: 565–573. [PubMed] [Google Scholar]
28. Уомо Г. Воспалительные заболевания поджелудочной железы у пожилых пациентов: распознавание и лечение. Наркотики Старение. 2003; 20:59–70. [PubMed] [Google Scholar]
29. Огава М. Острый панкреатит и цитокины: «вторая атака» септическим осложнением приводит к органной недостаточности.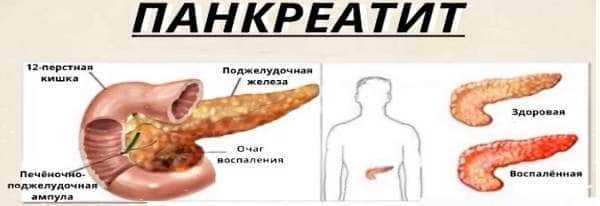 Поджелудочная железа. 1998;16:312–315. [PubMed] [Google Scholar]
Поджелудочная железа. 1998;16:312–315. [PubMed] [Google Scholar]
Влияние характеристик органной недостаточности и инфицированного некроза на смертность при некротическом панкреатите
Текст статьи
Меню статьи
- Статья
Текст - Артикул
инфо - Цитата
Инструменты - Поделиться
- Быстрое реагирование
- Артикул
метрика - Оповещения
Поджелудочная железа
Оригинальный артикул
Влияние характеристик органной недостаточности и инфицированного некроза на смертность при некротизирующем панкреатите
- http://orcid.org/0000-0003-1957-0399Nicolien J Schepers1,
- Olaf J Bakker2,
- Marc G Besselink3,
- Usama Ahmed Ali4,
- Thomas L Bollen5,
- Hein G Gooszen6,
- Ялмар К.
 ван Сантвоорт2,
ван Сантвоорт2, - Марко Дж. Бруно1
- для Голландской исследовательской группы по панкреатиту
- 1 Отделение гастроэнтерологии и гепатологии, Медицинский центр Университета Эразма, Роттердам, Нидерланды
- 2 Отделение хирургии, больница Св. Антония, Ньювегейн, Нидерланды
- 3 Отделение хирургии, Академический медицинский центр, Амстердам, Нидерланды
- 4 Отделение хирургии, Университетский медицинский центр, Утрехт, Нидерланды
- 5 Отделение радиологии, больница Св. Антония, Ньювегейн, Нидерланды
- 6 Отделение операционных и доказательной хирургии, Медицинский центр Неймегенского университета Радбауд, Неймеген, Нидерланды
- Соответствие
Никольен Дж. Шеперс, отделение гастроэнтерологии и гепатологии, больница Св.
 Антония, Ньювегейн, 3430EM, Нидерланды; n.schepers{at}antoniusziekenhuis.nl
Антония, Ньювегейн, 3430EM, Нидерланды; n.schepers{at}antoniusziekenhuis.nl
Abstract
Объектив Считается, что ранняя персистирующая органная недостаточность у пациентов с панкреатитом является наиболее важной причиной смертности. В этом исследовании исследуется взаимосвязь между временем (началом и продолжительностью) органной недостаточности и смертностью и ее связью с инфицированным панкреонекрозом у пациентов с некротизирующим панкреатитом.
Дизайн Мы провели ретроспективный анализ проспективной базы данных 639 пациентов с некротизирующим панкреатитом из 21 больницы. Мы оценили начало, продолжительность и тип органной недостаточности (например, дыхательная, сердечно-сосудистая и почечная недостаточность) и ее связь со смертностью и инфицированным панкреонекрозом.
Результаты Всего у 240 из 639 (38%) больных с некротизирующим панкреатитом развилась органная недостаточность. Стойкая органная недостаточность (т. е. любой тип или комбинация) началась в первую неделю у 51% пациентов с летальностью 42%, у 13% в течение второй недели с летальностью 46% и у 36% после второй недели с летальностью 29%. Летальность у больных с персистирующей полиорганной недостаточностью длительностью <1 нед, 1–2 нед, 2–3 нед и более 3 нед составила 43%, 38%, 46% и 52% соответственно (р=0,68). Смертность была выше у пациентов только с органной недостаточностью, чем у пациентов с органной недостаточностью и инфицированным панкреонекрозом (44% против 29%).%, р=0,04). Однако при исключении пациентов с очень ранней смертностью (в течение 10 дней после поступления) у пациентов с органной недостаточностью с инфицированным панкреонекрозом или без него показатели смертности были сходными (28% против 34%, р=0,33).
е. любой тип или комбинация) началась в первую неделю у 51% пациентов с летальностью 42%, у 13% в течение второй недели с летальностью 46% и у 36% после второй недели с летальностью 29%. Летальность у больных с персистирующей полиорганной недостаточностью длительностью <1 нед, 1–2 нед, 2–3 нед и более 3 нед составила 43%, 38%, 46% и 52% соответственно (р=0,68). Смертность была выше у пациентов только с органной недостаточностью, чем у пациентов с органной недостаточностью и инфицированным панкреонекрозом (44% против 29%).%, р=0,04). Однако при исключении пациентов с очень ранней смертностью (в течение 10 дней после поступления) у пациентов с органной недостаточностью с инфицированным панкреонекрозом или без него показатели смертности были сходными (28% против 34%, р=0,33).
Заключение У больных с некротизирующим панкреатитом ранняя персистирующая органная недостаточность не связана с повышенной смертностью по сравнению с персистирующей органной недостаточностью, которая развивается в дальнейшем в течение болезни. Кроме того, не было обнаружено связи между продолжительностью органной недостаточности и смертностью.
Кроме того, не было обнаружено связи между продолжительностью органной недостаточности и смертностью.
- Острый панкреатит
- Воспаление
- PANCREAS
http://dx.doi.org/10.1136/GUTJNL-2017-314657
444446/GUTJNL-2017-314657 9000 3
444444. или всю эту статью, пожалуйста, используйте приведенную ниже ссылку, которая приведет вас к службе RightsLink Центра защиты авторских прав. Вы сможете получить быструю цену и мгновенное разрешение на повторное использование контента различными способами. Сноски
Авторы NJS подготовили рукопись в тесном сотрудничестве с OJB. MGB, UAA, TLB, HGG, HCvanS и MJB выступили соавторами написания рукописи. NJS, OJB, MGB, UAA, TLB и HvanS участвовали в сборе, анализе и интерпретации данных. Все авторы критически оценили, отредактировали и одобрили окончательный вариант рукописи.
Финансирование Д-р NJS сообщает о грантах Голландской организации медицинских исследований и разработок (ZonMw, грант № 837002008), грантах Фонда NutsOhra (грант № 1203-052), помимо представленной работы. Спонсоры не принимали участия ни на одном из этапов дизайна исследования или анализа и интерпретации результатов исследования. Доктор MJB сообщает о грантах от Boston Scientific, личных вознаграждениях от Boston Scientific, грантах от Cook Medical, личных вознаграждениях от Cook Medical, грантах от 3M, личных вознаграждениях от 3M, помимо представленной работы. Докторам OJB, MGB, UAA, HGG, HCvanS и TLB нечего раскрывать.
Спонсоры не принимали участия ни на одном из этапов дизайна исследования или анализа и интерпретации результатов исследования. Доктор MJB сообщает о грантах от Boston Scientific, личных вознаграждениях от Boston Scientific, грантах от Cook Medical, личных вознаграждениях от Cook Medical, грантах от 3M, личных вознаграждениях от 3M, помимо представленной работы. Докторам OJB, MGB, UAA, HGG, HCvanS и TLB нечего раскрывать.
Конкурирующие интересы Не заявлено.
Согласие пациента Не требуется.
Утверждение этики Совет по этике каждой участвующей больницы.
Происхождение и рецензирование Не введен в эксплуатацию; рецензируется внешними экспертами.
Заявление об обмене данными Данные этого исследования являются собственностью Голландской исследовательской группы по панкреатиту и поэтому недоступны для третьих лиц. Голландская группа по изучению панкреатита готова рассмотреть возможность проведения совместных исследований по этой теме.
Авторы NJS подготовили рукопись в тесном сотрудничестве с OJB. MGB, UAA, TLB, HGG, HCvanS и MJB выступили соавторами написания рукописи. NJS, OJB, MGB, UAA, TLB и HvanS участвовали в сборе, анализе и интерпретации данных. Все авторы критически оценили, отредактировали и одобрили окончательный вариант рукописи.
Финансирование Д-р NJS сообщает о грантах Голландской организации медицинских исследований и разработок (ZonMw, грант № 837002008), грантах Фонда NutsOhra (грант № 1203-052), помимо представленной работы.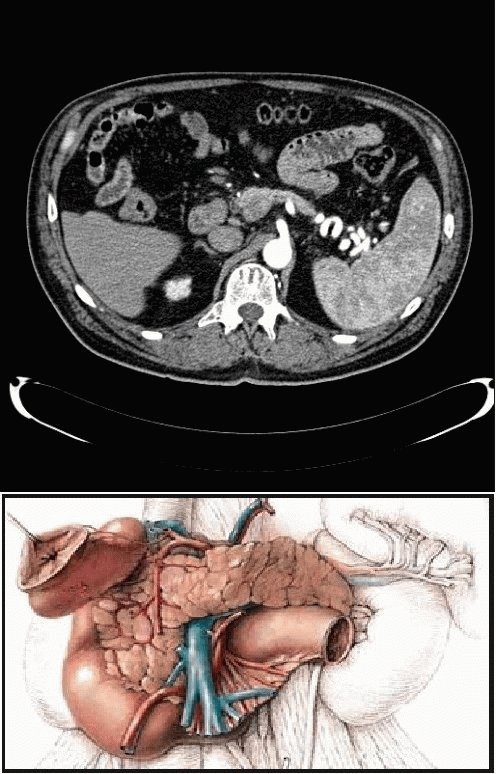 Спонсоры не принимали участия ни на одном из этапов дизайна исследования или анализа и интерпретации результатов исследования. Доктор MJB сообщает о грантах от Boston Scientific, личных вознаграждениях от Boston Scientific, грантах от Cook Medical, личных вознаграждениях от Cook Medical, грантах от 3M, личных вознаграждениях от 3M, помимо представленной работы. Докторам OJB, MGB, UAA, HGG, HCvanS и TLB нечего раскрывать.
Спонсоры не принимали участия ни на одном из этапов дизайна исследования или анализа и интерпретации результатов исследования. Доктор MJB сообщает о грантах от Boston Scientific, личных вознаграждениях от Boston Scientific, грантах от Cook Medical, личных вознаграждениях от Cook Medical, грантах от 3M, личных вознаграждениях от 3M, помимо представленной работы. Докторам OJB, MGB, UAA, HGG, HCvanS и TLB нечего раскрывать.
Конкурирующие интересы Не заявлено.
Согласие пациента Не требуется.
Утверждение этики Совет по этике каждой участвующей больницы.
Происхождение и рецензирование Не введен в эксплуатацию; рецензируется внешними экспертами.
Заявление об обмене данными Данные этого исследования являются собственностью Голландской исследовательской группы по панкреатиту и поэтому недоступны для третьих лиц. Голландская группа по изучению панкреатита готова рассмотреть возможность проведения совместных исследований по этой теме.

 ван Сантвоорт2,
ван Сантвоорт2,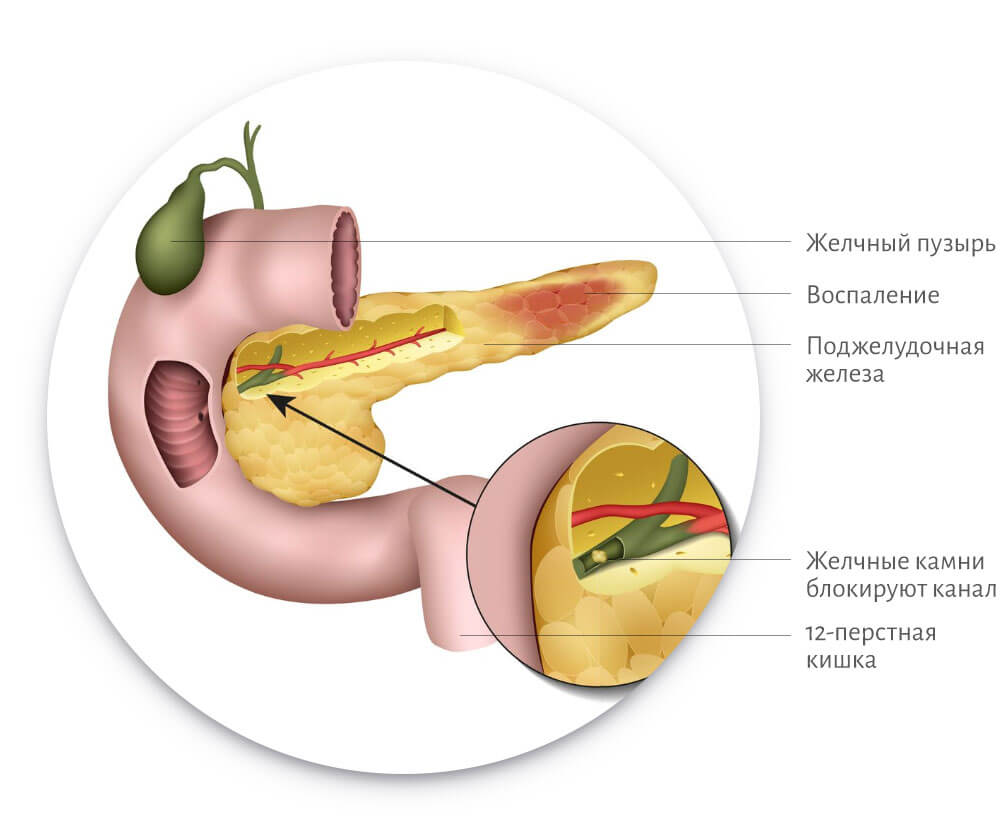 Антония, Ньювегейн, 3430EM, Нидерланды; n.schepers{at}antoniusziekenhuis.nl
Антония, Ньювегейн, 3430EM, Нидерланды; n.schepers{at}antoniusziekenhuis.nl