Как вылечить почечную недостаточность: Почечная недостаточность — симптомы острой и хронической форм, стадии и признаки у мужчин и женщин, причины появления, диагностика и лечение заболевания
Хроническая почечная недостаточность (ХПН) у кошек: симптомы, лечение
- Причины хронической почечной недостаточности у кошек
- Симптомы хронической почечной недостаточности у кошек
- Диагностика ХПН у кошек
- Лечение хронической почечной недостаточности у кошек
- Прогноз при ХПН у кошек
- Диета и питание кошек с хронической почечной недостаточностью
Почечная недостаточность у кошек является видимым последствием нарушения работы почек, при котором почки теряют способность выводить из организма продукты его жизнедеятельности, главным образом – продукты распада белков.
Причины почечной недостаточности делятся на преренальные, ренальные и постренальные (Ren – лат. Почка).
Ренальные причины – это нарушение функции самого органа и его структурных единиц – нефронов (клубочков) из-за микробного воспаления, повреждения почек токсичными веществами. Кроме того, белок, выделяемый больными почками, дополнительно вредит им, усиливая хроническую почечную недостаточность.
Отдельно следует выделить болезни, вызывающие ренальную почечную недостаточность, часто даже у нестарых животных, такие как поликистоз и амилоидоз почек. Эти болезни чаще бывают у персов и абиссинских кошек соответственно.
Преренальные как правило, связаны со снижением кровообращения (перфузии) почек – обезвоживание, кровопотеря, использование лекарственных средств, снижающих давление.
Постренальные причины – это обычно – обструкция (закупорка) уретры или, реже, мочеточников конкрементами (кристаллами и белковыми пробками). Уменьшение просвета мочевыводящих путей вследствие воспаления и посттравматических стриктур (сужений) – также часто бывают постренальной причиной почечной недостаточности.
Симптомами хронической почечной недостаточности обычно являются: снижение аппетита, активности кошки, худоба, ухудшение качества шерсти, периодическая рвота. При дальнейшем развитии болезни эти симптомы усиливаются, животное часто полностью отказывается от корма, воды.
Кроме выделительной функции, почки еще регулируют давление крови и гемопоэз – кроветворение. Поэтому частыми симптомами при ХПН бывает повышенное кровяное давление и как следствие – кровоизлияния в сетчатку и слепота, а также – анемия.
Поэтому частыми симптомами при ХПН бывает повышенное кровяное давление и как следствие – кровоизлияния в сетчатку и слепота, а также – анемия.
Количество выделяемой почками мочи сначала увеличивается (полиурия), хотя, часто владельцы кошки не замечают разницы, а в терминальной стадии заболевания продукция мочи снижается (олигурия) или прекращается вовсе (анурия).
При повышении в крови продуктов распада белка, таких как мочевина и креатинин, возникает уремический синдром, выражающийся в ухудшении общего самочувствия, рвоте, появлении уремических язв на слизистых оболочках ротовой полости, желудка, кишечника и появлении специфического резкого неприятного запаха изо рта.
В биохимическом анализе крови поражения желудочно – кишечного тракта проявляется повышением фермента амилазы в сыворотке крови.
Считается, что утрата почками функции и структуры при ХПН необратимы, а симптомы проявляются лишь тогда, когда 75% нефронов повреждены.
Диагностика ХПН у кошек
Диагностика хронической почечной недостаточности начинается со сбора анамнеза (истории болезни) и клинического осмотра кошки ветеринарным врачом. Если по клиническим признакам врач предполагает диагноз ХПН, он обязательно должен подтвердить его с помощью лабораторных анализов.
Если по клиническим признакам врач предполагает диагноз ХПН, он обязательно должен подтвердить его с помощью лабораторных анализов.
Контроль показателей крови и мочи пациента очень важен не только для постановки или подтверждения диагноза, но и для выявления дополнительных проблем организма – дисбаланса минеральных веществ, анемии, наличия признаков бактериальной инфекции.
Контроль уровня мочевины и креатинина, кальция, фосфора до, во время и после лечения позволяет оценить объективно тяжесть проблемы и результативность лечения.
Применение таких методов диагностики, как ультрасонография (УЗИ) и рентген тоже имеет смысл для выявления ренальных и постренальных причин ХПН, таких как мочекаменная болезнь, поликистоз, неоплазия (опухолевый рост) и другие. На рентгеновском снимке можно увидеть снижение плотности костей из-за вымывания кальция и даже – кальцификацию мягких тканей, что дополнительно ухудшает функцию почек.
В соответствии с рекомендациями IRIS – International Renal Interest Society (Международное общество интереса к почкам www. iris—‐kidney.com), можно определять стадию ХПН, основываясь на данных анализов, таких как:
iris—‐kidney.com), можно определять стадию ХПН, основываясь на данных анализов, таких как:
- уровень креатинина крови;
- протеинурия;
- кровяное давление.
В зависимости от стадии заболевания вырабатывается тактика лечения и дается прогноз.
Но всегда нужно помнить о неоднозначности любых показателей анализов и о том, что исход заболевания очень зависит от индивидуальных особенностей организма. Поэтому кроме объективных данных, очень важно контролировать ощущения владельцев животного относительно динамики состояния пациента.
Лечение хронической почечной недостаточности может быть более или менее интенсивным, в зависимости от стадии заболевания и тяжести симптомов.
При выявлении постренальных или преренальных причин, их необходимо устранить или минимизировать причиняемый ими вред. Здесь мы их не будем рассматривать.
Основным методом лечения ХПН являются внутривенные инфузии (капельницы). В случае, когда есть значительное обезвоживание, отсутствие аппетита и жажды, без них никак не обойтись.
Одновременно с введением значительного количества жидкости в кровь пациента, врач должен следить за тем, чтобы у животного был адекватный диурез (выработка мочи почками). В противном случае может развиться отек легких и кошка погибнет.
Владельцам кошек, больных ХПН приходится затрачивать значительные усилия на лечение своего животного, ведь ездить в клинику, даже если она расположена недалеко от дома, 2 раза в сутки на капельницы довольно тяжело. К этому нужно быть готовым.
Капельница состоит из растворов солей, восполняющих дефицит жидкости и электролитов в организме, а также – препаратов улучшающих перфузию почек, повышающих диурез, антибиотиков (при необходимости), антигипоксантов.
Кроме того, применяются по необходимости препараты снижающие давление и обладающие нефропротективным действием – блокаторы медленных кальциевых каналов и ингибиторы АПФ (Ангиотензин Превращающего Фермента). Эти препараты расширяют почечные сосуды и улучшают почечный кровоток, увеличивают скорость клубочковой фильтрации. Однако, применять эти лекарства нужно под контролем врача, при постоянном мониторинге кровяного давления и работы сердца.
Однако, применять эти лекарства нужно под контролем врача, при постоянном мониторинге кровяного давления и работы сердца.
В некоторых случаях животным с ХПН необходимо парентеральное питание (через капельницу) или зондовое питание.
В нашей клинике работает стационар, где животным с ХПН проводятся все необходимые процедуры и обеспечивается круглосуточное наблюдение ветеринарным врачом.
Преимуществами стационарного лечения является:
- возможность проводить круглосуточные инфузии с малой скоростью вливания растворов с помощью шприцевых дозаторов и, как следствие, повышение эффективности лечения;
- круглосуточное наблюдение врачей;
- регулярное измерение давления;
- дополнительные процедуры при необходимости: постановка носопищеводного зонда и энтеральное кормление, взятие крови и проведение повторных анализов и др.;
- отсутствие необходимости тратить значительное время и силы хозяев животных на лечение своих питомцев.

Прогноз при ХПН у кошек
Прогноз при лечении хронической почечной недостаточности у кошек варьируется от осторожного, если болезнь начали лечить в начальных стадиях, до неблагоприятного в запущенных случаях. Значительное повышение уровня азотистых продуктов распада белка в сыворотке крови, протеинурия (белок в моче), кахексия (истощение) являются неблагоприятными в прогностическом отношении факторами.
Для того, чтобы прогнозировать дальнейшее развитие болезни и изменение состояния пациента, важно иметь не только объективные данные, такие как результаты анализов, но и оценивать динамику состояния животного во время лечения и, что не менее важно, после курса интенсивной терапии (капельниц).
Владельцам больных животных следует знать, что мы, ветеринарные врачи, как правило, исходим из установки, что мы должны помочь, или хотя-бы попытаться помочь больному животному. Мы стараемся предоставить владельцу максимум информации относительно состояния питомца и прогнозов. Крайне редко рекомендуем проведение эутаназии, как правило – в тех случаях, когда животное сильно страдает и нет надежды на выздоровление, например при приступах судорог, отеке легких, крайней степени интоксикации. Все эти состояния могут сопровождать терминальную стадию ХПН. В тех случаях, когда прогноз плохой, но нет очевидного мучительного состояния животного, мы предлагаем хозяевам животного решить – лечить или не лечить.
Крайне редко рекомендуем проведение эутаназии, как правило – в тех случаях, когда животное сильно страдает и нет надежды на выздоровление, например при приступах судорог, отеке легких, крайней степени интоксикации. Все эти состояния могут сопровождать терминальную стадию ХПН. В тех случаях, когда прогноз плохой, но нет очевидного мучительного состояния животного, мы предлагаем хозяевам животного решить – лечить или не лечить.
Диета при лечении хронической почечной недостаточности является одним из важнейших способов поддержания здоровья пациента и продления его жизни.
Поскольку изменения, происходящие в почках при ХПН, по большей части, необратимы, важнейшей задачей лечения является диетическая поддержка. После детоксикационной терапии, регуляции давления и электролитного баланса, очень важно снизить белковую и минеральную нагрузку на почки, поскольку не справляются почки при ХПН в основном с выведением продуктов распада белков – мочевины и креатинина.
Существует ряд лечебных кормов, специально разработанных для кошек, больных хронической почечной недостаточностью. Мы в своей практике используем диеты таких производителей кормов, как Royal Canin, Hill’s, Purina, Eukanuba.
Мы в своей практике используем диеты таких производителей кормов, как Royal Canin, Hill’s, Purina, Eukanuba.
Автор статьи:
Ветеринарный врач-хирург
Бессонов Антон Валерьевич
как лечить? Что такое Почечная недостаточность?
8 мая 2022
Причины ХПН и ее последствия
ХПН — результат всех заболеваний почек, таких как гломерулонефрит, пиелонефрит, врожденные аномалии, травмы и др. Иногда она развивается вследствие внепочечных заболеваний, таких как артериальная гипертензия, сахарный диабет, красная волчанка и многие другие.
Одна из главных проблем ХПН — значительное ухудшение течения сопутствующих патологий, приводит к многократному росту смертности. Только в сочетании с почечной недостаточностью количество летальных случаев от инфарктов и инсультов растет в 5-7 раз.
Каждый пациент должен знать, что делать при почечной недостаточности и каким образом можно остановить или замедлить ее прогрессирование.
Способы лечения почечной недостаточности
Существуют этиопатогенетические методы лечения почечной недостаточности, подбираются для каждого пациента отдельно. Кроме таких, есть ряд лекарственных средств, способных неспецифический улучшить функцию почек. Последние способствуют нормализации кислотности и состава мочи, ускоряют мочеобразование и выведение продуктов метаболизма.
Лучше всего проявляют себя препараты на растительной основе. Они не вызывают нежелательных лекарственных взаимодействий, хорошо переносятся и не приводят к развитию побочных эффектов. Такие растения, как леспедеза головчатая, содержит в себе комплекс биологически активных веществ, способных увеличивать диурез, снижать уровень азотсодержащих соединений в организме, усиливать фильтрационную способность почек. В совокупности все эти положительные эффекты приводят к улучшению общего самочувствия и замедления прогрессирования ХПН, степени ее выраженности.
Такие растения, как леспедеза головчатая, содержит в себе комплекс биологически активных веществ, способных увеличивать диурез, снижать уровень азотсодержащих соединений в организме, усиливать фильтрационную способность почек. В совокупности все эти положительные эффекты приводят к улучшению общего самочувствия и замедления прогрессирования ХПН, степени ее выраженности.
Очень важно подобрать то, в какой лекарственной форме будут использоваться препараты на растительной основе. Приготовление отваров, настоев, заваривания почечных чаев — далеко не лучший вариант. С одной стороны, под действием высоких температур часть биологически активных соединений в растении потеряют свои свойства, с другой — практически невозможно подобрать точное дозирование, отмеряя растительного сырья ложками.
Гораздо правильнее использовать уже готовые капсулы, такие как «Либера», содержащие в себе определенное количество экстракта растения. Во-первых, это позволяет избавить себя от постоянного заваривания, настаивания, отстаивания и сцеживания руками приготовленных отваров.
Поделиться
Поделиться
Поделиться
Поделится
Поделится
Новый комментарий
Войти с помощью
Отправить
Варианты лечения в домашних условиях и лекарства, которых следует избегать
Автор: WebMD Editorial Contributors
Если состояние является «хроническим», это означает, что оно является длительным. Если у вас хроническое заболевание почек, вы и ваш врач будете лечить его вместе. Цель состоит в том, чтобы замедлить его, чтобы ваши почки все еще могли выполнять свою работу, то есть фильтровать отходы и лишнюю воду из вашей крови, чтобы вы могли избавиться от них, когда мочитесь.
Сначала ваш врач попытается выяснить, что вызвало заболевание почек. Например, это может произойти, если у вас диабет или высокое кровяное давление. Вы можете работать с нефрологом, врачом, который специализируется на заболеваниях почек.
Вы можете работать с нефрологом, врачом, который специализируется на заболеваниях почек.
Вы будете принимать лекарства и, возможно, вам придется изменить свой рацион. Если у вас диабет, его необходимо контролировать. Если ваши почки больше не работают, вам может потребоваться диализ (при котором кровь фильтруется аппаратом), и вы можете поговорить со своим врачом о том, поможет ли пересадка почки.
Лекарства
Высокое кровяное давление делает более вероятным хроническое заболевание почек. И болезнь почек может повлиять на ваше кровяное давление. Таким образом, ваш врач может назначить один из следующих типов лекарств от артериального давления:
“ ACE” inhibitors, such as …
- Captopril (Capoten)
- Enalapril (Vasotec)
- Fosinopril (Monopril)
- Lisinopril (Prinivil, Zestril)
- Ramipril (Altace)
“ ARBs,” such as …
- Azilsartan (Edarbi)
- Eprosartan (Teveten)
- Irbesartan (Avapro)
- Losartan (Cozaar)
- Olmesartan (Benicar)
- Valsartan (Diovan)
Наряду с контролем артериального давления эти лекарства могут снижать количество белка в моче. Это может помочь вашим почкам с течением времени.
Это может помочь вашим почкам с течением времени.
Было показано, что лекарство от диабета дапаглифлозин (Фарксига) работает даже у людей, не страдающих диабетом, при вялотекущей почечной недостаточности.
Возможно, вам также потребуется принять лекарство, которое поможет вашему организму вырабатывать эритропоэтин — химическое вещество, побуждающее ваш организм вырабатывать эритроциты. Таким образом, вы можете получить рецепт на дарбэпоэтин альфа (Аранесп) или эритропоэтин (Прокрит, Эпоген) для сдерживания анемии.
Лекарства, которых следует избегать
Если ваши почки плохо работают, посоветуйтесь с врачом, прежде чем принимать какие-либо лекарства, в том числе лекарства, отпускаемые без рецепта (лекарства, которые вы можете получить без рецепта).
Ваш врач может сообщить вам избегать приема некоторых обезболивающих, таких как аспирин, ибупрофен, напроксен (алив) и целекоксиб (целебрекс). Эти препараты, которые врачи называют «НПВП» (нестероидные противовоспалительные препараты), могут играть роль в заболевании почек. Если вы принимаете лекарство от изжоги, называемое «ингибитором протонной помпы (ИПП)», вы также можете знать, что некоторые исследования показывают связь между этими лекарствами и хроническим заболеванием почек. Ваш врач может захотеть проверить, нужны ли вам эти лекарства, или может быть вам лучше подойдет другая дозировка или что-то еще.
Если вы принимаете лекарство от изжоги, называемое «ингибитором протонной помпы (ИПП)», вы также можете знать, что некоторые исследования показывают связь между этими лекарствами и хроническим заболеванием почек. Ваш врач может захотеть проверить, нужны ли вам эти лекарства, или может быть вам лучше подойдет другая дозировка или что-то еще.
Сообщите своему врачу, если вы принимаете какие-либо растительные продукты или другие добавки. Лучше поговорить об этом до того, как вы начнете их принимать.
Диета
Ваш врач может порекомендовать вам специальную диету с низким содержанием натрия, белков, калия и фосфатов.
Эта диета помогает, потому что, если ваши почки повреждены, им труднее получать эти питательные вещества из вашей крови. Специальная диета означает, что ваши почки не должны работать так усердно.
У вас также могут быть ограничения на количество воды в продуктах, которые вы едите, и на то, сколько вы пьете.
Специалист по почечной диете, называемый нефрологом-диетологом, может помочь. Ваш врач может направить вас к одному из них.
Ваш врач может направить вас к одному из них.
Ваш врач может также порекомендовать вам принимать определенное количество витаминов и минералов, таких как кальций и витамин D. оба этих состояния, а также заболевание почек.
При диабете важно правильно выбирать продукты питания, чтобы уровень сахара в крови оставался под контролем в течение дня.
Если у вас высокое кровяное давление, вам может потребоваться диета с низким содержанием соли, чтобы справиться с ним.
Диализ
Если ваши почки больше не работают должным образом, вам потребуется диализ, чтобы выполнять свою работу.
Гемодиализ использует аппарат с механическим фильтром для очистки крови. Вы можете сделать это в центре диализа или дома (после того, как вы или лицо, осуществляющее уход, узнаете, как это сделать).
Может показаться, что домашняя версия машины даст вам больше свободы. Но это занимает больше времени, чем те, которые используют диализные центры. Возможно, вам придется делать это до шести дней в неделю, примерно по 2,5 часа в день вместо трех раз в неделю в клинике. Существует также возможность лечения гемодиализом в ночное время.
Возможно, вам придется делать это до шести дней в неделю, примерно по 2,5 часа в день вместо трех раз в неделю в клинике. Существует также возможность лечения гемодиализом в ночное время.
Прежде чем начать гемодиализ, вам понадобится операция, чтобы сделать место доступа для аппарата. Ваш хирург может соединить артерию и вену на руке через «фистулу». Это наиболее распространенный тип доступа. Для заживления требуется не менее шести недель, прежде чем вы сможете начать гемодиализ.
Если вам нужно начать диализ раньше, хирург может сделать синтетический трансплантат вместо фистулы.
Если ни один из этих вариантов не работает, например, если вам нужно немедленно начать диализ, вы можете получить диализный катетер, который вводится в яремную вену на шее.
Когда вы проходите гемодиализ, другая трубка соединяет аппарат с точкой доступа, так что ваша кровь проходит через аппарат для диализа, очищается и перекачивается обратно в ваше тело. Это займет несколько часов.
Перитонеальный диализ — это другая форма диализа. Он использует слизистую оболочку живота или перитонеальную мембрану, чтобы очистить кровь.
Сначала хирург вживляет трубку в брюшную полость. Затем во время каждой процедуры диализирующая жидкость, называемая диализатом, проходит через трубку в брюшную полость. Диализирующая жидкость собирает продукты жизнедеятельности и вытекает через несколько часов.
Вам потребуется несколько циклов лечения: введение жидкости (или ее «закапывание»), время, необходимое для того, чтобы жидкость работала в брюшной полости, и дренаж — каждый день. Автоматизированные устройства теперь могут делать это ночью, что может дать вам больше независимости и времени в течение дня для обычных занятий. Если вы делаете это в течение дня, вам может понадобиться проделать весь цикл несколько раз.
Оба типа диализа сопряжены с возможными проблемами и рисками, включая инфекцию. Вы захотите поговорить со своим врачом о плюсах и минусах каждого варианта.
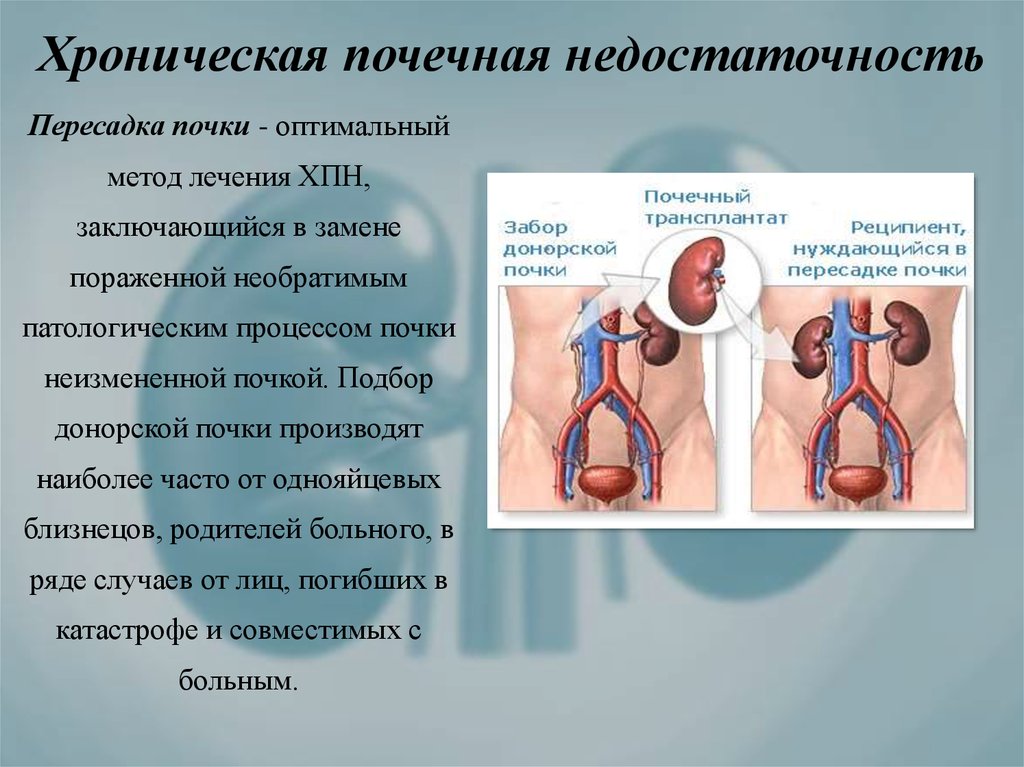
Пересадка почки
Если заболевание почек прогрессирует, вы можете обсудить со своим врачом возможность пересадки почки.
«Подходящая» почка может быть получена от живого члена семьи, от кого-то, кто жив и не является родственником, или от недавно умершего донора органов. Это серьезная операция, и вы можете встать в лист ожидания, пока донорская почка не станет доступной.
Успешная трансплантация означает, что вам не нужен диализ. После пересадки вам нужно будет принимать лекарства, чтобы ваше тело приняло донорскую почку.
Пересадка почки может вам не подойти, если у вас есть другие заболевания. Ваш возраст также может быть проблемой. И вам, возможно, придется пойти в лист ожидания, пока почка не будет доступна. Вы будете получать диализ, пока не произойдет трансплантация.
Почка от живого донора обычно служит от 12 до 20 лет. Тот, что подарен кем-то, кто недавно умер, может длиться от 8 до 12 лет. Если у вас «терминальная стадия» почечной недостаточности, врачи считают трансплантацию лучшим вариантом, если вы являетесь хорошим кандидатом.
Next In Понимание болезней почек
ПрофилактикаТипы, симптомы, причины и лечение
Почки фильтруют кровь и удаляют из организма лишнюю воду и отходы. Когда что-то заставляет почки работать менее эффективно, это может привести к почечной недостаточности.
Различные состояния могут привести к снижению эффективности работы почек. Это предотвращает удаление отходов, и когда это происходит, это может привести к почечной недостаточности.
По данным Национального института диабета, болезней органов пищеварения и почек (NIDDK), почечная недостаточность возникает, когда у человека функция почек составляет менее 15%.
В этой статье вы узнаете о различных типах почечной недостаточности, а также о стадиях, симптомах, причинах, вариантах лечения и методах профилактики.
Существует два типа почечной недостаточности: острая и хроническая. В разделах ниже они обсуждаются более подробно.
Острая
Острая почечная недостаточность (ОПН), также известная как острое повреждение почек или острая почечная недостаточность, возникает внезапно, обычно в течение нескольких часов или дней.
Это может произойти из-за травмы почки или снижения кровотока в этой области. Это также может произойти из-за закупорки, такой как камень в почках, или очень высокого кровяного давления.
По данным Urology Care Foundation, функция почек часто восстанавливается после лечения AKF.
Хронический
По данным NIDDK, хроническое заболевание почек (ХБП), также известное как хроническая почечная недостаточность или хроническое заболевание почек, может затронуть более 30 миллионов человек в Соединенных Штатах.
Когда состояние является хроническим, это означает, что оно возникает в течение длительного периода времени. Поражение почек происходит постепенно и в конечном итоге может привести к почечной недостаточности.
По данным Национального почечного фонда, существует пять стадий заболевания почек:
Симптомы сильно различаются в зависимости от того, страдает ли человек острой или хронической почечной недостаточностью и на какой стадии она находится.
Хотя симптомы могут появиться на любой стадии заболевания почек, обычно они проявляются на более поздних стадиях.
Типичные симптомы почечной недостаточности включают:
- отек стоп и голеней из-за задержки жидкости
- проблемы со сном
- мышечные судороги
- онемение или покалывание в пальцах рук или ног
- потеря аппетита
- металлический привкус во рту
На стадии 5 симптомы могут также включать:
Для диагностики заболевания почек медицинский работник может провести анализ крови или мочи.
Анализ крови измеряет уровень креатинина. Если в крови больше креатинина, почки могут не работать.
Анализ мочи проверяет наличие альбумина, белка, который может выделяться с мочой при повреждении почек.
Различные виды травм и заболеваний могут привести к почечной недостаточности. Некоторые состояния могут вызывать AKF, тогда как другие могут приводить к ХБП.
Общие причины AKF включают:
- низкий приток крови к почкам
- воспаление
- внезапное повышение артериального давления
- закупорки, иногда из-за камней в почках0003
- повышенный уровень сахара в крови
- высокое кровяное давление
- инфекции почек
- поликистоз почек
Хотя почечная недостаточность может возникнуть у любого человека, некоторые факторы могут увеличить риск развития этого заболевания.

Некоторые факторы риска включают:
- диабет
- высокое кровяное давление
- семейный анамнез почечной недостаточности
- болезни сердца . Это означает, что по мере прогрессирования почечной недостаточности могут развиваться и другие осложнения.
Возможные осложнения включают:
- болезни сердца
- высокое кровяное давление
- потеря костной массы
- анемия
Лечение почечной недостаточности часто включает следующие варианты: здоровой функции почек. Машина фильтрует воду и отходы из крови.
Тип диализа, называемый перитонеальным диализом, использует слизистую оболочку брюшной полости человека для фильтрации крови.
После обучения диализной медсестры в течение 1–2 недель человек может проводить этот диализ дома, на работе или в путешествии.
Диализ не лечит почечную недостаточность, но может помочь улучшить качество жизни человека.
Трансплантация почки
Если функция почек человека составляет 20% или менее, он может иметь право на трансплантацию почки.
 Донорские почки могут быть получены от живого человека или от умершего донора.
Донорские почки могут быть получены от живого человека или от умершего донора.После получения новой почки человек должен будет принимать лекарства, чтобы убедиться, что организм не отторгает ее.
Процесс подбора трансплантата длительный, и не каждый имеет право на трансплантацию.
Клинические испытания
Клинические испытания также являются вариантом для некоторых людей с ХБП.
Доступны различные испытания, в которых оцениваются лекарства, методы лечения и протоколы лечения почечной недостаточности.
Планы лечения
План лечения будет всеобъемлющим и может включать:
- тщательный самоконтроль для выявления признаков ухудшения функции почек
- соблюдение почечной диеты, назначенной врачом или диетологом
- ограничение или устранение алкоголя, из-за которого почки работают с повышенной нагрузкой Болезнь почек. Например, для лечения анемии врач может назначить препараты железа, витамина В или фолиевой кислоты.

Людям с ХБП может потребоваться эмоциональная поддержка. Может быть полезно поговорить о чувствах с другом или членом семьи.
Профессиональная помощь социального работника или консультанта отделения диализа также может быть полезна для работы с эмоциями.
Человек с почечной недостаточностью должен найти способы расслабиться, оставаться активным и продолжать участвовать в повседневной жизни, чтобы способствовать своему эмоциональному благополучию.
Принятие определенных мер может снизить риск развития почечной недостаточности.
Дополнительные профилактические меры включают:
- лечение инфекций мочевыводящих путей для предотвращения повреждения почек
- ограничение потребления алкоголя
- отказ от курения
- здоровое питание
- поддержание здорового веса
- физические упражнения в течение не менее 30 минут в большинство дней недели
Если у человека наблюдаются симптомы почечной недостаточности, ему следует обратитесь к их врачу.




 Донорские почки могут быть получены от живого человека или от умершего донора.
Донорские почки могут быть получены от живого человека или от умершего донора.