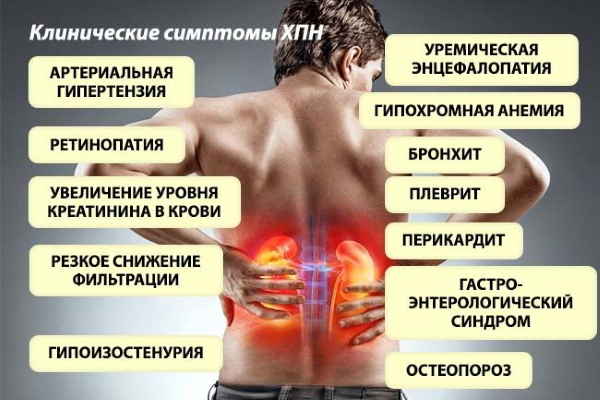
Отказали почки что делать: Когда почки отказывают | гемодиализ в Нефролайн
Отказали почки. Как долго живут люди на гемодиализе? – ООО МЕДИЦИНСКИЙ ЦЕНТР «ЖИЗНЬ»
Человеческая почка, похоже, — пока единственный внутренний орган, функции которого медики научились, хотя бы в какой-то мере, замещать. Процедура гемодиализа – очистки крови от накопившихся в результате жизнедеятельности организма шлаков, позволяет человеку, у которого «отказали» почки, жить – хотя и будучи навсегда «привязанным» к аппарату.
Как долго жить – на этот вопрос современная медицина дала ответ совсем недавно. Впрочем, обо все по порядку. Началом хронического гемодиализа в мире считают 1960 год. Это стало возможным благодаря тому, что американцам Белдингу Скрибнеру и Вейну Квинтону удалось решить проблему долговременного сосудистого доступа. 10 апреля 1960 года на одном из медицинских форумов они впервые сообщили об устройстве, позволившим проводить повторные процедуры гемодиализа больным с хронической почечной недостаточностью. Две канюли из тонкостенных тефлоновых трубок имплантировались в лучевую артерию и подкожную вену в нижней части предплечья. Наружные концы шунта соединялись изогнутой тефлоновой трубкой.
Наружные концы шунта соединялись изогнутой тефлоновой трубкой.
Клайд Шилдc (Clyde Shields), 39-летний машинист, пациент центра острого гемодиализа Вашингтонского Университета (диагноз: прогрессирующая почечная недостаточность) стал первым больным, которого лечили хроническим гемодиализом. 9 марта 1960 года ему был установлен артериовенозный шунт, который буквально спас ему жизнь.
Вторым таким больным был Харви Гентри (Harvey Gentry), 23-летний продавец обуви. Артериовенозный шунт ему имплантировали 23 марта 1960 года. Результаты лечения обоих больных оказались успешными. Они были полностью реабилитированными хроническими диализными больными.
Клайд Шилдс прожил на гемодиализе более 11 лет (!) и умер в 1971 году в возрасте 50 лет от инфаркта миокарда. Харви Гентри в 1968 году была произведена пересадка почки от матери и он умер, играя в гольф, от инфаркта миокарда в 1987 году, спустя 27 лет от начала лечения.
Подробнее об этом можно прочитать на сайте «Гемодиализ для специалистов» (см. Лашутин С.В., «История гемодиализа в мире»).
Лашутин С.В., «История гемодиализа в мире»).
За прошедшие с тех пор полвека медицина шагнула далеко вперед. Однако понятно, что отдельные удачные эксперименты, порой весьма сложные и дорогостоящие, могут оставаться недоступными для массового здравоохранения.
Гемодиализу в этом отношении «повезло». Оставаясь недешевой процедурой, она стала относительно доступной и для рядового обывателя. Благодаря ей с каждым годом все больше людей, прежде обреченных на мучительную смерть, обретают надежду на жизнь.
Около семи лет назад, когда автор этих строк попал на гемодиализ, его коллеги по несчастью успокаивали: «Еще немного поживешь…». Средняя продолжительность жизни пациентов в отделении гемодиализа нашей региональной клинической больницы тогда, по наблюдению самих больных, была лет 5-6, не больше. Большинство погибало не из-за почек, нет. Организм, практически лишенный почек, не обладал должным иммунитетом, становился слаб перед натиском даже самых «обычных» болезней и болячек. Любая простуда могла привести, в конечном счете, к летальному исходу. Один из моих соседей по диализному залу умер от последствий воспаления легких. Другого погубили проблемы с кишечником…
Любая простуда могла привести, в конечном счете, к летальному исходу. Один из моих соседей по диализному залу умер от последствий воспаления легких. Другого погубили проблемы с кишечником…
Однако спустя почти семь лет я чувствую себя гораздо лучше, чем раньше, в самом начале пути. Новички, приходя в наш «диализный» коллектив, не верят жутким рассказам о том, как проходила прежде процедура гемодиализа. В нашем зале было десять кроватей (это сейчас у нас залы оборудованы специализированными креслами с моторами, позволяющими установить наиболее удобную вам позицию). Так вот, из десяти человек каждый сеанс двум-трем пациентам обязательно становилось плохо: взлетало или, что еще хуже, резко падало артериальное давление, мутнело сознание. Бегали врачи и медсестры, делали уколы, «откачивали» больного .
Сейчас большинство пациентов на диализе просто спят (я прихожу рано, «в первую смену») или, нацепив наушники, смотрят любимые сериалы, уткнувшись в телевизоры, установленные под потолком напротив кресел.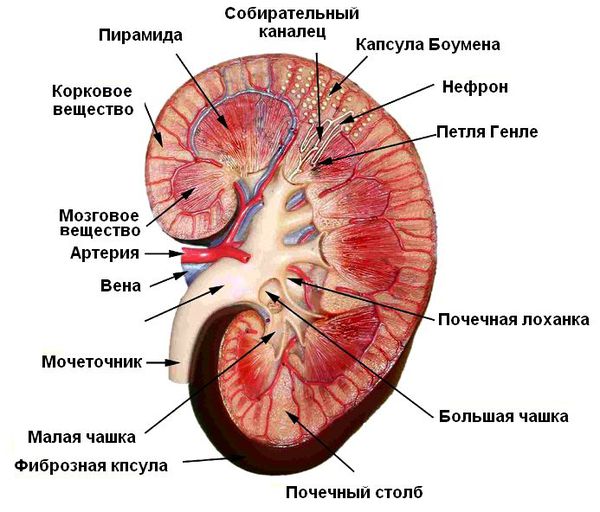 Как об этом мы мечтали раньше, пытаясь отвлечься от жутких головных болей разговорами с соседями по несчастью или слушая один-единственный радиоприемник, то и дело приглушаемый по просьбе уставших от многочасовой трансляции новостей медсестер!
Как об этом мы мечтали раньше, пытаясь отвлечься от жутких головных болей разговорами с соседями по несчастью или слушая один-единственный радиоприемник, то и дело приглушаемый по просьбе уставших от многочасовой трансляции новостей медсестер!
Но вы скажете, что диализники умирают и сейчас. Да, случается. Но, вспомню свой горький опыт: если в первый год моего гемодиализа нас покинул буквально каждый третий, то теперь уход каждого становится чрезвычайным событием — трагедией, а не ужасной «каруселью смерти», как это было ранее. В конце концов, гемодиализ – это не визит к стоматологу.
Что же касается общей продолжительности жизни на гемодиализе, то один из лучших специалистов в этой области — заведующий отделением нефрологии для больных, находящихся на гемо- и перитонеальном диализе, ГКБ имени С.П.Боткина, доктор медицинских наук Евгений Шутов в одном из своих интервью рассказал об одной из своих пациенток, которая находится на гемодиализе уже более 30 лет! Она даже занесена в российскую Книгу рекордов Гиннеса.
А в мире есть больные, которые на гемодиализе находятся более 40 лет, отметил профессор. Больных же, которые живут более 20 лет на диализе, в центре много (подробнее читайте: «Почки дошли до точки», «Московский комсомолец», № 25753 от 23 сентября 2011 г.).
Точных статистических данных по нашей стране нет – система помощи больным с хронической почечной недостаточностью у нас пока еще только формируется, необходимо время. Приведем данные из американского национального регистра, в США проблема более изучена. Сведения «несвежие» (2004 и 2007 годы), то, что удалось отыскать в недрах интернета. Впрочем, данные о продолжительности жизни с каждым годом только улучшаются – медицина не стоит на месте. Информация на английском языке, но разберетесь. В первой части возраст пациентов, поступивших на гемодиализ или на трансплантацию почки. Далее – предполагаемая продолжительность жизни. Так, средняя продолжительность жизни после начала диализа в возрасте от 0 до 14 лет составляет около 20 лет, средняя же продолжительность жизни в том случае, если выбирается диализ и трансплантацию, составляет 55 лет.
Для знающих английский язык: www.usrds.org
Специалисты всемирно известной компании «Фрезениус» («Fresenius Medical Care»), занимающейся созданием аппаратов «искусственная почка», считают, что современные технологии позволяют более не говорить об ограниченности продолжительности жизни пациентов на гемодиализе. Сколько вам предназначено природой – столько и проживете. Точнее, столько и сможете прожить – если будете соблюдать рекомендации врачей и вести «правильный» образ жизни. Ограничений для диалиников гораздо больше, чем у здоровых людей. Для нас все имеет огромное значение: правильное лечение, хорошие аппараты, точно назначенные медикаменты, распорядок дня, диета (о, это не просто обычные рекомендации, это вопрос жизни и смерти!). В общем, ваша жизнь – в ваших руках!
«Почки отказывают молча»: нефролог Садовская рассказала, что делать, если болит и тянет в пояснице
Здоровье
- Фото
- istockphoto
Если вдруг тянет или болит спина чуть выше поясницы — мы тут же пугаемся, что у нас проблемы с почками. Что делать, какие анализы сдавать и какой маркер — самый главный показатель состояния ваших почек?
Что делать, какие анализы сдавать и какой маркер — самый главный показатель состояния ваших почек?
Чтобы получить ответы на эти вопросы — прочитайте краткий ликбез врача-нефролога — все от цистита и камней до гломерулонефрита и почечной недостаточности.
нефролог, диетолог, практикующий врач в государственных больницах
t.me/doctor_sadovskaya
Какие анализы расскажут о больных почках
— Почки болят в двух случаях — это может быть механическое препятствие (киста, камень, опухоль) или запущенная инфекция, — рассказала врач-нефролог Дарья Садовская. — Но при этом бывает и так, что пациенты даже с терминальной (конечной) стадией почечной недостаточности ни на какую боль в пояснице не жалуются. Отказывают почки молча.
Врач дала рекомендацию, что делать, если у вас тянет или болит поясница.
— Сделайте УЗИ и сдайте анализ мочи, — советует нефролог. — Возможно, если речь о камнях, иногда их может быть видно только на КТ (компьютерной томографии). Ключевое слово тут — иногда.
Ключевое слово тут — иногда.
Также эксперт рекомендует сдать кровь на биохимию.
— Главный почечный маркер — креатинин, — отмечает Дарья Садовская. — Увидеть его можно в биохимии крови, скачет он жутко, так как зависит от мышечной массы конкретного человека. 10-20 единиц плюс — минус в расчет брать не советую.
На вопрос, можно ли «снизить креатинин», врач отвечает, что этот показатель просто отражает состояние почек.
— Снизить его нельзя никак. Конечно, можно разбавить, например, капельницей физраствора и получить результат в анализе ниже, чем было. Но принципиально это ничего не изменит, — уточняет нефролог.
Гемоглобин и проблемы с почками
О сбоях в работе почек могут сказать и другие показатели в анализе крови — гемоглобин и ферритин.
— Кроме выделительной функции у почек есть еще одна — они синтезируют гормоны, тот же эритропоэтин — он отвечает за все кроветворение, — объясняет врач. — Чем хуже работают почки, тем меньше эритропоэтина, как следствие — железодефицитная анемия. Поэтому уровень гемоглобина и ферритина тоже может быть признаком больных почек.
Поэтому уровень гемоглобина и ферритина тоже может быть признаком больных почек.
Диагноз почечная недостаточность врачи ставят пациенту, оценивая такой показатель как уровень скорости клубочковой фильтрации (СКФ).
— СКФ рассчитывается по формуле, где основной ингредиент — креатинин, — объясняет врач Садовская. — Но важно помнить, что у всех нас в норме с возрастом СКФ падает. Поэтому у пожилых пациентов историю с болезнью почек обязательно надо смотреть индивидуально.
Стоит помнить, что сахарный диабет и гипертония поражают почки и нарушают их функцию, причем делают это бессимптомно. Поэтому пациентам с этими заболеваниями обязательно нужно принимать препараты и регулярно контролировать уровень сахара и давление.
Важно про гломерулонефрит
Это аутоиммунное заболевание почек, характеризующееся поражением гломерул (клубочков почек). Часто пациентам с таким диагнозом требуется диализ.
— Если при гломерулонефрите назначена биопсия (основной критерий назначения биопсии — потеря белка в моче), не отказывайтесь — только так будет понятно, чем лечить (а терапия сложная — гормоны, иммуносупрессия), — рассказывает Дарья Садовская.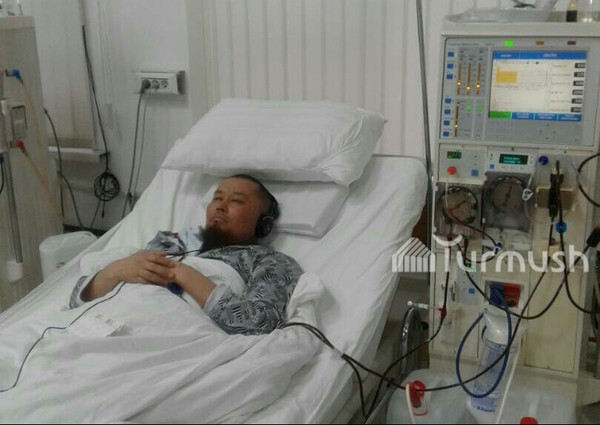 — Если биопсия не показана, то вы просто контролируете, наблюдаете и лечитесь вспомогательно.
— Если биопсия не показана, то вы просто контролируете, наблюдаете и лечитесь вспомогательно.
Камни в почках
Врач-нефролог отмечает, что подробно о камнях в почках можно писать романы, но важно знать, что с этой проблемой обязательно надо идти к урологу.
— В зависимости от размера камней в почках врач посоветует или наблюдать за ними, или удалять, или растворять их, — объясняет Дарья Садовская. — Стоит выполнить КТ, чтобы определить плотность имеющихся камней в почках. Если показано хирургическое удаление камней, то их обязательно надо сдать на анализ. Если такой возможности нет, косвенно узнать тип камней поможет анализ мочи на литогенные субстанции.
Главное с камнями — водный режим. Надо мочиться не менее 2-2,5 литров в сутки.
— При камнях в почках хорошо помогают препараты, направленные на повышение ph мочи (это показатель позволяет оценить баланс щелочей и кислот, определить физические свойства урины). Но пить их надо строго по инструкции и контролировать мочу тест-полосками, — рекомендует доктор. — Не повредят и травы. На случай почечной колики всем страдающим от камней я рекомендую заранее собрать SOS-аптечку с обезболивающими препаратами (уколы, кетонал, спазмолитики).
Но пить их надо строго по инструкции и контролировать мочу тест-полосками, — рекомендует доктор. — Не повредят и травы. На случай почечной колики всем страдающим от камней я рекомендую заранее собрать SOS-аптечку с обезболивающими препаратами (уколы, кетонал, спазмолитики).
Причины цистита
Это заболевание — воспаление мочевого пузыря. Эксперт отмечает, что считать его безобидным — большая ошибка.
— Абсолютно НЕнормально считать, что даже редкие (1-2 раза в год) эпизоды цистита — это норма, — говорит Дарья Садовская.
По ее словам, всегда надо искать причины цистита — они могут быть самыми разными. Поэтому обязателен очный прием пациентки и осмотр на кресле.
— Иногда причиной цистита может быть банальное смещение уретры. Эта проблема решается просто — уколом гиалуроновой кислоты, — рассказывает врач-нефролог. — А иногда причина еще проще — хронический запор. Это — прямой фактор риска цистита. Бороться с запорами можно, принимая пребиотик — шелуху подорожника. Его можно как беременным, так и пациентам на диализе.
Его можно как беременным, так и пациентам на диализе.
Как лечат цистит
Нефролог рассказала о трех способах лечения цистита, относительно новых и хорошо зарекомендовавших себя:
вакцины от цистита (убитая кишечная палочка). В России — в таблетках, за границей — в форме уколов,
бактериофаги — как вместе, так и отдельно от антибиотиков. Их можно применять даже на ранних сроках беременности,
D-манноза на опорожненный мочевой пузырь долгим курсом избавляет от рецидивов.
Анна Майская
Теги
- Женское здоровье
- Мужское здоровье
Биопсия почки — Клиника Майо
Обзор
Биопсия почки
Биопсия почки
Во время биопсии почки врач использует иглу для взятия небольшого образца почечной ткани для лабораторного исследования. Игла для биопсии вводится через кожу и часто направляется с помощью устройства визуализации, такого как ультразвук.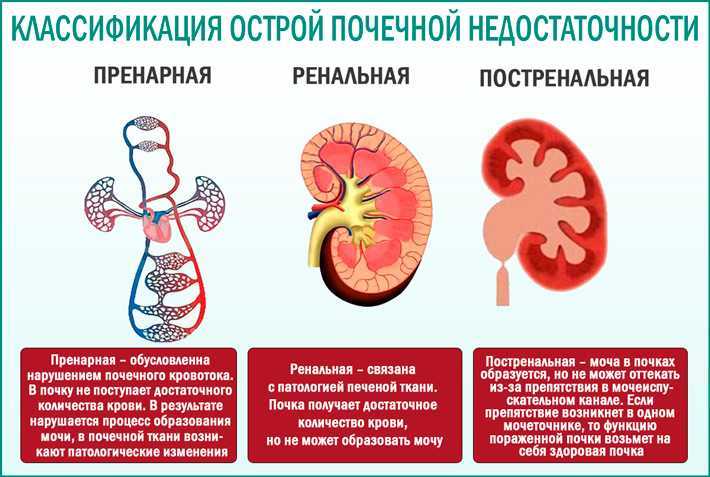
Биопсия почки — это процедура удаления небольшого кусочка почечной ткани, который можно исследовать под микроскопом на наличие признаков повреждения или заболевания.
Ваш врач может порекомендовать биопсию почки, также называемую биопсией почки, для диагностики предполагаемой проблемы с почками. Его также можно использовать, чтобы увидеть, насколько серьезно заболевание почек, или для контроля лечения заболевания почек. Вам также может понадобиться биопсия почки, если у вас была пересаженная почка, которая не работает должным образом.
Чаще всего врач выполняет биопсию почки, вводя тонкую иглу через кожу. Это называется чрескожной биопсией почки. Устройство визуализации помогает врачу ввести иглу в почку для удаления ткани.
Продукты и услуги
- Книга: Книга семейного здоровья клиники Мэйо, 5-е издание
- Информационный бюллетень: Письмо о здоровье клиники Мэйо — цифровое издание
Зачем это делается
Биопсия почки может быть сделана для:
Ваш врач может порекомендовать биопсию почки на основании результатов анализов крови или мочи, которые показывают:
- Кровь в моче из почек
- Белок в моче (протеинурия), избыточный, повышающийся или сопровождающийся другими признаками заболевания почек
- Проблемы с функцией почек, приводящие к чрезмерному выделению продуктов жизнедеятельности в кровь
Не всем с этими проблемами требуется биопсия почки.
Дополнительная информация
- Острая почечная недостаточность
- Хроническая болезнь почек
- Гломерулонефрит
- Пурпура Шенлейна-Геноха
- IgA-нефропатия (болезнь Берже)
- 0 Мембранопатия0020
- Нефротический синдром
Записаться на прием в клинику Майо
Риски
В целом чрескожная биопсия почки является безопасной процедурой. Возможные риски включают:
- Кровотечение. Наиболее частым осложнением биопсии почки является кровь в моче. Кровотечение обычно останавливается в течение нескольких дней. Кровотечение, достаточно серьезное, чтобы потребовать переливания крови, затрагивает очень небольшой процент людей, которым сделали биопсию почки. В редких случаях требуется хирургическое вмешательство для остановки кровотечения.
- Боль. Боль в месте биопсии является обычным явлением после биопсии почки, но обычно длится всего несколько часов.

- Артериовенозная фистула. Если игла для биопсии случайно повредит стенки близлежащих артерии и вены, между двумя кровеносными сосудами может образоваться аномальное соединение (свищ). Этот тип свищей обычно не вызывает никаких симптомов и закрывается сам по себе.
- Прочие. В редких случаях происходит инфицирование скопления крови (гематомы) вокруг почки. Это осложнение лечится антибиотиками и хирургическим дренированием. Другим необычным риском является развитие высокого кровяного давления, связанного с большой гематомой.
Как вы подготовитесь
Перед биопсией почки вы встретитесь со своим врачом, чтобы обсудить, чего ожидать. Это хорошее время, чтобы задать вопросы о процедуре и убедиться, что вы понимаете преимущества и риски.
Лекарства
При встрече с врачом принесите список всех лекарств, которые вы принимаете, включая лекарства, отпускаемые без рецепта, витамины и травяные добавки. Перед биопсией почки вас попросят прекратить прием лекарств и добавок, которые могут увеличить риск кровотечения. К ним относятся:
Перед биопсией почки вас попросят прекратить прием лекарств и добавок, которые могут увеличить риск кровотечения. К ним относятся:
- Препараты для разжижения крови, такие как варфарин (Coumadin, Jantoven), ривароксабан (Xarelto), дабигатран (Pradaxa) или эноксапарин (Lovenox)
- Препараты, препятствующие чрезмерному слипанию тромбоцитов, такие как клопидогрель (плавикс)
- Аспирин
- Ибупрофен (Адвил, Мотрин ИБ, др.) и другие нестероидные противовоспалительные препараты (НПВП)
- Некоторые пищевые добавки, такие как омега-3 жирные кислоты
Ваш врач или медсестра сообщит вам, когда следует прекратить прием этих лекарств и пищевых добавок и на какой срок. Часто эти лекарства прекращают принимать за семь дней до процедуры, а затем снова начинают принимать через семь дней после процедуры.
Образцы крови и мочи
Перед биопсией у вас возьмут кровь и сдадут образец мочи, чтобы убедиться, что у вас нет инфекции или другого заболевания, которое может сделать биопсию рискованной.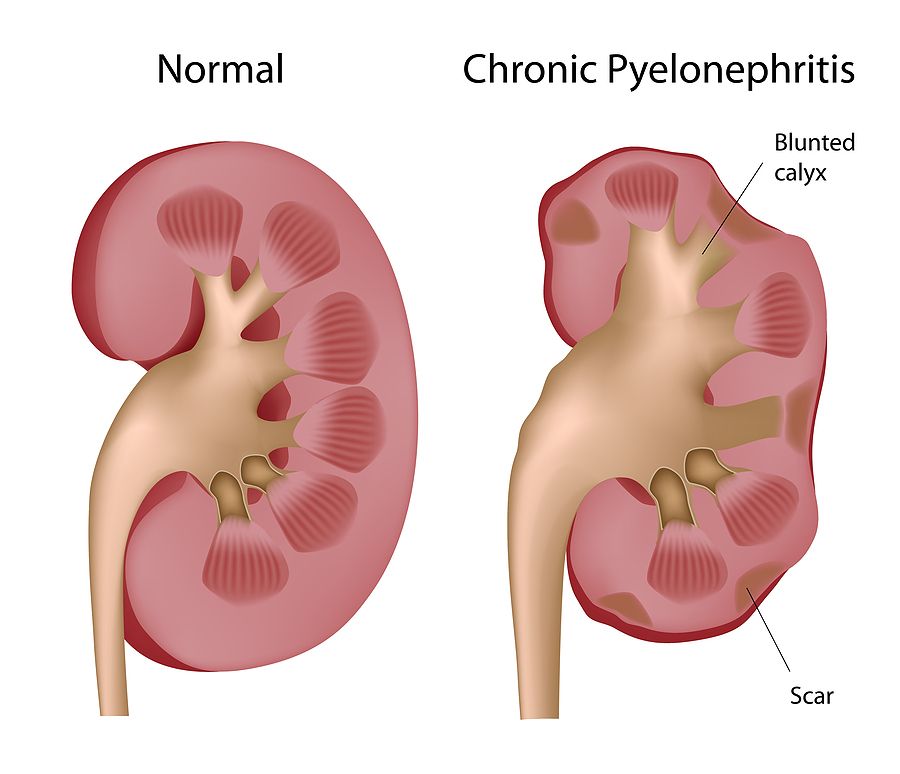
Диета
Вас могут попросить не пить и не есть в течение восьми часов перед биопсией почки.
Чего ожидать
Вам сделают биопсию почки в больнице или амбулаторном центре. Перед началом процедуры будет поставлена капельница. Седативные препараты можно вводить внутривенно.
Во время процедуры
Во время биопсии вы будете в сознании и будете лежать на животе или на боку, в зависимости от того, какое положение обеспечивает лучший доступ к почке. Для биопсии пересаженной почки большинство людей ложатся на спину.
Чрескожная биопсия включает следующие этапы:
- С помощью ультразвукового датчика врач точно определяет, куда вводить иглу. В некоторых случаях вместо УЗИ может быть использовано сканирование КТ .
- Ваш врач помечает вашу кожу, очищает пораженный участок и применяет обезболивающее (местный анестетик).
- Ваш врач делает небольшой разрез в том месте, где войдет игла, и с помощью ультразвукового устройства направляет иглу в почку.

- Вас могут попросить задержать дыхание, пока врач берет образец с помощью подпружиненного инструмента. Вы можете почувствовать «хлопок» или давление и услышать резкий щелчок.
- Вашему врачу может потребоваться ввести иглу несколько раз, часто через один и тот же разрез, чтобы получить достаточное количество ткани.
Другие процедуры биопсии почки
Чрескожная биопсия почки не подходит для некоторых людей. Если у вас в анамнезе были проблемы с кровотечением, нарушение свертываемости крови или у вас только одна почка, ваш врач может рассмотреть возможность проведения лапароскопической биопсии.
При этой процедуре врач делает небольшой разрез и вводит тонкую освещенную трубку с видеокамерой на конце (лапароскоп). Этот инструмент позволяет врачу просматривать вашу почку на видеоэкране и брать образцы тканей.
После процедуры
После биопсии вы можете:
- Провести некоторое время в послеоперационной палате, где будут контролировать ваше артериальное давление, пульс и дыхание.

- Сдайте анализ мочи и общий анализ крови, чтобы проверить наличие кровотечения и других осложнений.
- Спокойно отдохните от четырех до шести часов.
- Получите письменные инструкции по восстановлению.
- Почувствуйте болезненность или боль в месте биопсии в течение нескольких часов. Вам дадут лекарства для облегчения боли.
Большинство людей могут покинуть больницу в тот же день, примерно через 12–24 часа после процедуры. Вернувшись домой, ваш врач, вероятно, порекомендует вам отдохнуть еще день или два. Ваша медицинская команда сообщит вам о любых ограничениях активности, таких как отказ от поднятия тяжестей и напряженных упражнений.
Ткани вашей почки отправляются в лабораторию для исследования врачом, специализирующимся на диагностике заболеваний (патологом). Патолог использует микроскопы и красители для поиска необычных отложений, рубцов, инфекции или других аномалий в почечной ткани.
Позвоните своему врачу, если вы испытываете:
- Значительное количество ярко-красной крови или сгустков в моче более чем через 24 часа после биопсии
- Изменения мочеиспускания, такие как неспособность мочиться, срочные или частые позывы к мочеиспусканию или жжение при мочеиспускании
- Усиление боли в месте биопсии
- Лихорадка выше 100,4 F (38 C)
- Обморок или слабость
Результаты
Может пройти до недели, прежде чем ваш врач получит отчет о биопсии из патологоанатомической лаборатории. В экстренных случаях полный или частичный отчет может быть готов менее чем за 24 часа.
В экстренных случаях полный или частичный отчет может быть готов менее чем за 24 часа.
Ваш врач обычно обсуждает с вами результаты во время последующего визита. Результаты могут дополнительно объяснить, что вызывает проблемы с почками, или они могут быть использованы для планирования или изменения вашего лечения.
Клинические испытания
Ознакомьтесь с исследованиями Mayo Clinic, посвященными тестам и процедурам, помогающим предотвращать, выявлять, лечить или управлять состояниями.
Персонал клиники Мэйо
Сопутствующие товары
Продукты и услуги
Обычное лечение диализом у пациентов с острым повреждением почек может привести к неблагоприятным результатам
By
Джей Ферст
ROCHESTER, Minn. ― Пациенты с острым повреждением почек, получающие непрерывную заместительную почечную терапию (ПЗПТ), распространенный метод диализа, часто нуждаются в восстановлении этого метода диализа после его отмены. Согласно новому исследованию, опубликованному в Mayo Clinic Proceedings, это способствует плохим результатам в течение 90 дней.
Согласно новому исследованию, опубликованному в Mayo Clinic Proceedings, это способствует плохим результатам в течение 90 дней.
Хотя ПЗПТ является распространенным методом диализа для пациентов в критическом состоянии с острым повреждением почек, было проведено мало исследований, чтобы определить, в какой момент восстановления функции почек пациенту следует «освобождаться» от ПЗПТ. Это исследование, проведенное исследователями из клиники Майо и больницы Чжуннань Уханьского университета в Китае, считается первым, в котором изучались исходы для пациентов с острым повреждением почек, которые не были успешно освобождены от ПЗПТ.
В ретроспективном когортном исследовании были изучены истории болезни 1135 пациентов с острым повреждением почек, получавших ПЗПТ в клинике Майо в Рочестере в период с января 2007 г. по май 2018 г. Из этих пациентов 20% были успешно освобождены от ПЗПТ. У 39% пациентов ПЗПТ пришлось возобновить в течение 72 часов, и 41% этих пациентов умерли.
Успешное высвобождение ПЗПТ незначительно ассоциировалось с меньшим количеством серьезных побочных эффектов со стороны почек и улучшением восстановления почек на момент 90-дневное наблюдение, хотя причинно-следственные связи установить не удалось.
«В современной клинической практике освобождение от ПЗПТ обычно основывается на личном опыте врачей, поскольку доступные исследования были ограниченными и непоследовательными», — говорит Киануш Кашани, доктор медицинских наук, нефролог-реаниматолог в клинике Майо и старший автор исследования. «Наше исследование продемонстрировало высокую частоту отказов от ПЗПТ, а также плохие 90-дневные результаты. Таким образом, существует острая необходимость в определении профилактических мер, чтобы избежать необходимости ПЗПТ или вмешательств, которые приводят к раннему освобождению от ПЗПТ среди критически больных пациентов с прогрессирующим острым повреждением почек».
Острое повреждение почек является частым осложнением у пациентов в отделениях интенсивной терапии. У 57% пациентов ОИТ имеется острая почечная недостаточность. Диализ используется для лечения около 13% этих пациентов, и, согласно исследованиям, это лечение связано с 60% смертностью.
«Существуют ограниченные данные и мало единого мнения о том, как и когда правильно освобождать пациентов от ПЗПТ», — говорит он.
ПЗПТ часто используется в качестве режима диализа для пациентов в критическом состоянии, поскольку она обеспечивает непрерывный контроль состояния жидкости во время лечения и не мешает нормальному кровотоку в организме при достижении контроля над уремией. Но недавние исследования показали, что длительная ПЗПТ может привести к нежелательным явлениям и затруднить восстановление функции почек, в то время как преждевременное прекращение ПЗПТ также может привести к осложнениям. Другие варианты диализа связаны с еще меньшими изменениями в восстановлении почек, говорит доктор Кашани, старший автор исследования.
Исследование ясно показывает, что освобождение от CRRT, в случае успеха, может быть связано с улучшением клинических результатов для пациентов в критическом состоянии и снижением затрат на лечение, говорит он.
Исследование частично финансировалось за счет гранта Подкомитета по комплексным медицинским исследованиям в области интенсивной терапии клиники Майо в Рочестере. Авторы сообщают об отсутствии конкурирующих интересов.
###
О журнале Mayo Clinic Proceedings
Mayo Clinic Proceedings — это ежемесячный рецензируемый журнал, в котором публикуются оригинальные статьи и обзоры по клинической и лабораторной медицине, клиническим исследованиям, фундаментальным научным исследованиям и клинической эпидемиологии. Журнал, спонсируемый Фондом медицинского образования и исследований Мэйо в рамках его обязательств по обучению врачей, издается уже 95 лет и имеет тираж 127 000 экземпляров.
О клинике Мэйо
Клиника Мэйо — это некоммерческая организация, приверженная инновациям в клинической практике, образовании и исследованиях, а также предоставляющая сочувствие, опыт и ответы всем, кто нуждается в исцелении.