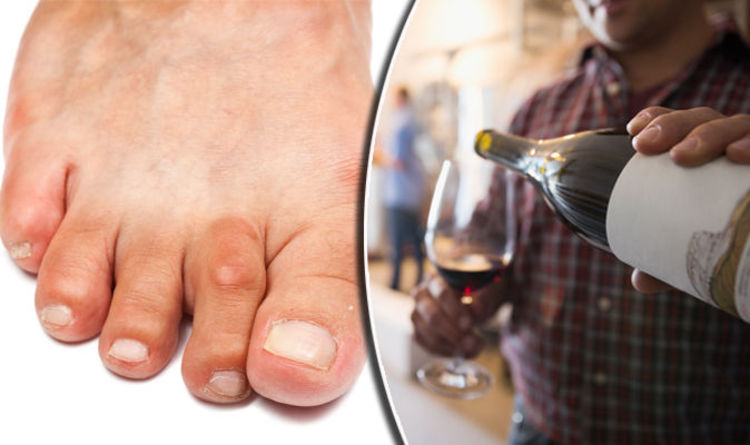
Отказ ног: причины, симптомы, диагностика и лечение ОА артерий ног
Повреждение спинного мозга
Повреждение спинного мозга – это поражение в результате травмы или болезни любой части спинного мозга или нервов позвоночного канала. Эти травмы часто вызывают ухудшение или утрату двигательной или сенсорной функций.
Многие ученые не оставляют мысли о том, что повреждение спинного мозга когда-нибудь будут полностью обратимы. Поэтому по всему миру ведутся исследования в этой области. В тоже время лечение и реабилитационные программы, существующие сегодня, позволяют многим пациентам вновь стать активным членом общества.
Способность контролировать конечности тела после травмы спинного мозга зависит от двух факторов: место повреждения (часть спинного мозга) и степень тяжести травмы. Если спинной мозг поврежден серьезно, разрушены проводящие пути, которые связывают воедино несколько частей спинного мозга, тогда последствия спинальной травмы оказываются катастрофическими.
Тяжесть травмы подразделяют на:
Полное повреждение
Такая травма приводят к потере чувствительности и двигательных функций всех органов и частей тела, находящихся ниже уровня повреждения.
Неполное повреждение
При неполной травме спинного мозга расположенные ниже места поражения органы и конечности сохраняют частичную двигательную активность.
Также травмы спинного мозга могут привести к тетраплегии (она же квадриплегия) — нарушение или потеря функций рук, туловища, ног и функций тазовых органов.
Параплегия – это полный паралич или паралич, затрагивающий часть туловища, ноги и малый таз.
- Лечащий врач проведет ряд тестов, чтобы определить неврологический уровень поражения и тяжесть травмы.
- Признаки и симптомы повреждения спинного мозга (могут проявиться как несколькими или одним из списка):
- потеря двигательных функций,
- потеря чувствительности, в том числе способность ощущать тепло, холод или прикосновение.
- потеря контроля над работой кишечника и мочевого пузыря
- повышенный мышечный тонус или неконтролируемые спазмы
- сексуальная дисфункция и бесплодие
- болевые ощущения или покалывания, вызванные повреждением нервных волокон спинного мозга
- затрудненное дыхания, кашель.

Первые признаки травмы спинного мозга:
- Сильные боли в спине или давление в области шеи и головы
- Слабость, нарушение координации или паралич в любой части тела
- Онемение, покалывание или потеря чувствительности в кистях, пальцах, ступнях или пальцах ног
- Потеря контроля работы кишечника или мочевого пузыря
- Трудности при ходьбе и в поддержании баланса
- Проблемы с респираторной функцией
Когда необходимо обратиться к врачу
Любой, кто получил серьезную травму головы или шеи должен срочно обратиться за медицинской помощью. Врачи проведут оценку и возможного повреждения спинного мозга. При любом подозрении на травму спинного мозга доктора должны провести все надлежащие медицинские процедуры, пока не будет доказано обратное, это важно, потому что:
- Серьезная травма позвоночника не всегда бывает очевидна сразу. Если ее не распознать вовремя, это может привести к более серьезным последствиям.

- Онемение или паралич также могут проявиться не сразу, без своевременной диагностики ситуацию могут ухудшить продолжительное внутреннее кровотечение и отек в или вокруг спинного мозга.
- Время, прошедшее после травмы и оказания медицинской помощи, напрямую влияет на возможные осложнения и последующую реабилитацию пациента.
Как себя вести с человеком, который только что получи травму:
- Звоните 1719 или в службу скорой помощи ближайшего госпиталя.
- Положите полотенца с обеих сторон головы и шеи, чтобы закрепить их в неподвижном состоянии и ожидайте скорую помощь.
- Окажите первую помощь пострадавшему: предпримите меры для остановки кровотечения и обеспечьте комфорт пострадавшему на сколько это возможно, но, не смещая шею или голову.
Поражение спинного мозга возможно в результате повреждения позвонков, связок или дисков позвоночника. Травматическое повреждение спинного мозга может быть связано с внезапным ударом позвоночника, что приводит к перелому, смещению или сдавлению позвонков. Травму спинного мозга также можно получить также в результате выстрела или ножевого ранения. Осложнения обычно происходят в течение нескольких дней или недель после травмы из-за кровотечения, отека, воспаления и скопления жидкости внутри и вокруг спинного мозга.
Травму спинного мозга также можно получить также в результате выстрела или ножевого ранения. Осложнения обычно происходят в течение нескольких дней или недель после травмы из-за кровотечения, отека, воспаления и скопления жидкости внутри и вокруг спинного мозга.
Нетравматическое повреждение спинного мозга также возможно из-за ряда болезней: артрита, рака, воспаления, инфекции или дисковой дегенерации позвоночника.
Ваш мозг и центральная нервная система
Центральная нервная система состоит из головного и спинного мозга. Спинной мозг, состоящий из мягких тканей в окружении костей (позвонков) проходит вниз от основания головного мозга, состоит из нервных клеток и их отростков и заканчивается немного выше талии. Ниже этой области проходит пучок нервных окончаний под названием «конский хвост».
Нервные отростки спинного мозга отвечают за сообщение между мозгом и телом. Моторные нейроны передают сигналы от мозга, чтобы контролировать движение мышц. Сенсорные участки несут сигналы от частей тела к мозгу для передачи информации о жаре, холоде, давлении, боли и позиции конечностей.
Повреждение нервных волокон
Независимо от причины повреждения спинного мозга, пострадать могут и нервные волокна, проходящие через поврежденную область. Это приводит к ухудшению работы мышц и нервов, расположенных ниже места травмы. Повреждение грудной или поясничной области может сказаться на функционировании мышц туловища, ног и работе внутренних органов (контроль мочевого пузыря и кишечника, сексуальную функцию). А травмы шеи могут повлиять на движения рук и даже возможность дышать.
Распространенные причины повреждения спинного мозга
Наиболее распространенными причинами повреждения спинного мозга в Соединенных Штатах:
Дорожно-транспортные происшествия. ДТП с участием автомобилей и мотоциклов — основная причина травмирования спинного мозга, более 40 % ежегодно.
Падения. Травмы спинного мозга лиц пожилого возраста (после 65 лет), как правило, связаны с падением. В целом, статистика отводит этой причине ¼ часть всех случаев.
Акты насилия. 15 % случаев повреждений спинного мозга наносятся в результате насильственных действий (в т.ч. огнестрельных и ножевых ранений). Данные Национального института неврологических расстройств и инсульта.
15 % случаев повреждений спинного мозга наносятся в результате насильственных действий (в т.ч. огнестрельных и ножевых ранений). Данные Национального института неврологических расстройств и инсульта.
Спортивные травмы. Профессиональный спорт несет в себе немало опасностей, как и активных отдых, к примеру, дайвинг на мелководье. 8 % повреждений спины попадают под эту статью.
Алкоголь. Каждая четвертая травма, так или иначе, связана с употреблением алкоголя.
Болезни. Рак, артрит, остеопороз и воспаление спинного мозга может также могут стать причиной поражения этого органа.
Не смотря на то, что получение подобных травм, как правило, происходит по воле несчастного случая, были выявлены ряд факторов, предрасполагающих к риску, такие как:
Гендерный. Статистически пострадавших мужчин в разы больше. В США насчитывается лишь 20% женщин с подобными и повреждениями.
Возраст. Как правило, травмы получают в самом активном возрасте — от 16 до 30 лет. Главной причиной получения травм в этом возрасте остаются происшествия на дороге.
Любовь к риску и экстриму. Что логично, но главное, что в первую очередь травмы получают спортсмены и любители при нарушении техник безопасности.
Болезни костей и суставов. В случае хронического артрита или остеопороза даже небольшая травма спины может оказаться фатальной для пациента.
После травм спинного мозга пациенты сталкиваются с большим числом неприятных последствий, способных в корне изменить их жизни. При получении такого серьезного увечья, на помощь пациенту приходит команда специалистов, включая нейрохирургов, неврологов и врачей реабилитационного центра.
Специалисты Центра реабилитации предложат ряд методов контроля процессов жизнедеятельности (работы мочевого пузыря и кишечника). Разработают специальную диету для улучшения функций органов, что поможет избежать в будущем образований камней в почках, инфекций мочевыводящих путей и почек, ожирения, сахарного диабета и пр. Под контролем опытных физиотерапевтов будет разработана программа физических упражнений для улучшения мышечного тонуса пациента.
Медицинские исследования:
Рентгенография. Именно с нее целесообразно начинать исследование. Снимки дают общую картину ситуации, позволяют оценить деформацию позвоночника, обнаружить переломы, вывихи тел и отростков позвонков, уточнить уровень повреждения.
Компьютерная томография (КТ). КТ более дает более подробную информацию о поврежденном участке. При сканировании врач получает ряд изображений поперечного сечения и обеспечивает подробное изучение стенок позвоночного канала, его оболочек и нервных корешков.
Магнитно-резонансная томография (МРТ). МРТ дает возможность получить изображение спинного мозга на всем протяжении в разных проекциях. И будет очень полезным при выявлении грыжи дисков, сгустков крови и другие масс, способных сжимать спинной мозг.
И будет очень полезным при выявлении грыжи дисков, сгустков крови и другие масс, способных сжимать спинной мозг.
Через несколько дней после травмы, когда спадет опухлость, врач может провести неврологическое обследование для определения степени тяжести травмы. Оно включает в себя проверку мышечной силы и сенсорной чувствительности.
К сожалению, поражение спинного мозга не может быть полностью излечимо. Но постоянно ведущиеся исследователи дают врачам все больше новых средств и методик для лечения пациентов, которые смогут способствовать регенерации нервных клеток и улучшению функции нервов. В тоже время не нужно забывать о работе, которая ведется в области поддержания активной жизни пациентов после травмы, расширения возможностей и улучшения качества жизни людей с ограниченными способностями.
Оказание скорой медицинской помощи
Оказание своевременной первой медицинской помощи имеет решающее значение для минимизации последствий после любой травмы головы или шеи. Так и лечение травмы спинного мозга часто начинается уже на месте происшествия.
Так и лечение травмы спинного мозга часто начинается уже на месте происшествия.
Команда неотложной медицинской помощи по прибытию должна провести иммобилизацию позвоночника , как мягко и быстро , насколько это возможно с использованием жесткого шейного воротника и специальных носилок для транспортировки пострадавшего в больницу.
При получении травмы спинного мозга пациента доставляют в отделение интенсивной терапии. Пациент также может быть доставлен в региональный центр лечения травм позвоночника, где всегда дежурит команда нейрохирургов, хирургов-ортопедов, психологов, медсестер, терапевтов и социальных работников.
Медикаменты. «Метилпреднизолон» ( Medrol ) применяется в случае получения острой травмы спинного мозга. При лечении «Метилпреднизолоном» в течение первых восьми часов после получении травмы, есть шанс получить умеренный улучшение состояния пациента. Данный препарат уменьшает повреждения нервных клеток и снимает воспаления тканей вокруг места травмы. Однако, это не лекарство от самой травмы спинного мозга.
Иммобилизация. Стабилизация поврежденного позвоночника при транспортировке крайне важна. Для этого в арсенале бригады находятся специальные приспособления для удержания позвоночника и шеи в неподвижном состоянии.
Хирургическое вмешательство. Зачастую врачи вынуждены прибегать к операциям, чтобы удалить фрагменты костей, посторонних предметов, грыжи дисков или закрепить переломом позвонков. Операция также может потребоваться для стабилизации позвоночника, чтобы предотвратить боль или деформацию кости в будущем.
Период госпитализации
После стабилизации больного и проведения первоочередного лечения персонал начинает работу по предотвращению осложнений и сопутствующих проблем. Это может быть ухудшение физического состояния пациента, мышечная контрактура, пролежни, нарушение работы кишечника и мочевого пузыря, респираторные инфекции и кровяные сгустки.
Длительность пребывания в стационаре зависит от тяжести травмы и темпов выздоровления. После выписки пациента направляют в отделение реабилитации.
Реабилитация. Работа с пациентом может начаться на ранних стадиях восстановления. В команде специалистов могут быть задействованы физиотерапевты, специалисты по трудотерапии, специально обученные медсестры, психолог, социальный работник, диетолог и курирующий врач.
На начальных этапах реабилитации врачи как правило работают над сохранением и укреплением функции мышц, задействуя мелкую моторику и обучая адаптивным методам поведения в повседневных делах. Пациенты получают консультации в вопросах последствий травм и предотвращения осложнений. Вам будут даны рекомендации о том, как можно улучшить качество жизни в сложившихся условиях. Пациентов обучают новым навыкам, в т ч использовать специальное оборудование и технологии, которые дают возможность не зависеть от посторонней помощи. Овладев ими, Вы сможете найти для себя возможно новое хобби, участвовать в социальных и спортивных мероприятиях, вернуться в школу или на рабочее место.
Медикаментозное лечение. Пациенту могут быть прописаны медикаменты для контроля последствий травмы спинного мозга. К ним относятся лекарства для контроля боли и мышечных спазмов, а также медикаменты для улучшения контроля работы мочевого пузыря, кишечника и половой функции.
К ним относятся лекарства для контроля боли и мышечных спазмов, а также медикаменты для улучшения контроля работы мочевого пузыря, кишечника и половой функции.
Новые технологии. На сегодняшний день для людей с ограниченными возможностями были придуманы современные средства передвижения, обеспечивающие полную мобильность пациентов. К примеру, современные облегченные кресла-коляски на электрическом приводе. Одни из последних моделей позволяют пациенту самостоятельно подниматься по лестнице и поднимать сидящего до любой необходимой высоты.
Прогнозы и восстановление
Ваш врач не сможет спрогнозировать выздоровление только поступившего пациента. В случае восстановления, если его возможно достичь, потребуется от 1й недели до шести месяцев после травмы. Для другой группы пациентов небольшие улучшения придут после года работы над собой или большего количество времени.
В случае паралича и последующей инвалидности необходимо найти в себе силы, чтобы принять ситуацию и начать другую жизнь, адаптация к которой будет нелегкой и пугающей. Травма спинного мозга повлияет на все аспекты жизни, будь то повседневные дела, работа или отношения.
Травма спинного мозга повлияет на все аспекты жизни, будь то повседневные дела, работа или отношения.
Восстановление после такого события требует времени, но только Вам выбирать будете ли Вы счастливы в сложившей ситуации, а не травме. Много людей прошли через это и смогли найти в себе силы начать новую полноценную жизнь. Одно из главных составляющих успеха – это качественная медицинская помощь и поддержка близких.
причины развития, разновидности и симптомы
Остеохондроз – дегенеративно-дистрофическое заболевание, при котором наблюдается постепенное уменьшение высоты гиалиновых межпозвоночных хрящей. Простыми словами, диски просто истираются и со временем утрачивают свои функции.
Остеохондроз позвоночника чаще всего возникает в возрасте 30-35 лет. Им страдают около 40% населения до 35-40 лет и почти 90% в пожилом возрасте. При воздействии на организм неблагоприятных факторов болезнь может проявляться и раньше.
При воздействии на организм неблагоприятных факторов болезнь может проявляться и раньше.
Именно остеохондроз считается основной причиной возникновения болей в спине. Без лечения болезнь приводит к поражению нервных корешков, повреждениям спинного мозга и нарушению работы внутренних органов.
Симптомы и признаки остеохондроза
В зависимости от локализации поражений межпозвоночных дисков остеохондроз делится на несколько видов. Выделяются:
- шейный остеохондроз. Часто встречающаяся форма заболевания, что обусловлено достаточно слабым развитием мышечного каркаса шеи и близким расположением позвонков по отношению друг к другу;
- грудной остеохондроз. Более редкая форма заболевания, возникающая на фоне сколиоза, врожденного или приобретенного;
- поясничный остеохондроз.
 Наиболее распространенная форма заболевания. Это объясняется тем, что поясница является амортизатором при большинстве движений и поэтому испытывает самые серьезные нагрузки.
Наиболее распространенная форма заболевания. Это объясняется тем, что поясница является амортизатором при большинстве движений и поэтому испытывает самые серьезные нагрузки.
Еще существует распространенная форма остеохондроза, при которой наблюдается поражения остеохондрозом отделов всего позвоночника.
Поясничного отдела
Остеохондроз поясничного отдела вызывает следующие симптомы:
- боли в пояснице. Они усиливаются при выполнении упражнений, длительном сидении и резких поворотах. Боль носит ноющий характер. Если она резкая, это говорит уже о развитии межпозвоночной грыжи;
- боль в ногах. Возникает по причине защемления корней спинного мозга, может распространяться только на одну сторону бедра. Боли при остеохондрозе бывают ноющими или простреливающими;
- ограничения в подвижности при сидении, наклонах и поворотах;
- спазмы в нижних конечностях. Кожа на ногах становится сухой, шелушится, а в области появления дискомфорта покрывается мурашками.

Поясничный остеохондроз позвоночника вызывает и общие симптомы недомогания. Человек быстро утомляется, страдает от головных болей, усталости и раздражительности. Из-за дискомфорта в спине ему не удается выбрать удобное положение для сна. Еще остеохондроз поясничного отдела позвоночника может провоцировать нарушения в работе мочеполовой системы:
- боли в области почек;
- проблемы с мочеиспусканием;
- ухудшение потенции;
- проблемы с маткой, яичниками и придатками у женщин.
Шейного отдела
Остеохондроз шейного отдела позвоночника возникает при поражении межпозвоночных дисков в области 1-7 позвонков. В этой области они наиболее мелкие, а поэтому особенно уязвимые перед подобным заболеванием. Остеохондроз шеи вызывает боли, которые могут локализоваться по всему шейному отделу, в ключице и плече или на передней поверхности грудной клетки. Головная боль может возникать также в затылочной зоне. На фоне этого наблюдается тяжесть в голове.
На фоне этого наблюдается тяжесть в голове.
Еще остеохондроз шейного отдела вызывает хруст в области шеи при повороте головы. Мышцы в этой области постоянно напряжены, в плечах и руках может наблюдаться онемение и покалывание. Другие симптомы шейного остеохондроза:
- трудности с отведением рук в сторону;
- сильные прострелы в шее;
- головокружение и головные боли;
- боль в области сердца;
- онемение и покалывание пальцев;
- ощущение комка в горле.
Грудного отдела
Остеохондроз грудного отдела встречается реже остальных видов этого заболевания. Для него характерны опоясывающие боли в области груди, которые усиливаются при движениях и наклонах. Они отдают в сердце, внутреннюю поверхность плеча, область подмышек. Еще у пациента отмечаются проблемы с дыханием, возможна сильная одышка.
Симптомы остеохондроза грудного отдела также могут проявляться в форме приступов межреберной невралгии. Для нее характерно возникновение острой боли в одной половине грудной клетки. Она отдает в загрудинную область, эпигастрий, руки и лопатки.
Для нее характерно возникновение острой боли в одной половине грудной клетки. Она отдает в загрудинную область, эпигастрий, руки и лопатки.
У вас появились симптомы остеохондроза?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60Причины развития
Остеохондроз – это мультифакторное заболевание, которое имеет множество возможных причин развития. В основном болезнь развивается как следствие прямохождения человека, при котором самые большие нагрузки испытывает именно позвоночник. Положение усугубляется тем, что с возрастом ухудшаются функции сосудов, становится менее полноценным рацион питания, а организм в целом стареет. На фоне этого запустить развитие остеохондроза могут абсолютно любые факторы:
На фоне этого запустить развитие остеохондроза могут абсолютно любые факторы:
- плоскостопие;
- лишний вес;
- малоподвижный образ жизни;
- ношение сумки на одном плече;
- сон на мягкой подушке или матрасе;
- сколиоз и другие нарушения осанки;
- нестабильность позвонков;
- многократные беременности;
- длительный стаж в курении.
Факторы риска
Симптомы остеохондроза могут появляться вследствие травм или тяжелых физических нагрузок, что особенно актуально для спортсменов. К быстрому истиранию межпозвоночных дисков могут приводить врожденные дефекты позвоночника. К факторам риска развития остеохондроза также относятся:
- нервно-эмоциональное истощение;
- физическое перенапряжение организма;
- работа на вибрационных платформах;
- генетическая предрасположенность;
- недостаток витаминов в организме;
- многоплодная беременность.

Осложнения
Без правильного лечения остеохондроз может провоцировать осложнения, среди которых наиболее распространены:
- протрузия;
- межпозвоночная грыжа;
- кифоз;
- радикулит;
- инсульт спинного мозга;
- атрофия мышц нижних конечностей;
- паралич ног.
Когда следует обратиться к врачу
Симптомы и лечение остеохондроза – компетенция врача-невролога, которого стоит посетить при первых же признаках заболевания. Такая патология сложно поддается лечению, и чем больше она запущена, тем сложнее справиться с развившимися симптомами. Поэтому не стоит откладывать визит к врачу на потом. В АО «Медицина» (клиника академика Ройтберга) вы можете обратиться к неврологу даже в праздничные или выходные дни. Наша клиника работает без выходных и находится в удобном месте в центре Москвы, в пешей доступности от станций метро Маяковская, Белорусская, Новослободская.
Подготовка к посещению врача
Особой подготовки к посещению невролога не требуется. Важно лишь максимально точно описать врачу имеющиеся симптомы и время их появления. Для этого лучше заранее записать их на листок бумаги, чтобы на приеме не забыть ни о чем упомянуть.
Диагностика остеохондроза
Для правильной постановки диагноза при подозрении на остеохондроз прибегают в основном к инструментальным методам. В АО «Медицина» (клиника академика Ройтберга) вы можете пройти все необходимые в таких случаях исследования:
Лечение
Лечение остеохондроз в общем виде включает следующие мероприятия:
- курсы физиотерапии;
- прием лекарственных препаратов;
- разные виды массажа;
- рефлексотерапию;
- тракция;
- мануальную терапию;
- лечебную физкультуру (ЛФК).
Прием лекарственных препаратов
Лечение остеохондроза осуществляется с помощью препаратов из разных групп. Основные медикаменты, назначаемые врачом:
- нестероидные противовоспалительные средства. Их цель – устранить воспаление и снять симптомы остеохондроза. В легких случаях назначаются в форме таблеток, в тяжелых – в инъекциях. Используются курсом в 7-14 дней. Дополнительно могут применяться в форме мазей;
- глюкокортикостероиды. Используются в более тяжелых случаях. Вводятся в виде уколов непосредственно в болевую область;
- миорелаксанты. Временно снижают напряжение в мышцах, снимая болевой и воспалительный синдром. Назначаются как в острый период, так и во время ремиссии;
- витамины группы B. Полезны для улучшения нервной проводимости позвоночника;
- хондопротекторы. Помогают улучшить питание межпозвонковых хрящей, укрепляют диски;
- сосудистые препараты. Улучшают кровоснабжение позвоночника.
Лечебный массаж
При остеохондрозе 2 раза в год необходимо проходить курс лечебного массажа. Он помогает снять напряжение в мышцах, устранить зажимы, улучшить кровоснабжение тканей. Массаж разрешен только на стадии ремиссии. Он положительно влияет на состояние нервной системы и повышает сопротивляемость организма к заболеваниям.
Тракция
Тракцией называется процедуры искусственного вытяжения позвоночника с помощью специального оборудования и тренажеров. В результате удается добиться равномерного распределения позвонков по всей длине позвоночника. Так чрезмерное напряжение в месте воспаления спадает, и боли уходят, поскольку защемленные сосуды и нервы освобождаются.
Мануальная терапия
Цель мануальной терапии – коррекция искривления позвоночника. В основе методики физическое точечное воздействие на костно-мышечную систему человека. Это помогает улучшить кровообращение и циркуляцию лимфы, что способствует повышению подвижности опорно-двигательного аппарата.
Физиотерапия
Лечение шейного остеохондроза методами физиотерапии практикуется в период ремиссии заболевания. Процедуры направлены на снижение симптомов и увеличение эффекта от принимаемых лекарственных препаратов. Наиболее часто при остеохондрозе задействуются ультразвук, токи низкой частоты, лазер и магнитные колебания.
Рефлексотерапия
Суть рефлексотерапии – правильное воздействие на болевые точки и рефлекторные зоны. Методика не применяется самостоятельно, только в сочетании с массажем, поскольку так наблюдается более значительный эффект. С помощью рефлексотерапии удается снять болезненные ощущения, восстановить естественную нагрузку на позвоночник.
Лечебная физкультура
Упражнения при остеохондрозе являются неотъемлемой частью лечения заболевания вне зависимости от зоны поражения. Дозированные нагрузки на суставы и мышцы помогают укрепить мышечный корсет спины, сделать ее более гибкой и улучшить общее самочувствие. Занятия лечебной физкультурой должны проходить вне острой стадии заболеваний, когда купированы сильные боли, иначе состояние может только ухудшиться.
Основные методики ЛФК:
- механотерапия – выполнение упражнений на специальных тренажерах и аппаратах. В такой методике прибегают при наличии затруднений в движениях на фоне серьезной степени поражения позвоночника;
- кинезотерапия – сочетание физических упражнений и дыхательной гимнастики. Комплекс разрабатывается под конкретного пациента;
- терренкур – пешие прогулки с комплексом несложных упражнений, улучшающих функции дыхательной и сердечно-сосудистой систем;
- лечебное плавание – одна из лучших форм нагрузок при остеохондрозе. Помогает в выработке правильной осанки и возвращении положения плечевого отдела к естественному виду.
Домашние средства лечения
Чтобы лечить остеохондроз в домашних условиях, необходимо сначала проконсультироваться с лечащим врачом. Народное лечение в основном заключается в применении различных мазей и питье травяных сборов, а также использовании растирок. Из домашних средств для лечения остеохондроза можно применять:
- настойку из сабельника. Ею необходимо натереть больное место, после чего обвязаться сверху теплым платком или укутаться одеялом. Дополнительно можно принимать настойку внутрь – по паре капель каждый день перед сном;
- мазь. Смешать 1 ст.л. уксуса с 1 ст.л. муки, 100 г сливочного масла и яйцо. Оставить смесь в темном месте на 2 дня. Затем тщательно перемешать и втирать в больное место;
- настойки из редьки. К 300 мл сока этого овоща добавить 100 мл водки и 200 г меда. Полученной смесью растирать больное место ежедневно перед сном до устранения болевых ощущений.
Мифы и опасные заблуждения
Многие пациенты не считают остеохондроз серьезным заболеванием, из-за чего не обращаются за помощью к специалистам. Такой подход к подобной болезни совсем неверный. Остеохондроз нужно лечить. И делать это необходимо своевременно.
Причина еще и в том, что это заболевание не только позвоночника, а всего организма. Позвоночник отвечает практически за все функции организма, выступает каркасом для внутренних органов, из-за чего при остеохондрозе появляются проблемы со многими системами организма.
Многие не обращают внимание на боли в спине, считая, что они пройдут сами собой. В реальности по мере прогрессирования остеохондроза боли будут только усиливаться и со временем приносить еще больше дискомфорта. Стоит помнить еще и о том, что своевременное лечение при таком заболевании приносит очень хорошие результаты. Многим пациентам удается избавиться от болей, остановить прогрессирование и избежать осложнений остеохондроза.
Профилактика
Основным способом профилактики остеохондроза является ведение активного образа жизни. Врачи рекомендуют больше двигаться: делать зарядку, плавать, ездить на велосипеде, бегать и больше гулять. Не менее важно поддерживать нормальную осанку, особенно при сидячей работе. Спина должна быть ровной, а плечи – расслабленными. Сидеть во время работы можно только на удобных стульях и креслах, которые обеспечивают должную поддержку позвоночнику.
Другие меры профилактики остеохондроза:
- ношение удобной обуви;
- правильное питание с достаточным количеством витаминов;
- сон на ортопедическом матрасе и подушке;
- выполнение упражнений на спин и брюшной пресс;
- отказ от каблуков по возможности.
Как записаться к неврологу
Для записи к неврологу воспользуйтесь формой онлайн-записи или позвоните нам по контактному номеру +7 (495) 775-73-60. Мы находимся в самом центре Москвы, недалеко от станций метро Маяковская, Новослободская, Белорусская, Чеховская и Тверская.Навальный пожаловался на «пытку бессонницей» и отказ в медицинской помощи
Что произошлоОппозиционер Алексей Навальный подал два заявления на имя директора ФСИН и генпрокурора. Об этом сообщается на его сайте.
В одном заявлении находящийся в тюрьме политик жалуется, что, несмотря на его плохое физическое состояние, ему отказывают в медицинской помощи и не допускают его врача. Так, из-за болей в ноге оппозиционер испытывает трудности с ходьбой. При этом он получает только две таблетки обезболивающего в день, что расценивает как «издевательство».
Во втором заявлении Навальный говорит о том, что к нему фактически применяют «пытку бессонницей». По ночам его как «склонного к побегу» каждый час проверяет и будит сотрудник ФСИН, хотя в колонии заключённому гарантируется «непрерывный восьмичасовой сон». При этом Навальный «постоянно лежит под видеокамерой». Кроме того, он получил выговор «за нарушение распорядка дня», потому что проснулся за 10 минут до положенного времени.
Контекст25 марта адвокаты, посетившие Навального в колонии, рассказали, что политик находится в «крайне неблагополучном» состоянии уже четыре недели. «Он испытывает сильные боли в спине, в правой ноге. Голень у него отнимается, нога недееспособна, то есть одна нога у него практически не действует, то есть он не может ни присесть на неё, ничего. Правая нога в ужасном состоянии на самом деле», — рассказала юрист Ольга Михайлова.
По версии ФСИН, состояние Навального стабильное и удовлетворительное. Пресс-секретарь Кремля Дмитрий Песков отмечал, что администрация президента не следит за состоянием здоровья оппозиционера.
Обратите вниманиеАдминистрация ИК-2 в Покрове, где находится Навальный, действительно не даёт передать нужные лекарства или привезти хирурга в тюрьму, рассказал «Открытым медиа» русский националист Дмитрий Дёмушкин, отбывавший в этом учреждении часть срока за экстремизм. «Там никого не лечат. Я сам труп из барака выносил. Это обычная ситуация», — уверяет он.
У Дёмушкина тоже были проблемы с ногами, когда он отбывал свой срок в колонии. По его словам, в ИК-2 нет тюремной больницы как таковой, но есть медицинский пункт, где днём присутствуют два фельдшера. «Навальный ещё и двух недель не пробыл, а ему уже две таблетки дали. Мне за восемь месяцев пять таблеток дали! Его к врачу водили. Там к врачу не водят, там запрет на это дело. К врачу ходят только на диспансеризацию с флюорографией раз в полгода», — говорит бывший заключённый.
Возить Навального на МРТ могли в «трёшку» — центральную больницу УФСИН по Владимирской области, предполагает Дёмушкин. «Но там тоже проблема. Там хирурга вообще нету. Там активисты „лечат“, то есть бьют, насилуют, чтобы ты „вылечился“ быстрее и пошёл», — рассказывает он.
Проблемы с ногами в этой колонии могут начаться даже у совершенно здорового человека, полагает собеседник ОМ. «Вы постоянно стоите, вы постоянно в нервном напряжении. Стоите по 8 часов в день, бегаете, голова вниз, руки опущены. Поза неестественная, у вас постоянно будет болеть спина. У меня ноги постоянно отекали. В столовой даже соль не дают, чтобы люди не отекали», — вспоминает Дёмушкин
Полиомиелит
Полиомиелит (или детский спинномозговой паралич) – острое инфекционное заболевание, вызываемое вирусом полиомиелита (poliovirus hominis), который поражает преимущественно центральную нервную систему (серое вещество спинного мозга). Полиовирус относится к виду кишечных вирусов и существует в виде 3 независимых типов. Вирус не разрушается в кислой среде желудка, довольно устойчив во внешней среде, однако, при кипячении и применении хлорсодержащих дезинфицирующих средств быстро погибает. Важно отметить, что вирус полиомиелита нечувствителен к антибиотикам!
Источником инфекции всегда является человек, особенно опасны больные легкими или стертыми формами заболевания. Несмотря на то, что естественная восприимчивость людей высокая, наиболее восприимчивы дети в возрасте до 7 лет. Клинически выраженная инфекция встречается гораздо реже носительства: на один явный случай приходится от 100 до 1000 случаев бессимптомного носительства. Наибольшее выделение вируса происходит в течение первой недели болезни.
Во внешнюю среду вирус полиомиелита попадает вместе с испражнениями больных, он содержится также в слизи носоглотки. Механизм передачи – фекально-оральный, возможна также передача воздушно-капельным путем. Вирус может передаваться с пищей, водой, при бытовом контакте.
Полиомиелит характеризуется разнообразием клинических форм и обычно проявляется развитием потери движения в конечностях вплоть до полного паралича. Первыми симптомами болезни являются лихорадка, усталость, головная боль, рвота и боли в конечностях.
Вирус проникает в организм через слизистую оболочку носоглотки или кишечника. Инкубационный период колеблется от 4 до 30 дней (обычно от 6 до 21 дня). В это время вирус активно размножается в лимфоидной ткани, затем проникает в кровь и достигает нервных клеток. Нервные клетки подвергаются дистрофическим изменениям, распадаются и гибнут.
Выделяют абортивную форму, протекающую без клинических признаков поражения нервной системы («малая болезнь»), и формы полиомиелита, протекающие с поражением центральной нервной системы, которые подразделяют на непаралитическую и паралитическую. Паралитическая форма может протекать с поражением разных отделов нервной системы (спинальная, понтинная, бульбарная). Выделяют также сочетанную форму, когда поражаются сразу несколько отделов мозга.
Абортивная форма болезни начинается остро. Кратковременно повышается температура тела, возникает умеренная интоксикация, головная боль, легкие катаральные явления, боли в животе, жидкий стул. Обычно абортивная форма протекает доброкачественно и завершается выздоровлением.
При непаралитической форме начало так же острое. Температура поднимается до 39—40 °С. Уже в первый день появляется интенсивная головная боль, затем рвота. Могут возникнуть боли в спине, шее, конечностях. Менингеальные симптомы выражены умеренно, могут отсутствовать.
Наиболее неблагоприятной считается паралитическая форма, в которой выделяют 4 периода:
1. Препаралитический — Начинается остро и длится 3—6 дней. Характеризуется лихорадкой, общей интоксикацией, катаральными явлениями (кашель, насморк, боли в горле), диспепсическими расстройствами (боли в животе, жидкий стул) и симптомами поражения центральной нервной системы. Больные вялы, сонливы, дети капризны. Характерна потливость.
2. Паралитический период. Параличи могут возникнуть на 2-6 день болезни, обычно после нормализации температуры.
3. Восстановительный период длиться до 2 недель от момента возникновения параличей.
4. Резидуальный период характеризуется атрофией пораженных мышц, развитием контрактур суставов, остеопорозом, деформацией костей, у детей — отставанием пораженных конечностей в росте, при поражении мышц спины — искривлением позвоночника.
Гибель четверти нервных клеток в утолщениях спинного мозга ведет к парезу конечностей – человек чувствует, что ему не хватает сил двигать руками или ногами. При дальнейшей гибели нервных клеток возникает паралич – полная неспособность двигать конечностями. Чаще всего парализует ноги. Иногда наступает паралич мышц туловища и шеи. Наиболее тяжелыми поражениями являются паралич дыхательных мышц и повреждение продолговатого мозга, которые приводят к тяжелым расстройствам дыхания и кровообращения. Чаще больные погибают от нарушения дыхания.
Из-за устойчивости вируса к антимикробным препаратам полиомиелит не лечится – применяется только поддерживающая терапия. Восстановительный период после болезни может продолжаться от нескольких месяцев до 3 лет. Постинфекционный иммунитет — типоспецифический, пожизненный только к тому типу вируса, который вызвал заболевание, поэтому лица, перенесшие заболевание не освобождаются от профилактических прививок.
Остаточные явления, которые возникают у одного человека из 100 заболевших, характеризуются инвалидизацией — стойкими вялыми параличами, атрофией мышц, деформациями конечностей, туловища. Полиомиелит опасен и другими осложнениями: развитием пневмонии, ателектаза легких; иногда развиваются тяжелые желудочно-кишечные расстройства с кровотечением и язвами.
Учитывая отсутствие прямого этиологического лечения и тяжесть последствий, единственным эффективным методом борьбы с полиомиелитом остается вакцинация. После повсеместного распространения вакцинопрофилактики, полиомиелит был почти полностью побежден. В 1988 году правительства создали Глобальную инициативу по ликвидации полиомиелита (ГИЛП), чтобы навсегда избавить человечество от этой болезни. По оценкам ВОЗ, с 1988 по 2014 год число случаев заболевания полиомиелитом уменьшилось, с 350 000 до 359 случаев заболевания в год. А в 2015 году во всем мире было зарегистрировано всего 73 случая. В настоящий момент неблагоприятными регионами по риску заразиться диким полиовирусом остаются только Афганистан и Пакистан.
Помимо вакцинации важными средствами профилактики остаются:
Соблюдение правил личной и общественной гигиены;
Употребление в пищу только доброкачественных продуктов и воды.
Однако, до тех пор, пока в мире остается хоть один инфицированный человек, риску заражения диким штаммом полиомиелита подвергаются дети во всех странах.
Помните, отказ от вакцинации подвергает серьезному риску здоровье вашего ребенка!
Материал подготовлен на основе информации
из открытых источников.
Подробнее о вакцинопрофилактике полиомиелита читайте далее:
Профилактика полиомиелита
Полиомиелит — что это такое? Симптомы и лечение, прогноз
Полиомиелит — это острое вирусное заболевание, поражающее центральную нервную систему, в первую очередь спинной мозг, и иногда вызывающее паралич. Основным способом распространения считается прямой или непрямой контакт с больным (через руки, носовые платки, одежду и т.п.). Также распространяется через продукты, воду, с воздухом.
Что это такое? Возбудителем полиомиелита являются полиовирусы (poliovirus hominis) семейства Picornaviridae рода Enterovirus. Выделяют три серотипа вируса (преобладает I тип): I — Брунгильда (выделен от больной обезьяны с той же кличкой), II -Лансинг (выделен в местечке Лансинг) и III -Леон (выделен от больного мальчика Маклеона).
В некоторых случаях заболевание протекает в стертой или бессимптомной форме. Человек может являться носителем вируса, выделяя его во внешнюю среду вместе с калом и выделениями из носа, и при этом чувствовать себя абсолютно здоровым. Между тем восприимчивость к полиомиелиту достаточно высокая, что чревато быстрым распространением заболевания среди детского населения.
Как передается полиомиелит, и что это такое?Полиомиели́т (от др.-греч. πολιός — серый и µυελός — спинной мозг) — детский спинномозговой паралич, острое, высококонтагиозное инфекционное заболевание, обусловленное поражением серого вещества спинного мозга полиовирусом и характеризующееся преимущественно патологией нервной системы.
В основном протекает в бессимптомной или стертой форме. Иногда случается так, что полиовирус проникает в ЦНС, размножается в мотонейронах, что приводит к их гибели, необратимым парезам или параличам иннервируемых ими мышц.
Заражение происходит несколькими путями:
- Воздушно-капельный путь – реализуется при вдыхании воздуха с взвешенными в нем вирусами.
- Алиментарный путь передачи – заражение происходит при употреблении в пищу загрязненных продуктов питания.
- Контактно-бытовой путь – возможен при использовании одной посуды для приема пищи разными людьми.
- Водный путь – вирус попадает в организм с водой.
Особенно опасными в инфекционном плане являются лица, переносящие заболевания бессимптомно (в инаппаратной форме) или с неспецифическими проявлениями (небольшой лихорадкой, общей слабостью, повышенной утомляемостью, головной болью, тошнотой, рвотой) без признаков поражения ЦНС. Такие люди могут заразить большое количество контактирующих с ними, т.к. диагноз заболевшим поставить очень сложно, а, следовательно, изоляции эти лица практически не подвергаются.
Прививка от полиомиелитаСпецифическая профилактика – это вакцинация против полиомиелита. Существует 2 типа вакцин против полиомиелита:
- живая вакцина Себина (ОПВ – содержит живые ослабленные вирусы)
- инактивированная (ИПВ – содержит полиовирусы всех трех серотипов, убитых формалином).
В настоящее время единственный производитель вакцины против полиомиелита на территории России ФГУП «Предприятие по производству бактерийных и вирусных препаратов Института полиомиелита и вирусных энцефалитов им. М.П. Чумакова» выпускает только живые вакцины против полиомиелита.
Другие препараты для проведения вакцинации традиционно закупаются за рубежом. Однако в феврале 2015 года предприятие представило первые образцы инактивированной вакцины собственной разработки. Начало её использования запланировано на 2017 год.
Симптомы полиомиелитаСогласно данным ВОЗ полиомиелит поражает, в основном, детей в возрасте до 5 лет. Инкубационный период длится от 5 до 35 дней, симптомы зависят от формы полиомиелита. По статистике чаще всего заболевание протекает без нарушения двигательных функций — на один паралитический случай приходится десять непаралитических. Начальной формой заболевания выступает форма препаралитическая (непаралитический полиомиелит). Для нее характерны следующие симптомы:
- Недомогание общего характера;
- Повышение температуры в пределах до 40°C;
- Снижение аппетита;
- Тошнота;
- Рвота;
- Мышечные боли;
- Боли в горле;
- Головные боли.
Перечисленные симптомы в течение одной-двух недель постепенно исчезают, однако в некоторых случаях могут длиться и более долгий срок. В результате головной боли и лихорадки возникают симптомы, свидетельствующие о поражении нервной системы.
В этом случае больной становится более раздражительным и беспокойным, наблюдается эмоциональная лабильность (неустойчивость настроения, постоянное его изменение). Также возникает ригидность мышц (то есть их онемелость) в области спины и шеи, проявляются указывающие на активное развитие менингита признаки Кернига-Брудзинского. В дальнейшем перечисленные симптомы препаралитической формы могут перерасти в форму паралитическую.
Абортивная форма полиомиелитаПри абортивной форме полиомиелита больные дети жалуются на повышение температуры тела до 38 °С. На фоне температуры наблюдают:
- недомогание;
- слабость;
- вялость;
- несильную головную боль;
- кашель;
- насморк;
- боль в животе;
- рвоту.
Кроме того, наблюдается покраснение горла, энтероколит, гастроэнтерит или катаральная ангина как сопутствующие диагнозы. Длительность срока проявления данных симптомов составляет порядка 3-7 дней. Полиомиелит в данной форме характеризуется ярко выраженным кишечным токсикозом, в целом имеется значительное сходство в проявлениях с дизентерией, течение заболевания также может быть холероподобным.
Менингиальная форма полиомиелитаДанная форма характеризуется собственной остротой, при этом отмечаются аналогичные с предыдущей формой симптомы:
- температура;
- общая слабость;
- недомогание;
- боли в животе;
- головные боли различной степени интенсивности;
- насморк и кашель;
- снижение аппетита;
- рвота.
При осмотре горло красное, может быть налет на нёбных дужках и миндалинах. Такое состояние длится 2 дня. Затем температура тела нормализуется, уменьшаются катаральные явления, ребенок выглядит здоровым в течение 2-3 дней. После этого начинается второй период повышения температуры тела. Жалобы становятся более отчетливыми:
- резкое ухудшение состояния;
- сильная головная боль;
- рвота;
- боль в спине и конечностях, как правило, ногах.
При объективном обследовании диагностируют симптомы, характерные для менингизма (положительность симптома Кернига и Брудзинского, ригидность в области спины и затылочных мышц). Улучшение состояния достигается ко второй неделе.
Паралитический полиомиелитРазвивается достаточно редко, но, как правило, приводит к нарушению многих функций организма и, соответственно, к инвалидности:
- Бульбарная. Особую тяжесть составляет развитие бульбарного паралича. Поражается вся группа каудальных нервов. Избирательное поражение одного, двух нервов для полиомиелита нетипично. При поражении ретикулярной формации, дыхательного и сосудистого центров может нарушаться сознание, дыхательные расстройства центрального генеза.
- Понтинная. Для этого вида полиомиелита характерно развитие парезов и параличей лицевого нерва, при которых происходит частичная или полная утрата мимических движений.
- Энцефалитическая. Поражается вещество мозга и подкорковые ядра (очень редко). Развиваются центральные парезы, судорожный синдром, афазия, гиперкинезы.
- Спинальная. Слабость и боль в мышцах постепенно сменяются параличом, как общим, так и частичным. Поражение мышц при данной форме полиомиелита может быть симметричным, но встречается паралич отдельных групп мышц по всему туловищу.
В течении заболевания выделяют 4 периода:
- препаралитический;
- паралитический;
- восстановительный;
- резидуальный.
Отличается довольно острым началом начало, высокими цифрами температуры тела, общим недомоганием, головной болью, расстройствами ЖКТ, ринитом, фарингитом. Такая клиническая картина сохраняется 3 дня, далее состояние нормализируется на 2-4 суток. После наступает резкое ухудшение состояния с теми же симптомами, но более выраженной интенсивности. Присоединяются такие признаки:
- боль в ногах, руках, спине;
- снижение рефлексов;
- повышенная чувствительность;
- понижение силы мышц;
- судороги;
- спутанность сознания;
- чрезмерная потливость;
- пятна на коже;
- «гусиная кожа».
Это стадия, когда внезапно больного разбивает паралич (за пару часов). Длиться эта стадия от 2-3 до 10-14 дней. Больные на этот период часто погибают от тяжелого расстройства дыхания и кровообращения. Он имеет такие симптомы:
- вялый паралич;
- расстройства акта дефекации;
- пониженный тонус мышц;
- ограничение или полное отсутствие активных движений в конечностях, теле;
- поражение преимущественно мышц рук и ног, но могут пострадать и мышцы шеи, туловища;
- спонтанный болевой мышечный синдром;
- повреждение продолговатого мозга;
- расстройства мочеиспускания;
- поражение и паралич диафрагмы и дыхательных мышц.
В восстановительном периоде полиомиелита, который длится до 1 года, происходит постепенная активизация сухожильных рефлексов, восстанавливаются движения в отдельных мышечных группах. Мозаичность поражения и неравномерность восстановления обусловливает развитие атрофии и мышечных контрактур, отставание пораженной конечности в росте, формирование остеопороза и атрофии костной ткани.
Резидуальный период, или период остаточных явлений, характеризуется наличием стойких парезов и параличей, сопровождающихся мышечной атрофией и трофическими расстройствами, развитием контрактур и деформацией в пораженных конечностях и участках тела.
Постполиомиелитный синдромПосле перенесенного полиомиелита у некоторых пациентов на долгие годы (в среднем 35 лет) сохраняются ограниченные возможности и ряд проявлений, наиболее частые из которых:
- прогрессирующая мышечная слабость и боль;
- общая разбитость и усталость после минимальных нагрузок;
- атрофия мышц;
- нарушения дыхания и глотания;
- нарушения дыхания во сне, особенно ночное апноэ;
- плохая переносимость низких температур;
- когнитивные нарушения — такие, как снижение концентрации внимания и трудности с запоминанием;
- депрессия или перепады настроения.
В случае полиомиелита диагностика основывается на лабораторных исследованиях. В первую неделю заболевания вирус полиомиелита может быть выделен из секрета носоглотки, а начиная со второй – из каловых масс. В отличие от других энтеровирусов, возбудителя полиомиелита крайне редко удается изолировать из спинномозговой жидкости.
При невозможности изоляции и изучения вируса проводится серологический анализ, в основе которого лежит выделение специфических антител. Данный метод является довольно чувствительным, однако он не позволяет различать постпрививочную и естественную инфекции.
ЛечениеМероприятия, направленные против полиомиелита, требуют обязательной госпитализации. Назначаются постельный режим, прием обезболивающих и успокоительных, а также тепловые процедуры.
При параличах проводится комплексное восстановительное лечение, а затем поддерживающее лечение в санаторно-курортных зонах. Такие осложнения полиомиелита как нарушения дыхания требуют срочных мер по восстановлению дыхания и реанимации пациента. Очаг заболевания подлежит дезинфекции.
Прогноз для жизниЛегкие формы полиомиелита (протекающие без поражения ЦНС и менингеальная) проходят бесследно. Тяжелые паралитические формы могут приводить к стойкой инвалидизации и летальному исходу.
Благодаря многолетней целенаправленной вакцинопрофилактике полиомиелита в структуре заболевания преобладают легкие инаппарантная и абортивная формы инфекции; паралитические формы возникают только у невакцинированных лиц.
ПрофилактикаНеспецифическая направлена на общее укрепление организма, увеличение его устойчивости к различным инфекционным агентам (закаливание, правильное питание, своевременная санация хронических очагов инфекции, регулярные физические нагрузки, оптимизация цикла сон-бодровствание и др.), борьба с насекомыми, которые являются разносчиками патогенных микроорганизмов (различные виды дезинсекции), соблюдение правил личной гигиены (в первую очередь это мытье рук после улицы и после посещения туалета), тщательная обработка овощей, фруктов и других продуктов перед употреблением их в пищу.
Для предотвращения развития полиомиелита используется вакцинация, которая проводится с помощью живых ослабленных вирусов – они не могут вызвать развитие заболевания, но вызывают специфический иммунный ответ организма с формированием длительного устойчивого иммунитета. С этой целью в большинстве стран мира противополиомиелитная вакцинация включена в календарь обязательных прививок. Современные вакцины являются поливалентными – содержат все 3 серологические группы вируса полиомиелита.
Полиомиелит сегодня – это очень редкая инфекция благодаря применению вакцинации. Несмотря на это, отдельные случаи заболевания еще регистрируются на планете. Поэтому знание основных симптомов и способов профилактики просто необходимо. Предупрежден – значит вооружен!
Заболевания периферических артерий (ЗПА) | Университетская клиника г. Фрайбурга
Описание
Заболевания периферических артерий (ЗПА) или облитерирующий эндартериит – воспалительное заболевание, поражающее чаще всего артерии нижних конечностей, реже — верхних, при котором сужаются кровеносные сосуды (атеросклероз), нарушается нормальный кровоток, приводящий к недостаточному кровоснабжению тканей нижних конечностей. ЗПА ног различается по трем видам в зависимости от их локализации: тазовое (подвздошная артерия), бедренное (бедренные артерии) и голени (артерии голени и ступней).
Тромбоз инфраренального отдела брюшной аорты, известный как синдром Лериша, приводит к нарушению кровообращения обеих ног с болевыми ощущениями в области ягодиц и бёдер. У мужчин при этом может развиться импотенция. Периферийная артериальная окклюзия встречается довольно часто. В основном этим недугом страдает до 10% населения Германии в возрасте старше 50 лет, но только в одной трети случаев болезнь имеет выраженные симптомы, причем у мужчин она встречается в четыре раза чаще, чем у женщин.
Симптомы
В зависимости от вида и степени тяжести симптомов ЗПА подразделяется, согласно Фонтейну, на четыре стадии.
- Стадия I: отсутствие жалоб – длина проходимого больным расстояния не ограничена.
- Стадия II: если в результате спазма в периферических сосудах происходит недостаточное снабжение мышц кислородом, то это может привести к так называемой перемежающейся хромоте, характеризующейся болевыми ощущениями в нижних конечностях, которые возникают в процессе ходьбы и утихают при прекращении движения. При этом люди вынуждены через определенное время делать остановки во время ходьбы, чтобы избавиться от болей. Этот этап также делится на дополнительные стадии, в зависимости от пройденного человеком расстояния.
- Стадия IIа: длина расстояния при безболезненной ходьбе составляет более 200 метров;
- Cтадия IIв: расстояние, пройденное человеком без болевых ощущений — менее 200метров;
- Стадия III: ощущение боли в состоянии покоя;
- Стадия IV: разрушение тканей (некроз) с появлением язв и ран в связи с большой нехваткой кислорода в тканях.
Наряду с болями появляется и ряд других признаков нарушения кровообращения в нижних конечностях: бледность кожного покрова конечностей и ощущение холода в ногах, отсутствие пульсации в пораженных конечностях, мышечная слабость во время физических упражнений, незаживающие язвы и раны из-за сужения (стеноза) кровеносных сосудов и недостаточного снабжения мышц кислородом.
Причины и риски
Главной причиной заболевания периферических артерий считается, в основном, атеросклероз. Гораздо реже ЗПА возникает на основе травм, воспалительных заболеваний, эмболий, воспаления крупных кровеносных сосудов вследствие нарушения кровообращения. К основным факторам риска развития атеросклероза и ЗПА относятся: курение, сахарный диабет (Diabetes mellitus),повышенное кровяное давление (артериальная гипертония), нарушение обмена веществ из-за ожирения. Среди других факторов риска называют также половой признак (мужчины страдают атеросклерозом чаще, чем женщины), возраст, наследственность, неправильное питание (например, чрезмерное употребление жиров, мяса и недостаточное – овощей и фруктов), лишний вес (ожирение), отсутствие движения и физических нагрузок.
Обследование и диагноз
С целью подтверждения диагноза при подозрении на ЗПА врачу необходимо провести ряд тестов: медицинский осмотр, включающий в себя проверку цвета кожного покрова конечностей, нарушения кровообращения, контроль частоты пульса, температуры тела, прослушивание на предмет потока шумов, тестирование сенсорики и моторики, клинические исследования (эргометрия для определения пройденного расстояния на беговой дорожке, допплерография, осциллографирование, цветное дуплексное УЗИ, цифровая ангиография, КТ-ангиография (КТА), магнитно-резонансная ангиография (МРА) и лабораторные исследования на определение СК миоглобина и С-реактивного белка (СРБ).
Лечение
Лечение ЗПА следует проводить в соответствии со стадиями болезни. На первой стадии уместно консервативное лечение – в первую очередь, устранение факторов риска сердечно-сосудистых заболеваний. Успешный результат при этом во многом зависит от сотрудничества пациентов с врачом. Чем активнее будут их действия (например, отказ от курения, контроль артериального давления и т.д.), тем успешнее они смогут остановить прогрессирование болезни и избежать таких осложнений, как инфаркт или инсульт. На второй стадии, наряду с корректировкой факторов риска, рекомендуется медикаментозное лечение и увеличение уровня физической нагрузки для ног и сосудов. В качестве лекарственной терапии зачастую применяются такие вазоактивные вещества, как цилостазол, и антитромбоцитарные препараты, например, клопидогрель. Решающую роль в лечении играют движение и ходьба. Они стимулируют образование и развитие коллатерального кровообращения, приводящего к улучшению кровоснабжения пораженных нижних конечностей. На стадииях II — IV, в дополнение к лекарственной терапии, можно применять и реваскуляризационные методы лечения, что означает либо открытое хирургическое вмешательство, либо катетерную процедуру. Последняя предполагает введение в суженный или закупоренный кровеносный сосуд катетера, снабженного стентом, который расширяет проходимость артерии и способствует восстановлению нормального кровообращения. В хирургии зачастую проводятся шунтирующие операции: вшивание дополнительного сосуда в обход пораженной артерии. В случае разрушения большого участка ткани (IV стадия заболевания), и когда реваскуляризационные методы лечения не приносят желаемых результатов, используется, как правило, последняя мера для спасения жизни больного — ампутация конечности.
Течение болезни и прогноз
Течение заболевания зависит от множества факторов и, в частности, от того, насколько успешно можно справиться с главной причиной сужения сосудов — атеросклерозом. В значительной степени это зависит от самого пациента, от того, насколько активно и последовательно он сам будет бороться с факторами риска. Это, прежде всего, отказ от курения и контроль возможного заболевания сахарным диабетом с помощью лекарственных препаратов. Несмотря на то, что атеросклероз полностью излечить невозможно, процесс болезни всё же можно замедлить или даже остановить.
Комментарии
ЗПА зачастую перекликается с другими сердечно – сосудистыми заболеваниями, например, ишемической болезнью сердца или церебрально-артериальным облитерирующим эндартериитом. В связи с этим, врачу рекомендуется не только обследовать пациента по поводу ЗПА, но и быть в курсе имеющихся у больного проблем с сердцем и центральной нервной системой.
симптомы, диагностика, лечение и прогноз
Спинной мозг – важный орган, обеспечивающий кроветворение. Он несет ответственность за поддержание уровня лейкоцитов, то есть отвечает за иммунную систему организма. Рак спинного мозга – тяжелое онкологическое заболевание, поражающее ЦНС. Больные нередко воспринимают его как приговор. Однако уровень современной медицины дает возможность не только затормозить заболевание, но и в некоторых случаях полностью избавить от патологии.
Классификация рака спинного мозга
Существует несколько классификаций заболевания, основанных на разных принципах. Так, по месту зарождения первичного очага различают:
- первичную опухоль – злокачественные клетки образуются непосредственно в спинном мозге, его оболочке, корешках, позвонках;
- вторичную опухоль – метастазирование из других органов (предстательной железы, желудочно-кишечного тракта, легких, молочной железы, щитовидной) в спинной мозг.
По месту локализации онкологии спинного мозга выделяют:
- экстрамедуллярные (составляют 80-95% от всех случаев) – не прорастают непосредственно в мозг, а группируются около него. К данному типу относятся: липома, шваннома, миелома, остеосаркома, менингиома, нейрофибриома, невриома, геменгиобластома.
- интрамедуллярные (5-20% от всех случаев) – развиваются в спинном мозге (астроцитома, глиома, эпендимома).
Опухоли могут быть образованы в разных отделах позвоночного столба, что влияет на проявляющиеся признаки рака спинного мозга. По данному принципу выделяют следующие новообразования:
- шейные;
- пояснично-крестцовые;
- грудные;
- конского хвоста;
- мозгового конуса.
Стадии рака спинного мозга
- Неврологическая стадия продолжается длительное время (иногда 10-15 лет). Для нее характерны слабость мышц, дискомфорт при сгибании и разгибании, нарушения проводниковой чувствительности, эпизодические боли в спине. Больные не придают значения этим симптомам и не подозревают, что у них онкологическое заболевание.
- Вторая стадия наступает, когда новообразование увеличивается в размерах. Усугубляются нарушения чувствительности, появляются корешковые боли, возникает частичный паралич ног. В некоторых случаях вторая стадия выпадает, и заболевание сразу вступает в завершающий период.
- Третья стадия рака спинного мозга характеризуется двигательными, сенсорными расстройствами, тазовыми дисфункциями. Нарастает болевой синдром. Конечности парализуются попарно или полностью. Через три месяца симптомы достигают пиковой точки, наступает полный паралич. Вся третья стадия длится около шести месяцев.
Симптомы и признаки рака спинного мозга
Симптоматика различается в зависимости от продолжительности заболевания. На начальных этапах болезнь почти не проявляет себя. Большинство симптомов онкологии спинного мозга обнаруживаются на второй и третьей стадии, причем они различаются в зависимости от видовых особенностей новообразования и от локализации.
К основным симптомам рака спинного мозга, проявляющимся на начальных этапах, относятся:
- пониженная работоспособность, утомляемость, сонливость, тошнота, рвотные позывы;
- боль в спине, конечностях – один из первых признаков рака спинного мозга;
- проблемы с координацией движений;
- ощущение изменений в ногах: покалывание, онемение, мышечное подергивание, приливы жара, холода;
- кожные аллергические реакции;
- мочеполовые проблемы, в том числе снижение либидо.
Позднее данные симптомы рака спинного мозга усугубляются, появляются новые признаки:
- сильные боли в спине, конечностях;
- потеря чувствительности в различных частях тела;
- проблемы с глотанием и речью;
- паралич, часто полный;
- недержание мочи, кала, запоры;
- нарушение сердечной деятельности.
Причины возникновения и факторы риска
Этиология заболевания не установлена, но медики выяснили, что способствуют его возникновению следующие причины:
- плохая наследственность: рак спинного мозга был у ближайших родственников;
- наличие лимфомы спинного мозга, лейкоза, или ВИЧ, болезни Хиппель-Линдау;
- в анамнезе уже присутствуют другие раковые заболевания;
- наличие неврофиброматоза;
- травмы спинного мозга;
- нездоровый образ жизни, снижение иммунитета.
Провоцирующими факторами служат:
- радиоактивное излучение, включая солнечную радиацию;
- влияние микроволновых и электромагнитных приборов;
- длительное воздействие вредных химических веществ;
- неблагоприятная экологическая обстановка;
- повторяющиеся стрессовые ситуации.
Когда следует обратиться к врачу
Иногда рак спинного мозга случайно выявляют во время обследований, проводимых по иному поводу. Патология не имеет ярко выраженной симптоматики на начальных этапах развития. Необходимо обратиться к онкологу в следующих случаях:
- имеются даже незначительные болезненные ощущения в области позвоночника;
- следует обеспокоиться, если боль простреливающего характера локализована в каком-либо отделе позвоночного столба;
- нельзя оставлять без внимания и онемение ног, их покалывание, приливы жара и холода к конечностям.
В онкоцентре «София», расположенном в центре Москвы, можно записаться на прием к онкологу. Врач осмотрит пациента, составит план комплексного обследования, после прохождения которого будет установлен диагноз и назначено лечение.
Диагностика онкологии спинного мозга
В целях постановки верного диагноза после осмотра онколога обязательно обследование невролога. Он определит степень имеющихся неврологических поражений, проверит, нет ли таких заболеваний, как рассеянный склероз, остеохондроз и других, схожих по симптоматике с раком спинного мозга.
Подтвердить или опровергнуть диагноз поможет инструментальное обследование:
- радионуклидная диагностика. Используются современные радионуклидные методы диагностики, основанные на способности раковых клеток накапливать радиоактивные изотопы в большей степени, чем здоровые ткани. В нашей клинике применяются такие радионуклидные способы диагностики, как ПЭТ/КТ, ОФЭКТ, сцинтиграфия;
- магнитно-резонансная томография позволяет увидеть срезы позвоночника. Метод выявляет малейшие отклонения. Особенно эффективно выявляет новообразования мягких тканей;
- компьютерная томография позволяет обнаружить защемление нервов, сужение позвоночного канала, получить данные о размере опухоли. Метод не рассчитан на частое использование, так как пациент получает дозу радиации, которая может накапливаться при повторных исследованиях;
- биопсия. Осуществляют забор образца опухоли, который исследуют в лабораторных условиях, определяя тип рака, а также степень его злокачественности.
Вы можете пройти полное обследование в онкоцентре «София», который расположен в ЦАО. Медицинское учреждение оснащено новейшим высокотехнологичным оборудованием, которое имеется далеко не во всех столичных клиниках. Диагностику проводят врачи, прошедшие стажировки в США, Израиле, Германии.
Лечение рака спинного мозга
К лечению опухоли нужно приступать как можно быстрее, не дожидаясь распространения процесса и нарастания патологических симптомов. Мы используем передовые методики лечения рака спинного мозга, среди которых:
- хирургия. Оперативное вмешательство – действенный метод лечения онкологии. В онкоцентре «София» все операционные оснащены инновационным оборудованием, что позволяет проводить радикальные и лапароскопические операции. Главный акцент делается на органосохраняющие вмешательства. Хирургические операции проводятся под контролем сложной аппаратуры;
- химиотерапия. Химиотерапия дополняет хирургическое лечение, а в ряде случаев служит единственным методом борьбы с опухолью. Препараты назначаются с учетом характера опухолевого образования, состояния здоровья пациента. В большинстве случаев врачи подбирают сложную комбинацию химиопрепаратов. Если необходимы высокие дозы химиопрепаратов, то при раке спинного мозга прибегают к пересадке костного мозга;
- радиотерапия. Данный метод лечения основан на подавлении опухоли ионизирующей радиацией. Излучение повреждает ДНК раковых клеток, что приостанавливает их деление. Используются дистанционные аппараты, внедрение радиоактивных элементов в опухоль, введение фармакологических препаратов, содержащих радиоактивные вещества. Особенно эффективна фракционная и крупнофракционная радиотерапия.
Прогнозы при онкологии данного вида
Нельзя однозначно ответить, сколько живут пациенты с раком спинного мозга. Положительный прогноз возможен, если заболевание выявлено на ранней стадии развития. В таком случае выживаемость (учитываются первые пять лет после лечения) приближается к ста процентам.
При обнаружении патологии на более поздних сроках выживаемость находится в пределах четырех лет. Процент выживших колеблется от 7 до 25%. Как правило, такие пациенты остаются инвалидами. Таким образом, чтобы знать, сколько живут с симптомами рака спинного мозга, нужно учесть время их появления.
Чтобы не пополнить печальную статистику, нельзя игнорировать первые проявления патологии. При малейших подозрениях следует пройти диагностические процедуры, которые займут совсем немного времени, но позволят избежать необратимых последствий.
Как записаться к онкологу
Если вас беспокоят описанные выше симптомы рака спинного мозга, то необходимо записаться к онкологу и пройти назначенное им обследование. Вполне вероятно, что под симптоматикой скрываются безобидные заболевания, в таком случае после проведенного обследования ваша жизнь станет спокойнее. В случае обнаружения онкологического заболевания необходимо пройти лечение.
Чтобы записаться на прием к онкологу онкоцентра «София», позвоните по телефону 8 (495) 775-73-60. Можно осуществить запись к врачу и на сайте клиники, заполнив соответствующую форму. Онкоцентр находится в центре Москвы, до него легко добраться, рядом находятся станции метро Маяковская, Чеховская, Новослободская и другие. Рак спинного мозга – опасная патология, но с учетом достижений современной медицины и при условии раннего выявления онкологического процесса, можно надеяться на излечение.
Устранение усталости ног при сердечной недостаточности — ScienceDaily
Врачи должны лечить не только сердечную мышцу у пациентов с хронической сердечной недостаточностью, но и мышцы ног с помощью упражнений, говорят исследователи в новом крупном исследовании.
Сердечная недостаточность вызывает одышку и усталость, которые серьезно ограничивают нормальную повседневную деятельность, например ходьбу. Исследовательская группа Университета Лидса впервые показала, что дисфункция мышц ног связана с тяжестью симптомов у пациентов с сердечной недостаточностью.Эти данные свидетельствуют о том, что повседневная активность пациентов с тяжелой сердечной недостаточностью может быть ограничена не только сердечной недостаточностью, но и поражением самих мышц ног.
В серии экспериментов с пациентами с хронической сердечной недостаточностью группа исследователей измерила реакцию сердца, легких и мышц ног после умеренной разминки. Используя лазер ближнего инфракрасного диапазона для измерения оксигенации мышц ног, они обнаружили, что упражнения на разминку увеличивают активность ферментов скелетных мышц, которые контролируют выработку энергии.Однако эта адаптация была меньше у пациентов с наиболее тяжелыми симптомами, показывая, что состояние сердечной недостаточности отрицательно сказалось на нормальной функции мышц ног.
Доктор Гарри Росситер с факультета биологических наук Университета говорит: «Многие пациенты с хронической сердечной недостаточностью жалуются на усталость в ногах во время упражнений, и это может помешать им вести активный образ жизни. Наше исследование показывает, что, правильно разогревшись, пациенты могут улучшить оксигенацию и работа мышц ног, что способствует повышению толерантности к физическим нагрузкам.«
«Когда ваши мышцы плохо используют кислород, это вызывает неприятное ощущение жжения во время активности», — говорит доктор Клаус Витте, кардиолог общей больницы Лидса из исследовательской группы. «Эффект разминки заключается в том, чтобы направить кислород в те места, где он будет нуждаться, и подготовить мышцы к его использованию, когда вы начнете тренироваться».
Доктор Росситер говорит, что следующим этапом этого исследования будет определение того, может ли тренировка скелетных мышц улучшить долгосрочные общие результаты для пациентов с хронической сердечной недостаточностью, а также узнать больше о патологических изменениях в мышцах ног, которые могут быть фактор, способствующий ограничению физических упражнений.
«Наш основной посыл заключается в том, что упражнения безопасны и полезны для пациентов с сердечной недостаточностью. Если правильно разогреть мышцы ног, упражнения станут более комфортными и продолжительными, что принесет большую пользу этим пациентам», — говорит он.
История Источник:
Материалы предоставлены Университетом Лидса . Примечание. Содержимое можно редактировать по стилю и длине.
Стеноз поясничного отдела позвоночника: частая причина боли в спине и ногах
Обратите внимание: Эта информация была актуальной на момент публикации.Но медицинская информация постоянно меняется, и некоторая информация, приведенная здесь, может быть устаревшей. Для получения регулярно обновляемой информации по различным темам, связанным со здоровьем, посетите familydoctor.org, веб-сайт AAFP по обучению пациентов.
Информация от семейного врача
Что такое стеноз поясничного отдела позвоночника?
Стеноз поясничного отдела позвоночника — это сужение пространства в нижней части позвоночника, по которому нервы идут к ногам. Это пространство очень маленькое.Он становится еще меньше, если кость и ткань вокруг него разрастаются. Для роста этой кости и ткани требуется много лет.
Артрит, падения, несчастные случаи и износ костей и суставов позвоночника также играют роль в стенозе. По мере того, как поясничный позвоночный канал сжимается, нервы, проходящие через него, сжимаются. Это сжатие может вызвать боль в спине, боль в ногах и слабость в ногах. Такой стеноз бывает у многих взрослых.
Как мой врач узнает, что у меня стеноз позвоночника?
Люди со стенозом обычно большую часть времени испытывают боли в спине.У них также может быть боль в ногах, онемение или слабость. Боль в ногах и онемение обычно начинаются, когда вы встаете и начинаете ходить или делать упражнения. Боль в ногах описывается как ощущение жжения или покалывания, которое может начаться в ягодицах и распространиться на ступни, когда вы начнете ходить.
Ваши ноги могут также ощущаться судорогой, усталостью или слабостью. Эти симптомы со стороны ног представляют собой состояние, называемое невральной хромотой ног. Если у вас стеноз поясничного канала, хромота невральной ноги начинается, когда вы встаете, усиливается при ходьбе и становится лучше, когда вы перестаете ходить.
Часто боль в ногах уменьшается, если вы приседаете или ложитесь в позу эмбриона (на бок, подтянув колени к груди). Считается, что эти позиции «открывают» поясничный канал и снимают давление с нервов, идущих к ногам.
Хромота ног начинается медленно, но через некоторое время ухудшается. Боль в ноге начинается медленно и усиливается при физической активности. Ваш врач, вероятно, сможет определить, есть ли у вас хромота, просто задав вам определенные вопросы. Однако иногда необходимы специальные анализы и рентген позвоночника.
Это то же самое, что лопнувший диск?
Стеноз поясничного канала — это не то же самое, что разрыв межпозвоночного диска. Разрыв (или грыжа) диска обычно защемляет один или два нерва за раз. Боль, вызванную защемлением нерва в поясничном отделе позвоночника, обычно легко диагностируется. У этой боли есть особое название: радикулит.
Ишиас обычно вызывает боль в спине, которая простреливает одну ногу. Эта боль может возникнуть в любое время, а не только когда вы встаете или начинаете ходить.
Что я могу сделать при боли и онемении?
Как только вы узнаете, что у вас стеноз или хромота поясничного канала, у вас есть несколько вариантов лечения, в зависимости от того, насколько серьезны ваши симптомы.Если ваша боль слабая и вы не испытываете ее очень долго, вы можете попробовать программу упражнений или программу физиотерапии, чтобы укрепить мышцы спины и улучшить осанку. Ваш врач может также назначить лекарство от воспаления в позвоночнике.
Однако, если у вас сильная боль в спине и хромота, вам, возможно, потребуется обратиться к хирургу-позвоночнику. Этот врач может порекомендовать операцию, чтобы снять напряжение с нервов в нижней части позвоночника. Операция называется ламинэктомией (например, ламинэктомия), поскольку части позвоночника, называемые пластинкой, удаляются, чтобы освободить место для нервов в позвоночном канале.Эта операция безопасна и подходит большинству людей.
Отделение хирургии — шунтирование нижних конечностей
Заболевание периферических артерий (ЗПА) возникает в результате образования бляшек (атеросклероз) в артериях ног. У большинства людей с ЗПА симптомы могут быть легкими или отсутствовать, и лечение закупорки артерий не требуется. Однако по мере того, как эти блокировки становятся более обширными, пациенты могут испытывать боль и инвалидность, которые ограничивают их ходьбу, и в наиболее запущенных случаях люди могут подвергаться риску потери конечности, если кровообращение не улучшится.Этим пациентам с тяжелым ЗПА обычно показаны попытки улучшить кровоток в ноге. Цели улучшения кровотока в конечности — уменьшить боль, улучшить функциональные возможности и качество жизни, а также предотвратить ампутацию.
ПроцедурыВ современной практике важную роль играют как минимально инвазивные методы лечения (такие как ангиопластика или стентирование), так и традиционные процедуры, такие как шунтирование.
Ангиопластика
Определение наилучшей процедуры для отдельного пациента — это сложное решение, основанное на общем состоянии здоровья пациента, истории его сосудистых проблем и предшествующем лечении, а также локализации и степени тяжести артериальной закупорки в ноге.
Стентирование
Катетерные процедуры, такие как ангиопластика, менее инвазивны, но, как правило, менее долговечны и имеют технические ограничения при более обширных закупорках.
Шунтирование нижних конечностей
Для пациентов, которые не являются хорошими кандидатами на ангиопластику или которые уже потерпели неудачу при предыдущей попытке ангиопластики, шунтирование нижних конечностей является хорошо зарекомендовавшей себя и высокоэффективной процедурой.Во время этих процедур хирурги создают альтернативный канал для кровотока, чтобы обойти область закупорки и восстановить прямой кровоток к голени и стопе. Это серьезная хирургическая процедура, выполняемая под анестезией через разрезы на ноге. Тщательная оценка рисков и преимуществ перед операцией, а также тщательная медицинская, анестезиологическая и хирургическая помощь гарантируют наилучшие результаты после операции шунтирования ноги.
Риски
Как и все хирургические процедуры, операция шунтирования ноги сопряжена со значительными рисками, включая сердечные приступы, образование тромбов, инфекции и даже смерть у 2–3 процентов пациентов.Пациенты с прогрессирующей ЗПА часто имеют серьезные сердечные заболевания, поэтому перед операцией требуется тщательное обследование на предмет проблем с сердцем и тщательный обзор медицинских методов лечения.
Использование таких лекарств, как аспирин, артериального давления и препаратов, снижающих уровень холестерина, имеет решающее значение до и после операции. Другие серьезные осложнения связаны с самой ногой и включают риск выхода из строя обходного анастомоза и проблем с заживлением ран. В целом, операция шунтирования дает немедленный успех в 90–95 процентах случаев.Краткосрочный и долгосрочный успех процедуры наиболее тесно связан с двумя факторами: 1) материалом, используемым для самого шунтирования, и 2) качеством артерий в голени, к которым прикреплен трансплантат.
Хирургические рекомендации
Наилучшие результаты достигаются при использовании собственной вены пациента, подкожной вены с внутренней стороны ноги, для выполнения этих трансплантатов. Когда нет хорошей подкожной вены достаточной длины, хирурги могут использовать другие вены на руке или ноге или использовать искусственный (протезный) трансплантат, однако результаты этих альтернатив ухудшаются.Следовательно, при выборе этой процедуры для данного пациента важно учитывать, будет ли доступна хорошая вена для выполнения обходного анастомоза.
Послеоперационный период и наблюдение
Поскольку закупорки артерий ног простираются на значительную длину, часто требуются длинные разрезы, и различные проблемы, связанные с заживлением этих ран, могут возникать почти у 20 процентов пациентов. Часто это незначительные осложнения, которые могут потребовать перевязки или приема антибиотиков в домашних условиях, но некоторые из них могут быть более серьезными и привести к длительной госпитализации или дополнительным процедурам.
Чтобы свести к минимуму эти проблемы, необходимы тщательная хирургическая техника и послеоперационный уход. В целом, можно ожидать, что обход вены на ноге продлится пять лет или дольше у 60–70 процентов пациентов, хотя от четверти до одной трети потребуются дополнительные процедуры для поддержания функции этих трансплантатов. Долгосрочное наблюдение с регулярными обследованиями сосудов и ультразвуковыми исследованиями трансплантата абсолютно необходимо для достижения максимального эффекта.
ЗаключениеВоздержание от курения и продолжение лечения, включая аспирин и препараты, снижающие уровень холестерина, имеют решающее значение после операции.После завершения выздоровления пациенты, успешно перенесшие операцию шунтирования, должны ожидать облегчения боли, улучшения заживления ран на стопе, улучшения способности ходить и долгосрочной свободы от ампутации, пока трансплантат продолжает функционировать. Для многих пациентов с продвинутой ЗПА операция шунтирования нижних конечностей является наиболее эффективным и наиболее надежным решением, доступным в настоящее время.
Хроническая венозная недостаточность | Johns Hopkins Medicine
Что такое хроническая венозная недостаточность?
Хроническая венозная недостаточность возникает, когда вены на ногах не позволяют крови возвращаться к сердцу.Обычно клапаны в венах обеспечивают приток крови к сердцу. Но когда эти клапаны не работают, кровь может течь и в обратном направлении. Это может привести к скоплению крови в ногах.
Если это состояние не лечить, у вас может быть:
Боль
Вздутие
Судороги
Изменения кожи
Варикозное расширение вен
Язвы на ногах
Хроническая венозная недостаточность не представляет серьезной угрозы для здоровья.Но это может быть болезненно и выводить из строя.
Что вызывает хроническую венозную недостаточность?
У вас больше шансов заболеть этим заболеванием, если вы:
Полные
Беременны
Имеют семейный анамнез проблемы
Повреждение ноги в результате травмы, операции или предыдущих тромбов
Другие причины хронической венозной недостаточности включают:
Высокое кровяное давление в венах ног с течением времени из-за длительного сидения или стояния
Недостаток активности
Курение
Сгусток крови в глубокой вене, часто в икре или бедре (тромбоз глубоких вен)
Отек и воспаление вены у кожи, часто на ногах (флебит)
Каковы симптомы хронической венозной недостаточности?
Симптомы хронической венозной недостаточности могут включать:
Отек ног или лодыжек
Ощущение стеснения в икрах или зудящие, болезненные ноги
Боль при ходьбе, которая прекращается, когда вы отдыхаете
Кожа коричневого цвета, часто около щиколоток
Варикозное расширение вен
Язвы на ногах, которые иногда трудно поддаются лечению
Ощущение дискомфорта в ногах и желание пошевелить ногами (синдром беспокойных ног)
Болезненные судороги ног или мышечные спазмы (чарли-конь)
Симптомы хронической венозной недостаточности могут походить на другие состояния здоровья.Поговорите со своим врачом для постановки диагноза.
Как диагностируется хроническая венозная недостаточность?
Ваш поставщик медицинских услуг изучит вашу историю болезни и проведет обследование. Вы также можете пройти визуализационный тест, называемый дуплексным ультразвуком. Это позволяет увидеть кровоток и структуру вен ног. Он проверяет скорость и направление кровотока в кровеносном сосуде.
Как лечить хроническую венозную недостаточность?
Ваш лечащий врач составит для вас план лечения на основе:
Ваш возраст, общее состояние здоровья и история болезни
Насколько серьезно ваше дело
Насколько хорошо вы справляетесь с определенными лекарствами, методами лечения или терапии
Ваши признаки и симптомы
Если ожидается ухудшение вашего состояния
Что вы хотите сделать
Лечение может включать:
Улучшение кровотока в венах ног. Держите ноги приподнятыми (приподнятыми), чтобы уменьшить отек и улучшить кровоток. Также может помочь ношение компрессионных чулок. Регулярные упражнения также могут улучшить кровоток.
Лекарства. Лекарства, увеличивающие кровоток по сосудам, могут использоваться вместе с компрессионной терапией для лечения язв на ногах. Аспирин также можно использовать для заживления язв. Лекарства, выводящие лишнюю жидкость из организма через почки (диуретики), используются нечасто.Но их можно использовать, если другие состояния, такие как сердечная недостаточность или заболевание почек, также связаны с отеком.
Эндовенозная лазерная абляция или радиочастотная абляция (РЧА). Это малоинвазивная процедура. Трубка (катетер) направляет тепло прямо в пораженную вену. Это закрывает вену. После закрытия вены в ноге скапливается меньше крови. Общий кровоток улучшается.
Склеротерапия. Это можно использовать, если ваше дело более серьезное.В пораженные вены вводится химический препарат. Это химическое вещество вызывает рубцы в венах, так что они больше не могут переносить кровь. Затем кровь возвращается к сердцу по другим венам. Тело впитывает покрытые рубцами вены.
Хирургия. Это делается в особо тяжелых случаях. Перевязка — это вид хирургического вмешательства, который можно использовать. Пораженная вена перевязывается, чтобы по ней больше не текла кровь. Если вена или ее клапаны сильно повреждены, вену удаляют.Это называется зачисткой вен.
Журнал гипертонии и кардиологии
Серьезной проблемой, с которой сталкивается сосудистый хирург, является несостоятельность трансплантата. После несостоятельности трансплантата у пациентов часто наблюдаются более выраженные симптомы, чем до процедуры шунтирования 1 . Несостоятельность венозного трансплантата можно разделить на три фазы, в зависимости от времени отказа: ранняя (<30 дней), промежуточная (30 дней – 2 года) и поздняя (> 2 года) 1, 2 . Острая несостоятельность трансплантата (в течение 48 ч.) обычно являются вторичными из-за технических ошибок, таких как плохой анастомоз, плохой приток или отток или остаточная нелизированная створка клапана 1, 2 . Отказ трансплантата, происходящий в период от 2 дней до 12 недель после операции, обычно является вторичным по отношению к повышенной тромбоактивности трансплантата 1, 3, 4 . Все трансплантаты или реконструкции включают тромбореактивность, но она различается по интенсивности и продолжительности и определяется как факторами хозяина (свертываемость и кровоток), так и факторами трансплантата (поверхностная тромбогенность и податливость) 3 .Тромботическая пороговая скорость требуется для поддержания проходимости трансплантата, а тромбоз и закрытие трансплантата происходят при скоростях ниже заданного уровня для любого материала трансплантата 3 . Причина несостоятельности трансплантата промежуточной вены — гиперплазия интимы 1, 5 . Гиперплазия интимы анастомоза обычно больше в нижнем или выходном анастомозе 6 . Поздний отказ венозного трансплантата обычно вызван дислипидемией и прогрессированием атеросклероза, нарушающим либо приток, либо отток сосудов 1, 5 .
Конструктивные нарушения в современных тканевых протезах встречаются редко 7 . Расширение трансплантата приводит к кровотечению через интерцизы трансплантата, разрушению волокна, что приводит к образованию отверстий и разрывов, отложению тромба на стенке, что в конечном итоге приводит к окклюзии трансплантата и может образовывать анастомотические аневризмы 3, 8 . Трикотажные полотна обладают гораздо большей эластичностью из-за их петлевой структуры, хотя тканые трансплантаты с переплетенными нитями практически не имеют внутреннего растяжения.Расширение вызвано распрямлением петель по линии наибольшего напряжения 3 . Пациентам с этими трансплантатами требуется наблюдение в течение всей жизни 3 . При поздней дегенерации требуется замена трансплантата 3, 10 .
Частичное или полное отделение протезного протеза от артерии хозяина может привести к анастомотической ложной аневризме 11 . Ложные аневризмы чаще всего встречаются на общей бедренной артерии 3, 11 .Причиной разрыва являются атеросклеротические дегенеративные изменения в стенке артерии хозяина 3, 12 . Другими факторами, ведущими к формированию ложной аневризмы, являются несоответствие податливости артерии хозяина и трансплантата, неправильная техника наложения швов, инфекция и натяжение линии шва 3 . Разрыв, тромбоз и эмболия — некоторые из осложнений ложной аневризмы 3, 12 . При постановке диагноза ложную аневризму анастомоза следует исправить хирургическим путем.У пожилых людей или пациентов с высоким риском небольшие ложные аневризмы (2 см) можно не лечить, но они требуют тщательного наблюдения, и любые признаки расширения требуют исправления 3, 13 .
Одним из наиболее серьезных осложнений реконструкции артерий является инфекция трансплантата 3, 14 . Это нарушение процедуры обходного анастомоза, хотя инфекция не обязательно приводит к тромбозу трансплантата 3, 15 . Чтобы справиться с проблемой, обычно необходимо удалить весь инфицированный трансплантат с последующей реваскуляризацией внеанатомическим путем 3, 14 .
При замене или обходе артериального сегмента сосудистым трансплантатом трансплантат не всегда ведет себя как нормальная артерия 3 . Чтобы обеспечить наиболее прочный канал, необходимо контролировать ряд свойств трансплантата, таких как диаметр и длина, чтобы обеспечить адекватный поток к дистальному артериальному дереву 3, 16 . Растяжимость или податливость сосуда играет важную роль в сопротивлении пульсирующему потоку 3, 18 .Податливые трансплантаты с большей вероятностью останутся патентованными, чем жесткие несоответствующие трансплантаты 3, 17 . Низкая производительность и пониженная проходимость малых и средних трансплантатов объясняется несоответствием вязкоупругих свойств 3, 18 .
Значительная часть пациентов будет иметь хорошую компенсацию после тромбоза трансплантата 3 . Кроме того, пациенты, общее состояние здоровья которых ухудшилось до такой степени, что активное передвижение становится невозможным, могут извлечь наибольшую пользу из простого наблюдения 3 .На момент презентации у большинства пациентов, которые изначально были прооперированы по поводу тяжелой ишемии, будет рецидивирующая ишемия или хромота 3, 19 . Для сохранения конечностей и поддержания независимой функции этим пациентам требуется реваскуляризация 3, 20 . Абсолютно новый вторичный шунтирующий шунт необходим большинству пациентов с неудачным шунтированием и рецидивирующей ишемией 3, 21 . У пациентов с недостаточностью трансплантата эндоваскулярная терапия привела к разумной проходимости и сохранению конечностей с меньшим количеством осложнений и устойчивыми результатами, по крайней мере, в течение первых 15 месяцев их вторичных процедур 22 .Первым выбором для реваскуляризации, когда требуется вмешательство после несостоятельности бедренно-подколенного протеза, должна быть эндоваскулярная терапия 22 .
На частоту ампутации после шунтирования влияет показание к операции, с худшим исходом при критической ишемии конечностей (CLI), чем при перемежающейся хромоте (IC) 23 . Ишемические последствия окклюзии бедренно-подколенного шунта более серьезны при применении политетрафторэтилена (ПТФЭ), чем при использовании подкожной вены, что приводит к более высокому уровню ампутации. 23, 24 .Не наблюдалось никакого эффекта пероральных антикоагулянтов и аспирина с точки зрения частоты ампутации после неудачного шунтирования 23, 25 . Неудачные трансплантаты из политетрафторэтилена (ПТФЭ) показывают значительное ухудшение показателей давления по сравнению с их дооперационными значениями 26 .
Изучена судьба конечности после неудачной бедренно-подколенной реконструкции 27 . Уровень ампутации или необходимость ампутации не связаны с возрастом пациента, и был широкий диапазон от момента тромбоза до ампутации 27 .Ампутации редки, если причиной шунтирования является хромота 27, 28 . Необходимость ампутации тромбированных трансплантатов определяется состоянием их притока и оттока, уровнем дистального анастомоза и гангрены перед процедурой 27 . Ампутация обычно откладывается или предотвращается из-за энергичных попыток ревизии неудачных трансплантатов 27 .
Наследственная спастическая параплегия — NHS
Наследственная спастическая параплегия — это общий термин для группы редких наследственных заболеваний, вызывающих слабость и жесткость мышц ног.Со временем симптомы постепенно ухудшаются.
Он также известен как семейный спастический парапарез или синдром Штрюмпелла-Лоррена.
Трудно точно определить, у скольких людей есть наследственная спастическая параплегия, потому что ее часто неправильно диагностируют.
Оценки варьируются от 1 из 11 000 до 1 из 77 000 человек.
Симптомы наследственной спастической параплегии
Степень тяжести и прогрессирование симптомов зависит от человека.
Около 90% людей с наследственной спастической параплегией имеют так называемую «чистую форму» этого заболевания.
Это означает, что их симптомы в основном ограничиваются слабостью нижних конечностей, непроизвольными спазмами и ригидностью мышц (спастичностью).
Остальные 10% имеют сложную или сложную форму заболевания.
Это означает, что у них есть другие симптомы помимо мышечной слабости и спастичности.
У них может быть широкий спектр симптомов.
Чистая наследственная спастическая параплегия
Основными симптомами чистой наследственной спастической параплегии являются:
- постепенная слабость в ногах
- Повышение мышечного тонуса и жесткости (спастичности)
- Проблемы с мочеиспусканием — например, острая необходимость в мочеиспускание, даже если мочевой пузырь не заполнен
- Отсутствие чувствительности в ступнях (иногда)
У детей может развиться скованность ног и проблемы при ходьбе, например спотыкание и спотыкание, особенно на неровной поверхности.
Это потому, что им трудно сгибать пальцы ног вверх из-за слабых мышц бедра.
Некоторым людям со временем может потребоваться трость или инвалидное кресло, чтобы помочь им передвигаться.
Другим может не потребоваться какое-либо мобильное оборудование.
Осложненная наследственная спастическая параплегия
При осложненной наследственной спастической параплегии дополнительные симптомы могут включать:
- повреждение нервов стоп или других конечностей (периферическая невропатия)
- эпилепсия
- Проблемы с равновесием, координацией и речью (атаксия)
- проблемы со зрением, такие как повреждение сетчатки (ретинопатия) и повреждение зрительного нерва (оптическая нейропатия)
- слабоумие
- ихтиоз — заболевание, вызывающее широко распространенную и стойкую толстую и сухую кожу «рыбьей чешуи»
- проблемы обучения и развития
- потеря слуха
- проблемы с речью, дыханием или глотанием
Что вызывает наследственную спастическую параплегию?
Большинство людей с чистой наследственной спастической параплегией унаследовали дефектный ген от одного из своих родителей.
Люди с осложненной формой заболевания обычно наследуют дефектный ген от обоих родителей.
Аномалия гена вызывает повреждение длинных нервов в позвоночнике.
Эти нервы обычно контролируют мышечный тонус и движение в нижней части тела.
Диагностика наследственной спастической параплегии
Наследственная спастическая параплегия диагностируется после тщательного клинического обследования и выявления типичных симптомов.
В первую очередь необходимо исключить другие состояния, вызывающие проблемы с подвижностью, ригидность и слабость мышц, такие как рассеянный склероз и церебральный паралич.
При диагностике может использоваться ряд специализированных тестов, включая МРТ головного и спинного мозга, анализ спинномозговой жидкости, тесты нервной проводимости и ЭМГ.
В некоторых случаях также может потребоваться генетическое тестирование.
Лечение наследственной спастической параплегии
Невозможно предотвратить, замедлить или обратить вспять наследственную спастическую параплегию, но с некоторыми симптомами можно справиться, что облегчит повседневную деятельность.
Например:
- миорелаксанты, такие как инъекции баклофена, тизандина и ботулина (ботокса), могут использоваться для облегчения спастичности
- Регулярная физиотерапия важна для улучшения и поддержания мышечной силы и диапазона движений
- трудотерапия может помочь человеку легче выполнять свою повседневную деятельность и восстановить максимальную независимость
- ортез на голеностопный сустав можно носить на голени, чтобы помочь выпрямить и контролировать голеностопный сустав и стопу, а также улучшить ходьбу
- Иногда может потребоваться операция для освобождения сухожилий или укороченных мышц
Осложнения наследственной спастической параплегии
Возможные осложнения наследственной спастической параплегии включают:
- сокращение и укрепление икроножных мышц — регулярная физиотерапия может помочь предотвратить это
- холодные ноги — это довольно распространенное явление, возникающее в результате повреждения нервов в позвоночнике
- крайняя усталость (утомляемость) — это может быть из-за дополнительных усилий, необходимых для ходьбы, и симптомов, мешающих спать
- Боль в спине и коленях — вызванная мышечной слабостью и проблемами при ходьбе
- стрессы и депрессии
Outlook
Перспективы людей с наследственной спастической параплегией различаются.
Некоторые люди серьезно поражены и нуждаются в инвалидной коляске, в то время как другие имеют легкие симптомы и не нуждаются в помощи для передвижения.
Заболевание обычно не влияет на продолжительность жизни, и большинство людей могут вести относительно независимый и активный образ жизни.
Национальная служба регистрации врожденных аномалий и редких заболеваний
Если у вас или вашего ребенка наследственная спастическая параплегия, ваша клиническая бригада может передать информацию о вас или вашем ребенке в Национальную службу регистрации врожденных аномалий и редких заболеваний (NCARDRS).
NCARDRS помогает ученым определять более эффективные способы лечения или предотвращения редких заболеваний.
Вы можете отказаться от регистрации в любое время.
Узнать больше о регистре NCARDRS
Последняя проверка страницы: 8 августа 2019 г.
Срок следующего рассмотрения: 8 августа 2022 г.
Застойная сердечная недостаточность — Baptist Health
Baptist Health известен передовыми, превосходными услугами по уходу за пациентами с сердечными заболеваниями и диагностикой, лечением и лечением сердечной недостаточности.Американская кардиологическая ассоциация наградила нас бронзовой наградой Get With the Guidelines® в 2016 году за последовательное применение мер качества при лечении сердечной недостаточности.
Что такое застойная сердечная недостаточность
Застойная сердечная недостаточность — прогрессирующее заболевание, имеющее четыре стадии. При отсутствии лечения застойная сердечная недостаточность может ухудшиться и вызвать множество симптомов, влияющих на качество жизни. В общем, сердечная недостаточность — это когда сердце не циркулирует кровь нормально, потому что стенки желудочков слишком тонкие, чтобы перекачивать кровь через желудочки должным образом.Таким образом, почки получают меньше крови и фильтруют меньше жидкости в мочу, в результате чего эта жидкость накапливается в легких, печени, вокруг глаз или в ногах. Это известно как скопление жидкости.
Посетите нашу страницу «Сердечная недостаточность», чтобы узнать больше о различных типах сердечной недостаточности.
Признаки и симптомы застойной сердечной недостаточности
У некоторых людей симптомы застойной сердечной недостаточности отсутствуют. Для других признаки застойной сердечной недостаточности могут варьироваться от легкой до тяжелой.Более серьезные симптомы связаны с более поздними стадиями заболевания.
В некоторых случаях, особенно на ранних стадиях, застойная сердечная недостаточность протекает без каких-либо симптомов. Другое сердечное заболевание, определенные расстройства или известная слабость сердца могут присутствовать до появления каких-либо симптомов. Некоторые из самых ранних признаков застойной сердечной недостаточности включают:
- Одышка: просыпается ночью, во время упражнений или лежа на полу
- Головокружение, утомляемость и слабость
- Задержка жидкости, вызывающая отек лодыжек, ног, ступней и / или живота
Дополнительные симптомы включают:
- Резкое увеличение веса
- Кашель или хрип, иногда с белой или розовой мокротой
- Проблемы с концентрацией внимания
- Повышенные позывы к мочеиспусканию
- Отсутствие аппетита и тошнота
- Учащенное или нерегулярное сердцебиение
Четыре стадии застойной сердечной недостаточности (CHF)
Стадия 1 (Pre-CHF): Обычно симптомы отсутствуют, но может присутствовать другое заболевание, которое может повлиять на сердце, или может быть выявлена сердечная слабость.
Стадия 2: Может иметь симптомы и диагноз, связанный с сердцем, но еще не определен как врожденная сердечная недостаточность. Можно рекомендовать изменить образ жизни, чтобы уменьшить стресс и улучшить общее состояние сердца.
Стадия 3: Симптомы заметны и могут мешать выполнению повседневных задач. В сочетании с другими состояниями здоровья те, кому поставлен диагноз на этом этапе, могут иметь ограниченную способность выполнять физические нагрузки.
Стадия 4: Часто называемая поздней стадией ХСН, симптомы часты в течение дня, даже в состоянии покоя.На этой стадии заболевания обычно требуется медицинское и хирургическое вмешательство.
Диагноз застойной сердечной недостаточности
Чтобы диагностировать застойную сердечную недостаточность, мы задаем вопросы о вашей истории болезни и проводим медицинский осмотр. Затем мы используем расширенные диагностические процедуры для эффективной диагностики, информирования о лечении и тщательного мониторинга состояния. Диагностические процедуры и технологии могут включать:
Анализы крови: С помощью этих тестов можно измерить уровень веществ, которые повышены у людей с сердечной недостаточностью, а также проверить функцию почек, печени и щитовидной железы, а также выявить признаки других заболеваний, поражающих сердце.
Компьютерная томография: Для создания изображений аорты используются рентгеновские снимки и компьютеры. Это дает более подробную картину, чем УЗИ.
Рентген грудной клетки: Обычный визуализирующий тест сердца и аорты.
Коронарная ангиография: Эта процедура часто проводится с катетеризацией сердца. Во время процедуры краситель, который можно увидеть на рентгеновском снимке, вводится в камеры сердца или коронарные артерии. Краситель позволяет врачу изучить кровоток в сердце и кровеносных сосудах, чтобы обнаружить любые закупорки.
Эхокардиограмма: В этом ультразвуковом исследовании используются звуковые волны для получения движущихся изображений камер и клапанов сердца.
Электрокардиограмма (ЭКГ): Этот тест измеряет электрическую активность сердца и может помочь определить, увеличены ли части сердца или перегружены. Электрические токи сердца регистрируются от 12 до 15 электродов, прикрепленных к рукам, ногам и груди с помощью липкой ленты.
Электрофизиологическое исследование: Этот тест регистрирует электрическую активность и проводящие пути сердца.Это может помочь найти причину нарушения сердечного ритма и выбрать лучшее лечение.
Магнитно-резонансная томография (МРТ): Большой магнит, радиоволны и компьютер используются для получения изображений сердца и кровеносных сосудов.
Биопсия миокарда: Для этой процедуры врач удаляет кусок сердечной мышцы, часто во время катетеризации сердца. Сердечная мышца изучается под микроскопом, чтобы увидеть, произошли ли изменения в клетках.Эти изменения могут указывать на кардиомиопатию.
Стресс-тест: Этот тест проводится во время физических упражнений, чтобы заставить сердце работать и биться чаще, пока проводятся сердечные тесты. Если пациент не может заниматься спортом, назначают лекарство для увеличения частоты сердечных сокращений. При использовании вместе с ЭКГ тест может показать изменения частоты сердечных сокращений, ритма или электрической активности, а также артериального давления.
Причины застойной сердечной недостаточности
Есть много причин застойной сердечной недостаточности, в том числе:
- Кардиомиопатия
- Ишемическая болезнь сердца
- Диабет
- Употребление сильного алкоголя
- Высокое кровяное давление
- Ожирение
- Апноэ во сне
- Курение
Факторы риска застойной сердечной недостаточности
Факторы риска, которые могут способствовать застойной сердечной недостаточности, включают:
Хронические болезни: Диабет 1 типа, ВИЧ, гипертиреоз, гипотиреоз, накопление железа (гемохроматоз) или накопление белка (амилоидоз) могут способствовать сердечной недостаточности.
Врожденные пороки сердца: Структурные дефекты сердца могут препятствовать правильному кровообращению из сердца.
Нерегулярное сердцебиение: Нарушение сердечного ритма, особенно если оно очень частое и быстрое, может ослабить сердечную мышцу.
Предыдущий инфаркт: Повреждение сердечной мышцы может повлиять на ее способность эффективно перекачивать кровь.
Некоторые лекарства от диабета и химиотерапии: Было обнаружено, что некоторые лекарства увеличивают риск сердечной недостаточности.
Порок клапанов сердца: Повреждение или дефект одного из четырех сердечных клапанов может помешать сердцу эффективно перекачивать кровь.
Вирусная инфекция: Некоторые вирусные инфекции могут поражать сердечную мышцу.
Профилактика сердечной недостаточности
Хотя вы не можете предотвратить все виды сердечной недостаточности, вы можете предпринять шаги, чтобы снизить риск заболеваний или состояний, которые могут привести к заболеванию или усложнить его.
Сбалансируйте уровень сахара в крови: Если у вас диабет, следите за тем, что вы едите, и регулярно проверяйте уровень глюкозы в крови.Поговорите со своим врачом о лекарствах, которые контролируют скачки сахара в крови.
Будьте активны: Умеренные упражнения улучшают кровообращение и снижают нагрузку на сердечную мышцу.
Соблюдайте здоровую диету: Ограничьте потребление сахара, насыщенных жиров, холестерина и соли и ешьте много фруктов, овощей, цельнозерновых и обезжиренных молочных продуктов.
Проходите регулярные осмотры: И если у вас появляются новые или меняющиеся симптомы или побочные эффекты от лекарств, обращайтесь к врачу.
Поддержание здорового веса: Похудение и поддержание здорового веса снижает нагрузку на сердце.
Снижение стресса: Стресс может способствовать учащенному или нерегулярному сердцебиению.
Уменьшите потребление алкоголя: В некоторых случаях вам может потребоваться полностью отказаться от употребления алкоголя. Если вы можете пить, уменьшайте потребление.
Бросьте курить: Курение повреждает кровеносные сосуды, повышает кровяное давление, снижает количество кислорода в крови и заставляет сердце биться чаще.
Принимайте лекарства в соответствии с предписаниями: Если вам прописали лекарство от сердечной недостаточности или причинного заболевания, обязательно принимайте его в соответствии с предписаниями.
Прогноз при застойной сердечной недостаточности
Прогноз варьируется в зависимости от причины застойной сердечной недостаточности, тяжести симптомов застойной сердечной недостаточности и нарушения, степени поражения других систем органов и его реакции на лекарства.
В то время как лекарства и хирургическое вмешательство являются обычным явлением для людей с застойной сердечной недостаточностью на поздней стадии, лекарства от этого состояния нет.Управление своим состоянием путем следования рекомендациям врача, включая изменение образа жизни, является непременным условием лечения любого сердечного заболевания.
Лечение застойной сердечной недостаточности
Лечение застойной сердечной недостаточности может включать:
Ингибиторы ангиотензин-превращающего фермента (ингибиторы АПФ) и блокаторы рецепторов ангиотензина (БРА): Эти препараты расслабляют кровеносные сосуды для улучшения кровотока.
Бета-адреноблокаторы: Эти препараты могут снижать артериальное давление и замедлять учащенный сердечный ритм.
Диуретики: Сердечная недостаточность вызывает задержку жидкости в организме. Эти препараты уменьшают содержание жидкости в организме, способствуя мочеиспусканию.
Хирургия и другие процедуры: Если лекарства не эффективны, ваш врач может порекомендовать ангиопластику для открытия закупоренной артерии или операцию по восстановлению сердечного клапана.
Сосудорасширяющие средства: Эти препараты — еще один способ открыть кровеносные сосуды, если вы не переносите ингибиторы АПФ.
Осложнения при застойной сердечной недостаточности
Сердечная недостаточность может привести к другим состояниям, в том числе:
Анемия: Это состояние, которое развивается, когда в вашей крови не хватает здоровых эритроцитов или гемоглобина, может вызвать слабость и утомляемость.
Фибрилляция предсердий: Нерегулярный сердечный ритм может увеличить риск инсульта и образования тромбов.
Cardia cachexia: Эта непреднамеренная потеря веса может быть опасной для жизни без дополнительного питания.
Нарушение функции почек: Нарушение функции почек часто встречается у пациентов с сердечной недостаточностью и увеличивает риск сердечных осложнений, госпитализации и смерти.
Венозный застой на ногах и язвы: Плохое кровообращение может привести к утолщению, изменению цвета и сиянию кожи. В случае травмы могут выпасть волосы и образоваться язвы.
Заболевание печени: Люди с сердечной недостаточностью подвержены риску развития заболеваний печени.



 Наиболее распространенная форма заболевания. Это объясняется тем, что поясница является амортизатором при большинстве движений и поэтому испытывает самые серьезные нагрузки.
Наиболее распространенная форма заболевания. Это объясняется тем, что поясница является амортизатором при большинстве движений и поэтому испытывает самые серьезные нагрузки.