От чего пульс 90: Повышенный пульс при нормальном давлении
ЧАСТОТА СЕРДЕЧНЫХ СОКРАЩЕНИЙ, ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА, If — ИНГИБИРОВАНИЕ
Резюме. Последние годы ознаменовались внедрением в клиническую практику перспективной стратегии лечения сердечно-сосудистых заболеваний, основанной на снижении частоты сердечных сокращений. С просьбой рассказать об этом новом подходе редакция «Украинского медицинского журнала» обратилась к доктору медицинских наук, профессору, руководителю отдела реанимации и интенсивной терапии Национального научного центра «Институт кардиологии им. Н.Д. Стражеско» АМН Украины Александру Николаевичу Пархоменко.
— Александр Николаевич, чем обусловлено возобновление интереса ученых и клиницистов к частоте сердечных сокращений как мишени терапии при сердечно-сосудистых заболеваниях?
— Идеология изменения (замедления) частоты сердечных сокращений (ЧСС) существует тысячелетия! Вспомните древние цивилизации Китая, Индии, Египта и другие. Уже тогда, по дошедшим до нас сведениям, существовали приемы регуляции пульса. По пульсу древние умели определять психологические особенности и состояние человека, диагностировать болезни. Очень давно замечено: равномерный, спокойный, редкий пульс — атрибут здорового человека, то есть соответствует тому, что сейчас принято называть хорошим качеством жизни.
По пульсу древние умели определять психологические особенности и состояние человека, диагностировать болезни. Очень давно замечено: равномерный, спокойный, редкий пульс — атрибут здорового человека, то есть соответствует тому, что сейчас принято называть хорошим качеством жизни.
Реальная возможность замедлять пульс в терапевтических целях появилась после создания лекарственных средств, которые наряду с прочими эффектами обладают свойствами снижать ЧСС. Первыми такими препаратами стали блокаторы бета-адренорецепторов, или бета-блокаторы, разработанные в 60-х годах прошлого века. Свойствами замедлять ЧСС обладают и некоторые антагонисты кальция (недигидропиридинового ряда — например верапамил, дилтиазем). До недавнего времени только эти два класса препаратов были способны снижать ЧСС. Значение бета-блокаторов оказалось настолько значимым для клинической практики — в борьбе с артериальной гипертензией и ишемической болезнью сердца (ИБС), что почти через 25 лет после их появления — в 80-х годах прошлого века — их создателям была вручена Нобелевская премия в области медицины.
В дальнейшем, в результате накопленного опыта применения ЧСС-снижающих препаратов, и прежде всего — бета-блокаторов, стало очевидным, что замедление ЧСС может способствовать повышению выживаемости больных кардиологического профиля. Эти данные нашли подтверждение и в результате многочисленных эпидемиологических исследований (к примеру — Фрэмингемского). Благодаря же развитию такой новой медицинской дисциплины, как клиническая эпидемиология, в задачи которой входит изучение влияния какого-либо фактора на течение болезни и прогноз заболевания, полученные сведения были подтверждены на больших выборках пациентов.
Так, еще 40 лет назад (до начала периода наиболее интенсивного развития кардиологии) у пациентов с ИБС нормальным считали пульс 80–90 уд./мин (при условии синусового ритма). Первые результаты клинико-эпидемиологических исследований внесли свою коррективу — было показано, что «нормальный пульс» должен быть в пределах от 70 до 80 уд./мин. А в дальнейшем, с получением данных крупных (тысячи пациентов) и продолжительных (годы и десятки лет) наблюдений, включая результаты применения бета-блокаторов и антагонистов кальция, эту планку еще больше понизили — до 63–60 уд.
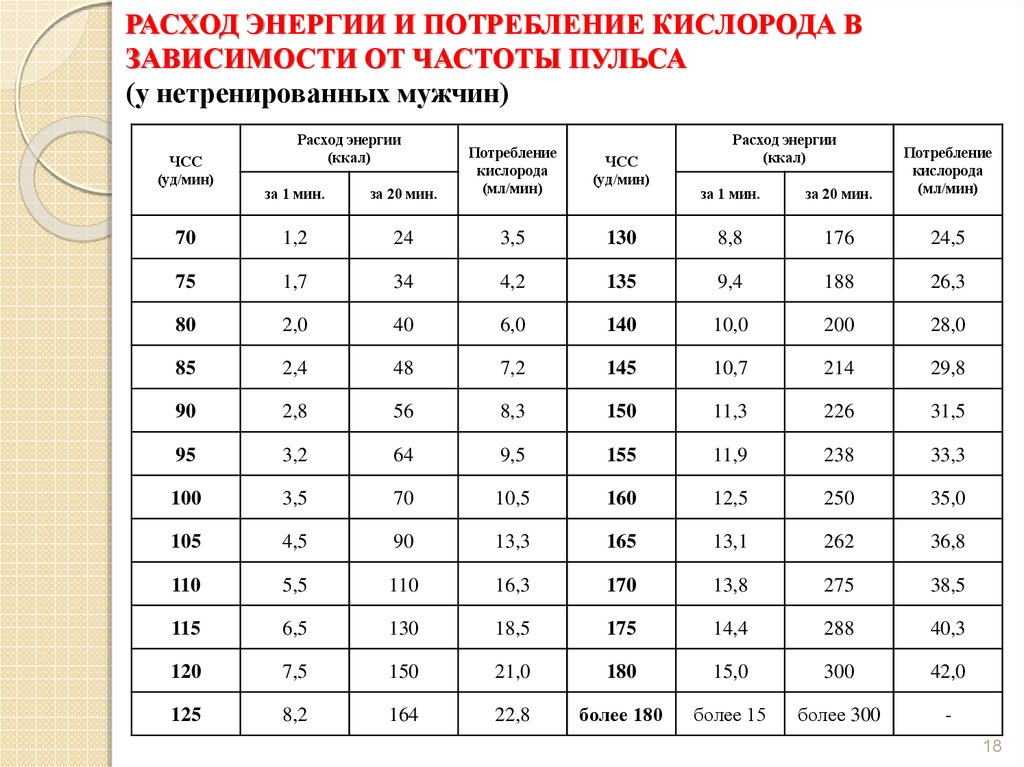
Таким образом стала очевидной цель терапии при лечении пациентов с ИБС, стенокардией, после перенесенного инфаркта миокарда. Замедление ЧСС с помощью бета-блокаторов позволяет уменьшить потребность миокарда в кислороде, увеличить коронарную перфузию как в покое, так и при физической нагрузке и в итоге уменьшить ишемию миокарда. Ранее считали, что критерием эффективности бета-блокатора у пациента со стабильной стенокардией является замедление ЧСС на 12–15 уд./мин, то есть при этом следует ожидать появления антиишемического эффекта препарата. Ситуация изменилась с получением новых данных о преимуществах снижения ЧСС до 63–60 уд./мин. К примеру, у больного, получающего бета-блокатор, ЧСС снизилась с 90 до 75 уд.
И вот тут возникает достаточно серьезная и распространенная проблема — просто назначения препарата взамен целевого его назначения. На основе своего педагогического опыта я бы сказал так — срабатывает психология плохого студента, который в оправдание своего незнания заявляет: «Я учил!» На что можно только ответить: «Но ведь не выучил!» Точно так же зачастую происходит, когда назначение препарата становится для врача самоцелью. Ведь согласно современным доказательным подходам в медицине целью лечения является не просто назначение препарата по определенному показанию, но целевое назначение препарата — то есть достижение с его помощью определенного уровня какого-либо показателя — целевого уровня, установленного в рандомизированных клинических исследованиях. Или, другими словами, препарат следует назначать в дозе, необходимой для достижения такого целевого уровня, то есть в полной дозе, или в дозе, при которой в клинических испытаниях был достигнут положительный эффект лечения.
Безусловно, можно достичь какого-то определенного уровня соотношения польза/безопасность. Но при повышении дозы бета-блокатора у пациента пожилого возраста до уровня, установленого в исследованиях с участием более молодых пациентов, можно спровоцировать появление или усиление проявлений сердечной недостаточности, бронхоспазм и т.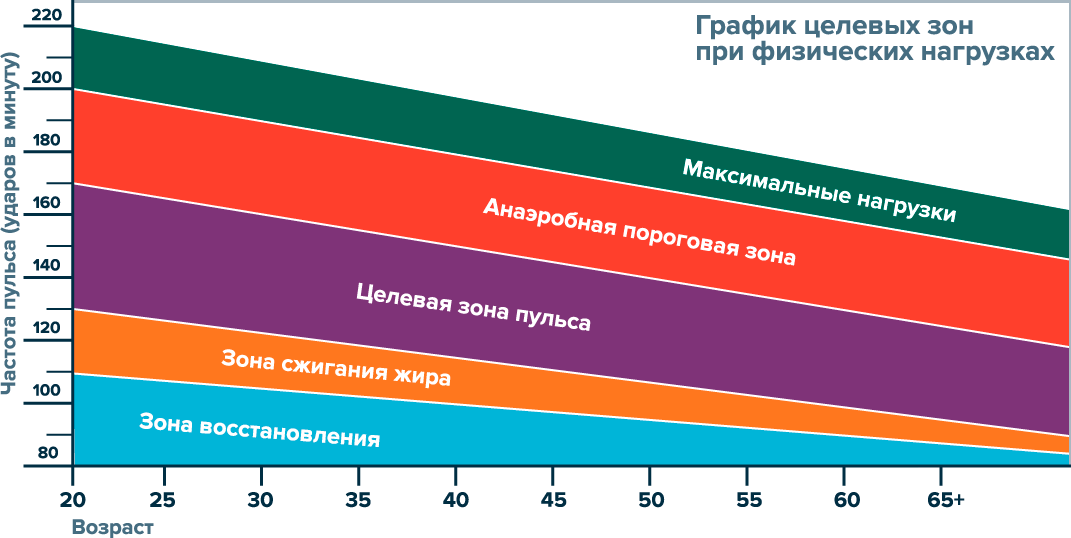
Таким образом, с одной стороны, больным кардиологического профиля показано назначение препаратов для снижения ЧСС. Обязательным условием при этом является достижение целевого уровня ЧСС, который на сегодня составляет 55–60 уд./мин. С другой стороны, безопасность достижения этого целевого уровня с использованием бета-блокаторов или антагонистов кальция в условиях реальной медицинской практики ограничена в силу большого количества причин.
Такое положение дел стало стимулом к поиску новых препаратов, способных избирательно снижать ЧСС.
— Появлению новых лекарственных средств зачастую предшествуют долгие годы фундаментальных научных исследований и даже открытия в физиологии и медицине.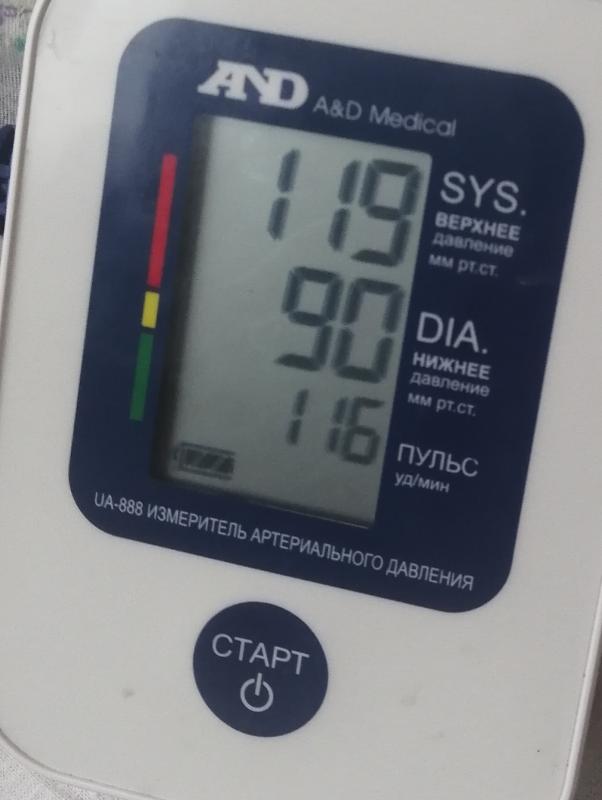 В каком направлении развивались исследования в этой области?
В каком направлении развивались исследования в этой области?
— В 80-х годах прошлого века в пейсмекерных клетках синусового узла сердца (водителя ритма) впервые обнаружены ионные каналы, которые в силу ряда необычных физиологических свойств были названы f-каналами (от англ. «funny» — забавный, смешной). За что отвечают эти каналы? Было установлено, что, в отличие от других каналов и рецепторов, именно этот вид каналов в основном и обеспечивает пейсмекерную активность клеток синусового узла посредством запуска и регуляции спонтанной деполяризации их мембраны (синонимы — диастолическая или медленная деполяризация). Эта пейсмекерная деполяризация медленно доводит мембранный потенциал до порогового значения, после чего наступает быстрая (доли секунды) деполяризация. Таким образом стало понятно, что ионный ток в f-каналах (I
С открытием f-каналов (и действующих на них веществ) возникла привлекательная идея создать лекарственное средство, влияющее исключительно на эти каналы, то есть селективно на синусовый узел. И вот такая идея создания «высокоточного оружия с лазерным наведением» воплотилась в препарате ивабрадин (Кораксан), разработанном французской компанией «Servier».
И вот такая идея создания «высокоточного оружия с лазерным наведением» воплотилась в препарате ивабрадин (Кораксан), разработанном французской компанией «Servier».
— Кораксан относят к одной из крупнейших инноваций в кардиологии за последние 20 лет. В чем заключается уникальность механизма действия этого препарата?
Разработка инновационного препарата — процесс длительный и чрезвычайно трудоемкий. Шансы стать лекарственным средством имеют 2–3 новые молекулы из 10 000. В этой связи мне чрезвычайно импонирует идеология компании «Servier» и ее основателя — доктора Жака Сервье (Jacques Servier), с которым я лично знаком с 1993 года, а именно — не работа с генериками, а создание собственных, инновационных препаратов. У компании много интересных разработок в области кардиологии — это и такие уникальные препараты, как Кораксан и Предуктал MR, и ингибитор ангиотензинпревращающего фермента Престариум, имеющий ряд отличительных особенностей от других препаратов своего класса, и другие.
Кораксан является первым клинически доступным селективным и специфическим ингибитором f-каналов синусового узла сердца. Препарат специфически связывается с f-каналом, когда канал находится в открытом состоянии, и селективно ингибирует If -поток. Его действие таким образом направлено исключительно на снижение ЧСС («чистое» снижение ЧСС — pure heart rate reduction).
Благодаря такому избирательному действию препарат не замедляет атриовентрикулярную проводимость, не влияет на сократимость миокарда и его электрофизиологические свойства (в этом отношении он нейтрален), лишен других побочных эффектов, характерных для бета-блокаторов и антагонистов кальция. При применении препарата не отмечается синдром «рикошета» (rebound), или «отмены».
При применении препарата не отмечается синдром «рикошета» (rebound), или «отмены».
Важно подчеркнуть, что Кораксан является не блокатором, а именно ингибитором f-каналов, то есть препарат модифицирует физиологические процессы, не подавляя течение естественных процессов. Причем было установлено, что чем более активированы каналы (чем выше ЧСС), тем сильнее происходит связывание препарата с каналом и тем сильнее проявляются его ингибирующие свойства. Таким образом с увеличением ЧСС эффективность препарата повышается. Это принципиально важно для понимания. Так, одна и та же доза препарата даст больший эффект у пациента с высокой ЧСС (скажем, при ЧСС 90 уд./мин замедление на 20 уд./мин), чем у пациентов с меньшей ЧСС (например при ЧСС 75 уд./мин — на 10 уд./мин или при ЧСС 60 уд./мин — на 2–3 уд./мин).
Значимость f-каналов в регуляции ЧСС вегетативной нервной системой
AC — аденилатциклаза; Gi/Gs — G-белок (ингибирующий/стимулирующий).
Кораксан специфически связывается с f-каналом, когда канал находится в открытом состоянии и селективно ингибирует
If -поток
Кораксан: высокая антиангинальная и антиишемическая эффективность
Итак, появился препарат, которым можно безопасно достигать целевого уровня ЧСС. Это было подтверждено в клинических испытаниях с участием достаточно большого количества пациентов (в общей сложности нескольких тысяч). Причем антиишемическая и антиангинальная эффективность препарата установлена не только в сравнении с плацебо, но и с такими широко используемыми препаратами с доказанными антиишемическими свойствами, как бета-блокатор атенолол и антагонист кальция амлодипин (Borer J.S. et al., 2003; Lopez-Bescos L. et al., 2004; Ruzyllo W. et al., 2004; Tardif J.C. et al., 2005; Ruzyllo W. et al., 2007).
Это было подтверждено в клинических испытаниях с участием достаточно большого количества пациентов (в общей сложности нескольких тысяч). Причем антиишемическая и антиангинальная эффективность препарата установлена не только в сравнении с плацебо, но и с такими широко используемыми препаратами с доказанными антиишемическими свойствами, как бета-блокатор атенолол и антагонист кальция амлодипин (Borer J.S. et al., 2003; Lopez-Bescos L. et al., 2004; Ruzyllo W. et al., 2004; Tardif J.C. et al., 2005; Ruzyllo W. et al., 2007).
Но вот возникает вопрос: «Применение Кораксана (идеология замедления ЧСС) — это патогенетическое (жизнеспасающее) лечение или симптоматическое?» И тут мы возвращаемся к старой проблеме стенозирующего атеросклероза. Известно, что чем выше ЧСС, тем интенсивнее работа сердца, тем выше потребление кислорода. Используя Кораксан, замедляя ЧСС, мы можем, не влияя на артериальное давление, уменьшать работу сердца, потребность миокарда в кислороде и увеличивать время диастолы (а следовательно, и улучшать перфузию сердечной мышцы, поскольку именно в диастолу происходит кровоснабжение миокарда). Все это способствует уменьшению ишемии миокарда и выраженности стенокардии. Согласно существующим на сегодня данным, применение Кораксана — безусловно симптоматическое лечение. Оно облегчает течение заболевания (ведь мы не ликвидируем стеноз, не предотвращаем прогрессирование атеросклероза). Применяя Кораксан, мы дополняем необходимый арсенал медикаментозного лечения этой патологии.
Все это способствует уменьшению ишемии миокарда и выраженности стенокардии. Согласно существующим на сегодня данным, применение Кораксана — безусловно симптоматическое лечение. Оно облегчает течение заболевания (ведь мы не ликвидируем стеноз, не предотвращаем прогрессирование атеросклероза). Применяя Кораксан, мы дополняем необходимый арсенал медикаментозного лечения этой патологии.
Но я не зря задал этот вопрос — ведь показано же, что замедление ЧСС способствует снижению смертности. Однако является ли это лечение жизнеспасающим — покажет изучение отдаленных результатов лечения препаратом.
— Александр Николаевич, какое место ивабрадин (Кораксан) занял в современной кардиологической практике?
— Как я уже отмечал, в рандомизированных клинических испытаниях продемонстрирована эффективность и безопасность ивабрадина у пациентов со стабильной стенокардией (Borer J.S. et al., 2003; Lopez-Bescos L. et al., 2004; Ruzyllo W. et al., 2004; Tardif J.C. et al., 2005; Ruzyllo W. et al., 2007).
et al., 2007).
В начале ноября 2005 г. ивабрадин получил одобрение EMEA (European Medicines Evaluation Agency — Европейское агентство по оценке лекарственных средств) для применения в качестве симптоматического лечения при хронической стабильной стенокардии (кстати, в европейских странах препарат зарегистрирован как Procoralan). А уже в начале декабря 2005 г. ивабрадин (Кораксан) был зарегистрирован и в Украине — раньше, чем в России или других неевропейских странах.
Более того, препарат уже внесен в европейские рекомендации по лечению больных со стабильной стенокардией. Так, в последнем руководстве Европейского кардиологического общества (European Society of Cardiology/ESC) по лечению при стабильной стенокардии отмечается, что в связи с подтвержденной антиангинальной эффективностью (Borer J.S. et al., 2003; Tardif J.C. et al., 2005) ивабрадин можно применять в качестве альтернативы бета-блокаторам у пациентов с непереносимостью препаратов этой группы (Fox K. et al., 2006b).
И, наконец, в настоящее время проводится несколько крупномасштабных международных рандомизированных клинических испытаний препарата, которые в будущем могут способствовать расширению существующих показаний к его назначению. С удовлетворением хочу отметить, что Украина активно участвует в двух таких исследованиях — BEAUTIFUL (morBidity-mortality EvAlUaTion of the I(f) inhibitor ivabradine in patients with coronary disease and left ventricULar dysfunction) и SHIFT (Systolic Heart failure treatment with If inhibitor ivabradine Trial).
— Александр Николаевич, расскажите, пожалуйста, подробнее об этих испытаниях, участии в них украинских исследователей, перспективах применения препарата.
— К участию в этих исследованиях привлекаются пациенты с ИБС и дисфункцией левого желудочка (BEAUTIFUL), а также пациенты с сердечной недостаточностью, причем не только ишемической этиологии (SHIFT). Это свидетельствует о том, что спектр больных, у которых возможно будет применение идеологии «чистого» снижения ЧСС, расширяется.
Эти исследования могут способствовать и разрешению ряда спорных вопросов относительно такой привлекательной идеологии замедления ЧСС. В частности, благодаря привлечению большого количества участников они позволят лучше оценить и безопасность препарата — к примеру, его сочетанного применения с бета-блокатором (в исследовании BEAUTIFUL большинство пациентов получает такое лечение).
Обоснование и дизайн исследования BEAUTIFUL уже опубликованы (Fox K. et al., 2006a). Информация в отношении исследования SHIFT еще является конфиденциальной, но общие сведения об испытании можно получить на сайте ClinicalTrials.gov (www.clinicaltrials.gov/). Кстати, в исследовании SHIFT все пациенты получают бета-блокаторы в качестве базисной терапии. Получение первых результатов исследования BEAUTIFUL планируется в 2008 г., SHIFT — в 2010 г.
Украина — один из самых активных участников этих крупных международных исследований. Я являюсь национальным координатором и членом Координационного комитета (Steering committee) обоих исследований. Набор пациентов в исследовании BEAUTIFUL уже закончен. По количеству участников Украина является страной № 1 — сейчас мы наблюдаем 1180 больных. Это самый большой набор — даже больше, чем в России. В эту гигантскую работу задействована сеть из 50 кардиологических центров по проведению клинических исследований в Украине, а в SHIFT — 48 центров!
Набор пациентов в исследовании BEAUTIFUL уже закончен. По количеству участников Украина является страной № 1 — сейчас мы наблюдаем 1180 больных. Это самый большой набор — даже больше, чем в России. В эту гигантскую работу задействована сеть из 50 кардиологических центров по проведению клинических исследований в Украине, а в SHIFT — 48 центров!
Чрезвычайно интересным и перспективным является также изучение реакции эндотелия на замедление ЧСС. Существуют и многие другие, не менее интересные аспекты. Так, в Украине инициировано многоцентровое (14 клинических баз) исследование по изучению эффективности Кораксана у пациентов с ИБС, уже получающих бета-блокаторы, но у которых ЧСС сохраняется свыше 70 уд./мин. Кроме оценки клинической эффективности, предполагается дополнительное изучение ряда электрофизиологических характеристик миокарда с привлечением неинвазивных методов, включая биомагнитное картирование сердца.
Таким образом, научные и практические перспективы у препарата чрезвычайно широкие. Но это перспективы. Мне же кажется, что сегодня более насущными являются практические вопросы имплементации идеологии замедления ЧСС.
Но это перспективы. Мне же кажется, что сегодня более насущными являются практические вопросы имплементации идеологии замедления ЧСС.
Идеология замедления ЧСС проста. И каждому врачу необходимо понять, что ЧСС играет большую роль в улучшении как непосредственных, так и отдаленных результатов лечения кардиологических больных. В настоящее время для внедрения этой идеологии существуют и необходимые знания доказательной медицины, и широкие возможности. Ими лишь следует активно пользоваться в повседневной медицинской практике. При этом необходимо учитывать то, о чем я уже говорил. Необходимо преодолеть силу привычки — уйти от назначения препаратов ради самого назначения и прийти к целевому их назначению. Ведь сегодня кардиология как никакая другая медицинская дисциплина зиждется на количественных показателях. И не следует закрывать при этом глаза на «маленькие» проблемы, которые значительно ухудшают качество жизни пациента. То есть необходимо в полной мере выходить на уровень качественного, правильного и безопасного лечения.
От редакции. Вопросам новой стратегии лечения — If -ингибирования и «чистого» снижения частоты сердечных сокращений, а также итогам и перспективам применения препарата ивабрадин при сердечно-сосудистых заболеваниях посвящены специальные выпуски журнала Европейского общества кардиологов «European Heart Journal Supplements» (2003, Vol. 5, Suppl. G; 2005, Vol. 7, Suppl. H; 2006, Vol. 8, Suppl. D), с материалами которых можно ознакомиться на сайте издания (eurheartjsupp.oxfordjournals.org/content/vol5/suppl_G/index.dtl; eurheartjsupp.oxfordjournals.org/content/vol7/suppl_H/index.dtl; eurheartjsupp.oxfordjournals.org/content/vol8/suppl_D/index.dtl).
За дополнительной информацией обращайтесь в представительство компании «Servier» в Украине по адресу:
01054, Киев, ул. Воровского, 24
Тел.: (044) 490-34-41, факс: (044) 490-34-40
Какова ваша идеальная частота сердечных сокращений?
Медицинское заключение Стейси Сэмпсон, D. O. — Робин Маделл — Обновлено 27 января 2020 г.
O. — Робин Маделл — Обновлено 27 января 2020 г.
Частота сердечных сокращений — это количество ударов сердца в минуту. Вы можете измерить его в состоянии покоя (частота сердечных сокращений в состоянии покоя) и во время тренировки (частота сердечных сокращений во время тренировки). Ваш сердечный ритм является одним из самых надежных показателей того, что вы достаточно сильно напрягаетесь во время тренировки.
Если у вас диагностированы проблемы с сердцем или если у вас есть какие-либо другие факторы риска сердечно-сосудистых заболеваний, поговорите с врачом, прежде чем начинать тренировку и пытаться установить диапазон частоты сердечных сокращений для тренировок. Они могут сказать вам, какие упражнения безопасны и подходят для вашего состояния и уровня физической подготовки. Они также определят, какой должна быть ваша целевая частота сердечных сокращений и нужно ли вам контролировать ее во время физической активности.
Полезно знать некоторые основы, чтобы быть более информированным при разговоре с врачом. Ниже приведены некоторые важные сведения о частоте сердечных сокращений.
Ниже приведены некоторые важные сведения о частоте сердечных сокращений.
Измерить частоту сердечных сокращений так же просто, как проверить пульс. Вы можете найти свой пульс на запястье или шее. Попробуйте измерить пульс лучевой артерии, который ощущается на латеральной части запястья, чуть ниже большого пальца руки.
Чтобы измерить частоту сердечных сокращений, осторожно нажмите кончиками указательного и среднего пальцев на этот кровеносный сосуд на запястье. Старайтесь не использовать большой палец, потому что у него есть собственный пульс, и вы можете ошибиться в счете. Считайте удары, которые вы чувствуете в течение полной минуты.
Вы также можете считать 30 секунд и умножить счет на два, или считать 10 секунд и умножить на шесть.
В качестве альтернативы вы можете использовать пульсометр, который автоматически определяет частоту сердечных сокращений. Вы можете запрограммировать его, чтобы он сообщал вам, когда вы выше или ниже целевого диапазона.
Прежде чем измерять частоту сердечных сокращений во время тренировки, вы должны измерить частоту сердечных сокращений в состоянии покоя.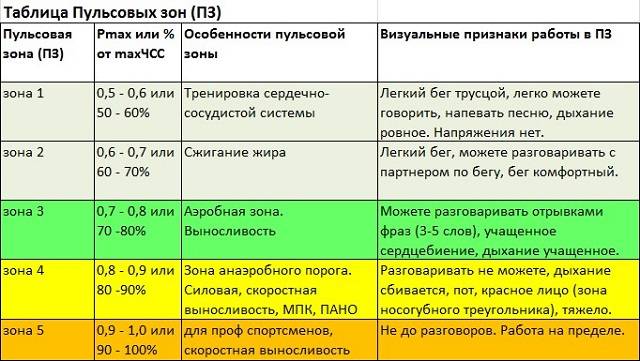 Лучшее время для измерения частоты сердечных сокращений в состоянии покоя — утром, до того, как вы встанете с постели — в идеале после хорошего ночного сна.
Лучшее время для измерения частоты сердечных сокращений в состоянии покоя — утром, до того, как вы встанете с постели — в идеале после хорошего ночного сна.
С помощью описанной выше методики определите частоту сердечных сокращений в состоянии покоя и запишите это значение, чтобы сообщить об этом своему врачу. Вы можете попробовать несколько дней подряд проверять частоту сердечных сокращений в состоянии покоя, чтобы убедиться, что ваши измерения точны.
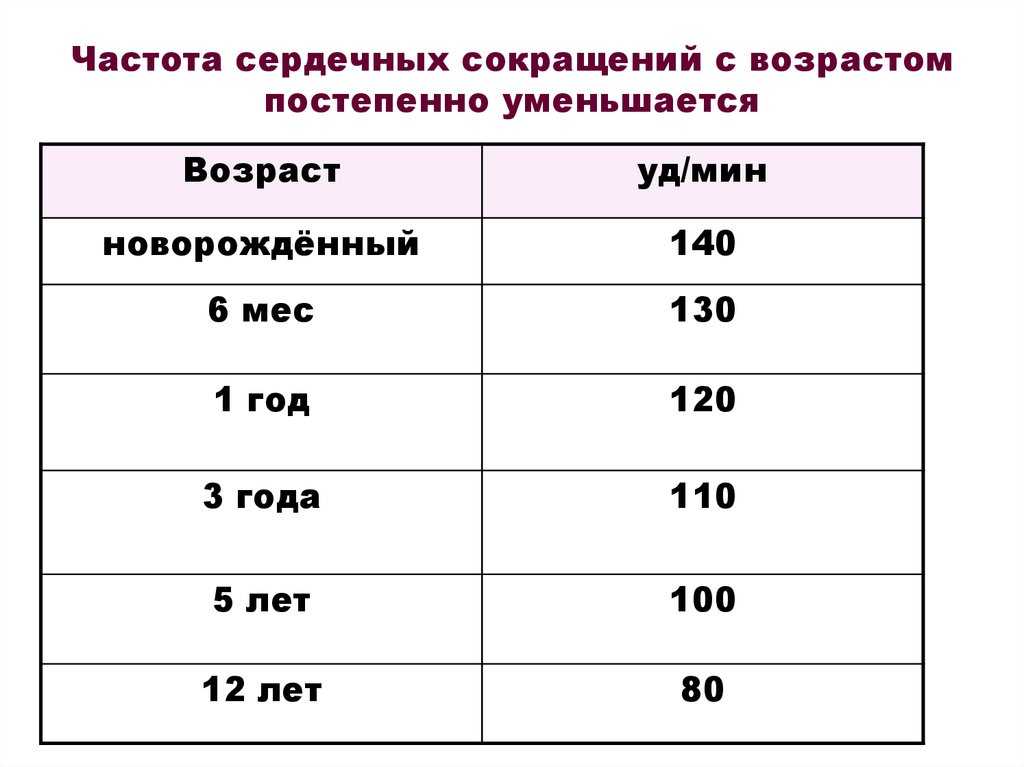
По данным Американской кардиологической ассоциации (AHA), средняя частота сердечных сокращений в состоянии покоя составляет от 60 до 100 ударов в минуту. Однако это число может увеличиваться с возрастом и обычно ниже у людей с более высоким уровнем физической подготовки. AHA отмечает, что у физически активных людей, таких как спортсмены, частота сердечных сокращений в состоянии покоя может достигать 40 ударов в минуту.
После того, как вы освоите измерение частоты сердечных сокращений, вы можете приступить к расчету и мониторингу целевого значения частоты сердечных сокращений во время тренировки.
Если вы используете ручной метод измерения пульса, вам нужно будет ненадолго прервать тренировку, чтобы измерить пульс.
Если вы используете пульсометр, вы можете продолжать тренировку, не сводя глаз с монитора.
Ваш врач может помочь определить наилучшую целевую частоту сердечных сокращений для вас, или вы можете использовать общие рекомендации по целевым зонам, чтобы определить целевую частоту сердечных сокращений в зависимости от вашего возраста.
По данным AHA, тренировки средней интенсивности должны быть ближе к нижнему пределу целевого диапазона частоты сердечных сокращений, соответствующего вашему возрасту. В верхней части диапазона находится целевая частота сердечных сокращений для высокоинтенсивных энергичных тренировок.
Целевые зоны частоты сердечных сокращений, указанные ниже, основаны на том, что составляет от 50 до 85 процентов от средней максимальной частоты сердечных сокращений для каждого указанного возраста, а средняя максимальная частота сердечных сокращений основана на расчете 220 минус лет.
Имейте в виду, что Американская кардиологическая ассоциация заявляет, что эти цифры являются средними, и их следует использовать в качестве общего руководства. Если вы считаете, что это руководство не соответствует вашей личной целевой частоте пульса при умеренных или энергичных упражнениях, ваш врач сможет работать с вами на индивидуальной основе, чтобы помочь определить диапазон целевой частоты пульса, который лучше всего подходит для вас.
Обратите внимание, что некоторые лекарства, принимаемые для снижения артериального давления, также могут снижать частоту сердечных сокращений в состоянии покоя и максимальную частоту сердечных сокращений, причем последнее влияет на ваш расчет частоты целевых зон. Если вы принимаете медикаментозное лечение сердца или другого сердечно-сосудистого заболевания, спросите своего врача, следует ли вам использовать более низкую целевую зону сердечного ритма для тренировок.
После того, как вы определили идеальную частоту сердечных сокращений для тренировки, важно использовать эту информацию, чтобы контролировать уровень интенсивности тренировок.
Снизьте темп и уровень усилий, если частота сердечных сокращений во время занятий выше, чем это должно быть в соответствии с инструкциями вашего врача и приведенными выше рекомендациями. Если он ниже, чем должен быть, работайте усерднее, чтобы убедиться, что вы получаете пользу от упражнения.
Первые несколько недель тренировок начинайте медленно, стремясь к нижнему пределу вашей целевой зоны. Затем вы можете постепенно наращивать до верхнего предела вашей целевой зоны.
Немного попрактиковавшись и под руководством лечащего врача, вы скоро сможете извлечь максимальную пользу из своих тренировок, измеряя идеальную частоту сердечных сокращений.
Если вы не знаете, с чего начать, посмотрите эти видеоролики с отличными тренировками менее чем за 20 минут.
Нормальная и неадекватная, причины, лечение
Синусовая тахикардия: нормальная или неадекватная, причины, лечение Д. — Обновлено 29 марта., 2019 Синусовая тахикардия – это учащение сердечного ритма, обычно более 100 ударов в минуту. Обычно это может происходить во время физических упражнений или когда вы чувствуете беспокойство или стресс. Однако в других случаях это может указывать на основное состояние здоровья.
Обычно это может происходить во время физических упражнений или когда вы чувствуете беспокойство или стресс. Однако в других случаях это может указывать на основное состояние здоровья.
Что такое синусовая тахикардия?
Синусовая тахикардия относится к более быстрому, чем обычно, сердечному ритму. Ваше сердце имеет естественный водитель ритма, называемый синусовым узлом, который генерирует электрические импульсы, которые проходят через сердечную мышцу и заставляют ее сокращаться или биться.
Когда эти электрические импульсы передаются нормально, это называется нормальным синусовым ритмом. Нормальный синусовый ритм обычно приводит к частоте сердечных сокращений от 60 до 100 ударов в минуту.
Иногда эти электрические импульсы посылаются быстрее, чем обычно, вызывая синусовую тахикардию, которая часто приводит к частоте сердечных сокращений более 100 ударов в минуту.
В некоторых ситуациях синусовая тахикардия совершенно нормальна. Например, синусовая тахикардия ожидается во время напряженной физической нагрузки или после испуга.
Другие вещи, которые могут вызвать синусовую тахикардию:
- Тревога или эмоциональный дистресс
- Лихора по неизвестной причине это называется неадекватной синусовой тахикардией (ИСТ). У людей с IST может быть необъяснимо учащенное сердцебиение, даже когда они отдыхают.
Помимо учащенного сердцебиения, ИСТ может вызвать:
- Одыдость дыхания
- боли в груди
- головокружение или обморок
- головные боли
- Проблемы с упражнениями
- тревога
Причины
Doctors не уверены, что это то, что это то. Сочетание того, что это то. факторы, в том числе:
- проблема с синусовым узлом
- необычная нервная сигнализация, вызывающая учащение пульса
- дисфункция нервов, которые снижают частоту сердечных сокращений
Лечение
ИСТ часто трудно поддается лечению, поскольку его причины до конца не изучены. В зависимости от частоты сердечных сокращений врач может назначить бета-блокаторы или блокаторы кальциевых каналов для снижения частоты сердечных сокращений.

Возможно, вам также потребуется внести некоторые изменения в образ жизни, например:
- избегать вещей, которые могут вызвать учащение пульса, таких как стимуляторы, рекреационные наркотики или стрессовые ситуации
- придерживаться здоровой для сердца диеты
- упражнения
- поддержание здорового веса
В тяжелых случаях, которые не реагируют на лекарства или изменения образа жизни, вам может потребоваться процедура абляции сердца. Это включает в себя использование энергии для разрушения крошечной части сердечной ткани, расположенной в области, вызывающей тахикардию.
Синусовая тахикардия — это увеличение частоты сердечных сокращений. Во многих случаях это признак чего-то простого, например, энергичных упражнений или употребления слишком большого количества кофеина. Однако в случае IST причина неизвестна. Если у вас есть IST, ваш врач будет тесно сотрудничать с вами, чтобы разработать план лечения. Лечение, вероятно, будет включать комбинацию лекарств и изменения образа жизни.

Последнее медицинское рассмотрение состоялось 2 января 2018 г.
Как мы проверяли эту статью:
Healthline придерживается строгих правил выбора поставщиков и опирается на рецензируемые исследования, академические исследовательские институты и медицинские ассоциации. Мы избегаем использования третичных ссылок. Вы можете узнать больше о том, как мы обеспечиваем точность и актуальность нашего контента, прочитав нашу редакционную политику.
- Бенаррох ЕЕ. (2012). Синдром постуральной тахикардии: гетерогенное и многофакторное расстройство. DOI:
10.1016/j.mayocp.2012.08.013 - Неадекватная синусовая тахикардия. (н.д.).
Saintlukeshealthsystem.org/health-library/inСоответствующая-синусовая-тахикардия - Знайте, как бьется ваше сердце. (н.д.).
thesf.org.uk/help-advice/managing-your-heart-condition/physical-health/know-your-heart-beat.aspx - Masumoto A, et al.
 (2017). Неадекватная синусовая тахикардия диагностируется и лечится как депрессия, успешно вылеченная с помощью радиочастотной катетерной аблации. DOI:
(2017). Неадекватная синусовая тахикардия диагностируется и лечится как депрессия, успешно вылеченная с помощью радиочастотной катетерной аблации. DOI:
10.2169/internalmedicine.56.7579 - Ольшанский Б, и соавт. (2013). Неадекватная синусовая тахикардия. DOI:
10.1016/j.jacc.2012.07.074 - Тахикардия: учащенное сердцебиение. (2017).
heart.org/HEARTORG/Conditions/Arrhythmia/AboutArrhythmia/Tachycardia-Fast-Heart-Rate_UCM_302018_Article.jsp
Наши эксперты постоянно следят за здоровьем и благополучием, и мы обновляем наши статьи по мере поступления новой информации.
Текущая версия
29 марта 2019 г.
на
Jill Seladi-Schulman, PhD
Под редакцией
Хуан Армстронг
Январь 2, MSN, MSN, R., RN, RN, RN, RN, RN, RN, RN, RN, RN, R.S. , CNE, COI
Поделиться этой статьей
Медицинский обзор Дебры Салливан, доктора философии, MSN, RN, CNE, COI — Джилл Селади-Шульман, доктора философии.
 — Обновлено 29 марта 2019 г.
— Обновлено 29 марта 2019 г.статьи по теме
Трепетание предсердий
Sinus Arrhythmia
What to Know About Sinus Bradycardia
Understanding Sinus Rhythm
Paroxysmal Atrial Tachycardia (PAT)
Read this next
Atrial Flutter
Медицинское заключение доктора Payal Kohli, MD, FACC
Трепетание предсердий — это тип аномального сердечного ритма. Это происходит, когда верхние камеры вашего сердца бьются слишком быстро. Узнайте о симптомах и факторах риска.
ПОДРОБНЕЕ
Синусовая аритмия
Медицинский обзор Дебры Салливан, доктора философии, MSN, RN, CNE, COI
Узнайте о синусовой аритмии, включая симптомы и причины.
ПОДРОБНЕЕ
Что нужно знать о синусовой брадикардии? Это может быть вызвано основным заболеванием, но это не всегда так.

ПОДРОБНЕЕ
Понимание синусового ритма
Медицинское заключение Аланы Биггерс, доктора медицины, магистра здравоохранения
Что такое синусовый ритм? Узнайте, чем он отличается от частоты сердечных сокращений и что могут означать разные ритмы.
ПОДРОБНЕЕ
Пароксизмальная предсердная тахикардия (ПАТ)
Медицинский обзор Элейн К. Луо, доктора медицины. Читайте дальше, чтобы узнать о причинах, симптомах и многом другом.
ПОДРОБНЕЕ
Пропранолол, таблетки для приема внутрь
Пропранолол используется для лечения высокого кровяного давления, мерцательной аритмии, тремора и других состояний. Узнайте о побочных эффектах, предупреждениях, дозировке и…
ПОДРОБНЕЕ
Понимание того, какие типы аритмий относятся к тахиаритмиям с узкими комплексами
Тахиаритмии с узкими комплексами относятся к определенному типу ритма, при котором желудочки активируются быстрее чем обычно.



 (2017). Неадекватная синусовая тахикардия диагностируется и лечится как депрессия, успешно вылеченная с помощью радиочастотной катетерной аблации. DOI:
(2017). Неадекватная синусовая тахикардия диагностируется и лечится как депрессия, успешно вылеченная с помощью радиочастотной катетерной аблации. DOI:  — Обновлено 29 марта 2019 г.
— Обновлено 29 марта 2019 г.