От чего появляются пятна на лице красные: причины появления и как от них избавиться
На лице появились красные пятна. Что делать?
Почему на лице появляются красные пятна и как уберечь кожу от этого дефекта?
Красные пятна, появляющиеся на лице, вызывают панику у их обладателя. Такой косметический дефект может быть вызван разными причинами.Нежелательные пигментные участки могут отличаться по размеру и степени окрашенности. Как правило, представительницы прекрасного пола не спешат разбираться в причинах их появления, а начинают их маскировать слоем тонального крема или пудры. И это критичная ошибка, ведь пятна не только не исчезнут полностью, но могут и увеличиться в размере, стать еще ярче.
Аллергия — наиболее частый виновник появления пигментных образований.
Ее может спровоцировать употребление в пищу определенных продуктов. Общепризнанные аллергены — это цитрусовые, мед, орехи, яйца, шоколад, клубника, молоко, морепродукты. Рацион современного человека изобилует ароматизаторами и красителями. В принципе, любой продукт может стать аллергеном при длительном хранении, неправильной обработке.
Провокаторами аллергии или атопии могут стать косметические средства, дезодоранты, шерсть животных, пыльца растений, даже не прошедшая достаточную обработку водопроводная вода, которой приходится умываться.
Значительно реже, но все же иногда проявляется аллергическая реакция, вызванная погодными условиями. Это солнце, холод, ветер. Особенно страдают обладательницы сухой кожи. Лицо нужно увлажнять, пользоваться гипоаллергенными средствами для умывания. Летом обязательно нужно пользоваться косметическими средствами с УФ-фильтрами, а зимой перед выходом на улицу — наносить на лицо защитный крем.
Выяснить, что именно происходит с организмом, помогут анализы, назначенные дерматологом или аллергологом.
Авитаминоз — еще один фактор, влияющий на проявление красной пигментации на лице.
Обычно организм остро испытывает нехватку витаминов весной и осенью. В большинстве случаев пятна — сезонное явление, которое быстро проходит, как только человек получает в достаточном количестве необходимые вещества.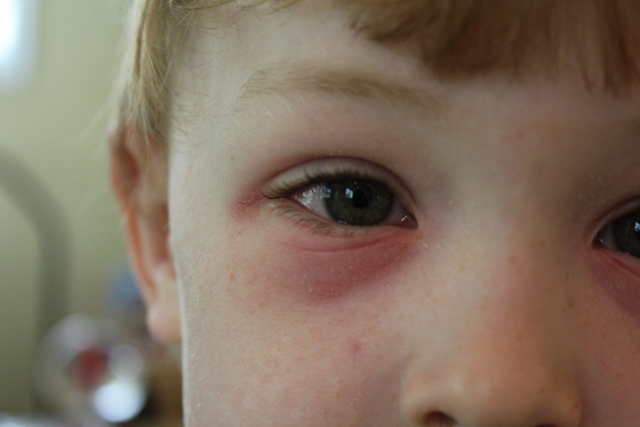
Можно пропить комплекс витаминов, поддерживающих здоровье кожи.
Красные пятна могут быть симптомом скрытых заболеваний.
Щеки чутко реагируют на состояние сердечно-сосудистой системы, на здоровье легких. Если в анамнезе прежде не было аллергических реакций, накануне не происходили пищевые отравления, а организм получает достаточное количество микроэлементов, следует сделать анализ крови и прочие медицинские процедуры, чтобы убедиться в отсутствии патологий.
Вполне может оказаться, что истинный виновник красных пятен — кожное заболевание.
Еще один фактор, провоцирующий, возникновение пятен, который наиболее часто игнорируют, это стрессы. Каждый организм по-своему воспринимает стрессовые ситуации. У многих людей нет побочных проявлений, тем не менее нервная система может реагировать очень бурно и, таким образом, посылать тревожные сигналы.
Каждый организм по-своему воспринимает стрессовые ситуации. У многих людей нет побочных проявлений, тем не менее нервная система может реагировать очень бурно и, таким образом, посылать тревожные сигналы.
Способы избавить от красной пигментации на лице
Есть много действенных способов, помогающих избавиться от красных пятен.
Травяные отвары. Ромашковый отвар, а также календулы, череды можно использовать в виде примочек. Эти травы отлично справляются с воспалениями и обладают успокаивающим эффектом.
Для ежедневного протирания лица можно использовать кубики льда с отварами трав. Холод также способствует сужению пор.
Маски из глины. В аптеках и ассортименте косметических магазинов можно встретить широкий выбор глины разного сорта. Маски из красной глины с лавандой успокаивают и помогают бороться с аллергическими реакциями.
Как снять покраснения и отеки с лица после похмелья
Наутро после застолья с обилием спиртного наступает похмелье, которое сопровождается такими симптомами, как тремор, отеки и изменение цвета языка. Часто наблюдается красное лицо после алкоголя, что может свидетельствовать об аллергии. После длительных запоев кожа становится сухой, потемневшей, а мышцы сводят судороги. В чем причина такого состояния и как убрать неприятные последствия чрезмерного употребления крепких напитков – вопросы, требующие детального рассмотрения.
Часто наблюдается красное лицо после алкоголя, что может свидетельствовать об аллергии. После длительных запоев кожа становится сухой, потемневшей, а мышцы сводят судороги. В чем причина такого состояния и как убрать неприятные последствия чрезмерного употребления крепких напитков – вопросы, требующие детального рассмотрения.
Почему опухает лицо после употребления спиртного?
Припухлость появляется из-за отеков, которыми сопровождается похмелье. Это связано с неправильным распределением жидкости в организме. Молекулы алкоголя проникают в ткани, забирая с собой молекулы воды. По этой причине возникает недостаток жидкости в циркулирующей крови, что проявляется в виде жажды – «сушняка». А скапливание воды в тканях приводит к образованию отеков.
По этой причине после алкоголя отекает лицо, а также:
- происходит задержка в организме вредных продуктов распада алкоголя;
- появляется головная боль, вызванная отеками;
- ухудшается вид и состояние кожи.

Снимать отечность следует грамотно, не ограничиваясь только обильным питьем, но и одновременно выведением жидкости из тканей. Для восстановления ее правильного распределения рекомендуется принимать мочегонные препараты, например, верошпирон. К натуральным средствам относятся: арбуз, зеленый чай, а также безалкогольное пиво.
Быстро и эффективно помогает минеральная вода типа «Боржоми» или «Ессентуки» (то есть гидрокарбонатная). Народная традиция лечить похмелье рассолом – не лишено смысла. Однако его нужно принимать перед питьем воды или других напитков и не больше одного стакана. Рассол помогает восполнить дефицит солей-электролитов, сделать более эффективными другие средства и препараты, которые употребляются после него.
Если давно опухло лицо после алкоголя, например, после длительных запоев и отечность не проходит в течение одного и более месяцев, требуются более серьезные меры. В первую очередь следует полностью отказаться от спиртного и начать вести здоровый образ жизни с повышением физической активности.
Почему краснеет лицо и что делать?
Покраснения могут носить разный характер. Если они возникают после пьянки утром и легко проходят сами, не сопровождаются другими симптомами, нет причин для беспокойства. Однако человек должен серьезно отнестись к этому и проконсультироваться с врачом, когда краснота долго не проходит, и имеют место другие неприятные последствия чрезмерного употребления спиртного. В числе возможных причин:
- аллергия на алкоголь;
- дисбактериоз кишечника;
- проблемы с эндокринной системой и другие.
В таких случаях следует посетить эндокринолога, терапевта, невропатолога, чтобы точно установить проблему, о которой сигнализирует организм. Это относится и к тем случаям, когда пятна на лице после алкоголя приобрели бурый или темный оттенок. Такие перемены в цвете кожи свидетельствуют о необходимости проверить состояние печени.
Также серьезно должно насторожить изменения цвета языка, точнее налета на нем. Если он приобрел темный, синеватый оттенок, стал более темным или желтым, это тревожный симптом. Язык отражает состояние ЖКТ и указанные изменения говорят о том, что организм подвергается кишечной интоксикацией (наряду с алкогольной).
Если он приобрел темный, синеватый оттенок, стал более темным или желтым, это тревожный симптом. Язык отражает состояние ЖКТ и указанные изменения говорят о том, что организм подвергается кишечной интоксикацией (наряду с алкогольной).
Причины сухости кожи лица
Потрескавшиеся губы, болевые ощущения в слизистых оболочках, ощущение сухости кожи лица – все это может свидетельствовать об аутоиммунной или аллергической реакции на алкоголь. Если симптомы появились после употребления конкретного спиртосодержащего напитка, следует отказаться от него на длительное время – минимум на один год. Возобновление реакции после этого срока является серьезным показателем, и лучше навсегда исключить его из списка употребляемых напитков.
Помогут решить проблему с сухостью кожи сорбенты и желчегонные препараты:
- активированный уголь;
- энтеросгель;
- смекта;
- кукурузные рыльца;
- сироп шиповника;
- аптечные желчегонные сборы;
- лив-52.

Сухая кожа лица после алкоголя может проявляться как симптом аллергии, если сопровождается шелушением, покраснением, шершавостью. Также повреждают подозрения сильные отеки, появление красных пятен или мелкой сыпи (типа крапивницы), воспаленные слезящиеся глаза. Свидетельствовать о данной проблеме могут и другие реакции организма, поэтому важно незамедлительно обратиться к врачу.
Почему ухудшается состояние кожи?
Если употребление алкоголя носит регулярный характер, и состояние кожи заметно ухудшается, следует серьезно задуматься о своем здоровье. Нередко спиртное оказывает лишь косвенное влияние, «вскрывая» более глобальные проблемы организма. Возможно, речь идет о поражении поджелудочной железы, кишечника или печени. В таких случаях дерматолог мало чем поможет, нужно искать истинную причину, проконсультировавшись в другими врачами.
С чем связана непроизвольная дрожь (тремор)?
Хронический алкоголизм протекает с определенными симптомами, в числе характерных признаков – тремор головы, рук, языка. Это непроизвольная мелкая дрожь, которая имеет свойство усиливаться утром и натощак. В ряде случаев после принятия пищи или порции спиртного тремор исчезает, поэтому алкоголики не могут обойтись без опохмела. В то же время человек без алкогольной зависимости в состоянии похмелья испытывает отвращение к спиртному (к запаху и виду).
Это непроизвольная мелкая дрожь, которая имеет свойство усиливаться утром и натощак. В ряде случаев после принятия пищи или порции спиртного тремор исчезает, поэтому алкоголики не могут обойтись без опохмела. В то же время человек без алкогольной зависимости в состоянии похмелья испытывает отвращение к спиртному (к запаху и виду).
Не следует путать мелкий и крупный тремор. Последний охватывает все тело и чаще возникает после однократного чрезмерного употребления алкоголя. Он не говорит о развитии зависимости, но свидетельствует об остром отравлении. Здесь требуется срочное выведение вредных продуктов из организма с помощью детоксикации. Рекомендуется обратиться к врачу для консультации об эффективных способах выведения токсинов.
Причины судорог мышц лица
Поскольку невозможно сразу определить причину этого симптома, необходимо посетить невропатолога. В некоторых случаях это судорожный синдром центрального происхождения, в других – совершенно другая проблема. Установить ее могут только специалисты, в том числе токсиколог, нарколог, невропатолог.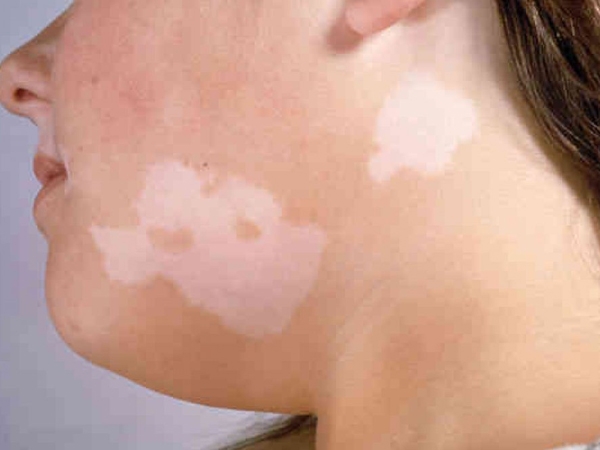
Покраснение глаз при похмельном синдроме
Часто отек лица после алкоголя – не единственный симптом похмельного синдрома. Мешки под глазами и покраснения также становятся последствиями злоупотребления спиртным. Здесь помогут глазные капли, сужающие сосуды. Однако надо помнить, что их действие провоцирует повышение внутриглазного давления, и не удаляется ощущение дискомфорта. Рекомендуемые глазные капли:
- визин;
- офталь
- тетризолин;
- виаль;
- витоптик и другие.
Следует учитывать, что ухудшение внешнего вида – не самое страшное последствие чрезмерного употребления алкоголя. Очень часто спиртное провоцирует возникновение или обостряет серьезное заболевание. Не всегда удается вовремя распознать тревожные симптомы, поэтому важно внимательно относиться ко всем сигналам, которые посылает организм.
Отзывы о статье
4,9
из
5
на основе
34 отзывов пользователей.
причины у женщин, мужчин и детей
Красные пятна на лице – довольно неприятный симптом, который негативно влияет на внешний вид и самооценку человека, мешает общению с окружающими людьми, приводит к развитию психологических проблем. Между тем, подобное явление далеко не всегда является болезнью. А в случаях, когда проблема все же представляет собой симптом того или иного заболевания, ее можно решить путем использования медикаментозных или народных средств. Итак, в чем заключаются причины красных пятен на коже лица? Что необходимо сделать, чтобы избавиться от неприятного явления?
Содержание материала:
Разновидности пятен на лице
Пятна на лице могут отличаться по форме, размеру, интенсивности окраски, наличию или отсутствию внутренней полости. Образования могут сопровождаться шелушением, или иметь гладкую поверхность.
Всего известно около 30 разновидностей кожной сыпи, однако, под определение «пятно» подходит только 6 из них:
- Розеола – бледно-розовое образование, диаметр которого не превышает 1-2 мм.
 Имеет круглую форму, над поверхностью кожи не выступает.
Имеет круглую форму, над поверхностью кожи не выступает. - Пятно – диаметр истинного пятна обычно составляет 5-20 мм, оно не выступает над поверхностью кожи, исчезает при надавливании, однако после восстанавливается на прежнем месте.
- Эритема – обширные участки покраснения, которые могут иметь цвет различной интенсивности, от красного до пурпурного.
- Геморрагия – кровоизлияние под кожу. В зависимости от давности может иметь синий, зеленоватый, желтоватый или серый цвет. Над кожей обычно не выступает.
- Папула – образование диаметром 1-20 мм, возвышающееся над общим уровнем кожи. Имеет куполообразное строение.
- Бугорок – диаметр 1-2 мм, окружен воспалительным инфильтратом, плотный, не имеющий внутренних полостей.
Стоит заметить, что в реальности несколько элементов сыпи могут сливаться, или находиться крайне близко друг к другу, что затрудняет дифференциальную диагностику.
Красные пятна на лице – причины появления
Причины красных пятен на лице у женщины, мужчины или ребенка часто бывают связаны не только с болезнями кожи, но и с патологией других органов и систем.
Физиологическая краснота лица
Физиологическая краснота лица является не болезнью, а особенностью строения тела. Дело в том, что кровеносные сосуды могут залегать на различной глубине. У людей, которые имеют поверхностно расположенную сосудистую сеть, лицо обладает красноватым оттенком. В некоторых случаях на поверхности кожи располагается лишь часть капилляров. В таком случае лицо человека выглядит пятнистым. Подобные особенности практически не поддаются лечению. Скрыть дефект помогут только косметические средства.
Аллергические реакции
Если на лице появились красные пятна и чешутся, это может являться симптомом аллергической реакции. Сыпь при крапивнице имеет диаметр от 3 до 50 мм, окрашена в ярко-красный цвет, сопровождается зудом, жжением. По мере накопления экссудата и сдавления капилляров высыпания становятся белыми, а позже исчезают, не оставляя после себя следов. Нередко вокруг элементов сыпи можно наблюдать расчесы. Подобное наиболее часто встречается у пациентов детского возраста.
Нередко вокруг элементов сыпи можно наблюдать расчесы. Подобное наиболее часто встречается у пациентов детского возраста.
Патологическая краснота лица
Патологическая краснота лица – собирательное понятие, под которым объединяются все причины патологии, не являющиеся физиологическими. Сюда входят болезни желудка, сосудистого русла, сердца, аллергические реакции и прочее. Краснота при этом может быть фрагментарной (пятна, розеолы, эритемы) или тотальной, когда изменяется окраска всего лица.
Психологические причины покраснения лица
Причины красных пятен на лице у мужчины или женщины могут иметь и психологическое происхождение. Чаще всего подобное происходит на фоне стрессовой ситуации. Нормальной реакцией на стресс является возбуждение симпатической нервной системы, один из нервов которой иннервирует тонус сосудистой сетки лица. При этом происходит расширение капилляров, усиление притока крови и появление красных пятен неправильной формы.
Инфекционно-воспалительные заболевания
Одной из наиболее частых причин появления красной сыпи на лице являются инфекционно-воспалительные заболевания.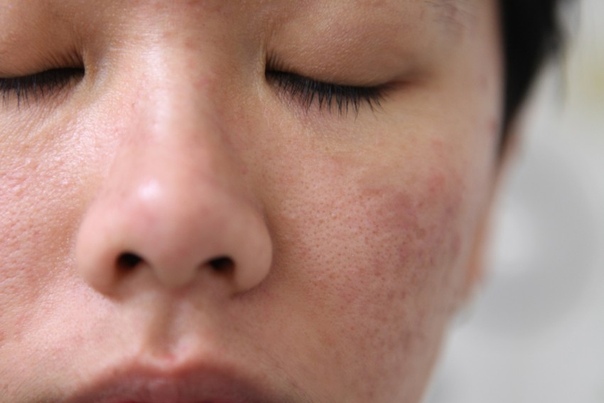
К их числу относят:
- пиодермии – красные пятна, в центре которых может находиться бугорок с внутренней полостью, заполненной гнойным содержимым;
- фурункулез – объемное образование, окруженное пятном гиперемии и возвышающееся над поверхностью кожи;
- сикоз – разлитые участки гиперемии в области роста щетинистых волос;
- рожистое воспаление – участки гиперемии, чаще локализующиеся в области носа, на щеках и в уголках рта. Пятна сливаются между собой, выступают над поверхностью кожи.
- лишай – мелкие пузырчатые высыпания, не переходящие в другой вид сыпи.
Это интересно: как быстро вылечить фурункул в домашних условиях
На заметку: принято считать, что псориаз также входит в группу инфекционно-воспалительных болезней. В реальности это не так. Несмотря на воспалительную природу, заболевание развивается по причинам, не связанным с наличием инфекционного возбудителя.
Заболевания сердца и сосудов
Красные пятна могут являться проявлением сердечнососудистых заболеваний. В первую очередь, гиперемия развивается при патологически расширенных сосудах. Причиной расширения может являться атеросклероз. При этом бляшка мешает нормальному току крови, что приводит к ее скоплению и растяжению сосудистой стенки. Как правило, пятна при этом имеют неправильную форму. При сильном растяжении может быть виден сам расширенный сосуд (сосудистые звездочки). Второй причиной может являться дефицит магния в организме, приводящий к развитию болезней сердца.
В первую очередь, гиперемия развивается при патологически расширенных сосудах. Причиной расширения может являться атеросклероз. При этом бляшка мешает нормальному току крови, что приводит к ее скоплению и растяжению сосудистой стенки. Как правило, пятна при этом имеют неправильную форму. При сильном растяжении может быть виден сам расширенный сосуд (сосудистые звездочки). Второй причиной может являться дефицит магния в организме, приводящий к развитию болезней сердца.
Заболевания органов пищеварительного тракта
В большинстве случаев сыпь возникает при болезнях печени. Высыпания могут иметь форму красных пятен или сосудистых звездочек. Пятна могут свидетельствовать о расширении вен печени, циррозе или раке. В некоторых случаях сыпь развивается и при болезнях кишечника. Механизм развития патологии здесь достаточно прост. Токсины, выделяющиеся в ходе патологического процесса, всасываются в кровь и вызывают явления аллергии.
Индивидуальные особенности строения кожи
Как было сказано выше, к индивидуальным особенностям строения кожи относят неглубокое залегание кровеносных сосудов. Помимо этого, может иметь место гиперпигментация, когда отдельные участки кожи окрашены более или менее интенсивно, чем остальное тело. Примером индивидуальных особенностей является витилиго.
Помимо этого, может иметь место гиперпигментация, когда отдельные участки кожи окрашены более или менее интенсивно, чем остальное тело. Примером индивидуальных особенностей является витилиго.
Другие возможные заболевания
К числу других заболеваний, сопровождающиеся появлением пятен на лице, можно отнести некоторые аутоиммунные процессы и псориаз, который приобретает все большее распространение в силу роста стрессовых факторов и случаев генетической предрасположенности. Заболевание характеризуют красные шелушащиеся пятна на лице, локтях, коленях, подмышечных впадинах. В тяжелых случаях бляшки покрывают практически все тело больного.
Характерной чертой псориаза является волнообразное течение, характеризующееся периодами обострения и ремиссии, сохранением во время ремиссии дежурных бляшек на локтях или коленях, симптом кровяной росы и истыканность ногтей, шелушение бляшек и их выступание над поверхностью кожи.
На заметку: симптом кровяной росы – множественные капиллярные кровотечения, образующиеся при механическом отделении верхнего слоя бляшки.
Истыканность ногтей – наличие на них множественных несквозных отверстий, напоминающих место укола иглой.
После чего может краснеть лицо или возникать красные пятна?
Почему на лице появляются красные пятна, если нет кожных болезней?
Ответ на этот вопрос содержит в себе несколько пунктов:
- Длительное пребывание в помещении с высокой температурой воздуха – тепло способствует расширению внутрикожных сосудов, что приводит к гиперемии кожи.
- Употребление алкоголя – этиловый спирт также приводит к расширению капиллярной сети, что увеличивает теплоотдачу и способствует покраснению лица.
- Аллергия – красные пятна на лице могут внезапно появляться при контакте с аллергеном. Время развития реакции порой составляет всего 1-2 минуты.
- Интенсивное умывание или растирание лица – физически воздействуя на кожу, можно вызвать ее раздражение, что обычно сопровождается гиперемией.
Все вышеописанные состояния не представляют угрозы жизни. Аллергия является показанием для приема антигистаминных средств. Все остальные разновидности гиперемии проходят самостоятельно через несколько минут после окончания действия провоцирующего фактора.
Когда это уже опасно?
Красные пятна на лице представляют собой опасность, если сопровождаются признаками анафилактического шока (бледность, снижение артериального давления, спутанность сознания, резкое ухудшение самочувствия) или ангионевротического отека дыхательных путей (осиплость голоса, затруднение вдоха, синий оттенок губ, мочек ушей). В этом случае следует немедленно вызвать бригаду СМП и по возможности дать больному противоаллергический препарат (Зиртек, Супрастин).
Опасными можно считать и пятна, свидетельствующие о болезнях печени, сердечнососудистой системы или кишечника. Однако здесь они выступают лишь одним, далеко не самым объективным, из симптомов основного заболевания. Диагностическую ценность пятна имеют только в составе общей клинической картины. Инфекционная болезнь кожи, а также гиперемия стрессовой этиологии и физиологическое расширение сосудов при растирании, перегреве или приеме алкоголя опасности для жизни не представляет.
Почему лицо покрывается красными пятнами после алкоголя?
Краснота лица, возникающая после приема алкогольных напитков, обычно бывает обусловлена расширением сосудов капиллярной сети. При этом к поверхности кожи приливает больше крови, что и является причиной гиперемии. Это явление не считается патологическим, и самостоятельно проходит спустя некоторое время после окончания застолья. У людей, страдающих хроническим алкоголизмом, краснота лица может быть постоянным симптомом.
Диагностика
Диагностика кожных болезней осуществляется на основании жалоб больного, анамнеза его жизни и болезни, а также визуального осмотра высыпаний. В большинстве случаев этого оказывается достаточно для постановки диагноза. При подозрении на инфекционное происхождение пятен у пациента берут соскоб для бактериологического исследования. В случае если этиологию болезни нельзя объяснить кожными проблемами, человеку назначается комплексное обследование на предмет заболеваний ЖКТ, сердца, почек и других систем организма.
К какому врачу обратиться?
Любые кожные заболевания требуют обращения к дерматовенерологу. Как правило, дерматовенерологические кабинеты имеются в каждом населенном пункте. При необходимости врач направляет больного на консультацию к другим специалистам (терапевт, гастроэнтеролог, нефролог, онколог).
Лечение в домашних условиях
Лечение пятен на лице в домашних условиях возможно только после постановки диагноза грамотным специалистом-дерматовенерологом. Проявления кожных заболеваний могут быть столь нетипичными, что самостоятельно определить болезнь практически невозможно.
Для лечения псориатических высыпаний, а также раздражения могут использоваться мыла и шампуни, содержащие в себе березовый деготь. Умывание таким мылом должно производиться 3-4 раза в день. Перед сном следует использовать беспарфюмерный увлажняющий крем, так как деготь сушит кожу.
Быстро снять воспалительные и аллергические высыпания можно с помощью таких препаратов, как Синафлан, Целестодерм, Акридерм. Эти средства наносят тонким слоем на очаги поражения, втирать их в кожу не следует. Использовать препарат необходимо 2-4 раза в день, в зависимости от клинического эффекта и выраженности симптомов.
На заметку: описанные мази имеют гормональную природу и могут использоваться только по назначению врача. Как правило, гормоны противопоказаны при инфекционных процессах дерматологического профиля. В этом случае используются антибактериальные или антигрибковые лекарства.
Мази и кремы для наружного применения
Выбор мази или крема, который будет применяться для лечения кожного заболевания, должен осуществляться в соответствии с поставленным диагнозом.
Наиболее часто специалисты назначают следующие лекарственные средства:
- Лостерин – крем для ухода за кожей при хронических дерматитах. Обладает противозудным, смягчающим и увлажняющим действием. Наносится тонким слоем 1-2 раза в сутки, применяется в качестве дополнения к основной терапии.
- Нафтадер – противовоспалительная, обезболивающая и антисептическая мазь. Используется при атопическом дерматите, фурункулезе, язвах. Применяется 1-2 раза в сутки, по назначению врача кратность использования может быть увеличена.
- Экзодерил – бактерицидная и микоцидная мазь, часто применяемая для лечения грибковых заболеваний. Наносится на место поражения 3-4 раза в день, может использоваться в составе компресса.
- Акридерм – стероидный препарат, обладающий ярко выраженным противовоспалительным действием. Быстро снимает отек и воспаление, уменьшает экссудацию. Показан при себорее, псориазе, хронических небактериальных процессах. Наносится от 1 до 5-6 раз в день, тонким слоем. Длительное непрерывное использование не рекомендовано.
Самостоятельно использовать тот или иной препарат не рекомендуется, так как каждый из них обладает своими противопоказаниями и побочными эффектами. Неправильный выбор лекарства может усугубить течение болезни.
Лечение народными средствами
В некоторых случаях неплохого терапевтического эффекта удается добиться при использовании народных средств для борьбы с кожными болезнями.
Маски
Маски для лица являются прекрасным средством лечения как инфекционных, так и неинфекционных болезней кожи. При псориазе, экземе и другой патологии, не связанной с развитием бактериального процесса, используют следующий рецепт.
- Берут одну часть орехово-керосинового экстракта, две части березового дегтя и 3 части рыбьего жира. Компоненты перемешивают и наносят на пораженные участки кожи по 1 разу в день на 30-40 минут. Длительность курса составляет 2 недели. Для приготовления экстракта следует взять 0,3 литра зеленых грецких орехов, измельчить, засыпать в литровую банку и до верха залить керосином. После этого банку накрыть фольгой и оставить на 3 недели. Спустя это время, смесь профильтровать и использовать для составляющей основы для маски.
Воспалительные болезни требуют использования другого рецепта маски.
- Перетертую массу, состоящую из равных частей моркови и репы, разминают до получения однородной кашицы. Смесь наносится на лицо на 20 минут. Маску следует делать ежедневно на протяжении 1-2 недель. Смывать состав рекомендуется молоком.
Растирки
Для лечения кожных болезней могут применяться растирки:
- Облепиховое масло – 5 граммов масла облепихи следует смешать с 95 граммами жирной основы (масло жожоба или переплавленный барсучий жир). Полученной смесью лицо растирают 2-3 раза в сутки. Препарат обладает успокаивающим, противовоспалительным, обеззараживающим действием. Курс лечения – 1-2 недели.
- Отвар листьев ежевики – 100 граммов листа заливают 900 мл воды и кипятят на протяжении 15 минут. После средство процеживают, остужают и используют в качестве растирки или для умывания при лишае, экземе или инфекционных болезнях кожи.
Растирки применяются в качестве вспомогательного, а не основного средства терапии.
Уход за кожей перед сном
При кожных болезнях уход за кожей приобретает особое значение. Перед сном следует провести необходимые лечебные процедуры, после чего умыться прохладной водой без использования химических средств, удалить косметику и нанести на лицо увлажняющий крем, если это не противопоказано при имеющемся заболевании. Крем при болезнях кожи должен быть беспарфюмерным, то есть иметь минимум химических добавок.
Образ жизни, уход за кожей и питание
Образ жизни пациента с кожными заболеваниями мало чем отличается от общепринятых норм ЗОЖ. Следует избегать психологических стрессов, употребления продуктов, способствующих сенсибилизации организма (цитрусовые). Необходимо полноценное питание и сон.
В рацион рекомендуется включить продукты, содержащие в себе большое количество биофлавонидов:
- орехи;
- фасоль;
- яйца;
- зерновые культуры;
- мясо;
- морковь.
Уход за кожей должен производиться регулярно. Следует тщательно удалять остатки лекарственных препаратов и масок после того, как истекло время их использования. Лучше, если для этого будет применяться чистая проточная вода и дегтярное мыло. Спиртосодержащие жидкости использовать нежелательно. Для борьбы с сухостью используется крем, не содержащий в себе парфюмерных добавок. Косметику допустимо использовать в минимальных количествах.
Красные шелушащиеся пятна на лице: что это и как лечить?
Красные шелушащиеся пятна на лице обычно являются признаком псориаза – предположительно аутоиммунного заболевания, причины которого до конца не выяснены. Пятна при этом могут появляться и исчезать, сочетаться с вышеописанными симптомами истыканности ногтей и кровяной росы. В некоторых случаях у пациентов отмечается поражение суставов.
Лечение псориаза производят с применением следующих лекарственных средств:
- препаратов на основе березового дегтя;
- серно-салициловой мази;
- кортикостероидных мазей;
- антигистаминных средств;
- успокаивающих препаратов.
К сожалению, полноценного лечения болезни на сегодняшний день не существует. Псориаз считается неизлечимым заболеванием.
Красные пятна на лице у ребенка: что делать?
Первоочередным действием при появлении красных пятен на лице у ребенка является обращение к врачу для постановки диагноза и назначения необходимой терапии. Другие действия до консультации специалиста предприниматься не должны. Если пятна появились внезапно, после употребления аллергенной пищи или контакта с новым веществом, ребенку допустимо дать таблетку антигистаминного препарата для профилактики тяжелых аллергических реакций. Также не считается вредным умывание холодной проточной водой.
В целом, пятна на лице могут быть симптомом множества заболеваний, рассмотреть которые в формате одной статьи нереально. Некоторые из них практически безопасны, однако представляют собой проблему эстетического характера, другие свидетельствуют о наличии тяжелой патологии. Терапия различается в зависимости от происхождения и вида болезни. В одних случаях бывает достаточно народных средств лечения, в других – требуется использование медикаментов. Поэтому для постановки диагноза и назначения лечения следует обратиться к врачу.
Красные зудящие пятна: что они означают и как их лечить — Красота
Своими советами с WomanHit.ru делится пластический хирург Мадина Байрамукова
Мадина Байрамукова30 мая 2020 00:05
Кожа является самым большим органом человека и выполняет очень важную функцию — барьерную. С помощью кожи организм может себя огородить от проникновения извне токсических веществ, бактериальных агентов, вирусных и грибковых поражений. Зачастую кожа из-за каких-то внутренних причин «устает» реагировать на факторы появления красных зудящих пятен. Попробуем разобраться, какие именно проблемы со здоровьем скрываются за этим неприятным явлением.
Аллергическая реакция. Например, красные зудящие пятна могут быть реакцией организма на медицинские препараты, пищевые красители и добавки, стиральный порошки и даже средства личной гигиены. Первое, что необходимо сделать в этой ситуации, это обратиться в ближайшее время к врачу. Бывает так, что причина такой реакции кожи напрашивается сама собой: вы начали принимать новый лекарственный препарат, сменили гель для душа, и у вас есть основания предполагать, что красные пятна на коже связаны с этими событиями.
Глистная инвазия. Любые посторонние микроорганизмы выделяют продукты своей жизнедеятельности, которые вызывают ответную реакцию организма. Часто такая реакция выражается в кожном зуде и покраснении. На мысль, что причиной красных зудящих пятен являются именно глисты, может навести цикличность высыпаний. Если в течение месяца, с определенным промежутком (раз в 3—5 дней) происходит появление подобных пятен, с долей вероятности можно предполагать, что дело тут в глистной инвазии.
Псориаз. Это хроническое рецидивирующее кожное заболевание, при котором высыпания имеют связь со стрессовыми ситуациями или с каким-то общим заболеванием. Отличительными признаками псориаза являются локализация — чаще всего бляшки располагаются в волосистой части головы, на лице, запястьях. Для заболевания характерно не только наличие красных зудящих пятен, но и белых чешуек на поверхности пятен.
Погрешности в личной гигиене у людей с лишним весом. Иногда красные пятна возникают и при нормальном уходе за собой. Красные зудящие пятна в данном случае появляются в местах кожных складок. Связано это обычно с повышенным потоотделением. Чтобы избежать раздражения необходимо чаще принимать душ и пользоваться гигиенической присыпкой. В течение дня следить за тем, чтобы кожные складки были сухими и протирать их тканевой х/б салфеткой, смоченной в слабом растворе хлоргексидина.
Укусы насекомых. Если вы приехали за город на пикник или просто занимались дачно-огородными делами, то вполне возможно, что причиной появления красных зудящих пятен в вашем случае являются укусы насекомых, например, комаров, чьи посягательства на вас не сразу можно обнаружить, а только тогда, когда укушенное место начнет зудеть. При повышенной реактивности можно принять антигистаминный препарат. Какого-то специфического лечения укусы насекомых в средней полосе не подразумевают. Тем не менее, чрезмерную настороженность должны вызывать красные зудящие пятна, которые резко увеличиваются в размерах, отечность какой-то части тела. В таком случае необходимо незамедлительно показаться врачу.
Себорейный дерматит. Он проявляется в повышенной реактивности кожи на воздействие условно-патогенных микроорганизмов из-за изменения состава и количества кожного сала. Точные причины данной патологии на сегодняшний день не выявлены, но установлена закономерность между проявлением дерматита и заболеваний ЖКТ, нервной системы и нарушениями иммунного статуса. Отличительный признак себорейного дерматита — это наличие четко очерченного слегка глянцевого пятна, которое может при определенных условиях мокнуть и причинять дополнительный дискомфорт.
Фолликулит. Причиной воспаления фолликулов являются бактериальный или грибковые агенты. Данное состояние можно дифференцировать по четкой локализации вокруг волосяных фолликулов. Заболевание часто сопровождается зудом и относится к прогрессирующим. Как следствие на коже могут образоваться труднозаживающие маленькие язвочки.
Лишай (дерматофития). Это грибковое поражение кожи, которое чаще всего проявляется в виде красных зудящих пятен, доставляющих человеку массу неприятных ощущений и эмоций.
Если вы обнаружили у себя красные зудящие пятна, причиняющие вам дискомфорт, и вы на 100% уверены, что их появление не результат укуса насекомых, первое, что необходимо сделать — это не заниматься самолечением. Необходимо обратиться к дерматологу, для правильной диагностики, установления причины появления пятен и назначения грамотного лечения.
Кожные высыпания у малышей — противопоказания к вакцинации. — «Мать и Дитя
При наличии кожных высыпаний вакцинация чаще всего откладывается, так как это является противопоказанием для введения большинства вакцин.
Дорогие родители! В день проведения вакцинации Вашему малышу обязателен осмотр врача-педиатра. Конечно же, ребенок должен быть здоров, у него необходимо накануне вечером и утром перед выходом из дома померить температуру тела и осмотреть кожные покровы. При наличии кожных высыпаний вакцинация чаще всего откладывается, так как это является противопоказанием для введения большинства вакцин. Поэтому мы рекомендуем родителям быть внимательными в отношении кожных высыпаний у малыша и всегда обсуждать причину их появления с медработниками.
В связи с частым возникновением на приемах перед вакцинацией ситуаций, когда родители малышей не обращают внимание на кожные проявления у ребенка и приходят на прием в день вакцинации, мы предлагаем Вам ознакомиться с причинами кожных высыпаний у детей.
Так как наиболее интенсивный график вакцинации имеется у детей на первом году жизни, мы и рассмотрим причины появления сыпи у детей раннего возраста (до 3 лет). Но и в более старшем возрасте родителям необходимо не пренебрегать правилом- прививку делаем детям на фоне полного здоровья, отсутствия острых проявлений заболевания, при наличии показаний- на фоне проведения необходимой медикаментозной подготовки, в большинстве случаев- на фоне соблюдения гипоаллергенной диеты.
Итак, причины кожных высыпаний у детей раннего возраста:
- Аллергическая сыпь
- Опрелость (пеленочный дерматит)
- Потница
- Высыпания на коже при паразитарных инвазиях
- Сыпь при инфекционных заболеваниях
- Геморрагические высыпания при заболеваниях крови и сосудов
- Укусы насекомых
Аллергическая сыпь
Наиболее частой причиной высыпаний у детей первого года жизни является пищевая аллергия, проявления которой многообразны:
- различная по форме и яркости окраски сыпь на теле, чаще на щеках,
- покраснения, шелушение кожи, сопровождающиеся зудом,
- стойкие опрелости,
- гнейс на волосистой части головы и бровях, сохраняющийся после 3-4-го месяца жизни малыша,
- обильная потница при легком перегревании,
- появление на коже волдырей по типу ожога крапивой (крапивница),
- появление отечности кожи, подкожно-жировой клетчатки и слизистых оболочек (отек Квинке).
В последние годы растет количество детей с кожными проявлениями аллергии. Повышенный риск возникновения пищевой аллергии существует у детей, в семьях которых уже были зафиксированы случаи аллергии. При наличии аллергических заболеваний со стороны обоих родителей риск возникновения аллергии у ребенка равен примерно 70-80%, при наличии аллергической патологии со стороны матери — 60%, со стороны отца — 30%, при отсутствии аллергических проблем со стороны родителей — от 10 до 18%. Кроме наследственных факторов, к аллергическим реакциям у грудного ребенка может привести перенесенная гипоксия плода (кислородная недостаточность) во время беременности и родов, быстрый переход на искусственное вскармливание, перенесенные малышом острые респираторно-вирусные и кишечные инфекции с последующим нарушением состава кишечной микрофлоры.
Возникновение пищевой аллергии у детей первого года жизни связано с функциональными особенностями их пищеварительного тракта: низкая активность ферментов, низкий уровень выработки IgA — защитных антител, расположенных на поверхности слизистых оболочек желудочно-кишечного тракта. Именно они обеспечивают местную защиту слизистых оболочек кишечника от чужеродных агентов. По мере введения продуктов прикорма (индивидуально для каждого ребенка — с 4-6 месяцев жизни) происходит дальнейшее созревание ферментных систем. При нарушении сроков и правил введения прикорма возможно возникновение ферментопатии, нарушения равновесия микрофлоры в кишечнике, появление высыпаний на коже, связанных с воспалительной реакцией в стенке кишечника, требующей коррекции и лечения.
И конечно, аллергические реакции у детей, находящихся на грудном вскармливании, связаны с нарушениями в питании кормящей матери, с избыточным употреблением ею высокоаллергенных продуктов.
Выявить причинный аллерген помогает так называемый пищевой дневник, в котором мама регулярно (не менее 14 дней) отмечает все виды питания и питья, получаемые ею или малышом в течение дня, указывает состав блюд, особенности их кулинарной обработки, время кормления и появления нежелательных реакций (жидкий стул, срыгивания, кожные высыпания и т.д.). У детей после года отмечаются высыпания на введение таких продуктов в питание, как конфеты, шоколад, пирожные, кексы и другие кулинарные продукты промышленного производства, содержащие большое количество красителей и консервантов, часто вызывающих аллергические проявления на коже, даже у взрослых. Учитывая незрелость ферментативных систем пищеварительного тракта у детей раннего возраста, незрелость иммунной системы, данные продукты не рекомендуется вводить в рацион детям до 3 летнего возраста.
Если у Вашего малыша периодически отмечаются проявления пищевой аллергии на коже, вакцинация откладывается до момента угасания высыпаний и проводится на фоне приема антигистаминных препаратов, назначаемых врачом-педиатром или аллергологом-иммунологом за несколько дней до вакцинации и после. Необходимо соблюдать гипоаллергенную диеты кормящей маме и ребенку не менее, чем за 7-10 дней до предполагаемой вакцинации и после нее. По назначению врача, вероятно, для стабилизации кожного процесса, необходимо будет применять и наружные средства для лечения кожи, чтобы вакцинация не послужила фактором, спровоцировавшим обострение.
Опрелость (пеленочный дерматит)
Опрелости обычно появляются в крупных складках кожи, особенно там, где детская кожа соприкасается с мочой, калом и подгузниками. Чаще всего опрелости появляются на ягодицах, в пахово-бедренных складках, но иногда кожа может покраснеть подобным образом в подмышечных и шейных складочках и даже за ушками. В запущенных случаях на поверхности могут появляться трещинки, эрозии и язвочки.
Профилактикой опрелостей является своевременная смена пеленок и подгузников, воздушные ванны. При опрелостях врач-педиатр в соответствии с типом кожи назначит ванны с отварами определенных трав, а также средство для нанесения после купания в складочки кожи.
Потница
Потница связана с особенностями строения и функционирования потовых желез. Обычно возникает в жаркую погоду, при перегревании ребенка из-за лихорадки, высокой температуры воздуха или чрезмерного укутывания.
Потница проявляется на коже множественными мелкими (1-2 мм) ярко — красными пятнышками. Высыпания у малышей чаще появляются на шее, груди и животе. Потница малыша практически не беспокоит, и при соблюдении правил ухода за кожей быстро исчезает. Небольшие проявления потницы не являются причиной для медотвода от вакцинации, если нет инфицированных элементов.
Высыпания на коже при паразитарных инвазиях
У грудных детей, чаще с 6-месячного возраста весьма вероятно заражение различными паразитами — острицами, лямблиями, аскаридами. Токсины, продукты жизнедеятельности паразитов, гельминтов всасываются в кровь и являются аллергизирующим фактором, в большинстве случаев могут вызвать появление высыпаний на коже ребенка.
Выявить данный вид высыпаний может только врач-педиатр после проведения осмотра и необходимых обследований, после чего индивидуально назначается лечение.
Сыпь при инфекционных заболеваниях
Если сыпь на коже сопровождается повышением температуры тела, ознобом, насморком, общим недомоганием, потерей аппетита, если отмечался контакт с больными в семье или в общественном месте в течении 7-14 дней вероятно, у ребенка отмечаются проявления инфекции.
Сыпи бывают при таких инфекционных заболеваниях, как: ветряная оспа, корь, краснуха, скарлатина, инфекционный мононуклеоз, менингококкововая инфекция, энтеровирусная инфекция и при других вирусных заболеваниях. Для постановки диагноза осмотр ребенка врачом-педиатром обязательно проводится на дому или в специальном боксе детской поликлиники.
Геморрагические высыпания при заболеваниях крови и сосудов
Кроме инфекций сыпь встречается при заболеваниях крови и сосудов. Геморрагические высыпания имеют вид пятен красного или темного цвета (синячков), не исчезающих при надавливании. При наличии геморрагической сыпи необходима консультация врача-педиатра, врача-гематолога и проведение дополнительных методов исследования.
Укусы насекомых
Дети раннего возраста часто страдают от укусов комаров и мошек. Высыпания на коже родители замечают утром, после пробуждения ребенка или после прогулок в лесо-парковой зоне. Характерно появление розовых или красноватых пятен в основном на открытых участках тела, и обязательно наличие элементов на лице или на одной его половине (в том случае, если ребенок спал на боку).
Чаще всего эта сыпь сопровождаются зудом, но не очень сильным. Общее состояние ребенка не страдает. Рекомендуется нанесение на высыпания антигистаминных гелей, назначенных врачом. Специальные гели уменьшают воспалительную реакцию кожи в месте укуса насекомого и оказывают противозудное действие.
Обнаружив высыпания на коже у ребенка, необходимо обратиться к врачу-педиатру. Для уточнения диагноза врач-педиатр может назначить дополнительное обследование, порекомендует лечение, при необходимости направит ребенка на консультацию к аллергологу-иммунологу, инфекционисту, гематологу или дерматологу.
Будьте здоровы!
Центр Иммунопрофилактики «Мать и дитя-ИДК»
г. Самара, ул. Гагарина, 30/Митирева,16
г. Тольятти, ул. Ворошилова, 73
Телефон единой справочной: 8 800 250 24 24
Как заставить их исчезнуть
Катур Курниаван / EyeEmGetty Images
Посмотрим правде в глаза, любые обострения — от прыщей до экземы — расстраивают. Но когда ваша кожа беспокоит общие красные пятна без очевидной причины, могут быть невероятно раздражающими.
Красные пятна на коже могут возникать по разным причинам, но определение точной причины — самый быстрый способ начать с ними бороться.
Если вы оказались на этой странице, то, вероятно, вы почесываете в затылке, задаваясь вопросом, почему внезапно на вашем лице, туловище, спине появляются небольшие злые пятна, ноги (удалить, если применимо). Чтобы попытаться помочь вам разобраться в происходящем, мы обратились к специалисту по коже и основательнице facialsculpting.co.uk, доктору Нине Бал.
Что вызывает красные пятна?
«Красные пятна на поверхности кожи могут быть разными причинами», — говорит д-р Бал.Временные пятна могут быть результатом тепловой сыпи, псориаза, эритемы, прыщей, экземы, крапивницы, герпеса, укусов насекомых или их сочетания. С другой стороны, постоянные пятна могут быть петехиями, когда кровь вытекает из капилляров на коже, что приводит к появлению красных пятен ». Прекрасный.
неизвестный
Мастер-пластырь от прыщей COSRX (24 пластыря)
COSRX lookfantastic.com6 фунтов стерлингов.00
Красные пятна могут появиться во время беременности, особенно ближе к сроку. Известное как полиморфное высыпание при беременности (ПКП), считается, что оно вызывается изменениями гормонов и растяжением кожи и приводит к зуду, маленьким красным бугоркам и воспаленным пятнам, которые часто возникают на животе и конечностях.
И эти красные пятна могут быть вызваны сыпью после бритья …
Может ли сезон повлиять на то, в чем может быть причина?
‘Да, конечно.Красные пятна (например, тепловая сыпь, сопровождающиеся ощущением покалывания и зуда) чаще встречаются летом, когда кожа более склонна к покраснению, чувствительности и раздражению », — отмечает д-р Бал.
Что касается размещения, доктор Бал сообщает WH , что «петехии наиболее распространены на животе, ногах и руках».
Мы знаем, что чаще экзема и псориаз, как правило, появляются на локтях, коленях и коже черепа, но они вызывают не только красные пятна, но и чешуйчатую текстуру кожи и зуд.
Угри могут появиться на лице, груди и спине, в местах с большим количеством пор и сальных желез. Конечно, прыщи — это не просто красные пятна, они могут сопровождаться гнойными высыпаниями и кистами под кожей.
Может ли стресс вызвать красные пятна?
Кажется, ни одна часть нашего тела не застрахована от воздействия стресса. «Стресс может оказывать влияние на все тело, в том числе и на вашу кожу», — говорит д-р Бал. Это потому, что стресс увеличивает тепло тела и кровоток, что может привести к покраснению, пятнам и раздражению.’
Стоит ли беспокоиться о красных пятнах?
‘Они могут быть, поскольку потенциально они могут быть связаны с сепсисом (очень серьезным иммунным ответом на инфекцию), определенными лекарствами или даже могут быть признаком потенциальных заболеваний, таких как васкулит, тромбоцитопения, лейкемия и витамин C или дефицит К », — предупреждает д-р Бал.
Если вы заметили неожиданное появление красных пятен на теле и можете исключить появление сыпи или высыпаний после бритья, то доктор Бал говорит, что вам «обязательно немедленно проконсультируйтесь с врачом, чтобы исключить потенциально опасные состояния.’
Как избавиться от красных пятен?
Знание причины появления красных пятен может направить вас на путь решения. Ваш терапевт сможет определить причину и при необходимости назначить лекарства. Что касается постоянных красных пятен — петехий — доктор. Бал говорит: «Мы часто рекомендуем не удалять петехии, так как лазер, используемый во время лечения, может оставить шрам, который может быть эстетически хуже, чем сами красные пятна».
КОНСИЛЕР ПОЛНОЙ КРЫШКИ
Макияж навсегда gurumakeupemporium.ком17,92 фунтов стерлингов
Если петехии действительно вас раздражают, попробуйте маскирующее средство с сильной пигментацией, чтобы скрыть их. Ознакомьтесь с редакцией лучших консилеров WH ‘ здесь.
Избавьтесь от шума и получите практические советы экспертов, домашние тренировки, легкое питание и многое другое прямо на свой почтовый ящик. Подпишитесь на БЮЛЛЕТЕНЬ ЖЕНСКОГО ЗДОРОВЬЯ
Эми Лоуренсон Участник WH Эми Лоуренсон — авторитетный журналист о здоровье и красоте с более чем 13-летним опытом работы в таких изданиях, как ELLE, Women’s Health и Byrdie.Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты. Вы можете найти больше информации об этом и подобном контенте на сайте piano.io.
12 распространенных «неровностей» на лице и способы их устранения
Тем не менее, если теги кожи вас не беспокоят, нет причин их удалять. «Но в эстетических целях дерматолог может удалить их, отрезав их или прижигая теплом», — сказал д-р.Шлезингер говорит.
8. Аллергическая реакцияИногда неровности на лице или других частях тела могут быть результатом аллергической реакции на то, что вы ели или носили, или на нанесенный вами продукт.
В некоторых случаях следы на теле могут быть крапивницей (также называемой крапивницей), которая характеризуется покраснением, зудом или рубцами, которые внезапно появляются при воздействии аллергена. Если крапивница легкая, доктор Шлессингер рекомендует просто лечить ее дома с помощью прохладной ванны, лекарств от аллергии, отпускаемых без рецепта, или прикладывать прохладные компрессы к участку.Если крапивница более серьезная, или вы также испытываете одышку, отек или затрудненное дыхание, позвоните своему лечащему врачу или в отделение неотложной помощи, если такового у вас нет.
Другой тип распространенной аллергической реакции или кожной чувствительности, которая проявляется на коже, известен как раздражающий контактный дерматит. Он заметно отличается от крапивницы в том смысле, что представляет собой скорее общее покраснение, чем отдельные рубцы. Это также результат прямого контакта кожи с такими вещами, как ядовитый плющ, украшения или ингредиенты средств по уходу за кожей или косметики.
Как лечить и предотвращать аллергические реакции
Это, вероятно, очевидно, но вам определенно следует прекратить использовать или вступать в контакт с тем, что вызывает вашу реакцию, если вы можете точно определить источник, как САМ объяснял ранее. Чтобы определить причину аллергии, полезно подумать о любых недавних изменениях продукта, которые вы внесли, например о новом моющем средстве, геле для душа или дезодоранте. Затем постарайтесь не поцарапать этот участок, чтобы поврежденная кожа начала заживать. Вы можете принять пероральный антигистаминный препарат и использовать отпускаемый без рецепта бальзам с гидрокортизоном, Dr.Шлезингер говорит.
Если эта тактика не помогает, поговорите со своим дерматологом, который может прописать более сильное противозудное лекарство или укол кортикостероидов, чтобы успокоить воспаление.
9. Шишки из-за экземыЭто распространенное кожное заболевание, также называемое атопическим дерматитом, обычно проявляется в возрасте до пяти лет, но технически может возникнуть в любом возрасте. «Экзема часто проявляется в виде сочащихся или покрытых коркой бугорков, пятен или бляшек, а если хроническая — даже в виде толстых чешуек, и возникает в результате взаимодействия обоих генов и окружающей среды», — Джереми А.Брауэр, доктор медицины, дерматолог из Нью-Йорка, рассказывает SELF.
Существует несколько типов экземы, но обычно это состояние возникает, когда верхний слой кожи не может удерживать влагу и защищать вас от раздражителей, аллергенов и элементов окружающей среды. И, как мы только что объяснили, это состояние выходит за рамки сухой кожи и может вызвать серьезный дискомфорт у людей, страдающих этим заболеванием.
Как лечить и предотвращать экзему
Невозможно предотвратить состояние, но вы можете управлять обострениями.Вы можете поговорить с врачом, чтобы подтвердить, что у вас экзема, чтобы вместе найти правильное лечение. Несколько факторов, включая возраст пациента и их симптомы, могут повлиять на лечение, которое обычно включает пероральные, местные или инъекционные препараты. «Во многих случаях изменение факторов окружающей среды — избегание известных триггеров, изменение купальных привычек — может облегчить симптомы», — говорит доктор Брауэр.
Он рекомендует пациентам выбирать более короткий теплый душ с использованием нежных продуктов без запаха с последующим увлажнением.Он также предлагает стирать одежду моющим средством для чувствительной кожи, таким как Seventh Generation Free & Clear (26 долларов США, Amazon), а также реже мыть руки или после этого обязательно использовать увлажняющий крем. Клиника Кливленда также рекомендует использовать увлажнитель воздуха на ночь, наносить увлажняющий крем (он более эффективен, чем лосьон) несколько раз в день и использовать крем с кортизоном, чтобы облегчить симптомы.
10. Бугорки из-за розацеаДругое хроническое воспалительное заболевание, розацеа, обычно появляется на лице.Говорит Гарден. «Это имеет тенденцию вызывать фоновое покраснение щек, носа, подбородка и нижней части лба, а также появление прыщей у некоторых пациентов».
Как лечить и предотвращать розацеа
К сожалению, никто не знает, что вызывает розацеа, и пока нет полного лекарства от нее. Однако есть способы уменьшить воспаление, вызывающее покраснение и шишки. «Люди с розацеа, как правило, имеют более чувствительную кожу на пораженных участках лица, поэтому полезно заменить жесткое мыло на мягкие очищающие и легкие увлажняющие средства», — говорит доктор.Сад. «Защита от солнца также имеет первостепенное значение при розацеа, поскольку УФ-излучение усугубляет воспаление».
Это вирусная сыпь? Идентификация сыпи у младенцев и малышей
Терминология и типы типичных детских сыпейВы одеваете своего 3-летнего ребенка, когда замечаете грубую прыщавую красную сыпь на ее спине и груди. Вы также найдете это на ее руках и ногах. Что бы это могло быть? Вызвать врача?
Вы забираете своего 6-летнего ребенка из школы и замечаете, что его щеки ярко-красные.Он чувствует себя немного теплым, а затем показывает красную кружевную сыпь на руках. Вы спешите к врачу, опасаясь, что эта сыпь может быть вызвана каким-то необычным заболеванием.
Через час после ужина вы принимаете ванну для годовалого ребенка. Вы замечаете красно-белый приподнятый рубец на ее животике. Вы найдете больше на ее ногах. Через пятнадцать минут она полностью покрыта рубцами. Что бы это могло быть? Следует ли вам срочно отвезти ее в скорую помощь?
[rp4wp]
Сыпь часто встречается в детстве.Розеола может вызывать у детей раннего возраста сыпь, от вирусной инфекции до повышенной пищевой чувствительности, лихорадки и сыпи. Дети постоянно подвергаются различным заболеваниям и раздражителям, вызывающим сыпь. Этот раздел сайта преследует три цели:
- Чтобы помочь вам распознать некоторые из наиболее распространенных детских сыпей,
- Чтобы помочь вам выяснить, в чем может быть причина конкретной сыпи у вашего ребенка и как ее лечить,
- Большинство Это важно, чтобы помочь вам решить, опасна ли сыпь и требует срочного обращения к врачу, или можно подождать до следующего дня для оценки.
Сыпь редко бывает срочной и почти никогда не требует срочного обращения к врачу. Фактически, есть только одна сыпь, которая требует немедленного медицинского осмотра — это сыпь, называемая петехиями или пурпурой, которая включает разрыв кровеносных сосудов под кожей. Позже мы обсудим, как распознать эту сыпь. Практически все другие высыпания могут подождать, пока вы не позвоните своему врачу, чтобы записаться на прием. Сыпь от подгузников обсуждается в отдельном разделе.
Терминология сыпи
Для вас важно понимать слова, которые мы будем использовать в этом обсуждении для описания сыпи. Это также поможет вам точнее описать сыпь врачу по телефону.
- приподнятый — это означает, что вы можете почувствовать шишку, когда потираете пальцами сыпь.
- Плоский — напротив приподнятого. Сыпь приливает к коже и не ощущается.
- Кружевной — это выглядит так, как будто кто-то положил на кожу кусок причудливой кружевной ткани, а затем удалил ее, оставив на коже красный отпечаток кружева.
- Прыщ — это относится к очень маленьким выступающим шишкам с крошечной белой головкой посередине, как прыщик.
- Неровности — это означает именно то, когда это звучит как — выпуклая неровность.
- Пятна — это плоские пятна, которые нельзя прощупать.
- Blistery — это бугорок с прозрачной наполненной жидкостью серединой.
- Пустула — пузырек, заполненный гноем.
- Welt — это приподнятая, частично красная, частично телесная область.Он может быть маленьким или большим. Пример ранта — крапивница.
- Пятна — похожи на рант, но плоские и обычно неоднородного цвета — части красные, а части телесного оттенка.
- Патч — это относится к плоскому участку кожи, большему, чем просто небольшая шишка.
- Ствол — грудь, живот, спина.
Наиболее распространенные высыпания у детей
Вот наиболее распространенные высыпания в детском возрасте. Прочтите их, чтобы увидеть, похожи ли они на сыпь вашего ребенка.Если нет, то следующий раздел может помочь вам определить сыпь. Ни одна из этих 5 высыпаний не требует срочного обращения к врачу, если вы не чувствуете, что ваш ребенок необычно болен.
Ульи
Это ранты. Они могут появиться внезапно из ниоткуда и быстро распространяться. Чаще всего они встречаются на туловище, но также могут быть на конечностях и реже на лице. Отличительной особенностью крапивницы является то, что каждый рубец часто появляется и исчезает в течение 10-15 минут или нескольких часов.Вы увидите несколько рубцов на животе, а затем через час посмотрите еще раз и обнаружите, что они исчезли, только чтобы увидеть новые на спине.
Ранты могут быть маленькими или очень большими, круглыми или неправильной формы, одиночными или сгруппированными вместе и внахлест. Обычно они чешутся, но не всегда. Крапивница появляется, когда в организме возникает аллергическая реакция на самые разные вещи. Такие переменные, как продукты питания, лекарства, внешние раздражители, такие как мыло, моющие средства, материал одежды или трава, могут вызвать аллергическую реакцию.Дети также могут заболеть крапивницей при обычных заболеваниях, таких как простуда или лихорадка. Поскольку это аллергическая реакция, вам необходимо наблюдать за вашим ребенком на предмет наличия других признаков тяжелой аллергической реакции, таких как стеснение в горле, хрипы, затрудненное дыхание или постоянная рвота. Если это произойдет, обратитесь в скорую помощь. Стандартное лечение крапивницы — Бенадрил.
Экзема
Экзему могут вызвать два фактора. Во-первых, генетическая склонность к сухой, раздраженной коже; и во-вторых, кожная аллергия на различные раздражители и продукты.Детская экзема имеет два разных проявления … Когда эта сыпь легкая, она выглядит как плоские, сухие, белые пятна. Во время обострения это проявляется в виде красных раздраженных бугорков. Эта сыпь обычно возникает на внутренней стороне локтей и за коленями у младенцев и детей младшего возраста.
У детей старшего возраста это обычно поражает переднюю часть колен и внешнюю сторону локтей. Он также может появиться на туловище, лице, руках и ногах. У вашего ребенка может быть всего один пластырь или несколько десятков. Экзема может быть либо кратковременной временной реакцией на что-то в окружающей среде вашего ребенка, либо хроническим заболеванием, длящимся годами.Диагностика и лечение детской экземы чрезвычайно сложны. Стандартное лечение — крем с гидрокортизоном 1%, отпускаемый без рецепта.
Вирусная сыпь
Вирусная сыпь часто появляется неожиданно. Существует множество вирусов, которые могут вызывать этот тип сыпи. Некоторые вирусы, такие как ветряная оспа, пятая болезнь и розеола, легко идентифицировать. Однако большинство вирусов не вызывают сыпи своего особого типа, как ветряная оспа. Эти типичные вирусные высыпания могут иметь различный вид, такие как кружевные или прыщавые, выпуклые или плоские, неровности, пятна или пятна, и они часто (но не всегда) начинаются на туловище, а затем распространяются на конечности.Здесь важнее всего понять, что если у вашего ребенка жар или он плохо себя чувствует и у него появляется одна из этих типичных высыпаний, то это, вероятно, безвредный вирус, и беспокоиться не о чем.
Вот краткое описание некоторых идентифицируемых вирусных высыпаний:
Ветряная оспа
Это начинается с нескольких красных пятен или шишек (часто ошибочно принимаемых за укусы насекомых). Лихорадка — обычное дело. На следующий день появится еще много шишек, и первые шишки превратятся в волдыри.На третий день появятся новые шишки, а шишки второго дня начнут покрываться волдырями. На 4-й день начальные волдыри начнут покрыться коркой. Обычно к 5-му дню новые шишки не появляются, и покрываются коркой новые волдыри. На 7 день большая часть волдырей покрывается коркой. Лихорадка может длиться 5 дней. Заражение заканчивается, когда температура прекращается и все волдыри покрываются коркой. Если это похоже на то, что есть у вашего ребенка, щелкните здесь, чтобы получить полное описание ветрянки.
Очень важное замечание — почти невозможно диагностировать ветряную оспу в первый день, и все еще сложно определить точный диагноз на второй день.Поэтому не приводите ребенка к врачу на 1 или 2 день и ожидайте точного диагноза. Заразна ли эта вирусная сыпь? Да, это так, поэтому, если вы считаете, что это ветряная оспа, поместите ребенка в карантин до 3-го дня. Если пятна прогрессировали, как описано выше, вам, вероятно, даже не понадобится врач, чтобы подтвердить это. Обострение вирусной сыпи? Доктор Сирс советует: когда вы впервые заметите какие-то пятна, обведите их кружком. Если они превращаются в волдыри в течение 24 часов, считайте это ветрянкой.
Примечание. Вашему ребенку доступна высокоэффективная вакцина против ветряной оспы. О вакцине читайте здесь.
Пятая болезнь (или болезнь пощечины щеки)
Это очень распространенный вирус. Это начинается с появления ярко-красных щек, напоминающих пощечины, а иногда и от лихорадки. Затем обычная кружевная или прыщавая сыпь распространяется от туловища к конечностям. Также может быть насморк и кашель. Если это похоже на то, что есть у вашего ребенка, щелкните по нему для подробного обсуждения.
Коксаки: волдыри на руках, ногах или во рту
Коксаки — это вирус, вызывающий образование волдырей на руках, ногах или во рту. Щелкните здесь, чтобы увидеть картинку.
Период заразности вирусных высыпаний
Стоит отметить, что вопросы «Как долго длится вирусная сыпь?» и «Как долго вирусная сыпь остается заразной?» есть разные ответы в зависимости от того, какое заболевание у вашего ребенка. Как правило, вирусные заболевания заразны за день до появления сыпи и лихорадки.Заражение заканчивается, когда лихорадка спадает на 24 часа (и тайленол не давался, чтобы скрыть лихорадку), даже если сыпь будет продолжаться. Ветряная оспа — исключение (см. Выше).
Розеола
Это одна из наиболее частых причин лихорадки и сыпи у младенцев и детей младшего возраста. Он начинается с трех дней средней или высокой температуры без каких-либо других симптомов. На четвертый день температура спадает, и у вашего ребенка появляется сыпь, но он почти полностью поправляется. Сыпь состоит из красных пятен и шишек, начиная с верхней части спины и шеи и распространяясь вниз по туловищу и на конечности.Иногда имеет ажурный вид. Если это похоже на то, что есть у вашего ребенка, нажмите здесь, чтобы получить дополнительную информацию о розеоле.
Укусы насекомых
Это очень частое явление у детей, даже если у вас нет домашних животных и вы регулярно убираетесь в доме. Если у вашего ребенка появилось несколько (обычно менее 20) красных шишек с видимым точечным отверстием посередине, то это, вероятно, укус насекомого.
Тепловая сыпь
Появляется в виде крошечных красных прыщиков, шишек или пятен.Обычно он появляется на задней части шеи или в пояснице, но может поражать все туловище. Это происходит из-за пота, тепла и одежды. Вылечите это, охладив ребенка, проветривая область или применив прохладную тряпку для мытья посуды.
Контактная сыпь
Существует два типа контактной сыпи.
Первый тип контактной сыпи проявляется в виде красных выпуклых бугорков или пятен и может иметь слегка покрытую коркой поверхность. Очень сильно зудит. Они также могут образовывать линию на коже от раздражителя, царапаемого вдоль кожи.Часто сначала это ограничивается одной или двумя небольшими участками тела. Однако они могут распространиться в ближайшие несколько дней. Это вызвано контактом с раздражителем, таким как ядовитый плющ, другие растения, чистящие средства или другие химические вещества. Обратите внимание на красное выступающее пятно с твердым дренажем посередине. Обратите внимание на прямые линии сыпи из-за расчесывания и распространения яда.
Этот тип контактной сыпи лечится с помощью безрецептурного гидрокортизона 1%, лосьона каламина и жидкости Benadryl от сильного зуда.При необходимости можно использовать более сильные кремы, отпускаемые по рецепту. Вы можете предотвратить этот тип сыпи, нанеся на кожу лосьон перед приключениями, а затем промыв кожу после возвращения домой специальным лосьоном, доступным в магазинах спортивных товаров. Один из таких брендов — Tech-Nu, но любой бренд должен работать.
Второй тип контактной сыпи более распространен по всему телу, очень похож на обычную вирусную сыпь, описанную выше. Это проявляется в виде мелких красных прыщиков или небольших пятен.Это может быть вызвано огромным количеством раздражителей, таких как новая одежда, мыло, шампуни, пены для ванн, моющие средства или смягчители ткани, загар или другие лосьоны, простыни, трава, бассейны или что-либо еще, что контактирует с вашим ребенком. кожа. Лечение заключается в том, чтобы выяснить причину и при необходимости использовать гидрокортизон, как указано выше.
Импетиго
Импетиго — это бактериальная инфекция кожи, которая может возникать практически где угодно, но чаще всего встречается в области рта и носа.Он выглядит как красные выпуклые неровности или пятна с корочкой медового цвета на поверхности. Лечится рецептурной мазью с антибиотиком.
Сыпь на лице
Практически у всех младенцев и маленьких детей в какой-то момент в детстве появляется сыпь вокруг рта и щек. Обычно это проявляется в виде плоских или слегка приподнятых пятен с крошечными красными бугорками, разбросанными вокруг рта и подбородка. У ребенка сыпь вокруг рта может быть вызвана слюнотечением, пустышками, чрезмерным удерживанием размазанной пищи на лице или трением лица об одежду родителей.
Эта сыпь часто остается неделями. Когда кажется, что он наконец-то прояснился, что-то снова его раздражает, и он возвращается еще на несколько недель. Со временем это исчезнет навсегда, и никакого лечения на самом деле не потребуется. Если его внешний вид вас беспокоит, вы можете попробовать наносить лечебную мазь Аквафор, мазь ланолина (используется при воспаленных сосках во время грудного вскармливания) или 1% крем с гидрокортизоном два раза в день до полного исчезновения. Но будьте осторожны, он, вероятно, вернется.
Стригущий лишай
Появляется в виде красного выпуклого кольца с почти нормальной кожей посередине.Зуд — обычное дело. Таких колец может быть любое количество, от одного до 10 и более. Это не вирусная сыпь, она вызвана грибком. Передается от других инфицированных животных или людей. Обычная сыпь в виде мелких красных шишек может появиться на любом участке тела — это аллергическая реакция на грибок, вызывающий сыпь. Лечение представляет собой безрецептурный Лотримин AF (клотримазол) два раза в день в течение нескольких недель или до исчезновения. Смотрите нашу статью о Стригущий лишай для более подробного обсуждения и фото.
Бородавки
Бородавки довольно очевидны и обычно возникают на руках и ногах.
Бородавки из моллюска
Бородавки из моллюска — это еще один тип бородавок, но они имеют другой вид и обычно возникают на груди или верхней части бедер. Это гладкие шишки телесного цвета с ямочкой в центре, которые обычно образуются скоплениями. Размер может быть разным: от кончика шариковой ручки до примерно половины размера ластика карандаша. Также они могут чесаться.
Это самые частые высыпания у детей.Если ваш ребенок не ведет себя очень плохо, не требуется срочный звонок к врачу или визит в отделение неотложной помощи.
Уход за сыпью в детском возрасте Лечение сыпи в детском возрасте — когда обращаться к врачуПосле ознакомления с указанными выше условиями и связанными статьями это должно помочь вам решить, нужен ли вашему ребенку визит к врачу. Вот два общих правила:
- Вам не нужно обращаться к врачу, если сыпь не беспокоит и ваш ребенок счастлив.
- Большинство этих высыпаний могут оставаться неделями. В конечном итоге они исчезнут сами по себе, даже если это вирус, вызывающий симптомы сыпи. Ваш врач должен оценить любую сыпь, которая сохраняется более четырех недель.
ЕДИНОЕ РАСШИРЕНИЕ, КОТОРЫЕ ТРЕБУЕТСЯ СРОЧНЫЙ ЗВОНОК ВАШЕМУ ВРАЧУ ИЛИ ЕГО ПОСЕТИТЬ СРАЗУ
Петехии или пурпура образуются при разрыве кровеносных сосудов под кожей.Петехии выглядят как крошечные красные точечные плоские пятна. Они выглядят так, как будто кто-то использовал красную чернильную ручку с тонким наконечником, чтобы нанести маленькие точки на кожу. Пурпура похожа, но больше по размеру и может быть более фиолетовой или синей. Два наиболее важных признака, по которым вы можете отличить эти пятна от других высыпаний:
- Они не бледнеют, когда вы нажимаете на них. Многие другие виды пятен при нажатии становятся белыми или телесными на 1-2 секунды, а затем снова становятся красными.Петехии и пурпура останутся красными или пурпурными. При нажатии они совсем не побледнеют.
- Они полностью плоские. Поскольку они возникают под кожей, вы не почувствуете никаких ударов.
Есть одна ситуация, когда петехии не нужны. Если у вашего ребенка очень сильный кашель или рвота, давление в голове может привести к разрыву мелких кровеносных сосудов на коже лица и шеи и образованию петехий. ЭТИ ПЕТЕХИИ В порядке. ОНИ НИЧЕГО НЕ ОБЕСПЕЧИВАЮТ.
ПЕТЕХИА ИЛИ ПУРПУРА, ОБНАРУЖЕННАЯ ВЕЗДЕ НА ТЕЛЕ, КРОМЕ ЛИЦА И ШЕИ, МОЖЕТ БЫТЬ ПРИЗНАКОМ ПРОБЛЕМЫ КРОВОТЕЧЕНИЯ ИЛИ СЕРЬЕЗНОЙ ИНФЕКЦИИ. НЕМЕДЛЕННО СВЯЖИТЕСЬ С ВАШИМ ВРАЧОМ, ЕСЛИ ВЫ ПОДОЗРИВАЕТЕ ПЕТЕХИЮ ИЛИ ПУРПУРУ.
Доктор Сирс, или доктор Билл, как его называют его «маленькие пациенты», уже более 40 лет консультирует занятых родителей о том, как вырастить более здоровые семьи. Он получил медицинское образование в Детской больнице Гарвардской медицинской школы в Бостоне и Больнице для больных детей в Торонто, крупнейшей детской больнице в мире, где он был заместителем начальника отделения интенсивной терапии новорожденных, а затем стал руководителем педиатрии в Toronto Western. Госпиталь, учебный госпиталь Университета Торонто.Он работал профессором педиатрии в Университете Торонто, Университете Южной Каролины, Медицинской школе Университета Южной Калифорнии и Калифорнийском университете: Ирвин. Будучи отцом 8 детей, он 20 лет тренировал спортивную команду Малой лиги и вместе со своей женой Мартой написал более 40 книг-бестселлеров и бесчисленное количество статей о питании, воспитании детей и здоровом старении. Он работает консультантом по вопросам здоровья для журналов, телевидения, радио и других средств массовой информации, а также его AskDrSears.com — один из самых популярных сайтов о здоровье и воспитании детей. Доктор Сирс появился в более чем 100 телевизионных программах, включая 20/20, Good Morning America, Oprah, Today, The View и Dr. Phil, а также был показан на обложке журнала TIME в мае 2012 года. Он известен своим научный подход к здоровью семьи.
Доктор Билл Сирсвысыпаний лекарств | Johns Hopkins Medicine
Что такое лекарственная сыпь?
Лекарственная сыпь — это реакция организма на определенное лекарство.Тип сыпи зависит от лекарства, вызвавшего ее, и вашей реакции. Лекарства связывают со всеми типами сыпи, от легкой до опасной для жизни. Сроки появления сыпи также могут варьироваться. Оно может появиться сразу или через несколько недель после первого приема лекарства.
Сыпь, вызванная лекарствами, можно отнести к одной из трех групп:
Сыпь, вызванная аллергической реакцией на лекарство
Сыпь как нежелательный побочный эффект определенного лекарства
Сыпь, вызванная повышенной чувствительностью к солнечному свету, вызванная лекарством
Какие типы высыпаний вызываются лекарствами?
| Тип сыпи | Симптомы | Причина |
|---|---|---|
| Угри | Прыщи и красные участки, которые чаще всего появляются на лице, плечах и груди | Анаболические стероиды, кортикостероиды, бромиды, йодиды и фенитоин |
| Эксфолиативный дерматит | Красная чешуйчатая кожа, которая может утолщаться, шелушиться и затрагивать все тело | Антибиотики, содержащие сульфамид, барбитураты, изониазид, пенициллины и фенитоин |
| Фиксированная лекарственная сыпь | Темно-красная или пурпурная сыпь, появляющаяся на одном и том же месте | Антибиотики и фенолфталеин (содержится в некоторых слабительных) |
| Ульи | Красные шишки с выступом | Аспирин, некоторые лекарственные красители, пенициллины и многие другие лекарства |
| Морбиллиформная или макулопапулезная сыпь | Плоская красная сыпь, которая может включать прыщи, похожие на корь | Антибиотики, гипотензивные средства и контрастный краситель относятся к числу наиболее распространенных лекарств, но любое лекарство может вызвать эту сыпь |
| Пурпурные высыпания | Пурпурные участки на коже, часто на ногах | Некоторые антикоагулянты и диуретики |
| Синдром Стивенса-Джонсона | Волдыри или ульевидная сыпь на слизистой оболочке рта, влагалища или полового члена, которые могут распространяться по всему телу | Антибиотики, содержащие сульфамид, барбитураты, пенициллины и некоторые лекарства, используемые от судорог и диабета |
Как диагностируется лекарственная сыпь?
Диагностировать сыпь, вызванную реакцией на лекарство, сложно.Во-первых, необходимо провести полный обзор всех лекарств, отпускаемых по рецепту и без рецепта. Даже небольшое количество лекарства может вызвать серьезную реакцию на коже. Кроме того, реакция может возникнуть даже после длительного приема лекарства. Ваш лечащий врач обычно советует вам прекратить прием любых лекарств, которые не нужны для поддержания вашей жизни, чтобы увидеть, уменьшится ли реакция. Если возможно, ваш поставщик медицинских услуг может прописать вам заменяющее лекарство. В некоторых случаях для постановки диагноза может быть сделана биопсия кожи.
Лечение лекарственной сыпи
Состояние обычно проходит, если вы прекращаете принимать лекарство, вызывающее реакцию. Другое лечение может включать:
Кортикостероиды
Антигистаминные препараты
Аллергические реакции могут быть серьезными и даже смертельными. Если появляется сыпь, важно сразу же обратиться к врачу.
Центр дерматологии Альфа — Розацеа
Что такое розацеа?
Розацеа — распространенное заболевание кожи, которое часто начинается с покраснения, похожего на румянец, которое появляется на лице — обычно на щеках, носу, подбородке или лбу.Покраснение может постепенно появляться на ушах, груди, спине и глазах. Сначала покраснение может появляться и исчезать, но со временем оно может стать более стойким, и могут появиться видимые кровеносные сосуды и крошечные прыщики. Некоторые люди могут также чувствовать жжение или зуд на лице.
Розацеа прогрессирует, то есть, если симптомы не лечить и триггеры не устранены, они могут со временем ухудшиться. Розацеа — это хроническое (долгосрочное) заболевание, и, хотя лечения нет, его симптомы можно уменьшить и контролировать.Розацеа не заразна, поэтому вы не можете «заразиться» при контакте с кем-то, у кого она есть.
Что вызывает розацеа?
Никто не знает точной причины розацеа, но можно определить «триггеры», которые могут вызвать обострение симптомов. Некоторые триггеры перечислены ниже в этой брошюре. После постановки диагноза вы можете управлять его признаками и симптомами.
Кто заболевает розацеа?
Если вы думаете, что у вас розацеа, вы не одиноки. По оценкам, почти 1.6 миллионов канадцев страдают розацеа, что делает ее очень распространенным заболеванием кожи. Есть несколько факторов, которые могут увеличить ваши шансы на развитие розацеа.
- Розацеа обычно возникает в возрасте от 30 до 50 лет, хотя иногда ее можно увидеть и у детей.
- Розацеа часто развивается у светлокожих людей ирландского, шотландского, английского или восточного или североевропейского происхождения.
- Женщины более подвержены розацеа, чем мужчины; однако мужчины, как правило, испытывают более серьезные симптомы.
- Семейный анамнез розацеа (например, у родственника, у которого было диагностировано или проявляются симптомы этого состояния.
Как узнать, что у меня розацеа?
Розацеа часто принимают за другие временные кожные заболевания, которые могут исчезнуть сами по себе, например, солнечный ожог или прыщи. Однако есть несколько простых вопросов, которые вы можете задать себе, чтобы узнать, возможно ли у вас розацеа:
- Вам от 30 до 50 лет?
- Вы светлокожие и / или ирландцы, шотландцы, англичане или выходцы из Восточной или Северной Европы?
- У вас есть семейная история розацеа?
- Чувствуете ли вы зуд, жжение или покалывание при использовании определенных продуктов для лица, таких как мыло, увлажняющие средства или косметика?
- Вы часто краснеете или часто испытываете покраснение лица?
- Ваше лицо красное и / или покрывается пятнами после горячей ванны / душа или после тренировки?
- Краснеет ли ваше лицо после употребления алкоголя, горячих напитков или острой пищи?
- Стрессовые ситуации заставляют ваше лицо покраснеть или покраснеть?
- У вас на лице маленькие расширенные кровеносные сосуды?
- У вас есть красные шишки (прыщики) на лице, но без черных точек?
- Есть ли у вас ощущение песка в глазах или кажутся налитыми кровью даже после хорошего ночного сна?
Если вы ответили утвердительно на несколько из этих вопросов, вам следует поговорить со своим врачом о назначении встречи с доктором.Томи.
Общие признаки и симптомы розацеа
Хотя признаки розацеа могут отличаться от одного человека к другому, розацеа обычно включает по крайней мере один из следующих основных признаков.
Основные признаки розацеа
Промывка: Люди с розацеа обычно краснеют или легко краснеют. Обычно это самый ранний признак состояния.
Стойкое покраснение: Покраснение или покраснение на лице не проходит в течение длительного времени, часто напоминающее солнечный ожог.Это наиболее частый признак розацеа.
Шишки и прыщи: Люди с розацеа могут начать замечать маленькие красные твердые шишки или прыщи, заполненные гноем. Хотя они могут выглядеть как прыщи, угрей, которые часто наблюдаются при прыщах, нет, и в покрасневшей области может быть жжение или покалывание.
Видимые кровеносные сосуды: На поверхности кожи могут появляться мелкие кровеносные сосуды.
Вторичные признаки розацеа
Раздражение глаз: Глаза могут раздражаться и казаться водянистыми или налитыми кровью, состояние, известное как глазная розацеа.Веки также могут покраснеть и опухнуть, и ячмень (красные болезненные бугорки на веках) являются обычным явлением. В тяжелых случаях глазная розацеа без медицинской помощи может привести к повреждению роговицы и потере зрения.
Жжение или покалывание: Люди с розацеа часто испытывают жжение или покалывание на лице, иногда с зудом или ощущением стянутости.
Сухость Внешний вид: Кожа на лице может стать сухой и шероховатой на ощупь.
Бляшки: Красные пятна, известные как бляшки, могут стать заметными на некоторых участках без изменений кожи вокруг них.
Утолщение кожи: Кожа может стать толстой и увеличиваться из-за избытка тканей, как правило, на носу. Это состояние, известное как ринофима, чаще встречается у мужчин, чем у женщин.
Отек: Отек лица, известный как отек, может сопровождать другие признаки розацеа или возникать независимо.
Признаки за пределами лица: Признаки и симптомы розацеа могут также развиваться за пределами лица, чаще всего на шее, груди, волосистой части головы или ушах.
Различные типы розацеа
Существуют разные типы розацеа, и каждый из них имеет свои особенности.Чаще всего подтип 1.
| Подтип | Характеристики | Научное название |
|---|---|---|
| 1 | В основном покраснение и покраснение в центре лица. У этого типа также могут появиться отеки и красные кровеносные сосуды, а также грубые участки кожи, жжение и покалывание. | Эритематотелангиэктатическая розацеа. |
| 2 | Стойкое покраснение по центру лица с прыщами и прыщами, напоминающими прыщи.Также могут возникнуть жжение и покалывание. Этот тип часто встречается после или в сочетании с подтипом 1. | Папулопустулезная розацеа. |
| 3 | Утолщенная кожа с неровной поверхностью чаще всего поражает нос, который становится увеличенным и бугристым («ринофима»). Может возникать после или в сочетании с подтипами 1 и 2. | Фиматозная розацеа. |
| 4 | Красные раздраженные глаза.Глаза могут казаться водянистыми или налитыми кровью. Симптомы могут включать ощущение, будто что-то попало в глаз, жжение или покалывание, сухость, светочувствительность, нечеткость зрения. Может возникать с куперозом или без него. | Глазная розацеа. |
| Эритематотелангиэктатическая розацеа | Папулопустулезная розацеа | |
| > | ||
| Фиматозная розацеа | Розацеа глазная |
Хотя розацеа в настоящее время не поддается лечению, при надлежащем уходе за кожей, ведении образа жизни и / или лечении ее признаки и симптомы могут быть уменьшены.Признаки и симптомы розацеа могут отличаться от одного человека к другому, поэтому доктор Томи определит для вас правильную стратегию лечения.
Стратегии ухода за кожей
Правильный рутинный уход за кожей «Очищает, увлажняет и защищает» может помочь контролировать симптомы розацеа. Люди с розацеа часто обнаруживают, что их кожа чувствительна, поэтому важно выбирать продукты, которые не вызывают раздражения и не вызывают раздражения.
- Очистка: используйте мягкое очищающее средство без мыла, смойте теплой водой (не горячей) и осторожно промокните полотенцем.Никогда не трите, не трите и не используйте грубую мочалку, так как это может вызвать раздражение розацеа.
- Увлажнение: Розацеа часто ассоциируется с сухой, шелушащейся кожей. Чтобы восстановить увлажнение без раздражения, выберите увлажняющий крем без отдушек и некомедогенный (не забивает поры).
- Защита: солнечные лучи могут вызвать обострение симптомов розацеа. Ежедневно используйте солнцезащитный крем без отдушек с SPF 30 или выше, чтобы защитить кожу.
Косметика и / или корректирующий камуфляж также могут использоваться для уменьшения видимых признаков розацеа.Чтобы избежать раздражения, лучше всего выбирать косметические средства без отдушек и некомедогенные. Корректирующие средства Camouflage, такие как макияж с зеленым оттенком, часто минимизируют красные тона на коже и помогают скрыть пятна, вызванные розацеа. Корректирующий камуфляж также может помочь увлажнить кожу. Продукты Corrective Camouflage доступны в Alphaderm.
Общие триггеры розацеа
Как и многие другие кожные заболевания, симптомы розацеа могут появляться и исчезать сами по себе.Некоторые люди могут протекать неделями, даже месяцами без каких-либо симптомов. Вы можете заметить, что определенные факторы в вашей повседневной жизни, например, могут вызвать «обострение» симптомов розацеа (интенсивная вспышка покраснения, шишек и / или прыщей).
| Спусковой крючок | Детали | Что вы можете сделать, чтобы помочь справиться с этим |
|---|---|---|
| Погода | Солнце, жара, влажность, холод и ветер могут вызвать вспышку розацеа. | Защищайте кожу от солнца, ветра и избыточного тепла:
|
| Еда и напитки | Еда и напитки могут влиять на симптомы розацеа.Вот лишь несколько продуктов и напитков, которые могут вызвать обострение симптомов розацеа:
| Следите за тем, какие продукты и напитки вызывают у вас симптомы розацеа, чтобы вы могли попытаться избежать их в будущем. |
| Интенсивные упражнения | Физические упражнения — важная часть здорового образа жизни, но они могут вызвать обострение розацеа. | Ключ к успеху — умеренность — если интенсивные упражнения вызывают симптомы розацеа, старайтесь не перегреваться:
|
| Напряжение | Эмоциональный стресс — важный пусковой механизм для людей с розацеа. | Если у вас проблемы со стрессом, попробуйте некоторые из следующих средств снижения стресса:
|
| Состояние здоровья | Некоторые основные состояния здоровья могут стимулировать реакцию приливов крови и вызывать обострения розацеа, например:
|
|
| Наркотики | Некоторые лекарства могут вызывать покраснение лица, что приводит к обострениям.
| Если у вас возникли обострения в результате приема этих препаратов, обсудите проблему со своим врачом или фармацевтом.Не прекращайте прием лекарств, не посоветовавшись с врачом. |
Варианты лечения
Существуют также различные варианты лечения, которые помогут справиться с розацеа. Поговорите с доктором Томи, чтобы узнать, подходит ли какой-либо из них для вас. Варианты лечения, обычно используемые при розацеа, включают:
- Антибиотики местного применения
- Антибиотики для перорального применения
- Лазерная хирургия / электрохирургия (для уменьшения покраснения и уменьшения видимости кровеносных сосудов).
Другие полезные советы по защите кожи, склонной к розацеа
- Обращайтесь с лицом осторожно: не трогайте и не царапайте кожу, а также не используйте мочалки, щетки, жесткие губки или грубые полотенца для лица.
- Защитите лицо на улице в холодную или ветреную погоду: всегда закрывайте щеки и нос шарфом.
- Обеспечьте увлажнение кожи: пейте много воды и используйте увлажнитель воздуха в сухие зимние месяцы.
- Избегайте перегрева кожи: сократите время купания; используйте теплую воду вместо горячей воды.
- Избегайте использования очищающих средств, вызывающих покраснение или жжение: держитесь подальше от средств по уходу за кожей, содержащих спирт, в том числе лосьонов после бритья.
- Также избегайте продуктов по уходу за кожей, которые содержат любой из следующих ингредиентов: гамамелис, ментол, мята перечная, салициловая кислота, масло эвкалипта или гвоздичное масло.
- Используйте электробритву, а не лезвие, так как это может вызвать дополнительное раздражение. Если вы используете лезвие, регулярно меняйте его, чтобы не поцарапать.
- Убедитесь, что ткань, которая будет прилегать к лицу или к коже, мягкая, дышащая и не вызывает раздражения. Выбирайте натуральные волокна, кроме шерсти. Хлопок, лен и шелк — хорошие варианты.
Alphaderm — лучшее место для начала диагностики розацеа и рекомендаций по лучшей программе лечения для вас.
назад >>
Сыпь и кожные заболевания у новорожденных
Обзор темы
Какие кожные заболевания являются наиболее распространенными у новорожденных?
У новорожденных очень часто появляется сыпь или другие кожные проблемы.У некоторых из них длинные имена, которые сложно произнести и которые звучат пугающе. Но большинство уйдет само через несколько дней или недель.
Вот некоторые особенности кожи вашего ребенка, которые вы можете заметить.
- Похоже на прыщики.
- У младенцев часто появляются прыщи на щеках, носу и лбу. Эти детские прыщи могут появиться в течение первых нескольких недель жизни и обычно проходят сами по себе в течение нескольких месяцев. Детские прыщи не имеют ничего общего с тем, будут ли у вашего ребенка проблемы с прыщами в подростковом возрасте.
- Маленькие белые пятна очень часто появляются на лице новорожденного в течение первой недели. Пятна называются милиами (скажем «МИЛ-э-э-э»). Иногда белые пятна появляются на деснах и нёбе, где их называют жемчугом Эпштейна. Белые пятна проходят сами по себе через несколько недель и не причиняют вреда.
- Кожа ребенка выглядит пятнистой.
- В течение первых двух дней жизни у многих младенцев появляются безобидные красные пятна с крошечными шишками, которые иногда содержат гной.Это называется токсической эритемой (скажите «эй-э-э-мах ТОК-шик-ум»). Он может появиться только на части тела или на большей части тела. Пятнистые участки могут появляться и исчезать, но обычно проходят сами по себе в течение недели.
- Сыпь, называемая пустулезным меланозом (скажем, «PUS-chuh-ler mel-uh-NOH-sis»), часто встречается у чернокожих детей. Сыпь безвредна и в лечении не нуждается. Это вызывает появление заполненных гноем прыщиков, которые могут открываться и образовывать темные пятна, окруженные дряблой кожей. Младенцы рождаются с ней, и обычно она проходит через несколько дней жизни.Иногда темные пятна могут сохраняться от нескольких недель до месяцев.
- При простуде у новорожденного могут появиться пятнистые кружевные высыпания на конечностях и туловище. Уберите ребенка из холодного источника, и сыпь, как правило, пройдет. Пятнистость обычно не возникает в возрасте старше 6 месяцев.
- У ребенка сыпь.
- У младенцев может появиться тепловая сыпь, иногда называемая потницей, когда они одеты слишком тепло или в очень жаркую погоду. Это красная или розовая сыпь, обычно обнаруживаемая на участках тела, покрытых одеждой.Он часто чешется и доставляет ребенку дискомфорт. Врачи называют эту сыпь потницей (скажите «мил-э-э-э-э-э-э»). Чтобы сыпь исчезла, уберите ребенка из теплой обстановки. Оденьте ребенка в легкую свободную одежду и примите прохладную ванну. Дополнительную информацию см. В разделе Тепловая сыпь.
- Сыпь от подгузников — это красная и болезненная кожа на ягодицах или половых органах ребенка, вызванная длительным ношением мокрых подгузников. Моча и стул могут вызывать раздражение кожи. Опрелость может возникнуть, когда младенцы спят много часов, не просыпаясь.Иногда инфекция, вызванная бактериями или дрожжами, может вызвать опрелость. Если у вашего ребенка опрелости, постарайтесь, чтобы он или она оставались как можно более сухими. Дополнительную информацию см. В разделе «Сыпь от подгузников».
- У многих младенцев появляется сыпь вокруг рта или на подбородке. Это вызвано слюнотечением и срыгиванием. Часто очищайте лицо ребенка, особенно после того, как он поел или срыгнул. Для получения дополнительной информации см. Тему «Срыгивание».
- Иногда на коже ребенка появляются крошечные красные точки.
- Вы можете заметить крошечные красные точки на коже новорожденного. Эти красные точки называются петехиями (скажем, «пух-ти-ки-глаз»). Это пятнышки крови, просочившиеся под кожу. Они вызваны травмой, полученной при протискивании через родовые пути. Они исчезнут в течение первой или двух недель.
- Кожа головы ребенка чешуйчатая.
- Многие младенцы получают так называемые колыбели. Эта чешуйчатая или покрытая корками кожа на макушке ребенка — это нормальное скопление липких кожных масел, чешуек и мертвых клеток кожи.В отличие от некоторых других высыпаний, колыбель можно лечить в домашних условиях шампунем или минеральным маслом. Колыбель обычно снимается к 1 году. Дополнительную информацию см. В теме Колпачок для люльки.
Какие родинки встречаются чаще всего?
Родинки бывают разных размеров, форм и цветов. Некоторые из них плоские, а некоторые образуют приподнятую область на коже. Большинство из них безвредны и не нуждаются в лечении. Они часто блекнут или исчезают по мере взросления ребенка.
- Пятна лосося, , также называемые укусами аистов или поцелуями ангела, представляют собой плоские розовые пятна, которые появляются в основном на задней части шеи, верхних веках, верхней губе или между бровями.Большинство проходит к 2 годам, хотя пятна на шее сзади обычно сохраняются и во взрослом возрасте.
- Родинки — это коричневые шишки, которые могут возникать на любом участке тела.
- Пятна от кофе с молоком — это плоские коричневые родинки, которые обычно имеют овальную форму. Они могут становиться больше и темнее, и ваш ребенок может получать их больше в детстве.
- Монгольские пятна — это гладкие плоские родимые пятна голубого или серо-голубого цвета, обычно на пояснице и ягодицах.Часто они похожи на синяки. Они очень распространены среди новорожденных с более темной кожей. Обычно они исчезают к школьному возрасту, но могут никогда не исчезнуть полностью.
- Пятна от портвейна при рождении имеют розово-красный цвет, а затем становятся более темными красно-пурпурными. Эти родинки образованы кровеносными сосудами, которые не развивались должным образом. Они могут быть большими. Легкие пятна от портвейна могут исчезнуть, но примерно половина из них становится больше по мере роста ребенка. Иногда они становятся толще и темнее.
- Гемангиомы (скажем, «хи-мэн-джи-ох-мух») — это приподнятые синие, красные или пурпурные родинки, образованные скоплением кровеносных сосудов любого размера и формы.Большинство из них растут около года, затем белеют и начинают усыхать.
Дополнительную информацию смотрите в теме Родинки.
А желтуха?
У многих новорожденных кожа и белки глаз имеют желтый оттенок. Это называется желтухой. У новорожденных желтуха обычно проходит сама по себе в течение недели и не требует лечения. Но в редких случаях желтуха усиливается и может вызвать повреждение головного мозга. Вот почему важно позвонить своему врачу, если вы заметили признаки ухудшения желтухи.Если вам кажется, что кожа или глаза вашего ребенка становятся более желтыми, или если ваш ребенок более устал или не ведет себя нормально, позвоните своему врачу. Дополнительную информацию см. В разделе Желтуха у новорожденных.
Когда обращаться к врачу?
Всегда вызывайте врача, если у вас есть какие-либо проблемы, если ваш ребенок не ведет себя нормально или если на коже есть признаки инфицирования. Признаки могут включать:
- Усиление боли, отека или тепла в этой области.
- Красные полосы, идущие от области.
- Гной.
- Увеличение лимфатических узлов в области шеи, подмышек или паха.
- Температура 38 ° C (100,4 ° F) или выше.
- Чрезвычайно суетливый ребенок.
Проблема с кожей | Позвоните своему врачу, если: |
|---|---|
Сыпь от подгузников |
|
Родинки |
|
Волдыри |
|
Желтуха |
|
Если у вас есть сомнения по поводу того, какие лосьоны или другие продукты использовать для кожи вашего ребенка, поговорите с врачом вашего ребенка при следующем посещении. Не все кожные заболевания новорожденных требуют лосьонов и кремов.Обычно нет необходимости использовать лосьоны и другие продукты для здоровой кожи новорожденного.
Кредиты
По состоянию на 22 августа 2019 г.
Автор: Healthwise Staff
Медицинский обзор: Сьюзан К. Ким, доктор медицины, педиатрия
Томас М. Бейли, доктор медицины, CCFP — Семейная медицина
Кэтлин Ромито, доктор медицины — Семья Медицина
Адам Хасни, доктор медицины — семейная медицина
Джон Поуп, доктор медицины, магистр здравоохранения — педиатрия
Текущее состояние: 22 августа 2019 г.
Автор: Healthwise Staff
Медицинский обзор: Susan C.Ким, доктор медицины — педиатрия и Томас М. Бейли, доктор медицины, CCFP — семейная медицина и Кэтлин Ромито, доктор медицины — семейная медицина и Адам Хусни, доктор медицины — семейная медицина, и Джон Поуп, доктор медицины, магистр здравоохранения — педиатрия
7 признаков кожной сыпи это может указывать на что-то серьезное.
Зудящие красные шишки возникли из ниоткуда, и неясно, нужна ли таинственная сыпь врачу или ее можно успокоить с помощью безрецептурных мазей.
Хотя может быть трудно точно определить причину покраснения или зуда кожи, но контактный дерматит может быть распространенной аллергической реакцией на средства по уходу за кожей.Как оказалось, многие высыпания хорошо поддаются лечению безрецептурными средствами.
Но некоторые являются признаком чего-то более серьезного, считают эксперты.
Одно важное практическое правило — обращаться за помощью, если сыпь сопровождалась другими симптомами.
«Большинство высыпаний не опасны для жизни», — сказала доктор Даниэла Крошински, доцент дерматологии Гарвардской медицинской школы и директор стационарной дерматологии и детской дерматологии в Массачусетской больнице общего профиля.
По теме
«Но если вы в целом плохо себя чувствуете и у вас появляется сыпь, это может быть поводом для обращения за медицинской помощью. Ваш лечащий врач или дерматолог должны помочь вам определить, нужно ли это увидеть и нужно ли это срочно осмотреть ».
Сыпь может быть предупреждающим признаком серьезной медицинской проблемы, такой как аутоиммунное заболевание или инфекция Лайма, объяснила доктор Лаура Феррис, доцент дерматологии Медицинского центра Университета Питтсбурга.Или это могло быть просто результатом безобидного, хотя и досадного укуса насекомого или попадания в область ядовитого плюща.
Как узнать, серьезна ли сыпь?
Вот некоторые признаки того, что ваша сыпь должна быть осмотрена медицинским работником:
1. Если у вас есть лихорадка или боль, сопровождающие сыпь.
Вы должны проверить это, сказал Крошинский. Это может быть признаком того, что у вас инфекция или аллергическая реакция.
2.Если у вас внезапное распространение высыпаний, похожих на синяк.
«Это может быть симптом васкулита, и вам нужно проверить это, потому что ваши свертывающиеся клетки могут работать неправильно», — пояснил Крошинский.
3. Если сыпь не проходит.
Возможно, у вас инфекция, сказал Крошинский. «Некоторые высыпания начинаются совершенно безобидно, но затем развивается вторичная инфекция, потому что нарушена целостность кожи, которая является барьером для потенциальных патогенов», — пояснила она.«Признаки инфекции включают тепло и боль, желтые или зеленые мутные выделения и неприятный запах».
Сопутствующие
4. Любая широко распространенная сыпь.
Это может быть признаком серьезной аллергической реакции. «Например, если это произойдет в течение двух недель после начала приема нового лекарства, беспокойство будет заключаться в реакции на лекарство», — сказал Феррис.
5. При сыпи, которая начинает образовывать волдыри. следует направить прямо к врачу, если у вас нет веских оснований подозревать, что вы контактировали с ядовитым плющом, отметили оба эксперта.
Сыпь и волдыри от ядовитого плюща Алами6. Фиолетовые пятна на руках и ногах могут быть признаком бактериальной инфекции сердца, сказал Крошинский. «Вы можете смотреть на кожу как на окно внутрь тела», — объяснила она.
Связанные
7. Если у вас появляется сыпь круглой формы и вы находитесь в районе, где болезнь Лайма является эндемической, вам следует проверить ее, сказал Феррис.
Если вы не готовы к врачу, Крошинский предложил сфотографировать вашу сыпь.
Пациент с болезнью Лайма с характерной сыпью типа «яблочко». Алами«Это может быть полезно, когда вы придете к нам, поскольку к тому времени сыпь могла измениться», — объяснила она. «Это расскажет нам, как он выглядел до того, как вы начали лечить его бацитрацином или гидрокортизоном. Это поможет нам понять эволюцию сыпи ».
Связанные
Кроме того, Крошинский советовал, имейте в виду, что препараты, которые вы используете для лечения своего состояния кожи, могут ухудшить ситуацию.
«Следует иметь в виду, что если вы используете препарат с антибиотиками местного действия, у значительного числа людей будет аллергия на бацитрацин и неомицин», — пояснила она. «Если область, которую вы лечите, становится зудящей или покрывается волдырями, вы можете прекратить их использовать и обратиться к врачу».
И если вы не уверены в сыпи, не стесняйтесь обращаться за медицинской помощью к дерматологу, — сказал Феррис.


 Имеет круглую форму, над поверхностью кожи не выступает.
Имеет круглую форму, над поверхностью кожи не выступает. Истыканность ногтей – наличие на них множественных несквозных отверстий, напоминающих место укола иглой.
Истыканность ногтей – наличие на них множественных несквозных отверстий, напоминающих место укола иглой.