Новые препараты от гипертонии: рейтинг топ-15 по версии КП
Создан новый препарат для снижения артериального давления
Российские ученые разработали принципиально новый препарат, который не дает артериальному давлению повышаться. Он блокирует синтез специфичных белков в клетках сердца, стимуляция которых повышает давление. Это открывает новые возможности для терапии. Работа поддержана грантом Российского научного фонда (РНФ), статья об исследовании опубликована в Journal of Hypertension.
Гипертоническая болезнь – хроническое заболевание, характеризующееся стойким повышением артериального давления. При этом также поражаются такие органы и системы, как сердце, сосуды, мозг и почки. Это одно из наиболее распространенных заболеваний человека. Согласно статистике Всемирной организации здравоохранения, гипертонией страдают 20–30% взрослого населения планеты. Причины возникновения гипертонической болезни до конца неизвестны, но ее развитию способствуют курение, чрезмерное употребление алкоголя, малоподвижный образ жизни, стрессы и нерациональное питание. Один из важнейших факторов, вызывающих повышение артериального давления, – эмоциональный стресс.
Российские ученые разработали препарат для лечения стресс-зависимой гипертонической болезни. Он воздействует на присутствующие в клетках сердца специальные бета-1-адренорецепторы, представляющие собой встроенные в клеточную оболочку белки. При стимуляции этих белков сила и частота сердечных сокращений увеличивается, что служит одной из причин развития гипертонической болезни. Во врачебной практике широко применяют препараты, блокирующие бета-адренорецепторы (бета-блокаторы).
Структура
рецепторов кодируется соответствующим геном в ДНК. Однако, прежде чем
наследственная информация будет переведена в форму белка, она должна
быть считана в форме мРНК, которая послужит матрицей для синтеза
аминокислотной последовательности белка. Известно, что при стрессе
увеличивается количество бета-1-адренорецепторов и соответствующей мРНК в
клетках.
Разработка ученых превосходит традиционные лекарства благодаря увеличению срока его действия и, главное, его специфичности: блокируется ключевой механизм развития заболевания, что исключает побочные эффекты. На этом основана перспектива использования этого и других подобных препаратов в клинической практике.
Исследование провели ученые НГУ, Института цитологии и генетики СО РАН и Института химической биологии и фундаментальной медицины СО РАН.
Российские ученые создали нанолекарство от высокого давления
https://ria.ru/20181226/1548717474.html
Российские ученые создали нанолекарство от высокого давления
Российские ученые создали нанолекарство от высокого давления
Биологи из Новосибирска создали особые наночастицы, понижающие артериальное давление, и проверили их работу на крысах, страдавших от гипертонии. «Инструкции» по РИА Новости, 26.12.2018
2018-12-26T11:05
2018-12-26T11:05
2018-12-26T11:05
биология
новосибирский государственный университет
новосибирск
гипертония
наука
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdn21.img.ria.ru/images/152646/21/1526462109_0:225:4284:2635_1920x0_80_0_0_110e3ea0f4acb89853eb634af5139f82.jpg
МОСКВА, 26 дек — РИА Новости. Биологи из Новосибирска создали особые наночастицы, понижающие артериальное давление, и проверили их работу на крысах, страдавших от гипертонии. «Инструкции» по сборке подобных структур представлены в Journal of Hypertension.По статистике ВОЗ, болезни сердца и сосудов, в том числе инфаркты, инсульты и хроническая сердечная недостаточность, пока остаются главной причиной смерти на глобальном уровне. Каждый год от них умирают около 17 миллионов человек, причем у большинства подобные проблемы возникают из-за гипертонии — стабильно высокого давления в кровеносных сосудах.Несколько лет назад Левина и ее коллеги из НГУ и институтов РАН открыли принципиально новый метод борьбы с этой болезнью, позволяющий избавиться от высокого давления в сосудах на очень длительный срок. Его основа — так называемые олигонуклеотиды — короткие цепочки ДНК, состоящие из 10-20 «букв»-нуклеотидов.Эти цепочки могут заметным образом менять работу генов человека или животных, повышая или понижая их активность. Это свойство олигонуклеотидов натолкнуло российских биологов на мысль, что их можно использовать для борьбы с гипертонией, меняя работу генов, управляющих расширением и сужением стенок кровеносных сосудов.Год назад Левина и ее команда успешно проверили работу этой методики, создав генную терапию, которая подавляла активность одного из генов, ACE1, связанных с сужением сосудов. Успешное завершение этих экспериментов заставило ученых задуматься о создании полноценной замены для так называемых бета-блокаторов.Сегодня бета-блокаторы широко применяются в качестве основного лекарства от гипертонии. Они делают сосуды менее чувствительными к сигналам, заставляющим их сужаться, а сердце — биться быстрее. Несмотря на всю их пользу, у бета-блокаторов есть масса побочных эффектов. Они нарушают работу почек, вызывают проблемы со сном и сбои в метаболизме глюкозы.Российские биологи предположили, что большей части этих проблем можно избежать, блокируя не сами рецепторы, распознающие сигнальные молекулы, а цепочки генов, отвечающие за сборку белков в клетках сердца и сосудов.Ученые создали короткие нити ДНК, блокирующие «чтение» гена Adrb1, отвечающего за сборку бета-рецепторов. Они ввели их в полые наночастицы из кремния, способные проникать внутрь клеток человека и других млекопитающих.Работу этого препарата они проверили на нескольких крысах, предрасположенных к развитию крайне тяжелых форм гипертонии при попадании в стрессовую ситуацию.
Каждый год от них умирают около 17 миллионов человек, причем у большинства подобные проблемы возникают из-за гипертонии — стабильно высокого давления в кровеносных сосудах.Несколько лет назад Левина и ее коллеги из НГУ и институтов РАН открыли принципиально новый метод борьбы с этой болезнью, позволяющий избавиться от высокого давления в сосудах на очень длительный срок. Его основа — так называемые олигонуклеотиды — короткие цепочки ДНК, состоящие из 10-20 «букв»-нуклеотидов.Эти цепочки могут заметным образом менять работу генов человека или животных, повышая или понижая их активность. Это свойство олигонуклеотидов натолкнуло российских биологов на мысль, что их можно использовать для борьбы с гипертонией, меняя работу генов, управляющих расширением и сужением стенок кровеносных сосудов.Год назад Левина и ее команда успешно проверили работу этой методики, создав генную терапию, которая подавляла активность одного из генов, ACE1, связанных с сужением сосудов. Успешное завершение этих экспериментов заставило ученых задуматься о создании полноценной замены для так называемых бета-блокаторов.Сегодня бета-блокаторы широко применяются в качестве основного лекарства от гипертонии. Они делают сосуды менее чувствительными к сигналам, заставляющим их сужаться, а сердце — биться быстрее. Несмотря на всю их пользу, у бета-блокаторов есть масса побочных эффектов. Они нарушают работу почек, вызывают проблемы со сном и сбои в метаболизме глюкозы.Российские биологи предположили, что большей части этих проблем можно избежать, блокируя не сами рецепторы, распознающие сигнальные молекулы, а цепочки генов, отвечающие за сборку белков в клетках сердца и сосудов.Ученые создали короткие нити ДНК, блокирующие «чтение» гена Adrb1, отвечающего за сборку бета-рецепторов. Они ввели их в полые наночастицы из кремния, способные проникать внутрь клеток человека и других млекопитающих.Работу этого препарата они проверили на нескольких крысах, предрасположенных к развитию крайне тяжелых форм гипертонии при попадании в стрессовую ситуацию.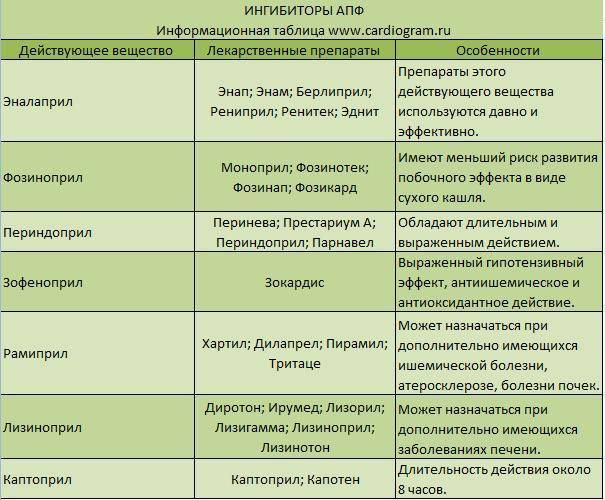 Как показали эти опыты, небольшие дозы наночастиц понижали давление примерно на 10-12 миллиметров ртутного столба, причем одного приема хватало почти на неделю.При этом, как подчеркивают исследователи, животные не испытывали никакого дискомфорта, не было опасных побочных эффектов, возникающих при приеме больших доз бета-блокаторов. Это, как надеются Левина и ее коллеги, поможет их детищу быстро пройти клинические испытания и войти в медицинскую практику.
Как показали эти опыты, небольшие дозы наночастиц понижали давление примерно на 10-12 миллиметров ртутного столба, причем одного приема хватало почти на неделю.При этом, как подчеркивают исследователи, животные не испытывали никакого дискомфорта, не было опасных побочных эффектов, возникающих при приеме больших доз бета-блокаторов. Это, как надеются Левина и ее коллеги, поможет их детищу быстро пройти клинические испытания и войти в медицинскую практику.
https://ria.ru/20170707/1498015259.html
https://ria.ru/20180911/1528284655.html
https://sn.ria.ru/20180517/1520764400.html
новосибирск
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2018
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdn21.img.ria.ru/images/152646/21/1526462109_236:0:4048:2859_1920x0_80_0_0_0f7d2dbacad450516a879b3344e3cafd.jpgРИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
биология, новосибирский государственный университет, новосибирск, гипертония
МОСКВА, 26 дек — РИА Новости. Биологи из Новосибирска создали особые наночастицы, понижающие артериальное давление, и проверили их работу на крысах, страдавших от гипертонии. «Инструкции» по сборке подобных структур представлены в Journal of Hypertension.
«Наш препарат представляет собой комплекс из наночастиц и коротких молекул ДНК. Первые помогают вторым проникнуть в клетки, где они связываются с матричной РНК и препятствуют образованию белка. Благодаря этому число рецепторов на клетках не увеличивается и давление не повышается», — рассказывает Ася Левина из Новосибирского государственного университета.
По статистике ВОЗ, болезни сердца и сосудов, в том числе инфаркты, инсульты и хроническая сердечная недостаточность, пока остаются главной причиной смерти на глобальном уровне. Каждый год от них умирают около 17 миллионов человек, причем у большинства подобные проблемы возникают из-за гипертонии — стабильно высокого давления в кровеносных сосудах.
Несколько лет назад Левина и ее коллеги из НГУ и институтов РАН открыли принципиально новый метод борьбы с этой болезнью, позволяющий избавиться от высокого давления в сосудах на очень длительный срок. Его основа — так называемые олигонуклеотиды — короткие цепочки ДНК, состоящие из 10-20 «букв»-нуклеотидов.
7 июля 2017, 11:27НаукаРоссийские ученые создали генную терапию для лечения гипертонииЭти цепочки могут заметным образом менять работу генов человека или животных, повышая или понижая их активность. Это свойство олигонуклеотидов натолкнуло российских биологов на мысль, что их можно использовать для борьбы с гипертонией, меняя работу генов, управляющих расширением и сужением стенок кровеносных сосудов.
Год назад Левина и ее команда успешно проверили работу этой методики, создав генную терапию, которая подавляла активность одного из генов, ACE1, связанных с сужением сосудов. Успешное завершение этих экспериментов заставило ученых задуматься о создании полноценной замены для так называемых бета-блокаторов.
Сегодня бета-блокаторы широко применяются в качестве основного лекарства от гипертонии. Они делают сосуды менее чувствительными к сигналам, заставляющим их сужаться, а сердце — биться быстрее. Несмотря на всю их пользу, у бета-блокаторов есть масса побочных эффектов. Они нарушают работу почек, вызывают проблемы со сном и сбои в метаболизме глюкозы.
Они нарушают работу почек, вызывают проблемы со сном и сбои в метаболизме глюкозы.
Российские биологи предположили, что большей части этих проблем можно избежать, блокируя не сами рецепторы, распознающие сигнальные молекулы, а цепочки генов, отвечающие за сборку белков в клетках сердца и сосудов.
Ученые создали короткие нити ДНК, блокирующие «чтение» гена Adrb1, отвечающего за сборку бета-рецепторов. Они ввели их в полые наночастицы из кремния, способные проникать внутрь клеток человека и других млекопитающих.
Работу этого препарата они проверили на нескольких крысах, предрасположенных к развитию крайне тяжелых форм гипертонии при попадании в стрессовую ситуацию. Как показали эти опыты, небольшие дозы наночастиц понижали давление примерно на 10-12 миллиметров ртутного столба, причем одного приема хватало почти на неделю.
При этом, как подчеркивают исследователи, животные не испытывали никакого дискомфорта, не было опасных побочных эффектов, возникающих при приеме больших доз бета-блокаторов. Это, как надеются Левина и ее коллеги, поможет их детищу быстро пройти клинические испытания и войти в медицинскую практику.
17 мая 2018, 14:56
Типичный портрет гипертоника: советы невролога по спасению от инсультаС летней жарой к нам, к сожалению, возвращается и риск стать жертвой так называемого удара – приступа гипертонии, который в свою очередь может вызвать инсульт. Эксперт фонда ОРБИ врач Александр Николаевич Комаров дает несколько рекомендаций тем, кто находится в зоне риска.Медикаментозное лечение артериальной гипертонии — БУ «Центральная городская больница» Минздрава Чувашии
«Медикаментозное лечение артериальной гипертонии»
Цель лечения артериальной гипертонии.
Основной целью лечения больного гипертонической болезнью является достижение максимальной степени снижения общего риска сердечно-сосудистых осложнений. Это предполагает не только коррекцию повышенного АД, но также воздействие на все выявленные обратимые факторы риска, такие, как курение, высокий уровень холестерина, низкая физическая активность, нерациональное питание, ожирение, и соответствующее лечение сопутствующих заболеваний (например, сахарного диабета).
Это предполагает не только коррекцию повышенного АД, но также воздействие на все выявленные обратимые факторы риска, такие, как курение, высокий уровень холестерина, низкая физическая активность, нерациональное питание, ожирение, и соответствующее лечение сопутствующих заболеваний (например, сахарного диабета).
Целевой уровень АД – это величина АД, которая должна быть достигнута в процессе лечения.
При лечении больных АГ величина АД должна быть менее 140/90 мм рт.ст., что является целевым уровнем. При хорошей переносимости назначенной терапии полезно снижение АД до более низких значений. При сочетании АГ с сахарным диабетом или поражением почек рекомендуется снижение АД менее 130/80 мм рт.ст. При антигипертензивной терапии следует иметь в виду, что трудно достичь уменьшения систолического АД ниже 140 ммрт.ст. у пожилых больных. При достижении целевых уровней АД необходимо учитывать нижнюю границу снижения АД – до 110 мм рт. ст. систолического АД и 70 мм рт. ст. диастолического АД.
Достижение целевого АД должно быть постепенным и хорошо переносимым пациентом. Темп снижения АД до рекомендуемых нормальных цифр определяет врач, принимая во внимание особенности течения и длительность заболевания, наличие поражения органов-мишеней, сопутствующих заболеваний. При появлении каких-либо реакций со стороны мозга или сердца дальнейшего снижения АД добиваться не следует. В отношении сопутствующих других факторов риска также рекомендуется добиваться их эффективного контроля.
Что определяет эффективность лечения артериальной гипертонии?
Основными принципами лечения артериальной гипертонии являются следующие.
Строгое соблюдение рекомендаций врача.
Проведение постоянного самоконтроля АД в домашних условиях, ведение дневника АД.
Умение устранять неблагоприятные факторы, провоцирующие повышение АД и осложняющие лечение.
Непрерывность лечения, необходимо постоянно принимать лекарственные препараты и находиться под наблюдением врача, что позволит снизить риск сердечно-сосудистых осложнений.
Комплексный подход, состоящий из комбинации немедикаментозных мер и медикаментозного лечения.
Умение оказывать доврачебную помощь при кризе.
Соблюдение принципа постепенной отмены препарата, так как резкое прекращение может привести к скачку АД.
Соблюдение предостережений при приеме гипотензивных лекарств, в частности, не употреблять алкогольные напитки.
Немедикаментозное лечение артериальной гипертонии.
После того, как врач оценил ваше состояние, он вырабатывает индивидуальную тактику ведения и решает вопрос о целесообразности и выборе лекарственной терапии. В некоторых случаях врач сразу же назначает препарат, в других ситуациях может быть достаточным только немедикаментозное лечение, регулярный контроль АД и наблюдение.
Немедикаментозные методы лечения рекомендуются всем больным АГ, независимо от степени АГ и применения медикаментозных средств. Снижение веса, рациональное питание, ограничение пищевой соли и потребления алкоголя, отказ от курения, а также физическая активность способствуют существенному снижению АД. Вклад этих мероприятий в снижение уровня АД отражен в таблице (см. ниже в материалах для пациентов). Поэтому, при невысоких цифрах АД можно добиться его нормализации только немедикаментозными методами лечения.
Прекращение курения – один из наиболее важных факторов с точки зрения профилактики заболеваний сердечно-сосудистой системы, в первую очередь ИБС и инсультов.
Снижение избыточной массы тела. Уменьшение избыточной массы тела сопровождается снижением АД, а также благоприятно влияет на другие факторы риска (сахарный диабет, повышенный уровень холестерина, гипертрофия, то есть увеличение массы миокарда).
Уменьшение употребления поваренной соли. Результаты исследований показали, что уменьшение потребления поваренной соли с 10 до 5 г/сут приводит к снижению систолического АД в среднем на 4–6 мм рт.ст. Наиболее выраженный эффект при этом наблюдается у пациентов с избыточной массой тела и пожилых людей. Ограничение соли приводит к существенному уменьшению потребности в антигипертензивных препаратах.
Прекращение потребления алкоголя способствует снижению АД на 2–4 мм рт. ст. и повышает эффективность лекарств.
Комплексная коррекция диеты. Диета, богатая овощами и фруктами, с низким содержанием жира приводит к снижению АД на 8–14 мм рт. ст.
Увеличение физической активности. Поддержание регулярной динамической (ходьба, плавание) физической нагрузки не менее 30 минут в день способствует снижению АД на 4–9 мм рт. ст.
Таким образом, на фоне применения немедикаментозных методов удается добиться существенного гипотензивного эффекта, что позволяет снизить дозы антигипертензивных препаратов, т. е. проводить лечение меньшими дозами лекарств, а, следовательно, уменьшить вероятность развития побочных эффектов.
Принципы лекарственной терапии.
Начинать лечение рекомендуется с низкой дозы препарата, для того чтобы избежать развития неблагоприятных побочных эффектов и резкого снижения АД. Если при приеме низкой дозы данного препарата АД снизилось, но еще недостаточно, то при условии хорошей переносимости целесообразно увеличить дозировку этого препарата. Обычно для проявления максимальной эффективности лекарства требуется около 3–4 недель. Таким образом, прежде чем увеличивать дозу препарата, следует некоторое время подождать. Перед увеличением дозы необходимо проконсультироваться с врачом.
Если вы плохо переносите лекарство или не отмечаете от него особого эффекта, то необходимо обратиться к врачу. В таких ситуациях препарат либо отменяют и заменяют на другой, либо к первому препарату добавляют второй.
В таких ситуациях препарат либо отменяют и заменяют на другой, либо к первому препарату добавляют второй.
Очень важно понимать, что подбор гипотензивной терапии – процесс постепенный, длительный и непростой. Необходимо настроиться на него и тесно сотрудничать со своим лечащим врачом. В данном случае лучше не торопиться, чтобы обеспечить плавное снижение АД, избегая резких перепадов. Не всегда сразу удается подобрать нужный вам препарат в нужной дозе. Для этого требуется время и наблюдение за вами. Индивидуальные реакции у разных гипертоников на один и тот же препарат весьма разнообразны и порой непредсказуемы. Прежде чем вы добьетесь успеха в снижении АД, врач может менять дозы, препараты и их количество. Наберитесь терпения, соблюдайте все рекомендации, этим вы поможете врачу и себе эффективнее справиться с АГ.
На сегодняшний день для снижения АД существуют такие лекарства, которые содержат в своем составе сразу два препарата. Поэтому, если врач вам назначил два препарата, то их можно принимать как по отдельности, так и некоторые из них в виде фиксированной комбинации в одной таблетке. Если вам удобнее принимать одну таблетку вместо двух, то посоветуйтесь с врачом, можно ли перейти на такую форму лекарства.
Желательно применять препараты длительного действия, обеспечивающие эффективное снижение АД в течение 24 часов при однократном ежедневном приеме. Это снижает вариабельность АД в течение суток за счет более мягкого и продолжительного эффекта. Кроме того, однократный режим приема лекарств гораздо легче соблюдать, чем двух- или трехкратный.
Медикаментозное лечение улучшает прогноз больного гипертонической болезнью лишь в тех случаях, когда лекарственный препарат, принимающийся регулярно, обеспечивает равномерное снижение АД на протяжении суток. Наибольшая частота острых сердечно-сосудистых осложнений (инсульта, инфаркта миокарда) наблюдается в утренние часы – «утренний подъем АД». В эти часы происходит резкий подъем АД, который рассматривается как пусковой механизм развития этих осложнений. В эти часы повышаются свертываемость крови и тонус артерий, в том числе мозговых и сердечных. В свете этого одним из принципов проведения антигипертензивной терапии должно быть воздействие на утренний подъем АД с целью профилактики осложнений в ранние утренние часы. Успешным предупреждением утреннего подъема АД является хорошо подобранная антигипертензивная терапия, снижающая среднесуточное АД, но если сохраняется утреннее повышение АД, необходимо подбирать препараты таким образом, чтобы уменьшить выраженность утренних подъемов АД, опасных развитием осложнений, и в первую очередь инсультов.
В эти часы происходит резкий подъем АД, который рассматривается как пусковой механизм развития этих осложнений. В эти часы повышаются свертываемость крови и тонус артерий, в том числе мозговых и сердечных. В свете этого одним из принципов проведения антигипертензивной терапии должно быть воздействие на утренний подъем АД с целью профилактики осложнений в ранние утренние часы. Успешным предупреждением утреннего подъема АД является хорошо подобранная антигипертензивная терапия, снижающая среднесуточное АД, но если сохраняется утреннее повышение АД, необходимо подбирать препараты таким образом, чтобы уменьшить выраженность утренних подъемов АД, опасных развитием осложнений, и в первую очередь инсультов.
После достижения целевого уровня АД желательно продолжать регулярное наблюдение у врача и проходить ежегодное обследование.
Лечение АГ проводится постоянно или по сути дела у большинства пожизненно, так как его отмена сопровождается повышением АД. Однако при стойкой нормализации АД в течение 1 года и соблюдении мер по изменению образа жизни у некоторых пациентов возможно постепенное уменьшение количества и/или снижение доз принимаемых антигипертензивных препаратов. Такое решение должно исходить только от врача. Снижение дозы и/или уменьшение числа используемых медикаментов требует увеличения частоты визитов к врачу и проведения самоконтроля АД дома, для того, чтобы убедиться в отсутствии повторных повышений АД.
Часто высокое АД недооценивается в силу отсутствия болезненных ощущений. Пациенты перестают приходить к врачу и принимать выписанное лекарство. Быстро забывают полезные советы врача. Следует помнить, что артериальная гипертония, независимо от наличия или отсутствия клинических проявлений, чревата грозными осложнениями. Поэтому важно поддерживать постоянный прием лекарств и регулярный контроль АД. Необходимо следить за тем, какое количество препарата у вас осталось, чтобы вовремя покупать лекарство и избежать пропусков в его приеме.
Основные группы современных лекарств, снижающих артериальное давление, механизмы их действия и побочные эффекты.
Выяснить заранее у слушателей, какие они принимают препараты, и акцентировать внимание именно на их описании.
В настоящее время для терапии АГ рекомендовано пять классов антигипертензивных препаратов: мочегонные (диуретики), бета–адреноблокаторы, антагонисты кальция, ингибиторы ангиотензинпревращающего фермента (АПФ) и блокаторы рецепторов ангиотензина. Современные лекарственные препараты эффективно снижают АД в течение суток при однократном приеме и защищают органы-мишени (почки, сердце, мозг, сосуды) у больных артериальной гипертензией, ни один из них не имеет значимого преимущества в плане снижения АД и предупреждения развития сердечно-сосудистых осложнений. Каждый из антигипертензивных препаратов может обладать побочным эффектом, что принимается во внимание врачом при выборе препарата.
Вероятность появления и выраженность побочного эффекта зависит от дозы: чем выше доза, тем вероятнее риск развития побочных эффектов. Частота развития побочного эффекта и его выраженность могут различаться у препаратов, относящихся к одной группе.
При появлении на фоне приема лекарств каких-либо новых симптомов или неприятных ощущений необходима консультация лечащего врача, который определит, является ли данный симптом побочным эффектом этого препарата.
Диуретики
Диуретики выводят ионы натрия из стенки мелких сосудов – артериол, уменьшают ее отечность, оказывают сосудорасширяющее действие и снижают нагрузку на сердце.
Для лечения ГБ наиболее широко используются тиазидные диуретики (гидрохлортиазид). Некоторые соединения имеют такое же место приложения действия на уровне почечных канальцев, как и тиазидные диуретики, хотя отличаются от них по химической структуре. Поэтому их обычно называют тиазидоподобными диуретиками (индапамид).
Тиазидные диуретики могут снижать уровень калия в крови, оказывать некоторое отрицательное влияние на углеводный и жировой обмен (повышение уровня глюкозы и холестерина). Однако использование малых доз практически лишено этих побочных эффектов. Тиазидные диуретики могут повышать уровень мочевой кислоты, поэтому они противопоказаны при подагре.
Оптимальная доза наиболее изученного тиазидного диуретика гидрохлортиазида составляет 12,5 мг. При недостаточной антигипертензивной эффективности дозу препарата повышают до 25 мг/сут. Дальнейшее повышение дозы не рекомендуется, поскольку оно не приводит к существенному приросту антигипертензивного эффекта, но сопровождается значительным увеличением частоты побочных эффектов. ИндапамидSR (таблетка ретард 1,5 мг) равноэффективен по антигипертензивному действию с гидрохлортиазидом (25 мг/сут). Диуретики следует принимать однократно утром до еды.
В низких дозах диуретики повышают эффект других препаратов и не дают нежелательных эффектов. При назначении диуретиков рекомендуется ежегодный контроль содержания калия в сыворотке крови.
Бетаадреноблокаторы
Представителями этой группы являются такие препараты, как метопролол, бисопролол, бетаксолол, карведилол, небиволол.
Основным механизмом антигипертензивного действия бета–адреноблокаторов является снижение выработки в организме норадреналина – гормона стресса, что приводит к уменьшению сердечной нагрузки, урежению частоты сердечных сокращений, при их использовании сердце лучше расслабляется и с меньшей силой выталкивает кровь в аорту.
Бета–адреноблокаторы могут у предрасположенных лиц вызывать спазм мелких бронхов и сосудов и приводить к обострению хронического бронхита и перемежающей хромоты (боли в икроножных мышцах при ходьбе). Их нельзя резко отменять, так как это может быть чревато резким повышением АД. У мужчин высокие дозы бета–адреноблокаторов могут вызвать снижение потенции. Бета–адреноблокаторыпротивопоказаны при редком пульсе (менее 50–55 ударов в минуту), бронхиальной астме.
Бета–адреноблокаторыпротивопоказаны при редком пульсе (менее 50–55 ударов в минуту), бронхиальной астме.
При лечении бета–адреноблокаторами необходимо контролировать АД и частоту сердечных сокращений, которая через 2 часа после приема очередной дозы не должна быть меньше 50–55 ударов в минуту.
Антагонисты кальция
Антагонисты кальция разделяют на две большие подгруппы.
Первая подгруппа – пульс-урежающие антагонисты кальция (верапамил, дилтиазем), действуют преимущественно в сердце. Эти препараты уменьшают частоту сердечных сокращений и нагрузку на сердце, снижают уровень гормонов стресса (адреналина и норадреналина) в крови, а также обладают антиаритмическим действием. Антагонисты кальция группы верапамила противопоказаны при редком пульсе (менее 50–55 ударов в минуту).
Вторая подгруппа – увеличивающие частоту пульса антагонисты кальция (нифедипин, амлодипин), действуют преимущественно в сосудах. У этих препаратов преобладает способность вызывать расширение периферических артерий.
Основными общими побочными эффектами антагонистов кальция являются отеки на ногах, головокружение, прилив крови к лицу и ощущение жара, головная боль, тошнота, запоры.
Контроль за лечением.О действии верапамила и дилтиазема судят по уровню АД и ЧСС (возможно урежение). При лечении препаратами из группы нифедипина следят за возможным учащением ЧСС и появлением отеков на ногах.
Ингибиторы ангиотензинпревращающего фермента
К этой группе лекарств относятся препараты, препятствующие образованию вещества – ангиотензинаII, которое оказывает мощное сосудосуживающее действие, способствующее повышению АД. Представителями ингибиторов АПФ являются каптоприл, эналаприл, лизиноприл, периндоприл, фозиноприл и др.
Препараты этой группы обычно хорошо переносятся. Наиболее распространенный побочный эффект ингибиторов АПФ – сухой кашель.
Ингибиторы АПФ противопоказаны при беременности и повышенном уровне калия в крови.
Блокаторы рецепторов ангиотензина II
Эти препараты имеют целый ряд общих характеристик с ингибиторами АПФ, но при их применении реже развивается такой побочный эффект, как кашель (у 2% больных). Представителями этой группы препаратов являются лосартан, валсартан и др.
Что влияет на выбор оптимального препарата для лечения АГ?
В качестве первой линии терапии могут использоваться препараты из всех основных современных классов антигипертензивных препаратов. На выбор препарата влияют многие факторы, среди которых наиболее важными являются следующие: наличие сопутствующих заболеваний, которые могут способствовать или ограничивать использование антигипертензивного препарата того или иного класса; индивидуальные реакции на препараты различных классов; вероятность взаимодействия с препаратами, которые используются по другим поводам; стоимость лечения.
У компании «Берлин-Хеми/Менарини» появились новые препараты для лечения артериальной гипертонии
Более 50 лет компания «Берлин-Хеми/Менарини Фарма ГмбХ» – известный и компетентный фармацевтический производитель – поставляет свою лекарственную продукцию в Россию. Все препараты компании производятся по стандарту качества GMP и отвечают международным стандартам лечения и профилактики заболеваний.В 2010 году у компании «Берлин-Хеми/Менарини» появились новые препараты: Кардосал®10, Кардосал®20 и Кардосал®40, предназначенные для лечения артериальной гипертонии.
Кардосал® (олмесартана медоксомил) – современный антигипертензивный препарат, относящийся к группе блокаторов рецепторов ангиотензина II» (БРА, также эту группу препаратов еще называют сартанами).
Олмесартана медоксомил – действующее вещество препарата Кардосал® – является специфическим антагонистом рецепторов ангиотензина II (типа AT1), предназначенным для приема внутрь в таблетированном виде в разовых дозах 10, 20 и 40 мг (упаковки по 28 штук).
Показанием к применению является эссенциальная артериальная гипертония (гипертензия). Рекомендуется принимать Кардосал® (в любых разовых дозировках) внутрь каждый день в одно и то же время не зависимо от приема пищи 1 раз в сутки.
Максимальная суточная доза – 40 мг.
По современным представлениям, ренин-ангиотензин-альдостероновая система (РААС) играет ключевую роль в возникновении и развитии эссенциальной артериальной гипертонии (до 95% от всех зарегистрированных случаев патологических подъемов артериального давления). При повышении активности РААС результатом является повышение уровня ангиотензина II в крови и различных тканях, что ведет к повышению артериального давления (АД) и патологическим изменениям органов и тканей (поражение органов-мишеней).
Ангиотензин II является первичным вазоактивным гормоном РААС и играет значимую роль в патофизиологии артериальной гипертензии посредством АТ1-рецепторов. Олмесартан блокирует все действия ангиотензина II, опосредованные AT1-рецепторами независимо от источника и пути синтеза ангиотензина II.
При артериальной гипертензии олмесартан вызывает дозозависимое продолжительное снижение АД. Не имеется доказательных данных о развитии артериальной гипотензии после приема первой дозы препарата, о тахикардии во время длительного лечения или о синдроме «отмены» (резкое повышение АД после отмены препарата).
Прием олмесартана медоксомила 1 раз в день обеспечивает эффективное и мягкое снижение АД в течение 24 ч.
Гипотензивное действие олмесартана развивается, как правило, уже через 2 недели, а максимальный эффект развивается приблизительно через 8 недель после начала терапии. Лечение артериальной гипертонии проводится пожизненно и постоянно (без перерывов в лечении). Доказано, что непрерывный прием олмесартана медоксомила помимо надежного контроля АД (в виде моно- или комбинированной терапии) оказывает мощное органопротективное действие (защищает органы-мишени, такие как сердце, почки, кровеносные сосуды, головной мозг, сетчатка глаза).
Важно, что новые препараты: Кардосал®10, Кардосал®20 и Кардосал®40 обладают следующими преимуществами:
- наиболее выраженное АД-снижающее действие в классе препаратов БРА;
- высокая степень безопасности проводимой терапии препаратами Кардосал®;
- доказанный мощный органопротективный эффект – достоверно предотвращает на разных этапах цепь патологических изменений в сердце и почках (разрыв кардио-ренального континуума), достоверно вызывает полное обратное развитие гипертрофии стенки сосудов, достоверно уменьшает уровень маркеров воспаления, достоверно уменьшает размер крупных атеросклеротических бляшек в сосудах;
- три лекарственные формы позволяют осуществлять оптимальный индивидуальный подбор суточной дозы препарата;
- однократный (один раз в сутки), эффективный и безопасный прием препарата повышает приверженность пациента к проводимому лечению.
В конце 2010 г. и в 2011 г. компания «Берлин-Хеми/Менарини Фарма ГмбХ» планирует проведение следующих мероприятий по продвижению препаратов: Кардосал®10, Кардосал®20 и Кардосал®40: визиты медицинских представителей, проведение региональных конференций с участием ведущих кардиологов России, участие во всероссийских конференциях, симпозиумах, съездах, публикации в ведущих специализированных медицинских журналах, организация и проведение образовательных семинаров, обучающих циклов.
Компания «Берлин-Хеми/Менарини Фарма ГмбХ» гарантирует cочетание высочайшего качества препаратов и надежного партнерства на долгие годы.
Современные фиксированные комбинации антигипертензивных препаратов в лечении артериальной гипертонии и ожирения: можно ли эффективно контролировать эту коморбидную патологию? | Васюк
1. Баланова Ю.А., Шальнова С.А., Деев А.Д., и др. Ожирение в российской популяции — распространенность и ассоциации с факторами риска хронических неинфекционных заболеваний. Российский кардиологический журнал 2018;23(6):123-30. doi:10.15829/1560-4071-2018-6-123-130.
Российский кардиологический журнал 2018;23(6):123-30. doi:10.15829/1560-4071-2018-6-123-130.
2. Booth HP, Prevost AT, Gulliford MC. Severity of obesity and management of hypertension, hypercholesterolaemia and smoking in primary care: population-based cohort study. J.Hum.Hypertens. 2016;30:40-5. doi:10.1038/jhh.2015.23.
3. 2018 ESC/ESH guidelines for the management of arterial hypertension. The task force for the management of arterial hypertension of the European Society of Cardiology (ESC) and the European Society of Hypertension (ESH). European Heart Journal. 2018;39:3021-104, doi:10.1093/eurheartj/ehy339.
4. Neutel JM, Cushman WC, Lloyd E, et al. Comparison of long-term safety of fixed-dose combinations azilsartan medoxomil/chlorthalidone vs olmesartan medoxomil/ hydrochlorothiazide. J. Clin. Hypertens. 2017;19:874-83. doi:10.1111/jch.13009.
5. Bakris GL, Zhao L, Kupfer S, et al. Long-term efficacy and tolerability of azilsartan medoxomil/ chlorthalidone vs olmesartan medoxomil/ hydrochlorothiazide in chronic kidney disease. J. Clin. Hypertens. 2018;20:694-702. doi:10.1111/jch.13230.
6. Jin C, O’Boyle S, Kleven DT, Pollock JS. Antihypertensive and anti-inflammatory actions of combined azilsartan and chlorthalidone in Dahl salt-sensitive rats on a high-fat, high-salt diet. Clin. Exp. Pharmacol. Physiol. 2014;41(8):579-88. doi:10.1111/1440-1681.12250.
7. Hye Khan MA, Neckar J, Haines J. Azilsartan improves glycemic status and reduces kidney damage in zucker diabetic fatty rats. Am. J. Hypertens. 2014;27(8):1087-95. doi:10.1093/ajh/hpu016.
2014;27(8):1087-95. doi:10.1093/ajh/hpu016.
8. Kumar K, Reddy P, Subrahmanyam B, et al. Efficacy of azilsartan and telmisartan in patients with type 2 diabetes and hypertension. Adv. Obes. Weight Mang Control. 2018;8(5):274-7. doi:10.15406/aowmc.2018.08.00257.
9. Georgiopoulos G, Katsi V, Oikonomou D, et al. Azilsartan as a potent antihypertensive drug with possible pleiotropic cardiometabolic effects: a review study. Front Pharmacol. 2016;7:235-9. doi:10.3389/fphar.2016.00235.
Современные принципы профилактики, диагностики и лечения артериальной гипертонии
Артериальная гипертония (АГ) является наиболее распространенным (неинфекционным) заболеванием среди населения Российской Федерации.
Считается, что в настоящее время разразилась настоящая эпидемия артериальной гипертонии. Так, по данным официальной статистики 41,1% женщин имеют артериальную гипертонию, среди мужчин 39,2%.
«Коварство» повышенного артериального давления заключается в том, что не обнаруживая себя клинически, оно приводит к развитию сердечно-сосудистых осложнений (ССЗ) – ишемической болезни сердца (ИБС) и мозгового инсульта. По данным регистра НИИ неврологии, у больных перенесших инсульт, преобладала мягкая АГ, она регистрировалась у 56,6% больных.
Доказано, что снижение диастолического артериального давления на 5 мм рт.ст. приводит к снижению риска развития мозгового инсульта на 34%, а ИБС на 21%;
— снижение диастолического АД на 7,5 мм рт.ст. приводит к снижению риска развития мозгового инсульта уже на 46%, и ИБС на 29%;
— а уменьшение диастолического давления на 10 мм рт.ст. сопровождается уменьшением риска развития инсульта на 56%, а ИБС на 37%.
Поэтому необходимо активным образом выявлять и правильно лечить больного артериальной гипертонией.
В таблице №1 представлены нормальные значения артериального давления и классификация уровня АД.
таблица №2
|
Категория |
АД систолическое (мм рт.ст.) |
АД диастолическое (мм рт.ст.) |
|
Нормальное АД |
|
|
|
Оптимальное |
< 120 |
< 80 |
|
Нормальное АД |
< 130 |
< 85 |
|
Высокое нормальное |
130-139 |
85-89 |
|
Артериальная гипертензия |
|
|
|
АГ 1 степени («мягкая») |
140-159 |
90-99 |
|
Подгруппа: пограничная |
140-149 |
90-94 |
|
АГ 2 степени («умеренная» |
160-179 |
100-109 |
|
АГ 3 степени («тяжелая») |
180 |
110 |
|
Изолированная систолическая гипертензия |
140 |
< 90 |
|
Подгруппа: пограничная |
140-149 |
< 90 |
Если значения АДс и АДд попадают в равные категории, то устанавливается более высокая степень АГ. Степень АГ устанавливается в случае впервые диагностированной АГ и у пациентов, не получающих антигипертензивные препараты.
Степень АГ устанавливается в случае впервые диагностированной АГ и у пациентов, не получающих антигипертензивные препараты.
Факторами риска гипертонической болезни являются:
- Пол: мужчины > 55 лет
женщины > 65 лет
- Курение
- Холестерин > 6,5 ммоль/л
- Семейный анамнез ранних сердечно-сосудистых заболеваний (у мужчин моложе 55 лет, у женщин моложе 65 лет).
- С-реактивный белок (> 1 мг/дл)
Артериальная гипертония вызывает:
- Гипертрофию левого желудочка (которая выявляется на ЭКГ, ЭхоКГ, рентгенографии).
- Протеинурия и/или повышение уровня креатинин плазмы (1,2-2,0 мг/дл).
- Ультразвуковые признаки утолщения стенки артерии или бляшка.
- Генерализованное или очаговое сужение артерий сетчатки.
Прогноз больных АГ зависит не только от уровня АД, но и от наличия сопутствующих факторов риска, степени вовлечения в процесс органов – мишеней, а также наличия ассоциированных клинических состояний.
Поэтому в современную классификацию введено понятие стратификации риска развития сердечно-сосудистых осложнений АГ (мозгового инсульта и инфаркта миокарда) – таблица №2. Это позволяет оценить прогноз развития мозгового инсульта или инфаркта миокарда у каждого больного АГ (чем выше риск, тем хуже прогноз) и выделить группы для активной медицинской поддержки.
Наличие у больного ассоциированных клинических состояний (таких как: перенесенный инсульт, транзиторная ишемическая атака или инфаркта миокарда, стенокардия, сердечная недостаточность, анализ коронарной ревакуляризации, или диабетической нефрокардии, хроническая почечная недостаточность, сахарный диабет, сосудистые заболевания (гипертоническая …………………, атака соска зрительного нерва, поражения периферических артерий с клиническими проявлениями), расслаивающая аневризия аорты) рассматриваются как более неблагоприятные прогностические факторы. На втором месте по значимости стоят поражения органов – мишеней, на третьем – факторы риска.
На втором месте по значимости стоят поражения органов – мишеней, на третьем – факторы риска.
Стратификация по степени риска.
таблица №2
|
Нормальное |
Высокое нормальное |
Факторы риска |
1 степень 140-159\90-99 |
2 степень 160-179\100-109 |
3 степень >180\>110 |
|
Риск обычный |
Риск обычный |
Отсутствуют |
Низкий |
Средний |
Высокий |
|
Низкий |
Низкий |
1-2 фактора |
Средний |
Средний |
Очень высокий |
|
Средний |
Высокий |
3 и более факторов, поражение органов – мишеней или сахарный диабет |
Высокий |
Высокий |
Очень высокий |
|
Очень высокий |
Очень высокий |
Ассоционированные клинические состояния |
Очень высокий |
Очень высокий |
Очень высокий |
|
Категория риска / добавочного риска |
Риск сердечно-сосудистого заболевания в ближайшие 10 лет |
Риск смертельно сердечно-сосудистого заболевания в ближайшие 10 лет |
|
Низкий |
< 15% |
< 4% |
|
Средний |
15-20% |
4-5% |
|
Высокий |
20-30% |
5-8% |
|
Очень высокий |
> 30% |
> 8% |
В свете вышеуказанного можно определить цели обследования больных:
— подтвердить стабильность повышения АД;
— исключить вторичный характер АГ;
— определить устранимые и неустранимые факторы риска ССЗ;
— оценить наличие повреждения органов-мишеней, ССЗ и других заболеваний;
— оценить индивидуальную степень риска ИБС и сердечно-сосудистых осложнений.
Для того чтобы определить стабильность повышения АД необходимо правильно измерять АД.
Правила измерения артериального давления.
Основным неинвазивным методом измерения АД является аускультативный метод Н.С. Короткова. Измерение АД с помощью других методов (в первую очередь осциллометрического) и с помощью автоматических приборов в 5-15% случаев дает значения АД, значительно отличающихся от величин по методу Короткова. В этих случаях необходимо ориентироваться только на данные метода Короткова.
- 1. Условия измерения АД.
Измерение должно проводиться в спокойной комфортной обстановке при комнатной температуре, после адаптации пациента к условиям кабинета в течение не менее 5-10 минут. За час до измерения исключить прием пищи, за 1,5-2 часа курение, прием тонизирующих напитков, алкоголя, применение симпатомиметиков, включая назальные и глазные капли.
- 2. Положение пациента.
АД может определяться в положении «сидя» (наиболее распространено), «лежа» и «стоя», однако во всех случаях необходимо обеспечить положение руки, при котором середина манжеты находится на уровне сердца.
Каждые 5 см смещения середины манжеты относительно уровня сердца приводят к завышению или занижению АД на 4 мм рт.ст. В положении «сидя» измерение проводится у пациента, располагающегося в удобном кресле или на стуле, с опорой на спинку, с исключением скрещивания ног. Необходимо учитывать, что глубокое дыхание приводит к повышенной изменчивости АД, поэтому информировать об этом пациента до начала измерения.
Рука пациента должна быть удобно расположена на столе рядом со стулом, и лежать неподвижно с упором в области локтя до конца измерения. При недостаточной высоте стола необходимо использовать специальную подставку для руки на «весу». Для выполнения измерения АД в положении «стоя» необходимо использовать специальные упоры для поддержки руки, либо во время измерения поддерживать руку в районе локтя.
Для выполнения измерения АД в положении «стоя» необходимо использовать специальные упоры для поддержки руки, либо во время измерения поддерживать руку в районе локтя.
Дополнительные измерения АД стоя (ортостаз) проводят через 2 мин после перехода в вертикальное положение для выявления ортостатической гипотензии. Измерение АД в ортостазе целесообразно проводить пациентам старшей возрастной группы (старше 65 лет), при наличии сахарного диабета, недостаточности кровообращения, вегето-сосудистой дистонии, а также пациентам, принимающим вазодилаторы или имеющим эпизоды ортостатической гипотензии в анамнезе.
Целесообразно также измерять АД на ногах, особенно у больных моложе 30 лет. Измерение АД на ногах проводится с помощью широкой манжеты, фонендоскоп располагают в подколенной ямке.
- 3. Прибор для измерения АД по методу Н.С. Короткова состоит из
окклюзионной пневмоманжеты, груши для нагнетания воздуха с регулируемым клапаном стравливания, манометра, стетофонендоскопа или специализированного фонендоскопа из комплекта тонометров. Используются ртутные, стрелочные, либо электронные манометры. Значения давления округляются до ближайшего четного числа. Не допустима практика округлений до «5» и «0» на конце (т.е. записей типа 145/95 и/или 160/100). Манометры требуют регулярной поверки (точности и регулировки) с интервалами, указанными в технических характеристиках, но не реже одного года. Манжета подбирается с учетом охвата плеча, который измеряется в его средней части с помощью гибкой измерительной ленты. Измерение АД средней части плечевой манжетой для взрослых выполняется только при охвате плеча равном 23-33 см. В остальных случаях необходимо использовать специальные размеры манжет. При этом ширина и длина внутренней эластичной камеры приводит к завышению, а слишком широкая к занижению значений АД.
- 4. Техника измерения.
Манжета накладывается на плечо таким образом, чтобы средняя часть пневмокамеры находилась над проекцией артерии. Между манжетой и поверхностью плеча должно помещаться два пальца (для детей и взрослых с маленьким объемом руки – один палец), а ее нижний край должен располагаться на 2,5 см выше локтевой ямки. Не рекомендуется накладывать манжету на ткань одежды, запрещено закатывать рукава с образованием сдавливающих валиков из ткани. Головка стетофонендоскопа фиксируется у нижнего края манжеты над проекцией плечевой артерии, причем не допускается создание значительного давления на кожу, а расположение головки под манжетой приводит к ошибкам в определении в первую очередь диастолического АД.
Между манжетой и поверхностью плеча должно помещаться два пальца (для детей и взрослых с маленьким объемом руки – один палец), а ее нижний край должен располагаться на 2,5 см выше локтевой ямки. Не рекомендуется накладывать манжету на ткань одежды, запрещено закатывать рукава с образованием сдавливающих валиков из ткани. Головка стетофонендоскопа фиксируется у нижнего края манжеты над проекцией плечевой артерии, причем не допускается создание значительного давления на кожу, а расположение головки под манжетой приводит к ошибкам в определении в первую очередь диастолического АД.
В ходе первого измерения АД (или перед ним) необходимо дополнительно провести оценку систолического АД пальпаторно. Пальпируется лучевая или плечевая артерии. При нагнетании воздуха в манжету фиксируются показания манометра в момент прекращения пульсации артерии, как оценочное значение систолического АД, после чего, компрессия продолжается еще 30 мм рт.ст. Необходимо учитывать, что избыточно высокое давление компрессии вызывает дополнительные болевые ощущения и повышение АД.
Скорость снижения давления воздуха в манжете должна составлять 2-3 мм рт.ст. за секунду (или за время между последовательными сокращениями сердца). При давлении более 200 мм рт.ст. допускается увеличение этого показателя до 4-5 мм рт.ст. за секунду.
Появление первого тона соответствующего систолическому АД (первая фаза тонов Короткова). Диастолическое АД определяют по моменту исчезновения тонов Короткова (пятая фаза). Определение диастолического АД по 4-й фазе (момента резкого ослабления тонов) рекомендовано при проведении измерения АД у детей до 12-14 лет, беременных женщин, а также у пациентов с высоким минутным объемом сердца, обусловленным физической нагрузкой, заболеванием или физиологическими особенностями. Для контроля полного исчезновения тонов необходимо продолжить аускультацию до снижения давления в манжете на 15-20 мм рт.ст. относительно последнего тона.
При слабых тонах Короткова перед измерением целесообразно поднять руку и выполнить несколько сжимающих движений без значительных усилий.
- 5. Кратность измерений.
Повторные измерения проводятся с интервалом не менее 2-х минут.
Во время первого визита пациента необходимо измерить АД на обеих руках. При выявлении устойчивой значительной асимметрии (более 10 мм рт.ст. для систолического АД и 5 мм рт.ст. для диастолического АД), все последующие измерения проводятся на руке с более высокими цифрами. В противном случае измерения проводят, как правило, на «нерабочей» руке.
Если первые два измерения АД отличаются между собой не более, чем на 5 мм рт.ст., измерения прекращают и за уровень АД принимают среднее значение этих величин.
Если имеется отличие более 5 мм рт.ст., проводится третье измерение, которое сравнивается по приведенным выше правилам со вторым, а затем (при необходимости) и четвертое измерение. Если в ходе этого цикла выявляется прогрессивное снижение АД, то необходимо дать дополнительное время для расслабления пациента. Если же отмечаются разнонаправленные колебания АД, то дальнейший измерения прекращают и определяют среднее трех последних измерений (при этом исключают максимальные и минимальные значения АД).
- 6. Затруднения при измерении артериального давления.
А) «Аускультативный провал» (резкое ослабление и исчезновение тонов после прослушивания первых двух-трех отчетливых тонов) может служить причиной серьезной недооценки систолического АД, если при первом измерении не проводится его пальпаторная оценка.
Б) Нарушение ритма сердца. Необходимо пальпировать лучевую артерию для оценки степени неравномерности сокращений сердца в ходе измерений. При выраженной неравномерности необходимо ориентироваться на средние значения АД по результатам 4-6 последующих измерений. При редких нерегулярных сокращениях, ориентироваться на значения АД, полученные при эпизодах регулярного ритма.
В) Стенозирующие поражения артерий. При одностороннем поражении сосудов необходимо проводить измерение на контралатеральной руке, а при двустороннем поражении рекомендуется измерение на бедре. Для этого используется специальная бедренная манжета, при этом необходимо учитывать, что систолическое давление на бедре на 15-20% выше, чем на плече.
Для этого используется специальная бедренная манжета, при этом необходимо учитывать, что систолическое давление на бедре на 15-20% выше, чем на плече.
Г) Повышенная ригидность крупных артерий. У пациентов старшей возрастной группы (старше 65 лет), а также у пациентов, длительное время страдающих сахарным диабетом, наблюдается повышенная ригидность крупных артерий, в некоторых случаях препятствующая их спадению при компрессии. При этом метод Н.С. Короткова дает завышение АД, т.е. «псевдогипертензию». Для ее исключения полезно одновременно с аускультацией определить АД пальпаторно и при отличии в систолическом АД более 15 мм рт.ст. провести определение ригидности плечевой аретерии (например, ультразвуковыми методами). При выраженной ригидности определение АД возможно только инвазивным методом.
- 7. Наиболее частые ошибки, приводящие к неправильному измерению АД: использование манжеты, не соответствующей охвату плеча, малое время адаптации пациента к условиям кабинета, высокая скорость снижения давления в манжете, отсутствие контроля асимметрии АД, не использование пальпации при первом измерении АД, неправильное положение руки пациента.
Дополнительные методы оценки артериального давления.
Метод самоконтроля артериального давления.
Метод предполагает измерение АД самим пациентом или его родственниками. Допускается измерение АД как по Короткову (при наличии навыков, обучения или контроля правильности выполнения измерений со стороны медицинского персонала), так и использование полуавтоматических и автоматических измерителей АД (после подтверждения в серии контрольных измерений высокой степени совпадения показаний прибора с данными АД по Короткову). Самоконтроль АД может проводиться в домашних (наиболее распространен), рабочих и госпитальных условиях. Гипертензия констатируется при средних за сутки значениях АД более 135/85 мм рт.ст.
Гипертензия констатируется при средних за сутки значениях АД более 135/85 мм рт.ст.
Целевое АД.
Важным моментом лечения АГ является достижение целевого уровня АД на фоне антигипертензивной терапии. Чем выше риск, тем важнее достижений целевого АД. Рекомендуется прежний уровень целевого АД в общей популяции больных – < 140/<90 мм рт.ст. У пациентов с СД и хронической нефропатией целевой уровень АД составляет <130/<80 мм рт.ст. [8-10]. Для достижения целевого АД в абсолютном большинстве случаев требуется 2 и более антигипертензивных препарата.
Стандарт обследования больного с АГ.
— Общий анализ крови и мочи;
— К, глюкоза натощак, креатинин, общий холестерин, триглицериды крови;
— ЭКГ;
— рентгенография грудной клетки;
— осмотр глазного дна;
— ультразвуковое исследование почек;
— вычисление индекса массы тела (вес в килограммах: рост2 (в метрах) (норма <25).
Цели терапии.
Основной целью лечения больного ГБ является достижение максимальной степени снижения общего риска сердечно-сосудистой заболеваемости и смертности. Это предполагает воздействие на все выявленные обратимые факторы риска, такие как курение, высокий уровень холестерина и диабет, соответствующее лечение сопутствующих заболеваний, равно как и коррекцию самого по себе повышенного АД.
Целевым уровнем АД является уровень АД менее 140 и 90 мм рт.ст. У больных сахарным диабетом необходимо снижать АД ниже 130/80 мм рт.ст., при ХПН с протеинурией более 1 г/сут – менее 125/75 мм рт.ст. Достижение целевого АД должно быть постепенным и хорошо переносимым пациентом. Чем выше абсолютный риск, тем большее значение имеет достижение целевого уровня АД. В отношении других сопутствующих факторов риска также рекомендуется добиваться их эффективного контроля. Для достижения целевого АД в абсолютном большинстве случаев требуется 2 и более антигипертезивного препарата.
Для достижения целевого АД в абсолютном большинстве случаев требуется 2 и более антигипертезивного препарата.
Лечение.
Установлено, что назначение эффективного лечения больным, страдающим артериальной гипертонией, позволит на 60% снизить смертность от инсультов мозга и инфарктов миокарда.
Помимо назначения препаратов, снижающих артериальное давление, лечение артериальной гипертензии включает меры по изменению образа жизни.
Изменение образа жизни включает:
- Отказ от курения. Отказ от этой привычки обязательно приведет к снижению риска развития осложнений, независимо от того, сколько лет курил больной. Следует помнить, что курение повышает уровень АД как у больного АГ, так и у лиц с нормальным АД.
- Снижение избыточной массы тела (см. стр. 22). Так как, снижение массы тела у большинства гипертоников ведет к снижению артериального давления.
- Уменьшение потребления соли до 5/сутки.
Доказано, что снижение потреблении соли с 10 до 4,5г. в сутки снижает уровень артериального давления на 4-6 мм рт.ст. и повышает эффективность лечения.
У пожилых людей снижение потребления соли до 2г. в сутки не сопровождается нежелательными явлениями и приводит к существенному уменьшению потребности в медикаментозном лечении гипертонии.
- Уменьшение риска потребления алкоголя.
Существует прямая зависимость между потреблением алкоголя, уровнем артериального давления и распространенностью артериальной гипертонии. Кроме того, алкоголь ослабляет эффект антигипертензивных средств.
Больным артериальной гипертонией следует рекомендовать уменьшение потребления алкоголя до 50-60 мл водки в день для мужчин (это соответствует 200-250 мл сухого вина, 500-600 мл пива), у женщин дозы алкоголя должны быть в 2 раза меньше.
- Соблюдение диеты – увеличение потребления фруктов и овощей, продуктов, богатых калием, магнием, кальцием, рыбы и морепродуктов, ограничение животных жиров.

- Увеличение физической активности (например, быстрая ходьба пешком, плавание в течение 30-45 мин 3-4 раза в неделю). Подъем тяжестей может вызывать повышение АД.
Перечисленные рекомендации по изменению образа жизни должны соблюдаться всеми больными артериальной гипертонией, независимо от того, принимают они гипотензивные препараты или нет.
Так как, изменение образа жизни позволяет лучше и эффективнее контролировать и снижать артериальное давление, уменьшает потребность в гипотензивных препаратах и усиливает их эффект.
Каждый больной должен иметь в своей аптечке препараты для неотложной терапии, которые быстро снижают резкое повышение артериального давления. К таким препаратам относятся клофелин, капотен, энаприл.
Неотложные состояния (гипертонические кризы).
Все ситуации, при которых требуется в той или иной степени быстрое снижение АД подразделяют на две большие группы:
- Состояние, требующее неотложной терапии (снижения АД в течение первых минут и часов при помощи парентерально вводимых препаратов).
Неотложной терапии требует такое повышение АД, которое ведет к появлению или усугублению симптомов со стороны «органов – мишеней»: нестабильной стенокардии, инфаркту миокарда, острой левожелудочковой недостаточности, расслаивающей аневризме аорты, эклампсии, инсульту, отеку соска зрительного нерва. Незамедлительное снижение АД может требоваться при травме центральной нервной системы у послеоперационных больных, при угрозе кровотечения и др.
АД должно быть снижено на 25% в первые 2 часа и до 160/100 мм рт.ст. в течение последующих 2-6 часов. Не следует снижать АД слишком быстро чтобы избежать ишемии ЦНС, почек и миокарда. При уровне АД выше 180/120 мм рт.ст. его следует измерять каждые 15-30 минут.
Необходимо регистрировать в медицинской документации цифры АД на фоне введения препаратов до нормальных цифр АД.
После нормализации АД достигнутый эффект может быть продлен переходом на плановый прием антигипертензивных средств (в большинстве случаев – тех же, с помощью которых был купирован гипертонический криз).
В настоящее время не рекомендуется применение короткодействующего нифедипина для купирования гипертонического криза. Это обусловлено тем, что нифедипин может слишком быстро (от 5 до 30 мин) и значительно, вплоть до гипотонии снизить АД.
Использование внутримышечных инъекций сульфата магния не только малоэффективно, но может быть крайне болезненно для пациента и, кроме того, чревато развитием инфильтрата и абсцесса ягодицы.
Диуретики, особенно парентеральрно в качестве препаратов первого ряда, показаны у пациентов с признаками отека легких, острой левожелудочковой и застойной сердечной недостаточностью.
В остальных случаях возможно назначение небольших доз диуретиков в качестве дополнения к основному препарату.
Осложненный гипертонический криз служит показанием для госпитализации и максимально быстрого начала терапии, используя внутривенный способ введения препаратов.
Таблица №2. Терапия осложненных гипертонических кризов.
|
Препарат |
Доза (в/в инфузия) |
Начало/продолжительность действия |
Примечания* |
|
Нитроглиценин |
5-100 мкг/мин |
1-3 мин/ 5-15 мин |
Особенно показан при стенокардии, остром ИМ. ОЛЖН, отеке легких |
|
Эналаприлат |
1,25-50 мг |
15-30 мин / 6-12 ч |
Медленное, в течение 5 мин. |
|
Фуросемид |
40-1000 мг |
5 мин/2-3 ч. |
Показан при ОЛЖН и отеке легких (в комбинации с нитратами) в остальных случаях применять с осторожностью из-за опасности усугубления гиповолемии. |
|
Сульфат магния |
1-6 г |
15-25 мин / 2-4 ч. |
5-10 мл 25% раствора вводится в/м или медленно в/в струйно, после чего налаживают непрерывную капельную инфузию со скоростью 1-2 г/ч под контролем диуреза и глубоких сухожильных рефлексов. Показан при преэклампсии. Специфический антидот при передозировке – клюконат кальция 1 г в/в. |
|
Верапамил |
5-10 мг |
1-5 мин / 30-60 мин |
Может вводится инфузионно со скоростью 3-5 мг/ч. Побочное действие – угнетение миокарда, брадикардия, особенно при сопутствующей терапии b-блокираторами, сердечными гликозидами. Противопоказан при значительном снижении сократительной способности миокарда. |
|
Фентоламин |
5-10 мг/мин |
1-2 мин/ 3-4 мин |
Особенно показан при катехоламиновых кризах, феохромоцитоме. Возможно развитие тахикардии и стенокардии. |
* — для всех препаратов – при превышении дозы или скорости введения возможно развитие гипотонии. Для пожилых пациентов рекомендовано уменьшение дозы вдвое. В/в – внутривенно, в/м – внутримышечно, ОЛЖН – острая левожелудочковая недостаточность.
Состояния, при которых требуется снижение артериального
давления в течение нескольких часов.
Само по себе резкое повышение АД, не сопровождается появлением симптомов со стороны других органов, требует обязательного, но не столь неотложного вмешательства и может купироваться пероральным приемом с относительно быстрым действием (b-блокираторы, клонидин, короткодействующие ингибиторы АПФ, петлевые диуретики, празозин).
Таблица №3. Терапия неосложненных гипертонических кризов.
|
Препарат |
Доза |
Начало продолжительность действия |
Примечания* |
|
Клонидин |
0,075-0,150 мг per os |
30-60 мин / 8-16 час. |
При необходимости – повторный прием каждый час до суммарной дозы 0,6 мг. Выраженные побочные эффекты – вялость, сухость во рту. |
|
Каптоприл |
12,5-25,0 мг per os или п/я |
per os: 15-60 мин / 6-8 час. П/я: 15-30 мин / 2-6 час. |
Возможно чрезмерное снижение АД при гиповолемии, развитие почечной недостаточности при двустороннем стенозе почечных артерий. |
|
Карведилол |
12,5-25,0 мг per os |
30-60 мин / 6-12 час. |
Возможно АВ-блокады, бронхообструкции, начало терапии с указанных доз противопоказано при застойной СН. |
|
Фуросемин |
40-80 мг per os |
30-60 мин / 4-8 час |
Применяется в основном при застойной СН, возможно назначение в дополнении к терапии другими препаратами. |
|
* – для всех препаратов – при повышении дозы возможно развитие гипотонии; п/я – под язык. |
|||
Лечение больного с неосложненным гипертоническим кризом может проводиться амбулаторно. АД снижается в течение нескольких часов (до суток). Необходимо регистрировать цифры АД в медицинской документации после приема антигипертензивных препаратов до нормальных цифр.
К числу состояний, требующих относительно срочного вмешательства относится злокачественная артериальная гипертония (ЗАГ).
ЗАГ диагностируют у больных с уровнем АД не ниже 220/130 мм рт.ст. и обязательным наличием признаков нейроретинопатии III-IV степени по Кейту-Вегенеру. Специфичными для ЗАГ изменениями со стороны глазного дна являются ишемические, геморрагические очаги и отек зрительного нерва. При ЗАГ развиваются тяжелые изменения со стороны сосудистой стенки (фирбриноидный артериолонекроз), что ведет к ишемии и нарушению функции жизненно-важных органов (мозга – гипертонический энцефалопатии и инсульту; сердца – выраженной гипертрофии миокарда, стенокардии и инфаркту миокарда, тяжелым нарушениям ритма сердца; почек – почечной недостаточности). В развитии ЗАГ принимает участие активация множества гормональных систем, что приводит к увеличению натрийуреза, гиповолемии, а также повреждению эндотелия и пролиферации гладкомышечных клеток интимы. Все эти изменения сопровождаются дальнейшим выбросом вазоконстрикторов и еще большим повышением АД. Озлокачествление течения возможно как при ГБ, так и при других АГ.
В развитии ЗАГ принимает участие активация множества гормональных систем, что приводит к увеличению натрийуреза, гиповолемии, а также повреждению эндотелия и пролиферации гладкомышечных клеток интимы. Все эти изменения сопровождаются дальнейшим выбросом вазоконстрикторов и еще большим повышением АД. Озлокачествление течения возможно как при ГБ, так и при других АГ.
Синдром ЗАГ обычно проявляется прогрессированием почечной недостаточности, снижением зрения, похуданием, симптомами со стороны ЦНС, изменениями реологических свойств крови вплоть до ДВС – синдрома, гемолитической анемией.
У пациентов с ЗАГ требуется применение комбинации трех и более препаратов.
При лечении тяжелой АГ следует помнить о возможности избыточного выведения натрия, особенно при интенсивном введении мочегонных, что сопровождается повышением АД.
Больной со злокачественным течением АГ должен быть тщательно обследован на предмет вторичной АГ.
Особенности терапии гипертонических кризов
в некоторых ситуациях.
Препаратами выбора для снижения АД как при нестабильной стенокардии, так и при инфаркте миокарда являются нитраты (нитроглицерин внутривенно). Нитроглицерин в низких (5 мкг/мин) дозах при постепенном (каждые 3-5 мин.) титровании вызывает расширение артериол, в том числе ишемизированной области, таким образом исключается феномен обкрадывания.
b-блокаторы относятся к числу препаратов, абсолютно показанных для снижения АД при остром коронарном синдроме.
b-блокаторы снижают смертность как в остром, так и в отдаленном периоде инфаркта миокарда.
Эффективно использование ингибиторов антиотензипревращающего фермента при отсутствии противопоказаний для их назначения.
При наличии противопоказаний для назначения b-блокаторов и невыраженных признаках сердечной недостаточности назначают верапамил, дилтиазем.
Левожелудочковая недостаточность.
Острая левожелудочковая недостаточность и отек легких на фоне гипертонического криза требуют быстрого снижения АД. Показано внутривенное введение нитроглицерина или нитропруссида натрия (доза постоянно титруется под контролем АД, ЧСС).
Возможна комбинация одного из указанных препаратов с петлевыми диуретиками (фуросемид внутривенно).
Назначение диуретиков и нитратов показано при развитии гипертонического криза у больного с сопутствующей застойной сердечной недостаточностью.
Применение ингибиторов антиотензинпревращающего фермента (эналаприлат внутривенно) при острой левожелудочковой недостаточности обоснованно и эффективно.
Однако назначение больших доз этих препаратов может привести к резкому падению АД и гипоперфузионным осложнениями. В такой ситуации для контроля АД могут быть применены низкие дозы короткодействующих препаратов (например, каптоприл).
Инсульт.
Инфаркт мозга (ишемический инсульт).
С целью снижения АД могут быть назначены каптоприл, клонидин. Эти препараты увеличивают мозговой кровоток в зоне инфаркта.
Рекомендуют осторожное снижение АД только в случаях чрезмерно выраженного его повышения. Рекомендуемые значения АД: для АД систолического от 160±20 мм рт.ст. до < 220 мм рт.ст., для АД диастолического — 110±10 мм рт.ст., для среднего < 130 мм рт.ст.
Внутримозговое и субарахноидальное кровоизлияние.
Принято снижать только очень высокое АД – АД систолическое > 180 мм рт.ст., АД диастолическое > 105 мм рт.ст., АД среднее > 130 мм рт.ст.
Следует помнить, что существует опасность как повышенного АД (продолжение кровотечения), так и его снижения (ухудшение колларального мозгового кровотока).
Преэклампсия и эклампсия.
Преэклампсией называется сочетание артериальной гипертензии и протенурии ≥ 0,3 г/сут. , впервые выявленное после 20 нед. беременности.
, впервые выявленное после 20 нед. беременности.
Этот патологический процесс может протекать и без протеинурии, но с наличием других симптомов (поражение нервной системы, печени, гемолиз и др.).
Клиническая картина гипертонического криза (головные боли, нарушение сознания, зрения) у беременных развивается при значительно более низких АД.
Критическим уровнем АД считается для АД систолического > 170 мм рт.ст., для АД диастолического > 110 мм рт.ст.
Для коррекции АД может быть использован лабеталол в дозе 100 мг 3 р./сут. per os или 50 мг в/в и гидралазин в дозе 5-10 мг в/в болюсно или инфузией под контролем АД. Возможно комбинированное применение этих препаратов, которое позволяет избежать рефлекторной тахикардии.
При развитии судорожного синдрома препаратом выбора является сульфат магния внутривенно.
Крайне важен адекватный контроль жидкостного режима, поскольку основной причиной смертности пациенток с тяжелой преэклампсимией в настоящее время является респираторный дистресс – синдром взрослых с исходом в отек легких (как результат ятрогенной перегрузки жидкостью, особенно на фоне нарушения функции почек).
Расслоение аорты.
В случае гипертонического криза, осложненного расслаивающейся аневризмой аорты, необходимо более быстрое снижение АД – на 25% в течение 5-10 мин., в течение последующих часов желательным является снижение АД до максимально низкого переносимого АД.
Целевым АД систолическим может быть 110-100 мм рт.ст. и даже ниже.
Препаратами выбора для снижения АД при расслоении аорты являются b-блокаторы. Возможно применение ганглиоблокаторов и диуретиков.
Алкоголь-индуцированные гипертонические кризы.
Гипертонические кризы у злоупотребляющих алкоголем лиц – нередкое явление. Резкое повышение АД возможно как в фазу интоксикации (опьянения), так и наиболее часто – на фоне астиненции.
Рекомендуют применять b-блокаторы (анаприлин, обзидан 20-40 мг) и карведилол. Возможно назначение ингибиторов антигиотензинпревращающего фермента и блокаторов кальциевых каналов (дилтиазем).
Возможно назначение ингибиторов антигиотензинпревращающего фермента и блокаторов кальциевых каналов (дилтиазем).
Нельзя применять диуретики. По мере снижения АД основной задачей становится проведение дезинтоксикации и регидрации. При гипертонических кризах, развившихся на фоне опьянения, приенение клонидина противопоказано, так как он потенцируетэффект алкоголя.
Гипертонические кризы у пожилых.
Рекомендуется клонидин per os. Он обеспечивает плавное и выраженное снижение АД.
Гипертонические кризы у детей.
Гипертонические кризы в детском возрасте в большинстве случаев возникают на фоне почечной гипертонии (постстрептококковы гломерулонефрит).
У детей может применяться короткодействующий нифедипин per os. Можно внутривенно вводить лабеталол, никардипин, нитропруссид натрия.
Гипертонические кризы на фоне приема лекарственных
и наркотических препаратов.
Эффективно применение клонидина и лабеталола. Возможно назначение ингибиторов ангиотензинпревращающего фермента и блокаторов кальциевых каналов.
Общие принципы ведения больных.
- Если пациент отнесен к группе высокого и очень высокого риска, то следует назначить немедленный прием препаратов по поводу артериальной гипертонии. При необходимости назначается терапия по поводу других факторов риска и/или сопутствующих заболеваний.
- Поскольку группа среднего риска чрезвычайно разнообразна по уровню АД и характеру факторов риска, то решение о сроке начала медикаментозной терапии принимает врач. Допустимо наблюдение за больным с контролем АД в течение нескольких недель (до 3-6 месяцев) до принятия решения о назначении лекарственной терапии. Ее следует начать при сохранении уровня АД более 140/90 мм рт.
 ст.
ст. - В группе низкого риска рекомендуется провести более длительное наблюдение за больным (6-12 мес.) перед принятием решения о лечении. Лекарственную терапию в этой группе назначают при сохраняющемся уровне АД более 150/95 ии рт.ст.
Принципы лекарственной терапии.
- Применять низкие дозы антигипертензивных средств на начальном этапе лечения, начиная с наименьшей дозировки препарата с целью уменьшить неблагоприятные побочные эффекты. Если имеется хорошая реакция на низкую дозу данного препарата, но контроль АД все еще недостаточен, целесообразно увеличить дозировку этого препарата при условии его хорошей переносимости.
- Использовать эффективные комбинации низких и средних доз антигипертензивных препаратов с целью максимального снижения АД и хорошей переносимости. При недостаточной эффективности первого препарата предпочтительнее добавление малой дозы второго препарата, чем повышение дозировки исходного. Перспективно использование фиксированных комбинаций препаратов в низких дозировках.
- Проводить полную замену одного класса препаратов на другой при низком эффекте или плохой переносимости без увеличения дозировки или добавления другого препарата.
- При возможности применять препараты длительного действия, обеспечивающие эффективное снижение АД в течение 24 часов при однократном ежедневном приеме. Это снижает вариабельность АД в течение суток за счет более мягкого и продолжительного эффекта, а также упрощает соблюдение больным режима приема препаратов.
- Комбинировать антигипертензивные препараты с препаратами корригирующими другие факторы риска, прежде всего с дезагрегантами, гиполипидемическими и гипогликемическими препаратами.
Рекомендации по выбору антигипертензивного препарата.
В случаях неосложненной АГ предпочтение следует отдавать диуретикам и b-адреноблокаторам. При наличии установленных показаний в качестве первой линии терапии можно использовать препараты из всех основных современных классов антигипертензивных препаратов, представленных в таблице 5. На выбор препарата оказывают влияние многие факторы, среди которых наиболее важным являются следующие:
При наличии установленных показаний в качестве первой линии терапии можно использовать препараты из всех основных современных классов антигипертензивных препаратов, представленных в таблице 5. На выбор препарата оказывают влияние многие факторы, среди которых наиболее важным являются следующие:
— наличие факторов риска у данного больного;
— наличие поражений «органов-мишеней», клинических проявлений сердечно-сосудистых заболеваний, болезней почек и сахарного диабета;
— наличие сопутствующих заболеваний, которые могут способствовать или ограничивать использование антигипертензивного препарата того или иного класса;
— индивидуальные реакции больных на препараты различных классов;
— вероятность взаимодействия с препаратами, которые пациент принимает по другим поводам;
— социально-экономический фактор, включая стоимость лечения.
Применение препаратов центрального действия, таких как раувольфии, резерпин, метилдопа рекомендуется в качестве терапии резерва, так как они обладают большим количеством побочных эффектов. Исходя из соображений стоимости, они могут использоваться в качестве первой линии, при этом их дозы должны быть уменьшены. Предпочтительно их использование в комбинации с ругими антигипертензивными средствами.
Применение прямых вазодилятаторов (гидралазин, миноксидил) не рекомендуется в качестве первой линии терапии.
Эффективные комбинации препаратов.
- Диуретик и b-блокатор.
- Диуретик и ингибитор АПФ или антагонист рецепторов к ангиотензину II (A II).
- Антагонист кальция из группы дигидропиридинов и b-блокатор.
- Антагинист кальция и ингибитор АПФ.
- a-блокатор и b-блокатор.
- Препарат центрального действия и диуретик.
В эффективных комбинациях используют препараты различных классов для того, чтобы получить дополняющий друг друга путем сочетания препаратов с различными механизмами действия с одновременным сведением до минимума побочных эффектов.
Динамическое наблюдение.
- Достижение и поддержание целевых АД требует длительного наблюдения с контролем соблюдения рекомендаций по изменению образа жизни, регулярной антигипертензивной терапии и ее коррекции в зависимости от эффективности и переносимости лечения. При динамическом наблюдении решающее значение имеет достижение индивидуального контакта между больным и врачом, система обучения пациентов, повышающая приверженность больного к лечению.
- После начала терапии больного с АГ необходим повторный визит (не более чем через 1 месяц) для контроля адекватности лечения, наличия побочных эффектов, а также правильности соблюдения больным рекомендаций.
- Если контроль АД достигнут, то дальнейшие визиты к врачу для мониторирования назначаются 1 раз в 3 месяца у больных со средним и низким риском.
- При недостаточной эффективности терапии, снижении чувствительности к препарату производится его замена или присоединение другого препарата с последующим контролем не более чем через 1 месяц.
- При отсутствии должного антигипертензивного эффекта возможно добавление третьего препарата (один из препаратов в таком случае должен быть мочегонным) с последующим контролем.
- У больных из группы высокого и очень высокого риска лечение может начинаться с применения двух препаратов, а интервалы между визитами для титрирования дозы и интенсификации терапии должны быть сокращены.
- При «резистентной АГ» (АД более 140/90 при терапии тремя препаратами в субмаксимальных дозах), следует убедиться в отсутствии объективных причин резистентности (недиагностированная вторичная АГ; несоблюдение больным режима препаратов или рекомендаций по изменению образа жизни, например, избыточное употребление соли; прием сопутствующих препаратов, ослабляющих эффект терапии, неправильное измерение АД, например, при неадекватном размере манжеты).
 В случае истинно резистентной АГ следует направить больного на дополнительное обследование.
В случае истинно резистентной АГ следует направить больного на дополнительное обследование. - При стойкой нормализации АД (в течение года) и соблюдении мер по изменению образа жизни у пациентов в группах низкого и среднего риска возможно постепенное уменьшение количества и доз применяемых препаратов. При снижении дозы или уменьшении числа используемых препаратов следует увеличить кратность визитов к врачу, для того чтобы убедиться в отсутствии повышения АД.
Лечение артериальной гипертонии в отдельных
группах больных.
- 1. Артериальная гипертония у пожилых лиц.
- Результаты рандомизированных исследований продемонстрировали безусловную необходимость лечения у пожилых пациентов с систолодиастолической гипертонией и изолированной систолической гипертонии.
- Лечение АГ у пожилых больных следует начинать также с изменения образа жизни. Ограничение поваренной соли и снижение веса в этой группе оказывает существенный антигипертензивный эффект.
Рекомендации по выбору лекарственных препаратов
для лечения больного с АГ.
|
Класс препаратов |
Абсолютные показания |
Относительные показания |
Абсолютные противопоказания |
Относительные противопоказания |
|
Диуретики |
Сердечная недостаточность Пожилые больные Систолическая гипертензия |
Сахарный диабет |
Подагра |
Дислипидемия Сохраненная сексуальная активность у мужчин |
|
b-адреноблокаторы |
Стенокардия Перенесенный инфаркт миокарда Тахиаритмии |
Сердечная недостаточность Беременность Сахарный диабет |
Астма и хронический обструктивный бронхит Блокда проводящих путей сердцаА |
Дислипидемия Спортсмены и физически активные пациенты Болезни периферических сосудов |
|
Ингибиторы АПФ |
Сердечная недостаточность Дисфункция левого желудочка Перенесенный инфаркт миокарда Диабетическая нефропатия |
|
Беременность Гиперкилиемия Двусторонний стеноз почечных артерий |
Двусторонний стеноз почечных артерий |
|
Антагонисты кальция |
Стенокардия Пожилые больные Систолическая гипертензия |
Поражения перифирических сосудов |
Блокада проводящих путей сердцаб |
Застойная сердечная недостаточность |
|
a-блокаторы |
Гипертрофия предстательной железы |
Нарушение толерантности к глюкозе |
|
Ортостатическая гипотензия |
|
Агонисты имидазолиновых рецепторов |
Метаболический синдром |
Сахарный диабет Микроальбуминурия |
|
Блокада проводящих путей сердцаа Тяжелая сердечная недостаточность |
а – антриовентрикулярная блокада 2 и 3 степени; б – антриовентрикулярная блокада 2 и 3 степени для верапамила или дилтиазема.
- Начальная доза всех препаратов у пожилых пациентов может быть снижена вдвое. При последующем наблюдении следует обратить внимание на возможность ортотатической гипотензии. Следует с осторожностью использовать препараты, вызывающие значимую вазодилатацию, такие как альфа-блокаторы и прямые вазодилататоры, а также высокие дозы мочегонных.
- Предпочтение при выборе препарата отдается диуретикам. Альтернативными препаратами, особенно при систолической гипертензии, являются длительно действующие антагонисты кальция. При наличии показаний (табл.5) целесообразно использование ингибиторов АПФ, b-блокаторов и т.д.
Беременность.
- АГ при беременности определяется или по абсолютному уровню АД (например, 140/90 мм рт.ст. или выше) или по подъему АД по сравнению с уровнем до зачатия или АД в первом триместре беременности (например, подъем АДс ≥ 15 мм рт.ст.). Гипертензию у беременных подразделяют на хроническую – эссенциальную или вторичную гипертензию (артериальную гипетензию, которая существовала до наступления беременности или 20 недель) и гипетензию беременных или преэкламсию, которая может развиваться и на фоне уже имевшейся хронической гипертензии.
- При преэклампсии АД свыше 170/100 мм рт.ст. требует лечебных мероприятий по его снижению с целью защиты матери о риска инсульта или эклампсии. К препаратам, которые используются для быстрого снижения АД, относится нифедипин, лабетолол, гидралазин и сульфат магния.
- Препаратом выбора при длительном лечении АГ беременных является метилдопа (допегит).
- Для постоянной терапии артериальной гипертензии у беременных также широко используются такие антигипертензивные препараты, как b-блоаторы, в частности атенолол (ассоциируется с задержкой роста плода в условиях длительного использования в течение всей беременности), а также лабетолол, гидралазин, нифедрин. Диуретики следует применять с осторожностью, так как они могут еще больше снизить уже измененный объем плазмы крови.

- При беременности противопоказаны следующие препараты: ингибиторы АПФ, обладающие тератогенным действием, и антагонисты рецепторов АП, действие которых, вероятно, сходно с таковым у ингибиторов АПФ.
Некоторые аспекты лечения артериальной
гипертонии у женщин.
- Общие принципы терапии, прогноз и эффективность отдельных препаратов не имеют существенных половых различий.
- У женщин, принимающих оральные контрацептивы, чаще развивается АГ, особенно в сочетании с ожирением, у курящих и в более старшем возрасте. При рарзвитии АГ на фоне приема этих препаратов их следует отменить.
- АГ не является противопоказанием к гормональной заместительной терапии у женщин в постменопаузе. Однако, при начале гормональной заместительной терапии АД следует контролировать чаще, так как возможно его повышение.
Поражение сосудов головного мозга.
АГ приводит к существенным изменениям сосудистой системы и вещества головного мозга и является важнейшим фактором риска развития геморрагического, ишемического инсультов и хронических форм цереброваскулярной патологии (дисциркулярной энцефалопатии). Преходящее нарушение мозгового кровообращение или транзиторная ишемическая атака (ТИА), имеющее большое значение как предиктор инсульта, нередко развивается у больных АГ, особенно при кризовом течении. ТИА представляет собой преходящее очаговое неврологическое нарушение ишемической природы продолжительностью менее 24 часов. При сборе анамнеза у пациентов с АГ, особенно кризовом течении, следует выяснить имелись ли симптомы ТИА в прошлом.
Антигипертензивная терапия обеспечивает существенное снижение риска развития инсульта у больных АГ. Достижение целевого АД имеет особое значение в плане профилактики цереброваскулярных осложнений.
Больные с острыми нарушениями мозгового кровообращения (инсульт, ТИА) полежат экстренной госпитализации в специализированные отделения. При наличии геморрагического инсульта на фоне высоких значений АД рекомендуется быстрое снижение его уровня на 25-30%. При остром ишемическом инсульте рекомендуется временная отмена антигипертензивной терапии до стабилизации состояния пациента. Однако уровень АД должен тщательно контролироваться, особенно если пациент получает фибринолитическую терапию. При систолическом АД > 180 мм рт.ст. или диастолическом АД > 105 мм рт.ст. показано внутривенное введение антигипертензивных препаратов под тщательным контролем неврологической симптоматики.
При наличии геморрагического инсульта на фоне высоких значений АД рекомендуется быстрое снижение его уровня на 25-30%. При остром ишемическом инсульте рекомендуется временная отмена антигипертензивной терапии до стабилизации состояния пациента. Однако уровень АД должен тщательно контролироваться, особенно если пациент получает фибринолитическую терапию. При систолическом АД > 180 мм рт.ст. или диастолическом АД > 105 мм рт.ст. показано внутривенное введение антигипертензивных препаратов под тщательным контролем неврологической симптоматики.
Снижение АД после перенесенного инсульта должно проводиться постепенно до минимально переносимых уровней АД в темпах, позволяющих избежать появление и/или усугубление симптомов недостаточности церебрального кровообращения, с тщательным контролем за уровнем АД в ортостазе с целью предупреждения развития неблагоприятной ортостатической гипотонии.
В сочетании с ишемической болезнью сердца.
- У больных с ИБС в качестве антигипертензивной терапии следует использовать в первую очередь b-адреноблокаторы при отсутствии противопоказаний и ингибиторы АПФ. Могут быть также применены блокаторы кальциевых каналов, за исключением короткодействующих.
- У больных, перенесших инфаркт миокарда, следует применять b-блокаторы без внутренней симпатомиметической активности. Особенно при наличии сердечной недостаточности (СН) или систолической дисфункции.
- При неэффективности b-блокаторов, их непереносимости или наличии противопоказаний – применяются верапамил или дилтиазем.
- У данной категории больных следует избегать препаратов, вызывающих быстрое снижение АД, особенно сопровождающееся рефлекторной тахикардией.
Застойная сердечная недостаточность.
- Применение ингибиторов АПФ у больных с сердечной недостаточностью или дисфункцией левого желудочка существенно понижает летальность в данной группе больных и является предпочтительным.
 При непереносимости ингибиторов АПФ могут использоваться антагонисты рецепторов к АП.
При непереносимости ингибиторов АПФ могут использоваться антагонисты рецепторов к АП. - В сочетании с ингибиторами АПФ целесообразно применение диуретиков по показаниям.
- В последние годы показана эффективность и безопасность применения малых b-блокаторов у больных I-III функциональным классом сердечной недостаточности.
Заболевания почек.
- Артериальная гипертония является решающим фактором прогрессирования почечной недостаточности любой этиологии, а адекватный контроль АД замедляет ее развитие.
- Для лечения АГ при патологии почек могут использоваться все классы препаратов и их комбинации. Существуют данные о том, что ингибиторы АПФ и антагонисты кальция обладают самостоятельным нефропротективным действием. При уровне креатинина плазмы более 0,26 ммоль/л применение ингибиторов АПФ требует осторожности.
- У больных с почечной недостаточностью и протеинурией гипотензивную терапию следует проводить в более агрессивном режиме. У больных с потерей белка > 1 г/сут. устанавливается более низкий целевой уровень АД (125/75 мм рт.ст.), чем при менее выраженной протеинурии (130/85 мм. рт.ст.).
Сахарный диабет.
- Частота АГ у больных сахарным диабетом в 1,5-2 раза выше по сравнению с лицами без диабета. Сочетание сахарного диабета и АГ заслуживает особого внимания, поскольку обе патологии являются факторами риска многих макро- и микрососудистых поражений. При сочетании сахарного диабета и АГ еще большее значение приобретают меры коррекции образа жизни.
- Для всех больных сахарным диабетом устанавливается целевой уровень снижения АД 130/85 мм рт.ст.
- При выборе препарата предпочтение отдается ингибиторам АПФ, особенно при наличии протеинурии, антагонистам кальция и низким дозам мочегонных.
- Несмотря на возможные негативные эффекты на периферический кровоток и способность пролонгировать гипогликемию и маскировать ее симптомы, больным АГ с СД показано применение b-блокаторов, особенно в сочетании с ИБС и перенесенным ИМ, так как их использование улучшает прогноз пациентов.

- При контроле лечения следует помнить о возможной ортостатической гипотензии.
Больные бронхиальной астмой и хроническими
обструктивными заболеваниями легких.
- b-блокаторы, даже местного применения (тимолол) противопоказаны больным этой группы.
- С осторожностью следует использовать ингибиторы АПФ, в случае появления кашля их можно заменить на антагонисты рецепторов к АП.
- Препараты, применяемые для лечения бронхообструктивного синдрома, часто ведут к повышению АД. Наиболее безопасным в этом отношении являются кромогликат натрия, ипратропиум бромид и местные глюкокортикоиды.
Показания к госпитализации.
— Неясность диагноза и необходимость проведения специальных (чаще, инвазивных) исследований для уточнения формы АГ;
— Трудность в подборе медикаментозной терапии (частые кризы, резистентная к терапии АГ).
Показания к госпитализации.
- Гипертонический криз, не купирующийся на догоспитальном этапе;
- Гипертонический криз с выраженными проявлениями гипертонической энцефалопатии;
- Осложнения ГБ, требующие интенсивной терапии и постоянного наблюдения (инсульт, субарахноидальное кровоизлияние, остро возникающие нарушения зрения, отек легких).
Препараты от гипертонии【Интернет-Аптека】 | E-apteka
Таблетки от гипертонии в «Аптеке гормональных препаратов»
Если наблюдается постоянное повышение артериального давления более 140-150/90 мм. рт. ст, это свидетельствует о гипертонической болезни. Когда налаживание образа жизни не приводит к желаемым результатам, единственным решением становится прием медикаментов. Какие таблетки пить при гипертонии? Это решает опытный врач, после тщательного осмотра и постановления четкого диагноза.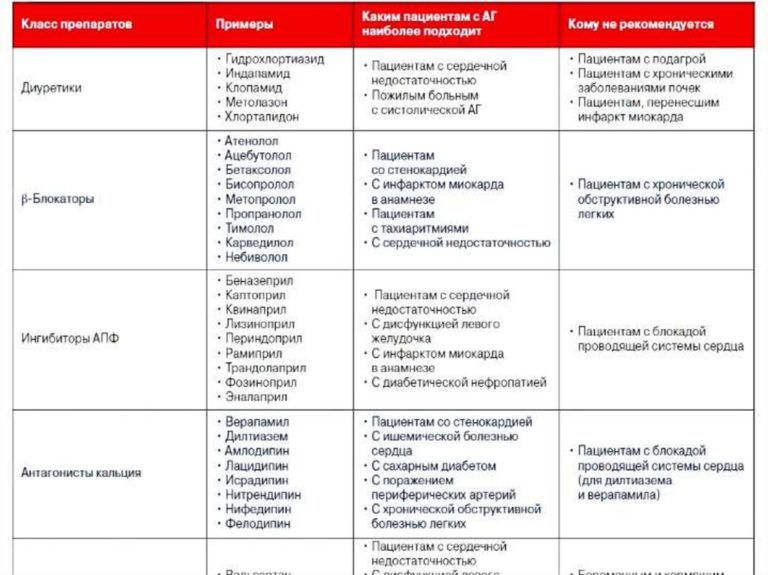
Не стоит заниматься самолечением, заменять препараты или менять их дозировку без предварительной консультации с доктором. Ведь каждое отдельное средство назначается с учетом индивидуальных особенностей пациента, ведь отличается и влияние на разные органы (почки, печень, сердце, сосуды и т.д.).
На сегодняшний день фармпроизводители представляют множество вариантов таблеток, помогающих при повышенном давлении. Наиболее популярны АПФ ингибиторы (рамиприл, эналаприл, зофеноприл, лизиноприл, хинаприл и др.). Применяются такие препараты при эссенциальной гипертензии, помогают:
• Замедлить прогрессирующие процессы в «органах-мишенях».
• Снизить АД до нормальных показателей.
• Улучшить самочувствие при сердечной недостаточности.
• Исключить осложнения в области сердца, сосудов.
• Работать с нефропротективным, кардиопротективным эффектами.
Также существуют блокаторы ангиотензиновых рецепторов, которые еще известны как сартаны (эпросартан, олмесартана и азилсартана медоксомил, кандесартан и т.д.). При лечении гипертонии также применимы В-адреноблокаторы, диуретики, антагонисты кальция и имидазолиновых рецепторов, в качестве вспомогательных средств – альфа-адреноблокаторы, ингибиторы.
Эффективные таблетки от гипертонии – в «Аптеке гормональных препаратов»В каталоге интернет-аптеки представлены препараты с главными действующими веществами:
• Хлорталидон;
• Валсартан;
• Алискирен гемифурамат;
• Амлодипина безилат;
• Гидрохлортиазид;
• Верапамил и т.д.
Касательно конкретных позиций узнавайте у провизора – он поможет оформить онлайн заказ. Заплатить за товар можно наличными курьеру или на карту, выбрать доставку курьером или самостоятельный вывоз из пунктов сети «Аптеки гормональных препаратов».
Новые «тройные таблетки» могут устранить высокое кровяное давление
Новый комбинированный препарат может произвести революцию в лечении гипертонии во всем мире после того, как клинические испытания подтвердили его безопасность и высокую эффективность.
В недавнем клиническом испытании под руководством исследователей из Института глобального здравоохранения Джорджа с филиалами в Великобритании, Австралии и Индии они проверили эффективность и безопасность использования инновационного препарата для лечения высокого кровяного давления или гипертонии. .
Этот препарат, прозванный исследователями «тройной пилюлей», сочетает в себе низкие дозы трех существующих препаратов от артериального давления.
А именно: телмисартан (20 миллиграммов), амлодипин (2,5 миллиграмма) и хлорталидон (12,5 миллиграммов).
По данным Всемирной организации здравоохранения (ВОЗ) за 2008 год, около 40 процентов взрослых в возрасте старше 25 лет повысили артериальное давление во всем мире. По оценкам ВОЗ, гипертония является причиной 7,5 миллионов смертей во всем мире.
Это связано с тем, что это состояние является основным фактором риска как сердечных заболеваний, так и инсульта, поэтому наличие эффективных методов лечения для регулирования артериального давления является приоритетом.
Обычно люди с гипертонией начинают принимать одно лекарство от кровяного давления в низких дозах только для того, чтобы снова и снова возвращаться к своим врачам. Затем они получают рецепты на все более высокие дозы и больше лекарств от гипертонии.
По словам соавтора исследования доктора Рут Вебстер, «Пациентов возвращают [к врачу] через частые промежутки времени, чтобы увидеть, достигают ли они своих целей, с многократными посещениями, необходимыми для адаптации их лечения и дозировки.
«Проблема этого подхода, — добавляет она, — заключается в том, что он не только неэффективен по времени, но и является дорогостоящим. Мы также знаем, что многие врачи и пациенты считают это слишком сложным и часто не придерживаются этого процесса ».
Итак, доктор Вебстер и его коллеги протестировали метод, который, как они надеялись, будет более эффективным, не будет иметь дополнительных побочных эффектов и устранит некоторые неудобства, связанные с традиционным лечением.
Так они придумали «тройную таблетку», которая объединяет фиксированные низкие дозы трех уже существующих лекарств, обычно используемых для лечения гипертонии.
Клинические испытания эффективности и безопасности новой комбинированной таблетки прошли в Шри-Ланке. В нем приняли участие 700 участников, средний возраст 56 лет, у которых среднее кровяное давление составляло 154/90 миллиметров ртутного столба (мм рт. Ст.), Что является типичным признаком гипертонии.
Из всех участников некоторые принимали комбинированные таблетки, в то время как другие продолжали следовать своей обычной терапии для снижения артериального давления в соответствии с советами своих врачей.
В отличие от тех, кто следовал традиционной терапии гипертонии, большее количество тех, кто принимал комбинированные таблетки, смогли эффективно снизить кровяное давление, достигнув целевого давления 140/90 мм рт. Ст. Или ниже.
Целевой показатель для людей с диабетом или заболеванием почек составлял 130/80 мм рт. Ст., Чего смогли достичь многие люди, принимавшие «тройную таблетку».
В частности, 70 процентов людей, принимавших «тройную таблетку», достигли целевого артериального давления, по сравнению с чуть более 50 процентами участников, которые продолжали традиционную терапию гипертонии.
В исследовательской статье, опубликованной в JAMA , авторы объясняют, что через 6 месяцев с начала испытания 83 процента людей, которые начали принимать «тройную таблетку», все еще получали такое же лечение.
Напротив, большинство участников после традиционного лечения добавили лекарства или увеличили количество лекарств к 6-месячной отметке.
«Всемирная федерация сердца [поставила] амбициозную цель, заключающуюся в том, что к 2025 году уровень артериального давления во всем мире снизится на 25 процентов», — говорит соавтор исследования профессор Анушка Патель.
«Тройная таблетка, — продолжает она, — могла бы стать недорогим способом помочь странам всего мира достичь этой цели».
Исследователи из Института Джорджа считают, что их «тройная таблетка» действительно может изменить нынешнюю терапию гипертонии.
Прямо сейчас команда изучает рентабельность комбинированного препарата для различных стран и разрабатывает стратегии, чтобы сделать препарат доступным во всем мире. «Это исследование имеет глобальное значение, — говорит профессор Патель.
«Хотя наиболее острой потребностью с точки зрения глобального бремени болезней являются страны с низким и средним уровнем доходов, это в равной степени актуально и для такой страны, как Австралия, где мы все еще достигаем только [40–50 процентов] Контрольные показатели высокого кровяного давления.”
Проф. Анушка Патель
На видео ниже вы можете послушать, как проф. Патель объясняет, как именно работает« тройная таблетка ».
Новые «тройные таблетки» могут устранить высокое кровяное давление
Новый комбинированный препарат может произвести революцию в лечении гипертонии во всем мире после того, как клинические испытания подтвердили его безопасность и высокую эффективность.
Поделиться на PinterestНедавнее клиническое испытание подтвердило, что новая таблетка может лечить гипертонию более эффективно, чем традиционная терапия.В недавнем клиническом испытании под руководством исследователей из Института глобального здравоохранения Джорджа с филиалами в Великобритании, Австралии и Индии они проверили эффективность и безопасность использования инновационного препарата для лечения высокого кровяного давления или гипертонии. .
Этот препарат, прозванный исследователями «тройной пилюлей», сочетает в себе низкие дозы трех существующих препаратов от артериального давления.
А именно: телмисартан (20 миллиграммов), амлодипин (2,5 миллиграмма) и хлорталидон (12.5 миллиграммов).
По данным Всемирной организации здравоохранения (ВОЗ) за 2008 год, около 40 процентов взрослых в возрасте старше 25 лет повысили артериальное давление во всем мире. По оценкам ВОЗ, гипертония является причиной 7,5 миллионов смертей во всем мире.
По оценкам ВОЗ, гипертония является причиной 7,5 миллионов смертей во всем мире.
Это связано с тем, что это состояние является основным фактором риска как сердечных заболеваний, так и инсульта, поэтому наличие эффективных методов лечения для регулирования артериального давления является приоритетом.
Обычно люди с гипертонией начинают принимать одно лекарство от кровяного давления в низких дозах только для того, чтобы снова и снова возвращаться к своим врачам.Затем они получают рецепты на все более высокие дозы и больше лекарств от гипертонии.
По словам соавтора исследования доктора Рут Вебстер, «Пациентов возвращают [в кабинет врача] через частые промежутки времени, чтобы увидеть, достигают ли они своих целей, с многократными посещениями, необходимыми для адаптации их лечения и дозировки».
«Проблема этого подхода, — добавляет она, — заключается в том, что он не только неэффективен по времени, но и является дорогостоящим. Мы также знаем, что многие врачи и пациенты считают это слишком сложным и часто не придерживаются этого процесса.”
Итак, доктор Вебстер и его коллеги протестировали метод, который, как они надеялись, будет более эффективным, не будет иметь дополнительных побочных эффектов и устранит некоторые неудобства, связанные с традиционным лечением.
Так они придумали «тройную таблетку», которая объединяет фиксированные низкие дозы трех уже существующих лекарств, обычно используемых для лечения гипертонии.
Клинические испытания эффективности и безопасности новой комбинированной таблетки прошли в Шри-Ланке.В нем приняли участие 700 участников, средний возраст 56 лет, у которых среднее кровяное давление составляло 154/90 миллиметров ртутного столба (мм рт. Ст.), Что является типичным признаком гипертонии.
Из всех участников некоторые принимали комбинированные таблетки, в то время как другие продолжали следовать своей обычной терапии для снижения артериального давления в соответствии с советами своих врачей.
В отличие от тех, кто следовал традиционной терапии гипертонии, большее количество тех, кто принимал комбинированные таблетки, смогли эффективно снизить кровяное давление, достигнув целевого давления 140/90 мм рт. Ст. Или ниже.
Целевой показатель для людей с диабетом или заболеванием почек составлял 130/80 мм рт. Ст., Чего смогли достичь многие люди, принимавшие «тройную таблетку».
В частности, 70 процентов людей, принимавших «тройную таблетку», достигли целевого артериального давления, по сравнению с чуть более 50 процентами участников, которые продолжали традиционную терапию гипертонии.
В исследовательской статье, опубликованной в JAMA , авторы объясняют, что через 6 месяцев с начала испытания 83 процента людей, которые начали принимать «тройную таблетку», все еще получали такое же лечение.
Напротив, большинство участников после традиционного лечения добавили лекарства или увеличили количество лекарств к 6-месячной отметке.
«Всемирная федерация сердца [поставила] амбициозную цель, заключающуюся в том, что к 2025 году уровень артериального давления во всем мире снизится на 25 процентов», — говорит соавтор исследования профессор Анушка Патель.
«Тройная таблетка, — продолжает она, — могла бы стать недорогим способом помочь странам всего мира достичь этой цели».
Исследователи из Института Джорджа считают, что их «тройная таблетка» действительно может изменить нынешнюю терапию гипертонии.
Прямо сейчас команда изучает рентабельность комбинированного препарата для различных стран и разрабатывает стратегии, чтобы сделать препарат доступным во всем мире. «Это исследование имеет глобальное значение, — говорит профессор Патель.
«Хотя наиболее острой потребностью с точки зрения глобального бремени болезней являются страны с низким и средним уровнем доходов, это в равной степени актуально и для такой страны, как Австралия, где мы все еще достигаем только [40–50 процентов] Контрольные показатели высокого кровяного давления.
”
Проф. Анушка Патель
На видео ниже вы можете послушать, как проф. Патель объясняет, как именно работает« тройная таблетка ».
Новые «тройные таблетки» могут устранить высокое кровяное давление
Новый комбинированный препарат может произвести революцию в лечении гипертонии во всем мире после того, как клинические испытания подтвердили его безопасность и высокую эффективность.
Поделиться на PinterestНедавнее клиническое испытание подтвердило, что новая таблетка может лечить гипертонию более эффективно, чем традиционная терапия.В недавнем клиническом испытании под руководством исследователей из Института глобального здравоохранения Джорджа с филиалами в Великобритании, Австралии и Индии они проверили эффективность и безопасность использования инновационного препарата для лечения высокого кровяного давления или гипертонии. .
Этот препарат, прозванный исследователями «тройной пилюлей», сочетает в себе низкие дозы трех существующих препаратов от артериального давления.
А именно: телмисартан (20 миллиграммов), амлодипин (2,5 миллиграмма) и хлорталидон (12.5 миллиграммов).
По данным Всемирной организации здравоохранения (ВОЗ) за 2008 год, около 40 процентов взрослых в возрасте старше 25 лет повысили артериальное давление во всем мире. По оценкам ВОЗ, гипертония является причиной 7,5 миллионов смертей во всем мире.
Это связано с тем, что это состояние является основным фактором риска как сердечных заболеваний, так и инсульта, поэтому наличие эффективных методов лечения для регулирования артериального давления является приоритетом.
Обычно люди с гипертонией начинают принимать одно лекарство от кровяного давления в низких дозах только для того, чтобы снова и снова возвращаться к своим врачам.Затем они получают рецепты на все более высокие дозы и больше лекарств от гипертонии.
По словам соавтора исследования доктора Рут Вебстер, «Пациентов возвращают [в кабинет врача] через частые промежутки времени, чтобы увидеть, достигают ли они своих целей, с многократными посещениями, необходимыми для адаптации их лечения и дозировки».
«Проблема этого подхода, — добавляет она, — заключается в том, что он не только неэффективен по времени, но и является дорогостоящим. Мы также знаем, что многие врачи и пациенты считают это слишком сложным и часто не придерживаются этого процесса.”
Итак, доктор Вебстер и его коллеги протестировали метод, который, как они надеялись, будет более эффективным, не будет иметь дополнительных побочных эффектов и устранит некоторые неудобства, связанные с традиционным лечением.
Так они придумали «тройную таблетку», которая объединяет фиксированные низкие дозы трех уже существующих лекарств, обычно используемых для лечения гипертонии.
Клинические испытания эффективности и безопасности новой комбинированной таблетки прошли в Шри-Ланке.В нем приняли участие 700 участников, средний возраст 56 лет, у которых среднее кровяное давление составляло 154/90 миллиметров ртутного столба (мм рт. Ст.), Что является типичным признаком гипертонии.
Из всех участников некоторые принимали комбинированные таблетки, в то время как другие продолжали следовать своей обычной терапии для снижения артериального давления в соответствии с советами своих врачей.
В отличие от тех, кто следовал традиционной терапии гипертонии, большее количество тех, кто принимал комбинированные таблетки, смогли эффективно снизить кровяное давление, достигнув целевого давления 140/90 мм рт. Ст. Или ниже.
Целевой показатель для людей с диабетом или заболеванием почек составлял 130/80 мм рт. Ст., Чего смогли достичь многие люди, принимавшие «тройную таблетку».
В частности, 70 процентов людей, принимавших «тройную таблетку», достигли целевого артериального давления, по сравнению с чуть более 50 процентами участников, которые продолжали традиционную терапию гипертонии.
В исследовательской статье, опубликованной в JAMA , авторы объясняют, что через 6 месяцев с начала испытания 83 процента людей, которые начали принимать «тройную таблетку», все еще получали такое же лечение.
Напротив, большинство участников после традиционного лечения добавили лекарства или увеличили количество лекарств к 6-месячной отметке.
«Всемирная федерация сердца [поставила] амбициозную цель, заключающуюся в том, что к 2025 году уровень артериального давления во всем мире снизится на 25 процентов», — говорит соавтор исследования профессор Анушка Патель.
«Тройная таблетка, — продолжает она, — могла бы стать недорогим способом помочь странам всего мира достичь этой цели».
Исследователи из Института Джорджа считают, что их «тройная таблетка» действительно может изменить нынешнюю терапию гипертонии.
Прямо сейчас команда изучает рентабельность комбинированного препарата для различных стран и разрабатывает стратегии, чтобы сделать препарат доступным во всем мире. «Это исследование имеет глобальное значение, — говорит профессор Патель.
«Хотя наиболее острой потребностью с точки зрения глобального бремени болезней являются страны с низким и средним уровнем доходов, это в равной степени актуально и для такой страны, как Австралия, где мы все еще достигаем только [40–50 процентов] Контрольные показатели высокого кровяного давления.”
Проф. Анушка Патель
На видео ниже вы можете послушать, как проф. Патель объясняет, как именно работает« тройная таблетка ».
Препараты первого ряда при лечении артериальной гипертензии
Хотя результаты клинических испытаний различаются, важно выбрать препарат, который хорошо работает, является безопасным и доступным для каждого пациента.
Сравнительная эффективность
Критерии, по которым мы выбираем один класс препаратов в качестве лечения первой линии, обычно определяются сравнительной эффективностью.При артериальной гипертензии все пять основных классов препаратов (тиазиды в низких дозах, бета-блокаторы, блокаторы кальциевых каналов, ингибиторы ангиотензинпревращающего фермента (АПФ) и антагонисты рецепторов ангиотензина) эффективны для снижения артериального давления и сердечно-сосудистых событий.
Недавние результаты очень крупных исследований и (многих) метаанализов показывают, что снижение артериального давления само по себе ведет к снижению сердечно-сосудистой заболеваемости и смертности. Важно снижение артериального давления, а не класс препаратов, используемых для его снижения.
Хотя вывод рекомендаций Национального фонда сердца (2004) 5 о том, что «препараты любого из пяти основных классов подходят для начала и поддержания гипотензивной терапии», является правильным, это верно только в том случае, если рассматривать только эффективность. При выборе препаратов первого ряда необходимо учитывать и другие соображения. Программа Всемирной организации здравоохранения, «Руководство по правильному назначению», подчеркивает сравнительную безопасность, удобство и стоимость, а также эффективность как важные факторы, влияющие на выбор. 6
Сравнительная безопасность
По сравнению с лекарствами, применяемыми при других хронических заболеваниях, гипотензивные средства являются одними из самых безопасных. Они вызывают очень небольшую токсичность для конкретных органов, и многие из них используются в течение многих лет, поэтому их побочные эффекты хорошо известны. Периодически появляются предупреждения об определенных классах — например, преципитация окклюзии сосудов препаратами короткого действия, блокирующими кальциевые каналы, или сердечно-сосудистый коллапс с гипотонией при запуске ингибитора АПФ.Однако большинства этих проблем можно избежать при соответствующем назначении и контроле лечения.
Другой вывод был получен из исследований, в которых пациенты были вынуждены прекратить лечение из-за побочных эффектов. В метаанализе 190 исследований монотерапии у пациентов с эссенциальной гипертензией прекращения лечения из-за побочных эффектов чаще встречались с препаратами, блокирующими кальциевые каналы (6,7%), чем с диуретиками или блокаторами рецепторов ангиотензина (по 3,1% для каждого). Это говорит о том, что препараты, блокирующие кальциевые каналы, имеют меньший приоритет в качестве терапии первой линии. 7 Хотя «прекращение приема из-за нежелательного явления» может быть относительно грубым способом количественной оценки различий между лекарствами и может не отражать всех деталей различий в неблагоприятных исходах, оно дает некоторую объективную информацию о сравнительной переносимости.
7 Хотя «прекращение приема из-за нежелательного явления» может быть относительно грубым способом количественной оценки различий между лекарствами и может не отражать всех деталей различий в неблагоприятных исходах, оно дает некоторую объективную информацию о сравнительной переносимости.
Для пациента, у которого наблюдается нежелательное явление от бета-блокатора или блокатора кальциевых каналов, в зависимости от природы нежелательного явления, в пределах этих фармакологических классов есть достаточные различия, чтобы в некоторых обстоятельствах попробовать альтернативу в рамках этого класса.Это не относится к тиазидам, ингибиторам АПФ или блокаторам рецепторов ангиотензина.
Диабет
Пациенты с гипертонией часто имеют избыточный вес и имеют повышенную вероятность развития диабета независимо от лечения. О небольшом дополнительном риске диабета 2 типа при длительном применении тиазидных диуретиков сообщалось в 1960-х годах, когда применялись относительно высокие дозы. Это вновь становится проблемой, основанной на недавних исследованиях, предполагающих, что у большей части пациентов развился диабет на тиазидах, чем на других гипотензивных средствах.
Систематический обзор этих данных указывает на то, что каждая оценка нового диабета в этих испытаниях была получена как вторичная конечная точка, то есть исследования не были предназначены для того, чтобы сосредоточить внимание на инциденте диабета как на первичной конечной точке, и что окончательная оценка заключение не может быть сделано в настоящее время. 8 Исследования самого высокого качества предполагают, что заболеваемость диабетом не изменяется или увеличивается под действием тиазидов и бета-блокаторов, и остается неизменной или снижается при применении ингибиторов АПФ, блокаторов кальциевых каналов и блокаторов рецепторов ангиотензина.Однако нет данных о долгосрочных результатах применения очень низких доз диуретика, рекомендованных в настоящее время (суточные дозы гидрохлоротиазида, хлорталидона и индапамида не превышают 12,5 мг, 12,5 мг и 1,5 мг соответственно), хотя можно было бы ожидать, что метаболические эффекты было бы меньше.
Разумный подход состоит в том, чтобы измерить сывороточный калий, мочевую кислоту и глюкозу натощак перед назначением и не использовать диуретики (или бета-блокаторы), если уровень глюкозы в крови натощак составляет 6,1 ммоль / л или выше.У пациентов, продолжающих лечение диуретиками, следует периодически контролировать уровень глюкозы натощак.
Сравнительное удобство
Обеспечение длительного режима приема лекарств — одна из основных проблем в лечении гипертонии. Все, что облегчит задачу, даст лекарствам этого класса конкурентное преимущество. Хотя данные о лучшем соблюдении режима с пероральным приемом один раз в день ограничены, большинство пациентов предпочитают принимать лекарства один раз в день. Все пять основных классов антигипертензивных средств включают лекарства или конкретные составы для приема один раз в день.
Сравнительная стоимость
При отсутствии значительных различий в эффективности, безопасности и удобстве сравнительная стоимость может стать решающим фактором. В Схеме фармацевтических льгот (PBS), которая постоянно находится под угрозой, небольшие различия в стоимости (для налогоплательщика) лечения состояния, от которого страдают 10-15% населения, могут составлять значительные суммы, особенно если лечение обычно длится всю жизнь.
Сравнительная стоимость репрезентативных препаратов пяти классов гипотензивных препаратов по сравнению с PBS представлена в таблице 1.В таблице приведены диапазоны доз, использованные в основных исследованиях, которые показали эффективность препаратов в снижении сердечно-сосудистых событий.
Исследуемый препарат для лечения резистентной гипертензии, доступный для пациентов с UH в клинических испытаниях
Право на участие имеют мужчины и женщины, которые безуспешно принимают три разных типа антигипертонических препаратов
Клинические новостиUH | Февраль 2020
Пациенты университетских больниц, у которых артериальное давление остается высоким и трудно поддающимся контролю, несмотря на то, что они принимают по крайней мере три различных типа препаратов от артериального давления, участвуют в глобальном клиническом испытании исследуемого препарата Phase 3 PRECISION , который может помочь . Апроцитентан — это исследуемый препарат, который принимают один раз в день. Целью этого исследования, в котором будут участвовать 600 пациентов из 17 стран, является определение того, снижает ли апроцитентан артериальное давление при добавлении к стандарту лечения пациентов с резистентной артериальной гипертензией. Нефролог Араш Рашиди, доктор медицины, возглавляет это исследование в UH.
Апроцитентан — это исследуемый препарат, который принимают один раз в день. Целью этого исследования, в котором будут участвовать 600 пациентов из 17 стран, является определение того, снижает ли апроцитентан артериальное давление при добавлении к стандарту лечения пациентов с резистентной артериальной гипертензией. Нефролог Араш Рашиди, доктор медицины, возглавляет это исследование в UH.
На сегодняшний день почти 500 человек получили апроцитентан в ходе нескольких исследований фазы 1 и одного исследования фазы 2. Все дозы апроцитентана, использованные в исследовании PRECISION, продемонстрировали приемлемую безопасность и переносимость с минимальными побочными эффектами.
Кто имеет право на участие в исследовании PRECISION?
Доктор Рашиди и его команда набирают мужчин и женщин старше 18 лет с резистентной гипертензией, определяемой как среднее систолическое артериальное давление в положении сидя (SiSBP) ≥ 140 мм рт. прием лекарств не менее трех различных фармакологических классов (включая диуретики) в течение не менее четырех недель до первого визита для скрининга исследования.Бета-адреноблокаторы не считаются фоновыми антигипертензивными препаратами.
Исследование состоит из четырех периодов:
- период проверки
- период обкатки плацебо
- рандомизированный период лечения
- и период наблюдения за безопасностью
В течение периода скрининга фоновое антигипертензивное лечение (кроме бета-блокаторов) субъектов будет стандартизировано путем перехода на фиксированную комбинацию блокатора кальциевых каналов, блокатора рецепторов ангиотензина и диуретика.Бета-адреноблокаторы не считаются фоновыми антигипертензивными препаратами. Этот вводный, одинарный слепой период плацебо длится четыре недели, в течение которых плацебо будет добавлено к стандартной фоновой антигипертензивной терапии для всех субъектов. Цель этого периода — подтвердить, что артериальное давление остается неконтролируемым, несмотря на прием плацебо.
Рандомизированный период лечения длится 48 недель. В первом двойном слепом периоде четырех недель пациенты будут рандомизированы для приема апроцитентана 25 мг и апроцитентана 12.5 мг или плацебо в соотношении 1: 1: 1. Во второй одинарной слепой части продолжительностью 32 недели все субъекты будут получать апроцитентан в дозе 25 мг. В третьей части периода отмены с двойным слепым методом в течение 12 недель пациенты будут повторно рандомизированы на прием апроцитентана 25 мг или плацебо в соотношении 1: 1.
Визит по окончании лечения состоится на 48 неделе или раньше в случае преждевременного прекращения приема исследуемого препарата. Период наблюдения за безопасностью начинается на следующий день после приема последней дозы исследуемого препарата и заканчивается не менее чем через 30 дней.
Если у вас есть пациент, которому могло бы помочь это клиническое испытание, позвоните в отдел нефрологических исследований UH по телефону 216-844-5396.
Кардиология — лечение гипертонии первой линии
Новые клинические руководства рекомендуют значительные изменения в лечении гипертонии первой линии
Руководство по ведению гипертонии в Великобритании было недавно обновлено. Основное изменение заключается в том, что бета-адреноблокаторы больше не рекомендуются в качестве препаратов первой линии при гипертонии у пациентов без убедительных показаний.
Новый подход, рекомендованный Британским гипертоническим обществом, заключается в том, что терапией первой линии у пациентов старше 55 лет должны быть блокаторы кальциевых каналов или диуретики тиазидного типа. Для пациентов моложе 55 лет ингибиторы АПФ являются препаратами первого ряда.
Это новое руководство основано на обзоре недавно опубликованных данных, данных о побочных эффектах и подробном экономическом анализе здравоохранения, в котором сравнивается экономическая эффективность основных классов препаратов. Также принимались во внимание причины, развитие и последствия гипертонии, а также механизм действия различных классов препаратов для снижения артериального давления с учетом возраста и этнической принадлежности.
Решение не рекомендовать бета-адреноблокаторы для терапии первой линии основано на доказательствах, свидетельствующих о том, что они действуют хуже, чем другие препараты, особенно у пожилых людей, и на растущих доказательствах того, что наиболее часто используемые бета-блокаторы в обычных дозах содержат недопустимый риск спровоцировать сахарный диабет 2 типа. Таким образом, бета-адреноблокаторы были исключены из обычного алгоритма лечения AB / CD, а B теперь исключен.
Однако есть несколько убедительных показаний к применению бета-адреноблокаторов при гипертонии.В руководстве указано, что их следует учитывать в:
- Женщины детородного возраста
- Пациенты с признаками повышенного симпатического влечения
- Пациенты с непереносимостью или противопоказаниями к ингибиторам АПФ и антагонистам рецепторов ангиотензина-II.
Руководящие принципы также содержат рекомендации, выходящие за рамки комбинации трех препаратов, где, хотя доказательства менее достоверны, они учитывали существующие руководящие принципы и составляли рекомендации, наиболее совместимые с современной передовой практикой.Обновленные рекомендации в руководстве включают:
- У пациентов с артериальной гипертонией в возрасте 55 лет и старше или чернокожих пациентов любого возраста в качестве начальной терапии следует выбрать блокатор кальциевых каналов или диуретик тиазидного типа.
- У пациентов с артериальной гипертензией моложе 55 лет в качестве начальной терапии выбора следует использовать ингибитор АПФ (или блокатор рецепторов ангиотензина, если ингибитор АПФ не переносится).
- Если первоначальная терапия была с блокатором кальциевых каналов или диуретиком тиазидного типа и требуется второй препарат, добавьте ингибитор АПФ (или блокатор рецепторов ангиотензина, если ингибитор АПФ не переносится).Если первоначальная терапия была ингибитором АПФ, добавьте блокатор кальциевых каналов или диуретик тиазидного типа.

- Если требуется лечение тремя препаратами, следует использовать комбинацию ингибитора АПФ (или блокатора рецепторов ангиотензина), блокатора кальциевых каналов и диуретика тиазидного типа.
Они рекомендуют предлагать медикаментозную терапию пациентам с:
- Стойкое высокое кровяное давление 160/100 мм рт. Ст. Или более
- Стойкое АД выше 140/90 мм рт. Ст. И повышенный риск сердечно-сосудистых заболеваний (10-летний риск сердечно-сосудистых заболеваний не менее 20%, существующие сердечно-сосудистые заболевания или поражение органов-мишеней)
- Стремитесь снизить АД до <140/90 мм рт.ст., добавляя больше лекарств по мере необходимости, пока дальнейшее лечение не станет неприемлемым или будет отклонено.
Пациентам старше 80 лет следует предлагать такое же лечение, как и пациентам старше 55 лет, но с учетом сопутствующих заболеваний и других лекарств, которые они могут принимать. Пациентам с изолированной систолической гипертензией (систолическое АД> 160 мм рт. Ст.) Следует назначать такое же лечение, что и пациентам с повышенным систолическим и диастолическим артериальным давлением.
При измерении артериальной гипертензии цель состоит в том, чтобы выявить пациентов, у которых постоянно повышается уровень выше 140/90. Это следует измерять в трех разных случаях.
Вмешательство в образ жизни очень важно, поэтому пациентов следует расспрашивать об их диете и режимах физических упражнений, а также давать советы. Избегайте чрезмерного употребления алкоголя, кофе и других продуктов, богатых кофеином. Соли нужно уменьшить. Следует дать совет по отказу от курения.
Рекомендации были выпущены Национальным институтом здравоохранения и клинического совершенства (NICE) и Национальным центром сотрудничества по хроническим состояниям совместно с BHS.
Полное руководство находится по адресу: http: // www.nice.org.uk/
— Джеральдин Миган
Кардиология — Первая линия при гипертонии
Все права защищены INMO. Пожалуйста, не используйте без разрешения
Пожалуйста, не используйте без разрешения
Новости гипертонии — ScienceDaily
Как сопутствующие заболевания увеличивают риски для пациентов с COVID
31 марта 2021 г. — Сопутствующие заболевания, такие как болезни сердца, респираторные заболевания, заболевания почек и рак, приводят к повышенному риску смерти от COVID-19…
Отмена ингибиторов РАС, связанных с ухудшением исходов у пациентов с хроническим заболеванием почек
29 декабря 2020 г. — Небольшие исследования показали, что группа лекарств, называемых ингибиторами РАС, может быть вредной для людей с запущенным хроническим заболеванием почек, и поэтому врачи часто прекращают лечение в …
Высокое кровяное давление в любом возрасте, независимо от того, как долго оно у вас, может ускорить когнитивное снижение
Декабрь14 февраля 2020 г. — Память, концентрация и другие когнитивные функции снижаются быстрее у людей среднего и пожилого возраста с высоким кровяным давлением, чем у тех, у кого нет. Даже, казалось бы, небольшое артериальное давление …
Высокое кровяное давление в среднем возрасте связано с повышенным повреждением мозга в более позднем возрасте
25 ноября 2020 г. — Согласно новому исследованию, более высокое, чем обычно, артериальное давление связано с более обширным повреждением головного мозга у пожилых людей. В частности, исследование показало, что существует сильная связь между…
Генетическое исследование показывает, что риск преэклампсии связан с артериальным давлением и ИМТ
25 ноября 2020 г. — Международное исследование показало, что генетический риск преэклампсии — потенциально опасного состояния во время беременности — связан с артериальным давлением и массой тела …
Цифровая программа на основе алгоритмов помогла снизить уровень холестерина и артериальное давление у пациентов
17 ноября 2020 г. — Исследователи включили 5000 пациентов в удаленную программу управления холестерином и артериальным давлением с использованием навигаторов по уходу и фармацевтов, при поддержке специалистов и с использованием специально разработанной программы…
Осложнения высокого кровяного давления у беременных в США почти удвоились
9 ноября 2020 г. — Исследователи обнаружили, что высокое кровяное давление осложнило около 80 000 беременностей в 2018 году, что почти вдвое больше, чем в 2007 году. У женщин, живущих в сельской местности, по-прежнему примерно на 20% больше шансов иметь …
Воздействие витамина D в утробе матери может минимизировать риск высокого кровяного давления у детей, рожденных от матерей с преэклампсией
Октябрь5 февраля 2020 г. — Похоже, что дети подвергаются большему риску развития высокого кровяного давления, когда у их матерей во время беременности было состояние высокого кровяного давления, называемое преэклампсией, — но эта неблагоприятная связь может …
Высокое кровяное давление, связанное с Baroreflex у крыс
5 октября 2020 г. — Исследователи описывают недавно наблюдаемый феномен поддержания артериального давления в определенных …
Пользователи лекарств для измерения кровяного давления имеют более низкий риск смерти от гриппа и пневмонии
Октябрь2, 2020 — У пользователей широко используемых лекарств от повышенного артериального давления или проблем с сердцем может быть больше шансов выжить при тяжелой инфекции гриппа или пневмонии, новое исследование …
Новый подход к лечению пациентов с чувствительной к соли гипертонией
29 сентября 2020 г. — Новое исследование показало, что блокатор альфа-адренорецепторов (класс препаратов, расслабляющих гладкие мышцы или кровеносные сосуды) может представлять собой новый подход к лечению пациентов с чувствительностью к соли…
Новый механизм может обеспечить защиту от глаукомы
17 сентября 2020 г. — Исследователи представили первое доказательство того, что пациенты с глазной гипертензией могут проявлять превосходную антиоксидантную защиту, которая способствует устойчивости к повышенному внутриглазному давлению, связанному с …
Исследование дает разные результаты по сравнению с ключевым исследованием COVID-19 в Китае
17 сентября 2020 г. — В начале пандемии COVID-19 небольшое исследование в Китае дало результаты, которые повлияли на последующие исследования вируса.Исследователи из Университета Цинциннати использовали то же исследование …
Исследования влияния ACE-I и ARB на пациентов с COVID-19 продолжают развиваться
10 сентября 2020 г. — Низкое артериальное давление или гипотензия у пациентов с COVID-19 с гипертонией в анамнезе, по-видимому, является фактором риска повреждения почек и смерти. Сокращение приема лекарств от гипертонии, если и когда COVID-19 …
Первое рандомизированное исследование подтвердило безопасность обычных сердечных препаратов у пациентов с COVID-19
Сен.1, 2020 — Пациенты с сердцем, госпитализированные с COVID-19, могут безопасно продолжать принимать ингибиторы ангиотензинпревращающего фермента (АПФ) и блокаторы рецепторов ангиотензина (БРА), согласно новому …
Снижение артериального давления даже более полезно, чем считалось ранее
1 сентября 2020 г. — Лекарства от кровяного давления могут предотвратить сердечные приступы и инсульты — даже у людей с нормальной кровью …
Для людей с высоким кровяным давлением телемониторинг может снизить частоту сердечных приступов и инсультов на 50%
Авг.31 января 2020 г. — Взрослые с неконтролируемым высоким артериальным давлением примерно вдвое реже страдают серьезными сердечно-сосудистыми событиями в течение пяти лет после проведения программы телемониторинга под руководством фармацевтов по сравнению с теми …
Метаболический синдром, связанный с худшими исходами у пациентов с COVID-19
25 августа 2020 г. — Согласно новому сообщению, у пациентов, госпитализированных с COVID-19, у которых было сочетание высокого кровяного давления, ожирения и диабета, более чем в три раза выше вероятность смерти от этой болезни…
Ни одно из самых распространенных лекарств от кровяного давления не увеличивало риск депрессии, некоторые снижали риск
24 августа 2020 г. — Согласно анализу, проведенному в Дании, среди 41 самого распространенного лекарства от артериального давления ни одно из них не повышает риск депрессии. Исследование также показало, что некоторые лекарства от высокого кровяного давления …
Лекарства от кровяного давления повышают выживаемость при COVID-19, результаты исследований
Авг.23, 2020 — Новое исследование показывает, что лекарства от высокого кровяного давления могут улучшить выживаемость Covid-19 и снизить тяжесть …
Среда, 31 марта 2021 г.
Вторник, 29 декабря 2020 г.
понедельник, 14 декабря 2020 г.
25 ноября 2020 г., среда
вторник, 17 ноября 2020 г.
9 ноября 2020 г., понедельник
понедельник, 5 октября 2020 г.
2 октября 2020 г., пятница
29 сентября 2020 г., вторник
Четверг, 17 сентября 2020 г.
Четверг, 10 сентября 2020 г.
1 сентября 2020 г., вторник
31 августа 2020 г., понедельник
25 августа 2020 г., вторник
24 августа 2020 г., понедельник
Воскресенье, 23 августа 2020 г.
19 августа 2020 г., среда
Четверг, 6 августа 2020 г.
Воскресенье, 26 июля 2020 г.
Вторник, 21 июля 2020 г.
Понедельник, 20 июля 2020 г.
среда, 15 июля 2020 г.
6 июля 2020 г., понедельник
1 июля 2020 г., среда
Понедельник, 29 июня 2020 г.
среда, 24 июня 2020 г.
Четверг, 21 мая 2020 г.
20 мая 2020 г., среда
18 мая 2020 г., понедельник
Воскресенье, 10 мая 2020 г.
Понедельник, 4 мая 2020 г.
1 мая 2020 г., пятница
29 апреля 2020 г., среда
вторник, 28 апреля 2020 г.
Четверг, 23 апреля 2020 г.
20 апреля 2020 г., понедельник
14 апреля 2020 г., вторник
Понедельник, 30 марта 2020 г.
понедельник, 23 марта 2020 г.
Четверг, 19 марта 2020 г.
суббота, 7 марта 2020 г.
24 февраля 2020 г., понедельник
понедельник, 17 февраля 2020 г.
11 февраля 2020 г., вторник
31 января 2020 г., пятница
среда, 22 января 2020 г.
среда, 15 января 2020 г.
14 января 2020 г., вторник
7 января 2020 г., вторник
Четверг, 19 декабря 2019 г.
18 декабря 2019 г., среда
13 ноября 2019 г., среда
11 ноября 2019 г., понедельник
1 ноября 2019 г., пятница
Четверг, 31 октября 2019 г.
пятница, 25 октября 2019 г.
вторник, 22 октября 2019 г.
среда, 16 октября 2019 г.
15 октября 2019 г., вторник
Четверг, 3 октября 2019 г.
понедельник, 30 сентября 2019 г.
Четверг, 26 сентября 2019 г.
24 сентября 2019 г., вторник
вторник, 17 сентября 2019 г.
9 сентября 2019 г., Понедельник
пятница, 6 сентября 2019 г.
Четверг, 5 сентября 2019 г.
3 сентября 2019 г., вторник
2 сентября 2019 г., понедельник
1 сентября 2019 г., воскресенье
Четверг, 29 августа 2019 г.
20 августа 2019 г., вторник
14 августа 2019 г., среда
13 августа 2019 г., вторник
6 августа 2019 г., вторник
29 июля 2019 г., понедельник
3 июля 2019 г., среда
2 июля 2019 г., вторник
1 июля 2019 г., понедельник
Четверг, 27 июня 2019 г.
18 июня 2019 г., вторник
понедельник, 17 июня 2019 г.
понедельник, 10 июня 2019 г.
Четверг, 6 июня 2019 г.
5 июня 2019 г., среда
.
 введение, начальная доза 1,25 мг, повторное введение через 6ч. с увеличением дозы на 1,25 мг до максимальной 5 мг каждые 6 ч. Показан при ОЛЖН. Возможно чрезмерное снижение АД при гиповолемии и двустороннем стенозе почечных артерий (противопоказание).
введение, начальная доза 1,25 мг, повторное введение через 6ч. с увеличением дозы на 1,25 мг до максимальной 5 мг каждые 6 ч. Показан при ОЛЖН. Возможно чрезмерное снижение АД при гиповолемии и двустороннем стенозе почечных артерий (противопоказание).

 ст.
ст. В случае истинно резистентной АГ следует направить больного на дополнительное обследование.
В случае истинно резистентной АГ следует направить больного на дополнительное обследование.
-1000x1000.png) При непереносимости ингибиторов АПФ могут использоваться антагонисты рецепторов к АП.
При непереносимости ингибиторов АПФ могут использоваться антагонисты рецепторов к АП.
 ”
”