Не срастается шейка бедра: Перелом шейки бедра: неприятность эту мы переживем
что делать? – справочник Омега-Киев
Почти все кости в организме человека после переломов срастаются быстро. Согласно наблюдением, для сращивания переломов разной локализации, необходимо определенное количество времени. Так, например, для сращивания ребер и фаланг пальцев необходимо около трех недель, а для лечения перелома плеча или ключицы – не менее полутора месяцев. Эти временные границы были определены сроком, в течение которого происходит наращивание костной мозоли у обыкновенного человека.
Но нередки случаи, когда сращивание костей происходит слишком медленно. Наиболее часто такая проблема происходит именно с маленькими детьми и людьми пожилого возраста.
- Остеопороз. Заболевание, при котором наблюдается значительное снижение плотности костной ткани. Люди с этой болезнью наиболее склонны к различным переломам, а также к длительному восстановлению после несчастного случая;
- Несвоевременное обращение в клинику. Некоторые пациенты после неудачного падения, наблюдают опухлость и отек на руке, ноге или какой-либо другой части тела.

- Недостаточное количество кальция. При дефиците кальция, в человеческом организме может происходить замедленное образование костной мозоли. Для восстановления необходимого количества кальция в организме, больному необходимо пересмотреть собственный рацион, а также употреблять специальные препараты.
Для того, чтобы узнать какие продукты питания наиболее полезны для быстрого сращивания костей, больному необходимо обратиться в клинику за консультацией ортопеда-травматолога.
Существует несколько общепринятых рекомендаций, которые способствуют быстрому восстановлению после перелома. Из них наиболее распространенными являются:
- Полный покой пораженного участка тела.
 Если поврежденную руку, ногу или ключицу не тревожить лишний раз, то восстановление наступит значительно быстрее. В первую очередь это объясняется именно тем, что костная мозоль наращивается постепенно и при резких движениях, она может нарушаться или смещаться;
Если поврежденную руку, ногу или ключицу не тревожить лишний раз, то восстановление наступит значительно быстрее. В первую очередь это объясняется именно тем, что костная мозоль наращивается постепенно и при резких движениях, она может нарушаться или смещаться; - Для того, чтобы кальций наиболее хорошо усваивался в организме, пациенту необходимо употреблять витамин D. Большая концентрация этого элемента находится в жирной рыбе, яйцах, кисломолочных продуктах;
- При переломе костей, желательно употреблять в пищу холодец из нежирного мяса птицы. Некоторые врачи-ортопеды придерживаются мнения, что желатин может способствовать быстрому сращиванию костей;
- Нужно расширить потребление продуктов, содержащих в составе витамин С. Именно этот элемент участвует в синтезе коллагена, необходимого для многих тканей организма. Наибольшая концентрация витамина С находится во всех цитрусовых и киви.
При медленном сращивании костей, каждому пациенту необходимо обратиться в медицинский центр и получить рекомендации специалистов.
Перелом шейки бедра. Как жить дальше?
11 Апреля 2022, Пн
Перелом шейки бедра. Как жить дальше? Рассказывает врач-травматолог Воронович Николай Алексеевич
«Запнулась о ковер», «вылезала из ванной», «хотел поднять с пола упавшую книгу». Такие ежедневные действия, на которые мы просто не обращаем внимания, в преклонном возрасте могут закончиться травмами, в том числе и самой страшной из них – переломом шейки бедра.
Стоит ли воспринимать этот диагноз как однозначный приговор и можно ли после такой травмы рассчитывать на хотя бы относительно полноценную жизнь?
Перелом перелому рознь
– Что стоит за диагнозом «перелом шейки бедра» и почему чаще всего эта травма ассоциируется с пожилым возрастом?
– Прежде всего нужно разделить перелом шейки бедра в понятии обывателя и с точки зрения медицины. В понимании обычных людей все травмы проксимальных отделов бедра – это «перелом шейки». Хотя на самом деле это чуть более широкое понятие, в которое входит и собственно шейка бедра, и переломы вертельной области, чаще всего у пожилых людей так называемые чрезвертельные переломы. Почему в этом случае терминология принципиальна? Прежде всего потому, что используются разные подходы к лечению и операциям, методам и срокам реабилитации пациентов. Кроме того, чрезвертельный перелом заживает лучше и в большинстве случаев кость срастается, чего не скажешь о переломах собственно шейки бедра.
Почему в этом случае терминология принципиальна? Прежде всего потому, что используются разные подходы к лечению и операциям, методам и срокам реабилитации пациентов. Кроме того, чрезвертельный перелом заживает лучше и в большинстве случаев кость срастается, чего не скажешь о переломах собственно шейки бедра.
Кстати, еще лет 40-50 назад эти травмы, особенно когда речь шла о пожилых людях, действительно заканчивались настоящей трагедией для семьи. Операции проводились достаточно редко и человек, получивший такой перелом, возвращался домой полным инвалидом. Поэтому считалось, что перелом шейки бедра – это практически приговор. Сегодня такой однозначности нет и достаточно большой процент наших пациентов может в дальнейшем вести относительно активный образ жизни: передвигаться с помощью ходунков или трости, самостоятельно себя обслуживать.
Почему я делаю акцент именно на пожилых людях? Как показывает статистика, если на возраст до 50 лет приходится около 10% таких переломов, еще примерно столько же на возраст от 50 до 60 лет, то остальные 80% – пациенты старше 60 лет. Особенно велик риск таких травм в старческом возрасте.
Особенно велик риск таких травм в старческом возрасте.
С коньками после шестидесяти лучше расстаться
– Как это происходит? Шел, упал, или мыл окна и неудачно спрыгнул с табурета?
– Когда мы говорим о молодых людях (если речь идет не о пациентах с различного рода патологиями, повышающими хрупкость костей), то у них перелом проксимального отдела бедренной кости становится следствием так называемой «высокоэнергетичной травмы» – падение с большой высоты, дорожно-транспортное происшествие и т.д. Если речь идет о пожилых, которые ведут малоактивный образ жизни, и нередко с уже выраженным остеопорозом, то перелом может случиться сломаться даже не от прямой травмы. То есть не обязательно, что человек упал: шел, зацепился ногой за ковер, нога «пошла» под углом и произошел перелом. Хотя чаще все же травмируются вследствие падений, причем просто с высоты своего роста. Если человек по каким-то причинам был уже прикован к постели: упал с кровати – получил перелом. У таких людей проксимальный отдел бедренной кости очень уязвимое место.
У таких людей проксимальный отдел бедренной кости очень уязвимое место.
– Но если говорить не о преклонном возрасте, а о людях от 60 до 70 лет, то ведь многие из них еще ведут достаточно активный образ жизни: ездят на велосипеде, ходят на лыжах, даже на коньках катаются…
– Лыжи и коньки уже однозначно нужно исключить, очень велик риск травмы в этом возрасте. Лучше скандинавская ходьба, – очень полезно для здоровья и не так травмоопасно. Вообще, во всем, в том числе и в занятиях физкультурой, необходимо соблюдать золотую середину. С одной стороны, нужно понимать, что нижние конечности, да и кости скелета в целом, даны человеку для того, чтобы он мог передвигаться. Если физическая нагрузка недостаточна и в свои 60-70 лет вы днями просиживаете в квартире у телевизора, увеличивается опасность остеопороза и, соответственно, усиливается ломкость костей. Если нагрузка избыточная (лыжи, коньки) то риски сломать проксимальный отдел бедра тоже возрастает. Поэтому двигаться нужно, вести активный образ жизни тоже нужно, но при этом не стоит сбрасывать возраст со счетов и любые физические нагрузки выбирать продуманно.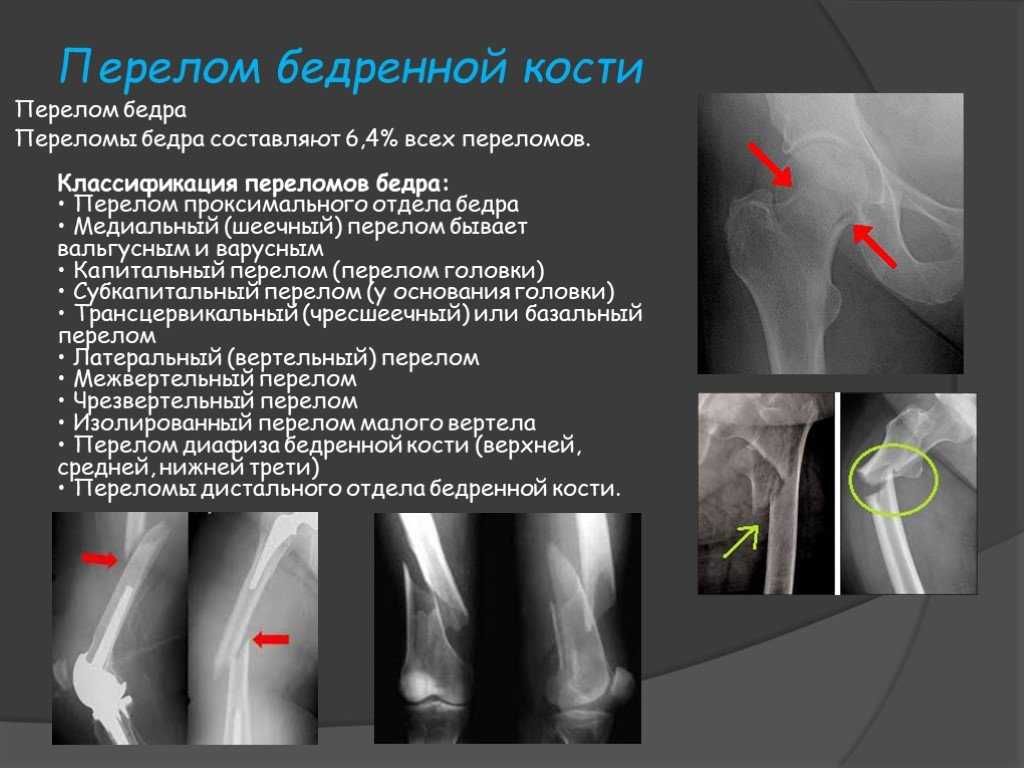 Даже если кажется, что сил еще достаточно, а серьезных хронических заболеваний нет.
Даже если кажется, что сил еще достаточно, а серьезных хронических заболеваний нет.
«Уложили, обеспечили покой, вызвали скорую»
– Бабушка запнулась о ковер или резко встала с дивана и упала. Что должно насторожить ее родных?
– Насторожить в первую очередь должно то, что человек не может самостоятельно встать на ноги и самостоятельно идти, в том числе и с тростью, если раньше ей пользовался. Не может даже при помощи родных встать и дойти до кровати. Неестественное положение ноги: чаще всего встречается такой симптом, как так называемая ротация стопы, когда стопа смотрит как бы наружу, не находится в обычном положении. подняться на ноги сам и даже при помощи родных не может дойти до кровати – это должно насторожить. Насторожить должно укорочение конечности или какое-то положение неестественное – чаще всего распространенный симптом так называемая ротация стопы – то есть стопа смотрит как бы наружу.
Хотя в целом, конечно, нужно помнить главное: если пожилой человек упал и не может сам встать на ноги – вызывайте скорую помощь! Не нужно дожидаться «авось само пройдет», важно, чтобы диагноз был поставлен как можно быстрее и определена схема лечения.
– Какую первую помощь пострадавшему могут оказать родственники? Особенно в случае, если случилось это, например, на даче и машина «скорой» в течение десяти минут сюда точно не доберется?
– Лучше всего уложить на диван или на кровать, дать обезболивающее (боль при таких травмах, как правило, достаточно сильная), накрыть одеялом. в крайнем случае примотать больную ногу к здоровой. Например, шарфом или широким бинтом. Если возможности переложить пострадавшего на кровать нет (например, человек очень полный, тяжелый), то лучше оставить его до приезда медиков на полу, желательно прикрыв теплым одеялом теплым, чтобы не усугубить ситуацию еще и простудой.
Ни в коем случае не нужно пытаться накладывать импровизированную шину – от того будет только хуже. Не говоря уже о том, что такая самодеятельная «помощь» доставит еще больший дискомфорт и боль. Уложили, обеспечили покой, вызвали скорую. Вот такая схема.
Лежать или двигаться? Выбираем второе
– Что будет дальше? Операция?
– Если пациент и до травмы был лежачим по каким-то другим причинам, то родственникам могут предложить продолжать ухаживать за ним дома также, как они это делали раньше. Потому что никакое ортопедическое лечение в этом случае результата не даст, на ноги он уже все равно не встанет.
Потому что никакое ортопедическое лечение в этом случае результата не даст, на ноги он уже все равно не встанет.
В других случаях чаще всего госпитализация и дообследование, на основании которого будет приниматься решение о том, каким образом будет идти лечение. И вот тут многое зависит как раз от типа перелома. Если это перелом вертельной области, то может быть предложено скелетное вытяжение. Если перелом шейки – тут может быть предложена и гипсовая повязка на время (хотя в данном случае лечебной функции она не выполняет, потому что у людей старше 60 лет переломы именно шейки бедра как правило не срастаются), и операция по замене тазобедренного сустава. Именно поэтому так принципиально разделять перелом собственно шейки бедра и чрезвертельные переломы. Во втором случае шанс, что кости срастутся, достаточно велик, чего практически невозможно ожидать при переломах шейки бедра, когда речь идет о пожилых людях. Но и в первом, и во-втором случае многое зависит от общего состояния пациента, от наличия у него тех или иных хронических заболеваний, которые могут сделать невозможным оперативное лечение.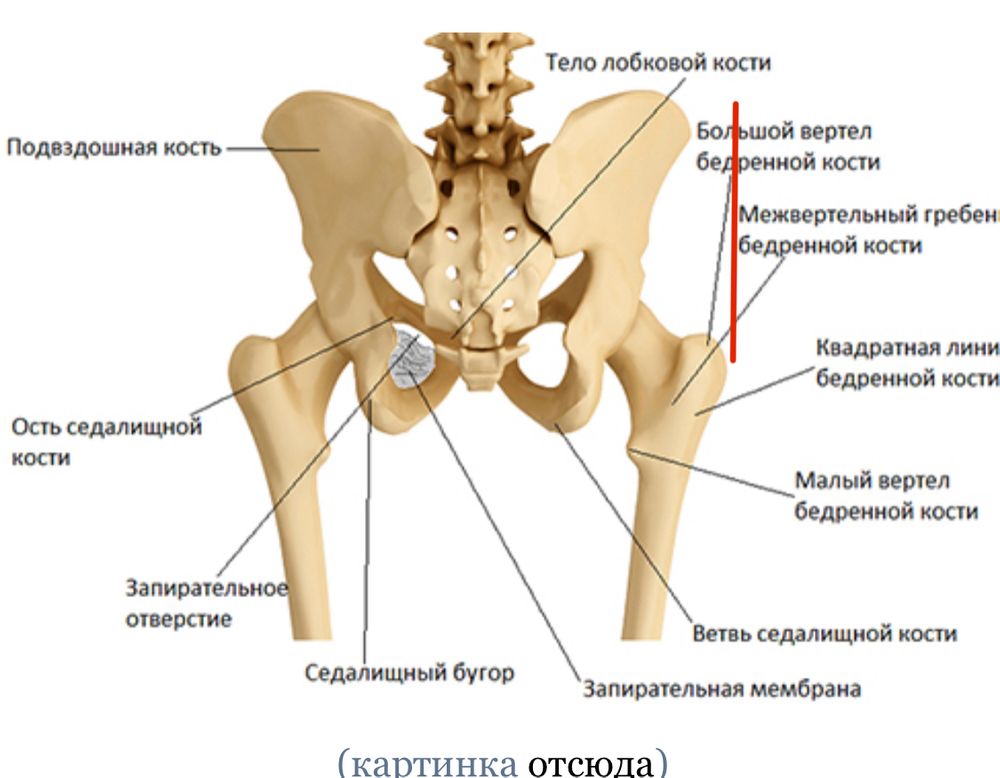
– То есть, если операция невозможна, то человек обречен на лежачий образ жизни? И уже ничего не поправить?
– Пациентов, которым оперативное лечение провести невозможно, достаточно много. Тут и преклонный возраст, и наличие тех или иных противопоказаний, много различных факторов. Но если еще лет 40-50 назад это становилось смертным приговором, то теперь мы используем активно такую методику, как ранняя вертикализация больного. Проще говоря, не нужно ждать сращения кости, поскольку оно все равно не произойдет, – как можно раньше ставить пациента на ходунки и заставлять двигаться. Хотя бы в пределах дома. Дойти до кухни, налить себе чая, дойти до телевизора, сходить в соседнюю комнату за книгой и т.д. Тут главное, не дать ему лечь «бревном». Ведь это приводит к таким неприятным вещам, как пролежни, постоянные боли, пневмонии, риску деменции.
Конечно, все это ложится прежде всего на плечи родственников. Но нередко дает неплохие результаты. Конечно, первое время ходить будет больно, но со временем происходит формирование так называемого ложного сустава и боли затухают. В моей практике было достаточно много пациентов, которые не оперировались, но на ложном суставе могли передвигаться не только на ходунках – с тростью!
В моей практике было достаточно много пациентов, которые не оперировались, но на ложном суставе могли передвигаться не только на ходунках – с тростью!
Живем правильно и безопасно
– Склонность к переломам, в том числе проксимального отдела бедра, это, как вы уже отмечали, один из показателей остеопороза. Когда человек подходит к возрасту «после пятидесяти» – как ему надо жить, чтобы это заболевание не стало его спутником?
– Вы задали очень правильный вопрос – как человеку нужно жить? Конечно, волшебной таблетки от возраста нет, но образ жизни может сильно повлиять на состояние здоровья, в том числе и пожилых людей.
Регулярное пребывание на свежем воздухе, регулярные занятия нетравмоопасными видами спорта, сбалансированное питание и дополнительно прием кальция и витамина D. Когда речь идет о женщинах, то профилактический прием витамина D нужно начинать сразу после наступления постменопаузального периода.
В случаях, если в вашей семье есть человек преклонного возраста, позаботьтесь о том, чтобы создать ему максимально безопасную среду. Прежде всего, уберите с пола все ковры и ковровые дорожки, которые часто становятся виновниками травм пожилых. Не бросайте посреди комнаты стулья и табуреты, старайтесь задвигать их под стол. Оборудуйте ванную комнату и туалет специальными поручнями, за которые ваша бабушка или дедушка смогут придерживаться. И обязательно позаботьтесь о том, чтобы освещение в квартире было не тусклым, ведь пожилые люди не очень хорошо видят, а в полумраке наткнуться на стол или двери шансов у них гораздо больше.
Прежде всего, уберите с пола все ковры и ковровые дорожки, которые часто становятся виновниками травм пожилых. Не бросайте посреди комнаты стулья и табуреты, старайтесь задвигать их под стол. Оборудуйте ванную комнату и туалет специальными поручнями, за которые ваша бабушка или дедушка смогут придерживаться. И обязательно позаботьтесь о том, чтобы освещение в квартире было не тусклым, ведь пожилые люди не очень хорошо видят, а в полумраке наткнуться на стол или двери шансов у них гораздо больше.
Тотальное эндопротезирование тазобедренного сустава при переломе шейки бедренной кости после послеоперационного межвертельного перелома у пациента со спонтанным сросшимся бедром
Case Rep Orthop. 2019; 2019: 8654194.
Опубликовано в Интернете 12 декабря 2019 г. doi: 10.1155/2019/8654194
, 1 , 1 , 1 , 1 и 2
Информация об авторе Примечания к статье Информация об авторских правах и лицензии Отказ от ответственности
64-летняя женщина со спонтанным сросшимся бедром получила перелом шейки левой бедренной кости.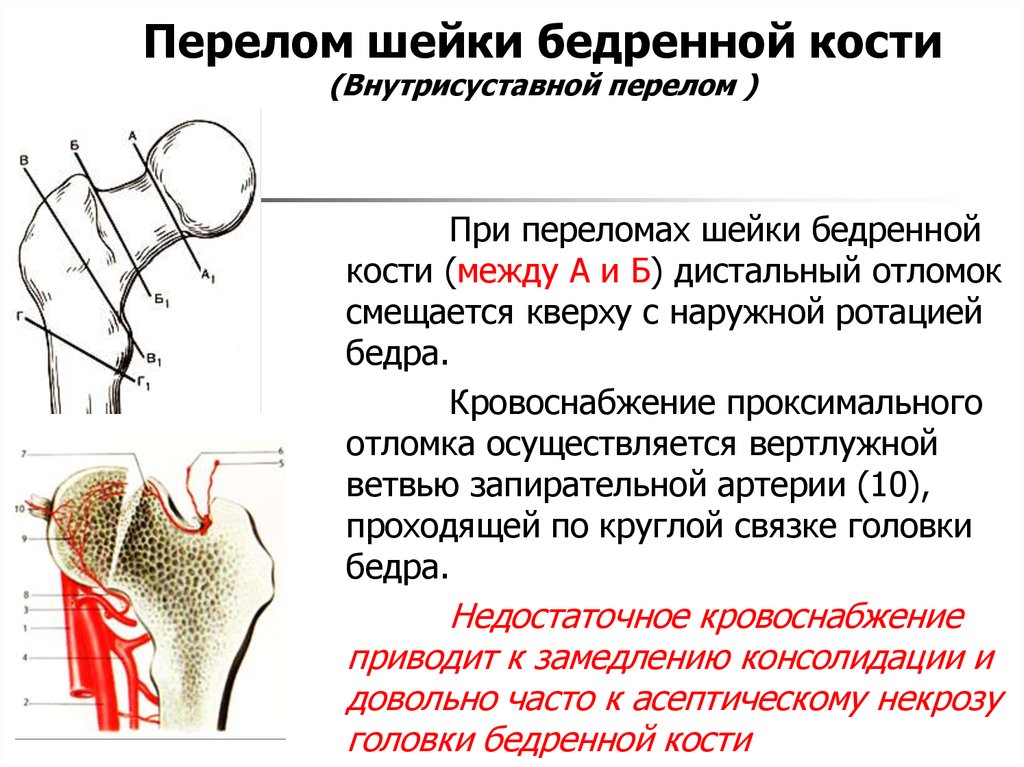 Выяснилось, что в ее левом тазобедренном суставе длительно сохранялся самопроизвольный артродез тазобедренного сустава из-за терминальной стадии остеоартрита. Кроме того, она получила ипсилатеральный межвертельный перелом бедренной кости и 8 лет назад перенесла остеосинтез с использованием динамического тазобедренного винта. Одноэтапная ТЭЛА была успешно вылечена без серьезных осложнений, достигнуто хорошее функциональное восстановление. Объем движений в тазобедренном суставе значительно улучшился через год после операции. Модифицированная оценка тазобедренного сустава Харриса улучшилась с примерно 70 баллов до перелома до 9.5 баллов за финальную оценку.
Выяснилось, что в ее левом тазобедренном суставе длительно сохранялся самопроизвольный артродез тазобедренного сустава из-за терминальной стадии остеоартрита. Кроме того, она получила ипсилатеральный межвертельный перелом бедренной кости и 8 лет назад перенесла остеосинтез с использованием динамического тазобедренного винта. Одноэтапная ТЭЛА была успешно вылечена без серьезных осложнений, достигнуто хорошее функциональное восстановление. Объем движений в тазобедренном суставе значительно улучшился через год после операции. Модифицированная оценка тазобедренного сустава Харриса улучшилась с примерно 70 баллов до перелома до 9.5 баллов за финальную оценку.
Процедура конверсии в тотальное эндопротезирование тазобедренного сустава (ТЭТБС) у пациента с артродезом тазобедренного сустава и спонтанным сросшимся тазобедренным суставом представляла хирургическую трудность по сравнению с обычным первичным эндопротезированием тазобедренного сустава [1–3]. Эта сложная процедура часто обеспечивает значительное улучшение качества жизни пациента.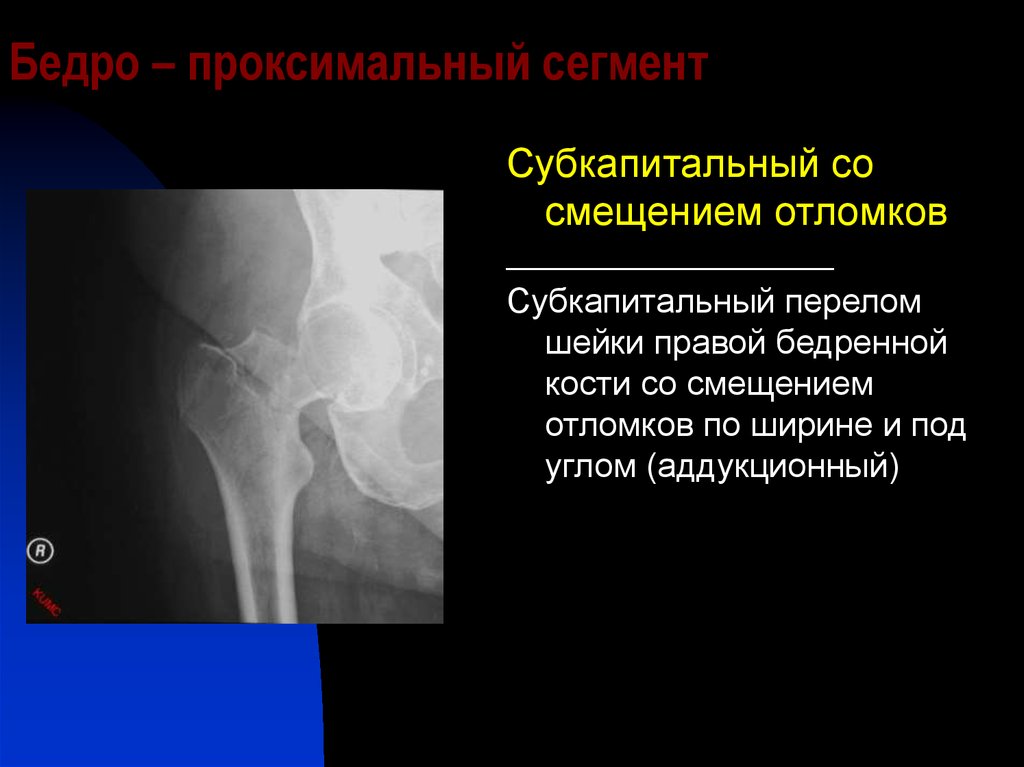
64-летняя женщина, работавшая в прачечной и химчистке, поступила в нашу больницу в связи с падением. Она жаловалась на боли в левом бедре и не могла ходить. Выявлено, что в ее левом тазобедренном суставе в течение более 30 лет имел место спонтанный спондилодез тазобедренного сустава из-за терминальной стадии остеоартрита с развитием дисплазии тазобедренного сустава (DDH). Кроме того, 8 лет назад она перенесла ипсилатеральный межвертельный перелом бедренной кости и перенесла операцию с остеосинтезом с использованием динамического бедренного винта. Физические данные при первом посещении показали спонтанную боль и болезненность вокруг левого тазобедренного сустава, и она не могла двигать левой ногой. Левый тазобедренный сустав был зафиксирован при сгибании 0° и отведении 0°, необычной ротации в нейтральном положении конечности обнаружено не было. Обзорная рентгенограмма левого тазобедренного сустава выявила сросшееся бедро и перелом шейки бедра без смещения на кончике стягивающего винта, который был вставлен по поводу межвертельного перелома 8 лет назад (рис. и ). Отмечалась умеренная деформация проксимального отдела бедренной кости с антеверсией бедренной кости 14° и шейно-диафизарным углом 118°.
Выявлено, что в ее левом тазобедренном суставе в течение более 30 лет имел место спонтанный спондилодез тазобедренного сустава из-за терминальной стадии остеоартрита с развитием дисплазии тазобедренного сустава (DDH). Кроме того, 8 лет назад она перенесла ипсилатеральный межвертельный перелом бедренной кости и перенесла операцию с остеосинтезом с использованием динамического бедренного винта. Физические данные при первом посещении показали спонтанную боль и болезненность вокруг левого тазобедренного сустава, и она не могла двигать левой ногой. Левый тазобедренный сустав был зафиксирован при сгибании 0° и отведении 0°, необычной ротации в нейтральном положении конечности обнаружено не было. Обзорная рентгенограмма левого тазобедренного сустава выявила сросшееся бедро и перелом шейки бедра без смещения на кончике стягивающего винта, который был вставлен по поводу межвертельного перелома 8 лет назад (рис. и ). Отмечалась умеренная деформация проксимального отдела бедренной кости с антеверсией бедренной кости 14° и шейно-диафизарным углом 118°.
Открыть в отдельном окне
Обзорная рентгенограмма и КТ обоих тазобедренных суставов женщины 64 лет. В левом тазобедренном суставе выявлен перелом шейки бедра после послеоперационного межвертельного перелома сросшегося бедра. Правый тазобедренный сустав показывает тяжелый остеоартрит из-за DDH. (а) переднезадний вид; (б) вид сбоку; (c) сагиттальный вид КТ-изображения; (d) аксиальный вид КТ-изображения.
Было подсчитано, что ADL пациентки до перелома заключалась в том, что она могла ходить без трости и в повседневной жизни не нуждалась в поддержке; однако у нее была боль в правом бедре из-за остеоартрита.
После обсуждения вариантов лечения мы выбрали одноэтапную ТЭТС и извлечение динамического тазобедренного винта. При предоперационном планировании мы обычно предлагали размещать чашку в исходном центре тазобедренного сустава; тем не менее, в этом случае чашку можно было разместить только на 5 мм выше центра бедра, чтобы избежать угла CE чашки менее 0 градусов. Операция была выполнена в положении лежа на боку без навигации под общей анестезией, а модифицированный доступ Хардинга был использован для снятия операции спондилодеза бедра после извлечения динамического тазобедренного винта. Во время операции наблюдалась атрофия с жировой дистрофией в средней ягодичной мышце (). По линии перелома выполнен разрез шейки. Впоследствии перед препарированием вертлужной впадины и бедренной кости были выполнены тенотомии подвздошно-поясничной и приводящей мышц. Перед подготовкой вертлужной впадины мы подтвердили исходную вертлужную впадину, высоту линии слезы и угол наклона для расширения вертлужной впадины с помощью интраоперационной рентгеноскопии.

Открыть в отдельном окне
Интраоперационная находка. Белые звездочки * показали атрофию с жировой дистрофией в средней ягодичной мышце.
Открыть в отдельном окне
Обзорная послеоперационная рентгенограмма. Выполнена гибридная ТЭЛА. (а) переднезадний вид; (б) все нижние конечности в положении стоя.
(а) переднезадний вид; (б) все нижние конечности в положении стоя.
Имеется несколько доступных сообщений о переломах проксимального отдела бедренной кости при артродезе или спонтанном сращении тазобедренных суставов [10–20]. Спонселер и др. сообщили в 1984, частота переломов проксимального отдела бедренной кости в этом состоянии составила 73% (2/53 случая) [9]. Таким образом, соответствующие рекомендации по лечению не установлены. Этот редкий перелом может вызвать различные механические напряжения в месте перелома по сравнению с обычными переломами проксимального отдела бедренной кости. Отломанный фрагмент был разделен на два фрагмента, которые состояли из таза с проксимальным отделом бедренной кости в качестве проксимальных фрагментов и дистального отдела бедренной кости с длинным плечом рычага нижней конечности в качестве дистального фрагмента. В месте перелома создавалось большое вращательное напряжение и напряжение сдвига до тех пор, пока не было выполнено костное сращение [11, 20]. Поэтому было трудно поддерживать достаточную стабильность с помощью консервативного лечения для достижения сращения костей; таким образом, не было сообщений, рекомендующих консервативное лечение. Можно рассмотреть два хирургических варианта: открытую репозицию и внутреннюю фиксацию (ORIF) и ТЭЛА. Нельзя ожидать, что ORIF улучшит несоответствие длины ног и расширит диапазон движений бедра; однако, если костное сращение получено, пациент может получить тот же ADL, что и до перелома. Большинство предыдущих сообщений о лечении с помощью ORIF были связаны с межвертельными переломами или подвертельными переломами, и сообщалось об успешных результатах с использованием различных методов и имплантатов для остеосинтеза [12, 15, 16, 19]., 20]. Однако необходимо сохранять очень жесткую фиксацию в месте перелома. Асакава и др. и Манзотти и др. сообщили, что для жесткой фиксации необходима фиксация двумя пластинами [12, 20]. Паскарелла и др. сообщили о случае рецидивирующего подвертельного несращения из-за неадекватной фиксации [21].
Поэтому было трудно поддерживать достаточную стабильность с помощью консервативного лечения для достижения сращения костей; таким образом, не было сообщений, рекомендующих консервативное лечение. Можно рассмотреть два хирургических варианта: открытую репозицию и внутреннюю фиксацию (ORIF) и ТЭЛА. Нельзя ожидать, что ORIF улучшит несоответствие длины ног и расширит диапазон движений бедра; однако, если костное сращение получено, пациент может получить тот же ADL, что и до перелома. Большинство предыдущих сообщений о лечении с помощью ORIF были связаны с межвертельными переломами или подвертельными переломами, и сообщалось об успешных результатах с использованием различных методов и имплантатов для остеосинтеза [12, 15, 16, 19]., 20]. Однако необходимо сохранять очень жесткую фиксацию в месте перелома. Асакава и др. и Манзотти и др. сообщили, что для жесткой фиксации необходима фиксация двумя пластинами [12, 20]. Паскарелла и др. сообщили о случае рецидивирующего подвертельного несращения из-за неадекватной фиксации [21]. С другой стороны, конверсия сросшихся тазобедренных суставов в ТЭЛА может восстановить функцию и повысить качество жизни (КЖ) пациентов [1–3]. Преобразование сросшихся тазобедренных суставов в THA может привести к улучшению диапазона движений в тазобедренном суставе, несоответствию длины ног и нарушениям смежных суставов. Поэтому пациенты обращаются за переходом на THA, надеясь облегчить симптомы. Однако систематический обзор Jauregui et al. описали, что специфические послеоперационные осложнения были 5,3% для инфекции, 4,7% для осложнений, связанных с нервами, 2,6% для нестабильности, 6,2% для расшатывания, 13,1% для осложнений, связанных с абдуктором, и 1,2% для венозных тромботических событий [22]. В другом исследовании Richards и Duncan сообщалось о значительно худших клинических результатах и удовлетворенности пациентов, а также о более высокой частоте осложнений по сравнению с обычной первичной и ревизионной ТЭЛА [23]. Несмотря на более высокую частоту осложнений, удовлетворенность пациентов и послеоперационные результаты в целом были хорошими [6, 8, 22].
С другой стороны, конверсия сросшихся тазобедренных суставов в ТЭЛА может восстановить функцию и повысить качество жизни (КЖ) пациентов [1–3]. Преобразование сросшихся тазобедренных суставов в THA может привести к улучшению диапазона движений в тазобедренном суставе, несоответствию длины ног и нарушениям смежных суставов. Поэтому пациенты обращаются за переходом на THA, надеясь облегчить симптомы. Однако систематический обзор Jauregui et al. описали, что специфические послеоперационные осложнения были 5,3% для инфекции, 4,7% для осложнений, связанных с нервами, 2,6% для нестабильности, 6,2% для расшатывания, 13,1% для осложнений, связанных с абдуктором, и 1,2% для венозных тромботических событий [22]. В другом исследовании Richards и Duncan сообщалось о значительно худших клинических результатах и удовлетворенности пациентов, а также о более высокой частоте осложнений по сравнению с обычной первичной и ревизионной ТЭЛА [23]. Несмотря на более высокую частоту осложнений, удовлетворенность пациентов и послеоперационные результаты в целом были хорошими [6, 8, 22]. Что касается хирургической техники, то было трудно обеспечить адекватную визуализацию операционного поля из-за контрактуры мягких тканей и недостаточной подвижности тазобедренного сустава [7, 21]. Кроме того, уровень разреза шейки и исходную вертлужную впадину было трудно определить из-за деформации таза и сращения проксимального отдела бедренной кости [6–8]. Неправильное положение бедренной кости, которое включало высокий угол шейки бедра, необычную антеверсию и сгибательно-отводящую контрактуру, затрудняло препарирование бедренной кости [6, 8, 12]. Кроме того, плохая визуализация, недостаточный костный запас и потеря хирургического ориентира затрудняли установку вертлужной впадины на первоначальной вертлужной впадине.
Что касается хирургической техники, то было трудно обеспечить адекватную визуализацию операционного поля из-за контрактуры мягких тканей и недостаточной подвижности тазобедренного сустава [7, 21]. Кроме того, уровень разреза шейки и исходную вертлужную впадину было трудно определить из-за деформации таза и сращения проксимального отдела бедренной кости [6–8]. Неправильное положение бедренной кости, которое включало высокий угол шейки бедра, необычную антеверсию и сгибательно-отводящую контрактуру, затрудняло препарирование бедренной кости [6, 8, 12]. Кроме того, плохая визуализация, недостаточный костный запас и потеря хирургического ориентира затрудняли установку вертлужной впадины на первоначальной вертлужной впадине.
В данном случае у нас было несколько технических преимуществ при операции. Во-первых, к счастью, не было аномальной контрактуры, а тазобедренный сустав был сращен в нейтральном положении конечности. Во-вторых, линия перелома шейки бедренной кости почти соответствовала требуемой линии разреза шейки при ТЭБС. Бедренная кость могла немного смещаться в месте перелома; таким образом, мы смогли получить достаточное операционное поле. По этой причине наш доступ к операции не требовал вертельной остеотомии, хотя Morsi, Richards и Duncan рекомендуют латеральный чресвертельный доступ с вертельной остеотомией для достаточной визуализации операционного поля [6, 23]. В-третьих, присутствовала только умеренная деформация проксимального отдела бедренной кости с антеверсией бедра 14° и шейно-диафизарным углом 118°. Кроме того, в данном случае отсутствовало значительное расхождение в длине ног, что позволило нам выполнить препарирование ножки бедренной кости как обычно.
Бедренная кость могла немного смещаться в месте перелома; таким образом, мы смогли получить достаточное операционное поле. По этой причине наш доступ к операции не требовал вертельной остеотомии, хотя Morsi, Richards и Duncan рекомендуют латеральный чресвертельный доступ с вертельной остеотомией для достаточной визуализации операционного поля [6, 23]. В-третьих, присутствовала только умеренная деформация проксимального отдела бедренной кости с антеверсией бедра 14° и шейно-диафизарным углом 118°. Кроме того, в данном случае отсутствовало значительное расхождение в длине ног, что позволило нам выполнить препарирование ножки бедренной кости как обычно.
При тяжелой деформации проксимального отдела бедра может потребоваться дополнительная остеотомия проксимального отдела бедра. Кроме того, если имелась аномальная антеверсия бедренной кости, потребовался бы контроль версии с помощью модульной ножки или цементной ножки, чтобы избежать послеоперационного вывиха. Для подготовки вертлужной впадины использовалась рентгеноскопия для расширения вертлужной впадины, чтобы подтвердить положение исходной вертлужной впадины. В этом случае мы не могли использовать навигацию; однако навигация на основе КТ может быть более безопасной и точной. Послеоперационные результаты были удовлетворительными при заключительном осмотре через год после операции. Серьезных осложнений, таких как вывих, тромбоз глубоких вен или глубокая инфекция, за период исследования не было.
В этом случае мы не могли использовать навигацию; однако навигация на основе КТ может быть более безопасной и точной. Послеоперационные результаты были удовлетворительными при заключительном осмотре через год после операции. Серьезных осложнений, таких как вывих, тромбоз глубоких вен или глубокая инфекция, за период исследования не было.
Ограничения, связанные с этим клиническим случаем, включают тот факт, что послеоперационный период наблюдения был довольно коротким, и что в будущем необходимо наблюдение за прогрессом. Однако, насколько известно авторам, это первое сообщение об одноэтапной ТЭЛА при переломе шейки бедренной кости после послеоперационного межвертельного перелома сросшегося бедра.
Одноэтапная ТЭБК успешно пролечена и достигнуто хорошее функциональное восстановление у пациента с переломом шейки бедра после послеоперационного межвертельного перелома при спонтанном сросшемся бедре.
От пациента получено информированное согласие на участие в исследовании, включая использование рентгенограмм.
Авторы заявляют об отсутствии конфликта интересов.
1. Amstutz H.C., Sakai D.N. Полная замена суставов при анкилозе тазобедренного сустава. Показания, методика и предварительные результаты. Американский журнал костной и суставной хирургии, том . 1975; 57 (5): 619–625. [PubMed] [Google Scholar]
2. Джоши А. Б., Маркович Л., Хардиндж К., Мерфи Дж. К. М. Конверсия слитого эндопротезирования тазобедренного сустава Hipto. Журнал хирургии костей и суставов . 2002;84(8):1335–1341. doi: 10.2106/00004623-200208000-00008. [PubMed] [CrossRef] [Google Scholar]
3. Kilgus D.J., Amstutz H.C., Wolgin M.A., Dorey F.J. Замена сустава при анкилозе тазобедренного сустава. Американский журнал костной и суставной хирургии, том . 1990;72(1):45–54. [PubMed] [Google Scholar]
4. Kim Y.L., Shin S.I., Nam K.W., Yoo J.J., Kim Y.M., Kim H.J. Тотальное эндопротезирование тазобедренного сустава при двустороннем анкилозе. Журнал эндопротезирования . 2007;22(7):1037–1041. doi: 10.1016/j.arth.2007.03.027. [PubMed] [CrossRef] [Google Scholar]
2007;22(7):1037–1041. doi: 10.1016/j.arth.2007.03.027. [PubMed] [CrossRef] [Google Scholar]
5. Flecher X., Ollivier M., Maman P., Pesenti S., Parratte S., Argenson J.N. слияние тазобедренного сустава. Международная ортопедия . 2018;42(6):1259–1264. doi: 10.1007/s00264-018-3762-9. [PubMed] [CrossRef] [Google Scholar]
6. Morsi E. Тотальное эндопротезирование тазобедренного сустава при сросшихся тазобедренных суставах; планирование и техники. Журнал эндопротезирования . 2007;22(6):871–875. doi: 10.1016/j.arth.2006.09.003. [PubMed] [CrossRef] [Google Scholar]
7. Челикташ М., Козе О., Туран А., Гулер Ф., Орс С., Тогрул Э. Преобразование спондилодеза в тотальное эндопротезирование тазобедренного сустава: клинические, рентгенологические результаты и осложнения в тазобедренном суставе 40. Архив ортопедической и травматологической хирургии . 2017;137(1):119–127. doi: 10.1007/s00402-016-2597-3. [PubMed] [CrossRef] [Google Scholar]
8. Kuroda Y., Akiyama H., Nankaku M., So K., Goto K., Matsuda S. Отчет о трех последовательных случаях с использованием компьютерной томографии 3D предоперационное планирование для конверсия артродезированных тазобедренных суставов в тотальные эндопротезы. Журнал HSS . 2015;11(1):76–83. doi: 10.1007/s11420-014-9423-7. [PMC free article] [PubMed] [CrossRef] [Google Scholar]
Kuroda Y., Akiyama H., Nankaku M., So K., Goto K., Matsuda S. Отчет о трех последовательных случаях с использованием компьютерной томографии 3D предоперационное планирование для конверсия артродезированных тазобедренных суставов в тотальные эндопротезы. Журнал HSS . 2015;11(1):76–83. doi: 10.1007/s11420-014-9423-7. [PMC free article] [PubMed] [CrossRef] [Google Scholar]
9. Спонсор П. Д., Макбит А. А., Перпич М. Артродез тазобедренного сустава у молодых пациентов. Долгосрочное последующее исследование. Журнал хирургии костей и суставов . 1984;66(6):853–859. doi: 10.2106/00004623-198466060-00005. [PubMed] [CrossRef] [Google Scholar]
10. Gjertsen J.E., Lie S.A., Fevang J.M., et al. Тотальное эндопротезирование тазобедренного сустава после переломов шейки бедра у пожилых пациентов: результаты 8577 переломов, зарегистрированные в Норвежском регистре эндопротезирования. Acta Orthopaedica . 2007;78(4):491–497. doi: 10.1080/17453670710014130. [PubMed] [CrossRef] [Google Scholar]
11. Wulke A. P., Mader K., Pennig D. Перелом шейки бедренной кости в артродезированном тазобедренном суставе, леченный надмыщелковым интрамедуллярным блокируемым гвоздем. Журнал ортопедической травмы . 2004;18(2):116–118. doi: 10.1097/00005131-200402000-00011. [PubMed] [CrossRef] [Google Scholar]
Wulke A. P., Mader K., Pennig D. Перелом шейки бедренной кости в артродезированном тазобедренном суставе, леченный надмыщелковым интрамедуллярным блокируемым гвоздем. Журнал ортопедической травмы . 2004;18(2):116–118. doi: 10.1097/00005131-200402000-00011. [PubMed] [CrossRef] [Google Scholar]
12. Manzotti A., Confalonieri N., Pullen C. Межвертельный перелом артродезированного бедра. Журнал хирургии костей и суставов . 2007;89(3):390–392. doi: 10.1302/0301-620X.89B3.18591. [PubMed] [CrossRef] [Google Scholar]
13. Ишимару Д., Нодзава С., Маэда М., Симидзу К. Межвертельный перелом анкилозированного тазобедренного сустава, леченный гамма-гвоздем: клинический случай. Отчеты о клинических случаях в ортопедии . 2012; 2012:3. doi: 10.1155/2012/278156.278156 [PMC free article] [PubMed] [CrossRef] [Google Scholar]
14. Wong T.C., Rikhraj I.S. Перелом диафиза бедренной кости при артродезе тазобедренного сустава: два случая ретроградного блокирующего гвоздя. Сингапурский медицинский журнал . 2004;45(2):85–87. [PubMed] [Google Scholar]
Сингапурский медицинский журнал . 2004;45(2):85–87. [PubMed] [Google Scholar]
15. Fang C., Fang B., Wong T.M., Lau T.W., Pun T., Leung F. Фиксация сломанного артродезированного бедра с помощью быстрого шаблонирования прототипа и минимально инвазивного остеосинтеза пластин. Отчеты о травмах . 2015;1(9-12):79–83. doi: 10.1016/j.tcr.2015.10.005. [PMC free article] [PubMed] [CrossRef] [Google Scholar]
16. Тан К.Г., Сатхаппан С.С. Оперативная фиксация подвертельного перелома у пациента со спонтанным артродезом бедра в анамнезе. Сингапурский медицинский журнал . 2010;51(6):e107–e110. [PubMed] [Google Scholar]
17. Джонс Л. Д., Хэмптон Р., Ансари А. Вариант лечения переломов шейки бедра, осложняющих артродез тазобедренного сустава: переход на эндопротезирование тазобедренного сустава с ограничениями. Европейский журнал ортопедической хирургии и травматологии . 2007;17(2, статья 139):203–205. doi: 10.1007/s00590-006-0139-3. [CrossRef] [Google Scholar]
18. Мулладжи А.Б., Тодд Р.К. Поздние ипсилатеральные вертельные переломы у пациентов с длительным сращением бедра. Травма . 1991;22(3):233–235. doi: 10.1016/0020-1383(91)
Мулладжи А.Б., Тодд Р.К. Поздние ипсилатеральные вертельные переломы у пациентов с длительным сращением бедра. Травма . 1991;22(3):233–235. doi: 10.1016/0020-1383(91)
19. Дарвиш Ф. М., Хаддад В. Межвертельный перелом при артродезированном бедре. Американский журнал историй болезни . 2013;14:150–152. doi: 10.12659/AJCR.883909. [PMC free article] [PubMed] [CrossRef] [Google Scholar]
20. Асакава С., Маммото Т., Хирано А. Перелом проксимального отдела бедренной кости при артродезе тазобедренного сустава, леченный двойными реконструктивными пластинами. Отчеты о клинических случаях в ортопедии . 2017;2017:5. doi: 10.1155/2017/5246080.5246080 [PMC free article] [PubMed] [CrossRef] [Google Scholar]
21. Pascarella R., Cerbasi S., Maresca A., Sangiovanni P., Fantasia R. несращение у пациента с артродезом тазобедренного сустава: клинический случай. Травма . 2018; 49 (Дополнение 4): S2–S8. doi: 10.1016/j.injury.2018.11.036. [PubMed] [CrossRef] [Google Scholar]
doi: 10.1016/j.injury.2018.11.036. [PubMed] [CrossRef] [Google Scholar]
22. Jauregui J.J., Kim J.K., Shield W.P., et al. Стоит ли переходить от слияния тазобедренного сустава к тотальному эндопротезированию тазобедренного сустава? Систематический обзор. Международная ортопедия . 2017;41(8):1535–1542. doi: 10.1007/s00264-017-3436-z. [PubMed] [CrossRef] [Google Scholar]
23. Richards C.J., Duncan C.P. Конверсия артродеза тазобедренного сустава в тотальное эндопротезирование тазобедренного сустава: выживаемость и клинический исход. Журнал эндопротезирования . 2011;26(3):409–413. doi: 10.1016/j.arth.2010.02.005. [PubMed] [CrossRef] [Google Scholar]
ТЕХНИКА АРТРОДЕЗА БЕДРА ПРИ ОТСУТСТВИИ ГОЛОВКИ И ШЕЙКИ БЕДРА | ДЖАМА Хирургия
ТЕХНИКА АРТРОДЕЗА БЕДРА ПРИ ОТСУТСТВИИ ГОЛОВКИ И ШЕЙКИ БЕДРА | ДЖАМА Хирургия | Сеть ДЖАМА [Перейти к навигации]Эта проблема
- Скачать PDF
- Полный текст
Поделиться
Твиттер Фейсбук Эл.
 адрес
LinkedIn
адрес
LinkedIn- Процитировать это
- Разрешения
Артикул
Октябрь 1949 г.
ЛЕОН Л. ВИЛТС, MD ; ЛОНГ-БИЧ ; УОЛТЕР А. Л. ТОМПСОН, MD
Принадлежности авторов
КАЛИФОНИЯ; НЬЮ-ЙОРК
Ортопедическое отделение больницы общего профиля Уолтера Рида, Вашингтон, округ Колумбия
Арка Сур. 1949;59(4):888-895. doi:10.1001/archsurg.1949.01240040897009
Полный текст
Абстрактный
АРТРОДЕЗ тазобедренного сустава при удаленной головке бедренной кости или при несращении шейки бедренной кости с некротизированной головкой представляет определенные трудности, отсутствующие при других обстоятельствах.


/97.jpg) Если поврежденную руку, ногу или ключицу не тревожить лишний раз, то восстановление наступит значительно быстрее. В первую очередь это объясняется именно тем, что костная мозоль наращивается постепенно и при резких движениях, она может нарушаться или смещаться;
Если поврежденную руку, ногу или ключицу не тревожить лишний раз, то восстановление наступит значительно быстрее. В первую очередь это объясняется именно тем, что костная мозоль наращивается постепенно и при резких движениях, она может нарушаться или смещаться; адрес
LinkedIn
адрес
LinkedIn