Нарушение ритма сердце: Что такое нарушение ритма сердца или аритмия?
Нарушение ритма сердца — Общие сведения, Причины возникновения. Томск
Общие сведенияСердце человека сокращается и расслабляется от 50 до 150 раз в минуту. В фазу систолы сердце сокращается, обеспечивая ток крови и доставку кислорода и питательных веществ по всему организму. В фазу диастолы оно отдыхает. Поэтому очень важно, чтобы сердце сокращалось через одинаковые промежутки времени.
Если укорачивается период систолы, сердце не успевает полноценно обеспечить организм движением крови и кислородом. Если сокращается период диастолы – сердце не успевает отдохнуть. Нарушение сердечного ритма это нарушение частоты, ритмичности и последовательности сокращений сердечной мышцы.
Сердечная мышца – миокард состоит из мышечных волокон. Различают два вида этих волокон:
-
рабочий миокард или сократительный, обеспечивающий сокращение
-
проводящий миокард создающий импульс к сокращению рабочего миокарда и обеспечивающий проведение этого импульса.

Сокращения сердечной мышцы обеспечиваются электрическими импульсами, возникающими в синоаурикулярном или синусовом узле, который находится в правом предсердии. Затем электрические импульсы распространяются по проводящим волокнам предсердий к атриовентрикулярному узлу, расположенному в нижней части правого предсердия. Из атриовентрикулярного узла начинается пучок Гиса. Он идет в межжелудочковой перегородке и делится на две ветви – правую и левую ножки пучка Гиса. Ножки пучка Гиса в свою очередь делятся на мелкие волокна – волокна Пуркинье- по которым электрический импульс достигает мышечных волокон. Мышечные волокна сокращаются под действием электрического импульса в систолу и расслабляются при его отсутствии в диастолу. Частота нормального (синусового) ритма сокращения около от 50 сокращений во время сна, в покое, до 150-160 при физической и психоэмоциональной нагрузке, пре воздействии высоких температур.
Регулирующее влияние на активность синусового узла оказывают эндокринная система, посредством содержащихся в крови гормонов и вегетативная нервная система – ее симпатический и парасимпатический отделы. Электрический импульс в синусовом узле возникает благодаря разнице концентраций электролитов внутри и вне клетки и их перемещению через клеточную мембрану. Основные участники этого процесса – калий, кальций, хлор и в меньшей степени натрий.
Электрический импульс в синусовом узле возникает благодаря разнице концентраций электролитов внутри и вне клетки и их перемещению через клеточную мембрану. Основные участники этого процесса – калий, кальций, хлор и в меньшей степени натрий.
Причины нарушений сердечного ритма изучены не полностью. Считается, что основными двумя причинами служат изменения нервной и эндокринной регуляции или функциональные нарушения, и аномалии развития сердца, его анатомической структуры – органические нарушения. Часто это бывают комбинации этих основных причин.
Увеличение частоты сердечных сокращений более 100 в минуту называется синусовой тахикардией. Сокращения мышцы сердца при этом полноценные и сердечные комплексы на электрокардиограмме не изменяются, просто регистрируется учащенный ритм. Это может быть реакция здорового человека на стресс или физическую нагрузку, но может быть и симптомом сердечной недостаточности, различных отравлений, заболеваний щитовидной железы.
Урежение частоты сердечных сокращений реже 60 в минуту называется синусовой брадикардией. Сердечные комплексы на ЭКГ также не изменяются. Такое состояние может возникнуть у хорошо тренированных физически людей (спортсменов).Брадикардией сопровождаются также заболевания щитовидной железы, опухоли мозга, отравления грибами, переохлаждение и т.д.
Сердечные комплексы на ЭКГ также не изменяются. Такое состояние может возникнуть у хорошо тренированных физически людей (спортсменов).Брадикардией сопровождаются также заболевания щитовидной железы, опухоли мозга, отравления грибами, переохлаждение и т.д.
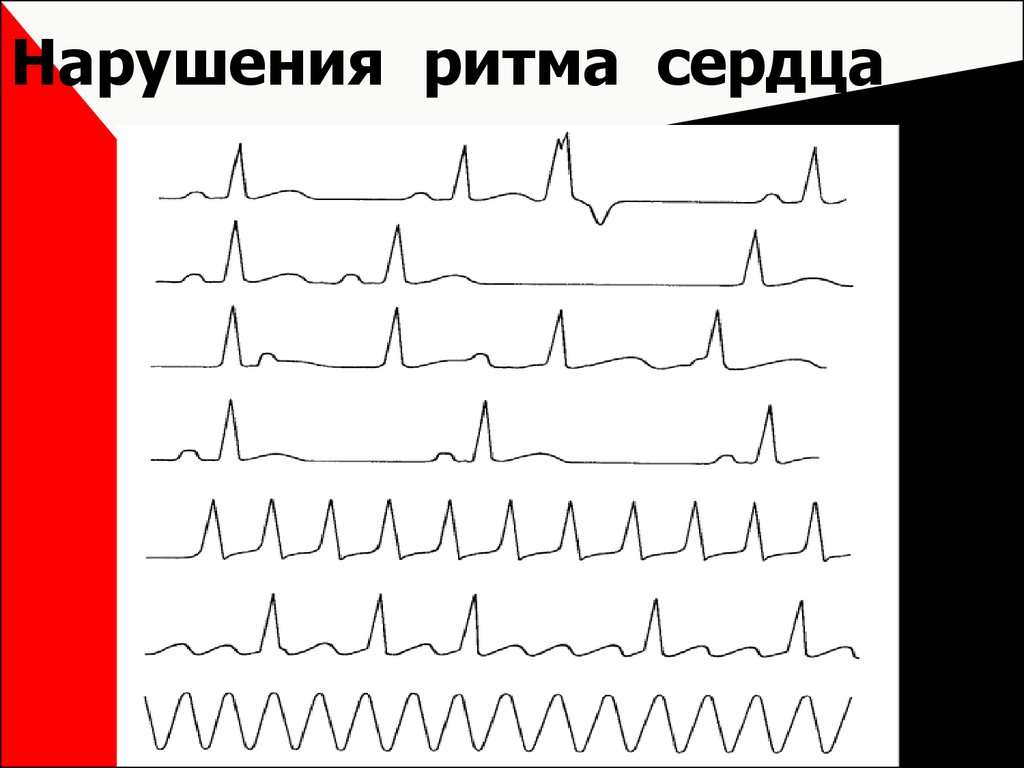
Нарушения проводимости и ритма сердца очень частые осложнения сердечно-сосудистых заболеваний. Чаще всего из нарушений сердечного ритма встречаются:
-
экстрасистолия (внеочередное сокращение)
-
мерцательная аритмия (полностью неправильный ритм)
-
пароксизмальная тахикардия (резкое учащение сердечного ритма от 150 до 200 ударов в минуту).
Классификация нарушений ритма сложная. Аритмии и блокады могут возникать в любом месте проводящей системы сердца. От места возникновения аритмий или блокад зависит и их вид. Основным методом диагностики нарушений сердечного ритма служит электрокардиограмма. ЭКГ помогает определить вид аритмии.
Некоторые аритмии возникают эпизодически. Поэтому для их диагностики применяется холтеровское мониторирование. Это исследование обеспечивает запись электрокардиограммы в течение нескольких часов или суток. При этом пациент ведет обычный образ жизни и ведет дневник, где отмечает по часам выполняемые им действия (сон, отдых, физические нагрузки). При расшифровке ЭКГ данные электрокардиограммы сопоставляются с данными дневника. Выясняют частоту, длительность, время возникновения аритмий и связь их с физической нагрузкой, одновременно анализируют признаки недостаточности кровоснабжения сердца.
Функциональные изменения в здоровом сердце (психогенные нарушения), то есть такие, которые возникают для фоне неврозов, кортиковисцеральных изменений при рефлекторных влияниях со стороны др. органов, так называемые висцерокардиальные рефлексы. Органические поражения сердца:
-
проявления ИБС;
-
пороки сердца;
-
миокардиты;
-
миокардиопатии.

Токсические повреждения миокарда, чаще всего при передозировке лекарственных средств. около патологии желез внутренней секреции (тиреотоксикоз, гипотиреоз, феохромоцитома). Электролитные сдвиги, нарушения обмена калия и магния, в том числе гипокалиемия при приеме сердечных гликозидов, салуретиков и лругих препаратов. Травматические повреждения сердца. Возрастные изменения: ослабление нервных влияний для сердце, снижение автоматизма синусового узла, повышение чувствительности к катехоламинам, все это способствует образованию эктопических очагов.
Аритмия: какая бывает, симптомы и лечение нарушения ритма сердца
Аритмия — это любое нарушение регулярности или частоты нормального ритма сердца, его проводимости.
Частота сердечных сокращений (ЧСС) увеличивается при физической нагрузке и уменьшается в покое — во время отдыха или сна. Время от времени сердце может и «пропускать» удары, эти ощущения вариант нормы. Однако, если нерегулярный ритм возникает часто, это означает, что сердце не перекачивает достаточное количество крови, чтобы доставлять ее по всему телу.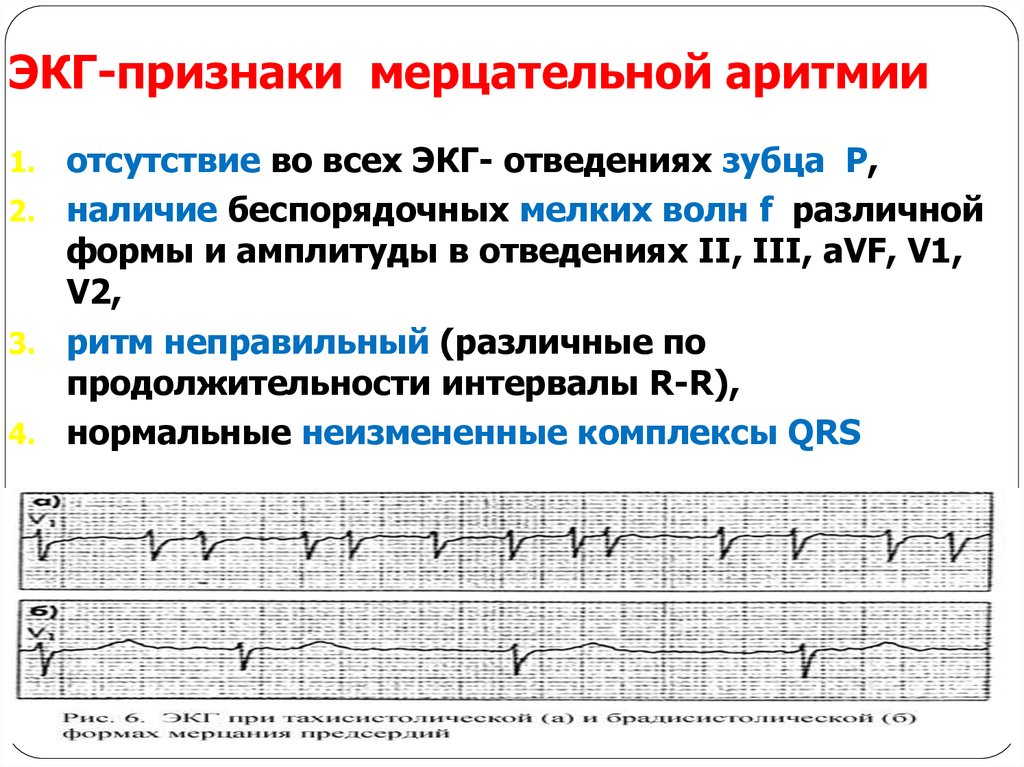
Существует много типов аритмий, они классифицируются в зависимости от частоты сердечных сокращений и расположения участка миокарда, выступающего аномальным источником ритма. ЧСС более 90–100 ударов в минуту называют тахиаритмией, ЧСС менее 60 ударов в минуту — брадиаритмией. Аритмии могут возникать в предсердиях (верхние камеры сердца) или желудочках (нижние камеры сердца). Соответственно выделяют аритмии наджелудочковые (водитель ритма — участок сердечной мышцы, в котором генерируются импульсы, определяющие ЧСС — расположен в предсердиях или в атриовентрикулярном узле) и желудочковые (водитель ритма расположен в желудочках сердца).
Наиболее распространенным типом аритмии является мерцательная аритмия (фибрилляция предсердий) — нарушение ритма, характеризующееся беспорядочным сердцебиением. ЧСС здесь может достигать более 400 ударов в минуту.
Аритмия может сопровождаться головокружением, слабостью, повышенной утомляемостью, затруднением дыхания, отеками, дискомфортом или болью в груди, ощущением страха или тревоги, замирания или «трепетания» сердца, потерей сознания.
Аритмия поддается лечению с помощью медикаментозной терапии и других методов. Если ее не лечить, возникает угроза повреждения сердца, головного мозга и других органов, что может привести к таким жизнеугрожающим состояниям, как инсульт, сердечная недостаточность или остановка сердца.
Причины аритмии
Возникновение аритмии может быть связано с возрастом и хроническими заболеваниями. Так, по мере старения человека происходят морфологические изменения миокарда: уменьшение количества кардиомиоцитов, накопление коллагена и другие. Кроме того, следствием возрастных изменений (а также ишемической болезни сердца или перенесенного инфаркта миокарда) может стать локальное или диффузное разрастание соединительной рубцовой ткани в сердце, она препятствует формированию электрического импульса или прерывает его прохождение по сердечной мышце. К хроническим заболеваниям (часто возникающим в пожилом возрасте), которые могут привести к аритмии, относятся артериальная гипертензия, сердечная недостаточность, кардиомиопатии, сахарный диабет, болезни почек и легких, гипотиреоз, гипертиреоз. Аритмии, вызванные врожденными пороками сердца или наследственными патологиями, чаще встречаются у детей и людей молодого возраста.
Аритмии, вызванные врожденными пороками сердца или наследственными патологиями, чаще встречаются у детей и людей молодого возраста.
Аритмия может передаваться по наследству — от родителей или других близких родственников. Иногда ее возникновение связано с приемом лекарств (антибиотиков, безрецептурных средств от аллергии и простуды), ожирением, синдромом обструктивного апноэ сна, стрессом или тревогой, электролитным дисбалансом, вирусными инфекциями (включая COVID-19). Риск нарушений регулярности или частоты нормального сердечного ритма возрастает, если человек курит, пьет много кофе, употребляет психоактивные вещества, злоупотребляет алкоголем.
Когда при аритмии необходимо обратиться к врачу?
Обратиться к врачу необходимо, если вы заметили нарушение регулярности или частоты нормального ритма сердца, есть ощущение, что сердце «пропускает» удары. Срочная медицинская помощь нужна в случае, если аритмия сопровождается одышкой, слабостью, головокружением, дискомфортом или болью в груди, произошла потеря сознания.
К каким врачам обращаться по поводу аритмии?
Для определения причин возникновения аритмии, диагностики состояния и лечения необходимо обратиться к терапевту (педиатру), кардиологу, аритмологу.
Автор:
Амеличева Алена Александровна
медицинский редактор
Дата публикации: 13 Сентября 2022
Аритмии (нарушения сердечного ритма) — Оттавский институт сердца
(также известный как: нарушения сердечного ритма, нерегулярное сердцебиение)
Аритмия — это нарушение, которое влияет на нормальную частоту сердечных сокращений. При аритмии сердце бьется слишком медленно (брадикардия), слишком быстро (тахикардия) или нерегулярно. Эти расстройства могут повлиять на количество крови, перекачиваемой сердцем.
Сердцебиение контролируется электрическими импульсами, которые обычно проходят по гладкому пути через сердце, заставляя желудочки и предсердия сокращаться в определенном порядке, проталкивая кровь через легкие и тело. Эти электрические импульсы контролируются синоатриальным (СА) узлом сердца, или синусовым узлом, естественным кардиостимулятором сердца.
Эти электрические импульсы контролируются синоатриальным (СА) узлом сердца, или синусовым узлом, естественным кардиостимулятором сердца.
Хотя многие аритмии никогда не вызывают проблем со здоровьем, они могут вызывать неприятные симптомы, такие как головокружение или дискомфорт в груди. Другие, более опасные аритмии могут повлиять на кровоснабжение и требуют медицинского лечения. Если их не лечить, они могут в конечном итоге привести к инсульту, сердечному приступу, сердечной недостаточности или внезапной смерти.
Мерцательная аритмия (фибрилляция предсердий) является наиболее распространенной аритмией. Различные типы мерцательной аритмии могут длиться секунды или быть постоянными. Заболевание чаще встречается у пожилых людей и может иметь множество различных причин.
Фибрилляция желудочков – наиболее опасный вид аритмии. При этом состоянии желудочки сердца теряют способность сокращаться, прекращая приток крови к телу и мозгу. Фибрилляция желудочков быстро приводит к потере сознания и смерти и требует поражения электрическим током (дефибрилляции) для возобновления сердцебиения.
Причины
Повреждения, вызванные многими сердечными заболеваниями и расстройствами, могут вызывать аритмии. К ним относятся:
- Ишемическая болезнь сердца
- Перенесенный сердечный приступ
- Высокое кровяное давление
- Болезнь клапана
- Некоторые формы врожденных пороков сердца или кардиомиопатии
Часто у пациентов с аритмией сердце в норме. Другие заболевания или вещества, которые могут вызывать аритмии, включают:
- Наследственные (генетические) нарушения, такие как синдром удлиненного интервала QT
- Диабет
- Эндокринные расстройства, такие как проблемы со щитовидной железой
- Чрезмерное употребление алкоголя и некоторые уличные наркотики
- Избыток кофеина
- Курение
- Некоторые рецептурные лекарства или пищевые добавки
- Стресс
Симптомы
Симптомы аритмии могут включать:
- Учащенное сердцебиение (учащенное или нерегулярное сердцебиение)
- Легкомысленность или головокружение
- Обморок или почти обморок
- Одышка
- Боль или дискомфорт в груди
Многие из этих симптомов можно спутать с последствиями старения или отсутствия физической активности или с другими заболеваниями, поражающими сердце.
Нажмите, чтобы увеличить
Диагностика
Тесты, обычно используемые для диагностики аритмий, включают:
- Электрокардиограмма: для выявления проблем с сердечным ритмом
- Холтеровское мониторирование: портативный электрокардиограф, используемый для непрерывного мониторинга сердцебиения в течение одного или двух дней
- Монитор событий: аналогичен холтеровскому монитору, но используется в течение недель или месяцев. Регистратор событий включается пациентом при появлении симптомов
- Электрофизиологические исследования: для отслеживания и стимуляции электрических импульсов в сердце
- Стресс-тестирование (нагрузочное тестирование): для проверки того, возникает ли аритмия, когда сердце работает с большей нагрузкой, чем обычно
Лечение
Для лечения и лечения аритмий можно использовать различные подходы. Одни аритмии нуждаются только в наблюдении, другие требуют неотложного лечения.
Одни аритмии нуждаются только в наблюдении, другие требуют неотложного лечения.
Медикаментозная терапия
Существует множество препаратов для снижения частоты аритмий или купирования симптомов. К ним относятся препараты для:
- замедления сердцебиения (бета-блокаторы и блокаторы кальциевых каналов)
- Поддержание нормального сердечного ритма (антиаритмические препараты)
- Помогают предотвратить образование тромбов (разбавители крови, такие как варфарин)
Имплантируемые устройства
Некоторым людям с аритмиями может потребоваться имплантируемое устройство для правильной работы сердца.
- Кардиостимулятор – это небольшое устройство, имплантированное рядом с сердцем. Обычно используется для лечения брадикардии. Кардиостимулятор отслеживает электрическую активность сердца и подает небольшой электрический импульс, когда сердце бьется слишком медленно. Для получения дополнительной информации см. Руководство для пациентов с имплантацией кардиостимулятора.

- Имплантируемый кардиовертер-дефибриллятор (ИКД) похож на кардиостимулятор, но при необходимости может подавать электрический разряд для восстановления нормального сердечного ритма. ИКД может быть необходим пациентам с более опасными аритмиями, которые могут остановить сердцебиение, такими как фибрилляция желудочков. Дополнительную информацию см. в Руководстве для пациентов с ИКД.
Абляция
Для лечения некоторых аритмий может потребоваться минимально инвазивная методика, называемая радиочастотной абляцией. Эта процедура выполняется с помощью катетера, продетого через кровеносный сосуд к сердцу. Электрод вводится через катетер и используется для нагревания и разрушения небольшого участка ткани. Это может блокировать аномальные электрические сигнальные пути в сердце.
Изменение образа жизни
Изменение образа жизни может помочь уменьшить симптомы сердечно-сосудистых заболеваний, лежащих в основе аритмий, а также непосредственно воздействовать на аритмии. Некоторые изменения, рекомендуемые для людей с аритмиями, включают:
Некоторые изменения, рекомендуемые для людей с аритмиями, включают:
- Отказ от курения
- Ограничение употребления алкоголя, кофеина и отпускаемых без рецепта лекарств, содержащих стимуляторы
- Повышение физической активности (под наблюдением врача)
- Снижение стресса
- Снижение веса при избыточном весе и поддержание здорового веса
Хотя такие изменения образа жизни важны, они могут незначительно повлиять на аритмии.
Ресурсы
- Руководство для пациентов с фибрилляцией предсердий
- Руководство для пациентов по электрофизиологическим исследованиям и стандартной абляции
- Руководство пациента для комплексной аблации
- ИКД: Имплантируемый кардиовертер-дефибриллятор Руководство пациента
- Руководство пациента по имплантации кардиостимулятора
Нарушения сердечного ритма | Sarver Heart Center
Home » Здоровье сердца
Для лечения осложнений сердечного ритма доступно несколько электрофизиологических процедур.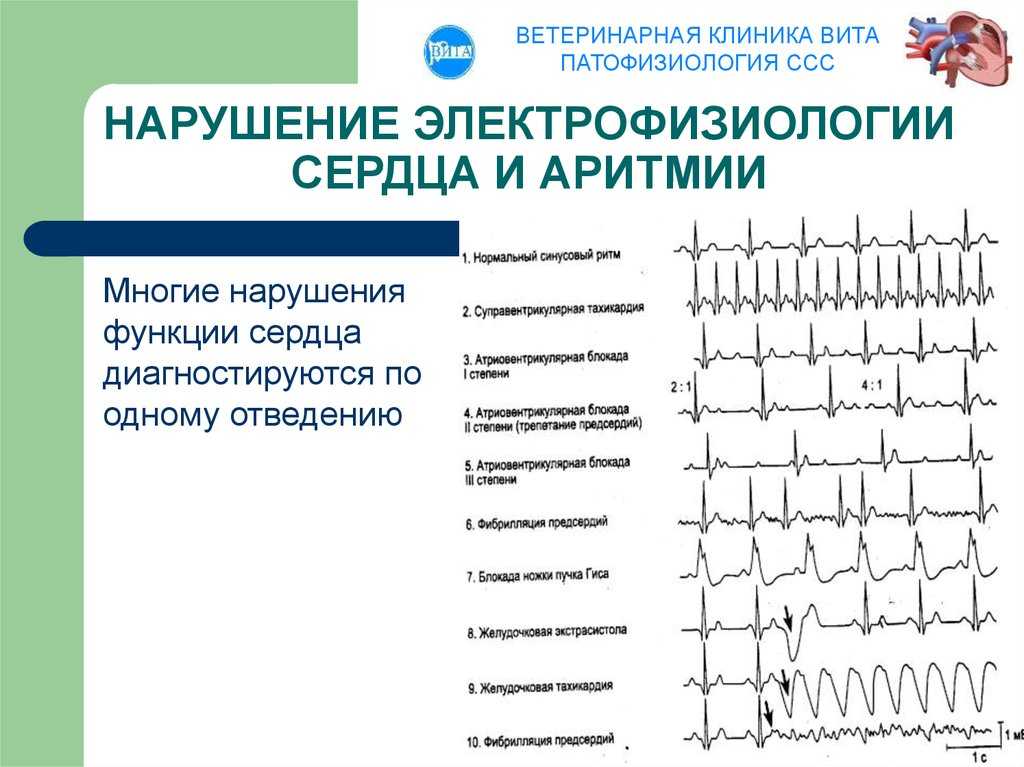 Узнайте, как диагностируются и лечатся нарушения сердечного ритма, такие как мерцательная аритмия, брахикардия (медленные сердечные ритмы) и тахикардия (учащенные сердечные ритмы). Познакомьтесь с командой EP.
Узнайте, как диагностируются и лечатся нарушения сердечного ритма, такие как мерцательная аритмия, брахикардия (медленные сердечные ритмы) и тахикардия (учащенные сердечные ритмы). Познакомьтесь с командой EP.
Дополнительная информация
Кардиологи, специализирующиеся на электрофизиологической диагностике и лечении заболеваний, связанных с электрическими системами сердца, называются электрофизиологами. Эти расстройства включают мерцательную аритмию, брадикардию (замедленный сердечный ритм) и тахикардию (учащенный сердечный ритм).
Общая информация
Иногда нерегулярный сердечный ритм можно улучшить с помощью медикаментозной терапии. Это может быть ситуация, когда замедленное сердцебиение связано с проблемами с синусовым узлом («синдром слабости синусового узла»). Однако часто медленное сердцебиение не может быть улучшено медикаментозной корректировкой, и тогда необходим кардиостимулятор. Кардиостимуляторы также необходимы, когда есть электрическая блокада сигналов, особенно при «полной блокаде сердца».
Мерцательная аритмия является распространенным нарушением сердечного ритма, особенно у людей старше 70 лет. В некоторых случаях для контроля симптомов может быть достаточно лекарств. Если лекарств недостаточно, может быть рекомендована абляция.
Электроды для кардиостимуляции (1, 2 или 3) проводят через ключичную вену в камеры сердца и прикрепляют к сердечной мышце. Эти отведения затем подключаются к кардиостимулятору или генератору ИКД, который помещается под кожу в передней части грудной клетки чуть ниже ключицы.
Это обычный сценарий в кардиологической клинике, когда кардиолог сообщает пациенту, что у него фибрилляция предсердий (AFib), аномальный сердечный ритм, характеризующийся быстрыми и нерегулярными сокращениями. Шок и страх берут верх, особенно когда кардиолог говорит что-то о «повышенном риске инсульта». Мэтью Хатчинсон, доктор медицинских наук, обсуждает риски мерцательной аритмии и инсульта.
Понимание вашего риска инсульта, как контролировать симптомы и факторы профилактики — это три темы, которые вы должны обсудить со своим врачом, чтобы помочь вам вести здоровый образ жизни с мерцательной аритмией.
Некоторые факторы риска развития мерцательной аритмии аналогичны факторам риска сердечно-сосудистых заболеваний, рака и инсульта.
Аритмогенная кардиомиопатия/дисплазия правого желудочка (ARVC/D) — это наследственное заболевание, вызывающее нарушение сердечного ритма. На АДПВ/Д может приходиться до 20 процентов случаев внезапной смерти среди молодых людей.
Мерцательная аритмия является наиболее распространенным устойчивым нарушением сердечного ритма. Частота и распространенность мерцательной аритмии увеличивается с возрастом. Мерцательной аритмией страдают более 3 миллионов человек. Доктор Рупа Бала говорит: «Чтобы добиться наилучшего ухода, нужна деревня».
С помощью специальных накожных накладных электродов, накладываемых на грудь, к сердцу подается электрошок, чтобы остановить аномальный сердечный ритм (обычно мерцательную аритмию) и восстановить нормальный сердечный ритм.
МРТ теперь можно безопасно выполнять для некоторых пациентов с кардиостимуляторами и ИКД.