Нарушен ритм сердца причины: Нарушения ритма сердца – отвечаем на Ваши вопросы
причины, симптомы, диагностика и методы лечения на сайте «Альфа-Центр Здоровья»
Нарушения проводимости сердца (блокады) — частая находка при электрокардиографическом (ЭКГ) исследовании. Чаще всего они никак не проявляются клинически, но некоторые блокады требуют имплантации (установки) постоянного электрокардиостимулятора (водителя ритма).
Многие разновидности внутрисердечных блокад (например, неполная блокада правой ножки пучка Гиса) являются вариантом нормы.
Кардиологическое обследование при нарушениях проводимости сердца призвано не только определить вид блокады, но и установить, не служит ли она проявлением органического поражения сердца. Кроме того, далеко не во всех случаях блокады надо лечить. Главные показания к установке электрокардиостимулятора — обмороки и предобморочные состояния, но необходимо быть уверенным, что обмороки вызваны именно нарушениями проводимости сердца.
Проводящая система сердца
В общих чертах проводящая система сердца (система, ответственная за проведение электрических импульсов в сердце) устроена следующим образом.
Основные методы диагностики нарушений проводимости сердца
1. ЭКГ (электрокардиограмма)
Стандартная ЭКГ в 12 отведениях в покое позволяют выявить все основные виды нарушений проводимости сердца: синоатриальную и атриовентрикулярную блокады, блокады ножек пучка Гиса. Медикаментозные пробы в сочетании с ЭКГ в настоящее время почти не используют.
2. Холтеровский мониторинг (мониторирование) ЭКГ
Этот вид исследования позволяет записать ЭКГ на протяжении суток и более.
3. Электрофизиологическое исследование сердца (ЭФИ)
Это самый надежный, но сложный и дорогостоящий метод диагностики аритмий. Выполняется ЭФИ только в стационаре, и требует установки нескольких катетеров в вены рук и ног. Через эти катетеры в сердце проводят электроды и выполняют электрокардиостимуляцию — вызывают и устраняют аритмии, исследуют их параметры.
Для обнаружения самых частых видов нарушений проводимости сердца существует более простая разновидность ЭФИ — чреспищеводное ЭФИ. При этом через рот или через нос в пищевод заводят тонкую проволоку (зонд-электрод) и через него стимулируют левое предсердие. Этот вид исследования выполняют амбулаторно. В частности чреспищеводное ЭФИ позволяет определить, за какое время после прекращения стимуляции, восстанавливается функция синусового узла (то есть собственного водителя ритма) — это нужно для того, чтобы поставить диагноз синдрома слабости синусового узла, одного из самых распространенных видов нарушений проводимости у пожилых.
Отдельные виды блокад
Атриовентрикулярная (АВ-) блокада
Различают АВ-блокады 1-й, 2-й и 3-й степеней. АВ-блокада 1-й степени никак клинически не проявляется, диагноз ставят по ЭКГ (когда интервал PQ на ЭКГ превышает 0,20 секунд). АВ-блокада 1-й степени нередко встречается в норме, например у спортсменов. При ней противопоказаны некоторые препараты, которые могут перевести ее в АВ-блокаду более высоких степеней.
При АВ-блокаде 2-й степени наблюдаются выпадения отдельных сокращений сердца. Различают два типа АВ-блокады 2-й степени, их называют Мобитц I и Мобитц II. Блокада типа Мобитц I носит более доброкачественный характер, имплантация кардиостимулятора при ней почти никогда не показана. АВ-блокада типа Мобитц II указывает на более серьезное поражение проводящей системы сердца, при ней иногда ставят кардиостимулятор из-за риска полной АВ-блокады.
АВ-блокада 3-й степени — это полная АВ-блокада. Импульсы от предсердий к желудочкам не проводятся, желудочки работают за счет того, что АВ-узел генерирует собственные импульсы, частота их, однако, ниже, чем та, которую способен создать синусовый узел, и ритм этот в целом менее надежен. Поэтому полная АВ-блокада, даже бессимптомная, нередко служит показанием для установки кардиостимулятора.
Поэтому полная АВ-блокада, даже бессимптомная, нередко служит показанием для установки кардиостимулятора.
Блокады ножек пучка Гиса
Блокады ножек пучка Гиса тоже диагностируют по ЭКГ. Неполная блокада правой ножки пучка Гиса — вариант нормы. Из всего разнообразия блокад ножек пучка Гиса особого внимания заслуживает только полная блокада левой ножки пучка Гиса. Во-первых, она может указывать на перенесенный передний инфаркт миокарда, во-вторых, она сама по себе приводит к асинхронному (неодновременному) сокращению стенок левого желудочка и может привести к сердечной недостаточности. В последние годы разработан особый вид электрокардиостимуляции, его называют бивентрикулярной (двухжелудочковой) электрокардиостимуляцией (см. ниже).
Синдром слабости синусового узла
Это заболевание проводящей системы сердца обычно встречается у пожилых людей. Оно проявляется обмороками и предобморочными состояниями (нередко во время физической нагрузки), и так называемым синдромом тахи-бради: редкий пульс сменяется частым, когда у пациента возникает мерцательная аритмия.
Электрокардиостимуляторы
В настоящее время существует множество вариантов постоянной электрокардиостимуляции. Общее у них одно: под кожу передней грудной стенки (обычно возле ключицы) имплантируют электрокардиостимулятор — металлическую коробочку небольших размеров, провода от которой (электроды) — идут через вены к правым отделам сердца. Эти провода улавливают собственную электрическую активность сердца (чтобы синхронизировать свою работу с ней) и передают в сердце импульсы. Современные электрокардиостимуляторы почти всегда стимулируют и предсердия, и желудочки. Кроме того, они настроены таким образом, чтобы частота сердечных сокращений увеличивалась при нагрузке и уменьшалась в покое. Противопоказаний для электрокардиостимуляции в сущности нет: имплантация кардиостимулятора — это несложная и неопасная процедура, которую можно выполнять в любом возрасте.
Отдельный вид электрокардиостимуляции — так называемая бивентрикулярная стимуляция. Ее выполняют не по поводу собственно нарушений проводимости, а чтобы добиться синхронного сокращения всех стенок левого желудочка. Поэтому установку бивентрикулярного стимулятора называют также ресинхронизационной терапией. Электроды от стимулятора идут к правому желудочку и к коронарному синусу (который непосредственно прилежит к левому желудочку). Этот вид лечения сильно помогает некоторым больным с сердечной недостаточностью.
Некоторые электрокардиостимуляторы также обладают функцией дефибриллятора: они распознают угрожающие жизни аритмии и автоматически дают разряд, чтобы их устранить.
Пациенты с электрокардиостимуляторами ведут обычный образ жизни. Им надо лишь избегать действия сильного магнитного поля. Так, больным с имплантированными кардиостимуляторами противопоказана магнитно-резонансная томография (МРТ).
Время от времени пациентам с имплантированными кардиостимуляторами надо показываться специалистам: чтобы проверять исправность стимулятора (в частности, запас его аккумулятора), регулировать параметры стимуляции.
Сми о нас
Главная страница
/ Пресс-центр
/ СМИ о кардиоцентре
Информационный портал о здоровье «Доктор Питер»
Спустя год после ковида: ученый рассказала, что происходит со здоровьем переболевших
Больше двух лет длится масштабное исследование Тюменского кардиологического научного центра. Медики наблюдают за состоянием 380 переживших ковид-пневмонию.
19.10.2022
Томский НИМЦ
Коварный Альцгеймер: как вовремя распознать болезнь
21 сентября – день борьбы с болезнью Альцгеймера. О том, какие симптомы должны стать поводом обратиться к специалисту, рассказывает эксперт: геронтолог, врач-психиатр высшей категории Тюменского кардиологического…
21.09.2022
Газета «Тюменские известия»
Никита Широков: «Важно быть на волне новых знаний»
До восьмого класса Никита был середнячком, тройки его не расстраивали. В 17 по результатам ЕГЭ поступил на бюджетное место в Тюменскую медакадемию. В 27 стал кандидатом медицинских наук и начал работу над докторской…
В 27 стал кандидатом медицинских наук и начал работу над докторской…
27.08.2022
Аргументы и факты — Тюмень
От стресса скачет давление: тюменский кардиолог о здоровье школьников
До нового учебного года осталось совсем немного времени и эти полторы недели еще можно успеть использовать с пользой для здоровья.
25.08.2022
АиФ-Тюмень
«Не демонизируйте еду». Гастроэнтеролог о здоровом питании
Тема правильного и здорового питания окутана множеством мифов и споров. Есть или не есть после шести вечера, нужно ли соблюдать диеты, запивать еду или пить чай строго после приема пищи, что правильно, а что нет, с…
03.06.2022
АиФ-Тюмень
Эпидемия слабоумия. Как прожить старость в ясном уме?
На небольшие проблемы с памятью или мышлением, как правило, не обращают внимания, списывая все на усталость, стрессы и на возраст, когда речь идет о пожилых людях. Но постепенно провалы в памяти становятся все больше,…
30.05.2022
Портал «ДОКТОР ПИТЕР»
Как сердце и сосуды реагируют на стресс
Длительное напряжение способно довести до ишемии, сердечной недостаточности и нарушения сердечного ритма.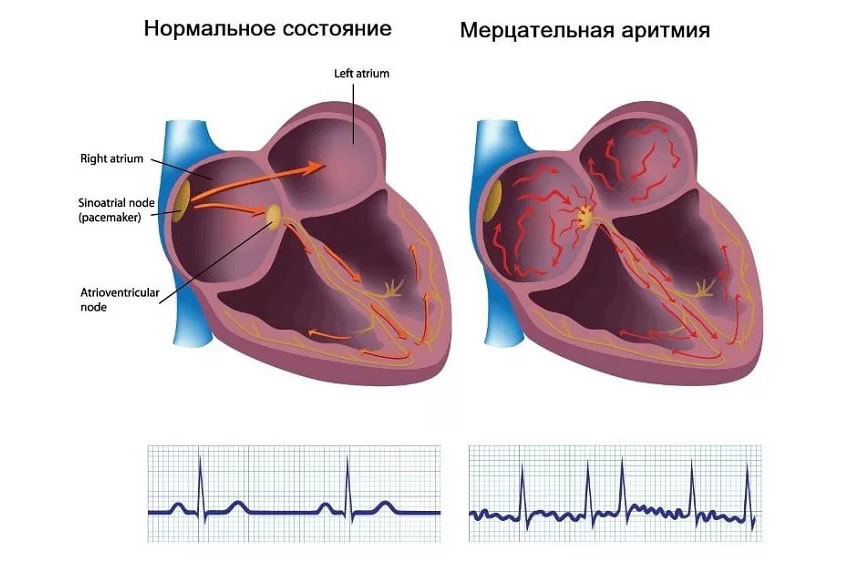 Поэтому очень важно сохранять позитивный настрой.
Поэтому очень важно сохранять позитивный настрой.
16.03.2022
АиФ-Тюмень
Гастрит не болит. Развеваем мифы в гастроэнтерологии с экспертом Тюменского кардиоцентра
Правильное питание, различные диеты, исключение вредных продуктов — забота о здоровье желудочно-кишечного тракта сегодня модно как никогда. Но много и мифов, связанных с подходами к профилактике и лечению. Что…
14.02.2022
Газета «Аргументы и факты — Тюмень»
Ковид пришел, аппетит ушел. Как связаны вирус и анорексия
За последние два года врачи отмечают рост числа пациентов с расстройствами пищевого поведения. Специалисты связывают это с началом пандемии COVID-19, почему вирус приводит к нервной анорексии и как вернуть былой вкус к…
10.12.2021
1
2
3
4
5
…
9
Сердечная аритмия — Симптомы и причины
Обзор
Типичное сердцебиение
Типичное сердцебиение
При типичном сердечном ритме крошечное скопление клеток в синусовом узле посылает электрический сигнал. Затем сигнал проходит через предсердия к атриовентрикулярному (АВ) узлу и в желудочки, заставляя их сокращаться и перекачивать кровь.
Затем сигнал проходит через предсердия к атриовентрикулярному (АВ) узлу и в желудочки, заставляя их сокращаться и перекачивать кровь.
Сердечная аритмия (э-э-э-э-э-э) — это нерегулярное сердцебиение. Проблемы с сердечным ритмом (сердечные аритмии) возникают, когда электрические сигналы, координирующие сердечные сокращения, не работают должным образом. Неправильная передача сигналов заставляет сердце биться слишком быстро (тахикардия), слишком медленно (брадикардия) или нерегулярно.
Сердечные аритмии могут ощущаться как трепетание или учащенное сердцебиение и могут быть безвредными. Однако некоторые сердечные аритмии могут вызывать неприятные — иногда даже опасные для жизни — признаки и симптомы.
Однако иногда для человека нормально иметь учащенное или замедленное сердцебиение. Например, частота сердечных сокращений может увеличиваться при физической нагрузке или замедляться во время сна.
Лечение сердечной аритмии может включать лекарства, катетерные процедуры, имплантированные устройства или хирургическое вмешательство для контроля или устранения быстрых, медленных или нерегулярных сердечных сокращений. Здоровый для сердца образ жизни может помочь предотвратить повреждение сердца, которое может вызвать определенные сердечные аритмии.
Здоровый для сердца образ жизни может помочь предотвратить повреждение сердца, которое может вызвать определенные сердечные аритмии.
Типы
Как правило, сердечные аритмии группируются по скорости сердечного ритма. Например:
- Тахикардия (tak-ih-KAHR-dee-uh) — учащенное сердцебиение. Частота сердечных сокращений в покое превышает 100 ударов в минуту.
- Брадикардия (brad-e-KAHR-dee-uh) — замедленное сердцебиение. ЧСС в покое менее 60 ударов в минуту.
Учащенное сердцебиение (тахикардия)
Типы тахикардии включают:
- Мерцательная аритмия (А-фибрилляция). Хаотичная передача сигналов сердца вызывает учащенное, нескоординированное сердцебиение. Состояние может быть временным, но некоторые эпизоды A-fib могут не прекратиться, если их не лечить. А-фибрилляция связана с серьезными осложнениями, такими как инсульт.
- Трепетание предсердий.
 Трепетание предсердий похоже на А-фиброб , но сердцебиение более организовано. Трепетание предсердий также связано с инсультом.
Трепетание предсердий похоже на А-фиброб , но сердцебиение более организовано. Трепетание предсердий также связано с инсультом. - Наджелудочковая тахикардия. Суправентрикулярная тахикардия — это широкий термин, включающий аритмии, которые начинаются над нижними отделами сердца (желудочками). Наджелудочковая тахикардия вызывает эпизоды сильного сердцебиения (сердцебиения), которые начинаются и заканчиваются резко.
- Фибрилляция желудочков. Этот тип аритмии возникает, когда быстрые хаотические электрические сигналы заставляют нижние отделы сердца (желудочки) дрожать вместо того, чтобы скоординировано контактировать, перекачивая кровь к остальным частям тела. Эта серьезная проблема может привести к смерти, если нормальный сердечный ритм не восстановится в течение нескольких минут. Большинство людей с фибрилляцией желудочков имеют основное заболевание сердца или перенесли серьезную травму.

- Желудочковая тахикардия. Этот быстрый, регулярный сердечный ритм начинается с ошибочных электрических сигналов в нижних отделах сердца (желудочках). Учащенный сердечный ритм не позволяет желудочкам должным образом наполняться кровью. В результате сердце не может перекачивать достаточное количество крови в организм. Желудочковая тахикардия может не вызывать серьезных проблем у людей со здоровым сердцем. У людей с сердечными заболеваниями желудочковая тахикардия может быть неотложной медицинской помощью, требующей немедленного лечения.
Замедленное сердцебиение (брадикардия)
Хотя частота сердечных сокращений ниже 60 ударов в минуту в состоянии покоя считается брадикардией, низкая частота сердечных сокращений в состоянии покоя не всегда свидетельствует о наличии проблемы. Если вы в хорошей физической форме, ваше сердце все еще может перекачивать достаточное количество крови в организм с менее чем 60 ударами в минуту в состоянии покоя.
Если у вас замедленный сердечный ритм и ваше сердце не перекачивает достаточно крови, возможно, у вас брадикардия. Типы брадикардии включают:
- Синдром слабости синусового узла. Синусовый узел отвечает за определение ритма сердца. Если он не работает должным образом, сердечный ритм может чередоваться между слишком медленным (брадикардия) и слишком быстрым (тахикардия). Синдром слабости синусового узла может быть вызван рубцеванием около синусового узла, которое замедляет, нарушает или блокирует прохождение импульсов. Синдром слабости синусового узла чаще всего встречается у пожилых людей.
- Проводниковый блок. Блокада электрических путей сердца может привести к замедлению или остановке сигналов, запускающих сердцебиение. Некоторые блокады могут не вызывать признаков или симптомов, а другие могут вызывать пропущенные сокращения или брадикардию.
Преждевременные сердечные сокращения
Преждевременные сердечные сокращения — это экстрасистолы, возникающие по одному, иногда по схеме, чередующейся с нормальным сердечным ритмом. Дополнительные сокращения могут исходить из верхней камеры сердца (преждевременные сокращения предсердий) или из нижней камеры (преждевременные сокращения желудочков).
Дополнительные сокращения могут исходить из верхней камеры сердца (преждевременные сокращения предсердий) или из нижней камеры (преждевременные сокращения желудочков).
При преждевременном сердцебиении может ощущаться, как будто ваше сердце пропустило удар. Эти дополнительные удары, как правило, не вызывают беспокойства и редко означают, что у вас более серьезное заболевание. Тем не менее, преждевременный удар может вызвать более длительную аритмию, особенно у людей с сердечными заболеваниями. Иногда очень частые экстрасистолы, длящиеся несколько лет, могут привести к слабости сердца.
Во время отдыха может возникать преждевременное сердцебиение. Иногда преждевременное сердцебиение вызывается стрессом, тяжелыми физическими нагрузками или стимуляторами, такими как кофеин или никотин.
Симптомы
Сердечные аритмии могут не вызывать никаких признаков или симптомов. Врач может заметить нерегулярное сердцебиение при осмотре вас по другой причине.
В целом признаки и симптомы аритмии могут включать:
- Трепетание в груди
- Учащенное сердцебиение (тахикардия)
- Замедленное сердцебиение (брадикардия)
- Боль в груди
- Одышка
Другие симптомы могут включать:
- Беспокойство
- Усталость
- Легкомысленность или головокружение
- Потливость
- Обморок (обморок) или близкий к обмороку
Когда обратиться к врачу
Если вы чувствуете, что ваше сердце бьется слишком быстро или слишком медленно, или оно пропускает удары, запишитесь на прием к врачу. Немедленно обратитесь за медицинской помощью, если у вас одышка, слабость, головокружение, головокружение, обморок или почти обморок, а также боль или дискомфорт в груди.
Немедленно обратитесь за медицинской помощью, если у вас одышка, слабость, головокружение, головокружение, обморок или почти обморок, а также боль или дискомфорт в груди.
Тип аритмии, называемый фибрилляцией желудочков, может вызвать резкое падение артериального давления. Коллапс может произойти в течение нескольких секунд, и вскоре дыхание и пульс человека прекратятся. В этом случае выполните следующие действия:
- Позвоните по телефону 911 или по номеру службы экстренной помощи в вашем регионе.
- Если рядом нет никого, кто обучен сердечно-легочной реанимации (СЛР), предоставьте только руки СЛР . Нажимайте сильно и быстро на центр грудной клетки со скоростью 100–120 нажатий в минуту, пока не прибудут скорые. Вам не нужно делать искусственное дыхание.
- Если вы или кто-то поблизости знает CPR , начните CPR .
 СЛР может помочь поддерживать приток крови к органам до тех пор, пока не будет применен электрический шок (дефибрилляция).
СЛР может помочь поддерживать приток крови к органам до тех пор, пока не будет применен электрический шок (дефибрилляция). - Если поблизости есть автоматический внешний дефибриллятор (AED), попросите кого-нибудь достать устройство и следовать инструкциям. AED — это портативное устройство дефибрилляции, которое может подавать разряд, который может возобновить сердцебиение. Для работы с дирхамов ОАЭ. AED расскажет вам, что делать. Он запрограммирован на то, чтобы подавать разряд только в случае необходимости.
Записаться на прием в клинику Mayo
Из клиники Mayo на ваш почтовый ящик
Зарегистрируйтесь бесплатно и будьте в курсе последних научных достижений, советов по здоровью и актуальных тем, связанных со здоровьем, таких как COVID-19, а также экспертных знаний по управлению здоровьем.
Чтобы предоставить вам самую актуальную и полезную информацию, а также понять, какая информация полезна, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с другая информация о вас, которой мы располагаем. Если вы пациент клиники Майо, это может включать защищенную информацию о здоровье. Если мы объединим эту информацию с вашей защищенной медицинской информации, мы будем рассматривать всю эту информацию как информацию и будет использовать или раскрывать эту информацию только так, как указано в нашем уведомлении о практики конфиденциальности. Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на ссылка для отписки в письме.
Причины
Чтобы понять причину сердечных аритмий, полезно знать, как обычно работает сердце.
Как бьется сердце?
Сердце состоит из четырех камер — двух верхних камер (предсердий) и двух нижних камер (желудочков).
Ритм сердца в норме контролируется естественным водителем ритма (синусовым узлом) в правой верхней камере (предсердии). Синусовый узел посылает электрические сигналы, которые обычно запускают каждое сердцебиение. Эти электрические сигналы проходят через предсердия, заставляя сердечные мышцы сжиматься (сокращаться) и перекачивать кровь в желудочки.
Затем сигналы поступают в кластер ячеек, называемый узлом AV , где они замедляются. Эта небольшая задержка позволяет желудочкам наполниться кровью. Когда электрические сигналы достигают желудочков, камеры сокращаются и перекачивают кровь в легкие или в остальные части тела.
В здоровом сердце этот сердечный сигнальный процесс обычно протекает гладко, что приводит к нормальной частоте сердечных сокращений в покое от 60 до 100 ударов в минуту.
Факторы, которые могут вызвать нерегулярное сердцебиение (аритмию), включают:
- Текущий сердечный приступ или рубцы от предыдущего сердечного приступа
- Закупорка артерий сердца (ИБС)
- Изменения в структуре сердца, например, при кардиомиопатии
- Диабет
- Высокое кровяное давление
- Заражение COVID-19
- Гиперфункция щитовидной железы (гипертиреоз)
- Ночное апноэ
- Гипофункция щитовидной железы (гипотиреоз)
- Некоторые лекарства, в том числе лекарства от простуды и аллергии, приобретаемые без рецепта
- Употребление слишком большого количества алкоголя или кофеина
- Злоупотребление наркотиками
- Генетика
- Курение
- Стресс или тревога
Факторы риска
Факторы, которые могут увеличить риск сердечной аритмии, включают:
- Ишемическая болезнь сердца, другие проблемы с сердцем и предшествующие операции на сердце.
 Сужение сердечных артерий, сердечный приступ, аномалии сердечных клапанов, предшествующая операция на сердце, сердечная недостаточность, кардиомиопатия и другие повреждения сердца являются факторами риска почти любого вида аритмии.
Сужение сердечных артерий, сердечный приступ, аномалии сердечных клапанов, предшествующая операция на сердце, сердечная недостаточность, кардиомиопатия и другие повреждения сердца являются факторами риска почти любого вида аритмии. - Высокое кровяное давление. Это состояние повышает риск развития ишемической болезни сердца. Это также может привести к тому, что стенки левой нижней камеры сердца (левого желудочка) станут жесткими и толстыми, что может изменить то, как электрические сигналы проходят через сердце.
- Врожденный порок сердца. Рождение с пороком сердца может повлиять на сердечный ритм.
- Заболевания щитовидной железы. Повышенная или пониженная активность щитовидной железы может повысить риск нерегулярного сердцебиения.
- Обструктивное апноэ сна. Это состояние вызывает остановку дыхания во сне. Это может привести к замедлению сердцебиения (брадикардии) и нерегулярным сердечным сокращениям, включая мерцательную аритмию.

- Электролитный дисбаланс. Вещества в крови, называемые электролитами, такие как калий, натрий, кальций и магний, помогают запускать и посылать электрические импульсы в сердце. Дисбаланс электролитов — например, если они слишком низкие или слишком высокие — может мешать работе сердца и приводить к нерегулярным сердечным сокращениям.
- Некоторые лекарства и добавки. Некоторые лекарства, отпускаемые по рецепту, а также лекарства от кашля и простуды, купленные без рецепта, могут вызывать аритмии.
- Чрезмерное употребление алкоголя. Злоупотребление алкоголем может повлиять на электрические импульсы в сердце и повысить вероятность развития мерцательной аритмии.
- Кофеин, никотин или употребление запрещенных наркотиков. Кофеин, никотин и другие стимуляторы могут вызвать учащенное сердцебиение и привести к развитию более серьезных аритмий. Незаконные наркотики, такие как амфетамины и кокаин, могут сильно влиять на сердце и вызывать многие виды аритмий или внезапную смерть из-за фибрилляции желудочков.

Осложнения
Осложнения зависят от типа аритмии. В целом осложнения сердечных аритмий могут включать инсульт, внезапную смерть и сердечную недостаточность.
Сердечные аритмии связаны с повышенным риском образования тромбов. Если тромб отрывается, он может перемещаться из сердца в мозг, вызывая инсульт. Разжижители крови могут снизить риск инсульта, связанного с мерцательной аритмией и другими аритмиями. Ваш врач определит, подходит ли вам разжижающее кровь лекарство.
Если аритмия вызывает симптомы сердечной недостаточности, методы контроля частоты сердечных сокращений могут улучшить работу сердца.
Профилактика
Изменение образа жизни для снижения риска сердечных заболеваний может помочь предотвратить сердечные аритмии. Здоровый для сердца образ жизни включает:
- Здоровое для сердца питание
- Оставаться физически активным
- Поддержание здорового веса
- Не курить
- Ограничение или отказ от кофеина и алкоголя
- Уменьшение стресса, так как сильный стресс и гнев могут вызвать проблемы с сердечным ритмом
- Принимать лекарства в соответствии с указаниями и сообщать своему врачу обо всех лекарствах, которые вы принимаете, в том числе купленных без рецепта
от сотрудников клиники Майо
Связанные
Связанные процедуры
Новости из клиники Майо
Суправентрикулярная тахикардия — Симптомы и причина
Обзор
Suprepentricular Tachycardia (SVT), которая является истиной, истинной или истинной, или истинной, или истинной, или истинной, или истина (SVT), которая является истиной, истинной или неустойчивой, которая является истинной. поражает верхние камеры сердца. SVT также называют пароксизмальной наджелудочковой тахикардией.
поражает верхние камеры сердца. SVT также называют пароксизмальной наджелудочковой тахикардией.
Типичное сердце бьется от 60 до 100 раз в минуту. Частота сердечных сокращений более 100 ударов в минуту называется тахикардией (так-их-КАХР-ди-э-э). Во время эпизода SVT сердце бьется примерно от 150 до 220 раз в минуту, но иногда оно может биться быстрее или медленнее.
Большинство людей с суправентрикулярной тахикардией не нуждаются в ограничении активности или лечении. Для других могут потребоваться изменения образа жизни, лекарства и процедуры на сердце, чтобы контролировать или устранить учащенное сердцебиение и связанные с ним симптомы.
Типы
Наджелудочковая тахикардия (СВТ) делится на три основные группы:
- Атриовентрикулярная узловая реципрокная тахикардия (АВУРТ). Это наиболее распространенный тип наджелудочковой тахикардии.

- Атриовентрикулярная реципрокная тахикардия (АВРТ). АВРТ — второй по распространенности тип наджелудочковой тахикардии. Чаще всего диагностируется у молодых людей.
- Предсердная тахикардия. Этот тип SVT чаще диагностируется у людей с заболеваниями сердца. Предсердная тахикардия не затрагивает АВ-узел.
Другие типы наджелудочковой тахикардии включают:
- Синусовая тахикардия
- Синусовая узловая реципрокная тахикардия (SNRT)
- Неуместная синусовая тахикардия (IST)
- Мультифокальная предсердная тахикардия (MAT)
- Узловая эктопическая тахикардия (JET)
- Непароксизмальная узловая тахикардия (NPJT)
Симптомы
Основным симптомом наджелудочковой тахикардии (СВТ) является очень быстрое сердцебиение (100 ударов в минуту и более), которое может длиться от нескольких минут до нескольких дней. Учащенное сердцебиение может возникать и исчезать внезапно, с промежутками типичной частоты сердечных сокращений.
Учащенное сердцебиение может возникать и исчезать внезапно, с промежутками типичной частоты сердечных сокращений.
Некоторые люди с SVT не имеют признаков или симптомов.
Признаки и симптомы наджелудочковой тахикардии могут включать:
- Очень быстрое (учащенное) сердцебиение
- Трепетание или стук в груди (сердцебиение)
- Ощущение пульсации в шее
- Слабость или чувство сильной усталости (усталость)
- Боль в груди
- Одышка
- Легкомысленность или головокружение
- Потливость
- Обморок (обморок) или близкий к обмороку
У младенцев и очень маленьких детей признаки и симптомы SVT могут быть трудно идентифицировать. К ним относятся потливость, плохой аппетит, бледность кожи и учащенный пульс. Если у вашего младенца или ребенка младшего возраста наблюдаются какие-либо из этих симптомов, узнайте у воспитателя вашего ребенка о СВТ экранирование.
Когда обратиться к врачу
Суправентрикулярная тахикардия (СВТ), как правило, не опасна для жизни, за исключением случаев повреждения сердца или других сердечных заболеваний. Однако в крайних случаях эпизод SVT может вызвать потерю сознания или остановку сердца.
Позвоните своему лечащему врачу, если у вас впервые возник эпизод очень быстрого сердцебиения или если нерегулярное сердцебиение длится дольше нескольких секунд.
Некоторые признаки и симптомы SVT может быть связано с серьезным состоянием здоровья. Позвоните по телефону 911 или по местному номеру службы экстренной помощи, если у вас эпизод SVT , который длится более нескольких минут, или если у вас есть эпизод с любым из следующих симптомов:
- Боль в груди
- Одышка
- Слабость
- Головокружение
Записаться на прием в клинику Mayo
Из клиники Mayo на ваш почтовый ящик
Зарегистрируйтесь бесплатно и будьте в курсе последних научных достижений, советов по здоровью и актуальных тем, связанных со здоровьем, таких как COVID-19, а также экспертных знаний по управлению здоровьем.
Чтобы предоставить вам самую актуальную и полезную информацию, а также понять, какая информация полезна, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с другая информация о вас, которой мы располагаем. Если вы пациент клиники Майо, это может включать защищенную информацию о здоровье. Если мы объединим эту информацию с вашей защищенной медицинской информации, мы будем рассматривать всю эту информацию как информацию и будет использовать или раскрывать эту информацию только так, как указано в нашем уведомлении о практики конфиденциальности. Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на ссылка для отписки в письме.
Причины
У некоторых людей эпизод суправентрикулярной тахикардии (СВТ) связан с очевидной причиной (триггером), такой как физические упражнения, стресс или недостаток сна.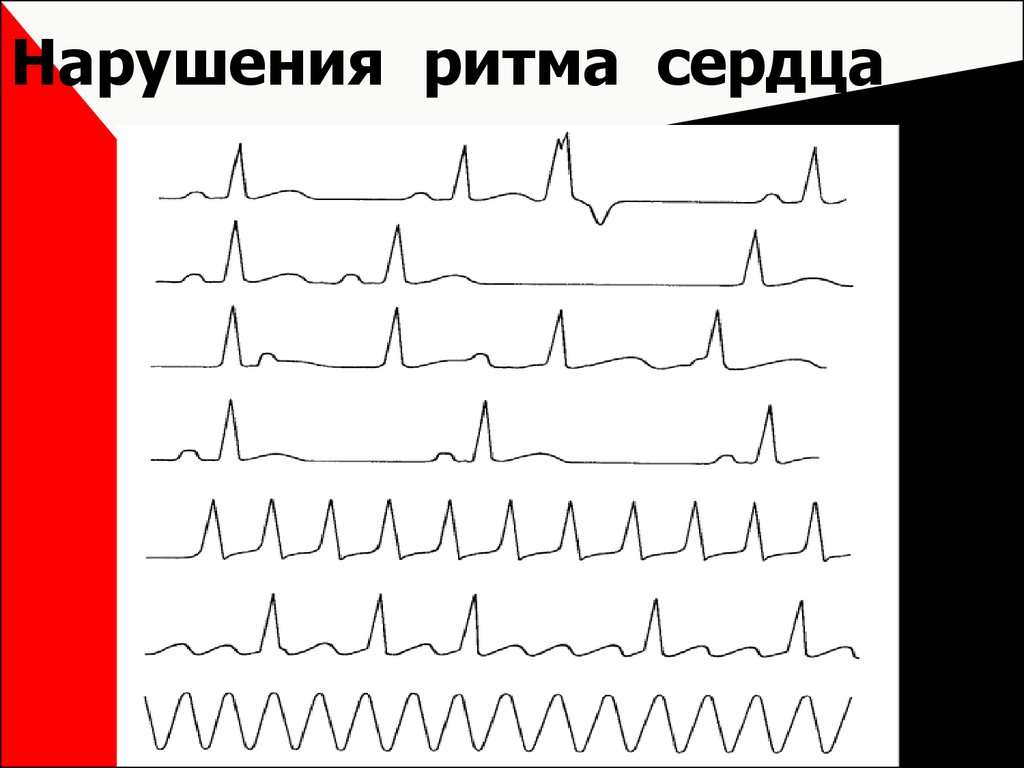 У некоторых людей может не быть заметного триггера.
У некоторых людей может не быть заметного триггера.
Факторы, которые могут вызвать эпизод СВТ , включают:
- Болезнь сердца
- Сердечная недостаточность
- Другие болезни сердца, такие как синдром Вольфа-Паркинсона-Уайта
- Хроническая болезнь легких
- Много кофеина
- Употребление слишком большого количества алкоголя
- Злоупотребление наркотиками, включая кокаин и метамфетамин
- Беременность
- Курение
- Болезнь щитовидной железы
- Определенные лекарства, в том числе лекарства от астмы и лекарства от простуды и аллергии
Как бьется сердце?
Типичное сердцебиение
Типичное сердцебиение
При типичном сердечном ритме крошечное скопление клеток в синусовом узле посылает электрический сигнал. Затем сигнал проходит через предсердия к атриовентрикулярному (АВ) узлу, а затем проходит в желудочки, заставляя их сокращаться и выталкивать кровь.
Наджелудочковая тахикардия
Наджелудочковая тахикардия
Наджелудочковая тахикардия представляет собой нерегулярно учащенное сердцебиение. Это происходит, когда неисправные электрические соединения в сердце вызывают серию ранних ударов в верхних камерах сердца (предсердиях).
Сердце состоит из четырех камер — двух верхних камер (предсердий) и двух нижних камер (желудочков).
Ритм сердца контролируется естественным водителем ритма (синусовым узлом) в правом верхнем отделе (предсердии). Синусовый узел посылает электрические сигналы, которые обычно запускают каждое сердцебиение. Эти электрические сигналы проходят через предсердия, заставляя сердечные мышцы сжиматься (сокращаться) и перекачивать кровь в желудочки.
Затем сигналы сердца достигают скопления клеток, называемого АВ-узлом, где сигналы замедляются. Эта небольшая задержка позволяет желудочкам наполниться кровью. Когда электрические сигналы достигают желудочков, камеры сокращаются и перекачивают кровь в легкие или в остальные части тела.
В типичном сердце этот сердечный сигнальный процесс обычно протекает гладко, в результате чего частота сердечных сокращений в покое составляет от 60 до 100 ударов в минуту.
SVT возникает, когда неисправные электрические соединения в сердце вызывают серию ранних сокращений в верхних камерах сердца (предсердиях). Когда это происходит, частота сердечных сокращений ускоряется очень быстро. Сердце не успевает наполниться кровью, прежде чем камеры сокращаются. В результате вы можете почувствовать головокружение или головокружение, потому что ваш мозг не получает достаточного количества крови и кислорода.
Факторы риска
Наджелудочковая тахикардия (СВТ) является наиболее распространенным типом аритмии у младенцев и детей. Он также имеет тенденцию чаще возникать у женщин, особенно во время беременности, хотя может возникнуть у любого человека.
Другие факторы, которые могут увеличить риск наджелудочковой тахикардии:
- Возраст.
 Некоторые типы SVT чаще встречаются у людей среднего и старшего возраста.
Некоторые типы SVT чаще встречаются у людей среднего и старшего возраста. - Ишемическая болезнь сердца, другие болезни сердца или предшествующая операция на сердце. Сужение сердечных артерий, сердечная недостаточность, повреждение сердца или сердечных клапанов, кардиомиопатия и другие болезни сердца могут увеличить риск развития SVT .
- Врожденный порок сердца. Проблемы с сердцем, присутствующие при рождении (врожденный порок сердца), могут вызывать нерегулярные сердечные сокращения, такие как SVT .
- Заболевания щитовидной железы. Повышенная или пониженная активность щитовидной железы может увеличить риск наджелудочковой тахикардии.
- Диабет. Риск развития сердечных заболеваний и высокого кровяного давления значительно возрастает при неконтролируемом диабете.

- Обструктивное апноэ сна. Это расстройство, при котором дыхание прерывается во время сна, может увеличить риск наджелудочковой тахикардии.
- Никотин и незаконное употребление наркотиков. Никотин и запрещенные наркотики, такие как амфетамины и кокаин, могут спровоцировать эпизод наджелудочковой тахикардии.
Осложнения
С течением времени невылеченные и частые эпизоды наджелудочковой тахикардии (СВТ) могут ослабить работу сердца и привести к сердечной недостаточности, особенно при наличии других заболеваний.
В крайних случаях эпизод SVT может вызвать потерю сознания или остановку сердца.
Профилактика
Чтобы предотвратить эпизод суправентрикулярной тахикардии (СВТ), важно определить триггеры и попытаться их избежать. Подумайте о том, чтобы вести дневник, чтобы определить свои триггеры. Отслеживайте частоту сердечных сокращений, симптомы и активность во время СВТ эпизод.

 Трепетание предсердий похоже на А-фиброб , но сердцебиение более организовано. Трепетание предсердий также связано с инсультом.
Трепетание предсердий похоже на А-фиброб , но сердцебиение более организовано. Трепетание предсердий также связано с инсультом.
 СЛР может помочь поддерживать приток крови к органам до тех пор, пока не будет применен электрический шок (дефибрилляция).
СЛР может помочь поддерживать приток крови к органам до тех пор, пока не будет применен электрический шок (дефибрилляция). Сужение сердечных артерий, сердечный приступ, аномалии сердечных клапанов, предшествующая операция на сердце, сердечная недостаточность, кардиомиопатия и другие повреждения сердца являются факторами риска почти любого вида аритмии.
Сужение сердечных артерий, сердечный приступ, аномалии сердечных клапанов, предшествующая операция на сердце, сердечная недостаточность, кардиомиопатия и другие повреждения сердца являются факторами риска почти любого вида аритмии.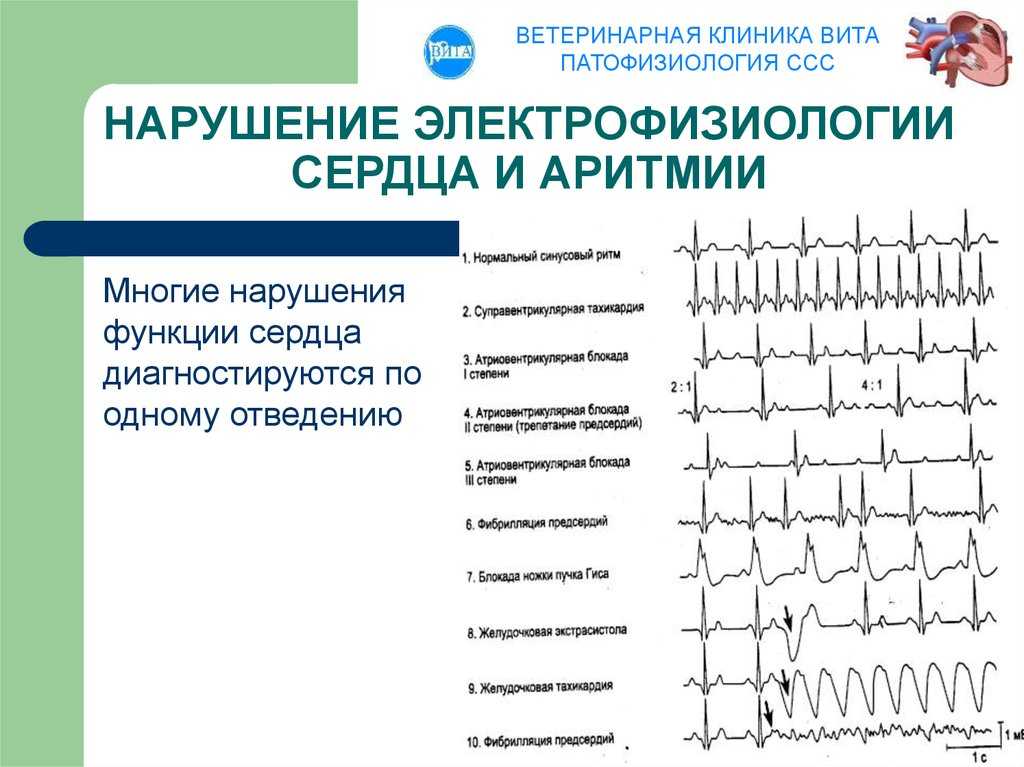


 Некоторые типы SVT чаще встречаются у людей среднего и старшего возраста.
Некоторые типы SVT чаще встречаются у людей среднего и старшего возраста.