На ногах кровяные пятна: Отделение флебологии в СПб: цены, запись на прием
Синдром диабетической стопы, лечение и диагностика — «Скандинавия» Казань
Синдром диабетической стопы — это грозное осложнение, связанное с нарушением обмена глюкозы в крови у больных сахарным диабетом, приводящее к нарушению функции нервов, сосудов, костей и мягких тканей стопы, что приводит к образованию ран, трещин, язв, инфекции костей и мягких тканей и как итог гангрене стопы и ног.
1. Причины возникновения.
Существует ряд причин, которые на фоне сахарного диабета приводят к развитию синдрома диабетической стопы:
Периферическая нейропатия — патологические изменения в нервах ног, возникающие под токсическим воздействием глюкозы в организме больного. Нарушается чувствительность в ногах — болевая, температурная, тактильная. Это приводит к изменению походки, появлению травм, мозолей, трещин и в дальнейшем к образованию язв.
Диабетическая ангиопатия (нарушение кровообращения) — высокий уровень глюкозы в крови приводит к изменениям в стенке крупных и мелких сосудов, нарушается обмен веществ между кровью и тканями стопы.
Инфекция — любая рана, ссадина, кровоподтек может спровоцировать на фоне сахарного диабета инфекционное осложнение на стопе, что может привести к образованию гнойных язв, абсцессов, флегмон стопы и гангрены.
Курение — это заядлая привычка приводит к увеличению риска развития синдрома диабетической стопы в несколько десятков раз. Никотин приводит к нарушению циркуляции крови и нарушению иннервации стопы, а в сочетании с сахарным диабетом увеличивается риск ампутации нижних конечностей.
2. Виды синдрома диабетической стопы.
Различают 4 формы синдрома диабетической стопы:
Нейропатическая — когда происходит поражение преимущественно нервов ног.
Ишемическая — когда происходит преимущественное поражение мелких (микроангиопатия) и крупных (макроангиопатия) сосудов ног.
Смешанная (нейроишемическая) — поражаются как нервы, так и сосуды ног.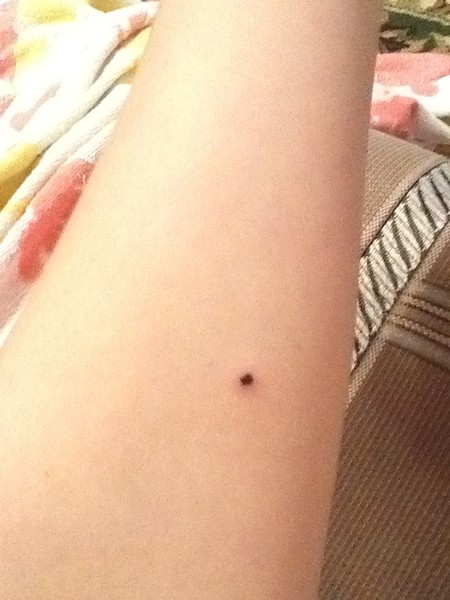
Мышечно-костная (остеоартропатия) или стопа Шарко — когда поражаются костно-мышечные структуры стопы.
3. Риск возникновения синдрома диабетической стопы.
Вросший ноготь – вследствие неправильного подстригания углы ногтя погружаются в близлежащие ткани, вызывая боль и нагноение.
Потемнение ногтя – причиной может быть подногтевое кровоизлияние, чаще всего вследствие давления тесной обуви. Кровоизлияние может вызвать нагноение, если оно не рассосалось самостоятельно. В этом случае стоит прекратить ношение обуви, которая привела к кровоизлиянию.
Грибковое поражение ногтей – ногти становятся толще обычных, цвет их изменяется, исчезает прозрачность. Утолщенный ноготь может давить либо на соседний палец, либо, вследствие давления обуви под ним самим, также может развиться нагноение.
Мозоли и натоптыши – в них также часто развивается кровоизлияние и нагноение.
Порезы кожи при обрезании ногтей – возникают из-за снижения болевой чувствительности, или не внимательности, что часто характерно для пожилых людей страдающих сахарным диабетом. На месте пореза легко может образоваться язва. Ранку необходимо промыть противомикробным средством и наложить стерильную повязку. Стараться правильно стричь ногти – не срезать под корень. При плохом зрении лучше попросить о помощи родственников.
Трещины пяток – образуются чаще всего при ходьбе босиком, или в обуви с открытой пяткой на фоне сухости кожи. Трещины легко нагнаиваются и могут превратиться в диабетические язвы. Избавиться от сухости кожи на пятках лучше всего помогают кремы и мази с содержанием мочевины (Бальзамед, Каллюзан, Heel-cream, Диакрем и др.).
К тому же необходимо обрабатывать пятки пемзой во время мытья, стараться всегда носить обувь с закрытой задней частью.
Грибок кожи стопы — может привести к появлению трещин в сочетании с сухостью и шелушением кожи.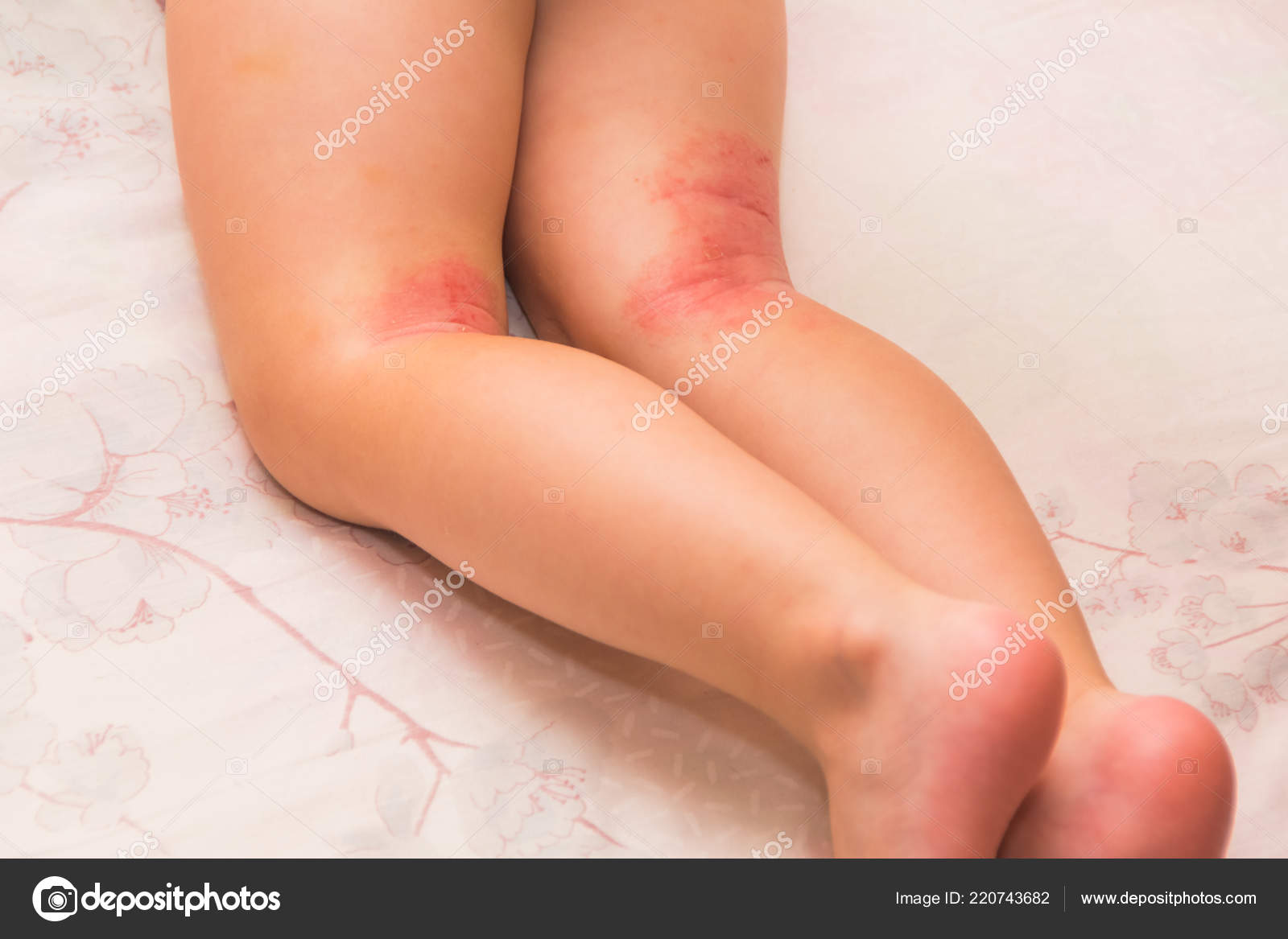 Трещины могут воспалиться и превратиться в диабетическую язву.
Трещины могут воспалиться и превратиться в диабетическую язву.
Деформации стоп в виде увеличенной косточки большого пальца, молоткообразных пальцев (палец согнут в первом суставе) – ведут к образованию мозолей на выступающих частях. В этом случае необходим подбор и ношение ортопедической обуви, стелек и других средств, устраняющих давление на кожу.
4. Профилактика синдрома диабетической стопы.
- Обращаться к врачу при возникновении даже незначительного воспаления. Даже небольшое воспаление может привести к серьёзным последствиям.
- Мыть ноги необходимо ежедневно, вытирать осторожно, не растирая. Нельзя забывать про межпальцевые промежутки – их тоже необходимо тщательно промывать и просушивать.
- Каждый день осматривать ноги, чтобы выявить порезы, царапины, волдыри, трещины и другие повреждения, через которые способна проникнуть инфекция. Подошвы можно осмотреть при помощи зеркала. В случае плохого зрения лучше попросить сделать это кого-либо из членов семьи.

- Нельзя подвергать ноги действию очень низких или очень высоких температур. Если ноги мёрзнут, лучше надеть носки, нельзя пользоваться грелками. Воду в ванной необходимо вначале проверить рукой и убедиться, что она не слишком горячая.
- Осматривать обувь ежедневно, для предотвращения мозолей и других повреждений, к которым могут привести посторонние предметы в обуви, мятая стелька, порванная подкладка и т.п.
- Носки или чулки менять каждый день, носить только подходящие по размеру, избегать тугих резинок и заштопанных носков.
- Обувь должна быть максимально удобной, хорошо сидеть на ноге, нельзя покупать обувь, которую необходимо разнашивать. При значительной деформации стоп потребуется специально изготовленная ортопедическая обувь. Уличную обувь нельзя надевать на босую ногу, сандалии или босоножки, у которых ремешок проходит между пальцами, противопоказаны. Нельзя ходить босиком, особенно по горячим поверхностям.
- При травмах противопоказаны йод, спирт, «марганцовка», «зеленка» — они обладают дубящими свойствами.
 Лучше обработать ссадины, порезы специальными средствами – мирамистин, хлоргексидин, диоксидин, в крайнем случае, 3%-м раствором перекиси водорода и наложить стерильную повязку.
Лучше обработать ссадины, порезы специальными средствами – мирамистин, хлоргексидин, диоксидин, в крайнем случае, 3%-м раствором перекиси водорода и наложить стерильную повязку. - Нельзя травмировать кожу ног. Нельзя пользоваться препаратами и химическими веществами, размягчающими мозоли, удалять мозоли бритвой, скальпелем и другими режущими инструментами. Лучше пользоваться пемзой или пилками для ног.
- Обрезать ногти только прямо, не закругляя уголки. Утолщённые ногти не срезать, а подпиливать. Если зрение плохое, лучше воспользоваться помощью членов семьи.
- При сухости кожи ноги необходимо ежедневно смазывать жирным кремом, но межпальцевые промежутки смазывать нельзя. Можно также использовать кремы, содержащие мочевину.
- Отказаться от курения, курение может повысить риск ампутации в 2.5 раза.
5. Как избежать ампутацию ноги при сахарном диабете?
- Посещайте специалиста по синдрому диабетической стопы не реже 1 раза в год, если сахарный диабет диагностирован более 3-5 лет назад (если вам не рекомендовали более частые визиты).

- Придите на приём при возникновении повреждений стоп или любом изменении со стороны стоп.
- Показывайте ноги врачу-эндокринологу или хирургу при каждом плановом посещении.
Необходимо помнить, что синдром диабетической стопы грозное осложнение течения сахарного диабета, которое легче предупредить, чем лечить!
В клинике ««Скандинавия» («Ава-Казань»)» вы можете пройти программу профилактики синдрома диабетической стопы.
Вместе с Вами мы сохраним здоровье ваших ног!
Вернуться назад
Читайте также:
Система хлебных единицЛичный консультант по диабету
Центр «Диабетическая стопа»
УСЛУГИ ОКАЗЫВАЮТ ВЫСОКОКЛАССНЫЕ СПЕЦИАЛИСТЫ:
Сосудистые звездочки – видимые под кожей вены
Сосудистые звёздочки — видимые под кожей вены
Сосудистые звёздочки — это расширенные поверхностные вены, которые образуют под кожей сеточку. Хотя отдельные вены сеточки имеют длину всего несколько миллиметров, вместе они могут покрыть значительную части ноги. Маленькие сосудистые звёздочки имеют ярко-красный цвет. С увеличением размера они приобретают синий оттенок.
Хотя отдельные вены сеточки имеют длину всего несколько миллиметров, вместе они могут покрыть значительную части ноги. Маленькие сосудистые звёздочки имеют ярко-красный цвет. С увеличением размера они приобретают синий оттенок.
Что вызывает образование сосудистых звёздочек?
Сосудистые звездочки считаются одной из форм варикозного расширения вен. Причины их развития те же самые:
- С возрастом стенки вен ослабвают.
- Из-за нарушения возврата крови к сердцу развивается застой крови в ногах.
Считается, что около половины населения страдают от сосудистых звёздочек. Женщины страдают от этого заболевания чаще, чем мужчины. Причиной ослабления сосудистой стенки и образования сосудистых звёздочек является нарушение образования соединительной ткани. Иногда это состояние бывает наследственным.
Симптомы: Сосудистые звездочки выглядят так
 Они появляются на бедрах, на колене, в подколенной ямке, на голени и на стопе. Болезненных ощущений не бывает. Если вместе с ними развивается варикозная болезнь и другие симптомы нарушения работы вен, это может указывать на более серьезную патологию. Основные симптомы нарушения работы вен:
Они появляются на бедрах, на колене, в подколенной ямке, на голени и на стопе. Болезненных ощущений не бывает. Если вместе с ними развивается варикозная болезнь и другие симптомы нарушения работы вен, это может указывать на более серьезную патологию. Основные симптомы нарушения работы вен:- Усталость ног
- «Тяжелые» ноги
- Отеки
- Напрряжение в мышцах ног
- Ощущение покалывания
- Боль
Часто сосудистые звездочки впервые появляются во время беременности
Многие женщины впервые замечают сосудистые звездочки или варикозное расширение вен во время беременности. Венозную стенку ослабляют гормоны, выделяющиеся во время беременности. Будущая мама набирает вес. В ее организме образуется больше крови, и давление в венах увеличивается.
Компрессионный трикотаж medi для поддержки вен во время беременности.
Факторы риска
Факторы риска развития сосудистых звездочек сравнимы с факторами риска развития варикозного расширения вен.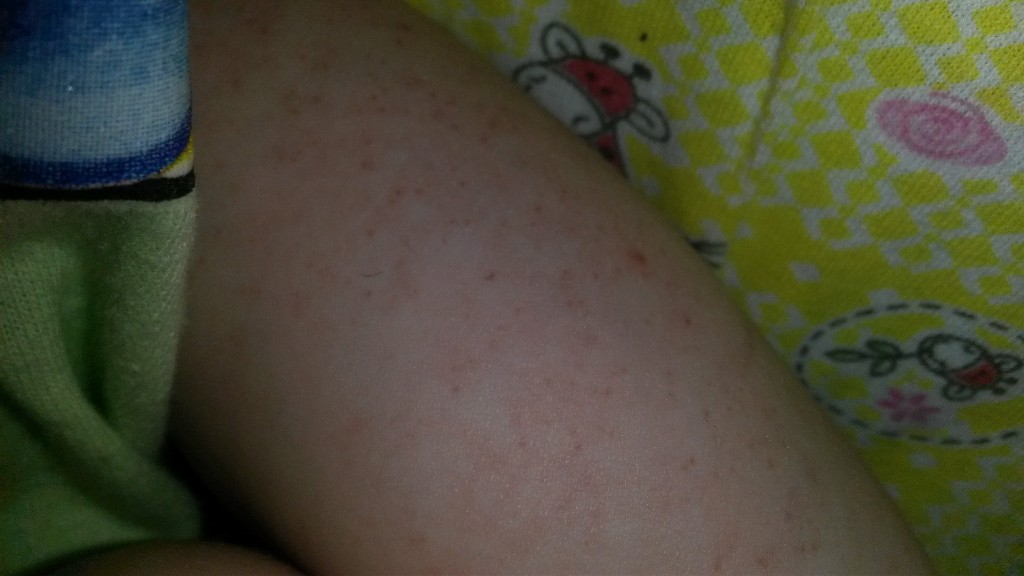 Есть как контролируемые пациентом факторы, так и факторы, на которые он повлиять не может:
Есть как контролируемые пациентом факторы, так и факторы, на которые он повлиять не может:
Факторы, на которые повлиять невозможно:
- связанное с возрастом нарушение функции вен,
- Наследственная предрасположенность
- Гормональный фон, например, во время беременности.
Факторы, на которые можно повлиять:
- профессии, связанных со стоячей или сидячей работой,
- избыточный вес,
- употребление алкоголя
- тесная одежда и высокие каблуки.
Здоровый образ жизни поможет вашим ногам хорошо выглядеть.
Профилактика сосудистых звездочек
Самый эффективный способ предотвратить появление сосудистых звездочек — это минимизировать упомянутые выше факторы риска. Возьмите на себя ответственность за здоровье ваших ног. В этом Вам помогут советы:
В этом Вам помогут советы:
- Упражнения: Лежать и ходить лучше чем сидеть и стоять: Двигайтесь как можно больше и чаще меняйте положение тела.
- Физическая нагрузка: Запланируйте регулярные 10-минутные сеансы упражнений на протяжении дня.
- Здоровое питание: Придерживайтесь легкой, сбалансированной диеты..
- Вес тела: Контролируйте вес тела.
- Одежда: Носите свободную, удобную одежду..
- Обувь: Выбирайте удобную обувь на плоской подошве.
- Душ: Регулярно обливайте ноги холодной водой. Также контрастный душ укрепляет соединительные ткани.
Как лечат сосудистые звёздочки?
Как правило, случаях сосудистые звёздочки безвредны и являются, в основном, косметическим дефектом, так как пораженные участки кожи могут выглядеть как кровоподтеки.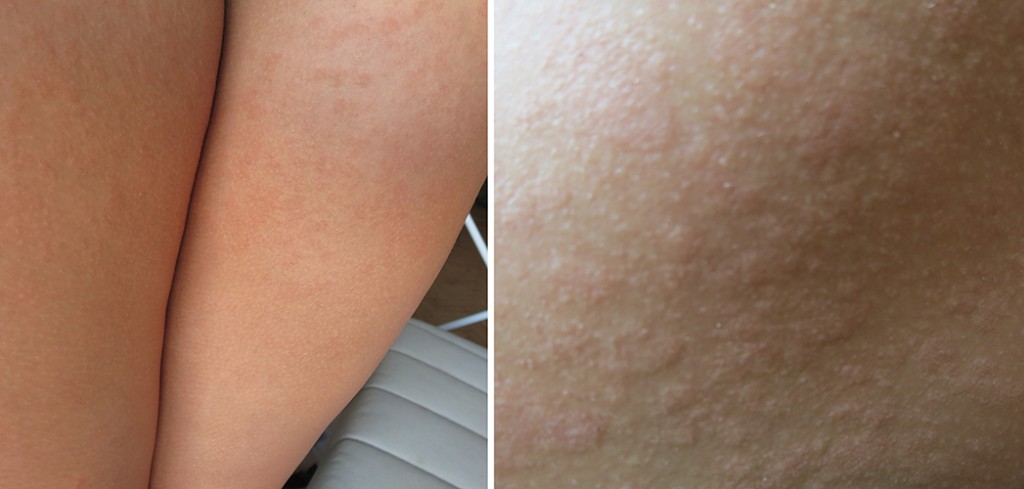 Существуют различные способы их удаления:
Существуют различные способы их удаления:
Что произойдет, если не лечить сосудистые звёздочки?
Если сосудистые звёздочки остаются поверхностными, кровообращение не нарушается. В большинстве случаев сосудистые звёздочки не вызывают никаких симптомов, поэтому лечить их не обязательно.
Иногда сосудистые звёздочки могут распространятся на значительную площадь. Это может вызывать болезненные ощущения.
Также сосудистые звёздочки также могут быть видимым признаком заболевания более глубоких и крупных вен.
Сосудистые звёздочки, образующиеся ниже внутренней лодыжки, как правило являются первым признаком хронического венозного застоя и требуют лечиения. Именно поэтому для ранней диагностики тяжелых заболеваний вен люди с сосудистыми звёздочками должны наблюдаться у врача.
Продукция medi
По ссылке Вы можете найти дополнительную информацию по компрессионному трикотажу medi.
Compression garments
Диагностика и лечение
Причины, признаки и лечение отеков ног
Отеки ног
Алкоголь и варикозное расширение вен
Как известно, злоупотреблением алкогольсодержащими напитками оказывает пагубное влияние на здоровье всего организма. Помимо проблем с сердечной мышцей, ЖКТ и нервной системой, чрезмерное употребление алкоголя также может стать предрасполагающим фактором развития варикоза. А, как вы знаете, варикоз – это не просто эстетически неприятное заболевание, но и несущее серьезный вред для организма в случае развития осложнений.
Помимо проблем с сердечной мышцей, ЖКТ и нервной системой, чрезмерное употребление алкоголя также может стать предрасполагающим фактором развития варикоза. А, как вы знаете, варикоз – это не просто эстетически неприятное заболевание, но и несущее серьезный вред для организма в случае развития осложнений.
Что же ожидает человека, злоупотребляющего алкоголем при наличии или предрасположенности к варикозу вен?
Существует такое мнение, что алкоголь можно пить для расширения сосудов, а в особенности от 50 грамм коньяка или красного вина будет только польза для организма. Хотелось бы уточнить, что 50 грамм – это допустимо безопасная доля алкоголя, которую можно употребить, что, однако в последнее время подвергается сомнению. По современный данным любая доза алкоголя является вредной для организма и в однозначном выигрыше оказываются те граждане, которые совсем не употребляют спиртные напитки. Всё дело в том, что сразу после проникновения в организм, спиртосодержащие напитки оказывают расширяющее действие на сосуды, но вторым этапом их воздействия является сужение сосудов.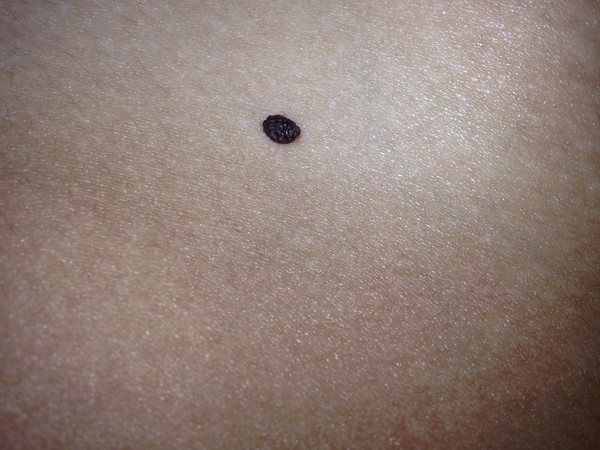 Повторяющиеся циклы сужения и расширения сосудов приводят к истончению их стенки, и если вы уже имеете варикозное заболевание, то это будет очень большой нагрузкой на ноги, чего могут просто не выдержать истонченные стенки сосудов. Под таким давлением они легко могут лопнуть, из-за чего начнется кровотечение, остановить которое зачастую можно только в условиях медицинского стационара.
Повторяющиеся циклы сужения и расширения сосудов приводят к истончению их стенки, и если вы уже имеете варикозное заболевание, то это будет очень большой нагрузкой на ноги, чего могут просто не выдержать истонченные стенки сосудов. Под таким давлением они легко могут лопнуть, из-за чего начнется кровотечение, остановить которое зачастую можно только в условиях медицинского стационара.
Кроме того, алкоголь оказывает прямое токсическое действие на внутреннюю оболочку сосудов, являясь причиной такого опасного заболевания, как облитерирующий тромбангиит. Данное заболевания характеризуется воспалением оболочек артерий и вен на ногах и образованием в них тромбов, и при отсутствии специального лечения может явиться причиной потери конечности.
Помимо всего прочего алкоголь способствует выведению жидкости из кровяного русла, что приводит к сгущению крови и повышению риска образования тромбов. Естественно, что такое состояние особенно опасно у пациентов, уже имеющих признаки варикозной болезни с и так уже повышенным риском тромбообразования.
Чтобы своевременно выявить признаки возникновения варикозного расширения вен, возьмите за правило раз в год проходить профилактические осмотры у сосудистых хирургов или флебологов. С помощью специалистов вы сможете оценить здоровье своих ног и предупредить начало развития заболеваний!
Лазерное удаление сосудов | Государственный научный центр лазерной медицины им. О.К. Скобелкина
Удаление лазером сосудистых звездочек на лице и ногах
Красная или синяя сеточка под кожей на лице или ногах появляется у многих людей. Существует достаточно большой ряд причин, вызывающих ее появление, от генетической предрасположенности до вредных привычек, стресса, больших нагрузок. Выглядит такой «узор» не эстетично, поэтому возникает естественное желание от него избавиться.
Лазерное удаление сосудов – достаточно новый и эффективный метод. Более того, на сегодняшний день это единственная возможность избавиться от поврежденных сосудов без нарушения кожного покрова.
С помощью лазера можно удалить:
- сосудистые звездочки;
- родимые пятна сосудистого происхождения;
- так называемые винные пятна;
- другие сосудистые проявления на коже.
До появления лазера разработки в данной сфере велись достаточно долго и привели к появлению единственного метода – электрокоагуляции, однако такой способ, хотя и давал определенные результаты, в конце концов был отвергнут из-за частых случаев образования рубцов на коже.
Как происходит удаление сосудов лазером
В нашем центре уже не один год практикуется удаление косметических дефектов сосудистого происхождения. Делается это с помощью лазеров разного типа, имеющихся в нашем распоряжении. Когда лазерный луч проникает сквозь кожу в подкожные капилляры, сосуд нагревается, «склеивается» и исчезает. Луч влияет только на красные кровяные тельца, поэтому лазер не наносит никакого вреда остальному организму и не травмирует кожу.
Процедура не очень приятна, но многие пациенты не чувствуют боли, а некоторые ощущают лишь незначительное покалывание.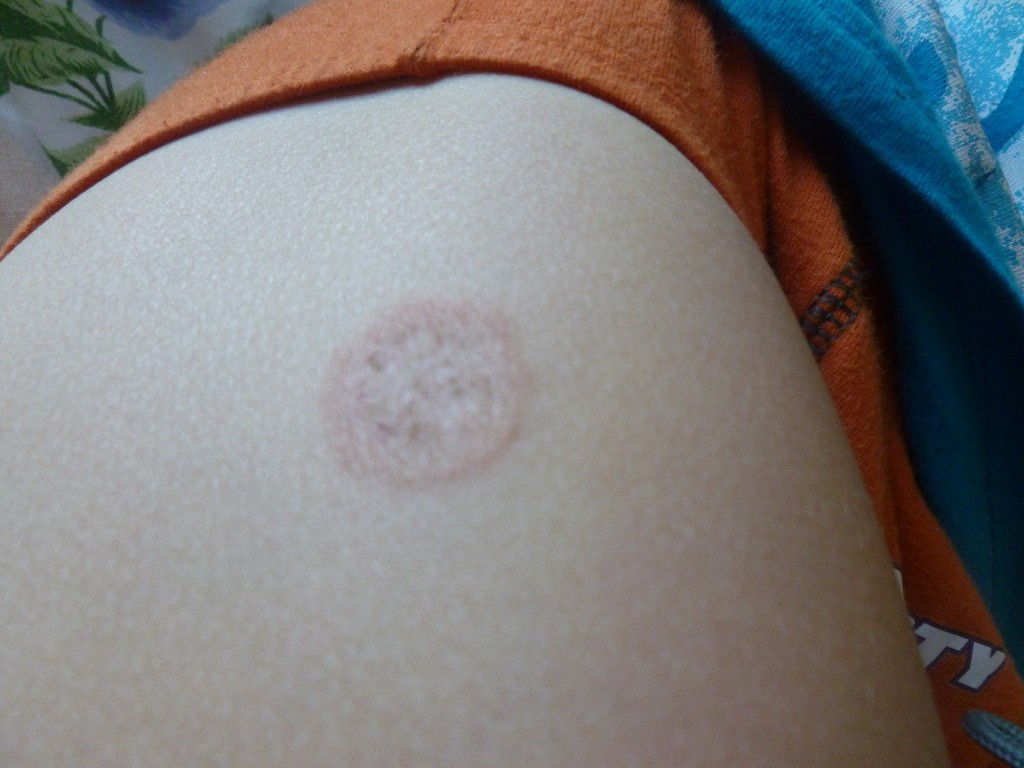 Для снижения неприятных ощущений производится охлаждение кожи. После сеанса можно наблюдать покраснение, которое проходит в течение часа.
Для снижения неприятных ощущений производится охлаждение кожи. После сеанса можно наблюдать покраснение, которое проходит в течение часа.
Согласно отзывам наших посетителей, небольшие дефекты исчезают уже после первого удаления сосудов лазером. Для избавления от более крупных сосудов потребуется несколько сеансов.
О вашем индивидуальном курсе лазерного удаления сосудистых звездочек, количестве сеансов и типе лазера вы узнаете на консультации перед первой процедурой.
Может ли понадобиться повторное удаление сосудов лазером
Многих пациентов интересует вопрос, могут ли сосудистые звездочки появиться снова. Мы отвечаем на него положительно. Как правило, в случае генетической предрасположенности появление происходит через несколько лет. При повторном появлении лечение происходит быстрее.
Наши квалифицированные медицинские работники ждут вас для оказания эффективных, безопасных и доступных процедур.
Лазерное удаление сосудистых образований
На сегодняшний день один из самых эффективных и безопасных методов лечения или удаления сосудов — лазерная коагуляция. Лазерный луч проникает через кожные покровы непосредственно вовнутрь сосудов. Там он поглощается гемоглобином и выделяет тепловую энергию, которая сгущает кровь внутри нужного сосуда. Этот сгусток запаивает сосуды, и кровь туда уже не может поступать. В итоге под воздействием высокой температуры сосуд обесцвечивается и рассасывается. Сразу после процедуры заметно, что мелкие сосуды исчезли полностью, а более крупные — стали менее заметными. Пациентки отмечают, что процедура проходит комфортно и безболезненно. С помощью лазерной эндоваскулярной коагуляции можно быстро и эффективно удалять даже более крупные сосудистые образования: расширенные вены и узлы, гемангиомы, ангиоматозы.
Лазерный луч проникает через кожные покровы непосредственно вовнутрь сосудов. Там он поглощается гемоглобином и выделяет тепловую энергию, которая сгущает кровь внутри нужного сосуда. Этот сгусток запаивает сосуды, и кровь туда уже не может поступать. В итоге под воздействием высокой температуры сосуд обесцвечивается и рассасывается. Сразу после процедуры заметно, что мелкие сосуды исчезли полностью, а более крупные — стали менее заметными. Пациентки отмечают, что процедура проходит комфортно и безболезненно. С помощью лазерной эндоваскулярной коагуляции можно быстро и эффективно удалять даже более крупные сосудистые образования: расширенные вены и узлы, гемангиомы, ангиоматозы.
Световая энергия лазера проникает в сосуд и поглощается гемоглобином (красными кровяными тельцами внутри сосудов). Под действием тепла клетки крови сворачиваются и вызывают «склеивание» или коагуляцию сосудов. В результате, мелкие сосуды «исчезают» полностью, а крупные становятся незаметными. Методика одинаково эффектно работает с сосудами на любых участках тела. Однако стоит с больший серьезностью отнестись к выбору лазера: только недавно появились передовые лазерные установки, работающие в специальном необжигающем режиме, делая процедуру безопасной и комфортной.
Методика одинаково эффектно работает с сосудами на любых участках тела. Однако стоит с больший серьезностью отнестись к выбору лазера: только недавно появились передовые лазерные установки, работающие в специальном необжигающем режиме, делая процедуру безопасной и комфортной.
Заболевание кожи, которое выражается в расширении сосудов и образовании сосудистых «звездочек». Один-два мелких узелка могут быть не слишком заметны, но иногда и небольшое количество достаточно крупных образований способны сильно испортить внешний вид. Расширение сосудов может быть линейным, в виде паучков, пятен или ветвей дерева. Лечение купероза с помощью лазерной терапии произвело революцию в помощи пациентам с этим состоянием. Лазерный луч позволяет удалить купероз всего за 15 минут.
Телеангиэктазии
(сосудистые звездочки)Обусловлены расширением поверхностных сосудов, может появиться в любой части тела – на лице, ногах и поверхности туловища. Как правило, больше всего этому подвержены крылья носа, щеки, шея и конечности. Сами по себе сосудистые звездочки не опасны для здоровья – дефект носит сугубо косметический характер. Меньше всего проявлениям телеангиэктазии подвержены люди, которые от рождения имеют крепкие и эластичные стенки сосудов. Тем не менее, резкие перепады, прямое воздействие солнечных лучей (в том числе частое посещение солярия) и нездоровый образ жизни (курение, употребление алкоголя, отсутствие регулярных физических нагрузок) приводят к расширению сосудов и появлению «кровяных сеточек». Лазерная терапия на современных лазерных аппаратах позволяет без реабилитации, без рисков осложнений удалить сосудистые сеточки на любом участке тела.
Как правило, больше всего этому подвержены крылья носа, щеки, шея и конечности. Сами по себе сосудистые звездочки не опасны для здоровья – дефект носит сугубо косметический характер. Меньше всего проявлениям телеангиэктазии подвержены люди, которые от рождения имеют крепкие и эластичные стенки сосудов. Тем не менее, резкие перепады, прямое воздействие солнечных лучей (в том числе частое посещение солярия) и нездоровый образ жизни (курение, употребление алкоголя, отсутствие регулярных физических нагрузок) приводят к расширению сосудов и появлению «кровяных сеточек». Лазерная терапия на современных лазерных аппаратах позволяет без реабилитации, без рисков осложнений удалить сосудистые сеточки на любом участке тела.
Ретикулярные сеточки на ногах (сосудистые сетки)
Голубая сосудистая сеточка на ногах сейчас нередкое явление даже среди молодых женщин. Главная проблема в этом случае – косметический недостаток внешнего вида ног, поэтому болезнь имеет еще другие названия — микроварикоз и косметический варикоз.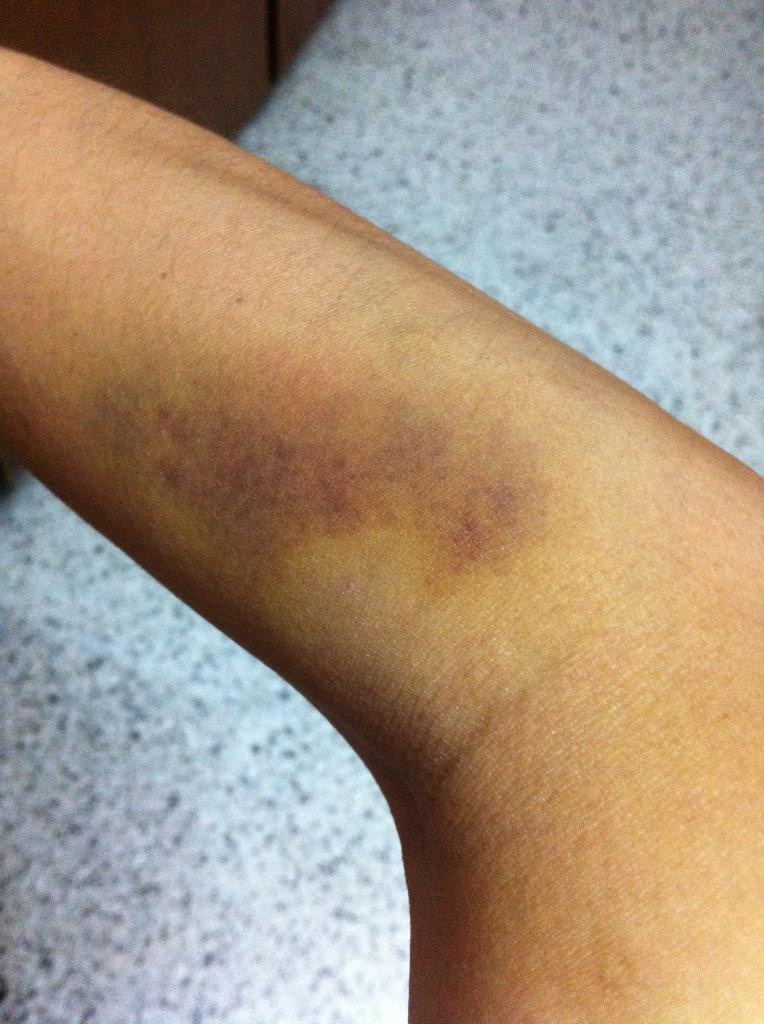 В отличие от других типов ретикулярный варикоз не доставляет практически никаких неприятных ощущений. Чаще всего голубая сеточка локализована на боковой или внутренней поверхности бедер и голеней. Ретикулярный варикоз во всем мире является проблемой преимущественно женских ног — до 95% всех случаев заболевания приходится именно на женщин. Происходит это потому, что стенка венозных сосудов чувствительна к влиянию женских половых гормонов. Чтобы устранить мелку сетки на ногах — достаточно одной процедуры лазерной терапии, а вот с более крупными отлично справится склеротерапия.
В отличие от других типов ретикулярный варикоз не доставляет практически никаких неприятных ощущений. Чаще всего голубая сеточка локализована на боковой или внутренней поверхности бедер и голеней. Ретикулярный варикоз во всем мире является проблемой преимущественно женских ног — до 95% всех случаев заболевания приходится именно на женщин. Происходит это потому, что стенка венозных сосудов чувствительна к влиянию женских половых гормонов. Чтобы устранить мелку сетки на ногах — достаточно одной процедуры лазерной терапии, а вот с более крупными отлично справится склеротерапия.
Винные пятна
Врождённое расширение капиляров (в виде розовых или бугровых пятен). «Винные пятна» сразу видны при рождении и увеличиваются по мере роста ребенка. В основном «винное пятно» имеет розовый цвет при рождении ребенка, но впоследствии часто темнеют и утолщаются. Кроме того, «винное пятно» становится гипертрофированным, на нем могут появляться бугорки и неровности, что значительно меняет внешность человека и доставляет ему эмоциональный дискомфорт. Процедура лазерной терапии существенно уменьшает визуальные проявления винных пятен, делает их сначала меньше и бледнее, а затем и полностью устраняет.
Процедура лазерной терапии существенно уменьшает визуальные проявления винных пятен, делает их сначала меньше и бледнее, а затем и полностью устраняет.
Розацеа
Проявляет себя в виде стойких пятен красноватого оттенка на коже лица, появление папул и бугорков, а также крупных сосудов в области щек, носа, лба, подбородка. Как правило, в эпицентре болезни средняя часть лица. При розацеа щёки могут становится не просто красными, а вишнёвыми и иногда сосуды расширяются настолько, что лицо может быть деформировано. Вот мы и подобрались к причине появления розацеа — это нарушение работы кровеносной системы лица и, как результат, неправильное функционирование сосудов. Сосуды начинают остро реагировать на различные раздражители извне, они становятся слабыми, поднимаются ближе к поверхности кожи и становятся отчётливо видны. В случае с розацеа, лазерная терапия работает сразу в двух направлениях: улучшает качество кожи (лазерное излучение запускает синтез коллагена в тканях, выравнивает и освежает кожу снаружи) и безопасно ликвидирует сосудистые образования.
Третий триместр беременности (с 28 до 40 недель)
В 30 недель беременности вам уже пора в дородовый отпуск. В случае двойни дородовый отпуск – с 28 недель. Активная работа, физические и психические перегрузки в этот период могут спровоцировать преждевременные роды.
Пришло время надеть бандаж — он поможет ребенку сохранить нужное положение, а вам — хорошую форму после родов.
Ребенку по-прежнему требуется много питательных веществ, витаминов, минеральных солей. Используйте отпуск для отдыха, но не лежите целыми днями. Надеемся, что пешие прогулки на свежем воздухе вошли у вас в привычку.
Не забывайте следить за соотношением выпитой и выделенной жидкости. Накапливаясь в организме, жидкость нарушает работу почек, увеличивает нагрузку на сердце, что вызывает повышение артериального давления. В результате страдает ребенок: ему не хватает питательных веществ, кислорода.
Резкая головная боль, мелькание мушек перед глазами, судороги — признаки эклампсии, тяжелейшего осложнения беременности, представляющего угрозу для жизни матери и ребенка. Срочно вызывайте «Скорую».
Срочно вызывайте «Скорую».
В это время матка становится очень чувствительной к толчкам и движениям ребенка, периодически напрягается ее мускулатура. Она как бы делает «гимнастику». Если это происходит редко и вы не чувствуете боли, значит все в порядке и повода для беспокойства нет. Но если матка напрягается часто, появляется боль — вызывайте «Скорую». Если появились кровянистые выделения, изливаются околоплодные воды, не ждите схваток — немедленно в роддом!
Сексуальная жизнь с 32-33-й недели не рекомендуется.
В 32 недели назначается еще одно плановое ультразвуковое обследования для оценки правильности функционирования плаценты, при необходимости – исследование сердечных тонов плода.
Последний месяц — самый трудный. Нагрузка на организм увеличилась максимально. Вы уже устали от долгого ожидания. Примерно за две недели до родов из шейки матки отойдет слизистая пробка, представляющая собой комочек, иногда немного окрашенный кровью.
Не забывайте восполнять недостаток кальция в организме — ребенок до последнего дня внутриутробного существования усиленно запасается минеральными веществами.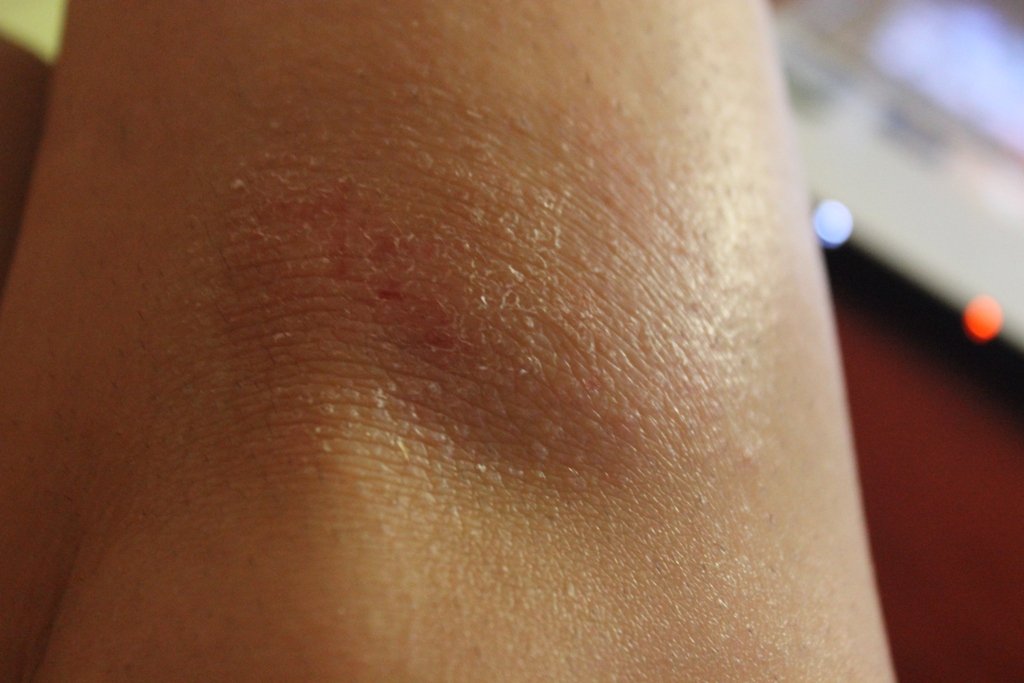 Полноценно и правильно питайтесь — плод жадно забирает все ценное для формирования организма. Ему сейчас нужен белок. Обязательно принимайте поливитамины для беременных. Отдыхайте днем. Ложитесь на бок, немного приподнимайте ноги.
Полноценно и правильно питайтесь — плод жадно забирает все ценное для формирования организма. Ему сейчас нужен белок. Обязательно принимайте поливитамины для беременных. Отдыхайте днем. Ложитесь на бок, немного приподнимайте ноги.
Многих женщин в это время беспокоят запоры. Поможет только рациональная диета. Исключите виноград, свежую капусту, горох и другие бобовые, свежее молоко, сдобные булки, сладости. Полезны: простокваша, ряженка, кефир. Хорошо нормализуют работу кишечника распаренные сухофрукты. Не принимайте слабительных. В последнем триместре беременности они могут спровоцировать сократительную деятельность матки и вызвать преждевременные роды.
Иногда, если плод очень большой, наружу выворачивается пупок. Не пугайтесь и не старайтесь затолкнуть его обратно. После родов все придет в норму.
К последним неделям беременности сильно увеличиваются грудные железы. Появление молозива — еще один предвестник близких родов. Бюстгальтер должен быть плотный, на широких лямках, обязательно хлопчатобумажный.
Будьте готовы к тому, что схватки могут начаться в любой момент. Покороче обрежьте ногти на руках и ногах, сбрейте волосы на лобке. Приготовьте вещи для новорожденного и для себя. Покажите мужу или родственникам, где они лежат. Обменная карта, паспорт, страховой полис, родовой сертификат должны быть всегда при вас.
Думайте о том, что вы должны помочь своему ребенку появиться на свет. У вас все будет хорошо!
Трофические язвы на ноге при варикозе
Трофические язвы при варикозе – это плохо заживающие дефекты тканей, которые склонны к частым рецидивам и имеют резистентность к медикаментозной терапии. Язвенное поражение зачастую локализуется около лодыжки, с внутренней стороны голени. Лечение трофической язвы на ноге при варикозе должно проводится только под наблюдением врача. Любое самолечение и применение препаратов на свое усмотрение чревато серьезными, порой необратимыми осложнениями. Помимо использования назначенных специалистом лекарственных средств, обязательно применяется компрессионная терапия.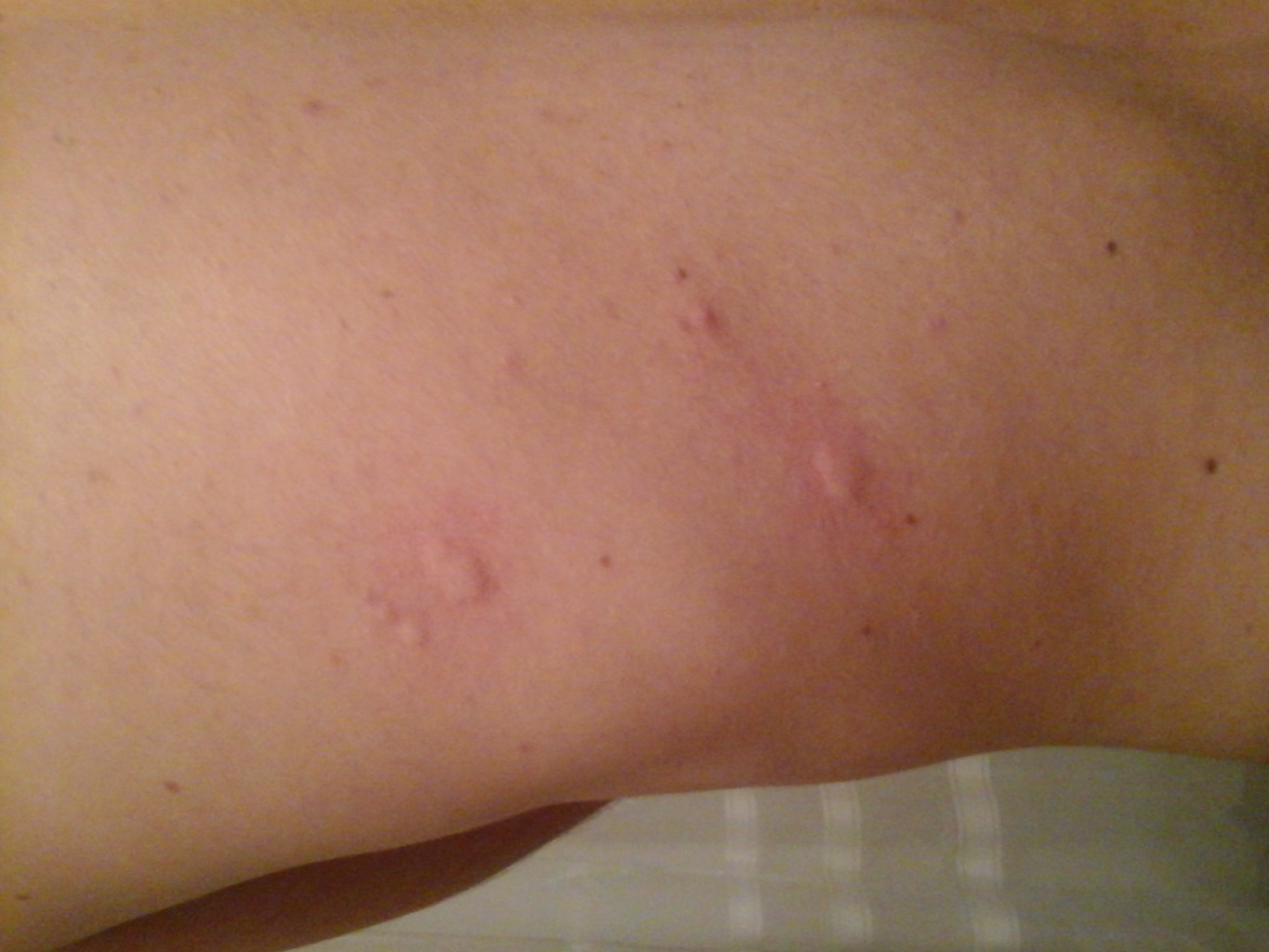 Суть ее лечебного эффекта – устранение первопричины трофических язв – варикоза. В Международной клинике «Гемостаза» УЗД сосудов делает эксперт, профессор Балахонова Т.В, лечение проводит врач-флеболог, профессор Шиманко А.И. Каждый пациент, обратившийся к нам, может рассчитывать на своевременную, квалифицированную помощь.
Суть ее лечебного эффекта – устранение первопричины трофических язв – варикоза. В Международной клинике «Гемостаза» УЗД сосудов делает эксперт, профессор Балахонова Т.В, лечение проводит врач-флеболог, профессор Шиманко А.И. Каждый пациент, обратившийся к нам, может рассчитывать на своевременную, квалифицированную помощь.Причины возникновения
Трофические язвы ног при варикозе развиваются тогда, когда сосудистое заболевание перешло в хроническую стадию, сопровождающуюся множественными осложнениями. Зачастую эрозии образуются при наличии таких сопутствующих проблем:- Хроническая венозная недостаточность. Нарушение кровообращения при венозной недостаточности приводит к ишемии, деформации и отмиранию мягких тканей, которые питает пораженный сосуд. Если кровообращение не восстановлено, со временем образуются трофические язвы, которые сложно поддаются лечению.
- Тромбофлебит. Грозное осложнение варикоза, сопровождающееся воспалением интима вен и образованием тромбов.
 Кровяные сгустки перекрывают просвет вен, способствуя нарушению кровотока и развитию ишемии мягких тканей.
Кровяные сгустки перекрывают просвет вен, способствуя нарушению кровотока и развитию ишемии мягких тканей. - Атеросклероз. Распространенное сосудистое заболевание, при котором в просвете артерий образуются холестериновые бляшки, которые, как и тромбы, перекрывают просвет сосуда, нарушая кровообращение и питание мягких тканей. Испытывая дефицит кислорода и полезных веществ, окружающие ткани начинают постепенно отмирать, что сопровождается образованием на поверхности кожных покровов язв венозного и артериального происхождения.
Также трофические язвы образуются у пациентов, которые помимо варикозного расширения вен на ногах страдают такими заболеваниями:
- патологии системы кроветворения;
- сахарный диабет;
- хроническая артериальная гипертензия;
- гормональные и эндокринные расстройства;
- врожденный или приобретенный иммунодефицит;
- туберкулез.
Стадии развития
Трофические язвы на ногах при варикозе не возникают внезапно, их появлению предшествуют осложнения, развывшиеся в результате хронического протекания сосудистой патологии. Незаживающие раны постепенно увеличиваются в размерах, проходя четыре стадии прогрессирования:
Незаживающие раны постепенно увеличиваются в размерах, проходя четыре стадии прогрессирования:- Предъязва. Первые симптомы, указывающие на ишемию и развитие некротического процесса – чувство жжения и зуда кожного покрова. На ноге образуется уплотнение, иногда появляются отчетливые венозные образования, заметные невооруженным взглядом. Такие симптомы редко становятся поводом визита к врачу, поэтому осложнение продолжает прогрессировать. Во временем пораженные участки кожного покрова приобретают багрово-красный оттенок. Пятна сливаются в единое целое, самих язв пока не видно, но все готово и ких появлению.
- Экссудация. В это время больного беспокоят перифокальные отеки, воспаление по периметру эрозии, невроз тканей. Если пораженный участок конечности пронизан большим количеством лимфатических сосудов, возрастает риск развития таких осложнений, как лимфатит, тромбофлебит. Из раны сочится жидкость неприятного запаха, что указывает на присоединение бактериальной инфекции.

- Грануляция. На этой стадии рана постепенно очищается от некроза, спадает воспаление и отек.
- Эпителизация. Эрозированная поверхность затягивается эпителиальной тканью, наиболее пострадавшие участки рубцуются.
Виды трофических язв
С учетом природы происхождения такого серьезного осложнения, различают 2 основных вида трофических язв:- Артериальные. Возникают вследствие критического нарушения артериального кровотока. Основной причиной патологии является облитерирующий атеросклероз сосудов нижних конечностей. Если в кратчайшие сроки не восстановить кровообращение, возрастает риск развития гангрены и ампутация конечности. Характерный признак артериальных трофических язв – ярко выраженный болевой синдром, который не удается купировать сильнодействующими обезболивающими препаратами.
- Венозные. Возникают на фоне прогрессирования варикоза и тромбофлебита глубоких вен. В отличии от артериальных, венозные трофические язвы легче поддаются консервативной терапии.
 Характерные симптомы осложнения: образование уплотнения, вокруг которого ткани становятся красного или коричневого цвета. Может присутствовать чрезмерная сухость, жжение и зуд. Повреждение кожного покрова на этом участке приводит к обильному кровотечению, а сама рана не спешит затягиваться.
Характерные симптомы осложнения: образование уплотнения, вокруг которого ткани становятся красного или коричневого цвета. Может присутствовать чрезмерная сухость, жжение и зуд. Повреждение кожного покрова на этом участке приводит к обильному кровотечению, а сама рана не спешит затягиваться.
Осложнения
Если лечение язвы на ногах при варикозе отсутствует, помимо имеющихся осложнений присоединяются новые. Характерные признаки ухудшения при лечении варикозной язвы:- увеличение температуры тела;
- отек, покраснение, выраженный болевой синдром в области пораженного участка;
- увеличение раны в размерах;
- выделение патологической жидкости с гнойным содержимым;
- нарушение общего самочувствия.
Также при отсутствии лечения открытая трофическая язва инфицируется. Если и в этом случае больной не обращается за медицинской помощью, последствия могут быть необратимыми:
- сепсис;
- гангрена;
- ампутация и инвалидность;
- летальный исход.

Диагностика заболевания
Предварительный диагноз врач сможет поставить уже во время первичного осмотра, во время которого на нижних конечностях обнаруживаются характерные незаживающие эрозии, покраснение, отек, инфицирование. Чтобы подтвердить диагноз, выяснить причины, стадию и вид трофических язв, дополнительно дается направление на комплексную диагностику, включающую такие методы исследования:- рентген нижних конечностей;
- фистулография с контрастом, которая поможет выявить возможный свищевый ход;
- допплерография сосудов нижних конечностей;
- общий и биохимический анализ крови.
Виды лечения трофических язв при варикозе
Лечение трофической язвы при варикозе для каждого пациента определяется индивидуально, с учетом стадии прогрессирования патологического процесса и его распространенности, наличия сопутствующих осложнений. Если пациент вовремя обратился к флебологу и болезнь не запущена, избавиться от проблемы поможет комплексная консервативная терапия, в схему которой включены такие группы препаратов:- Антибиотики.
 Уничтожают бактериальную инфекцию, предотвращают прогрессирование воспалительного процесса.
Уничтожают бактериальную инфекцию, предотвращают прогрессирование воспалительного процесса. - Венотоники. Применяются для лечения основной причины трофической язвы – варикоза. Препараты этой группы укрепляют и повышают эластичность сосудистых стенок, нормализуют кровообращение.
- Антикоагулянты. Способствуют разжижению крови, предотвращая тромбообразование.
- Фибронолитики. Помогают ликвидировать образовавшиеся тромбы, делают кровь менее вязкой.
- Нестероидные противовоспалительные. Купируют болевой синдром, снимают воспаление и отек тканей.
В схему консервативного лечения обязательно входит компрессионная терапия, осуществляемая с помощью эластичного бинта или лечебного чулка. Компрессионная терапия борется с основной причиной образования трофических язв – варикозом. Используемое белье или бинт оказывает внешнее давление на ткани голени, помогает работе сосудистых клапанов путем нормализации регионарного кровотока.
 Компрессионное белье необходимо подбирать совместно с лечащим врачом и носить его непрерывно. Правильно обеспеченная компрессия оказывает положительное воздействие на больные вены:
Компрессионное белье необходимо подбирать совместно с лечащим врачом и носить его непрерывно. Правильно обеспеченная компрессия оказывает положительное воздействие на больные вены:- нормализует работу клапанов, улучшая тем самым кровообращение;
- снижает давление внутри сосудов;
- минимизирует обратный ток крови.
Помимо приема медикаментозных средств и использования компрессионного белья, ускорить восстановление поврежденных тканей поможет лечебная физкультура. Физические нагрузки должны быть умеренными, не приносить болей и дискомфорта, выполняться регулярно и с удовольствием. Тренировочный комплекс составляется совместно с лечащим врачом, но кроме упражнений благоприятно воздействуют на организм:
- пешие прогулки на свежем воздухе;
- езда на велосипеде;
- скандинавская ходьба;
- плавание.
Дополнительно могут назначаться лечебно-восстановительные физиотерапевтические процедуры:
- лекарственный электрофорез;
- лазеротерапия;
- магнитотерапия;
- УВЧ;
- дарсонвализация;
- грязевые ванны и пр

Если болезнь запущена и консервативная терапия бессильна, понадобится оперативное удаление язв. В современной хирургии для лечения таких осложнений используются малоинвазивные методики:
- эндовенозная лазерная коагуляция;
- минифлебэктомия;
- склерообтилерация.
Профилактика развития
Предупредить образование трофических язв поможет правильное и своевременное лечение основной причины осложнения – варикоза вен нижних конечностей. Поэтому при наличии любых симптомов, указывающих на развитие такой сосудистой патологии, необходимо обращаться к флебологу и после подтверждения диагноза немедленно приступать к терапии. Ускорить восстановление, предупредить прогрессирование рецидивы патологии помогут такие простые правила профилактики:- нормализация массы тела;
- отказ от вредных привычек;
- ношение компрессионного белья;
- ношение удобной обуви и одежды, не сдавливающей конечности и не сковывающей движения;
- умеренная физическая активность;
- правильное питание.

Что такое окрашивание гемосидерином? | Полное руководство по венам
Окрашивание гемосидерином — побочный продукт распада гемоглобина и железа, вытекающего из вен ног. Гемоглобин содержится в красных кровяных тельцах и служит для транспортировки кислорода от легких к остальным частям тела. Высвобожденное железо затем превращается в гемосидерин и откладывается в тканях под кожей. Сохраненный гемосидерин может привести к потемнению и обесцвечиванию кожи — состоянию, известному как окрашивание гемосидерина.
Причины окрашивания гемосидериномНесколько факторов могут вызвать появление пятен гемосидерина. Есть две общие причины, а именно хроническая венозная недостаточность и склеротерапия.
Хроническая венозная недостаточность Хроническая венозная недостаточность — это состояние, которое развивается, когда вены в нижних конечностях не могут возвращать кровь к сердцу. Таким образом, недостаточный возврат приводит к скоплению крови в нижних конечностях. Со временем красные кровяные тельца разрушаются, высвобождая гемоглобин, который затем превращается в гемосидерин и сохраняется в тканях голени. Причины венозной недостаточности:
Со временем красные кровяные тельца разрушаются, высвобождая гемоглобин, который затем превращается в гемосидерин и сохраняется в тканях голени. Причины венозной недостаточности:
- Варикозное расширение вен: Может развиться в результате слабых или несостоятельных клапанов вен нижних конечностей. Таким образом, эти вены расширяются и увеличиваются. Таким образом, они не могут предотвратить обратный ток крови, что приводит к скоплению крови в нижних конечностях.
- Отсутствие физической активности: Кровь может скапливаться в голенях в результате длительного сидения или стояния без движения.
Склеротерапия — один из методов лечения варикозного расширения вен и сосудистых звездочек. Он включает инъекцию в вены вещества, известного как склерозант. Это приводит к рубцеванию и сокращению вен. У некоторых людей это лечение может привести к потемнению кожи в результате отложений гемосидерина. Это изменение цвета обычно временное и исчезает через пару недель; однако у некоторых людей пятно остается стойким.
Это изменение цвета обычно временное и исчезает через пару недель; однако у некоторых людей пятно остается стойким.
В дополнение к рассмотренным выше другим необычным причинам окрашивания гемосидерина являются травмы, хирургическое вмешательство, диабет и липодерматосклероз, который является заболеванием кожи.
Крем для окрашивания с гемосидерином и натуральное средствоКремы и гели : Кремы и гели, применяемые местно, могут помочь осветлить пятна гемосидерина и улучшить их косметический вид. Пятна от склеротерапии можно обработать гелем Arnica. Арника гель — это гомеопатический гель, который, как известно, уменьшает синяки и пятна от лечения вен.
2% гидрохинон: Эффективное средство для удаления темных пятен после инъекций склеротерапии. Также эффективен при окрашивании гемосидерином после обработки вен.
Лазерное лечение: Для удаления пятен гемосидерина можно использовать лазеры. Как и кремы для местного применения, они могут не удалять пятна полностью, но уменьшают их видимость.
Как и кремы для местного применения, они могут не удалять пятна полностью, но уменьшают их видимость.
В конечном счете, лучший способ справиться с окрашиванием гемосидерина — это устранить основные причины. Важно избегать длительных периодов неподвижности.Кроме того, при подозрении на варикозное расширение вен следует обратиться к врачу.
Проведено медицинское освидетельствование д-ром Сюзанн Волосон 5 января 2020 г.
* Заявление об ограничении ответственности: «Мы участвуем в программе Amazon Services LLC Associates, партнерской рекламной программе, разработанной для того, чтобы мы могли получать вознаграждение за счет ссылок на Amazon.com и аффилированные сайты».
Причины и варианты лечения: Клемент Банда, доктор медицины: дерматолог
Обесцвеченные лодыжки могут быть некрасивыми на вид и повлиять на вашу самооценку и уверенность в себе, но что вызывает обесцвечивание и что можно с этим сделать? Если вы пропускали юбки и шорты из-за цвета ваших лодыжек, Dr. Клемент Банда знает, что вызывает обесцвечивание и как с этим бороться.
Клемент Банда знает, что вызывает обесцвечивание и как с этим бороться.
Изменение цвета лодыжек — признак венозной недостаточности
Ваши вены отвечают за возврат вашей деоксигенированной крови обратно в ваше сердце, но венам на ваших ногах приходится нелегко бороться с гравитацией, заставляя кровь подниматься вверх. Плохой кровоток из ваших вен может повлиять на ваши лодыжки и голени, оставив после себя отложения гемосидерина.
Гемосидерин — это белковое соединение, которое хранит железо из крови в тканях организма.Иногда отложения гемосидерина могут накапливаться под кожей, когда кровоток недостаточен для того, чтобы вернуть лишнее железо в вашу иммунную систему, чтобы удалить его, оставляя темную пигментацию на лодыжках, известную как «застойный дерматит».
Частая причина венозной недостаточности — варикозное расширение вен
Ваши вены могут стать варикозными, если они были повреждены из-за неисправных клапанов. Когда клапаны в ваших венах работают правильно, они позволяют крови проходить обратно к сердцу.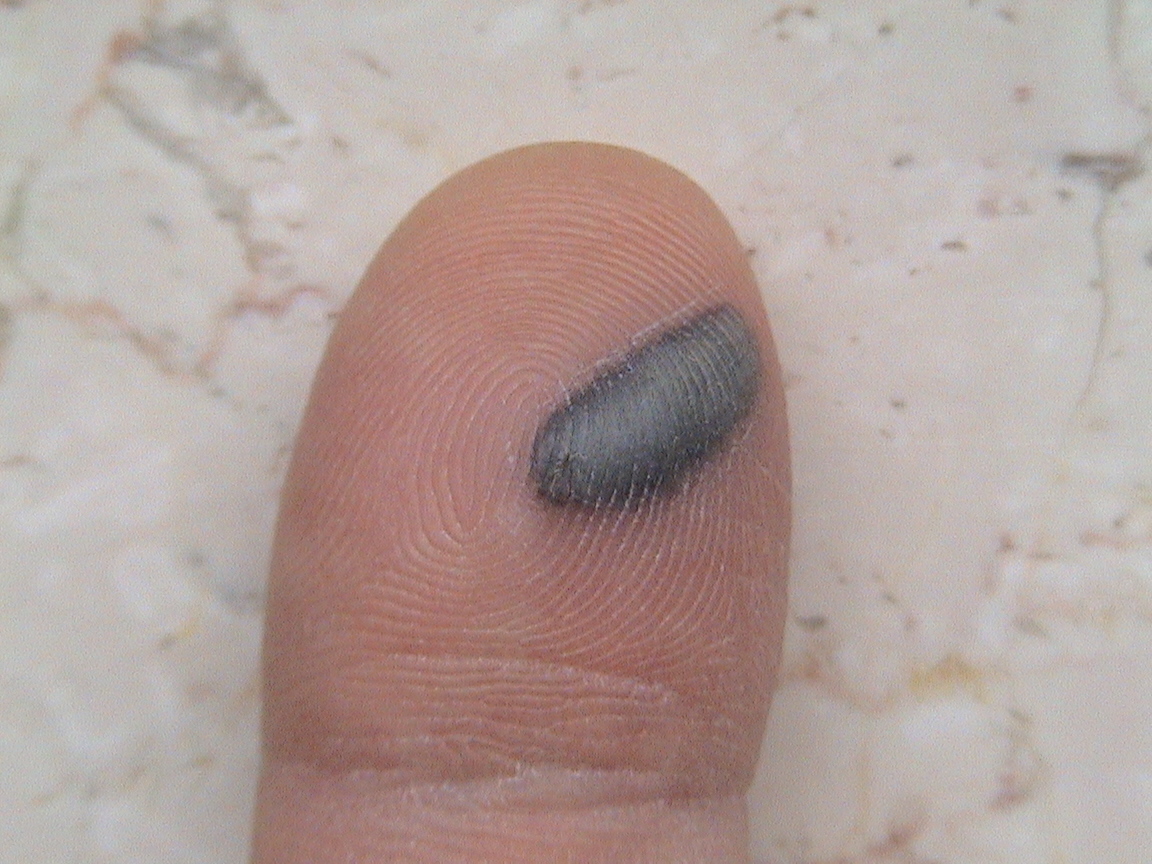 Но когда они ошибаются, они могут помешать некоторому количеству крови проделать это путешествие.
Но когда они ошибаются, они могут помешать некоторому количеству крови проделать это путешествие.
Кровь, которая не может пройти через лужи на ступнях, лодыжках и ногах, образует толстую узловатую вену — то, что мы называем «варикозным расширением вен». Хотя результатом варикозного расширения вен являются скрученные и неприглядные вены и обесцвечивание лодыжек, здесь происходит не только косметический ущерб. Слив крови может вызвать отек (припухлость), влияющий на здоровье вашей кожи; и у вас с большей вероятностью разовьются другие проблемы с вашими венами, например язвы венозного застоя.
Иногда травматические события, затрагивающие ваши вены, могут привести к их повреждению и невозможности вернуть кровоток обратно в ваше сердце. Тромбоз глубоких вен (ТГВ), травма в результате травмы или определенные хирургические процедуры также могут вызвать повреждение и изменение цвета лодыжки.
Причина изменения цвета лодыжки определяется с помощью цветного дуплексного ультразвукового исследования. Это создает изображение с использованием звуковых волн, которые позволяют доктору Банде видеть, есть ли какие-либо тромбы, изменения в кровеносных сосудах в ваших ногах и лодыжках, а также где наблюдается снижение кровотока.
Это создает изображение с использованием звуковых волн, которые позволяют доктору Банде видеть, есть ли какие-либо тромбы, изменения в кровеносных сосудах в ваших ногах и лодыжках, а также где наблюдается снижение кровотока.
Доктор Банда составляет план лечения, чтобы управлять и уменьшить изменение цвета вашей лодыжки
Отправной точкой лечения является компрессионная терапия. При использовании специально подобранных медицинских чулок кровообращение в ногах улучшается за счет того, что чулки сжимают их, чтобы побудить кровь проходить мимо неисправных клапанов и обратно к сердцу, а не собираться и вызывать повреждение. Компрессионная терапия наиболее эффективна в сочетании с изменениями образа жизни, такими как регулярная ходьба и предотвращение длительного стояния или сидения в одном положении, что способствует здоровому кровотоку.
Когда эти консервативные подходы не позволяют эффективно лечить венозную недостаточность, следующим шагом являются минимально инвазивные процедуры. К ним относятся:
К ним относятся:
Амбулаторная флебэктомия: Доктор Банда делает небольшие надрезы на коже для удаления поверхностного варикозного расширения вен.
Эндовенозная абляция : Радиочастотная или лазерная энергия прижигает и закрывает аномальные вены на ногах.
Пенная склеротерапия под ультразвуковым контролем: Пенный раствор (склерозант) вводится в ваши варикозные вены под контролем ультразвука, чтобы вытолкнуть кровь из вены, заставляя ее закрыться.
Когда поврежденные вены закрыты или удалены, кровь в ваших ногах перенаправляется в более здоровые вены, чтобы улучшить кровоток и предотвратить повторное скопление крови. Когда венозная недостаточность устранена, отложения гемосидерина могут быть удалены вашей иммунной системой, чтобы разрушить пигментацию.
Если у вас обесцвечены лодыжки и вы хотите устранить венозную недостаточность, вызвавшую проблему, закажите консультацию у доктора Банды сегодня здесь, у специалистов по венам и коже MD в Оуэне Брауне и Колумбии, штат Мэриленд.
Варикозное расширение вен и сосудистые звездочки
Вены несут дезоксигенированную кровь обратно к нашему сердцу. В наших ногах кровь собирается в поверхностных венах, чуть ниже поверхности кожи, и доставляется в более глубокие вены, которые проходят внутри наших икроножных мышц. Мышечная деятельность наших телят помогает перекачивать кровь против силы тяжести по направлению к сердцу. Односторонние клапаны внутри вен предотвращают обратное движение крови.Если эти клапаны не закрываются должным образом, кровь скапливается в поверхностных венах.Со временем пораженные вены раздуваются кровью (становятся «варикозными»). Варикозное расширение вен бугорчатое, скрученное и темно-синее.
Вены паука похожи на варикозное расширение вен, но меньше по размеру и расположены ближе к поверхности кожи. Они часто бывают красного или синего цвета и могут выглядеть как ветки деревьев или паутина. Чаще всего они встречаются на ногах или лице человека. Они могут покрывать небольшую или большую площадь.
Эти проблемные вены можно лечить двумя основными способами. Хирургия обычно применяется только при варикозном расширении вен большего размера, в то время как склеротерапия может помочь при венах меньшего размера.
Лечение варикозного расширения вен и сосудистых звездочек проводится не только по косметическим причинам. Варикозная болезнь вен может вызвать множество проблем со здоровьем, таких как образование тромбов, венозная экзема, разрушение и изъязвление кожи и, в редких случаях, рак кожи.
Причины варикозного расширения вен и сосудистых звездочек
Причины варикозного расширения вен и сосудистых звездочек неизвестны. Однако во многих случаях они живут семьями. Кажется, что женщины сталкиваются с этой проблемой чаще, чем мужчины. Изменения уровня эстрогена в крови женщины могут играть роль в развитии варикозного расширения вен.Такие гормональные изменения происходят в период полового созревания, беременности, кормления грудью и климакса.Факторы, которые могут увеличить риск развития варикозного расширения вен, включают:
- стоя или сидя в течение длительного периода
- неподвижность в течение длительного времени — например, прикованность к постели
- отсутствие физических упражнений
- ожирение.

Симптомы варикозного расширения вен
Проблемы могут возникнуть, если неисправные клапаны расположены внутри вен, которые проходят через икроножные мышцы (глубокие вены).Связанные с этим проблемы могут включать:- боли в ногах
- кожные высыпания, такие как экзема
- коричневатые «пятна» на поверхности кожи, вызванные прорезыванием капилляров
- язвы кожи
- сгустки крови, образующиеся в венах (тромбофлебит).
Профилактика варикозного расширения вен и сосудистых звездочек
Некоторые советы, которые могут помочь предотвратить варикозное расширение вен и сосудистые звездочки, включают:- Носите поддерживающие чулки.
- Поддерживайте хороший контроль веса.
- Регулярно выполняйте физические упражнения.
- Не носите высокие каблуки, так как они влияют на правильное функционирование крупных вен.
Лечение варикозного расширения вен и сосудистых звездочек
Некоторые варикозные и сосудистые звездочки можно лечить с помощью склеротерапии, которая представляет собой инъекцию раздражающих химических веществ (склерозантов) в пораженную вену.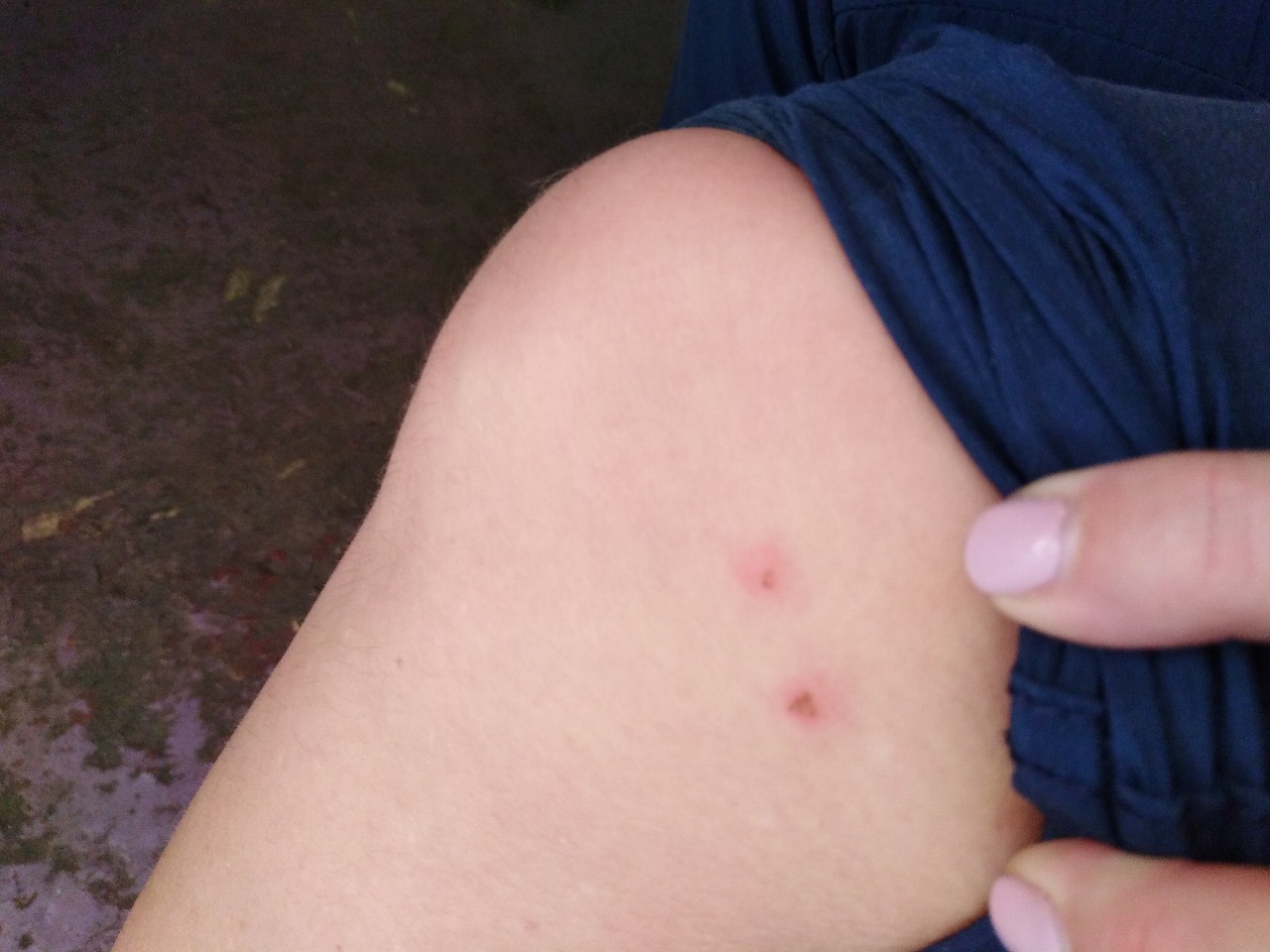 Раздражитель вызывает спазм вены и самопроизвольный коллапс. Со временем стенки спавшейся вены заживают, и запаянная вена больше не может переносить кровь.
Раздражитель вызывает спазм вены и самопроизвольный коллапс. Со временем стенки спавшейся вены заживают, и запаянная вена больше не может переносить кровь. Вены на ногах после склеротерапии медленно очищаются, и может потребоваться от двух до шести месяцев, в зависимости от их размера. Ускорить этот процесс помогает компрессионный чулок на ноге. Маленькие вены нуждаются в компрессии от трех до шести дней, в то время как более крупные — около шести недель.
Процедура склеротерапии
Фактическая процедура склеротерапии занимает не менее полутора часов. После этого вам нужно выделить дополнительное время для прогулок. Процесс включает:- Хирург отмечает место укола на ваших ногах, пока вы стоите.
- Хирург делает вам инъекции, пока вы лежите.
- Вы надеваете компрессионные бинты и чулки сразу после инъекции. Повязки должны быть тугими.
- Затем вам нужно пройти около получаса.
В каждую вену может потребоваться несколько инъекций с интервалом в несколько недель.За один сеанс лечения можно ввести много разных вен. Аллергические реакции на склерозанты очень редки.
Если проблемная вена не видна глазу, хирург будет использовать ультразвуковой аппарат, чтобы направить иглу (эхосклеротерапия). Это позволяет хирургу четко видеть как нормальные, так и аномальные вены под кожей. Склеротерапия под ультразвуковым контролем лучше всего подходит для людей с:
- варикозным расширением вен
- сосудистыми звездочками, которые не ответили на стандартные инъекции
- язвами ног
- другими осложнениями варикозного расширения вен, такими как пигментация и экзема.
После склеротерапии варикозного расширения вен или сосудистых звездочек
Для улучшения кровообращения в глубоких венах после процедуры необходимо ходить. Вы должны носить компрессионные чулки, чтобы снизить риск образования синяков и отеков, а также других осложнений, таких как воспаление и образование сгустков. Между процедурами и после лечения рекомендуются регулярные упражнения, контроль веса и использование поддерживающих чулок (если это возможно).Побочные эффекты склеротерапии варикозного расширения вен или сосудистых звездочек
Некоторые из возможных побочных эффектов и осложнений склеротерапии включают:- синяк — обычно в месте инъекции.Это исчезнет через несколько недель.
- Коричневые линии или пятна — они могут появиться на коже в месте инъекции кровеносных сосудов. Это может произойти, когда кровь попадает из обработанной вены в кожу. В большинстве случаев это изменение цвета со временем исчезнет. У небольшого числа людей (менее пяти процентов) коричневые линии могут длиться до года или дольше. Лучше не принимать добавки железа во время склеротерапии, так как коричневые линии вызваны содержанием железа в красных кровяных тельцах.Лазерная терапия может лечить стойкие линии или пятна, хотя это лечение не может гарантировать срабатывание
- уплотнений — могут возникать в более крупных венах. Они называются «застрявшей кровью» и не опасны. Они будут либо удалены через несколько недель после инъекции, либо исчезнут сами по себе.
- опухоль — может возникнуть у людей, перенесших лечение крупных вен. Чтобы предотвратить отек, после процедуры лучше всего надеть компрессионные чулки.
- Матирование — после склеротерапии может образоваться сеть мелких кровеносных сосудов.Это может быть связано с рядом причин, включая отсутствие компрессии, неадекватную компрессию, гормональные добавки, добавки с витамином E, использование кремов против синяков или кремов, содержащих витамин E, и неадекватное лечение подлежащих вен. Матирование может исчезнуть спонтанно, но это может занять год или больше. Его также можно лечить с помощью специальных инъекционных техник.
- Язвы (большие язвы) — они могут образовываться на месте инъекции. Они могут возникнуть сразу после инъекции или через несколько дней.Они редки, но могут быть болезненными и обычно оставляют рубцы после заживления
- Воспаление (флебит) и сгустки крови — могут повлиять на обработанные крупные вены
- аллергия на раствор раздражителя
- раздражение вен, отличных от предполагаемого варикозного расширения вен
- случайное введение раствора раздражающего вещества в артерию, вызвавшее повреждение тканей.
- компрессия не применялась
- компрессия недостаточна
- вы принимаете противозачаточные таблетки или заместительную гормональную терапию
- у вас есть основная тенденция для свертывания крови
- лечение было проведено сразу после долгого путешествия или серьезной операции
- основной источник утечки в вене не был должным образом вылечен
- воспаление распространяется на глубокие вены, вызывая тромбоз глубоких вен (ТГВ ).ТГВ — редкое, но серьезное осложнение склеротерапии. Он может распространиться на легкие, вызывая тромбоэмболию легочной артерии (сгустки в легких) и даже смерть.
- Женщинам рекомендуется прекратить прием всех гормональных добавок перед склеротерапией (проконсультируйтесь с врачом).
Хирургия варикозного расширения вен
Крупные поверхностные вены (длинные или короткие подкожные вены) с варикозным расширением обычно лечат хирургическим путем. Как правило, хирург делает несколько небольших разрезов (разрезов), чтобы достичь вены, а не один большой разрез.В зависимости от расположения варикозной вены эти разрезы могут быть, например, в паху или за коленом.Хирургические методы включают:
- лигирование и удаление — хирург разрезает и перевязывает вену (это называется лигированием). Зачистка вены включает введение тонкого инструмента в вену через небольшой разрез. Затем вена вытягивается через второй разрез.
- Флебэктомия — хирург делает небольшие разрезы, затем удаляет вены с помощью специального крючка.
Проблемы со здоровьем перед операцией по варикозному расширению вен
Врачи проводят ряд тестов, чтобы решить, какой тип операции лучше всего подходит для вас. Эти тесты включают физический осмотр и ультразвуковое сканирование. Вам необходимо обсудить ряд вопросов со своим врачом или хирургом, включая:- вашу историю болезни, поскольку некоторые ранее существовавшие состояния могут повлиять на решения об операции и анестезии
- любые лекарства, которые вы принимаете на регулярной основе, в том числе сверх- встречные препараты
- любые плохие реакции или побочные эффекты, которые у вас возникли от любых лекарств
- , независимо от того, беременны вы или нет.Операция на варикозном расширении вен обычно не рекомендуется женщинам во время беременности.
Сразу после операции по варикозному расширению вен
После операции по варикозному расширению вен вы можете ожидать:- жесткая повязка на ногах для уменьшения синяков
- обезболивающее
- рекомендуется ходить вокруг
- пребывание в больнице один или два дня.
Побочные эффекты хирургии варикозного расширения вен
Некоторые из распространенных побочных эффектов операции на варикозном расширении вен включают:- опухоль, исчезновение которой может занять несколько недель.Скорее всего, это рубцы на ступнях и лодыжках
- , хотя рубцы обычно менее заметны, чем варикозное расширение вен. Шрамы со временем исчезают
- Коричневое окрашивание кожи, хотя со временем оно имеет тенденцию исчезать
- Боль, отек и синяк на коже и икроножной мышце
- Повреждения нервов, вызывающие онемение или «булавки и иглы» . Эти пятна могут со временем восстановиться (в некоторых случаях до двух лет) или могут быть постоянными.
Осложнения операции на варикозном расширении вен
Операция на варикозном расширении вен считается безопасной, но все операции имеют определенную степень риска.Возможные осложнения могут включать:- инфекция, особенно если у вас были кожные язвы
- сгустки крови, образующиеся в глубоких венах
- кровотечение или синяк.
Самостоятельный уход в домашних условиях после операции на варикозном расширении вен
Руководствуйтесь вашим врачом, но общие рекомендации по самопомощи включают:- Оставьте одну (или, возможно, две) недели перерыва в работе после операции. В это время вам нужно будет избегать любых тяжелых физических нагрузок.
- Не снимайте повязки самостоятельно.Оставьте бинты, чтобы врач их снял.
- Чтобы повязки оставались сухими во время душа, оберните перевязанную ногу полиэтиленом.
- Совершайте хотя бы получасовую прогулку каждый день.
- Загар может ухудшить внешний вид шрамов. По возможности избегайте пребывания на солнце в течение шести месяцев.
- Носите компрессионные чулки столько, сколько посоветует врач.
- Избегайте длительного стояния или сидения, скрестив ноги.
- Если ваши ноги продолжают болеть, вам могут потребоваться поддерживающие чулки.
Долгосрочный прогноз после операции на варикозном расширении вен
Вам нужно будет пройти обследование через несколько недель после операции и, опять же, через несколько месяцев. Около 20 процентов людей, перенесших операцию на варикозном расширении вен, со временем разовьются новые культуры варикозного расширения вен.Другие формы лечения варикозного расширения вен
Некоторые другие формы лечения варикозного расширения вен включают:- Вены запаиваются электрическим током (электродессикация).
- Вены разрушаются лазером или светом высокой интенсивности.
Куда обратиться за помощью
Как удалить пятна крови
Легкие травмы, такие как царапины на коленях и порезы, случаются каждый день. Удаление пятен крови с одежды, ковра или обивки может быть настоящей проблемой, а пятна засохшей крови — еще хуже. К счастью, простая смесь не содержащего хлора порошка OxiClean ™ Versatile Stain Remover может помочь удалить пятна. А для пятен попробуйте OxiClean ™ MaxForce ™ Spray.
Удаление пятен крови с помощью универсального пятновыводителя OxiClean ™
Если вам нужно удалить пятно крови, действуйте быстро! Обработайте пятно как можно быстрее и следуйте этой простой процедуре для достижения наилучших результатов:
- Удалите лишнее пятно крови, промыв его прохладной водой перед замачиванием.
- Заполните мерную ложку OxiClean ™ до отметки 4 на 1 галлон воды и хорошо перемешайте. Для удаления свежих пятен крови используйте холодную воду.
- Как только OxiClean ™ полностью растворится, погрузите в него окрашенные кровью предметы. Для достижения наилучших результатов замочите на шесть часов.
- Как только пятно исчезнет, постирайте как обычно с моющим средством и универсальным пятновыводителем OxiClean ™.
Всегда сначала проверяйте универсальное пятновыводитель OxiClean ™ на незаметном месте. Промойте и дайте высохнуть. OxiClean безопасен только для цветостойких тканей.Всегда следуйте инструкциям производителя по температуре воды и чистке. Не используйте для чистки шерсти, полушерстяных смесей, шелка, смесовых шелков, кожи или тканей, предназначенных только для химчистки.
Обработайте пятна крови с помощью OxiClean ™ MaxForce ™ Spray
Удаление пятна крови с одежды после небольшой травмы может только усилить боль. Но 5 мощных борцов с пятнами в OxiClean ™ MaxForce ™ могут помочь вам справиться с такими сильными пятнами, как кровь.
- Промыть пятно крови холодной водой.
- Распылите прямо на пятно или пятно до насыщения.
- Лечите сейчас, постирайте позже. Дайте постоять от 5 минут до одного часа, в зависимости от серьезности пятна. Для тканей, склонных к изменению цвета, не позволяйте стоять дольше 5 минут.
- Стирать с моющим средством.
Всегда проверяйте OxiClean ™ MaxForce ™ Spray на незаметном месте перед использованием. Может использоваться со всеми моющимися белыми и цветными тканями (некоторые цветные ткани могут быть склонны к изменению цвета).Не обрабатывайте одежду во время носки.
Дополнительные ресурсы для удаления пятен крови
Ищете советы по удалению пятен крови с одежды, ковров, обивки, постельного белья или засохшей крови? Вот несколько дополнительных ресурсов:
Пятна крови могут причинить боль, но другие стойкие пятна тоже могут остаться! Пятна от еды, например от кофе или кетчупа, также трудно удалить. Но с OxiClean ™ вы можете удалить стойкие пятна! И смешайте с моющим средством OxiClean ™.
Что вызывает покраснение нижних конечностей у вашего пациента?
Способность понимать или «читать» покраснение нижних конечностей у пациента имеет важное значение для определения его причины и проведения эффективного лечения.Покраснение может возникать при нескольких состояниях — окрашивании гемосидерином, липодерматосклерозе, венозном дерматите, хроническом воспалении, целлюлите и зависимом рубце. В этой статье представлены подсказки, которые помогут вам дифференцировать эти состояния и определить конкретную причину покраснения нижних конечностей вашего пациента.
Окрашивание гемосидерином — это темно-пурпурное или ржавое изменение цвета голеней, вызванное хроническим заболеванием вен. Исследование 2010 года обнаружило окрашивание гемосидерина у всех пациентов с липодерматосклерозом и венозными язвами.Когда клапаны вены выходят из строя, срыгиваемая кровь вытесняет эритроциты (эритроциты) из капилляров. Мертвые эритроциты выделяют железо, которое хранится в тканях в виде гемосидерина, окрашивая кожу.
Окрашивание гемосидерином и активный липодерматосклероз можно ошибочно принять за целлюлит. Активный липодерматосклероз вызывает появление болезненных, резко ограниченных красных пятен на медиальных сторонах голени. В отличие от целлюлита, при липодерматосклерозе покраснение локализовано на участках окрашивания и уплотнения гемосидерина.Кроме того, кожа не горячая, у пациента нет лихорадки, и он не реагирует на антибиотики. Липодерматосклероз прогрессирует до фиброза и сжатия, в результате чего ноги выглядят как перевернутые бутылки с шампанским.
Лечите активный липодерматосклероз с помощью компрессионной терапии и местных кортикостероидов, если необходимо. Контролируйте хроническую венозную гипертензию с помощью компрессии, и окрашивание гемосидерина исчезнет. Направьте пациента на возможные корректирующие операции на венах.
Венозный (застойный) дерматит, определяемый как воспаление эпидермиса и дермы, часто встречается у пациентов с заболеваниями вен нижних конечностей.Признаки и симптомы включают шелушение, образование корок, мокнутие, эритему, эрозии и сильный зуд. Это нарушение увеличивает риск контактной чувствительности. Посоветуйте пациенту избегать таких продуктов, как ланолин, перуанский бальзам, каучук, клеи, отдушки, красители, консерванты, кожные герметики, сульфадиазин серебра, неомицин и бацитрацин, которые, как известно, обостряют венозный дерматит.
Венозный дерматит обычно путают с целлюлитом. Исследование 2011 года показало, что 28% из 145 пациентов, госпитализированных по поводу целлюлита, получили неправильный диагноз.Наиболее частым ошибочным диагнозом был венозный дерматит. В отличие от целлюлита, венозный дерматит вызывает зуд и образование корок; кроме того, кожа не очень болезненная или горячая, и у пациента нет лихорадки.
Для лечения острого венозного дерматита используйте компрессионную терапию и местные кортикостероиды умеренной силы. Умеренно наносите кортикостероиды на пораженные участки один или два раза в день в течение 2 недель; имейте в виду, что преждевременное прекращение приема может привести к рецидиву, в то время как длительное использование может вызвать истончение кожи и снижение эффективности.Ванночки Domeboro также уменьшают слезотечение, раздражение и зуд. Пастовые повязки, пропитанные каламином или оксидом цинка, успокаивают и сушат. Однако некоторые пациенты могут реагировать на консерванты в пастообразных повязках, поэтому рекомендуется провести пластырь.
Лимфедема вызывает хроническое воспаление. Около 50% белков плазмы ежедневно проникает в интерстициальное пространство и рециркулируется через лимфатические сосуды. Лимфатическая недостаточность задерживает белки в тканях; белки действуют как губки, притягивая и связывая жидкость.Затем белки денатурируют, вызывая хронический воспалительный ответ. Иногда эту реакцию ошибочно диагностируют и рассматривают как хронический целлюлит.
По сравнению с целлюлитом хроническое воспаление с высоким содержанием белка является диффузным и безболезненным, с легким покраснением и слегка повышенным теплом. Местные изменения кожи могут включать утолщение или папилломатоз (неровности, неровности). Положительный признак Штеммера подтверждает лимфедему. Полная противоотечная физиотерапия способствует реабсорбции белка и устраняет хроническое воспаление.
Целлюлит — это быстро распространяющаяся инфекция дермы и подкожной клетчатки. У взрослых он чаще всего возникает из-за инфекции ног Staphylococcus aureus . Рожистое воспаление, поверхностная форма целлюлита, затрагивает лимфатическую систему и дифференцируется «полосами» в сторону регионарного лимфатического узла.
Целлюлитная кожа горячая, болезненная, отечная и уплотненная. Покраснение распространяется, и границы обычно неровные, резко очерченные и слегка приподнятые.Могут развиваться волдыри, геморрагические пузыри, абсцессы, эрозии и некрозы. Примерно от 30% до 80% пациентов с целлюлитом нижних конечностей страдают от лихорадки. Количество лейкоцитов, скорость оседания эритроцитов и уровни С-реактивного белка обычно повышены, но нормальные значения не исключают целлюлит.
Лечите целлюлит пероральными антибиотиками, эффективными против стафилококка и стрептококка. Добавление короткого курса пероральных кортикостероидов значительно сокращает продолжительность целлюлита. В тяжелых случаях может потребоваться госпитализация и I.V. антибиотики, плюс разрез абсцесса и дренирование. Контролируйте отек с помощью постельного режима и подъема ног.
Рецидивирующий целлюлит часто встречается у пациентов с лимфедемой. При ослабленном кожном иммунитете бактерии вторгаются и распространяются с небольшим сопротивлением. Если присутствует лимфедема, направьте пациента на лечение после исчезновения острого целлюлита. Если пациент уже лечится от лимфедемы, приостановите ручной лимфодренаж и компрессию до исчезновения острого целлюлита.
Наиболее частыми заболеваниями, ошибочно принимаемыми за целлюлит нижних конечностей, являются венозный дерматит, липодерматосклероз, раздражающий дерматит и лимфедема.Его также можно принять за тромбоз глубоких вен (ТГВ) или зависимый рубец. Исключите ТГВ с помощью дуплексного ультразвукового исследования вен. Зависимый рубец исчезает с подъемом ноги, а целлюлитное покраснение — нет.
Щелкните здесь, чтобы просмотреть изображение целлюлита.
Зависимый рубин — это окраска от огненно-темно-красного цвета, видимая, когда нога находится в зависимом положении, но не когда она приподнята над сердцем. Основная причина — заболевание периферических артерий (ЗПА), поэтому конечности холодные на ощупь.Чтобы проверить наличие зависимого рубца, поместите пациента на спину и поднимите ноги на 60 градусов в течение 1 минуты; затем изучите цвет подошвы. ЗПА заставляет подошвы менять цвет с розового на бледный у людей со светлой кожей и на серый или пепельный у темнокожих людей. Чем быстрее появляется бледность, тем хуже PAD. Бледность в течение 25 секунд после подъема ноги указывает на тяжелое окклюзионное заболевание, которое требует дальнейшего обследования на предмет возможной реваскуляризации.
Затем наблюдайте за изменением цвета кожи пациента в сидячем положении.Обычно ступня и нога должны оставаться розовыми с возвышением и зависимостью. При ЗПА цвет меняется с бледного на розовый, а затем переходит в пурпурно-красный или ярко-красный. Чем дольше зависимый рубец снова появляется, тем хуже ЗПА. Рубор, который появляется через 25-40 секунд, указывает на тяжелую ишемию. Если рубец быстро исчезает с повышением и возвращается менее чем через 25 секунд, рассмотрите возможность того, что у пациента есть венозный рефлюкс, а не ЗПА. В этом случае объединенная кровь, вызывающая рубец, быстро вытекает из вен, когда нога приподнята, и срыгивает обратно в ткани, когда нога зависима.
Если вы обнаружите зависимый рубец, получите лодыжечно-плечевой индекс (ЛПИ) для подтверждения ЗПА. При умеренной ЗПА (ЛПИ от 0,5 до 0,79) направьте пациента на обычную консультацию сосудистого специалиста. При тяжелой ЗПА (ЛПИ ниже 0,5) поддерживайте сухой стабильный струп в ране и срочно направьте пациента к сосудистому специалисту для возможной реваскуляризации.
Щелкните здесь, чтобы просмотреть изображения и прочитать практический пример зависимой рубки.
«Чтение» распространенных причин покраснения ног помогает определить причину покраснения у пациента и обеспечить эффективное лечение.Помните: хроническое заболевание вен вызывает окрашивание гемосидерина, липодерматосклероз и венозный дерматит. Дерматит зуд и корки; липодерматосклероз вызывает склероз и ноги, напоминающие перевернутую бутылку шампанского. Снимите воспаление и зуд с помощью местных кортикостероидов и лечите венозные заболевания с помощью компрессионных и корректирующих операций. Лимфедема вызывает хроническое воспаление; лечить полной деконгестивной физиотерапией. Целлюлит — это распространяющаяся кожная инфекция, которая очень болезненна и горяча; лечить антибиотиками.ЗПА вызывает зависимое рубцевание, которое исчезает при поднятии ноги.
Избранные ссылки
Abbade LP, Lastória S, Rollo Hde A. Венозная язва: клинические характеристики и факторы риска. Инт Дж Дерматол . 2011; 50 (4): 405-11.
Бейли Э., Крошинский Д. Целлюлит: диагностика и лечение. Дерматол Тер . 2011; 24 (2): 229-39.
Бизли А. Ведение пациентов с целлюлитом нижней конечности. Стенд Нурс . 2011; 26 (11): 50-5.
Брайант Р., Никс Д. Острые и хронические раны:
Современные концепции управления . 4-е изд. Сент-Луис, Миссури: Мосби; 2011.
Buttaro TM, Trybulski J, Polgar P, Sandberg-Cook, J. Первичная помощь: совместная практика . 4-е изд. Сент-Луис, Миссури: Мосби; 2012.
Caggiati A, Rosi C, Casini A и др. Отложение железа в коже характерно для липодерматосклероза и язвы ног. Eur J Vasc Endovasc Surg . 2010; 40 (6): 777-82.
Дэвид К.В., Чира С., Иеллс С.Дж. и др.Диагностическая точность у пациентов, госпитализированных с целлюлитом. Dermatol Online J . 2011; 17 (3): 1.
Дитер Р., Дитер Р. Младший, Дитер Р. А. III. Венозные и лимфатические заболевания . Нью-Йорк, штат Нью-Йорк: Макгроу-Хилл; 2011.
Фоелди М. Учебник лимфологии Фельди: для врачей и терапевтов по лимфедеме . 3-е изд. Мосби, Урбан и Фишер; 2012.
Hirschmann JV, Raugi GJ. Целлюлит нижних конечностей и его мимики: часть I. Целлюлит нижних конечностей. J Am Acad Dermatol . 2012; 67 (2): 163.e1-12.
Hirschmann JV, Raugi GJ. Целлюлит нижних конечностей и его аналоги: часть II. Состояния, имитирующие целлюлит нижних конечностей. J Am Acad Dermatol. 2012; 67 (2): 177.e1-9
Keller EC, Tomecki KJ, Alraies MC. Отличить целлюлит от его имитации. Клив Клин Дж. Мед. . 2012; 79 (8): 547-52.
Krasner, DL, et al. Лечение хронических ран 5: Справочник клинических материалов для специалистов здравоохранения . (Разжечь изд.). Малверн, Пенсильвания: HMP Communications; 2012.
Назарко Л. Диагностика и лечение венозной экземы. Br J Сообщество медсестер . 2009; 14 (5): 188-94.
O’Connell DG, O’Connell JK, Hinman MR. Специальные тесты Сердечно-легочная, сосудистая и желудочно-кишечная системы . Торофар, штат Нью-Джерси: Slack Incorporated; 2011.
Сассман К., Бейтс-Дженсен Б. Уход за ранами: руководство по совместной практике для медицинских работников . 4-е изд. Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс; 2012 г.
Узун Г., Мутлуоглу М. Образы в клинической медицине. Зависимый рубор. N Engl J Med . 2011; 364 (26): e56.
Робин Бьорк — физиотерапевт, сертифицированный специалист по ранам и сертифицированный терапевт по лимфедеме. Она также является главным исполнительным директором Международного института лимфедемы и лечения ран, клиническим инструктором и международным специалистом по подокониозу.
Похожие сообщения:
Изменение цвета ног могло быть вызвано заболеванием вен
Dr.Джозеф Магнант, специально для News-Press Опубликовано 10:48 по восточноевропейскому времени 10 октября 2016 г.
Пациентам с обесцвечиванием кожи в нижней половине или трети ног следует пройти обследование вен. (Фото: edwardolive, Getty Images / iStockphoto)
Венозная недостаточность — это когда кровь течет по ногам, но не может течь обратно. вверх к сердцу. Заболевание вен возникает, когда крошечные односторонние клапаны в венах подвергаются напряжению и повреждению.
Это создает более высокое давление, и сами вены начинают пропускать жидкость в кожу, жир и другие близлежащие ткани.В этих условиях кровь начинает скапливаться в нижних конечностях, что приводит к появлению таких признаков и симптомов, как отек, тяжесть, боль, ночные судороги в ногах, частое ночное мочеиспускание, беспокойные ноги, обесцвечивание кожи или застойный дерматит, а также незаживающие раны ног.
Стазис означает объединение. В этом случае кровь статична, потому что повреждение клапанов вызывает высокое давление в венах вокруг лодыжки и голени. Derma означает кожу, а itis — это суффикс на латыни, обозначающий воспаление.Таким образом, застойный дерматит — это воспаление кожи, вызванное скоплением крови из поврежденных или негерметичных клапанов, что является венозной недостаточностью.
Застойный дерматит — это прогрессирующее заболевание, которое начинается с отека, когда из-за высокого давления кровь, в основном вода, просачивается через тонкостенные вены и оседает в тканях ног. Помимо воды, другие компоненты крови, такие как красные и белые кровяные тельца, также проникают в ткани, вызывая пигментацию и повреждение кожи.Со временем ферменты проникают в кожу и жир, вызывая рубцы и утолщение кожи. Пациентов со стазовым дерматитом необходимо обследовать, чтобы определить, что происходит внутри вен, что приводит к изменениям кожи.
На начальных стадиях застойного дерматита нижняя треть ноги начинает казаться немного более красной, чем остальная часть ноги. Когда разрушенные лейкоциты начинают вызывать повреждение, кожа воспаляется.
Проблемы у пациентов возникают из-за того, что застойный дерматит является предвестником или приводит к венозной язве.Если пациенты с нормальными венами и нормальной кожей порежутся или получат травмы, эти раны, скорее всего, заживают довольно быстро. Это не относится к пациентам с застойным дерматитом и коже, поврежденной из-за болезни вен.
Если у этих людей есть небольшие травмы, такие как шишки или небольшие порезы, они обычно не заживают так же хорошо, как рана нормального человека. Фактически, они, вероятно, со временем превратятся из очень маленьких пятнистых ран в очень большие открытые раны, потому что обычно они становятся хуже.Они растут и прогрессируют, а не регрессируют и исцеляются.
Специалисты по венам сразу распознают венозную недостаточность на основании признаков, симптомов и физического осмотра. Недостаточность подтверждается проведением ультразвукового исследования и лечится различными методами, такими как эндовенозная абляция , либо радиочастотной (RF), либо лазерной энергией для нагрева закрытых вен или VenaSeal, когда вена закрывается медицинским клеем.
Во время эндовенозной абляции и VenaSeal очень тонкий катетер вводится через крошечную иглу, введенную в вену через небольшой прокол в ноге.При использовании тепловой энергии RF или LASER больные вены мягко разрушаются и в конечном итоге поглощаются телом. Когда медицинский клей вводится в вену, стенки вены застывают, образуя фиброзное уплотнение, которое разрушает вену.
После закрытия вен эндовенозной абляцией или медицинским клеем раны и кожа, как правило, начинают довольно быстро заживать. Это потому, что вы устранили высокое давление в венах, которое вызывало симптомы или признаки.
Многие пациенты и даже врачи не рассматривают заболевание вен, когда симптомы включают отек ног и проблемы с кожей и не включают другие связанные с венами признаки, такие как варикозное расширение вен или застойный дерматит.У таких пациентов часто не бывает варикозного расширения вен. У вас может быть застойный дерматит, связанный с венозной недостаточностью, без варикозного расширения вен. Тот факт, что у вас нет варикозного расширения вен, не означает, что обесцвечивание кожи вокруг лодыжки не вызвано венозной проблемой.
Я рекомендую пациентам с любым изменением цвета кожи в нижней половине или трети ног пройти обследование вен у квалифицированного специалиста по венам. Даже если их лечащие врачи или дерматологи посоветуют им не беспокоиться об этом, я бы посоветовал пациентам быть более активными.
— Vein Specialists имеет офисы на 1510 Royal Palm Square Blvd., Suite 101, Fort Myers и 3359 Woods Edge Circle, Unit 102, Bonita Springs. www.weknowveins.com, www.eVeinscreening.com 239-694-8346
Прочтите или поделитесь этой историей: https://www.news-press.com/story/life/wellness/2016/10/10/discoluration- болезнь вен ног могла быть вызвана / 91630416/
Фонд клуба ног Линдси
Это рана или язва?
Кажется, возникает путаница, когда рана становится язвой.Ответ прост. Любая рана, которая не заживает в нормальном режиме; ожидаемое время будет известно как язва. Однако рана и язва — это одно и то же, и вопрос лишь в том, насколько успешным является заживление раны.
Раны почти всегда возникают в результате плохого кровоснабжения. При пролежне кровь не достигает тканей над выступом костей, и ткань отмирает. При артериальных язвах ног кровь не достигает ступней. При венозных язвах ног кровь не возвращается к сердцу.Поэтому ответ прост — поправьте кровоснабжение.
При венозных язвах ног возвращение крови к сердцу довольно упрощено. В венах есть маленькие клапаны, которые помогают крови подниматься к сердцу. В то же время дыхание создает всасывающий эффект на кровеносные сосуды и притягивает кровь обратно к сердцу.
К сожалению, клапаны иногда выходят из строя, и это означает, что кровь не возвращается к сердцу, а падает обратно к ступням, вызывая «заднюю часть» крови, которая, в свою очередь, вызывает опухоль в ступнях и ногах. ноги.
В то же время набухшие вены немного приоткрываются, позволяя эритроцитам и жиру проникать в ткани.


 Лучше обработать ссадины, порезы специальными средствами – мирамистин, хлоргексидин, диоксидин, в крайнем случае, 3%-м раствором перекиси водорода и наложить стерильную повязку.
Лучше обработать ссадины, порезы специальными средствами – мирамистин, хлоргексидин, диоксидин, в крайнем случае, 3%-м раствором перекиси водорода и наложить стерильную повязку.
 Кровяные сгустки перекрывают просвет вен, способствуя нарушению кровотока и развитию ишемии мягких тканей.
Кровяные сгустки перекрывают просвет вен, способствуя нарушению кровотока и развитию ишемии мягких тканей.
 Характерные симптомы осложнения: образование уплотнения, вокруг которого ткани становятся красного или коричневого цвета. Может присутствовать чрезмерная сухость, жжение и зуд. Повреждение кожного покрова на этом участке приводит к обильному кровотечению, а сама рана не спешит затягиваться.
Характерные симптомы осложнения: образование уплотнения, вокруг которого ткани становятся красного или коричневого цвета. Может присутствовать чрезмерная сухость, жжение и зуд. Повреждение кожного покрова на этом участке приводит к обильному кровотечению, а сама рана не спешит затягиваться.
 Уничтожают бактериальную инфекцию, предотвращают прогрессирование воспалительного процесса.
Уничтожают бактериальную инфекцию, предотвращают прогрессирование воспалительного процесса.
