Можно ли умереть от высокой температуры: Ребёнок с высокой температурой внезапно умер до приезда скорой в Люберцах
Температура 39,3 °С | РИНЗА ®
Ринза®
>
Симптомы
>
О температуре
>
Что делать при температуре 39 °С?
>
Температура 39,3 °C
art_temperature_39-3c.png
Температура 39,3 °C
28.12.2022 г.
41 695
8 минут
Содержание:
- Возможные причины появления температуры 39,3 °С у взрослых
- Причины повышения температуры до 39,3 °С у детей
- Чем опасна температура 39,3 °С?
- Температура 39,3 °С без симптомов: возможные причины
- Что делать, если температура 39,3 °С долго не проходит (2, 4 и более дней)?
Содержание статьиВозможные причины появления температуры 39,3 °С у взрослыхПричины повышения температуры до 39,3 °С у детейЧем опасна температура 39,3 °С?Температура 39,3 °С без симптомов: возможные причиныЧто делать, если температура 39,3 °С долго не проходит (2, 4 и более дней)?
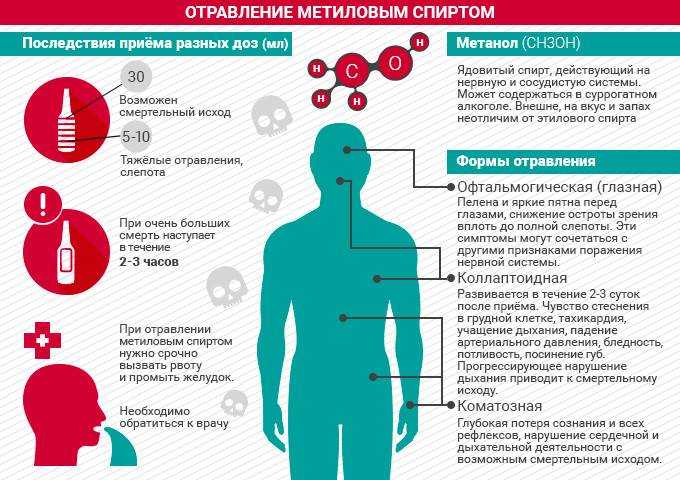
Повышение температуры тела (гипертермия) является защитной реакцией организма на проникновение вирусов, бактерий, развитие воспалительного процесса1,2. В таком состоянии рекомендуется вести постельный или полупостельный режим, не переохлаждаться и выполнять все врачебные рекомендации3. Гипертермия может возникать внезапно, на фоне незначительных внешних проявлений. И многие люди просто не знают, что делать при температуре 39,3 °С, чтобы не навредить здоровью и не усугубить свое положение. Главное — не паниковать. Если на градуснике температура 39,3 °С, значит необходимо как можно скорее обратиться к специалисту. Самолечение может приводить к серьезным осложнениям.
В таком состоянии рекомендуется вести постельный или полупостельный режим, не переохлаждаться и выполнять все врачебные рекомендации3. Гипертермия может возникать внезапно, на фоне незначительных внешних проявлений. И многие люди просто не знают, что делать при температуре 39,3 °С, чтобы не навредить здоровью и не усугубить свое положение. Главное — не паниковать. Если на градуснике температура 39,3 °С, значит необходимо как можно скорее обратиться к специалисту. Самолечение может приводить к серьезным осложнениям.
Что делать при температуре 39 °С
Что делать при температуре 39,1 °С
Что делать при температуре 39,2 °С
Что делать при температуре 39,3 °С
Что делать при температуре 39,4 °С
Что делать при температуре 39,5 °С
Что делать при температуре 39,6 °С
Что делать при температуре 39,7 °С
Что делать при температуре 39,8 °С
Что делать при температуре 39,9 °С
Возможные причины появления температуры 39,3 °С у взрослых
Вирусные инфекции. Вирусы являются наиболее частой причиной повышения температуры тела до 39,3 °С. Болезни, вызываемые подобными возбудителями, в большинстве случаев протекают с высокой температурой тела, насморком, кашлем, ознобом, ломотой в мышцах, которая возникает в ответ на выделение токсинов микроорганизмами, активно размножающимися в организме взрослого человека при развитии ОРЗ, гриппа, парагриппа и других подобных заболеваний3,4,5.
Вирусы являются наиболее частой причиной повышения температуры тела до 39,3 °С. Болезни, вызываемые подобными возбудителями, в большинстве случаев протекают с высокой температурой тела, насморком, кашлем, ознобом, ломотой в мышцах, которая возникает в ответ на выделение токсинов микроорганизмами, активно размножающимися в организме взрослого человека при развитии ОРЗ, гриппа, парагриппа и других подобных заболеваний3,4,5.
Обострение хронических лор-заболеваний и патологий дыхательных путей. Такие болезни, как ларингит, тонзиллит, гайморит, бронхит, в хронической форме могут часто рецидивировать на фоне переохлаждения или развития респираторно-вирусных заболеваний3,5.
Кишечные инфекции. Температура 39,3 °С у взрослого может возникать на фоне активного размножения инфекционных возбудителей, поражающих желудочно-кишечный тракт3,4. В этом случае гипертермия сопровождается диареей, болями в животе, также возможно возникновение рвоты.
Воспаление суставов. У взрослых высокая температура тела нередко диагностируются на фоне обострения артрита и других болезней суставных тканей. Пациенты жалуются на общее недомогание, боль в мышцах, ограничение подвижности в больном суставе. Кожа над ним краснеет и становится горячей на ощупь4.
Причины повышения температуры до 39,3 °С у детей
Повышение температуры у ребенка до 39,3 °С и выше пугает родителей, которые не знают, что делать и как бороться с таким состоянием. Важно понимать, что гипертермия в детском возрасте может приводить к опасным осложнениям, вплоть до остановки дыхания2. Поэтому ни в коем случае не стоит заниматься самолечением, а следует показать ребенка квалифицированному специалисту. Врач проведет осмотр, назначит лабораторные исследования и другие методы диагностики, по результатам которых можно поставить точный диагноз и подобрать эффективное лечение.
Распространенные причины повышения температуры тела свыше 39 °С в детском возрасте:
- грипп.
 В основе болезни лежит вирусная инфекция, которая сопровождается не только гипертермией, но и сильными головными болями, ломотой в мышцах, а у маленьких детей часто также тошнотой и рвотой;
В основе болезни лежит вирусная инфекция, которая сопровождается не только гипертермией, но и сильными головными болями, ломотой в мышцах, а у маленьких детей часто также тошнотой и рвотой; - риновирусная инфекция. Возникает на фоне острого респираторного заболевания, спровоцированного риновирусом, который вызывает сильный насморк, заложенность носа и кратковременную лихорадку с повышением температуры тела;
- кишечный грипп (ротавирусная инфекция). Возбудителем является ротавирус, который вызывает появление симптомов энтерита и гастроэнтерита, повреждает клетки тонкого кишечника, вызывая у ребенка рвоту и диарею;
- лор-заболевания. В детском возрасте вирусные инфекции часто осложняются ларингитом, гайморитом, отитом, провоцируя повышение температуры выше 39 °С;
- перегревание тела или долгий плач иногда вызывают кратковременное повышение температуры тела у маленьких детей;
- прорезывание зубов также может стать причиной высокой температуры тела, причем гипертермия возникает не только у грудничков, но и у дошкольников и школьников при смене молочных зубов на постоянные1,2,3.

Что делать, если температура
39,3 °С долго не проходит?
Чем опасна температура 39,3 °С?
Температура выше 39 °С опасна и для детей, и для взрослых1,2. Она может приводить к необратимым последствиям в центральной нервной системе, обезвоживанию организма и нарушению в работе сердечно-сосудистой системы1,2. На фоне гипертермии нередко повышается вязкость крови, что может провоцировать тромбообразование2.
Особую опасность высокая температура тела представляет для ребенка. Дети в силу возраста и особенностей психики не могут четко рассказывать о своих ощущениях. Если ребенок болеет, ему необходимо измерять температуру тела несколько раз в день, чтобы не пропустить ее резкого повышения. На фоне выраженной гипертермии в детском возрасте нередко возникают судороги и нарушения дыхания1,2,5. В таких случаях прием специальных детских жаропонижающих средств, разрешенных ребенку определенного возраста, обязателен1,5.
Температуру 39,3 °С нужно сбивать
Специалисты рекомендуют не сбивать температуру тела, если у детей она держится на отметке ниже 38 °С, у взрослых — ниже 38,3 °C2. Но нужно учитывать, что каждый организм индивидуален, и если самочувствие ухудшается на фоне даже небольшой гипертермии (до 38 °C), то по назначению специалиста стоит принять жаропонижающее средство, которое оказывает комплексное действие, в том числе уменьшает ломоту в мышцах и головную боль3.
Особенно тяжело высокую температуру тела переносят дети. На фоне гипертермии у них может возникать рвота и диарея, сильно снижается аппетит и нарушается сон5. Эксперименты с лекарственными препаратами в детском возрасте могут нести прямую угрозу для жизни ребенка. Лекарства должен назначать педиатр.
Температура 39,3 °С без симптомов: возможные причины
Появление высокой температуры тела без симптомов конкретного заболевания сильно пугает и сбивает с толку. Если подобное состояние повторяется периодически, необходимо как можно скорее пройти комплексную диагностику организма, чтобы выяснить истинные причины гипертермии4,5.
Инфекционные заболевания на ранней стадии могут иногда сопровождаться только повышением температуры тела – без иных симптомов. Дополнительные симптомы появляются позже, спустя несколько дней. Вы можете чувствовать легкое недомогание, при этом температура тела поднимается выше 38 °C. И только спустя 1–2 дня возникают такие признаки, как насморк, заложенность носа, кашель, покраснение горла3.
Некоторые хронические заболевания протекают практически бессимптомно, на фоне кратковременного повышения температуры тела4. Чтобы поставить точный диагноз и назначить лечение, необходимо провести осмотр и получить результаты анализов. Самому человеку могут быть незаметны проявления вирусных или бактериальных инфекций, требующих не только приема жаропонижающих средств, но и других лекарственных препаратов.
Повышение температуры тела без симптомов вирусной инфекции возможно в детском возрасте при прорезывании зубов. Ребенок пытается чесать десны, капризничает, плохо спит и отказывается от еды. Возможно возникновение диареи.
Возможно возникновение диареи.
Высокая температура тела нарушает ход течения внутренних биохимических реакций, отрицательно влияет на работу нервной и сердечно-сосудистой систем1,2. Чтобы предупредить развитие осложнений и неблагоприятных последствий гипертермии, рекомендуется принимать жаропонижающие средства, которые имеют градацию по возрасту и выпускаются для взрослых и детей отдельно1,3,5. Нельзя давать ребенку препараты, предназначенные для взрослых, даже если температура 39,3 °C никак не сбивается. В этом случае целесообразно вызвать скорую помощь, не предпринимая необдуманных самостоятельных действий.
Что делать, если температура 39,3 °С долго не проходит (2, 4 и более дней)?
Для снижения высокой температуры многие родители выбирают мультисимптомное средство РИНЗАСИП® для детей, которое не содержит глюкозу и разрешено к применению, начиная с 6 лет6. Средство имеет малиновый вкус. Он нравится детям, и они с удовольствием принимают сладкое лекарство при температуре и признаках вирусного заболевания. Препарат позволяет уменьшать проявления простуды, устраняет боль в мышцах6.
Препарат позволяет уменьшать проявления простуды, устраняет боль в мышцах6.
Взрослые и подростки старше 15 лет могут принимать РИНЗАСИП® с витамином С, который не только борется с высокой температурой и дискомфортными ощущениями, но и оказывает дополнительную поддержку иммунитету благодаря содержанию витамина C7.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Другие препараты
Ринза
®таблетки
Удобно взять с собой. Для тех, кто не любит формат горячих напитков.
Ринзасип
®для детей
Современный формат, разработанный специально для детей.
Ринзасип
®с витамином С
Любимый согревающий формат, идеальный для приема перед сном
Девочка умерла от ОРВИ в детском саду Петербурга: подробности, симптомы, лечение
Здоровье
14 сентября 2022, 23:00
Педиатр Злобина: ОРВИ опасны для маленьких детей
Источник фото: фотобанк Московской области/flickr
Читать 360tv в
В Санкт-Петербурге двухлетняя девочка умерла в детском саду. Об этом сообщил Telegram-канал «112». Ребенок скончался от ОРВИ, хотя дома тревожных симптомов якобы не было. Непосредственно от этой инфекции люди не умирают, гораздо опаснее вероятные осложнения. На что обратить внимание родителям, чтобы не произошла трагедия, разбирался «360».
Об этом сообщил Telegram-канал «112». Ребенок скончался от ОРВИ, хотя дома тревожных симптомов якобы не было. Непосредственно от этой инфекции люди не умирают, гораздо опаснее вероятные осложнения. На что обратить внимание родителям, чтобы не произошла трагедия, разбирался «360».
По информации «112», двухлетней девочке стало плохо утром — она потеряла сознание, у ребенка посинели губы. Утром в детский сад, по предварительным данным, девочку привели без каких-либо тревожных симптомов. Более того, по имеющимся данным, она состояла в первой группе по медицинским и физическим показателям, то есть не имела врожденных заболеваний.
Когда ребенку стало плохо, воспитатели вызвали скорую помощь, но спасти девочку не удалось — она умерла в карете скорой по пути в больницу. Следователям предстоит разобраться в том числе и в том, почему скорая ехала на вызов более 20 минут, а неонатальная реанимация — более получаса.
Можно ли умереть от ОРВИ
Педиатр Татьяна Злобина в беседе с «360» подчеркнула, что непосредственно от ОРВИ люди не умирают, но заболевание может вызывать осложнения, которые могут привести к гибели — например, удушье из-за отека слизистой, отек Квинке или остановку сердца. Врач отметила, что потенциальную угрозу не только здоровью, но и жизни может нести любая болезнь, если не обратить на нее должного внимания.
Врач отметила, что потенциальную угрозу не только здоровью, но и жизни может нести любая болезнь, если не обратить на нее должного внимания.
«Любой вирус вызывает пять признаков воспалительного процесса: покраснение — чаще всего для вируса это входные ворота, то есть дыхательные пути, нос, рот, слизистая глаз; отечность, увеличение продукции секрета, например насморк, а также нарушение функции органа, который является входными воротами, и повышение температуры», — объяснила Злобина.
Главный врач клиники «Твой доктор», терапевт Татьяна Романенко согласилась с тем, что говорить о смерти от ОРВИ сложно: у ребенка могли быть недиагностированные патологии, или же смерть могла наступить из-за сильной аллергической реакции или другого заболевания. Окончательную причину гибели ребенка покажет вскрытие.
Настораживающие симптомы
Татьяна Романенко подчеркнула, что в случае с заболеваниями детей младшего возраста родителей в первую очередь должна насторожить температура — если она поднимается выше 39 градусов, точно стоит вызывать скорую.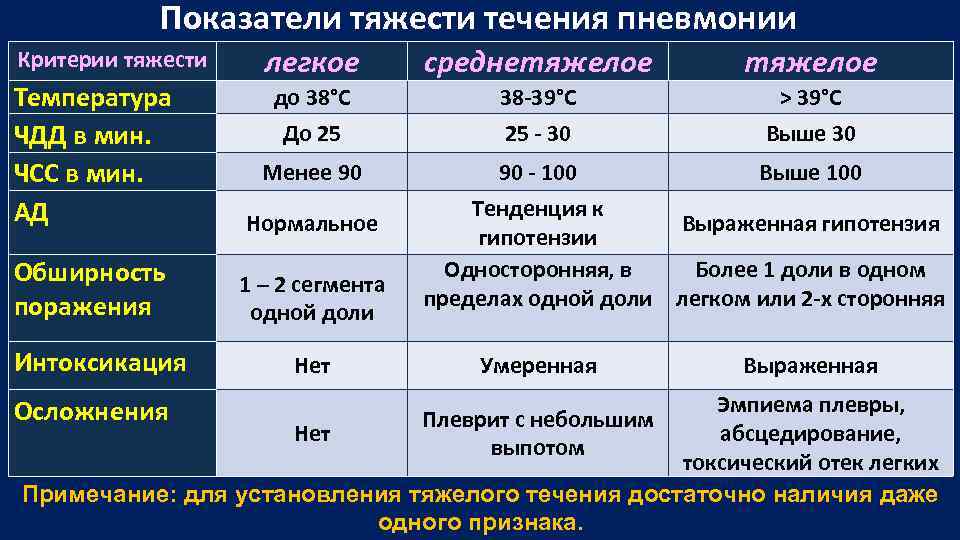 Особую опасность жар имеет для тех детей, у кого в анамнезе были случаи судорог при температуре.
Особую опасность жар имеет для тех детей, у кого в анамнезе были случаи судорог при температуре.
«Одышка, удушье, затруднение дыхания, внезапная бледность, побледнение кожных покровов, прерывистое дыхание, какие-то изменения со стороны глаз, зрачков и так далее — все это настораживающие признаки», — подчеркнула Романенко.
Она добавила, что в целом дети обычно довольно легко переносят вирусные заболевания и даже при высокой температуре могут принимать пищу и сохранять активность. Ситуация обычно усугубляется, если к вирусу добавляется бактериальная инфекция — тогда у ребенка может пропасть аппетит, появиться заторможенность и другие тревожные симптомы.
Источник фото: Freepik
Татьяна Злобина напомнила, что у детей младшего возраста более тонкая и ранимая слизистая, которая более склонна к отеку, поэтому за состоянием таких детей стоит следить особенно пристально. Педиатр добавила, что родителям важно обращать внимание на активность ребенка и ясность его сознания. Если ребенок вялый или у него наблюдаются признаки спутанного сознания и полуобморочных состояний, стоит вызвать врача.
Если ребенок вялый или у него наблюдаются признаки спутанного сознания и полуобморочных состояний, стоит вызвать врача.
«Если ребенок стал дышать не так, как дышит обычно, если появилась какая-то неясная сыпь или изменился цвет кожных покровов, лучше обратиться к специалистам, чтобы не навредить своему собственному ребенку.
Как помочь ребенку
И Романенко, и Злобина подчеркнули в беседе с «360», что в случае с болезнью ребенка стоит сразу вызывать врача, не дожидаясь ухудшения состояния.
«Всегда нужно обратиться к врачу, в любом случае, потому что сами родители не могут трезво оценить состояние ребенка — мы склонны или преувеличивать, или недооценивать, а врач нацелен на красные флаги, которые нельзя пропустить даже при поверхностном осмотре», — объяснила Романенко.
Источник фото: Freepik
При этом лечение ОРВИ преимущественно симптоматическое: если температура поднимается выше 38, стоит принять жаропонижающее, а также следует промывать нос и полоскать горло.
«Слизистые — это входные ворота для инфекции. Чем быстрее мы здесь вмешаемся, тем меньше вирусных частиц попадет в организм. Далее работаем по симптомам: у детей чаще всего явление ринита, риносинусита, поэтому носы промывают, важно, чтобы слизь, которая собирается в носу, хорошо отходила», — подчеркнула Татьяна Романенко.
При этом врачи предостерегли от самостоятельного приема лекарств, тем более их нельзя давать детям без назначения врача.
«Нужно помнить, что инструкция пишется не для пациентов, а для врачей, давать препараты без рекомендации специалиста не рекомендуется», — заключила Татьяна Злобина.
Авторы:
Дмитрий Толокевич
Марат Котов
Санкт-Петербург
Дети
Детские сады
6 развенчанных мифов о лихорадке — Педиатрическая клиника Purohit
Когда у вашего малыша поднимается температура, ваше беспокойство вполне естественно. Однако существует множество неправильных представлений о лихорадке, которые могут вызвать у вас ненужную панику.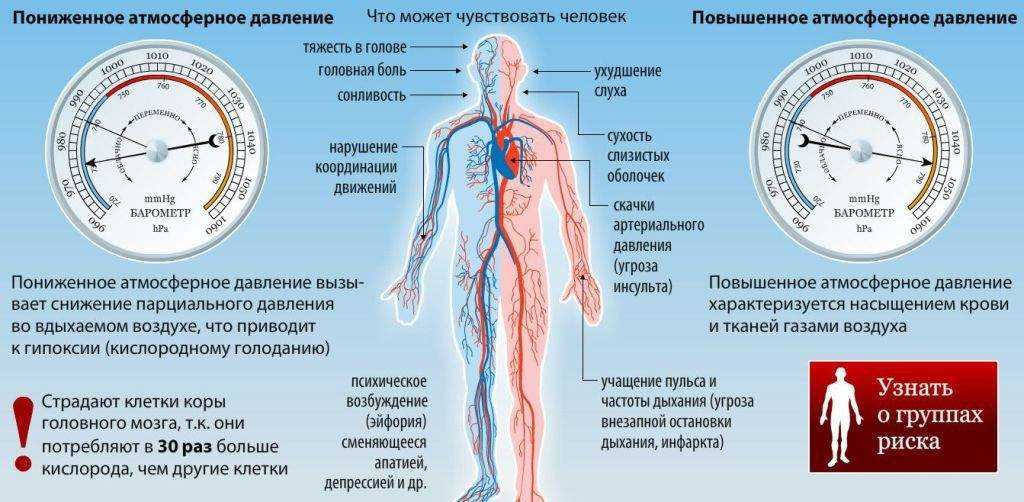 Поэтому, прежде чем слишком сильно беспокоиться, успокойтесь с помощью этих шести развенчанных мифов о лихорадке.
Поэтому, прежде чем слишком сильно беспокоиться, успокойтесь с помощью этих шести развенчанных мифов о лихорадке.
Миф: Любая лихорадка требует медицинской помощи
Факт: Лихорадка — это просто естественная реакция организма на инфекцию. На самом деле лихорадка является хорошим признаком того, что иммунная система работает должным образом. Во многих случаях лихорадка проходит без медицинской помощи.
Вместо того, чтобы сосредотачиваться исключительно на лихорадке, обратите внимание на тяжесть других признаков. Если ваш ребенок нормально ест, спит и играет, вы обычно можете обойтись домашним лечением. Если лихорадка сопровождается другими симптомами, такими как боль в горле, ломота в теле, рвота, кашель или боль в ушах, или если она сохраняется более 48 часов, позвоните своему педиатру.
Миф: Все лихорадки нужно лечить лекарствами.
Факт: Несмотря на то, что некоторые родители быстро дают своим детям жаропонижающие препараты, на самом деле лучше позволить лихорадке идти своим чередом. Помните, лихорадка — это способ организма бороться с инфекцией. Если ваш ребенок ведет себя нормально и кажется относительно спокойным, вам не нужно давать ему какие-либо лекарства.
Помните, лихорадка — это способ организма бороться с инфекцией. Если ваш ребенок ведет себя нормально и кажется относительно спокойным, вам не нужно давать ему какие-либо лекарства.
Если температура поднимается выше 102 или вашему ребенку явно некомфортно, вы можете дать ему лекарство, чтобы помочь ему отдохнуть и почувствовать себя лучше. Тем не менее, цель состоит в том, чтобы *вылечить* лихорадку, а не заставить ее уйти полностью.
Кроме того, никакие лекарства не «сломают» лихорадку. Инфекции придется идти своим чередом, несмотря ни на что.
Миф: высокая температура означает серьезную инфекцию
Факт: Нормальная температура может варьироваться от 100,4 до 104 F. Точное показание термометра не является верным индикатором того, насколько болен ваш ребенок. Опять же, вы хотите обратить внимание на то, как ваш ребенок выглядит и чувствует больше всего на свете.
Миф: высокая температура может вызвать повреждение головного мозга
Факт: Лихорадка от инфекций не вызывает повреждения головного мозга, даже если она достигает диапазона 104–106.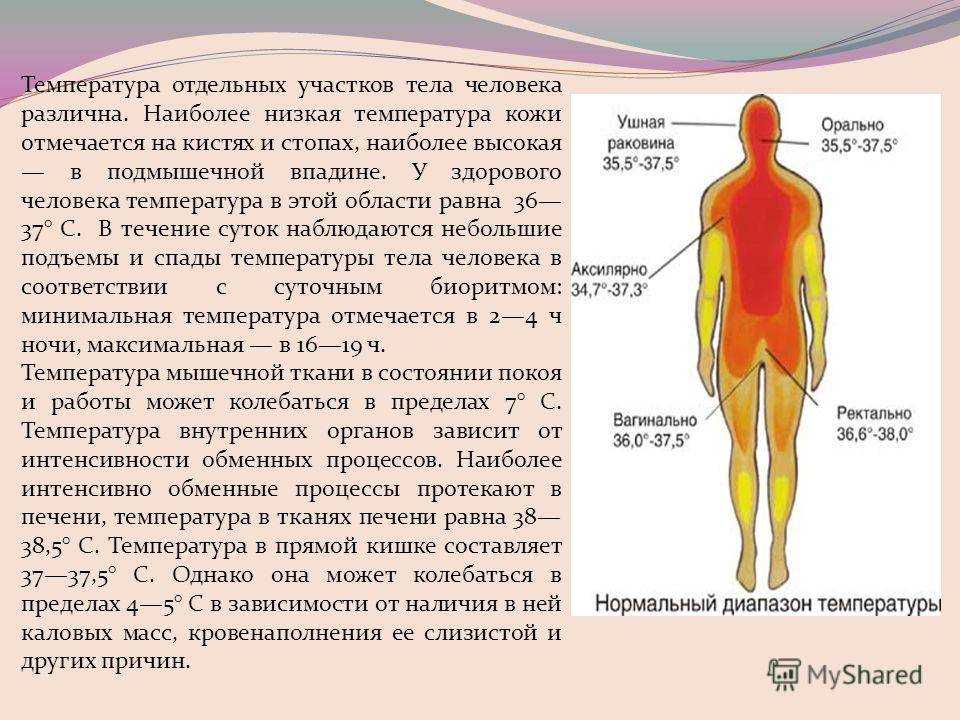 Единственный случай, когда повышенная температура может вызвать повреждение головного мозга, — это когда она превышает 108 градусов, и это происходит только при высокой температуре воздуха — например, когда детей оставляют в раскаленных машинах.
Единственный случай, когда повышенная температура может вызвать повреждение головного мозга, — это когда она превышает 108 градусов, и это происходит только при высокой температуре воздуха — например, когда детей оставляют в раскаленных машинах.
Миф: Любая повышенная температура выше 98,6 — лихорадка
Факт: Температура вашего ребенка колеблется в течение дня. Просто потому, что они могут чувствовать себя теплыми или иметь повышенную температуру выше 98,6, не означает, что у них лихорадка. Фактические пороги температуры следующие:
Миф: Высокая температура может вызвать опасные судороги.
Факт: Фебрильные судороги или судороги, вызванные лихорадкой, поражают только около 4% детей. Даже в этом случае фебрильные судороги не причиняют необратимого вреда и не означают, что у вашего ребенка повышен риск развития или когнитивных нарушений.
Ревматическая лихорадка: все, что вам нужно знать
Ревматическая лихорадка — это воспалительное заболевание
Ревматическая лихорадка — это состояние, которое может вызвать воспаление или отек сердца, суставов, головного мозга и кожи. Считается, что ревматическая лихорадка является иммунным ответом на более раннюю инфекцию.
Считается, что ревматическая лихорадка является иммунным ответом на более раннюю инфекцию.
В качестве защитной системы организма иммунная система играет важную роль в борьбе с инфекциями. Но когда иммунная система ошибочно атакует здоровые части тела, это вызывает воспаление (отек).
Как вы получаете ревматическую лихорадку
Ревматическая лихорадка может развиться, если фарингит или скарлатина не лечатся должным образом или после стрептококковых инфекций кожи (импетиго). Бактерии, называемые стрептококками группы А (стрептококки группы А), вызывают эти инфекции. Обычно для развития ревматической лихорадки требуется от 1 до 5 недель после одной из этих инфекций.
Ревматическая лихорадка не заразна
Люди не могут заразиться ревматической лихорадкой от кого-то еще, потому что это иммунный ответ, а не инфекция. Однако люди со стрептококковой инфекцией группы А могут передавать бактерии другим.
Лихорадка и болезненность суставов являются общими симптомами
Симптомы ревматизма могут включать:
- Лихорадка
- Артрит (болезненные, чувствительные суставы), чаще всего в коленях, лодыжках, локтях и запястьях
- Симптомы застойной сердечной недостаточности, включая боль в груди, одышку, учащенное сердцебиение
- Усталость (усталость)
- Хорея (судорожные, неконтролируемые движения тела)
В редких случаях симптомы могут включать узелки (безболезненные припухлости) возле суставов или сыпь в виде розовых колец с четким центром.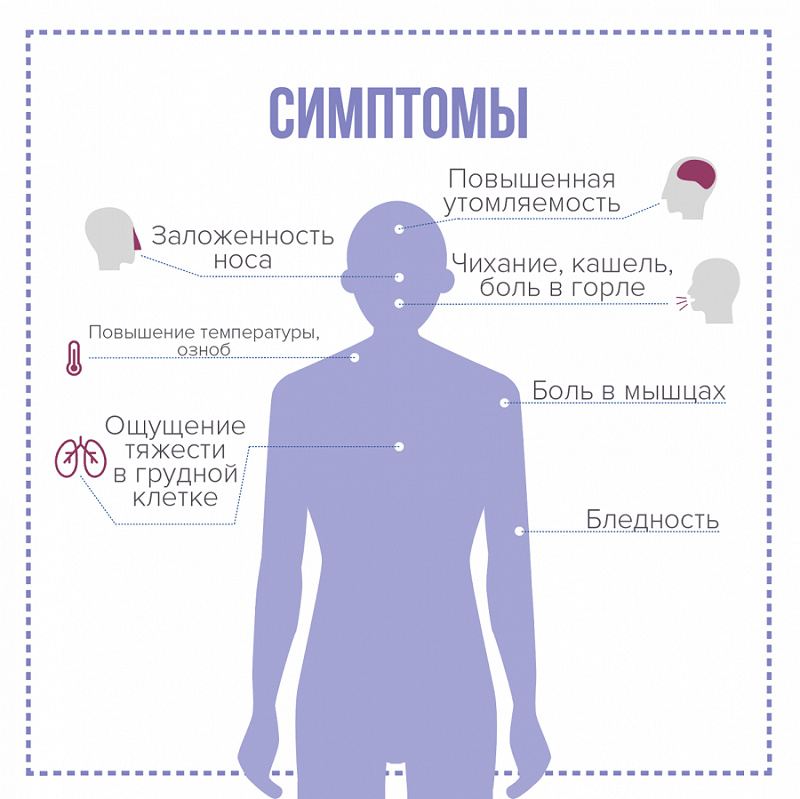
Кроме того, у больного ревматизмом могут быть:
- Новый шум в сердце
- Увеличенное сердце
- Жидкость вокруг сердца
Некоторые люди подвержены повышенному риску
Любой человек может заболеть ревматизмом после перенесенного острого фарингита, скарлатины или импетиго. Есть некоторые факторы, которые могут увеличить риск развития ревматизма.
Возраст
Ревматическая лихорадка чаще встречается у детей школьного возраста (от 5 до 15 лет). Ревматическая лихорадка очень редко встречается у детей младше 3 лет и взрослых.
Групповые настройки
Инфекционные заболевания, в том числе стрептококковые инфекции группы А, имеют тенденцию распространяться в местах скопления больших групп людей. Стесненные условия могут увеличить риск заражения ангиной, скарлатиной или импетиго и, следовательно, ревматизмом, если их не лечить должным образом. Эти настройки включают:
- Школы
- Детские сады
- Военные учебные заведения
Другие факторы здоровья
Кто-то, у кого в прошлом был ревматизм, с большей вероятностью снова заболеет ревматизмом, если он снова заболеет ангиной, скарлатиной или импетиго.
При постановке диагноза ревматизма врачи смотрят, насколько хорошо работает сердце.
Многие тесты и анализы помогают врачам диагностировать ревматическую лихорадку
Для диагностики ревматической лихорадки не существует единого теста. Вместо этого врачи могут искать признаки болезни, проверять историю болезни пациента и использовать множество тестов, в том числе:
- Мазок из горла для выявления стрептококковой инфекции группы А
- Анализ крови для поиска антител, чтобы определить, не было ли у пациента недавно инфекции стрептококка группы А
- Электрокардиограмма или ЭКГ (проверка того, насколько хорошо работает сердце)
- Эхокардиография или эхокардиография (тест, который создает фильм о работе сердечной мышцы)
Лечение направлено на купирование воспаления и симптомов
Врачи лечат симптомы ревматической лихорадки лекарствами для снижения температуры, боли и общего воспаления.
Кроме того, все пациенты с ревматизмом должны получать антибиотики для лечения стрептококковых инфекций группы А.
Людям, у которых развивается ревматическая болезнь сердца (длительное поражение сердца) с симптомами сердечной недостаточности, также могут потребоваться лекарства для лечения этого состояния.
Серьезные осложнения включают долговременное поражение сердца
Если ревматическую лихорадку не лечить быстро, может развиться ревматическая болезнь сердца. Ревматическая болезнь сердца ослабляет клапаны между камерами сердца. Тяжелая ревматическая болезнь сердца может потребовать операции на сердце и привести к смерти.
Защитите себя и других
Наличие стрептококковой инфекции группы А не защищает от повторного заражения в будущем. Люди также могут болеть ревматизмом более одного раза. Однако есть вещи, которые люди могут сделать, чтобы защитить себя и других.
Надлежащая гигиена
Лучший способ избежать заражения или распространения стрептококковых бактерий группы А — часто мыть руки. Это особенно важно после кашля или чихания и перед приготовлением пищи или едой.

 В основе болезни лежит вирусная инфекция, которая сопровождается не только гипертермией, но и сильными головными болями, ломотой в мышцах, а у маленьких детей часто также тошнотой и рвотой;
В основе болезни лежит вирусная инфекция, которая сопровождается не только гипертермией, но и сильными головными болями, ломотой в мышцах, а у маленьких детей часто также тошнотой и рвотой;