Можно ли умереть от сердечной недостаточности: Внезапная сердечная смерть и её профилактика
Острая сердечная недостаточность симптомы и причины. Острая сердечная недостаточность лечение в Ильинской больнице.
Острая сердечная недостаточность – одно из самых опасных состояний в кардиологической практике. Это конечный этап развития всех прогрессирующих болезней сердца. При острой сердечной недостаточности быстро снижается насосная функция сердца, а значит и его возможность обеспечивать ткани и органы кровью и кислородом. Главная угроза острой сердечной недостаточности – смерть.
- Экстренная помощь в Ильинской больнице
Ильинская
больница круглосуточно готова к оказанию неотложной кардиологической помощи.
Один из ключевых навыков наших специалистов — правильная стратегия ведения
пациентов с острой сердечной недостаточностью. При наличии показаний пациенту
будет экстренно проведена эндоваскулярная операция по стентированию коронарных
артерий. В Ильинской больнице функционирует отделение кардиореанимации. Применяются
методы инвазивного мониторинга, когда в полости сердца устанавливаются
катетеры, позволяющие отреагировать на изменения его работы намного раньше, чем
пациент это ощутит и предпринять верные упреждающие действия.
Применяются
методы инвазивного мониторинга, когда в полости сердца устанавливаются
катетеры, позволяющие отреагировать на изменения его работы намного раньше, чем
пациент это ощутит и предпринять верные упреждающие действия.
- Причины острой сердечной недостаточности
Причин у острой сердечной недостаточности много. Самая
частая – инфаркт миокарда. После тромбоза коронарной артерии большой фрагмент сердечной мышцы погибает, мощность «главного мотора»
снижается. Другими причинами могут стать болезни сердечной мышцы: наследственные
заболевания (кардиомиопатии), болезни, связанные с воспалением — миокардиты, прогрессирующая алкогольная болезнь сердца. Также среди причин и различные
клапанные пороки, которые могут протекать с минимальной клинической
симптоматикой очень долго. Если не прибегать к кардиохирургическому
воздействию, то клапанные пороки могут проявиться острой сердечной
недостаточностью (или декомпенсацией хронической сердечной недостаточности, в
зависимости от вида порока).
Есть ещё один интересный тип сердечной недостаточности. При нём сердце в целом может обеспечивать органы кровью в более или менее адекватном режиме. Но даётся это ему повышением давления в одной из камер – в нашем «главном насосе», в левом желудочке. В этой ситуации резко возрастает давление в малом круге кровообращения – в сосудах лёгких. Возникает сильнейшая одышка, отёк лёгких. Человек может умереть при формально нормальном сердечном выбросе.
Этот тип сердечной недостаточности трудно отследить, потому что изменения на кардиограмме минимальны, насосная функция сердца нормальна, а в сосудах лёгких происходит катастрофа. Сегодня таких пациентов много, так как длительная
 И он сильно отличается от другого типа
сердечной недостаточности, при котором есть снижение насосной функции сердца – например,
при инфаркте.
И он сильно отличается от другого типа
сердечной недостаточности, при котором есть снижение насосной функции сердца – например,
при инфаркте.- Лечение острой сердечной недостаточности
Больной с острой сердечной недостаточностью должен наблюдаться в отделении реанимации. Лечение таких пациентов затруднено.
Лекарственные препараты. Если есть серьёзные повреждения, то далеко не всегда возможно поддержать функцию сердца лекарственными препаратами. Действия кардиореаниматологов можно сравнить с действиями скрипача-виртуоза, который пытается настроить частоту сердечных сокращений, сердечный выброс, по-разному расширить или сузить сосуды в разных регионах и обеспечить нормальный кровоток сосудов сердца, отрегулировав приемлемое артериальное давление. Чтобы успешно лечить пациента с острой сердечной недостаточностью, кардиореаниматолог должен учесть огромное количество факторов.
Стентирование. Если причиной острой сердечной
недостаточности был инфаркт миокарда, можно провести стентирование — устранить
тромб и восстановить кровоток. Конечно, при условии, если мы успеваем это
сделать в ближайшие 12 – 24 часа после развития тромбоза, когда клетки сердца
ещё живы. Узнать больше.
Если причиной острой сердечной
недостаточности был инфаркт миокарда, можно провести стентирование — устранить
тромб и восстановить кровоток. Конечно, при условии, если мы успеваем это
сделать в ближайшие 12 – 24 часа после развития тромбоза, когда клетки сердца
ещё живы. Узнать больше.
Экстракорпоральная мембранная оксигенация. Часто встречается ситуация, когда
состояние сердечной мышцы настолько тяжелое, что для действия лекарственных
препаратов просто нет мишени. На западе у таких пациентов активно используются
различные устройства для поддержки кровообращения. В частности, можно забрать у
человека венозную кровь, запустить её в специальное устройство, которое будет
обогащать её кислородом. Такая кровь вливается человеку в одну из вен, затем
попадает в лёгкие и дополнительно обогащается кислородом. Так общее количество
кислорода в крови будет возрастать и спасать человеку жизнь. Это технология называется
экстракорпоральной мембранной оксигенацией.
Искусственный левый желудочек. Можно установить внутри сердца специальное устройство, которое берет на себя часть функции левого желудочка. Эти устройства могут быть временными или постоянными. Речь идёт об искусственном левом желудочке, который сегодня активно устанавливают на западе. Российские учёные из Зеленограда наладили производство левых желудочков весьма достойного качества. Установка искусственного левого желудочка пациенту с острой сердечной недостаточностью может быть крайней мерой. Человек будет жить с ним настолько долго, насколько это вообще возможно. Либо это может быть временной мерой до трансплантации сердца. Модели искусственных левых желудочков могут работать несколько лет. Однако для молодого человека это небольшой срок, и таким пациентам часто требуется пересадка сердца.
Специалисты по этой проблеме
ЩекочихинДмитрийЮрьевич
Кардиолог, терапевт.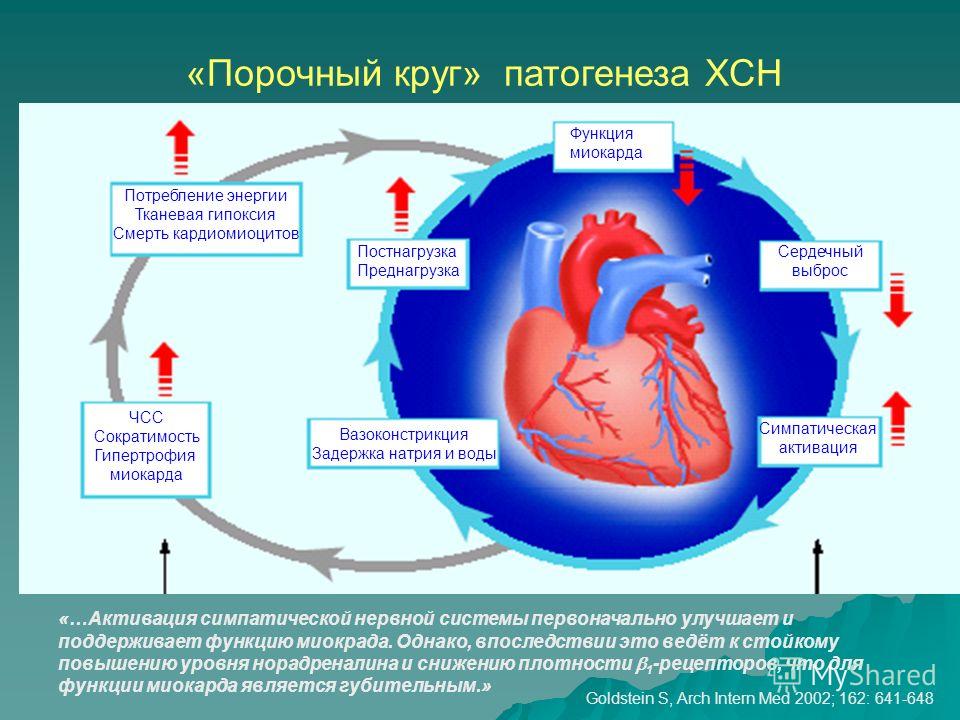
ТерехинСергейАнатольевич
Рентгеноэдоваскулярный хирург
Кандидат медицинских наук.
ГришковецАндрейИванович
Кардиолог
КоробаГригорийСтаниславович
Врач-терапевт, врач общей практики, кардиолог
ШмыреваМарияВикторовна
Кардиолог, терапевт
ВоструховаСветланаВикторовна
Кардиолог-сомнолог
СорокинаЕленаГеннадьевна
Кардиолог, терапевт
ШорниковСергейБорисович
Кардиолог
Показать еще
Поделиться страницей
Сердце остановилось из-за несчастной любви: реальные случаи
Действительно ли стресс от переживаний, связанных с расставанием, прекращением отношений или любовными размолвками, может оказаться смертельным? Ты удивишься, но это не фигура речи, умереть от несчастной любви, к сожалению, вполне реально. Впрочем, губительными могут оказаться и вполне положительные события, например неожиданный подарок или долгожданная встреча.
Впрочем, губительными могут оказаться и вполне положительные события, например неожиданный подарок или долгожданная встреча.
Редакция сайта
Теги:
Болезни сердца
Сердечно-сосудистая недостаточность
Getty Images
Не занимайтесь самолечением! В наших статьях мы собираем последние научные данные и мнения авторитетных экспертов в области здоровья. Но помните: поставить диагноз и назначить лечение может только врач.
Что такое синдром разбитого сердца?
При синдроме разбитого сердца миокард – сердечная мышца – начинает сокращаться хуже, а часть левого желудочка, одного из отделов сердца, становится похожа на эту самую ловушку для осьминогов. Сердце, ранее работавшее как слаженный организм, перестает функционировать нормально. Пока большая часть сердечной мышцы сокращается как прежде или даже сильнее, участок левого желудка остается раздутым и перестает выполнять свою роль.
Сердце, ранее работавшее как слаженный организм, перестает функционировать нормально. Пока большая часть сердечной мышцы сокращается как прежде или даже сильнее, участок левого желудка остается раздутым и перестает выполнять свою роль.
В результате нормальная работа сердца нарушается, оно оказывается неспособно перекачивать кровь в полном объеме. Развиваются симптомы сердечной недостаточности, появляются головокружение, боли в груди, одышка, избыточное потоотделение. Эти признаки могут появиться как спустя несколько минут после возникших изменений, так и через несколько часов.
Почему он возникает?
Кардиомиопатия такоцубо, которую также называют стрессовой кардиомиопатией, может быть последствием как физического, так и эмоционального стресса. Страх, злость, тяжелая утрата, приступ астмы, высокая температура, инсульт могут спровоцировать проявление синдрома разбитого сердца. Нередки случаи, когда нарушения возникают из-за стресса, связанного с каким-то положительным, но очень эмоциональным событием: внезапным сюрпризом, поздравлением с важной датой, получением долгожданного известия или, например, выигрышем в лотерею.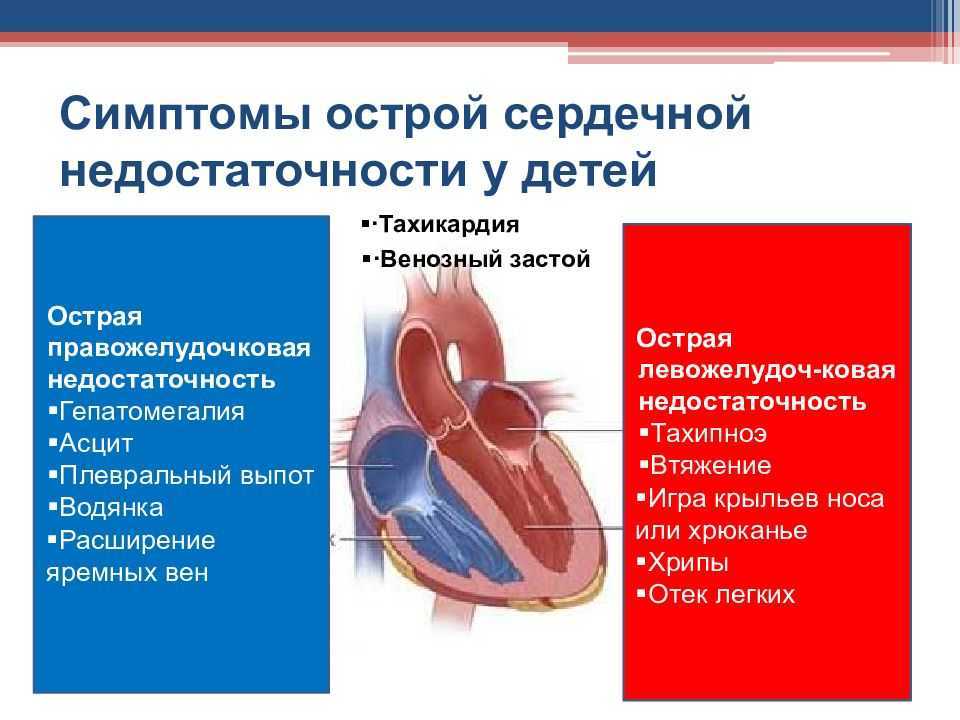
Пока у ученых нет однозначного ответа о причинах и механизме развития синдрома разбитого сердца, однако совершенно очевидно, что изменения в работе сердца связаны с повышением уровня так называемых гормонов стресса, главным образом адреналина.
Ряд последних исследований указывает на то, что синдром разбитого сердца может развиваться у пациентов на фоне коронавирусной инфекции. Заболевание часто не замечают, однако оно может значительно ухудшить состояние пациентов, а также снизить их шансы на скорое выздоровление.
Синдром разбитого сердца появляется внезапно как реакция на какой-то стрессовый фактор, неважно – негативный или направленный на положительные эмоции. Загрудинные боли, одышка, тахикардия, головокружение в любом случае должны стать поводом для обращения к врачу.
Однако в том случае, если такое состояние возникает часто, вряд ли оно связано со стрессовой кардиомиопатией – это, впрочем, не исключает необходимости обращения к кардиологу или терапевту.
Синдром разбитого сердца может привести к смерти?
Большинство пациентов с синдромом разбитого сердца – женщины в постменопаузе. Мужчины сталкиваются с заболеванием достаточно редко, хотя патология может возникать и у них, и даже у детей. Кроме женского пола и возраста дополнительными факторами риска являются неврологические заболевания в анамнезе, депрессия и повышенная тревожность.
Из-за того, что симптомы инфаркта и синдрома разбитого сердца схожи – оба заболевания проявляются болями в груди, затрудненным дыханием, а также сходной картиной на электрокардиограмме – часть случаев кардиомиопатии такоцубо принимают за инфаркт. Каждый двадцатый пациент, госпитализированный с инфарктом, на самом деле страдает от стрессовой кардиомиопатии.
Однако никаких тромбов, мешающих поступлению крови к миокарду, как это происходит при инфаркте, при синдроме разбитого сердца не обнаруживается, а потому отмирания части сердечной мышцы не происходит.
Изменения, вызванные кардиомиопатией такоцубо, обратимы. Большинство пациентов, у которых развился синдром разбитого сердца, со временем восстанавливаются, а работа сердечной мышцы приходит в норму. Пациенты обычно испытывают всего один эпизод стрессовой кардиомиопатии в жизни, повторные случаи встречаются довольно редко – не более чем в 5% случаев.
Однако в каждом втором случае при синдроме разбитого сердца развиваются осложнения, а в некоторых случаях болезнь действительно оказывается смертельной. Один из самых известных случаев – смерть актрисы Дэбби Рейнольдс, которая умерла спустя день после своей дочери Кэрри Фишер.
Вероятность летального исхода повышается, если у пациента есть сопутствующие заболевания: сердечная недостаточность, вызванная иными причинами, пониженное давление, нарушения сердечного ритма.
Пациенты с сердечной недостаточностью слишком оптимистичны
Исследование показывает, что пациенты переоценивают ожидаемую продолжительность жизни
Автор: Дженнифер Уорнер .
Новое исследование показывает, что почти две трети людей с застойной сердечной недостаточностью переоценивают оставшуюся продолжительность жизни в среднем на 40% по сравнению с тем, что реалистично, исходя из их прогноза.
Сердечная недостаточность, которая возникает, когда сердце слишком слабое, чтобы перекачивать достаточное количество крови для удовлетворения потребностей организма, ежегодно вызывает 55 000 смертей и косвенно способствует еще 230 000 смертей ежегодно в США неудачное лечение, исследователи говорят, что прогноз для людей с этим заболеванием по-прежнему безрадостен: около 50% из них имеют среднюю продолжительность жизни менее пяти лет. У пациентов с запущенными формами сердечной недостаточности почти 90% умирают в течение одного года.
«Восприятие пациентом прогноза важно, потому что оно коренным образом влияет на принятие медицинских решений в отношении лекарств, устройств, трансплантации и ухода в конце жизни», — пишет исследователь Ларри А. Аллен, доктор медицинских наук, MHS, из Института клинических исследований Дьюка и коллеги в Журнал Американской медицинской ассоциации.
Сердечная недостаточность Ожидания нереалистичны?
В ходе исследования ученые опросили 122 человека (средний возраст 62 года) с застойной сердечной недостаточностью от умеренной до тяжелой степени, чтобы выяснить, как они оценивают ожидаемую продолжительность жизни.
Они обнаружили, что пациенты с сердечной недостаточностью склонны переоценивать ожидаемую продолжительность жизни примерно на три года. Средняя оценка выживаемости пациентов составила 13 лет по сравнению с оценкой утвержденной медицинской модели в 10 лет.
В целом, 63% людей с сердечной недостаточностью переоценили оставшуюся продолжительность жизни в среднем на 40% по сравнению с прогнозами медицинской модели. Те, кто был моложе и с более тяжелым заболеванием, скорее всего, переоценивали, сколько им осталось жить.
В течение трехлетнего периода наблюдения умерло 29% людей, принимавших участие в исследовании. Исследователи не обнаружили связи между представлениями о более продолжительной продолжительности жизни и выживаемостью.
Ожидаемая продолжительность жизни — дело индивидуальное
«Точные причины этого несоответствия неизвестны, но они могут отражать надежду или могут быть результатом неадекватного общения между клиницистами и их пациентами по поводу прогноза», — пишут исследователи. «Поскольку различия в ожиданиях в отношении прогноза могут повлиять на принятие решений в отношении передовых методов лечения и планирования на конец жизни, необходимы дальнейшие исследования как степени, так и основных причин этих различий».
В редакционной статье, сопровождающей исследование, Клайд В. Янси, доктор медицинских наук из Медицинского центра Университета Бейлора в Далласе, пишет, что прогнозирование ожидаемой продолжительности жизни людей с сердечной недостаточностью не является точной наукой, и остается много вопросов о моделях клинического прогнозирования.
Таким образом, до тех пор, пока эти вопросы не будут полностью решены, люди должны придерживаться индивидуального процесса принятия решений относительно помощи в конце жизни, руководствуясь мнением врача.
Сердечная недостаточность: симптомы, причины и типы
Сердечная недостаточность характеризуется неспособностью сердца перекачивать достаточное количество крови в организм. Без достаточного кровотока нарушаются все основные функции организма. Сердечная недостаточность — это состояние или совокупность симптомов, которые ослабляют или делают сердце жестче.
У некоторых людей с сердечной недостаточностью сердцу трудно перекачивать достаточное количество крови для поддержки других органов тела. У других людей может наблюдаться затвердевание и ригидность самой сердечной мышцы, что блокирует или уменьшает приток крови к сердцу.
Сердечная недостаточность может поражать правую или левую сторону сердца или обе одновременно. Это может быть острое (кратковременное) или хроническое (продолжающееся) состояние.
- При острой сердечной недостаточности симптомы появляются внезапно, но достаточно быстро проходят.
 Это состояние может возникнуть после сердечного приступа. Это также может быть результатом проблемы с сердечными клапанами, которые контролируют поток крови в сердце.
Это состояние может возникнуть после сердечного приступа. Это также может быть результатом проблемы с сердечными клапанами, которые контролируют поток крови в сердце. - При хронической сердечной недостаточности симптомы сохраняются постоянно и не улучшаются с течением времени. Большинство случаев сердечной недостаточности являются хроническими.
По данным Центров по контролю и профилактике заболеваний (CDC), около 6,2 миллиона американцев страдают сердечной недостаточностью. Большинство случаев диагностируют у мужчин. Однако женщины чаще умирают от сердечной недостаточности, если это состояние не лечится.
Сердечная недостаточность — серьезное заболевание, требующее лечения. Раннее лечение увеличивает ваши шансы на долгосрочное выздоровление с меньшим количеством осложнений. Немедленно позвоните своему врачу, если у вас есть какие-либо симптомы сердечной недостаточности.
Сердечная недостаточность чаще всего связана с другим заболеванием. Наиболее распространенной причиной сердечной недостаточности является ишемическая болезнь сердца (ИБС), заболевание, вызывающее сужение артерий, снабжающих сердце кровью и кислородом. Другие состояния, которые могут увеличить риск развития сердечной недостаточности, включают:
Наиболее распространенной причиной сердечной недостаточности является ишемическая болезнь сердца (ИБС), заболевание, вызывающее сужение артерий, снабжающих сердце кровью и кислородом. Другие состояния, которые могут увеличить риск развития сердечной недостаточности, включают:
- кардиомиопатию, заболевание сердечной мышцы, вызывающее слабость сердца
- врожденный порок сердца
- сердечный приступ
- порок сердечного клапана0049
- certain types of arrhythmias, or irregular heart rhythms
- high blood pressure
- emphysema, a disease of the lung
- untreated sleep apnea
- diabetes
- an overactive or underactive thyroid
- HIV
- severe forms of anemia
- некоторые виды лечения рака, такие как химиотерапия
- расстройство, связанное со злоупотреблением психоактивными веществами
Симптомы сердечной недостаточности могут включать:
- усталость
- Внезапное увеличение веса
- Потеря аппетита
- Постоянный кашель
- НЕРЕГОВОГО ОМОТА
- Сердечное пальпирование
- .

- одышка в положении лежа.
- выступающие шейные вены
Сердечная недостаточность может возникать как в левой, так и в правой половине сердца. Также возможно, что обе стороны вашего сердца откажут одновременно.
Сердечная недостаточность также классифицируется как диастолическая или систолическая.
Левосторонняя сердечная недостаточность
Левосторонняя сердечная недостаточность является наиболее распространенным типом сердечной недостаточности.
Левый желудочек расположен в нижней левой части сердца. Эта область перекачивает богатую кислородом кровь к остальным частям тела.
Левосторонняя сердечная недостаточность возникает, когда левый желудочек не работает эффективно. Это мешает вашему телу получать достаточно крови, богатой кислородом. Вместо этого кровь возвращается в легкие, что вызывает одышку и накопление жидкости.
Правосторонняя сердечная недостаточность
Правый желудочек сердца отвечает за перекачку крови в легкие для сбора кислорода.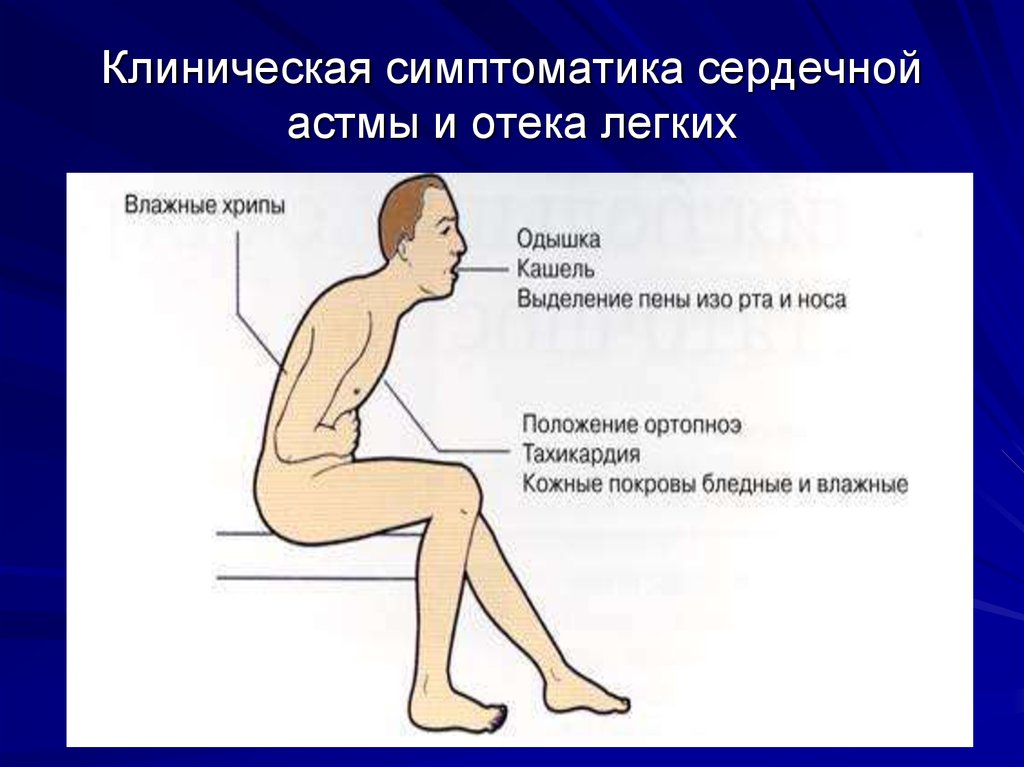 Правосторонняя сердечная недостаточность возникает, когда правая сторона сердца не может эффективно выполнять свою работу.
Правосторонняя сердечная недостаточность возникает, когда правая сторона сердца не может эффективно выполнять свою работу.
Обычно вызывается левосторонней сердечной недостаточностью. Скопление крови в легких, вызванное левосторонней сердечной недостаточностью, заставляет правый желудочек работать с большей нагрузкой. Это может вызвать нагрузку на правую сторону сердца и привести к его отказу.
Правосторонняя сердечная недостаточность также может возникать из-за других состояний, таких как заболевания легких или заболевания клапанов. Правосторонняя сердечная недостаточность характеризуется отечностью нижних конечностей или живота. Этот отек вызван скоплением жидкости в ногах, ступнях и животе.
Диастолическая сердечная недостаточность
Диастолическая сердечная недостаточность возникает, когда сердечная мышца становится более жесткой, чем обычно. Жесткость, которая обычно возникает из-за болезни сердца, означает, что ваше сердце не наполняется кровью легко. Это известно как диастолическая дисфункция. Это приводит к отсутствию притока крови к остальным органам тела.
Это известно как диастолическая дисфункция. Это приводит к отсутствию притока крови к остальным органам тела.
Диастолическая сердечная недостаточность чаще встречается у женщин, чем у мужчин.
Систолическая сердечная недостаточность
Систолическая сердечная недостаточность возникает, когда сердечная мышца теряет способность сокращаться. Сокращения сердца необходимы, чтобы перекачивать богатую кислородом кровь в организм. Эта проблема известна как систолическая дисфункция и обычно развивается, когда ваше сердце слабое и может быть увеличено.
Систолическая сердечная недостаточность чаще встречается у мужчин, чем у женщин.
Как диастолическая, так и систолическая сердечная недостаточность может возникать как в левой, так и в правой половине сердца. У вас может быть любое состояние с обеих сторон сердца.
Сердечная недостаточность может случиться с каждым. Однако некоторые факторы могут увеличить риск развития этого состояния.
Сердечная недостаточность встречается чаще у мужчин по сравнению с женщинами, хотя распространенность примерно одинакова для всех полов.
Люди с заболеваниями, поражающими сердце, также подвержены повышенному риску. Эти состояния включают:
- гипертонию
- апноэ во сне
- диабет
- ишемическую болезнь сердца
- заболевание клапана
- Анемия
- Гипертиреоз
- Гипотиреоз
- Эмфизема
Определенное поведение также может увеличить риск развития сердечной недостаточности, в том числе:
- .
- Впитывание. достаточная физическая нагрузка
- избыточный вес или ожирение
Медицинский осмотр
Ваш врач может провести медицинский осмотр для выявления признаков сердечной недостаточности. Например, отек ног, нерегулярный сердечный ритм и вздутие шейных вен могут привести к тому, что ваш врач диагностирует сердечную недостаточность.
Эхокардиограмма
Эхокардиограмма является наиболее эффективным способом диагностики сердечной недостаточности. Он использует звуковые волны для создания подробных изображений вашего сердца, которые помогают вашему врачу оценить повреждение вашего сердца, функцию сжатия и расслабления и определить основные причины вашего состояния.
Ваш врач может использовать эхокардиограмму вместе с другими тестами.
Другие тесты
| Рентген грудной клетки | Этот тест позволяет получить изображения сердца и окружающих органов. |
| МРТ сердца | МРТ позволяет получать изображения сердца без использования радиации. |
| ядерное сканирование | В ваше тело вводят очень маленькую дозу радиоактивного материала для создания изображений камер вашего сердца. |
| катетеризация или коронарография | В этом типе рентгенологического исследования врач вводит катетер в кровеносный сосуд, обычно в пах или руку. Затем они направляют его в сердце. Этот тест может показать, сколько крови в настоящее время проходит через сердце. |
| стресс-экзамен | Во время стресс-теста аппарат ЭКГ контролирует работу вашего сердца, пока вы бегаете на беговой дорожке или выполняете другие упражнения. |
| Мониторинг по Холтеру | Накладки с электродами помещаются на грудь и прикрепляются к небольшому устройству, называемому холтеровским монитором, для этого теста. Аппарат записывает электрическую активность вашего сердца в течение как минимум 24–48 часов. Аппарат записывает электрическую активность вашего сердца в течение как минимум 24–48 часов. |
| Анализ крови BNP | Анализ крови BNP проводится путем забора крови из вены на руке. Этот тест может выявить повышение уровня гормона натрийуретического пептида (BNP) типа B, что может указывать на сердечную недостаточность. |
Лечение сердечной недостаточности зависит от тяжести вашего состояния и типа сердечной недостаточности.
Раннее начало лечения может довольно быстро облегчить симптомы, но вы все равно должны регулярно проходить обследование и наблюдаться у врача каждые 3–6 месяцев. Главной целью лечения является увеличение продолжительности жизни.
Лечение сердечной недостаточности может включать одно или несколько из следующего:
- медикаментозное лечение
- шунтирование
- чрескожное коронарное вмешательство
- кардиостимулятор
- имплантируемый кардиовертер-дефибриллятор (ИКД)
- трансплантация
Давайте подробнее рассмотрим каждый из этих методов лечения и их последствия.
Лекарства
Ранние стадии сердечной недостаточности можно лечить с помощью лекарств, которые помогут облегчить симптомы и предотвратить ухудшение состояния. Определенные лекарства назначают для:
- улучшения способности сердца перекачивать кровь
- уменьшают образование тромбов
- уменьшают частоту сердечных сокращений, когда это необходимо
- удаляют избыток натрия и восполняют уровень калия лекарства могут включать:
- препараты для разжижения крови
- ингибиторы ангиотензинпревращающего фермента (АПФ)
- блокаторы рецепторов ангиотензина II (БРА)
- бета-блокаторы
- calcium channel blockers
- cholesterol-lowering medications
- nitrates
- angiotensin receptor-neprilysin inhibitors (ARNI)
- sodium-glucose cotransporter-2 (SGLT2) inhibitors
- hydralazine
- ivabradine in some cases
- verquvo (vericiguat ) в некоторых случаях
Всегда консультируйтесь со своим врачом, прежде чем принимать новые лекарства.
 Некоторые лекарства полностью запрещены для людей с сердечной недостаточностью, в том числе напроксен (Aleve, Naprosyn) и ибупрофен (Advil, Midol).
Некоторые лекарства полностью запрещены для людей с сердечной недостаточностью, в том числе напроксен (Aleve, Naprosyn) и ибупрофен (Advil, Midol).Хирургия
Шунтирование
Некоторым людям с сердечной недостаточностью требуется хирургическое вмешательство, например коронарное шунтирование. Во время этой операции ваш хирург возьмет здоровую часть артерии или вены и прикрепит ее к заблокированной коронарной артерии. Это позволяет крови обходить заблокированную, поврежденную артерию и течь через новую.
Чрескожное коронарное вмешательство (ЧКВ)
Ваш врач может также предложить процедуру, известную как чрескожное коронарное вмешательство (ЧКВ). При этой процедуре в закупоренную или суженную артерию вводят катетер с прикрепленным небольшим баллоном. Как только катетер достигает поврежденной артерии, хирург надувает баллон, чтобы открыть артерию.
Вашему хирургу может потребоваться установить постоянный стент или трубку из проволочной сетки в закупоренную или суженную артерию.
 Стент постоянно удерживает вашу артерию открытой и может помочь предотвратить дальнейшее сужение артерии.
Стент постоянно удерживает вашу артерию открытой и может помочь предотвратить дальнейшее сужение артерии.Кардиостимуляторы
Другим людям с сердечной недостаточностью для контроля сердечного ритма потребуются кардиостимуляторы. Эти небольшие устройства помещаются в грудь. Они могут замедлить частоту сердечных сокращений, если сердце бьется слишком быстро, или увеличить частоту сердечных сокращений, если сердце бьется слишком медленно. Кардиостимуляторы часто используются вместе с операцией шунтирования, а также с лекарствами.
Имплантируемый кардиовертер-дефибриллятор (ИКД)
ИКД — это устройство с питанием от батареи, которое отслеживает частоту сердечных сокращений и при обнаружении аномального сердечного ритма применяет к сердцу разряд. Этот шок возвращает частоту сердечных сокращений к нормальному ритму. ИКД рекомендуется людям с фракцией выброса (сколько крови выбрасывает ваше сердце при каждом сокращении) менее 35 процентов (если не из-за закупорки) и
Хирургия трансплантации
Трансплантация сердца используется на последних стадиях развития сердца неэффективность, когда все другие методы лечения оказались неэффективными.
 Во время трансплантации хирург удаляет все сердце или его часть и заменяет его сердцем донора.
Во время трансплантации хирург удаляет все сердце или его часть и заменяет его сердцем донора.Некоторые меры по изменению образа жизни могут помочь в лечении сердечной недостаточности и предотвратить ее развитие. Поддержание умеренного веса и регулярные физические упражнения могут значительно снизить риск сердечной недостаточности. Сокращение количества соли в вашем рационе также может снизить риск.
Другие привычки, которые могут предотвратить сердечную недостаточность, включают:
- ограничение потребления алкоголя
- отказ от курения
- отказ от продуктов с высоким содержанием жиров
- достаточное количество сна
- оставаться активным
Невылеченная сердечная недостаточность может в конечном итоге привести к застойной сердечной недостаточности (ЗСН), состоянию, при котором кровь скапливается в других частях тела. В этом потенциально опасном для жизни состоянии у вас может возникнуть задержка жидкости в конечностях, а также в ваших органах, таких как печень и легкие.

Дополнительные осложнения сердечной недостаточности могут включать:
- инсульт
- тромбоэмболию
- аритмии, такие как мерцательная аритмия
- почечная дисфункция
Сердечный приступ
Сердечный приступ может также произойти из-за осложнения, связанного с сердечной недостаточностью.
Немедленно позвоните в 911 или в местную службу экстренной помощи, если у вас есть следующие симптомы:
- сдавливающая боль в груди
- дискомфорт в груди, такой как сдавливание или стеснение
- дискомфорт в верхней части тела, включая онемение или похолодание
- усталость
- головокружение
- учащенное сердцебиение
- рвота
- тошнота
- холодный пот
Сердечная недостаточность обычно является хроническим заболеванием, которое требует постоянного лечения для предотвращения осложнений. Если сердечную недостаточность не лечить, сердце может ослабеть настолько сильно, что это вызовет опасное для жизни осложнение.


 Это состояние может возникнуть после сердечного приступа. Это также может быть результатом проблемы с сердечными клапанами, которые контролируют поток крови в сердце.
Это состояние может возникнуть после сердечного приступа. Это также может быть результатом проблемы с сердечными клапанами, которые контролируют поток крови в сердце.
 Некоторые лекарства полностью запрещены для людей с сердечной недостаточностью, в том числе напроксен (Aleve, Naprosyn) и ибупрофен (Advil, Midol).
Некоторые лекарства полностью запрещены для людей с сердечной недостаточностью, в том числе напроксен (Aleve, Naprosyn) и ибупрофен (Advil, Midol). Стент постоянно удерживает вашу артерию открытой и может помочь предотвратить дальнейшее сужение артерии.
Стент постоянно удерживает вашу артерию открытой и может помочь предотвратить дальнейшее сужение артерии. Во время трансплантации хирург удаляет все сердце или его часть и заменяет его сердцем донора.
Во время трансплантации хирург удаляет все сердце или его часть и заменяет его сердцем донора.
