Можно ли спасти если оторвался тромб: Можно ли спасти человека, если у него оторвался тромб? | Публикации
Лечение венозного тромбоза нижних конечностей в Киеве и Харькове
Иммунитет спасает нам жизни, но может и убить.
Благодаря иммунитету сгустки крови уменьшают наше кровотечение — без них мы лишились бы литров крови из-за обычного пореза.
К сожалению, защита организма часто оборачивается против нас. Яркий пример — венозный тромбоз нижних конечностей.
Чем опасно это явление?
Венозный тромбоз — это когда сгусток крови возникает в венах и постепенно их перекрывает. В результате нарушается кровообращение, и повреждаются стенки сосудов. Врачи ежегодно диагностируют сотни тысяч случаев тромбоза. Он встречается почти также часто, как сердечные приступы.
Хотя венозный тромбоз опасен, его можно вылечить. А ещё есть способы, которые снижают риск заболевания.
Угроза здоровью зависит от типа болезни:
- Тромбоз глубоких вен
Даже из названия понятно — сгустки крови формируются в сосудах, глубоко под поверхностью кожи.
- Лёгочная эмболия
Тяжёлая форма тромбоза. Когда тромб отрывается от венозной стенки и плывёт с кровотоком к сердцу, он часто застревает в лёгочных артериях. В таких случаях пациенту нужна срочная медицинская помощь.
Венозный тромбоз не всегда сопровождается симптомами — в половине случаев их просто нет. Но не спешите завидовать таким людям. Болезнь без внешних признаков сложнее диагностировать.
Симптомы венозного тромбоза
Одни признаки болезни указывают, что тромб перекрыл кровоток в сосудах. Другие — сигнализируют о проникновении сгустка крови в лёгкие.
Как же поступить?
Запишитесь на приём к флебологу если:
- Нога отекла
- Руки или ноги болят, особенно когда вы стоите или идёте
- Цвет кожи на ноге изменился
- Температура кожи увеличилась
- Вены раздулись, покраснели и затвердели
Есть и более тяжелые симптомы венозного тромбоза.
 Пациенту нужна срочная медицинская помощь, если к отёкам и боли в ногах добавляется:
Пациенту нужна срочная медицинская помощь, если к отёкам и боли в ногах добавляется:- Острая боль в груди
- Резкий кашель, иногда с кровью
- Прерывистое дыхание
- Боль в руках, плечах, спине и челюсти
- Боль при дыхании
- Сильное головокружение
- Ускоренное сердцебиение
Запомните как тяжёлые, так и лёгкие признаки венозного тромбоза нижних конечностей. Эти знания могут спасти вас от смерти. К несчастью, симптомы болезни наблюдаются не у всех пациентов.
Да, звучит глупо. Но лучше быстро обнаружить тромбоз, пусть и ценой своего дискомфорта, чем оставаться в неведении. Незнание смертельно опасно.
Даже если симптомов нет — регулярно проверяйте состояние сосудов.
Чем вызван венозный тромбоз
Заболевание ещё не изучено до конца, и многие его причины не известны. Сейчас флебологи уверены, что тромбы в сосудах появляются и растут из-за наследственных, приобретённых и поведенческих факторов.
- Генетическая предрасположенность
Недостаток природных антикоагулянтов в организме увеличивает вероятность венозного тромбоза в 10 раз. К счастью, этот признак встречается только у 1 человека из 5000.
- Раковые заболевания
Рак повышает риск тромбоза в 50 раз. В свою очередь, кровяные сгустки сокращают продолжительность жизни раковых пациентов. Сочетание этих болезней крайне опасно.
- Хирургические операции
Когда хирург режет больные ткани, организм увеличивает густоту крови и тромбы образуются чаще. Поэтому перед процедурами должна проводиться профилактика тромбоза.
- Госпитализация
Венозный тромбоз более опасен для пациентов на длительном лечении. Неизвестно, связано ли это с постельным режимом или с болезнями.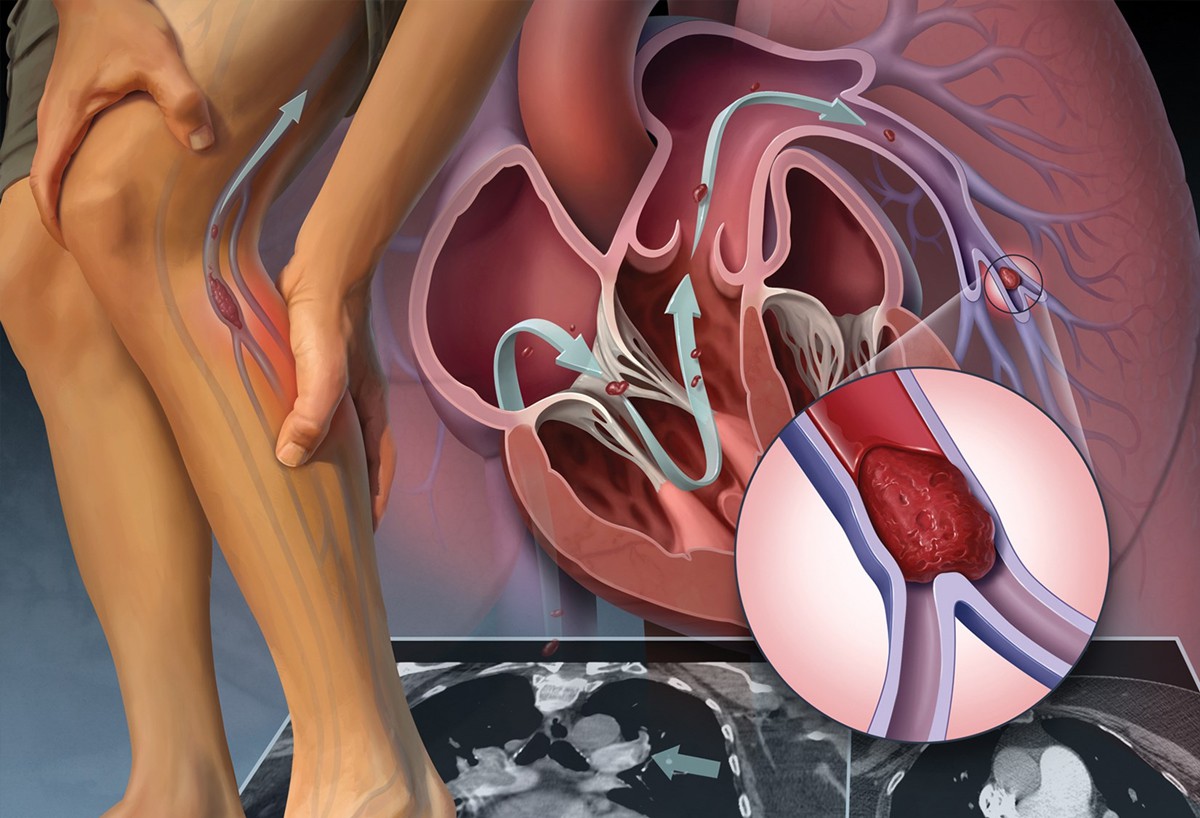
- Гормональные препараты
Многие гормональные средства увеличивают риск появления сгустков крови. Например, контрацептивы с эстрогеном — в 2-4 раза.
Исследования доказали влияние ожирения на количество тромбов в венах. Люди с лишним весом болеют в 2 раза чаще, чем те, кто следит за фигурой.
Как видите, никто не защищён от проблем с сосудами. Да, желательно избегать факторов риска, но это не всегда так просто. Мы можем лишь следить за здоровьем вен и регулярно консультироваться с флебологом.
Даже простая внимательность помогает предотвратить осложнения болезни.
От дискомфорта к реанимации. Осложнения венозного тромбоза
Первое осложнение — это ещё и тяжелый тип заболевания. Да, мы говорим о лёгочной эмболии. Тромб растёт в глубоких венах, потом отрывается и попадает в лёгкие. Там он перекрывает артерию, вызывая кашель с кровью, обмороки и боль в груди.
Да, мы говорим о лёгочной эмболии. Тромб растёт в глубоких венах, потом отрывается и попадает в лёгкие. Там он перекрывает артерию, вызывая кашель с кровью, обмороки и боль в груди.
Невозможно узнать, когда сгусток крови проберётся в лёгкие. Иногда он сразу отрывается от венозной стенки, иногда — через несколько недель.
От лёгочной эмболии страдает лишь каждый 10-й пациент с венозным тромбозом. Но скорее всего таких случаев больше, ведь зачастую тромбоз протекает бессимптомно.
Второе осложнение — хроническая венозная недостаточность. Вот в чём её суть.
Пока сгусток крови перекрывает кровоток, он повреждает венозные стенки и клапаны. Сосуды плохо перекачивают кровь даже после ликвидации тромба.
Хроническая венозная недостаточность редко вызывает серьёзные проблемы. Да и они появляются лишь через несколько лет.
У половины пациентов венозный тромбоз провоцирует долгосрочные симптомы:
- Боль
- Отёки
- Потемнение кожи
- Кожные язвы
- Варикоз
Повреждённые вены перемещают кровь с трудом — часть её не движется к сердцу, а стекает вниз. Застой крови провоцирует тромбоз и увеличивает риск лёгочной эмболии.
Застой крови провоцирует тромбоз и увеличивает риск лёгочной эмболии.
По следам тромбов. Диагностика венозного тромбоза
Тромбы в сосудах легко обнаружить. Для этого не нужны долгие обследования и изнурительные анализы. Обычно диагностика венозного тромбоза включает в себя лишь осмотр и УЗИ.
Флеболог проверяет сосуды и ищёт симптомы болезни. Но мы знаем, что порой она не имеет внешних проявлений.
Как же быть?
В такой ситуации помогает ультразвуковое исследование. Вот как оно проходит.
Врач смазывает поверхность кожи гелем, который улучшает контакт с оборудованием. Флеболог проводит по коже специальным прибором. Устройство посылает звуковые волны внутрь тела — они проходят через него и отражаются обратно. На мониторе высвечивается изображение вен со всеми нарушениями кровотока и тромбами.
УЗИ — полностью безопасная и безболезненная процедура. Но не для всех пациентов она эффективна. Например, у беременных и полных людей ультразвуковая диагностика не помогает досконально изучить вены.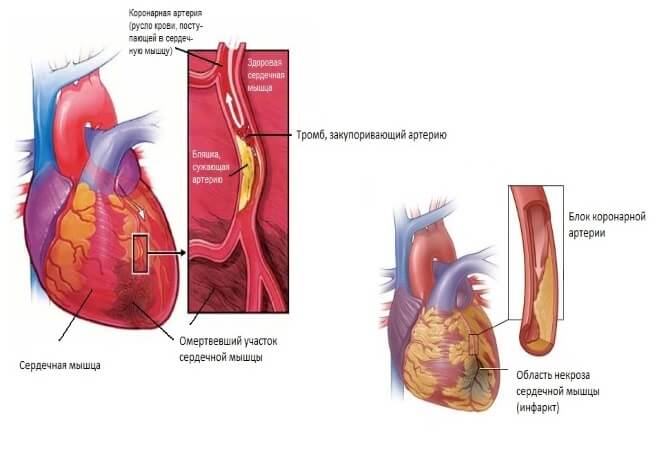 Вместо неё используются рентгеноконтрастные методы. Врач вводит в сосуды контрастное вещество, а потом сканирует их рентгеном.
Вместо неё используются рентгеноконтрастные методы. Врач вводит в сосуды контрастное вещество, а потом сканирует их рентгеном.
У пациентов, которые не входят в группы риска, часто берут только анализ крови. Проверяется концентрация D димера. Это вещество выделяется организмом из-за тромбов. Если уровень D димера не превышен, то у пациента точно нет тромбоза. При положительном результате назначается УЗИ.
Лёгочную эмболию выявляют другими методами. Измеряется содержание кислорода в крови. Низкий уровень указывает — тромб мешает крови поглощать кислород.
Эффективность лечения венозного тромбоза во многом зависит от точности диагностики.
Арсенал против тромбов. Как устранить сгустки крови
Представим, что флеболог поставил вам диагноз. Теперь он выберет один из трёх методов борьбы с тромбозом:
- Препараты разжижающие кровь
Антикоагулянты не разрушают тромбы, но останавливают их рост. Организм постоянно выделяет вещества, которые растворяют кровяные сгустки. Поскольку теперь они не растут, организм разбирается с ними самостоятельно. Недостаток этих препаратов — вероятность кровотечения.
Поскольку теперь они не растут, организм разбирается с ними самостоятельно. Недостаток этих препаратов — вероятность кровотечения.
- Лекарства для разрушения тромбов
Они вводятся инъекциями и быстро уничтожают сгустки крови.
Есть несколько методов хирургического вмешательства. Например, флеболог вставляет в повреждённые сосуды специальный фильтр, который не пропускает тромбы в другие органы. Он легко устанавливается и удаляется. Есть у них и недостатки — фильтры вызывают осложнения и их нельзя использовать дольше необходимого.
Если скопления крови невозможно разрушить препаратами, их удаляют хирургически. Врач вырезает отверстие в сосуде и убирает тромб.
Флебологи часто совмещают методы лечения. После оперативного устранения тромбов пациенты принимают лекарства, разжижающие кровь. Так они снижают риск повторного тромбоза венозных вен.
Лечение обычно продолжается 3-6 месяцев. Некоторые пациенты вынуждены принимать антикоагулянты до конца жизни.
Да и переболевшие тромбозом с большой вероятностью снова попадут под его удар. Для них особенно важна профилактика заболевания.
Как предотвратить венозный тромбоз
Совет при госпитализации. По статистике более 60% случаев тромбоза связаны с больничным лечением. Поговорите с лечащим врачом о риске заболевания и он примет меры по вашей защите.
Если вы болели тромбозом раньше, покупаете гормональные препараты или связаны с другими факторами риска — примите профилактические меры. Используйте:
- Компрессионный трикотаж
- Кроверазжижающие препараты
- Пневматические компрессионные устройства, которые сжимают ноги и улучшают кровообращение
Чтобы остановить разрастание новых тромбов следуйте 3-м простым советам:
- Каждый день делайте зарядку
- Сбросьте лишний вес
- Бросьте курить
Из-за долгой неподвижности во время поездок на машине в сосудах часто образуются сгустки крови.
- Делайте остановку каждый час, чтобы немного пройтись и размять ноги
- Когда сидите, старайтесь чаще двигать ногами — это предотвратит застой крови
- Не курите перед поездкой
- Пейте больше воды
- Не употребляйте алкоголь. Он вызывает обезвоживание
- Не принимайте снотворное. Во сне вы не сможете регулярно разминать ноги
Помните, предотвратить болезнь легче, чем полностью вылечить. Мы уже упоминали, что перенесённый венозный тромбоз увеличивает риск повторного заболевания.
Ну а если избежать тромбоза не удалось — выберите хорошего врача для лечения.
Консультация в «Институте Вен» — диагностируем венозный тромбоз всего за 30 минут
Надеемся, мы смогли объяснить, что тромбы в венах не просто неприятны, но ещё и смертельно опасны. Болезнь непременно нужно лечить, причём как можно быстрее.
Каждый день, когда вы откладываете поход к флебологу, увеличивает риск смертоносных осложнений тромбоза.
Собираетесь ехать к врачу?
Обязательно убедитесь в том, что в клинике есть ультразвуковое оборудование для диагностики болезней сосудов. Точный диагноз увеличивает эффективность лечения.
Мы предлагаем проконсультироваться с флебологом в нашем медицинском центре.
Почему именно у нас?
Смотрите сами.
В клинике «Институт Вен» работают флебологии с опытом 20 и более лет. Они провели более 4000 успешных операций за последние 15 лет. Вернули пациентам возможность жить полноценной жизнью. Теперь эти мужчины, женщины и дети не мучаются из-за отёков и боли в ногах. Занимаются спортом так часто, как хотят. Носят любимую одежду, которая не закрывает ноги.
Всё это получите и вы. Просто пройдите курс лечения у наших врачей.
Флебологи «Института Вен» занимаются не только лечебной, но и научно-исследовательской работой. Их статьи регулярно публикуются в научных изданиях. Особенно много работ написали Рустем Османов и Оксана Рябинская — по 70. Впрочем, это не весь перечень их заслуг. Врачи внесли солидный вклад в развитие флебологии — запатентовали по 9 собственных изобретений.
Врачи внесли солидный вклад в развитие флебологии — запатентовали по 9 собственных изобретений.
В мировом флебологическом сообществе наши доктора хорошо известны. Они регулярно участвуют в международных конференциях. Александр Толстов посещает съезды сосудистых хирургов и ангиологов. Оксана Рябинская выступает на флебологических форумах. За последние 2 года она зачитала доклады в Мельбурне, Яремче и Кракове.
Наши врачи проверяют сосуды на ультразвуковых системах Toshiba APLIO. Эти цифровые устройства показывают детализированные изображения вен. На них отлично видны нарушения кровотока, тромбы и повреждения венозных стенок.
Приходите в «Институт Вен». Мы проверим ваши сосуды, выявим заболевания и назначим лечение за полчаса или даже быстрее.
Врач-хирург высшей категории, флеболог
Опыт работы: 21 год
Врач-хирург высшей категории, флеболог
Опыт работы: 20 лет
Флеболог высшей категории
Опыт работы: 34 года
Дерматолог высш. кат., директор
кат., директор
Опыт работы: 20 лет
Врач-хирург первой категории
Опыт работы: 15 лет
Врач-хирург, флеболог
Опыт работы: 17 лет
Врач-хирург, флеболог
Опыт работы: 5 лет
Врач-хирург первой категории
Опыт работы: 12 лет
Сосудистый хирург, флеболог
Опыт работы: 10 лет
Сосудистый хирург, главный врач
Опыт работы: 11 лет
Сосудистый хирург, флеболог
Опыт работы: 8 лет
Сосудистый хирург, флеболог
Опыт работы: 5 лет
можно ли спасти человека если оторвался тромб — 5 рекомендаций на Babyblog.ru
первое яркое воспоминание о смерти. я плакала над тем как моя старшая сестра изрисовала моих любимых кукол в порыве творчества-вот ведь надо обязательно было брать любимых оторвать головы и измазать жуткими масляными красками причем второй раз уже-ножницами в ванной отскребала их-но почти бесполезно. плакала от беззащитности. сколько мне было тогда -может 9? я и в куклы то особо уже не играла но они хранили в себе что то. так вот пришла мама и сказала : «когда умерла бабушка ты не плакала» я поняла что что то не то. но помню что не понимала почему должна плакать. вообще мне всегда казалось странным многое. так и остался осколок в памяти. чуть меньше любви и вина.счас правда уже не так но…это был первый раз
плакала от беззащитности. сколько мне было тогда -может 9? я и в куклы то особо уже не играла но они хранили в себе что то. так вот пришла мама и сказала : «когда умерла бабушка ты не плакала» я поняла что что то не то. но помню что не понимала почему должна плакать. вообще мне всегда казалось странным многое. так и остался осколок в памяти. чуть меньше любви и вина.счас правда уже не так но…это был первый раз
смерть прочувствовала в жизни самое сильное 3 раза первый раз когда 13 лет назад умерла подруга-та которая всю юность была всем моим теплом, была мне домом, близким человеком-теплом моей жизни-так как помню лет с 12 до 16 больше себя дома у нее чем у себя, аромат пирогов ее мамы, запах ее волос, ее тишину-ее состояние-такие люди редко встречаются-такие женщины в которыз реально главное состояние. можно болтать ни о чем и им насыщаться, от него согреваться. В то время когда ее не стало мы не очень сильно общались. отдалились. была неделя когда мне хотелось ей позвонить но я не позвонила-с тех пор если хочется всегдя звоню 25 октября другая моя подруга сказала ей что ее больше нет. так странно. только вышла замуж. а человека с которым встречалась с 15 лет. каталась на машине и разбилась. в машине было трое или четверо. она ее брат парень который был за рулем ее машины и кто еще. брат долго лежал в реанимации в коме. они разбилась. она была такая красивая гробу. но ее уже в этом теле не было. столько вины-не спасла-а как могла спасти. Гайморит.япыталась вырваться из этого круга-где была вечная боль что ее больше нет. и мне казалось что мне больше некуда идти. мой реальный настоящий теплый дом умер. нет дорог. и вот я одна. неприкаянная. все чужое. и мысли . эти жуткие сводящие с ума мысли… опустим кусок. а то появиться желание все стереть-а вдруг кому то это важно! однажды выбравшись в сказала что у меня будет дочь которую назову ее именем-не именем ее ушедшей-а мы уходим а не умираем. а именем моего теплого дома. Мою дочь зовут так. Ездила в оптину пустынь-беременная несколько дней-не знала еще и наслушавшись думала может не так назвать-но что то прошептало -что ее будут звать так.
так странно. только вышла замуж. а человека с которым встречалась с 15 лет. каталась на машине и разбилась. в машине было трое или четверо. она ее брат парень который был за рулем ее машины и кто еще. брат долго лежал в реанимации в коме. они разбилась. она была такая красивая гробу. но ее уже в этом теле не было. столько вины-не спасла-а как могла спасти. Гайморит.япыталась вырваться из этого круга-где была вечная боль что ее больше нет. и мне казалось что мне больше некуда идти. мой реальный настоящий теплый дом умер. нет дорог. и вот я одна. неприкаянная. все чужое. и мысли . эти жуткие сводящие с ума мысли… опустим кусок. а то появиться желание все стереть-а вдруг кому то это важно! однажды выбравшись в сказала что у меня будет дочь которую назову ее именем-не именем ее ушедшей-а мы уходим а не умираем. а именем моего теплого дома. Мою дочь зовут так. Ездила в оптину пустынь-беременная несколько дней-не знала еще и наслушавшись думала может не так назвать-но что то прошептало -что ее будут звать так. прошло много лет но около 25 октября и 25 февраля (день рождения) я чувствую тоску. Тоску заставляющую звонить кому то кто был с нами вместе знаком-ее маме, ее парню, кому то кто похож на нее.Мысли о ней, воспоминания в том числе и тактильные-я помнб как поцеловала ей щеку когда она плакала и дотрагивалась до ее волос, помню ее запах,голос, ее смех, рассказы, как она пела и много много всего. Годы изменили все-прошла боль и непонимание и осталась благодарность. За то тепло что дала. За то что была. Благодарю тебя Злата. Благоадрю тебя Злата. Благоадрю тебя вселенная.
прошло много лет но около 25 октября и 25 февраля (день рождения) я чувствую тоску. Тоску заставляющую звонить кому то кто был с нами вместе знаком-ее маме, ее парню, кому то кто похож на нее.Мысли о ней, воспоминания в том числе и тактильные-я помнб как поцеловала ей щеку когда она плакала и дотрагивалась до ее волос, помню ее запах,голос, ее смех, рассказы, как она пела и много много всего. Годы изменили все-прошла боль и непонимание и осталась благодарность. За то тепло что дала. За то что была. Благодарю тебя Злата. Благоадрю тебя Злата. Благоадрю тебя вселенная.
помню в роддоме мне сложно было вновь произнести ее имя -это было такое счастье знать что я могу говорить его снова своей дочери!
смерть вторая моя крыса. у меня была крыса в 2008 году.бела я срозовыми глазами. и розовым хвостом. непонятный зверь. я чувствовала ее на расстоянии-ее настроения. ночами она всегда затевала уборку поэтому перешла жить в коридор-была переведена. Мой отец болел. Однажды она наелась травы-а может это была болезнь и она выпала из клетки и поползла в комнату к отцу. именно в его комнату. он пришел и сказал что она приползла к нему. А утром муж пришел в комнату и сказал » у нас сегодня траурный день. сегодня умерла Белка!» надо было идти на работу. меня неделю душили слезы. такая боль! Сейчас я считаю ее мудрой. душей пришедшей чтобы быть проводником. Благодарна ей.
именно в его комнату. он пришел и сказал что она приползла к нему. А утром муж пришел в комнату и сказал » у нас сегодня траурный день. сегодня умерла Белка!» надо было идти на работу. меня неделю душили слезы. такая боль! Сейчас я считаю ее мудрой. душей пришедшей чтобы быть проводником. Благодарна ей.
смерть третья. мой отец. он был странным человеком-я никогда таких не втсречала. со странным юмором. очень умный. умеющий выслушать. решивший что в 47 лет умрет. но потом он уме в 67. много всего собралось в нем. мы его лечили. были моменты когда он был невменяем. это было страшно наблюдать как человек мудрый становиться овощем. потом это было вылечено но оказалось что у него рак. он не хотел делать операцию. и так и получилось. он просто упал и умер. дома был сын. он это видел. Упал что то захрипел и ушел-тромб оторвался. Помню. как поставила рядом с ним икону Святого Пантелеймона , как пыталась пламенными речами возбудить его желание жить. Помню как он сказал мне и мужу что смотря на нас становится счастливым. Помню как когда его хоронили на его лицо падал солнечный свет. и было легко. Мне почему то кажется что крыса Белка проводила его, и сделала его уход не таким больным взяв на себя слезы-смерти были рядом по времени и я не так убивалась. Я помню как отец мне сказал как то- а у меня ведь было все что я хотел-окончил тот институт который хотел, работал там где хотел, жена именно такая как хотел. Последние годы его жизни были пожалуй отработкой кармы-потому что все стало не так. но это была красивая наполненная жизнь и этот свет был не просто так. Я вспоминию его с благодарностью и чем дальше тем больше. Что то понимается по иному. Чувствую что он поддерживает меня где то там.
Помню как когда его хоронили на его лицо падал солнечный свет. и было легко. Мне почему то кажется что крыса Белка проводила его, и сделала его уход не таким больным взяв на себя слезы-смерти были рядом по времени и я не так убивалась. Я помню как отец мне сказал как то- а у меня ведь было все что я хотел-окончил тот институт который хотел, работал там где хотел, жена именно такая как хотел. Последние годы его жизни были пожалуй отработкой кармы-потому что все стало не так. но это была красивая наполненная жизнь и этот свет был не просто так. Я вспоминию его с благодарностью и чем дальше тем больше. Что то понимается по иному. Чувствую что он поддерживает меня где то там.
была и еще одна смерть (хотя чем мы старше тем их больше)-когда была беременной умер наш сосед-друг семьи, дедушка. когда его жена приходила к нему в больницу его интересовало только родила ли Лиза? не дождался но думаю что это не важно. главное в его болезни было ожидание жизни. Благодарю.
Мы все здесь не навечно.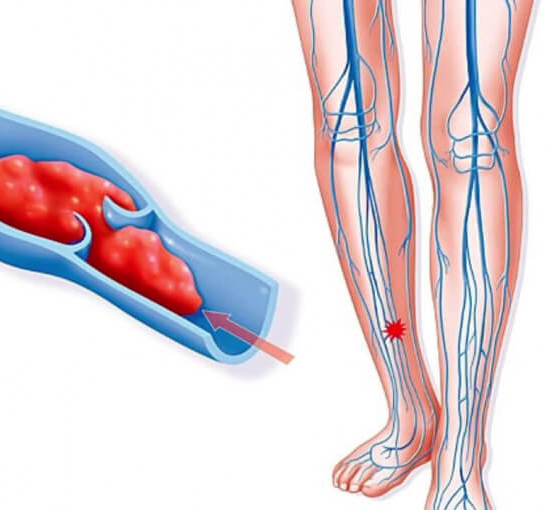 Если сравнивать ощушения мне кажется что отношение к тому что ушел-по уровню боли связаны с тем насколько мы отдали им тепла, заботы . насколько полно мы смогли это сделать. насколько делали то что душа просила и сердце шептало как бы глупо это не казалось. Смерть мучительна именно когда есть незавершенности.
Если сравнивать ощушения мне кажется что отношение к тому что ушел-по уровню боли связаны с тем насколько мы отдали им тепла, заботы . насколько полно мы смогли это сделать. насколько делали то что душа просила и сердце шептало как бы глупо это не казалось. Смерть мучительна именно когда есть незавершенности.
Когда в том году была на семинаре Майи они (те кто долго в практиках) рассказывали наскольк по иному они видят смерть-что это праздник.Что душа возвращается домой. это перерождение. Думаю они знают. Ведь смерть всегда стоит у нас за левым плечом. Давайте делать все хорошее что мы может друг другу. и раскрывать сердце полностью. говорить ли слова. делать ли. быть! любить. и быть благодарными ушедшим за ТО ЧТО ОНИ БЫЛИ С НАМИ! за то что дарили-за все тотально! это укажет им путь а нам даст любовь а не боль! Любовь и благодарность.
Благодарю ушедших за то что вы был со мной! за всё!
Вопрос жизни и смерти: пять мифов о неотложной помощи
- Клаудиа Хэммонд
- BBC Future
Автор фото, iStock
В экстренной ситуации правильные действия могут спасти жизнь — и все же многие из нас продолжают оказывать срочную медицинскую помощь неправильно.
Вовремя и грамотно оказанная первая помощь — часто вопрос жизни и смерти. Но по мере того, как мы все больше узнаем о человеческом организме и его реакциях, с течением времени рекомендации меняются. И многие из тех советов, которые давали в прошлом, сейчас попросту устарели.
Вот несколько из наиболее распространенных мифов о неотложной помощи — и как надо поступать на самом деле.
Миф 1: Ожог надо смазать сливочным маслом
Это народное средство оставалось популярным на протяжении столетий. Его даже рекомендовал человек, которого считают основоположником методов первой помощи, прусский хирург Фридрих фон Эсмарх (один из пионеров асептики и антисептики, его вклад в медицину — кровоостанавливающий жгут, эластичный бинт, наркозная маска, кружка Эсмарха, ножницы Эсмарха и проч. — Прим. переводчика).
Любой ожог необычайно болезнен, когда открыт. Если покрыть это место какой-нибудь прохладной субстанцией (например, сливочным маслом из холодильника), это немного облегчит боль, но лишь на некоторое время.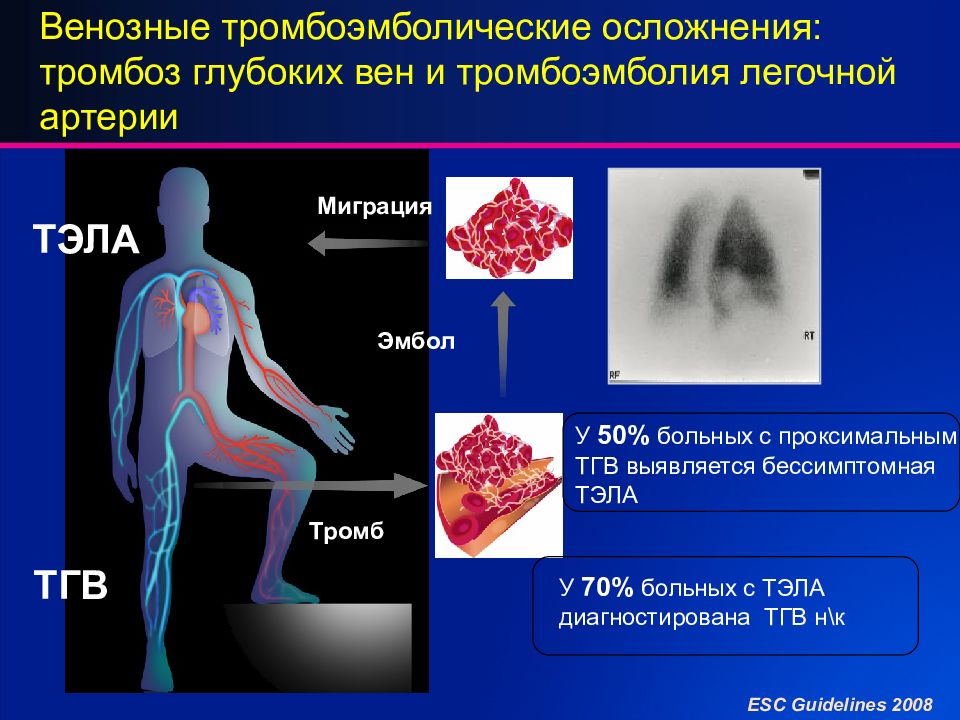 Не помогут и другие «народные средства» — такие как молоко, растительное масло или зубная паста.
Не помогут и другие «народные средства» — такие как молоко, растительное масло или зубная паста.
Боль скоро вернется: если закрыть к обожженному месту доступ воздуха до того, как сам ожог надлежащим образом остужен, то кожа по-прежнему будет гореть.
В большинстве случаев основной совет — убрать с места ожога одежду, чтобы его ничего не касалось, и подставить его под кран, под струю холодной воды — причем как минимум на 20 минут. Это поможет охладить кожу и обезболить пострадавшее место.
Автор фото, Getty Images
Подпись к фото,Если у вас ожог, даже не думайте о сливочном масле — подержите обожженное место под струей холодной воды как минимум 20 минут
Когда ожог как следует охлажден, его можно прикрыть чистой тканью или пищевой пленкой, даже пластиковым пакетом — чтобы защитить от инфекции.
Есть только одна ситуация, когда сливочное масло может оказаться полезным: если вы обожгли кожу горячей смолой. Жирность масла может помочь удалить смолу и облегчить боль — и в итоге врачу будет проще получить доступ к ране.
Жирность масла может помочь удалить смолу и облегчить боль — и в итоге врачу будет проще получить доступ к ране.
Миф 2: Непрямой массаж сердца скорее повредит, чем поможет, если его сделать человеку, который в нем не нуждается
Если у кого-то сердечный приступ, конечный результат в огромной мере зависит от того, получит ли человек искусственное дыхание и стимуляцию сердца до того, как приедет скорая.
На курсах оказания первой помощи учат наблюдать за грудной клеткой человека и слушать его дыхание. Если признаков дыхания нет, необходимо вызвать скорую и приступить к сердечно-легочной реанимации.
Инструкторы первой помощи скажут вам, что даже если вы не уверены, дышит человек или нет, все равно надо начинать делать искусственное дыхание.
И хотя этот совет довольно известен, часто люди не делают искусственное дыхание, опасаясь скорее навредить, чем помочь.
Автор фото, Getty Images
Подпись к фото,Техника оказания первой помощи значительно изменилась за последние пару веков
В исследовании, проведенном во втором по величине городе Японии Йокогаме, изучались случаи, когда прохожие оказывали помощь, делая искусственное дыхание. Ученые хотели выяснить, подвергаются ли пациенты дополнительному риску, когда в их случае эта процедура не нужна.
Ученые хотели выяснить, подвергаются ли пациенты дополнительному риску, когда в их случае эта процедура не нужна.
В рамках исследования прохожие оказали помощь 910 пациентам. Оказалось, что из них только у 26 не было сердечного приступа. Из этих 26 только у троих от оказанной помощи случились некоторые осложнения, и ни одно из них не было серьезным (например, у одного человека вследствие интенсивного непрямого массажа сердца треснуло ребро).
Авторы исследования заключили, что не надо бояться оказывать первую помощь, даже если вы не уверены, что на самом деле с человеком. Этим можно спасти ему жизнь.
Миф 3: Помимо непрямого массажа сердца, надо обязательно делать искусственное дыхание рот в рот
За последнее десятилетие инструкции по этому вопросу значительно изменились. Раньше при стандартной процедуре сердечно-легочной реанимации предлагалось чередовать 15 быстрых нажатий на грудную клетку с двумя вдуваниями воздуха в рот пациента.
Затем обнаружили, что такое вдувание после каждых 30 нажатий так же эффективно, и это стало новым стандартом.
А потом родилась идея делать искусственное дыхание вообще без вдувания воздуха в рот пациента. В результате этого возникает меньше пауз в ритмичных нажатиях на грудную клетку, и это помогает крови побыстрее прилить к мозгу, даже если она и не получает столько же кислорода.
Поначалу три рандомизированных исследования показали, что разницы в результатах между этой и предыдущей техникой — почти никакой.
Но затем результаты исследований были объединены и снова проанализированы, и оказалось: показатель выживаемости увеличился на 22% в тех случаях, когда прохожие делали искусственное дыхание (получив совет по телефону от диспетчера скорой помощи), применяя только ритмичные нажатия на грудь.
Впрочем, эти рекомендации не относятся к случаям с детьми или чуть не утонувшими, где дыхание рот в рот по-прежнему рекомендуется.
Автор фото, Getty Images
Подпись к фото,Осуществлять сердечно-легочную реанимацию гораздо легче и эффективнее без искусственного дыхания рот в рот — и тем не менее помощь от прохожих получают только 39% женщин и 45% мужчин
То, что, оказывается, сердечно-легочная реанимация немного более эффективна без вдувания воздуха в рот пациента, — хорошая новость по двум причинам.
Во-первых, увеличение показателя выживаемости — это всегда хорошо. А во-вторых, это может побудить большее количество людей оказывать такую помощь.
Чем проще рекомендации, тем вероятней им будут следовать. Существуют даже игры, помогающие вам научиться оказывать первую помощь.
Ну и кроме того, многим людям просто не хочется вдыхать в рот незнакомому человеку.
И тем не менее далеко не каждый готов оказывать такую помощь — даже если она сводится к нажатию на грудную клетку. Исследование Американской кардиологической ассоциации, проведенное в 2017 году, показало: некоторые прохожие, столкнувшись с экстренной ситуацией на улице, опасаются надавливать на грудь женщине.
Одри Блювер изучила почти 20 тыс. случаев сердечных приступов и обнаружила, что искусственное дыхание было применено в отношении 45% мужчин — по сравнению с 39% женщин.
Миф 4: Вы не должны применять дефибриллятор, если не уверены, что сердце человека действительно остановилось
Это опасный миф. В конце концов, дефибрилляторы, которые можно найти во многих общественных местах (например, на железнодорожных станциях), хранятся там именно для того, чтобы каждый мог их использовать в случае экстренной ситуации.
Вам не нужно самому оценивать, требуется ли электрический разряд сердцу потерявшего сознание человека — аппарат сам это определит. Если это не нужно, дефибриллятор не будет применять электрошок.
Автор фото, Getty Images
Подпись к фото,Хотя дефибрилляторы часто можно найти в местах общественного пользования, многие просто боятся их применять
Одно из американских исследований показало, что показатели выживаемости возрастают вдвое, если кроме искусственного дыхания применяется и дефибриллятор.
И тем не менее вне больниц их применяют крайне редко. Люди, судя по всему, опасаются это делать.
Кристофер Смит из Уорикской медицинской школы в Ковентри (Великобритания) опубликовал в 2017 году исследование, в котором было продемонстрировано, что многие люди просто не знают, что такое дефибриллятор, где его найти и как им пользоваться.
Смит рассказал мне, что некоторые боятся применять дефибриллятор, потому что считают, что могут навредить человеку, а не помочь ему.
Миф 5: Откиньте голову назад, чтобы остановить кровотечение из носа
Это очень старый совет — однако результатом его применения может стать то, что человек будет проглатывать кровь и даже может подавиться ею, а кровотечение, между тем, не остановится.
Чтобы остановить кровь, лучше всего как следует зажать мягкую часть носа и наклониться вперед минут на 10. Если и через полчаса кровотечение не прекратится, необходимо обратиться к врачу.
Правовая информация. Эта статья содержит только общие сведения и не должна рассматриваться в качестве замены рекомендаций врача или иного специалиста в области здравоохранения. Би-би-си не несет ответственности за любой диагноз, поставленный читателем на основе материалов сайта. Би-би-си не несет ответственности за содержание других сайтов, ссылки на которые присутствуют на этой странице, а также не рекомендует коммерческие продукты или услуги, упомянутые на этих сайтах. Если вас беспокоит состояние вашего здоровья, обратитесь к врачу.
Прочитать оригинал этой статьи на английском языке можно на сайте BBC Future.
Лекарства для растворения тромба в легочной артерии (сгустка крови в легких)
Актуальность
Тромбоэмболия легочной артерии – это потенциально смертельное образование сгустка крови, который блокирует главную артерию легких, увеличивает нагрузку на правые отделы сердца и влияет на кровообращение в целом.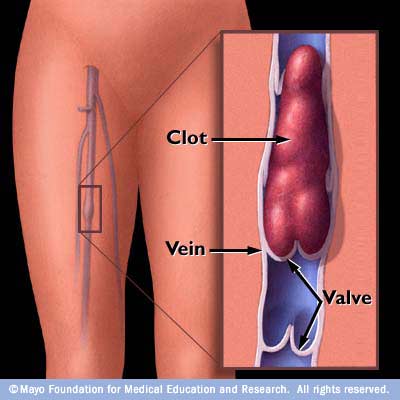 Пациенты в этом состоянии подвержены риску новой эмболии (рецидива). В случае массивной тромбоэмболии легочной артерии срочно требуется лечение для восстановления кровотока. Гепарин разжижает кровь, но более новые лекарства, которые активно разрушают сгустки крови (тромболитики), могут действовать быстрее и эффективнее. Среди этих лекарств – стрептокиназа, урокиназа и рекомбинантный тканевой активатор плазминогена. Основное осложнение этого лечения – кровотечение.
Пациенты в этом состоянии подвержены риску новой эмболии (рецидива). В случае массивной тромбоэмболии легочной артерии срочно требуется лечение для восстановления кровотока. Гепарин разжижает кровь, но более новые лекарства, которые активно разрушают сгустки крови (тромболитики), могут действовать быстрее и эффективнее. Среди этих лекарств – стрептокиназа, урокиназа и рекомбинантный тканевой активатор плазминогена. Основное осложнение этого лечения – кровотечение.
Основные результаты
Авторы обзора провели поиск литературы и включили в это обновление 18 исследований (доказательства актуальны на 16 апреля 2018 года). В этих испытаниях участвовали 2197 взрослых с эмболией легочной артерии, которые в случайном порядке были распределены в группы для получения тромболитического средства с последующим применением гепарина, только гепарина, гепарина и плацебо или хирургического вмешательства. Мы смогли объединить данные 17 клинических испытаний с участием 2167 пациентов.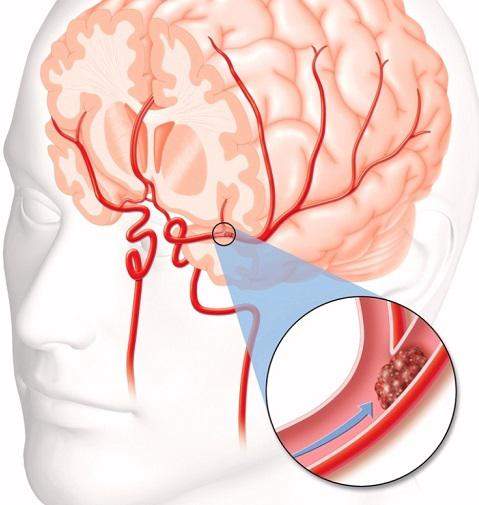 Тромболитики, судя по всему, снижали вероятность смерти или рецидива тромбоэмболии, в сравнении с гепарином. Однако после исключения 4 исследований очень низкого качества эта польза исчезла. С другой стороны, тромболитики вызывали больше побочных эффектов, включая массивные и незначительные кровотечения (геморрагические события) и инсульт, чем один гепарин. Согласно ограниченной информации из 5 испытаний, тромболитики лучше восстанавливали кровоток в легких; в 7 включенных испытаниях было показано, что они могут улучшить функцию сердца.
Тромболитики, судя по всему, снижали вероятность смерти или рецидива тромбоэмболии, в сравнении с гепарином. Однако после исключения 4 исследований очень низкого качества эта польза исчезла. С другой стороны, тромболитики вызывали больше побочных эффектов, включая массивные и незначительные кровотечения (геморрагические события) и инсульт, чем один гепарин. Согласно ограниченной информации из 5 испытаний, тромболитики лучше восстанавливали кровоток в легких; в 7 включенных испытаниях было показано, что они могут улучшить функцию сердца.
Качество доказательств
Качество доказательств было низким из-за ряда важных ограничений дизайна, потенциального влияния фармацевтических компаний и небольшого размера выборок. Нам нужны более крупные и тщательные испытания, чтобы выяснить, полезна ли тромболитическая терапия при эмболии легочной артерии.
В республиканском перинатальном центре умерла молодая роженица
0:10
Пропустить
Это с мамой, это с мужем, а это с долгожданным сыном. Счастье осталось только на фото. Сегодня вместо радостных комментариев в соцсетях лишь надписи «Вечная память».
Счастье осталось только на фото. Сегодня вместо радостных комментариев в соцсетях лишь надписи «Вечная память».В конце марта у Анастасии Шварц должен был родиться второй ребенок. Беременность протекала спокойно. 24 марта девушку положили в перинатальный центр. Но вместо новости о рождении, родственники получили известие о смерти. 28 числа Анастасии не стало. Что случилось в тот день, они до сих пор не знают.
Лариса Шварц: Говорят, она пошла в туалет, как будто бы там упала, врачи будто бы спустились вниз и повезли ее на каталке. А что наверху происходило, мы не знаем. В Минздраве уверяют – о врачебной ошибке даже речи не идет. Девушку не смогли спасти – у нее внезапно оторвался тромб. 1 случай на 10 тысяч родов. Из-за чего, неизвестно. Может, соматические болезни, а может, наследственность. Это попытаются выяснить после гистологического исследования на совете экспертов в ведомстве.
Людмила Жовтун, начальник отдела охраны материнства и детства Министерства здравоохранения Бурятии: Это острое состояние, при котором летальность очень высокая, а самое главное, время для оказания медицинской помощи и постановки диагноза очень ограничено. Принятое решение о срочной операции кесарева сечения было абсолютно обоснованным. То, что не смогли маму спасти – это ситуация, которая, наверное, объясняется одним словом: шок, из которого весьма трудно было вывести пациентку.Благодаря кесареву ребенка спасти удалось. В роддоме Ларисе сказали, что может забрать внука сразу после похорон. Но внезапно мальчика перевели в больницу из-за перенесенной гипоксии. И теперь забрать оттуда не дают.
Принятое решение о срочной операции кесарева сечения было абсолютно обоснованным. То, что не смогли маму спасти – это ситуация, которая, наверное, объясняется одним словом: шок, из которого весьма трудно было вывести пациентку.Благодаря кесареву ребенка спасти удалось. В роддоме Ларисе сказали, что может забрать внука сразу после похорон. Но внезапно мальчика перевели в больницу из-за перенесенной гипоксии. И теперь забрать оттуда не дают.
Елена Казакова, заместитель главного врача Детской республиканской клинической больницы: Я разговаривала сейчас с органами опеки, они мне сказали, что дали перечень документов, никто воспрепятствовать не собирается. Вы оформляете документы…
Лариса Шварц: Они уже мне сказали: «Вам не позволяет жилплощадь». У нас пять человек в однокомнатной квартире. Они уже нам не дают его! У него должна быть отдельная комната.
Елена Казакова: От меня вы что хотите?
Лариса Шварц: Чтоб вы отдали нам нашего ребенка.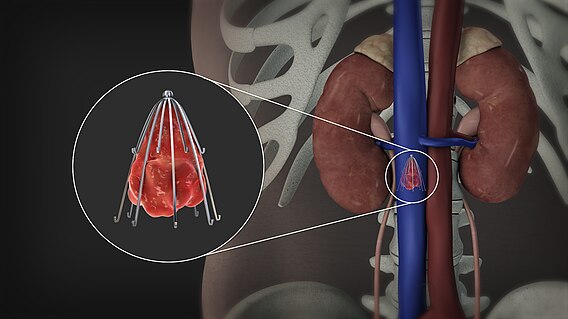
Елена Казакова: Я не могу его отдать.Неизвестно, о чем шла речь в органах опеки на самом деле, но сегодня там заявляют, что не все так трагично. В больнице ребенок проведет 2 недели, за это время можно оформить предварительное опекунство. Чтобы сделать постоянное, понадобится месяц на сбор всех документов. Обещают помочь и не ставить препон, несмотря на маленькую жилплощадь.
Арюна Найданова, главный специалист органов опеки и попечительства Администрации Октябрьского района: Какие-то антисанитарные условия или же, например, ветхое аварийное, т.е. совсем нет условий для проживания даже взрослого – тогда, конечно, вопрос будет стоять. А если жилье маленькое – каких-то ограничений я не вижу.Проверку по факту смерти проведет следственный комитет. А родственники намерены продолжать и дальше добиваться опекунства над ребенком. Кстати, именно сегодня они его увидели впервые.
Можно ли было спасти Дмитрия Марьянова? Комментарии Александра Мясникова / Авторские материалы / Радиостанция «Вести FM» Прямой эфир/Слушать онлайн
В Министерстве здравоохранения Московской области разобрались в ситуации с вызовом скорой скончавшемуся актеру Марьянову.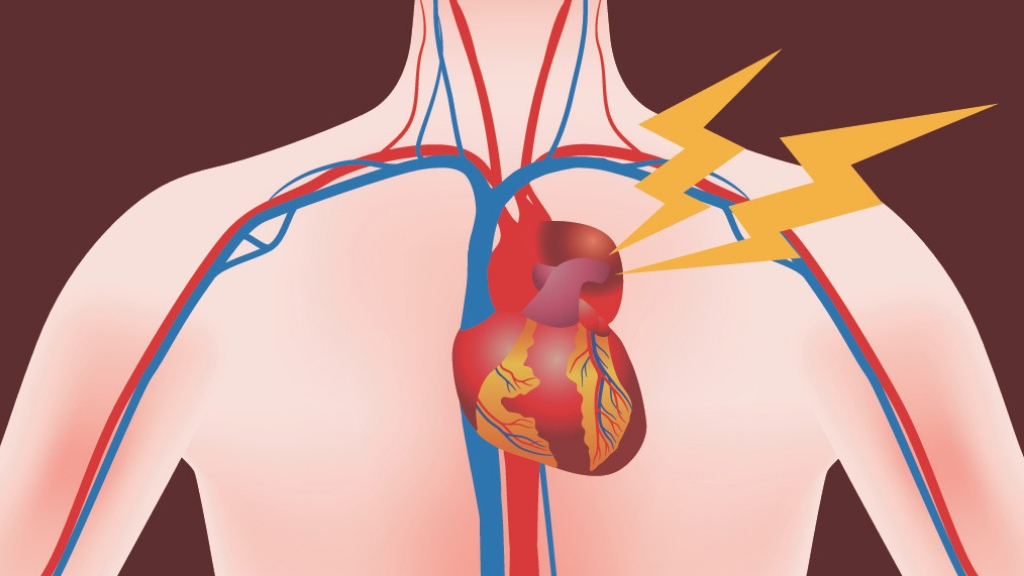 Те, кто звонил медикам, отменили вызов сами 4 минуты спустя. Об заявили ТАСС в пресс-службе ведомства. Ранее в СМИ появились сообщения, что актер мог умереть якобы из-за отказа врачей оперативно приехать на вызов. После этой информации в региональном Минздраве была начата служебная проверка. Друзья Марьянова попытались оперативно доставить его в больницу, однако он скончался по дороге, не приходя в сознание. Причиной смерти стал оторвавшийся тромб. Подробности — в материале корреспондента “Вестей FM” Ольги Матвеевой.
Те, кто звонил медикам, отменили вызов сами 4 минуты спустя. Об заявили ТАСС в пресс-службе ведомства. Ранее в СМИ появились сообщения, что актер мог умереть якобы из-за отказа врачей оперативно приехать на вызов. После этой информации в региональном Минздраве была начата служебная проверка. Друзья Марьянова попытались оперативно доставить его в больницу, однако он скончался по дороге, не приходя в сознание. Причиной смерти стал оторвавшийся тромб. Подробности — в материале корреспондента “Вестей FM” Ольги Матвеевой.
По рассказам друзей, актер Дмитрий Марьянов жаловался на здоровье с самого утра. Он отдыхал на даче в Лобне и постоянно повторял, что ему тяжело ходить и у него очень болит спина. Даже пытался поспать, но легче не стало. После обеда его состояние резко ухудшилось. Он упал и потерял сознание. По информации некоторых СМИ, друзья актера вызвали скорую, но там им якобы ответили, что у них — слишком много вызовов, поэтому они не смогут приехать оперативно. Актера пришлось везти в больницу самостоятельно. По дороге он скончался, не приходя в сознание. Причиной смерти стал оторвавшийся тромб.
По дороге он скончался, не приходя в сознание. Причиной смерти стал оторвавшийся тромб.
Однако позже в интервью телеканулу «360» один из друзей Марьянова рассказал, что актер находился вовсе не на даче, как ранее сообщали журналисты. Якобы накануне жена артиста Ксения Бик уговорила его лечь в частную специализированную клинику. Там он почувствовал недомогание. Но поскольку этот реабилитационный центр имеет узкую специализацию, там не нашлось нужных врачей. Источники из окружения актера признают, что у Дмирия Марьянова в последнее время были проблемы с алкоголем и он был вынужден лечь на реабилитацию в частное учреждение. Впрочем, открыто его близкие не подтверждают эту информацию.
Главврач городской клинической больницы им. Жадкевича Александр Мясников объясняет: часто после отрыва тромба пациент умирает в течение нескольких минут. Правда, обнаружить болезнь на начальной стадии крайне сложно.
МЯСНИКОВ: В принципе тромб вызывает смерть в трех случаях: если он образуется в сердечной мышце, в коронарной сердечной артерии, тогда будет инфаркт миокарда; если он образуется в сосудах головного мозга — будет инсульт; если он образуется в ноге, оторвется и закупорит большую артерию легких, тогда человек умрет от тромбоэмболии легких. Я не знаю, что было у Марьянова. Скорее всего, был тромб в ноге, он оторвался и закупорил легочную артерию.
Я не знаю, что было у Марьянова. Скорее всего, был тромб в ноге, он оторвался и закупорил легочную артерию.
После появления информации о возможной халатности врачей Росздравнадзором, Следственным комитетом и региональным Минздравом была начата служебная проверка. По последним данным, которые озвучили в пресс-службе ведомства, люди, вызвавшие скорую помощь, отменили вызов спустя 4 минуты. В Минздраве установили, что звонок на пульт дежурного поступил в 19:03, а в 19:07 друзья актёра перезвонили и сообщили, что привезут Марьянова в больницу самостоятельно. Судя по всему, они испугались, что скорая застрянет в пробках, и решили, что добраться на машине в больницу самим удастся быстрее, ведь до ближайшей станции из любого конца Лобни — не больше 15 минут. Но этого времени все равно не хватило. По словам Мясникова, если бы Марьянова успели вовремя доставить в клинику, шанс спасти его жизнь был бы высок.
МЯСНИКОВ: Мы всегда говорим в таких случаях — вызывайте скорую, иначе вы окажетесь беспомощными. Но в наших реалиях получается, что он бы машину все равно не дождался. Вы понимаете, все мы под Богом ходим. Конечно, можно было его спасти, если бы он доехал живым. Можно было ввести препарат, растворяющий тромб. Мы вводим тромболитик, если прошло несколько часов с начала заболевания. Можно было хирургическим путем достать тромб и дать другие кроворазжижающие средства. Все возможно, но гарантии спасения никогда нет. Это всегда игра с судьбой.
Но в наших реалиях получается, что он бы машину все равно не дождался. Вы понимаете, все мы под Богом ходим. Конечно, можно было его спасти, если бы он доехал живым. Можно было ввести препарат, растворяющий тромб. Мы вводим тромболитик, если прошло несколько часов с начала заболевания. Можно было хирургическим путем достать тромб и дать другие кроворазжижающие средства. Все возможно, но гарантии спасения никогда нет. Это всегда игра с судьбой.
По нормативу срок прибытия скорой помощи к пациенту должен составлять не более 20 минут с момента вызова. Если добавить время на обратную дорогу, то в сумме выйдет около получаса. В экипаж скорой обычно входят врач, водитель, медсестра или фельдшер. Однако диспетчер может принять решение отправить реанимобиль, если поймет, что случай — критический. Машина реанимации, как правило, оснащена аппаратами ИВЛ, дефибрилляторами, электростимуляторами, а также необходимыми лекарствами, которых нет в обычных скорых.
Сейчас подмосковные следователи начали проверку обстоятельств смерти актера.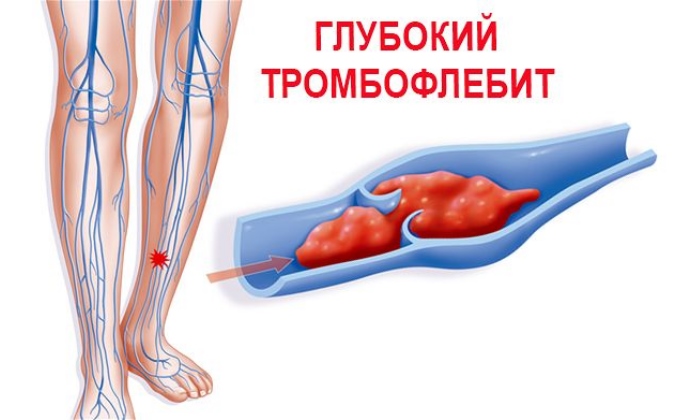 Правоохранители изучают записи телефонных разговоров базы скорой помощи. По итогам будет решено, есть ли основания для возбуждения уголовного дела.
Правоохранители изучают записи телефонных разговоров базы скорой помощи. По итогам будет решено, есть ли основания для возбуждения уголовного дела.
первые признаки и симптомы, как спасти себя
Одной из причин внезапной смерти человека является возникновение тромба, который внезапно отрывается, перекрывая сосуды, что влечет за собой летальный исход. От данной болезни не застрахован никто. От нее могут гибнуть не только пожилые люди, но и молодежь, у которых не возникает проблем в организме. Эти внезапные случаи со смертельным исходом часто шокируют родных людей.
Причинами образования тромбов могут быть:
- Нарушение свертываемости крови – генетическая наследственность.
- Дефекты и травмирование клеток в сосудах – травмы, операции, инфекции.
- Нарушение кровообращения – заболевания сердечной и сосудистой системы
- Неправильный образ жизни – избыточная масса тела, вредные привычки, отсутствие физических нагрузок.

- Прием лекарственных препаратов – повышают свертываемость крови.
Угроза тромба состоит в том, что он может спокойно двигаться по кровеносным сосудам по всему организму. Сгусток может делиться на несколько частей и перекрыть сразу несколько сосудов, что приведет к летальному исходу.
Симптоматика зависит от вида сосуда
Инсульт – травмируется артерия мозга. Симптомы:
- нарушается чувствительность, полное или частичное отсутствие движений конечностей, что приводит к неподвижности;
- изменение лицевой внешности (перекошенность, нарушение симметрии), меняется речь, возникают проблемы с приемом пищи;
- головная боль, ухудшение зрения.
Инфаркт – поражаются кровеносные артерии. Симптомы:
- боль в грудной клетке – давит, печет, жжет;
- болевые ощущения возникают в области сердца, в руках, в лопатке;
- сводит нижнюю челюсть или живот.
Тромбоз сосудов кишечника – возникают боли в животе, развивается перитонит, что приводит к некрозу.
Тромбоз нижних конечностей – нарушение кровообращения и закупорка сосудов приводит к некрозу тканей. Симптомы:
- изменение цвета с розового на бледный с синеватым оттенком или на ярко красный;
- отечность, сильные болевые ощущения;
- изменение температуры – с теплого на холодный.
Тромбоз легких – возникает внезапно на фоне хорошего самочувствия, приводит к остановке дыхания и нарушению сердцебиения. Требуется помощь специализированных врачей для массажа сердца и вентиляции легких. Симптомы:
- тяжелое дыхание, удушье – нехватка кислорода;
- изменение цвета – человек синеет, возникает отсутствие дыхания.
Для того, чтобы попытаться обезопасить себя от развития данного заболевания необходимо следить за кровообращением. Если есть предрасположенность к данному заболеванию, то необходимо регулярное обследование и посещение врача специалиста.
Не стоит самостоятельно назначать себе лекарственные препараты или консультироваться у соседей и родственников. Неправильное лечение может привести к печальным последствиям, так как лекарства должны подбираться строго индивидуально.
Полезно заниматься спортом, прогулками, вести активный образ жизни. Правильный рацион питания будет способствовать поддержанию нормальному кровообращению. Поможет также питьевой режим и удобная каждодневная одежда и обувь.
Источник
Следите за самым важным и интересным в Telegram-канале Татмедиа
Как предотвратить возвращение ТГВ
Хирургия, беременность, ожирение — ряд факторов может увеличить риск тромбоза глубоких вен (ТГВ), тромба, образующегося в глубокой вене. Самый большой фактор риска: наличие предыдущего эпизода ТГВ.
Согласно исследованию, опубликованному в выпуске Haematologica за 2007 год, шансы на повторный ТГВ или тромбоэмболию легочной артерии, при которой тромб попадает в легкие, составляют около 11 процентов после первого года и около 40 процентов через 10 лет.Согласно другим исследованиям, рецидивный риск ТГВ составляет от 11 до 15 процентов в течение одного года. Ваш личный риск зависит от таких факторов, как причина вашего первого ТГВ, как давно он у вас был, а также от других факторов, таких как наличие рака.
Но есть также ряд изменений, которые вы можете внести в свою жизнь, чтобы уменьшить свои шансы.
Факторы риска ТГВ
ТГВ возникает по разным причинам. Национальный институт сердца, легких и крови объясняет, что тромбы могут образовываться из-за повреждения внутренней оболочки вены или ткани, из-за того, что ваша кровь толще, чем обычно, или потому, что ваша кровь не движется так быстро, как следовало бы.
Будь то первый случай или рецидив ТГВ, риски ТГВ включают генетический риск свертывания крови, прием гормонов или беременность, операцию, повреждение вены, рак и периоды неподвижности, говорит сосудистый хирург Луиджи Паскарелла, доктор медицины, доцент. хирургии в отделении сосудистой хирургии в больницах и клиниках Университета Айовы в Айова-Сити.
Лекарства и чулки от ТГВ
Если у вас был ТГВ, ваш врач может прописать лекарства, которые помогут предотвратить рецидив.Некоторые люди смогут прекратить прием этого лекарства с разрешения врача примерно через три месяца после приступа и принимать его снова только в периоды высокого риска, такие как хирургическое вмешательство, в соответствии с руководящими принципами клинической практики, опубликованными в Chest в 2012 году. Другим может потребоваться принимать разжижающие кровь или антикоагулянты лекарства в течение более длительного времени, чтобы предотвратить ТГВ.
Ваш врач может также порекомендовать компрессионные чулки, которые слегка сжимают ноги и улучшают кровоток.
«Пациенту с рецидивирующим ТГВ в анамнезе рекомендуются пожизненные системные антикоагулянты и компрессионные чулки», — сказал д-р.- говорит Паскарелла. «Хотя компрессионные чулки не предотвращают рецидив ТГВ, они снижают риск посттромботического синдрома [повреждение вен, приводящее к боли, отеку и гиперпигментации], а также развитие и рецидив венозных язв».
Ваш врач может также порекомендовать дополнительное обследование, чтобы определить, есть ли у вас основное заболевание, повышающее риск ТГВ. Если вы это сделаете, ваш план лечения также должен будет учитывать это состояние.
7 способов снизить риск рецидива DVT
Чтобы снизить риск возникновения другого DVT, выполните следующие действия:
- Принимайте лекарства в соответствии с предписаниями. Принятие разжижающих кровь лекарств в соответствии с указаниями врача должно помочь снизить риск.
- Посоветуйтесь со своим врачом. По мере изменения вашего общего состояния здоровья убедитесь, что все ваши врачи знают о вашем риске ТГВ, чтобы они могли помочь вам с любыми необходимыми корректировками лечения. Например, знание о вашем риске ТГВ может побудить вашего врача дать различные рекомендации относительно гормонального лечения, лечения рака или хирургического вмешательства.
- Приготовься. Повышение физической активности и нормальный вес могут помочь снизить риск. «Тромбоз глубоких вен обычно связан с увеличением веса и низкой подвижностью у послеоперационных и ослабленных пациентов», — говорит Паскарелла. Согласно обзору исследований, опубликованному в Scientifica, люди с избыточным весом или ожирением имеют более высокий риск рецидива ТГВ, чем люди с нормальным весом. Сколько вам следует тренироваться или как быстро вы должны похудеть, будет зависеть от вашего текущего состояния здоровья и физической формы, поэтому вместе с медицинской бригадой разработайте программу упражнений, соответствующую вашей ситуации.
- Бросьте курить. Употребление табака может быть причиной ТГВ, говорит Паскарелла. Согласно исследованию, опубликованному в журнале PLoS Medicine в 2013 году, курение сигарет увеличивает риск ТГВ, вызванного другими факторами, такими как ожирение.
- Ведите надлежащий учет. Запишите, когда у вас был ТГВ, где он возник и как лечили. Эта информация может помочь врачам лучше управлять вашим лечением других заболеваний.
- Оставайтесь в движении. В дополнение к регулярным упражнениям, таким как ходьба или плавание, вы должны стараться быть активными в течение дня, говорит Паскарелла, особенно во время длительных поездок на машине или самолете. В общем, если вы подолгу сидите, вставайте и гуляйте или растягивайтесь каждый час или около того, он рекомендует. Если вы не можете двигаться самостоятельно, поговорите со своим врачом или физиотерапевтом о том, как двигаться.
- Будьте осторожны при массаже ног. По данным Техасского университета при Медицинской службе Остинского университета, люди, проходящие лечение от ТГВ, могут избавиться от тромба с помощью интенсивного массажа.Проконсультируйтесь со своей медицинской бригадой, чтобы узнать, подходит ли вам какой-либо вид массажа, и если да, то какую технику использовать.
Время восстановления и чего ожидать
Время восстановления сгустка крови в легких или тромбоэмболии легочной артерии может варьироваться. Людям, возможно, придется оставаться в больнице и принимать лекарства для предотвращения образования тромбов в течение 3 месяцев и более.
Эта информация предоставлена Американской ассоциацией легких.
Большинство людей полностью выздоравливают после тромбоэмболии легочной артерии, но у некоторых могут наблюдаться долгосрочные симптомы, такие как одышка.Осложнения могут задержать выздоровление и привести к более длительному пребыванию в больнице.
В этой статье мы рассмотрим приблизительные сроки восстановления тромбоэмболии легочной артерии, как помочь организму выздороветь и способы снижения риска образования тромбов в будущем.
Время, необходимое для полного выздоровления от тромбоэмболии легочной артерии, может составлять несколько месяцев или лет, в зависимости от обстоятельств. Однако люди обычно начинают замечать улучшение своих симптомов сразу после начала лечения.
Обычно люди могут вернуться к нормальной деятельности через несколько дней после начала приема лекарств.Любая боль и отек также уменьшатся за это время.
Время, которое человек проводит в больнице, зависит от степени тяжести тромба и от того, растворяет ли сгусток тело человека самостоятельно. Некоторым людям может вообще не понадобиться оставаться в больнице, в то время как другим может потребоваться 1 неделя или больше.
В исследовании 2015 года изучалась продолжительность пребывания в больнице в 766 случаях тромбоэмболии легочной артерии у пациентов итальянских больниц. В то время как 19% людей с тромбоэмболией легочной артерии оставались в больнице в течение 5 дней или меньше, 17% пациентов лечились дома.
Исследование 2018 г. показало, что некоторым людям с тромбоэмболией легочной артерии низкого риска госпитализация может не потребоваться. В исследовании приняли участие 200 взрослых с острой тромбоэмболией легочной артерии низкого риска.
Участники исследования оставались в больнице под наблюдением в течение 12–24 часов, прежде чем пройти амбулаторное лечение препаратами для разжижения крови.
После 90-дневного наблюдения летальных исходов или повторных тромбов не наблюдалось. У одного участника было сильное кровотечение. Однако в целом участники отметили высокий уровень удовлетворенности лечением.
После тромбоэмболии легочной артерии людям может потребоваться прием препаратов, разжижающих кровь, или антикоагулянтов в течение 3 месяцев или дольше.
Людям необходимо будет принимать препараты, разжижающие кровь, точно в соответствии с предписаниями до тех пор, пока врач не решит, что они больше не подвергаются риску образования нового тромба. В некоторых случаях людям может потребоваться принимать эти лекарства намного дольше, чем это, или на всю оставшуюся жизнь.
Антикоагулянты не растворяют существующий сгусток, но предотвращают его образование. В большинстве случаев организм самостоятельно разрушает существующий сгусток.
Восстановление после образования тромбов в легких может включать некоторые изменения в диете, образе жизни и повседневной деятельности человека. К ним относятся:
Exercise
Людям нужно будет поговорить со своим врачом о том, когда им безопасно снова тренироваться после тромбоэмболии легочной артерии, и какие виды упражнений лучше всего.
Согласно Национальному альянсу по изучению сгустков крови, легкие упражнения, такие как плавание и ходьба, могут быть подходящим выбором.
Если люди принимают препараты для разжижения крови, важно, чтобы они не перенапрягались во время физической активности.
Диета
Людям, принимающим антикоагулянты, может потребоваться избегать определенных продуктов, которые могут взаимодействовать с их лекарствами. Сюда входят продукты с высоким содержанием витамина К, например:
Людям также может потребоваться избегать употребления алкоголя, аспирина и некоторых снотворных, отпускаемых без рецепта, поскольку они могут увеличить риск кровотечения.
Поскольку зеленые листовые овощи являются хорошим источником питательных веществ, таких как железо и фолат, людям может потребоваться получать эти питательные вещества из других источников.
Люди могут обсудить это, а также возможные взаимодействия и побочные эффекты антикоагулянтов с врачом или фармацевтом.
Путешествие
По данным Общества сосудистой хирургии, после образования тромба риск дальнейших проблем или осложнений наиболее высок в течение первых 7 дней. Если людям необходимо отправиться в путешествие после того, как они обнаружили сгусток крови, им, возможно, придется подождать несколько недель.
Врач может помочь решить, когда снова безопасно путешествовать. Во время длительных путешествий люди могут двигаться каждые 2 часа не менее 5 минут и пить много жидкости, чтобы улучшить кровообращение.
Люди могут помочь предотвратить развитие каких-либо дальнейших проблем со здоровьем или другой тромбоэмболии легочной артерии, понимая свои факторы риска и стараясь избегать их или управлять ими, где это возможно.К факторам риска относятся:
Чтобы снизить риск дальнейшего образования тромбов, люди могут предпринять следующие шаги:
Если людям приходится выдерживать длительные периоды постельного режима, они могут принять меры по снижению риска образования тромбов:
- носить компрессионные чулки или манжеты вокруг ног
- поднимать нижний край кровати так, чтобы ступни были немного приподняты
- пытаясь небольшими движениями поддерживать кровоток в ногах, например, сгибая и растягивая ступни, если возможно
- передвигайтесь как можно скорее
Большинство людей полностью выздоравливают после тромбоэмболии легочной артерии и не испытывают долгосрочных осложнений.
Однако у некоторых людей развивается:
- посттромботический синдром, который вызывает отек, боль и изменение цвета кожи
- хроническое повреждение легких или хроническую тромбоэмболическую легочную гипертензию (ХТЭЛГ), редкое осложнение, которое возникает при рубцевании ткани в артериях блокирует или сужает их
- дальнейшие сгустки
- психические расстройства, такие как тревога, депрессия или посттравматическое стрессовое расстройство, из-за переживания тромбоэмболии легочной артерии
Если человек замечает какое-либо новое физическое или психические симптомы развиваются после тромбоэмболии легочной артерии, их следует обсудить с врачом.Психотерапевт может оказать поддержку людям, испытывающим эмоциональный стресс.
Люди должны немедленно связаться со своим врачом, если у них появятся какие-либо признаки другого сгустка крови, такие как:
- необычный отек, часто в одной ноге или руке
- нежность или боль в ноге, которая может ощущаться как спазм
- Изменение цвета кожи, которое может казаться красным, синим или пурпурным
- Область ноги или руки, которая кажется теплой на ощупь
При появлении каких-либо симптомов тромбоэмболии легочной артерии необходимо звонить в службу экстренной помощи 911:
- внезапно одышка
- резкая, колющая боль в спине или груди
- боль, усиливающаяся при глубоком вдохе
- учащенное сердцебиение
- необъяснимый кашель или кашель с кровью и слизью
Люди также должны немедленно обратиться за медицинской помощью, если они испытывают чрезмерное усилие кровотечение, поскольку это может указывать на слишком высокую дозу разжижающих кровь препаратов.
Людям с затрудненным дыханием через 6 месяцев после тромбоэмболии легочной артерии следует поговорить с врачом. Это может быть признаком ХТЛЛ.
Восстановление от тромбов в легких может варьироваться от человека к человеку. Многие выздоравливают за несколько месяцев. В это время им, возможно, придется продолжать принимать лекарства, чтобы предотвратить образование дополнительных тромбов. Иногда людям необходимо принимать лекарства на неопределенный срок.
Врач может посоветовать людям избегать длительных поездок, продуктов, богатых витамином К, и физических упражнений, пока они выздоравливают от тромбоэмболии легочной артерии.
Лечение, ведение домашнего хозяйства и профилактика
Свертывание крови — жизненно важный процесс, предотвращающий чрезмерное кровотечение после повреждения кровеносного сосуда. Однако иногда сгусток крови может образоваться внутри кровеносного сосуда, который не получил никаких повреждений.
Некоторые сгустки также могут не растворяться полностью после заживления травмы. Эти сгустки могут перемещаться по кровеносной системе и в конечном итоге могут ограничивать кровоснабжение жизненно важного органа. Эти типы тромбов очень серьезны и требуют срочного лечения.
В этой статье мы описываем различные методы лечения тромбов и даем советы по профилактике и долгосрочному лечению нарушений свертывания крови.
Варианты лечения тромбов зависят от общего состояния здоровья человека и местоположения тромба.
Антикоагулянтные препараты
В большинстве случаев врач прописывает антикоагулянтные препараты, которые люди часто называют разжижителями крови. Эти лекарства снижают способность организма образовывать новые сгустки, а также предотвращают увеличение существующих сгустков.
Врачи обычно вводят антикоагулянтные препараты в течение первых 5–10 дней после диагностики тромба.
Некоторые люди могут продолжать принимать антикоагулянты в течение недель, месяцев или даже лет, чтобы сгустки не возвращались.
Наиболее распространенные антикоагулянты включают:
Нефракционированный гепарин
Нефракционированный гепарин (UFH) работает с антитромбином — белком в организме — для предотвращения образования новых сгустков.
Врач вводит НФГ внутривенно или путем инъекции непосредственно под кожу, чтобы лекарство подействовало быстро.
Уровни UFH в крови могут периодически меняться в течение дня. По этой причине человеку, получающему НФГ, потребуется несколько анализов крови в день.
Низкомолекулярный гепарин
Низкомолекулярный гепарин (НМГ) получают из НФГ. Воздействие НМГ на организм длится дольше, чем действие НФГ, и более предсказуемо.
Люди, принимающие НМГ, могут вводить их самостоятельно дома, и им не требуется регулярный мониторинг крови.
Варфарин
Варфарин влияет на выработку витамина К.Печень использует витамин К для выработки белков, необходимых для свертывания крови.
Врач может назначить таблетки варфарина людям, которые переходят от лечения гепарином.
В течение первой недели лечения человеку потребуется несколько анализов крови, чтобы врачи могли определить правильную дозировку. Как только человек получит установленную дозу, потребуется регулярный мониторинг крови, чтобы предотвратить риск неконтролируемого кровотечения.
Прямые пероральные антикоагулянты
Прямые пероральные антикоагулянты (DOAC) — это новый класс антикоагулянтов.Эти препараты напрямую нацелены на конкретные белки, ответственные за свертывание крови.
DOAC действуют быстро, и их воздействие на организм непродолжительно. Пропуск дозы может увеличить риск образования тромбов.
Когда человек принимает их правильно, DOAC несут меньший риск, чем варфарин. Они с меньшей вероятностью вызовут кровотечение и будут взаимодействовать с продуктами питания, добавками и другими лекарствами.
Однако они, как правило, дороже. Также очень важно, чтобы люди не пропускали свои обычные дозы.
Некоторые препараты DOAC включают в себя:
- апиксабан (Eliquis)
- бетриксабан (BevyxXa)
- дабигатран (Pradaxa)
- эдоксабан (Savaysa)
- ривароксабан (Xarelto)
Компрессионные чулки — это эластичные чулки, которые надеваются на стопу и доходят до икр или паха. Эти чулки плотно прилегают к стопе, но становятся более свободными кверху.
Эта конструкция способствует оттоку крови из нижних конечностей и обратно к сердцу, помогая облегчить симптомы посттравматического стрессового синдрома.
Компрессионные чулки можно приобрести по рецепту или без рецепта в большинстве крупных аптек. Фармацевту нужно будет измерить ногу, чтобы убедиться, что чулки подходят правильно.
Тромболитики
Тромболитики — это препараты, растворяющие тромбы. Врач может ввести тромболитик внутривенно или использовать катетер в вене, который позволит им доставить лекарство непосредственно к месту образования сгустка.
Однако тромболитики могут увеличить риск кровотечения. Врачи обычно рекомендуют их только людям, у которых есть очень большие сгустки или сгустки, которые не исчезают при лечении антикоагулянтами.
Эти препараты также могут быть альтернативой для людей с стойким и изнурительным посттравматическим стрессовым синдромом.
Хирургическая тромбэктомия
В некоторых случаях может потребоваться операция для удаления тромба из вены или артерии. Эта процедура называется тромбэктомией.
Тромбэктомия может потребоваться при очень больших сгустках или серьезных повреждениях близлежащих тканей.
Люди должны поговорить со своим хирургом о том, чего ожидать во время процедуры.
В большинстве случаев хирург делает разрез над кровяным сгустком. После удаления сгустка хирург может вставить небольшую трубку или «стент» в кровеносный сосуд, чтобы он оставался открытым.Затем они закроют кровеносный сосуд, чтобы восстановить кровоток.
Фильтры полой вены
Полая вена — это большая вена в брюшной полости, по которой кровь транспортируется из нижней части тела обратно к сердцу и легким.
ТГВ в ногах иногда может попасть в легкие через полую вену. Когда сгусток перемещается в легкие и блокирует кровоток, это называется тромбоэмболией легочной артерии (ТЭЛА). Хирург может вставить фильтр в полую вену, чтобы предотвратить прохождение сгустков через вену.
Хирург вставляет фильтр, делая небольшой разрез в вене на шее или паху. Серия рентгеновских лучей помогает хирургу правильно расположить фильтр внутри полой вены.
Врачи обычно используют эту процедуру только для людей с высоким риском развития тромбоэмболии легочной артерии и тех, кто не может принимать антикоагулянты.
Врач составит индивидуальный план лечения, чтобы помочь людям управлять своим состоянием и предотвратить дальнейшее образование тромбов.
Домашнее лечение будет зависеть от типа и степени тяжести тромба, а также от лекарств, которые человек принимает от него.
План может включать в себя направление врача к группе специалистов, которая, вероятно, будет включать кардиолога, гематолога и невролога.
Компрессионные чулки могут быть полезны людям, выздоравливающим от ТГВ. Эти чулки предотвращают скапливание и свертывание крови в голени.
Регулярные прогулки и поднятие пораженной ноги выше бедра также могут помочь, увеличивая приток крови к сердцу.
Людям, принимающим лекарства, следует запланировать регулярные анализы крови, чтобы убедиться, что их кровь не становится слишком жидкой или густой.
По данным Американского общества гематологов, сгустки крови являются одним из наиболее предотвратимых типов заболеваний крови.
У некоторых людей может быть повышенный генетический риск развития тромбов. Люди должны сообщить своему врачу, если в семейном анамнезе имеются нарушения свертываемости крови.
Врач может порекомендовать регулярные осмотры для выявления заболеваний на ранней стадии.
Следующие факторы образа жизни также могут снизить риск развития тромбов у человека:
- ношение свободной одежды, особенно на нижней части тела
- ношение компрессионных чулок
- отказ от курения, если применимо
- употребление большого количества жидкости
- есть меньше соли
- регулярно заниматься спортом
- поддерживать здоровый вес
- часто менять позу, особенно в длительных поездках
- стоять или сидеть не более часа за раз
- избегать скрещивания ног
- избегать действий, которые могут вызвать неровности и ударить по ногам
- поднимая ноги выше уровня сердца в положении лежа
В таблице ниже показаны симптомы, которые могут возникнуть при сгустках крови в разных частях тела:
| Расположение | Симптомы |
| Рука или нога | 900 34 |
| легкое |
|
| мозг |
|
| Сердце |
|
| живот | |
| почка | Симптомы редки, но могут включать:
|
ТГВ — это сгусток крови, который образуется в глубоких венах рук и ног.
Иногда ТГВ может смещаться и перемещаться по системе кровообращения в легкие или мозг. Затем это может вызвать серьезные осложнения, в том числе:
Тромбоэмболия легочной артерии
ТЭЛА представляет собой сгусток крови, который внедряется в ткань легкого.
PE блокирует часть кровотока к легким, из-за чего сердцу становится труднее перекачивать кровь, пытаясь удовлетворить потребности организма в кислороде.
Дополнительная нагрузка на систему кровообращения может привести к сердечной недостаточности.
Церебральная эмболия и инсульт
Иногда сгусток крови может попасть в сосуд, по которому кровь поступает в мозг, и заблокировать его. Этот тип тромба называется церебральной эмболией (CE).
Без достаточного кровоснабжения клетки мозга в пораженной области испытывают недостаток кислорода и умирают. Это состояние называется ишемическим инсультом.
Инсульт серьезен и потенциально опасен для жизни. Люди, которые получают лечение в течение первых 3 часов после инсульта, менее подвержены длительной инвалидности.
Тромбоз почечной вены
Тромбоз почечной вены (RVT) — это сгусток крови в почечной вене, который отводит кровь от почки. В большинстве случаев RVT со временем улучшается и не вызывает длительного повреждения почек.
Однако RVT иногда может привести к острой почечной недостаточности. Острая почечная недостаточность — это когда нарушение функции почек приводит к накоплению токсичных продуктов жизнедеятельности в крови.
Поделиться на PinterestВрач порекомендует раннее лечение ТГВ, чтобы предотвратить дальнейшие осложнения.Людям, у которых наблюдаются симптомы ТГВ, следует срочно обратиться к врачу, особенно если в семейном анамнезе имеются нарушения свертываемости крови. Раннее лечение ТГВ может предотвратить дальнейшие осложнения.
Сгусток крови в другом месте тела требует неотложной медицинской помощи. Человек должен немедленно позвонить в службу 911 или на местный номер службы экстренной помощи, если у него возникнут симптомы инсульта, тромбоэмболии легочной артерии, тромбоза почечной вены или другого сердечного заболевания.
Сгустки крови опасны и в некоторых случаях потенциально опасны для жизни.Существует множество различных вариантов лечения тромбов в зависимости от их местоположения и степени тяжести.
Ранняя диагностика и лечение могут помочь предотвратить дальнейшие осложнения и улучшить мировоззрение.
Проблема тромбоза вакцины AstraZeneca не исчезнет
Но как далеко должна зайти эта логика? Имеет ли значение, что на рынке присутствуют другие вакцины от COVID-19, даже если они более дорогие или в дефиците? Следует ли властям, занимающимся вакцинацией, скорректировать свой подход к рискам с целью укрепления доверия общества? На эти вопросы нет простых ответов, и не стоит удивляться, что высококвалифицированные специалисты пришли к разным выводам.
Фактически, мы наблюдали нечто вроде тех же дебатов, разворачивающихся в конце прошлого года, когда AstraZeneca и Оксфордский университет впервые объявили об успехе своей вакцины в клинических испытаниях. Данные содержали множество серьезных недостатков: вместо того, чтобы судить об эффективности по одному крупному плацебо-контролируемому исследованию, оксфордская команда объединила результаты различных исследований, проведенных по-разному. На самом деле, исследование было настолько проблематичным, что регулирующие органы не могли прийти к единому мнению о том, была ли продемонстрированная эффективность вакцины против симптоматического COVID-19 ближе к 70 процентам, как решил регулирующий орган Англии, или к низким 60-м, согласно EMA.
Отсутствие более точных данных было препятствием для некоторых органов здравоохранения. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США, например, решило дождаться результатов крупного и тщательного исследования; Швейцарское агентство Swissmedic поступило так же. Но регуляторы в Европе, как и во многих странах за пределами континента, пошли другим путем. EMA рекомендовало разрешить вакцину AstraZeneca, заявив, что «проведение исследований было неоптимальным», но также и что «с учетом чрезвычайной ситуации» преимущества ее использования перевешивали любые риски.
В данном случае выбор расслабиться окупился: вакцина снизила заболеваемость и смертность за последние месяцы, а более строгие результаты клинических испытаний, которые только что появились, показали эффективность 76 процентов. Но это не говорит нам, как регулирующие органы должны справляться с возможностью опасных реакций на одну и ту же вакцину, которые слишком редки для клинического испытания, даже с 32 000 участников. И до некоторой степени повествование об этих реакциях больше не в их руках.
Истории, связывающие смерть людей с вакцинацией, были одними из самых популярных историй, связанных с вакцинами, в социальных сетях в последние месяцы — и это было правдой задолго до того, как появились какие-либо намеки на настоящую связь. Теперь, когда органы здравоохранения действительно расследуют возможную смертельную реакцию на вакцину, эти рассказы увеличат их охват. Первое лицо, которое явно связано с заболеваниями крови, появилось в Facebook 22 марта. Другие, похоже, обязательно последуют.
Может случиться так, что в какой-то момент вскоре будет установлена причина, не связанная с вакцинацией, или лечение сделает это состояние управляемым.Однако до тех пор, пока этого не произойдет, регулирующие органы должны делать все возможное, чтобы сохранять спокойствие, перспективу и прозрачность. Представьте, если бы они с самого начала отреагировали более консервативно и ждали, чтобы сказать или сделать что-нибудь, пока количество людей, пришедших с этим заболеванием, не достигнет сотен. В процессе вакцинации было бы вакцинировано больше людей, но потеря доверия к системе мониторинга вакцин могла быть гораздо более серьезной. Устранение опасений по поводу вакцин — это долгая игра, и самые большие проблемы возникнут намного позже, когда все нетерпеливые люди будут иммунизированы и пора убедить несогласных.
Новый лечебный пылесос удаляет сгустки крови: предотвращает инвалидность — ScienceDaily
Новый метод безопасно и эффективно удаляет сгустки крови в организме быстрее, снижая риск развития тромбоэмболии легочной артерии и инвалидности. Было также показано, что лечение положительно влияет на качество жизни пациентов, снимая такие симптомы, как боль и отек, а также значительно улучшая их способность вести активный образ жизни.
Техника «быстрого лизиса» объединяет растворяющее тромб лекарство с устройством для удаления сгустка, таким образом улучшая разрушение и растворение сгустка, который затем вакуумируется из вены в катетер, нехирургически устраняя тромбоз глубоких вен. (ТГВ).Кровоток восстанавливается по всей ноге, устраняя симптомы. Пациенты в исследовании имели обширный ТГВ большого объема, который обычно проходил по всей длине ноги от лодыжки до таза и часто до полой вены.
Хотя со временем сгустки растворяются в организме, за время, необходимое для этого, может произойти необратимое повреждение вены, что приведет к необратимой инвалидности и боли. Кроме того, предыдущие исследования показали, что сгустки в более крупных венах редко проходят сами по себе. Исследование было представлено на 32-м ежегодном научном собрании Общества интервенционной радиологии.
«Новая комбинированная техника предлагает значительный прогресс в лечении ТГВ, часто позволяя интервенционным радиологам разрушить сгусток за один сеанс. Он сработал даже с самыми большими и сложными сгустками и может стать новым стандартным методом, потенциально изменив способ лечения всех пациентов с ТГВ », — говорит Марк Дж. Гарсия, доктор медицины, интервенционный радиолог в Christiana Care Health System, Уилмингтон, Делавэр.
Это лечение воздействовало на самые большие и сложные сгустки, позволяя быстро и безопасно разрешить ТГВ, одновременно восстанавливая кровоток в вене.Лечение может сократить продолжительность пребывания в больнице, что снижает затраты. В текущем стандартном лечении тромболизиса с помощью катетера используется только лекарство, растворяющее сгустки, и, хотя оно очень эффективно, может потребоваться от двух до четырех дней. Это увеличивает риск кровотечения у пациентов, а также увеличивает время их пребывания в отделении интенсивной терапии. Хотя метод катетер-направленного тромболизиса доступен уже около десяти лет, многие пациенты с ТГВ не получают его.
Вместо этого многих пациентов лечат только разжижителями крови, которые могут помочь предотвратить опасную для жизни тромбоэмболию легочной артерии, но не способствуют растворению сгустка.Долгосрочные исследования показывают, что у пятидесяти процентов людей с ТГВ ног, получавших только препараты для разжижения крови, развиваются последствия ТГВ, известные как посттромботический синдром. Посттромботический синдром вызван сочетанием поражения клапанов вены, а также блокировкой кровотока в вене из-за остаточного тромба (сгустка). Это состояние характеризуется хронической болью в ногах и отеком, которые могут привести к утолщению и изъязвлению кожи.
«Посттромботический синдром — частое осложнение ТГВ, которое недостаточно распознается и потенциально можно предотвратить, если мы сможем растворить сгустки на ранней стадии, до того, как произойдет необратимое повреждение вены», — говорит Гарсия.«Если мы лечим этих пациентов в течение 14 дней с момента появления у них симптомов, мы очень успешно избавляемся от тромба. Поскольку лечение является более быстрым, безопасным и эффективным, пациенты с большей вероятностью получат его, и с большей вероятностью произойдет предотвращение необратимого ущерба ».
О системе тромбэктомии AngioJet® Rheolytic ™
Интервенционный радиолог использует визуализацию, чтобы направить катетер и устройство в вену и продвинуть их к сгустку крови. Затем устройство распыляет разбавленное растворяющее сгусток лекарство в сгусток с большой силой, помогая разрушить сгусток и доставить лекарство к большей площади поверхности по всему сгустку.Это позволяет лекарству быстрее и эффективнее удалять сгусток. Мощная струя физиологического раствора внутри устройства создает вакуум, который втягивает сгусток в катетер, тем самым удаляя его из тела при извлечении катетера. Интервенционный радиолог вытягивает устройство по спирали, что позволяет лучше удалить сгусток.
Об исследовании
102 пациента (шестьдесят два процента мужчин и тридцать восемь процентов женщин) со средним возрастом 47 лет прошли курс лечения от 118 случаев ТГВ большого объема.У 51 процента пролеченных пациентов было полное удаление сгустка, а также восстановление кровотока. У 31 процента пациентов значительная часть (пятьдесят девять процентов) сгустка удалена с восстановлением кровотока. Одиннадцать процентов имели частичное удаление сгустка и четыре процента — минимальное удаление сгустка. Сорок три процента пациентов прошли курс лечения на начальном этапе и не нуждались в дополнительной инфузии лекарства для растворения сгустка. Последующее ультразвуковое исследование через шесть месяцев показало, что 78 процентов вен открыты без ТГВ, а восемьдесят три процента открыты через 12 месяцев без ТГВ.Исследование качества жизни продолжительностью до одного года показало, что после лечения у 68% пациентов не было боли, у 67% не было отеков, а у 78% больше не было жара или дискомфорта от жжения.
«Возможность восстановить кровоток после удаления сгустка является обязательной для обеспечения долгосрочного успеха этого лечения. Пока вена открыта и кровь течет свободно, вероятность того, что у пациента разовьется еще один сгусток, меньше », — добавил Гарсия.
О DVT
Тромбоз глубоких вен возникает в глубоких венах, расположенных ближе к центру ноги.Эти вены окружены мощными мышцами, которые сокращаются и заставляют дезоксигенированную кровь возвращаться в легкие и сердце. Односторонние клапаны предотвращают обратный или обратный кровоток между мышечными и сердечными сокращениями. Когда циркуляция крови замедляется из-за болезни, травмы или бездействия, кровь может накапливаться или «скапливаться», что обеспечивает идеальные условия для образования сгустка. Стандартное начальное лечение антикоагулянтами важно для предотвращения опасной для жизни тромбоэмболии легочной артерии, но не растворяет существующий сгусток.
Тромбоз глубоких вен | PeaceHealth
Обзор темы
Что такое тромбоз глубоких вен?
Тромбоз глубоких вен (ТГВ) — это сгусток крови (тромб) в глубокой вене, обычно в ногах.
Тромбы могут образовываться в поверхностных и глубоких венах. Сгустки крови с воспалением в поверхностных венах (называемые поверхностным тромбофлебитом или флебитом) редко вызывают серьезные проблемы. Но тромбы в глубоких венах (тромбоз глубоких вен) требуют немедленной медицинской помощи.
Эти сгустки опасны, потому что они могут оторваться, попасть с кровотоком в легкие и заблокировать кровоток в легких (тромбоэмболия легочной артерии). Легочная эмболия часто опасна для жизни. ТГВ также может привести к длительным проблемам. ТГВ может повредить вену и вызвать боль в ноге, опухоль и изменение цвета.
Сгустки крови чаще всего образуются в венах голени и бедра, реже — в венах рук или венах таза. В этой теме основное внимание уделяется тромбам в глубоких венах ног, но диагностика и лечение ТГВ в других частях тела аналогичны.
Что вызывает образование тромбов в глубоких венах?
Сгустки крови могут образовываться в венах, когда вы неактивны. Например, сгустки могут образоваться, если вы парализованы, прикованы к постели или вынуждены сидеть в долгом перелете или поездке на автомобиле. Операция или травма могут повредить кровеносные сосуды и вызвать образование сгустка. Рак также может вызвать ТГВ. У некоторых людей кровь слишком легко свертывается, и эта проблема может передаваться в семьях.
Какие симптомы?
Симптомы ТГВ включают отек пораженной ноги.Кроме того, нога может казаться теплой и выглядеть более красной, чем другая нога. Икры или бедро могут болеть или ощущаться болезненными, когда вы касаетесь их, сжимаете их, когда вы стоите или двигаетесь. Боль может усиливаться и длиться дольше или становиться постоянной.
Если сгусток крови небольшой, он может не вызывать симптомов. В некоторых случаях тромбоэмболия легочной артерии является первым признаком ТГВ.
Как диагностируется тромбоз глубоких вен?
«> Если ваш врач подозревает, что у вас есть ТГВ, вам, вероятно, будет проведено ультразвуковое исследование, чтобы измерить кровоток в ваших венах и помочь найти любые сгустки, которые могут блокировать кровоток.
Как лечится?
Лечение снижает вероятность роста сгустка крови или того, что часть сгустка может оторваться и попасть в легкие.
Лечение ТГВ обычно включает прием разжижителей крови (антикоагулянтов) в течение не менее 3 месяцев для предотвращения роста существующих сгустков.
Ваш врач также может порекомендовать вам подпирать или приподнимать ногу, когда это возможно, гулять и носить компрессионные чулки. Эти меры могут помочь уменьшить боль и отек, которые могут возникнуть при ТГВ.
Как предотвратить тромбоз глубоких вен?
Есть вещи, которые вы можете сделать, чтобы предотвратить ТГВ. Вы можете принять антикоагулянт, чтобы предотвратить образование тромбов. Вы также можете носить компрессионные чулки. Вы можете попытаться встать и встать с постели как можно скорее после болезни или операции. Если вы долго сидите, например, во время длительного полета, вы можете тренировать ноги, чтобы улучшить кровоток.
Причина
Тромбоз глубоких вен (ТГВ) — это сгусток крови в глубокой вене, обычно в ногах.Вещи, которые приводят к образованию тромба в вене, включают:
- Замедление кровотока, которое может произойти, если вы не активны в течение длительного времени.
- Аномальные проблемы со свертыванием, из-за которых кровь свертывается слишком легко или слишком быстро.
- Повреждение кровеносных сосудов, поскольку кровь в венах с большей вероятностью свертывается вскоре после их повреждения.
Симптомы
Тромбоз глубоких вен часто не вызывает симптомов или вызывает лишь незначительные симптомы.Когда возникают симптомы, они включают:
- Набухание.
- Тепло.
- Боль или нежность. Боль может быть в икре или бедре и может присутствовать только при прикосновении к пораженному участку, при стоянии или ходьбе.
- Покраснение.
Другие проблемы могут вызывать такие симптомы, как ТГВ. Так что диагностировать ТГВ может быть сложно. Эти проблемы включают менее серьезные проблемы, такие как целлюлит или растяжение мышцы.
Симптомы тромбоэмболии легочной артерии
Иногда опасная для жизни тромбоэмболия легочной артерии является первым признаком ТГВ. Легочная эмболия — это внезапная закупорка легочной артерии. Симптомы тромбоэмболии легочной артерии включают:
- Внезапная одышка.
- Боль в груди, которая может усиливаться при глубоком вдохе.
- Кашель с кровотечением.
- Учащенный пульс.
- Обморок.
Что происходит
Тромбоэмболия легочной артерии
Когда у вас тромбоз глубоких вен (ТГВ), основная цель лечения — предотвратить рост тромба или его перемещение в легкие. Если тромб вырывается, он может попасть в легкие и заблокировать кровоток (тромбоэмболия легочной артерии). Тромбоэмболия легочной артерии — это неотложная ситуация. Лечение ТГВ снижает риск возникновения этой проблемы.
Риск тромбоэмболии легочной артерии может зависеть от расположения тромба.Тромбоэмболия легочной артерии более вероятна, если сгусток крови находится на уровне колена или выше, чем если он находится в икре. Но сгусток крови у теленка также может вызвать тромбоэмболию легочной артерии.
Риск большего количества тромбов
После первого тромбоза глубоких вен существует риск повторного образования тромбов. Ваш риск может зависеть от того, что вызвало образование тромба и как его лечили. Ваш врач будет лечить вас, чтобы попытаться предотвратить повторное образование тромбов.
Посттромботический синдром
Если у вас был ТГВ, у вас есть риск болезненного осложнения, называемого посттромботическим синдромом. Антикоагулянты могут помочь снизить риск этого осложнения.
Что увеличивает ваш риск
Многие вещи повышают риск тромбоза глубоких вен (ТГВ). К ним относятся:
- Быть старше 40 лет.
- Избыточный вес.
- Отказ от приема антикоагулянтов в соответствии с предписаниями.
К другим рискам относятся факторы, вызывающие замедление кровотока, аномальное свертывание крови и повреждение кровеносных сосудов.
Замедление кровотока
Кровь не течет нормально, если вы не ведете активный образ жизни в течение длительного времени. Примеры включают:
- Длительный постельный режим, например, после операции, травмы или серьезного заболевания.
- Сидеть долго, особенно при поездках на дальние расстояния.
- Паралич ног.
Аномальная свертываемость
У некоторых людей кровь свертывается слишком легко или слишком быстро. Проблемы, которые могут вызвать повышенную свертываемость, включают:
- Унаследованные проблемы со свертываемостью крови.
- Семейный анамнез близких родственников, например, брата или сестры, перенесших тромбоз глубоких вен или тромбоэмболию легочной артерии.
- Рак и его лечение.
- Заболевания кровеносных сосудов, такие как варикозное расширение вен, сердечный приступ, сердечная недостаточность или инсульт.
- Беременность. Риск развития тромбов у женщины увеличивается как во время беременности, так и вскоре после родов или после кесарева сечения.
- Использование гормональной терапии или противозачаточных таблеток или пластырей.
- Курение.
Травма стенки кровеносного сосуда
Кровь с большей вероятностью скапливается в венах вскоре после их повреждения. Примеры включают:
- Недавняя операция на ногах, бедрах, животе или головном мозге.
- Установлен центральный венозный катетер во время пребывания в больнице.
- Травма, например перелом бедра.
Когда вам следует позвонить своему врачу?
Позвонить 911 или другие службы экстренной помощи , если у вас есть симптомы тромбоэмболии легочной артерии, в том числе:
- Внезапная одышка.
- Острая боль в груди, которая иногда усиливается при глубоком дыхании или кашле.
- Кашель с кровью.
- Обморок.
- Учащенный пульс или нерегулярное сердцебиение.
- Беспокойство или потливость.
Позвоните своему врачу сейчас , если у вас есть симптомы ТГВ, в том числе:
- Отек, тепло или болезненность мягких тканей ноги. Отек также может проявляться в виде набухшего гребня вдоль кровеносного сосуда, который вы можете почувствовать.
- Боль в ноге, усиливающаяся при стоянии или ходьбе.Это особенно важно, если на ноге также наблюдается припухлость или покраснение.
Экзамены и тесты
Первые проверки
Когда вы впервые обратитесь к врачу, он или она проведет медицинский осмотр и задаст вопросы о вашей истории болезни. Это поможет вашему врачу решить, какие анализы вам нужны, в зависимости от вашего риска тромбоза глубоких вен (ТГВ).
Физический осмотр
Ваш врач проверит:
- Ваше сердце и легкие.
- Ваши ноги на предмет тепла, отека, вздутия вен или изменения цвета кожи.
История болезни
Ваш врач может спросить:
- Есть ли у вас опухоль или боль в ногах?
- Были ли у вас раньше тромбы?
- Какие лекарства вы принимаете?
- Вы недавно перенесли операцию или в последнее время были в длительных поездках?
Ультразвуковое исследование
Ультразвук — это основной тест, используемый для диагностики ТГВ.Создает картину кровотока по венам.
Если ваш врач считает, что вам нужно сдать больше анализов, вы можете пройти еще два или три ультразвуковых исследования в течение следующих 2 недель.
Дополнительные испытания
Если результаты ультразвукового исследования неясны, можно использовать другие анализы. Эти тесты часто не нужны, но они могут помочь диагностировать или исключить тромб в ноге. Эти тесты могут включать:
Если ваш врач подозревает, что у вас тромбоэмболия легочной артерии, он может проверить ваши легкие.Для получения дополнительной информации см. Тему Легочная эмболия.
Анализ разжижителя крови
Если вы лечитесь антикоагулянтами, вам могут потребоваться периодические анализы крови, чтобы контролировать влияние антикоагулянта на кровь. Анализы крови включают:
Тесты на проблемы со свертыванием
Специальные анализы крови могут помочь выявить наследственные проблемы со свертываемостью крови, которые могут повысить риск образования тромбов, или помочь объяснить, почему у вас образовался тромб.Эти тесты проверяют наличие генетических заболеваний или конкретных белков в вашей крови.
Тестирование можно провести, если у вас есть или было одно или несколько из следующего:
- Сгусток крови в вене без ясной причины
- Сгусток крови в возрасте 45 лет и младше
- Сгусток крови в вене в необычном месте, например в желудочно-кишечном тракте, головном мозге или руках
- Член семьи первой степени родства (мать, отец, брат или сестра), у которого был тромб в вене до 45 лет или у которого были проблемы со свертыванием крови
Скрининг этих проблем среди населения в целом не проводится.
Обзор лечения
Основными целями лечения тромбоза глубоких вен (ТГВ) являются:
- Для предотвращения увеличения сгустка крови.
- Для предотвращения перемещения сгустка крови в легкие (тромбоэмболия легочной артерии).
- Для предотвращения посттромботического синдрома, состояния, которое может вызвать боль, язвы и отек пораженной ноги.
- Для предотвращения возврата тромбов.
Медицина
ТГВ обычно лечится антикоагулянтами. Эти лекарства часто называют разжижителями крови, но на самом деле они не разжижают кровь. Они предотвращают образование тромбов, увеличивая время, необходимое для образования тромба. Кроме того, антикоагулянты помогают предотвратить увеличение размеров существующих тромбов.
Вы можете принимать антикоагулянты не менее 3 месяцев. Продолжительность будет варьироваться в зависимости от вашего собственного здоровья, места скопления тромба в ноге и вашего риска тромбоэмболии легочной артерии. сноска 1
Для некоторых людей в больнице могут использоваться другие методы лечения. Эти методы лечения включают тромболитические препараты или фильтры полой вены. Эти методы лечения не распространены. Их можно использовать для людей, которые подвержены риску серьезных проблем с ТГВ.
Дополнительные сведения об этих методах лечения см. В разделе «Лекарства и другое лечение».
Уход за собой
Ваш врач может также порекомендовать самолечение для облегчения симптомов.Эта помощь включает:
Для получения дополнительной информации см. Домашнее лечение.
Профилактика
Профилактические меры можно использовать до и после любой процедуры или события, повышающего риск тромбоза глубоких вен (ТГВ). Эти меры включают:
- Прием антикоагулянтов для предотвращения образования тромба.
- Бросить курить , чтобы снизить риск образования тромбов.
- Упражнение для мышц голени для улучшения кровообращения в ногах. Направьте пальцы ног к голове так, чтобы икры ваших ног были вытянуты, затем расслабьтесь. Повторить. Это упражнение особенно важно выполнять, когда вы длительное время сидите.
- Вставать с постели как можно скорее после болезни или операции. Очень важно приступить к работе как можно скорее. Если вы не можете встать с постели, выполняйте описанное выше упражнение для ног каждый час, чтобы кровь продолжала движение по ногам.
- Использование компрессионные чулки, которые помогут предотвратить ТГВ, если вы находитесь в группе повышенного риска.
В пути
Сидя неподвижно во время длительного перелета или автомобильной поездки, повышается риск образования тромбов. Важно принимать меры для предотвращения образования тромбов во время путешествий, например вставать и передвигаться каждый час или около того в длительном перелете.
В больнице
Устройства прерывистого пневматического сжатия (IPC) также используются для предотвращения DVT.Эти устройства надувают и сдувают сапоги по колено, что снижает скопление крови в ногах. Насосы IPC часто используются, когда люди остаются в больнице.
Домашнее лечение
Домашнее лечение тромбоза глубоких вен (ТГВ) специализируется на:
- Безопасный прием антикоагулянтов (антикоагулянтов).
- Облегчение симптомов.
- Ношение компрессионных чулок.
Безопасный прием антикоагулянтов
Если вы принимаете антикоагулянтный препарат, также называемый разжижителем крови, вам необходимо предпринять дополнительные меры, чтобы избежать проблем с кровотечением.Эти шаги включают:
- Предотвращение падений и травм.
- Сообщать вашим врачам обо всех других лекарствах, добавках и витаминах, которые вы принимаете.
- Регулярно сдавайте анализы крови, если ваш врач говорит вам об этом.
Для получения дополнительной информации см .:
Облегчение симптомов
Для облегчения таких симптомов, как боль и отек, ваш врач может порекомендовать:
- Ходьба 5 или 6 раз в день, если возможно.
- Поднимите ногу.
- Ношение компрессионных чулок.
Если вы не принимаете антикоагулянты, ваш врач может посоветовать вам принять нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, для облегчения боли. Не принимайте НПВП, если ваш врач не скажет вам, что это безопасно для вас.
В компрессионных чулках
Компрессионные чулки — это специально подогнанные чулки.Они самые тугие в ногах. Они становятся все менее и менее тугими на ноге.
Лекарства
Антикоагулянты, также называемые разжижителями крови, используются для предотвращения и лечения тромбоза глубоких вен (ТГВ).
Эти лекарства предотвращают образование новых сгустков и предотвращают их увеличение в размерах. Они не разрушают и не растворяют существующие тромбы.
Используются разные типы антикоагулянтов.Поговорите со своим врачом, чтобы решить, какое лекарство вам подходит.
Для профилактики можно использовать антикоагулянты:
Для лечения вы можете принимать антикоагулянты не менее 3 месяцев. Продолжительность будет зависеть от вашего собственного здоровья, местоположения тромба в ноге и вашего риска тромбоэмболии легочной артерии. сноска 2
В больнице вам могут дать антикоагулянт в виде укола или через капельницу.После того, как вы пойдете домой, вы можете сделать себе прививки в течение нескольких дней. Для длительного лечения вы, скорее всего, примете таблетки.
Выбор лекарств
К антикоагулянтам относятся:
- Apixaban (Eliquis).
- Дабигатран (Прадакса).
- Edoxaban (Савайса).
- Гепарин . Два типа гепарина:
- Низкомолекулярный гепарин.
- Нефракционированный гепарин.
- Ривароксабан (Ксарелто).
- Варфарин (например, кумадин).
Тромболитические препараты обычно не используются для лечения ТГВ. Хотя они могут быстро растворять сгусток крови, тромболитики также значительно увеличивают риск серьезного кровотечения. Их можно использовать для людей, которые подвержены риску серьезных проблем с ТГВ.
Как долго вам понадобятся лекарства?
Если вы принимаете антикоагулянты после операции для предотвращения ТГВ, лекарство вам понадобится только на короткое время. Это может занять 2 недели или больше, в зависимости от лекарства и типа операции, которую вы перенесли.
Для лечения тромбоза глубоких вен вы, вероятно, будете принимать антикоагулянт не менее трех месяцев. Это может занять больше времени, в зависимости от вашего здоровья.
Вы можете принимать антикоагулянты в течение длительного времени, возможно, до конца жизни, если вы:
- У вас раньше были сгустки крови, у вас рак или другие факторы риска, которые повышают вероятность того, что у вас появится еще один сгусток крови.
- Унаследовали проблемы со свертываемостью крови.
Советы по безопасности для антикоагулянтов
Если вы принимаете антикоагулянт, вы можете принять меры для предотвращения кровотечения. Это включает предотвращение травм и при необходимости регулярные анализы крови.
Хирургия
Операция по удалению тромба проводится редко. Это считается только в том случае, если сгусток крови очень большой и блокирует крупный кровеносный сосуд. Операция увеличивает риск образования новых тромбов.
Другое лечение
Фильтры полой вены используются для некоторых людей с тромбозом глубоких вен. Например, фильтры полой вены могут использоваться, если человек не может принимать антикоагулянтные препараты. Это не обычное лечение.
Фильтр полой вены вставлен в полую вену, большую вену, которая возвращает кровь к сердцу из брюшной полости и ног.
Этот фильтр может предотвратить попадание тромбов в легкие (тромбоэмболия легочной артерии).Но фильтр не останавливает образование сгустка.
Список литературы
Цитаты
- Guyatt GH и др. (2012). Краткое содержание: Антитромботическая терапия и профилактика тромбозов, 9-е изд. — Руководящие принципы клинической практики Американского колледжа грудных врачей, основанные на фактических данных. Сундук , 141 (2, доп.): 7S – 47S.
- Guyatt GH и др. (2012). Краткое содержание: Антитромботическая терапия и профилактика тромбозов, 9-е изд.- Руководства по клинической практике, основанные на фактических данных, Американского колледжа грудных врачей. Сундук , 141 (2, доп.): 7S – 47S.
Кредиты
Текущий по состоянию на: 4 ноября 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Э. Грегори Томпсон, врач внутренних болезней
Адам Хусни, доктор медицины, семейная медицина
Кэтлин Ромито, доктор медицины, семейная медицина
Джеффри С.Гинзберг, врач — гематология
Как избежать образования тромбов во время полета: советы сосудистого хирурга
Планируете ли вы отпуск в далекие страны или часто путешествуете по делам, путешествия на большие расстояния могут вызвать нагрузку на ваше тело. Но кто подвергается риску редкого, но серьезного осложнения в виде тромбов?
Когда речь идет о полете продолжительностью от 4 до 6 часов, особую озабоченность вызывает тромбоз глубоких вен (ТГВ).ТГВ — это сосудистое заболевание, при котором сгусток крови образуется в большой глубокой вене, обычно в ногах, и потенциально опасен для жизни, если сгусток отрывается, перемещается в легкие и блокирует артерию между легкими и сердцем (состояние называется тромбоэмболией легочной артерии или ПЭ).
Часто пациенты с варикозным расширением вен считают, что они находятся в группе повышенного риска, но Даниэль Баякян, доктор медицины, сосудистый хирург и директор Венской программы, говорит, что это не так.
«Знаете, отчасти это миф», — говорит д-р.Баякян. «Если вы посмотрите на статистику, возможно, некоторые люди с варикозным расширением вен более склонны к ТГВ, но это почти то же самое, что и у населения в целом, и вполне вероятно, что здесь задействованы разные факторы».
Варикозное расширение вен — широко распространенное заболевание, возникающее при повреждении клапана в вене, прилегающей к коже. Неисправный клапан заставляет кровь течь обратно и скапливаться, создавая перекрученные и раздутые поверхностные вены. Хотя варикозное расширение вен может быть болезненным и требовать лечения, само по себе оно не опасно.
Самым большим фактором риска ТГВ во время полета является ожирение; По словам доктора Баякяна, существует несколько различных реалий, касающихся авиаперелетов в целом, которые подвергают людей риску.
Во-первых, изменение давления воздуха в салоне снижает насыщение крови кислородом, что может вызвать каскад свертывания — естественную реакцию организма на свертывание. «Это одна из причин, по которой люди склонны к ТГВ», — говорит д-р Баякян. «Когда наши тела кровоточат, мы инициируем каскад образования сгустков, но есть некоторые вещи, которые могут вызвать кровотечение, чего не должно быть.”
Вторая — неподвижность: полет требует, чтобы ваше тело было стеснено и ограничено в течение длительного времени. «Ваши вены действительно нуждаются в некоторой подвижности, чтобы циркулировать кровь от ваших ног обратно к сердцу. Если вы находитесь в положении, когда вы ничего не делаете, вы также увеличиваете вероятность образования тромба », — говорит д-р Баякян.
В-третьих, обезвоживание. В спешке на рейс легко забыть пить воду, а у путешественников, употребляющих алкоголь или кофеин, может возникнуть еще большее обезвоживание.«Затем люди принимают снотворные и выбывают на время полета», — говорит доктор Баякян. «Итак, есть множество предотвратимых факторов, о которых важно поговорить».
Доктор Баякян говорил людям ходить взад и вперед по проходам, чтобы поддерживать кровоток, но это становится все труднее делать из-за размеров и конфигурации салонов самолетов. Упражнения на икроножные мышцы — это то, что вы можете делать со своего места. «Подъем на носки и растяжка очень важны, — говорит д-р Баякян. «У многих авиакомпаний есть брошюра в своих журналах, в которой показаны эти упражнения на мобильность, и это действительно работает.Это заставляет кровообращение работать ».
Еще один важный совет — не засовывайте все подряд под сиденье перед собой. «Если вам не нужно много путешествовать, не делайте этого. Поместите все в свою накладную корзину. В противном случае у вас не будет места для движения. Выполнение упражнений и поддержание водного баланса — действительно лучшие инструменты, которые у нас есть в длительных перелетах ».
Если у вас в прошлом были ТГВ или у вас высокий риск повторного образования тромбов, доктор Баякян рекомендует вам поговорить с врачом перед полетом продолжительностью более 4-6 часов.В некоторых случаях крайне высокого риска она может прописать курс приема низких доз антикоагулянтов во время путешествия.
Распознать симптомы тромбов после долгой поездки так же важно, как и заранее принять эти предотвратимые меры. «Даже молодые здоровые люди в этот начальный период [после образования сгустка] подвергаются риску», — говорит д-р Баякян. «И это очень легко поставить с помощью ультразвука, доступного практически в любом месте. Это простой тест.
Все необычное в течение недели или двух после длительного перелета — боль в ноге, боль, тяжесть в ноге, отек — может быть тромбом.«Если у вас есть какие-либо из этих жалоб, особенно односторонние симптомы, вам лучше не думать, что это растянутый мускул, и списывать это со счетов», — говорит д-р Баякян. «Ультразвук — это процедура с нулевым риском».
После постановки диагноза вы можете продолжать прием лекарств и знать, что в течение нескольких часов вы полностью выработаете антикоагулянт и защищены от дальнейшего риска. «Даже если вы находитесь в другой стране, вы можете получить начальное лечение», — говорит д-р Баякян. «Неосложненный ТГВ можно лечить прямо в кабинете врача.”
Хотя вероятность образования сгустка очень мала, выполнение этих простых шагов может снизить ваш риск, держать вас в курсе и позволить вам наслаждаться любым ожидаемым местом. Удачных путешествий!
Узнайте больше о программе Vein.
.
