Можно ли от наркоза умереть: Страница не найдена
Смерти от наркоза не будет. Врач развеивает мифы об анестезии
В мире ежегодно проводится около 230 миллионов больших хирургических вмешательств, и ни одно из них не обходится без применения анестезии. Современный человек и вовсе не представляет, как это — использовать вместо усыпляющей ингаляции молоток или проводить операцию «на живую».
Сегодня, 16 октября, отмечают Всемирный день анестезиолога. Благодаря этим врачам многие из нас больше не боятся лечить зубы и увереннее идут на операцию, точно зная, что весь процесс будет проходить «во сне». Вместе с этим у других сохраняется ряд опасений, связанных с действием наркоза во время хирургического вмешательства. Врач-анестезиолог Светлана Цилина рассказала корреспонденту «Омск Здесь», почему от наркоза не умирают и каких людей анестезия «берёт хуже».
Наркоз во время операции может перестать действовать только тогда, когда её проводит недостаточно квалифицированный доктор. Сейчас в основном используются препараты, в том числе ингаляционные, при применении которых это вообще практически исключено.
Это миф. Дело в том, что во время анестезии могут происходить осложнения, например, на какой-то препарат может возникнуть аллергическая реакция или произойдёт слишком сильное действие на сердце, головной мозг, прямо или опосредованно. Но при надлежащем выполнении это, скорее всего, исключено. Сама по себе анестезия жизнь укоротить не может, если не возникнут осложнения.
Получается, что это так и есть. По сути дела наркотические препараты, которые используются в целях получения ярких впечатлений, — это те же опиаты, которые мы вводим человеку во время операции. Их химическая природа очень сильно похожа. У нас используются промышленно произведённые наркотические препараты, но по сути — это одно и то же.
Это действительно может произойти. Некоторые препараты действуют на специфические рецепторы, которые находятся в центральной нервной системе. После того как человек просыпается, у него может быть такая неадекватная реакция, особенно это характерно для детей и людей, которые злоупотребляют наркотическими препаратами, алкоголем или имеют проблемы с психикой.
После того как человек просыпается, у него может быть такая неадекватная реакция, особенно это характерно для детей и людей, которые злоупотребляют наркотическими препаратами, алкоголем или имеют проблемы с психикой.
Здесь дело не в анестезии, а в том, что человеку делают операцию из-за заболевания. После хирургического вмешательства назначается куча препаратов, он получает антибиотики в течение нескольких дней, и всё это в совокупности может оказать влияние на человека и на волосы.
Всё зависит от того, какая сопутствующая патология может быть у человека. Анестезия обычно выбирается под хирургическое вмешательство, а уже препарат для анестезии мы подбираем с учётом особенностей здоровья пациента. Например, у него давление, он принимает таблетки от артериальной гипертензии, и ему противопоказан кетамин, при этом можно использовать пропофол. Под каждого пациента подбираем подходящий препарат, но сам вид анестезии зависит от характера операции.
Мы вводим наркотик, но в маленьких дозировках и на короткое время. После анестезии зависимость к ним развиться не может. Но у людей, которые в течение многих месяцев или лет употребляют, есть привычка к определённому порогу, у них повышенная чувствительность к этому препарату. К примеру, если мы с вами порежем палец, то нам будет больно, но если порежет палец зависимый человек, то у него будет ощущение, что ему оторвало руку. Вот примерно так и будет работать анестезия. Таким людям необходимо давать больше анестезии, чем здоровому в этом плане пациенту. С одной стороны, врачи ходят по лезвию, опасаясь передозировки препарата, а с другой стороны, обычная дозировка анестезии для таких пациентов может оказаться слишком маленькой.
После анестезии зависимость к ним развиться не может. Но у людей, которые в течение многих месяцев или лет употребляют, есть привычка к определённому порогу, у них повышенная чувствительность к этому препарату. К примеру, если мы с вами порежем палец, то нам будет больно, но если порежет палец зависимый человек, то у него будет ощущение, что ему оторвало руку. Вот примерно так и будет работать анестезия. Таким людям необходимо давать больше анестезии, чем здоровому в этом плане пациенту. С одной стороны, врачи ходят по лезвию, опасаясь передозировки препарата, а с другой стороны, обычная дозировка анестезии для таких пациентов может оказаться слишком маленькой.
Спина и ноги правда могут болеть, но очень непродолжительное время, буквально сутки-двое. Если боль продолжается больше, то неправильно был поставлен наркоз.
Если анестезиолог квалифицированный, то смерти от анестезии с вероятностью 99 % не будет. При этом большая кровопотеря, например, может привести к гибели, когда человек находится под наркозом. А вообще в России такой статистики по смертям из-за анестезии не ведётся.
А вообще в России такой статистики по смертям из-за анестезии не ведётся.
Общая анестезия является самым контролируемым и безопасным методом обезболивания во время хирургических вмешательств. Сейчас у нас есть аппараты, по которым мы в режиме онлайн можем следить за состоянием человека во время наркоза: его сердцем, лёгкими. Конечно, если у пациента было «три инфаркта, два инсульта», тогда, конечно, к выбору дозировки и препарата необходимо подойти особенно тщательно и учитывать все риски.
«Наркоз – это шаг в смерть». Врач – о влиянии и особенностях анестезии | ЗДОРОВЬЕ: Медицина | ЗДОРОВЬЕ
Каждый день хирурги проводят сотни разных операций. Пока они возвращают здоровье больному, за пульсом жизни пациента следят анестезиологи-реаниматологи. В их руках в этот момент не только крепкий сон больного, но и все функции его организма.
Можно ли проснуться во время операции, почему все по-разному выходят из наркоза, и какие необъяснимые случаи бывают во время медикаментозного сна, корреспондент «АиФ-Тюмень» узнал у главного анестезиолога-реаниматолога Тюменской области Натальи Шень.
Ангел-хранитель больного
Сирень Бабаева, «АиФ-Тюмень»: Наркоза боятся многие, и самый частый страх — не проснуться. Анестезия на самом деле так опасна или это необоснованные тревоги?
Наталья Шень: Я не буду развенчивать эти страхи. Да, наркоз опасен, и чем он глубже, тем опаснее. Образно говоря, это шаг в смерть, потому что мы отключаем все контролирующие функции организма. Анестезиолог — единственный человек, который держит связь больного под наркозом с жизнью и даже управляет частью функций организма.
Не бывает «маленьких», простых наркозов, каждый случай — это большая ответственность. Ведь нередко анестезия представляет большую сложность и риск, чем сама операция. Я не хочу никого пугать, просто скажу, что наркоз — это всегда очень серьезно, к нему надо готовиться: перед операцией сдать все назначенные анализы, пройти обследования. Это нужно не хирургу, а, прежде всего, анестезиологу, который будет управлять функциями организма во время операции.
— А как анестезиолог управляет организмом больного?
— С момента, когда он знакомится с пациентом, анестезиолог уже знает примерный план наркоза. С первого контакта с пациентом он начинает думать о том, будет ли больной дышать самостоятельно или ход операции и его состояние не позволят это сделать, тогда нужно будет управляемое дыхание и подключение к аппарату искусственной вентиляции легких.
Если это большая полосная операция, то хирургу может понадобиться еще и управление внутрибрюшным давлением, и тогда анестезиолог обеспечит такую возможность. Возникают ситуации, когда давление падает, и анестезиолог-реаниматолог должен его поднять и стабилизировать. Современный наркоз – это и контроль за состоянием нервной, дыхательной, сердечно-сосудистой системами. Во время хирургического вмешательства могут возникнуть изменения и со стороны почек, тогда анестезиолог корректирует и эту функцию.
Образно говоря, анестезиолог становится ангелом-хранителем больного. Любой хирург отвечает за свою область, а мы — за всего пациента.
Любой хирург отвечает за свою область, а мы — за всего пациента.
— Вы работаете бок о бок с хирургами, наверняка уже и сами можете шов наложить в случае необходимости?
— Нет, хирургическими навыками мы не владеем, но анестезиолог знает все о ходе операций, причем разных. Ведь сегодня он может работать в травматологии, завтра — в кардиологии и т. д., но чаще мы предпочитаем задержаться в одной операционной и работать с одной бригадой. Чем хирургическое вмешательство сложнее, тем лучше анестезиолог знает ход операции, знает, когда будет травматичный момент, чтобы увеличить количество обезболивающих препаратов, отрегулировать какие-то функции организма.
Анестезия. Фото: pixabay.com— Иногда можно услышать разговоры о том, как человек проснулся во время операции и чувствовал боль, такое бывает?
— Порой это делается специально, так называемый Wake-up test, чтобы понять, есть ли у человека чувствительность, когда операция идет в области жизненно важных нервов, для своевременной диагностики неврологических нарушений. Чтобы убедиться в том, что все в порядке, пациента пробуждают во время наркоза. Это редкие ситуации, и больного об этом предупреждают заранее. Для сохранности функций организма и качества его жизни такой тест очень важен.
Чтобы убедиться в том, что все в порядке, пациента пробуждают во время наркоза. Это редкие ситуации, и больного об этом предупреждают заранее. Для сохранности функций организма и качества его жизни такой тест очень важен.
Во всех остальных случаях просыпание во время наркоза — это миф. За 30 лет работы в этой области могу сказать так: просыпание на столе возможно, но не в момент хирургического вмешательства, а когда оно закончилось, но больной еще в операционной.
Есть такое понятие, как психоповреждающее действие общей анестезии: временное изменение психики у некоторых пациентов. Но для этого у них должна быть предрасположенность к этому: поврежденная центральная нервная система тем же алкоголем, травмами, имеет значение и тип личности, у впечатлительных людей встречается чаще. Уже после выхода из наркоза у таких людей появляются псевдовоспоминания. Иногда спустя день или двое суток мы слышим рассказы о том, как им было безумно больно, как человек изо всех сил пытался сказать окружающим, что он все видит, слышит и чувствует, но это не более чем последствия анестезии.
Поведение как сигнал
— От чего зависит то, как человек ведет себя после наркоза? Кто-то спокойно просыпается, кто-то грозит всех поубивать.
— Если человек неуравновешенный, то так он и будет вести себя после наркоза. Я видела очень много случаев, когда, казалось бы, абсолютно воспитанные, владеющие собой дамы на вводном наркозе, когда кора головного мозга постепенно начинает отключаться, а подкорка еще работает, начинают очень витиевато ругать всех матом, нести всякую околесицу. Бывает и наоборот, крепкий дяденька спокойно засыпает сном младенца.
Бывает и наоборот, крепкий дяденька спокойно засыпает сном младенца.
Но тут можно еще провести связь и со степенью сложности операции. Иногда бывает, что не гладкий выход наркоза говорит о тяжести состояния больного. Это случается, когда он, например, испытал кислородное голодание, что бывает после недавно перенесенного инфаркта миокарда, также это явление может быть связно с сепсисом. Такая дисфункция центральной нервной системы очень пристально изучается, и есть препараты, которые могут это компенсировать. Мы активно занимаемся этой проблемой.
Для нас такое изменение в поведении пациента всегда сигнализирует о том, что в организме что-то не так. Иногда это может говорить даже о риске неблагоприятного исхода.
— Может быть передозировка наркозом?
— Нет, это еще один миф. Сегодня в анестезиологии и хирургии все рассчитывается в миллиграммах на килограмм массы тела человека. И даже если это газообразный анестетик, где так просчитать все не получится, мы используем данные о минимальной альвеолярной концентрации газа. А по ряду параметров организма мы видим «ответ» пациента.
А по ряду параметров организма мы видим «ответ» пациента.
— А аллергия?
— Бывает, но чаще не на наркоз, а на препараты, которые отключают дыхательную мускулатуру, на втором месте — на антибиотики. Поэтому, если ситуация не критическая, мы выясняем аллергоанамнез, а все препараты вводим медленно и в разведении, то есть в растворе. Но раз в год анафилактический шок, к сожалению, все равно случается, который, кстати, может быть и результатом самого критического состояния, ведь в больном организме и обмен веществ изменяется.
— Пациент может выбрать, какой наркоз он хочет?
— В основном, да. Если это плановая несложная операция, то мы, как правило, даем возможность выбора, или, по крайней мере, не исключаем такую возможность. В критических случаях, конечно, все решает анестезиолог.
Объяснения нет
— Вам самим приходилось бывать «по ту сторону» анестезии?
— Приходилось, и именно поэтому я предупредила о том, что не бывает простых наркозов. Я как настоящий анестезиолог повела себя «неправильно»: у меня на совершенно простой наркоз резко упало артериальное давление. Возникла гипоксия. В этот момент я видела себя со стороны, все, что происходило в операционной, видела папу, который стоял за окном, и он на самом деле там был.
Я как настоящий анестезиолог повела себя «неправильно»: у меня на совершенно простой наркоз резко упало артериальное давление. Возникла гипоксия. В этот момент я видела себя со стороны, все, что происходило в операционной, видела папу, который стоял за окном, и он на самом деле там был.
— Это было то самое изменение психики?
— Нет, это очень интересное состояние, о котором нередко рассказывают люди, пережившие реанимацию. В этом случае обязательно должен быть критический момент, неблагоприятная ситуация. Но что это такое — загадка. Никак не доказать. Это то, что сейчас изучается, но найти объяснение не удается. Я благополучно «вернулась», но два дня мне было очень плохо.
— Как часто в вашей работе случаются чудеса, когда удается вернуть к жизни безнадежных, казалось бы, пациентов?
— В нашей больнице в среднем занято 77 реанимационных коек, работает девять отделений реанимации. Каждый день в каком-нибудь отделении, а то и в нескольких сразу появляется безнадежный больной. Историей болезни, консилиумом выносится вердикт о высокой вероятности неблагоприятного прогноза, но эти пациенты часто выживают, вопреки прогнозу, в том числе благодаря нашей работе. Это ежедневный подвиг.
Историей болезни, консилиумом выносится вердикт о высокой вероятности неблагоприятного прогноза, но эти пациенты часто выживают, вопреки прогнозу, в том числе благодаря нашей работе. Это ежедневный подвиг.
— А когда не удается спасти?
— Конечно, жаль, что не удается спасти всех. Но беда заключается в том, что некоторая часть этих пациентов сделали все для того, чтобы умереть. Они не наблюдались у врачей, не заботились о своем здоровье, неоднократно отказывались от госпитализации. Например, один из последних случаев: скорая три раза приезжала к пациентке, которой становилось все хуже и хуже, но в больницу ехать она отказывалась, и последний выезд докторов был на констатацию смерти.
В хирургии. Фото: pixabay.comСитуация, когда больному все равно на свое здоровье, неуправляемая и очень разочаровывает. При этом родственники всегда ждут чуда, что врачи за пять минут поставят диагноз, за десять — вылечат. А пациент сделал все, чтобы ему уже ничем нельзя было помочь. Я думаю, что наше общество сейчас стоит на пороге решения этой проблемы – повышения ответственности за свою жизнь и здоровье, чтобы пациент вместе с врачом разделял ответственность за свою жизнь.
Я думаю, что наше общество сейчас стоит на пороге решения этой проблемы – повышения ответственности за свою жизнь и здоровье, чтобы пациент вместе с врачом разделял ответственность за свою жизнь.
Этот «страшный» наркоз — причины, диагностика и лечение
Наркоз в массовом сознании
Есть такая поговорка: «У медицины болельщиков больше, чем у спорта». Если развить тему, то больше всего в медицине «болельщиков» у анестезиологии. Самое печальное, что среди таких болельщиков часто встречаются и врачи. Не хочу никого обидеть, но очень часто слышу удивительные по безграмотности и невежеству высказывания о наркозе на этот счёт не только от обывателей, но и от хирургов, гинекологов, терапевтов и врачей других специальностей.
Если развить тему, то больше всего в медицине «болельщиков» у анестезиологии. Самое печальное, что среди таких болельщиков часто встречаются и врачи. Не хочу никого обидеть, но очень часто слышу удивительные по безграмотности и невежеству высказывания о наркозе на этот счёт не только от обывателей, но и от хирургов, гинекологов, терапевтов и врачей других специальностей.
Ни один анестезиолог не берётся судить о хирургии или ЛОР болезнях, но практически любой неанестезиолог с удовольствием скажет Вам глубокомысленно что-то вроде «наркоз – всегда наркоз» или «наркоз — не конфетка». Хорошо хоть большинство не повторяет общепринятых глупостей о том, что «наркоз отнимает пять лет жизни у человека» или «действует на сердце».
Страшилки о наркозе
Про гинекологические заболевания никто не станет спрашивать у травматолога. Тем не менее, вопросы по анестезиологии задают врачам любой специальности, которые, как правило, смыслят в ней не больше остальных обывателей — очень уж специфичный предмет анестезиология. Однажды я столкнулся с таким: пациент пришёл на удаление зуба под наркозом, заплатил за удаление и наркоз, но от наркоза отказался, так как родственница (терапевт) сказала, что от наркоза ВСЕ умирают.
Однажды я столкнулся с таким: пациент пришёл на удаление зуба под наркозом, заплатил за удаление и наркоз, но от наркоза отказался, так как родственница (терапевт) сказала, что от наркоза ВСЕ умирают.
Пациенты, которые идут на операции под общей анестезией с удовольствием пишут в различных форумах, как они боятся «общего наркоза», а хор доброжелателей им вторит: «да, да, наркоз – это как немножечко умереть», «у наркоза масса противопоказаний», «может быть аллергический шок!». Такое ощущение, что без обезболивания можно обойтись и следить за соматическим состоянием пациента во время сложнейших и травматичнейших вмешательств не надо. При этом никто не пишет, что боль весьма и весьма сильно влияет на здоровье, что не всё можно потерпеть, что хирург – это человек, который лишь выполняет операцию, а анестезиолог — как раз тот специалист, который занимается больным.
Чем занимается анестезиолог?
Всё время операции врач-анестезиолог наблюдает за состоянием пациента не только по клиническим признакам, но и с помощью объективных данных. На экране монитора отображаются: частота пульса, его ритм, кардиоскопия (это почти кардиограмма, только не на бумаге, а на экране), артериальное давление, количество кислорода и углекислого газа в крови и выдыхаемом воздухе и это минимальный набор показателей. При необходимости к нему может быть добавлено ещё такое же количество показателей.
На экране монитора отображаются: частота пульса, его ритм, кардиоскопия (это почти кардиограмма, только не на бумаге, а на экране), артериальное давление, количество кислорода и углекислого газа в крови и выдыхаемом воздухе и это минимальный набор показателей. При необходимости к нему может быть добавлено ещё такое же количество показателей.
Опасности местной анестезии
Если взглянуть на анестезиологический монитор (аппарат слежения за пациентом во время операции), то можно увидеть, как подскакивают давление и пульс человека, попавшего в операционную, как они увеличиваются после того, как хирург делает местную анестезию. Мало того, что сами уколы болезненны, препараты, которые местную анестезию вызывают, достаточно токсичны, при попадании в кровь они могут вызвать осложнения, в стоматологические препараты ещё и добавляют адреналин, который однозначно вызывает сужение сосудов – для того и добавляют, — поднимает артериальное давление, потребность миокарда в кислороде и учащение сердцебиения.
Так что местная анестезия не менее, а иногда и более агрессивна, чем анестезия общая.
Что такое общая анестезия?
Что такое общее обезболивание или, как говорят «знатоки» русского языка, «общий наркоз»? Если не вдаваться в подробности, а выделить самое важное для пациента, то общее обезболивание – это такое обезболивание, которое проводит анестезиолог. Пациент совершенно не обязательно должен спать во время общего обезболивания. Иногда достаточно и дремоты – медикаментозно вызванного спокойствия и индифферентности к окружающему миру. Такое состояние называется седацией. Иногда, за счёт такого серьёзного успокоения (седации) пациент засыпает самостоятельно, но в нужный момент просыпается – по команде врача выполняет простые действия (открытоь рот, повернуть голову, поднять конечность и т п.).
Виды общей анестезии
Общую анестезию разделяют по разным признакам, но во все виды классификации мы углубляться не будем, а лишь назовём и характеризуем основные виды анестезии, применяемые в практике.
Наркоз с искусственной вентиляцией лёгких
На больших операциях на внутренних органах, расположенных выше диафрагмы, которая отделяет полость грудной клетки от брюшной, как правило, применяется наркоз с искусственной вентиляцией лёгких , а, при операциях на сердце, и с искусственным кровообращением. Препараты для наркоза могут вводиться как внутривенно, так и с вдыхаемым воздухом, или же и тем, и другим способом.
Спинальная и эпидуральная анестезии
Иногда такой наркоз подкрепляют ещё спинальной (субдуральной) или же эпидуральной анестезией, которые, в свою очередь, могут использоваться самостоятельно. При спинальной анестезии препарат вводится под твёрдую мозговую оболочку в жидкость, омывающую спинной мозг на уровне его сегментов, ответственных за чувствительность в зоне операции. На срок действия анестетика эти сегменты и все те, которые находятся ниже их, становятся нечувствительными к боли, а анестезированные части тела – неподвижными. При эпидуральной анестезии лекарство, её вызывающее, вводится над твёрдой мозговой оболочкой на уровне нервных стволов, отходящих от спинного мозга и, омывая их, вызывает прерывание чувствительных и двигательных нервных импульсов в месте действия лекарства. Органы, расположенные ниже места операции, могут быть и не обезболены. Оба вида такой анестезии считаются щадящими: они наименее агрессивны и обладают достоинствами общей и местной анестезии, при этом, практически, не имея их недостатков.
При эпидуральной анестезии лекарство, её вызывающее, вводится над твёрдой мозговой оболочкой на уровне нервных стволов, отходящих от спинного мозга и, омывая их, вызывает прерывание чувствительных и двигательных нервных импульсов в месте действия лекарства. Органы, расположенные ниже места операции, могут быть и не обезболены. Оба вида такой анестезии считаются щадящими: они наименее агрессивны и обладают достоинствами общей и местной анестезии, при этом, практически, не имея их недостатков.
Продленная эпидуральная анестезия
Эпидуральная анестезия может быть ещё и продлённой. В этом случае над твёрдой мозговой оболочкой ставится тонкий катетер (трубка) который выводится наружу. Его приклеивают к спине пациента и добавляют туда обезболивающие препараты: такое послеоперационное обезболивание является самым эффективным.
Для таких видов обезболивания требуется очень небольшое количество препарата из группы местных анестетиков. До недавнего времени применяли лидокаин, но сейчас предложены препараты, действующие более длительно и эффективно в меньших дозах.
Во время такой анестезии врач может предложить пациенту поспать или состояние седации, чтобы человек не скучал всё то время, пока идёт операция.
Другие виды анестезии
Реже встречаются следующие виды анестезии:
- сакральная – как вид эпидуральной,
- проводниковая – когда анестетик вводится рядом с нервным стволом,
- внутривенная – на самостоятельном дыхании – такую часто используют при обезболивании абортов;
- и совсем экзотические: плевральная, торакальная, ректальная, внутрикостная и т п.
Анестезиология в стоматологии
И ещё немного об амбулаторной анестезиологии и анестезиологии в стоматологии, в частности. Именно наркоз (центральное обезболивание) в современной амбулаторной стоматологии применяется крайне редко и это, как правило, неоправданно – как палить из пушки по воробьям. Оптимальным же на данный момент является проведение седации с одновременным контролем состояния пациента — мониторингом. Это усиливает местную анестезию и снижает необходимое для достижения эффекта количество анестетика. Противопоказаний к данному методу для людей, дошедшими своими ногами до кабинета стоматолога, не существует. По собственным ощущениям пациент спит так же, как и при наркозе, однако просыпается быстро, ориентирован и способен сам передвигаться.
Противопоказаний к данному методу для людей, дошедшими своими ногами до кабинета стоматолога, не существует. По собственным ощущениям пациент спит так же, как и при наркозе, однако просыпается быстро, ориентирован и способен сам передвигаться.
Как часто можно применять седацию?
Во время седации все рефлексы пациента (кашлевой, рвотный) сохранены, вербальный контакт сохраняется: врач может попросить выполнить простые команды вроде «открыть пошире рот». Седацию можно проводить сколько угодно раз. Через день и ежедневно. Препараты, которыми достигается седация (никакие наркотические препараты не применяются), очень быстро — в течение нескольких минут — выводятся из организма. Анестезиолог в процессе седации постоянно их добавляет. За несколько минут до окончания операции введение седатиков прекращается, и пациент просыпается сам.
Противопоказания для седации
Постоянная форма мерцания предсердий, ишемическая болезнь сердца, гипертоническая болезнь, бронхиальная астма, сахарный диабет и многие другие хронические заболевания не являются противопоказанием для лечения зубов под седацией. Напротив, постоянное аппаратное и клиническое мониторирование врачом-интернистом позволит вовремя медикаментозно предотвратить патологический эксцесс. Кстати, контроль и коррекция состояния страдающего хроническими недугами пациента во время стоматологических операций – основной смысл участия анестезиолога в процессе лечения. Медикаментозный сон, как компонент пособия, может и не присутствовать.
Напротив, постоянное аппаратное и клиническое мониторирование врачом-интернистом позволит вовремя медикаментозно предотвратить патологический эксцесс. Кстати, контроль и коррекция состояния страдающего хроническими недугами пациента во время стоматологических операций – основной смысл участия анестезиолога в процессе лечения. Медикаментозный сон, как компонент пособия, может и не присутствовать.
Можно ли умереть от наркоза?
Смертности от седации не существует, а от наркоза настолько мала, что смертность от местной анестезии её превышает. Пристрастие к наркотическим препаратам и алкоголю не является противопоказанием для лечения зубов под седацией, хотя и усложняет задачу анестезиолога.
И, напоследок, ещё одна профессиональная поговорка: «страшен не наркоз, страшен наркотизатор». И некомпетентный человек, дающий советы.
Автор: врач анестезиолог-реаниматолог Кохан Аркадий Миронович
Источники
- Flood P., Li G. A terrible headache in obstetric anesthesia.
 // Anesthesiology — 2012 — Vol116 — N2 — p.242-3; PMID:22166949
// Anesthesiology — 2012 — Vol116 — N2 — p.242-3; PMID:22166949
Общий наркоз — что происходит и как подготовиться | Публикации
Особенности проведения процедуры общего наркоза
Во время применения наркоза врач-анестезиолог постепенно погружает человека в глубокий сон, при котором пациент находится в бессознательном состоянии.
При погружении в наркоз пациент проходит через три стадии:
- Аналгезия. На этом этапе снижается чувствительность, наблюдается нарушение дикции. Специалист может проводить только простые, не провоцирующие острую боль, операции.
- Возбуждение нервной системы. Этап, на котором учащается пульс, заметно ускоряется сердцебиение, появляется легкая дыхательная аритмия, тонус в мышцах повышается, наблюдается расширение зрачков.
- Хирургическая стадия. На этом этапе человек пребывает в состоянии глубокого сна, отсутствует восприимчивость к боли любого уровня интенсивности.

Привлечение квалифицированного врача-анестезиолога к проведению процедуры под общим наркозом является необходимым условием в мировой практике.
Подготовка к процедуре общего наркоза
Наша задача – обеспечить вам полную безопасность и комфорт при проведении операции, исследования или лечения. Перед процедурой следует проконсультироваться со специалистом-анестезиологом.
Наши врачи внимательно изучат вашу ситуацию: наличие хронических и инфекционных заболеваний, аллергий, последние вакцинации и наличие беременности, а при необходимости направят на дополнительные обследования, которые можно пройти в каждой из наших поликлиник в Сергиевом Посаде, Хотьково, Пушкино и Королёве. Если к применению общей анестезии противопоказаний не обнаружится, доктор расскажет об особенностях подготовки к процедуре.
За 6 часов до применения общего наркоза принятие пищи и жидкости строго рекомендуется ограничить.
Соблюдение рекомендаций врача позволит специалистам провести процедуру анестезии и операцию наиболее комфортно для вас. После лечения вы будете находиться под контролем наших высококвалифицированных специалистов в течение двух часов.
После лечения вы будете находиться под контролем наших высококвалифицированных специалистов в течение двух часов.
Наркоз – это вредно?
В медицинском сообществе считается, что применение современных анестетиков (а именно они используются в Сети Семейных Поликлиник) – один из самых безопасных видов анестезии (в сравнении, например, с спинальной или эпидуральной анестезией). Для того, чтобы вхождение пациента в наркоз и пробуждение были комфортными, врачи используют сочетанную анестезию. К такой анестезии относится, например закись азота и пропофола, что позволяет исключить вероятность наступления побочных эффектов и имеет меньше противопоказаний.
Сны во время наркоза
Если Вы пациент, готовящийся к анестезии, наверняка Вас волнует вопрос о том, что с Вами будет происходить во время наркоза. Будете Вы видеть галлюцинации, кошмары или свет в конце тоннеля?
Смеем Вас разубедить. Врачи-анестезиологи Сети Семейных Поликлиник, имеющие опыт работы более 29 лет, утверждают, что при использовании общего наркоза с применением современных анестетиков, пациенты, как правило, видят приятные сны, а процесс пробуждения от наркоза не вызывает головных болей и других побочных явлений. Главное – прийти к врачу в спокойствии и без лишних страхов, а остальное сделает за Вас врач.
Главное – прийти к врачу в спокойствии и без лишних страхов, а остальное сделает за Вас врач.
Собака после наркоза | «Челябинская ветстанция»
Применение анестезии при лечении собак достаточно распространенное явление, однако это часто пугает хозяев питомцев. Но опасность ее преувеличена. Если правильно ухаживать за питомцем после операции, осложнений не будет.
Главная причина возможных осложнений заключается в резком снижении защитных функций организма. Для оптимального восстановления собаки необходимо заранее предупредить возможные проблемы.
Что делать до операции
1. Домашние процедуры.
За 1,5-2 недели перед операцией проглистогоньте пса. Наличие обязательных вакцин защитит питомца от вирусных заболеваний. Их нужно ставить минимум за месяц до хирургического вмешательства, иначе в организме не успеет сформироваться иммунная защита.
За сутки откажитесь от кормления питомца, воду необходимо исключить за 3 часа до операции. Если не следовать этим правилам, может развиться аспирационная пневмония из-за рвоты.
Если не следовать этим правилам, может развиться аспирационная пневмония из-за рвоты.
При этом у животного происходит развитие эмфиземы легких, при которой органы патологически расширяются и теряют эластичность. В итоге возникают спазмы бронхов, которые сопровождаются приступами удушья.
2. Поход к ветеринару и проведение всех анализов.
При проведении обследования врач определяет, какие анестетики не повредят собаке. Если у нее есть хронические заболевания и противопоказания, хозяин будет предупрежден о рисках. Если прогноз операции не слишком хороший, хирурги стараются обойтись без операций.
За несколько дней до вмешательства проводятся анализы, рентген, УЗИ и и электрокардиограмма. После получения всех результатов врач оценивает ситуацию и подбирает безопасную дозу анестезии.
После завершения операции вся информация об уходе за собакой в период восстановления питомца передается хозяину. Это делает дальнейшее лечение легче и помогает вовремя определить отклонения.
Как собаки отходят от наркоза
Обычно хозяин может забрать своего питомца сразу после пробуждения. До этого животное находится в стационаре, где за ним наблюдают и могут оказать помощь при малейших осложнениях.
При погружении в наркоз все процессы в организме замедляются. Температуры тела падает и начинается сильная дрожь. Вам пригодится теплое покрывало, чтобы согреть собаку по пути домой. Не обкладывайте собаку грелками и другими тепловыми приборами, они могут вызвать воспалительные процессы. Кроме озноба и вялости можно заметить нарушения дыхания. Обязательно следите за частотой вдохов и выдохов.
Положите питомца на пол и не разрешайте забираться на диван или кровать. Будьте рядом с ним, пока он не почувствует себя лучше. Из-за временных ограничений в движениях собака может быть напугана и нанести себе вред. Ожидайте, что у собаки может меняться настроение очень быстро, это нормально. Она может стать нерешительной или выражать свой страх в агрессии. Не утомляйте питомца чрезмерной заботой, но будьте готовы прийти на помощь при необходимости.
Не утомляйте питомца чрезмерной заботой, но будьте готовы прийти на помощь при необходимости.
Какие симптомы не вызывают опасений
После наркоза собаку может тошнить и рвать. Судороги помогают согреться, небольшое очищение желудка поможет ей почувствовать себя лучше.
Приступы агрессии и испуг иногда сохраняются до того момента, пока собака вновь не почувствует контроль над своим телом. В первое время ее может шатать: животные заваливаются в сторону, дергают лапами, скулят или не встают с места.
Если у собаки пропадает аппетит, не заставляйте ее есть. Небольшая голодовка будет даже полезна.
Настораживающие симптомы
Обычно любые недомогания проходят в течение суток. При более длительном проявлении симптомов везите питомца в клинику. Среди тревожащих признаков отмечают:
- кровотечения;
- открытие шва или появление гноя в ране;
- синюшность слизистых оболочек;
- высокая температура, тошнота;
- частое поверхностное дыхание;
- одышка, кашель, хрипы.

Тревожный симптом, если в месте раны появился отек. Нарушения дыхания и воспалительные процессы часто приводят к смерти животного.
Уход за животным и питание в период восстановления
Сроки восстановления для всех собак разные, для заботы о питомце вам потребуется следующее:
1. Найти тихое и теплое место, куда не будет доступа детям и другим питомцам, пока собака не поправится.
2. Диетическое питание. Не давайте животному воду сразу после того, как он проснется, смачивайте ему губы либо вливайте немного жидкости из шприца. Давать корм надо через день после операции. Питание должно быть легким. Если вы кормите питомца готовыми рационами, перейдите на влажные корма, либо на негустые супы и кашки, если кормите натуральной пищей.
3. Заранее купите пеленки и периодически их меняйте, после операции пес может не контролировать свой организм, нужно быть к этому готовым.
4. Не выводите питомца на улицу в течении 14 дней. В первую очередь это касается щенков, у которых иммунитет слабее, чем у взрослых особей.
В первую очередь это касается щенков, у которых иммунитет слабее, чем у взрослых особей.
За 2 недели раны должны полностью затянуться. На пса надевают воротник, чтобы он не разгрыз швы. Обрабатывайте ранку и следите, чтобы в ней не возникло воспалительных процессов.
Список противопоказаний к применению анестезии
Животному не всегда можно вводить анестезию, чаще всего это происходит при наличии следующих противопоказаний:
- период течки, беременности, лактации;
- при острых вирусных заболеваниях и хронических болезнях мочеполовых органов;
- проблемы с сердцем и сосудами, органами дыхания;
- если собаке больше 10 лет
Если же, несмотря на вышеперечисленные симптомы, операцию решают проводить, врач обязан предупредить владельца о возможных неблагоприятных последствиях и получить письменное согласие на проведение всех хирургических мероприятий.
Список возможных осложнений
Риск осложнений после анестезии – явление не частое. Обычно симптомы быстро проходят и являются побочным эффектом.
Обычно симптомы быстро проходят и являются побочным эффектом.
1. Отеки органов дыхания и мозга – развивается из-за нарушенного кровообращения. Такое обычно случается у сильно ослабленных собак, имеющих высокую степень риска.
2. Сбои в ритме сердца – кратковременное уменьшение пульса и замедление дыхания не опасны, но требуют контроля. В первую очередь это относится к владельцам мопсов, спаниелей, бульдогов. Собаки данных пород часто умирают из-за инсульта после проведения операций.
3. Озноб, отсутствие координации, судороги – животное бьет дрожь после наркоза в течении 1 дня, после чего его температура должна прийти в нормальное состояние. Хозяин может отслеживать этот момент с помощью градусника.
4. Аллергия – реакцию на какое-то лекарства невозможно предусмотреть до его применения. Из-за этого стоит продержать питомца некоторое время в стационаре под присмотром специалистов.
5. Запор или невыведение мочи – эти симптомы представляют опасность, если длятся более 2х дней. Скопление каловых масс может вызвать разрыв стенок кишечника. Для мочеиспускания более строгие ограничения – не более дня. Чтобы устранить недомогания врачи прописывают слабительные препараты или вводят катетер для выведения мочи.
Скопление каловых масс может вызвать разрыв стенок кишечника. Для мочеиспускания более строгие ограничения – не более дня. Чтобы устранить недомогания врачи прописывают слабительные препараты или вводят катетер для выведения мочи.
Выбирая ветеринарную больницу, обращайте внимание на наличие всего необходимого оборудования и персонал. Задавайте все интересующие вас вопросы, спросите о рисках. Если вы хотите, чтобы операция прошла гладко, четко следите за выполнением всех подготовительных и послеоперационных мероприятий, которые посоветует лечащий ветеринар.
В нашем прейскуранте вы можете узнать цены на услуги хирурга.
«А больно не будет?» | Наука и жизнь
Такой вопрос часто приходится слышать любому врачу, имеющему отношение к хирургии. И нередко он сопровождается признанием: «Я операции не боюсь, мне наркоза страшно!»Операция кесарева сечения под спинальной анестезией. Обратите внимание на лицо мамы.
Один из самых первых американских настоящих наркозных аппаратов. Иллюстрация из книги «Анестезия», Ronald D. Miller and Lars I. Eriksson.
Иллюстрация из книги «Анестезия», Ronald D. Miller and Lars I. Eriksson.
Cоветский наркозный аппарат. Кстати, очень неплохой для своего времени. Иллюстрация из книги И. С. Жорова «Общее обезболивание», 1964 г.
Рабочее место анестезиолога.
Современные калиброванные, термокомпенсированные испарители для изофлюрана и севофлюрана — летучих анестетиков.
Рабочий столик анестезиолога со всем необходимым.
Сечение позвоночника, поясняющее идею нейроаксиальной анестезии и разницу между спинальной и эпидуральной анестезией.
‹
›
Страхи и предрассудки больных — тема отдельная. А пока речь пойдёт об обезболивании.
«Наркоз (синоним: общее обезболивание) — состояние, вызываемое с помощью фармакологических средств и характеризующееся потерей сознания, подавлением рефлекторных функций и реакций на внешние раздражители, что позволяет выполнять оперативные вмешательства без опасных последствий для организма и с полной амнезией периода операции».
Что стоит за определением из медицинской энциклопедии? Прежде всего, это защита организма пациента от факторов хирургической агрессии. К слову сказать, профессиональный девиз анестезиологии — «Regens defendo» — означает «управляя, защищаю», а символ — корабельный штурвал.
Насколько эффективна эта защита и насколько опасна сама по себе?
Об эффективности анестезиологической защиты можно судить по тому, что в наше время противопоказаний к наркозу нет. Таким образом, вопрос: «Доктор, а мне разве можно наркоз?» или «А смогу я перенести наркоз?» — просто не имеет смысла. Для больного в любом состоянии и при любых сопутствующих заболеваниях всегда можно подобрать эффективную и безопасную анестезию. При экстренных ситуациях важно одно: чем раньше пациент попадёт в руки анестезиолога, тем больше у него шансов выжить.
Тем не менее наркоз — очень серьёзное и ответственное мероприятие, и риск умереть «от наркоза» существует. Для экстренных операций он оценивается как 1:200 000, а для плановых операций у сравнительно здоровых людей —1:500 000. Иначе говоря, риск погибнуть по дороге в больницу — из-за автомобильной аварии или упавшей на голову сосульки — гораздо выше риска умереть от наркоза при экстренной операции.
Иначе говоря, риск погибнуть по дороге в больницу — из-за автомобильной аварии или упавшей на голову сосульки — гораздо выше риска умереть от наркоза при экстренной операции.
Самое занятное, что «наркоза» как такового не существует. Есть множество очень разных методов, общим для которых является выключение сознания пациента. В зависимости от состояния больного (понимая под «состоянием» возраст, пол, вес, наличие или отсутствие сопутствующих заболеваний, аллергических реакций либо непереносимости лекарств, отношение с курением, алкоголем или наркотиками, психический статус и ещё многое другое) анестезиолог подбирает то, что наиболее эффективно и безопасно именно для данного пациента.
Что главное в современном наркозе?
Какие задачи решает анестезиолог, «давая наркоз»? На первом месте — анальгезия, обезболивание. Именно боль — главное пугало в хирургии и главная реальная опасность. На втором — защита психики путём выключения сознания, то есть «сон». Больной не должен присутствовать на собственной операции. На третьем — расслаб-ление скелетной мускулатуры, мышечная релаксация. Когда мускулы напряжены или даже просто находятся в состоянии нормального тонуса, выполнение операции очень затруднено, если вообще возможно. Когда-то давно все эти цели достигались применением одного из веществ: закиси азота, этилового эфира или хлороформа.
Больной не должен присутствовать на собственной операции. На третьем — расслаб-ление скелетной мускулатуры, мышечная релаксация. Когда мускулы напряжены или даже просто находятся в состоянии нормального тонуса, выполнение операции очень затруднено, если вообще возможно. Когда-то давно все эти цели достигались применением одного из веществ: закиси азота, этилового эфира или хлороформа.
При таком мононаркозе нарушения дыхания, ритма сердца, перепады артериального давления и ещё многие другие побочные эффекты почти сводили на нет защитную функцию наркоза и становились источником осложнений и даже причиной смерти. Наркоз из защитника превращался в коварного и опасного агрессора. Из тех, уже далёких времён и растут корни современных страхов. Кроме того, ингаляционный мононаркоз не позволял безопасно работать в грудной клетке. И вот почему. Лёгкие наполняются и опорожняются не сами по себе. Внутренняя поверхность каждой половины грудной клетки выстлана особой оболочкой — плеврой, переходящей внизу на купол диафрагмы — главной дыхательной мышцы и наружную поверхность лёгкого. Получается герметически замкнутая полость. При опускании диафрагмы и расширении грудной клетки (за счёт грудных мышц) в плевральной полости возникает отрицательное давление. Лёгкое как бы присасывается к плевре и расширяется. Теперь уже возникает отрицательное давление в самом лёгком, и туда через трахею устремляется воздух — происходит вдох.
Получается герметически замкнутая полость. При опускании диафрагмы и расширении грудной клетки (за счёт грудных мышц) в плевральной полости возникает отрицательное давление. Лёгкое как бы присасывается к плевре и расширяется. Теперь уже возникает отрицательное давление в самом лёгком, и туда через трахею устремляется воздух — происходит вдох.
При выдохе всё идёт в обратном порядке. Так вот, если герметичность плевральной полости нарушена (что неизбежно при любой попытке хирургического доступа к лёгкому), этот механизм дыхания ломается. Возникает грозное осложнение — пневмоторакс, при котором лёгкое спадается и перестаёт участвовать в дыхании. Пневмоторакс — состояние, опасное для жизни, а двусторонний пневмоторакс, безусловно, смертелен.
Да ладно бы только это! Повторюсь, что для успешной работы хирурга скелетные мышцы должны быть расслаблены, а значит, расслабляются и вспомогательные дыхательные мышцы — грудной клетки и брюшного пресса.
А если при этом движения диафрагмы ограничены? Скажем, диафрагма подпёрта раздутыми кишками, беременной маткой либо просто жирным пузом. При мало-мальски глубоком наркозе пациент умрёт от дыхательной недостаточности. Умрёт от наркоза. И умирали… во времена проволочно-марлевых масок.
При мало-мальски глубоком наркозе пациент умрёт от дыхательной недостаточности. Умрёт от наркоза. И умирали… во времена проволочно-марлевых масок.
Требовалось великое искусство: балансировать на острие ножа между необходимой для операции глубиной наркоза и способностью больного обеспечивать себя кислородом. Но у всякого искусства есть предел…
Многие проблемы наркоза решает искусственная вентиляция лёгких (ИВЛ). Благодаря ей стало возможно прямо и непосредственно управлять одной из важнейших жизненных функций! А хирурги получили доступ ко всему телу — и никаких «запретных зон»! Сильный организм или слабый, есть пневмоторакс или нет — дыхание обеспечено.
Казалось бы, чего проще: засунул в трахею трубку и качай туда воздух. Но всё оказалось не так просто.
Вам когда-нибудь крошка «не в то горло» попадала? И вы спокойно сидели, продолжая светскую беседу… А если не крошка, а резиновая трубка толщиной с палец?
И вот тут глубокий наркоз из врага становился союзником. Он подавлял защитные рефлексы, и организм спокойно терпел инородное тело в трахее, безропотно позволяя обеспечивать себя кислородом и избавлять от углекислого газа.
Он подавлял защитные рефлексы, и организм спокойно терпел инородное тело в трахее, безропотно позволяя обеспечивать себя кислородом и избавлять от углекислого газа.
Эндо — внутри. Трахея — в переводе не нуждается. Эндотрахеальный наркоз открыл неограниченные возможности для хирургии и (трудно сказать, во сколько раз) уменьшил риск общей анестезии. Всё это хорошо и прекрасно, но… К тому времени, когда достигается необходимая глубина эфирного или хлороформного наркоза, регуляторные системы организма уже сильно дезорганизованы. Нарушается ритм сердечных сокращений, почти неуправляемо снижается артериальное давление (либо, наоборот, лезет куда-то под облака), бронхи ни с того ни с сего спазмируются, забиваются слизью, нервная система творит такое!..
В общем, до того, как пациент достигал требуемой для интубации (засовывания трубки в трахею) глубины наркоза, он свободно мог стать клиентом патолого-анатома.
Решение проблемы пришло из дебрей Амазонии.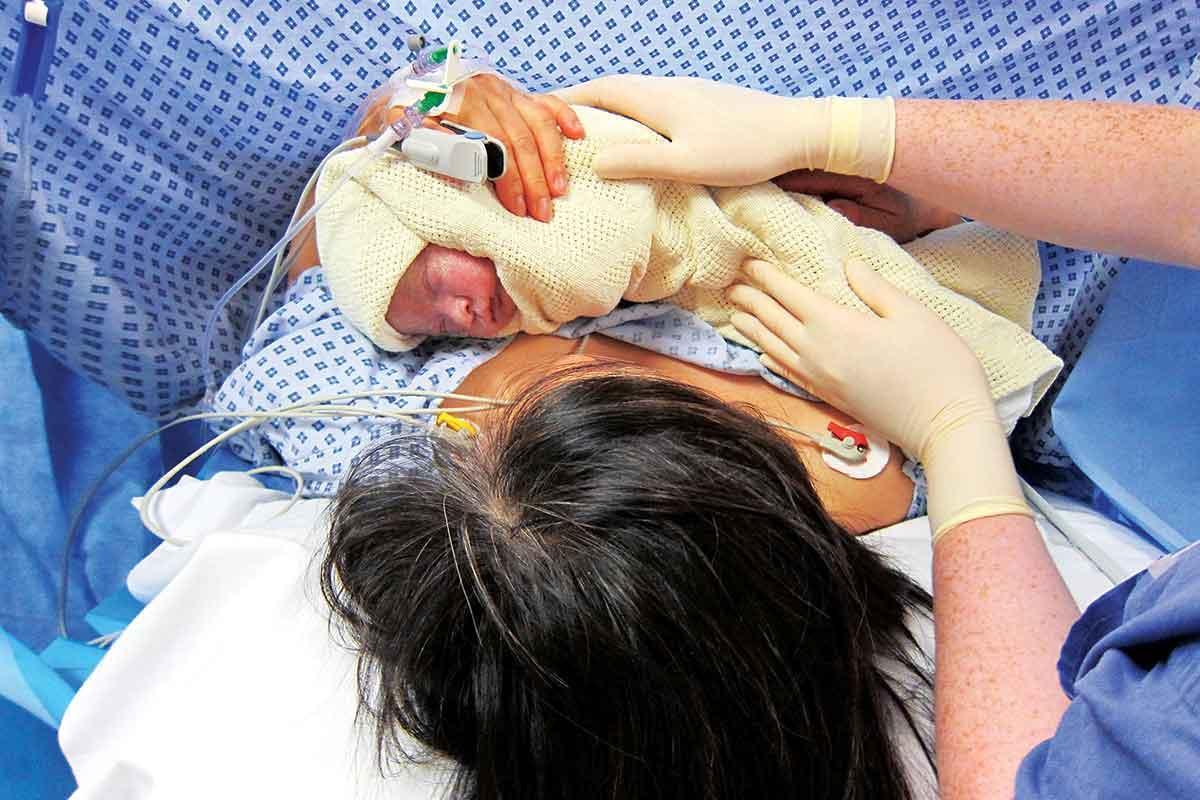 Когда изучили действие страшного кураре — яда, которым индейцы смазывали наконечники стрел, то поняли, что это ужасное оружие может стать спасителем миллионов жизней. И оно стало таковым.
Когда изучили действие страшного кураре — яда, которым индейцы смазывали наконечники стрел, то поняли, что это ужасное оружие может стать спасителем миллионов жизней. И оно стало таковым.
Оказалось, что страшный кураре парализует скелетную мускулатуру. Его громоздкая молекула вклинивается в синаптическую щель (синапс — своего рода контактное устройство для передачи нервных импульсов с одной клетки на другую) между нервом и скелетной мышцей, прерывает поток импульсов из нервной системы, управляющий мышцей, и та парализуется, расслабляется.
Если такое безобразие учинит в джунглях намазанная кураре стрела, то даже легчайшая рана приведёт к смерти от паралича дыхательной мускулатуры и остановки дыхания. (На сердечную мышцу и на гладкую мускулатуру органов кураре не действует никак.) Но если поражённому отравленной стрелой проводить искусственное дыхание, молекулы кураре постепенно покидают синаптическую щель и работа мышц полностью восстанавливается. Разгадка действия кураре открыла воистину новую эру в медицине.
К её приходу всё было готово: средства отключения сознания и болевой чувствительности, инструменты и метод интубации трахеи, аппараты для искусственного дыхания.
С использованием кураре отпала необходимость долго и мучительно усыплять больного эфирной маской, достигая глубокого наркоза со всеми его неприятностями.
Достаточно было добиться простого отключения сознания, дать кураре внутривенно, на фоне полнейшего расслабления мышц ввести трубку в трахею, наладить управляе-мую вентиляцию лёгких…
И предоставить хирургу возможность работать в идеальных условиях. Итак, всплыл один из «китов» современной анестезиологии — мышечная релаксация. Произошло это в 1942 году, когда канадские врачи Гарольд Гриффит и Энид Джонсон впервые применили кураре для управляемой мышечной релаксации и открыли эру современного высокоэффективного и безопасного обезболивания.
Ушли в музеи страшные проволочно-марлевые маски. Современный наркозно-дыхательный аппарат обеспечивает проведение наркоза по любому известному методу в любом режиме управляемого или спонтанного дыхания любому больному: от недоношенного новорождённого до взрослого любых габаритов.
Из множеств испытанных за полуторавековую историю ингаляционных (вдыхае-мых) анестетиков в наше время широко применяются три: изофлюран, севофлюран и закись азота (которая тоже понемногу сходит со сцены). Место примитивной капельницы заняли испарители. Это точные, калиброванные устройства, способные обеспечивать концентрацию паров анестетика с точностью до десятых долей процента, независимо от температуры воздуха.
Аппарат устроен так, что сам себя контролирует, сравнивая заданные и реальные параметры вентиляции, и отслеживает соответствие задания исполнению. Кроме того, задаются предельные величины. При выходе за рамки допустимого аппарат сообщит об этом звуковым сигналом и выведет на экран нужную информацию. Состояние пациента контролирует анестезиологический монитор. Он способен отслеживать множество параметров организма (не помню случая, чтобы одновременно были задействованы все его возможности) и состав вдыхаемой и выдыхаемой газовой смеси (это ещё одна линия безопасности, частично дублирующая «секьюрити» наркозного аппарата).
Соответственно принятым ВОЗ стандартам обязательно отслеживаются: ЭКГ, артериальное давление, насыщение крови кислородом (пульсоксиметрия) и содержание углекислого газа в выдыхаемом воздухе (капнография). Без всего этого наркоз давать запрещено. Всё выводится в цифровой и графической форме на дисплей и хранится в памяти монитора.
В любой момент можно проверить, что было в каждую прошедшую минуту данного наркоза. При желании мониторы включаются в сеть, и тогда с центрального поста ответственный специалист имеет возможность отслеживать ситуацию в нескольких операционных и при необходимости вмешиваться в процесс.
О лекарствах
Уже упоминалось выше, что множество всяких веществ приходило и уходило из анестезиологической практики. Канули в Лету эфир, хлороформ, трилен и многое другое. Применяемые сейчас летучие анестетики безопасны, они не претерпевают в организме никаких изменений, а значит, не возникает продуктов, вредных или опасных для органов. Такая же судьба постигла средства для внутривенного наркоза. Их перечисление представляет сейчас только исторический интерес. Что осталось?
Такая же судьба постигла средства для внутривенного наркоза. Их перечисление представляет сейчас только исторический интерес. Что осталось?
Пропофол — очень похож на молоко. Белая непрозрачная жидкость при внутривенном введении вызывает быстрый (на кончике иглы) и приятный сон. Очень хорош для детей. Малыши так удивляются, что в шприце молоко («сладкое, только для очень хороших детей»), что ведут себя спокойно. А если учесть, что пропофол — отличное противорвотное… Правда, снижает давление, что не всегда полезно.
На этот случай — этомидат. Брат-близнец пропофола. Давление не снижает совершенно, даже когда оно само норовит рухнуть. На вид от пропофола не отличить, главное — не перепутать, они отличаются по силе в 10 раз! У этомидата есть кое-какие минусы, поэтому сейчас ему готовят замену. И барбитураты не совсем ушли. Они защищают мозг при гипоксии (недостатке кислорода). Иногда это очень важно.
В особых случаях в дело идёт кетамин. Чудо фармации! Вот если бы он не вызывал расстройств психики (к счастью, кратковременных и полностью проходящих) у взрослых. .. Но это единственный противошоковый препарат, который сработает, если его просто ввести в мышцу. Анестетик поля боя и «Скорой помощи». Для детей, особенно с травмой, ничего лучше ещё не придумали!
.. Но это единственный противошоковый препарат, который сработает, если его просто ввести в мышцу. Анестетик поля боя и «Скорой помощи». Для детей, особенно с травмой, ничего лучше ещё не придумали!
Кураре давно не употребляется: у этого натурального продукта оказалось слишком много недостатков. Современные синтетические миорелаксанты лишены их напрочь, зато каждый из них имеет удобные особенности, а значит — препарат можно идеально подобрать именно для данного, вот этого самого больного. В волшебном столике анестезиолога есть всё, что нужно для управления организмом, когда он, организм, бросил руль и его несёт на рифы.
Regens defendo — управляя, защищаю
Старый коммунистический лозунг: «Всё во имя человека, всё для блага человека!» — в анестезиологии работает, как теперь принято говорить, однозначно.
Иногда хирургу бывает удобно, когда пациент остаётся в полном сознании или, скажем так, слегка обалдевшим, но не настолько, чтобы совсем не сотрудничать с врачом и утратить способность нормально дышать. Ведь множество операций и процедур совсем не требуют полного расслаб-ления мышц и управляемого дыхания.
Ведь множество операций и процедур совсем не требуют полного расслаб-ления мышц и управляемого дыхания.
Любая палка — о двух концах. Наркоз защищает организм, но он же сильно выводит его из равновесия. Когда внутренние резервы невелики (старики, ослабленные хронические больные и т.п.), восстановить это утраченное равновесие очень нелегко. Вот для таких ситуаций и применяются всевозможные виды частичной анестезии. Обойдя сложную профессиональную классификацию методов, разделим всю эту необъятность на три части:
местная анестезия;
проводниковая анестезия;
региональная, или, говоря по-научному, нейроаксиальная (нейро понятно, а аксис — ось).
Местная анестезия
Как следует из названия, это метод, при котором обезболивающее вещество (местный анестетик) действует на очень ограниченном участке — именно там, где производится разрез или другое болезненное воздействие.
Анестетик либо пропитывает ткани (инфильтрация), либо просто прикладывается к нужному месту (аппликация). В умелых руках местная анестезия может творить чудеса.
В умелых руках местная анестезия может творить чудеса.
Но это — если в умелых. Когда-то местную анестезию применяли неоправданно широко, что причинило немало вреда.
При местной анестезии пациент обычно чувствует первый укол, а потом боль замещается ощущением распирания, напряжения — это легко переносимо. Ещё через короткое время — остаётся своеобразное «что-то делают», но не больно.
При некоторых операциях на мягких тканях, вроде удаления небольших опухолей, при обработке ран, не проникающих в полости, при удалении поверхностно расположенных инородных тел — словом, в «малой хирургии» — местная анестезия во всех отношениях хороша, безопасна и вполне эффективна.
Совершенно неприменима она только в случаях панического настроя больного, при аллергии на местный анестетик (самый аллергенный — новокаин, наименее — лидокаин).
Очень ограниченно применение местной анестезии у детей.
Проводниковая анестезия
Когда нужно «выключить» определённый участок, а инфильтрация неприменима (это операции на костях, глазах и тому подобных органах и частях тела, куда местный анестетик не накачаешь), используется проводниковая анестезия.
Представьте здание, освещённое множеством лампочек в разных комнатах и закутках. Часть помещений надо затемнить. Можно бродить по комнатам и по одной выкручивать лампочки. Можно вырубить главный рубильник — аналогия наркоза. А можно найти распределительные щитки и аккуратненько обесточить на расстоянии именно те помещения, где должно быть темно.
Вот именно так и делают анестезиологи и сами хирурги. Из анатомии отлично известно, какие нервы обеспечивают чувствительностью те или иные участки тела и как они идут там, в глубине. Вот там, на почтительном расстоянии от будущего операционного поля, к нерву подводят весьма умеренную порцию местного анестетика.
Но! Всегда существует шанс промахнуться и не заблокировать нужный нерв. Или поранить нерв иглой, что намного хуже. Или поранить кровеносный сосуд, что тоже не сахар. Поэтому проводниковая анестезия применяется не так часто, как надо бы, исходя из её замечательных достоинств. Положение изменилось в последние годы, когда стали использовать специальные инструменты. Это изолированные (кроме самого кончика) иглы и электронейростимуляторы. Подавая на иглу слабенькие электрические импульсы, можно достаточно точно определить её положение относительно нерва.
Это изолированные (кроме самого кончика) иглы и электронейростимуляторы. Подавая на иглу слабенькие электрические импульсы, можно достаточно точно определить её положение относительно нерва.
Другое новшество — ультразвуковой сканер. На экране этого прибора видны все нужные анатомические структуры: сосуды, нервы, связки и сама игла. Сочетание электронейростимуляции с ультразвуком обеспечивает почти стопроцентную эффективность.
Понятно, когда неприменима провод-никовая анестезия: у детей, у больных с паническим настроением, при отсутствии перечисленного оснащения и умеющего им пользоваться персонала. Правда, у детей и боязливых взрослых можно (и нужно!) проводить блок в конце операции под наркозом. Потом долго нет никакой боли. Иногда в том месте, где проводилась блокада, оставляют тонюсенькую (0,8 мм) трубочку и по ней добавляют местный анестетик по мере надобности в течение нескольких дней. Получается уже абсолютно безболезненная хирургия.
Региональная анестезия
Речь пойдёт о спинальной и эпидуральной анестезии. Как известно, чувствительность всего тела (кроме лица) обеспечивается нервами, идущими из спинного мозга. Каждый спинно-мозговой нерв образуется от слияния двух корешков, передающих чувствительные и двигательные сигналы. Тело вполне реально разделено на сегменты соответственно иннервации (обеспечению чувствительности соответствующим нервом).
Как известно, чувствительность всего тела (кроме лица) обеспечивается нервами, идущими из спинного мозга. Каждый спинно-мозговой нерв образуется от слияния двух корешков, передающих чувствительные и двигательные сигналы. Тело вполне реально разделено на сегменты соответственно иннервации (обеспечению чувствительности соответствующим нервом).
Позвоночный столб состоит из 7 шейных, 12 грудных и 5 поясничных позвонков и заканчивается крестцом и копчиком. Спереди находятся массивные тела позвонков, а отростки формируют позвоночный канал, проходящий от первого шейного до последнего крестцового позвонка. Изнутри в позвоночном канале располагается длинный мешок (скорее, чулок), образованный мозговыми оболочками. Мешок этот заполнен особой жидкостью — ликвором, в которой плавает спинной мозг. Он начинается от первого шейного позвонка и заканчивается на уровне промежутка между первым и вторым поясничными позвонками.
Анатомически спинной мозг поделён на поперечные сегменты соответственно числу позвонков. От каждого сегмента справа и слева отходят спинно-мозговые нервы, покидающие позвоночник через боковые отверстия. Но спинной мозг короче позвоночника! И поэтому ниже первого поясничного позвонка нервы спускаются вниз и выходят через «свои» отверстия, соответствующие номеру сегмента. Свободно плавающий в ликворе пучок нервов образует так называемый конский хвост.
От каждого сегмента справа и слева отходят спинно-мозговые нервы, покидающие позвоночник через боковые отверстия. Но спинной мозг короче позвоночника! И поэтому ниже первого поясничного позвонка нервы спускаются вниз и выходят через «свои» отверстия, соответствующие номеру сегмента. Свободно плавающий в ликворе пучок нервов образует так называемый конский хвост.
Вот именно этот замечательный факт, что спинной мозг заканчивается достаточно высоко, делает возможной безопасную региональную (она же — нейроаксиальная) анестезию. Все манипуляции выполняются ниже второго поясничного позвонка. (Только в особых, достаточно редких случаях — выше.) Между твёрдой мозговой оболочкой (по-латыни Dura mater) и связками позвоночника находится заполненное жиром пространство. Самое широкое место — 4 мм — аккурат в поясничном отделе. Приставка epi по-латыни означает «над…». Над «дура матер» (анатомическое образование — твёрдая оболочка) — эпидуральное. По пути из спинного мозга наружу нер-
вы обязательно проходят через это самое эпидуральное пространство. Если в него напустить местный анестетик, он непременно заблокирует нервы. Что и имеет место в действительности. Впервые спинальную анестезию в том виде, как она известна сейчас, применил знаменитый немецкий хирург Август Бир в 1897 году. В качестве местного анестетика он использовал кокаин, который вводил непосредственно в заполненную ликвором полость специально для этого изобретенной им иглой.
Если в него напустить местный анестетик, он непременно заблокирует нервы. Что и имеет место в действительности. Впервые спинальную анестезию в том виде, как она известна сейчас, применил знаменитый немецкий хирург Август Бир в 1897 году. В качестве местного анестетика он использовал кокаин, который вводил непосредственно в заполненную ликвором полость специально для этого изобретенной им иглой.
Эпидуральная анестезия впервые была описана в 1921 году испанцем Фиделем Пейджесом и независимо от него — либерийцем Ахиллом Доглиотти в 1931 году. Довольно долго региональная анестезия применялась не так уж широко: кокаин приводил к серьёзным осложнениям. И риск инфекций был велик. А инфекция в герметической полости с таким нежнейшим содержимым — это ужасно и в наше время, а тогда, до антибиотиков… Положение резко изменилось, когда были синтезированы новые местные анестетики: новокаин, ксилокаин, тримекаин, бупивакаин… Потом пришли к идее одноразового инструментария. И дело пошло!
Спинальная анестезия делается очень просто. Больного укладывают на бок и просят свернуться калачиком (поза эмбриона) или сесть и максимально согнуться. Важно, чтобы спина была максимально согнута — остистые отростки позвонков расходятся, как меха гармошки, открывая более удобный доступ.
Больного укладывают на бок и просят свернуться калачиком (поза эмбриона) или сесть и максимально согнуться. Важно, чтобы спина была максимально согнута — остистые отростки позвонков расходятся, как меха гармошки, открывая более удобный доступ.
Тоненькой иголочкой врач делает местную анестезию в промежутке между вторым-третьим или третьим-четвёртым поясничными позвонками (это ощущается как легчайший укол) и проводит длинную иглу глубже, проникая через связки и оболочки. В какой-то момент он чувствует «провал в пустоту» и останавливается, а из иглы начинает очень медленно выходить прозрачная жидкость. Убедившись, что попал куда надо, врач вводит через иглу раствор местного анестетика. Для операции кесарева сечения, к примеру, нужно около двух миллилитров 0,5%-ного раствора маркаина. Игла извлекается. Всё. Этого достаточно, чтобы обезболить всю нижнюю часть тела на пару часов.
Эпидуральная анестезия немного сложнее. Из того же самого доступа надо попасть в очень узкое эпидуральное пространство и провести туда катетер: трубочку из особого пластика (полиэфир-блок-амид) толщиной всего 0,8 мм. Для этого разработана специальная игла Туохи.
Для этого разработана специальная игла Туохи.
Эпидуральная анестезия получила широчайшее распространение. Главное достоинство в том, что её можно продлевать неограниченно долго. По мере надобности по катетеру добавляется местный анестетик, и пациент не страдает от боли, сохраняя ясное сознание и двигательную активность, что иногда становится важнейшим фактором выздоровления. Недостаток эпидуральной анестезии — её некоторая «медлительность» — ждать наступления эффекта приходится от 10 до 20 минут — и не стопроцентная эффективность.
Спинальная анестезия срабатывает очень быстро — за считаные минуты — и очень эффектно обрывает боль. Занятно наблюдать выражение на лице пациента — величайшее удивление. Вот только что глаза на лоб лезли от дикой боли… И вдруг — полнейший покой и приятное тепло в ногах.
Продлить спинальную анестезию тоже можно, но этого обычно не делают — достаточно велик риск. Поступают иначе: совмещают спинальную и эпидуральную анестезию.
Таким образом, решаются сразу обе задачи: быстрота и надёжность анестезии и возможность продлить её на любой разумный срок. С тех пор, как появились одноразовые наборы для региональной анестезии, ушли в прошлое инфекционные осложнения — самое страшное при этом виде обезболивания. Разумеется, тщательно соблюдаются все мыслимые предосторожности в отношении асептики. К достоинствам эпидуральной анестезии следует отнести её управляемость. Можно, регулируя концентрацию и скорость подачи анестезирующего раствора, добиваться обезболивания любой нужной глубины и уровня (высоты безболезненной зоны) — от ног до грудной клетки. Мало того, у пациента есть возможность самостоятельно управлять своей анестезией. В руки ему даётся дистанционный пульт с одной-единственной кнопкой. В то время как аппарат подаёт раствор согласно введённой программе, он может, нажав кнопку, получить внеочередную порцию.
В программе есть ограничения на исполнение требований. Я обычно говорю пациенту: «Жми, когда хочешь, а получишь, когда можно». Разногласий не бывает. Напротив, уверенность, что самочувствие в собственных руках, приводит к значительно меньшему расходу анестезирующих веществ. Совершенно рутинная практика — сочетание наркоза и эпидуральной анестезии на одной операции.
Разногласий не бывает. Напротив, уверенность, что самочувствие в собственных руках, приводит к значительно меньшему расходу анестезирующих веществ. Совершенно рутинная практика — сочетание наркоза и эпидуральной анестезии на одной операции.
После пробуждения от наркоза анестезия продолжается — хирургия получается совершенно безболезненной. Противопоказаний к региональной анестезии очень немного. На первом месте — отказ пациента. Далее следуют инфекционные заболевания кожи в месте предполагаемой манипуляции, нарушения свёртываемости крови, сепсис… На интенсивность родовой деятельности региональная анестезия не влияет никак. Продолжительность родов не меняется. Зато если возникают акушерские проблемы, они и устраняются просто и безболезненно: добавка анестетика создаёт идеальные условия для совершенно безболезненных манипуляций. А если возникает необходимость в срочной операции, то, по сути, уже всё готово: анестезиолог добавляет более концентрированный раствор — и вперёд, к счастью материнства.
«Наука и жизнь» об обезболивании:
Персианинов Л. Обезболивание электричеством. — 1976, № 2.
Прозоровский В. Механизмы наркоза. — 2003, № 1.
Каково это — отойти от наркоза во время хирургической операции — Истории на TJ
Общая анестезия призвана делать медицинские процедуры безболезненными. Но у этого состояния бывают опасные недостатки.
128 677 просмотров
Пациент под общим наркозом Фото Reuters
Интранаркозное пробуждение — так называют осложнение при общей анестезии, при котором пациент незаметно для врачей выходит из-под наркоза. В этом состоянии он не может двигаться, говорить или каким-либо образом подать знак, что находится в сознании. Он вынужден следить за процессом операции, а в редких случаях испытывает сильную боль, когда врачи начинают процедуры.
Причины проявления этого состояния достоверно неизвестны, а исследования на эту тему зачастую неполные и противоречат друг другу. Научное издание Mosaic посвятило большую статью этому явлению и попыткам врачей разобраться, можно ли обезопасить от него пациентов.
Полтора часа в панике и замешательстве
В 2008 году канадка Донна Пеннер отпраздновала свадьбу одной из дочерей и начала готовиться к своему 45-летию, когда столкнулась с обильным кровотечением во время менструации. В больнице её записали на диагностическую лапароскопию — хирургическую операцию, при которой в животе пациента делаются небольшие надрезы для исследования органов брюшной полости на предмет травм или патологий.
Процедура не предполагала ничего необычного: анестезиолог надел маску на женщину и попросил «сделать глубокий вдох» — она послушалась и вскоре уснула. Очнувшись, она первым делом услышала разговоры врачей и звуки медицинских приборов. Пеннер радостно решила, что операция закончилась. На деле она только началась. «Скальпель, пожалуйста», — услышала женщина голос хирурга.
В те несколько секунд её состояние изменилось от недоумения к панике, но когда врач сделал первый надрез, всё её сознание мгновенно переключилось на боль. «У меня нет слов, чтобы описать эту боль — это был кошмар», — рассказывала женщина. Она попыталась открыть глаза, но безуспешно. Попробовала встать, но что-то не давало ей, словно давя на грудную клетку.
Донна Пеннер Фото из её личного архива
Попытки закричать или, в конце концов, выдавить слезу, закончились тщетно. Вдобавок, так как всё тело парализовано, женщину интубировали, задав опцию аппарату искусственного дыхания — семь вдохов в минуту. Этого достаточно, чтобы поддерживать жизнь, однако, если человек в сознании, при таких условиях он задыхается. Именно это происходило с Пеннер — она цеплялась за эти несколько вздохов, чувствуя, как разрываются лёгкие.
«Я думала: „Вот и всё, вот так я умру, прямо на операционном столе, и моя семья никогда не узнает, какими были мои последние несколько часов, потому что никто не заметит, что со мной происходило“», — вспоминала Пеннер.
Операция длилась полтора часа, во время которых Пеннер всё чувствовала. Когда её вывели из-под наркоза и она вновь могла говорить, то первым делом сообщила о произошедшем хирургу. Женщина подробно описала, как он обсуждал с другими врачами её внутренние органы и ставил ей диагноз, добавив, что чувствовала каждый надрез скальпеля. Шокированный сказанным, специалист взял женщину за руки и попросил прощения. В его глазах стояли слезы.
Нераскрытое явление
Несмотря на свою значимость, причины интранаркозного пробуждения до сих пор остаются загадкой. Хотя случай Пеннер невероятно редкий, современные исследования указывают на то, что около 5% людей на планете могут однажды проснуться на операционном столе без возможности двигаться. Точное число людей, столкнувшихся с этим явлением, определить сложно, так как общий наркоз вызывает эффект амнезии.
С медицинской точки зрения сложно отрицать, что анестезия — это научное чудо. Годами человечество искало способ проводить операции безболезненно для пациента, но все способы вроде опиума или алкоголя давали лишь частичный эффект. Так продолжалось до 1846 года, когда американский хирург Уильям Мортон успешно применил ингаляционный эфир для создания наркоза.
С тех пор анестезия претерпела десятки изменений, и сейчас её наиболее популярный вариант — это регионарная анестезия, применяемая для обезболивания определённой части тела. Например, это один из главных медицинских компаньонов стоматологов.
Уильям Мортон проводит первую операцию с использованием наркоза, 16 октября 1846 года Фото Prints & Photographs Division
Общая анестезия, напротив, вводит человека в медикаметозную кому, которая воспринимается организмом как нечто более глубокое, чем сон, потому часто не оставляет никаких воспоминаний. «Судя по всему, мы удаляем этот промежуток времени из опыта человека», — полагает анестезиолог Висконсинского университета Роберт Сандерс.
Почему так происходит? Неизвестно. Считается, что анестетики влияют на химические вещества мозга, называемые нейромедиаторами. Они увеличивают или уменьшают активность нейронов — распространённый способ связи между областями мозга. При этом не существует универсального «коктейля», который бы использовался для наркоза. При подборке препаратов анестезиолог учитывает множество факторов, в том числе возраст и вес пациента, вредные привычки и характер болезни.
Важно помнить и о том, что некоторые люди имеют более высокий порог для анестезии, и для ввода их во временную кому потребуется большая доза. Если ошибиться, то человек может проснуться до окончания операции, а в особо редких случаях не проснуться вовсе.
Пеннер рассказывает о пережитом опыте
Если проснуться во время операции, вы, скорее всего, сможете пошевелить рукой или подать знак хирургам другим способом — но это зависит от препаратов анестезиолога. У Пеннер такой возможности не было, потому что врач применял нейромышечный блокирующий препарат, вызывающий паралич. В таких условиях хирургу гораздо легче работать, а угроза для пациента остаётся незначительной. Если, конечно, он не очнётся раньше положенного времени.
Бороться с эффектом нейромышечных блокирующих препаратов чрезвычайно сложно, но Пеннер это удалось. Сконцентрировав все внимание на своей ноге, у неё получилось несколько раз ей дёрнуть. Но если даже врачи это заметили, то посчитали незначительной судорогой.
«Я чувствовала себя такой беспомощной. Я ничего не могла сделать. Не могла двигаться, кричать или открыть глаза», — вспоминает канадка. Когда эффект нейромышечного препарата спал, она пошевелила языком и привлекла внимание анестезиолога. Но тот неверно оценил происходящее, посчитав, что паралич полностью оставил женщину. Это было не так — препарат всё ещё действовал на лёгкие Пеннер, поэтому когда врач вытащил у неё из горла трубку аппарата искусственного дыхания, она перестала дышать.
Я слышала, как медсестра кричала: «Дышите, Донна, дышите». Но я ничего не могла сделать. Пока она продолжала говорить, со мной произошло нечто невероятное. Я словно покинула своё тело. Я придерживаюсь христианской веры, но не могу сказать, что отправилась на небеса, хотя и на Земле я себя не ощущала. Я была где-то ещё. Там, где тихо. Звуки операционной были где-то на фоне. Я всё ещё слышала крики. Но они были далеко, очень далеко. […]
В тот момент я осознала, что буду я жить или умру, всё будет хорошо. Я молилась на протяжении всего процесса и знала, что я не одна. Кто-то был рядом со мной. Я всегда говорю, что это был Бог, потому что уверена — это был именно он. И затем я услышала голос: «Что бы ни случилось, с тобой всё будет хорошо».
Донна Пеннер
канадка, пережила интранаркозное пробуждение
В то время как Пеннер находилась в состоянии внетелесного переживания, медсестра всё ещё твердила, что ей нужно дышать. Эта история могла бы закончиться совершенно иначе, если бы в какой-то момент анестезиолог не приказал использовать мешок Амбу — ручное устройство для временной искусственной вентиляции лёгких. После этого Пеннера «вернулась» обратно в реальный мир.
Надежды на перемены
Существует множество проектов, которые стремятся зафиксировать особенности интранаркозного пробуждения. Дальше всех в этом продвинулся Вашингтонский университет, специальное отделение которого изучает эту область воздействия наркоза. Архив исследований учреждения насчитывает 340 отчётов, в основном по Северной Америке. Большая часть из них недоступна публике по этическим причинам, но какие-то документы всё-таки выпускают для широкого читателя.
Из доступных отчётов следует, что многие люди во время пробуждения слышали голоса и сторонние звуки. Один из переживших это состояние описал, как в какой-то момент врачи запаниковали, говоря, что «теряют пациента». Около 70% опрошенных признавали, что чувствовали боль во время операции под наркозом. Сначала по ощущениям это напоминало надрез пальца острым ножом, но когда хирург проникал в тело, боль становилась невыносимой.
В 2014 году в рамках национального проекта все муниципальные больницы Великобритании и Ирландии отчитались о случаях интранаркозного пробуждения. В среднем с этим опытом сталкивался один человек на 19 тысяч пациентов. Но если анестезиолог дополнительно использовал препараты, вызывающие паралич, статистика ухудшалась — один человек на восемь тысяч.
Пациенты в попытке объяснить себе, как они проснулись на операционном столе, порой думали, что умирают. Это чувство преследовало их ещё долгое время после процедур.
Анестезиолог Висконсинского университета Роберт Сандерс считает отчёт 2014 года неточным. Статистика в нём основана на рассказах пациентов после процедуры, а многие могли просто забыть детали произошедшего.
Совместно с коллегами специалист провёл свой эксперимент в шести больницах США, Европы и Новой Зеландии. Для проверки, в сознании ли находится пациент, они перетягивали ремнём его руку, чтобы временно изолировать её от действия наркоза. Врачи вводили полный наркоз и просили пациента, сжав руку, ответить на два вопроса: находится ли он в сознании и чувствует ли боль.
Из 260 наблюдаемых 4,6% положительно ответили на первый вопрос, а 1,9% — на оба вопроса. Это исследование демонстрирует гораздо более высокий риск очнуться во время операции чем то, что проводили в Великобритании в 2014 году. Но окончательные выводы об этом ещё только предстоит сделать.
Как врач может определить, находится ли человек в интранаркозном пробуждении
- Врачи используют технику изолирования руки, когда её перетягивают ремнём, чтобы замедлить поток крови в конечность. Это позволяет на время заблокировать нейромышечный препарат, вызывающий паралич, и даёт возможность человеку пошевелить рукой в случае интранаркозного пробуждения;
- Хотя паралитические агенты мешают движению мышц, попытка двинуться всё равно вызывает активность в нервах, которая отражается визуально. Врач Университетской больницы Падуи в Италии Федерико Линасси указывает, что анестезиологам следует внимательно следить за лицевыми мышцами, особенно за ртом;
- Ряд научных теорий строится на том, что при правильном мониторинге медицинских параметров можно отследить активность нейронов лобной доли и понять, в сознании ли человек под наркозом. Однако современные исследования указывают на то, что таким образом не получится точно зафиксировать активность мозга. Этой области требуется дополнительное изучение.
Правда, исследования интранаркозного пробуждения формируют у многих людей негативное отношение к общему наркозу. Сандерс признает, что это реальная проблема, которая может вынудить человека отказаться от общей анестезии даже в случае её экстренной необходимости.
Однако замалчивать это явление тоже нельзя, признают врачи. Около 75% проснувшихся во время операции жаловались, что не удовлетворены тем, как доктора объясняют произошедшее. Лишь 15% пациентов предложили пройти консультацию у специалистов после случившегося, и только 10% врачей извинялись. Как результат, пациенты тяжелее переживают свой опыт, что нередко приводит посттравматическому синдрому или затяжной депрессии.
Донна Пеннер, пережившая всё это на себе, теперь сотрудничает с канадскими университетами для новых исследований. С её пробуждения на операционном столе прошло уже больше десяти лет, но оно безвозвратно повлияло на её душевное состояние. Порой её мучают панические атаки. Как считает женщина, это следствие того, что никто в больнице не был готов к такой ситуации — и именно это следует исправить.
Я хочу, чтобы врачи были готовы, потому что когда ситуация выходит из-под контроля, ты должен знать, как реагировать. Это критически важно для благополучия пациента.
Донна Пеннер
канадка, пережила интранаркозное пробуждение
Смерть или повреждение мозга от анестезии | Риски, связанные с анестезией
Когда вы сталкиваетесь с перспективой проведения анестезии, совершенно нормально испытывать страх или беспокойство.
Однако самое важное, на что следует обратить внимание, — это то, что вероятность смерти или развития повреждения мозга во время приема анестетика невероятно мала.
Что такое «риск»?
При рассмотрении риска важно помнить, что все, что мы делаем в жизни, содержит элемент риска. Некоторые дела, которые мы делаем, будут более рискованными, чем другие.
Используя спорт в качестве примера, мы все знаем, что риск получить травму во время игры в регби намного выше, чем риск получить травму во время игры в снукер. Несмотря на то, что при принятии решения о том, каким видом спорта заниматься, необходимо учитывать другие факторы, мы принимаем решения, основанные на риске, который является частью нашей повседневной жизни.
Также уровень риска для одного и того же вида деятельности может быть различным в разных обстоятельствах. Возьмем, к примеру, чашку чая. Есть риск, что чай станет слишком горячим, и вы можете обжечь рот.Перед тем, как выпить чай, вы инстинктивно делаете что-то, чтобы снизить этот риск, например, даете ему остыть. Когда вы пьете чай, даже если вы оставили его на некоторое время, остается небольшой риск, что он все еще будет слишком горячим. А теперь подумайте, если бы маленький ребенок выпил чашку чая. Они могут не осознавать риск ожога и поэтому не могут дать чаю остыть. Риск выпить горячий чай и обжечь рот будет намного выше, чем у взрослого.
Ваш анестезиолог взвесит ваши риски и обсудит их с вами.
Каков риск смерти от общего наркоза?
Риск смерти в операционной под наркозом чрезвычайно мал. Для здорового человека, которому запланирована операция, около 1 человека может умереть на каждые 100000 введенных общих анестетиков. Для сравнения: стадион «Уэмбли» — самый большой в Великобритании, вмещающий 90 000 человек. Если мы дадим всем людям на стадионе «Уэмбли» общий наркоз, 1 человек может умереть.Однако эти статистические данные не раскрывают истинной картины — хотя и не всегда, весьма вероятно, что один человек, который может умереть, имеет очень сложную историю болезни или подвергается очень сложной операции.
Большинство смертей, которые происходят во время операции, НЕ вызваны самим анестетиком .
Что еще может увеличить риск смерти?
Есть несколько причин, по которым человек может иметь повышенный риск смерти. Ваш анестезиолог и хирург предоставят вам информацию о вашем индивидуальном риске.Вы можете использовать это время, чтобы задать любой вопрос об операции, рисках и уходе после операции.
Давайте рассмотрим причины по очереди.
Долгосрочные заболеванияМедицинские проблемы, такие как диабет, болезни сердца, проблемы с легкими или почек, могут затруднить введение анестетика и немного повысить риск. Такие состояния становятся более распространенными с возрастом. Пожилому человеку может быть труднее восстановиться после операции, чем молодому человеку.
Если человек очень плохо себя чувствует до операцииДаже у человека, который обычно здоров, тяжелое заболевание или хирургическая проблема (например, кровотечение или серьезная инфекция) могут сделать стресс и травму от операции слишком сильными для тело, с которым нужно справиться, уменьшая шансы пациента на восстановление после операции. В этой ситуации наиболее вероятно, что человек умрет в ближайшем послеоперационном периоде в отделении интенсивной терапии (ICU) или в палате. Очень необычно, чтобы пациент умер в операционной.
Когда очень больному пациенту требуется операция, множество опытных врачей (хирурги, анестезиологи и врачи интенсивной терапии) собираются вместе и обсуждают пациента. Они рассмотрят риски, связанные с операцией, по сравнению с рисками, связанными с отказом от операции или проведением сначала небольшой операции, пока состояние пациента не станет более стабильным. Иногда в ходе обсуждения с пациентом и родственниками принимается решение, что операция сопряжена с таким риском смерти или причинения серьезной травмы, что продолжение операции не в интересах пациента.
Если операция проводится на чувствительных структурах, таких как сердце, легкие, мозг, крупные кровеносные сосуды или кишечник
Каждая операция сопряжена с определенным уровнем риска. Иногда операция бывает крайне сложной и деликатной. Некоторые виды хирургических операций сопряжены с повышенным риском смерти. Если пациенту предстоит серьезная операция, вероятно, что после операции он обратится в отделение интенсивной терапии или отделение интенсивной терапии (HDU). Перед операцией хирург обсудит с пациентом риски конкретной операции.
Если операция проводится в экстренном порядкеЭто очень похоже на другие обсуждаемые ситуации. Операция, которая должна быть выполнена в экстренном порядке, имеет больший риск осложнений, чем операция, которая запланирована заранее. Скорее всего, больной будет плохо себя чувствовать, и операция станет более сложной.
Каким образом анестетики могут быть смертельными?
Как мы уже говорили, анестетик сам по себе очень редко является причиной смерти. Однако, когда это происходит, обычно по одной из следующих причин:
- Аллергическая реакция на лекарства, которые вводятся во время анестезии.
- Затруднения с надеванием дыхательной трубки.
- Снижение кровоснабжения основных органов.
Как общий наркоз может иногда привести к вреду или смерти?
Сам по себе общий наркоз очень редко является причиной смерти. Причины, по которым человек может получить вред или умереть из-за общей анестезии, включают:
Аллергическая реакция на лекарства, которые вводятся во время анестезии
Риск возникновения опасной для жизни аллергической реакции очень низок (менее чем 1 из 10 000), и большинство из них полностью выздоровеет.Ваш анестезиолог будет высококвалифицированным специалистом в таких ситуациях. Когда анестезиолог приходит к вам перед операцией, важно, чтобы вы рассказали ему о любых аллергиях, которые у вас есть, или о том, были ли у кого-либо в вашей семье проблемы с анестетиком в прошлом.
Трудности с подключением дыхательной трубки
После того, как анестезирующие препараты были введены и пациент уснул, вставляется дыхательная трубка, чтобы позволить аппарату ИВЛ дышать пациенту, пока он спит.Иногда у анестезиолога могут возникнуть трудности с подключением дыхательной трубки. Есть несколько вещей о пациенте или о типе хирургической операции, которая будет предупреждать анестезиолога о потенциальных проблемах. Если в вашем случае анестезиолог считает, что введение дыхательной трубки может быть затруднительным, он обсудит это с вами во время вашего предоперационного осмотра.
Снижение кровоснабжения основных органов
Большинство анестетиков вызывают небольшое снижение артериального давления.Ваш анестезиолог сможет с этим справиться, и у него под рукой будут лекарства. В частности, у людей с «покрытыми оболочкой» или «затвердевшими» артериями (атеросклероз) органы, включая почки и мозг, могут быть повреждены из-за отсутствия кровоснабжения в этой ситуации.
А как насчет повреждения мозга?
Сонливость, легкое замешательство или головная боль после общей анестезии — это нормально. Иногда эти ощущения могут сохраняться в течение нескольких дней или недель после операции, но это не , а не означает, что ваш мозг поврежден.
Повреждение мозга в результате применения анестетика настолько редкое, что риск не может быть оценен в цифрах.
Риск развития повреждения мозга в результате анестезии чрезвычайно мал .
Повреждение мозга вызывается смертью или повреждением клеток мозга. Это может произойти в результате широкого спектра причин, включая серьезную травму головы или серьезные инфекции, такие как менингит. Однако в контексте анестезии это обычно происходит из-за того, что клетки мозга каким-то образом лишены кислорода.
Симптомы умеренного или тяжелого поражения головного мозга
К ним относятся:
- Приспособление (судороги).
- Аномальное расширение глаз.
- Неспособность проснуться ото сна.
- Слабость в конечностях.
- Нарушение координации.
- Путаница.
- Агрессивное, ненормальное поведение.
- Невнятная речь.
- Кома.
Есть две основные причины, по которым у пациента может развиться повреждение головного мозга во время наркоза.
1. Инсульт во время анестезии
Обычно во время инсульта сгусток крови блокирует кровоснабжение части мозга. Если кровоснабжение было остановлено, кислород не сможет достичь этой части, а если кровоснабжение не восстановится быстро, клетки в этой области погибнут или будут повреждены.
Риск инсульта во время операции выше:
- У пожилых людей.
- У людей с «покрытыми оболочкой» или «затвердевшими» артериями (атеросклероз).
- У любого, у кого раньше был инсульт.
- У людей, перенесших операцию на голове, шее или сердце.
Обычно инсульт вызывает комбинированное действие хирургического вмешательства и анестетика. Инсульт может случиться через 10 дней после операции.
2. Недостаточно кислорода, поступающего в мозгОчень, очень редко повреждение головного мозга может быть вызвано недостаточным поступлением кислорода в мозг. Это может быть вызвано проблемами с дыхательной трубкой.Дыхательная трубка позволяет подавать кислород в легкие и, следовательно, в мозг во время анестезии.
Что делают анестезиологи для предотвращения осложнений?
Все анестезиологи прошли обширную подготовку и являются экспертами в области обезболивания и ухода за вами во время операции. Вашим анестезиологом будет либо врач, специализирующийся на анестезии, либо другой медицинский работник под руководством старшего врача-анестезиолога. Перед операцией вас осмотрит анестезиолог и спросит:
- Общее состояние вашего здоровья.
- Любые лекарства, которые вы принимаете.
- Любая аллергия.
- Другое о себе.
Они объяснят вам операцию, которую вам предстоит сделать. Они будут использовать всю информацию, которую вы обсудили, чтобы дать вам тип анестетика, который является лучшим и безопасным для вас.
Во время операции ваш анестезиолог и его ассистент все время будут с вами. С момента первоначальной анестезии и на протяжении всей операции они будут использовать несколько мониторов.Они дают анестезиологу информацию о вашем сердце, вашем дыхании и вводимом анестетике. Ваш анестезиолог будет использовать информацию, предоставляемую этими мониторами, наряду со своим клиническим опытом, чтобы обезопасить вас.
Что вы можете сделать, чтобы снизить риск смерти или повреждения мозга?
Если операция проводится в экстренном порядке, то простой ответ — вы мало что можете сделать.
Если же ваша операция запланирована на какое-то время в будущем, вы можете сделать несколько вещей, чтобы минимизировать свой личный уровень риска:
- Бросьте курить.Если вы курите, то поможет даже отказ от курения за несколько дней до операции. Есть несколько источников помощи и информации, которые могут вам помочь. Ваш терапевт или местная аптека смогут вас поддержать.
- Похудейте, если у вас избыточный вес. Ставьте себе достижимую цель и начинайте. Изменения в вашем рационе должны быть устойчивыми, а НЕ краткосрочными.
- Хорошо питайтесь, чтобы улучшить свое питание перед операцией. Овощи и фрукты с небольшим содержанием белка (например, орехи или мясо) — хорошее начало для большинства людей.
- Регулярно выполняйте физические упражнения, чтобы улучшить состояние сердца и легких. Рекомендуется делать 150 минут упражнений средней интенсивности (достаточно, чтобы у вас запыхалось) в неделю — это всего 2½ часа в неделю.
- Если у вас есть какие-либо долгосрочные проблемы со здоровьем, такие как диабет, проблемы с дыханием или высокое кровяное давление, убедитесь, что они хорошо контролируются перед операцией. Возможно, вам придется пойти к своему терапевту, чтобы убедиться, что вы чувствуете себя настолько хорошо, насколько это возможно, до операции.
Насколько безопасна анестезия? 5 общих проблем — Основы здоровья от клиники Кливленда
Для некоторых людей анестезия — одна из самых страшных частей хирургического вмешательства. Вы тоже задаетесь вопросом о рисках?
Клиника Кливленда — некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Анестезиолог Кристофер Троянос, доктор медицины, предлагает некоторые идеи, которые помогут отделить факты от вымысла.Он выделяет пять ключевых моментов, касающихся анестезии, которые иногда неправильно понимают или которые изменились за последние годы.
1. Анестезия не всегда означает, что вы ложитесь спать
Существует четыре различных типа анестезии, и только с одним из них вы полностью теряете сознание.
- Общая анестезия — это то, о чем многие люди думают, когда думают об анестезии и сне
- Внутривенная (IV) контролируемая седация также известна как «седация в сознании», «сумеречная седация» или «контролируемая анестезия» (MAC). Врачи используют комбинацию внутривенной седации с местной или региональной анестезией, чтобы вы расслабились и чувствовали себя комфортно, но не полностью уснули. Он в основном используется для более коротких и менее сложных операций, таких как колоноскопия, биопсия, процедуры на глазах и ногах. После процедуры вы можете не вспомнить, что произошло, но это не всегда так.Пациенты, получающие меньшую дозу, также могут разговаривать с медицинским персоналом во время процедуры.
- Местная анестезия включает обезболивание определенной части тела для предотвращения боли во время операции или других процедур. Его часто используют при стоматологической работе — стоматолог обезболивает только ту часть рта, где вам требуется пломба или удаление.
- Регионарная анестезия блокирует боль в большей части тела, например в руке или ноге, или ниже талии. Самый распространенный пример — эпидуральная анестезия, которая блокирует боль вокруг матки во время родов.
2. Анестезия очень безопасна
Это верно в настоящее время, но не всегда, — говорит доктор Троянос.
«В 1960-е и 1970-е годы нередки случаи смерти, связанной с анестезией, у каждого из 10 000 или 20 000 пациентов», — говорит он. «Сейчас это больше похоже на одного из 200 000 пациентов — это очень редко».
Он подчеркивает, что анестезия сегодня безопаснее благодаря достижениям как в технологиях, так и в медицине.
- Анестезиологи используют пульсоксиметр, чтобы убедиться, что вы получаете достаточно кислорода во время операции.Это помогает убедиться, что дыхательная трубка, используемая для общей анестезии, проходит в трахею (дыхательное горло), а не в пищевод, что раньше было труднее определить.
- Еще одна вещь, на которую обращают внимание анестезиологи, — это злокачественная гипертермия. Это редкая реакция некоторых людей на анестезирующие препараты, которая вызывает высокую температуру и может привести к осложнениям и даже смерти. Анестезиологи теперь могут лучше лечить это благодаря повышенной осведомленности, избеганию применения анестетиков и лучшим лекарствам для лечения.- говорит Троянос.
- С развитием электронных медицинских карт, провайдеры теперь имеют более полную информацию, легкодоступную для улучшения ухода за пациентами.
- Мониторинг стал менее инвазивным, а системы поддержки принятия клинических решений стали более распространенными, обеспечивая пациентам лучший уход, чем когда-либо.
3. Побочные эффекты относительно незначительны
Обычно, когда вы просыпаетесь от наркоза:
- Тошнота.
- Боль в горле из-за дыхательной трубки (для общей анестезии).
- Незначительная болезненность в месте инъекции (для местной или регионарной анестезии).
- Легкая боль или дискомфорт в месте разреза или в месте операции.
Хотя большая часть анестезии проходит довольно быстро, вы все равно можете чувствовать сонливость или нарушение рассудительности после операции.
«Обычно мы советуем людям не принимать никаких важных жизненных решений, водить машину или работать с механизмами в течение первых 24 часов после операции», — говорит доктор Троянос. «Некоторые пациенты, особенно пожилые пациенты, перенесшие более длительные операции, могут иметь проблемы с памятью, трудности с одновременным выполнением нескольких задач или обучением новому.Для большинства пациентов это временно, но для других эти симптомы могут сохраняться в течение нескольких месяцев после операции ».
Он говорит, что неясно, связано ли это состояние с воздействием общей анестезии или стрессом от операции. Но именно по этой причине их лечащий врач-анестезиолог прописывает пожилым пациентам регионарный или местный анестетик.
4. Очень низкий риск паралича от эпидуральной анестезии
В прошлом люди, перенесшие эпидуральную или спинномозговую блокаду, подвергались риску паралича из-за анестезии.- говорит Троянос.
«Анестетик был в стеклянных флаконах, и персонал очистил эти стеклянные флаконы спиртовым раствором», — говорит он. «Алкоголь может вызвать повреждение нервов. Так что, если алкоголь попадет в бутылку, это может вызвать паралич ».
Поскольку бутылки больше не стерилизуют таким образом, этот риск исчез.
5. Вам не нужно бояться просыпаться во время операции
«Некоторые люди беспокоятся о том, что проснутся, но будут парализованы во время общей анестезии», — говорит Троянос.
Возможно, вы видели фильмы, в которых это использовалось в качестве сюжета, но это очень редко, говорит он. И анестезиологи используют множество стратегий, чтобы предотвратить это.
«Обычно артериальное давление и частота сердечных сокращений пациента повышаются до того, как он восстанавливает сознание. Поэтому мы следим за этими жизненно важными показателями, чтобы определять количество применяемого анестетика », — объясняет доктор Троянос.
Если кто-то серьезно болен или попал в серьезную аварию, показатели жизненно важных функций менее надежны.А те, кто злоупотребляет наркотиками и алкоголем, иногда меньше страдают от анестезии, чем другие, из-за толерантности.
Однако в случаях повышенного риска анестезиологи тщательно отслеживают мозговые волны, чтобы убедиться, что пациент спит. Это позволяет врачам регулировать анестезию, чтобы поддерживать бессознательное состояние до завершения процедуры, говорит доктор Троянос.
«Вам не нужно бояться каких-либо медицинских процедур, потому что вы боитесь анестезии», — подчеркивает д-р Троянос. «Заблаговременно поговорив со своим врачом, вы определите любые риски и подскажете, какой тип анестезии вам лучше всего подходит.Независимо от того, какая процедура вам понадобится, вокруг вас будет целая команда знающих врачей-анестезиологов, единственная задача которых — заботиться о вас во время операции ».
Риски, связанные с анестезией и как их предотвратить
В то время как идея «уйти из-под наркоза» может вас беспокоить, риски, связанные с анестезией, в наши дни довольно низки. На самом деле, не только ошибки стали относительно редкими, но эксперты говорят, что анестезия — одна из самых безопасных областей здравоохранения сегодня.
Но даже в этом случае анестезия все же сопряжена с некоторыми рисками. Вот способы их снижения:
- Спросите своего врача об альтернативах общей анестезии. Хотя иногда необходима общая анестезия, спросите о других подходах, например о местной или спинномозговой анестезии. Посмотри, есть ли у тебя выбор.
- Посмотрите, сможете ли вы встретиться со своей бригадой анестезиологов. Это отличный способ изучить возможные варианты и понять риски, связанные с анестезией. Спросите, могут ли ваш возраст или какие-либо другие состояния здоровья повлиять на ваши риски.
- Узнайте, была ли у кого-либо из членов семьи плохая реакция на анестезию. Хотя это очень редко, некоторые люди наследуют генетическую предрасположенность к опасным реакциям на анестезию, например резкому скачку артериального давления. Так что всегда стоит попросить свою семью убедиться. Если у кого-то из членов вашей семьи была такая реакция, сообщите об этом врачу.
Продолжение
- Убедитесь, что ваш врач знает, была ли у вас или у кого-либо из членов вашей семьи когда-либо ранее плохая реакция на анестезию. Это должно быть само собой разумеющимся, но некоторые люди просто предполагают, что их хирург уже должен знать их полную историю болезни. Это не так. Обязательно сообщите всем — медсестрам, анестезиологу и хирургу — если у вас когда-либо были проблемы с анестезией. Не бойтесь повторяться.
- Следуйте указаниям врача по поводу еды. В ночь перед операцией ваш врач, вероятно, скажет вам, что вам не следует ничего есть после полуночи.Это одна из самых важных инструкций, которым нужно следовать. Почему? Если вы находитесь под наркозом с пищей в желудке, вы можете извергнуть часть этой пищи и вдохнуть ее. Это может привести не только к аспирационной пневмонии, но и потенциально сделать невозможным попадание кислорода в легкие во время процедуры анестезии. а без кислорода системы вашего тела выходят из строя, и вы можете умереть. Если вы все же едите после полуночи, немедленно сообщите об этом хирургическому персоналу; возможно, вам придется отложить или отменить операцию.Кроме того, по крайней мере, за неделю до операции вам следует прекратить прием лекарственных трав и любых витаминов, упомянутых вашим врачом; некоторые из них могут взаимодействовать с анестезиологическими препаратами.
Небезопасна ли анестезия? | Детская стоматология в Шарлоттсвилле
Многие родители, естественно, обеспокоены уровнем риска, который они берут на себя, решая усыпить своего ребенка для стоматологической работы. Родители часто думают, что общая анестезия — это чрезмерное решение для лечения такой простой проблемы, как кариес.
Общественность, как правило, опасается самой идеи усыпления по разным причинам. Анестезиологический процесс изучен плохо, мало кто понимает, как он работает.
Есть несколько причин, по которым анестезию так неправильно понимают:
- Голливуд очаровывает идею о том, что люди ощущают осознанность, находясь под наркозом.
- СМИ публикуют истории о плохих результатах анестезии и не очень хорошо напоминают публике обо всех миллионах положительных результатов, которые происходят каждый год.
Реальность такова, что современная медицина не была бы такой, как сегодня, без анестезии. До изобретения анестезии операции были грубыми, болезненными и опасными. Но анестезия все изменила.
В этом посте я хотел бы обсудить некоторые из наиболее часто встречающихся рисков анестезии и помочь предложить некоторую перспективу фактического риска столкнуться с более опасными осложнениями анестезии.
Риски анестезии
Когда люди нервничают по поводу анестезии, они часто боятся, что «не проснутся».Если копнуть глубже и посмотреть на корень проблемы, скрытый страх обычно представляет собой комбинацию страха потери контроля и страха смерти. Безусловно, это пугающие вещи, но хорошая новость в том, что нам нечего бояться, чем мы думаем.
Как часто в жизни мы участвуем в деятельности, в которой мы на самом деле имеем гораздо меньший контроль, чем мы думаем? Я бы сказал, что в наши дни у нас очень мало контроля над большинством видов деятельности, в которых мы, , участвуем.
Каждый раз, когда мы идем в общественное место, мы рискуем оказаться не в том месте и не в то время. В 2015 году в дорожно-транспортных происшествиях погибло около 11 человек на 100 000 человек. Это эквивалентно 1 из 10 000 шансов погибнуть в автокатастрофе со смертельным исходом. Тем не менее, все больше людей боятся летать на коммерческих авиалайнерах, где вероятность погибнуть в авиакатастрофе составляет 1 к 29,4 миллиона. Человеческий разум подшучивает над собой. Мы больше боимся летать, чем водить машину, просто потому, что не контролируем ситуацию.
На самом деле у наркоза и полета много общего. У обоих есть оператор, который несет ответственность за безопасность других (пилот для своих пассажиров, анестезиолог для пациента). Оба снижают предполагаемые риски, просматривая контрольные списки, чтобы убедиться, что их оборудование находится в рабочем состоянии, и уделяя особое внимание оборудованию. информация об их приборах и мониторах. Оба хорошо обучены и тщательно отработали опасные сценарии, чтобы быть готовыми.
Единственная работа анестезиолога — действовать как спасатель, ангел-хранитель или защитник человека, которого усыпляют. Вам может казаться, что вы отдаете контроль над ситуацией, но лучше думать об этом как о , передающем контроль высококвалифицированному и опытному профессионалу.
Цифры рисков анестезии
Я не утверждаю, что при общей анестезии нет рисков. К сожалению, есть.Но при рассмотрении этих рисков важно помнить о предвзятости, которую мы испытываем в отношении рисков, с которыми мы не знакомы, по сравнению с рисками, с которыми мы сталкиваемся ежедневно.
К сожалению, есть небольшой риск умереть от наркоза. Количественно оценить этот риск сложно, поскольку необходимо контролировать множество факторов. Согласно учебникам по анестезии, риск смерти, связанный исключительно с анестезией, составляет примерно 1 из 185 000. Однако, глядя на большое исследование, в котором рассматривались почти 2.Для 9 миллионов человек, которым была проведена общая анестезия, коэффициент смертности составил около 33 на 100 000 человек, или 3,3 на 10 000 человек.
Поскольку это было обширное исследование, в которое были включены крупные хирургические операции, пациенты самых разных возрастных категорий (очень молодые и пожилые) и очень больные пациенты, это число действительно дает нам некоторое облегчение. Это соотношение будет намного ниже при контроле за более здоровыми пациентами и небольшими операциями. Учитывая, что периоперационная смертность среди населения в целом примерно равна частоте смертельных случаев из-за автомобильных аварий среди населения в целом, мы можем найти некоторое утешение в отношении нашего выбора случаев.
Как снизить риски анестезии
Есть несколько стратегий, которые мы используем, чтобы помочь снизить риск от анестезии в наших обстоятельствах. К счастью, хирургический риск уже очень низок. По самой своей природе стоматологические процедуры считаются минимальными или низкими рисками из-за того, что они малоинвазивны. Нам не нужно делать большие разрезы для хирургического доступа, кровопотеря минимальна, а процедуры недолговечны.
Выбор корпуса
При общей анестезии в амбулаторных условиях основным фактором контроля риска является тщательный отбор случая .Это означает, что перед тем, как уложить вашего ребенка спать, мы тщательно изучаем его или ее историю болезни. Мы должны убедиться, что наши пациенты в целом здоровы, а любые медицинские условия стабильны и хорошо контролируются.
Пациентам с неконтролируемыми заболеваниями или серьезными проблемами со здоровьем лучше обслуживать в больнице, где они могут быть помещены на ночь для наблюдения и иметь более крупную команду, которая будет заниматься их потребностями.
Мы очень серьезно относимся к отбору пациентов, потому что это невероятно важный аспект, когда дело касается анестезии.Если вашему ребенку нужна анестезия, мы проводим весь прием, чтобы изучить историю здоровья вашего ребенка и определить, что делать с вами и вашим ребенком.
План анестезии
Разработка плана анестезии имеет большое значение для обеспечения проведения безопасного курса анестезии. Представьте, что вы планируете построить дом. Могли бы вы сделать это, не зная сначала, что вы хотите от дома, а затем не выбрав дизайн дома и не следуя соответствующему плану? Ни в коем случае, вы не получите дом, в который нельзя будет попасть и в который нельзя будет войти.
Что касается анестезии, мы должны знать, какие у вас ожидания и каково здоровье вашего ребенка, прежде чем мы сможем составить план анестезии. В этом плане анестезии провайдер анестезии предугадывает, где они могут столкнуться с осложнениями или трудностями, и готовит стратегии и методы для их предотвращения или реагирования на них.
Тщательный мониторинг и бдительность
Помимо отбора случаев, еще один способ, которым мы помогаем снизить риск, которому подвергается ваш ребенок, — это тщательный контроль и бдительность .Как и в сравнении с пилотными проектами выше, провайдеры анестезии используют сложные мониторы и инструменты. В то время как пилоты используют свое оборудование, чтобы гарантировать пассажирам безопасный полет, поставщики анестезии используют эти мониторы, чтобы убедиться, что жизненно важные показатели своих пациентов находятся в пределах нормы, и немедленно исправить любые отклонения от нормы.
Последние мысли
Стоит повторить, мы все более комфортно относимся к рискам, с которыми мы сталкиваемся и с которыми регулярно сталкиваемся, в то время как риск, который является иностранным или встречается только время от времени, делает нас более брезгливыми.Подобно тому, как пилот, который летает на сотни тысяч миль в год, не беспокоится во время полета, я, как правило, не беспокоюсь об анестезии. Тем не менее, я все еще сопереживаю по поводу вашего беспокойства и беспокойства по поводу анестезии. Это может быть страшно.
К сожалению, не существует «секретного соуса» или волшебной палочки, которой мы могли бы взмахнуть, чтобы исключить риск от анестезии. Хорошая новость заключается в том, что мы всегда предпринимаем ряд шагов, которые значительно сокращают риск. Я хочу заверить вас, что в CDC мы никогда не назначаем лечение, в котором вашему ребенку не нужно.Если мы рекомендуем вашему ребенку общую анестезию, мы тщательно взвесили риски и преимущества и действительно считаем, что это лучший вариант для лечения стоматологических потребностей вашего ребенка.
Основная роль анестезиолога — обеспечить безопасный опыт и результат для вас и вашего ребенка. Мы очень серьезно относимся к этой роли, потому что понимаем, что это важная ответственность. Мы считаем, что ваш ребенок драгоценен, и наша главная цель — сделать ваше посещение безопасным и позитивным.
Вопросы? Если у вас есть вопросы об анестезии или других стоматологических проблемах, не стесняйтесь спрашивать. Вы можете позвонить в Детскую стоматологию Шарлоттсвилля по телефону (434) 817-1817, связаться с нами через Интернет или оставить комментарий ниже.
безопасен для анестезии
© Г.М. Woerlee, 2005–2021
Безопасна ли общая анестезия? Мысль о наркозе, и особенно о наркозе, наводит ужас на сердца многих людей.Во время моих предоперационных посещений (посещения перед операцией) и в клинике предоперационной оценки (клинике оценки анестезиологического риска) я регулярно разговариваю с людьми, которые больше всего боятся не операции, ни перспективы боли после операции, ни боли. перспектива серьезных осложнений, инфекций или смерти после операции, но боязнь общей анестезии. И этот страх перед общей анестезией не редкость — исследования психиатров показывают, что около 30% людей больше боятся общей анестезии, чем самой операции (Levenson 2007).Даже в развитых западных обществах многие люди, кажется, приравнивают общую анестезию к рискованной форме временной смерти. Такой страх всегда напоминает мне отрывок из Корана.
Бог забирает души людей после их смерти и души живых во время их сна. Обреченных Он хранит с Ним, а остальных восстанавливает на определенное время. Несомненно, в этом есть знамения для думающих мужчин. (Коран 39:42)
На самом деле, страх перед общей анестезией — не более чем продукт вековой веры в то, что состояния, подобные сну, очень похожи на смерть, потому что человек, подвергающийся общей анестезии, определенно не мертв и не находится в состоянии, подобном смерти.
Общая анестезия не смерть
Человек, подвергающийся общей анестезии, далеко не почти мертв или находится в смертельном состоянии. Общая анестезия на самом деле очень безопасна, и некоторые отчаянно больные пациенты находятся в лучшем состоянии под общей анестезией, чем когда бодрствуют и дышат сами по себе. Их жизненно важные функции, такие как артериальное давление, количество крови, перекачиваемой их сердцем, и т. Д. Улучшаются за счет анестезии, дополнительных лекарств и дополнительного кислорода, вводимых анестезиологом.
- Анестезиолог контролирует объем воздуха, поступающего в легкие, а также объем воздуха, выходящего из легких.
- Анестезиолог постоянно следит за жизненно важными показателями, такими как концентрация кислорода, углекислого газа и анестетиков, вдыхаемых пациентами.
- Анестезиолог контролирует кровообращение, измеряя, делает ли сердце что-либо (электрокардиограмма и частота пульса), измеряя, создает ли насосное действие сердца давление, достаточное для того, чтобы вызвать кровоток по кровеносным сосудам тела (артериальное давление) , достаточен ли этот поток крови для удаления продуктов жизнедеятельности (капнограмма, образование мочи), измеряя, переносит ли поток крови достаточное количество кислорода к органам и тканям тела (измеритель насыщения кислородом).
- Анестезиолог контролирует и заменяет объемы различных жидкостей, потерянных во время операции, таких как кровь, моча, гной, испарение из больших открытых ран, экссудация плазмы из ран или полостей тела, или как набухание ран, следя за тем, чтобы объем крови и жидкий состав тел больных поддерживается на нормальном уровне. Во время некоторых крупных операций может потребоваться замена объема крови человека 1-5 раз.
- Анестезиолог контролирует уровень сознания путем клинического наблюдения и специальных измерений электрической активности мозга, таких как электроэнцефалограмма или производная электроэнцефалограммы.
Значит, люди, находящиеся под общим наркозом, далеки от смерти. Вместо этого они очень живы, хотя и находятся без сознания, не могут говорить, двигаться, дышать или каким-либо образом реагировать на внешние раздражители.
Вероятность смерти при наркозе
Итак, каковы шансы умереть в результате общей анестезии и других событий. Посмотрите на шансы умереть в результате общей анестезии, беременности и некоторых относительно часто планируемых операций.
- Вероятность смерти в результате беременности в США или Западной Европе = 5-10 смертей на 100 000 живорождений (0,005-0,01%) (Chang 2003, Hill 2001).
- Вероятность смерти только в результате общей анестезии = несколько меньше, чем 11-16 смертей на 100 000 человек, в зависимости от общего состояния здоровья людей (0,01-0,016%) (Lienhart 2006, Arbous 2001).
- Вероятность смерти из-за осложнений, возникших в результате операции по удалению матки (гистерэктомия) = от 120 до 160 смертей на 100000 операций (0.12-0,16%) (Bachmann 1990, Loft 1991).
- Вероятность смерти из-за осложнений в результате операции по удалению желчного пузыря = от 150 до 1400 смертей на 100 000 операций, в зависимости от состояния здоровья и техники операции (0,15–1,4%) (Feldman 1994, Hannan 1999).
- Вероятность смерти из-за осложнений в результате операции по удалению толстой кишки при раке = от 800 до 5000 смертей на 100000 операций, в зависимости от состояния здоровья и техники операции (0,8-5.0%) (Нельсон-2006).
Это прекрасная иллюстрация того, как общественное мнение, социокультурные факторы и слухи определяют восприятие. Большинство женщин, которым предстоит гистерэктомия, совсем не боятся самой смертоносной процедуры — операции — но они до смерти напуганы мыслью об общей анестезии, наименее смертоносной из этих двух вещей! Более того, эти женщины были экстатически счастливы в течение своей репродуктивной жизни, когда они обнаружили, что беременны, — состояние, смертность которого сопоставима со смертностью от общей анестезии.Они были счастливы беременностью, но боялись анестезии. Любопытно … Я объясняю эти вещи, надеясь утешить этих женщин, одновременно объясняя, что статистика и эмоции — две разные вещи. Те же принципы применимы к операциям на желчном пузыре и толстой кишке, перенесенным женщинами. Что касается мужчин, перенесших операции на желчном пузыре и толстой кишке, они также часто были экстатически счастливы, когда их сестры, жены или дочери объявляли о беременности. Другими словами, они были довольны рисками, которым подверглись эти женщины, но недовольны анестезией, которая приводит к аналогичной смертности.Тоже странное отношение. Тем не менее, я никогда не говорю этим людям о смертности от других хирургических вмешательств, которым они собираются подвергнуться — это ответственность хирурга. Кроме того, некоторые люди могут отказаться от операции, узнав эти вещи, даже если осложнения их болезней в конечном итоге приводят к более высокой смертности, чем операция, которую им предстоит перенести, поэтому, конечно, операция — лучший выбор, даже если она подвергает этих людей воздействию некоторых риск.
Анестезия и хирургия — слепое пятно
Есть любопытное слепое пятно в восприятии многих людей.Многие люди, кажется, просто смотрят только на анестезию, по-видимому, забывая, что анестезия необходима для того, чтобы операция стала возможной. Люди никогда не проходят анестезию без операции. Поэтому, когда мы говорим о риске анестезии, мы говорим не только о риске анестезии, но и о риске анестезии плюс риск перенести операцию. Приведенное выше обсуждение ясно показывает, что риск смерти из-за операции, как правило, намного выше, чем риск смерти из-за анестезии.Кроме того, риск смерти из-за операции под наркозом различается для разных типов операций, а также зависит от здоровья человека, подвергающегося операции. В целом, чем масштабнее операция, тем выше риск смерти, и чем хуже здоровье человека, подвергающегося операции, тем выше риск смерти. Здоровье человека, подвергающегося операции, обычно выражается с помощью шкалы ASA (оценка Американского общества анестезиологов) (Keats 1978).
- ASA-1: Полностью здоровый пациент.
- ASA-2: Пациент с легким системным заболеванием.
- ASA-3: Пациент с тяжелым системным заболеванием, которое не приводит к потере трудоспособности.
- ASA-4: Пациент с недееспособным заболеванием, которое представляет постоянную угрозу для жизни.
- ASA-5: умирающий пациент, которому не ожидается, что он проживет 24 часа с хирургическим вмешательством или без него.
- E: суффикс аварийного случая. (всегда более высокая категория риска)
Это простая система баллов, поэтому существуют некоторые различия в том, как разные анестезиологи оценивают одного и того же пациента (Owens 1978).В целом, чем выше оценка, тем больше вероятность умереть в результате анестезии и хирургического вмешательства. Это ясно показано в таблице ниже. Читатель должен понимать, что эти цифры представляют собой статистику большого числа пациентов, перенесших всевозможные операции, от простых до серьезных. Соответственно, их ни в коем случае не следует неверно истолковывать как применимые к какому-либо конкретному человеку или к любой конкретной комбинации анестезии и хирургического вмешательства. Эти цифры действительно показывают, что нездоровые люди с большей вероятностью умрут в результате анестезии и хирургического вмешательства, чем здоровые люди.
| Оценка ASA | Смертность (%) Все возрасты (Wolters-1996) | Смертность (%) Возраст ≥ 70 лет (McNicol-2007) |
|---|---|---|
| 1-2 | 0,1-0,7 % | 1% |
| 3 | 3,5% | 5% |
| 4 | 18,3% | 14% |
| 5 | > 18,3472 9482 |

 // Anesthesiology — 2012 — Vol116 — N2 — p.242-3; PMID:22166949
// Anesthesiology — 2012 — Vol116 — N2 — p.242-3; PMID:22166949
