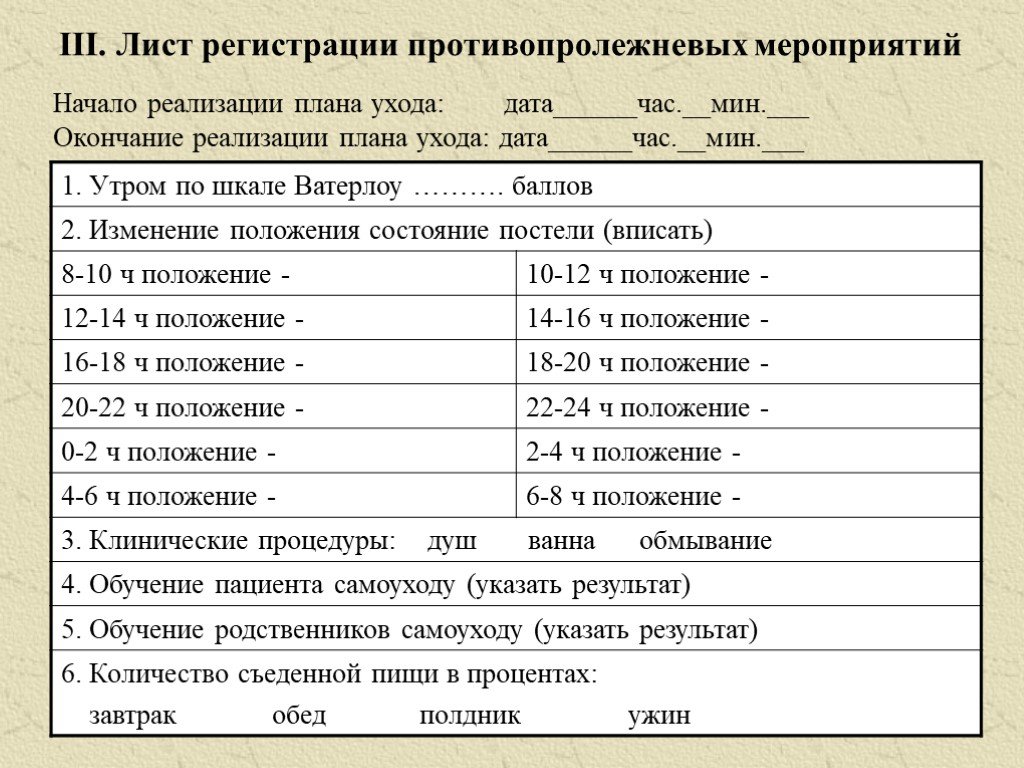
Лист регистрации противопролежневых мероприятий: II. Лист сестринской оценки риска развития и стадии пролежней
II. Лист сестринской оценки риска развития и стадии пролежней
Наименование | № п/п | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
Масса тела | 1 | 0 | 1 | 2 | 3 | |||
Тип кожи | 2 | 0 | 1 | 1 | 1 | 1 | 2 | 3 |
Пол | 3 | 1 | 2 | |||||
Возраст | 4 | 1 | 2 | 3 | 4 | 5 | ||
Особые факторы риска | 5 | 8 | 5 | 5 | 2 | 1 | ||
Недержание | 6 | 0 | 1 | 2 | 3 | |||
Подвижность | 7 | 0 | 1 | 2 | 3 | 4 | 5 | |
Аппетит | 8 | 0 | 1 | 3 | ||||
Неврологические расстройства | 9 | 4 | 5 | 6 | ||||
Обширное оперативное вмешательство ниже пояса/травма | 10 | 5 | Более 2 ч на столе 5 | |||||
Лекарственная терапия | 11 | 4 | ||||||
Инструкция: обведите кружком цифру, соответствующую баллам по шкале Ватерлоу
Сумма баллов ____________
Риск: нет, есть, высокий, очень высокий (нужное подчеркнуть)
Пролежни: есть, нет (нужное подчеркнуть)
Стадия 1 2 3 4
Согласовано с врачом ____________________________________________
(подпись врача)
Начало реализации плана ухода: дата
______ час. ________ мин. _____
________ мин. _____
Окончание реализации плана ухода: дата ______ час.________ мин. _____
1. Утром по шкале Ватерлоу . . . . . . . баллов | |
2. Изменение положения состояние постели (вписать) | |
10-12 ч положение — | |
12-14 ч положение — | 14-16 ч положение — |
16-18 ч положение — | 18-20 ч положение — |
20-22 ч положение — | 22-24 ч положение — |
0-2 ч положение — | 2-4 ч положение — |
4-6 ч положение — | 6-8 ч положение — |
3. | |
4. Обучение пациента самоуходу (указать результат) | |
5. Обучение родственников самоуходу (указать результат) | |
6. Количество съеденной пищи в процентах: завтрак обед полдник ужин | |
7. Количество белка в граммах: | |
9-13 ч мл 13-18 ч мл 18-22 ч мл | |
(перечислить) | |
10. | |
| |
| |
Ф.И.О. медсестер, участвующих в наблюдении за больным:
Подпись:
|
Заглавная страница
КАТЕГОРИИ: Археология ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрации Техника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ? Влияние общества на человека Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. |
⇐ ПредыдущаяСтр 5 из 5 Начало реализации плана ухода: дата ______ час.________ мин. _____ Окончание реализации плана ухода: дата ______ час.________ мин. _____
Ф.И.О. медсестер, участвующих в наблюдении за больным: Подпись: IV. Рекомендуемый план ухода при риске развития пролежней (у лежащего пациента)
Выбор положения и их чередование могут изменяться в зависимости от заболевания и состояния пациента. V. Рекомендуемый план ухода при риске развития пролежней (у пациента, который может сидеть)
⇐ Предыдущая12345 Читайте также: Техника прыжка в длину с разбега Тактические действия в защите История Олимпийских игр История развития права интеллектуальной собственности |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2017-02-19; просмотров: 1078; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia. |
показателей качества | CMS
Теперь доступно! Наш новый Каталог данных поставщиков услуг упрощает поиск и загрузку общедоступных данных. Мы также улучшили сравнительные сайты Medicare .
Что нового
4 января 2022
MDS 3.0 QM Руководство пользователя версии 15.0 теперь доступно
Минимальный набор данных (MDS) 3.0 Измерения качества (QM) Manual V15. Опубликован файл приложения с корректировкой рисков для MDS 3.0 QM User’s Manual V15.0. Руководство пользователя MDS 3.0 QM версии 15.0 содержит подробные спецификации показателей качества MDS 3.0 и включает раздел «Заметные изменения», в котором обобщаются основные изменения по сравнению с Руководством пользователя MDS 3.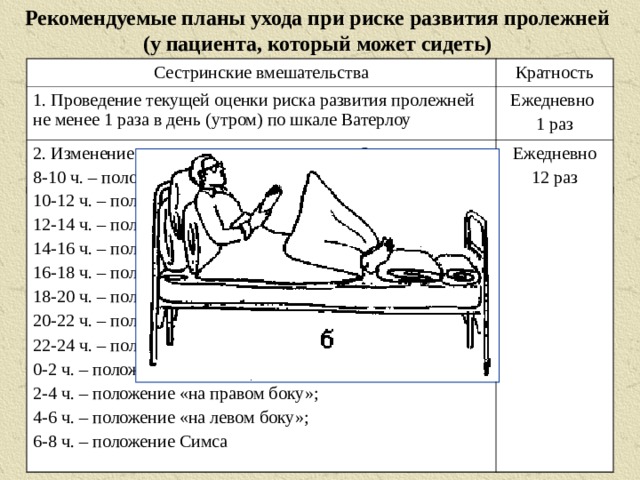 0 QM версии 14.0. Руководство пользователя MDS 3.0 QM версии 15.0 можно найти в Загрузки раздел этой веб-страницы. Коэффициенты логистической регрессии, используемые для корректировки риска процента жителей, у которых улучшились функциональные возможности (краткосрочное пребывание [SS]), процент жителей, чья способность самостоятельно передвигаться ухудшилась (длительное пребывание [LS]), и процент жителей, у которых /Введенный и оставленный катетер в мочевом пузыре (LS) были обновлены с использованием данных за четвертый квартал 2019 года. Эти коэффициенты ранее содержались в главе 4 Руководства пользователя MDS QM версии 14.0, но были перемещены в файл приложения «Корректировка риска» для MDS 3.0 «Измерение качества». Руководство пользователя версии 15.0.
0 QM версии 14.0. Руководство пользователя MDS 3.0 QM версии 15.0 можно найти в Загрузки раздел этой веб-страницы. Коэффициенты логистической регрессии, используемые для корректировки риска процента жителей, у которых улучшились функциональные возможности (краткосрочное пребывание [SS]), процент жителей, чья способность самостоятельно передвигаться ухудшилась (длительное пребывание [LS]), и процент жителей, у которых /Введенный и оставленный катетер в мочевом пузыре (LS) были обновлены с использованием данных за четвертый квартал 2019 года. Эти коэффициенты ранее содержались в главе 4 Руководства пользователя MDS QM версии 14.0, но были перемещены в файл приложения «Корректировка риска» для MDS 3.0 «Измерение качества». Руководство пользователя версии 15.0.
Один файл, относящийся к Руководству пользователя MDS 3.0 QM, был опубликован:
- Руководство пользователя MDS QM V15, действующее с 01 января 2022 г. (ZIP) включает Руководство пользователя MDS 3.
 0 QM V15.0, подробные спецификации показателей качества MDS 3.0, а также таблицу модуля отчетности показателей качества, в которой документируются показатели качества CMS, рассчитанные с использованием данных MDS 3.0 и представленные в модуле отчетности CMS. Руководство пользователя MDS QM, версия 15, действующая с 01 января 2022 г. (ZIP) также включает приложение «Корректировка рисков» к руководству пользователя MDS 3.0 «Измерение качества», версия 15.0 , где содержит коэффициенты логистической регрессии, Способность к самостоятельному передвижению ухудшилась (LS) и процент жителей, у которых был/был катетер, вставленный и оставленный в мочевом пузыре (LS). Руководство пользователя MDS 3.0 QM V15 Действует с 01 января 2022 г. (ZIP) доступен в разделе Загрузки на этой веб-странице.
0 QM V15.0, подробные спецификации показателей качества MDS 3.0, а также таблицу модуля отчетности показателей качества, в которой документируются показатели качества CMS, рассчитанные с использованием данных MDS 3.0 и представленные в модуле отчетности CMS. Руководство пользователя MDS QM, версия 15, действующая с 01 января 2022 г. (ZIP) также включает приложение «Корректировка рисков» к руководству пользователя MDS 3.0 «Измерение качества», версия 15.0 , где содержит коэффициенты логистической регрессии, Способность к самостоятельному передвижению ухудшилась (LS) и процент жителей, у которых был/был катетер, вставленный и оставленный в мочевом пузыре (LS). Руководство пользователя MDS 3.0 QM V15 Действует с 01 января 2022 г. (ZIP) доступен в разделе Загрузки на этой веб-странице.
Текущие показатели качества домов престарелых:
Показатели качества краткосрочного пребывания
- Процент постояльцев с краткосрочным пребыванием, которые были повторно госпитализированы после поступления в дом престарелых
- Процент жителей с краткосрочным пребыванием, обратившихся в амбулаторное отделение неотложной помощи
- Процент жителей, недавно получивших антипсихотические препараты
- Изменения целостности кожи после неотложной помощи: пролежни/травмы
- Процент жителей, которые улучшили функционирование
- Процент жителей, которые прошли обследование и должным образом получили вакцину против сезонного гриппа
- Процент жителей, получивших вакцину против сезонного гриппа*
- Процент жителей, которым была предложена вакцина против сезонного гриппа, и которые отказались от нее*
- Процент жителей, которые не получили по медицинским показаниям вакцину против сезонного гриппа*
- Процент жителей, которые прошли обследование и должным образом получили пневмококковую вакцину
- Процент жителей, получивших пневмококковую вакцину*
- Процент жителей, которым была предложена вакцинация против пневмококка, и которые отказались от нее*
- Процент жителей, которые не получили по медицинским противопоказаниям пневмококковую вакцину*
* Об этих мерах не сообщается, но они доступны для предварительного просмотра поставщиком.
Меры по обеспечению качества при длительном пребывании
- Количество госпитализаций на 1000 дней длительного пребывания
- Количество посещений амбулаторного отделения неотложной помощи на 1000 дней длительного пребывания
- Процент жителей, получивших антипсихотические препараты
- Процент жителей, переживших одно или несколько падений с тяжелыми травмами
- Процент жителей из группы высокого риска с пролежнями
- Процент жителей с инфекцией мочевыводящих путей
- Процент жителей, у которых был установлен или был установлен катетер и оставлен в мочевом пузыре
- Процент жителей, чья способность к самостоятельному передвижению ухудшилась
- Процент жителей, чья потребность в помощи в повседневной жизни увеличилась
- Процент жителей, прошедших обследование и надлежащим образом получивших вакцину против сезонного гриппа
- Процент жителей, получивших вакцину против сезонного гриппа*
- Процент жителей, которым была предложена вакцина против сезонного гриппа, и которые отказались от нее*
- Процент жителей, которые не получили по медицинским показаниям вакцину против сезонного гриппа*
- Процент жителей, прошедших обследование и надлежащим образом получивших пневмококковую вакцину
- Процент жителей, получивших пневмококковую вакцину*
- Процент жителей, которым была предложена вакцинация против пневмококка, и которые отказались от нее*
- Процент жителей, которые не получили по медицинским противопоказаниям пневмококковую вакцину*
- Процент жителей, которые были физически ограничены
- Процент жителей с низким уровнем риска, которые теряют контроль над своим кишечником или мочевым пузырем
- Процент жителей, которые слишком сильно похудели
- Процент жителей с симптомами депрессии
- Процент жителей, принимавших успокаивающие или снотворные препараты
* Об этих мерах не сообщается, но они доступны для предварительного просмотра поставщиком.
Спецификации показателей качества доступны в файле для загрузки Руководства пользователя QM, который можно найти в разделе Загрузки ниже. Подгруппа показателей качества включена в пятизвездочную систему оценки качества и используется для определения подсчета баллов в области показателей качества в разделе «Сравнение домов престарелых».
- MDS_QM_Users_Manual_V15_Effective_01-01-2022 (ZIP)
- Руководства пользователя, обновленные 19.10.2020 (ZIP)
- Таблица-модуля-отчетности-по-CMS-V1.8.pdf (PDF)
Как измерить артериальное давление вручную
Узнайте как измерить артериальное давление вручную ! Как медсестре или медицинскому работнику важно знать, как измерять артериальное давление вручную, и многие студенты-медсестры должны пройти проверку навыков измерения артериального давления в школе медсестер. Мануальные показания артериального давления получают с помощью сфигмоманометра (анероидный манометр и манжета для измерения артериального давления) и стетоскопа.
После получения медсестра записывает показания систолического давления (это первый слышимый звук) над показаниями диастолического артериального давления (точка, когда звук прекращается). Например, показатель артериального давления может выглядеть примерно так: 114/76. 114 — это систолическое значение, а 76 — диастолическое.
Зачем медсестре знать, как измерять кровяное давление вручную, когда есть цифровые устройства, которые позволяют это делать?
Цифровые или автоматические устройства могут быть доступны не всегда. Кроме того, ручные устройства для измерения артериального давления обеспечивают более точные показания артериального давления, чем цифровые. Согласно исследованию Journal of Clinical and Diagnostic Research, устройство-анероид (которое используется при ручном измерении артериального давления) является более точным, чем цифровое устройство [1].
Таким образом, как медсестра, вы всегда должны переоценивать подозрительные показания артериального давления с помощью ручного измерения артериального давления.
Видео о том, как измерить артериальное давление вручную
Пошаговая инструкция о том, как измерить артериальное давление вручную
Ниже приведены инструкции по измерению артериального давления вручную. Примечание . Прежде чем измерять артериальное давление пациента, всегда проверяйте конкретные шаги, требуемые вашим медицинским учреждением или школой медсестер, поскольку инструкции или протоколы могут меняться со временем.
1. Выполните гигиену рук и соберите все необходимое.
- Необходимые расходные материалы: стетоскоп, сфигмоманометр (манжета для измерения артериального давления с анероидным манометром), чистящие средства, полотенца или подушка для поддержки (при необходимости)
- Совет: всегда используйте манжету для измерения артериального давления соответствующего размера
2. Пациент должен сидеть или лежать с опорой на спину. Их рука должна быть расположена на уровне сердца. При необходимости используйте полотенца или подушку для поддержки руки и убедитесь, что ладони направлены вверх (супинированы). Убедитесь, что ноги также не скрещены. Для достижения наилучших результатов пациент должен помочиться перед процедурой, ничего не есть и не пить за 30 минут до проведения измерения и должен соблюдать тишину [2].
Пациент должен сидеть или лежать с опорой на спину. Их рука должна быть расположена на уровне сердца. При необходимости используйте полотенца или подушку для поддержки руки и убедитесь, что ладони направлены вверх (супинированы). Убедитесь, что ноги также не скрещены. Для достижения наилучших результатов пациент должен помочиться перед процедурой, ничего не есть и не пить за 30 минут до проведения измерения и должен соблюдать тишину [2].
- Найдите плечевую артерию вблизи проксимальной (верхней) части локтевого сгиба (в области локтевой ямки):
- Это наиболее часто используемое место для измерения артериального давления. Это крупная артерия в плече, которая делится на лучевую и локтевую артерии.
- Чтобы найти эту артерию, разогните локтевой сустав и поверните ладонь вверх. Точка пульса находится в верхней части локтевой ямки, которая представляет собой треугольную область перед локтем.
3. Наденьте и закрепите манжету для измерения артериального давления на плече пациента. Поместите его примерно на 2 дюйма выше локтя. Кроме того, убедитесь, что стрелка на манжете для измерения артериального давления совмещена с плечевой артерией. Кроме того, убедитесь, что манжета закреплена на обнаженной коже, и прикрепите манометр (анероидный манометр), чтобы вы могли легко считывать показания при пальпации.
Поместите его примерно на 2 дюйма выше локтя. Кроме того, убедитесь, что стрелка на манжете для измерения артериального давления совмещена с плечевой артерией. Кроме того, убедитесь, что манжета закреплена на обнаженной коже, и прикрепите манометр (анероидный манометр), чтобы вы могли легко считывать показания при пальпации.
4. Сначала мы оценим систолическое давление, пальпируя плечевую артерию и раздувая манжету до точки, где пульс исчезает . Поверните клапан лампы по часовой стрелке, чтобы затянуть. Убедитесь, что датчик находится на нуле, и качайте, пока не перестанете ощущать пульсацию плечевой артерии. Обратите внимание на это число на манометре, когда вы больше не чувствуете плечевую артерию, так как это оценочное систолическое давление . Затем сдуйте манжету, повернув клапан груши против часовой стрелки, и подождите 30–60 секунд.
- Почему мы это делаем? Сначала оценив систолическое давление, мы можем не пропустить аускультативную щель у некоторых пациентов.
 Аускультативный промежуток — это ненормальная тишина во время аускультации, которая может привести к тому, что клиницист получит неточные показания систолического давления, которые являются первым звуком, слышимым при аускультации. Этот разрыв встречается у НЕКОТОРЫХ больных (не у всех), особенно если у них гипертония.
Аускультативный промежуток — это ненормальная тишина во время аускультации, которая может привести к тому, что клиницист получит неточные показания систолического давления, которые являются первым звуком, слышимым при аускультации. Этот разрыв встречается у НЕКОТОРЫХ больных (не у всех), особенно если у них гипертония.
5. Поместите стетоскоп в уши, снова пропальпируйте плечевую артерию и слегка приложите раструб стетоскопа к месту пульсации плечевого сустава (вы можете использовать диафрагму, а не раструб, если хотите, но раструб предпочтительнее). для прослушивания низкочастотных звуков).
6. Убедитесь, что манометр находится на нуле, и накачайте манжету на 30 мм рт.ст. выше числа, при котором вы почувствовали исчезновение пульса плечевой артерии при оценке систолического давления. Например, если пульс плечевой артерии исчез при 100 мм рт.ст., накачайте манжету до 130 мм рт.ст.
7. Затем медленно сдуйте манжету, поворачивая клапан груши против часовой стрелки, пока игла не опустится со скоростью примерно 2 мм рт. ст. в секунду.
ст. в секунду.
8. Внимательно прислушайтесь к первому появившемуся звуку и отметьте точку на шкале, когда вы его услышали. это систолическое артериальное давление число (верхнее число) вашего показания артериального давления.
9. Продолжайте медленно выпускать воздух из манжеты и отметьте точку на манометре, когда звук полностью прекратится. Это число диастолического артериального давления , которое является наименьшим числом в показаниях артериального давления. Примечание : В прошлом диастолическое число могло относиться к последнему услышанному слабому звуку (также известному как тон Короткова фазы 4). Однако многие новые рекомендации предполагают, что диастолическое давление является точкой, в которой звук больше не слышен (также известный как фаза 5 Короткова, то есть тишина).
На видео ниже показано измерение артериального давления со слышимыми систолическими и диастолическими звуками, когда вы смотрите на прибор:
youtube.com/embed/soR8THwQzBw» frameborder=»0″ allowfullscreen=»allowfullscreen»>10. Полностью откройте клапан груши, повернув его против часовой стрелки, чтобы манжета сдулась.
11. Снимите манжету с руки пациента.
12. Очистите манжету и используемые устройства, а также проведите гигиену рук.
13. Документируйте в соответствии с протоколами вашего учреждения, обязательно включив необходимую информацию, такую как показания артериального давления, положение пациента (сидя или лежа) и руку, используемую для измерения артериального давления.
Как интерпретировать показания артериального давления
Ниже приведены рекомендации по артериальному давлению, опубликованные Американским колледжем кардиологов, последний раз обновленные в 2017 г. [3]:
- 120 мм рт.ст. и диастолическое давление менее 80 мм рт.ст.
- Повышенное кровяное давление возникает, когда систолическое давление находится в пределах 120-129мм рт.
 ст. , а диастолическое давление меньше 80 мм рт.ст.
ст. , а диастолическое давление меньше 80 мм рт.ст. - Гипертония Стадия 1 возникает, когда систолическое давление находится в пределах 130-139 мм рт.ст., или диастолическое давление находится в пределах 80-89 мм рт.ст.
- Гипертония 2 стадии возникает, когда систолическое давление больше или равно 140, или диастолическое давление больше или равно 90 мм рт.ст.
Для того чтобы у пациента была диагностирована артериальная гипертензия, ему необходимо среднее значение, основанное на 2 или более показаниях, полученных в 2 или более случаях [3].
Ссылки:
1. Шахбабу, Б. (2016). Что более точно измеряет артериальное давление? Цифровой или анероидный сфигмоманометр. ЖУРНАЛ КЛИНИКО-ДИАГНОСТИЧЕСКИХ ИССЛЕДОВАНИЙ. doi: 10.7860/jcdr/2016/14351.7458
2. Центры по контролю и профилактике заболеваний.

 Клинические процедуры: душ
ванна обмывание
Клинические процедуры: душ
ванна обмывание Проведен массаж около
участков раз
Проведен массаж около
участков раз
 Определение реакций опор и моментов защемления
Определение реакций опор и моментов защемления
 Клинические процедуры: душ ванна обмывание
Клинические процедуры: душ ванна обмывание
 Проведение текущей оценки риска развития пролежней не менее 1 раза в день (утром) по шкале Ватерлоу
Проведение текущей оценки риска развития пролежней не менее 1 раза в день (утром) по шкале Ватерлоу
 Обучение родственников пациента технике правильного перемещения (приподнимая над кроватью)
Обучение родственников пациента технике правильного перемещения (приподнимая над кроватью)
 При усилении болей — консультация врача
При усилении болей — консультация врача
 – положение «сидя»;
10-12 ч. – положение «на левом боку»;
12-14 ч. – положение «на правом боку»;
14-16 ч. – положение «сидя»;
16-18 ч. – положение Симса;
18-20 ч. – положение «сидя»;
20-22 ч. – положение «на правом боку»;
22-24 ч. – положение «на левом боку»;
0-2 ч. – положение Симса;
2-4 ч. – положение «на правом боку»;
4-6 ч. – положение «на левом боку»;
6-8 ч. – положение Симса;
Если пациент может быть перемещен (или перемещаться самостоятельно с помощью вспомогательных средств) и в кресле (инвалидной коляске), он может находиться в положении сидя и в кровати
– положение «сидя»;
10-12 ч. – положение «на левом боку»;
12-14 ч. – положение «на правом боку»;
14-16 ч. – положение «сидя»;
16-18 ч. – положение Симса;
18-20 ч. – положение «сидя»;
20-22 ч. – положение «на правом боку»;
22-24 ч. – положение «на левом боку»;
0-2 ч. – положение Симса;
2-4 ч. – положение «на правом боку»;
4-6 ч. – положение «на левом боку»;
6-8 ч. – положение Симса;
Если пациент может быть перемещен (или перемещаться самостоятельно с помощью вспомогательных средств) и в кресле (инвалидной коляске), он может находиться в положении сидя и в кровати
 жидкости в сутки:
с 900 – 1300 ч. – 700 мл;
с 1300 – 1800 ч. – 500 мл;
с 1800 – 2200 ч. – 300 мл
жидкости в сутки:
с 900 – 1300 ч. – 700 мл;
с 1300 – 1800 ч. – 500 мл;
с 1800 – 2200 ч. – 300 мл
 su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь — 161.97.168.212 (0.003 с.)
su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь — 161.97.168.212 (0.003 с.)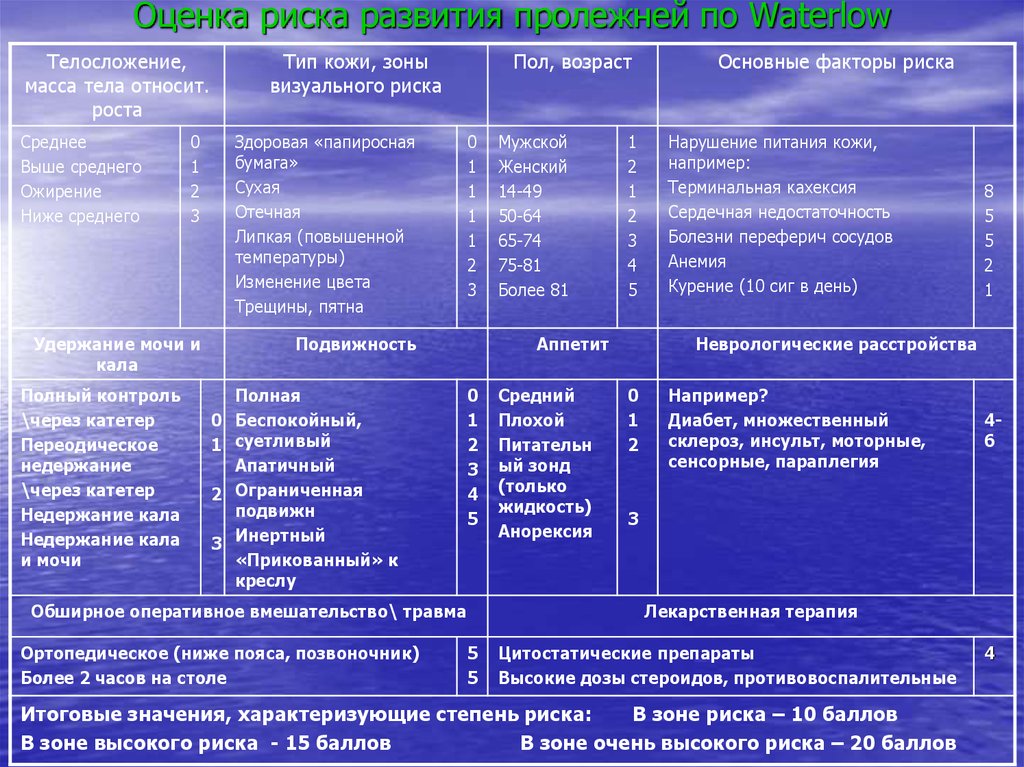 0 QM V15.0, подробные спецификации показателей качества MDS 3.0, а также таблицу модуля отчетности показателей качества, в которой документируются показатели качества CMS, рассчитанные с использованием данных MDS 3.0 и представленные в модуле отчетности CMS. Руководство пользователя MDS QM, версия 15, действующая с 01 января 2022 г. (ZIP) также включает приложение «Корректировка рисков» к руководству пользователя MDS 3.0 «Измерение качества», версия 15.0 , где содержит коэффициенты логистической регрессии, Способность к самостоятельному передвижению ухудшилась (LS) и процент жителей, у которых был/был катетер, вставленный и оставленный в мочевом пузыре (LS). Руководство пользователя MDS 3.0 QM V15 Действует с 01 января 2022 г. (ZIP) доступен в разделе Загрузки на этой веб-странице.
0 QM V15.0, подробные спецификации показателей качества MDS 3.0, а также таблицу модуля отчетности показателей качества, в которой документируются показатели качества CMS, рассчитанные с использованием данных MDS 3.0 и представленные в модуле отчетности CMS. Руководство пользователя MDS QM, версия 15, действующая с 01 января 2022 г. (ZIP) также включает приложение «Корректировка рисков» к руководству пользователя MDS 3.0 «Измерение качества», версия 15.0 , где содержит коэффициенты логистической регрессии, Способность к самостоятельному передвижению ухудшилась (LS) и процент жителей, у которых был/был катетер, вставленный и оставленный в мочевом пузыре (LS). Руководство пользователя MDS 3.0 QM V15 Действует с 01 января 2022 г. (ZIP) доступен в разделе Загрузки на этой веб-странице. Аускультативный промежуток — это ненормальная тишина во время аускультации, которая может привести к тому, что клиницист получит неточные показания систолического давления, которые являются первым звуком, слышимым при аускультации. Этот разрыв встречается у НЕКОТОРЫХ больных (не у всех), особенно если у них гипертония.
Аускультативный промежуток — это ненормальная тишина во время аускультации, которая может привести к тому, что клиницист получит неточные показания систолического давления, которые являются первым звуком, слышимым при аускультации. Этот разрыв встречается у НЕКОТОРЫХ больных (не у всех), особенно если у них гипертония.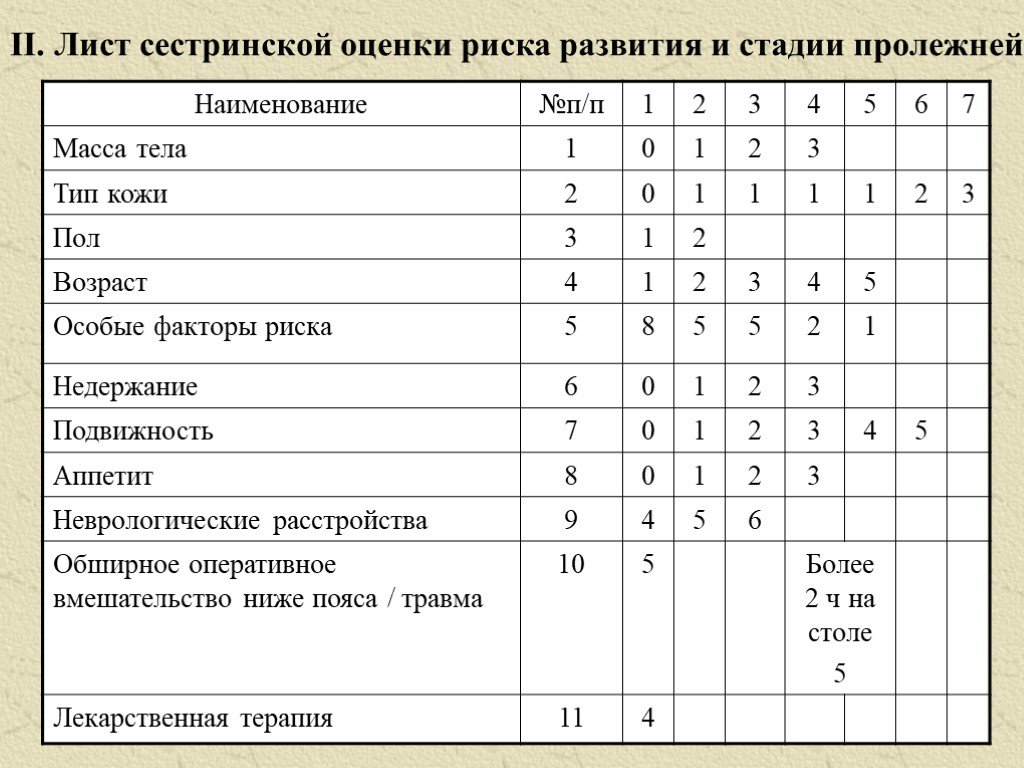 ст. , а диастолическое давление меньше 80 мм рт.ст.
ст. , а диастолическое давление меньше 80 мм рт.ст.