Лицо паркинсона: Болезнь Паркинсона — причины появления, симптомы заболевания, диагностика и способы лечения
11 апреля во всём мире отмечается День борьбы с болезнью Паркинсона. Дата выбрана не случайно: 11 апреля родился врач, открывший это заболевание — Джеймс Паркинсон.
Главное меню
- Главная
- Информация для пациентов
- Новости
-
11 апреля во всём мире отмечается День борьбы с болезнью Паркинсона.
 Дата выбрана не случайно: 11 апреля родился врач, открывший это заболевание — Джеймс Паркинсон.
Дата выбрана не случайно: 11 апреля родился врач, открывший это заболевание — Джеймс Паркинсон.
В своей научной работе “Эссе о дрожательном параличе”, опубликованной аж в 1817 г., английский медик описал проявления заболевания на примере наблюдения за 6 пациентами. Он сумел выделить главные симптомы и попытался найти причины развития этой болезни.
Каждый год в нашей стране регистрируется около 25 тыс. новых случаев болезни Паркинсона. К сожалению, эта патология всё ещё неизлечима, но медицина не стоит на месте, и сейчас продолжительность жизни пациентов с таким заболеванием (при должном лечении) практически не отличается от обычных людей.
По последним данным, развитие этого заболевания начинается не в головном мозге, а в кишечнике — именно там начинает развиваться процесс, который и запускает отложение определённого вида белка. Далее, по блуждающему нерву, этот процесс постепенно доходит до головного мозга, захватывая его.
Развитие болезни начинается задолго до возникновения двигательных симптомов.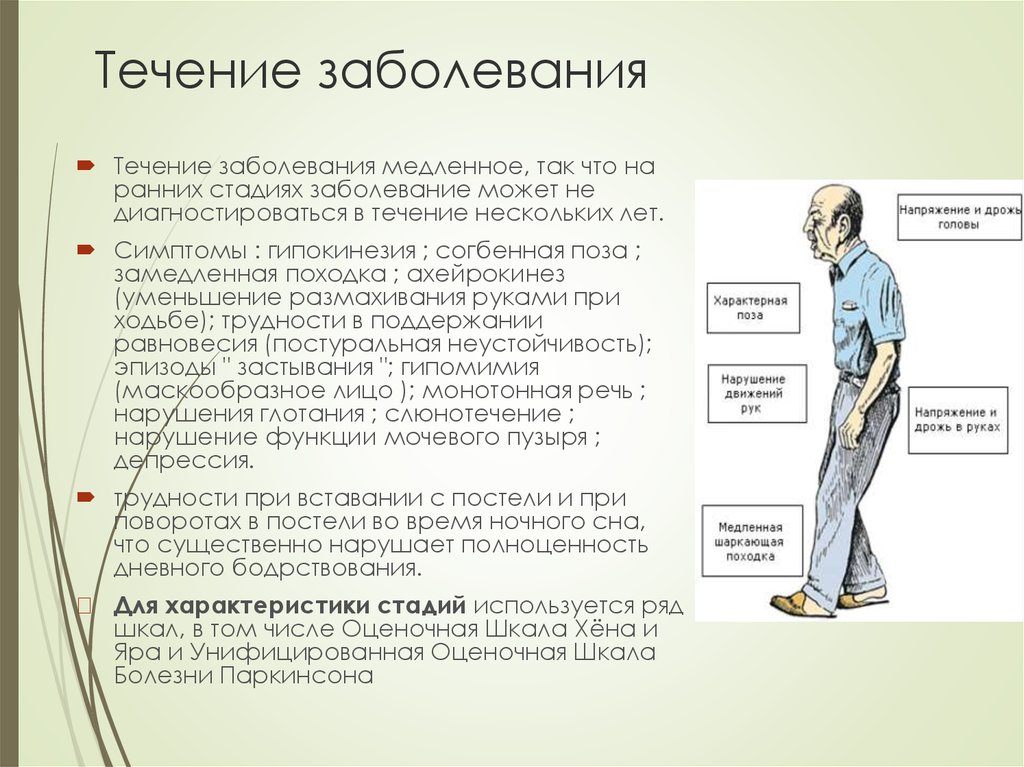
Перед постановкой окончательного диагноза «Болезнь Паркинсона» у пациента должны быть выявлены признаки синдрома паркинсонизма, который возникает при определённой локализации поражения головного мозга.
Самый главный из них — гипокинезия (замедленность движений). Как правило, сами пациенты этого не замечают, но родственники часто могут увидеть этот признак в процессе самообслуживания больного: при чистке зубов, завязывании шнурков и тд. Что характерно, затруднение в этом случае вначале испытывает только одна рука. Также к синдрому паркинсонизма относятся:
— Утрата выразительности мимики лица
— Сутулость тела
— Тремор (голова может покачиваться из стороны в сторону)
— Неустойчивость положения тела при смене позы, трудности с удержанием равновесия
— Повышенный тонус мышц, вследствие которого пациенты испытывают трудности со сгибанием и разгибанием конечностей (у пациентов с болезнью Паркинсона руки при ходьбе часто плотно прижаты к туловищу, а шаг становится короче и появляется “шарканье”)
Несмотря на то, что лечением болезни Паркинсона занимается невролог, квалифицированый терапевт должен первым увидеть признаки раннего развития патологии и направить пациента к неврологу.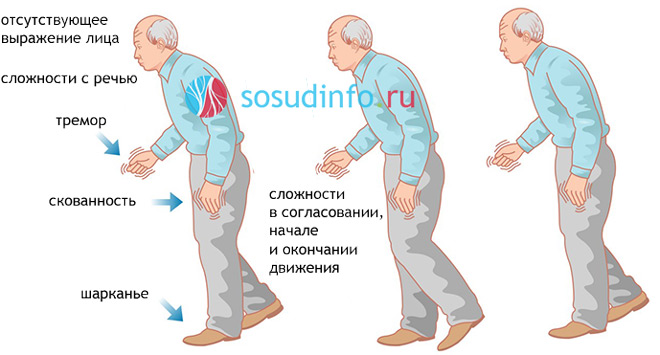
Танцы против болезни Паркинсона
Главная > Новости отрасли > Танцы против болезни Паркинсона
Более 6 миллионов человек в мире1 и 280 тысяч пациентов в России2 страдают болезнью Паркинсона, вторым по распространенности нейродегенеративным заболеванием после болезни Альцгеймера. Это хроническое прогрессирующее заболевание головного мозга чаще диагностируется в возрасте старше 50 лет. Однако болезнь «молодеет», кроме того, от первых симптомов до постановки диагноза может пройти более 10 лет. О ключевых проблемах, с которыми сталкиваются пациенты, и путях их решения рассказывали эксперты на пресс-конференции, посвященной Всемирному дню борьбы с болезнью Паркинсона, который ежегодно отмечается 11 апреля. Алла Аркадьевна Тимофеева, доцент, к. м. н., кафедра неврологии Первого Санкт-Петербургского государственного медицинского университета имени И. П. Павлова, рассказала: «В настоящее время болезнь Паркинсона приобретает все большую социальную значимость. Среди основных симптомов заболевания: замедленность движений и скованность мышц, замедленная и шаркающая походка, семенение, потеря равновесия, дрожание конечностей, застывшее лицо, замедленность мышления и нарушение концентрации внимания, несмотря на сохранность интеллекта. Специалисты отмечают, что задолго до основных симптомов могут наблюдаться снижение обоняния, нарушения сна, частые запоры, депрессии. «Двигательные нарушения при болезни Паркинсона возникают вследствие нарушения работы экстрапирамидной системы головного мозга, которая обеспечивает согласованность работы различных мышц, выполнение автоматизированных движений, — подчеркнула Алла Аркадьевна Тимофеева. Алла Аркадьевна Тимофеева отметила, что тремор (дрожание) в конечностях, который многие считают обязательным симптомом болезни Паркинсона, встречается лишь в половине случаев. А вот замедленность, скованность мышц — это обязательные симптомы болезни. В ряде случаев они могут сопровождаться болями в мышцах, что порой становится причиной постановки неправильного диагноза. Возникновение заболевания связано с дегенерацией дофаминергических нейронов головного мозга3. Почему это происходит, достоверно не известно. К факторам риска причисляют как генетическую предрасположенность, так и влияние внешних факторов, таких как плохая экологическая обстановка, воздействие пестицидов, травмы головы. В настоящее время болезнь Паркинсона неизлечима, хотя активно ведутся разработки препаратов, способных приостановить ее развитие, изучаются возможности генной терапии, использования антител и других инновационных подходов. Алла Аркадьевна Тимофеева, доцент, к. м. н., кафедра неврологии Первого Санкт-Петербургского государственного медицинского университета имени И. П. Павлова, отметила: «Медикаментозная терапия способна уменьшать выраженность симптомов, давая возможность пациентам с болезнью Паркинсона жить и работать на протяжении долгого времени — 10–15 и более лет. В настоящее время у нас есть несколько групп препаратов для лечения болезни Паркинсона. Одна из групп — препараты, содержащие леводопу, они уже более полувека являются самыми эффективными и хорошо переносимыми препаратами. Лечение болезни, особенно у пациентов более молодого возраста, как правило, начинают с препаратов других групп. Однако в определенный период леводопа должна быть назначена всем пациентам с болезнью Паркинсона, иначе мы сокращаем драгоценные месяцы и годы нормальной либо приближенной к нормальной двигательной активности. Важную роль для сохранения активного образа жизни пациента играют реабилитационные мероприятия, включающие двигательные упражнения, творческие занятия, психологическую поддержку. Алла Аркадьевна Тимофеева, доцент, к. м. н., кафедра неврологии Первого Санкт-Петербургского государственного медицинского университета имени И. П. Павлова, добавила: «Это давно уже перестало быть только работой. Наша Школа для пациентов с болезнью Паркинсона — это не место, где учат, это место, где помогают жить, где делятся информацией, современной, интересной и полезной. Полезной для лечения, для жизни, для умения быть счастливым и нужным, для умения просто ходить. Танец был нашей целью, к которой мы шли много лет. Именно занятия танцами в реабилитации пациентов с паркинсонизмом занимают первое место. Надежда Николаевна Хахулина, координатор проекта «Школы для пациентов с болезнью Паркинсона», прокомментировала: «Английская фамилия Паркинсон заставляет вспомнить о грозном недуге, постепенно отбирающем у больного способность двигаться, говорить, мыслить… Но иногда случаются чудеса: пациент, которого вчера ничего не радовало, сегодня надевает красивую одежду и идет на реабилитацию. Танцевальная терапия — один из эффективных методов лечения этой болезни, где таблетки часто оказываются бессильными. Наталия Евгеньевна Латышева, доцент кафедры теории и методики физической культуры, Национальный государственный университет физической культуры, спорта и здоровья им. П. Ф. Лесгафта (Санкт-Петербург), канд. пед. Наук, рассказала: «Для пациентов, страдающих болезнью Паркинсона, повседневные движения трудны в силу особенностей заболевания. Елена Аркадьевна Хвостикова, руководитель «Центра помощи пациентам «Геном»», прокомментировала: «Там, где еще не всегда справляются лекарства, срабатывают воля к жизни и любовь к близким. Именно эту любовь и стремление к жизни мы стараемся привить с помощью дансинг-терапии. И каждую нашу встречу мы наблюдаем за волшебством преображения и чудесами пробуждения к жизни. Лично для меня этот проект — это счастье объединения. Взаимодействие, интеграция, общность: вместе мы по-настоящему становимся единым целым. Пресс-конференция организована «Центром помощи пациентам «Геном»» при спонсорской поддержке компании AbbVie. 1. Mobin A. A comparative analysis of how Michael J. Fox and Muhammad Ali changed the world’s views on Parkinson’s disease. J Parkinsonism & Restless Legs Syndrome. 2011;1:1–43. 2. Левин О. С., Федорова Н. В. Болезнь Паркинсона. М.: МЕДпресс; 2014. 10 с. 3. Sten-Magnus Aquilonius, M. Maral Mouradian. Parkinson’s Disease.
|
ISSN 2305-2066 (Print)
ISSN 2658-5049 (Online)
Что такое маска для лица и почему она возникает при болезни Паркинсона?
Болезнь Паркинсона — это заболевание центральной нервной системы, которое влияет на двигательную активность. Некоторые люди с болезнью Паркинсона могут испытывать гипомимию, известную как маскировка лица или замаскированное лицо.
Гипомимия влияет на выражение лица, затрудняя выражение эмоций или нормальное использование лицевых мышц. Основные движения лица, такие как поднятие брови или улыбка, могут быть затруднены.
Симптомы маскировки лица могут варьироваться от человека к человеку, в зависимости от тяжести состояния. Физические симптомы могут вызвать у людей другие проблемы, такие как трудности с самовыражением или поддержанием межличностных отношений. Некоторые методы лечения могут улучшить диапазон движения мышц.
Болезнь Паркинсона — это заболевание центральной нервной системы, которое вызывает трудности с движением, равновесием и координацией.
Это происходит, когда повреждаются нервные клетки головного мозга, вырабатывающие химические мессенджеры, такие как дофамин и норэпинефрин.
Потеря этих химических мессенджеров нарушает функции нервной системы, вызывая различные симптомы.
Национальный институт старения отмечает, что у людей обычно первые симптомы появляются примерно в возрасте 60 лет. Около 5–10% случаев имеют раннее начало, симптомы проявляются в возрасте до 50 лет.
Симптомы болезни Паркинсона обычно проявляются медленно и со временем ухудшаются. По мере прогрессирования заболевания у человека могут возникать трудности с повседневными навыками, такими как разговор или ходьба.
Маскировка лица является одним из наиболее распространенных симптомов прогрессирующей болезни Паркинсона. Исследование, опубликованное в Европейском журнале неврологии , показало, что это может встречаться у 70% людей с болезнью Паркинсона.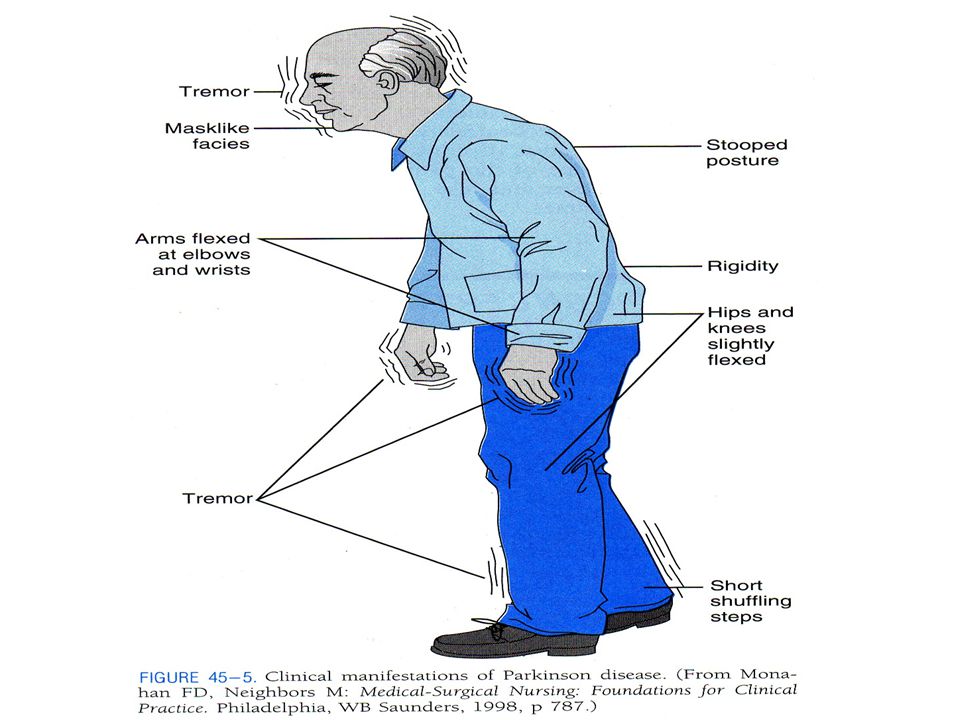
Болезнь Паркинсона может вызывать скованность и медлительность мышц, которые человек использует для передвижения. Это также может вызвать эти эффекты в других мышцах, таких как лицевые мышцы.
Когда заболевание поражает лицевые мышцы, может быть трудно формировать простые выражения, и человек может с трудом улыбаться, поднимать брови или двигать губами.
В результате человек с болезнью Паркинсона может иметь невыразительное или «замаскированное» лицо.
Маскировка лица уменьшает выражение лица и может повлиять на общение, поскольку люди используют сигналы лица для интерпретации эмоциональных состояний и намерений во время разговора.
Другие последствия болезни Паркинсона могут сочетаться с маскировкой лица, что усугубляет проблему. Например, изменения речи, такие как тихая речь, наряду с неспособностью улыбаться, могут ложно указывать на грусть.
Маскировка лица может развиться по мере прогрессирования потери двигательной функции. Как и другие симптомы, он может появляться постепенно.
Существуют пронумерованные степени тяжести с этим симптомом:
- 0: Нормальная экспрессия и функция
- 1: Небольшие симптомы
- 2: Заметно потеря лиц
- 3: . мимических движений, присутствует большую часть времени
- 4: более выраженная потеря мимических движений или иммобилизация лица, которая присутствует в основном
Человеку может быть трудно проявлять эмоции спонтанно или по запросу. В исследовании Journal of the Neurological Sciences сообщалось, что участники с болезнью Паркинсона регулярно испытывали трудности с выражением эмоций и выражением эмоций.
Эти трудности усугубляются по мере прогрессирования симптомов, и человек может лишь коротко улыбнуться, если вообще сможет. Брови и щеки также могут стать трудными для движения, а моргание может замедлиться и стать редким.
Маскировка лица также может сопровождаться более тяжелыми симптомами болезни Паркинсона.
Исследователи выявили связь между маскировкой лица и более тяжелыми симптомами болезни Паркинсона. В ходе исследования люди с маскировкой лица иногда имели серьезные двигательные симптомы, такие как ригидность движений и медленная скорость при разговоре и движении. У них также были более серьезные аксиальные и орофациальные симптомы, в том числе затрудненное глотание, проблемы с речью и повышенное слюноотделение.
Хотя исследование не обнаружило связи между более серьезным маскированием лица и более высокими когнитивными нарушениями, в других исследованиях сообщалось об этой связи. Например, исследования в Frontiers in Neurology обнаружил, что у людей с деменцией были более выраженные симптомы маскировки лица, чем у тех, у кого ее не было.
Тяжесть симптомов варьируется в зависимости от того, как состояние прогрессирует и реагирует на лечение.
Маскировка лица в результате болезни Паркинсона. Нервные окончания, вырабатывающие дофамин, повреждаются или изнашиваются. Эти клетки не могут производить химические мессенджеры, такие как дофамин, что приводит к снижению контроля двигательной функции.
Эти клетки не могут производить химические мессенджеры, такие как дофамин, что приводит к снижению контроля двигательной функции.
Наряду с такими симптомами, как низкая громкость речи и трудности с произношением слов, маскировка лица затрудняет эффективное общение.
Исследование Болезнь Паркинсона отмечает социальный аспект этой проблемы, указывая на то, что маскировка лица может вызвать стигматизацию и дегуманизацию, поскольку другие люди могут с трудом улавливать эмоциональные или невербальные сигналы. Это может повлиять на качество жизни человека, заставляя его чувствовать себя изолированным и одиноким.
Некоторые методы лечения болезни Паркинсона, такие как лекарства от двигательных симптомов, должны уменьшать маскировку лица. Лекарства, такие как амантадин (Гоковри) и антихолинергические препараты, могут уменьшать непроизвольные движения и ослаблять мышечную ригидность.
Основным средством лечения болезни Паркинсона является леводопа (Синемет), которую организм использует для выработки дофамина. Исследование 2020 года показало, что леводопа улучшает симптомы маскировки лица. Однако врачи могут порекомендовать комбинировать его с другим препаратом, чтобы ослабить его возможные побочные эффекты.
Исследование 2020 года показало, что леводопа улучшает симптомы маскировки лица. Однако врачи могут порекомендовать комбинировать его с другим препаратом, чтобы ослабить его возможные побочные эффекты.
Другие препараты для повышения уровня дофамина или других химических веществ в головном мозге включают:
- агонисты дофамина
- ингибиторы катехол-о-метилтрансферазы (КОМТ)
- моноаминоксидазы- B Ингибиторы (MAO-B)
Другие методы лечения также могут помочь с маскировкой лица. Например, физиотерапия может помочь при мышечной ригидности и треморе.
Другой вариант – речевая патология. Речевой и языковой патолог может предложить упражнения для облегчения симптомов маскировки лица и помочь с другими симптомами, такими как проблемы с глотанием.
Лечение голоса Ли Сильвермана (LSVT) — это метод, который может помочь людям с болезнью Паркинсона говорить более четко или громче. В процессе используются голосовые и артикуляционные упражнения в дополнение к другим действиям, связанным с актом речи.
Прямое общение может улучшить социальный аспект маскировки лица. Объяснение состояния и того, как оно влияет на лицо, может помочь друзьям и семье лучше понять проблему. Человек может обнаружить, что четкое сообщение о своих чувствах и приглашение других задавать вопросы об их эмоциональном состоянии помогают улучшить общение.
Болезнь Паркинсона имеет четыре основных симптома:
- тремор кистей, рук, ног, челюсти или головы
- замедленные движения
- stiffness in the limbs or torso
- difficulties with balance and coordination
Other symptoms can include:
- difficulty swallowing
- difficulty chewing or speaking
- sleep disruptions
- urinary problems
- small handwriting
- stooped posture
- запор
- кожные симптомы
- депрессия и эмоциональные изменения
- замедленное мышление
Точные симптомы, которые испытывает человек, и скорость их прогрессирования различаются в каждом случае.
Ранние симптомы, как правило, малозаметны, и некоторые люди могут ошибочно принять их за нормальные признаки старения. Симптомы могут начинаться с одной стороны тела или затрагивать только одну конечность. По мере прогрессирования заболевания они могут поражать обе стороны тела и становиться более тяжелыми.
Маскировка лица при болезни Паркинсона может быть неприятным симптомом. Наряду с физическими симптомами это может повлиять на общение или отношения, если другие не понимают симптомов.
Рекомендуется обсудить с врачом возможные методы лечения в каждом конкретном случае. Лекарства для движения также должны помочь с маскировкой лица. Некоторые формы терапии могут помочь человеку увеличить диапазон движений или замедлить прогрессирование болезни Паркинсона.
Что такое маска для лица и почему она возникает при болезни Паркинсона?
Болезнь Паркинсона — это заболевание центральной нервной системы, которое влияет на двигательную активность. Некоторые люди с болезнью Паркинсона могут испытывать гипомимию, известную как маскировка лица или замаскированное лицо.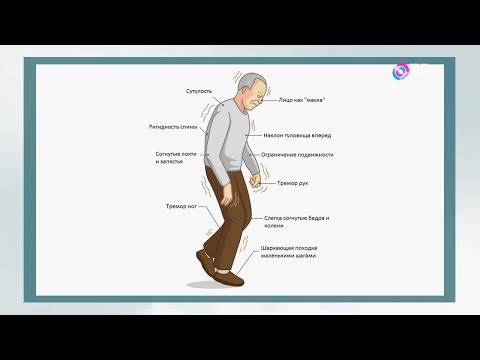
Гипомимия влияет на выражение лица, затрудняя выражение эмоций или нормальное использование лицевых мышц. Основные движения лица, такие как поднятие брови или улыбка, могут быть затруднены.
Симптомы маскировки лица могут варьироваться от человека к человеку, в зависимости от тяжести состояния. Физические симптомы могут вызвать у людей другие проблемы, такие как трудности с самовыражением или поддержанием межличностных отношений. Некоторые методы лечения могут улучшить диапазон движения мышц.
Болезнь Паркинсона — это заболевание центральной нервной системы, которое вызывает трудности с движением, равновесием и координацией.
Это происходит, когда повреждаются нервные клетки головного мозга, вырабатывающие химические мессенджеры, такие как дофамин и норэпинефрин.
Потеря этих химических мессенджеров нарушает функции нервной системы, вызывая различные симптомы.
Национальный институт старения отмечает, что у людей обычно первые симптомы появляются примерно в возрасте 60 лет.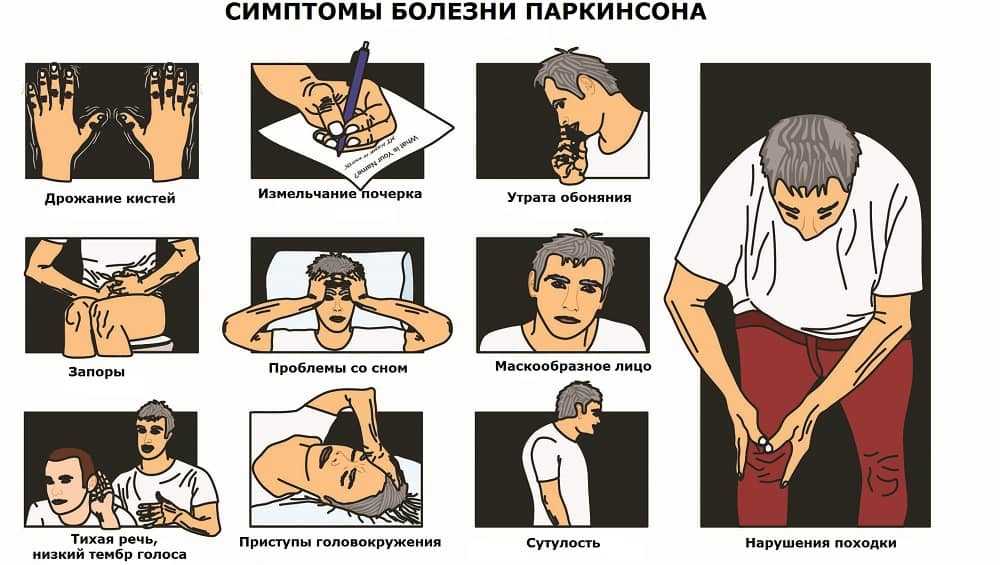 Около 5–10% случаев имеют раннее начало, симптомы проявляются в возрасте до 50 лет.
Около 5–10% случаев имеют раннее начало, симптомы проявляются в возрасте до 50 лет.
Симптомы болезни Паркинсона обычно проявляются медленно и со временем ухудшаются. По мере прогрессирования заболевания у человека могут возникать трудности с повседневными навыками, такими как разговор или ходьба.
Маскировка лица является одним из наиболее распространенных симптомов прогрессирующей болезни Паркинсона. Исследование, опубликованное в Европейском журнале неврологии , показало, что это может встречаться у 70% людей с болезнью Паркинсона.
Болезнь Паркинсона может вызывать скованность и медлительность мышц, которые человек использует для передвижения. Это также может вызвать эти эффекты в других мышцах, таких как лицевые мышцы.
Когда заболевание поражает лицевые мышцы, может быть трудно формировать простые выражения, и человек может с трудом улыбаться, поднимать брови или двигать губами.
В результате человек с болезнью Паркинсона может иметь невыразительное или «замаскированное» лицо.
Маскировка лица уменьшает выражение лица и может повлиять на общение, поскольку люди используют сигналы лица для интерпретации эмоциональных состояний и намерений во время разговора.
Другие последствия болезни Паркинсона могут сочетаться с маскировкой лица, что усугубляет проблему. Например, изменения речи, такие как тихая речь, наряду с неспособностью улыбаться, могут ложно указывать на грусть.
Маскировка лица может развиться по мере прогрессирования потери двигательной функции. Как и другие симптомы, он может появляться постепенно.
Существуют пронумерованные степени тяжести с этим симптомом:
- 0: Нормальная экспрессия и функция
- 1: Небольшие симптомы
- 2: Заметно потеря лиц
- 3: . мимических движений, присутствует большую часть времени
- 4: более выраженная потеря мимических движений или иммобилизация лица, которая присутствует в основном
Человеку может быть трудно проявлять эмоции спонтанно или по запросу.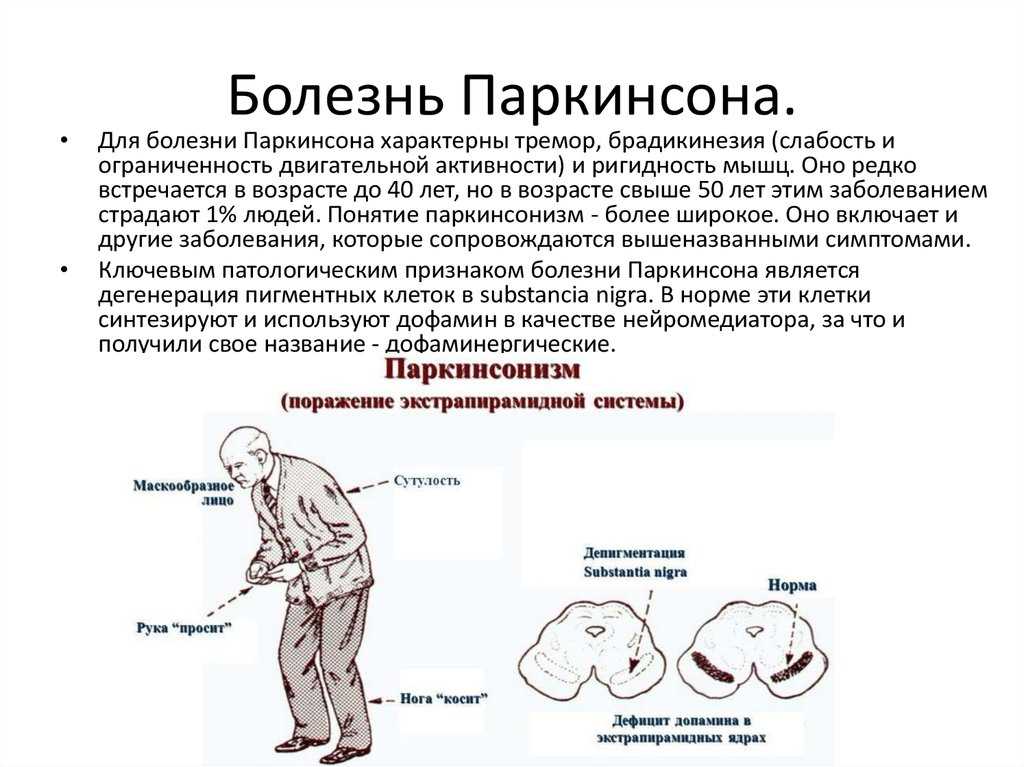 В исследовании Journal of the Neurological Sciences сообщалось, что участники с болезнью Паркинсона регулярно испытывали трудности с выражением эмоций и выражением эмоций.
В исследовании Journal of the Neurological Sciences сообщалось, что участники с болезнью Паркинсона регулярно испытывали трудности с выражением эмоций и выражением эмоций.
Эти трудности усугубляются по мере прогрессирования симптомов, и человек может лишь коротко улыбнуться, если вообще сможет. Брови и щеки также могут стать трудными для движения, а моргание может замедлиться и стать редким.
Маскировка лица также может сопровождаться более тяжелыми симптомами болезни Паркинсона.
Исследователи выявили связь между маскировкой лица и более тяжелыми симптомами болезни Паркинсона. В ходе исследования люди с маскировкой лица иногда имели серьезные двигательные симптомы, такие как ригидность движений и медленная скорость при разговоре и движении. У них также были более серьезные аксиальные и орофациальные симптомы, в том числе затрудненное глотание, проблемы с речью и повышенное слюноотделение.
Хотя исследование не обнаружило связи между более серьезным маскированием лица и более высокими когнитивными нарушениями, в других исследованиях сообщалось об этой связи. Например, исследования в Frontiers in Neurology обнаружил, что у людей с деменцией были более выраженные симптомы маскировки лица, чем у тех, у кого ее не было.
Например, исследования в Frontiers in Neurology обнаружил, что у людей с деменцией были более выраженные симптомы маскировки лица, чем у тех, у кого ее не было.
Тяжесть симптомов варьируется в зависимости от того, как состояние прогрессирует и реагирует на лечение.
Маскировка лица в результате болезни Паркинсона. Нервные окончания, вырабатывающие дофамин, повреждаются или изнашиваются. Эти клетки не могут производить химические мессенджеры, такие как дофамин, что приводит к снижению контроля двигательной функции.
Наряду с такими симптомами, как низкая громкость речи и трудности с произношением слов, маскировка лица затрудняет эффективное общение.
Исследование Болезнь Паркинсона отмечает социальный аспект этой проблемы, указывая на то, что маскировка лица может вызвать стигматизацию и дегуманизацию, поскольку другие люди могут с трудом улавливать эмоциональные или невербальные сигналы. Это может повлиять на качество жизни человека, заставляя его чувствовать себя изолированным и одиноким.
Некоторые методы лечения болезни Паркинсона, такие как лекарства от двигательных симптомов, должны уменьшать маскировку лица. Лекарства, такие как амантадин (Гоковри) и антихолинергические препараты, могут уменьшать непроизвольные движения и ослаблять мышечную ригидность.
Основным средством лечения болезни Паркинсона является леводопа (Синемет), которую организм использует для выработки дофамина. Исследование 2020 года показало, что леводопа улучшает симптомы маскировки лица. Однако врачи могут порекомендовать комбинировать его с другим препаратом, чтобы ослабить его возможные побочные эффекты.
Другие препараты для повышения уровня дофамина или других химических веществ в головном мозге включают:
- агонисты дофамина
- ингибиторы катехол-о-метилтрансферазы (КОМТ)
- моноаминоксидазы- B Ингибиторы (MAO-B)
Другие методы лечения также могут помочь с маскировкой лица. Например, физиотерапия может помочь при мышечной ригидности и треморе.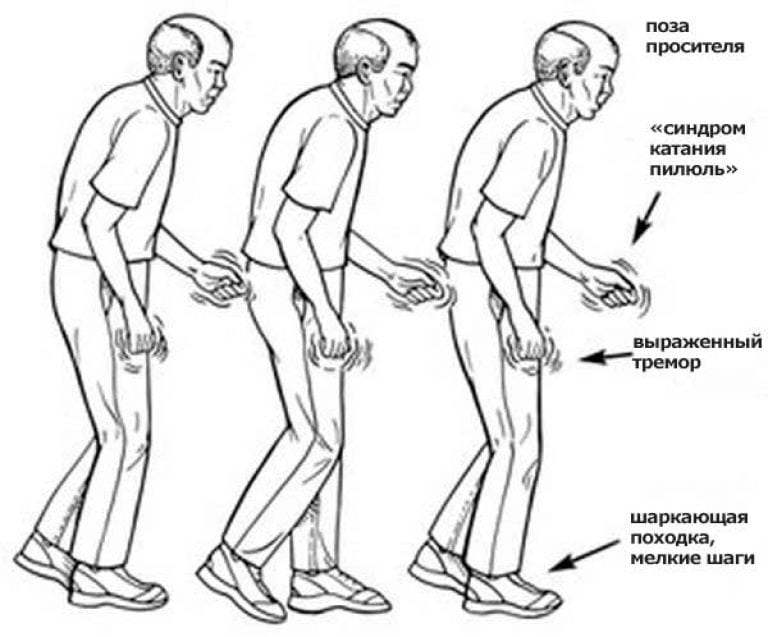
Другой вариант – речевая патология. Речевой и языковой патолог может предложить упражнения для облегчения симптомов маскировки лица и помочь с другими симптомами, такими как проблемы с глотанием.
Лечение голоса Ли Сильвермана (LSVT) — это метод, который может помочь людям с болезнью Паркинсона говорить более четко или громче. В процессе используются голосовые и артикуляционные упражнения в дополнение к другим действиям, связанным с актом речи.
Прямое общение может улучшить социальный аспект маскировки лица. Объяснение состояния и того, как оно влияет на лицо, может помочь друзьям и семье лучше понять проблему. Человек может обнаружить, что четкое сообщение о своих чувствах и приглашение других задавать вопросы об их эмоциональном состоянии помогают улучшить общение.
Болезнь Паркинсона имеет четыре основных симптома:
- тремор кистей, рук, ног, челюсти или головы
- замедленные движения
- stiffness in the limbs or torso
- difficulties with balance and coordination
Other symptoms can include:
- difficulty swallowing
- difficulty chewing or speaking
- sleep disruptions
- urinary problems
- small handwriting
- stooped posture
- запор
- кожные симптомы
- депрессия и эмоциональные изменения
- замедленное мышление
Точные симптомы, которые испытывает человек, и скорость их прогрессирования различаются в каждом случае.

 Дата выбрана не случайно: 11 апреля родился врач, открывший это заболевание — Джеймс Паркинсон.
Дата выбрана не случайно: 11 апреля родился врач, открывший это заболевание — Джеймс Паркинсон.
 В том числе потому, что начало болезни все чаще приходится на более молодой возраст: в нашем центре по лечению паркинсонизма около трети пациентов в возрасте 45–60 лет. Кроме того, болезнь постоянно прогрессирует, постепенно лишая человека важных двигательных навыков, необходимых для повседневной жизни. Это приводит к инвалидизации пациентов на развернутой стадии болезни».
В том числе потому, что начало болезни все чаще приходится на более молодой возраст: в нашем центре по лечению паркинсонизма около трети пациентов в возрасте 45–60 лет. Кроме того, болезнь постоянно прогрессирует, постепенно лишая человека важных двигательных навыков, необходимых для повседневной жизни. Это приводит к инвалидизации пациентов на развернутой стадии болезни». — И именно эти движения страдают при данном заболевании: нарушаются ходьба, бег, повороты, способность сесть, встать, страдают письмо, навыки одевания, нарезания еды и прочие привычные движения. При этом сила каждой отдельной мышцы не страдает, но рассогласованность их работы не дает человеку нормально двигаться»
— И именно эти движения страдают при данном заболевании: нарушаются ходьба, бег, повороты, способность сесть, встать, страдают письмо, навыки одевания, нарезания еды и прочие привычные движения. При этом сила каждой отдельной мышцы не страдает, но рассогласованность их работы не дает человеку нормально двигаться»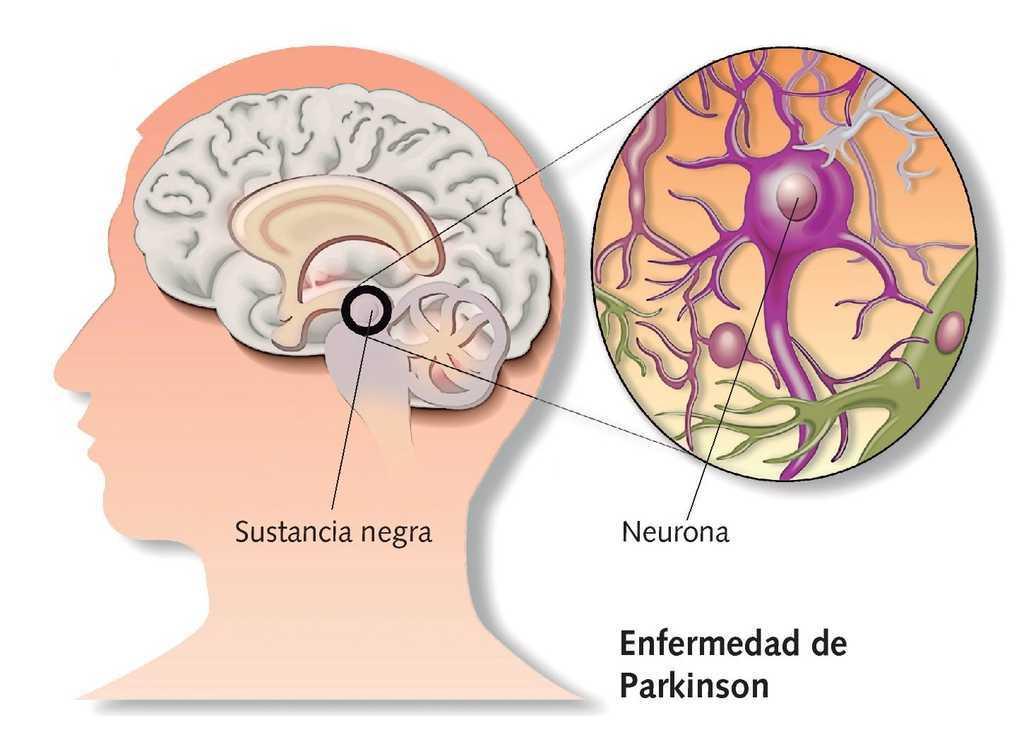
 В большинстве случаев пациентам назначается комплексная медикаментозная терапия, включающая в себя несколько таблетированных препаратов. Со временем у пациентов возникают колебания в проявлении симптомов в течение суток. Весь день делится на периоды уменьшения выраженности симптомов после приема препаратов и периоды резкого нарастания проявления болезни после окончания действия лекарств. Колебание выраженности симптомов в течение дня — это не результат привыкания к препаратам, а проявление прогрессирования нейродегенеративного процесса, лежащего в основе болезни. На развернутых стадиях заболевания, когда таблетки становятся недостаточно эффективными для помощи пациентам, используется метод внутрикишечной доставки препаратов леводопы с помощью помпы, нейрохирургическое лечение с внедрением электродов в глубинные структуры головного мозга. Эти методы помогают обеспечить пациенту стабильную компенсацию симптомов в течение дня».
В большинстве случаев пациентам назначается комплексная медикаментозная терапия, включающая в себя несколько таблетированных препаратов. Со временем у пациентов возникают колебания в проявлении симптомов в течение суток. Весь день делится на периоды уменьшения выраженности симптомов после приема препаратов и периоды резкого нарастания проявления болезни после окончания действия лекарств. Колебание выраженности симптомов в течение дня — это не результат привыкания к препаратам, а проявление прогрессирования нейродегенеративного процесса, лежащего в основе болезни. На развернутых стадиях заболевания, когда таблетки становятся недостаточно эффективными для помощи пациентам, используется метод внутрикишечной доставки препаратов леводопы с помощью помпы, нейрохирургическое лечение с внедрением электродов в глубинные структуры головного мозга. Эти методы помогают обеспечить пациенту стабильную компенсацию симптомов в течение дня».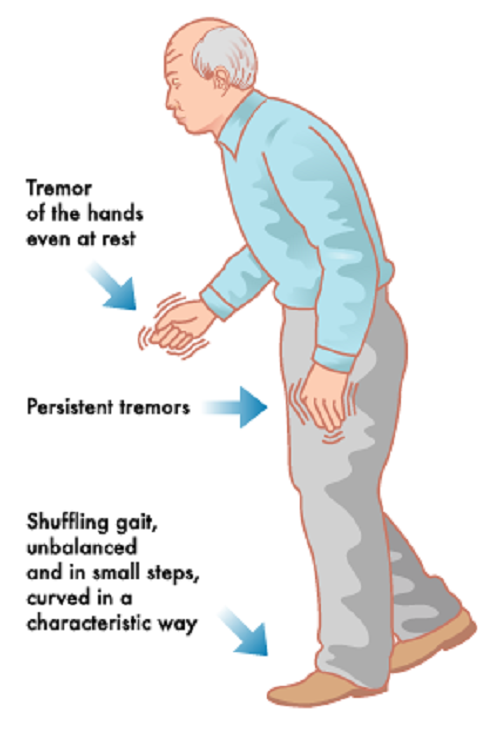 В школе пациентов в Санкт-Петербурге есть все эти компоненты. Это не только залог успеха в лечении двигательных нарушений, но и возможность сделать жизнь пациента более активной, раскрасить ее в позитивные тона, дать возможность снова обрести свое место в обществе. Об этом подробно рассказали специалисты, которые принимают участие в школах пациентов.
В школе пациентов в Санкт-Петербурге есть все эти компоненты. Это не только залог успеха в лечении двигательных нарушений, но и возможность сделать жизнь пациента более активной, раскрасить ее в позитивные тона, дать возможность снова обрести свое место в обществе. Об этом подробно рассказали специалисты, которые принимают участие в школах пациентов. Танец помогает преодолевать трудности движений и тренировать утерянные навыки ходьбы, которые составляют суть болезни Паркинсона. Танец позволяет делать это, получая удовольствие от музыки, ритмичных движений, танцевальных па, которые облегчают процесс тренировки, делают его более эффективным. Танец — не панацея, но очень важная часть двигательной и социальной реабилитации пациентов. И мы, врачи и преподаватели, стараемся не отставать от участников нашей школы. Танцуем вместе!»
Танец помогает преодолевать трудности движений и тренировать утерянные навыки ходьбы, которые составляют суть болезни Паркинсона. Танец позволяет делать это, получая удовольствие от музыки, ритмичных движений, танцевальных па, которые облегчают процесс тренировки, делают его более эффективным. Танец — не панацея, но очень важная часть двигательной и социальной реабилитации пациентов. И мы, врачи и преподаватели, стараемся не отставать от участников нашей школы. Танцуем вместе!»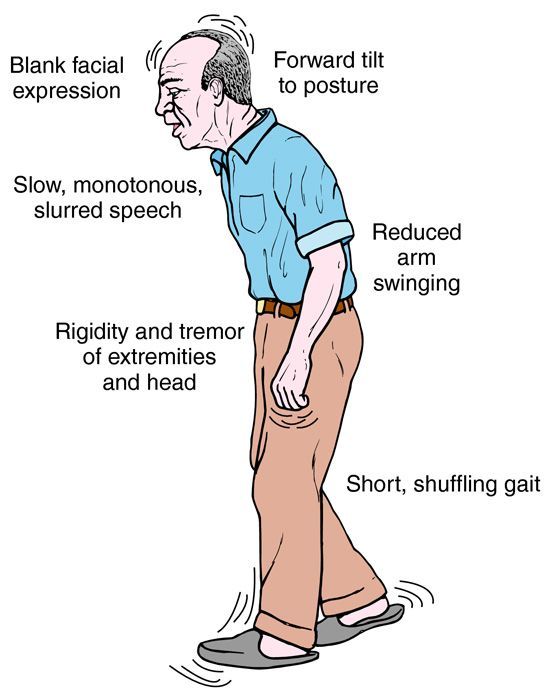 Людям, которые сейчас танцуют, еще недавно было трудно сделать несколько шагов. Еще несколько лет назад многие из них выглядели неухоженными, грустными, потерявшими интерес к жизни. Сейчас это красивые, общительные люди, которые живут, а не существуют. Их пример заражает других. Занятия в атмосфере добра, красоты, взаимопомощи творят чудеса. И я счастлива быть неотъемлемой частичкой этого проекта, который, как и каждый его участник, стал частью моей жизни. Уже невозможно представить себя без наших танцевальных пятниц, без теплого общения за праздничным столом, без нашего волшебного зала, где совсем не похожие на пациентов люди кружатся в вихре жизни».
Людям, которые сейчас танцуют, еще недавно было трудно сделать несколько шагов. Еще несколько лет назад многие из них выглядели неухоженными, грустными, потерявшими интерес к жизни. Сейчас это красивые, общительные люди, которые живут, а не существуют. Их пример заражает других. Занятия в атмосфере добра, красоты, взаимопомощи творят чудеса. И я счастлива быть неотъемлемой частичкой этого проекта, который, как и каждый его участник, стал частью моей жизни. Уже невозможно представить себя без наших танцевальных пятниц, без теплого общения за праздничным столом, без нашего волшебного зала, где совсем не похожие на пациентов люди кружатся в вихре жизни». Преимуществом танцев в двигательной реабилитации при паркинсонизме является выполнение танцевальных шагов в сочетании с музыкальным сопровождением, что позволяет уменьшать затруднения к началу движения, с которыми сталкиваются многие пациенты, а также комплексно воздействовать на проявление всех видов координационных способностей и повышать общую выносливость для более комфортного осуществления двигательной активности в повседневной жизни».
Преимуществом танцев в двигательной реабилитации при паркинсонизме является выполнение танцевальных шагов в сочетании с музыкальным сопровождением, что позволяет уменьшать затруднения к началу движения, с которыми сталкиваются многие пациенты, а также комплексно воздействовать на проявление всех видов координационных способностей и повышать общую выносливость для более комфортного осуществления двигательной активности в повседневной жизни». И каждый из нас: и те, кто помогает пациентам, и те, кто страдает от болезни Паркинсона, — дополняет друг друга, несмотря на свой уникальный жизненный путь, сферу интересов и область деятельности. Порой слезы счастья на глазах оттого, что клуб стал родным местом для наших пациентов, точкой, в которой все друг друга дополняют. Пазл сложился. Именно объединение — это ключ к сердцу каждого пациента, который раскрывает потенциал максимальных возможностей по преодолению трудностей, связанных с болезнью Паркинсона».
И каждый из нас: и те, кто помогает пациентам, и те, кто страдает от болезни Паркинсона, — дополняет друг друга, несмотря на свой уникальный жизненный путь, сферу интересов и область деятельности. Порой слезы счастья на глазах оттого, что клуб стал родным местом для наших пациентов, точкой, в которой все друг друга дополняют. Пазл сложился. Именно объединение — это ключ к сердцу каждого пациента, который раскрывает потенциал максимальных возможностей по преодолению трудностей, связанных с болезнью Паркинсона».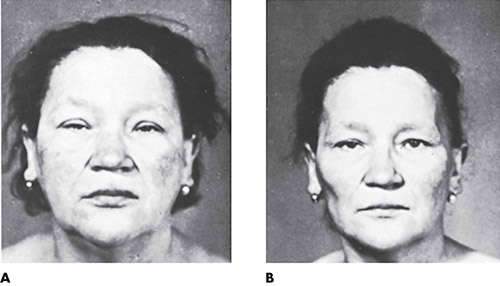 ESP Bioscience LTD, Crowthorne, UK. 2012. 37 p.
ESP Bioscience LTD, Crowthorne, UK. 2012. 37 p.