Летальный исход при панкреатите: причины смерти от геморрагического панкреонекроза поджелужочной железы
Поджелудочная железа убивает стремительно – Алина Маркова – Здоровье – Материалы сайта – Сноб
В новостных лентах причина смерти Владислава Галкина (38 лет) была сформулирована как «острая сердечная недостаточность, возникшая на фоне острого панкреатита», который актер лечил два месяца назад в Боткинской больнице.
Панкреатит — воспаление поджелудочной железы, полномочия которой в организме настолько велики, что из-за ее болезни могут погибнуть все остальные органы. Так что главное слово в этом новостном диагнозе «панкреатит», а не «сердечная недостаточность». Ведь все люди в итоге умирают от того, что их сердце перестает биться, но патологоанатомы ищут то, что вызвало эту остановку — как они говорят, «причину смерти». Панкреонекроз (самая опасная разновидность панкреатита: воспаление настолько сильное, что умирают клетки поджелудочной железы) — это и есть причина, а остановка сердца — следствие.
Поджелудочная железа весит около 80 граммов и похожа на кусочек нежного пузыристого дрожжевого теста.
Функции поджелудочной железы стали примерно понятны только в начале XX века.
Этот орган работает на два фронта. Внешний фронт — это пищеварение, на него трудится основная масса железы: через особые протоки она выделяет в просвет кишечника ферменты, способные быстро переварить кусок шашлыка или жареную картошку.
Внутренний фронт — производство важнейших гормонов (инсулин и глюкагон), которые, попадая в кровь, регулируют углеводный обмен. В микроскоп железа похожа на швейцарский сыр, где вместо дырок цеха по производству гормонов, а сам «сыр» — клетки, которые делают ферменты. Если почему-либо отток пищеварительных ферментов из поджелудочной железы нарушится, то она молниеносно сама себя «переварит».
Теперь представьте себе: железа внезапно переполняется сильнейшими ферментами и начинает «с шипением» переваривать сама себя. Переваренные участки ткани отмирают (некротизируются), некроз распространяется на соседние органы. Прилежащие к железе стенки кишечника воспаляются, становятся «рыхлыми», проницаемыми, и бактерии из кишечника преодолевают этот барьер почти без усилий, заражая все вокруг. Начинается заражение крови — сепсис. Нарушается баланс жидкостей и солей. Выделяются вещества, усиливающие воспаление. Вот только воспаляется не царапина на коже, а все органы и системы. Перестают работать почки, легкие, печень, кишечник. Кровь свертывается в неположенных местах, и одновременно возникают кровотечения. Возникает полиорганная недостаточность.
Этот сюжет не похож ни на что. В печени и селезенке — их расположение вообще-то похоже на поджелудочную — такой катастрофы не бывает. В них нет едких ферментов, поэтому не развивается некроз, и они имеют плотную структуру, защищающую их от распространения опасных процессов. Инфекции нелегко попасть в сердце, потому что рядом с ним только «чистые» органы — легкие и сосуды, да и причины некроза сердечной мышцы связаны с закупоркой артерии, а не с «пожиранием» себя изнутри. Человек с инфарктом без лечения выживает в 75 процентах случаев; с инфицированным панкреонекрозом — никогда.
Инфекции нелегко попасть в сердце, потому что рядом с ним только «чистые» органы — легкие и сосуды, да и причины некроза сердечной мышцы связаны с закупоркой артерии, а не с «пожиранием» себя изнутри. Человек с инфарктом без лечения выживает в 75 процентах случаев; с инфицированным панкреонекрозом — никогда.
Болеют панкреонекрозом самые разные люди. В 10 процентах случаев причина болезни неизвестна, но про оставшиеся 90 процентов мы знаем главное. Половина пациентов основательно выпивают, примерно столько же имеют камни в желчном пузыре, которые, как известно, возникают из-за гиподинамии, ожирения и редких приемов пищи.
Вы в относительной безопасности, если ваш индекс массы тела меньше 25; каждый день вы быстро двигаетесь не менее 30-40 минут непрерывно. Вы завтракаете, обедаете, ужинаете и еще пару раз перекусываете, если проголодались. Вы выпиваете не больше двух бокалов вина (или двух рюмок водки) в день и не имеете привычки пить больше четырех рюмок по «праздникам». Будьте здоровы!
Можно ли умереть от панкреатита? Симптомы, причины, своевременное оказание помощи, лечение и профилактика заболевания
Можно ли умереть от панкреатита? Этот вопрос задают многие люди, у которых было выявлено данное заболевание. Чтобы лучше узнать о последствиях недуга, пациентам необходимо тщательно изучить информацию о нем. В статье рассказывается о причинах и характерных симптомах патологии, а также о том, как избежать осложнений.
Чтобы лучше узнать о последствиях недуга, пациентам необходимо тщательно изучить информацию о нем. В статье рассказывается о причинах и характерных симптомах патологии, а также о том, как избежать осложнений.
Какие функции выполняет поджелудочная железа?
Этот небольшой орган, похожий на лист вербы, очень важен для нормальной жизнедеятельности человека.
Он необходим для осуществления следующих задач:
- Выделение сока для переработки питательных веществ.
- Производство гормонов, оказывающих влияние на клетки человеческого тела. Главным из них является инсулин. Это вещество регулирует концентрацию глюкозы в крови.
В результате воспалительных процессов деятельность органа нарушается. Можно ли умереть от панкреатита? Данный вопрос является вполне закономерным, так как от здоровья поджелудочной железы зависит состояние практически всех систем человеческого тела.
Потенциальная опасность недуга
Специалисты утверждают, что в последние годы часто сталкиваются со случаями летального исхода у пациентов с этой болезнью. У 40 % лиц, страдающих острой формой панкреатита, патология приводит к смерти. Недуг в одинаковой степени поражает людей обоих полов. Однако наибольшая вероятность его возникновения присутствует у мужчин среднего и пожилого возраста, систематически употребляющих спиртные напитки.
У 40 % лиц, страдающих острой формой панкреатита, патология приводит к смерти. Недуг в одинаковой степени поражает людей обоих полов. Однако наибольшая вероятность его возникновения присутствует у мужчин среднего и пожилого возраста, систематически употребляющих спиртные напитки.
Ответ на вопрос о том, умирают ли от панкреатита, в целом, положительный. Как правило, летальный исход наблюдается на первой неделе острого приступа. Наиболее опасными являются геморрагический и смешанный типы заболевания. Некоторые полагают, что панкреатит – обыкновенный недуг пищеварительной системы, и относятся к своему здоровью легкомысленно. Однако воспаление поджелудочной железы не относится к рядовым патологиям. Оно может провоцировать грозные осложнения. Только регулярные обследования и соблюдение всех предписаний специалиста способны уберечь человека от трагических последствий.
Причины возникновения
Почему умирают от панкреатита? Прежде всего, следует помнить, что заболевание может привести к процессу повреждения тканей.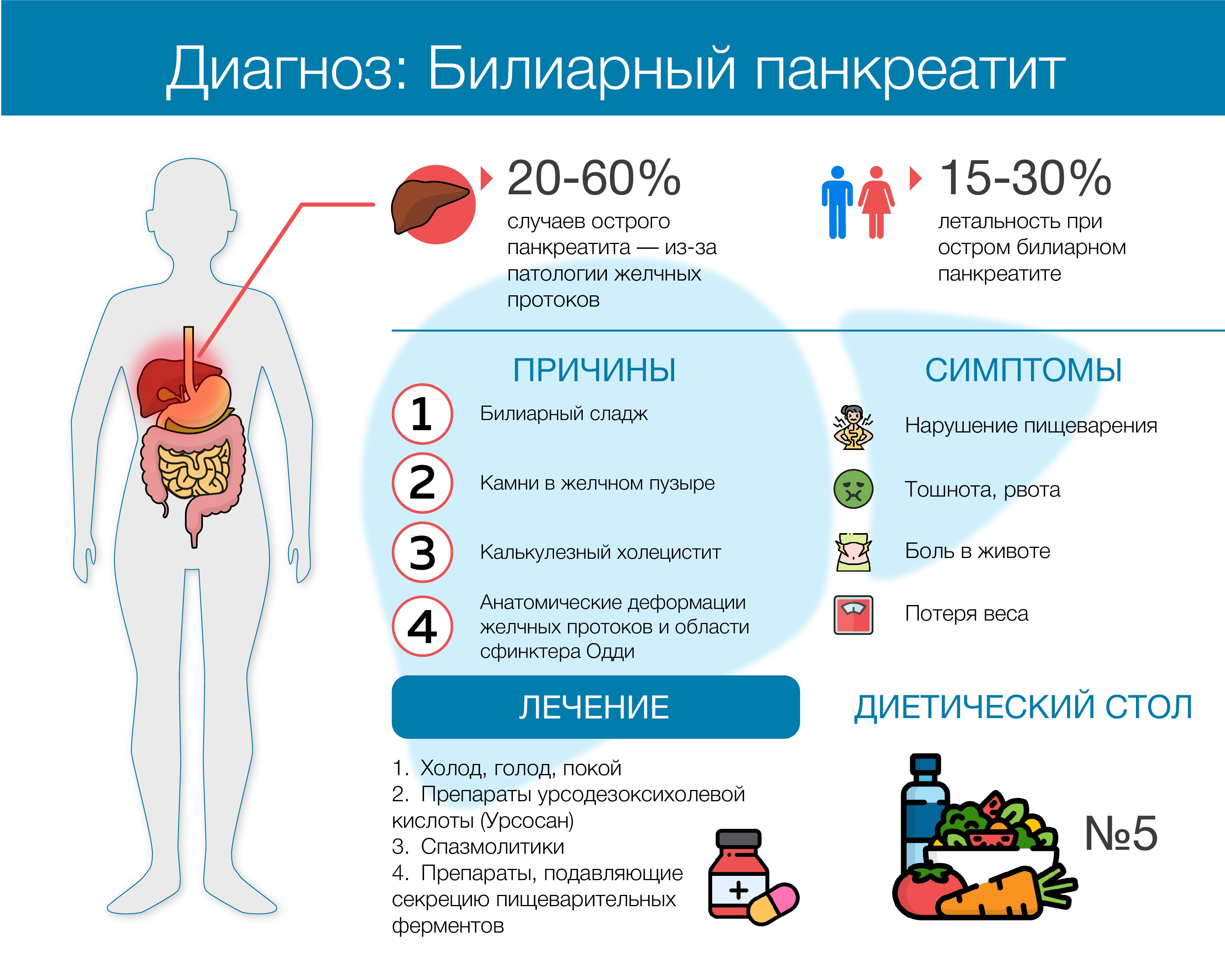 Во многих случаях воспаление поджелудочной железы связано с избыточным употреблением продукции, содержащей этанол. Дальнейшее разрушение органа наблюдается даже в том случае, если человек расстается с пагубной привычкой. Однако увлечение алкоголем не является единственной причиной развития недуга.
Во многих случаях воспаление поджелудочной железы связано с избыточным употреблением продукции, содержащей этанол. Дальнейшее разрушение органа наблюдается даже в том случае, если человек расстается с пагубной привычкой. Однако увлечение алкоголем не является единственной причиной развития недуга.
К другим факторам, способствующим его возникновению, относятся:
- Чрезмерное количество жирных блюд в рационе.
- Употребление больших объемов пищи.
- Гиподинамия.
- Прием лекарственных препаратов.
- Механические повреждения брюшины, хирургические вмешательства.
- Вирусные патологии печени.
- Паротит.
- Паразитарные инвазии.
- Нарушение баланса гормонов.
- Наличие новообразований поджелудочной железы.
- Патологические процессы в кишечнике.
- Конкременты в желчном пузыре.
- Эмоциональные перегрузки.
- Увлечение строгими диетами.
- Плохая наследственность.
Можно ли умереть от панкреатита? Сколько живет человек с такой патологией? Пациенты нередко интересуются этими вопросами, но на них нельзя дать точного ответа. Прогноз определяется влиянием многих факторов. Один из них – отношение больного к состоянию своего здоровья.
Прогноз определяется влиянием многих факторов. Один из них – отношение больного к состоянию своего здоровья.
Разновидности недуга
Существует несколько категорий панкреатита. Болезнь может быть первичной, вторичной, острой и хронической. Последний тип в свою очередь подразделяется на периоды ухудшения и ремиссии. Признаки патологии и их интенсивность зависят от ее вида. Хронический тип возникает на фоне острого недуга. При этом состояние пациента постепенно ухудшается, а ткани подвергаются процессу распада. Другая разновидность патологии встречается довольно редко. Это воспаление поджелудочной железы, имеющее острое течение. Обычно болезнь диагностируется у мужчин среднего возраста. Основной причиной ее развития является систематическое употребление спиртсодержащих напитков.
У лиц с алкогольной зависимостью присутствует высокая вероятность умереть от острого панкреатита. Особенно это касается тех пациентов, у которых недуг был диагностирован на позднем этапе.
Воспаление поджелудочной железы, связанное с употреблением спиртного
Алкогольные напитки губительно сказываются на состоянии всего организма, в том числе пищеварительной системы. Тип и стоимость такой продукции не влияют на вероятность возникновения недуга. Панкреатит может развиться как от дешевого пива, так и от дорогого ликера или коньяка. Главный фактор, способствующий развитию патологии, – регулярность употребления спиртного. Можно ли умереть от хронического панкреатита, возникшего на фоне алкогольной зависимости? Ответ на этот вопрос, безусловно, является утвердительным. Согласно статистике, у многих людей, имеющих тягу к спиртному, происходит летальный исход в результате осложнений.
Тип и стоимость такой продукции не влияют на вероятность возникновения недуга. Панкреатит может развиться как от дешевого пива, так и от дорогого ликера или коньяка. Главный фактор, способствующий развитию патологии, – регулярность употребления спиртного. Можно ли умереть от хронического панкреатита, возникшего на фоне алкогольной зависимости? Ответ на этот вопрос, безусловно, является утвердительным. Согласно статистике, у многих людей, имеющих тягу к спиртному, происходит летальный исход в результате осложнений.
Особенности острого течения патологии
Данная разновидность недуга характеризуется тем, что поджелудочная железа начинает разрушать собственные ткани. Такой процесс сопровождается воспалением. Симптомы острого течения патологии могут варьироваться в зависимости от таких факторов, как возраст пациента, присутствие болезней миокарда, печени, мозга, почек, общее состояние и внешние воздействия. Одним из первых признаков панкреатита является боль.
Дискомфорт бывает настолько выраженным, что человек утрачивает сознание. Неприятные ощущения становятся интенсивнее после еды, кашля. Человек испытывает боль опоясывающего типа, которая отдает в область спины, лопаток, правое и левое подреберье, грудную клетку. Нередко пациенты путают проявления патологии поджелудочной железы с заболеваниями миокарда, воспалением желчного пузыря. Симптомом, характерным для острого типа панкреатита, является рвота, еще более ухудшающая самочувствие. В содержимом органов ЖКТ обнаруживается желчь. У пациента поднимается температура. На поздних этапах болезни возможны расстройства ЦНС, которые выражаются в беспокойстве, галлюцинациях, треморе конечностей. Умирают ли от острого панкреатита? Высокая вероятность летального исхода присутствует у пациентов преклонного возраста, страдающих сопутствующими патологиями.
Неприятные ощущения становятся интенсивнее после еды, кашля. Человек испытывает боль опоясывающего типа, которая отдает в область спины, лопаток, правое и левое подреберье, грудную клетку. Нередко пациенты путают проявления патологии поджелудочной железы с заболеваниями миокарда, воспалением желчного пузыря. Симптомом, характерным для острого типа панкреатита, является рвота, еще более ухудшающая самочувствие. В содержимом органов ЖКТ обнаруживается желчь. У пациента поднимается температура. На поздних этапах болезни возможны расстройства ЦНС, которые выражаются в беспокойстве, галлюцинациях, треморе конечностей. Умирают ли от острого панкреатита? Высокая вероятность летального исхода присутствует у пациентов преклонного возраста, страдающих сопутствующими патологиями.
Другие проявления недуга
Существует несколько косвенных симптомов данной патологии. К ним относятся следующие:
- Желтая окраска кожи. Данный признак связан с тем, что объем поджелудочной железы при воспалении увеличивается.
 Орган сдавливает протоки печени. Кроме того, симптом может появиться в результате образования конкрементов в желчном пузыре и одновременном развитии панкреатита.
Орган сдавливает протоки печени. Кроме того, симптом может появиться в результате образования конкрементов в желчном пузыре и одновременном развитии панкреатита. - Синеватый оттенок кожных покровов. Признак характерен для пациентов с недугами сердечной мышцы. Он сопровождается дыхательными нарушениями. При этом в синий цвет окрашивается лицо, руки, ноги. В случае если такой оттенок наблюдается в районе верхней части брюшины и левого подреберья, можно утверждать, что больной находится в тяжелом состоянии.
- Бледность кожных покровов. Она свидетельствует о развитии шокового состояния, интоксикации, возникновении кровотечения и язв в органах пищеварения.
- Образование припухлости в верхней части брюшины, вздутие живота.
- Колебания АД. В начале приступа оно бывает слегка повышенным, а затем сильно снижается. По мере развития симптомов хронической патологии наблюдается ускорение сердечного ритма, уменьшение массы тела, чувство разбитости и утрата аппетита.
Хроническое течение болезни
Эта форма недуга возникает в результате воздействия разных факторов.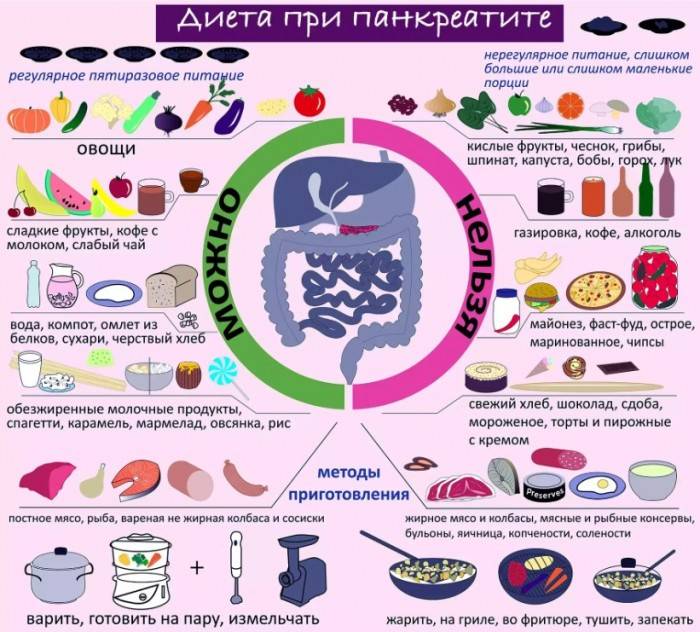 Подобное состояние характеризуется постепенным разрушением поджелудочной железы, трансформацией ее тканей, образованием конкрементов и кист. Вследствие данных процессов орган не может функционировать нормально, и питательные вещества не усваиваются. Кроме того, нарушается выработка инсулина, что нередко становится причиной развития диабета.
Подобное состояние характеризуется постепенным разрушением поджелудочной железы, трансформацией ее тканей, образованием конкрементов и кист. Вследствие данных процессов орган не может функционировать нормально, и питательные вещества не усваиваются. Кроме того, нарушается выработка инсулина, что нередко становится причиной развития диабета.
Можно ли умереть от панкреатита поджелудочной железы, имеющего хроническое течение? Вероятность летального исхода при этом типе патологии достаточно высока. Болезнь является довольно коварной. Иногда пациенты не обращают внимания на возникновение дискомфорта в верхней части брюшины и списывают ухудшение самочувствия на употребление жирных блюд, спиртных напитков. Однако патология способна привести к печальным последствиям, например, к развитию злокачественной опухоли.
Методы диагностики и терапии
Для того, чтобы выявить данное заболевание, осуществляются следующие медицинские мероприятия:
- Анализы биоматериала.
- Оценка состояния органов брюшины при помощи аппарата УЗИ.

- Исследование с использованием эндоскопа.
Ответ на вопрос о том, умирают ли от панкреатита, во многом зависит от того, насколько своевременно были проведены диагностические мероприятия. Если больной обращается к врачу на раннем этапе развития патологии, он может избежать таких последствий, как омертвение тканей органа и острое воспаление брюшины, которое приводит к летальному исходу.
Что касается терапии, она предполагает пребывание пациента в стационаре. Примерно в течение недели человек находится под наблюдением специалистов, которые дают ему лекарства, ставят капельницы для устранения интоксикации. После выписки необходимо четко придерживаться рациона, который рекомендует доктор. Следует отказаться от свежего хлеба, овощей в сыром виде, крепких бульонов. Пациентам нужно употреблять в пищу творог, постное мясо, каши, некоторые сорта рыбы.
Рекомендуется есть часто, но малыми порциями. Также необходимо принимать таблетки и травяные отвары, назначенные доктором.
Оперативное вмешательство
Многие больные поступают в стационар с диагнозом «острый панкреатит». Можно ли умереть от этой патологии? Ответ на этот вопрос зависит от того, насколько своевременно и грамотно была оказана помощь пациенту. Если существует угроза летального исхода, проводят оперативное вмешательство. Хирург осуществляет дренаж и иссечение омертвевших тканей органа. Затем человека переводят в отделение интенсивной терапии, где применяются другие способы лечения.
На поздних этапах заболевания и при остром течении сложно ответить на вопрос о том, можно ли умереть от панкреатита поджелудочной железы. Даже после проведения хирургического вмешательства есть вероятность возобновления некроза тканей.
От чего зависит прогноз?
Продолжительность жизни определяется такими факторами:
- Возрастная категория.
- Степень повреждения тканей.
- Частота употребления продукции, содержащей этиловый спирт. Если у человека присутствует алкогольная зависимость, ответ на вопрос о том, можно ли умереть от панкреатита, будет скорее утвердительным, чем отрицательным.

- Тип патологии.
- Осложнения.
- Соблюдение предписаний доктора.
Вопрос о том, можно ли умереть от панкреатита, во многом определяется совокупностью данных факторов.
Панкреатит поджелудочной железы: симптомы, диагностика, обострение, лечение, осложнения, диета. Питание при хроническом панкреатите
Панкреатит – это воспаление поджелудочной железы, когда выделяемые органом ферменты начинают накапливаться в нем и производят разрушающее действие. Кроме того, ферменты и токсины могут проникнуть в кровоток и навредить другим внутренним органам.
Причины приступа панкреатита
Панкреатит диагностируют у больных желчекаменной болезнью, а также у тех, кто не отказывает себе в чрезмерном употреблении алкоголя и обильных приемах пищи. Регулярный прием алкоголя через 5-7 лет неминуемо приводит к развитию панкреатита. Спровоцировать панкреатит могут и такие факторы, как:
- отравление,
- травма,
- вирусные заболевания,
- операции,
- бесконтрольный прием витаминов группы А,
- аутоиммунные заболевания,
- наследственность.

Как проявляется панкреатит?
Больной с диагнозом панкреатит часто испытывает распространенные симптомы:
- снижение массы тела,
- тошнота, рвота,
- вздутие живота и избыточное газообразование,
- жидкий бесцветный стул,
- зуд кожных покровов,
- изнуряющие боли в животе, усиливающиеся при приеме пищи,
- слабость и раздражительность,
- нарушение сна.
Как обнаружить заболевание?
При продолжительных болях в животе пациенту необходимо обратиться к врачу и пройти ультразвуковое исследование. Для диагностики панкреатита специалист назначит анализы крови, мочи и кала. Диагноз хронический панкреатит ставится также после рентгенологического обследования или КТ.
Виды панкреатита
Различают несколько видов заболевания:
- Острый панкреатит, вызываемый токсическим воздействием алкоголя, других продуктов или лекарственных средств;
- Хронический панкреатит, медленно текущее воспаление поджелудочной железы с постепенным нарушением функциональных параметров органа;
- Реактивный панкреатит, возникающий на фоне обострения заболеваний других органов желудочно-кишечного тракта.

Лечение панкреатита
Главной задачей при лечении панкреатита считается снятие болевых ощущений, налаживание пищеварения и остановка разрушительного процесса. Лечить панкреатит поджелудочной железы необходимо под наблюдением опытного специалиста. Больному назначают обезболивающие средства и спазмалитики, а также ферментные препараты для компенсации ферментной недостаточности.
Что будет, если панкреатит не лечить?
Болезни органов ЖКТ отражаются на работе всего организма. От их правильной работы зависит, насколько хорошо будут получать полезные вещества все органы и ткани. Хронический панкреатит способен спровоцировать сахарный диабет, абсцессы, холецистит, появление кистозных образований, проблемы с органами дыхания, сепсис вплоть до летального исхода.
Диета при панкреатите
Как и любое заболевание органов ЖКТ, панкреатит требует соблюдения определенного меню и особого подхода к приему пищи. В первые дни острого течения заболевания рекомендуется полностью воздержаться от пищи и пить только минеральную воду, способную снизить уровень кислотности. Затем, когда болевой синдром угасает, в рацион допускается вводить каши, нежирное мясо, отварную рыбу. В период лечения категорически запрещено употреблять сырые овощи и фрукты, молочные продукты. Больному рекомендуется полностью отказаться от употребления алкоголя и жирной пищи, острых и соленых продуктов.
Затем, когда болевой синдром угасает, в рацион допускается вводить каши, нежирное мясо, отварную рыбу. В период лечения категорически запрещено употреблять сырые овощи и фрукты, молочные продукты. Больному рекомендуется полностью отказаться от употребления алкоголя и жирной пищи, острых и соленых продуктов.
Для полноценного и качественного лечения панкреатита исключите все факторы, провоцирующие болезнь, принимайте ферментные препараты и соблюдайте диету, приготовьтесь к длительному лечению и не забрасывайте прием назначенных врачом средств, иначе рецидива не избежать.
Проконсультироваться о диагностике и лечении панкреатита и записаться к специалисту вы можете, позвонив в нашу клинику или записавшись через форму на сайте.
УЗНАТЬ ЦЕНЫ
причины развития и формы заболевания, отличительные симптомы и особенности лечения патологии, возможные осложнения и прогноз для жизни
Алкогольный панкреатит – одна из форм острого или хронического панкреатита, причиной возникновения которого является постоянное чрезмерное употребление спиртных и спиртосодержащих напитков.
Алкогольный панкреатит — ведущая причина смертей в группе больных с патологией поджелудочной железы. По статистике смертность в данной группе доходит до 70%.
Этиология и патогенез
Триггерным фактором служит алкоголь, а особенно – его суррогаты. Механизм возникновения алкогольного панкреатита сложен и многообразен. Связно это с тем, что спиртные напитки, попадая в организм человека, действуют патологически сразу в нескольких направлениях.
Алкоголь спазмирует сфинктер Одди (главный сфинктер большого дуоденального сосочка, который регулирует отток панкреатического сока и желчи из общего протока в полость двенадцатиперстной кишки).
В результате спазма возникает застой секрета, что приводит к его обратному забрасыванию в поджелудочную железу.
Из-за агрессивных агентов, которые содержатся в секрете в большом количестве, возникает сначала раздражение, а затем и воспаление поджелудочной железы.
Алкоголь агрессивно воздействует на протоки поджелудочной железы. При этом происходит их атрофия и некроз с последующим замещением этих участков соединительной тканью. Это также способствует застою ферментативного сока, что в итоге приведёт к алкогольному панкреатиту.
Алкоголь раздражает железистые клетки, находящиеся в слизистой оболочке желудка. Это приводит к стимуляции ферментной функции поджелудочной железы, гиперсекреции.
Спиртные напитки повышают вязкость поджелудочного секрета из-за увеличения в нем литостатина (вещество, способствующее камнеобразованию).
Гиперсекреция в условиях повышения вязкости панкреатического сока, в сочетании со спазмом большого дуоденального сфинктера приводит к тому, что давление внутри протоков нарастает, желчь и панкреатические ферменты застаиваются и забрасываются обратно в железу. Там происходит их активация, в результате чего орган повреждается и воспаляется. Если употребление алкоголя не прекратить, то со временем воспалённые участки железы некротизируются, подвергнутся деструкции и распаду.
Частое употребление алкоголя нарушает жировой обмен организма, возникает гиперлипидемия. Такое состояние также способствует возникновению алкогольного панкреатита.
Запомните! Алкогольный панкреатит возникает после ежедневного употребления 100-120 г алкоголя в течение 8-12 лет на фоне хронического алкогольной интоксикации. Также известны случаи, когда панкреатит возникал не на фоне хронического злоупотребления спиртными напитками, а после однократного обильного возлияния, повлекшего за собой острый токсический шок и отравление организма.
Классификация
По форме алкогольный панкреатит может быть острым и хроническим.
- Острый панкреатит имеет внезапное начало, выраженную симптоматику, при этом больные находятся в тяжёлом или крайне тяжёлом состоянии и нуждаются в немедленной госпитализации в стационар или отделение интенсивной терапии.
- Хронический панкреатит характеризуется вялым течением, стёртой клинической картиной. Он протекает с периодами обострения и ремиссии.
 Больные находятся в удовлетворительном состоянии. Лечение больного проводится только в период обострения воспалительного процесса.
Больные находятся в удовлетворительном состоянии. Лечение больного проводится только в период обострения воспалительного процесса.
Признаки и симптомы
Особенной симптоматики алкогольный панкреатит не имеет. Диагноз предполагается на основании жалоб и при наличии длительного алкогольного анамнеза. Обострение возникает на фоне злоупотребления спиртными напитками, незадолго до возникновения симптомов.
Главный признак острого алкогольного панкреатита – боль. Она носит опоясывающий характер, имеет внезапное начало, не купируется спазмолитиками и анальгетиками. Усиление боли наблюдается при резких движениях, наклонах. На высоте боли, как правило, возникает рвота, которая не приносит облегчения состояния.
В момент обострения наблюдаются симптомы интоксикации: повышение температуры тела, слабость, тошнота, понижение артериального давления.
Важно! При тяжёлом течении острого алкогольного панкреатита возникает полиорганная недостаточность, токсический шок, деменция, психоз, дыхательная недостаточность (вплоть до респираторного дистресс-синдрома). Больной находится в терминальном состоянии. Если в первые пару часов не провести медицинское вмешательство, то в 100% случаев наблюдается летальный исход.
При хронизации воспалительного процесса боли носят постоянный характер, однако не достигать порогового значения.
Усиливаются они при употреблении спиртных напитков и жирной жареной пищи, так как в этом случае стимулируется фермент образующая функция поджелудочной железы.
Температуры, как правило, нет, других симптомов интоксикации не наблюдается. Заболевание протекает с периодами обострения и ремиссии.
Лабораторная диагностика
Для подтверждения диагноза больным назначаются следующие клинические анализы:
- Общий анализ крови. Вне обострения алкогольного панкреатита в анализе крови наблюдают умеренный лейкоцитоз.
 При обострении – выраженный лейкоцитоз со сдвигом формулы влево, увеличение скорости оседания эритроцитов, появление С-реактивного белка.
При обострении – выраженный лейкоцитоз со сдвигом формулы влево, увеличение скорости оседания эритроцитов, появление С-реактивного белка. - Биохимический анализ крови. Здесь, прежде всего, определяют уровень амилазы, липазы, билирубина, АлАТ, АсАТ, щелочной фосфатазы, лактатдегидрогеназы (ЛДГ). При обострении воспалительного процесса все эти показатели превышают предельно допустимые значения.
- Биохимический анализ мочи для определения уровня диастазы. При обострении алкогольного панкреатита значение диастазы, по меньшей мере, в 5 раз превышает нормальный. Это позволяет говорить о дебюте или обострении заболевания.
- Ультразвуковое обследование брюшной полости. На сегодняшний день это золотой стандарт диагностики. Здесь можно увидеть диффузные изменения в поджелудочной железе (петрификаты, кальцификаты, участки повышенной и пониженной эхогенности, кисты и другие осложнения). Кроме того, УЗИ позволяет оценить состояние желчного пузыря и печени. Из-за анатомической и функциональной общности этих органов зачастую в них также присутствуют воспалительные или дегенеративные изменения.

- Компьютерная мультиспиральная томография (или магниторезонансная томография). С помощью этого обследования оценивают тяжесть заболевания, стадию алкогольного панкреатита. Определяют целостность структур поджелудочной железы, что в итоге позволяет решить вопрос об оперативном вмешательстве.
- Лапароскопическое вмешательство с целью определения целостности железы и степени её распада.
- При наличии экссудативного выпота в брюшной или плевральной полости проводится диагностическая пункция. Если в пунктате присутствует амилаза, то можно с уверенностью говорить о наличии у больного панкреатита.
Консервативное лечение острого алкогольного панкреатита
При стабильном состоянии пациента госпитализируют в стационар, где в срочном порядке проводят лечебные мероприятия.
Если больной находят в тяжёлом состоянии, то его немедленно госпитализируют в отделение интенсивной терапии, где проводят круглосуточный мониторинг деятельности жизненно важных систем (дыхательной, сердечно-сосудистой).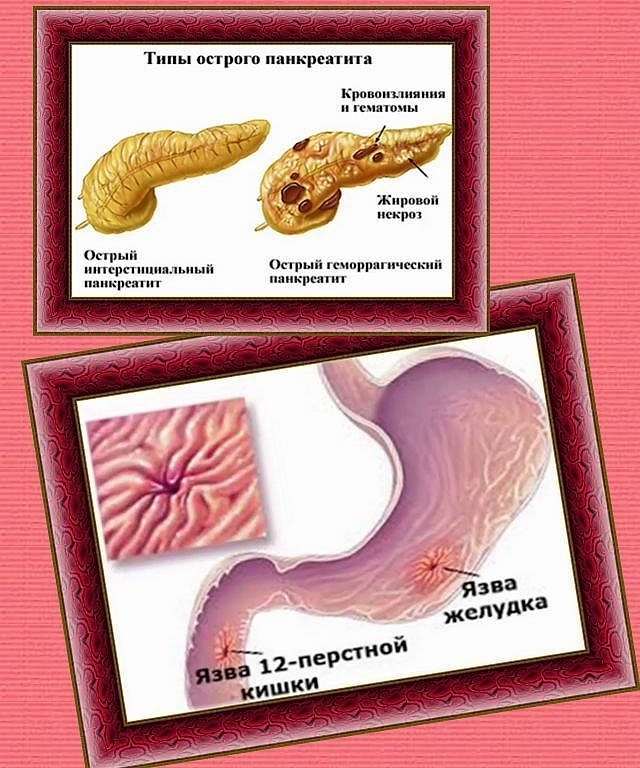
При развитии ДВС-синдрома назначается вливание свежезамороженной плазмы, кровезаменителей и гепарина. При умеренной гипоксии показаны ингаляции кислорода.
При тяжёлой дыхательной недостаточности больного переводят на ИВЛ (искусственная вентиляция лёгких).
Борьба с болью
При алкогольном панкреатите боль носит затяжной характер, высокой интенсивности. Наиболее эффективны наркотические анальгетики, однако применение морфина противопоказано (он вызывает спазм сфинктера большого дуоденального сосочка).
Препараты первой линии – промедол в сочетании с нестероидным противовоспалительным препаратом (Индометацин, Диклофенак и др.).
Иногда при выраженных, некупирующихся болях применяется блокада нервных стволов и сплетений, иннервирующих поджелудочную железу.
Восполнение объёма циркулирующей крови
Для подъёма артериального давления, борьбы с гипотензией и предотвращения шока всем больным алкогольным панкреатитом показано введение кровезаменителей. Коллоидные (Желатиноль, Реополиглюкин) и кристаллоидные растворы (Физиологический раствор, Дисоль, Ацесоль) вводят в объёме до 3-4 литров в сутки.
Коллоидные (Желатиноль, Реополиглюкин) и кристаллоидные растворы (Физиологический раствор, Дисоль, Ацесоль) вводят в объёме до 3-4 литров в сутки.
Профилактика инфицирования и септического шока
Для этого назначается антибиотики широкого спектра действия. Препараты выбора – цефалоспорины III поколения в сочетании с Метронидазолом. Такая комбинация перекрывает как грамм-положительную, так и грамм-отрицательную флору. Антибиотики вводят внутривенно, 2-4 раза в сутки.
Диета
Самый важный компонент консервативной терапии. В первые дни обострения всем больным с алкогольным панкреатитом показан полный голод. Это создаёт функциональный покой железе.
Через 4-5 дней назначается щадящая диета (стол №5) с ограничением трудноперевариваемой, жирной, жареной, солёной и острой пищи.
Полностью исключаются продукты, увеличивающие секреторную активность поджелудочной железы (алкогольные и газированные напитки, кофе, грибы, все виды орехов, свежий хлеб, сладости).
В рацион вводят больше белковой пищи (нежирные сорта мяса и рыбы, крупы, кисломолочные продукты и напитки). Разнообразить питание можно овощами. Из фруктов показано употребление запечённых яблок или груш. Из напитков разрешаются отвары и чаи, кисель, компот из сухофруктов или ягод. Питание обязательно должно быть по часам, пять раз в день, небольшими порциями.
Общая классификация заболеваний поджелудочной железы
Соблюдение диеты – важный компонент лечения алкогольного панкреатита.
Следовать принципам правильного питания нужно не только в стационаре, но и после выписки. Диета должна стать для больного своеобразным образом жизни.
Это поможет предотвратить хронизацию воспалительного процесса или его очередное обострение, удлинит период ремиссии, облегчит симптомы хронического панкреатита.
Консервативное лечение хронического алкогольного панкреатита
Боль купируют комбинацией спазмолитика (Но-шпа, Папаверин, Платиффилин) с нестероидными противовоспалительными препаратами (Индометацин, Диклофенак и др. ). При неэффективности этих препаратов показано введение Промедола или блокада нервных стволов и сплетений.
). При неэффективности этих препаратов показано введение Промедола или блокада нервных стволов и сплетений.
Также как при остром процессе, назначается голод, затем щадящая диета. Для полного обеспечения функционального покоя поджелудочной железе в лечение добавляют блокаторы протонной помпы (Омепразол или Омез) и гистаминоблокаторы (Ранитидин, Фамотидин).
Недостаток секрета поджелудочной железы компенсируют заместительной ферментной терапией. Для этого больному обязателен к употреблению препарат Креон (или Панкреатин) во время каждого приёма пищи. Он не содержит агрессивных желчных кислот, а концентрации пищеварительных ферментов хватает для переваривания поступающих продуктов питания.
Важно! Если после проведённого лечения больной всё также продолжает употреблять спиртные напитки, то излечение панкреатита не возможно ни при каких условиях. Только при полном отказе от спиртных и спиртосодержащих напитков может идти речь о выздоровлении и восстановлении функций поджелудочной железы.
Хирургическое лечение
При запущенных тяжёлых состояниях решается вопрос об оперативном вмешательстве. При этом проводится полная или частичная резекция органа. Операция показана при распаде поджелудочной железы или при возникновении следующих осложнений:
- Свищи (патологические ходы и каналы, соединяющие железу с другими органами).
- Кисты и абсцессы (на месте некротизированных участков образуются участки, заполненные жидкостью). Если жидкость не инфицирована, то эта полость называется киста, если инфицирована и заполнена гноем – абсцессом.
- Наличие раковой опухоли в поджелудочной железе, подтверждённая данными УЗИ, КТ или МРТ и лапароскопии.
- Закупорка главного или добавочного протока поджелудочной железы. В этом случае отток секрета затруднён, железа подвергается ежедневному аутолизу собственными ферментами, что представляет угрозу для жизни пациента.
Профилактика и образ жизни
Важный компонент профилактики – здоровый образ жизни, который предполагает полный отказ от курения и употребления спиртных напитков, особенно суррогатов алкоголя.
На протяжении всей жизни нужно придерживаться принципов здорового питания: упор делается на белковую пищу, от употребления жирных, жареных и трудноперевариваемых продуктов питания отказываются.
Каждый год следует проходить профилактическую консультацию у гастроэнтеролога. Эти простые, но эффективные советы, помогут избежать вам столь неприятного заболевания.
Источник: https://pankreatit.su/alkogolnyi/
Лечение и профилактика алкогольного панкреатита
Алкогольный панкреатит является следствием чрезмерного употребления спиртных напитков, что выявлено в 45% случаев проводимых медицинскими учреждениями исследований.
Заболевание в рецидивирующей форме диагностируется у 40-50% людей, проживающих в промышленно развитых регионах.
Страдающие алкоголизмом не обнаруживают у себя острый панкреатит при жизни, а после смерти при вскрытии у них выявляются изменения в ткани поджелудочной железы.
Алкогольный панкреатит является следствием чрезмерного употребления спиртных напитков, что выявлено в 45% случаев проводимых медицинскими учреждениями исследований.
Панкреатит, возникающий в результате регулярного приема спиртных напитков, приводит к разложению тканей органов желудочно-кишечного тракта и центральной нервной системы.
В наибольшей степени страдают печень, поджелудочная железа и головной мозг.
После алкоголя в организме больного развивается оксидативный стресс, приводящий к формированию свободнорадикального механизма повреждения поджелудочной железы.
Заболевание вызывает медленную деградацию личности.
Болезнь представляет собой тяжелый воспалительный процесс. Развитие рецидивирующей панкреатической формы заболевания поджелудочной железы у женщин, принимающих алкоголь, происходит стремительнее, чем у мужчин.
В организме больного наблюдаются функциональные изменения, из-за которых расстройству подвергается вся система желудочно-кишечного тракта.
Воздействие алкоголя на организм больного нарушает функции железы, называемой сфинктером Одди и обеспечивающей работоспособность органов ЖКТ.
Симптомы
Симптомы панкреатита при алкогольной зависимости у большинства пациентов проявляются спустя несколько лет после начала регулярного приема спиртосодержащих напитков.
Симптомы панкреатита при алкогольной зависимости у большинства пациентов проявляются спустя несколько лет после начала регулярного приема спиртосодержащих напитков. Наблюдается сильная рвота, ноющая боль с левой стороны живота сверху, усугубляемая лежачим положением, возникает жидкий стул. Оттенок кожи больного становится желтоватым.
Если местом проживания страдающего алкоголизмом является промышленный регион, то проявление у больного первых признаков панкреатита наблюдается через 3-4 года. Благоприятная экологическая обстановка увеличивает срок появления первых симптомов панкреатита до 10-15 лет.
Скорость проявления заболевания не зависит от типа употребляемого больным алкогольного напитка (водка либо коньяк, пиво или вино).
Степень поражения поджелудочной железы тоже не оказывает сильного влияния на срок появления первых симптомов болезни. Главную роль играет спиртовая доза, принимаемая больным.
Она влияет на степень некроза поджелудочной железы и печени, оказывая разрушительное воздействие на органы.
Лекарства при панкреатите назначаются врачом в зависимости от степени выраженности клинических симптомов.
Диагностика
Исследования, проведенные клиниками и государственными медицинскими научными учреждениями США, Канады, Израиля и Германии, доказали, что панкреатит является результатом злоупотребления алкогольными напитками на фоне патологии поджелудочной железы. Панкреатический сок и ферменты, вырабатываемые этим органом желудочно-кишечного тракта, блокируются из-за формирования в протоках железы пробок. С течением времени появившиеся в тканях органа образования кальцифицируются фиброзной тканью.
Диагностика осуществляется лабораторным способом. Лечащий врач может назначить магнитно-резонансную холангиопанкреатографию или компьютерную томографию. Точный диагноз ставится только после существенного разрастания фиброзной ткани поджелудочной железы, а не на начальном этапе развития болезни.
Развитие панкреатита на фоне алкоголизма выявляется по результатам анализов крови. Учитывается количество лейкоцитов с эритроцитами, которые на более поздней стадии болезни содержит моча больного. Это свидетельствует о воспалительном процессе в организме пациента.
Учитывается количество лейкоцитов с эритроцитами, которые на более поздней стадии болезни содержит моча больного. Это свидетельствует о воспалительном процессе в организме пациента.
Лечение
Употребление препаратов при панкреатите помогает улучшить состояние поджелудочной железы.
Врачи назначают лечение, если диагноз панкреатит у страдающих алкоголизмом подтвержден проведенным обследованием. Терапия заключается как в приеме лекарственных средств, так и в соблюдении строгой диеты, назначенной врачом. Правильное питание при алкоголизме позволяет ускорить выздоровление, предотвратив развитие осложнений.
Если страдающий алкоголизмом не соблюдает порядок проведения лечебных процедур, это вызывает обострение панкреатита. У пациента наблюдается ухудшение состояния здоровья, постоянные боли в области поджелудочной железы, рвота и потеря веса. Если восстановить организм с помощью лечебных методов невозможно, то заболевание приобретает рецидивирующую форму.
Медикаментозное
Медикаментозное лечение назначается в индивидуальном порядке на основе симптомов.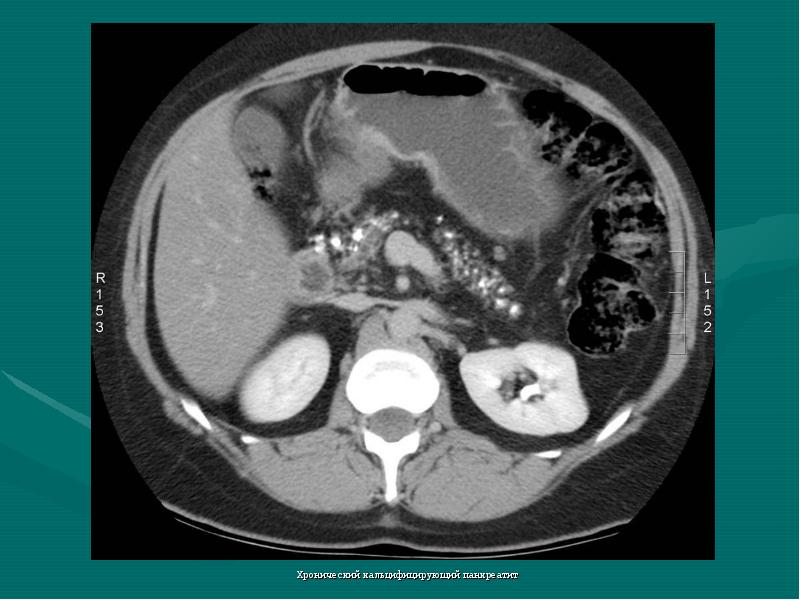
Устранить их позволяют спазмолитики и ферментативные препараты. Они улучшают работу пищеварительной системы, состояние протоков, снижают нагрузку на железы, обеспечивают наличие недостающих ферментов, сопутствующих нормальному расщеплению белков, углеводов, жиров, аминокислот, поступающих в желудочно-кишечный тракт.
При неправильном лечении панкреатита у алкоголиков могут быть абсцессы, присоединение бактериальной флоры, образование кист, свищей и полипов в поджелудочной железе.
Гастроэнтеролог может назначить прием следующих медикаментозных средств при интоксикации организма:
- Мезим.
- Индометацин.
- Панкреатин.
- Фестал.
- Но-Шпа.
- Диклофенак.
- Парацетамол.
Комплексный прием этих средств при панкреатите алкогольного типа оказывает обезболивающий эффект, устраняет раздражение слизистой оболочки, улучшает обмен веществ, а также позволяет организму больного лучше усваивать питательные вещества, витамины, минералы. Применяются медикаменты, которые выводят из крови токсины и вредные вещества.
Применяются медикаменты, которые выводят из крови токсины и вредные вещества.
При алкогольном панкреатите прием медикаментов должен быть комплексным.
Диета
Для больных панкреатитом предусматривается диетотерапия. Важен отказ пациента от употребления спиртных и спиртосодержащих напитков. Лечение щадящей диетой начинается с воздержания от пищи. Рекомендуется прием чистой воды в течение 1-3 дней. Это позволяет разгрузить поджелудочную железу и достичь ее полного покоя, устранить болевой синдром.
Длительность диеты составляет минимум 6 месяцев. Несоблюдение назначенной врачом лечебной диеты и возврат к употреблению алкоголя приводят к обострению симптомов панкреатита. Вылечить рецидивирующее заболевание становится трудно.
Питание
В рацион следует ввести белковую пищу, разнообразив питание нежирными сортами мяса и рыбы, овощами, крупами, кисломолочными продуктами и напитками. Из фруктов лучше есть запеченные яблоки или груши, употреблять компоты из ягод и сухофруктов. Питаться следует 5 раз в день в установленное время малыми порциями. Диета при панкреатите на фоне алкоголизма предполагает рацион из:
Питаться следует 5 раз в день в установленное время малыми порциями. Диета при панкреатите на фоне алкоголизма предполагает рацион из:
- пюрированных каш;
- овощей;
- легких овощных супов;
- настоя шиповника;
- отваров и настоев лекарственных растений.
Продукты можно отваривать, запекать или готовить на пару. Они не должны оказывать раздражающее влияние на больной орган.
Принимать пищу небольшими порциями, которые не должны превосходить размерами ладонь, сохраняя при этом высокую калорийность. Питание должно быть частым и регулярным (не менее 5 раз в стуки).
Во время диеты больной не должен употреблять жирную, жареную, острую, копченую и соленую пищу. Из рациона необходимо полностью исключить продукты, употребление которых приводит к усилению секреторной активности поджелудочной железы. К ним относятся:
- газировка;
- крепкий кофе и чай;
- алкогольные напитки;
- грибы;
- любые орехи;
- кондитерские изделия;
- фастфуд;
- авокадо;
- свежий хлеб.
Страдающему алкоголизмом при панкреатите необходимо отказаться от любых доз алкоголя. Запрещено употребление животных жиров. Полезно принимать растительное и сливочное масло, но в минимальных количествах.
Осложнения и последствия
Ускоренное опорожнение кишечника и желудка при панкреатите у страдающих алкоголизмом не соответствует нормальному состоянию здоровья. Заболевание сопровождается не только поносом, но и запорами, которые развиваются из-за приема медикаментов.
Лечение панкреатита на фоне алкоголизма медикаментами устраняет нарушение функций поджелудочной железы. Терапия лекарственными средствами с содержанием вазелинового и касторового масел, калия и магнезии позволяет купировать болевой синдром в желудочно-кишечном тракте при запорах.
Чтобы избежать боли, не следует:
- повторно принимать лекарства;
- вести неподвижный образ жизни;
- недоедать.
Результатом неправильного лечения панкреатита у алкоголиков могут быть:
- абсцессы;
- присоединение бактериальной флоры, распространяющейся от желудка до двенадцатиперстной кишки;
- образование кист, свищей и полипов в поджелудочной железе.
Отсутствие симптомов заболевания затрудняет проведение диагностирования.
Тяжелые случаи
Если терапия не дает положительного результата, то при любых нарушениях функции поджелудочной железы на фоне алкоголизма наблюдаются тяжелые случаи панкреатита:
- диабет;
- развитие злокачественной опухоли;
- панкреонекроз.
Эти патологии опасны для жизни страдающего алкоголизмом, поскольку панкреатит в тяжелой стадии невозможно излечить медикаментозными способами.
Радикальный метод решения проблемы — хирургическое вмешательство, применяемое в редких случаях. Операция связана с удалением части пораженной некрозом поджелудочной железы.
Особо тяжелые случаи панкреатита у страдающих алкоголизмом людей связаны с удалением органа полностью.
Если состояние пациента тяжелое, то требуется незамедлительно провести хирургическое вмешательство.
Профилактика
Пациентам с диагностированным панкреатитом на фоне хронического алкоголизма запрещено употребление спиртных напитков, которые содержат вредные токсины. Больные не должны курить и питаться продуктами, вызывающими активную ферментацию поджелудочной железы. Следует находить время на занятия спортом, гулять на свежем воздухе.
Страдающим алкоголизмом важно соблюдать диету: нельзя употреблять жирные и жареные блюда. Больной должен регулярно посещать врача-гастроэнтеролога для правильного лечения заболевания в тяжелой форме. Шансы на восстановление поджелудочной железы появляются только при незначительных патологических изменениях структуры органа.
Прогноз жизни
Прогноз жизни при панкреатите на фоне алкоголизма не является благоприятным. Чаще всего заболеванием страдают мужчины после 40 лет, так как эта категория в наибольшей степени употребляет спиртные напитки различного качества. В лучшем случае пациент будет несколько лет испытывать острые приступы боли до тех пор, пока не бросит пить. Отказ от спиртных напитков может прекратить развитие деструктивных процессов в поджелудочной железе.
Средний показатель выживаемости на ближайшее время составляет:
- на 10 лет — 70-80%;
- на 20 лет — 45%.
Поджелудочная железа и прилегающие ткани, пораженные некрозом, часто не оставляют больному алкоголизмом шансов на выживание.
Только эффективная терапия позволяет достичь устойчивой ремиссии до 8 лет и увеличить продолжительность жизни страдающего алкогольной зависимостью.
Источник: https://pankreatit.pro/vidi/hronicheskiy/klassifikatsiya/alkogolniy
Сколько может прожить человек с панкреатитом?
Поджелудочная железа – это паренхиматозный орган смешанной секреции, выполняющий следующие функции:
- выработка пищеварительного сока, необходимого для переваривания еды;
- образование гормонов, которые влияют на функционирование клеток организма (инсулин, глюкагон, соматостатин).
При нарушении работы поджелудочной возникает опасный недуг – панкреатит, прогноз которого зависит от определенных факторов. По статистике, взрослые мужчины страдают им чаще, чем женщины, и он может сократить длительность жизни человека.
Виды панкреатита
Выделяют 2 вида недуга:
Острый панкреатит возникает впервые. Воспалительный процесс длится непродолжительное время и затрагивает клетки паренхимы, которые в результате повреждаются активированными ферментами.
Выделяют следующие типы острой формы:
- интерстициальный;
- геморрагический;
- гнойный;
- панкреонекроз.
Хронический панкреатит возникает после многократных повторений острой формы заболевания, но при начальных изменениях симптомы часто отсутствуют. Панкреатит беспокоит больных довольно продолжительное время, в результате чего ткань паренхимы замещается на рубцы, и ее поверхность становится поврежденной.
Выделяют следующие формы хронического вида:
- алкогольный;
- билиарный;
- токсический;
- инфекционный;
- ишемический;
- идиопатический.
Что влияет на продолжительность жизни при панкреатите?
Далёкие от медицины люди часто не знают, от чего зависит продолжительность жизни человека, имеющего в своем анамнезе панкреатит.
Наиболее значимыми причинами являются:
- Течение патологии. При острой форме вероятность наступления летального исхода выше, по сравнению с хронической.
- Тяжесть состояния. Чем тяжелее протекает недуг, тем больше риск, что он разовьется фатально.
- Наличие осложнений. Если происходит омертвление тканей, смерть наступает в 50% случаев. Внутренние органы не справляются с действием токсинов, развивается сердечная и почечная недостаточность. Иногда возникают кровотечения, которые также становятся причиной смерти.
- Сопутствующее заболевание: сахарный диабет, злокачественные опухоли, патология желчного пузыря и 12-перстной кишки, гельминтозы (у ребёнка). На фоне тяжелых нарушений в организме риск летального исхода возрастает.
- Возраст. Чаще всего смертельные случаи встречаются у пациентов старше 70 лет.
- Своевременность получения и качество медицинской помощи. Чем раньше врач начал лечить пациента с панкреатитом, прописывая ему адекватную терапию, тем больше шансов на благоприятный исход.
- Безукоризненное соблюдение назначений лечащего врача и диеты. Когда человек ответственно относится к собственному здоровью, принимает прописанные таблетки, выживаемость в таких случаях достигает 80%. Если он игнорирует врачебные рекомендации, не пьет лекарство, показатель снижается в 2 раза.
- Отказ от алкоголя. Исключение вредной привычки ведет к уменьшению повреждающего действия.
Сколько живут с хроническим панкреатитом?
Продолжительность жизни часто сокращается на 10–20 лет. Это связано с тем, что при неработающей железе организм не справляется с дополнительной нагрузкой.
Каковы прогнозы лечения заболевания?
Согласно статистике, с острой формой и тяжелым течением заболевания летальный исход наступает в 30% случаев. У 15% людей наступает выздоровление, а оставшихся ожидает повторное обострение патологии (рецидив). Пациент с хронической формой и легким течением при адекватной терапии может прожить столько же, сколько и здоровый человек.
По данным наблюдений европейских специалистов, выживаемость людей в течение первых 10 лет заболевания составляет 70%, 20 лет – 45%.
При появлении осложнений или необходимости проведения оперативного вмешательства она снижается.
Если в пораженном органе развивается злокачественная опухоль, прогнозирование пропорционально уменьшается на 4% за 20 лет при условии того, что лечение проведено правильно.
Если больной ведет здоровый образ жизни и отказался от употребления алкоголя, то первые 10 лет он проживет в 80% случаев. Когда человек игнорирует все врачебные рекомендации, не соблюдает диету и не избавляется от вредных привычек, средняя продолжительность жизни выявляет снижение показателя в 2 раза.
Причина смертности при панкреатите
Болезнь характеризуется тяжестью течения и высоким риском наступления летального исхода. Чем опасно это состояние, и почему умирает пациент, рассмотрим далее.
Панкреонекроз
Панкреонекрозом называют осложнение, при котором происходит отмирание частей или всей поджелудочной железы.
Основная причина такого состояния заключается в повреждении органа собственными ферментами и возникновении воспалительных процессов.
Провоцирующими факторами считаются злоупотребление алкоголем, калькулезный холецистит, травмы брюшной полости и ранее перенесенные хирургические вмешательства.
Панкреонекроз отличается далеко не высокой выживаемостью: в 40–70% случаев наступает летальный исход. Если помощь не оказывается своевременно, показатель существенно возрастает.
Рак поджелудочной железы
Характеризуется агрессивным течением и быстрым распространением по всему организму. В большинстве случаев приводит к смерти.
Если рак был обнаружен на операбельной стадии, проводится хирургическое вмешательство, при котором полностью удаляется орган или его больная часть.
Причинами рака чаще всего являются: курение, неправильное питание, чрезмерный прием алкоголя, нарушение пищеварительной функции, генетические факторы.
Летальность после операции
Хирургическое вмешательство на поджелудочной отличается сложностью и высокими показателями смертности. Удаление органа связано с трудностями, так как он находится в близости с крупными сосудами, почками и обладает общим кровотоком с 12-перстной кишкой. Высокоактивные ферменты нередко переваривают ткань паренхимы, и на нее довольно сложно накладывать швы.
Пациенту приходится соблюдать постельный режим, проводя много времени в лежачем положении. Все это грозит развитием осложнений в послеоперационный период, из-за чего повышается угроза летального исхода. Если операция прошла успешно, пациента ждет долгий путь восстановления.
Как продлить срок жизни?
Несмотря на опасность патологии, существуют способы, позволяющие улучшить примерный прогноз и подарить пациенту дополнительные годы жизни.
Профилактика и образ жизни
Помимо приема препаратов, которые лечащий доктор указывает в истории болезни, нужно придерживаться правил, предупреждающих прогрессирование недуга и риск возникновения осложнений. Благодаря соблюдению этих рекомендаций пациент проживет намного дольше.
Нужно уделять внимание не только физическому здоровью, но и психологическому. Специалисты советуют людям с патологией изменить свой образ жизни, избегать нервного перенапряжения и своевременно проходить врачебные осмотры.
Несмотря на положительные отзывы о применении средств народной медицины, предварительно всё-таки стоит проконсультироваться с лечащим врачом во избежание осложнений.
Рекомендуется придерживаться следующих правил:
- полностью исключить алкоголь, сигареты и наркотические вещества;
- умеренное занятие спортом;
- распорядок дня должен включать в себя полноценный ночной сон;
- выработка положительного настроя и устойчивости к стрессу.
Диета
Больные в домашней обстановке могут справиться с болью и тошнотой, уменьшив нагрузку на пищеварительную систему:
- Исключение из меню жирных, жареных и острых блюд. Следует отдавать предпочтение вареной, печеной или тушеной еде.
- Частое употребление пищи небольшими порциями. Желательно кушать не менее 6 раз в сутки, а объем одной порции не должен превышать 250 г. Перерыв между трапезами составляет 2,5–3 часа.
- Суточный объем углеводов не должен превышать 300 г, а жиров – 70 г. Они крайне вредно воздействуют на поджелудочную.
- Проведение обработки продуктов. Для уменьшения выраженности воспалительного процесса медики советуют есть блюда, порезанные на кусочки, тщательно их пережевывая, или в протертом виде.
- Диета подбирается так, чтобы в ней было высокое содержание белка. Вещество необходимо добавлять в рацион до 150 г в день.
- Соблюдать питьевую норму. Людям требуется потреблять около 2 л воды. Доктора рекомендуют совершать несколько глотков каждые полчаса.
Выделяют список запрещенных блюд, из-за которых поджелудочный сок начинает усиленно вырабатываться. Крайне нежелательно принимать в пищу следующие продукты:
- мясо и рыба жирных сортов;
- еда в консервированном виде;
- колбасные изделия;
- молочные продукты с высоким содержанием жира;
- икра;
- соусы, включая майонез, кетчуп;
- бобовые;
- овощи – томаты, щавель, капуста и редис;
- кислые фрукты;
- злаковые продукты – пшено, кукуруза и ячмень;
- кондитерские изделия.
Вредные привычки
Злоупотребление спиртным является основной причиной развития недуга и его осложнений. В результате возникает спазм протоков, блокировка оттока желчи, что провоцирует воспалительный процесс.
Этанол разрушает клетки паренхимы, приводя к появлению на ней рубцов и нарушению кровообращения. Орган истощается, и происходит выраженное расстройство функции пищеварения.
Чтобы остаться живым, алкоголик должен прекратить употребление спиртных напитков.
Курение также оказывает разрушительное воздействие на поджелудочную: вредная привычка провоцирует усиленную выработку ферментов, которые при отсутствии еды поражают ткани паренхимы.
Содержащиеся в сигарете токсические вещества могут вызвать злокачественные новообразования, сахарный диабет, нарушения в работе сердца и легких, что значительно уменьшает срок жизни.
Избавление от вредной привычки – важное условие для успешной терапии.
Чтобы жить как можно дольше, больному придется приложить немало сил: принимать медикаменты, соблюдать диету и выполнять все меры профилактики заболевания.
Помните: вы проживете дольше, если будете точно и постоянно выполнять все врачебные рекомендации.
Источник: https://pankreatit03.ru/prognoz-zhizni.html
Алкогольный панкреатит: симптомы и лечение, острый, продолжительность жизни
Регулярное употребление спиртного может спровоцировать алкогольный панкреатит и множество других тяжелых заболеваний, которые могут стать причиной смерти. Панкреатит — это воспаление поджелудочной железы. Заболевание может протекать в острой и хронической формах. Острая форма заболевания часто несет угрозу для жизни.
Люди часто задают вопрос о том, почему возникает алкогольный панкреатит и какие меры необходимо принять для предотвращения развития заболевания. Для этого нужно разобраться в том, какие функции выполняет поджелудочная железа.
Орган состоит из 3 частей: голова, тело и хвост, весит около 100 г, длина примерно 15 см. Располагается на 7-10 см выше пупка, в положении лежа располагается под желудком, отсюда и произошло название железы.
Поджелудка — железа смешанной секреции, так как производит пищеварительные ферменты, выделяя их ЖКТ, и гормоны, которые выделяются в кровь.
Алкогольный панкреатит
Острый алкогольный панкреатит — это поражение тканей поджелудочной железы в результате регулярного чрезмерного употребления алкоголя.
Повреждение ткани железы приводит к частичному или полному прекращению ее функционирования, в результате чего происходит нарушение выработки пищеварительного секрета и гормонов.
Этиловый спирт и продукты его распада напрямую воздействуют на орган, регулярно отравляя его ткани.
Алкоголь действует на поджелудочную железу и органы пищеварительного тракта следующим образом:
- в результате интоксикации органа продуктами распада этанола состав секрета меняется, в нем возрастает количество протеинов;
- в желудке начинает активно вырабатываться хлористоводородная кислота;
- печень вырабатывает повышенное количество желчи;
- под влиянием повышенной кислотности в 12-перстной кишке начинается усиленная выработка панкреозимина и холецистокинина;
- повышенное содержание протеинов в пищеварительных соках приводит к коагуляции белков (возникают крупные белковые формирования), в результате белки оседают на стенках органа, образуются белковые бляшки, осевшие на стенках 12-перстной кишки белки создают препятствие для оттока пищеварительного секрета, происходит его застой в каналах поджелудочной железы;
- пищеварительные ферменты в результате застоя проникают в ткани поджелудочной железы и начинают их переваривать.
В норме ферменты, которые генерируются поджелудочной железой, находятся внутри железы в неактивном состоянии, потому и не могут нанести вред тканям органа. Активация ферментов происходит в протоке железы, после чего они выводятся в пищеварительный тракт. При закупорке выводного протока происходит разрушение тканей органа.
Формы алкогольного панкреатита
Хронический алкогольный панкреатит может возникнуть в 2 случаях:
- Запущенный острый панкреатит.
- Как самостоятельное заболевание. Может возникнуть при употреблении всего лишь 20 мл алкоголя в сутки (в перерасчете на чистый спирт). В большинстве случаев хроническая форма заболевания возникает в результате регулярного употребления алкоголя (первые признаки панкреатита могут проявиться уже на второй год регулярного употребления алкоголя).
Острый панкреатит может проявиться в результате однократного употребления большого количества спиртного. Шанс получить приступ возрастает, если пациент является заядлым курильщиком, а во время распития алкогольных напитков употреблял жирную пищу.
Симптомы патологии
При алкогольном панкреатите симптомы заболевания нарастают постепенно, так как перерождение тканей органа в результате закупорки выводящих протоков происходит медленно. Основной симптом — возникновение сильных болевых ощущений в центральной области живота (эпигастральная область).
Длительность болей во время приступа может варьироваться от нескольких часов до нескольких дней. Боли усугубляются после приема пищи. Следует помнить, что приступ острого панкреатита — серьезное состояние, которое требует немедленной госпитализации.
Если не начать лечение, последствия могут быть очень серьезными, вплоть до летального исхода.
В зависимости от степени тяжести заболевания симптомы и лечение могут различаться.
Сопутствующие признаки развивающегося заболевания:
- тошнота и рвота, которые усиливаются после приема пищи или спиртного;
- отсутствие аппетита, отрыжка и метеоризм;
- боли в животе опоясывающего характера, отдающие в спину или под лопатку;
- при ремиссии заболевания боль не исчезает, а принимает ноющий характер;
- быстрая потеря веса, вызванная нарушением работы пищеварительного тракта и снижением количества потребляемой пищи;
- присутствие жира в кале, изменения стула;
- незначительное повышение температуры, слабость, сонливость.
Если обнаружен хотя бы 1 тревожный признак развития серьезной патологии, необходимо обратиться к врачу, так как воспаление со временем способно перейти на окружающие ткани, могут возникнуть осложнения, которые повлекут за собой необратимые последствия в железе.
Диагностика и лечение заболевания
При ультразвуковом и других обследованиях структура ткани не изменяется, орган в размерах не увеличивается, симптоматика отсутствует, поэтому диагностировать заболевание часто удается только тогда, когда уже начались некротические процессы в ткани железы. Изменения становятся заметными тогда, когда воспалительный процесс становится обширным и появляется отечность железы, при биохимическом анализе крови выявляются воспалительные маркеры.
Лечение алкогольного панкреатита начинается с голодания, которое длится до 4 суток. В качестве питья используется лечебная столовая минеральная вода без газов — Ессентуки-14.
Эти меры отключат поджелудочную железу от участия в пищеварительном процессе. После этого специалист назначит диету, которую нужно обязательно соблюдать.
Необходим полный отказ от употребления спиртного и курения, больной должен избегать стрессов, вести здоровый образ жизни, полностью соблюдать рекомендации врача.
Дополнительно могут быть назначены витамины, препараты ферментной группы, обезболивающие и противорвотные средства.
Если диета и медикаменты не приносят удовлетворительного результата, может быть проведено хирургическое вмешательство, которое включает в себя удаление части железы, вскрытие абсцессов, удаление свищей и другие процедуры.
Последствия и возможные осложнения заболевания
Осложнения, вызванные панкреатитом, можно разделить на следующие группы:
- образование свищей;
- образование кист;
- механическая желтуха;
- сахарный диабет;
- аденокарцинома.
При механической желтухе происходит интоксикация организма желчью, кожа приобретает желтоватый цвет, склеры глаз желтеют.
В результате перерождения ткани поджелудочной железы гибнут клетки, вырабатывающие инсулин, нарушается контроль сахара в крови, наступает сахарный диабет, человек всю жизнь вынужден принимать инсулин в виде инъекций и контролировать количество сахара в крови.
Перерождение ткани в злокачественное новообразование (аденокарциному) несет большую опасность здоровью и может сократить продолжительность жизни.
Источник: https://MedicalOk.ru/podzheludochnaya/pankreatit/alkogolnyj-pankreatit.html
МРТ Центр в Санкт-Петербурге — Острый панкреатит
Заболевание поджелудочной железы, которое характеризуется ее воспалением, а также усугубляется гнойной инфекцией – называется панкреатитом. В случае с острым панкреатитом, процессы протекают намного быстрее и возможен летальный исход, если вовремя не обратиться к врачу и не начать лечение. Также острый панкреатит следует понимать как обострение хронического, со всеми вытекающими отсюда последствиями.
Диагностика
Диагностировать острый панкреатит по первичным признакам практически невозможно и необходимо проходить исследование. Из первичных признаков следует выделить:
- тошнота;
- рвота;
- боли в животе.
Эти признаки могут свидетельствовать о множестве заболеваний, поэтому без специального медицинского исследования не обойтись. Кстати, стоит заметить, что при рвоте пациенту легче не становится, а происходит обезвоживание организма, что пагубно влияет на протекание болезни. Из медицинских исследований используют следующие:
- УЗИ;
- рентгенография;
- лапароскопия;
- компьютерная томография;
- ангиография;
- эндоскопия.
Лечение
Первым и самым главным способом лечения острого панкреатита является голодание, первичным результатом которого должна стать дезинтоксикация организма. Важно предусмотреть и не допустить появление осложнений в протекании болезни, таких как гнойные осложнения. Для их предупреждения используется антибактериальная терапия. Необходимо подобрать антибиотик, который подходит именно для вашего организма и будет для него максимально эффективным, причем высокая цена антибиотика совсем необязательно говорит о том, что дорогие препараты лучше и эффективнее лечат.
Хирургическое вмешательство не всегда может решить вопрос выздоровления раз и навсегда и повторные операции не редкость. Но при повторных оперативных вмешательствах значительно увеличивается риск летального исхода. В некоторых случаях применяются застежки-«молнии», которые позволяют неоднократно проводить оперативное вмешательство, но они, как правило, не обеспечивают надлежащее внутрибрюшное давление, что является опасным для пациента. Препараты, которые используются для лечения панкреатита, должны выполнять ряд функций, из которых:
- уменьшение панкреатической секреции;
- уменьшение функции поджелудочной железы;
- противовоспалительные и др.
Но голодание и обильное потребление минеральной воды является неотъемлемой частью лечения панкреатита.
Лечить острый панкреатит в Москве
Острый панкреатит – патология поджелудочной железы воспалительного характера. Развивается недомогание из-за чрезмерной активности ферментов в органе, они расщепляют его ткани. Болезнь требует безотлагательного лечения, поскольку при запущенном течении возможен даже летальный исход.
Спровоцировать развитие панкреатита могут различные факторы. Довольно часто основной первопричиной прогрессирования воспаления поджелудочной железы является чрезмерное употребление алкоголя. Однако возникнуть аномалия может и в результате желчнокаменной болезни из-за того, что конкременты мешают процессу движения желчи по желчным протокам.
Факторы катализаторы для развития острого панкреатита:
- Травмы живота.
- Гастродуоденит, язвенная болезнь.
- Побочные действия антибиотиков, эстрогенов, сульфаниламидов или других фармакологических средств.
- Сужение протока и опухоли поджелудочной железы.
- Инфекции: вирусные гепатиты, эпидемический паротит.
- Операции на желудке, а также желчевыводящих путях.
- Сбой гормонального баланса.
- Паразитические инвазии.
- Нарушения метаболизма.
- Болезни сосудов и т. п.
Во время прогрессирования недуга в поджелудочной железе происходит замещение здорового тканевого слоя на рубцовую ткань. Нарушения в процессе выработки ферментов могут привести к развитию не только панкреатита, но и сахарного диабета.
Симптомы острого панкреатита
Симптоматика при остром воспалении поджелудочной железы всегда развивается ярко. Болевой приступ может возникнуть после употребления алкоголя или «вредной еды».
Признаки острого панкреатита:
- Тошнота, рвота.
- Интенсивная боль в верхней части живота, отдающая в спину.
- Субфебрильная температура тела.
- Частый жидкий стул.
- Отсутствие аппетита.
- Головокружение, снижение артериального давления.
- Обезвоживание организма.
Болевые ощущения могут усиливаться при глубоком вдохе или покашливании. При проявлении специфических для панкреатита симптомов срочно нужно обратиться к доктору, пациентов, как правило, госпитализируют в хирургическое отделение. Потому что заболевание может осложниться образованием гнойников или перейти на другие органы ЖКТ.
Доктора данного направления
Диагностика и лечение острого панкреатита
При обращении пациента с жалобами гастроэнтеролог произведет детальный осмотр, проанализирует характерные симптомы, а также назначит лабораторные анализы урины и мочи. Из инструментальных методов для подтверждения острого панкреатита может быть назначено МРТ поджелудочной железы, УЗИ органов брюшной полости и т. п.
Результаты биохимической диагностики крови при наличии патологии покажут повышенную активность ферментов. Больным также рекомендуют сдать биохимический анализ мочи для определения концентрации амилазы. Если панкреатит прогрессирует, общее исследование крови покажет повышенное количество лейкоцитов.
Когда диагноз острый панкреатит подтверждается, показана срочная госпитализация пациента. Терапия в первую очередь направлена на снижение нагрузки на поджелудочную железу, а также купирование боли. Чтобы избежать инфекционных осложнений больным назначают антибиотики. Для восстановления и коррекции водного баланса показаны инфузии белковых и солевых растворов. Кроме того, могут назначаться ингибиторы протонной помпы и антациды. В первые дни обострения панкреатита запрещено употреблять пищу (вводится парентеральное питание), в область железы для обезболивания прикладывают лёд.
Иногда воспаление в поджелудочной железе может привести к некрозу тканей. В таких случаях показана операция. Хирургическое вмешательство проводят, и если произошло присоединение вторичной инфекции. Восстановление проходимости желчных протоков может производиться посредством эндоскопа. Довольно популярна лапароскопия, поскольку при использовании этой методики снижается риск заражения организма, а также процесс восстановления более быстрый. В тяжелых случаях показано удаление желчного пузыря.
Для диагностики и получения рекомендаций по лечению панкреатита обращайтесь в медицинские центр «Президент-Мед» в Москве и в Видном
Вам также может быть интересно:
Хронический панкреатит
Язва желудка
Риск возникновения рака желудка
Автор: Мамунц Цовинар Алексеевна
Главный врач Президент-Мед г. Видное
Высшее медицинское, Пермский государственный медицинский институт, лечебный факультет, специальность-лечебное дело
Записаться к врачу
ОТЗЫВЫ КЛИЕНТОВ
наталья
Долго собиралась с духом на проведение процедуры гастроскопии и, как оказалось, совершенно зря. При первом общении с доктором сразу попадаешь в атмосферу спокойствия и доброжелательности. это достаточно неприятное исследование Владимир Израилевич сделал очень нежно и безболезненно. Огромное ему спасибо. Руки у него просто золотые. Теперь на контрольную гастроскопию через 6…[…]Смерть от панкреатита: какова вероятность летального исхода?
Можно ли умереть от панкреатита – пугающий вопрос, который возникает в голове при постановке диагноза одним из первых. Для того, чтобы оценить всю опасность воспаления поджелудочной железы, мы обратились к специалистам и готовы из первых уст рассказать вам всю правду о коварной болезни. Каковы симптомы панкреатита, почему появляется заболевание, как предотвратить неблагоприятный исход.
Панкреатит: смертельно ли это заболевание?
Содержание статьи
Согласно обнародованной медицинской статистике, наибольшую опасность представляет острый панкреатит, при котором в 4 случаях из 10 наступает летальный исход! В ходе воспалительного процесса в железе наблюдаются патологические изменения, не совместимые с жизнью. Больший риск и, следовательно, большую летальность имеет геморрагический и смешанный типы панкреатической болезни.
При хроническом панкреатите неблагоприятный прогноз, обусловлен рецидивом и обострением, которые зачастую, случаются по вине пациентов, пренебрегающих наставлениями и рекомендациями лечащего врача.
Смерть от острого панкреатита: как распознать и не допустить трагедии
Столь удручающие цифры заставляют быть более бдительными к своему здоровью. Знание симптоматики облегчает процесс диагностики. Поэтому обратите особое внимание на следующий перечень признаков болезни.
Симптомы острого панкреатита:
- Приступо образные боли опоясывающего характера вверху живота и подреберьях;
- Тошнота и рвота, после которой не наступает чувство облегчения;
- Повышение температуры тела при наличии гнойных очагов воспаления;
- Понижение температуры тела при отечности органа;
- Желтушность или бледность кожных покровов;
- Отрыжка, икота, одышка;
- Сухость и неприятный привкус во рту.
- Понижение артериального давления и др.
Игнорируя недомогания, помните, что панкреатит – это смертельно. Чем раньше вы заподозрите неладное и пройдете обследование, тем выше шанс не просто на выздоровление, но и на сохранение жизни.
Панкреатит: смерть и ее причины
Панкреатическая болезнь поражает лиц обоих полов. В силу основного негативного фактора (алкогольной зависимости), группа риска в большинстве своем представлена мужчинами в возрасте за 40. Однако, когда перешагнут рубеж в 60 лет, гендерные границы стираются: все становятся уязвимы, даже те, кто не употреблял алкогольных напитков и вел правильный образ жизни.
Возрастные изменения делают орган более податливым к заболеваниям. Любая ошибка в питании, смежные заболевания или наследственная предрасположенность могут привести к воспалению железы.
Официально к смерти при панкреатите приводят:
- Изменения структуры экссудата клеток или тканей поджелудочной.
- Жидкость, которая выделяется в ткани при воспалительном процессе, и образование некротических очагов поражения органа.
- Омертвление тканей железы, то есть некроз.
Вышеуказанные обстоятельства убивают в буквальном смысле организм в считанные часы или дни. Редко, когда больному удается прожить более месяца с данными патологиями. Дело в том, что поджелудочная тем временем продуцирует панкреатический сок, который разъедает орган изнутри, без шанса на восстановление.
При правильном порядке вещей, синтезируемый сок поступает в двенадцатиперстную кишку, где переваривает поступившую пищу. Однако в случае, если имеют преграды и секрет не достигает места назначения, сосредоточившись в протоках, он начинает свою активную деятельность в железе, уничтожая клетки и ткани.
Настоящей бомбой, отнюдь далеко не замедленного действия, можно назвать сокогонную смесь из алкоголя, острой и жирной пищи. Именно на дни праздничных застолий приходится наибольшее число острых приступов, в том числе и оканчивающихся смертью.
Для недопущения развития заболевания нужно придерживаться элементарных всем известных принципов:
- Отказ от алкоголя;
- Правильное питание;
- Полноценный сон и отдых;
- Эмоциональная и физическая разгрузка;
- Своевременное лечение заболеваний и обращение к специалистам при подозрениях на сбои в работе организма.
Поменьше нервничайте по пустякам, избегайте стрессов, предпочтите фастфуду сбалансированный рацион, а вместо алкогольной продукции сместите вектор на здоровый образ жизни! Будьте здоровы!
Пожалуйста, оцените статью: Загрузка… Сохранить себе или поделиться с друзьями:
Что такое панкреатит, состояние, которое привело к смерти комика Кевина Барнетта?
Поклонники комика Кевина Барнетта были шокированы ранее на этой неделе, когда появилась новость о том, что 32-летний мужчина внезапно скончался во время отпуска в Мексике. Теперь результаты его вскрытия опубликованы, и похоже, что соавтор Rel умер от «нетравматического кровоизлияния, вызванного панкреатитом», — заявила судебно-медицинская служба Тихуаны в заявлении E! Новости.
Панкреатит — это воспаление поджелудочной железы, большой железы, расположенной за животом.
Ваша поджелудочная железа выполняет две основные функции: вырабатывает инсулин, гормон, регулирующий количество глюкозы в крови, и вырабатывает пищеварительные соки (ферменты), которые помогают вам переваривать пищу, Национальный институт диабета, болезней органов пищеварения и почек ( NIDDK) говорит. Панкреатит — это состояние, при котором эти ферменты повреждают поджелудочную железу и вызывают воспаление.
Панкреатит бывает двух форм. Есть острый панкреатит, что означает, что он возникает внезапно и обычно длится непродолжительное время.Другая форма — хронический панкреатит, а это значит, что он продолжается. Обе формы серьезны и могут привести к осложнениям, сообщает NIDDK.
У большинства людей острый панкреатит выздоравливает, и он проходит через несколько дней после начала лечения, хотя возможна более тяжелая форма острого панкреатита, при которой человек может попасть в больницу на длительный период времени. В некоторых случаях осложнения острого панкреатита могут быть смертельными, говорит SELF Амит Райна, доктор медицины, эксперт по заболеваниям поджелудочной железы из Института здоровья пищеварительной системы и болезней печени Медицинского центра Mercy.
У пациентов с хроническим панкреатитом поджелудочная железа не заживает и не поправляется, сообщает NIDDK. Напротив, со временем это ухудшается, что может нанести длительный вред вашей поджелудочной железе. Осложнения хронического панкреатита также могут быть фатальными, сообщает SELF Антон Бильчик, доктор медицины, профессор хирургии и руководитель отдела желудочно-кишечных исследований Института рака им. Джона Уэйна в Центре здоровья Провиденс Сент-Джонс в Санта-Монике, штат Калифорния. Эти потенциальные осложнения включают псевдокисту (жидкость и мусор, которые скапливаются в карманах вашей поджелудочной железы, которые могут разорваться и вызвать внутреннее кровотечение и инфекцию), серьезную инфекцию, почечную недостаточность, проблемы с дыханием, диабет, недоедание и рак поджелудочной железы, сообщает клиника Майо.
Люди с хроническим панкреатитом обычно сначала перенесли несколько приступов острого панкреатита.
Панкреатит развивается, когда пищеварительные ферменты в вашей поджелудочной железе активируются, пока они еще находятся в вашей поджелудочной железе, раздражая клетки железы и вызывая воспаление, говорится в клинике Майо. Но если у вас несколько раундов острого панкреатита, ваша поджелудочная железа может быть повреждена, что приведет к хроническим проблемам.
«Две наиболее частые причины [панкреатита] связаны с алкоголем и камнями в желчном пузыре», — говорит Бильчик. Небольшая справочная информация: ваша печень вырабатывает желчь (которая помогает расщеплять пищу), и желчь перемещается из вашей печени в желчный пузырь, где она хранится. Камни в желчном пузыре, которые представляют собой твердые частицы пищеварительной жидкости, могут образовываться в желчном пузыре и, возможно, блокировать проток между желчным пузырем и поджелудочной железой, что приводит к воспалению и панкреатиту.
Злоупотребление алкоголем также может вызывать «повторяющиеся травмы» поджелудочной железы, что может привести к хроническому панкреатиту, говорит доктор Райна.«Эти травмы могут быть настолько незаметными, что у вас может быть небольшая боль или что-то еще, — говорит он. «Вы можете медленно разрушить железу и закончить хроническим панкреатитом». Но также возможно заболеть острым панкреатитом из-за одновременного употребления большого количества алкоголя, говорит доктор Бильчик.
Другие состояния, связанные с панкреатитом, включают операцию на желудке, прием некоторых лекарств, курение сигарет, муковисцидоз, семейный анамнез панкреатита, инфекции и рак поджелудочной железы, согласно клинике Майо.
Симптомы панкреатита зависят от вашего типа.
Если у вас острый панкреатит, вы можете испытывать боль в верхней части живота, боль, которая распространяется в спину и ухудшается после еды, жар, учащенный пульс, тошноту, рвоту и болезненность при прикосновении к животу, сообщает клиника Майо. . При хроническом панкреатите у вас может быть необъяснимая потеря веса, боли в верхней части живота и жирные, вонючие фекалии. К сожалению, люди с хроническим панкреатитом обычно испытывают боль ежедневно, Джон Понерос, М.Д., гастроэнтеролог Колумбийского центра поджелудочной железы, входящего в состав Медицинского центра Ирвинга Нью-Йорка, пресвитерианской церкви и Колумбийского университета, рассказывает SELF.
Журналы поджелудочной железы | Список проиндексированных статей
JOP — это рецензируемый журнал с открытым доступом, который два раза в месяц публикует рукописи по соответствующим темам, включая этиологию, эпидемиологию, профилактику, генетику, патофизиологию, диагностику, хирургическое и медицинское лечение заболеваний поджелудочной железы, включая рак, воспалительные заболевания, сахарный диабет, клиническую практику. панкреатология, внутренние болезни, клинические исследования, желудочно-кишечная хирургия, эндокринология, гепатология, лечение острого панкреатита, диабета, протоковой аденокарциномы поджелудочной железы и ее лечения, хронического панкреатита, нейроэндокринной опухоли, муковисцидоза и других врожденных заболеваний.
Представленные материалы включают оригинальные исследования, тематические исследования, нововведения в разработке программ, научные обзоры, теоретический дискурс и обзоры книг. Кроме того, Журнал поощряет представление ответственных предположений и комментариев. JOP. Журнал поджелудочной железы предоставляет актуальные обзоры и обновления, относящиеся к аномалиям поджелудочной железы и терапии, а также текущие аннотированные обзоры исследований, опубликованные в других местах, что делает журнал уникальным и ценным справочным ресурсом. Редакционная коллегия состоит из международных корифеев, которым поручено предоставлять читателям самую свежую информацию, которая будет иметь большое значение для всех, кто работает в области исследований поджелудочной железы.
The JOP. Journal of Pancreas следует процессу простого слепого рецензирования для проверки качества и ценности каждой полученной рукописи. Рецензирование осуществляется под эгидой членов редколлегии журнала. После первичной проверки качества каждая статья рецензируется сторонними экспертами под руководством назначенного редактора. Утверждение по крайней мере двух независимых рецензентов с последующим одобрением редактора является обязательным для принятия любой заявки.
Цитирование
Журнал индексируется: EBSCO, CNKI, ICMJE, THOMSON REUTERS ESCI (EMERGING SOURCES CITATION INDEX), COSMOS, BRITISH LIBRARY и University of Zurich — UZH
Связано с
Сеть сторонников панкреатита
Греческое общество печени, поджелудочной железы и желчевыводящих путей
Белорусский панкреатический клуб
Заявление об открытом доступе
Это журнал с открытым доступом, который позволяет бесплатно получить весь контент для отдельного пользователя или любого учреждения.Пользователям разрешено читать, скачивать, копировать, распространять, распечатывать, искать или ссылаться на полные тексты статей или использовать их для любых других законных целей без предварительного разрешения издателя или автора при условии, что автор предоставлен должный кредит там, где это необходимо. Это соответствует определению открытого доступа BOAI.
Поджелудочная железа
Поджелудочная железа — это длинная плоская железа, расположенная в брюшной полости за желудком. Он производит несколько важных ферментов, которые попадают в тонкий кишечник и помогают пищеварению.Поджелудочная железа также содержит кластеры клеток, называемые островками. Клетки этих островков вырабатывают гормоны, такие как инсулин и глюкагон, которые помогают контролировать уровень глюкозы (типа сахара) в крови.
Связанные журналы поджелудочной железы
Поджелудочная железа, панкреатология, Журнал гепато-билиарно-панкреатических наук, Международный вестник гепатобилиарных и поджелудочных заболеваний
Панкреатит
Панкреатит — это воспаление поджелудочной железы. Поджелудочная железа — это длинный ровный орган, расположенный за животом в верхней части живота.Поджелудочная железа вырабатывает ферменты, которые помогают пищеварению, и гормоны, которые помогают управлять процессом обработки сахара (глюкозы) вашим организмом. Поджелудочная железа может протекать как острый панкреатит, так и хронический панкреатит.
Связанные журналы панкреатита
Панкреатология, Медицинский журнал Новой Англии, Журнал гепато-билиарно-панкреатических наук, Международный вестник гепатобилиарных и панкреатических заболеваний
Функция поджелудочной железы
Поджелудочная железа — это две железы, которые тесно перемешаны в один орган.Первый функциональный компонент — «экзокринный», а второй функциональный компонент — «эндокринный». Экзокринные »клетки, вырабатывающие ферменты, помогающие переваривать пищу, а эндокринная поджелудочная железа состоит из небольших островков клеток, называемых островками Лангерганса.
Связанные журналы функции поджелудочной железы
Поджелудочная железа, заболевания поджелудочной железы и терапия, панкреатология, гепатобилиарные заболевания и заболевания поджелудочной железы International
Острый панкреатит
Острый панкреатит — это внезапное кратковременное воспаление поджелудочной железы.Другой термин, используемый для обозначения острого панкреатита, — это острый некроз поджелудочной железы. Несмотря на высокий уровень лечения, это может привести к серьезным осложнениям или даже смерти. В тяжелых случаях острый панкреатит приводит к кровотечению в железе, серьезному повреждению тканей, инфекции и образованию кисты. Он также может нанести вред другим жизненно важным органам, таким как сердце, легкие и почки. Острый панкреатит диагностируется клинически, но иногда требуется компьютерная томография, полный анализ крови, функциональные тесты почек, визуализация и т. Д.
Связанные журналы острого панкреатита
Гастроэнтерология, эндоскопия желудочно-кишечного тракта, Американский журнал хирургии, панкреатологии, болезней органов пищеварения и печени
Хронический панкреатит
Хронический панкреатит — это постоянное воспаление поджелудочной железы, которое не излечивает и не улучшает, а изменяет нормальную структуру и функции органа.Обычно это наблюдается после приступа острого панкреатита. Еще одна важная причина — употребление алкоголя в больших количествах. Хронический панкреатит может проявляться как эпизоды сильного воспаления в поврежденной поджелудочной железе или как хроническое поражение с постоянной болью или нарушением всасывания. Диабет — частое осложнение, возникающее из-за хронического поражения поджелудочной железы, и требует лечения инсулином.
Связанные журналы хронического панкреатита
Гастроэнтерология, эндоскопия желудочно-кишечного тракта, Американский журнал хирургии, панкреатологии, болезней органов пищеварения и печени
Рак поджелудочной железы
Рак поджелудочной железы — злокачественное новообразование, возникающее из трансформированных клеток, возникающих в тканях, образующих поджелудочную железу.Рак поджелудочной железы (рак поджелудочной железы) в основном встречается у людей старше 60 лет. Если он диагностирован на ранней стадии, то операция по удалению рака дает некоторые шансы на излечение. В целом, чем более развит рак (чем больше он разрастался и распространился), тем меньше шансов, что лечение будет излечивающим. Как экзокринные, так и эндокринные клетки поджелудочной железы могут образовывать опухоли. Но опухоли, образованные экзокринными клетками, встречаются гораздо чаще. Клетки рака поджелудочной железы не погибают программно, а продолжают расти и делиться.
Связанные журналы рака поджелудочной железы
Гастроэнтерология, эндоскопия желудочно-кишечного тракта, Европейский журнал рака, панкреатологии, Американский журнал хирургии
Сахарный диабет
Сахарный диабет — это группа метаболических заболеваний, характеризующихся дефицитом гормона поджелудочной железы инсулина, который возникает в результате нарушения секреции или действия инсулина, либо того и другого. Сахарный диабет Диабет — это хроническое заболевание, а это означает, что, хотя его можно контролировать, он сохраняется на всю жизнь.Существует три основных типа сахарного диабета: 1. СД 1 типа; 2. Тип 2 ДМ; 3. Гестационный диабет.
Связанные журналы сахарного диабета
Исследования и клиническая практика диабета, метаболизм, гастроэнтерология, панкреатология
Хирургия поджелудочной железы
Хирургия поджелудочной железы — сложная процедура и выполняется, когда это единственный вариант, который может привести к длительному выживанию при раке поджелудочной железы и, в некоторых случаях, возможно, имеет потенциальный шанс на излечение.Применяется для лечения хронического панкреатита и других, менее распространенных доброкачественных заболеваний поджелудочной железы. Панкреатодуоденэктомия Уиппла — это операция, наиболее часто выполняемая при опухолях головки поджелудочной железы. Он включает удаление части желудка, всей двенадцатиперстной кишки, части тонкой кишки, головки поджелудочной железы, желчного протока и желчного пузыря, оставляя после себя основные кровеносные сосуды. Основная цель хирургии поджелудочной железы — снятие трудноизлечимых болей и декомпрессия соседних органов.
Связанные журналы хирургии поджелудочной железы
Гастроэнтерология, Эндоскопия желудочно-кишечного тракта, Американский журнал хирургии, Журнал детской хирургии, Панкреатология, Журнал хирургических исследований, Ланцет, Хирургия, Европейский журнал рака, болезней пищеварения и печени, Европейский журнал добавок к раку, Журнал гастроинтестинальной хирургии
Аутоиммунный панкреатит
Аутоиммунный панкреатит (АИП) — это недавно обнаруженный тип хронического панкреатита, который трудно отличить от карциномы поджелудочной железы.Установлено, что аутоиммунный панкреатит (АИП) поддается лечению кортикостероидами, особенно преднизоном. В настоящее время это считается формой гипер-IgG4-болезни. Существует две категории AIP: Тип 1 и Тип 2, каждая с разными клиническими профилями. Пациенты с AIP типа 1, как правило, были старше и имели высокую частоту рецидивов, но пациенты с AIP типа 2 не испытывали рецидивов и, как правило, были моложе. AIP не влияет на долгосрочную выживаемость.
Связанный журнал аутоиммунного панкреатита
Гастроэнтерология, эндоскопия желудочно-кишечного тракта, панкреатология, заболевания органов пищеварения и печени, клиническая гастроэнтерология и гепатология, Отчет по гастроэнтерологии, Американский журнал рентгенологии, Медицинский журнал Новой Англии
Псевдокиста поджелудочной железы
Псевдокиста поджелудочной железы — это заполненный жидкостью мешок в брюшной полости, который иногда также содержит ткани, ферменты и кровь из поджелудочной железы.Псевдокиста поджелудочной железы обычно возникает у пациентов с хроническим панкреатитом. Он также может возникать у людей с травмой поджелудочной железы или после травмы живота. Псевдокиста поджелудочной железы развивается, когда протоки поджелудочной железы повреждены воспалением, возникающим при панкреатите. В отличие от настоящих кист, псевдокисты выстланы не эпителием, а грануляционной тканью. Другие осложнения, возникающие из-за псевдокисты поджелудочной железы, включают инфекцию, кровотечение, непроходимость, разрыв, сдавление мочевыделительной системы, желчевыводящей системы и артериовенозной системы.
Связанный журнал псевдокисты поджелудочной железы
Эндоскопия желудочно-кишечного тракта, Гастроэнтерология, Американский журнал хирургии, Журнал детской хирургии, панкреатология
Островковно-клеточная карцинома
Островоклеточная карцинома — это необычный рак эндокринной поджелудочной железы. На его долю приходится примерно 1,3% случаев рака поджелудочной железы. Он также известен как или несидиобластома. Опухоли из островковых клеток поджелудочной железы могут быть доброкачественными и злокачественными. Островковые клетки производят множество различных гормонов; большинство опухолей выделяют только один гормон, который вызывает определенные симптомы.Существуют различные типы островковых опухолей, такие как: гастриномы (синдром Золлингера-Эллисона), глюкагономы, инсулиномы. Опухоли островковых клеток поддаются лечению даже после метастазирования. Симптомы включают потливость, головную боль, голод, беспокойство, двоение в глазах или нечеткое зрение, учащенное сердцебиение, диарею, язвы в желудке и тонкой кишке, рвоту с кровью и т. Д.
Реализованные журналы островково-клеточной карциномы
Гастроэнтерология, Американский журнал хирургии, Ланцет, Патология человека, Американский медицинский журнал
Трансплантация поджелудочной железы
Трансплантация поджелудочной железы — это передача здоровой поджелудочной железы от донора пациентам с диабетом.Поскольку поджелудочная железа является жизненно важным органом, родная поджелудочная железа пациента остается на месте, а пожертвованная поджелудочная железа помещается в другое место. Это делается потому, что в случае отторжения новой поджелудочной железы у пациента разовьется тяжелый диабет, и он не смог бы выжить без сохранившейся родной поджелудочной железы. Здоровая поджелудочная железа поступает от только что умершего донора или от человека с мертвым мозгом. В настоящее время трансплантация поджелудочной железы обычно проводится людям с тяжелым инсулинозависимым диабетом.
Связанные журналы трансплантации поджелудочной железы
Процедуры трансплантации, гастроэнтерология, панкреатология, The Lancet, Американский журнал хирургии, журнал хирургических исследований
Муковисцидоз
Муковисцидоз (МВ) — это аутосомно-рецессивное генетическое заболевание, поражающее легкие, поджелудочную железу, печень и кишечник. Его основная характеристика — нарушенный транспорт хлоридов и натрия через эпителий, что приводит к густым вязким секретам.Он также известен как муковисцидоз. Ненормальное дыхание — самый серьезный симптом, возникающий в результате частых инфекций легких. Муковисцидоз вызывается мутацией сдвига рамки считывания в гене белка трансмембранного регулятора проводимости (CFTR). Название муковисцидоз было дано из-за образования кисты в поджелудочной железе. Густая секреция слизи, возникающая из-за муковисцидоза, блокирует путь пищеварительных и эндокринных ферментов поджелудочной железы, вызывая полное повреждение поджелудочной железы.
Связанные журналы муковисцидоза
Журнал муковисцидоза, Журнал педиатрии, гастроэнтерологии, Ланцет, Журнал детской хирургии, Журнал аллергии и клинической иммунологии, Журнал трансплантации сердца и легких, Американский журнал хирургии, респираторной медицины, Американский журнал медицины
Патофизиология
Патофизиология или физиопатология — это соединение патологии с физиологией. Патология описывает состояния во время болезненного состояния, тогда как физиология — это дисциплина, которая описывает механизмы, действующие в организме.Патология описывает ненормальное состояние, тогда как патофизиология пытается объяснить физиологические процессы, из-за которых такое состояние развивается и прогрессирует. Другими словами, патофизиология определяет функциональные изменения, связанные с заболеванием или травмой.
Родственные журналы по патофизиологии
Гастроэнтерология, панкреатология, биологическая психиатрия, журнал Американского колледжа кардиологии, патофизиология
Искусственная поджелудочная железа
Искусственная поджелудочная железа — это технология, разработанная, чтобы помочь людям с диабетом автоматически контролировать уровень глюкозы в крови, обеспечивая замену инсулина здоровой поджелудочной железы.Основная цель искусственной поджелудочной железы — обеспечить эффективную заместительную инсулиновую терапию, чтобы контроль уровня глюкозы в крови был нормальным и не было осложнений гипергликемии. Искусственная поджелудочная железа облегчает лечение инсулинозависимых. Эту систему носят как инсулиновую помпу и называют «искусственной поджелудочной железой», поскольку она контролирует и регулирует уровень инсулина так же, как поджелудочная железа у людей без диабета.
Связанные журналы искусственной поджелудочной железы
Гастроэнтерология, панкреатология, Медицинский журнал Новой Англии, Американский журнал хирургии, исследований диабета и клинической практики, метаболизма
Кольцо поджелудочной железы
Кольцо поджелудочной железы — редкое заболевание, при котором часть ткани поджелудочной железы разрастается и окружает двенадцатиперстную кишку.Эта дополнительная ткань возникает из головки поджелудочной железы. Это вызывает сужение двенадцатиперстной кишки, блокируя поступление пищи в оставшуюся часть кишечника. Частота возникновения кольцевидной железы поджелудочной железы составляет 1 случай на 12–15 000 новорожденных. Обычно это происходит из-за аномального или экстраэмбриологического развития. Однако также сообщалось о некоторых случаях заболевания у взрослых. Ранние признаки аномалии включают многоводие, низкий вес при рождении и непереносимость кормления сразу после рождения.
Связанные журналы кольцевидной железы поджелудочной железы
Журнал детской хирургии, Американский журнал хирургии, желудочно-кишечная эндоскопия, ультразвук в медицине и биологии, клиники и исследования в области гепатологии и гастроэнтерологии
Заболевания поджелудочной железы
Поджелудочная железа — это орган, который играет важную роль в пищеварении и производстве гормонов.Заболевания поджелудочной железы включают острый панкреатит, наследственный панкреатит и рак поджелудочной железы. В журнале собрана информация о заболеваниях поджелудочной железы, методах выявления, различных методах лечения и передовых методах лечения заболеваний поджелудочной железы.
Связанные журналы заболеваний поджелудочной железы
Pancreatic Disorders & Therapy, Journal of Hepato-Bili-Pancreatic Sciences, Международный журнал гепатобилиарных и панкреатических заболеваний, Журнал гастроэнтерологии, панкреатологии и заболеваний печени
Каков уровень смертности от острого панкреатита?
Telem DA, Bowman K, Hwang J, Chin EH, Nguyen SQ, Divino CM.Избирательное ведение пациентов с острым билиарным панкреатитом. Дж Гастроинтест Сург . 2009 13 декабря (12): 2183-8. [Медлайн].
Бэнкс П.А., Боллен Т.Л., Дервенис С. и др., Для Рабочей группы по классификации острого панкреатита. Классификация острого панкреатита — 2012: пересмотр классификации и определений Атланты на основе международного консенсуса. Кишечник . 2013 Январь 62 (1): 102-11. [Медлайн].
Haydock MD, Mittal A, van den Heever M, et al, для Сети поджелудочной железы Новой Зеландии.Национальное исследование инфузионной терапии при остром панкреатите: в текущей практике отсутствует надежная доказательная база. Мир J Surg . 2013 Октябрь 37 (10): 2428-35. [Медлайн].
Ai X, Qian X, Pan W. и др. Чрескожный дренаж под контролем УЗИ может снизить смертность от тяжелого острого панкреатита. Дж Гастроэнтерол . 2010. 45 (1): 77-85. [Медлайн].
Li H, Qian Z, Liu Z, Liu X, Han X, Kang H. Факторы риска и исход острой почечной недостаточности у пациентов с тяжелым острым панкреатитом. J Crit Care . 2010 июн.25 (2): 225-9. [Медлайн].
Whitcomb DC, Yadav D, Adam S, et al, для Североамериканской группы по изучению поджелудочной железы. Многоцентровый подход к рецидивирующему острому и хроническому панкреатиту в США: Североамериканское исследование панкреатита 2 (NAPS2). Панкреатология . 2008. 8 (4-5): 520-31. [Медлайн]. [Полный текст].
Elmunzer BJ, Scheiman JM, Lehman GA и др., Для Американского кооператива по исследованию результатов в эндоскопии (USCORE).Рандомизированное исследование ректального применения индометацина для профилактики панкреатита после ЭРХПГ. N Engl J Med . 2012 апр. 12, 366 (15): 1414-22. [Медлайн].
Камисава Т., Фуната Н., Хаяси Ю. и др. Новый клинико-патологический объект аутоиммунного заболевания, связанного с IgG4. Дж Гастроэнтерол . 2003. 38 (10): 982-4. [Медлайн].
Yadav D, Lowenfels AB. Эпидемиология панкреатита и рака поджелудочной железы. Гастроэнтерология . 2013 июн.144 (6): 1252-61. [Медлайн]. [Полный текст].
Пири А.Ф., Деллон Э.С., Лунд Дж. И др. Бремя желудочно-кишечных заболеваний в США: обновление 2012 г. Гастроэнтерология . 2012 ноябрь 143 (5): 1179-1187.e3. [Медлайн]. [Полный текст].
Singla A, Csikesz NG, Simons JP, et al. Объем общенациональной больницы при остром панкреатите: анализ общенациональной стационарной выборки за 1998-2006 гг. Е.П.Б. (Оксфорд) . 2009 11 августа (5): 391-7. [Медлайн].[Полный текст].
Кришна С.Г., Камбодж А.К., Харт П.А., Хинтон А., Конвелл Д.Л. Изменяющаяся эпидемиология госпитализаций при остром панкреатите: десятилетие тенденций и влияние хронического панкреатита. Поджелудочная железа . 2017 Апрель 46 (4): 482-8. [Медлайн]. [Полный текст].
Banks PA. Эпидемиология, естественное течение и предикторы исхода заболевания при остром и хроническом панкреатите. Гастроинтест Эндоск . 2002 г., декабрь 56 (6 доп.): S226-30.[Медлайн].
Morinville VD, Barmada MM, Lowe ME. Рост заболеваемости острым панкреатитом в американском педиатрическом центре третичной медицинской помощи: есть ли большая осведомленность среди ответственных врачей ?. Поджелудочная железа . 2010 января 39 (1): 5-8. [Медлайн].
Ахтар А.Дж., Шахин М. Экстрапанкреатические проявления острого панкреатита у афроамериканцев и латиноамериканцев. Поджелудочная железа . 2004 29 ноября (4): 291-7. [Медлайн].
Huh JH, Jeon H, Park SM, et al.Сахарный диабет связан со смертностью от острого панкреатита. Дж Клин Гастроэнтерол . 2018 Февраль 52 (2): 178-83. [Медлайн].
Уиткомб округ Колумбия. Клиническая практика. Острый панкреатит. N Engl J Med . 2006 18 мая. 354 (20): 2142-50. [Медлайн].
Suppiah A, Malde D, Arab T, et al. Прогностическая ценность отношения нейтрофилов-лимфоцитов (NLR) при остром панкреатите: определение оптимального NLR. Дж Гастроинтест Сург .2013 Апрель 17 (4): 675-81. [Медлайн].
Mikolasevic I, Orlic L, Poropat G, et al. Безалкогольная жирная печень и тяжесть острого панкреатита. Eur J Intern Med . 2017 Март 38: 73-8. [Медлайн].
Котари С., Калиновский М., Кобешко М., Альмуради Т. Компьютерная томография в диагностике острого неосложненного панкреатита: полезность против стоимости . Мир Дж. Гастроэнтерол . 2019 7 марта. 25 (9): 1080-7.[Медлайн]. [Полный текст].
[Рекомендации] Теннер С., Бэйли Дж., ДеВитт Дж., Ведж С.С. и Американский колледж гастроэнтерологии. Рекомендации Американского колледжа гастроэнтерологии: ведение острого панкреатита. Ам Дж. Гастроэнтерол . 2013 сентябрь 108 (9): 1400-15; 1416. [Медлайн].
[Рекомендации] Веге С.С., Зиринг Б., Джайн Р., Моайеди П. и Комитет по клиническим рекомендациям Американской гастроэнтерологической ассоциации. Руководство института Американской гастроэнтерологической ассоциации по диагностике и лечению бессимптомных неопластических кист поджелудочной железы. Гастроэнтерология . 2015 апр. 148 (4): 819–22; викторина 12-3. [Медлайн].
Имамура Ю., Хирота М., Ида С. и др. Значение степени почечного края при компьютерной томографии в оценке тяжести острого панкреатита. Поджелудочная железа . 2010 Январь 39 (1): 41-6. [Медлайн].
Balthazar EJ, Ranson JH, Naidich DP, Megibow AJ, Caccavale R, Cooper MM. Острый панкреатит: прогностическое значение КТ. Радиология . 1985 Сентябрь 156 (3): 767-72.[Медлайн].
Balthazar EJ, Робинсон DL, Megibow AJ, Ranson JH. Острый панкреатит: значение КТ для установления прогноза. Радиология . 1990 Февраль 174 (2): 331-6. [Медлайн].
Balthazar EJ. Стадия острого панкреатита. Радиол Клин Норт Ам . 2002 Декабрь 40 (6): 1199-209. [Медлайн].
Бадалов Н., Теннер С., Бэйли Дж. Профилактика, распознавание и лечение панкреатита после ЭРХПГ. СОП . 2009 9 марта. 10 (2): 88-97. [Медлайн].
Тестони П.А., Мариани А., Джуссани А. и др. Для группы компаний SEIFRED. Факторы риска пост-ЭРХПГ панкреатита в центрах с большим и низким объемом операций, а также среди опытных и неспециализированных операторов: проспективное многоцентровое исследование. Ам Дж. Гастроэнтерол . 2010 августа 105 (8): 1753-61. [Медлайн].
Parihar V, Ridgway PF, Conlon KC, Huggett M, Ryan BM. Роль эндоскопического вмешательства в лечении воспалительных скоплений жидкости поджелудочной железы. Eur J Гастроэнтерол Hepatol . 2017 Апрель 29 (4): 371-9. [Медлайн].
Имри CW. Прогностические показатели при остром панкреатите. Банка J Гастроэнтерол . 2003 май. 17 (5): 325-8. [Медлайн].
Кришнан К. Нутритивное лечение острого панкреатита. Curr Opin Gastroenterol . 2017 марта 33 (2): 102-6. [Медлайн].
Jacobson BC, Vander Vliet MB, Hughes MD, Maurer R, McManus K, Banks PA.Проспективное рандомизированное исследование прозрачных жидкостей в сравнении с твердой диетой с низким содержанием жиров в качестве начального приема пищи при легком остром панкреатите. Клин Гастроэнтерол Гепатол . 2007 5 августа (8): 946-51; викторина 886. [Medline]. [Полный текст].
Баккер О.Дж., ван Бруншот С., ван Сантвоорт Х.С. и др. Для Голландской исследовательской группы по панкреатиту. Раннее кормление через назоэнтерический зонд в сравнении с кормлением по требованию при остром панкреатите. N Engl J Med . 2014 20 ноября. 371 (21): 1983-93. [Медлайн].
Марави-Пома Е., Дженер Дж., Альварес-Лерма Ф. и др. Для Испанской группы по изучению септических осложнений при тяжелом остром панкреатите.Раннее лечение антибиотиками (профилактика) септических осложнений при тяжелом остром некротическом панкреатите: проспективное рандомизированное многоцентровое исследование, в котором сравниваются две схемы лечения имипенем-циластатином. Intensive Care Med . 2003 29 ноября (11): 1974-80. [Медлайн].
Isenmann R, Runzi M, Kron M и др., Для Немецкой исследовательской группы по антибиотикам при тяжелом остром панкреатите. Профилактическое лечение антибиотиками у пациентов с прогнозируемым тяжелым острым панкреатитом: плацебо-контролируемое двойное слепое исследование. Гастроэнтерология . 2004 апр. 126 (4): 997-1004. [Медлайн].
Johnson CD, Kingsnorth AN, Imrie CW, et al. Двойное слепое рандомизированное плацебо-контролируемое исследование антагониста фактора активации тромбоцитов, лексипафанта, в лечении и профилактике органной недостаточности при прогнозируемом тяжелом остром панкреатите. Кишечник . 2001, январь, 48 (1): 62-9. [Медлайн]. [Полный текст].
Абулиан А., Чан Т., Ягубиан А. и др. Ранняя холецистэктомия безопасно сокращает время пребывания в стационаре у пациентов с желчнокаменным панкреатитом легкой степени: рандомизированное проспективное исследование. Энн Сург . 2010 Апрель 251 (4): 615-9. [Медлайн].
Guadagni S, Cengeli I, Palmeri M, et al. Ранняя холецистэктомия при нетяжелом остром желчнокаменном панкреатите: легче сказать, чем сделать. Минерва Чир . 2017 Апрель 72 (2): 91-7. [Медлайн].
van Santvoort HC, Besselink MG, Bakker OJ, et al, для Голландской исследовательской группы по панкреатиту. Пошаговый подход или открытая некрэктомия при некротическом панкреатите. N Engl J Med .2010, 22 апреля. 362 (16): 1491-502. [Медлайн].
Грейнджер Дж., Ремик Д. Острый панкреатит: модели, маркеры и медиаторы. Ударная . 2005 24 декабря, приложение 1: 45-51. [Медлайн].
Wu BU, Hwang JQ, Gardner TH, et al. Лактатный раствор Рингера уменьшает системное воспаление по сравнению с физиологическим раствором у пациентов с острым панкреатитом. Клин Гастроэнтерол Гепатол . 2011 августа, 9 (8): 710-7.e1. [Медлайн].
Ким С.Б., Ким Т.Н., Чунг Х.Х., Ким К.Х.Небольшой размер желчных камней и отсроченная холецистэктомия увеличивают риск рецидивов панкреатобилиарных осложнений после разрешения острого билиарного панкреатита. Dig Dis Sci . 2017 Март 62 (3): 777-83. [Медлайн].
Петров М.С., Ядав Д. Глобальная эпидемиология и комплексная профилактика панкреатита. Нат Рев Гастроэнтерол Гепатол . 2019 16 марта (3): 175-84. [Медлайн]. [Полный текст].
Мачикадо Дж. Д., Ядав Д. Эпидемиология рецидивирующего острого и хронического панкреатита: сходства и различия. Dig Dis Sci . 2017 Июль 62 (7): 1683-91. [Медлайн]. [Полный текст].
[Рекомендации] Crockett SD, Wani S, Gardner TB, Falck-Ytter Y, Barkun AN, Комитет клинических рекомендаций Института Американской гастроэнтерологической ассоциации. Руководство Института Американской гастроэнтерологической ассоциации по начальному ведению острого панкреатита. Гастроэнтерология . 2018 Март 154 (4): 1096-101. [Медлайн].
[Рекомендации] Веге С.С., ДиМаньо М.Дж., Форсмарк С.Е., Мартель М., Баркун А.Н.Первичное лечение острого панкреатита: Технический обзор Института Американской Гастроэнтерологической Ассоциации. Гастроэнтерология . 2018 Март 154 (4): 1103-39. [Медлайн].
[Рекомендации] Leppäniemi A, Tolonen M, Tarasconi A, et al. Рекомендации WSES 2019 по ведению тяжелого острого панкреатита. Мир J Emerg Surg . 2019. 14:27. [Медлайн]. [Полный текст].
[Рекомендации] Leppaniemi A, Tolonen M, Tarasconi A, et al.Рекомендации WSES 2019 по ведению тяжелого острого панкреатита. Мир J Emerg Surg . 2019. 14:27. [Медлайн]. [Полный текст].
При остром панкреатите время имеет значение
Острый панкреатит в последнее время привлекает внимание исследователей желудочно-кишечного тракта, поскольку они работали над усовершенствованием диагностического процесса для состояния, которое может быть опасным для жизни у хорошего процента пациентов.
Во-первых, была разработана широко используемая в Атланте система классификации острого панкреатита. в 1992 году, был обновлен в январе 2013 года (и опубликован в Gut ), чтобы отразить прогресс в знаниях и устранить путаницу в терминологии. В В исправленной версии указано, что диагноз должен соответствовать как минимум 2 из следующих критерии: сильная, стойкая боль в эпигастрии, обычно отдающая в спину; сыворотка уровни липазы или амилазы по крайней мере в 3 раза превышающие верхний предел нормы; или данные компьютерной томографии с контрастным усилением (КЭКТ) или магнитного резонанса визуализация (МРТ).
Изображение с Thinkstock.В этом году также были опубликованы 2 важных руководства по острому панкреатиту: Американский журнал гастроэнтерологии Американского колледжа гастроэнтерологии (ACG) и другой журнал Pancreatology Американской ассоциации панкреатологии и Международной ассоциации панкреатологов. Оба рекомендовали те же критерии, что и обновленная классификация Атланты, с помните, что КЭКТ или МРТ поджелудочной железы следует использовать только при установленном диагнозе. неясно или состояние пациента не улучшается в течение первых 48-72 часов после поступления.
Это новое руководство важно, чтобы госпиталист запомнил, поскольку острый панкреатит является основной причиной госпитализаций по поводу желудочно-кишечного тракта, более 300 000 согласно статье, опубликованной в «Annals of Epidemiology» за июль 2007 г. Хотя 85% случаев относятся к легкой или средней степени тяжести и обычно разрешаются при общей поддерживающей терапии. уход или с некоторыми вмешательствами, оставшиеся 5% могут быть очень серьезными, что приведет к органная недостаточность, пребывание в реанимации и даже смерть.
Диагностика
Острый панкреатит — это в основном клинический диагноз, поскольку другие состояния имеют схожие — сказал Патрик А. Рендон, доктор медицины, член ACP, доцент кафедры. внутренней медицины в Университете Нью-Мексико в Альбукерке, который написал учебные материалы по острому панкреатиту.
«В брюшной полости есть несколько состояний, которые могут имитировать острый панкреатит», Доктор- сказал Рендон. «Это могла быть язва желудка или двенадцатиперстной кишки или непроходимость кишечника. Аневризма брюшной аорты также может возникнуть в этой области, и воспаление печени может иметь аналогичные признаки ».
Из-за возможности имитации тесты очень полезны, но с некоторыми оговорками. сказал Санти Сваруп Веге, доктор медицины, FACP, директор Группы интересов поджелудочной железы и профессор врача и консультант отделения гастроэнтерологии и гепатологии Клиника Мэйо в Рочестере, Миннесота.
«Помните, что уровень амилазы может быть повышен при нескольких состояниях, которые вызывают абдоминальные боль [например, холецистит или кишечная непроходимость], а у некоторых пациентов с острым панкреатит может не иметь повышенного уровня амилазы », — сказал доктор Веге, который является соавтором. руководящих принципов ACG, руководящих принципов IAP / APA, международного консенсуса по управлению панкреонекроза и пересмотр классификации Атланты.»Контрольная работа как для амилазы, так и для липазы, но если вы [должны] выбирать, липаза лучше, потому что он дольше остается в приподнятом состоянии ».
Старые методы прогнозирования тяжести острого панкреатита и состояния пациента. шансы прогрессировать до осложнений, таких как критерии Рэнсона и острый Оценка физиологии и хронического здоровья (APACHE) отошла на второй план в пользу оценки безвредного острого панкреатита (HAPS) и прикроватного индекса для Тяжесть острого панкреатита (BISAP), сказал Питер Р.Макнелли, DO, FACP, начальник гастроэнтерология в больнице Evans Army в Ft. Карсон, Колорадо.
Чтобы получить максимальную отдачу от этих оценок, их следует проводить как можно скорее, Доктор МакНалли сказал: «HAPS следует оценивать в течение 30 минут после поступления. и BISAP в течение 24 часов с момента поступления. Это важно, потому что они могут помочь вы ожидаете более высокой смертности и доставляете пациентов в центры, готовые к работе. с осложнениями.”
И пересмотренная классификация Атланты, и статья, опубликованная в журнале Cleveland Clinic Journal of Medicine в июне прошлого года, отмечают полезность оценки синдрома системного воспалительного ответа (SIRS), поскольку когда SIRS присутствует и устойчиво, существует повышенный риск персистирующего органа сбой в одном или нескольких органах.
Рекомендации ACG рекомендуют трансабдоминальное УЗИ всем пациентам с острым панкреатит.«Ультразвук важен, потому что это лучший тест для поиска. на камни в желчном пузыре, которые являются наиболее частой причиной острого панкреатита в США », сказал Скотт М. Теннер, доктор медицины, магистр здравоохранения, FACP, директор по медицинскому образованию и исследованиям в отделение гастроэнтерологии Медицинского центра Маймонида в Бруклине, младший сотрудник профессор Государственного университета Нью-Йорка и соавтор рекомендаций ACG.
Руководства ACG, а также Американской гастроэнтерологической ассоциации (AGA) Заявление о позиции института по острому панкреатиту, опубликованное в мае 2007 г. в журнале Gastroenterology, призыв к эндоскопической ретроградной холангиопанкреатографии (ECRP) у пациентов с камнями в желчном пузыре. панкреатит, который также болеет холангитом.Однако, поскольку острый панкреатит является осложнением, ERCP, рекомендации ACG рекомендуют стенты протока поджелудочной железы или послеоперационные ректальные Суппозитории НПВП у пациентов из группы высокого риска.
Лечение
Когда диагноз острого панкреатита подтвержден, время имеет значение, сказал Доктор МакНелли. «Первые 24 часа — это золотые часы управления, позволяющие свести к минимуму заболеваемость и максимальную выживаемость.”
Адекватная гидратация имеет первостепенное значение для поддержания микроциркуляции поджелудочной железы, добавил он. «Исследования показывают, что можно снизить абсолютный риск смертности на 5% с помощью соответствующих регидратация, — сказал доктор МакНалли. Рекомендации ACG рекомендуют от 250 до 500 мл раствора Рингера с лактатом в час, если у пациента нет сердечно-сосудистых, почечных, гиперкальциемия или другие сопутствующие заболевания.
«Будьте осторожны с пожилыми людьми», — сказал Джонатан С. Аппельбаум, доктор медицины, FACP, директор по внутренним болезням медицинского колледжа Университета Флориды в Таллахасси и автор модуля ACP Smart Medicine по острому панкреатиту. «В пожилые люди нуждаются в регидратации, но слишком быстрое вливание жидкости в большом количестве может привести к у этих пациентов застойная сердечная недостаточность.”
Доктор Теннер подчеркнул необходимость соответствующего количества жидкости в зависимости от размера пациента.
«Если пациент 5’4» и 125 фунтов, и вы дадите 200 кубических сантиметров в час, это может сработать, но если ваш пациент ростом 6 футов 3 дюйма и 300 фунтов, этого будет недостаточно, — сказал доктор Теннер. «Распространенная проблема — что пациенты не получают достаточного количества жидкости, и поэтому мы видим больше осложнений у более крупных пациентов.”
И модуль ACP Smart Medicine, и рекомендации ACG отмечают необходимость обезболивания. и исправление любых отклонений в электролитах.
«Также необходимо дать перерыв поджелудочной железе», — сказал доктор Рендон. «Мы в целом не давайте пациентам пищи в течение, по крайней мере, первых 24 часов, с постоянной переоценкой. Как только боль уменьшится вместе с уменьшением тошноты и рвоты, пероральное питание может быть запущен.Если они снова едят слишком быстро, это может вызвать рвоту и воспаление. а затем [острый приступ] обостряется », — отметил он.
Доктор Рендон предостерег госпиталистов, лечащих пациентов с диабетом и острым панкреатитом. обращать внимание на статус питания: «Когда патентам не разрешается есть, вы должны быть осторожны с уровнем глюкозы в крови и количеством вводимого вами инсулина.Сильный стресс острого панкреатита также может вызвать диабетический кетоацидоз, который может усугубиться обезвоживанием ».
Кроме того, лечение направлено на устранение причины, которая в большинстве случаев быть либо желчными камнями, либо длительным злоупотреблением алкоголем. Несколько исследований показывают, что 40% до 70% случаев острого панкреатита вызваны желчными камнями, а от 25% до 35% вызваны длительным злоупотреблением алкоголем.
«Если проблема с желчным пузырем, мы удаляем желчный пузырь. Если проблема связана с алкоголем, мы советуем не пить », — сказал д-р Веге. «Другой причины, такие как чрезвычайно высокий уровень триглицеридов, также следует лечить ».
Доктор Теннер предупреждает госпиталистов различать острое злоупотребление алкоголем и хроническое злоупотребление алкоголем.«Это больше похоже на полбутылки водки в день на 5 или 10 лет. Алкоголь обычно не вызывает острого панкреатита, иначе возникнет неотложная ситуация. комнаты заполняются студентами каждые выходные », — сказал он. Он добавил, что алкоголики у тех, кто курит, риск развития острого панкреатита выше, чем у курящих.
Осложнения
В пересмотренной классификации Атланты выделяются 2 фазы острого панкреатита, ранняя и поздно, и осложнения для каждой стадии различаются в зависимости от степени тяжести атака.Ранняя фаза обычно заканчивается к концу первой недели и характеризуется по SIRS в легких случаях.
К счастью, в большинстве случаев острый панкреатит протекает в легкой форме и разрешается с помощью поддерживающей терапии. — сказал доктор Рендон. «Обычно наше среднее пребывание в больнице составляет от 3 до 5 дней».
Однако, если приступ средней или тяжелой степени тяжести, могут возникнуть более обширные осложнения. присутствуют, требующие более интенсивного лечения и более длительного пребывания, в том числе преходящие органная недостаточность.«Примерно 20% пациентов будут иметь дополнительные инфекции поджелудочной железы, бактериемия, инфекции мочевыводящих путей и пневмония. Учитывайте не только поджелудочную железу как повод для лихорадки. Поищите и другие проблемы », — сказал доктор МакНелли.
Поздняя фаза острого панкреатита, которая чаще встречается у пациентов с среднетяжелые или тяжелые случаи, характеризуются наличием осложнений такие как временная или постоянная недостаточность органов дыхательной, почечной или сердечно-сосудистой систем. системы и местные осложнения, такие как сбор перипанкреатической жидкости, стерильные или инфицированный некроз и псевдокисты.
Осложнения, такие как псевдокисты, непроходимость желчных и желудочных путей и поджелудочной железы. разрыв протока обычно лечат хирургическим путем. Если визуализация выявляет некроз поджелудочной железы, основное внимание следует уделять предотвращению заражения, с оговоркой, что оба руководства ACG и в заявлении о позиции Института AGA рекомендуется не использовать антибиотики. при стерильном некрозе.Для пациентов с инфицированным некрозом рекомендации ACG призывают для антибиотиков, таких как карбапенемы, хинолоны и метронидазол.
Доктор МакНалли отметил, что острый панкреатит рецидивирует почти у 20% пациентов, обычно в первые 12 месяцев. «Тогда вы снова будете искать обычные вещи, например пропустил камни или алкоголизм », — сказал он. «Просмотрите свой большой список дифференциальные диагнозы, когда общие причины не обнаружены.”
Терри Д’Арриго, писатель-фрилансер из Холбрука, штат Нью-Йорк
(PDF) Внезапная смерть от острого панкреатита: вскрытие трупа
Journal of Forensic Medicine & Toxicology
Vol.
25
№ 2,
июль-декабрь 2008
ПРИЧИНА СМЕРТИ: Причина
из
смертей во всех случаях была
определена
до
была
острая
геморрагическая
острая
некротический
панкреатит.
ОБСУЖДЕНИЕ
Острый панкреатит является апрототипом
из
заболеваний, которые имеют широкий спектр
из
клинических
проявлений от легкой, самоограничивающейся, транзиторной формы геморрагической болезни до
9000 массивныйнекроз поджелудочной железы и связанный с этим высокий уровень смертности. Большинство
из
наших знаний
из
панкреатит происходит из тени
, отбрасываемой болезнью.Так как алкоголь
— это
одно из мажоретиологических
агентов; мы можем с уверенностью предположить, что это заболевание было
распространено на
тысяч из
лет. История насчитывает множество
счетов
болезней
, которые
могут
иметь
было
острый
панкреатит, ранним примером является смертельная болезнь
из
до н.э. .С тех пор, как Реджинальд Фитц описал это заболевание, прошло более века
14,
, но
общий уровень смертности не снизился с 19703 г. которые были сделаны в
понимании
из
патофизиологических механизмов,
радиологических и лабораторных исследований для диагностики и
лечения острого панкреатита.
.,
В нашем отчете
двое пациентов мужского пола умерли во сне
и
№
окончательная этиологическая связь. Аналогичные отчеты
были представлены Андерсоном, Appleros
et
af
и Wilson
et
af
, которые обнаружили, что до
1I3
rd
пациентов с острым панреатитом
из
пациентов умерли дома, не попав в
больницу, и в одном исследовании 75%
из
были
алкоголиками
I6
, 17,18.
В другой серии
частота
из
острого
панкреатита, впервые диагностированного при вскрытии, составила
между 30-42% 3. Этиологическую причину было трудно различить в этих случаях
, и они обнаружили, что алкоголизм и
идиопатических причин чаще встречаются у пациентов, умирающих
внезапно
по сравнению с
по сравнению с
билиарным
панкреатитом
3 50005
,
, 11,12,16.
Венкатесан и др. Сообщили, что алкоголь является причиной у
80%
из
пациентов с тяжелым панкреатитом, заболеванием желчных путей
и идиопатическими причинами, составляющими 10% каждая5.
Tsokos
et
af
в своем исследовании обнаружили, что алкоголизм был
причиной
из
острого панкреатита в 68%
из
посмертных случаев.
В его исследовании
роль
заболеваний желчевыводящих путей как этиологического фактора
была очень низкой в амбулаторных смертях, подвергшихся
судебно-медицинским вскрытиям3.Frey
et
af
в своем обширном исследовании
сообщил, что пациенты с алкогольным панкреатитом были
наиболее летальными, и эти пациенты имели самый высокий риск смерти
из
.
Они сообщили, что заболеваемость
из
алкогольного и идиопатического
панкреатита была самой высокой у афроамериканцев, билиарный панкреатит
был
высокий
латиноамериканцев и азиатов
низкий уровень панкреатит 5.
Три
из
Пятеро пациентов, указанных в нашем отчете, были госпитализированы в
больницу, но вскоре скончались после госпитализации. У всех этих трех
пациентов возникла острая боль в животе, а у одного пациента
был диагностирован острый панкреатит. Тернер имеет
сообщений о различных
клинических
проявлениях
из
острый
50
панкреатит и необходимость его учета в дифференциальном диагнозе
из
всех пациентов с верхними
пациентами.
боль в животе
l4
.Внезапное пагубное начало
из
и «острый
брюшной полости» необходимо дифференцировать от других заболеваний, таких как
, как разорванный острый аппендицит, перфорированная язвенная болезнь,
острый холецистит с разрывом и окклюзия
сосудов
мезентоза при ишемии. Несмотря на то, что это основной симптом,
боль в животе может варьироваться по интенсивности от типичной
острой боли, выводящей из строя, до умеренной терпимой боли с более
или менее бессимптомным началом.Сообщалось о нескольких случаях
из
острого
панкреатита с диагнозом
, который не был поставлен до тех пор, пока не было сообщено о вскрытии
22
,
3,
11.
Исследования
by
показывают
, что
это
необходимо для
дифференцировать морфологические характеристики
из
некротизирующий
от отечного панкреатита для оценки прогноза.
Наличие и степень
некроза, как внутри-, так и за пределами
поджелудочной железы, оказались важными факторами
, определяющими начало
из
осложнений, таких как органная недостаточность
или инфекции поджелудочной железы1 9000ij5 et
al
сообщают о раннем возникновении
из
некроза при остром панкреатите в течение периода
из 2
до 4 дней после появления
из
симптомов.Течение
острый
некротический панкреатит
чаще всего осложняется развитием
из
мультиорганной
ошибкой,
0005 кульминацией,
шоком,
0005 смертью и
в 15-56% случаев. Следовательно,
имеет первостепенное значение для дифференциации легкой и тяжелой
форм
из
острого панкреатита
19
.Наши
fi1 \ ldings
совпадают с исследованиями
, указанными выше.
В
во всех наших случаях поджелудочная железа показала
обширное кровоизлияние
из
паренхиму. Некроз
из
поджелудочной железы
также был поразительной особенностью. Был замечен некроз жира
из
,
перипанкреатического жира и сальника. Свидетельство
из
воспалительной реакции было обнаружено при гистологии.
В
во всех пяти
из
наших случаев было обширное кровоизлияние
в поджелудочную железу вместе с кровоизлиянием в брюшную полость
; также наблюдалась геморрагическая асцитическая жидкость. Было очевидно разрушение
эластической ткани
сосудов.
Острый
панкреатит
может
иметь
геморрагические
осложнения, обычно из-за эрозии
из
крупных панкреатических
или перипанкреатических сосудов 5 или 9000 желудочно-кишечного тракта, вызывающих массивное кровотечение из 9000 желудочно-кишечного тракта 9000, вызывающее массивное кровотечение в 9000 желудочно-кишечного тракта.Хотя
нечасто, это осложнение
является
основной причиной
из
смертей в
более чем 50% случаев смерти со смертельным исходом
из
острый панкреатит
24
—
заболеваемость
из
кровотечений при некротических кровотечениях намного выше, чем при интерстициальном панкреатите
(13,5 против 1,5%). Кровотечение может быть вызвано протеолитическими и липолитическими ферментами
, распространенными
на
поврежденными
поджелудочной железой.
Эти
вещества атакуют
смежных сосудов, вызывая эластолитическую эрозию, которая может привести к разрыву
23
. Другие механизмы
из
кровотечений включают сдавление псевдокистами или
абсцесс поджелудочной железы
27
. Паоло и др. В недавнем исследовании сообщили о
семи случаях
из
острый геморрагический панкреатит
9000 из-за внезапной геморрагической смерти 9000 9000 к разрывуиз
воротных вен
10
.
Эпизод
тяжелый острый панкреатит прогрессирует
в
2
фазах:
An
начальных
фазах
9000–1400 Панкреатит? — Симптомы, причины и лечение
Панкреатит — заболевание, характеризующееся воспалением поджелудочной железы. Поджелудочная железа — это длинная железа за желудком, вырабатывающая гормоны и пищеварительные ферменты.Панкреатит возникает, когда эти пищеварительные ферменты начинают просачиваться и повреждать поджелудочную железу, что приводит к воспалению 1 .
Есть две формы панкреатита; хронические и острые. Хронический панкреатит развивается медленно в течение многих лет, тогда как острый панкреатит появляется внезапно и может длиться несколько дней 2 .
Некротический панкреатит — тяжелое осложнение острого панкреатита, при котором пищеварительные ферменты начинают разрушать ткань поджелудочной железы.Затем мертвая (некротическая) ткань может инфицироваться, что может привести к опасным для жизни осложнениям. Лечение некротического панкреатита обычно включает медикаментозное лечение и хирургическое удаление мертвых инфицированных тканей 3 .
Основным симптомом некротического панкреатита является боль в животе 4 . Это может ощущаться в передней части живота, около живота или вокруг спины.
Другие симптомы некротического панкреатита могут включать:
- Лихорадку
- Тошнота
- Рвота
- Вздутие живота
- Дегидратация
- Низкое кровяное давление
У панкреатита много возможных причин, но чаще всего встречаются употребление алкоголя и камни в желчном пузыре.
Другие генетические факторы, факторы окружающей среды и образ жизни, которые могут вызвать некротический панкреатит, включают 5 :
- Чрезмерное употребление алкоголя
- Наличие камней в желчном пузыре (небольшие камни в желчном пузыре)
- Опухоли в поджелудочной железе Высокий уровень 9024 кальция в организме
- Повреждение поджелудочной железы из-за лекарств или травм
- Высокий уровень холестерина
- Аутоиммунные заболевания
- Наследственные заболевания, влияющие на поджелудочную железу (например,грамм. муковисцидоз)
Некротический панкреатит — тяжелое осложнение острого панкреатита. Вероятность развития панкреатита выше, если вы 6 :
Чрезмерное употребление алкоголя — Исследования показали, что хроническое употребление алкоголя вызывает до 25% случаев острого панкреатита во всем мире и до 70% случаев хронического панкреатита 7 .
Имеют камни в желчном пузыре — Камни в желчном пузыре (небольшие камни, образующиеся в желчном пузыре) являются наиболее частой причиной панкреатита 8 .Камни в желчном пузыре могут блокировать желчный проток, препятствуя проникновению пищеварительных ферментов в тонкий кишечник и заставляя их возвращаться в поджелудочную железу, где они вызывают воспаление. Люди с генетической предрасположенностью к желчнокаменной болезни более склонны к развитию панкреатита 9 .
Дымные сигареты — Исследования показали, что курение табака увеличивает риск как острого, так и хронического панкреатита 10 .
Страдают ожирением — Ожирение не только увеличивает риск острого панкреатита, но также ухудшает симптомы и тяжесть состояния 11 .
Имеют семейный анамнез панкреатита — В некоторых случаях панкреатит может быть вызван генетической мутацией и может передаваться по наследству 12 . У вас с большей вероятностью разовьется наследственный панкреатит, если это заболевание есть у других членов вашей семьи.
Некротический панкреатит является потенциально смертельным заболеванием и приводит к серьезным осложнениям у 30% пациентов, включая 13 :
- Недостаточность ферментов поджелудочной железы (из-за которых пациент не может переваривать пищу)
- Органная недостаточность
- Свищ (аномальные отверстия в стенках структур тела)
- Внутреннее кровотечение
- Смерть
Помимо некротического панкреатита, острый панкреатит может также привести к множеству других опасных для жизни осложнений, в том числе 14 :
- Обструкция желчных протоков или протоков поджелудочной железы
- Утечка из протоков поджелудочной железы
- Псевдокисты (заполненные жидкостью полости, которые могут разрываться, кровоточить или приводить к инфекции)
- Повреждение поджелудочной железы
- Плевральный выпот (жидкость в легких — AKA вода в легких ‘)
- Тромбоз селезеночной вены (сгусток крови, блокирующий селезеночную вену) 90 241
Первым шагом для диагностики некротического панкреатита является консультация с врачом, во время которой он задаст вопросы об истории вашего здоровья и симптомах.При подозрении на некротический панкреатит ваш врач может выполнить анализы крови и визуализацию для подтверждения диагноза.
Анализы крови
Анализы крови на некротический панкреатит используются для поиска признаков повреждения поджелудочной железы, в том числе 15 :
- Высокий уровень ферментов поджелудочной железы в крови
- Высокий уровень холестерина в крови
- Высокий уровень других веществ, таких как глюкоза, натрий и калий
Визуализирующие тесты
Визуализирующие тесты при некротическом панкреатите могут включать ультразвуковое исследование брюшной полости, компьютерную томографию или магнитно-резонансную томографию.Эти тесты используются для визуального исследования поджелудочной железы на предмет воспаления и исключения других возможных причин ваших симптомов (например, рака поджелудочной железы, язвы или воспаления желчного пузыря).
Визуализирующие тесты также можно использовать для определения степени повреждения поджелудочной железы и выявления других потенциальных осложнений. 16 .
Биопсийные тесты
Если визуализирующие исследования показывают, что часть ткани поджелудочной железы отмерла, врач может провести биопсию для проверки признаков инфекции. 17 .Во время биопсии очень тонкая игла вводится в поджелудочную железу и используется для взятия небольшого кусочка ткани для анализа.
Некротический панкреатит — тяжелое осложнение острого панкреатита, которое без лечения может привести к летальному исходу. Лечение некротического панкреатита является двойным и направлено как на панкреатит, так и на отмершую ткань поджелудочной железы.
Лечение панкреатита
Панкреатит лечат покоем, большим количеством внутривенных жидкостей и, в некоторых случаях, обезболивающими и лекарствами для предотвращения рвоты 18 .Вам также может потребоваться кормление питательными веществами в жидкой форме, которые обычно вводятся через трубку, вводимую через нос в желудок.
Если какая-либо часть вашей ткани поджелудочной железы умирает и заражается, вам потребуются антибиотики. В большинстве случаев заражения также необходимо удалить инфицированную ткань.
Удаление некротической ткани
Если части вашей ткани поджелудочной железы отмерли и заразились, их часто необходимо удалить хирургическим путем. 19 . Обычно это делается с помощью катетера или эндоскопической процедуры, оба из которых являются минимально инвазивными операциями.В более тяжелых случаях может потребоваться открытое хирургическое вмешательство для удаления некротической ткани.
В хирургическом вмешательстве нет необходимости, если отмершая ткань поджелудочной железы не инфицирована. Ваш врач сможет проинформировать вас о рисках и преимуществах удаления ткани по сравнению с тем, чтобы оставить ее на месте.
В Clara Health у нас есть собственная база данных текущих клинических испытаний панкреатита, ориентированная на пациентов, чтобы помочь вам подобрать исследование, которое наилучшим образом соответствует вашей жизненной ситуации!
Глобальный уровень заболеваемости острым панкреатитом
Показатели заболеваемости острым панкреатитом значительно различаются во всем мире, затрагивая от 5 до 80 человек на каждые 100 000 20 .
Самые высокие показатели зарегистрированы в США и Финляндии, где заболевание поражает 73,4 человека на 100 000 человек.
Некротический панкреатит и возраст
Некротический панкреатит может поражать любого, кто болеет панкреатитом, но чаще встречается у пожилых пациентов (в возрасте 65 лет и старше) 21 .
Некротический панкреатит и пол
Острый панкреатит обычно поражает больше мужчин, чем женщин, у которых заболевание чаще связано с употреблением алкоголя 22 .Однако исследования не нашли доказательств того, что пол пациента влияет на тяжесть или исход панкреатита 23 .
Случаи некротического панкреатита с летальным исходом
Некротический панкреатит является тяжелым осложнением острого панкреатита и, если его не лечить, может привести к опасным для жизни инфекциям. Смертность варьируется, но, по оценкам, 17% случаев некротического панкреатита заканчиваются смертельным исходом 24 .
Clara Health — это медицинская платформа, созданная для помощи людям в поиске соответствующих исследований и клинических испытаний.В Clara мы твердо убеждены в том, что каждый пациент должен иметь возможность доступа к самым передовым доступным медицинским методам лечения, и мы стремимся сделать этот процесс как можно более легким.
Хотите узнать, чем мы можем помочь?
- Мгновенно отсортируйте более 50 000 клинических испытаний, чтобы найти исследования, которые подходят именно вам [БЕСПЛАТНО]
- Мы готовы предложить вам личную поддержку в поиске лучших и последних клинических исследований, соответствующих вашим потребностям
Подробнее о клинических исследованиях и испытаниях:
1 «Определение и факты о панкреатите | NIDDK.»https://www.niddk.nih.gov/health-information/digestive-diseases/pancreatitis/definition-facts.
2 » Панкреатит — клиника Мейо. «https://www.mayoclinic.org/diseases -условия / панкреатит / симптомы-причины / syc-20360227
3 «Некротический панкреатит: симптомы, лечение и многое другое». 10 августа 2017 г., https://www.healthline.com/health/digestive-health/ некротический панкреатит.
4 «Некротический панкреатит: определение, симптомы и лечение.»14 мая 2018 г., https://www.medicalnewstoday.com/articles/321804.
5 » Некротический панкреатит | Кедры-Синай ». Https://www.cedars-sinai.org/health-library/diseases-and-conditions/n/necrotizing-pancreatitis.html.
6 « Панкреатит — Клиника Майо »https: / /www.mayoclinic.org/diseases-conditions/pancreatitis/symptoms-causes/syc-20360227.
7 «Алкогольный панкреатит — StatPearls — Книжная полка NCBI.» 23 апреля 2020 г., https://www.ncbi.nlm.nih.gov/books/NBK537191/.
8 «Панкреатит, вызванный желчными камнями — клиника Мэйо». https://www.mayoclinic.org/diseases-conditions/pancreatitis/multimedia/pancreatitis-caused-by-gallstones/img-20007560.
9 «Генетика желчнокаменной болезни — PubMed.» https://pubmed.ncbi.nlm.nih.gov/29635711/.
10 «Курение и риск острого и хронического панкреатита среди…» 23 марта 2009 г., https://jamanetwork.com/journals/jamainternalmedicine/fullarticle/414872.
11 «Ожирение и панкреатит — NCBI». https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6640854/.
12 «Наследственный панкреатит: MedlinePlus Genetics». 18 августа 2020 г., https://medlineplus.gov/genetics/condition/hereditary-pancreatitis/.
13 «Некротический панкреатит: проблемы и решения — NCBI». 31 октября 2016 г., https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5096760/.
14 «Острый панкреатит: симптомы, лечение, причины и…. »19 декабря 2017 г., https://www.medicalnewstoday.com/articles/160427.
15 « Некротический панкреатит | Cedars-Sinai. «Https://www.cedars-sinai.org/health-library/diseases-and-conditions/n/necrotizing-pancreatitis.html.
16 » Некротический панкреатит: диагностика, визуализация и вмешательство …. «https://pubs.rsna.org/doi/full/10.1148/rg.345130012.
17 Некротический панкреатит: симптомы, лечение и многое другое.» 10 августа 2017 г., https: // www.healthline.com/health/digestive-health/necrotizing-pancreatitis.
18 «Некротический панкреатит: текущее лечение и … — NCBI». 16 мая. 2017 г., https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5565044/.
19 «Лечение тяжелого острого панкреатита и его осложнений». 14 октября 2014 г., https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4194569/.
20 «Какова глобальная заболеваемость острым панкреатитом? — Medscape». 25 июля 2019 г., https: // www.medscape.com/answers/181364-14297/what-is-the-global-incidence-of-acute-pancreatitis.
21 «Характеристики острого некротического панкреатита у разных ….» https://www.sciencedirect.com/science/article/pii/S0720048X19304024.
22 «Острый панкреатит чаще встречается у мужчин или женщин?». 25 июля 2019 г., https://www.medscape.com/answers/181364-14299/is-acute-pancreatitis-more-prevalent-in-males-or-females.
23 «Острый панкреатит: имеет ли значение пол? — PubMed.«https://pubmed.ncbi.nlm.nih.gov/11713955/.
24 « Этиология острого панкреатита — обновлено ». https://www.uptodate.com/contents/etiology-of-acute- панкреатит.
Острый панкреатит — Guts UK
Какое лечение доступно при остром панкреатите?На данный момент не существует специального лекарства, способного купировать воспаление при остром панкреатите. Требуются поддерживающие процедуры, такие как введение жидкости через капельницу и кислородную маску, и обычно требуется катетер в мочевой пузырь для контроля диуреза.Иногда через ноздрю в желудок вводят тонкую трубку, чтобы дать ребенку дополнительное питание.
Боль в животе может быть сильной и требует лечения сильными обезболивающими, включая препараты морфинового ряда. Хотя иногда могут потребоваться антибиотики, они обычно не используются, потому что панкреатит не является инфекцией.
Часто люди быстро поправляются и могут есть и пить в течение нескольких дней, но иногда требуется кормление через зонд в течение более длительных периодов времени. К счастью, у большинства людей воспаление очень легкое, и оно быстро проходит, но у некоторых развиваются осложнения.В редких случаях, если есть желчный камень, застрявший в желчном протоке и блокирующий проток поджелудочной железы, или явная инфекция в желчном протоке (так называемый холангит), может потребоваться обследование с помощью телескопа, называемое ERCP.
Когда люди преодолеют самые тяжелые фазы приступа, очень важно найти и лечить любую первопричину. Например, при наличии камней в желчном пузыре их следует удалить хирургическим путем — обычно лапароскопической холецистэктомией (удаление желчного пузыря через замочную скважину). Лучше всего это делать до того, как пациент с острым панкреатитом (из-за камней в желчном пузыре) пойдет домой или, конечно, в течение двух-трех недель, если человек достаточно хорошо себя чувствует, чтобы пройти общий наркоз и провести операцию.
Если причиной острого панкреатита является алкоголь, то действительно важно полностью прекратить употребление алкоголя. Для прекращения употребления алкоголя может потребоваться специализированная помощь, поскольку сделать это в одиночку может быть сложно.
Какие могут возникнуть осложнения?На ранних стадиях заболевания (от первых дней до недели) основными осложнениями являются общее воспаление всего тела и органная недостаточность. При низком артериальном давлении может потребоваться помощь специалиста в условиях интенсивной терапии или интенсивной терапии с капельными жидкостями и лекарствами для повышения артериального давления.Проблемы с дыханием могут потребовать подачи кислорода через маску или, в тяжелых случаях, через аппарат жизнеобеспечения в отделении интенсивной терапии. Жидкость может скапливаться вокруг поджелудочной железы, и иногда могут образовываться карманы жидкости, называемые кистами. Большинство из них оседают сами по себе, но иногда их необходимо осушить.
Если части поджелудочной железы или окружающие ткани отмерли, они могут инфицироваться и превратиться в гной, который также может потребоваться дренировать. Обычно это делается после обсуждения со специалистами в больницах, в которых есть специалисты по панкреатиту.Дренажи поджелудочной железы в основном проходят под контролем КТ.
К сожалению, острый панкреатит может быть настолько тяжелым, что некоторые пациенты умирают. В целом, каждый 20 человек, переживший приступ острого панкреатита, умирает от этого приступа. Почти все смертельные случаи от острого панкреатита происходят среди людей, которым требовалось лечение с высокой зависимостью или интенсивная терапия.
.
 Орган сдавливает протоки печени. Кроме того, симптом может появиться в результате образования конкрементов в желчном пузыре и одновременном развитии панкреатита.
Орган сдавливает протоки печени. Кроме того, симптом может появиться в результате образования конкрементов в желчном пузыре и одновременном развитии панкреатита.




 Больные находятся в удовлетворительном состоянии. Лечение больного проводится только в период обострения воспалительного процесса.
Больные находятся в удовлетворительном состоянии. Лечение больного проводится только в период обострения воспалительного процесса. При обострении – выраженный лейкоцитоз со сдвигом формулы влево, увеличение скорости оседания эритроцитов, появление С-реактивного белка.
При обострении – выраженный лейкоцитоз со сдвигом формулы влево, увеличение скорости оседания эритроцитов, появление С-реактивного белка.