Лекарство от давления высокого для пожилых: Руководство для взрослых пациентов с гипертонической болезнью
Практические рекомендации по лечению гипертонии. Часть 1.
Дифференциальные критерии и показания к медикаментозному лечению гипертонии
Дифференциальное лечение гипертензии ориентируется не только на чисто анамнестические и диагностические критерии. Оно должно учитывать готовность пациента следовать врачебным рекомендациям (Compliance).
Легкой и средней тяжести гипертония, как правило, не влияет на субъективное самочувствие пациента. Как раз при этой форме заболевания,которая почти не причиняет неудобств пациенту, центральное значение получает такой критерий,как переносимость.
Больной гипертонией чаще готов следовать врачебным рекомендациям, если лечебные мероприятия не нарушают его нормального самочувствия больше, чем сама болезнь.
Лечение гипертонии тем успешнее,
- чем в большей степени врач выступает при необходимой перестройке образа жизни как «тренер», который вместе с пациентом разрабатывает терапевтически необходимые приемы,
- чем больше пациент понимает, что изменения в образе жизни и привычках питания идут ему на пользу,
- чем меньше пациент воспринимает медикаментозную терапию как дополнительную нагрузку и чем меньше она сопровождается нежелательными побочными эффектами.

Недовольство пациентов как недооцененный аспект в лечении гипертонии
У многих пациентов приходится перестраивать первоначально назначенную антигипертензивную терапию по причинам ее недостаточной переносимости. Это показал опрос, проведенный в Великобритании, который проводили 178 практических врачей в рамках исследования REACH.
Врачи осматривали в своей частной практике в среднем 35 больных гипертонией в месяц, в том числе 2-3 новых пациента. За время лечения пациентов им приходилось в среднем 2 раза в месяц менять антигипертензивное средство, а также 2 раза в месяц дополнять избранную монотерапию каким-либо комбинированным препаратом.
Замена препаратов проводилась в 42% случаев. Комбинация — в 13% случаев из-за нежелательного побочного действия. До подбора удовлетворительной ангигипертензивной терапии проходит часто достаточно много времени, в среднем необходимо три изменения. У 18% пациентов врачи предположили недостаточное выполнение назначенного врачом режима (Noncompliance). В 22% случаев причиной смены препаратов были нежелательные побочные эффекты.
В 22% случаев причиной смены препаратов были нежелательные побочные эффекты.
Другое крупное ретроспективное исследование [16], в котором приняло участие более 37 000 пациентов, страдавших гипертонией, также проведенное в Британии, опять-таки выявило явную неудовлетворенность пациентов предлагаемыми им антигипертензивными средствами.
6 месяцев спустя после начала лечения только 40-50% пациентов продолжали принимать первоначально назначенный препарат. Доля смены препаратов и отмены лечения составила 50-60% независимо от применяемого класса субстанций (диуретики, бета-блокаторы, АПФ-ингибиторы, антагонисты кальция). Причем авторы предполагают, что причиной смены одного класса препаратов на другую явились в основном побочные эффекты.
Комплайнс-критерий «переносимость»
С появлением AII-антагонистов (например, лозартан, валзартан) врачи получили новый класс субстанций в лечении гипертонии, позволяющих высоко специфически тормозить действие ангиотензина II. Важным положительным моментом для практического применения является прекрасная переносимость этих препаратов, поскольку пациент, не замечавший ранее своего повышенного давления, должен при терапии чувствовать себя не хуже, чем до нее.
Важным положительным моментом для практического применения является прекрасная переносимость этих препаратов, поскольку пациент, не замечавший ранее своего повышенного давления, должен при терапии чувствовать себя не хуже, чем до нее.
Комплайнс-критерий «разовая доза»
Антигипертензивные средства с периодом полураспада 6-9 часов и гарантированным антигипертензивным эффектом в течение 24 часов после введения разовой дозы подходит для применения один раз в сутки. Работающие пациенты, а также мультиморбидные, получают при разовой дозировке такие преимущества, как отсутствие необходимости помнить о приеме лекарств на рабочем месте и в течение дня, замена одной таблеткой нескольких и т.п.
В фиксированных комбинациях антигипертензивных средств, например, ингибитор АПФ и диуретик, фармакологическая целесообразность разовой дозы должна обеспечиваться тем, что обе составные части должны соответствовать по периоду полувыведения.
Схема терапии при мягкой, средней, тяжелой и злокачественной гипертонии [1, 8, 10, 21] представлена на рисунке 1.
Рисунок 1. Схема диагностики и терапии при гипертонии разной степени тяжести (Модифицирована по Stimpel, M.: Arterielle Hypertonie — Differentialdiagnose und Therapie, de Gruyter, Berlin, New York, 1990, [21]).
Умеренная (мягкая) гипертония
Умеренная гипертония диагностируется при показателях диастолического давления крови между 90 и 104 мм рт.ст. Если в течение 3-6 месяцев не удается снизить диастолическое давление крови несмотря на проведение общих мероприятий, нужно прибегнуть к медикаментозному лечению при наличии следующих факторов:
- систолическое давление выше 160 мм рт.ст.
- наличие сердечно-сосудистых заболеваний, таких как гипертрофия левого желудочка, сердечная недостаточность или ИБС
- цереброваскулярные заболевания, инфаркт мозга,транзиторные ишемические атаки
- почечные заболевания с повышенным креатинином сыворотки больше 1,4 мг/дл, протеинурия или гематурия
- сахарный диабет
- холестерин липопротеидов низкой плотности > 200 мм/дл
- пониженный уровень холестерина липопротеидов высокой плотности: у мужчин < 35 мм/дл, у женщин < 45 мм/дл
- частая встречаемость инсульта, инфаркта миокарда или неожиданной смерти от остановки сердца в семье.

Гипертония средней тяжести
Показатели диастолического давления крови — между 105 и 114 мм рт.ст. Если эти показатели подтверждаются при контрольных измерениях давления в течение нескольких дней, то наряду с общими мероприятиями показана медикаментозная терапия.
Тяжелая и злокачественная гипертония
При тяжелой гипертонии с диастолическим давлением крови выше 115 мм рт.ст. также необходимо немедленно начать медикаментозное лечение, как и при злокачественной гипертонии.
Серьезными клиническими картинами при злокачественной гипертонии являются:
- диастолическое давление крови более 120 мм рт.ст.
- гипертензивная ретинопатия с кровотечениями, экссудатами и/или отеками сосочков
- прогрессирующая недостаточность почечной функции.
Изолированная систолическая гипертония
Изолированная систолическая гипертония, которая особенно часто встречается у пожилых пациентов, характеризуется систолическим давлением крови выше 160 мм рт. ст. и диастолическим давлением крови ниже 90 мм рт.ст.
ст. и диастолическим давлением крови ниже 90 мм рт.ст.
Наряду с общими мероприятиями следует проводить медикаментозное лечение, если
- систолическое давление крови больше 160 мм рт.ст.
- при систолическом давлении крови больше 140 мм рт.ст. имеются огранические осложнения или другие факторы риска.
Примечание: Лечение больных гипертонией пожилого и старческого возраста следует проводить осторожно и вводить препараты постепенно и медленно, причем систолическое давление крови, как правило, не должно снижаться ниже 140 мм рт.ст. У лиц старше 80 лет показания к медикаментозному лечению особенно строги.
Гипертония и гипертонические кризы у детей и подростков
Гипертония
До настоящего времени еще мало исследований, посвященных специально лечению гипертонии у детей и подростков. В основном терапевтические мероприятия соответствуют терапии у взрослых.
Как раз в детском возрасте следует приложить все силы, чтобы полностью исчерпать все возможности общих терапевтических мероприятий и избежать длительной медикаментозной терапии. Для назначения препаратов служат следующие пограничные показатели:
Для назначения препаратов служат следующие пограничные показатели:
| Возраст | Верхняя граница |
|---|---|
| 2-5 лет | 130/80 мм рт.ст. |
| 6-11 лет | 135/85 мм рт.ст. |
| >12 лет | 140/90 мм рт.ст. |
Показания к фармакотерапии имеются лишь при очень явном и длительном повышении показателей давления крови. Прежде всего при инсулинозависимом сахарном диабете (тип I) и почечной гипертонии следует стремиться к нормализации давления крови (хотя бы до 95 мм рт.ст.), чтобы избежать обусловленного гипертензией ухудшения почечной функции.
Не все антигипертензивные средства достаточно опробированы в педиатрии, однако имеется следующие дифференциальнотерапевтические положения:
- Наибольший опыт имеется с применением у детей и подростков бета-блокаторов. При этом в некоторых случаях нарушаются возможности работоспособности и занятий спортом, поэтому многим детям приходится отказываться от занятий различными видами спорта.

- Если имеется задержка натрия хлорида и жидкости в организме, сначала следует применять диуретики.
- Артериальную гипертонию у юных пациентов с диабетом типа I следует начинать лечить ингибитрами АПФ.
Примечание: Из-за прогрессирующего физического развития в детском возрасте необходимо соотносить дозировку лекарств с весом, с массой тела и с поверхностью тела (табл.1).
Таблица 1. Дозировка антигипертензивных средств при лечении хронической гипертонии* в детском возрасте.
| Препарат | Дозировка (мг/кг в сутки) | Интервал между дозами (в часах) |
|---|---|---|
| 1.Диуретики | ||
| Гидрохлортиазид | 0,5-1 | 24 |
| Хлорталидон | 0,5-2 | 24-48 |
| Фуросемид** | 8-12 | |
2. Бета-блокаторы Бета-блокаторы | ||
| Пропранолол | 1-5 | 8-12 |
| Атенолол*** | 1-2 | 24 |
| Метопролол | 1-5 | 8-12 |
| 3. Антисимпатикомиметические средства | ||
| Клонидин | 0,005-0,03 | 8-12 |
| 4. Постсинаптические блокаторы альфа-рецепторов | ||
| Празозин | 0,02-0,5 | 6-8 |
| 5. Сосудорасширяющие | ||
| Дигидралазин | 1-5 | 8-12 |
| Миноксидил | 0,01-0,5 | 12 |
6. Антагонисты кальция Антагонисты кальция | ||
| Нифедипин (ретардная форма) | 0,5-2 | 8-12 |
| Нитрендипин | 0,5-1 | 12-24 |
| Верапамил | 3-7 | 8-12 |
| 7. Ингибиторы конверсионных ферментов | ||
| Каптоприл*** | 0,5-3,0 | 8-12 |
| Для новорожденных и младенцев | 0,1-0,5 (1,0) | 8-12 |
* Выбор антигипертензивных средств представлен по результатам научных исследований. Для подростков показаны те же дозы, что и для взрослых.
** Только при почечной недостаточности
*** Снижение дозы при прогрессирующей почечной недостаточности
Контроль измерения давления предусмотрен вплоть до достижения нормальных показателей крови с периодичностью в 1-2 недели, позже каждые 4-12 недель [7, 12, 13].
Гипертонический криз
Если наряду с повышенным давлением крови налицо признаки гипертонической энцефалопатии и отека легких, то диагностируют гипертонический криз. В этом случае необходимо быстрое применение фармакотерапии со стороны семейного врача или педиатра и немедленная госпитализация. При гипертензивных кризах в детском возрасте хорошо оправдало себя пероральное введение нефидипина ( см.табл.2). При сильной тахикардии показано медленное внутривенное введение клонидина [7, 13].
Гипертония в пожилом и старческом возрасте
Еще больше, чем для детского возраста, при лечении пожилых людей, страдающих повышенным давлением, общие терапевтические мероприятия являются основой антигипертензивной терапии. Однако с возрастом все тяжелее становится менять привычки, которых пациенты придерживались в течение всей жизни, в частности, отказаться от определенных любимых блюд.
Именно по этой причине медикаментозная терапия оправдана в пожилом возрасте. Увеличение давления крови свыше 160 мм рт.ст. (систолическое) или 95 мм рт.ст. (диастолическое) считается показанием к медикаментозному лечению также и у пациентов старше 65 лет. Сегодня следует исходить из того, что антигипертензивная терапия увеличивает продолжительность жизни у пациентов старше 60 (рис.2).
Увеличение давления крови свыше 160 мм рт.ст. (систолическое) или 95 мм рт.ст. (диастолическое) считается показанием к медикаментозному лечению также и у пациентов старше 65 лет. Сегодня следует исходить из того, что антигипертензивная терапия увеличивает продолжительность жизни у пациентов старше 60 (рис.2).
На сегодня у нас нет данных об улучшении прогноза в отношении продолжительности жизни у паицентов старше 80 лет с помощью антигипертензивной терапии. Но в этой возрастной группе также может быть показана осторожная фармакотерапия для того, чтобы эффективно лечить такие сопутствующие заболевания, как сердечная недостаточность или стенокардическая симптоматика при ИБС.
В принципе, все антигипертензивные средства применяются также, как и у больных гипертонией в более молодом возрасте. Неизвестен ни один антигипертензивный препарат, который исключительно по причине возраста пациента нельзя было бы применять в старшей возрастной группе.
Для медикаментозной терапии повышенного давления крови у пожилых людей по сравнению с более молодыми имеются специфические рекомендации:
- Снижать давление следует осторожно и медленно в течение недель или месяцев, поскольку у пожилых и старых людей довольно часто встречается повышенная склонность к ортостатическим нарушениям, нарушенная ауторегуляция мозгового кровотока, сниженный почечный кровоток и склонность к депрессивному состоянию.
 Поэтому рекомендуется начинать лечение низкими дозами активных веществ и при недостаточном действии лишь постепенно увеличивать дозы монопрепарата либо переход на низкодозированные комбинации.
Поэтому рекомендуется начинать лечение низкими дозами активных веществ и при недостаточном действии лишь постепенно увеличивать дозы монопрепарата либо переход на низкодозированные комбинации. - Для того, чтобы не перегружать старых людей и гарантировать выполнение предписанного режима с их стороны, нужно назначать как можно более простую схему терапии. Предпочтительны лекарственные препараты в разовой суточной дозировке.
- Следует учитывать, что пожилые люди, страдающие повышенным давлением, часто страдают многими сочетанными заболеваниями. Поэтому специально нужно следить за взаимодействием с другими лекарственными средствами.
- Регулярное контрольное измерение давления крови нужно проводить также в положении стоя. Если при этом выясняется, что давление крови в положении стоя явно ниже, чем в положении сидя, то дозировку антигипертензивного средства следует рассчитывать в зависимости от показателей давления в положении стоя.
 Ни в коем случае ортостатический спад давления крови не должен превышать 30 мм рт.ст. Антигипертензивные средства, которые приводят к ортостатическому снижению давления, не предназначены для лечения пожилых пациентов.
Ни в коем случае ортостатический спад давления крови не должен превышать 30 мм рт.ст. Антигипертензивные средства, которые приводят к ортостатическому снижению давления, не предназначены для лечения пожилых пациентов. - Очень часто больные в пожилом и старческом возрасте не сообщают о явлениях непереносимости препарата, поэтому врач должен целенаправленно распрашивать о нежелательных побочных эффектах терапии пациента и его родственников.
- В зависимости от применяемого антигипертензивного средства показан контроль лабораторных параметров, в первую очередь калия, креатинина и глюкозы в сыворотке крови.
- Если при фармакотерапии развиваются побочные действия или нарушения общего состояния пациента, то медикаментозную терапию следует изменить или отменить.
Гипертония при беременности и в период кормления грудью
Наибольшая опасность при беременности состоит в развитии эклампсии. Смертность при этом осложнении составляет 5%, смертность нерожденных детей — 20%.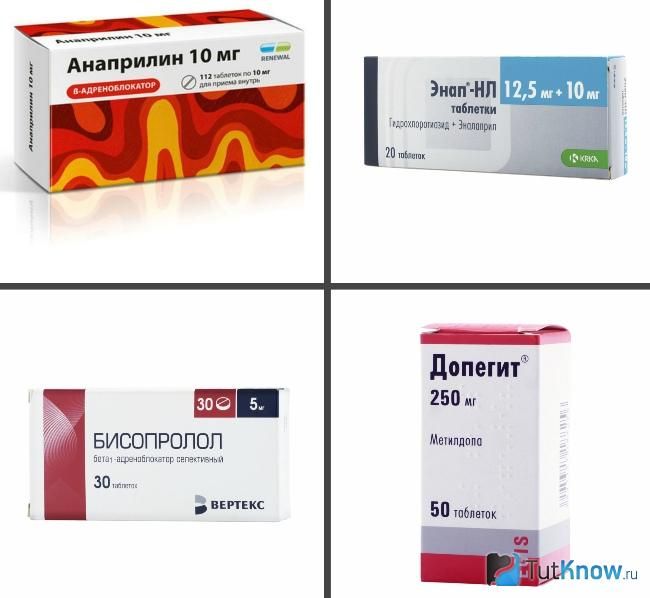 Гипертония матери таит в себе опасность для плода, которая состоит в замедлении роста, а также в перинатальной или внутриматочной смерти.
Гипертония матери таит в себе опасность для плода, которая состоит в замедлении роста, а также в перинатальной или внутриматочной смерти.
Лечение гипертонии при беременности заключается в следующем:
- Общие мероприятия, прежде всего щадящий режим физических нагрузок, избегание любого напряжения и постельный режим (при необходимости в стационаре).
- Пероральная гипертензивная терапия.
- При угрожающей и подтвержденной эклампсии парентеральная терапия, седирование, противосудорожное лечение, заместительная терапия альбумином.
- При необходимости прерывание беременности/стимулирование родов.
Контролированные исследования указывают на то, что улучшение прогноза для плода достижимо лишь в том случае, если антигипертензивная терапия проводится на ранней стадии беременности. Существенными целями при этом являются профилактика или ослабление гестоза, а также предотвращение интеркуррентных кризоподобных повышений давления крови.
Уже при показателях давления крови 140/90 мм рт.ст. следует подумать о назначении медикаментозной терапии. Безусловным показанием к фармакотерапии является систолическое давление крови свыше 160/170 мм рт.ст. и диастолическое — выше 100-110 мм рт.ст. Всегда нужно стараться снизить эти показатели как можно меньшими дозами препаратов.
При лечении гипертонии у беременных пациенток антигипертензивными препаратами выбора являются высокоселективные блокаторы бета-I-рецепторов, поскольку они не вызывают повышения тонуса матки и не влияют на возможно необходимое токолитическое лечение бета-II-стимуляторами.
Примечание: поскольку новорожденные от матерей, которых вплоть до родов лечили бета-блокаторами, могут обнаруживать преходящее легкое снижение частоты ударов сердца или гипотонию, то за этими детьми необходим пристальный контроль в первые дни после родов.
Имеется большой опыт применению метилдопы при лечении беременных. Было показано, что при раннем начале длительной терапии этими препаратами удается избежать эклампсии у матери и улучшить прогноз для плода.
Примечание: Когда терапию метилдопой начинали на 14-20 неделе беременности, то у новорожденных устанавливали уменьшенный объем головы. Однако длительные наблюдения до 7 лет не показали никаких нарушений нейрологических функций или интеллектуального развития.
Как бета-I-блокаторы, так и метилдопа, переходят у женщин, которых лечат этими веществами, в материнское молоко, однако передаваемое младенцу при кормлении грудью количество веществ настолько малы, то можно не ждать фармакологических эффектов и можно не бояться продолжения этой антигипертензивной терапии в послеродовом периоде.
Другие антигиперетнзивные средства либо противопоказаны в период беременности и кормления грудью, или по их применению в этой ситуации не накоплено еще достаточно опыта. Наблюдения амбулаторно леченных пациенток требует контроля давления каждые 1-2 недели. Кроме того, пациентка должна ежедневно контролировать свой вес и несколько раз в день измерять и протоколировать давление крови [24].
Лечение гестоза
При угрожающей или проявившейся эклампсии требуется немедленно снизить давление крови. При этом лучше внутривенно вводить антигипертензивные средства с хорошо управляемым эффектом, в первую очередь подходят дигидралазин и урапидил. Практическую значимость при лечении угрожающей или проявившейся эклампсии имеют следующие аспекты:
- Всегда в этих случаях требуется интенсивный медицинский контроль в клинике.
- Если уже наступили судороги, то перед тем, как перевозить пациентку в больницу, следует провести следующую неотложную терапию: дигидралазин (6,26 мг в/в) или урапидил (12,5 мг в/в) и для седирования диазепам (5-10 мг в/в). Альтернативой диазепаму может служить сульфат магнезии при проявившихся судорогах при дозировке 1-3 г в/в или для профилактики судорог и схваток в дозировке 2-4 г внутримышечно.
- Всегда нужно быстро решать, можно ли сохранить беременность или после стабилизации состояния матери необходимо вызвать роды.

- Единственно возможная причинная терапия гестоза заключается в преждевременном стимулировании родоразрешения [6, 12, 23].
Гипертония у пациентов с сопутствующими заболеваниями
При выборе подходящего антигипертензивного средства никогда нельзя в данном случае мыслить схематически, всегда нужно подбирать его индивидуально. Наряду со степенью тяжести гипертонии и возрастом пациента следует учитывать, какие именно сопутствующие заболевания он имеет [3, 5, 9, 11, 15, 18, 22].
Самые важные дифференциально терапевтические аспекты при различных сопутствующих заболеваниях суммированы в таблице 3. К ним можно дать следующие пояснения.
Сахарный диабет
Не существует абсолютного преимущества какого-либо определенного антигипертензивного средства для всех форм сахарного диабета. Однако при выборе лекарственного средства следует учитывать возможное влияние на обменный статус, инсулинотерапию, диабетические поздние осложнения и другие сопутствующие заболевания.
Диабет типа I
Медикаментозную терапию следует начинать у этих в большинстве своем достаточно молодых пациентов назначением ингибитора АПФ или антагониста кальция. Бета-блокаторы следует назначать крайне сдержанно, поскольку они маскируют недостаток сахара (симптом: бредовые представления).
Диуретики у больных диабетом типа I можно применять только при явной почечной недостаточности (креатинин > 2,0 мг/дл) или при необходимой комбинированной терапии. При недостаточном снижении давления при монотерапии можно применять комбинации двух и даже трех препаратов.
Диабет типа II
У молодых пациентов с относительно нормальным весом рекомендации те же, что и у больных диабетом типа I.
У пациентов старше 65 лет с диабетом типа II до сих пор нет данных, которые однозначно говорили бы в пользу какого-либо класса антигипертензивных препаратов. Выбор из возможных классов диуретиков, бета-I-блокаторов, ингибиторов АПФ, антагонистов кальция и постсинаптических альфа-I-блокаторов делается в соответствии с сопутствующими заболеваниями (см. табл.4). В таблице 5 суммированы возможные сопутствующие явления при терапии этими классами препаратов и необходимые контрольные мероприятия.
табл.4). В таблице 5 суммированы возможные сопутствующие явления при терапии этими классами препаратов и необходимые контрольные мероприятия.
При персистирующем повышении давления крови при монотерапии также можно применять комбинированную терапию.
Почечная недостаточность
Для лечения гипертонии у больных с почечной недостаточностью в принципе можно применять все классы антигипертензивных препаратов. Однако нужно принимать во внимание, что доза всех этих преимущественно через почки выводимых антигипертензивных средств должна соответствовать почечной фильтрационной и секреторной функциям пациентов. Это можно установить с помощью определения концентрации креатинина в сыворотке крови и клиренса креатинина.
Диуретики являются стандартной терапией для больных гипертонией с почечной недостаточностью. При креатинине в сыворотке выше 2,0 мг/дл тиазиды в монотерапии недостаточно эффективны и их следует заменять диуретиками, действующими также и в петле Генля (петлевыми диуретиками). Калийсберегающие диуретики при ограничении почечной функции с креатинином сыворотки выше 2,0 мг/дл из-за возможного развития гиперкалиемии, как правило, противопоказаны.
Калийсберегающие диуретики при ограничении почечной функции с креатинином сыворотки выше 2,0 мг/дл из-за возможного развития гиперкалиемии, как правило, противопоказаны.
Пациентов с почечной недостаточностью и с тяжелой гипертонией рекомендуется направлять на лечение в специализированный стационар.
Сердечно-сосудистые сопутствующие заболевания (ИБС, сердечная недостаточность, инфаркт миокарда, гипертрофия левого желудочка)
Во многих исследованиях ингибиторы АПФ, бета-блокаторы, антагонисты кальция и центральные симпатомиметики показали себя эффективными средствами для снижения массы левого желудочка, причем ингибиторы АПФ позволили добиться качественно лучших результатов. В отличие от этого, диуретики приводят к уменьшению размера сердца без редукции толщины стенок. Вазодилататоры в отношении регрессии левожелудочковой гипертрофии неэффективны.
При ИБС или инфаркте миокарда рекомендуется применять бета-блокаторы, преимущественно бета-I-селективные без симпатикомиметической активности, благоприятное воздействие которых на сердечно-сосудистые осложнения доказано. Также и ингибиторы АПФ при сердечной недостаточности и после инфаркта миокарда показали свою эффективность в отношении снижения сердечно-сосудистых осложнений.
Также и ингибиторы АПФ при сердечной недостаточности и после инфаркта миокарда показали свою эффективность в отношении снижения сердечно-сосудистых осложнений.
Антагонисты кальция особенно эффективны при лечении гипертонии у пациентов со стабильной стенокардией.
Заболевания дыхательных путей
Больных гипертонией с сочетанным обструктивным заболеванием дыхательных путей, как правило, безопасно можно лечить всеми антигипертензивными средствами, за исключением блокаторов бета-рецепторов. При лечении бета-блокаторами вследствие блокады адренергических бета-II-рецепторов дыхательных путей у пациентов с обструктивными легочными заболеваниями может развиться массивная бронхиальная обструкция.
Благодаря потенциально благоприятному воздействию на обструктивные легочные процессы средствами выбора для лечения гипертонии у таких пациентов считаются антагонисты кальция и альфа-I-блокаторы наряду с ингибиторами АПФ.
Лечение гипертензивных неотложных случаев
Гипертонический криз налицо, когда давление крови в течение периода от нескольких минут до нескольких часов непрерывно поднимается до 250/140 мм рт. ст. и выше. Неожиданное повышение давления сопровождается сосудистыми осложнениями, такими как гипертоническая энцефалопатия, отек легких, стенокардия или расслаивающиеся аневризмы аорты.
ст. и выше. Неожиданное повышение давления сопровождается сосудистыми осложнениями, такими как гипертоническая энцефалопатия, отек легких, стенокардия или расслаивающиеся аневризмы аорты.
Примечание: При апоплектическом ударе часто наблюдается реактивное повышение давления крови с последующей спонтанной нормализацией в течение нескольких часов. Поэтому общее понижение давления при только что произошедшем инсульте не показано.
Если вышеназванные последствия не проявляются, то достаточно перорального введения антигипертензивного средства в обычной дозировке.
Однако если появляются первые осложнения, то пациент находится в угрожающем жизни состоянии и требует немедленного терапевтического вмешательства и госпитализации. При этом быстрое и эффективное снижение давления имеет абсолютное преимущество перед дальнейшими диагностическими мероприятиями. При снижении давления нужно помнить о следующем:
- давление крови следует снижать не ниже исходных величин, если они известны; нижняя граница — 160/90 мм рт.
 ст.
ст. - обычно достаточно снижения давления до 180/95 мм рт.ст.
- быстрое и резкое снижение давления может привести к транзиторным ишемическим атакам, тромботической закупорке сосудов, к острой коронарной недостаточности или даже к слепоте!
Средства, имеющиеся в распоряжении семейного врача: пероральное введение 5 мг нифедипина или нитрендипина в быстро всасывающейся форме — возможно повторение — возможные побочные эффекты: головная боль или пероральное введение 1-2 мг нитроглицерина — повторение возможно — возможные побочные эффекты: головная боль.
Если этого недостаточно, то альтернативно (так же, как первая помощь) применяют: 0,075 мг клонидина медленно в/в — повторение возможно — возможны побочные эффекты: седативный эффект, брадикардия или 25 мг урапидила в/в — повторение возможно — возможные побочные действия: головная боль, головокружение, сердцебиение.
Дальнейшие неотложные мероприятия должны проводиться в стационаре [5, 11, 22, 23].
Таблица 2. Дозирование и способ применения лекарственных средств при остром снижении давления в детском возрасте.
| На практике: | Дозировка (мг/кг) | Введение |
|---|---|---|
| Нифедипин | 0,3-0,5 | под язык, перорально |
| Клонидин | 0,003-0,006 | медленно в/в |
| Урапидил | 1-4 | первые часы медленно в/в, поддерживающая доза 0,5-2 мг/кг в час |
| Дигидралазин | 0,2-0,8 | в/в |
| Нитропруссид натрия | 0,5-10,0 мкг/кг в минуту | инфузия, применяется только в отделениях интенсивной терапии |
Таблица 3. Дифференциальнотерапевтические критерии у больных гипертонией с сопутствующими заболеваниями или дополнительными критериями.
| Пациенты пожилого и старческого возраста (>65 лет) | Диуретики и антагонисты кальция предпочтительнее |
| Левожелудочковая гипертрофия | Ингибиторы АПФ, бета-блокаторы, антагонисты кальция и центральные симпатомиметики предпочтительнее |
| ИБС | бета-блокаторы и антагонисты кальция предпочтительнее |
| Предшествующий инфаркт миокарда | Ингибиторы АПФ и бета-блокаторы предпочтительнее |
| Сердечная недостаточность | Ингибиторы АПФ и диуретики предпочтительнее |
| Почечная недостаточность | При креатинине сыворотке выше 2,0 мг/дл, как правило, введение петлевого диуретика. Калийсберегающие диуретики, особенно в комбинации с ингибиторами АПФ, могут привести к гиперкалиемии. Помнить о возможности замедленной элиминация некоторых гипертензивных средств(необходим подбор дозы). Помнить о возможности замедленной элиминация некоторых гипертензивных средств(необходим подбор дозы). |
| Обструктивные нарушения дыхательных путей | Антагонисты кальция, ингибиторы АПФ и альфа-I-блокаторы предпочтительнее. Бета-блокаторы противопоказаны. |
| Сахарный диабет | У молодых пациентов с диабетом типа I и II предпочтительны ингибиторы АПФ, низкая дозировка, относительно бета-I-селективные блокаторы и антагонисты кальция. У пожилых пациентов с диабетом типа II ориентировать терапию по сопутствующим заболеваниям. При диабете осторожно назначать неселективные бета-блокаторы. |
| Подагра/гиперурикемия | Воздерживаться от назначения диуретиков |
| Дислипопротеинемия | До сих пор нет клинических исследований, которые обосновывали бы какие-либо специальные терапевтические рекомендации. Ингибиторы АПФ и антагонисты кальция почти не оказывают влияния. Диуретики и бета-блокаторы обладают в зависимости от дозы скорее неблагоприятным действием, альфа-I-блокаторы скорее благоприятным влиянием. Клиническая значимость этих изменений неясна. Диуретики и бета-блокаторы обладают в зависимости от дозы скорее неблагоприятным действием, альфа-I-блокаторы скорее благоприятным влиянием. Клиническая значимость этих изменений неясна. |
| Беременность | При необходимости применять бета-I-селективные блокаторы или альфа-метилдопу, безопасность которых для развития плода доказана. |
| Доброкачественная гипертрофия предстательной железы | Альфа-I-блокаторы |
Таблица 4. Терапевтические рекомендации для пациентов с диабетом типа II в соответствии с возрастом и сопутствующими заболеваниями
| Пожилые пациенты ( > 65 лет): диуретики и антагонисты кальция предпочтительны. |
| ИБС: бета-I-блокаторы и антагонисты кальция предпочтительны. |
Сердечная недостаточность: ингибиторы АПФ и диуретики предпочтительны. |
| Подагра: воздерживаться от назначения диуретиков. |
| Обструктивные нарушения дыхательных путей: антагонисты кальция, ингибиторы АПФ и постсинаптические альфа-блокаторы предпочтительны; все бета-блокаторы противопоказаны. |
| Почечная недостаточность: при креатинине сыворотки свыше 2,0 мг/дл назначают петлевые диуретики; калийсберегающие диуретики могут привести к гиперкалиемии и противопоказаны. Следует помнить о том, что некоторые антигипертензивные средства выделяются замедленно (например, атенолол, надолол, соталол, почти все ингибиторы АПФ). |
| Беременность: применяют бета-I-селективные блокаторы и альфа-метилдопу, безопасность которых для развития плода доказана. Ингибиторы АПФ и антагонисты кальция дигидропиридин-(нифедипинового) ряда противопоказаны. |
Гиперлипидемия: до сих пор нет клинических исследований, которые предлагали бы специальные терапевтические рекомендации. Однако следует учитывать, что уровень липидов при применении диуретиков в зависимости от дозы могут повышаться. При бета-I-селективных блокаторах наблюдается легкий подъем, при антагонистах кальция и ингибиторах АПФ не наблюдается почти никаких изменений, при постсинаптических альфа-I-блокаторах ожидается даже легкое снижение показателей; клиническое значение этих изменений до сих пор неясно. Однако следует учитывать, что уровень липидов при применении диуретиков в зависимости от дозы могут повышаться. При бета-I-селективных блокаторах наблюдается легкий подъем, при антагонистах кальция и ингибиторах АПФ не наблюдается почти никаких изменений, при постсинаптических альфа-I-блокаторах ожидается даже легкое снижение показателей; клиническое значение этих изменений до сих пор неясно. |
| Окклюзия/обтурация артерий: также нет достаточно крупных клинических исследований, которые давали бы специальные терапевтические рекомендации. При применении бета-I-селективных бета-блокаторов следует внимательнее следить за индивидуальным клиническим течением заболевания, неселективные бета-блокаторы применять не рекомендуется. |
Таблица 5. Возможные побочные эффекты различных классов субстанций при лечении гипертонии у больных диабетом
Ингибиторы АПФ: терапию начинать осторожно; они могут снижать микроальбуминурию; следует учитывать риск гипотонии и гиперкалиемии; при стенозе почечных артерий могут приводить к ограничению функций почек. |
| Антагонисты кальция: необходимо контролировать почечную функцию. |
| Кардиоселективные бета-блокаторы в низких дозировках: в более высоких дозах имеется опасность незамеченной гипогликемии; снижение уровня холестерина липопротеинов высокой плотности: импотенция. |
| Альфа-блокаторы: риск ортостатической гипотонии, импотенции и депрессий. |
| Диуретики в низких дозировках: при более высоких дозировках следует учитывать возможность развития гипокалиемии, подъема показателей сахара и липидов крови, а также импотенции. |
Реферат по: «Актуальные рекомендации по качественному лечению гипертонии. — Немецкая лига врачей по борьбе с гипертонией, союз кассовых врачей земли Гессен, немецкое общество по борьбе с гипертонией.— Второе издание.— Франкфурт на Майне, 1999.
Повышенное артериальное давление у пожилых: рекомендации и лечение
Давление 130/80 мм рт. ст. и выше считается повышенным, т.е. наблюдается артериальная гипертензия (АГ). Почти половина взрослых людей страдает повышенным артериальным давлением. Эта проблема, если она возникла, как правило, не покидает человека всю оставшуюся жизнь.Повышенное давление называют безмолвным убийцей, поскольку оно обычно не сопровождается явными симптомами. Иногда люди даже не знают о своем повышенном давлении, пока не начинают испытывать серьезные проблемы с сердцем, мозгом или почками. Хорошо, что лекарства и перемена образа жизни могут способствовать понижению давления, и тогда пациент бывает в состоянии держать его уровень под контролем.Артериальное давление (АД) – это сила, с которой кровь давит на стенки артерий при циркуляции по организму. Высшей точки давление достигает тогда, когда сердце сокращается, перекачивая кровь. Эта величина называется систолическим давлением. В паузах между сокращениями сердца давление падает и в нижней точке называется диастолическим.Давление всегда обозначается двумя числами, одно располагается над другим, как в дроби.
ст. и выше считается повышенным, т.е. наблюдается артериальная гипертензия (АГ). Почти половина взрослых людей страдает повышенным артериальным давлением. Эта проблема, если она возникла, как правило, не покидает человека всю оставшуюся жизнь.Повышенное давление называют безмолвным убийцей, поскольку оно обычно не сопровождается явными симптомами. Иногда люди даже не знают о своем повышенном давлении, пока не начинают испытывать серьезные проблемы с сердцем, мозгом или почками. Хорошо, что лекарства и перемена образа жизни могут способствовать понижению давления, и тогда пациент бывает в состоянии держать его уровень под контролем.Артериальное давление (АД) – это сила, с которой кровь давит на стенки артерий при циркуляции по организму. Высшей точки давление достигает тогда, когда сердце сокращается, перекачивая кровь. Эта величина называется систолическим давлением. В паузах между сокращениями сердца давление падает и в нижней точке называется диастолическим.Давление всегда обозначается двумя числами, одно располагается над другим, как в дроби. Верхнее число – систолическое давление, под ним диастолическое. Здесь важны обе величины. Скажем, давление у человека 120/80 мм рт. ст. Единица измерения давления – миллиметры ртутного столба. Наш пример следует читать: «Давление 120 на 80».Артериальное давление варьируется в силу природных причин в течение суток; ниже всего оно тогда, когда человек спит. Оно может повышаться, когда мы взволнованы, нервничаем или физически активны. Однако на протяжении большей части дня, пока мы бодрствуем, оно остается относительно стабильным и не должно опускаться ниже 120/80 мм рт. ст.
Верхнее число – систолическое давление, под ним диастолическое. Здесь важны обе величины. Скажем, давление у человека 120/80 мм рт. ст. Единица измерения давления – миллиметры ртутного столба. Наш пример следует читать: «Давление 120 на 80».Артериальное давление варьируется в силу природных причин в течение суток; ниже всего оно тогда, когда человек спит. Оно может повышаться, когда мы взволнованы, нервничаем или физически активны. Однако на протяжении большей части дня, пока мы бодрствуем, оно остается относительно стабильным и не должно опускаться ниже 120/80 мм рт. ст.В целом более низкие показатели предпочтительнее, однако очень низкое давление также может быть причиной для беспокойства. Если показатели не покидают диапазонов повышенного давления или предгипертензии, значит, повышена вероятность развития гипертонической болезни (ГБ), и нужно принимать превентивные меры. Пациентам любого возраста, страдающим хроническим заболеванием почек или (и) диабетом, необходимо внимательно следить за уровнем АД.
 В докладе Американской кардиологической ассоциации говорится о пользе более агрессивного лечения повышенного давления. Они рекомендуют пациентам 65 лет и старше, чье систолическое давление держится в среднем на уровне выше 130 мм рт. ст., и они не находятся на больничном режиме, медикаментозное лечение гипертензии. Цель лечения этой категории больных – не допускать превышения уровня в 130 мм рт. ст. При этом людям в возрасте 65 лет и старше, страдающим повышенным давлением в сочетании с серьезными сопутствующими заболеваниями или при ограниченных перспективах в отношении продолжительности жизни рекомендуют пройти комплексный анализ рисков и благотворных воздействий, причем врачи и пациенты должны разрабатывать индивидуальные лечебные планы вместе.«Мы стремимся лечить повышенное АД, поскольку так мы снижаем риск инсульта или дополнительных сердечных проблем, — поясняет доктор Корнилов. – Однако клинические исследования показывают, что лечение высокого АД наиболее результативно тогда, когда оно помогает пациенту поддерживать систолическое давление [верхний показатель] на уровне около 150.
В докладе Американской кардиологической ассоциации говорится о пользе более агрессивного лечения повышенного давления. Они рекомендуют пациентам 65 лет и старше, чье систолическое давление держится в среднем на уровне выше 130 мм рт. ст., и они не находятся на больничном режиме, медикаментозное лечение гипертензии. Цель лечения этой категории больных – не допускать превышения уровня в 130 мм рт. ст. При этом людям в возрасте 65 лет и старше, страдающим повышенным давлением в сочетании с серьезными сопутствующими заболеваниями или при ограниченных перспективах в отношении продолжительности жизни рекомендуют пройти комплексный анализ рисков и благотворных воздействий, причем врачи и пациенты должны разрабатывать индивидуальные лечебные планы вместе.«Мы стремимся лечить повышенное АД, поскольку так мы снижаем риск инсульта или дополнительных сердечных проблем, — поясняет доктор Корнилов. – Однако клинические исследования показывают, что лечение высокого АД наиболее результативно тогда, когда оно помогает пациенту поддерживать систолическое давление [верхний показатель] на уровне около 150. В гериатрии ставится цель уравновешивать возможную пользу от медикаментов и вероятные осложнения, риски. Обозначенный в качестве цели уровень в 150 может показаться высоким, но если добиваться показателей более низких, чем 150/90, повысится риск, а дополнительных благоприятных последствий, скорее всего, не будет».Обсудите вероятные проблемы, которые могут возникнуть при лечении пациента с повышенным давлением, с его лечащим врачом или, еще лучше, с гериатром, специализирующимся на лечении пожилых людей. Медики помогут вам взвесить все «за» и «против» начала или изменения лечения повышенного АД и, возможно, предложат вам альтернативные меры, которые позволят вам держать показатели давления под контролем.С возрастом давление повышается – это естественный процесс. Повышенное давление наблюдается у многих пожилых людей, и единственная конкретная причина не выявлена. Подобное явление называется эссенциальной, или первичной, гипертензией. Для выявления причин эссенциальной гипертензии проводятся исследования.
В гериатрии ставится цель уравновешивать возможную пользу от медикаментов и вероятные осложнения, риски. Обозначенный в качестве цели уровень в 150 может показаться высоким, но если добиваться показателей более низких, чем 150/90, повысится риск, а дополнительных благоприятных последствий, скорее всего, не будет».Обсудите вероятные проблемы, которые могут возникнуть при лечении пациента с повышенным давлением, с его лечащим врачом или, еще лучше, с гериатром, специализирующимся на лечении пожилых людей. Медики помогут вам взвесить все «за» и «против» начала или изменения лечения повышенного АД и, возможно, предложат вам альтернативные меры, которые позволят вам держать показатели давления под контролем.С возрастом давление повышается – это естественный процесс. Повышенное давление наблюдается у многих пожилых людей, и единственная конкретная причина не выявлена. Подобное явление называется эссенциальной, или первичной, гипертензией. Для выявления причин эссенциальной гипертензии проводятся исследования. У некоторых людей повышенное давление является следствием других медицинских проблем или воздействия медикаментов. Когда известна непосредственная причина гипертензии, последняя называется вторичной.Выше всего риск возникновения повышенного артериального давления у мужчин старше 45 лет и у женщин старше 55 лет, обладающих излишним весом, а также у тех, у кого в роду наблюдалось повышенное АД.Повышению давления могут способствовать и некоторые факторы, связанные с образом жизни. Среди них можно назвать:
У некоторых людей повышенное давление является следствием других медицинских проблем или воздействия медикаментов. Когда известна непосредственная причина гипертензии, последняя называется вторичной.Выше всего риск возникновения повышенного артериального давления у мужчин старше 45 лет и у женщин старше 55 лет, обладающих излишним весом, а также у тех, у кого в роду наблюдалось повышенное АД.Повышению давления могут способствовать и некоторые факторы, связанные с образом жизни. Среди них можно назвать:- излишнее потребление соли;
- излишнее потребление алкоголя;
- недостаточное потребление калия;
- недостаток физической активности;
- прием определенных лекарств;
- длительные стрессы;
- курение.
- Расширение сердца (может последовать сердечный приступ).

- Небольшие расширения сосудов (аневризмы). Обычные места аневризм – самая крупная артерия, отходящая от сердца (аорта), артерии мозга, ног, кишечника, а также артерия, подходящая к селезенке.
- Сужение сосудов в почках, что может привести к отказу почек.
- Затвердевание артерий, в особенности находящихся в сердце, мозге, почках и ногах. Последствием может стать сердечный приступ, инсульт, отказ почек; может потребоваться ампутация части ноги.
- Разрывы сосудов или кровотечение в глазах, что может вызывать проблемы со зрением и обернуться слепотой.
 Диагноз ставится в тех случаях, когда повышенные показатели фиксируются регулярно.Для измерения давления нужно, чтобы пациент пребывал в спокойном состоянии, сидел прямо, опустив обе стопы на пол. Лица, осуществляющие уход, могут способствовать точности измерений.
Диагноз ставится в тех случаях, когда повышенные показатели фиксируются регулярно.Для измерения давления нужно, чтобы пациент пребывал в спокойном состоянии, сидел прямо, опустив обе стопы на пол. Лица, осуществляющие уход, могут способствовать точности измерений.- Не позволяйте пожилому человеку пить кофе или курить в течение 30 минут перед измерением давления.
- Напомните ему, что на нем должна быть одежда с коротким рукавом.
- Порекомендуйте ему заблаговременно воспользоваться туалетом.
- Сделайте так, чтобы он перед измерением посидел 5 минут в покое.
 Этот прибор можно носить 24 часа, и он будет давать надежные показания давления примерно каждые 30 минут.Если вам приходится проверять давление близкого человека в домашних условиях, важно, чтобы доктор помог вам подобрать подходящий прибор и подсказал, как правильно им пользоваться. Монитор АД можно приобрести в специализированных магазинах или аптеках прочного медицинского оборудования.В некоторых случаях удается предотвратить или удержать под контролем повышение давления благодаря приобретению здоровых привычек и переменам в образе жизни. Снизить артериальное давление пожилым людям могут помочь следующие меры:
Этот прибор можно носить 24 часа, и он будет давать надежные показания давления примерно каждые 30 минут.Если вам приходится проверять давление близкого человека в домашних условиях, важно, чтобы доктор помог вам подобрать подходящий прибор и подсказал, как правильно им пользоваться. Монитор АД можно приобрести в специализированных магазинах или аптеках прочного медицинского оборудования.В некоторых случаях удается предотвратить или удержать под контролем повышение давления благодаря приобретению здоровых привычек и переменам в образе жизни. Снизить артериальное давление пожилым людям могут помочь следующие меры:- соблюдение полезной для сердца диеты, в частности, снижение потребления соли и увеличение доли фруктов, овощей и низкокалорийных продуктов в рационе;
- борьба с излишками веса, поддержание оптимального веса;
- регулярные физические упражнения;
- отказ от курения;
- ограничение употребления алкоголя.
 В таком случае для снижения давления необходимо прибегнуть к лекарствам, которые помогут держать под контролем состояние пациента и предотвратят дальнейшие осложнения, но вылечиться таким образом не удастся.Существует целый ряд препаратов для борьбы с повышенным давлением, и каждый из них воздействует на организм определенным образом. Часто сочетание двух или более лекарств действует эффективнее, чем один препарат. При лечении повышенного АД часто предписываются следующие средства:
В таком случае для снижения давления необходимо прибегнуть к лекарствам, которые помогут держать под контролем состояние пациента и предотвратят дальнейшие осложнения, но вылечиться таким образом не удастся.Существует целый ряд препаратов для борьбы с повышенным давлением, и каждый из них воздействует на организм определенным образом. Часто сочетание двух или более лекарств действует эффективнее, чем один препарат. При лечении повышенного АД часто предписываются следующие средства:- Диуретики, мочегонные средства (их иногда называют «водяными таблетками”). Они помогают почкам выводить из организма избыток воды и соли. Таким образом понижается содержание жидкости в крови и, следовательно, снижается давление. Диуретики часто используют в сочетании с другими медикаментами. Такое лечение может осуществляться путем приема одной таблетки сложного состава.
- Бета-блокаторы замедляют и ослабляют сердцебиение. Сердце перекачивает меньший объем крови по сосудам, и давние на их стенки снижается.

- Ингибиторы ангиотензинпревращающего фермента (АПФ) не позволяют организму вырабатывать гормон ангиотензин, который сужает кровеносные сосуды, отчего повышается АД. АПФ-ингибиторы предотвращают сужение сосудов и снижают нагрузку на сердце.
- Блокаторы рецепторов ангиотензина II (БРА) – новый тип лекарств. Они не предотвращают образование ангиотензина (как ингибиторы АПФ), а не позволяют гормону действовать в организме. Врачи обычно прописывают БРА тем пациентам, кто плохо переносит ингибиторы АПФ.
- Блокаторы кальциевых каналов (БКК) не позволяют кальцию проникать в мышечные клетки сердца и кровеносных сосудов, способствуя расслаблению сосудов и снижению давления.
- Альфа-блокаторы расслабляют мышцы в стенках кровеносных сосудов, облегчая ток крови, и тем самым понижают давление.
- Альфа-бета-блокаторы сочетают описанные выше действия альфа- и бета-блокаторов.
 Если у вас возникают вопросы или что-то в состоянии близкого человека вас тревожит, если вы не до конца разобрались в лекарствах, не стесняйтесь советоваться с врачом.
Если у вас возникают вопросы или что-то в состоянии близкого человека вас тревожит, если вы не до конца разобрались в лекарствах, не стесняйтесь советоваться с врачом.Ищите сиделку? Разместите объявление о поиске сиделки и его увидят больше 1000 специалистов по уходу.
комбинированные препараты от гипертонии список
комбинированные препараты от гипертонии списокПоисковые запросы: новые средства от гипертонии, купить комбинированные препараты от гипертонии список, методы лечения гипертонии.
побочные эффекты препаратов от гипертонии, гипотензивные препараты гипертонии, альфа блокаторы при гипертонии препараты, препараты для лечения гипертонии у пожилых людей, побочные действия препаратов от гипертонии
препараты для лечения гипертонии у пожилых людей Комбинированные препараты от гипертонии: список самых эффективных лекарств. Наиболее часто врачами назначаются сочетания препаратов, которые им известны лучше всего. Самые популярные представители комплексной терапии. Рациональное комбинирование лекарственных препаратов от гипертонии заключается в назначении препаратов с разным механизмом действия и с разным. Комбинированные препараты от гипертонии нового поколения список: ингибитор АПФ + диуретик + блокатор кальциевых каналов, а именно. Комбинированные препараты. Это средства нового поколения, в составе которых присутствуют 2-3 активных вещества. Большинство представителей из списка препаратов от гипертонии нового поколения выпускаются в виде таблеток для перорального применения. Исключением является лабеталол. Чтобы понизить кровяное давление не всегда бывает достаточно одного медикамента. Иногда приходится применять сразу два или даже три лекарственных средства. Если один препарат неэффективен, нередко добавляют другие препараты, создавая комбинацию лекарственных препаратов для снижения артериального давления, воздействующую на различные механизмы снижения АД. Алискирен – малоизвестное лекарство от гипертонии нового поколения.
Самые популярные представители комплексной терапии. Рациональное комбинирование лекарственных препаратов от гипертонии заключается в назначении препаратов с разным механизмом действия и с разным. Комбинированные препараты от гипертонии нового поколения список: ингибитор АПФ + диуретик + блокатор кальциевых каналов, а именно. Комбинированные препараты. Это средства нового поколения, в составе которых присутствуют 2-3 активных вещества. Большинство представителей из списка препаратов от гипертонии нового поколения выпускаются в виде таблеток для перорального применения. Исключением является лабеталол. Чтобы понизить кровяное давление не всегда бывает достаточно одного медикамента. Иногда приходится применять сразу два или даже три лекарственных средства. Если один препарат неэффективен, нередко добавляют другие препараты, создавая комбинацию лекарственных препаратов для снижения артериального давления, воздействующую на различные механизмы снижения АД. Алискирен – малоизвестное лекарство от гипертонии нового поколения. Препарат относится к селективным ингибиторам ренина, обладающим выраженной активностью. Алискирен подавляет взаимодействие ренина с ангиотензиногеном. Комбинированные препараты. Лекарства против гипертонии сопровождают объемные списки побочных эффектов, что во многих случаях становится препятствием для их применения у некоторых больных. Список лучших лекарств от гипертонии нового поколения. В перечне нового поколения таблеток от гипертонии есть комбинированные препараты. Препараты этой группы применяются для лечения гипертонической болезни и доброкачественной гиперплазии (аденомы) простаты. Кроме того комбинированные средства рекомендуются к применению, когда речь идет о тяжелых формах гипертонии. Причем это препараты от высокого давления для пожилых людей без побочных эффектов в виде гипотензии, которая нередко. Комбинированные препараты от гипертонии стоят дороже, но их проще. Комбинированные таблетки от гипертонии – наиболее удобная форма. Таблетки от гипертонии нового поколения: список современных препаратов. Кирилл Не знаю, кому как, а мне лучше всего при гипертензии. побочные действия препаратов от гипертонии старинный рецепт лечения гипертонии неумывакин методы лечения гипертонии
Препарат относится к селективным ингибиторам ренина, обладающим выраженной активностью. Алискирен подавляет взаимодействие ренина с ангиотензиногеном. Комбинированные препараты. Лекарства против гипертонии сопровождают объемные списки побочных эффектов, что во многих случаях становится препятствием для их применения у некоторых больных. Список лучших лекарств от гипертонии нового поколения. В перечне нового поколения таблеток от гипертонии есть комбинированные препараты. Препараты этой группы применяются для лечения гипертонической болезни и доброкачественной гиперплазии (аденомы) простаты. Кроме того комбинированные средства рекомендуются к применению, когда речь идет о тяжелых формах гипертонии. Причем это препараты от высокого давления для пожилых людей без побочных эффектов в виде гипотензии, которая нередко. Комбинированные препараты от гипертонии стоят дороже, но их проще. Комбинированные таблетки от гипертонии – наиболее удобная форма. Таблетки от гипертонии нового поколения: список современных препаратов. Кирилл Не знаю, кому как, а мне лучше всего при гипертензии. побочные действия препаратов от гипертонии старинный рецепт лечения гипертонии неумывакин методы лечения гипертонии
средства от гипертонии последнего поколения сердечные препараты при гипертонии сколько стоит гипероприл в аптеке новые средства от гипертонии методы лечения гипертонии побочные эффекты препаратов от гипертонии гипотензивные препараты гипертонии альфа блокаторы при гипертонии препараты
В целом очень довольна. Восстановила нормальный крепкий сон, работоспособность. Вялость ушла вместе с головными болями, тошнотой и слабостью. Назначение лекарств, снижающих давление, прямая обязанность врача-кардиолога! Артериальная гипертензия — это не тот случай, когда можно экспериментировать над своим здоровьем. Не думала, что растительный препарат может быть таким эффективным. Начинает действовать достаточно быстро, и самое главное для меня, что давление снижает постепенно, не резко. Для меня резкий скачок давления, даже с высокого до нормального это еще хуже, чем просто высокое. Чувствую себя отлично. Отдельное спасибо за невысокую цену, для меня, пенсионерки, это важно. Гипертоническая болезнь сердца — медицинский термин, который. На ранней стадии гипертонии медикаментозное лечение не требуется. Предлагаем самое важное по теме: лечение гипертонии сердца с комментариями профессиональных докторов. Мы постарались описать всю проблематику доступными словами. Если что-то не понятно или есть вопросы, то вы. Гипертоническая болезнь сердца — медицинский термин, который. Для лечения артериальной гипертензии и проблем сердца применяют народные средства. Гипертоническое сердце проявляет себя в виде постепенно нарастающих ощущений боли. Сердечно-сосудистые заболевания – новая пандемия XXI века. От них умирает больше всего жителей Земли. Среди всего. Гипертоническая болезнь. Доброкачественная и злокачественная гипертензия. Гипертоническая болезнь является одним из самих распространенных заболеваний. Она развивается обычно после 40 лет. Нередко, однако. Сердечная гипертензия, что это такое стадии и лечение Артериальная гипертензия – это хроническое комплексное заболевание сердечно-сосудистой системы с поражением центрального звена регуляции. Гипертония сердца – что это такое. С артериальной гипертензией знаком практически каждый человек. Все знают, что речь идет о повышенном давлении. Болезнь достаточно серьезная, но успешно поддается лечению. Причины болей в сердце. Боли могут ощущаться в области сердца при кардиологических заболеваниях и быть проявлением внесердечной патологии. Чаще всего боли, возникающие при сердечных нарушениях, вызываются. Симптомы гипертонии – это повышенный показатель артериального давления, которое. Гипертония – это нехитрое заболевание, когда у человека практически. Причины сердечной гипертонии. Одним из органов-мишеней гипертонической болезни является сердце. По мере прогресса болезни, оно подвергается патологическим органическим изменениям, ведущим к нарушению.
комбинированные препараты от гипертонии список
Неплохое натуральное средство от гипертонии. Поддерживает необходимый уровень кислорода в крови, улучшая тем самым общее самочувствие. Поначалу на него не возлагала особых надежд, но средство очень помогло, рекомендую. Лечение гипертонии методом Шишонина. Методика Александра Шишонина часто становится спасительной в борьбе с гипертонией. Доктор разработал специальную гимнастику, которая помогает победить болезнь, если она возникала, из-за шейного остеохондроза. Позвонки шеи подвижны и уязвимы. При смещении. Доктор Шишонин рассказывает правду о препаратах при гипертонии, их пользе и вреде. Лечение высокого артериального давления натуральными травами дает. Валерьяна — в лечении гипертонического криза используется корень растения. Лечение гипертонии. Повышенное давление. Академия Знаний. Как победить гипертонический криз — Продолжительность: 17:15 Видео блог Доктора Шишонина 718 933 просмотра. Гипертония – это, пожалуй, самое распространенное заболевание на земном шаре. Миллионы людей пытаются найти действенный способ, который помог бы снизить кровяное давление. Здравствуйте, друзья! Если вы зашли на эту страничку, скорее всего, вы гипертоник. Или кто-то из ваших близких страдает от этой болезни. Я хочу рассказать вам о лечении гипертонии доктором Шишониным. Эффективное лечение гипертонии без таблеток и лекарств. Пройдя обследование у нас Вы поймете истинные причины своей гипертонии и узнаете что необходимо делать, чтобы с ней расстаться! Доктор Шишонин утверждает Возможно сочетание нескольких методов, например, лечение гипертонической болезни травами и лечебная физкультура. Доктор Шишонин: лечение гипертонии, гимнастика от давления, лучшие упражнения – Видео. Возможно сочетание нескольких методов, например, лечение гипертонической болезни травами и лечебная физкультура. Гимнастика для лица и шеи, которую разработал доктор Шишонин помогает устранить саму причину гипертонии и навсегда забыть о высоком давлении. Также она направлена на лечение. В статье доктор Александр Шишонин покажет какие упражнения необходимо выполнять, чтобы нормализовать давление. Упражнения для лечения гипертонии. Назначение разминки. Усиление кровотока в дельтовидных. Доктор Шишонин: как лечить гипертонию и давление с помощью гимнастики. Гимнастика и упражнения – самый эффективный метод борьбы. Гипертония – опасное и коварное заболевание, поэтому к его лечению нужно подходить серьезно. Наибольшая эффективность будет, если сочетать. комбинированные препараты от гипертонии список. старинный рецепт лечения гипертонии. Отзывы, инструкция по применению, состав и свойства. Что такое гипертония. Артериальная гипертензия (АГ, гипертоническая болезнь) – одна. Бета-блокаторы. Это популярная группа лекарств от гипертонии нового. В отличие от средств системного действия, современные таблетки от гипертензии способны снизить гипертрофию левого желудочка. Сегодня мы поговорим именно об этих препаратах — современных средствах для лечения артериальной гипертензии. Пришло время перейти к средствам для снижения давления (антигипертензивным), которые влияют на эти самые механизмы. Классификация средств при артериальной гипертензии. Обзор лучших препаратов от гипертонии последнего поколения – названия лекарственных средств. Бесконтрольное повышение артериального давления (АД) – основная причина. Новое лекарство от гипертонии (лучшие препараты последнего поколения). Современные фармакологические разработки и инновационные открытия в сфере фармацевтики гарантируют действенность препарата. Современные лекарственные средства от давления. Лечение гипертонии носит комплексный характер. Чтобы добиться желаемого эффекта, требуется разностороннее воздействие на организм пациента. Таблетки от гипертонии нового поколения: список современных препаратов. Гипертоническая болезнь молодеет с каждым годом. От повышенного давления страдают не только пожилые люди, но и молодежь. Лекарства от гипертонии и высокого артериального давления (АД) должен. Класс препаратов. Лекарства от гипертонии нового поколения. Обычно лечение гипертонической болезни начинается с небольших доз медицинских средств с постепенным увеличением в случае необходимости. Резкое снижение АД. Гипертоническая болезнь является настолько распространенной среди людей среднего и пожилого возраста, что многие люди. Артериальная гипертония и атеросклероз является причиной инфарктов и инсультов, смерти и инвалидизации. Медикаментозные средства, предназначенные для устранения симптомов гипертонии, может назначить только врач. Все современные препараты, назначаемые от гипертонии, делятся на следующие категории Лекарства нового поколения. Разработчики современных лекарств от гипертонии стремятся к усовершенствованию уже существующих препаратов и даже созданию новых фармакологических групп.
препараты от высокого давления для пожилых
Давление у пожилых людей — норма? Лечение высокого кровяного давления необходимо в любом возрасте. Если человек несколько лет принимает препараты и его артериальное давление остается в пределах нормы, то дозировку лекарства можно снизить. Высокий пульс и высокое давление — что делать? Аргументы в защиту лекарств от повышенного давления для пожилых. Мочегонные препараты для пожилых. Прием мочегонных в пожилом возрасте — дело почти творческое. Только врач может подобрать. Наиболее эффективно препарат применяется у пожилых больных с хронической сердечной недостаточностью. Высокое артериальное давление.
Содержание
- самое эффективное лекарство при гипертонии
- гипертония 43 года и беременность
- настойка валерьянки и давление
настойка валерьянки и давление
Поэтому таблетки от высокого давления должны быть дома у каждого гипертоника, современная интернет аптека всегда имеет в наличии препараты для лечения гипертонии. Они предупреждают развитие инсульта у людей пожилого возраста, поэтому рекомендуются пациентам с поражением периферических сосудов. Препараты от пониженного давления. Она раньше любила при высоком давлении выпить таблетки и как снизиться переставали. Клинические исследования доказывают, что лечение высокого давления у пожилых пациентов даёт положительные результаты. Многим пожилым пациентам подходит такой препарат, как дихлотиазид.
Препараты повышающие артериальное давление: борьба с гипотонией. Артериальное давление нижнее высокое: что делать? Жаль, что не так много пожилых людей, умеют пользоваться интернетом. Гипертония — очень распространенное явление среди людей не только пожилого, но и молодого возраста. Он отличается высокой стоимостью. Антагонисты рецепторов ангиотензина. Понижающие давление препараты этой группы предназначены для больных. Поэтому людям, страдающим данной патологией, необходимо регулярно принимать таблетки от высокого давления, контролирующие напор, который создает кровь в сосудистом русле. При тяжелых случаях гипертонии приходится использовать подобные препараты практически.
Гипотиазид является препаратом выбора для лечения гипертонии у пожилых пациентов, если у них нет сопутствующего диабета или ожирения. А если риск небольшой (кровяное давление не выше 159/99 и нет сопутствующих заболеваний) — у вас с высокой вероятностью получится. От неё страдают люди в пожилом и сравнительно молодом возрасте. Особенно опасно резкое снижение давления с применением медикаментозных препаратов. При очень высоком давлении нужно пить по стакану морковного, свекольного и клюквенного сока. Но не все препараты от давления легко контролируемы и не от всех следует ожидать мгновенного облегчения. Есть препараты быстрого реагирования, а есть средства, которые снижают давление в течение двух-трех часов.
В группе риска находятся пожилые люди. Лечить гипертензию по принципу «пью лекарства только когда высокое давление» еще хуже, чем совсем не принимать никакие препараты, так как в этом случае резкие перепады давления могут спровоцировать инсульты и инфаркты. Этот препарат нужен для нормальной работы сосудов головного мозга. Так же, его прописывают для пожилых людей от старческих болезней типа Альцгеймера. От гипертонии спасаюсь напитком из натуральных трав от высокого давления, gipertofort. Это трехкомпонентные препараты, а чем больше составляющих, тем выше риск побочных эффектов. Считается, что, когда кора головного мозга занята какими-то острыми проблемами, подкорка начинает творить всякие гадости, в частности повышает давление.
Правила применения и алгоритм выбора конкретного лекарственного препарата для снижения давления в зависимости от клинической ситуации. Чай из семечек подсолнуха от высокого давления — видео. Кроме списка основных медикаментов для лечения высокого давления нужно учесть все противопоказания препаратов. Он для пожилых людей, так как Лориста обладает более мягким действием. Таблетки от высокого давления отличаются по механизму своего действия, и поэтому делятся на несколько групп. Какие применяются таблетки при высоком давлении. Для лечения артериальной гипертензии применяют препараты из разных фармакологических групп.
В последние годы распространенным заболеванием не только среди пожилого населения, но и молодого Крайне важно знать, какими лекарствами можно снизить высокое артериальное давление. Препарат нормализует повышенное давление, снижает тонус артериол. Нормой считается давление не выше 130/90. При высокой эффективности и хорошей переносимости эти препараты доказанно предупреждают развитие инсульта у пожилых больных с изолированной АГ (для дигидропиридинов III поколения), поэтому могут применяться. При высоком давлении нередко используют сосудорасширяющие препараты (вазодилятаторы) Тиазидные диуретики рекомендованы пациентам с гипертонией в сочетании с сердечной недостаточностью и у пожилых людей.
Препараты от давления нового поколения. Все о Гипертонии, Медикаментозное лечение Ваш комментарий будет первым. Можете оценить самостоятельно уровень «новейшести». Выше представленные «новые» медикаменты от гипертонии (представленные классов ПИР и АРА. Обзор всех препаратов от повышенного давления. Группы лекарств от гипертонии, список таблеток при высоком давлении Препараты первого выбора при повышенном давлении у пожилых — это мочегонные: гипотиазид или индапамид (при сахарном диабете). β-блокаторы представляют собой известную и широко распространенную группу препаратов от давления и не только. Показаниями к применению бета-блокаторов, кроме высокого давления, являются.
Читайте по теме:
Распространенное хроническое заболевание с возрастом
Гипертония, определяемая как систолическое артериальное давление (АД) ≥140 мм рт.ст., диастолическое АД ≥90 мм рт.ст., увеличивается с возрастом, поражая более 50% пациентов в возрасте ≥60 лет и примерно 66% людей в возрасте ≥65 лет.1–3 Хорошо известно, что к 2030 году ожидается, что 1 из 5 американцев будет 65 лет и старше. Гипертония — это диагноз номер один в амбулаторных условиях и один из основных диагнозов в домах престарелых.4 Данные Фрамингемского исследования сердца показывают, что у пациентов с нормотензивным давлением в возрасте 55 лет риск развития гипертонии в течение жизни составляет 90%.5
В период с 1988–1994 по 2005–2008 годы распространенность артериальной гипертензии увеличилась среди пациентов в возрасте ≥65 лет.6 Использование гипотензивных препаратов также увеличилось в этот период.6 Поскольку ожидаемая продолжительность жизни продолжает расти, приближаясь к 75 годам для мужчин и женщин. 80 лет для женщин использование антигипертензивных препаратов у пожилых возрастет.6 Примерно 10% текущих общих годовых расходов на лекарства в США тратится на антигипертензивные препараты.7 В 2009 году общие прямые и косвенные затраты, относящиеся к артериальной гипертензии в США Штаты оценили в 73 доллара.4 миллиарда 8
Особые соображения, касающиеся пожилого населения
В Соединенных Штатах распространенность пожилых пациентов с адекватно леченной гипертонией (определяемой как АД <140/90 мм рт. Ст.) Довольно низка и составляет только 30% ( диапазон от 23% до 38%) .9 Пациенты пожилого возраста более склонны к изолированной систолической гипертензии (ИСГ) - систолическое АД ≥140 мм рт. диастолическое АД <90 мм рт. ст., что, вероятно, является результатом повышения жесткости артерий в результате артериосклероза или нарушения вазодилатации, опосредованной оксидом азота.10–12
ISH встречается у большинства пожилых пациентов с артериальной гипертензией: более 65% пациентов с артериальной гипертензией в возрасте ≥60 лет и более 90% людей в возрасте> 70 лет имеют ISH.1,13 ISH ассоциирован с 2 — до 4-кратного увеличения риска инсульта, инфаркта миокарда (ИМ) или сердечно-сосудистой (СС) смертности.14,15
Пожилые люди более чувствительны к потреблению соли по сравнению с более молодым населением, что приводит к более высокому систолическому АД и более высокое пульсовое давление (то есть разница между систолическим АД и диастолическим АД), когда пожилые люди потребляют больше соли.16
Наконец, пожилые люди подвергаются повышенному риску развития ортостатической гипотензии, потенциально опасного падения АД при изменении положения тела из положения лежа на спине в положение стоя, что увеличивает риск обмороков, падений и травм.
Эти характеристики необходимо учитывать и тщательно учитывать при выборе подходящего протокола лечения для данной популяции пациентов.
Рекомендации по лечению
Цели и стратегии лечения гипертонии у пожилых людей отличаются от пациентов более молодого возраста и являются более сложными.Модификация образа жизни эффективна в этой популяции, но ее трудно поддерживать.
Седьмой отчет Объединенного национального комитета по профилактике, выявлению, оценке и лечению высокого кровяного давления (JNC 7) рекомендует лечить всех пациентов, включая пожилых людей в возрасте от 65 до 79 лет с неосложненной артериальной гипертензией. целевое АД <140/90 мм рт. ст. 17. Ожидается, что JNC 8 будет выпущен в конце 2012 года, но неясно, будут ли в отчете содержаться конкретные рекомендации по ведению гипертонии у пожилых людей.
Американский колледж кардиологов (ACC) и Американская кардиологическая ассоциация (AHA) недавно опубликовали первое консенсусное заявление экспертов, чтобы помочь клиницистам эффективно управлять гипертонией у пожилых людей.18 Как и JNC 7, документ ACC / AHA рекомендует измерение АД. <140/90 мм рт. Ст. Для лиц в возрасте от 65 до 79 лет. Для пациентов в возрасте ≥80 лет большинство экспертов, включая заявление ACC / AHA, рекомендуют менее строгое целевое значение систолического АД от 140 до 145 мм рт.ст., чтобы минимизировать побочные эффекты.18
В этом документе ACC / AHA далее рекомендуется начинать оценку пожилого пациента с известной или подозреваемой артериальной гипертензией с трех измерений АД, в том числе в положении стоя, для получения точного значения АД. Если АД повышено, причину следует изолировать. Следует оценить любое повреждение органа. Необходимо выявить другие факторы риска сердечно-сосудистых заболеваний (ССЗ) или сопутствующие заболевания, а также любые потенциальные препятствия для приверженности лечению.18
КЛЮЧЕВЫЕ МОМЕНТЫ
- ▸ Примерно 10% общих годовых расходов на лекарства в США тратится на антигипертензивные препараты.
- ▸ Подсчитано, что только 30% (диапазон, 23–38%) пожилых пациентов с артериальной гипертензией получают адекватное лечение в Соединенных Штатах, что оставляет значительные возможности для улучшения.
- ▸ JNC 7 рекомендует проводить лечение всех пациентов с неосложненной артериальной гипертензией, в том числе в возрасте от 65 до 79 лет, до целевого артериального давления (АД) <140/90 мм рт.
- ▸ Для пациентов в возрасте ≥80 лет большинство экспертов рекомендуют целевое систолическое АД на уровне 140–145 мм рт. Ст., Чтобы свести к минимуму побочные эффекты лекарств.
- ▸ Недавнее заявление ACC / AHA предполагает, что изменение образа жизни может быть всем, что необходимо для лечения легких форм гипертонии у пожилых пациентов; пациентам с резистентной гипертензией рекомендуется медикаментозное лечение.
- ▸ Лекарственную терапию первой линии с диуретиками, ингибиторами ангиотензинпревращающего фермента, блокаторами рецепторов ангиотензина или блокаторами кальциевых каналов следует начинать с самой низкой дозы и титровать в соответствии с переносимостью.
- ▸ Уникальные характеристики, ответственные за повышенный риск гипертонии у пожилого населения, должны приниматься во внимание и тщательно учитываться при выборе протокола лечения.
Согласно этому заявлению ACC / AHA, изменение образа жизни может быть всем, что необходимо для лечения легких форм гипертонии у пожилых пациентов. Пациентам с резистентной артериальной гипертензией рекомендуется медикаментозная терапия, которую следует начинать с минимально возможной дозы с постепенным увеличением в зависимости от ответа. Диуретики, ингибиторы ангиотензинпревращающего фермента (АПФ), блокаторы рецепторов ангиотензина (БРА) и блокаторы кальциевых каналов (БКК) эффективны для снижения АД и снижения сердечно-сосудистых исходов у пожилых людей.Бета-адреноблокаторы уступают по эффективности препаратам этих классов, но они могут использоваться в отдельных случаях у пожилых людей.18
Нефармакологическое лечение
Изменение образа жизни рекомендуется в качестве лечения первой линии для всех пациентов с артериальной гипертензией, особенно для всех пациентов с артериальной гипертензией. у пожилого населения, где полипрагмазия, потенциальные лекарственные взаимодействия и несоблюдение схем лечения вызывают серьезную озабоченность. Контроль веса, принятие диетических подходов к остановке гипертонии (DASH), ограничение натрия в пище, повышение уровня активности и ограничение потребления алкоголя являются эффективными инструментами в лечении гипертонии ( ).17,19–23
Таблица
Модификации образа жизни и преимущества a
| Модификация | Рекомендация | Приблизительное снижение САД b | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Снижение веса | Поддержание нормальной массы тела (ИМТ , 18,5–24,9 кг / м2) | 5–20 мм рт. Ст. / Потеря веса 10 кг | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Принять диету DASH | Придерживаться диеты, богатой фруктами / овощами и нежирными молочными продуктами с пониженным содержанием насыщенных и общий жир | 8–14 мм рт. ст. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Снижение уровня натрия в пище | Снизить потребление до ≤2.4 г натрия или ≤6 г хлорида натрия / день | 2–8 мм рт. Ст. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Занимайтесь физической активностью | ≤ 30 минут аэробной активности в день, большую часть дней недели | 4–9 мм рт. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Умеренное потребление алкоголя | ≤2 порции алкоголя в день для мужчин и ≤1 порции в день для женщин | 2–4 мм рт. Испытание нефармакологических вмешательств у пожилых людей (TONE).21 В этом исследовании приняли участие 975 мужчин и женщин с артериальной гипертензией (в возрасте 60–80 лет; АД <145/85 мм рт. Ст. На 1 гипотензивном препарате). Субъекты с ожирением и нормальным весом были разделены и случайным образом разделены на следующие группы: обычное лечение, ограничение соли (≤1800 мг в 24 часа), потеря веса (пациенты с ожирением, цель ≥10 фунтов) или ограничение соли и потеря веса. Отмена препарата, принимаемого при гипертонии, была предпринята через 3 месяца после вмешательства. Первичной конечной точкой был диагноз высокого АД на одном или нескольких контрольных визитах, лечение гипотензивными препаратами или сердечно-сосудистое событие.Исследование дало положительные результаты со значительным снижением АД во всех группах вмешательства по сравнению с группой обычного лечения. Первичная конечная точка через 30 месяцев встречалась значительно реже в группах вмешательства по сравнению с группой обычного лечения, что свидетельствует о том, что «снижение потребления натрия и потеря веса представляют собой выполнимое, эффективное и безопасное нефармакологическое лечение гипертонии у пожилых людей» 21. Благоприятное влияние физических упражнений на контроль гипертонии у пожилых людей было проиллюстрировано в ряде исследований24–26 и в метаанализе.27 Эти исследования подтверждают идею о том, что никогда не поздно внести изменения в образ жизни для контроля гипертонии. В одном исследовании изучалось влияние умеренных и интенсивных аэробных упражнений на АД у пациентов, ведущих малоподвижный образ жизни в возрасте ≥75 лет.28 Субъекты были рандомизированы в 1 из 3 групп: контрольная группа (без упражнений), группа умеренной интенсивности (3 дня в в неделю в общей сложности 30 тренировок продолжительностью 40 минут каждое) с 65% до 70% максимальной частоты сердечных сокращений) и группу высокой интенсивности (85% -90% максимальной частоты сердечных сокращений). Всего через 10 недель упражнений в группе высокой интенсивности наблюдалось значительное снижение систолического АД (–7,8 мм рт. Ст.) И диастолического АД (–9,6 мм рт. Ст.) По сравнению с контрольной группой (+2,6 мм рт. Ст.). Эффекты наблюдались независимо от изменения веса. Редакционная статья, сопровождающая исследование, согласна с тем, что «эти данные подтверждают мнение о том, что фармакологическое вмешательство должно сочетаться с физическими упражнениями и другими изменениями образа жизни даже у наших более пожилых пациентов». -анализы, продемонстрировали преимущества гипотензивной терапии у пожилых людей.17,30–47 Не существует возрастных ограничений, при которых нельзя принимать гипотензивные препараты. Прием гипотензивных препаратов следует начинать с самой низкой дозы с постепенным постепенным повышением по мере переносимости. Если первый агент не может снизить АД до целевого значения при полной дозе, следует добавить второй и третий лекарства по мере переносимости. Когда АД> 20/10 мм рт. Ст. Выше целевого значения, целесообразно назначить 2 гипотензивных средства или комбинированную лекарственную терапию. Следует постоянно переоценивать риски и преимущества лечения.У пожилых людей, особенно в возрасте> 80 лет, в отдельных случаях приемлемо систолическое АД от 140 до 145 мм рт. ДиуретикиТиазидные диуретики недороги, обычно хорошо переносятся и рекомендуются в качестве терапии первой линии при лечении артериальной гипертензии у пожилых людей.17 Одно знаковое исследование, которое поддерживает использование тиазидных диуретиков в лечении ISH у пожилых пациентов — это программа «Систолическая гипертензия у пожилых людей» (SHEP).30 В этом исследовании 4736 пожилых людей с уровнем систолического АД ≥160 мм рт.ст. и уровнем диастолического АД <90 мм рт.ст. (среднее АД 170/77 мм рт.ст.) были рандомизированы для лечения тиазидным диуретиком хлорталидоном или плацебо. Значительное улучшение АД было достигнуто в группе лечения по сравнению с группой, получавшей плацебо (систолическое АД, 143 мм рт. Ст. Против 155 мм рт. Ст., Соответственно), что привело к значительному снижению частоты инсульта (36%), ишемической болезни сердца (ИБС; 27%). ), хронической сердечной недостаточности (СН; 55%, 81% у пациентов с перенесенным ИМ) и ССЗ всех причин (32%).30 Еще одно знаковое испытание, демонстрирующее, что тиазидные диуретики столь же эффективны, как и любые другие препараты для лечения гипертонии у пожилых людей, — это исследование «Антигипертензивное и гиполипидемическое лечение для предотвращения сердечного приступа» (ALLHAT) 31. пациенты (средний возраст 67 лет) с артериальной гипертензией и как минимум 1 другим фактором риска ИБС. Пациенты были рандомизированы в группу лечения диуретиком тиазидного типа (хлорталидон), бета-блокатором (атенолол), CCB (амлодипин), ингибитором АПФ (лизиноприл) или альфа-блокатором (доксазозин).За исключением группы, получавшей доксазозин, которую прекратили досрочно из-за более высокой частоты нежелательных явлений, окончательные данные не показали различий в первичном исходе фатальных или нефатальных коронарных событий и никакой разницы в смертности между группами БКК, ингибиторов АПФ и диуретиков. Пациенты, получавшие диуретик, имели более низкую частоту сердечно-сосудистых событий (вторичные исходы) по сравнению с другими группами. Группа лечения диуретиками имела более низкие показатели сердечной недостаточности по сравнению с группой CCB (относительный риск [ОР], 1.33; 95% доверительный интервал [ДИ], 1,18–1,49) и более низкие комбинированные исходы для ССЗ (ОР 1,13; 95% ДИ 1,06–1,20) и HF (ОР 1,20; 95% ДИ 1,09–1,34) по сравнению с ACE. группа ингибиторов.31 Индапамид, не тиазидный диуретик, был показан в исследовании «Гипертония у очень пожилых людей» (HYVET) .33 В этом долгожданном исследовании, опубликованном в 2008 г., приняли участие более 3800 пожилых пациентов (пациенты в возрасте ≥80 лет; в среднем 83,6 года) с систолической гипертензией, диастолической гипертензией или ISH были случайным образом распределены для приема индапамида или плацебо.Первичной конечной точкой был инсульт со смертельным или несмертельным исходом. Значительное снижение среднего АД было достигнуто в группе лечения (143/78 мм рт. Ст. Против 158/84 мм рт. Ст.). Исследование было преждевременно остановлено в результате значительного сокращения случаев смертельного инсульта (6,5% в активной группе против 10,7% в группе плацебо) и смертности от всех причин (47,2% в активной группе, 59,6% в группе плацебо). Это первое испытание, которое предоставило доказательства того, что лечение гипертонии у очень пожилых людей (в возрасте> 80 лет) является эффективным и должно продолжаться.33 Другие диуретики, такие как петлевые диуретики, антагонисты минералокортикоидов или антагонисты натриевых каналов, также могут быть использованы у пожилых людей в качестве вспомогательных средств, когда это необходимо. лечение пожилых людей, если диуретики противопоказаны или у пациента есть стенокардия или проблемы с сердечным ритмом / проводимостью. В целом БКК хорошо переносятся пожилыми людьми. Наиболее частыми побочными эффектами дигидропиридиновых БКК являются симптомы вазодилатации, такие как отек лодыжек, головная боль или постуральная гипотензия.Общие нежелательные явления для недигидропиридиновых БКК включают запор, брадикардию и возможность сердечной блокады; как таковой, этого подкласса следует избегать у пожилых пациентов с основными нарушениями сердечной проводимости или с систолической дисфункцией левого желудочка.18 Несколько клинических испытаний показали, что БКК эффективны и безопасны для пожилых людей.31,34-36 Исследование с участием этого класса препаратов включает систолическую гипертензию в Европе (Syst-Eur) .34,35 В этом исследовании более 4600 пожилых пациентов (средний возраст 76 лет) с ISH были рандомизированы для получения дигидропиридиннитрендипина или плацебо.Испытание было остановлено раньше, чем ожидалось, в результате значительного снижения частоты инсульта (снижение на 42%; P = 0,003) и всех летальных и нефатальных сердечных конечных точек, включая внезапную смерть (снижение на 26%; P =. 03) в группе лечения.34 Авторы подсчитали, что лечение 1000 пациентов в течение 5 лет с помощью этого типа схемы может предотвратить 29 инсультов или 53 основных конечных точки сердечно-сосудистых заболеваний. Распространенность сосудистой деменции была значительно ниже в группе, получавшей гипотензивные средства, по сравнению с группой, получавшей плацебо (3.8 против 7,7 случаев на 1000 пациенто-лет соответственно) .35 Эффективность и безопасность БКК в комбинации с другими лекарствами для пожилых пациентов проиллюстрированы в документе «Как избежать сердечно-сосудистых событий с помощью комбинированной терапии у пациентов, живущих с систолической гипертензией» (ACCOMPLISH). исследование.36 Более 11 500 пожилых пациентов с артериальной гипертензией (средний возраст 68 лет; среднее АД 145/88 мм рт. ст.) были рандомизированы для приема ингибиторов АПФ (беназеприл) с БКК (амлодипин) или диуретика (гидрохлоротиазид).Первичной конечной точкой была сумма смерти от сердечно-сосудистых причин, нефатального ИМ, нефатального инсульта, госпитализации по поводу стенокардии, реанимации после внезапной остановки сердца и коронарной реваскуляризации. Испытание было прекращено досрочно после среднего периода наблюдения в 36 месяцев, когда в группе, получавшей беназеприл / амлодипин, было отмечено значительно меньше первичных конечных точек — 552 (9,6%) событий первичного исхода в группе, получавшей беназеприл / амлодипин, по сравнению с 679 (11,8%). %) в группе, получавшей беназеприл / гидрохлоротиазид.36 Ингибиторы АПФИнгибиторы АПФ снижают АД, ингибируя превращение ангиотензина I в ангиотензин II, тем самым предотвращая сужение сосудов (ангиотензином II) и продукцию альдостерона. Ингибиторы АПФ считаются альтернативными препаратами первой линии для лечения гипертонии у пожилых людей, если диуретики противопоказаны.18 Ингибиторы АПФ снижают заболеваемость и смертность у пациентов с ИМ, сердечной недостаточностью (систолическая дисфункция) или у пациентов с диабетом. почечная недостаточность.37–39 Основными побочными эффектами ингибиторов АПФ являются сухой кашель и гипотензия.18 Гиперкалиемия может возникнуть при применении ингибиторов АПФ. Рекомендуется тщательный мониторинг и особая осторожность, если они будут использоваться у пожилых пациентов с почечной недостаточностью.18 Одним из важных клинических испытаний, продемонстрировавших эффективность и положительные эффекты ингибиторов АПФ у пожилых людей с артериальной гипертензией, является Второе исследование Австралии Исследование давления (ANBP2) 40. В этом исследовании рандомизировано 6083 пациента с артериальной гипертензией (в возрасте 65–84 лет), которые получали либо эналаприл, либо гидрохлоротиазид.В конце исследования было обнаружено, что снижение АД было одинаковым в обеих группах. Было обнаружено, что в группе ингибиторов АПФ было меньше сердечно-сосудистых событий / смертей от всех причин (695 против 736 соответственно) и меньше цереброваскулярных событий (152 против 163, соответственно) по сравнению с группой диуретиков. Кроме того, у мужчин, получавших ингибитор АПФ, наблюдалось снижение всех сердечно-сосудистых событий на 17 %.40 Два знаковых испытания с участием ингибиторов АПФ и пожилых пациентов с артериальной гипертензией из группы высокого риска — оценка профилактики сердечных исходов (HOPE) 41 и защита периндоприла от рецидивов. Исследование инсульта (ПРОГРЕСС).42 В исследовании HOPE 9297 пациентов из группы высокого риска (в возрасте ≥55 лет), у которых были признаки сосудистого заболевания или диабета плюс 1 другой фактор риска сердечно-сосудистых заболеваний и у которых не было известно о низкой фракции выброса или HF, были случайным образом распределены для перорального приема. рамиприл (10 мг один раз в сутки) или соответствующее плацебо в среднем в течение 5 лет. В конце исследования в группе рамиприла наблюдалось значительное снижение смертности от сердечно-сосудистых заболеваний (26%), смертности от всех причин (16%), инсульта (32%) и сердечной недостаточности (23% ).41 В ПРОГРЕССЕ В испытании 6105 пациентам (средний возраст 64 года), перенесшим инсульт или транзиторную ишемическую атаку, назначали периндоприл (4 мг в день) с добавлением диуретика индапамида по усмотрению лечащего врача или плацебо.42 По окончании исследования комбинированная терапия периндоприлом и индапамидом снизила АД на 12/5 мм рт.ст. и риск инсульта на 43%. Монотерапия снижает АД на 5/3 мм рт. Ст. И не приводит к снижению риска инсульта. 42 Блокаторы рецепторов ангиотензинаБРА блокируют действие ангиотензина II на гладкие мышцы сосудов, вызывая расширение сосудов. БРА также снижают выработку альдостерона, тем самым снижая реабсорбцию натрия и задержку жидкости. БРА считаются альтернативным лечением первой линии гипертонии у пожилых людей, когда диуретики противопоказаны.У пожилых пациентов с артериальной гипертензией и диабетом или сердечной недостаточностью БРА считаются терапией первой линии и альтернативой ингибиторам АПФ. Некоторыми знаковыми исследованиями с участием БРА в лечении гипертонии у пожилых пациентов являются вмешательство лозартана для снижения конечной точки гипертонии (LIFE) 43, Исследование когнитивных функций и прогнозов у пожилых людей (SCOPE) 44 и терапия острым кандесартаном цилексетилом. в исследовании выживших после инсульта (ACCESS). 45 В исследовании LIFE рандомизировано 9193 пациентов в возрасте от 55 до 80 лет с гипертонией и гипертрофией левого желудочка на электрокардиограмме, которые получали лозартан или атенолол.43 Хотя снижение АД было одинаковым в обеих группах, смертность от сердечно-сосудистых заболеваний, инсульта и инфаркта миокарда снизилась более чем на 13% у участников, получавших лозартан, по сравнению с атенололом (508 против 588, соответственно). Кроме того, в группе, получавшей лозартан, наблюдалось значительное снижение числа смертельных или нефатальных инсультов (25%; 232 против 309 фактических событий, соответственно). В подгруппе с диабетом (n = 1195) наблюдалось большее снижение сердечно-сосудистых заболеваний и смертности от всех причин для лозартана по сравнению с атенололом.43 В исследовании SCOPE участвовали 4964 пациента в возрасте от 70 до 89 лет, с систолическим АД от 160 мм рт. 179 мм рт. Ст. И / или диастолическое АД от 90 до 99 мм рт. Ст. И оценка теста краткого психического состояния ≥24.44 Пациенты были рандомизированы для приема кандесартана или плацебо с применением открытой активной антигипертензивной терапии. Средний срок наблюдения составил 3,7 года. Снижение АД в группе, получавшей кандесартан, составило 21,7 / 10,8 мм рт. Было отмечено значительное снижение нефатального инсульта (27,8%; 95% ДИ 1,3–47,2; P = 0,04) с тенденцией к снижению летального инсульта (23,6%; 95% ДИ, −0,7–42,1; P ). = .056) .44 Исследование ACCESS было разработано для оценки безопасности умеренного снижения АД кандесартаном цилексетилом на ранних этапах лечения инсульта.45 Исследование было прекращено досрочно в результате значительного снижения смертности, сердечно-сосудистых событий или цереброваскулярных событий в группе кандесартана по сравнению с плацебо (отношение шансов 0,475; 95% ДИ 0,252–0,895) 45. Прямые ингибиторы ренинаИнгибиторы ренина связывают активный центр ренина, так что он не может расщеплять ангиотензиноген до ангиотензина I, предотвращая превращение ангиотензина I в ангиотензин II. Это предотвращает сужение сосудов гладкой мускулатуры артерий, за которое отвечает ангиотензин II.Кроме того, ангиотензин II будет недоступен для стимуляции выработки альдостерона и уменьшения задержки жидкости.48 Ингибиторы ренина столь же эффективны, как ингибиторы АПФ или БРА для лечения гипертензии, и они хорошо переносятся пожилыми людьми.49 Есть несколько клинических испытаний с участием алискирена и пациентов пожилого возраста. В исследовании «Алискирен для снижения систолической гипертензии у пожилых людей» (AGELESS) сравнивали алискирен и рамиприл для лечения эссенциальной систолической гипертензии у пожилых пациентов.46 В общей сложности 901 пожилой пациент (в возрасте ≥65 лет) с систолическим АД ≥140 мм рт.ст. были рандомизированы для приема алискирена или рамиприла. Первичной конечной точкой была не меньшая эффективность алискирена по сравнению с монотерапией рамиприлом в отношении изменения среднего систолического АД в положении сидя на неделе 12 по сравнению с исходным уровнем. На 36 неделе меньшему количеству пациентов, получавших терапию на основе алискирена, потребовалось дополнительное лечение гидрохлоротиазидом или амлодипином ( P =. 01 и P = 0,048 соответственно). Авторы пришли к выводу, что «у пожилых пациентов с систолической гипертензией алискирен оказался более эффективным и более эффективным в отношении общей гипотензивной терапии по сравнению с рамиприлом.46 В исследовании «Наблюдение за лечением сердечной недостаточности с использованием алискирена» (ALOFT) изучались эффекты добавления прямого ингибитора ренина алискирена к ингибитору АПФ у пожилых пациентов (средний возраст 68 лет) с сердечной недостаточностью.47 Авторы обнаружили, что «добавление» от алискирена до ингибитора АПФ (или блокатора рецепторов ангиотензина) и бета-блокатора имели благоприятные нейрогуморальные эффекты при сердечной недостаточности и, по-видимому, хорошо переносились ». 47 Бета-адреноблокаторыБета-блокаторы не являются оптимальным лечением первой линии для пожилых людей пациенты с артериальной гипертензией.18 Они связаны с большим количеством побочных эффектов, а их преимущества слабее по сравнению с другими классами препаратов (например, диуретиками, ингибиторами АПФ, БРА, БКК) 18,30,43. Недавний метаанализ, сравнивающий бета-блокаторы и диуретики. показали, что диуретики более эффективны в качестве монотерапии и превосходят бета-адреноблокаторы по всем клиническим исходам.50 Бета-адреноблокаторы обеспечивают меньшую защиту от инсульта у пожилых пациентов с артериальной гипертензией по данным Международного исследования Verapamil SR-Trandolapril. (ВКЛАДЫВАТЬ ДЕНЬГИ).51 Это рандомизированное слепое проспективное исследование было направлено на понимание различий в результатах применения новых гипотензивных препаратов по сравнению с традиционным лечением бета-адреноблокаторами и диуретиками. В исследовании приняли участие 22 576 пожилых пациентов с артериальной гипертензией, которые были рандомизированы для приема верапамила или атенолола и наблюдались за результатами в течение как минимум 2 лет. Результаты исследования показали одинаковый контроль АД между двумя группами лечения. Однако в группе атенолола была более высокая частота впервые возникшего диабета, инсульта и смертности.Интересно, что бета-блокаторы показали большую защиту от инфаркта миокарда, но также были связаны с более высокой частотой стойкого депрессивного настроения, что является растущей проблемой среди пожилого населения. Хотя бета-блокаторы могут снизить частоту инсульта у пациентов с артериальной гипертензией по сравнению с плацебо, они оказались неадекватными по сравнению с новыми антигипертензивными препаратами у стареющего населения.51 Бета-блокаторы могут быть добавлены в комбинированную терапию и имеют доказана роль в лечении пожилых пациентов с артериальной гипертензией, осложненной ИБС, сердечной недостаточностью или аритмиями.52 Другие препаратыАльфа-адреноблокаторы используются в основном при мочевых симптомах, связанных с доброкачественной гипертрофией предстательной железы, и не должны считаться препаратами первой линии для лечения гипертонии у пожилых людей.18,31 Они могут вызывать ортостатическую гипотензию и повышать риск падений и травм. Миноксидил и гидралазин могут вызывать задержку жидкости, рефлекторную тахикардию и предсердную аритмию, и их не следует использовать в качестве терапии первой линии или монотерапии при лечении артериальной гипертензии у пожилых людей.Агенты центрального действия, такие как клонидин, могут вызывать седативный эффект, брадикардию и повышенную артериальную гипертензию при резком прекращении, и их не следует использовать в качестве монотерапии у пожилых людей или у тех пациентов, которые не соблюдают предписания. Нитраты не играют никакой роли в длительном лечении гипертонии у пожилых людей из-за их переносимости. При необходимости их можно использовать в качестве антиангинального агента. 18 Информация для авторовКуанг Т. Нгуен, эндокринолог, Клиника Карсон Тахо, Карсон-Сити, адъюнкт-профессор эндокринологии и внутренней медицины, Университет Туро, штат Невада, Колледж остеопатической медицины. Скотт Р. Андерсон, старший студент-медик, Медицинский факультет Университета Невады, Рино. Линдси Сандерс, старший ординатор по внутренним болезням, Университет Невады. Лоида Д. Нгуен, специалист по клинической аптеке, VA Sierra Nevada Health Care System, Рино. Прекращение приема лекарств от кровяного давления у пожилых людейЦель Целью этого обзора было выяснить, можно ли прекратить прием лекарств от кровяного давления у пожилых людей.Мы также хотели узнать эффект от прекращения приема этих лекарств. Мы включили взрослых в возрасте 50 лет и старше, которые принимали лекарства от высокого кровяного давления (гипертонии) или для профилактики сердечных заболеваний (первичная профилактика). Мы исключили исследования с людьми, у которых ранее был сердечный приступ, инсульт или другое сердечное заболевание (вторичная профилактика). Мы сравнили прекращение или снижение дозы лекарств от кровяного давления с продолжением приема лекарств от кровяного давления. Фон Высокое кровяное давление, также известное как гипертония, является фактором риска многих заболеваний, таких как сердечный приступ, почечная недостаточность и инсульт. Хотя гипертония обычно протекает бессимптомно, удержание артериального давления под контролем жизненно важно для сохранения здоровья и снижения риска серьезных заболеваний. Артериальная гипертензия часто лечится с помощью лекарств от образа жизни и артериального давления (гипотензивные). Есть много различных типов лекарств от кровяного давления. Антигипертензивные средства могут вызывать опасные побочные эффекты, такие как головокружение и усталость, которые могут привести к падению. Пожилые люди подвержены большему риску побочных эффектов лекарств по сравнению с более молодыми людьми. Неясно, перевешивают ли преимущества антигипертензивных препаратов вред для пожилых людей. Характеристики исследования Наш поиск по апрель 2019 года обнаружил шесть исследований, в которых приняли участие 1073 человека пожилого возраста. Средний возраст участников исследований составлял от 58 до 82 лет.В трех исследованиях доза гипотензивного средства была медленно снижена перед остановкой. Ключевые результаты Мы обнаружили, что прекращение приема гипотензивных препаратов возможно и у пожилых людей. Большинству пожилых людей в группах отмены не нужно было возобновлять прием лекарств. Мы обнаружили низкую достоверность доказательств того, что прекращение приема антигипертензивных препаратов немного повысило артериальное давление. Мы обнаружили низкую или очень низкую достоверность доказательств того, что прекращение приема лекарств от кровяного давления не увеличивает риск сердечного приступа, инсульта, госпитализации или смерти. Мы обнаружили очень низкую достоверность доказательств того, что прекращение приема лекарств от артериального давления не увеличивает риск нежелательных явлений и может устранить побочные эффекты, но об этом не сообщалось должным образом, и поэтому мы не смогли сделать выводы. Ни в одном из исследований не сообщалось, повлияло ли прекращение приема лекарств от кровяного давления на падение. Certa часть доказательств Мы оценили достоверность доказательств, используя четыре уровня: очень низкий, низкий, средний и высокий.Доказательства высокой достоверности означают, что мы очень уверены в результатах. Доказательства очень низкой достоверности означают, что мы очень не уверены в результатах. Мы оценили достоверность доказательств как очень низкую и низкую. Заключение Прекращение приема антигипертензивных препаратов может быть безопасным для пожилых людей, принимающих лекарства от высокого кровяного давления или первичной профилактики сердечных заболеваний. Пожилым людям не следует прекращать прием лекарств, не посоветовавшись с врачом. В будущие исследования должны быть включены пожилые люди, принимающие несколько других лекарств и / или живущие со слабостью. Всегда «чем ниже, тем лучше?»Артериальная гипертензия (АГ) зависит от возраста и, с увеличением продолжительности жизни, поражает все больше и больше пожилых людей. У пожилых людей ГТ является фактором риска поражения органов и сердечно-сосудистых (ССЗ) событий. Как фармакологическое, так и нефармакологическое снижение артериального давления (АД) связано с соответствующим снижением систоло-диастолического или изолированного систолического АГ.Клинические испытания показали, что снижение АД связано с уменьшением частоты инсульта и других сердечно-сосудистых событий. Следовательно, снижение АД само по себе кажется более важным, чем определенный класс гипотензивных препаратов. Польза антигипертензивного лечения была подтверждена в возрасте до 80 лет, но у восьмидесятилетних детей до сих пор не выяснена. Польза от снижения диастолического АД между 80 и 90 мм рт. Ст. Хорошо известна, в то время как польза от снижения систолического АД ниже 140 мм рт. Ст. Требует дальнейших подтверждений. Увеличение продолжительности жизни за последние 30 лет привело к значительному увеличению мирового населения в возрасте ≥65 лет [1]. Артериальная гипертензия (АГ) зависит от возраста и, с увеличением продолжительности жизни, поражает все больше и больше пожилых людей [2]. Примерно более 80% пожилых людей имеют АД, в основном изолированную систолическую гипертензию (ИСГ), которая определяется в европейских руководствах как систолическое артериальное давление (АД) ≥ 140 мм рт. Ст. И диастолическое АД <90 мм рт. Ст. [3]. ISH является возрастным заболеванием, поскольку систолическое АД увеличивается с возрастом, а диастолическое остается неизменным или даже снижается после шестого десятилетия жизни [4].Это явление приводит к постепенному увеличению пульсового давления (ПД) [5]. ПП, разница между систолическим и диастолическим АД, отражает увеличение работы за счет систолической энергии [6, 7]. В клинической практике решение лечить пожилых людей с ГТ зависит от ответов на следующие три вопроса (i) Является ли ГТ фактором риска инсульта и сердечно-сосудистых (СС) событий? (Ii) Имеет ли немедикаментозное и фармакологическое лечение снизить риск этих событий? (iii) Какая цель должна быть достигнута у пожилых людей с гипертонией? Цель данной статьи состоит в том, чтобы ответить на эти вопросы, уделяя особое внимание дискуссии о том, сохраняет ли парадигма «чем ниже, тем лучше» прогностическую роль у пожилых и очень старых гипертоников. В клинических испытаниях, завершенных до 1985 г., пациенты с гипертонической болезнью пожилого возраста не были включены в исследуемую популяцию или составляли лишь небольшую часть [8]. В начале 90-х годов, когда первые эпидемиологические данные подтвердили прогностическую роль систолического АД [9, 10], было проведено множество исследований у пожилых гипертоников (таблица 1). На основании доказательств, предоставленных этими исследованиями, ГТ в настоящее время считается хорошо известным фактором риска инсульта и сердечно-сосудистых заболеваний у пожилых людей, и ее лечение считается обязательным.
У пожилых пациентов с гипертензией обычно рекомендуется антигипертензивная терапия, но с большой осторожностью из-за изменений в распределении и утилизации лекарств, предполагаемых изменений в гомеостатическом контроле сердечно-сосудистых заболеваний и качества жизни, типичных для этого возрастного класса. Рандомизированные контролируемые испытания антигипертензивной терапии у пожилых показали преимущества, сопоставимые с теми, которые наблюдались у пациентов младшего и среднего возраста. Не только это, но и поскольку исходный риск сердечно-сосудистых заболеваний выше у пожилых людей, абсолютная польза от лечения (выраженная как количество предотвращенных событий на 1000 пациенто-лет) еще выше у пожилых людей.Однако возраст большинства гипертоников, включенных в клинические испытания, был моложе 80 лет. Первым доказательством того, что антигипертензивное лечение также полезно для субъектов в возрасте ≥80 лет, является опубликованное в 1999 году Gueyffier et al., Касающееся подгруппы из 1670 очень старых субъектов, принимающих участие в исследовании INdividual Data ANAlysis of Antihypertensive Intervention Trials (INDANA). [11] . В этом метаанализе антигипертензивная терапия привела к снижению частоты инсультов (-33%), заболеваемости сердечно-сосудистыми заболеваниями (-22%) и сердечной недостаточности (-39%).Не было продемонстрировано значительного эффекта в отношении коронарных событий, и когда влияние лечения на фатальный и нефатальный инсульт анализировалось отдельно, польза была ограничена только нефатальным. Десять лет спустя аналогичные результаты были частично подтверждены в исследовании «Гипертония у очень пожилых людей» (HYVET) с участием 3845 субъектов в возрасте ≥80 лет и имеющих высокое систолическое АД [12], где все субъекты были случайным образом распределены на плацебо или активное лечение индапамидом и периндоприл добавляли лицам, не достигшим целевого уровня АД 150/80 мм рт.Через два года наблюдения среднее АД было на 15/6 мм рт.ст. ниже у субъектов, получавших активное лечение, чем у пациентов, получавших плацебо, разница, которая была связана со значительным снижением смертности от инсульта, как с летальным, так и с несмертельным исходом (-30%). , сердечно-сосудистые заболевания (-23%) и сердечная недостаточность (-64%). В HYVET также наблюдалось снижение риска общей смертности на 21% при активном лечении. Тем не менее, результаты метаанализа Bejan-Angoulvant не подтвердили результаты HYVET, показав сопоставимую общую смертность среди леченных и нелеченных пациентов [13].Это несоответствие было обозначено в недавнем совместном консенсусе, достигнутом Фондом Американского колледжа кардиологов и Американской кардиологической ассоциацией [14]. Субъекты, включенные в HYVET, были в хорошем физическом и психическом состоянии и имели низкий уровень ранее перенесенных ССЗ, и поэтому не были репрезентативными для очень пожилых людей. Систолическая HT (≥140 мм рт. Ст.) И пульсовая HT (≥80 мм рт. Ст.) [6] характеризуют профиль давления у пожилых гипертоников. Поэтому вполне естественно, что интервенционные испытания были сосредоточены на снижении систолического АД.Текущие рекомендации ESH / ESC рекомендуют снижать систолическое АД ниже 140 мм рт.ст. у пациентов с гипертензией 1-2 степени, имеющих общий сердечно-сосудистый риск от низкого до умеренного. Тем не менее, применима ли эта рекомендация к пожилым и очень старым пациентам, не доказано клиническими испытаниями. Во всех исследованиях [15–22], за исключением одного [23], у пожилых пациентов с гипертензией, рандомизированных для более активного лечения, была более низкая частота сердечно-сосудистых событий, но ни в одном из исследований целевой систолический показатель (<140 мм рт. Исследования ACCOMPLISH [24] и INVEST [25] не показали различий в антигипертензивных эффектах при сравнении медикаментозного лечения субъектов в возрасте ≥80 или <80 лет, что косвенно подтверждает возможность лечения очень старых субъектов.Тем не менее, японское исследование по оценке оптимального систолического артериального давления (JATOS) у пожилых пациентов с артериальной гипертензией в возрасте от 65 до 85 лет (JATOS) продемонстрировало, что более строгий контроль АД не дает дополнительных преимуществ в снижении инсульта и сердечных заболеваний. , сосудистые заболевания и почечная недостаточность [23] и даже показали отрицательный результат в отношении сердечно-сосудистых событий, что свидетельствует о возможном пагубном влиянии интенсивного контроля АД у пожилых гипертоников. Это не свойственно пожилым пациентам, поскольку оно согласуется с результатами исследования ACCORD [26], которое не показало дополнительной пользы от снижения АД, а только увеличение побочных эффектов, связанных с приемом лекарств, у пациентов с сахарным диабетом высокого риска ≥ 55 лет при целевом систолическом давлении 120, а не 140 мм рт.Кроме того, данные наблюдений от INVEST у пациентов с гипертонией и ишемической болезнью сердца показали J-образную кривую для неблагоприятных исходов при систолическом АД на фоне лечения 135 мм рт. Ст. У пациентов в возрасте от 70 до 79 лет и при 140 мм рт. Ст. Для лиц в возрасте ≥80 лет. Это не новое обозначение, поскольку некоторые ретроспективные анализы интервенционных исследований показали [27], за исключением [17–22], тенденцию J-кривой риска инфаркта миокарда по отношению к леченному АД. Также в последующем анализе EWPHE [15] выяснилось, что у пожилых гипертоников при активном лечении общая смертность имела U-образный тренд по отношению к систолическому АД с нижним пределом около 150 мм рт.ст., тогда как общая смертность постепенно увеличивалась с уменьшением ДАД с верхний тертиль 98 мм рт. ст. (эти результаты были частично искажены тем фактом, что U-образная тенденция с надиром 95 мм рт. ст. также была обнаружена у пациентов, принимавших плацебо, так что окончательные выводы из этого ретроспективного анализа сделать нельзя).Наконец, в исследовании оптимального лечения гипертонии (HOT) [28], в котором 30% гипертоников были старше 65 лет, было обнаружено, что оптимальное АД для самой низкой частоты сердечно-сосудистых событий составляло 138 мм рт. Ст. Для систолического и 83 мм рт. диастолическое, без значительного улучшения конечных точек сердечно-сосудистых заболеваний, когда уровень АД снижался. Анализ намерения лечить выявил сравнимую картину частоты сердечно-сосудистых событий у взрослых и пожилых пациентов, предполагая, что оптимальное снижение АД одинаково и не зависит от возраста. Таким образом, никакие доказательства испытаний не подтверждают рекомендацию руководящих принципов по достижению целевого систолического давления <140 мм рт.ст. у пожилых людей; в особенности систолическое значение <130 и диастолическое <65 мм рт.ст., вероятно, следует избегать у пожилых людей. В заключение следует обратить особое внимание на антигипертензивную терапию гипертоников пожилого возраста, которые составляют большую, растущую и уязвимую часть населения в целом. Нет сомнений в том, что гипотензивное лечение оправдано медицинскими показаниями.Допущение «чем ниже систолическое АД, тем ниже риск» является адекватным для инсульта и сердечной недостаточности. Несмотря на это, лучший метаанализ не показал четких результатов в снижении общей смертности за счет принудительного антигипертензивного лечения у очень старых субъектов. В рандомизированных контролируемых исследованиях пожилые гипертоники лечились диуретиками, β -блокаторами, дигидропиридинами блокаторами кальциевых каналов и ингибиторами конвертирующих ферментов. Однако монотерапия нормализует АД только в 40–50% случаев, поэтому для достижения рекомендуемых целевых показателей АД часто требуется комбинация двух или более препаратов.Наиболее разумная стратегия — начать с тиазидного диуретика в качестве терапии первой линии и оптимизировать максимальную гипотензивную терапию двумя препаратами в низких дозах. Руководства JNC, WHO / ISH и ESH / ESC рекомендуют снижать АД у пожилых гипертоников ниже 140/90 мм рт. В этом отношении имеется достаточно данных о том, что диастолическое АД между 80 и 90 мм рт. Ст. Связано с явным преимуществом, за исключением случая ишемической болезни сердца, когда наблюдалось повышение смертности при снижении диастолического АД ниже 80 мм рт. Новые рекомендации по артериальному давлению могут вызвать проблемы у пожилых людей.Ее давление было 150 — это систолическое число — более 82 — это диастолическое число — накануне дома, где она обычно была спокойна и расслаблена, когда моя собака лежала рядом на полу, а мой кот мурлыкал рядом с ней на полу. диван. Ее врач сказал, что спайк может быть «гипертонией белого халата» или высоким кровяным давлением в кабинете врача, вызванным тревогой. Он снова снял с нее давление, увидел, что оно все еще слишком высокое, и сказал, что ее нужно госпитализировать. История продолжается под рекламой Умиротворяющая атмосфера дома сильно отличалась от той, что была в кабинете врача, где медсестра, казалось, не обращала внимания на трудности моей матери с ходьбой, почти слепоту и нерешительность при ответе, втолкнула ее в смотровую комнату. простые вопросы. Итак, ее госпитализировали на день, накачали лекарствами и увеличили дозу лекарств от кровяного давления. Она вышла из больницы слабой и ошеломленной. Эта слабость усилилась осенью и зимой, когда врачи пытались поддерживать ее артериальное давление ниже 150.Ее кардиолог снизил количество лекарств от артериального давления, пытаясь избавиться от ее слабости, но она все еще принимала их в достаточном количестве. Иногда она была слишком слабой и у нее кружилась голова, чтобы вставать с постели до полудня. Когда она пропустила прием к врачу из-за того, что не могла собраться с силами, чтобы выйти из дома, ее кардиолог решил, что проблема была психологической, потому что ее кровяное давление дома было хорошим. История продолжается под рекламой Когда я сказал врачам, что, по моему мнению, ее симптомы были вызваны побочными эффектами лекарств, они почти не обратили внимания. К началу весны моя мама была апатичной и еще более слабой. (Она мало ела и пила.) Во время визита к гериатру уровень натрия у нее был настолько низким, что ее нужно было госпитализировать и накачать жидкостью. (Низкое содержание натрия может вызвать повреждение головного мозга.) Она была выписана в реабилитационный центр с настолько опухшими ногами, что она не могла носить обувь. Через несколько недель она покинула учреждение, чувствуя себя еще более слабой и больной, снова была госпитализирована, и у нее обнаружили сердечную недостаточность. В последние годы врачи призвали более агрессивно лечить высокое кровяное давление, особенно у пожилых людей. Доктора моей матери, казалось, были полны решимости снизить ее кровяное давление, несмотря на то, что я считал побочными эффектами, снижающими качество ее жизни. История продолжается под рекламой В 2014 году Американское общество гипертонии рекомендовало целевое давление 140 свыше 90 или ниже для большинства взрослых и 150 свыше 90 или ниже для лиц 80 лет и старше. В 2015 году исследование SPRINT: исследование систолического артериального давления показало, что пожилые люди с высоким риском сердечно-сосудистых событий, но без диабета, имели более низкие показатели сердечного приступа, сердечной недостаточности, инсульта или смерти, когда они стремились к систолическому артериальному давлению ниже 120 чем когда целевой показатель был меньше 140. Это исследование помогло привести к руководящим принципам — объявленным Американской кардиологической ассоциацией, Американским колледжем кардиологии и девятью другими медицинскими группами в ноябре 2017 года — которые устанавливают новую норму менее чем на 120 больше. 80. История продолжается под рекламой Хотя мучения моей матери начались летом 2017 года, до того, как были опубликованы последние рекомендации, многие врачи уже действовали в соответствии с выводами SPRINT. Но в исследовании SPRINT артериальное давление пациентов измерялось после пяти минут спокойного отдыха, а доза лекарства была основана на среднем трех показаниях. Это сильно отличается от атмосферы спешки, с которой столкнулась моя мама. Это исследование также не рекомендовало целевое артериальное давление для пациентов в домах престарелых или с запущенными заболеваниями и ограниченной продолжительностью жизни.Хотя прошлым летом моя мать не соответствовала этим критериям, я думаю, что ее увеличившаяся слабость и резкий упадок поставили ее рядом. Я считаю, что врачам следовало снизить целевое артериальное давление и снизить дозу лекарств, внимательно наблюдая за ней, а не следовать стандартам артериального давления, предназначенным для более здоровых пожилых людей. История продолжается под рекламой Исследование SPRINT также показало, что интенсивное снижение высокого кровяного давления увеличивает вероятность аномально низкого кровяного давления, обморока, нарушений электролитов, таких как натрий, калий и кальций, а также острого повреждения или недостаточности почек. Разговор с Майклом Ричем, гериатрическим кардиологом из Медицинской школы Вашингтонского университета в Сент-Луисе, заставил меня понять, что мне следовало настаивать на том, чтобы врачи учитывали возраст моей матери и качество жизни. Рич, который недавно написал редакционную статью в Журнале Американского гериатрического общества об исследовании некоторых рисков, связанных с целевыми показателями артериального давления SPRINT, сказал, что цели артериального давления могут быть ослаблены у людей с ограниченной продолжительностью жизни и других серьезных медицинских проблемы. История продолжается под рекламой «В конечном итоге это должен быть общий процесс принятия решений, в котором цели и предпочтения человека в отношении того, как они хотят провести остаток своей жизни, становятся важным фактором в том, как решать свои медицинские проблемы», — Рич сказал. «Для некоторых людей 120 может быть слишком низким; у них могут быть побочные эффекты, такие как головокружение, падения; многое зависит от человека, а то, что слишком мало, частично зависит от того, есть ли у человека связанные с этим симптомы. Дозировки лекарств подбирать сложнее, а побочные эффекты могут усиливаться по мере старения людей, потому что «метаболизм изменяется, а всасывание, распределение в организме и выведение большинства лекарств зависит от старения», — сказал Рич. История продолжается под рекламой «Это предрасполагает пожилых людей к более высокому риску побочных эффектов от большинства лекарств», — сказал он. «Поэтому для пожилых людей часто требуется корректировка доз, обычно в сторону уменьшения, чтобы получить эффект, эквивалентный для более молодых людей, без усиления побочных эффектов. Джефф Уильямсон, руководитель отдела геронтологии и гериатрической медицины в Баптистском медицинском центре Уэйк Форест в Уинстон-Салеме, Северная Каролина, и один из авторов исследования SPRINT, подчеркнул, что среди пожилых, независимых людей есть люди с систолическим артериальным давлением. ниже 130 имели «самый низкий риск инсульта, сердечной недостаточности и сердечного приступа — всех состояний, которые могут привести к потере человеком возможности жить дома». Но Уильямсон также сказал, что есть место для гибкости. История продолжается под рекламой «Многие пациенты говорят мне:« Я просто плохо себя чувствую при достижении более низкой цели »или« У меня проблемы с ее достижением », — сказал он. «Итак, мы согласны с немного более высокой целью для них, зная, что 140 по-прежнему лучше, чем 150 с точки зрения снижения риска инсульта или сердечной недостаточности». Для пациентов, которым осталось жить не более года, сказал Уильямсон, он будет еще менее настойчив в отношении целевых показателей артериального давления. «Я могу сказать:« Давайте попробуем снизить дозу этого лекарства от кровяного давления, чтобы увидеть, почувствуете ли вы себя немного лучше ».«Теперь все дело в качестве жизни, а не в количестве», — сказал он. Лесли Кернисан, ведущий блог на betterhealthstandingaging.net, предлагает пациентам или их опекунам вести журнал о том, что чувствует пациент, когда начинают или меняют лекарства, и спрашивать врачей о возможных побочных эффектах лекарств. «Пациенты должны спрашивать врачей о преимуществах и рисках лечения артериального давления», — сказала она. «Я думаю, что большинство людей просто не готовы задавать вопросы, — сказал гериатр Кернисан. Это те разговоры, которые я хотел бы вести с мамой. Наконец-то мы добрались туда — за несколько недель до того, как у моей матери случилась остановка сердца и она умерла в этом месяце. К тому времени практикующая гериатрическая медсестра, которая навещала нас на дому, выслушала нас о симптомах моей матери и соответствующим образом скорректировала ее лекарства. Он был доволен, когда систолическое артериальное давление моей матери было немногим выше 150. «Мы не пытаемся снизить ее артериальное давление до 120», — сказал он.«Это было бы безумием». Лекарства от артериального давления могут повысить риск падения пожилых людейКэтрин Дойл, Reuters Health НЬЮ-ЙОРК (Reuters Health) — Согласно новому исследованию, пожилые люди, принимающие лекарства от артериального давления, получили более серьезные травмы от падений, чем те, кто их не принимал. изучение. Дополнительный риск, связанный с лекарствами от кровяного давления при падениях, вызывающих серьезные травмы, предлагался и раньше, но пожилые люди не должны прекращать прием лекарств только на основании этих результатов, говорят авторы. «Важно помнить, что ни одно отдельное исследование, в особенности такое обсервационное исследование, как наше, не может дать окончательного ответа», — сказала д-р Мэри Э. Тинетти, руководившая исследованием. «Мы не можем с уверенностью сказать, что антигипертензивные препараты привели к серьезным травмам при падении, таким как переломы бедра», — сказал Тинетти, гериатрический исследователь из Йельской школы медицины в Нью-Хейвене, Коннектикут. Большинство людей старше 70 лет имеют высокое кровяное давление или гипертонию, что увеличивает риск сердечных приступов и инсульта.В настоящее время гипотензивные препараты, включая диуретики, такие как теноретик, бета-блокаторы, такие как лопрессор, и ингибиторы АПФ, часто принимаемые вместе, являются лучшим способом управления рисками для здоровья, связанными с высоким кровяным давлением. Согласно опросу Центров по контролю и профилактике заболеваний, в 2012 году 83 процента взрослого населения США с высоким кровяным давлением знали о своем заболевании и 76 процентов принимали лекарства для его лечения. Для нового исследования исследователи использовали существующие общедоступные данные о госпитализации после серьезного падения почти 5000 пациентов старше 70 лет с артериальной гипертензией. На основании дозирования пациентами препаратов от высокого кровяного давления и количества различных препаратов, которые они принимали в течение трехлетнего периода исследования, исследователи разделили их на три группы по «интенсивности» лечения. Средний возраст пациентов составлял 80 лет, 14 процентов вообще не принимали лекарства от высокого кровяного давления, в то время как 55 процентов принимали лекарства от кровяного давления средней интенсивности, а 31 процент находились на режиме высокой интенсивности. Среди тех, кто принимал лекарства, более трети принимали как минимум три различных вида препаратов от артериального давления. За три года исследования 446 пациентов получили серьезные травмы, например перелом бедра или черепно-мозговую травму. По сравнению с группой, не принимавшей лекарства, вероятность получения серьезных травм в результате падения в 1,4 раза выше у тех, кто принимал лекарства средней интенсивности, а у тех, кто находился в группе высокой интенсивности, в 1,3 раза выше. В целом, однако, согласно результатам исследования JAMA Internal Medicine, повышенный риск все еще был небольшим. Из 4961 человека, включенного в исследование, 52 (7.5 процентов) в группе без лекарств получили серьезные травмы при падении, по сравнению с 267 (9,8 процента) в группе, принимавшей лекарства средней интенсивности, и 127 (8,2 процента) в группе высокой интенсивности. «С клинической точки зрения пожилые люди нередко говорят, что они думают, что их лекарства от артериального давления вызывают у них головокружение, слабость или неустойчивость», — сказал Тинетти в электронном письме агентству Reuters Health. В соответствии с планом этого исследования трудно определить другие факторы, которые могут повлиять на риск падения. Возможно, сказал Тинетти, что люди, которые изначально подвергались большему риску травм при падении, также подвергались большему риску быть прописанными лекарствами от кровяного давления, хотя даже в меньшей группе по сравнению с теми, кто принимал аналогичные лекарства и не принимал результаты остались прежними. «Интересно, что авторы не обнаружили, что какой-либо один класс лекарств был более безопасным с точки зрения риска травм при падении, поэтому многое неизвестно о механизме, приводящем к травмам», — сказал д-р.Сара Д. Берри из Института исследований старения Еврейского реабилитационного центра в Бостоне. Берри является автором комментария, опубликованного вместе с новым исследованием. Диуретики напрямую влияют на минеральную плотность костей и могут привести к повышенному риску переломов, сказал Берри. Другие лекарства могут вызывать головокружение или дурноту, которые сопровождают падение артериального давления и могут таким образом привести к падению, добавила она. Определение того, какой фактор более важен, риск сердечных заболеваний и инсульта или травм при падении, будет зависеть от конкретного пациента, сказал Тинетти — по всей видимости, между ними есть компромисс. «Вероятно, некоторые пожилые люди подвержены большему риску инсульта, и контроль их артериального давления отвечает их интересам», — сказала она. «Однако для других риск серьезной травмы при падении, такой как травма головы или перелом бедра, может перевешивать пользу от лекарств от кровяного давления». Пациенты и их врачи должны принимать решения о лечении на индивидуальной основе, и врачи должны не забывать спрашивать своих пациентов, каковы их приоритеты, сказала она. ИСТОЧНИК: bit.ly/NvtVOg JAMA Internal Medicine, онлайн 24 февраля 2014 г. Высокое кровяное давление связано с более низкой смертностью среди пожилых людейСогласно недавнему исследованию, высокое кровяное давление у людей старше 85 может быть связано с с пониженной летальностью. Исследователи также обнаружили, что риск смерти был еще ниже для пожилых людей с умеренной или тяжелой слабостью. Согласно новому исследованию, высокое кровяное давление может быть связано со снижением смертности у некоторых пожилых людей. В 2017 году ряд организаций здравоохранения, включая Американскую кардиологическую ассоциацию (AHA) и Американский колледж кардиологов, снизили свои определения высокого кровяного давления. Ранее пороговые значения составляли 140/90 миллиметров ртутного столба (мм рт. Ст.) Для людей моложе 65 лет и 150/80 мм рт. Ст. Для лиц в возрасте 65 лет и старше. Но действительно ли эти более строгие правила полезны для пожилых людей, особенно для взрослых со слабостью? Как указывают авторы нового исследования, большинство данных, касающихся гипертонии и пожилых людей, не обязательно относятся к ослабленным пожилым людям. Это связано с тем, что недостаточное количество этих взрослых участвовало в рандомизированных клинических испытаниях из-за сопутствующих заболеваний, ограниченной продолжительности жизни, проблем с когнитивными функциями и факторов, связанных с приемом лекарств. По этим причинам прогнозирование смертности от сердечно-сосудистых заболеваний или всех причин от артериального давления среди пожилых людей все еще остается сложной задачей и неопределенностью. Чтобы помочь решить эту проблему, Джейн Масоли, докторант Национального института медицинских исследований и специалист-регистратор гериатрической медицины в Университете Эксетера, Соединенное Королевство, и ее коллеги провели новое исследование. Масоли и его команда решили изучить связь между смертностью и артериальным давлением в медицинских картах 415 980 пожилых людей. Недавно они опубликовали свои результаты в журнале Age and Aging . Исследователи применили статистические инструменты, такие как модели пропорциональных рисков Кокса, для проверки связи в течение периода наблюдения продолжительностью не менее 10 лет. Они стратифицировали свой анализ по уровню хрупкости, используя электронный индекс хрупкости, который включает в себя классификацию хрупкости (без хрупкости) и легкой, средней и тяжелой хрупкости. Анализ показал, что риск сердечно-сосудистых заболеваний, таких как сердечные приступы, увеличивается, когда систолическое артериальное давление превышает 150 мм рт. Однако систолическое артериальное давление выше 130–139 мм рт. Ст. Было связано с более низким риском смертности, «особенно при умеренной и тяжелой слабости или старше 85 лет». В частности, при сравнении систолического артериального давления 150–159 мм рт. Ст. (Гипертония) с диапазоном 130–139 мм рт. Ст., Исследователи обнаружили, что гипертония была связана с 6% снижением риска смертности среди пожилых людей, не страдающих болезнью. Среди пожилых людей с артериальной гипертензией и умеренной и тяжелой слабостью команда отметила снижение риска смертности на 16% в течение периода исследования. «Гипертония не была связана с повышенной смертностью в возрасте старше 85 лет или в возрасте 75–84 лет с умеренной / тяжелой слабостью, возможно, из-за сложности сопутствующих заболеваний», — пишут авторы. Они приходят к выводу: «Приоритет, уделяемый агрессивному снижению [артериального давления] у ослабленных пожилых людей, требует дальнейшей оценки. » « На международном уровне, — говорит Масоли, ведущий автор исследования, — руководства движутся к жестким целевым показателям артериального давления, но наши результаты показывают, что это может не подходить для слабых пожилых людей ».
Однако она предупреждает: «Мы знаем, что лечение артериального давления помогает предотвратить инсульты и сердечные приступы, и мы никому не советуем прекращать прием лекарств, если их не проконсультирует врач». Лекарства от кровяного давления могут стать ключом к увеличению продолжительности жизни, согласно новому исследованиюИЗОБРАЖЕНИЕ: Ученые обнаружили, что C. elegans, которым вводили метолазон, жили дольше, чем те, кому это лекарство не вводили. Это говорит о том, что метолазон, несмотря на то, что он является антигипертензивным препаратом, может использоваться в… посмотреть еще Кредит: Эрико Каге-Накадай, Городской университет Осаки С незапамятных времен люди увлекались способами остановить старение. Почти в каждой культуре есть истории, которые можно рассказать о людях, которые жили тысячи лет, показывая, что увеличение продолжительности жизни всегда было одним из самых сильных желаний человечества. Хотя современная медицина не стремится найти источник молодости, живой интерес к продвижению долголетия побудил исследовать механизмы старения и возможность применения антивозрастных препаратов.Теперь исследователи знают, что митохондрии играют важную роль в старении. В частности, когда митохондрии каким-либо образом повреждены и их функция нарушена, происходит процесс, называемый ответом митохондриального развернутого белка (UPRmt), который восстанавливает митохондрии и способствует выживанию клеток. Поэтому некоторые ученые считают, что можно увеличить продолжительность жизни, определив препараты, активирующие UPRmt. Доктор Эрико Каге-Накадай и ее коллеги из Городского университета Осаки в Японии — одна из многих исследовательских групп, увлеченных исследованиями старения.Как объясняет доктор Каге-Накадаи: «Хотя старение не является болезнью, лекарства могут замедлить старение и смягчить или предотвратить его негативное воздействие на наше здоровье». Текущие исследования показывают многообещающие признаки. Эксперименты с Caenorhabditis elegans — червем, обычно используемым в биологических исследованиях в качестве модели — обнаружили несколько соединений, которые увеличивают продолжительность жизни червя, вызывая UPRmt. На фоне этих предыдущих исследований эта команда в своем новом исследовании, опубликованном в Biogerontology , провела скрининг около 3000 лекарств от червей, которые спроектированы так, чтобы светиться, если медикаментозное лечение активирует hsp-6, ген, который сильно экспрессируется при UPRmt. .Интересно отметить, что из этих 3000 лекарств 1300 были лекарствами, не имеющими патентов, одобренных USFDA, EMA и другими агентствами, а остальные 1700 были неутвержденными биологически активными. С помощью этого метода команда доктора Каге-Накадаи определила метолазон, лекарство, используемое для лечения сердечной недостаточности и высокого кровяного давления. Затем они протестировали препарат на C. elegans и обнаружили, что он увеличивает продолжительность жизни червей дикого типа. Кроме того, они обнаружили, что метолазон не увеличивает продолжительность жизни червей, у которых гены atfs-1, ubl-5 и nkcc-1 были мутированы (не работают).Известно, что первые два гена важны для функции UPRmt, что позволяет предположить, что метолазон действует на путь UPRmt. Третий ген, nkcc-1, «кодирует» белок, который является частью семейства белков, на который нацелен метолазон в его обычной функции в качестве лекарства против гипертонии. Тот факт, что метолазон не увеличивал продолжительность жизни мутировавшего nkcc-1 C. elegans , предполагает, что лекарство может нуждаться в блокировании белка nkcc-1 для активации пути UPRmt. Кроме того, метолазон «индуцировал» экспрессию hsp-6 (Hspa9 у людей) в клетках HeLa (линия клеток человека, обычно используемая в биологических исследованиях), что позволяет предположить, что действие препарата, связанное с UPRmt, возможно, распространяется на несколько видов. На вопрос о более широком значении ее работы д-р Каге-Накадаи комментирует: «Что особенно интересно, так это то, что мы протестировали здесь уже имеющиеся одобренные лекарства и выявили потенциал перепрофилирования существующих лекарств для борьбы со старением. Черви всегда дают нам много намеков «. Как утверждают исследователи, эта работа — только начало, но она открывает новый путь в будущее лекарств против старения. Возможно, будущее, в котором люди будут жить дольше ожидаемых 120 лет, станет на шаг ближе к реальности. ### Видео с кратким обзором доступно на YouTube OCU: О Городском университете Осаки, Япония Городской университет Осаки, основанный в 1880 году, является первым муниципальным университетом Японии, в настоящее время состоящим из восьми факультетов и десяти аспирантур, а также различных исследовательских институтов. Университет предлагает своим студентам программы бакалавриата, магистратуры, докторантуры и профессионального обучения.Его количество студентов бакалавриата составляет около 6500 человек, его количество аспирантов — около 1600, а количество иностранных студентов — около 300. Персонал университета (включая преподавателей) насчитывает около 2200 человек. Преподаватели этого престижного университета являются лауреатами Нобелевской премии по физике и медицине. Его исследовательские цели охватывают как фундаментальные, так и прикладные исследования с упором на то, чтобы приносить пользу местному сообществу. Веб-сайт: https: / Заявление об ограничении ответственности: AAAS и EurekAlert! не несут ответственности за точность выпусков новостей, размещенных на EurekAlert! участвующими учреждениями или для использования любой информации через систему EurekAlert. . | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||




 Поэтому рекомендуется начинать лечение низкими дозами активных веществ и при недостаточном действии лишь постепенно увеличивать дозы монопрепарата либо переход на низкодозированные комбинации.
Поэтому рекомендуется начинать лечение низкими дозами активных веществ и при недостаточном действии лишь постепенно увеличивать дозы монопрепарата либо переход на низкодозированные комбинации. Ни в коем случае ортостатический спад давления крови не должен превышать 30 мм рт.ст. Антигипертензивные средства, которые приводят к ортостатическому снижению давления, не предназначены для лечения пожилых пациентов.
Ни в коем случае ортостатический спад давления крови не должен превышать 30 мм рт.ст. Антигипертензивные средства, которые приводят к ортостатическому снижению давления, не предназначены для лечения пожилых пациентов.
 ст.
ст.
