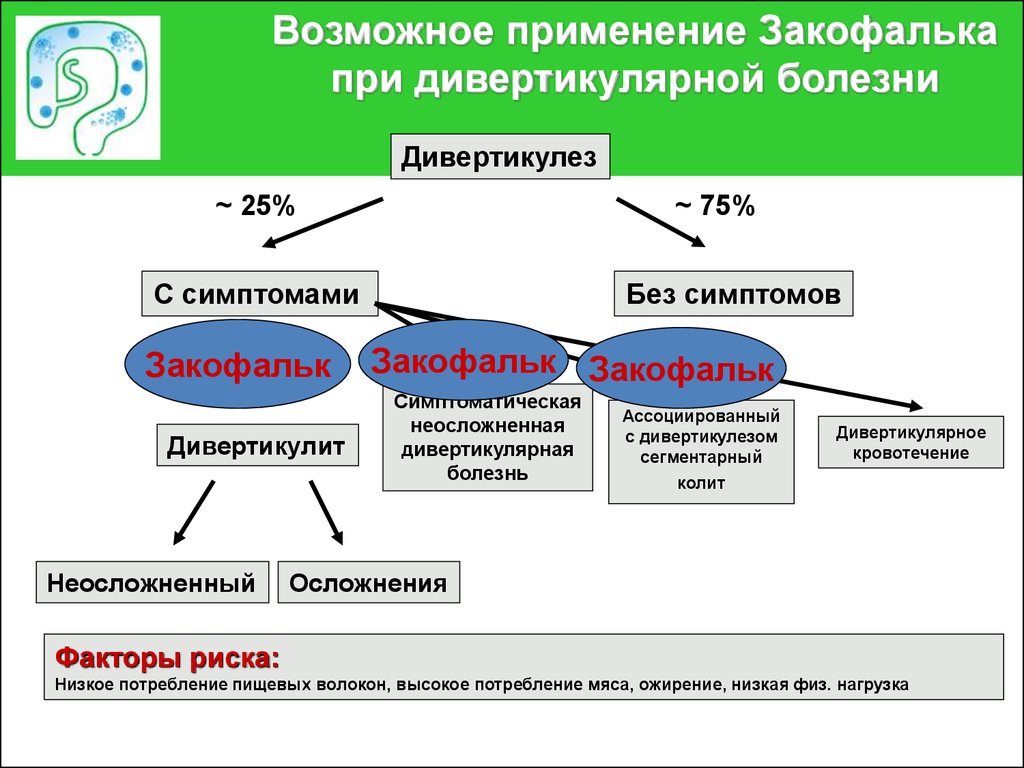
Лечение дивертикулеза толстого кишечника антибиотиками: Дивертикулез. Дивертикулит. Симптомы и лечение
Дивертикулярная болезнь толстой кишки — причины, симптомы, диагностика, лечение и профилактика
Дивертикулярная болезнь толстого кишечника (дивертикулез) характеризуется образованием дивертикул или небольших растянутых участков стенки кишки. Эти мешотчатые выпячивания чаще всего появляются у пациентов старше 40 лет. Заболевание может осложняться кровотечением, прободением кишечной стенки. Дивертикулы встречаются преимущественно в сигмовидной кишке.
Классификация
Специалисты различают приобретенные и врожденные формы дивертикулеза кишечника. Классифицировать заболевание может врач после осмотра, изучения анамнеза и результатов исследований. Чаще всего встречается приобретенный дивертикулез толстого кишечника. Он развивается у людей среднего и пожилого возраста. К 60-70 годам приобретенные дивертикулы выявляются во время обследования у более чем 80% людей.
Причины возникновения
В последнее время наблюдается увеличение количества пациентов, страдающих дивертикулезом. Специалисты связывают эту тенденцию с уменьшением в рационе современных людей витаминов и натуральных продуктов: овощей, фруктов и зелени. Диета, насыщенная простыми углеводами, но обедненная растительной клетчаткой и растительными волокнами, способствует прогрессированию хронического запора, повышению внутрикишечного давления, ослаблению слизистых и подслизистых слоев кишки. Застой каловых масс провоцирует выдавливание и растяжение тканей толстого кишечника. В результате начинают формироваться дивертикулы. Нарушение нормальной микрофлоры кишечника, стрессы, кишечные инфекции также провоцируют развитие дивертикулеза.
Специалисты связывают эту тенденцию с уменьшением в рационе современных людей витаминов и натуральных продуктов: овощей, фруктов и зелени. Диета, насыщенная простыми углеводами, но обедненная растительной клетчаткой и растительными волокнами, способствует прогрессированию хронического запора, повышению внутрикишечного давления, ослаблению слизистых и подслизистых слоев кишки. Застой каловых масс провоцирует выдавливание и растяжение тканей толстого кишечника. В результате начинают формироваться дивертикулы. Нарушение нормальной микрофлоры кишечника, стрессы, кишечные инфекции также провоцируют развитие дивертикулеза.
Вызвать развитие болезни могут следующие факторы и нарушения:
- большие перерывы между приемами пищи;
- употребление чрезмерно жирных, острых блюд, алкоголя;
- пищевые отравления;
- длительные кишечные инфекции;
- частое лечение антибиотиками и другими препаратами, которые отрицательно влияют на кислотно-щелочной баланс слизистой кишечника;
- хронические болезни ЖКТ.

Определив точные причины дивертикулярной болезни толстой кишки, можно максимально оградить пациента от влияния неблагоприятных факторов. Важно обращать внимание на выраженность симптоматики, потому что сильные боли и явные признаки воспалительного процесса могут говорить о высоком риске появления осложнений в виде кровотечений, перитонита, непроходимости кишечника, анемии.
Симптомы
Выраженность симптомов при дивертикулезе зависит от формы течения воспалительного процесса кишечника и места локализации дивертикул. При остром процессе присутствует яркая симптоматика. Больные отмечают резкие боли в животе, нередко в каловых массах обнаруживается слизь или кровь.
Вне обострения дивертикулез протекает менее интенсивно, напоминая о себе периодическими рецидивами. Пациенты отмечают наличие болей в животе, завершающихся навязчивыми позывами в туалет. Продолжительный воспалительный процесс кишечника негативным образом отражается на самочувствии пациента: возникают авитаминоз, упадок сил, появляются головокружение, признаки анемии в общем анализе крови, снижается вес.
Многие больные жалуются на метеоризм. Боль может иррадиировать (отдавать) в поясницу, преимущественно в левый бок. Обычно болевой приступ возникает до опорожнения кишечника и быстро исчезает после дефекации.
Центр колопроктологии в ОН КЛИНИК
Диагностика
Зачастую дивертикулярная болезнь обнаруживается при плановом проведении колоноскопии еще до появления каких-либо симптомов. Поэтому рекомендуется проводить профилактическую колоноскопию минимум 1 раз в 3 года, начиная с 40 лет.
Обследование пациента с подозрением на дивертикулярную болезнь должно быть максимально тщательным. Необходимо исключить наличие сопутствующих заболеваний, включая злокачественные опухоли и предраковые состояния. Проктолог выясняет особенности рациона питания, наличие предрасположенности к запорам и другим нарушениям работы органов пищеварения.
Во время пальпации живота можно обнаружить вздутие, умеренную болезненность, но для подтверждения диагноза проктологу необходимы результаты колоноскопии, ирригоскопии и других исследований.
Лабораторная диагностика позволяет выявить признаки хронических инфекционных заболеваний, анемии, развивающейся на фоне периодических кровотечений из стенок кишечника. Общий анализ крови покажет наличие воспалительного процесса в кишечнике. Анализ кала на скрытую кровь дает возможность заподозрить кишечное кровотечение. Бактериологическое исследование каловых масс назначают с целью определения дисфункции кишечника.
Диагностика должна быть комплексной. При подозрении на развитие колита необходимо в сразу же обратиться к проктологу. Колоноскопию и ректороманоскопию назначают при купировании острых признаков воспалительного процесса. Во время эндоскопических исследований осуществляется забор биоптата для проведения дальнейшего гистологического исследования.
Иногда специалистам приходится проводить расширенную диагностику, в том числе ультразвуковой осмотр органов брюшной полости. Рентгенодиагностика также необходима пациентам, у которых подозревают наличие дивертикулярной болезни толстой кишки. Во время ирригографии с контрастированием специалистам удается выявить четкие выпячивания в области кишечной стенки и подтвердить диагноз.
Дифференциальная диагностика требует дополнительного проведения ультразвуковых исследований, КТ брюшной полости. Дивертикулы кишечника можно спутать с псевдомембранозным колитом, болезнью Крона, острым аппендицитом и другими заболеваниями пищеварительного тракта. Детальное обследование минимизирует риск постановки ошибочного диагноза.
Особенности лечения
Лечение дивертикулеза включает в себя проверенные методики с применением современных препаратов, которые назначает врач после комплексной диагностики. Показано применение адсорбентов, выводящих вредные соединения, продукты жизнедеятельности патогенных микроорганизмов, которые снимают симптомы метеоризма.
Для купирования спазмов и боли назначают спазмолитики. Расстройства стула устраняются закрепляющими или слабительными средствами. На протяжении всего периода лечения показано соблюдение диеты и лечебно-охранительного режима. В тяжелых случаях больные подлежат госпитализации и хирургическому лечению.
Дивертикулез приводит к снижению иммунитета, слабости, потери работоспособности, поэтому основным направлением лечения этого заболевания является организация полноценного и натурального питания, которое будет способствовать повышению сопротивляемости организма и восстановлению сил. Если диета в сочетании с обезболивающими препаратами не помогает, то специалисты проводят операцию.
Оперативное лечение
Оперативное лечение дивертикулярной болезни проводят при неэффективности консервативной терапии.
Показания к операции:
- перфорация толстой кишки, когда происходит выход кишечного содержимого в брюшную полость;
- развитие полной кишечной непроходимости;
- кровотечение и другие опасные осложнения, включая прогрессирующей абсцесс, острый перитонит;
- повышенный риск развития злокачественных заболеваний кишечника;
- выраженная анемия на фоне кровотечения.
Операцию также проводят при частых рецидивах дивертикулеза, формировании свищей. Хирург удаляет пораженный участок кишечника, накладывает анастомоз. Таким образом удается восстановить естественный кишечный пассаж. В дальнейшем специалисты назначают реконструктивно-восстановительные оперативные вмешательства. Чаще всего их проводят в течение первых 4-6 месяцев после резекции.
Осложнения
Без своевременного лечения дивертикулярная болезнь толстой кишки может приводить к опасным осложнениям. Среди них кровотечения, перфорация стенки кишечника, развитие перитонита, кишечной непроходимости.
Среди них кровотечения, перфорация стенки кишечника, развитие перитонита, кишечной непроходимости.
В запущенных случаях может возникать значительное кровотечение, приводящее к анемии. Причем пациенты могут даже не догадываться о том, что из дивертикулы толстой кишки выделяется кровь. В случае прободения слизистой стенки возрастает риск появления признаков перитонита, опасного для жизни. При прободении кишечной стенки специалисты проводят экстренное оперативное лечение. Пораженный участок кишки необходимо будет удалить.
При длительном воспалительном процессе могут формироваться абсцессы. Для их устранения используется консервативная терапия, курсы антибиотиков широкого спектра действия. Если абсцессы крупные, показано оперативное лечение. Оно предполагает вскрытие образования и удаление гнойного содержимого через иглу. После операции пациенту назначают профилактическую антибактериальную терапию.
В дивертикулах могут формироваться специальные каналы или свищи, которые соединяют кишечник с другими органами. Это способствует ускоренному распространению инфекции по органам пищеварительного тракта, провоцирует опасные осложнения бактериальной природы. Свищи при дивертикулезе выявляются преимущественно между толстым и тонким кишечником, мочевым пузырем. Из-за хронического воспалительного процесса формируются рубцовые ткани. Они способствуют появлению постоянных болей в животе, развитию кишечной непроходимости.
Это способствует ускоренному распространению инфекции по органам пищеварительного тракта, провоцирует опасные осложнения бактериальной природы. Свищи при дивертикулезе выявляются преимущественно между толстым и тонким кишечником, мочевым пузырем. Из-за хронического воспалительного процесса формируются рубцовые ткани. Они способствуют появлению постоянных болей в животе, развитию кишечной непроходимости.
Преимущества лечения в ОН КЛИНИК
Своевременное начало лечения и соблюдение всех рекомендаций помогут избежать опасных осложнений. ОН КЛИНИК обладает широкими диагностическими и лечебными возможностями. В центре работают высококвалифицированные врачи-проктологи с большим практическим опытом лечения проктологических заболеваний. Пациентам клиники доступны все современные способы диагностики и лечения дивертикулярной болезни толстой кишки. Проктологи применяют эндоскопическое оборудование, которое минимизирует вероятность осложнений даже при сложных хирургических вмешательствах.
Профилактика
Профилактика включает соблюдение сбалансированной диеты и своевременное лечение заболеваний пищеварительного тракта. Также рекомендуется предупреждать развитие кишечных инфекций, которые нередко провоцируют хронический воспалительный процесс в слизистой.
Особое внимание необходимо уделить изменению рациона питания. Рекомендуется употреблять фрукты, овощи, злаковые культуры и другие продукты, богатые клетчаткой, которая предупреждает появление хронического запора. Любые заболевания, затрагивающие кишечник, необходимо лечить у проктолога.
Автор статьи
Поделиться
Профилактика осложнений дивертикулярной болезни толстой кишки в поликлинической практике
ДБТК — дивертикулярная болезнь толстой кишки
ДИ — доверительный интервал
ЖКТ — желудочно-кишечный тракт
КТ — компьютерная томография
ОД — острый дивертикулит
ОР — относительный риск
СД — сахарный диабет
СО — слизистая оболочка
СРБ — С-реактивный белок
ФК — фекальный кальпротектин
На этапе первичного звена оказания медицинской помощи абдоминальный болевой синдром остается сложной задачей для терапевта и гастроэнтеролога. Для принятия правильного решения о выборе тактики ведения больного необходимы конкретные знания о распространенности и этиологии абдоминального болевого синдрома, потенциальных рисках развития заболеваний, являющихся причиной болей, и шансах на выздоровление или факторах нежелательного течения заболевания.
Для принятия правильного решения о выборе тактики ведения больного необходимы конкретные знания о распространенности и этиологии абдоминального болевого синдрома, потенциальных рисках развития заболеваний, являющихся причиной болей, и шансах на выздоровление или факторах нежелательного течения заболевания.
В результате систематического обзора 14 исследований установлено, что среди всех консультаций на этапе первичного звена абдоминальный болевой синдром как повод обращения за медицинской помощью составляет 2,8%. Наиболее распространенными этиологическими причинами служат гастроэнтерит (7,2—18,7%) и синдром раздраженного кишечника (2,6—13,2%). Необходимо учитывать, что у 5,3% больных выявляются урологические причины боли в животе. Примерно у 1 из 10 пациентов боль в животе обусловливает необходимость неотложного хирургического вмешательства. Дивертикулит выявлен у 3% больных с абдоминальной болью, по частоте занимая третье место среди заболеваний желудочно-кишечного тракта (ЖКТ) после гастрита (5,2%) и патологии желчных путей и поджелудочной железы (4%) и опережая аппендицит (1,9%) и неопластические процессы (1%) [1].
Часто диагноз дивертикулярной болезни толстой кишки (ДБТК) впервые устанавливается после развития тяжелых осложнений. ДБТК — полиэтиологическое заболевание, требующее дифференцированного подхода к коррекции как системных причин, так и клинических проявлений и осложнений [2]. Результаты исследований отечественных и зарубежных авторов свидетельствуют, что в общей структуре заболеваний кишечника дивертикулы ободочной кишки составляют 16—20% Частота выявления дивертикулов и их количество увеличиваются с возрастом: среди лиц моложе 40 лет примерно у 10%, а в возрасте 80 лет — у 66%. Половых различий по заболеваемости ДБТК нет [3, 4]. Необходимо учитывать, что частота развития осложнений ДБТК также увеличивается с возрастом: в возрасте 65—69 лет число осложненных форм ДБТК составляет 238 на 100 000 пациентов, а в группе больных старше 85 лет — 631 на 100 000 [5]. Поскольку единой классификации дивертикулярной болезни пока нет, при подготовке обзора мы руководствовались Клиническими рекомендациями по диагностике и лечению взрослых пациентов ДБТК, опубликованными в 2013 г. Общероссийской общественной организацией «Ассоциация колопроктологов России». Из осложненных форм ДБТК в данном обзоре рассматриваются острый дивертикулит (ОД) и рецидивирующее течение хронического дивертикулита. Вопросы профилактики угрожающих жизни состояний, требующих неотложного хирургического вмешательства (перитонит, перфорация дивертикула, кровотечение), мы не затрагивали.
Общероссийской общественной организацией «Ассоциация колопроктологов России». Из осложненных форм ДБТК в данном обзоре рассматриваются острый дивертикулит (ОД) и рецидивирующее течение хронического дивертикулита. Вопросы профилактики угрожающих жизни состояний, требующих неотложного хирургического вмешательства (перитонит, перфорация дивертикула, кровотечение), мы не затрагивали.
Одним из самых частых осложнений ДБТК является ОД, который представляет собой значительное бремя для национальных систем здравоохранения в плане прямых и косвенных затрат. Проблема профилактики дивертикулита толстой кишки и его рецидивов актуальна, поскольку за последние 25 лет число госпитализаций в связи с этим заболеванием значительно выросло. Об этом свидетельствуют данные норвежских ученых, которые провели ретроспективный анализ всех случаев пролеченного ОД в период 1988—2012 гг. в одном из госпиталей в центре Норвегии. Регрессионный анализ Пуассона показал увеличение числа случаев госпитализации в 2,8 раза (при 95% доверительном интервале — ДИ от 2,2 до 3,5) за последние 25 лет. Число госпитализаций увеличилось с 17,9 (при 95% ДИ от 14,1 до 22,3)/100 000 в период 1988—1992 гг. до 51,1 (при 95% ДИ от 44,8 до 58,0)/100 000 в период 2008—2012 гг. Общая заболеваемость составила 29,4 (при 95% ДИ от 27,1 до 31,7) на 100 000 человеко-лет. Отмечен ее рост в 2,6 раза (при 95% ДИ от 1,96 до 3,34) [6]. В США статистика показывает 75 госпитализаций в год по поводу ОД в расчете на 100 000 населения. Последние отчеты демонстрируют рост числа госпитализаций на 26% за предыдущий 7-летний период [7].
Число госпитализаций увеличилось с 17,9 (при 95% ДИ от 14,1 до 22,3)/100 000 в период 1988—1992 гг. до 51,1 (при 95% ДИ от 44,8 до 58,0)/100 000 в период 2008—2012 гг. Общая заболеваемость составила 29,4 (при 95% ДИ от 27,1 до 31,7) на 100 000 человеко-лет. Отмечен ее рост в 2,6 раза (при 95% ДИ от 1,96 до 3,34) [6]. В США статистика показывает 75 госпитализаций в год по поводу ОД в расчете на 100 000 населения. Последние отчеты демонстрируют рост числа госпитализаций на 26% за предыдущий 7-летний период [7].
Неосложненный ОД в недавнем прошлом традиционно служил показанием к стационарному лечению с обеспечением функционального покоя кишки, внутривенного введения антибиотиков и дезинтоксикационной терапии. В последние годы увеличивается число публикаций, пытающихся определить, возможно ли лечение таких больных в амбулаторных условиях с более ранним переводом на энтеральное питание и пероральный прием антибиотиков. J. Jackson и T. Hammond [8] представили систематический обзор баз данных Medline, Embase и Кокрановской библиотеки для оценки безопасности и эффективности такого амбулаторного подхода.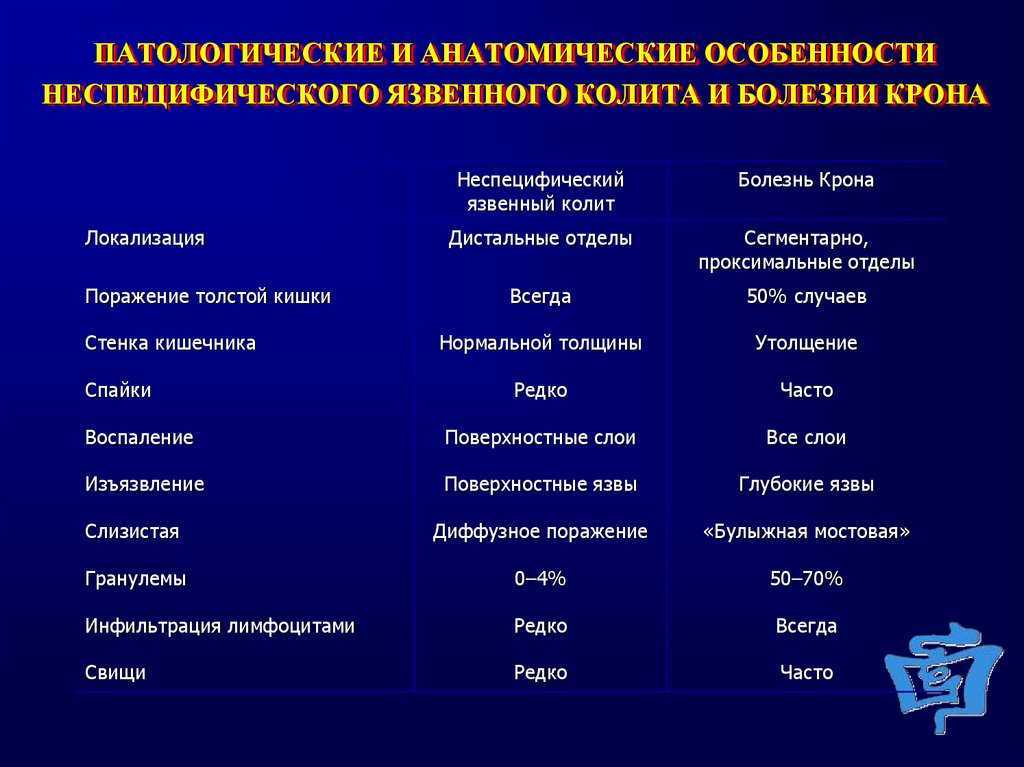 Во всех исследованиях 403 (97%) из 415 участников с неосложненным ОД были успешно пролечены в амбулаторных условиях. Экономия составляла от 35,0 до 83%. Таким образом, текущие данные свидетельствуют, что более прогрессивный амбулаторный подход, основанный на большом числе случаев успешного лечения больных с неосложненным ОД оправдан. Амбулаторное лечение признано безопасным и эффективным у 90% больных с неосложненным течением дивертикулита и другими авторитетными исследователями [9].
Во всех исследованиях 403 (97%) из 415 участников с неосложненным ОД были успешно пролечены в амбулаторных условиях. Экономия составляла от 35,0 до 83%. Таким образом, текущие данные свидетельствуют, что более прогрессивный амбулаторный подход, основанный на большом числе случаев успешного лечения больных с неосложненным ОД оправдан. Амбулаторное лечение признано безопасным и эффективным у 90% больных с неосложненным течением дивертикулита и другими авторитетными исследователями [9].
Для планирования бюджетов медицинских страховых компаний и систем здравоохранения различных стран важны не только заболеваемость, но и прогноз больных с различными нозологиями, в частности дивертикулитом.
По данным систематического обзора А. Morris и соавт. [10], течение заболевания и прогноз неосложненного дивертикулеза у большинства больных являются доброкачественными. Например, в когортном исследовании из 3165 больных, госпитализированных по поводу ОД с последующим наблюдением в среднем в течение 8,9 года, только у 13,3% развился рецидив после первого приступа дивертикулита, еще у 3,9% больных имелся второй рецидив. В отличие от ранее существующего мнения, выявлено, что риск септического перитонита с каждым повторным обострением уменьшается, а не увеличивается. Результаты исследования показывают, что от 20 до 35% больных, пролеченных консервативно, страдают от хронической абдоминальной боли по сравнению с 5—25% пациентов, лечившихся хирургически [10]. Частота развития рецидивов после медикаментозной терапии приступа ОД варьирует от 13 до 36% [7].
В отличие от ранее существующего мнения, выявлено, что риск септического перитонита с каждым повторным обострением уменьшается, а не увеличивается. Результаты исследования показывают, что от 20 до 35% больных, пролеченных консервативно, страдают от хронической абдоминальной боли по сравнению с 5—25% пациентов, лечившихся хирургически [10]. Частота развития рецидивов после медикаментозной терапии приступа ОД варьирует от 13 до 36% [7].
В исследовании, проведенном в госпитале Левангер в период с 1988 по 2012 г., дана оценка краткосрочной и долгосрочной перспективы заболевания, относительной выживаемости и причин смерти у пациентов, госпитализированных по поводу О.Д. Медиана длительности наблюдения составила 6,95 года (диапазон 0,28—24,66 года). Общее число госпитализаций по поводу ОД за 25 лет достигало 851 на 650 пациентов. Наиболее часто встречался неосложненный дивертикулит (738 случаев). Формирование абсцесса и гнойный перитонит вследствие перфорации установлены у 44 и 47 пациентов соответственно, перфорация и каловый перитонит — у 9, кишечная непроходимость — у 13.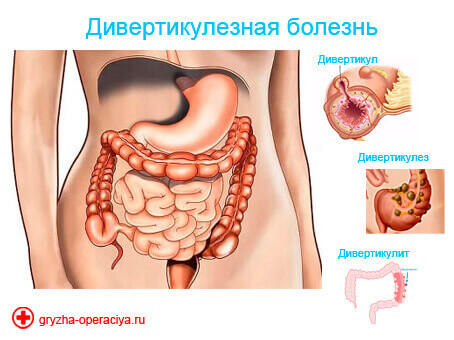 За время длительного наблюдения 219 человек умерли, 431 на момент окончания исследования жив. После первого эпизода дивертикулита 100-дневная относительная выживаемость больных с неосложненным течением дивертикулита составила 97% (при 95% ДИ от 95 до 99%), у больных с формированием абсцесса — 79% (при 95% от 62 до 89%), у больных с гнойным перитонитом — 84% (при 95% от 69 до 92%), с каловым перитонитом — 44% (при 95% от 10 до 74%), с кишечной непроходимостью — 80% (при 95% от 38 до 96%). У 609 больных, выживших в первые 100 дней, расчетная 5-летняя относительная выживаемость составила 96% (при 95% ДИ от 92 до 100) и 10-летняя выживаемость — 91% (при 95% ДИ от 84 до 97). При этом существенных различий по долгосрочной перспективе относительной выживаемости среди больных с различными клиническими формами дивертикулита не было. Прогноз заболевания авторы связывают с общим состоянием больного по классификации ASA (American Society of Anaesthesiologists classification of Physical Health) в момент госпитализации.
За время длительного наблюдения 219 человек умерли, 431 на момент окончания исследования жив. После первого эпизода дивертикулита 100-дневная относительная выживаемость больных с неосложненным течением дивертикулита составила 97% (при 95% ДИ от 95 до 99%), у больных с формированием абсцесса — 79% (при 95% от 62 до 89%), у больных с гнойным перитонитом — 84% (при 95% от 69 до 92%), с каловым перитонитом — 44% (при 95% от 10 до 74%), с кишечной непроходимостью — 80% (при 95% от 38 до 96%). У 609 больных, выживших в первые 100 дней, расчетная 5-летняя относительная выживаемость составила 96% (при 95% ДИ от 92 до 100) и 10-летняя выживаемость — 91% (при 95% ДИ от 84 до 97). При этом существенных различий по долгосрочной перспективе относительной выживаемости среди больных с различными клиническими формами дивертикулита не было. Прогноз заболевания авторы связывают с общим состоянием больного по классификации ASA (American Society of Anaesthesiologists classification of Physical Health) в момент госпитализации. Все пациенты, тяжесть состояния которых по шкале ASA была 4 балла и выше, умерли в течение 2 лет [11].
Все пациенты, тяжесть состояния которых по шкале ASA была 4 балла и выше, умерли в течение 2 лет [11].
Частота и факторы риска развития дивертикулита и его рецидивов. Среди факторов, предрасполагающих к развитию и рецидивированию ОД, называют ожирение [12—15], курение, недостаточное употребление пищевых волокон, отсутствие физической активности [16] и использование лекарств, таких как ацетилсалициловая кислота и нестероидные противовоспалительные препараты [17].
По результатам другого систематического обзора, патофизиология дивертикулита ассоциировалась с измененной сократительной способностью кишечника, увеличением внутрипросветного давления и нарушением количественного и качественного состава микробиоты толстой кишки. В этом же обзоре, охватывающем 186 статей, несколько исследований продемонстрировали гистологическое сходство дивертикулита с воспалительными заболеваниями кишечника и синдромом раздраженной кишки, но были сосредоточены на сравнении, а не на выявлении причинно-следственных связей [10].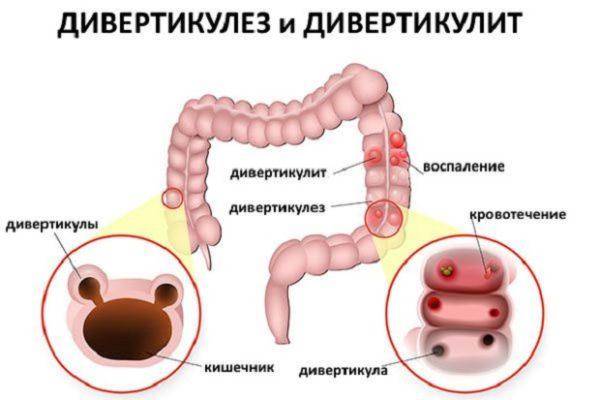
На фоне эпидемического роста заболеваемости сахарным диабетом (СД) во всем мире актуальным становится вопрос о влиянии СД на течение осложненных форм ДБТК. В эпидемиологическом исследовании с III уровнем доказательности представлены результаты сравнения 2 групп пациентов: с СД и без С.Д. Ретроспективно проанализированы по степени тяжести заболевания (с использованием шкалы Hinchey и компьютерной томографической градации Ambrosetti) 1019 случаев госпитализации. При этом изучались летальность, продолжительность пребывания в стационаре, необходимость операции, послеоперационные осложнения и частота повторных госпитализаций. Выявлено, что в группе больных СД течение ОД тяжелее, чем в группе больных без СД (3 или 4 балла по шкале Hinchey у 12,2 и 9,2% соответственно; p<0,001), больше количество сопутствующей патологии и больше число пациентов старших возрастных групп. Но при этом отсутствовали существенные различия по неэффективности консервативной терапии (2,2% больных с СД по сравнению с 2,5% больных без СД; p=1,000), по числу повторных госпитализаций или смертности [18].
На основании ретроспективного анализа клинических и радиологических особенностей течения заболевания у 469 пациентов, успешно консервативно пролеченных после первого приступа неосложненного дивертикулита между 2002 и 2012 гг., в результате одно- и многомерного анализа к факторам риска рецидива отнесены множественные дивертикулы (относительный риск — ОР 2,62 при 95% ДИ от 1,56 до 4,40) и внутрибрюшинно локализованный дивертикулит (ОР 3,73 при 95% ДИ от 2,13 до 6,52). В случае, когда эти два фактора сочетались, риск рецидива повышался до 54,5%, а риск необходимости хирургического вмешательства — до 15,2%. Различий между право- и левосторонними вариантами ДБТК не выявлено [19].
Лабораторные и инструментальные предикторы осложненного течения и рецидива дивертикулита. В исследовании A. Kechagias и соавт. [20] проведена ретроспективная оценка результатов обследования и лечения 182 пациентов с дивертикулитом. Больных разделили на следующие группы: 158 (87%) с легким течением заболевания, при котором консервативное лечение было успешным, и 24 (13%) тяжелым течением, при котором требовалось чрескожное дренирование абсцесса и/или хирургическое вмешательство. При уровне С-реактивного белка (СРБ) менее 170 мг/л была высока вероятность легкого течения дивертикулита и эффективности консервативной терапии. Пациенты с СРБ выше 170 мг/л имели больший риск пройти хирургическое лечение или по крайней мере подвергнуться чрескожному вмешательству. В результате логистического регрессионного анализа авторы пришли к заключению, что независимым фактором риска тяжелого течения ОД может служить уровень СРБ 170 мг/л и выше (чувствительность 87,5%, специфичность 91,1%, площадь под характеристической кривой 0,942; р<0,00001) [20], и это должно учитываться врачами амбулаторного звена при обследовании больных.
При уровне С-реактивного белка (СРБ) менее 170 мг/л была высока вероятность легкого течения дивертикулита и эффективности консервативной терапии. Пациенты с СРБ выше 170 мг/л имели больший риск пройти хирургическое лечение или по крайней мере подвергнуться чрескожному вмешательству. В результате логистического регрессионного анализа авторы пришли к заключению, что независимым фактором риска тяжелого течения ОД может служить уровень СРБ 170 мг/л и выше (чувствительность 87,5%, специфичность 91,1%, площадь под характеристической кривой 0,942; р<0,00001) [20], и это должно учитываться врачами амбулаторного звена при обследовании больных.
Другая работа посвящена изучению микробиоты у больных ОД для оценки прогностической значимости диагностики дисбиоза. В работе сравнивались результаты микробиологического исследования кала 31 пациента с левосторонним вариантом дивертикулярной болезни с компьютерно-томографическими признаками неосложненного дивертикулита и 25 субъектов контрольной группы.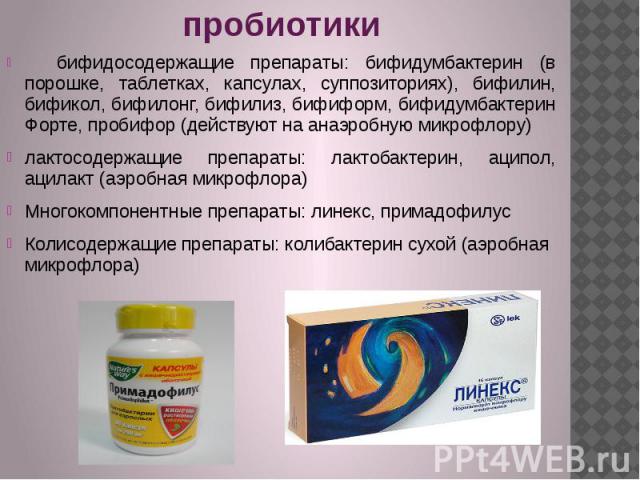 Использован метод полимеразной цепной реакции (ПЦР) в ДНК-изолятах из базовых образцов кала. Различия в обилии и разнообразии бактериальных штаммов оценивались по индексу Шеннона: чем больше индекс, тем больше разнообразие видов микроорганизмов. Для разработки модели прогнозирования в диагностике дивертикулита использован дискриминантный анализ перекрестной проверки частичных наименьших квадратов. Диагностическая точность регрессионной модели в нем составила 84%. Авторами сделан вывод о большей вариабельности микробиоты у больных ОД по сравнению с контролем, а определение кластеров Proteobacteria предложено в качестве нового способа диагностики дивертикулита [21].
Использован метод полимеразной цепной реакции (ПЦР) в ДНК-изолятах из базовых образцов кала. Различия в обилии и разнообразии бактериальных штаммов оценивались по индексу Шеннона: чем больше индекс, тем больше разнообразие видов микроорганизмов. Для разработки модели прогнозирования в диагностике дивертикулита использован дискриминантный анализ перекрестной проверки частичных наименьших квадратов. Диагностическая точность регрессионной модели в нем составила 84%. Авторами сделан вывод о большей вариабельности микробиоты у больных ОД по сравнению с контролем, а определение кластеров Proteobacteria предложено в качестве нового способа диагностики дивертикулита [21].
В проспективном когортном исследовании по изучению фекального кальпротектина (ФК) полученные результаты позволили авторам предположить связь между аномальными уровнями ФК и рецидивом дивертикулита и рекомендовать повышенный уровень ФК в качестве прогностического фактора неблагоприятного течения заболевания [22].
В обзорной статье P. Ambrosetti [23] в качестве прогностического фактора осложненного течения заболевания указана степень тяжести течения дивертикулита по данным компьютерной томографии (КТ). Градация тяжести течения дивертикулита по данным КТ помогает прогнозировать неблагоприятный исход после лечения первого эпизода.
Диагноз ОД базируется в основном на клинических, лабораторных и рентгенологических (КТ) признаках. Проведение колоноскопии после эпизода дивертикулита для всех пациентов необязательно. Колоноскопия должна быть назначена только больным с симптомами «тревоги» и выявленными факторами риска развития колоректального рака [24].
Немедикаментозные методы профилактики ОД и рецидива хронического дивертикулита. В любом случае лечение больных с различными формами ДБТК должно начинаться с рекомендаций по изменению образа жизни. Оно предполагает увеличение в рационе больного количества пищевых волокон Теория о том, что активная терапия диетой с высоким содержанием клетчатки может предупредить развитие дивертикулеза и/или его осложнений, подтверждается единственным крупным проспективным контролируемым исследованием Health Professionals Follow-up Study, в котором наблюдались 47 678 американцев [25]. За 6-летний период обнаружена значительная обратная зависимость между употреблением нерастворимой клетчатки (особенно фруктов и овощей, т. е. целлюлозы) и риском развития сопровождающейся симптомами дивертикулярной болезни (ОР 0,56 при 95% ДИ от 0,44 до 0,91). В последнее время появляются сообщения о том, что диеты, обогащенные пищевыми волокнами, мало отличаются от плацебо, однако все эти работы имеют уровень доказательности С. Поэтому рекомендации по достаточному употреблению пищевых волокон по-прежнему актуальны. Рекомендуемая норма пищевых волокон 25—32 г в сутки, что соответствует приблизительно 400—450 г овощей и фруктов [26, 27]. Для предотвращения избыточного газообразования в кишечнике и повышения мотивации нужно акцентировать внимание больного на постепенном увеличении ежедневного приема овощей и фруктов (в течение нескольких недель). Снижению газообразования способствует также тепловая обработка продуктов. Еще одним необходимым условием является достаточная физическая активность: во многих руководствах она определяется как ежедневная 30-минутная ходьба быстрым темпом [28].
За 6-летний период обнаружена значительная обратная зависимость между употреблением нерастворимой клетчатки (особенно фруктов и овощей, т. е. целлюлозы) и риском развития сопровождающейся симптомами дивертикулярной болезни (ОР 0,56 при 95% ДИ от 0,44 до 0,91). В последнее время появляются сообщения о том, что диеты, обогащенные пищевыми волокнами, мало отличаются от плацебо, однако все эти работы имеют уровень доказательности С. Поэтому рекомендации по достаточному употреблению пищевых волокон по-прежнему актуальны. Рекомендуемая норма пищевых волокон 25—32 г в сутки, что соответствует приблизительно 400—450 г овощей и фруктов [26, 27]. Для предотвращения избыточного газообразования в кишечнике и повышения мотивации нужно акцентировать внимание больного на постепенном увеличении ежедневного приема овощей и фруктов (в течение нескольких недель). Снижению газообразования способствует также тепловая обработка продуктов. Еще одним необходимым условием является достаточная физическая активность: во многих руководствах она определяется как ежедневная 30-минутная ходьба быстрым темпом [28].
Уже на этапе диетологических рекомендаций для увеличения количества пищевых волокон в рационе больному можно назначить отруби или псиллиум. Количество отрубей увеличивается с 1—2 чайных ложек до 6—8 столовых в течение 2—4 нед. Кроме того, отруби и псиллиум могут служить примером применения принципа многоцелевой монотерапии, т. е. возможности использовать системные эффекты одного лекарственного средства для одновременной коррекции нарушенных функций нескольких органов или систем. Установлено благоприятное воздействие псиллиума на снижение массы тела [29] и гиперхолестеринемии [30].
Противорецидивное лечение дивертикулита. Салицилаты. В метаанализе 6 рандомизированных контролируемых исследований (суммарно 818 пациентов) оценивали эффективность месалазина при дивертикулярной болезни: 3 исследования проведены с участием пациентов с неосложненным дивертикулитом и 3 исследования у больных дивертикулярной болезнью с клиническими проявлениями. Авторы пришли к заключению, что терапия месалазином приводит к лучшим результатам лечения, чем терапия в контрольной группе. При этом назначение месалазина по постоянной схеме (ежедневный прием) в отличие от циклического приема (10 дней каждого месяца в течение 24 мес) оказывало более выраженное противорецидивное действие [31]. Эффективность салицилатов обусловлена широким спектром противовоспалительного действия [32]. Хотя препараты 5-аминосалициловой кислоты доказали свою эффективность в лечении симптоматической неосложненной ДБТК, их роль в профилактике рецидивов дивертикулита все еще обсуждается [33]. Недавно опубликованы результаты исследований III фазы PREVENT1 и PREVENT2, в которых оценивались эффективность и безопасность мультиматриксного месалазина по сравнению с плацебо в профилактике рецидивирующего дивертикулита у 590 (PREVENT1) и у 592 (PREVENT2) взрослых пациентов с одним эпизодом ОД и более в предыдущие 24 мес, устраненные без хирургического вмешательства. Пациенты получали месалазин (1,2, 2,4 или 4,8 г) или плацебо один раз в день в течение 104 нед. Основной критерий оценки — число рецидивов (в процентах) у пациентов к 104-й неделе.
При этом назначение месалазина по постоянной схеме (ежедневный прием) в отличие от циклического приема (10 дней каждого месяца в течение 24 мес) оказывало более выраженное противорецидивное действие [31]. Эффективность салицилатов обусловлена широким спектром противовоспалительного действия [32]. Хотя препараты 5-аминосалициловой кислоты доказали свою эффективность в лечении симптоматической неосложненной ДБТК, их роль в профилактике рецидивов дивертикулита все еще обсуждается [33]. Недавно опубликованы результаты исследований III фазы PREVENT1 и PREVENT2, в которых оценивались эффективность и безопасность мультиматриксного месалазина по сравнению с плацебо в профилактике рецидивирующего дивертикулита у 590 (PREVENT1) и у 592 (PREVENT2) взрослых пациентов с одним эпизодом ОД и более в предыдущие 24 мес, устраненные без хирургического вмешательства. Пациенты получали месалазин (1,2, 2,4 или 4,8 г) или плацебо один раз в день в течение 104 нед. Основной критерий оценки — число рецидивов (в процентах) у пациентов к 104-й неделе. Рецидив дивертикулита определен как хирургическое вмешательство на любом этапе исследования или наличие рентгенологических (КТ) признаков дивертикулита — утолщение стенки кишки (более 5 мм) и/или спаянная с дивертикулом жировая ткань. У отдельных больных признаками рецидива служили наличие боли в животе и лейкоцитоз. Новых побочных эффектов при применении месалазина не выявлено.
Рецидив дивертикулита определен как хирургическое вмешательство на любом этапе исследования или наличие рентгенологических (КТ) признаков дивертикулита — утолщение стенки кишки (более 5 мм) и/или спаянная с дивертикулом жировая ткань. У отдельных больных признаками рецидива служили наличие боли в животе и лейкоцитоз. Новых побочных эффектов при применении месалазина не выявлено.
Авторами сделано заключение, что месалазин не превосходит плацебо в профилактике рецидивирующего дивертикулита и не может быть рекомендован в качестве препарата выбора при этой патологии [34].
Антибиотики. При назначении антибиотиков с целью профилактики осложнений ДБТК предпочтение должно быть отдано невсасывающимся антибиотикам. Наиболее широким антибактериальным спектром обладает рифаксимин. Возможности рифаксимина оценивались в многоцентровом рандомизированном открытом контролируемом исследовании у 165 пациентов с недавним эпизодом дивертикулита толстой кишки, находящихся на момент включения в исследование в стадии ремиссии.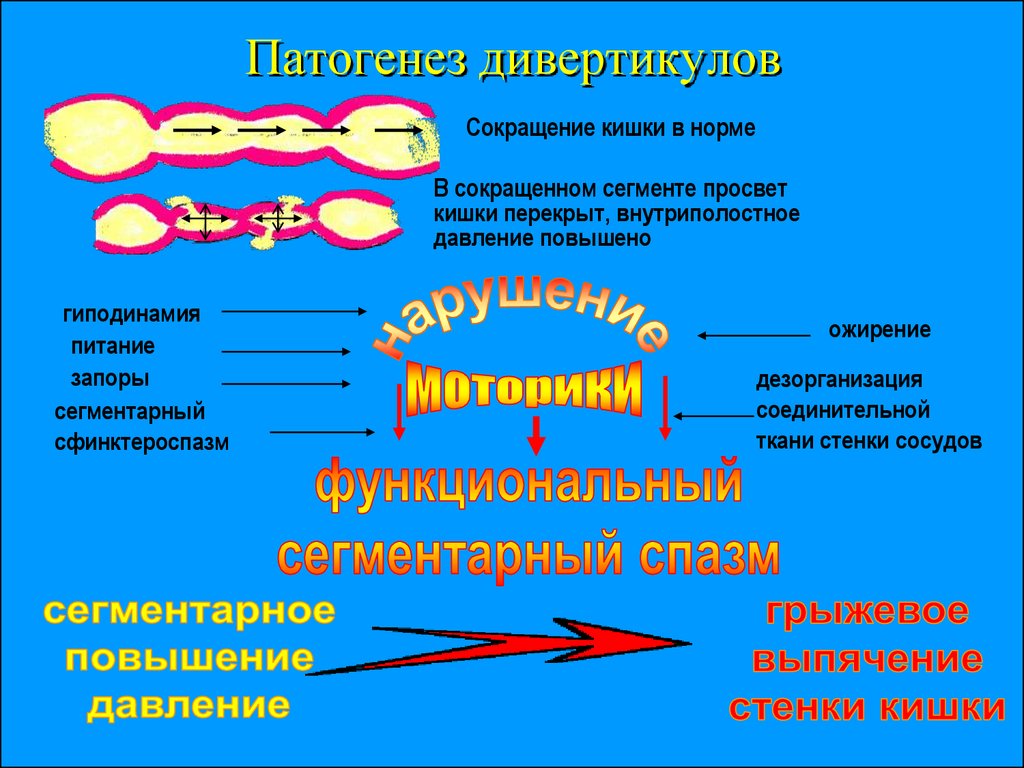 Пациенты получали диету с высоким содержанием клетчатки (3,5 г) с или без добавления рифаксимина в дозе 400 мг в течение 1 нед каждого месяца на протяжении 12 мес. Основной критерий оценки — рецидив дивертикулита, включая эпизоды острой симптоматики с осложнениями или без них. Проведен многомерный логистический регрессионный анализ и определен коэффициент Кокса (модель пропорциональных рисков Кокса — прогнозирование риска наступления события для рассматриваемого объекта и оценка влияния заранее определенных независимых переменных на этот риск). Рецидивы отмечены у 10,4% пациентов, получавших рифаксимин и пищевые добавки, содержащие пищевые волокна, против 19,3% пациентов, получавших только пищевые волокна. Логистический анализ с учетом пола, возраста, длительности заболевания, времени от последнего эпизода обострения и локализации дивертикулита продемонстрировал значительный эффект лечения (отношение шансов 3,20 при 95% ДИ от 1,16 до 8,82; р=0,025). Оба вида лечения признаны безопасными.
Пациенты получали диету с высоким содержанием клетчатки (3,5 г) с или без добавления рифаксимина в дозе 400 мг в течение 1 нед каждого месяца на протяжении 12 мес. Основной критерий оценки — рецидив дивертикулита, включая эпизоды острой симптоматики с осложнениями или без них. Проведен многомерный логистический регрессионный анализ и определен коэффициент Кокса (модель пропорциональных рисков Кокса — прогнозирование риска наступления события для рассматриваемого объекта и оценка влияния заранее определенных независимых переменных на этот риск). Рецидивы отмечены у 10,4% пациентов, получавших рифаксимин и пищевые добавки, содержащие пищевые волокна, против 19,3% пациентов, получавших только пищевые волокна. Логистический анализ с учетом пола, возраста, длительности заболевания, времени от последнего эпизода обострения и локализации дивертикулита продемонстрировал значительный эффект лечения (отношение шансов 3,20 при 95% ДИ от 1,16 до 8,82; р=0,025). Оба вида лечения признаны безопасными.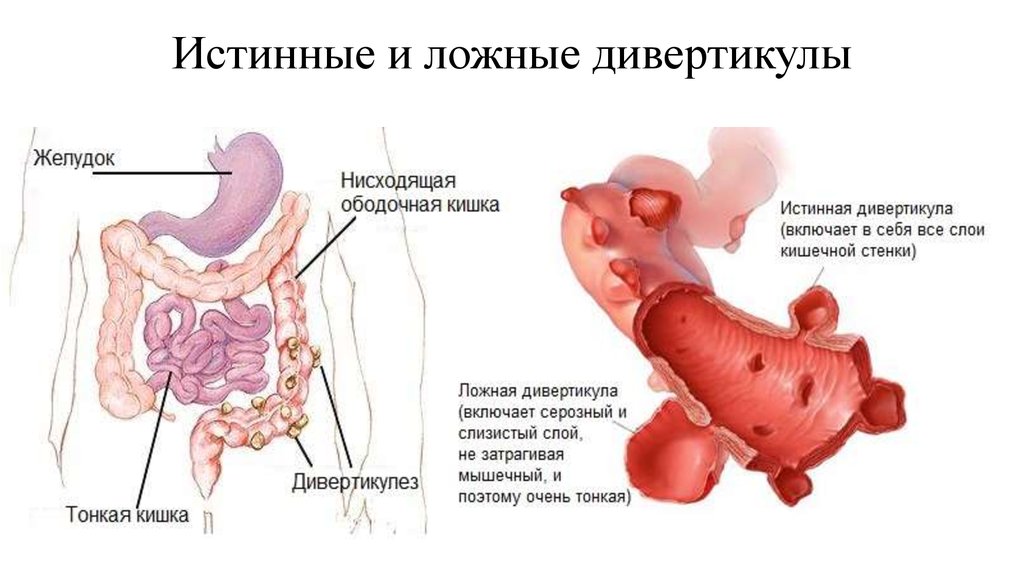 Таким образом, профилактический прием рифаксимина с целью снижения риска рецидива дивертикулита признан авторами эффективным [35].
Таким образом, профилактический прием рифаксимина с целью снижения риска рецидива дивертикулита признан авторами эффективным [35].
Сходные результаты по эффективности рифаксимина в снижении риска или прогрессирования осложнений ОД получены в другом ранее проведенном небольшом (36 больных) исследовании [36]. Однако противорецидивный эффект оказался рифаксимина меньше, чем у месалазина [37].
Пробиотики. Кишечник хорошо известен как крупнейший лимфоэпителиальный орган человека, ежедневно производящий больше антител (преимущественно секреторного IgA), чем все другие лимфоидные ткани. По мнению L. Dughera и соавт. [38], основной причиной ОД является аномальное накопление фекальных бактерий в просвете дивертикула и их адгезия к слизистой оболочке (СО) кишечника, ведущие к дисбалансу между нормальной микробиотой и патогенными видами: грамотрицательными Enterobacteriaceae, главным образом, Escherichia coli и Proteus spp. В их исследовании (83 пациента) оценивалась эффективность перорального иммуностимулятора — высокоочищенного полимикробного лизата в профилактике повторных эпизодов дивертикулита. В группе пациентов, принимавших высокоочищенный полимикробный лизат, по сравнению с группой плацебо выявлено улучшение симптоматики и снижение числа эпизодов рецидива дивертикулита. Эффективность препарата авторы исследования объясняли прямой стимуляцией опосредованной IgA защиты СО толстой кишки [39].
В группе пациентов, принимавших высокоочищенный полимикробный лизат, по сравнению с группой плацебо выявлено улучшение симптоматики и снижение числа эпизодов рецидива дивертикулита. Эффективность препарата авторы исследования объясняли прямой стимуляцией опосредованной IgA защиты СО толстой кишки [39].
Однако при дальнейшем сравнительном изучении эффективности различных групп препаратов, в частности полимикробного лизата в профилактике рецидивов дивертикулита, оказалось недостаточно аргументов, чтобы рекомендовать этот препарат для иммуностимуляции с позиций доказательной медицины [40].
По мнению некоторых исследователей, сочетание месалазина и пробиотиков может уменьшить число рецидивов дивертикулита. Однако для проверки этого необходимы дальнейшие рандомизированные контролируемые исследования [41].
Применение пробиотиков может быть многообещающим, но необходимы дальнейшие надежные исследования, чтобы подтвердить предварительные результаты [33].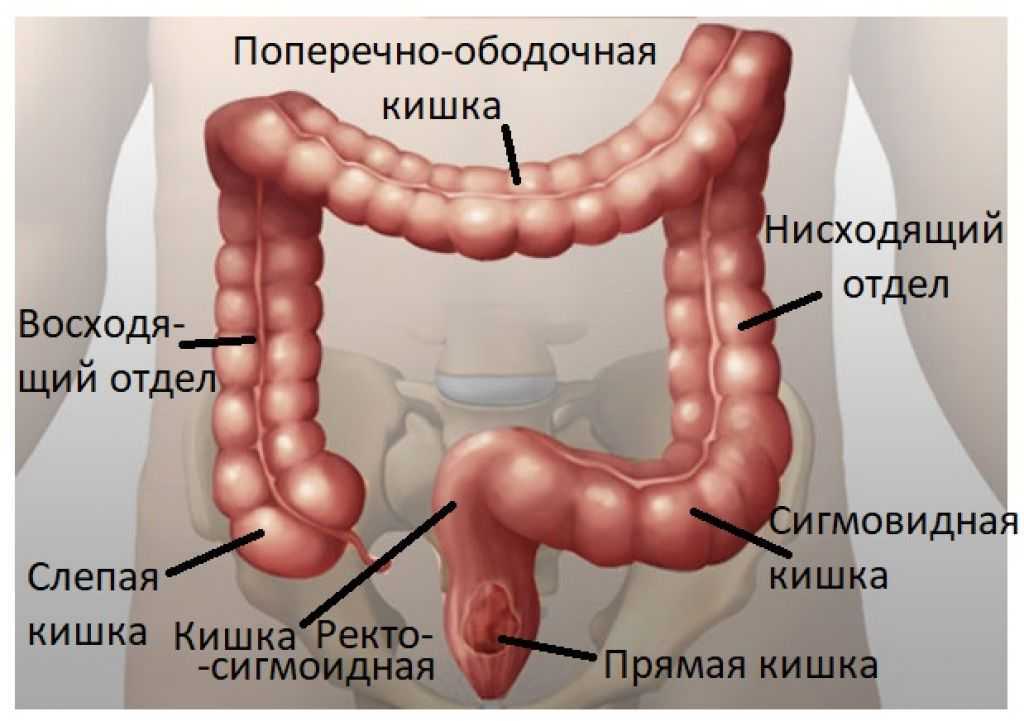
Бутират. Интерес к препаратам масляной кислоты связан с противовоспалительным и регенеративным действием бутирата в отношении СО толстой кишки. В работе L. Krokowicz и соавт. [41] из Познаньского университета изучалась роль микрокапсулированного бутирата у больных с дивертикулезом, его возможный потенциал для снижения частоты эпизодов и в профилактике дивертикулита. В течение 12 мес в исследуемой группе количество эпизодов дивертикулита составило 2 (6,67%) против 7 (31,8%; p=0,0425) в контрольной группе. По сравнению с группой плацебо число случаев ультразвукового подтверждения дивертикулита оказалось статистически значимо меньше (1 против 5; p=0,0229). Схожие результаты получены при КТ-колонографии. Число больных, отметивших улучшение самочувствия и повышение качества жизни в группе получавших бутират было статистически значимо больше в группе лечения (55,67% против 22,73%; p=0,0143). За все время наблюдения (12 мес) не отмечено ни одного случая побочных эффектов микрокапсулированного бутирата. Авторы сделали вывод, что прием препарата масляной кислоты больными с бессимптомным дивертикулезом статистически значимо сокращает число эпизодов дивертикулита и количество соответствующих инструментальных методов исследования, требующихся для подтверждения дивертикулита (p=0,0229). После 12-месячного приема бутирата отмечено улучшение самочувствия у большинства больных (p=0,0143). Соответственно бутират может рассматриваться как вариант профилактики прогрессирования клинических симптомов дивертикулеза.
Авторы сделали вывод, что прием препарата масляной кислоты больными с бессимптомным дивертикулезом статистически значимо сокращает число эпизодов дивертикулита и количество соответствующих инструментальных методов исследования, требующихся для подтверждения дивертикулита (p=0,0229). После 12-месячного приема бутирата отмечено улучшение самочувствия у большинства больных (p=0,0143). Соответственно бутират может рассматриваться как вариант профилактики прогрессирования клинических симптомов дивертикулеза.
Таким образом, в амбулаторной практике подход к профилактике осложнений ДБТК должен быть комплексным и включать рекомендации по изменению образа жизни и питания с последующим назначением фармакологических препаратов. Среди основных групп лекарственных средств должны рассматриваться невсасывающиеся антибиотики, препараты 5-аминосалициловой кислоты, защищенные формы масляной кислоты. Вопрос о назначении пробиотиков в качестве профилактического средства окончательно не решен.
Конфликт интересов отсутствует.
антибиотиков при неосложненном остром дивертикулите: давать или не давать? — Полный текст — Воспалительные заболевания кишечника 2018, Том. 3, No. 2
Острый неосложненный дивертикулит (AUD), как правило, считается вызванным обструкцией и воспалением дивертикула толстой кишки и встречается примерно у 4–5% пациентов с дивертикулезом. Краеугольным камнем лечения AUD традиционно была антибактериальная терапия, но в связи со сдвигом парадигмы в основном патогенезе заболевания от бактериальной инфекции к более воспалительному процессу, а также опасениями по поводу чрезмерного использования антибиотиков эта догма недавно была поставлена под сомнение. Мы рассмотрим новые данные, которые поддерживают более избирательное использование антибиотиков в этой популяции, а также новые рекомендации, которые также отстаивают эту позицию. Хотя дискретных алгоритмов, которыми мы могли бы руководствоваться, не существует, мы попытаемся предложить клинические сценарии, при которых прием антибиотиков может быть обоснованно воздержан.
Введение
Дивертикулез толстой кишки определяется как наличие мешковидных выпячиваний в стенке толстой кишки [1]. Более чем у половины взрослых старше 70 лет, подвергающихся колоноскопии, отмечают случайный дивертикулез [2]. Проявления и осложнения дивертикулярной болезни включают острый дивертикулит, симптоматическую неосложненную дивертикулярную болезнь (с симптомами, указывающими на дивертикулит при отсутствии явного воспаления), дивертикулярное кровотечение и сегментарный колит, связанный с дивертикулезом [1]. Острый дивертикулит, которому посвящена данная статья, является проявлением воспаления слизистой оболочки дивертикула [1] и встречается примерно у 4–5% больных дивертикулезом [3, 4]. Из этих пациентов около 85% будут иметь неосложненное заболевание [5]. Кроме того, рецидивы возникают примерно у 13,3–23,4% людей с дивертикулитом [6–9].]. Это контрастирует с более ранними исследованиями, в которых частота рецидивов оценивалась примерно в 25–45% [10–12]. Кроме того, менее чем у 6% пациентов с рецидивом развиваются осложнения или возникает необходимость в неотложном хирургическом вмешательстве [7-9]. Острый неосложненный дивертикулит (ООД) является наиболее частым острым осложнением дивертикулярной болезни [13].
Острый неосложненный дивертикулит (ООД) является наиболее частым острым осложнением дивертикулярной болезни [13].
Патогенез
Патогенез дивертикулита неизвестен; однако было высказано предположение, что дивертикулит развивается из-за обструкции шейки дивертикула, что приводит к бактериальной пролиферации, локальной ишемии и возможной микроперфорации [14]. Анаэробные бактерии являются наиболее распространенными идентифицированными организмами, в том числе Bacteroides , Peptostreptococcus , Clostridium и Fusobacterium [14]. Также можно культивировать грамотрицательные аэробы [15]. Осложненный дивертикулит (рис. 1) определяется как наличие явного абсцесса, свища, стриктуры, кишечной непроходимости или перитонита с перфорацией [14]. Свободная перфорация возникает только у 1-2% пациентов, обращающихся за неотложной оценкой [16]. Более того, толстокишечная непроходимость встречается редко и возникает либо из-за острого воспаления из-за отека или образования абсцесса, либо из-за образования стриктур из-за хронического рубцевания от повторных приступов острого дивертикулита [16].
Рис. 1.
Классификация дивертикулитов.
Демография и эпидемиология
Исторически считалось, что дивертикулит — болезнь пожилых людей; однако показатели дивертикулита резко возросли у лиц моложе 40 лет [17]. Кроме того, в молодой возрастной группе преобладают мужчины по сравнению с преобладанием женщин в возрастной группе старше 65 лет [18].
В США острый дивертикулит занимает третье место среди наиболее частых гастроинтестинальных диагнозов в стационаре и один из наиболее частых гастроинтестинальных диагнозов в амбулаторных условиях и отделениях неотложной помощи [19].]. Стоимость стационарного лечения острого дивертикулита составляет около 2,6 млрд долларов США в год [19].
Краткая клиническая картина
Классическим проявлением острого дивертикулита является боль в левом нижнем квадранте живота, хотя клинические проявления могут значительно различаться и включать переполнение живота, лихорадку, лейкоцитоз, изменение характера стула, тошноту, рвоту и симптомы мочеиспускания [1, 16]. ]. Кроме того, у пациентов может быть правостороннее заболевание (или избыточная сигмовидная кишка, которая может драпироваться вправо) и могут проявляться преимущественно правосторонние симптомы.
]. Кроме того, у пациентов может быть правостороннее заболевание (или избыточная сигмовидная кишка, которая может драпироваться вправо) и могут проявляться преимущественно правосторонние симптомы.
Диагностика
В то время как при правосторонней клинической картине разумно и уместно диагностировать острый дивертикулит эмпирически, компьютерная томография (КТ) стала основным тестом, используемым для диагностики и оценки тяжести заболевания и/или наличия осложнений [14, 20]. Колоноскопию обычно избегают в острых случаях из-за риска перфорации или обострения заболевания, но при наличии показаний ее обычно проводят примерно через 4–6 недель после разрешения симптомов [14].
Стадирование
Стадирование является важным этапом в классификации пациентов и последующем определении надлежащего лечения. Было использовано несколько систем стадирования, в том числе Hinchey, Ambrosetti и Neff [21-23].
Классификация Хинчи (таблица 1) классифицирует перфорацию толстой кишки при дивертикулярной болезни [21]. Стадия 1 определяется как небольшой или ограниченный околоободочный абсцесс. Стадия 2 определяется как тазовый абсцесс. Стадия 3 включает локализованную перфорацию, а стадия 4 — свободную перфорацию [21]. Риск смертности возрастает от < 5% у пациентов с дивертикулитом 1 или 2 стадии до 43% у пациентов с дивертикулитом 4 стадии [24].
Стадия 1 определяется как небольшой или ограниченный околоободочный абсцесс. Стадия 2 определяется как тазовый абсцесс. Стадия 3 включает локализованную перфорацию, а стадия 4 — свободную перфорацию [21]. Риск смертности возрастает от < 5% у пациентов с дивертикулитом 1 или 2 стадии до 43% у пациентов с дивертикулитом 4 стадии [24].
Таблица 1.
Классификация стадий острого дивертикулита
Ambrosetti [22] предложил пересмотренную классификацию КТ в 2013 г., в которой он определил стадию 1 как неосложненный острый дивертикулит, стадию 2 как осложненный острый дивертикулит и стадию 3 как осложненный хронический дивертикулит с свищ или стеноз. Далее он пришел к выводу, что визуализация не только подтверждает диагноз, но и позволяет правильно определить стадию тяжести заболевания, чтобы лучше ориентироваться в терапевтических вмешательствах и оценивать риск рецидива [22].
Классификация Neff также основана на данных КТ [23]. Стадия 0 — неосложненный дивертикулит с КТ-признаками утолщения стенки дивертикула с повышенной плотностью околоободочной клетчатки. 1-я стадия – локально осложненный дивертикулит с КТ-признаками локализованного пневмоперитонеума или локального абсцесса. 2-я стадия – осложненный дивертикулит тазовым абсцессом, 3-я стадия – отдаленным абсцессом. Наконец, 4 стадия — осложненный дивертикулит с другими отдаленными осложнениями. Эта система классификации стадий использовалась для успешного выбора популяции пациентов, которых можно надлежащим образом лечить в амбулаторных условиях [23].
1-я стадия – локально осложненный дивертикулит с КТ-признаками локализованного пневмоперитонеума или локального абсцесса. 2-я стадия – осложненный дивертикулит тазовым абсцессом, 3-я стадия – отдаленным абсцессом. Наконец, 4 стадия — осложненный дивертикулит с другими отдаленными осложнениями. Эта система классификации стадий использовалась для успешного выбора популяции пациентов, которых можно надлежащим образом лечить в амбулаторных условиях [23].
Ведение
Исторически предполагалось, что лечение AUD включает лечение антибиотиками, пероральные препараты для амбулаторных пациентов с более легким течением болезни и внутривенное введение для более тяжелых эпизодов. Однако за последнее десятилетие появилось предположение, что, возможно, процесс был скорее воспалительным, чем инфекционным, а также сделан соответствующий акцент на воздержании от антибиотиков из-за проблем с резистентностью. Начали появляться рандомизированные контролируемые испытания (РКИ) по воздержанию от антибиотиков в определенных группах пациентов, и они будут рассмотрены ниже, но они были достаточно благоприятными, чтобы в недавних рекомендациях Американской гастроэнтерологической ассоциации по лечению острого дивертикулита открыто рекомендовалось избирательное, а не рутинное лечение. применение антибиотиков у больных с АУД [1]. Эти РКИ также привели к изменению нескольких руководящих принципов европейского общества. В национальных рекомендациях Дании указано, что нет доказательств обязательного применения антибиотиков при АУЗ, а, следовательно, их следует применять выборочно «в зависимости от общего состояния больного и тяжести инфекции» [25]. В 2013 г. междисциплинарная рабочая группа из Нидерландов пришла к выводу, что нет доказательств рутинного применения антибиотиков у пациентов с легким неосложненным дивертикулитом [26]. Они признали, что из-за недостатка доказательств в лечении AUD лечение в основном определяется личными предпочтениями хирурга [26]. Итальянская консенсусная конференция по дивертикулярной болезни, организованная Gruppo Italiano Malattia Diverticolare (GRIMAD), заявила, что антибиотики могут не улучшать исходы при AUD и что их следует использовать в каждом конкретном случае [27]. Наконец, Немецкое общество гастроэнтерологии, заболеваний пищеварительного тракта и обмена веществ и Немецкое общество общей и висцеральной хирургии также рекомендовали не использовать антибиотики при AUD без каких-либо факторов риска, включая иммуносупрессию [28].
применение антибиотиков у больных с АУД [1]. Эти РКИ также привели к изменению нескольких руководящих принципов европейского общества. В национальных рекомендациях Дании указано, что нет доказательств обязательного применения антибиотиков при АУЗ, а, следовательно, их следует применять выборочно «в зависимости от общего состояния больного и тяжести инфекции» [25]. В 2013 г. междисциплинарная рабочая группа из Нидерландов пришла к выводу, что нет доказательств рутинного применения антибиотиков у пациентов с легким неосложненным дивертикулитом [26]. Они признали, что из-за недостатка доказательств в лечении AUD лечение в основном определяется личными предпочтениями хирурга [26]. Итальянская консенсусная конференция по дивертикулярной болезни, организованная Gruppo Italiano Malattia Diverticolare (GRIMAD), заявила, что антибиотики могут не улучшать исходы при AUD и что их следует использовать в каждом конкретном случае [27]. Наконец, Немецкое общество гастроэнтерологии, заболеваний пищеварительного тракта и обмена веществ и Немецкое общество общей и висцеральной хирургии также рекомендовали не использовать антибиотики при AUD без каких-либо факторов риска, включая иммуносупрессию [28].
В первом РКИ, опубликованном в Швеции и Исландии в 2012 г., оценивалась необходимость использования антибиотиков при выздоровлении от AUD без осложнений в течение 12-месячного интервала [29]. Они оценили 623 пациента с левосторонней AUD, подтвержденной КТ. Общая продолжительность антибиотикотерапии в группе лечения составляла не менее 7 дней, и антибиотики включали внутривенное введение цефалоспорина второго или третьего поколения и метронидазола или карбапенемов или пиперциллина-тазобактама. Общая частота осложнений, включая перфорацию и образование абсцесса, была низкой и составила 1,4%. Они не обнаружили статистически значимых различий между пациентами, получавшими антибиотики (1%), и теми, кто не лечился антибиотиками (1,9%).%). Кроме того, не было различий в частоте операций, продолжительности пребывания в стационаре, рецидивах дивертикулита, болях в животе или изменениях характера дефекации. На основании этих результатов авторы пришли к выводу, что «антибиотикотерапия AUD не предотвращает осложнений, не ускоряет выздоровление и не предотвращает рецидивы» [29].
Второе РКИ, проведенное в Нидерландах, оценило 528 пациентов с левосторонним неосложненным острым дивертикулитом, подтвержденным в течение 24 часов по данным КТ [30]. Пациенты, рандомизированные для лечения антибиотиками, получали внутривенно амоксициллин-клавулановую кислоту в течение 48 часов, после чего путь можно было изменить на пероральный в течение 10 дней лечения. Затем пациенты наблюдались в течение 6 месяцев для оценки осложнений. Не было обнаружено различий между группами наблюдения и лечения антибиотиками в отношении осложненного дивертикулита, продолжающегося дивертикулита, рецидивирующего дивертикулита, резекции сигмовидной кишки, повторной госпитализации, нежелательных явлений и смертности [30]. Важно отметить, что пребывание в больнице на самом деле было значительно короче в группе наблюдения (2 дня), чем в группе антибиотикотерапии (3 дня) с p = 0,006 [30]. Авторы предположили, что антибиотики можно отменить у пациентов с «первым эпизодом неосложненного левостороннего острого дивертикулита» [30].
Кроме того, в Испании проводится крупное РКИ, целью которого является оценка безопасности и эффективности применения без антибиотиков при легком остром дивертикулите [31]. Результаты этого исследования, если они будут доступны, помогут оптимизировать текущие рекомендации по лечению AUD.
Вышеупомянутые завершенные РКИ добавляют дополнительные доказательства к набору данных, поддерживающих лечение без антибиотиков у отдельных пациентов с AUD, предполагая, что отказ от антибиотиков при AUD не обязательно приводит к большему количеству осложнений, большему количеству рецидивов или более длительному пребыванию в стационаре. Феррер и др. [32] оценили рестриктивную схему амбулаторного лечения антибиотиками острого дивертикулита легкой и средней степени тяжести согласно классификации по модифицированной стадии Neff. Они обнаружили, что около 88% пациентов с AUD легкой и средней степени тяжести успешно лечились амбулаторно без осложнений [32]. Крупная университетская клиника в Норвегии исследовала 244 пациента с AUD, из которых 177 лечились без антибиотиков [33]. Они подтвердили, что лечение AUD без антибиотиков безопасно, так как только у 4% пациентов с неудачным лечением была только одна фистула (<1%) как осложнение [33]. Аналогичные результаты были получены Mali et al. [34], которые оценили эффективность неантибиотикотерапии AUD в течение 30-дневного периода наблюдения. Их исследование показало, что из 161 пациента ни у одного не развился осложненный дивертикулит и не потребовалось хирургического вмешательства [34]. Кроме того, 87% лечились амбулаторно и только 3% требовалось стационарное лечение [34]. Это поднимает еще один важный вопрос в лечении пациентов с AUD: является ли амбулаторное лечение безопасным, выполнимым и эффективным, и несколько исследований [23, 35, 36] предполагают, что лечение AUD можно безопасно проводить амбулаторно. Мизуки и др. [35] обследовали 70 пациентов с AUD легкой и средней степени тяжести. Эти пациенты лечились амбулаторно пероральными антибиотиками в течение 10 дней вместе с модификацией диеты. 68 пациентов завершили протокол лечения без каких-либо осложнений [35].
Они подтвердили, что лечение AUD без антибиотиков безопасно, так как только у 4% пациентов с неудачным лечением была только одна фистула (<1%) как осложнение [33]. Аналогичные результаты были получены Mali et al. [34], которые оценили эффективность неантибиотикотерапии AUD в течение 30-дневного периода наблюдения. Их исследование показало, что из 161 пациента ни у одного не развился осложненный дивертикулит и не потребовалось хирургического вмешательства [34]. Кроме того, 87% лечились амбулаторно и только 3% требовалось стационарное лечение [34]. Это поднимает еще один важный вопрос в лечении пациентов с AUD: является ли амбулаторное лечение безопасным, выполнимым и эффективным, и несколько исследований [23, 35, 36] предполагают, что лечение AUD можно безопасно проводить амбулаторно. Мизуки и др. [35] обследовали 70 пациентов с AUD легкой и средней степени тяжести. Эти пациенты лечились амбулаторно пероральными антибиотиками в течение 10 дней вместе с модификацией диеты. 68 пациентов завершили протокол лечения без каких-либо осложнений [35]. Другая большая группа пациентов из региона Kaiser Permanente в Южной Калифорнии была оценена на предмет эффективности амбулаторного лечения после начального эпизода дивертикулита. Эциони и др. [36] изучили 693 пациентов и обнаружили 6%-й уровень неэффективности лечения. Они смогли проанализировать свою когорту на предмет предикторов неэффективности амбулаторного лечения и обнаружили, что пациенты со свободным воздухом при первоначальном КТ подвергались наибольшему риску неэффективности лечения [36]. Интересно, что возраст, количество лейкоцитов и продолжительность антибактериальной терапии не были предикторами неэффективности лечения [36].
Другая большая группа пациентов из региона Kaiser Permanente в Южной Калифорнии была оценена на предмет эффективности амбулаторного лечения после начального эпизода дивертикулита. Эциони и др. [36] изучили 693 пациентов и обнаружили 6%-й уровень неэффективности лечения. Они смогли проанализировать свою когорту на предмет предикторов неэффективности амбулаторного лечения и обнаружили, что пациенты со свободным воздухом при первоначальном КТ подвергались наибольшему риску неэффективности лечения [36]. Интересно, что возраст, количество лейкоцитов и продолжительность антибактериальной терапии не были предикторами неэффективности лечения [36].
Кто должен получать антибиотикотерапию?
Несмотря на отсутствие доказательств, вероятно, будет достигнуто согласие в отношении того, что определенные группы пациентов с AUD должны обязательно получать антибиотики. Пациенты с ослабленным иммунитетом представляют собой уникальную популяцию, в которой AUD ассоциируется с худшими исходами и высокой смертностью из-за неспособности этих пациентов создать соответствующий и эффективный иммунный ответ [37]. Таким образом, беременные пациенты, пациенты с хроническим заболеванием почек, пациенты с коллагеновыми сосудистыми заболеваниями, пациенты, получающие постоянную терапию кортикостероидами, и пациенты с сепсисом, как правило, должны лечиться антибиотиками при появлении AUD [37-39].]. Однако для здоровых в других отношениях пациентов с нетоксическим проявлением AUD применение антибиотиков должно быть избирательным [1, 40] и, вероятно, решаться после беседы с пациентом.
Таким образом, беременные пациенты, пациенты с хроническим заболеванием почек, пациенты с коллагеновыми сосудистыми заболеваниями, пациенты, получающие постоянную терапию кортикостероидами, и пациенты с сепсисом, как правило, должны лечиться антибиотиками при появлении AUD [37-39].]. Однако для здоровых в других отношениях пациентов с нетоксическим проявлением AUD применение антибиотиков должно быть избирательным [1, 40] и, вероятно, решаться после беседы с пациентом.
Заключение
Недавно произошел сдвиг парадигмы в лечении AUD с появлением новых данных, подтверждающих схемы терапии без антибиотиков. В ряде европейских руководств, а также в самых последних рекомендациях Института Американской гастроэнтерологической ассоциации по ведению острого дивертикулита рекомендуется выборочное, а не рутинное использование антибиотиков у пациентов с AUD [40]. Мы также предложили широкие параметры для рассмотрения этого консервативного подхода.
Заявление о раскрытии информации
Авторы заявляют об отсутствии конфликта интересов.
Источники финансирования
Для этой статьи нет источников финансирования.
Авторское право: Все права защищены. Никакая часть данной публикации не может быть переведена на другие языки, воспроизведена или использована в любой форме и любыми средствами, электронными или механическими, включая фотокопирование, запись, микрокопирование или любую систему хранения и поиска информации, без письменного разрешения издателя. .
Дозировка препарата: авторы и издатель приложили все усилия, чтобы гарантировать, что выбор препарата и дозировка, указанные в этом тексте, соответствуют текущим рекомендациям и практике на момент публикации. Тем не менее, в связи с продолжающимися исследованиями, изменениями в правительственных постановлениях и постоянным потоком информации, касающейся лекарственной терапии и реакций на лекарства, читателю настоятельно рекомендуется проверять вкладыш в упаковке для каждого лекарства на предмет любых изменений в показаниях и дозировке, а также для дополнительных предупреждений. и меры предосторожности. Это особенно важно, когда рекомендуемый агент является новым и/или редко используемым лекарственным средством.
и меры предосторожности. Это особенно важно, когда рекомендуемый агент является новым и/или редко используемым лекарственным средством.
Отказ от ответственности: заявления, мнения и данные, содержащиеся в этой публикации, принадлежат исключительно отдельным авторам и участникам, а не издателям и редакторам. Появление рекламы и/или ссылок на продукты в публикации не является гарантией, одобрением или одобрением рекламируемых продуктов или услуг или их эффективности, качества или безопасности. Издатель и редактор(ы) отказываются от ответственности за любой ущерб, нанесенный людям или имуществу в результате любых идей, методов, инструкций или продуктов, упомянутых в содержании или рекламе.
Новый подход к лечению дивертикулита
Гастроэнтерология | апрель 2022
Фактические данные подпитывают новые рекомендации, предполагающие, что терапевты лечат большинство случаев неосложненных
дивертикулит в амбулаторных условиях, без антибиотиков.
Молли Фрост
Старый способ лечения дивертикулита — обычные антибиотики для всех — официально на выходе, в соответствии с первыми двумя клиническими рекомендациями ACP по тема.
Комитет по клиническим рекомендациям колледжа разработал рекомендации по диагностике и лечению пациентов с дивертикулитом, которые были опубликованы в январе в журнале Annals of Internal Medicine .
«Два клинических руководства ACP основаны на наилучших имеющихся данных о
польза и вред, а также принимая во внимание контекстные затраты, ценности и предпочтения пациентов,
и, надеюсь, поможет улучшить уход за нашими пациентами», — сказал Амир Касим,
MD, PhD, MHA, FACP, ведущий автор рекомендаций и главный научный сотрудник колледжа. Офицер.
Офицер.
В первом руководстве АСР предложила, чтобы клиницисты первоначально лечили большинство пациентов при остром неосложненном левостороннем дивертикулите толстой кишки в амбулаторных условиях из-за отсутствия доказательств, указывающих на пользу плановой госпитализации. В руководстве также предлагалось лечить некоторых пациентов сначала без антибиотиков, среди другие рекомендации.
«Хотя традиционное лечение включает антибиотики, литература обнаружила, что доказательства не поддерживают их использование при неосложненном дивертикулите. и предлагает лечение без применения антибиотиков», — отметил президент АШП. Джордж М. Абрахам, MD, MPH, MACP, в видео, сопровождающем рекомендации.
Второе руководство предполагает, что клиницисты направляют пациентов на колоноскопию после первого эпизода, если они недавно не проходили эту процедуру. Также настоятельно рекомендуется не
клиницисты используют месаламин для предотвращения рецидивирующего дивертикулита, потому что он не имеет
продемонстрировали клинические преимущества, но известный вред.
Также настоятельно рекомендуется не
клиницисты используют месаламин для предотвращения рецидивирующего дивертикулита, потому что он не имеет
продемонстрировали клинические преимущества, но известный вред.
Эксперты объяснили данные, лежащие в основе руководящих принципов, и дали советы по изменению практиковать антибиотики и общаться с пациентами.
Новое понимание
Мира Джейн, доктор медицинских наук, FACP, рассматривает дивертикулярную болезнь как спектр, начиная с бессимптомного дивертикулез. По данным январского исследования, дивертикулы (без воспаления) распространены и поражают большинство американцев старше 60 лет. 2019обзор в Гастроэнтерология .
Следующим по спектру является легкий дивертикулит с воспалением небольшой площади
кишечника, а затем более тяжелый дивертикулит с более интенсивным воспалением
и возможное образование абсцесса, а также риск перфорации и смерти. Новый»
Мысль заключается в том, что дивертикулит является воспалительным процессом и не всегда может быть
инфекционный процесс, — сказал доктор Джейн, педагог-клиницист по внутренним болезням.
программа резидентуры в Медицинском центре Портленда Провиденс в Орегоне.
Новый»
Мысль заключается в том, что дивертикулит является воспалительным процессом и не всегда может быть
инфекционный процесс, — сказал доктор Джейн, педагог-клиницист по внутренним болезням.
программа резидентуры в Медицинском центре Портленда Провиденс в Орегоне.
«Раньше мы лечили всех больных дивертикулитом антибиотиками», она сказала. «Хорошо написанное руководство ACP обобщает все данные об этом заболевании. и напоминает нам бросить вызов догме антибиотиков для всех с дивертикулитом. Существует подмножество пациентов, которые могут отказаться от антибиотиков и не имеют худших результатов. и иметь меньше воздействия антибиотиков».
Рекомендация ACP по выборочному использованию антибиотиков была основана на систематическом обзоре.
текущих данных, которые выявили пять исследований, в том числе три рандомизированных контролируемых
испытания, в которых сравнивали применение антибиотиков с отсутствием антибиотиков у пациентов с
острый неосложненный левосторонний дивертикулит толстой кишки. Доказательства с низким уровнем достоверности показали
что лечение антибиотиками может не привести к изменению качества жизни, связанного с дивертикулитом
осложнения, долгосрочные рецидивы или необходимость хирургического вмешательства по сравнению с отсутствием антибиотиков
лечение.
Доказательства с низким уровнем достоверности показали
что лечение антибиотиками может не привести к изменению качества жизни, связанного с дивертикулитом
осложнения, долгосрочные рецидивы или необходимость хирургического вмешательства по сравнению с отсутствием антибиотиков
лечение.
Но решение об отказе от антибиотиков у пациента с дивертикулитом следует принимать только быть сделаны при определенных обстоятельствах, отметил Ник Фиттерман, доктор медицинских наук, MACP, член Комитет по клиническим рекомендациям и исполнительный директор больницы Хантингтона в Нью-Йорк.
«Иммунокомпетентные больные, не требующие госпитализации и без показаний
со значительным воспалением, которые не являются слабыми с медицинской точки зрения, могут переносить пероральный прием,
и при адекватных возможностях последующего наблюдения можно безопасно избежать курса антибиотиков
и потенциальные побочные эффекты, связанные с антибиотиками, включая, но не ограничиваясь
к нарушению их микробиома», — сказал он.
С другой стороны, антибиотики целесообразно назначать при дивертикулите в некоторых случаях, сказала Дженнифер С. Лин, доктор медицины, FACP, также член комитета и директор Центра доказательной практики Kaiser Permanente в Портленде.
«Врачи должны лечить антибиотиками, когда пациент осложнен дивертикулит, сопутствующие нестабильные состояния, иммуносупрессия или признаки системной воспалительной реакции», — сказала она.
Терапевты также могут первоначально лечить антибиотиками, когда симптомы сохраняются дольше
чем через пять дней, пациент не может переносить пероральный прием пищи, и у него или у нее есть другие значительные
сопутствующие заболевания, сказал доктор Лин. «Кроме того, пациенты, которые изначально лечатся с помощью
консервативное лечение, у которых не наступает улучшение или у которых появляются новые или ухудшающиеся симптомы, должны
начинать с антибиотиков».
Доказательства относительно сравнительной эффективности были очень неопределенными и недостаточными. различных схем антибиотикотерапии и продолжительности в соответствии с рекомендациями. Ципрофлоксацин с метронидазолом, вероятно, наиболее часто используемая схема антибиотикотерапии для пациентов при дивертикулите, а амоксициллин и клавулановая кислота являются разумным монопрепаратом, сказал Нил Столлман, доктор медицинских наук, адъюнкт-профессор клинической медицины в университете. Калифорнии, Сан-Франциско, и заведующий отделением гастроэнтерологии в Альте. Медицинский центр Bates Summit в Окленде, Калифорния.
Он добавил, что есть некоторые данные, подтверждающие использование триметоприм-сульфаметоксазола,
вместо ципрофлоксацина метронидазолом. «Это своего рода мой дефолт
дни, когда я даю кому-то антибиотики. Недорогой, более узкий по спектру, чем
ципро, и я думаю, что он гораздо менее токсичен, чем ципро, и кажется столь же эффективным».
Недорогой, более узкий по спектру, чем
ципро, и я думаю, что он гораздо менее токсичен, чем ципро, и кажется столь же эффективным».
При этом мир гастроэнтерологии движется в сторону избирательного использования антибиотиков при дивертикулите в течение нескольких лет, отметил д-р Столлман, возглавлявший автор руководства Института Американской гастроэнтерологической ассоциации (AGA) 2015 г. по лечению острого дивертикулита. В соответствии с новыми рекомендациями ACP, руководство AGA предполагает, что антибиотики следует использовать выборочно, а не рутинно, у пациентов с острым неосложненным дивертикулитом.
«Мы люди, которые первыми вышли в наш маленький мир и сказали: «Стоп!
давать всем антибиотики [от дивертикулита]… Этого никогда не было
было сказано. Это догма: вы получаете антибиотики», — сказал доктор Столлман.
Обновление клинической практики руководства AGA, опубликованное в феврале 2021 года Гастроэнтерология , провело переоценку темы и обнаружило, что более свежие данные подтверждают рекомендацию об избирательном использовании антибиотиков.
«Доказательства становятся все более и более надежными», — сказал доктор Столлман, который также входит в попечительский совет Американского колледжа гастроэнтерологии.
Теперь появились еще новые доказательства. Исследование DINAMO, рандомизированное контролируемое исследование
проведенные в Испании, обнаружили, что у пациентов с легким острым дивертикулитом под контролем
в отделении неотложной помощи амбулаторная терапия без антибиотиков не уступала терапии антибиотиками
для сокращения госпитализации в 90 дней, согласно результатам, опубликованным в Annals of Surgery за ноябрь 2021 года.
Исследование добавило дополнительные доказательства из амбулаторных условий, предполагающие, что клиницисты могут отказаться от антибиотиков у здоровых пациентов с легким дивертикулитом, у которых, скорее всего, наблюдается воспалительный, а не инфекционный процесс, сказал д-р Джейн, написавший комментарий к исследованию в журнале ACP Journal Club в журнале Annals of Internal Medicine за февраль года 9.0101 . «Большинство из них поправятся благодаря поддерживающей терапии и настойке времени», — сказала она. сказал.
Что могут сделать терапевты
В конечном счете, врачи первичного звена и врачи отделения неотложной помощи имеют больше власти, чем гастроэнтерологи когда речь идет об улучшении практики назначения антибиотиков при дивертикулите, сказал Доктор Столлман.
«Мы не первые люди, которые видят острый дивертикулит, в основном. …
Врач скорой помощи принимает это решение, по крайней мере, в отношении двух третей людей, и
врачи первичной медико-санитарной помощи видят людей в офисе и также принимают это решение».
он сказал.
…
Врач скорой помощи принимает это решение, по крайней мере, в отношении двух третей людей, и
врачи первичной медико-санитарной помощи видят людей в офисе и также принимают это решение».
он сказал.
К счастью, клиницисты первичного звена уже начинают более глубоко задумываться о показаны ли антибиотики, сказал д-р Джейн. «По крайней мере, всплывает: Do давать антибиотики или нет?» она сказала. «Итак, вопрос в том, затем используется клиническое суждение, основанное на множестве вещей: факторы пациента, объективные визуализирующие и лабораторные факторы».
Но врачам может быть сложно , а не , примите меры, отметил доктор Столлман. Например, он сказал, что это уже рутинная практика
чтобы терапевты следовали рекомендации ACP о направлении пациентов на колоноскопию после
разрешились эпизоды острого осложненного дивертикулита. «Это легко
чтобы заставить людей что-то делать», — сказал он. «Потому что делает что-то для ; мы все пытаемся что-то сделать. Невероятно сложно что-то не делать».
«Это легко
чтобы заставить людей что-то делать», — сказал он. «Потому что делает что-то для ; мы все пытаемся что-то сделать. Невероятно сложно что-то не делать».
Бездействие также может быть тяжелым для пациентов, которые привыкли получать антибиотики. «Американские пациенты десятилетиями придерживаются этой очень сильной концепции. чему мы как бы их научили: «У вас инфекция, вы получаете антибиотики, и антибиотики хороши», — сказал доктор Столлман. «И это меняется немного, но пациенты часто ездят на этом».
Вместо антибиотиков при легком дивертикулите терапевты могут обеспечить уверенность
и связаться, чтобы пациенты знали, что они могут связаться с ними в случае ухудшения ситуации, он
сказал. А иногда выписывание рецепта на антибиотик может даже действовать как политика безопасности.
«Я не уверен, что я обязательно защищаю это в профессиональном смысле, но что Я иногда звоню по рецепту. Я говорю: «Смотрите, я пошлю рецепт в вашу [аптеку]. Дайте ему 24 часа. … Если вам это нужно, идите вниз по улице и получить ваши антибиотики. Но давайте попробуем без него», — д-р. — сказал Столлман.
Он добавил, что существует несколько недорогих вмешательств для уменьшения боли во время острой
обострение дивертикулита. «Это немного сбивает с толку, потому что мы обычно хотим
люди едят много клетчатки, [но] мы стараемся давать им прозрачные жидкости в течение 24 часов.
… Я иногда даю людям мятный бальзам, который помогает при спазмах и судорогах,
и я иногда говорю им, чтобы они положили на боль грелку или грелку».
— сказал доктор Столлман.
Последнее, что могут сделать терапевты, — обновить свои рекомендации по лечению дивертикулеза. болезнь. Например, рекомендация избегать употребления мелких орехов и семян, поскольку они может попасть в дивертикулы, было распространенным мифом на протяжении десятилетий, «и на самом деле, для некоторых праймериз остается мифологией», — сказал доктор Столлман.
«Раньше мы говорили людям: «Не ешьте попкорн, не ешьте семечки и орехи». До сих пор есть много людей, которые не едят эти продукты». — сказал доктор Джейн. «Когда [исследователи] на самом деле посмотрели на это в перспективных базах данных, они обнаружили, что если вы едите орехи или нет, это не влияет на рецидивирующий дивертикулит, поэтому больше не рекомендуется советовать людям избегать этих продуктов».
Поскольку дивертикулез ставится на всю жизнь (за исключением операции), важно
предоставить пациентам лучшие советы по образу жизни, которые могут снизить их риск, сказал доктор. Столлман.
Столлман.
Пять факторов образа жизни являются ключевыми в снижении риска будущих эпизодов дивертикулит у тех, у кого есть диагноз, согласно исследованию, опубликованному в декабре 2017 г. Американский журнал гастроэнтерологии . Среднее потребление красного мяса менее 51 г в день, потребление пищевых волокон около 23 г. г/день, примерно два часа активной физической активности в неделю, нормальный индекс массы тела, и отсутствие курения были связаны с более низкой заболеваемостью дивертикулитом у мужчин.
«Каждый из этих шагов был дополнительно полезен для этих пациентов. Так что если
вы выполнили одно из них, ваш риск снизился на X%, а если вы выполнили три из них, ваш риск
упал на XX%», — сказал д-р Столлман. «А если бы ты сделал все пять из этих
вещи, ваш риск снизился еще больше».
Обсуждение этих вмешательств в образ жизни может превратить негатив — отказ от антибиотиков — в положительный разговор, сказал он. «Поэтому я думаю как терапевт, как терапевт, ты не утонул. У вас есть разговор, и это благоприятный разговор: «Вы будете статистически здоровее, если будете делать это». к антибиотикам. Энн Интерн Мед. 2022;175:JC15.
Liu PH, Cao Y, Keeley BR, et al. Приверженность здоровому образу жизни связана с меньшим риском развития дивертикулита среди мужчин. Am J Гастроэнтерол. 2017;112:1868-1876. [PMID: 29112202] doi:10.1038/ajg.2017.398
Мора-Лопес Л., Руис-Эдо Н., Эстрада-Феррер О. и др.; ДИНАМО-учебная группа. Эффективность и безопасность амбулаторного лечения неантибиотиками при легком остром дивертикулите
(ДИНАМО-исследование): многоцентровое рандомизированное открытое исследование не меньшей эффективности. Энн Сург.
2021;274:e435-e442. [PMID: 34183510] дои: 10.1097/SLA.0000000000005031
Энн Сург.
2021;274:e435-e442. [PMID: 34183510] дои: 10.1097/SLA.0000000000005031
Пири А.Ф., Шаукат А., Стрейт Л.Л. Обновление клинической практики AGA по медикаментозному лечению дивертикулита толстой кишки: эксперт обзор. Гастроэнтерология. 2021;160:906-911.e1. [PMID: 33279517] doi:10.1053/j.gastro.2020.09.059
Столлман Н., Смолли В., Хирано И.; Комитет по клиническим рекомендациям Института AGA. Руководство института Американской гастроэнтерологической ассоциации по ведению острый дивертикулит. Гастроэнтерология. 2015;149: 1944-1949. [PMID: 26453777] doi:10.1053/j.gastro.2015.10.003
Strate LL, Morris AM. Эпидемиология, патофизиология и лечение дивертикулита. Гастроэнтерология.
2019;156:1282-1298.e1. [PMID: 30660732] doi:10.1053/j.gastro.