Лечебный сон процедура: Электросон в Москве, цены за сеанс
Электросонтерапия
– метод лечебного воздействия на структуры мозга импульсным током преимущественно прямоугольной формы, низкой частоты (1 – 160 Гц), малой силы (до 10 мА).
В основе механизма действия электросна лежат нервно-рефлекторное и непосредственное, прямое влияние тока на образования мозга. Проникая через отверстия глазниц, распространяясь по ходу сосудов, ток достигает подкорковых образований и других структур головного мозга.
Во время вынужденного отдыха в головном мозге активизируются восстановительные процессы, что благотворно сказывается на всех системах организма. При этом, в нервных клетках усиливается выработка эндорфинов – гормонов счастья, которые улучшают настроение, оказывают обезболивающее действие.
Процедуру проводят в отдельном, хорошо проветриваемом кабинете, в абсолютной тишине или в сопровождении спокойной музыки, Пациента просят снять стесняющую одежду, лечь на кушетку и укрыться одеялом.
Для подведения тока используется специальная маска, на которой расположены 4 металлические чашечки. Две из них при помощи проводов соединены с катодом генератора, другие 2 с анодом. Маску накладывают на глаза пациента. Чашечки при этом размещают на глазницах и на висках. При помощи ремней конструкцию закрепляют на затылке. Под чашечки подкладывают ватные тампоны, смоченные теплой водой. Медработник выставляет нужную частоту импульсов и включает аппарат. Сила тока дозируется индивидуально по ощущениям больного. Медленно поворачивая ручку генератора, специалист постепенно увеличивает значение параметра до тех пор, пока пациент не почувствует в области глаз слабую вибрацию.
У электросонтерапии условно выделяют 2 фазы. Первая – так называемый период торможения, которое проявляется во время проведения процедуры. В этом состоянии пациент впадает в сонливость. Причем, реакция на процедуру у всех людей разная. Некоторые спят в течение всего времени сеанса, другие засыпают сразу после его окончания, третьи половину процедуры электросна бодрствуют, а вторую половину дремлют. В период торможения у пациента уменьшается частота сокращений сердца, дыхание становится более редким и глубоким, снижается артериальное давление.
В период торможения у пациента уменьшается частота сокращений сердца, дыхание становится более редким и глубоким, снижается артериальное давление.
Вторая фаза – период активации, у большинства пациентов наступает через полчаса или час после окончания процедуры и характеризуется повышением работоспособности, снижением утомляемости, улучшением настроения.
К лечебным эффектам электросна, помимо увеличения физической и умственной работоспособности, относятся: ослабление симптомов неврологических заболеваний, уменьшение болевого синдрома, нормализация процессов кровообращения и уровня АД, улучшение обмена веществ, увеличение резервных возможностей организма, улучшение функции эндокринных органов.
Показаниями к лечению электросном являются: неврозы, вегетативная дистония, последствия воспалительных заболеваний мозга, черепно-мозговая травма, артериальная гипертензия 1 и 2 ст., первичная артериальная гипотония, бронхиальная астма, язвенная болезнь желудка и двенадцатиперстной кишки, поражения кожи (псориаз, нейродермит, экзема), энурез, заикание, ИБС 1 и 2 функционального класса, в том числе период реабилитации после инфаркта миокарда, гормональные нарушения, различные болевые синдромы, токсикоз 2 половины беременности и др.
Электросонтерапия показана практически при всех заболеваниях, так как любая болезнь или патологический процесс в организме нарушают функциональное состояние ЦНС, адаптационно-приспособительные механизмы, кортико-висцеральные взаимоотношения.
Процедуры электросна назначаются ежедневно, или через день, на курс 10-15 воздействий. Длительность первых сеансов может составлять 15-20 минут. Постепенно время воздействия увеличивают до 30-40-60 и даже 90 минут, в зависимости от особенностей нервной системы больного и характера патологического процесса. Этим же определяется и подбор частоты импульсов .
У детей электросон обычно применяют с 3-летнего возраста, проводят его при низких частотах, меньшей силе тока, меньшей продолжительности.
При необходимости электросон назначают повторно не ранее, чем через 2-3 месяца.
Процедуры электросна совместимы в один день со многими физиотерапевтическими воздействиями, не совместимы с терапией другими импульсными токами (ДДТ, СМТ и др. ), лекарственным электрофорезом и гальванизацией, некоторыми ваннами.
), лекарственным электрофорезом и гальванизацией, некоторыми ваннами.
Электросон противопоказан при индивидуальной непереносимости тока, воспалительных заболеваниях глаз, высокой степени близорукости, отслойке сетчатки, незрелой катаракте, экземе и дерматите на коже лица, истерическом неврозе, эпилепсии, наличии металлических предметов в тканях мозга, глазного яблока, полости среднего уха; а также при общих противопоказаниях к физиотерапии.
Врач-реабилитолог
отделения медицинской реабилитации Л.А.Лонская
лечение в санатории «Березовый гай»
Такой метод электротерапии, как электросон, был разработан советскими учеными более 60 лет назад. Они выявили благотворное воздействие импульсного тока низкой частоты на центральную нервную систему. Результатом этого воздействия было восстановление поврежденных нервных клеток и стимуляция трофической (питательной) функции вегетативной нервной системы. Так ученые открыли новый метод в физиотерапии под названием электросон.
Принцип электросна следующий: на мозг воздействует разряд малого напряжения и низкой частоты, провоцируя изменения в ЦНС, которые вызывают сон. Этот эффект от процедуры и дал ему наиболее распространенное название (другое — электроаналгезия). Но, в отличие от медикаментозного сна, электросон не вызывает привыкания к лекарственным препаратам, не имеет побочных эффектов, не опасен интоксикацией.
Прохождение процедуры электросна
Параметры импульсного тока задаются таким образом, чтобы пациент не ощущал никакого дискомфорта и одновременно так, чтобы добиться максимальной эффективности процедуры. Частоту импульсов и их длительность определяет врач. Их значения колеблются между 10 и 150 Гц (частота) и 0.2-0.5 милисекунд (длительность). Сила тока регулируется до тех пор, пока человек не ощущает слабую пульсацию в глазах.
Длительность сеанса может составлять 30-90 минут и зависит от степени тяжести заболевания и индивидуальных особенностей организма. Процедуры электросна проводят ежедневно или через день.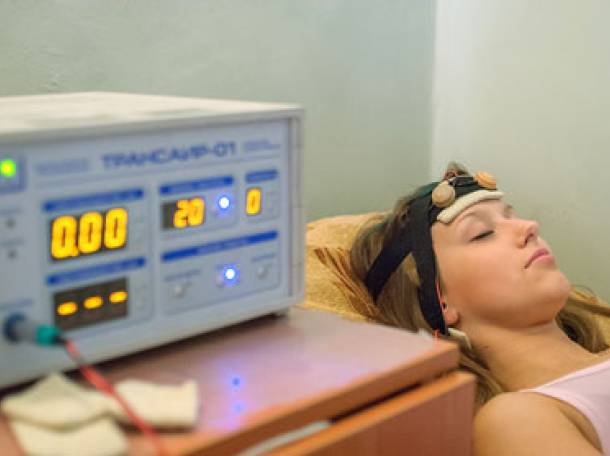 Продолжительность всего курса обычно составляет 10-15 сеансов.
Продолжительность всего курса обычно составляет 10-15 сеансов.
Лечебный эффект электросна
Импульсы тока воздействуют на кору и подкорковые зоны мозга, поступая в него через глазницы и распространяясь по сосудам. Электрические импульсы вызывают состояние сна. Это способствует:
- улучшению мозгового кровообращения;
- успокаивающему действию;
- улучшению кроветворных функций клеток спинного мозга.
Исследования процедуры опытным путем показывают, что этот метод положительно влияет на качество крови: снижается свертываемость, нормализуется уровень холестерина и артериальное давление. Также улучшается работа мочеполовой системы и ЖКТ, восстанавливается эмоциональное равновесие. Электросон способствует увеличению эндорфинов в крови, что повышает настроение.
Показания и противопоказания к электросну
Этот метод электротерапии оказывает положительный эффект при многих заболеваниях и патологиях, в частности при:
- вегетососудистой дистонии;
- неврозах;
- последствиях черепно-мозговых травм;
- токсикозе во время беременности;
- переутомлении;
- нарушении сна;
- язве 12-перстной кишки и др.

Как и любой другой метод физиотерапии, электросон имеет свои противопоказания. Эту процедуру нельзя проводить при следующих состояниях:
- индивидуальной непереносимости;
- эпилепсии;
- высокой степени близорукости;
- воспалительных глазных заболеваниях;
- лихорадке;
- дерматите на лице и др.
Полезный отдых в санатории «Березовый гай»
Прекрасно, когда есть возможность отдохнуть не только от повседневной рутины и проблем, но и поправить пошатнувшееся здоровье, чтобы вернуться домой свежим, бодрым и полным сил для новых свершений. Санаторий «Березовый гай» предлагает вам как раз такой отдых.
Активный досуг (экскурсии, конные прогулки, рыбалка и так далее), программы лечения, подобранные специально для вас, общие оздоровительные курсы для поддержания организма в тонусе. И, конечно, комфортные, уютные номера, в которые приятно возвращаться после насыщенного дня. Отдыхайте в нашем санатории и наслаждайтесь появившейся легкостью и хорошим самочувствием.
Обучение сну Американской академии медицины сна
Перейти к содержимомуХирургияДэвид Трой2021-05-06T15:30:22+00:00
Август 2020 | Отзыв от : Шелли Хершнер, доктор медицины и Риба Мэтью, доктор медициныЧто такое хирургия?
Хирургическое вмешательство может быть частью плана лечения для некоторых пациентов с апноэ во сне или храпом. Ваша команда специалистов по снам может порекомендовать операцию, если вы не переносите СИПАП-терапию, которая является наиболее эффективным вариантом лечения апноэ во сне.
Одни операции малоинвазивны, другие более сложны. Целью хирургического вмешательства является лечение участков дыхательных путей, которые спадаются и блокируют дыхание во время сна. Хирургия может придать жесткость, удалить или изменить положение тканей в горле и вокруг него. Эти операции могут быть сосредоточены на:
- мягком небе и язычке
- Миндалины и аденоиды
- Язык
- Верхняя и нижняя челюсть
Операция по снижению веса также может помочь в лечении апноэ во сне у пациентов с тяжелым ожирением.
Хирургическое лечение апноэ во сне — это командная работа. Ваш врач-сономик работает с командой сна, чтобы обеспечить высочайшее качество лечения.
Сомнолог обнаружит и диагностирует ваше апноэ во сне. Он или она проведет подробное обследование всех верхних дыхательных путей, прежде чем обсудить варианты лечения. Врач может направить вас к хирургу (отоларингологу) или челюстно-лицевому хирургу для проведения операции. После завершения операции вам нужно будет проконсультироваться со своим лечащим врачом. Обычно проводят повторное исследование сна, чтобы увидеть, улучшилось ли или разрешилось ли апноэ во сне.
Если вы рассматриваете возможность хирургического лечения апноэ во сне, обязательно задайте своему врачу следующие вопросы:
- Какова вероятность успеха операции?
- Сколько времени потребуется для восстановления?
- Сколько я пропущу школу или работу?
- Как эта процедура улучшит мой храп или апноэ во сне?
- Почему хирургия для меня лучше, чем СИПАП или оральные приспособления?
- Каковы все возможные риски и побочные эффекты?
Хирургия подходит не всем. Некоторые люди могут получить больше пользы от операции, чем другие. Побочные эффекты операции могут включать:
Некоторые люди могут получить больше пользы от операции, чем другие. Побочные эффекты операции могут включать:
- Боль
- Кровотечение и отек горла
- Ортодонтия и ограниченная диета в течение нескольких недель
- Ночевка в больнице
В некоторых случаях польза может быть непостоянной, и апноэ во сне может вернуться.
Какие существуют виды хирургических вмешательств при нарушениях сна?
Существуют различные виды операций при апноэ во сне и храпе. Хирургия может быть многоэтапным процессом, включающим более одной процедуры. Возможно, вам придется продолжать использовать CPAP, даже если хирургическое вмешательство успешно снижает тяжесть апноэ во сне. Важно регулярно наблюдаться у врача-сомнолога после операции.
Хирургические варианты включают:
Увулопалатофарингопластика (UPPP)
Эта процедура, как и другие виды хирургии мягкого неба, нацелена на заднюю часть рта. Он включает в себя удаление и перемещение избыточной ткани в горле, чтобы сделать дыхательные пути шире. Хирург может обрезать мягкое небо и язычок, удалить миндалины и изменить положение некоторых мышц мягкого неба. UPPP и другие операции на мягком небе являются наиболее распространенным типом операций при апноэ во сне. Но маловероятно, что UPPP вылечит апноэ во сне от умеренной до тяжелой степени. Его можно сочетать с операциями, направленными на другие участки верхних дыхательных путей.
Хирург может обрезать мягкое небо и язычок, удалить миндалины и изменить положение некоторых мышц мягкого неба. UPPP и другие операции на мягком небе являются наиболее распространенным типом операций при апноэ во сне. Но маловероятно, что UPPP вылечит апноэ во сне от умеренной до тяжелой степени. Его можно сочетать с операциями, направленными на другие участки верхних дыхательных путей.
Стимуляция верхних дыхательных путей
Стимуляция верхних дыхательных путей включает амбулаторную процедуру имплантации устройства, которое контролирует ваше дыхание во время сна. Устройство стимулирует подъязычный нерв, который контролирует движения вашего языка, отталкивая его в сторону, чтобы дыхательные пути оставались открытыми.
Для участия в программе пациенты должны иметь апноэ во сне от умеренной до тяжелой степени, которые не переносят CPAP или пероральные аппараты. Они также должны быть не моложе 22 лет и не иметь значительно избыточного веса. Пациенты должны будут встретиться с хирургом, чтобы узнать, подходит ли им эта процедура. Пациенты могут рассчитывать на исследование сна до и после процедуры.
Пациенты могут рассчитывать на исследование сна до и после процедуры.
Объемная радиочастотная редукция тканей (RFVTR)
В этой процедуре хирург использует нагретый инструмент для сжатия и уплотнения тканей в горле и вокруг него. RFVTR можно использовать на мягком небе, миндалинах и языке.
Септопластика и уменьшение носовых раковин
Эти хирургические варианты открывают носовой проход для улучшения потока воздуха. Септопластика выпрямляет изогнутую или искривленную носовую перегородку. Это разделитель, который разделяет две стороны носа. Уменьшение носовых раковин уменьшает или удаляет изогнутые структуры, выступающие по бокам носа. Они могут увеличиваться по ряду причин, в том числе и при аллергии. Лекарства также могут помочь уменьшить размер носовых раковин. Эта операция редко лечит обструктивное апноэ во сне, но может позволить больше вариантов масок и снизить давление CPAP.
Выдвижение подбородочно-язычной мышцы
Во время сна язык может опускаться назад, блокируя дыхательные пути. Эта операция перемещает основное соединение языка вперед, открывая пространство для дыхания за языком. Это включает в себя надрез на нижней челюсти, где прикрепляется язык. Этот кусок кости (но не вся челюсть) затем перемещается вперед.
Эта операция перемещает основное соединение языка вперед, открывая пространство для дыхания за языком. Это включает в себя надрез на нижней челюсти, где прикрепляется язык. Этот кусок кости (но не вся челюсть) затем перемещается вперед.
Подвешивание подъязычной кости
Эта операция увеличивает пространство для дыхания в нижней части глотки. Подъязычная кость представляет собой U-образную кость на шее. К нему прикрепляются язык и другие структуры горла, такие как надгортанник. Подвеска подъязычной кости включает вытягивание подъязычной кости вперед и фиксацию ее на месте.
Срединная глоссэктомия и лингвопластика
Эти две операции включают удаление части задней части языка. Уменьшение размера языка может предотвратить закупорку дыхательных путей у некоторых людей с апноэ во сне. Эти процедуры проводятся редко.
Челюстно-нижнечелюстная остеотомия (ММО) и продвижение вперед (ММА)
Этот тип операции является вариантом лечения апноэ во сне или у пациентов с маленькой нижней челюстью. Маленькая нижняя челюсть может быть названа ретрогнатией или гипоплазией нижней челюсти. Он перемещает верхнюю и/или нижнюю челюсть вперед, чтобы увеличить пространство для дыхания во всем горле. Процедуры включают разрезание костей челюстей, которые затем заживают в течение нескольких месяцев. Ваши челюсти могут быть закрыты проволокой или бинтами на несколько дней. Ваша диета также будет ограничена в течение нескольких недель после процедуры. Эта операция требует ортодонтии, чтобы привести зубы в соответствие с новым прикусом.
Маленькая нижняя челюсть может быть названа ретрогнатией или гипоплазией нижней челюсти. Он перемещает верхнюю и/или нижнюю челюсть вперед, чтобы увеличить пространство для дыхания во всем горле. Процедуры включают разрезание костей челюстей, которые затем заживают в течение нескольких месяцев. Ваши челюсти могут быть закрыты проволокой или бинтами на несколько дней. Ваша диета также будет ограничена в течение нескольких недель после процедуры. Эта операция требует ортодонтии, чтобы привести зубы в соответствие с новым прикусом.
Небные имплантаты
Небные имплантаты могут быть эффективными у некоторых людей с храпом или легким апноэ во сне. Маленькие волокнистые стержни вставляются в мягкое небо для придания жесткости ткани и предотвращения закупорки дыхательных путей.
Операция по снижению веса
Бариатрическая хирургия может способствовать снижению веса и улучшить состояние при апноэ во сне у людей с чрезмерным ожирением. Операция по снижению веса обычно рекомендуется из-за других рисков для здоровья, связанных с ожирением. Перед операцией по снижению веса вас могут направить к сомнологу для обследования и исследования сна. Существует много видов операций по снижению веса. Некоторые процедуры уменьшают размер желудка, из-за чего становится труднее съесть как можно больше пищи. Каждая операция имеет разные риски и преимущества. Людям, страдающим ожирением, следует проконсультироваться со своим врачом, чтобы применить другие стратегии снижения веса, прежде чем рассматривать операцию. Вы должны использовать CPAP до и после операции по снижению веса.
Перед операцией по снижению веса вас могут направить к сомнологу для обследования и исследования сна. Существует много видов операций по снижению веса. Некоторые процедуры уменьшают размер желудка, из-за чего становится труднее съесть как можно больше пищи. Каждая операция имеет разные риски и преимущества. Людям, страдающим ожирением, следует проконсультироваться со своим врачом, чтобы применить другие стратегии снижения веса, прежде чем рассматривать операцию. Вы должны использовать CPAP до и после операции по снижению веса.
Лазерная увулопластика (LAUP)
Эта процедура обычно не рекомендуется для лечения апноэ во сне. Хирург делает надрезы с помощью лазера, чтобы оставить шрам и стянуть мягкое небо. Небный язычок обрезается в течение нескольких посещений. Это менее болезненно и имеет меньше побочных эффектов, чем UPPP. Но и менее эффективен.
Трахеостомия
Эта операция является эффективным методом лечения апноэ во сне. Но это радикальный вариант, который используется в редких, экстренных ситуациях. Другие варианты лечения предпочтительнее почти для всех пациентов с апноэ во сне. Трахеостомия включает в себя размещение полой дыхательной трубки непосредственно в трахее в нижней части шеи. Эту трубку можно затыкать в течение дня, что позволяет вам нормально дышать и говорить через нос и рот. Ночью трубку открывают, чтобы вы могли дышать без закупорки горла.
Другие варианты лечения предпочтительнее почти для всех пациентов с апноэ во сне. Трахеостомия включает в себя размещение полой дыхательной трубки непосредственно в трахее в нижней части шеи. Эту трубку можно затыкать в течение дня, что позволяет вам нормально дышать и говорить через нос и рот. Ночью трубку открывают, чтобы вы могли дышать без закупорки горла.
Если вы считаете, что у вас может быть апноэ во сне или вам нужна операция, воспользуйтесь каталогом центров сна, чтобы найти ближайший к вам аккредитованный центр сна.
Перейти к началу
Inspire Surgery для лечения апноэ во сне
- О нас
- Карьера
- Сообщество
- Образование
- Предоставление
- Новости
- Исследовать
- Моя карта
- Дом
- Ухо, горло и нос (отоларингология)
- Хирургия сна
- Услуги, которые мы предоставляем
- Вдохновляющая хирургия
Что это такое и как это работает?
Метод стимуляции верхних дыхательных путей при апноэ во сне действует внутри тела пациента. Он включает небольшое имплантируемое устройство, похожее на кардиостимулятор, которое стабилизирует горло во время сна, мягко стимулируя мышцы горла и позволяя дыхательным путям оставаться открытыми во время сна.
Он включает небольшое имплантируемое устройство, похожее на кардиостимулятор, которое стабилизирует горло во время сна, мягко стимулируя мышцы горла и позволяя дыхательным путям оставаться открытыми во время сна.
Устройство имплантируется вдоль правой стороны шеи и грудной клетки во время двух- или трехчасовой процедуры под общей анестезией. Через четыре недели устройство включается врачом, и пациенты используют небольшой пульт дистанционного управления, чтобы включать устройство ночью и выключать утром, когда они просыпаются. Небольшой датчик в грудной клетке отслеживает дыхание пациента и посылает мягкую стимуляцию подъязычному нерву, чтобы язык не блокировал дыхательные пути.
Насколько хорошо это работает?
В нескольких исследованиях сообщалось о безопасности и эффективности стимуляции верхних дыхательных путей с высокими показателями удовлетворенности пациентов:
- Подавляющее большинство пациентов очень довольны своим опытом Inspire.

- Операция, как правило, лучше переносится по сравнению с любой другой операцией сна, так как боль намного меньше.
- Терапия Inspire чрезвычайно эффективна в улучшении состояния или даже в излечении пациентов с СОАС.
Аккумулятора устройства хватает примерно на десять-одиннадцать лет, после чего его можно заменить во время непродолжительной амбулаторной операции.
Кто является кандидатом?
Inspire Therapy подходит не всем, и пациенты должны соответствовать нескольким характеристикам:
- Быть старше 22 лет
- Имеют ОАС от умеренной до тяжелой степени (диапазон ИАГ от 15 до 65 с <25% центральных/смешанных апноэ)
- Невозможность использовать аппарат постоянного положительного давления в дыхательных путях (CPAP)
- Отсутствие полного концентрического коллапса нёба, которое определит доктор Вайденбехер во время эндоскопического исследования сна (DISE)
- Терапия Inspire не предназначена для людей со значительным избыточным весом
Смотреть объяснение доктора Вайденбехера Inspire Therapy
youtube.com/embed/ZkhA-M5o_Qw» frameborder=»0″ allow=»autoplay; encrypted-media»/>Узнать больше о Inspire Therapy
Дополнительные ресурсы
- Условия, которые мы лечим
- Услуги, которые мы предоставляем
- Хирургия сна
Наши врачи/поставщики медицинских услуг
Марк С. Вайденбехер
Отоларингология
200 оценок / 44 отзыва
У этого поставщика нет рейтинга по одной из двух причин: он или она не принимает пациентов или не получил минимальное количество ответов на опрос пациентов.


