Деменции диагностика: симптомы, причины, диагностика, лечение и профилактика
Диагностика и лечение деменций | Дамулин И.В.
Деменция – это синдром, характеризующийся нарушениями в мнестической и других когнитивных сферах, включая речь, ориентировку, абстрактное мышление, праксис. Эти нарушения должны быть выражены настолько, чтобы приводить к затруднениям в обыденной жизни и/или профессиональной деятельности. Деменция сопровождается изменениями личности или эмоционально–аффективными расстройствами, однако уровень сознания остается неизмененным вплоть до терминальной стадии процесса. Начало большинства заболеваний, приводящих к деменции, обычно незаметное (за исключением посттравматических, постаноксических и постинсультных расстройств). Диагноз деменция нельзя поставить, если у больного имеется нарушение уровня сознания или его состояние не позволяет адекватно оценить психический статус. Деменция подразумевает приобретенное нарушение когнитивных функций, так что задержка психического развития к деменции не относится.
Первым этапом при ведении этой категории больных является диагностика синдрома деменции, вторым – поиск причины когнитивных нарушений.
Нормальное старение: когнитивная сфера
- Легкие нарушения памяти на недавние события (эти изменения не должны проявляться клинически, они фиксируются с помощью специальных нейропсихологических методик)
- Снижение скорости обработки новой информации
- Снижение способности к обучению
- Увеличение времени обработки нейропсихологических тестов
- Полностью сохраняется ориентировка во времени, пространстве и собственной личности, критичность, мышление, счет, праксис, гнозис, речь.

Нормальные или близкие к норме результаты выполнения нейропсихологических тестов у пациентов с жалобами на снижение памяти могут быть связаны с невротическими расстройствами, депрессией.
Оценка когнитивной сферы
- Беседа с больным и сбор анамнеза (при этом оценивается состояние памяти, мышления, эмоциональной сферы)
- Способность больного выполнять простые или более сложные инструкции, степень взаимодействия с врачом при осмотре, замедленность в ответах на вопросы
- Оценка адаптации к бытовым условиям, сохранность трудовых навыков (если пациент работает), возможность выработки новых навыков
- Использование специальных кратких скрининговых шкал, например, Краткой шкалы оценки психического статуса (сокр. англ. – MMSE).
Целью нейропсихологического исследования является объективизация когнитивных нарушений у больных с жалобами на нарушения памяти, диагностика начальных стадий деменции, а также дифференциальная диагностика деменции и депрессии. Имеющиеся у некоторых больных нарушения могут не соответствовать критериям деменции, хотя сами больные или их близкие отмечают изменения интеллектуальных функций. В эту группу могут входить социально активные лица с высшим образованием, больные психиатрического профиля (с депрессией, тревожностью) и больные с очень легкой деменцией, у которых в последующем может развиться тяжелая деменция. Этим больным показано динамическое наблюдение с повторным осмотром, обычно через 6–12 месяцев, что позволяет документировать когнитивные нарушения.
Имеющиеся у некоторых больных нарушения могут не соответствовать критериям деменции, хотя сами больные или их близкие отмечают изменения интеллектуальных функций. В эту группу могут входить социально активные лица с высшим образованием, больные психиатрического профиля (с депрессией, тревожностью) и больные с очень легкой деменцией, у которых в последующем может развиться тяжелая деменция. Этим больным показано динамическое наблюдение с повторным осмотром, обычно через 6–12 месяцев, что позволяет документировать когнитивные нарушения.
Некоторые факторы, которые могут влиять на результаты нейропсихологического тестирования
- Очень высокий или очень низкий уровень образования
- Нарушения зрения, слуха, чувствительные расстройства
- Слабая мотивация больного
- Усталость пациента
- Эмоционально–личностные нарушения
- Психотические расстройства
- Побочное действие лекарственных препаратов.

Неблагоприятное действие на когнитивную сферу могут оказывать и лекарственные средства, назначаемые лицам пожилого и старческого возраста по различным показаниям. Побочные эффекты лекарственной терапии у пациентов пожилого возраста встречаются существенно чаще, чем у пациентов более молодого возраста. Это обусловлено рядом причин: характерной для контингента пожилых больных полипрагмазией, ошибочным назначением тех или иных лекарств, лекарственным взаимодействием, измененной фармакокинетикой, повышенной чувствительностью к лекарственным препаратам.
Лекарственные препараты, которые могут вызывать когнитивные нарушения
- Седативные и снотворные средства (бензодиазепиновые производные, барбитураты)
- Анальгетики
- Психотропные препараты
- Кардиальные препараты (сердечные гликозиды, амиодарон, гипотензивные средства, b-блокаторы)
- Противоопухолевые препараты
- Антиконвульсанты
- Холинолитики
- Противопаркинсонические препараты
- Кортикостероиды.

Оценка анамнеза заболевания и данные неврологического осмотра, включая оценку когнитивной сферы, а также инструментальные и лабораторные исследования несут важную информацию, свидетельствующую об этиологии деменции у данного конкретного больного. При оценке анамнеза заболевания следует учитывать характер прогрессирования когнитивного дефекта. Для деменции вследствие острых неврологических заболеваний характерно внезапное начало и нередко отсутствие прогрессирования в последующем. Острое начало заболевания встречается при инфекционных, травматических и сосудистых поражениях центральной нервной системы, метаболических расстройствах, токсическом действии лекарственных препаратов; подострое начало характерно для объемных образований головного мозга, болезни Крейтцфельдта–Якоба и нормотензивной гидроцефалии.
У пациентов с деменцией пристальное внимание должно быть уделено возможному наличию очаговой неврологической симптоматики (нарушения полей зрения, гемипарез, гемигипестезия, асимметрия глубоких рефлексов, односторонние разгибательные подошвенные рефлексы и др. ), экстрапирамидных нарушений и расстройств ходьбы. Результаты неврологического осмотра нередко являются ключевыми в диагностике основного заболевания, которое привело к развитию деменции.
), экстрапирамидных нарушений и расстройств ходьбы. Результаты неврологического осмотра нередко являются ключевыми в диагностике основного заболевания, которое привело к развитию деменции.
Неврологический осмотр больных с деменцией
Очаговая неврологическая симптоматика
- Опухоли и другие объемные образования головного мозга
- Хроническая субдуральная гематома
- Постинсультная сосудистая деменция (например, после инфаркта в стратегически значимой зоне)
Многоочаговая неврологическая симптоматика:
- Сосудистые поражения головного мозга – мультиинфарктная деменция
- Рассеянный склероз
- Карциноматозный менингит
- Прогрессирующая мультифокальная лейкоэнцефалопатия
- Посттравматическая энцефалопатия
Инструментальное и лабораторное обследование необходимо, в первую очередь, для исключения метаболических и органических (структурных) поражений головного мозга.
Обязательное параклиническое обследование больных с деменцией
- Развернутый анализ крови
- Электролиты крови, сахар, креатинин, печеночные ферменты
- Гормоны щитовидной железы
- Уровень витамина В12 и фолата в сыворотке крови
- Серологические тесты на сифилис
- КТ/МРТ головного мозга
Дополнительное параклиническое обследование
- Тесты на ВИЧ
- Рентгенография грудной клетки
- Исследование мочи, в т.ч. на соли тяжелых металлов;
- Люмбальная пункция
- Электроэнцефалография
- Рентгенография черепа
- Кардиологическое обследование – ЭКГ, мониторирование ЭКГ, ЭхоКГ
- УЗДГ магистральных артерий головы.
Лишь в небольшом проценте случаев (в среднем менее 15%) можно выявить потенциально излечимую или обратимую причину деменции, обычно с использованием описанных выше методов исследования. Наиболее важными являются следующие состояния: ятрогенные (вызванные лекарственными препаратами) энцефалопатии, депрессия, заболевания щитовидной железы, инфекционные поражения центральной нервной системы (например, нейросифилис или криптококковый менингит), дефицит витаминов, структурные поражения головного мозга (опухоли и др.). После исключения этих состояний наиболее вероятными причинами деменции являются болезнь Альцгеймера или сосудистая деменция.
Наиболее важными являются следующие состояния: ятрогенные (вызванные лекарственными препаратами) энцефалопатии, депрессия, заболевания щитовидной железы, инфекционные поражения центральной нервной системы (например, нейросифилис или криптококковый менингит), дефицит витаминов, структурные поражения головного мозга (опухоли и др.). После исключения этих состояний наиболее вероятными причинами деменции являются болезнь Альцгеймера или сосудистая деменция.
Наиболее частые причины деменции
- Болезнь Альцгеймера
- Сосудистая деменция
- «Смешанная» деменция (сочетание изменений, характерных для болезни Альцгеймера, с изменениями сосудистого характера)
- Деменция с тельцами Леви
- Лобно–височная деменция
- «Паркинсонизм–плюс» (прогрессирующий надъядерный паралич, кортико–базальная дегенерация и др.)
- Болезнь Паркинсона
- Хорея Гентингтона
- Нормотензивная гидроцефалия
- Алкоголизм
- Лекарственные интоксикации
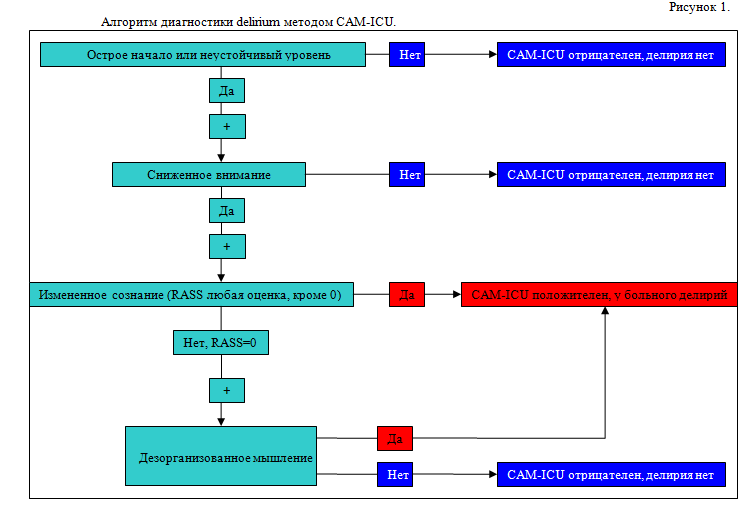 Собственно очаговая неврологическая симптоматика вплоть до поздних стадий заболевания довольно скудна – у пациентов могут выявляться положительные аксиальные рефлексы, экстрапирамидные расстройства. Течение заболевания может осложниться возникновением эмоционально–аффективных и других психических нарушений, что существенно затрудняет уход за больными.
Собственно очаговая неврологическая симптоматика вплоть до поздних стадий заболевания довольно скудна – у пациентов могут выявляться положительные аксиальные рефлексы, экстрапирамидные расстройства. Течение заболевания может осложниться возникновением эмоционально–аффективных и других психических нарушений, что существенно затрудняет уход за больными.Параклинические методы исследования у пациентов с подозрением на болезнь Альцгеймера, скорее, помогают исключить иные причины мнестико–интеллектуальных нарушений, чем подтверждают диагноз. Исключением из этого, с определенными оговорками, могут служить проведенная в динамике МРТ головного мозга, позволяющая объективизировать нарастающую атрофию коры височных и теменных долей и гиппокампа (при соответствующей клинической картине), методы функциональной нейровизуализации, а также активно разрабатываемые в последнее время методики выявления биологических маркеров этого заболевания.
Ведущая роль в патогенезе нарушений памяти и других высших психических функций при болезни Альцгеймера придается изменениям со стороны нейротрансмиттерных систем, особенно ацетилхолинергической.
Целями лечения при болезни Альцгеймера являются улучшение когнитивных функций, уменьшение выраженности поведенческих нарушений и замедление прогрессирования заболевания. Для лечения болезни Альцгеймера используются препараты, действующие на ацетилхолинергическую систему (ривастигмин, донепезил, галантамин), препараты, действующие на NMDA–рецепторы (мемантин), а также препараты нейрометаболического действия (церебролизин, глиатилин и др.).
Попытки воздействия на ацетилхолинергическую систему заключаются в использовании предшественников ацетилхолина, ингибиторов ацетилхолинэстеразы и агонистов холинергических рецепторов. В настоящее время для лечения болезни Альцгеймера наиболее широко используются центральные ингибиторы ацетилхолинэстеразы (ривастигмин, донепезил, галантамин), препятствующие разрушению ацетилхолина.
В последнее время были получены новые данные, касающиеся двойного механизма действия ривастигмина (Экселон, фармацевтическая компания Novartis), что выделяет его из этой группы препаратов. Было показано, что, помимо ацетилхолинэстеразы, регуляция уровня ацетилхолина в головном мозге осуществляется еще одним ферментом – бутирилхолинэстеразой. Двойной механизм действия ривастигмина заключается в способности ингибировать и ацетилхолинэстеразу, и бутирилхолинэстеразу. Кроме того, Экселон не только повышает сниженный вследствие заболевания уровень ацетилхолина в головном мозге, но также увеличивает мозговой кровоток в лобных, теменных и височных отделах, что сопровождается улучшением в когнитивной сфере больных. Лечение начинают с дозы 1–2 мг/сут. и постепенно увеличивают до 12 мг/сут.
Было показано, что, помимо ацетилхолинэстеразы, регуляция уровня ацетилхолина в головном мозге осуществляется еще одним ферментом – бутирилхолинэстеразой. Двойной механизм действия ривастигмина заключается в способности ингибировать и ацетилхолинэстеразу, и бутирилхолинэстеразу. Кроме того, Экселон не только повышает сниженный вследствие заболевания уровень ацетилхолина в головном мозге, но также увеличивает мозговой кровоток в лобных, теменных и височных отделах, что сопровождается улучшением в когнитивной сфере больных. Лечение начинают с дозы 1–2 мг/сут. и постепенно увеличивают до 12 мг/сут.
Исследование клинической эффективности Экселона, проведенное в Научно–методическом центре по изучению болезни Альцгеймера и ассоциированных с ней расстройств НЦПЗ РАМН, продемонстрировало, что препарат Экселон является безопасным средством лечения больных с болезнью Альцгеймера с мягкой и умеренно выраженной деменцией. Об этом свидетельствует практическое отсутствие серьезных нежелательных явлений на протяжении 6–месячного курса терапии с применением максимально переносимых доз препарата (в диапазоне от 3 до 12 мг ежедневно). Легкие и нерезко выраженные нежелательные явления имели место преимущественно в периоде титрования доз препарата. Клиническая эффективность 6–месячного курса лечения препаратом Экселон установлена с помощью когнитивных шкал MMSE и ADAS–cog, а также на основании общего клинического впечатления исследователя и лица, опекающего больного. Таким образом, учитывая приведенные выше данные, Экселон может быть рекомендован для медицинского применения, как эффективное и безопасное средство для лечения болезни Альцгеймера на этапе мягкой и умеренно выраженной деменции.
Легкие и нерезко выраженные нежелательные явления имели место преимущественно в периоде титрования доз препарата. Клиническая эффективность 6–месячного курса лечения препаратом Экселон установлена с помощью когнитивных шкал MMSE и ADAS–cog, а также на основании общего клинического впечатления исследователя и лица, опекающего больного. Таким образом, учитывая приведенные выше данные, Экселон может быть рекомендован для медицинского применения, как эффективное и безопасное средство для лечения болезни Альцгеймера на этапе мягкой и умеренно выраженной деменции.
Возникновение у больных эмоционально–аффективных и психотических расстройств может потребовать соответствующего лечения. При возбуждении и спутанности используются небольшие дозы средств, обладающих небольшой холинолитической активностью. Обычно бывает достаточно одного приема препарата в вечернее время, поскольку возбужденность и спутанность чаще возникают ночью, седативное действие галоперидола помогает нормализовать сон, а длительный период полувыведения позволяет предотвращать возникновение возбуждения и днем. При этом необходимо учитывать возможность возникновения побочных явлений паркинсонизма, дискинезии, акатизии. Назначая нейролептики пациентам с деменцией, следует помнить и о возможности наличия клинически сходной с болезнью Альцгеймера болезни диффузных телец Леви, при которой использование нейролептиков, даже в небольших дозах, не показано. При тревожности и инсомнии используют небольшие дозы бензодиазепиновых препаратов.
При этом необходимо учитывать возможность возникновения побочных явлений паркинсонизма, дискинезии, акатизии. Назначая нейролептики пациентам с деменцией, следует помнить и о возможности наличия клинически сходной с болезнью Альцгеймера болезни диффузных телец Леви, при которой использование нейролептиков, даже в небольших дозах, не показано. При тревожности и инсомнии используют небольшие дозы бензодиазепиновых препаратов.
Лечение этой категории больных представляет собой комплексную задачу, включающую не только медикаментозную терапию, но и социальную и психологическую поддержку, уход за пациентами. По возможности больных надо стимулировать к посильной бытовой и социальной активности, избегать преждевременной и длительной госпитализации.
Диагностика деменции | Панацея — центр лечения и реабилитации пожилых
Диагностика деменции | Панацея — центр лечения и реабилитации пожилыхМедицинский центр Панацея
+7 (495) 373-20-18
Обратный звонок
- Записаться на консультацию
- Заказать выезд врача на дом
Деменция – это болезнь, которая, в основном, поражает людей преклонного возраста. Она проявляется в:
- расстройстве интеллекта;
- снижении когнитивных способностей;
- потере памяти, утрате знаний, накопленных в течение жизни;
- затруднении усвоения информации, невозможности обучения новому;
- асоциализации.
Болезнь прогрессирует, в итоге приводит к полной деградации.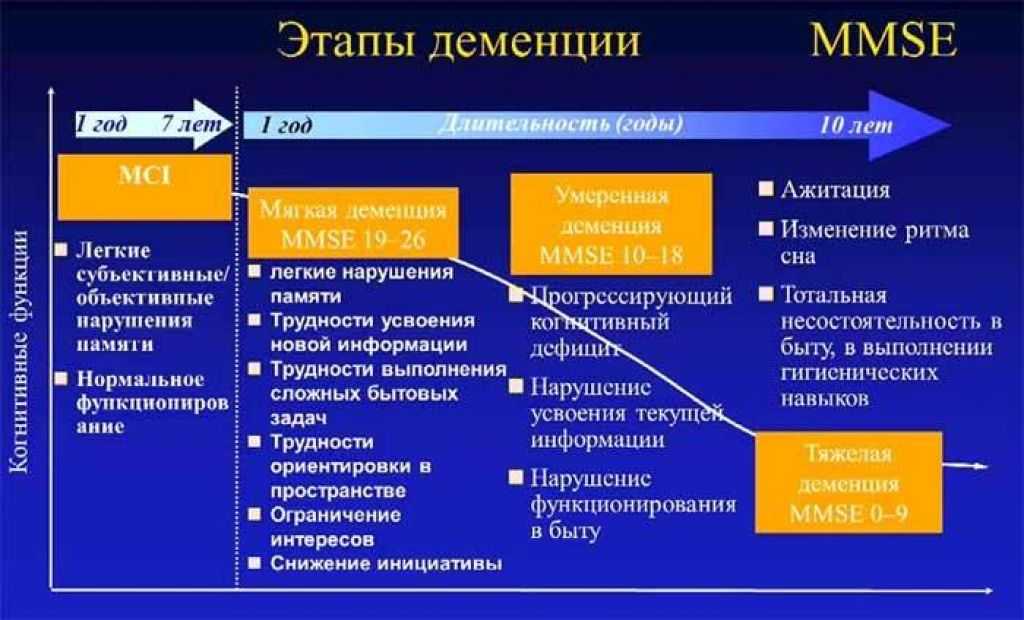 Это не означает, что с ней не надо бороться. Своевременная диагностика позволяет замедлить развитие дементивного состояния, сохранить больному как можно дольше приемлемый уровень качества жизни.
Это не означает, что с ней не надо бороться. Своевременная диагностика позволяет замедлить развитие дементивного состояния, сохранить больному как можно дольше приемлемый уровень качества жизни.
Записаться на консультацию
Если при встрече с пациентом врач клиники «Панацея» замечает проблемы с памятью, мышлением, фиксирует снижение концентрации внимания, устанавливает факт потери в пространстве, во времени, то у него возникает подозрение на деменцию. Чтобы подтвердить или опровергнуть диагноз, необходимо более тщательное обследование, проведение нейропсихологического тестирования. После того, как психический статус пациента определен и у специалиста нет сомнений в том, что это деменция, необходимо понять причины, приведшие к такому состоянию. На этом этапе начинается углубленная диагностика. Она включает в себя:
- сбор данных о больном, изучение анамнеза;
- оценка когнитивных отклонений;
- проведение необходимых лабораторных анализов;
- инструментальные исследования.

Дементивное состояние не всегда вызвано органическим поражением головного мозга. Иногда оно провоцируется развитием других патологий:
- сахарный диабет;
- почечная недостаточность;
- нарушения сердечно-сосудистой деятельности, гипертония;
- дефицит фолиевой кислоты, витамина В12;
- абстинентное состояние, вызванное алкоголизмом, наркоманией;
- лекарственная интоксикация.
Влияние данных факторов определяется при клиническом обследовании, в случае их подтверждения пациенту назначается соответствующее лечение. При благоприятном исходе, ранней диагностике деменции оно может быть эффективным, привести к сохранению когнитивных способностей.
У вас есть вопросы?
Мы перезвоним в течение 30 секунд
Отправить
или позвоните по номеру +7 (495) 373-20-18
Нажимая кнопку «Отправить», вы автоматически выражаете согласие на обработку своих персональных данных и принимаете условия Пользовательского соглашения.
- Лабораторная диагностика
Общий анализ крови необходим для диагностирования в организме больного воспалительных процессов или инфекций, исследование мочи покажет врачу состояние почек пациента.
Показательным является биохимический анализ крови. Он позволяет исключить или подтвердить тот или иной диагноз, влияющий на развитие дементивного состояния. Так, например, высокий уровень глюкозы в крови связан непосредственно с сахарным диабетом, а сверхнормативные показатели холестерина или липидного профиля сыворотки крови могут говорить о наличии у пациента гиперлипидемии. Отклонения от нормы в большую сторону АЛТ и АСТ бывает при болезнях печени (например, у алкоголиков), а высокие цифры креатинина и азота мочевины могут быть сигналом почечной недостаточности. Существуют и другие параметры крови, отклонения в которых являются предметом для более тщательного обследования.
- Инструментальная диагностика. Она представляет собой исследование и оценку состояния функционирования организма с помощью специальных аппаратов.

Чтобы исключить проблемы с сердцем и сосудистой системы, например, гипертензии, пациенту делается электрокардиограмма, аппаратом измеряется артериальное давление. Для исключения наличия в головном мозге гематом, воспалительных процессов, сосудистых нарушений (инсульт), нормотензивной гидроцефалии, опухолей и других органических поражений, используется компьютерная томография (КТ) или магнитно-резонансная томография (МРТ).
Если перечисленные диагностические методы не позволяют выяснить причину деменции, врачи клиники «Панацея» дополнительно обследуют пациента. К нему относятся:
- Анализ крови на определение минеральных соединений (электролитов), проводящих электрозаряд.
- Анализ крови на билирубин (прямой и непрямой).
- Оценка параметров свертываемости крови.
- Изучение спинномозговой жидкости на предмет исключения инфекций, аутоиммунных сигналов, заболеваний центральной нервной системы.
- Проверка уровня в клетках мозга и межтканевом пространстве тау-протеина, бета-амилоидных отложений.
 Данный вид исследования важен для диагностирования болезни Альцгеймера.
Данный вид исследования важен для диагностирования болезни Альцгеймера. - Токсикологическое обследование, серология на сифилис, оценка уровня гомоцистеина, С-реактивного белка, В1 и В6.
- ПЭТ (позитронно-эмиссионная томография), допплеровское сканирование сосудов шеи и головы.
- Электроэнцефалография (ЭЭГ), эхокардиография (ЭхоКГ), полисомнография, рентген грудной клетки.
Заказать выезд врача-геронтолога
Опытные врачи. Лечение в стационаре или на дому. Круглосуточный выезд по Москве и области. Профессионально, анонимно, безопасно.
- Онлайн-консультации о деменции
- Факторы, провоцирующие деменцию
- Факторы, провоцирующие алкоголизм в пожилом возрасте
- Деменция с тельцами Леви
- Психозы в пожилом возрасте
- Возрастные изменения личности
- Лечение депрессии у пожилых
- Можно ли остановить старческое слабоумие?
- Лечение старческого слабоумия
- Лечение деменции
- Симптомы болезни Альцгеймера
- Лекарственная терапия пациентов с деменцией
- Диагностика деменции
- Проявление болезни Альцгеймера
- Виды деменции
- Болезнь Паркинсона
- Галлюцинации и бред
- Сосудистая деменция
- Психодиагностика пожилых пациентов
- Возможности лечения болезни Паркинсона
- Ранняя диагностика психических расстройств у пожилых людей
- Старческая агрессия: почему возникает, что с ней делать?
- Алкогольная деменция
- Алкоголизм в пожилом возрасте
- Психические нарушения в пожилом возрасте
- Болезнь Пика
- Факторы риска развития деменции
- Дифференциальная диагностика при болезни Альцгеймера
- Поведенческие и психические нарушения при деменции
- Нарушения памяти в пожилом возрасте
- Депрессия у людей старшего возраста
- Мифы о лечении депрессии
- Тревожное расстройство
- Виды расстройств пищевого поведения
- Нарушения сна
- Как распознать депрессию?
- Невротические расстройства
- Факторы риска и причины депрессии
+7 (495) 373-20-18
НаверхЯ принимаю пользовательское соглашение и подтверждаю, что ознакомлен и согласен с политикой конфиденциальности сайта. Подробнее.
Только до конца этой недели!
Врач осмотрит вас и поставит диагноз. Вы получите план лечения со сроками и стоимостью. Если устроит, сможете сразу начать лечение.
30-40 минут
бесплатно
Или позвоните по номеру +7 (495) 373-20-18
Мы свяжемся с вами, подберем удобное для вас время и высококвалифицированного врача.
Нажимая кнопку «Отправить», вы автоматически выражаете согласие на обработку своих персональных данных и принимаете условия Пользовательского соглашения.
Или позвоните по номеру +7 (495) 373-20-18
Мы свяжемся с вами, подберем удобное для вас время и высококвалифицированного врача.
Нажимая кнопку «Отправить», вы автоматически выражаете согласие на обработку своих персональных данных и принимаете условия Пользовательского соглашения.
- 24/7 — круглосуточно и без выходных
- 100% — гарантия анонимности
- 15 минут — среднее время выезда врача по Москве и области
- 12 лет — средний опыт работы наших врачей наркологов
-
ЛО-77-01-010680 — Государственная Лицензия Департамента Здравоохранения г.
 Москвы
Москвы
Признаки деменции можно обнаружить за девять лет до постановки диагноза – исследование | Деменция
Ученые обнаружили, что признаки деменции можно обнаружить уже за девять лет до того, как пациентам будет поставлен официальный диагноз.
Полученные данные повышают вероятность того, что в будущем можно будет проводить скрининг людей из группы риска, чтобы помочь выбрать тех, кому могут помочь вмешательства, или помочь выявить пациентов, подходящих для клинических испытаний новых методов лечения.
Исследователи из Кембриджского университета опубликовали исследование, финансируемое Советом по медицинским исследованиям при поддержке Кембриджского центра биомедицинских исследований NIHR, в журнале Alzheimer’s & Dementia: The Journal of the Alzheimer’s Association.
Доктор Ричард Окли, заместитель директора по исследованиям Общества болезни Альцгеймера, сказал, что «важные» результаты свидетельствуют о том, что «у некоторых людей, у которых развивается болезнь Альцгеймера, проблемы с памятью и мышлением могут начаться за девять лет до того, как им поставят диагноз». ».
».
Он добавил: «Это открывает возможности для программ скрининга в будущем, чтобы помочь выявить людей из группы риска и тех, кому могут быть полезны вмешательства, а также выявить больше людей, подходящих для клинических испытаний новых методов лечения деменции, в которых так отчаянно нуждаются. ”
Первый автор исследования, Нол Сваддивудхипонг, сказал: «Когда мы просмотрели истории болезни пациентов, стало ясно, что они демонстрировали некоторые когнитивные нарушения за несколько лет до того, как их симптомы стали достаточно очевидными, чтобы можно было поставить диагноз. Нарушения часто были малозаметными, но затрагивали ряд аспектов познания.
«Это шаг к тому, чтобы мы могли проводить скрининг людей, подвергающихся наибольшему риску, например, людей старше 50 лет или тех, у кого высокое кровяное давление или те, кто недостаточно тренируется, и вмешиваться на более ранней стадии, чтобы помочь им снизить их риск».
В ходе исследования исследователи проанализировали данные из Британского биобанка и обнаружили нарушения в нескольких областях, таких как решение задач и запоминание чисел, при различных состояниях за годы до того, как пациентам был поставлен официальный диагноз.
В настоящее время существует очень мало эффективных методов лечения деменции. Эксперты говорят, что это отчасти связано с тем, что заболевание часто диагностируется только после появления симптомов, тогда как основная проблема могла начаться годами или даже десятилетиями ранее.
Это означает, что к тому времени, когда пациенты примут участие в клинических испытаниях, для болезни может быть уже слишком поздно менять свое течение.
До сих пор было неясно, можно ли обнаружить изменения в работе мозга до появления симптомов.
Помимо сбора информации о состоянии здоровья и диагностике заболеваний, исследователи собрали данные из ряда тестов, включая решение задач, память, время реакции и силу хвата, а также данные о потере и наборе веса и о количестве пережитых падений. .
Это позволило исследователям увидеть, присутствовали ли какие-либо признаки на исходном уровне, когда измерения были впервые собраны за пять-девять лет до постановки диагноза.
Люди, у которых развилась болезнь Альцгеймера, показали более низкие результаты по сравнению со здоровыми людьми, когда речь шла о решении задач, времени реакции, запоминании списков чисел и памяти. Согласно исследованию, они также чаще, чем здоровые взрослые, падали за предыдущие 12 месяцев.
Согласно исследованию, они также чаще, чем здоровые взрослые, падали за предыдущие 12 месяцев.
Старший автор, доктор Тимоти Риттман из Кембриджского отделения клинической неврологии, сказал: «Люди не должны чрезмерно беспокоиться, если, например, они плохо запоминают числа. Даже некоторые здоровые люди естественным образом набирают больше или меньше баллов, чем их сверстники. Но мы рекомендуем всем, кто испытывает какие-либо опасения или замечает, что их память или память ухудшаются, обратиться к своему терапевту».
Мне только что поставили диагноз слабоумие. Что теперь? – Forbes Health
Ваш врач только что диагностировал у вас слабоумие. В этот момент вы можете быть в шоке. Вам также может быть интересно, как быстро и резко такой диагноз повлияет на вашу жизнь. Вероятно, у вас тоже есть длинный список вопросов.
К счастью, есть действия, которые вы можете предпринять прямо сейчас, чтобы сделать следующую главу своей жизни как можно более гладкой — от улучшения здоровья и укрепления отношений до заполнения необходимых документов и определения того, что именно для вас наиболее важно.
Поиск ухода за теми, кого вы любите
Удобный поиск местных пожилых людей, ухаживающих за пожилыми людьми, и пожилых людей на Care.com.
Присоединяйтесь бесплатно сегодня
Понимание вашего диагноза
Начнем с термина «слабоумие». Это скорее общий термин, чем правильный диагноз болезни — это дескриптор. У человека с деменцией могут быть проблемы с кратковременной памятью, у него могут быть трудности с восприятием глубины или ориентацией во времени и месте, или у него может проявляться совершенно другой список симптомов. Основной причиной деменции может быть что угодно, поэтому важно получить конкретный диагноз от своего лечащего врача.
Наиболее распространенные диагнозы деменции
Ниже приведены конкретные заболевания и диагнозы, связанные с деменцией, о которых вы, возможно, слышали.
Болезнь Альцгеймера
Болезнь Альцгеймера, наиболее распространенная форма деменции, связана с образованием аномальных белковых отложений — амилоидных бляшек и клубков тау-белка — в головном мозге, которые вызывают отмирание частей мозга. Болезнь Альцгеймера — это больше, чем болезнь памяти. Это также влияет на мышление, язык и поведение человека. Болезнь Альцгеймера с ранним началом возникает у лиц моложе 65 лет, обычно в возрасте от 40 до 50 лет.
Болезнь Альцгеймера — это больше, чем болезнь памяти. Это также влияет на мышление, язык и поведение человека. Болезнь Альцгеймера с ранним началом возникает у лиц моложе 65 лет, обычно в возрасте от 40 до 50 лет.
Сосудистая деменция
Сосудистая деменция связана с потерей кровотока, связанной с ишемическими инсультами, или с кровотечением вследствие геморрагических инсультов. Часто это может быть результатом множества крошечных инсультов, а не одного большого. У человека с сосудистой деменцией может наблюдаться внезапное снижение дееспособности после инсульта или нарушения кровотока, а не устойчивая потеря функции.
Лобно-височная дегенерация
Лобно-височная дегенерация (ЛВД) часто сначала ошибочно диагностируется как психиатрический синдром из-за ее влияния на поведение и личность. Симптомы обычно появляются в возрасте от 40 до 65 лет. ЛВД — это общий термин, включающий три категории диагноза:
- Поведенческий вариант лобно-височной дегенерации (бвЛВД) является наиболее распространенной формой ЛВД.
 Это влияет на личность и поведение, включая снижение социально приемлемого поведения, эмпатии и самоконтроля.
Это влияет на личность и поведение, включая снижение социально приемлемого поведения, эмпатии и самоконтроля. - Первичная прогрессирующая афазия (ППА) отрицательно влияет на языковые способности, включая речь и понимание слов.
- Двигательные расстройства (также называемые атипичным паркинсонизмом) демонстрируют снижение двигательной функции, которое может проявляться аналогично болезни Паркинсона.
Деменция с тельцами Леви
Деменция с тельцами Леви (ДТЛ) связана с отложениями «тельцов Леви», которые представляют собой аномальные отложения белка альфа-синуклеина в головном мозге. На мышление, движение, поведение и настроение негативно влияет LBD, и возникают двигательные симптомы, сходные с болезнью Паркинсона. LBD также часто включает нарушения сна, галлюцинации, спутанность сознания и нарушение вегетативных функций, таких как регуляция артериального давления. Эти симптомы обычно возникают в течение двух лет после двигательных симптомов.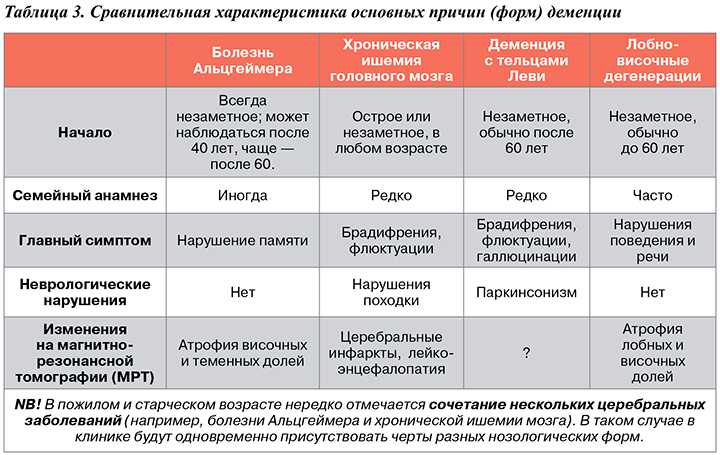
Деменция Паркинсона
Болезнь Паркинсона (которая сначала классифицируется как двигательное расстройство) может включать симптомы деменции на более позднем этапе развития заболевания, включая спутанность сознания, галлюцинации, паранойю и потерю памяти. Эти симптомы часто могут развиваться через 10–15 лет при болезни Паркинсона.
Легкие когнитивные нарушения
Легкие когнитивные нарушения (УКН) могут быть предвестником болезни Альцгеймера или других форм деменции, но у человека с УКН не обязательно разовьется деменция.
Хроническая травматическая энцефалопатия
Хроническая травматическая энцефалопатия (ХТЭ) — это прогрессирующее заболевание головного мозга, связанное с повторными травмами головного мозга, часто наблюдаемое у боксеров или футболистов. При CTE происходит накопление клубков тау, но это отличается от клубков тау, обнаруживаемых при болезни Альцгеймера. Общие симптомы CTE включают потерю памяти, спутанность сознания, изменения в поведении и нарушение суждений и импульсивного контроля.
Смешанная деменция
У отдельных лиц также может быть несколько диагнозов деменции одновременно, что называется смешанной деменцией. В дополнение к вышеперечисленным состояниям, этот тип деменции также может быть вызван такими веществами, как алкоголь, дефицит витаминов и другие серьезные заболевания.
Дополнительные вопросы для вашего врача
По мере того, как шок от вашего диагноза проходит, самое время составить список вопросов для вашего врача.
Лекарства
Составьте общий список всех ваших лекарств, включая продукты, отпускаемые без рецепта, и добавки, и попросите своего врача или фармацевта дать обзор этих лекарств, а также любых новых назначенных лекарств. Возможны ли какие-либо взаимодействия? В свете вашего диагноза деменции нужно ли пересмотреть какие-либо ранее назначенные лекарства?
Специалисты
Будет ли вам полезен визит к специалисту? В некоторых медицинских центрах есть специальные исследовательские службы памяти.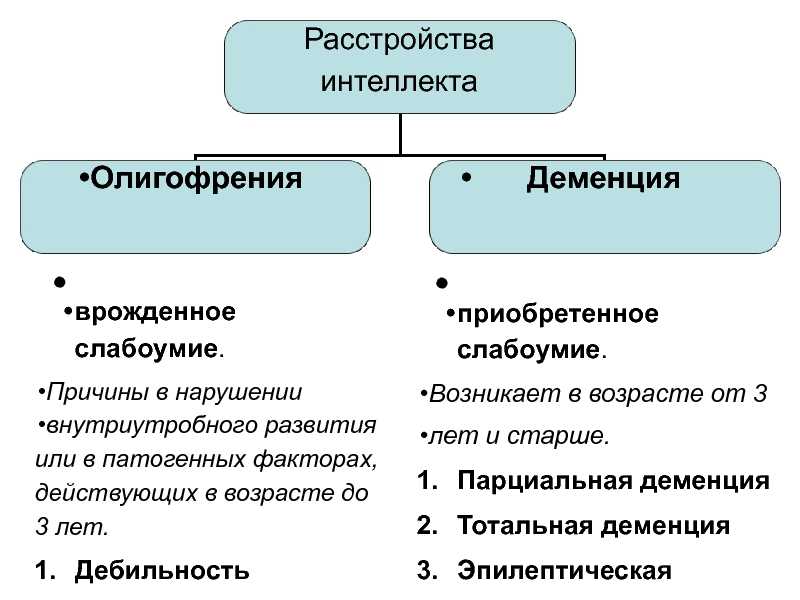 Если да, то нужно ли направление?
Если да, то нужно ли направление?
Clinical Trials
TrialMatch — это бесплатная служба согласования клинических испытаний, предоставляемая Ассоциацией Альцгеймера. Вы можете напрямую обратиться в Ассоциацию по борьбе с болезнью Альцгеймера или просто создать профиль через TrialMatch, чтобы узнать, имеете ли вы право на участие в каких-либо клинических испытаниях.
Упражнения
Если у вас еще нет регулярных тренировок, самое время начать. Попросите вашего врача порекомендовать режим упражнений в зависимости от вашего текущего состояния здоровья.
Помимо этих конкретных тем, есть ли какие-либо недавние симптомы, которые беспокоят вас или ваших близких? Обратите внимание на то, как часто и в какое время суток возникают эти симптомы, и если вы заметили другие тенденции, связанные с их появлением.
1:1 Фитнес-коучинг и планы тренировок
Будущее предлагает вам фитнес-тренера, который обеспечивает неограниченные персональные тренировки, ответственность и поддержку для достижения всех ваших целей в фитнесе.
Попробуйте будущее всего за 19 долларов
Дополнительное образование по деменции
У вас и ваших близких есть так много возможностей узнать больше о вашем конкретном диагнозе и деменции в целом. Такое обучение может помочь вам получить важную информацию по мере прогрессирования болезни, например, о методах общения и о том, как безопасно жить в вашем доме.
Ваши местные центры для престарелых, сообщества пожилых людей и крупные больничные системы, скорее всего, предлагают бесплатные образовательные семинары. Вы также можете обратиться в районное агентство по делам пожилых людей вашего округа. Более того, существуют такие организации, как Validation Training Institute и Association Montessori Internationale, которые предоставляют информацию о том, как ваши близкие и партнеры по уходу могут наилучшим образом взаимодействовать с вами по мере прогрессирования вашей деменции. Следующие четыре организации регулярно проводят семинары онлайн или локально в сообществах:
- Ассоциация болезни Альцгеймера
- Фонд Паркинсона
- Ассоциация деменции с тельцами Леви
- Ассоциация лобно-височной дегенерации
Как справиться с эмоциями
Получение диагноза «деменция» — это эмоциональный процесс: вы можете испытать «американские горки» страха, потери, гнева, неуверенности и многого другого. Вот три метода, предложенные Тиаррой Аткинсон, амбулаторным терапевтом по поведенческому здоровью в Центре здоровья мозга Лу Руво в Кливлендской клинике, которые могут помочь вам продвинуться вперед.
Вот три метода, предложенные Тиаррой Аткинсон, амбулаторным терапевтом по поведенческому здоровью в Центре здоровья мозга Лу Руво в Кливлендской клинике, которые могут помочь вам продвинуться вперед.
Потренируйтесь произносить слова
С практической точки зрения полезно освоиться с медицинскими терминами и способами говорить о диагнозе, говорит Аткинсон. «Во-вторых, эмоциональное воздействие диагноза может вызвать огорчающие чувства, такие как тревога или грусть при произнесении слов. Таким образом, практика произнесения слов вслух может помочь уменьшить дискомфорт и подготовить человека к эмоциональному раскрытию диагноза другим. Эта практика также дает людям время, необходимое для обработки новостей о диагнозе и практики произнесения слов или фраз, которые кажутся наиболее естественными и удобными для человека», — говорит она.
Практикуйте радикальное принятие
«Когда кто-то сосредотачивается на том, что я могу сделать, он часто чувствует себя более уполномоченным сотрудничать со своей медицинской командой для лечения симптомов, вторичных по отношению к их диагнозу, и выступать за изменение аспектов своей жизни для общего улучшения. физического и психического здоровья», — говорит Аткинсон.
физического и психического здоровья», — говорит Аткинсон.
«Этот подход особенно важно учитывать в контексте нового неврологического диагноза, поскольку человек может чувствовать себя неуправляемым во многих сферах жизни», — добавляет она. «Факторы, которые находятся вне нашего контроля, иногда могут казаться превосходящими числом те факторы, которые находятся под контролем человека. При радикальном подходе принятие диагноза признается частью реальности, а эмоциональные реакции также контролируются, и основное внимание уделяется факторам, которые остаются под контролем человека».
Присоединяйтесь к группе поддержки
Эта группа людей регулярно встречается лично или виртуально, чтобы вместе поделиться своим опытом в безопасном месте с другими людьми, находящимися на том же пути. Вы можете найти группы поддержки через Ассоциацию Альцгеймера или другие образовательные организации, а также в больничных системах, сообществах пожилых людей и религиозных сообществах.
Как включить своих близких в происходящее
Важно создать сеть поддержки среди ваших близких, избранных семей, соседей и верующих, волонтеров и рабочих сообществ. Деменция может быть трудным путешествием, и система поддержки может иметь решающее значение. Не пытайтесь делать это в одиночку.
Деменция может быть трудным путешествием, и система поддержки может иметь решающее значение. Не пытайтесь делать это в одиночку.
Когда дело доходит до уведомления вашей сети о вашем новом диагнозе:
- Подумайте о вашей сети поддержки. К кому вы хотите обратиться в первую очередь? Вы можете представить их в виде групп концентрических кругов в порядке, к которому вы будете обращаться и когда.
- Что вы хотите передать? Вы хотите, чтобы они знали о вашем эмоциональном состоянии — о ваших страхах, о том, как вы себя чувствовали на диагностическом приеме и как вы скорбите? Хотите ли вы, чтобы они знали о практических последствиях того, как вы влияете на вас сегодня? Например, если ваша выносливость страдает, вам может потребоваться больше перерывов или более короткие визиты.
- Вас беспокоит эмоциональный вес реакции другого человека? Вам не нужно отвечать на все их вопросы или быть их наставником.
 Вместо этого вы можете связать их с такими ресурсами, как Ассоциация Альцгеймера и другими организациями, упомянутыми выше, чтобы они могли учиться самостоятельно.
Вместо этого вы можете связать их с такими ресурсами, как Ассоциация Альцгеймера и другими организациями, упомянутыми выше, чтобы они могли учиться самостоятельно. - Кто должен это услышать от вас? Подумайте, каких лиц из вашей сети поддержки вы хотели бы уведомить самостоятельно и кого вы бы хотели, чтобы ваш близкий уведомил от вашего имени.
Уведомление вашего работодателя
Если вы в настоящее время работаете, подумайте, когда и как вы хотите уведомить своего работодателя о своем диагнозе. Проконсультируйтесь с врачом о ваших рабочих обязанностях и ваших текущих возможностях. Ваш работодатель может предложить медицинские льготы и Программу помощи работникам (EAP). А когда вы уведомите свой отдел кадров, вы можете сотрудничать в вопросах дополнительной поддержки, изменения обязанностей, медицинских пособий или других упреждающих мер.
Администрация социального обеспечения также предлагает пособия по инвалидности в связи с заболеваниями и состояниями здоровья в рамках инициативы Compassionate Allowance Initiative. Например, лица с ранним началом болезни Альцгеймера имеют право на получение социального страхования по инвалидности, если они соответствуют всем остальным критериям. Они также быстро принимают благоприятное решение, что значительно сокращает время, необходимое для начала получения пособий.
Например, лица с ранним началом болезни Альцгеймера имеют право на получение социального страхования по инвалидности, если они соответствуют всем остальным критериям. Они также быстро принимают благоприятное решение, что значительно сокращает время, необходимое для начала получения пособий.
Здоровые привычки: еще не поздно начать
Здоровые привычки и забота о себе могут помочь вам по мере прогрессирования болезни. Возможно, вам будет полезно построить ежедневный и еженедельный распорядок, основанный на привычках, связанных со здоровьем, и целеустремленном образе жизни. Такая рутина может помочь вам как сейчас, так и позже в путешествии по деменции.
- Упражнения: Здоровье мозга и здоровье сердца неразрывно связаны. Американская кардиологическая ассоциация рекомендует взрослым проводить 150 минут в неделю, занимаясь аэробной активностью средней интенсивности, а также укрепляя мышцы и занимаясь мало сидячим образом жизни.
- Питание : Хорошая еда — топливо для мозга.
 Продукты, которые доказывают пользу как для мозга, так и для остального тела, включают листовые зеленые овощи, жирную рыбу, ягоды, орехи, куркуму, темный шоколад и многое другое. Обязательно пейте много воды.
Продукты, которые доказывают пользу как для мозга, так и для остального тела, включают листовые зеленые овощи, жирную рыбу, ягоды, орехи, куркуму, темный шоколад и многое другое. Обязательно пейте много воды. - Сон : Национальный институт неврологических расстройств и инсульта предлагает несколько советов по обеспечению достаточного сна, что важно для здоровья мозга. Большинству взрослых необходимо от семи до девяти часов ночного сна. Также важно соблюдать установленный график сна и избегать употребления кофеина, никотина и алкоголя перед сном. Избегайте яркого света и экранов перед сном.
- Упражнения для мозга : Тренировать мозг так же важно, как и тело. Включите занятия, которые для вас сложны: соберите пазл, разучите новый танец или поиграйте в игру, которая для вас сложна (но выполнима).
- Социализация и цель : Регулярно общайтесь с другими людьми, которые вам нравятся. Станьте волонтером или помогите своему сообществу.
 Найдите то, что приносит вам радость, и делайте это.
Найдите то, что приносит вам радость, и делайте это.
Меньше плохих дней
Учебная программа Noom основана на психологических принципах, которые помогают пользователям лучше понять себя, свой мозг и науку выбора.
Пройти оценку
Как спланировать будущее
Когда у вас будет время обдумать новый диагноз, считайте это возможностью составить планы на будущее. Подумайте о том, что важно для вас в следующей главе вашей жизни, и запишите эту информацию.
«Эксперты в области права и медицины призывают людей, у которых недавно диагностировали серьезное заболевание, особенно такое, которое, как ожидается, приведет к ухудшению психического и физического здоровья, как можно скорее проверить и обновить свои финансовые и медицинские планы», — говорится в Национальном институте по вопросам здравоохранения. Старение. «Основные юридические и финансовые документы, такие как завещание, траст и предварительные распоряжения, доступны для обеспечения того, чтобы медицинские и финансовые решения человека на поздних стадиях или в конце жизни выполнялись».
Желания
Подумайте, что для вас важно в жизни сейчас и в будущем. Каковы твои цели? Вы хотите создать наследие? Если так, то, что это? Наследие не обязательно должно быть монументальным; это может быть так же просто, как стать волонтером или рассказать людям, что вы цените в них.
Проект «Разговор» и «Пять желаний» — два ресурса, которые могут помочь вам определить, что для вас важно.
Финансы
Найдите человека (или людей), который может помочь вам управлять вашими активами, будь то сейчас или в будущем. Измерьте свои активы и определите свои текущие потребности и ожидаемые будущие расходы.
Ассоциация Альцгеймера предлагает бесплатный семинар под названием «Управление деньгами», а также страницу на своем веб-сайте, посвященную финансовому планированию в связи с диагнозами деменции.
Юридический отдел
В рамках юридического планирования, если у вас диагностирована деменция, часто рекомендуются три документа: медицинская долговременная доверенность (или суррогатная медицинская помощь), финансовая долговременная доверенность и завещание. Долгосрочные доверенности — это юридические документы, которые назначают лицо (или лиц), которые могут принимать важные решения от вашего имени. Завещание – это юридический документ, в котором вы излагаете свои пожелания относительно лечения.
Долгосрочные доверенности — это юридические документы, которые назначают лицо (или лиц), которые могут принимать важные решения от вашего имени. Завещание – это юридический документ, в котором вы излагаете свои пожелания относительно лечения.
Безопасность
Деменция — это прогрессирующее заболевание, которое часто влияет на безопасность. На самом деле анозогнозия — неспособность распознать собственные сниженные умственные способности — часто встречается при деменции. Важно создать план безопасности, потому что вы можете думать, что можете безопасно заниматься определенными видами деятельности, когда это не так. В начале вашего пути к деменции вы можете безопасно заниматься многими видами деятельности, которые вам нравятся, но план безопасности может помочь вам и вашему партнеру по основному медицинскому обслуживанию узнать, когда пора вносить изменения.
- Вождение : Помимо Департамента транспортных средств или своего врача, вы можете проконсультироваться в службе оценки вождения, которая предлагает всестороннюю оценку вождения, проводимую специалистами по трудотерапии.
 Будьте активны здесь — ключи лучше отдать до того, как произойдёт авария, порча имущества или травма.
Будьте активны здесь — ключи лучше отдать до того, как произойдёт авария, порча имущества или травма. - Огнестрельное оружие : По мере прогрессирования деменции даже хранение огнестрельного оружия под замком может оказаться недостаточной мерой безопасности. Подумайте, когда следует переехать, передать, продать или подарить огнестрельное оружие. Ассоциация Альцгеймера предлагает проконсультироваться с врачом или «доверенным лицом, которое разбирается в критических вопросах безопасности».
- Домашний номер : На более поздних стадиях деменции вашему партнеру по основному медицинскому обслуживанию может потребоваться принять меры безопасности у вас дома. Свет, чувствительный к движению, может быть полезен ночью для поиска туалета. Печь можно отключить. Опасные инструменты можно хранить на складе, а не оставлять в легкодоступном месте на верстаке. Вы также можете извлечь выгоду из расхламленного пространства с мебелью, расставленной для удобства навигации, и снятыми ковриками, чтобы избежать падений.







 Данный вид исследования важен для диагностирования болезни Альцгеймера.
Данный вид исследования важен для диагностирования болезни Альцгеймера. Москвы
Москвы Это влияет на личность и поведение, включая снижение социально приемлемого поведения, эмпатии и самоконтроля.
Это влияет на личность и поведение, включая снижение социально приемлемого поведения, эмпатии и самоконтроля. Вместо этого вы можете связать их с такими ресурсами, как Ассоциация Альцгеймера и другими организациями, упомянутыми выше, чтобы они могли учиться самостоятельно.
Вместо этого вы можете связать их с такими ресурсами, как Ассоциация Альцгеймера и другими организациями, упомянутыми выше, чтобы они могли учиться самостоятельно.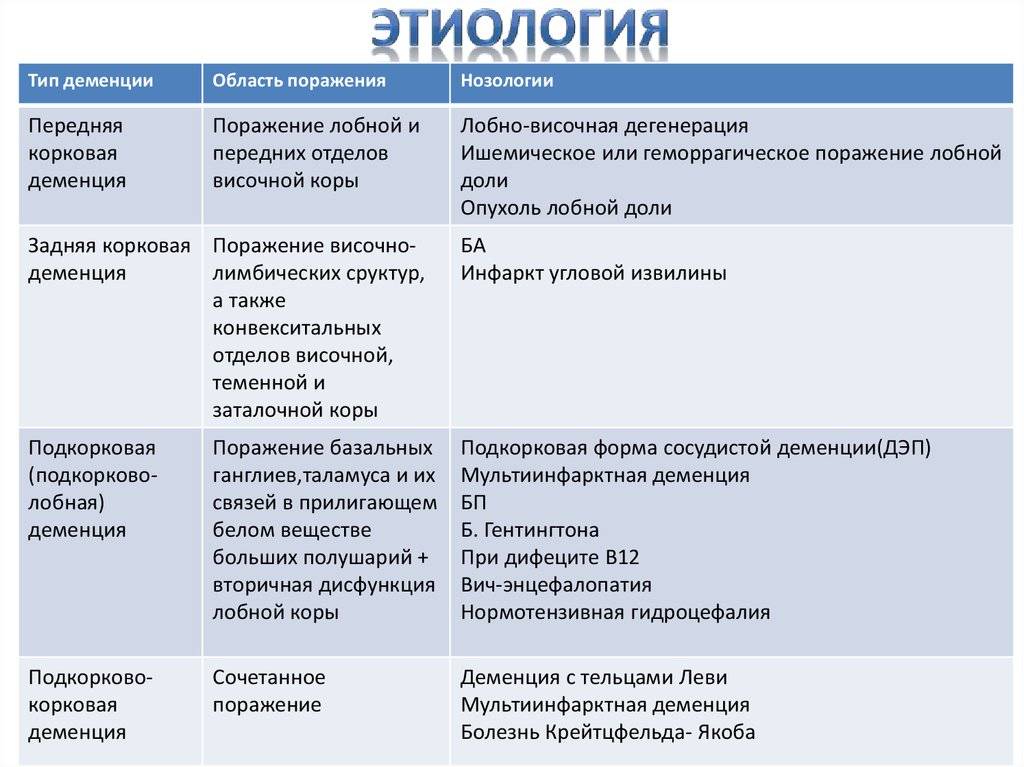 Продукты, которые доказывают пользу как для мозга, так и для остального тела, включают листовые зеленые овощи, жирную рыбу, ягоды, орехи, куркуму, темный шоколад и многое другое. Обязательно пейте много воды.
Продукты, которые доказывают пользу как для мозга, так и для остального тела, включают листовые зеленые овощи, жирную рыбу, ягоды, орехи, куркуму, темный шоколад и многое другое. Обязательно пейте много воды. Найдите то, что приносит вам радость, и делайте это.
Найдите то, что приносит вам радость, и делайте это.