Красные сухие пятна: Распространенные проблемы с кожей — блог медицинского центра ОН Клиник
о чем говорит шелушение, как снять зуд в домашних условиях, диагностика и лечение
Многие люди задаются вопросом, что это может быть, если красные пятна на теле чешутся. Подобное могут спровоцировать как безобидные причины (например, укус насекомого), так и опасные серьезные заболевания внутренних органов.
Важно знать! Ни в коем случае нельзя только маскировать такие образования на коже, не находя причину их появления и не проводя необходимого лечения! В любом случае, если пятнышки появляются периодически, зудят и не проходят в течение долгого времени, следует обратиться за консультацией к врачу.
Что это может быть, если красные пятна на теле чешутся – ответ на этот вопрос может дать только врач. Поэтому не стоит стесняться – обязательно запишитесь на прием к специалисту.
Красные пятная чешутся и шелушатся: из-за чего такое происходит?
Если у вы столкнулись с подобной проблемой, то это может свидетельствовать о достаточно серьезных нарушения в работе некоторых систем организма. Если образования также изменяются в размере и цвете, то подобное может быть спровоцировано разными факторами:
- Гормональная перестройка, которая зачастую сопровождается угревой сыпью и другими образованиями на теле. Если по телу пошли красные пятна и чешутся как комариные укусы, то это наверняка связано с гормональными нарушениями.
- Развитие псориаза. В этом случае на начальных стадиях появляются маленькие зудящие пятнышки с чешуйками. Могут воспаляться.
- Лишай (различные виды этого заболевания). Если на теле чешутся красные пятна, то распространенной причиной этого явления (особенно у детей, подростков, молодых людей) становится развитие лишая. Возбудителем в этом случае является грибковая инфекция.
- Крапивница. Для этого заболевания характерны бесполосные высыпания на коже, которые по внешнему виду напоминают ожог от крапивы. Для болезни характерен зуд и красные пятна на теле, которые могут быть локализованы в его разных частях.

- Опрелости. Появляются в кожных складках, при этом пятнышки имеют четкие и ровные края. Для них характерен сильный зуд, жжение, а зачастую и болевые ощущения. Основной фактор – воздействие микробов. Спасут в этом случае полноценные гигиенические мероприятия, которые лучше всего помогают устранить симптомы опрелостей.
Если чешутся красные пятна на теле, то это также может быть следствием развития различных опасных заболеваний: гепатит, сифилис, болезнь Лайма, гипертермия, ветряная оспа, корь, краснуха, скарлатина (последние четыре – у детей).
Если красные пятна на теле у взрослого не чешутся
Красноватые образования на коже не всегда будут зудеть. Так почему в ряде случаев они у взрослого не чешутся и никак себя не проявляют? Это может быть обусловлено следующими причинами:
- Розовый лишай. Кожные проявления такого типа возникают на фоне развития в организме герпеса шестого и седьмого типа. Болезнь особенно активно проявляется себя в осенне-весенний период. При лишае очень часто розовые пятна на теле не болят и не чешутся.
- Вегетативно-дисфункциональные проявления. Достаточно распространенный фактор. Обычно пятнышки в этом случае появляются на лице и шее, возникая в качестве реакции организма человека на моральное истощение, стрессовые ситуации, нарушения психоэмоционального фона.
- Грибки и клещи. Если на теле появились красные пятна, они шелушатся, но не чешутся, то это может быть следствием воздействия грибковой инфекции или клещей, многие виды которых не вызывают никакого зуда или боли.
- Хронические аутоиммунные заболевания. Если красновато-розоватые пятнышки появились на лбу, на подбородке, шее, конечностях, то это вполне может быть связано с хроническими аутоиммунными заболеваниями.
Среди причин также выделяют: аллергические реакции на различные продукты, ультрафиолет, бытовые химикаты; заболевания кожи (например, начальная стадия дерматита), сезонное ухудшение работы иммунной системы и дефицит витаминов; заболевания, передающиеся половым путем.
Важно знать! Если пятнышки появляются систематически, не зудят, не болят и никак себя не проявляют, то это не повод не обращать на них внимания. Периодичность их возникновения всегда будет указывать на определенные проблемы в работе определенных систем и внутренних органов.
Появились красные пятна и чешется тело в разных местах: причины
Если у вас образовалась характерная пигментация в разных частях тела и постоянно чешется, то причин подобного явления может быть множество. Некоторые из низ вполне безобидны и не требуют особого лечения, но зачастую такие проявления могут быть симптомами опасных заболеваний.
Сказать точно, от чего на теле появляются красные пятна и чешутся (их фото можно посмотреть на нашем сайте), может только врач. Поэтому не рекомендуется заниматься самостоятельной диагностикой и самолечением.
Причин развития подобной реакции организма может быть несколько. Наиболее частыми из них являются:
- Аллергия. Аллергические проявления могут быть совершенно разными, но чаще всего образуются пятнышки, которые переходят в дальнейшем в форму волдырей и сильно зудят. Проблема решается в этом случае достаточно просто – устанавливается аллерген и прекращается его прием или использование (продукты питания, медикаменты, бытовые химикаты, шерсть животных и т.д.).
- Вегетативные нарушения. Если на шее, лице, груди, спине появились красноватые пятнышки, которые сливаются между собой, то это наверняка с нарушением тонуса сосудов – вегетативной дисфункцией. Опасных последствий они в себе не несут.
- Фотодерматоз. «Аллергия на солнце». При облучении (длительном и/или интенсивном) ультрафиолетом зачастую появляются покраснения, сыпь, отек кожного покрова.
- Разные виды лишая. Существуют различные виды грибковых инфекций, которые провоцируют появление красноватых пятнышек на коже. Они могут чесаться или не вызывать зуда, иметь различную локализацию, по-разному развиваться. Обращение к врачу в таких ситуациях обязательно.

У многих людей после душа появляются красные пятна на теле и чешутся. Это может быть связано с приемом слишком горячего душа, чрезмерной жесткостью воды, воздействием хлорки, контрастным душем.
Что делать, если на теле появились красные пятна и чешутся?
Поставить грамотный диагноз, провести необходимые исследования, назначить адекватное лечение может опытный врач-дерматолог. Как уже говорилось выше, не стоит заниматься самодиагностикой и самолечением. Врачи обычно назначают в подобных ситуациях следующие средства:
В случаях, если тело покрылось краснотой, есть пигментированные зоны, пятнышки, которые чешутся, лечение может назначить только квалифицированный врач.
Источник: https://prozud.ru/pyatna-na-tele-chto-eto-mozhet-byt/
Красные пятна на теле чешутся: причины и лечение
Красные пятна появляются на коже при самых разных состояниях организма. В некоторых случаях это банальное волнение, а иногда – симптом серьезного заболевания. Как их распознать?
Красные пятна на теле чешутся и шелушатся, или же «ведут» себя спокойно – это симптом множества заболеваний как кожных, так и инфекционных или болезней внутренних органов.
Даже высококвалифицированному специалисту иногда трудно сказать, почему они появились. Но такие случаи очень редки.
Чаще причина возникновения красных пятен на коже очевидна, нужно лишь внимательно проанализировать историю заболевания, чтобы поставить предварительный диагноз.
Общая характеристика
Классификация пятен
- По механизму развития: воспалительные, невоспалительные.
- По размеру: розеолы – до 1 см, эритемы – больше 1 см.
Пятна воспалительного характера отличаются красным, часто с цианотическим оттенком, цветом. Если на них надавить, они бледнеют. После прекращения давления окраска восстанавливается.
Этот феномен очень удобно наблюдать, производя надавливание предметным стеклом, из-за чего подобное действие называется витропрессия.
Невоспалительные пятна появляются на коже в результате вегетативных реакций – покраснение при гневе, страхе, при подкожных кровоизлияниях – синяки, при нарушениях пигментации. В отдельную группу выделяются искусственные пятна – татуировки.
Причины появления пятен
Ученым известно больше 80 заболеваний, при которых на коже появляются красные зудящие пятна. Вот только самые распространенные из них:
- инфекционные заболевания;
- вегетативные нарушения;
- аллергические реакции;
- фотодерматит;
- укусы насекомых;
- лишай;
- атопический дерматит;
- воспалительные заболевания соединительной ткани.
Инфекции
Среди инфекционных заболеваний пятнистой сыпью характеризуются:
- ветряная оспа;
- корь;
- скарлатина;
- краснуха.
В основном эти нозологии встречаются у детей и сопровождаются рядом дополнительных симптомов, которые позволяют без труда поставить правильный диагноз. Самое первое – контакт с инфекционным больным. Он имеет место в абсолютном большинстве случаев. Затем идет инкубационный период, когда пациент чувствует себя хорошо.
Следующий этап – продромальный – появляются ОРЗ-подобные симптомы. И только затем наблюдается развернутая клиническая картина – на фоне высокой температуры и интоксикации появляются высыпания. Пятнистый характер он носит только вначале. С течением болезни он приобретает специфический характер – пятнисто-папулезный, полиморфный, мелкоточечный. Локализация элементов – по всем теле.
Для кори характерна этапность, вначале пятна появляются за ушами, затем на лице, туловище, руках и ногах. При ветрянке сыпь проходит несколько этапов развития – пятно, папула, везикула, корочка, рубец. На всех этапах сыпь сильно чешется. Скарлатина сопровождается ангиной, а краснуха – субфебрильным повышением температуры тела и увеличением затылочных лимфатических узлов.
Вегетативные реакции
В некоторых ситуациях в организме активизируется парасимпатическая нервная система, вызывающая чрезмерное расширение капилляров и усиление тока крови. В большинстве это бывает при сильных психоэмоциональных нагрузках – страхе, гневе, волнении. В таких случаях на коже появляются красные пятна, диаметром несколько сантиметров, способные сливаться. Параллельно могут наблюдаться:
В большинстве это бывает при сильных психоэмоциональных нагрузках – страхе, гневе, волнении. В таких случаях на коже появляются красные пятна, диаметром несколько сантиметров, способные сливаться. Параллельно могут наблюдаться:
- сердцебиение;
- тремор рук;
- потливость.
Через некоторое время пятна самостоятельно исчезают.
Аллергии
В этом случае пациент четко указывает на вероятную причину заболевания. Обычно это продукты питания и медикаменты.
Через некоторое время после их приема, как правило, не больше получаса, на коже появляются красные пятна самых разных размеров – от макового зернышка до довольно крупных образований.
В зависимости от выраженности реакции пятна могут становиться зудящими, припухшими, как при ожоге крапивой, а в сложных случаях даже трансформируются в волдыри.
Фотодерматит
Развивается после длительного пребывания на солнце без использования солнцезащитных средств. Кожа приобретает ярко-красный оттенок, пациенты могут жаловаться на легкий зуд или ощущение покалывания. В тяжелых случаях больных беспокоит ощущение жжения, а кожа покрывается волдырями с серозным содержимым.
Укусы насекомых
Чаще всего это комары, осы, пчелы. В месте укуса появляется красное зудящее пятно. Как правило, через некоторое время зуд проходит, а пятно исчезает. У людей с повышенной чувствительностью наблюдается интенсивное жжение и отек. Если насекомое укусило такого пациента в шею или лицо, может развиваться отек дыхательных путей, что опасно для жизни.
Лишай
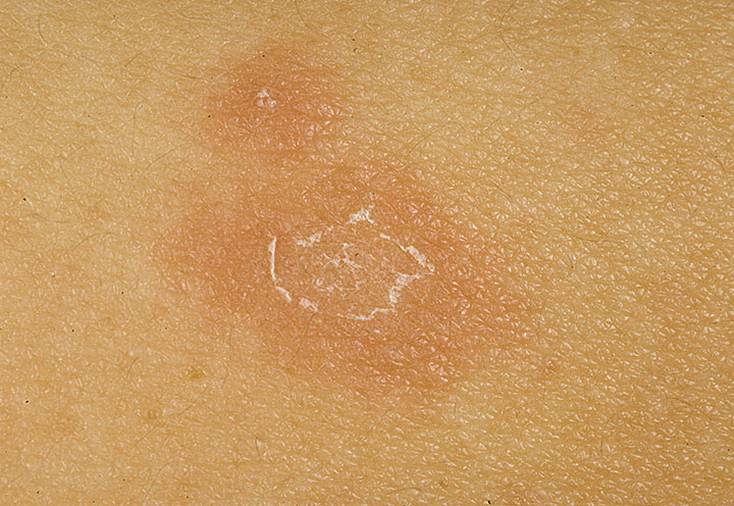
Розовый лишай характеризуется появлением на теле материнского очага, расположенного чаще всего на туловище. В его центре – шелушение, имеющее более бледный оттенок. Пятно как бы приподнимается над здоровой кожей, а его размер может достигать 5 см. Пациенты могут жаловаться на незначительный зуд.
Через несколько дней появляются более мелкие многочисленные образования, похожие на материнское пятно. Обычно они располагаются на туловище и конечностях. Через полтора месяца сыпь самостоятельно исчезает, но иногда болезнь затягивается на несколько месяцев и даже лет.
Обычно они располагаются на туловище и конечностях. Через полтора месяца сыпь самостоятельно исчезает, но иногда болезнь затягивается на несколько месяцев и даже лет.
Атопический дерматит
Точные причины и механизмы развития этой патологии неизвестны. Ученые утверждают о генетической склонности в совокупности с аллергическим компонентом. Как правило, она развивается в раннем детском возрасте. Существует много форм этой болезни, но все они проявляются красной сыпью на теле в сочетании с выраженным зудом.
У детей наблюдаются расчесы, нередко – с присоединением вторичной инфекции. Пятна локализуются на лице, волосистой части головы, конечностях, особенно на локтях и коленях, шее и туловище. Со временем симптомы беспокоят меньше или исчезают совсем.
Воспалительные заболевания соединительной ткани
Чаще всего это системная красная волчанка. Патология характеризуется аутоиммунным механизмом развития и поражает в основном женщин молодого возраста.
На коже появляются монетоподобные пятна, бледные в центре и ярко-красные по периферии. На лице пятно имеет вид бабочки, располагаясь на носу и щеках. Так как при этой патологии поражаются практически все органы и системы, то кожные проявления сопровождаются очень разнообразной клинической картиной:
- у пациента наблюдаются интоксикационный синдром;
- изменения со стороны кроветворных органов;
- сердца и сосудов;
- почек;
- опорно-двигательного аппарата.
Поставить диагноз в таком случае может только специалист с использованием дополнительных методов диагностики.
Лечебная тактика
Как видно из вышеизложенного, красные, припухшие, зудящие пятна на коже могут быть причиной довольно серьезного заболевания, когда без помощи специалиста не обойтись. Поэтому если у вас появились подобные симптомы, лучше всего обратиться за консультацией к доктору. Если же это по каким-то причинам невозможно, придерживайтесь следующих правил.
- Попробуйте самостоятельно установить причину появления патологических симптомов. Если это аллергия, примите антигистаминный препарат – Фенкарол, Лоратадин, Супрастин, Тавегил. Он может быть как в таблетированной, так и инъекционной форме.
- Если это фотодерматит, немедленно спрячьтесь от солнца и нанесите на кожу любой успокаивающий крем или бальзам. В дальнейшем пользуйтесь солнцезащитными средствами с подходящим уровнем защиты.
- При укусе насекомых, особенно пчел, гиперчувствительным пациентам необходимо сделать инъекцию глюкокортикоида – Дексаметазона или Гидрокортизона. Кроме того, таким больным нужно обеспечить медицинский контроль.
- Если появление пятен сопровождается повышением температуры тела, болью в мышцах и суставах, общей слабостью – обратиться к специалисту нужно в кратчайшие сроки. Это могут быть признаки инфекционного или системного заболевания. В обоих случаях без помощи докторов не обойтись.
В любом случае нужно помнить, что вовремя начатое лечение только улучшит прогноз для жизни и здоровья, в скором времени избавив вас от многих неприятностей.
Источник: https://tutzud.ru/telo/krasnye-pyatna-cheshutsya.html
Тело покрылось красными пятнами и чешется
Довольно часто многие из нас сталкиваются с такой ситуацией, когда на теле появляются различные новообразования красного цвета. В зависимости от места расположения такие пятна могут иметь определенную форму и текстуру. На сегодняшний день насчитывается более пяти десятков различных болезней, симптомы которых — это пятна на теле, красного цвета.
Обычно подобные высыпания становятся неким сигналом организма о наличии определенных проблем. Особого внимания требуют пятна, которые доставляют определенные неудобства в виде нестерпимого зуда и сильного шелушения.
Такие пятна могут увеличить свои размеры, постепенно срастаясь в одно огромное пятно. Некоторые болезни, сопровождаемые данной симптоматикой, могут представлять серьезную опасность для человеческого здоровья. Другие, менее опасные заболевания также требуют незамедлительных мер.
Другие, менее опасные заболевания также требуют незамедлительных мер.
Давайте разберемся, в чем причина появления такой патологии.
Аллергические заболевания
Когда появляются и чешутся красные пятна на теле у взрослого, то в большинстве случаев это говорит о появлении аллергии. Данное заболевание имеет несколько форм:
- замедленная;
- скоротечная;
- холодовая.
При появлении скоротечной аллергической реакции, человек нуждается в срочной госпитализации. В этот момент очень важно диагностировать наличие таких симптомов, как зуд, жжение или проблемы с дыханием.
Довольно часто аллергические пятна появляются на теле после попадания в организм возбудителя.
В роли возбудителя могут выступать продукты питания, цветы, химические средства, домашние животные, а также медицинские препараты и биоактивные добавки.
У детей подобные реакции проявляются на фоне чрезмерного употребления сладостей. Такие высыпания чаще всего локализуются в области лица, верхнего отдела туловища и рук.
Для того чтобы избавиться от высыпаний, нужно выявить аллерген и следовать определенным мерам. К таким мерам можно причислить соблюдение специальной диеты и прием лекарств.
Нервная система и сосуды
На фоне стресса, длительного физического или психологического напряжения нарушается функционирование ЦНС.
Как правило, подобные нарушения становятся причиной появления такого заболевания, как вегетососудистая дистония. Один из главных симптомов этой болезни — это появление пятен на теле.
Для того чтобы их устранить, нужно наладить работу нервной системы. Без этой меры избавиться от таких пятен не удастся.
Нередки случаи, когда на фоне стрессовых ситуаций или длительных и активных нагрузок, на теле появляются небольшие участки розоватого или бордового оттенка. Подобные симптомы говорят о нарушениях, связанных с тонусом сосудов.
Именно проблемы с сосудистой системой в виде расширенных капилляров становятся причиной появления пятнистости.
Для избавления от данной проблемы нужно пересмотреть свой распорядок дня, избегать стрессовых ситуаций, меньше нагружать организм и постоянно использовать контрастный душ.
Насекомые
Красные пятнышки на теле могут появиться в результате укуса насекомых. Довольно часто организм отвечает подобной реакцией после укосов различных мошек и комаров. Симптомы в виде зуда и покраснений, как правило «держатся» на коже в течение суток. Затем они бесследно исчезают.
Нужно отметить, что укусы определенных насекомых могут сопровождаться появлением сильной аллергии. К таким насекомым можно отнести ос, шмелей и шершней. Когда участок тела в местах укуса изменяет свою форму и появляется опухоль, необходимо проявить осторожность и обратится к специалисту. Нередко такие укусы могут стать причиной появления аллергического шока и других серьезных патологий.
Вирусы и инфекции
Такие симптомы, как красные пятна на спине могут говорить о проблемах инфекционного характера. Довольно часто в роли причин появления этих симптомов выступают вирусы, бактерии или грибок. Такие заболевания распространяются тактильным контактом с больными или предметами их обихода. Также существуют и сезонные заболевания, передающиеся воздушно-капельным путем.
Когда тело покрылось красными пятнами и чешется — это может говорить о развитии таких болезней, как корь, оспа или краснуха. В подобных случаях необходимо как можно раньше установить точный диагноз, так как промедление может стать причиной возникновения эпидемии болезни. Помимо самого больного, в лечении и профилактических мерах нуждается его ближайшее окружение.
Каждая из вышеперечисленных болезней имеет свою симптоматику. Предлагаем более детально разобрать все три заболевания.
Корь – инфекционная болезнь, имеющая острую форму протекания, передающаяся через воздух. Первые пятна появляются в области лица.
В дальнейшем сыпью покрывается почти каждый участок тела.
Сыпь может иметь форму прыщей, содержащих в себе жидкость. В период развития болезни больного может одолевать высокая температура и мигрень.
Заболевание развивается в течение нескольких недель.
Так как узкопрофильных препаратов для лечения кори не существует, используется комплексный подход. Для устранения болезни используются медикаменты, снимающие воспалительные процессы и лекарства, смягчающие мокроту. Для снятия зуда используются различные растворы на основе соды, марганцовки или делаксинона.
Краснуха – еще одна вирусная болезнь, передаваемая через воздух. От момента заражения до появления первых симптомов может пройти от десяти до двадцати дней.
Пятна появляющиеся в результате развития болезни, сильно зудят и шелушатся. Шелушение приводит к тому, что в местах появления пятен, спустя несколько дней появляется тонкая корочка.
Симптомы краснухи более выражены в местах сгибов конечностей и спине.
Также для этой болезни характерны такие симптомы, как высокая температура и увеличение лимфатических узлов. Так же, как и для лечения кори, в случае с краснухой используется комплекс лекарств, обладающих противовирусным, иммуностимулирующим и антивоспалительным эффектом. Специалисты рекомендуют совместно с медикаментами использовать витамины.
Ветряная оспа. Эта болезнь провоцируется вирусами герпеса, имеющего третью форму. Попадая в человеческий организм, болезнь атакует ЦНС и кожные покровы. Появившиеся пятна со временем трансформируются в везикулы и пустуламы.
Зараженный чувствует сильную слабость и постоянные перепады температуры. Чтобы облегчить состояние больного используются медикаменты, обладающие противовирусным и антигистаминным эффектом. В целях предотвращения рецидива используются различные антисептические растворы. Одно из самых популярных средств лечения оспы — это зеленка.
Каждое из этих заболеваний, перенесенных в детском возрасте, становится причиной появления стойкого иммунитета к повторному заражению.
Бактерии
Если у вас появилось красное пятно на теле, то подобный симптом может говорить и о заболеваниях причиной появления, которых являются бактерии. К подобным болезням можно отнести стрептодермию и скарлатину.
Скарлатина – болезнь, имеющая острую инфекционную форму, развивающаяся на фоне попадания в организм стрептококковых бактерий. Один из главных симптомов это высыпания красного или розового оттенка. Мелкая сыпь сопровождается нестерпимым зудом. С течением времени пораженные участки кожи начинают шелушиться. Также симптомы, сопровождающие болезнь, это:
- першение и сухость в горле;
- озноб и повышение температуры;
- тошнота и приступы головных болей;
- снижение активности и сонливость.
Для лечения болезни необязательны стационарные условия. Одна из важных мер это соблюдение постельного режима в течение нескольких недель. Для лечения используются специальные медикаментозные средства, относящиеся к группе антибиотиков. Для избавления от проблем со слизистой гортани используются различные растворы на основе фурацилина или ромашки.
Стрептодермия – болезнь, которую провоцирует стрептококковая микрофлора. Бактерии передаются через контакт зараженного человека со здоровым.
Высыпания на теле имеют округлую форму и размер до четырех сантиметров в диаметре. Такие пятна имеют нежный, розоватый оттенок. В большинстве случая сыпь возникает в области лица или шеи.
Реже регистрируются случаи, когда высыпания распространяются по всему телу.
С момента контакта с зараженным до появления первых симптомов может пройти довольно длительный промежуток времени. Для лечения болезни используются иммуностимуляторы и витамины.
Во время болезни больному очень важно воздерживаться от попадания на кожу различных жидкостей. В связи с этим душ и принятие водных процедур откладываются до полного выздоровления.
В роли дополнительных средств лечения можно использовать отвары из лекарственных трав, которыми протираются только на пораженные участки кожи.
Грибковые инфекции
Среди грибковых инфекционных болезней наиболее часто регистрируются лишаи различного типа. Появление пятен различных оттенков может быть первым симптомом подобного заболевания.
Такие пятна имеют яркий розовый цвет и достигают в диаметре около трех сантиметров.
Лишайные пятна разделяются на две категории родительские и медальоны. Родительские пятна обладают большим диаметром и ярко выраженным розовым цветом.
Медальоны обычно располагаются вокруг родительского пятна и имеют овальную форму. Лишай может появиться на фоне простудных заболеваний, влекущих за собой сильное снижение иммунитета.
Также немаловажную роль играют такие факторы, как длительный перегрев или переохлаждение кожных покровов.
Лишай имеющий стригущую форму характеризуется появлением на волосистой части головы шелушащихся пятен. Пораженные участки сильно зудят, что приводит к появлению расчесов и воспалительных процессов. Если пятна красного цвета на коже не чешутся, то это может быть разноцветная форма лишая.
Пораженные участки необходимо обрабатывать йодом и салициловым спиртом. Помимо данных мер, используются медикаменты, укрепляющие иммунную систему. Основываясь на форме заболевания, подбираются противогрибковые препараты.
Кожные заболевания
При появлении проблемы, не стоит гадать, от чего появились красные пятна на теле. Подобные симптомы требуют экстренного обращения за медицинской помощью. В первую очередь нужно посетить кабинет дерматолога. Расположенное ниже фото красных пятен на теле симптомы таких заболеваний, как псориаз и экзема.
Псориаз – болезнь, относящаяся к типу аутоиммунных. Болезнь сопровождается появлением сыпи красного цвета обладающей повышенной плотностью, по сравнению со здоровыми участками кожи. С развитием болезни сыпь увеличивается в размерах, сливаясь в одно большое шелушащееся пятно.
Такие высыпания могут появляться на различных участках человеческого тела, что становится причиной определенных неудобств. Больному становится сложно носить одежду, и он постоянно испытывает сильный зуд.
Больному становится сложно носить одежду, и он постоянно испытывает сильный зуд.
Так как болезнь принято считать неизлечимой, всё лечение направляется на то, чтобы минимизировать негативные факторы. Для этого используются противовоспалительные гели и мази.
В качестве профилактики используется процедура ультрафиолетового облучения.
Экзема – заболевание аллергического характера. Новообразования локализуются в верхнем отделе туловища, конечностях и в подмышечных впадинах.
Подобные симптомы являются своеобразной реакцией внутренних органов на пищу с большим количеством химических добавок. Иногда причина высыпания кроется в использовании некачественных косметологических средств.
При низком уровне иммунитета экзема может появиться на фоне употребления острой и жирной пищи, или длительного нервного напряжения.
Так как подобный симптом можно отнести к множеству болезней, установить точный диагноз может только специалист, обладающий широкой практикой лечения подобных проблем. Именно поэтому, при первом появлении красных пятен очень важно посетить кабинет дерматолога и разобраться в причинах появления проблем с кожей.
Источник: http://lechimkozhy.ru/novoobrazovaniya/drugie/telo-pokrylos-krasnymi-pyatnami-i-cheshetsya.html
Почему появляются зудящие красные пятна на теле
Красные пятна на коже, особенно сопровождающиеся зудом, – один из первых признаков того, что в теле не все в порядке. На данный момент врачи выделяют около 80 причин возникновения подобных симптомов. Именно поэтому крайне важна помощь грамотного специалиста, который сможет отличить вегетативную реакцию организма от аллергии или серьезного заболевания, вроде псориаза или экземы.
Начиная с первых месяцев жизни, на коже у ребенка постоянно появляются различные пятна и пупырышки. Это может быть признаком определенных и вполне безопасных физиологических процессов в теле малыша. Но также есть возможность развития инфекционного заболевания. Вот несколько основных причин красной сыпи и зудящих пятен на коже у ребенка:
Вот несколько основных причин красной сыпи и зудящих пятен на коже у ребенка:
- акне – угревая сыпь, появляющаяся из-за сильной гормональной перестройки организма;
- опрелости, характеризующиеся красным цветом и припухлостью участков кожи. Наиболее часто появляются в паховой области, под подгузником, особенно в жару;
- аллергическая реакция, как на продукты питания, из-за введения новой пищи в рацион или несоблюдения мамочкой диеты при грудном вскармливании, так и на различные химические компоненты, содержащиеся в кремах, присыпках, подгузниках, стиральном порошке и т.д;
- инфекционные, грибковые, вирусные заболевания. Наиболее опасная причина возникновения зудящих покраснений на коже, требующая скорейшего вмешательства специалиста.
Отдельно стоит упомянуть диатез. Это проблема выражается в красных пятнышках, изначально появляющихся на щеках. Затем они могут переместиться на шею и подбородок, руки и пах. Кожа в местах, пораженных диатезом, сухая и чешется, но если не принимать мер, то могут появиться и мокнущие пятна.
Причиной данного заболевания является то, что пищеварение ребенка еще недостаточно отлажено, и организм так реагирует на введение смесей при искусственном вскармливании, употребление сладостей или аллергенных продуктов.
Пятна на коже у взрослых
Когда человек взрослеет, он начинает более тесный контакт с окружающим миром. А, следовательно, и поводов для появления красных зудящих пятен на теле становится намного больше. Сами покраснения врачи разделяют на:
Пятна воспалительного характера
Их причина в расширении кровеносных сосудов. Достаточно надавить пальцем, и покраснение пропадает. Если размер такого пятна до 2,5 см., то оно называется розеолой, а если более – эритемой. Наличие эритемы, зуда, а также общей интоксикации – один из основных признаков инфекционных заболеваний.
Пятна невоспалительного характера
Проявляются при разрывах и пороках сосудов, а также при болезнях внутренних органов. Покраснение не проходит при надавливании. Точечные пятнышки называются петехиями. При диаметре до 20 мм. – это пурпура. Кровоизлияния большего размера – экхимозы.
Покраснение не проходит при надавливании. Точечные пятнышки называются петехиями. При диаметре до 20 мм. – это пурпура. Кровоизлияния большего размера – экхимозы.
В целом, кожные заболевания можно разделить на три большие группы, исходя из их причины:
- Аллергические.
- Вирусные и инфекционные.
- Грибковые.
Аллергия
Красные зудящие пятна могут быть как реакция организма на попавший в него аллерген. Осыпать может все тело или локализоваться только в определенной части. Основное отличие от других заболеваний – невозможность заразиться, так как это строго индивидуальная проблема конкретного организма на определенный возбудитель.
Кроме того на месте проявления аллергической реакции может появляться сыпь различного характера. Со временем начинается эрозия кожи, и появляются мокнутии, корочки и чешуйки.
Нейродермит – хроническое заболевание. Его основные причины – нарушение обмена веществ, склонность к аллергическим реакциям и изменения в работе нервной системы. Проявляется на различных участках тела как красные пятна, которые сильно чешутся, и сыпь, в виде узелков на коже. Постепенно узелки превращаются в бляшки. Стоит отметить, что при нейродермите не образуются мокнутии.
Экзема – незаразное заболевание кожи. Его очень легко заметить посторонним, так как на воспаленных участках кожного покрова появляется большое количество красных пятен, а затем и высыпаний в виде корочек, везикул, эрозий. Кожа высыхает и утолщается. Из-за того, что заболевание сопровождается сильным зудом, пятна расчесываются, и в ранки часто попадает инфекция, усугубляя проблему.
Сывороточная болезнь, возникающая при лечении с помощью сывороток животного происхождения. Покраснения очень похожи на проявление кори. Кроме красных пятен и сыпи обязательными спутниками болезни являются отеки, миокардит, боль в суставах и повышение температуры, а также сильный зуд.
Бактерии и вирусы
Инфекционные заболевания кожи проявляются при заражении организма вирусами или бактериями. Они могут протекать совершенно по-разному. Появление красных пятен, при отсутствии зуда, может означать, к примеру, корь или краснуху. Зуд может характеризовать:
Они могут протекать совершенно по-разному. Появление красных пятен, при отсутствии зуда, может означать, к примеру, корь или краснуху. Зуд может характеризовать:
- Скарлатину, которая проявляется как красная шероховатая сыпь и чесотка по всему телу, кроме области кожи вокруг рта. Через неделю кожные покровы начинают отшелушиваться. В последнюю очередь этот процесс затрагивает ладони и пятки.
- Боррелиоз – последствие укуса клещей. Пятнышко от укуса увеличивается до 10 см в диаметре. Постепенно центр покраснения бледнеет, и пятно становится похожим на мишень.
- Опоясывающий лишай, появляющийся из-за вируса ветряной оспы. Это отсроченное последствие ветрянки у детей. Из-за поражения нервных окончаний в области ребер появляются красные, сильно зудящие пятна, а затем и пузырьки на коже.
Грибки
Такие заболевания также называют микозами, их возбудителями являются грибки, попадающие в организм. Часто возникают на фоне общего снижения иммунитета. Микозы достаточно сложны в лечении из-за высокой сопротивляемости грибков к фармакологическому воздействию.
Выделяют три вида грибковых заболеваний кожи:
- Кератомикозы – поражения верхнего слоя кожи (эритразма, подмышечный трихомикоз, отрубевидный лишай и прочее).
- Дерматомикозы – поражения глубоких слоев кожи (эпидермомикоз, фавус, трихофития, микроспория, рубромикоз).
- Кандидозы – поражение слизистых оболочек.
Прочее
Кроме всего вышесказанного, красные пятна и зуд на коже часто вызываются вполне бытовыми причинами, вроде химических или термических ожогов. Также, учитывая современный высокий темп жизни и многочисленные стрессы, покраснения могут быть следствием неправильного питания или перегрузки нервной системы.
Именно из-за такого разнообразия в причинах появления красных пятен на теле, зуда и других неприятных симптомов, в первую очередь всегда стоит обратиться к врачу. Это сэкономит и время, необходимое на лечение, и траты на лечебные препараты, а также поможет избежать неприятных последствий перехода болезни в хроническую форму.
Источник: https://ozude.ru/itching/zudyashhie-krasnye-pyatna-na-tele/
Красное пятно на коже шелушится и чешется
Почему появилось красное пятно на коже, которое шелушится и чешется. Что делать, если все тело покрылось красными зудящими пятнами. Лечение темных и красных пятен на теле у взрослого и ребенка.
Состояние кожи человека отражает все нарушения здоровья, реагируя на них воспалительными реакциями, шелушением или сыпью. Поэтому если у взрослого человека появилось красное пятно на коже, которое шелушится и чешется, то для выяснения происхождения и лечения следует обратиться к дерматологу, ведь только он сможет назначить соответствующую терапию или выписать направление к другому врачу.
Аллергические реакции
Самой простой и распространенной причиной возникновения зудящих красных пятен бывает аллергия. Она появляется в результате воздействия химических (косметика, туалетная вода, моющие средства), биогенных (растительная пыльца, пух) или пищевых раздражителей. Чаще формируется несколько красных зудящих пятен на коже, реже — единичное образование.
Распознать аллергическую реакцию можно по такой симптоматике:
- пятна способны менять расположение;
- кроме крупных очагов имеется сыпь;
- кожа вокруг пятен шелушится;
- очаги имеют слегка опухший вид с нечетким контуром;
- высыпание сопровождается небольшой гипертермией;
- может возникать конъюнктивит или ринит.
Кроме того, могут проявляться такие опасные осложнения, как отек Квинке, спазм бронхов, астма или анафилаксия. Поэтому при обнаружении высыпаний следует принять своевременные меры.
Прежде всего, надо устранить воздействие раздражителя (удалить из рациона определенные продукты, не пользоваться концентрированными моющими средствами).
В случаях, когда красные пятна на теле у взрослого человека опухают и чешутся, назначаются антигистаминные препараты:
- Телфаст,
- Алерон,
- Дезлоратадин,
- Супрастин,
- Кларитин,
- Семпекс.

Чтобы избежать привыкания, препарат меняют через каждые 2 недели. Также слегка облегчить состояние можно травяными отварами (мелиссы, ромашки, шиповника), однако при аллергии, вызванной биогенными факторами, это средства будут неэффективны.
Дерматит
Красные зудящие пятна нередко являются симптомом дерматита. Чаще всего эта болезнь имеет наследственный характер, несколько реже возникает вследствие аутоиммунных заболеваний или развивается на нервной почве.
На наличие дерматита указывают такие признаки:
- шелушение пятен имеет равномерный характер;
- очаги появляются преимущественно на торсе, внутренней поверхности нижних конечностей, шее, кистях рук и пальцах;
- пятна могут чесаться и кровоточить;
- болезнь имеет выраженную сезонность, новые очаги возникают после резкого повышения или понижения температуры;
- патологические образования имеют красноватый или розовый цвет.
Лечение дерматита симптоматическое, поскольку чаще всего он наследуется на генетическом уровне. Оно включает антигистаминные препараты, пребиотики и иммуностимуляторы.
Добиться стойкой ремиссии можно только путем усиления иммунитета. Следует избегать переохлаждений, психотравмирующих ситуаций и нездоровой пищи, поскольку эти факторы способны вызвать дерматит.
Среди препаратов, назначаемых при заболевании, хорошие рекомендации имеют Адвантан и Локоид.
Псориаз
Если тело покрылось на груди, спине, локтях и коленях шелушащимися розовыми пятнами со слегка приподнятой поверхностью, то следует исключить наличие псориаза. Это аутоиммунное заболевание возникает вследствие специфической реакции организма на собственные ткани. Протекает с сильным шелушением, зудом и гиперемией пораженных участков кожи.
Псориаз имеет следующую симптоматику:
- тело покрыто небольшими красными пятнами округлой формы;
- при отсутствии адекватной терапии зоны поражения постепенно увеличиваются;
- очаги поражения сильно шелушатся;
- при прикосновении красное пятно на коже может болеть и зудеть;
- чешуйки похожи на светлые хлопья.

Лечение заболевания комплексное и длительное, включающее витаминно-минеральные препараты, диетическое питание, курсы пребиотиков.
При псориазе категорически запрещено местное воздействие на очаги поражения разнообразными компрессами и мазями, это может еще больше усугубить состояние. Специалист дерматолог в состоянии порекомендовать нужный препарат после тщательного осмотра и обследования пациента.
Розовый лишай
Заболевание мало изучено и нет окончательных выводов о его происхождении и заразности. Обычно сначала появляется одно розовое пятно на спине, бедре или животе (оно именуется «материнская бляшка»). Образование имеет большой диаметр (до 4 см). После этого все тело начинает постепенно покрываться пятнышками поменьше.
Иногда, перед тем как обсыпать, возникает слабость, увеличение лимфоузлов и небольшая гипертермия. Обычно рекомендации врача сводятся к изменению образа жизни, повлекшего заболевание. Следует избегать стрессовых ситуаций, достаточно высыпаться, питаться натуральной пищей. Дополнительно могут быть применены травяные сборы.
Чтобы предотвратить распространение высыпаний надо носить одежду из натуральных мягких тканей, не расчесывать и не тереть мочалкой очаги поражения. Также назначаются мази для местного применения, но даже без всякого лечения болезнь проходит через 2 месяца, если изменить образ жизни и отказаться от пагубных привычек.
Грибковые заболевания
Если на коже обнаружено пятнышко коричневатого или розового цвета с четким контуром, то, вероятней всего, это грибковое поражение. Оно способно затрагивать разные участки тела.
Обычно кожа чешется и шелушится (но заболевание может протекать и без зуда), при этом волосяные стержни обламываются у корня, образуя проплешины. Заболевание заразно и требует изоляции больного и обработки его личных вещей.
Профилактика грибковых заболеваний заключается в соблюдении гигиены, использовании только личных предметов туалета и вещей.
Вегетативные нарушения
В редких случаях красные или розовые пятна с шелушением и зудом могут свидетельствовать патологиях внутренних органов и эндокринных нарушениях. При этом высыпания обычно бывают разные по окраске и локализуются в районах крупных лифмоузлов (на конечностях, груди, животе, реже — на спине или лице).
Вероятность возникновения кожных заболеваний повышается, если человек недосыпает, плохо питается, страдает снижением иммунитета и подвержен влиянию стресса. Существуют состояния, когда больного может обсыпать от «надуманной болезни».
Пациент настолько уверен в существовании заболевания, что у него на самом деле кожа может покрыться мелкой сыпью или пятнами. Очаги могут шелушиться, зудеть или болеть в зависимости от того, что представил себе неврастеник.
Лечение такой патологии осуществляется совместными усилиями дерматолога и психолога.
Иногда врач с первого взгляда по ряду характерных признаков может поставить диагноз и назначить лечение, поэтому лучше не заниматься самолечением, а сразу обратиться за квалифицированной помощью.
Лечение кожных высыпаний
Крайне нежелательно без выяснения диагноза и причины заболевания начинать применение фармакологических препаратов, особенно на основе гормонов. Это может не только не ускорить выздоровление, но и усугубить процесс.
Показанием для применения таких мазей в некоторых случаях являются атопический дерматит и псориаз. Это сильнодействующие средства, применимые только при аутоиммунных заболеваниях, к тому же они могут видоизменить картину болезни настолько, что и опытный дерматолог не в состоянии будет ее распознать. Гормоны вызывают привыкание, и затем другие средства будут уже неэффективны.
Существуют щадящие методы облегчения состояния:
- при пятнах аллергического происхождения можно применить мазь Радевит;
- если причина высыпаний не ясна, то можно уменьшить гиперемию и зуд при помощи крема Фенистил;
- при экзематозных пятнах можно применить Ирикар, а при псориазе — Псориатен;
- следует исключить продукты и косметические препараты, которые могут провоцировать аллергию;
- избегать стрессовых ситуаций, а если не удается успокоиться самостоятельно, то можно принимать седативные препараты (Ново-Пассит, Персен).

Изредка красные пятна, которые не обнаруживают зуда и шелушения могут быть очень опасны, поскольку указывают на атипичное состояние. В этом случае желательно обратиться в лечебное учреждение как можно раньше, чтобы пройти диагностику, а при положительном результате вовремя провести необходимое лечение во избежание опасных для жизни осложнений.
Источник: https://RusMeds.com/krasnoe-pyatno-na-kozhe-shelushitsya-i-cheshetsya
Высыпания на коже шелушатся и чешутся
Автор admin На чтение 23 мин. Просмотров 5 Опубликовано
Сыпь на коже: как по высыпаниям определить, чем болеет человек
Кожа человека самый большой орган, который, как лакмусовая бумажка, отображает то, что происходит внутри организма. Любое высыпание — это первый признак заболевания или инфекции, поэтому не стоит медлить, если на теле появилась сыпь. Обратиться с кожными высыпаниями нужно к дерматологу, а если сыпь проявилась в области половых органов — к гинекологу или урологу.
высыпания, сыпь
» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/01/vyisyipaniya-syip.jpg?fit=450%2C300&ssl=1?v=1572898589″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/01/vyisyipaniya-syip.jpg?fit=828%2C550&ssl=1?v=1572898589″ src=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/01/vyisyipaniya-syip-828×550.jpg?resize=790%2C525″ alt=»высыпания, сыпь» width=»790″ height=»525″ srcset=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/01/vyisyipaniya-syip.jpg?w=828&ssl=1 828w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/01/vyisyipaniya-syip.jpg?w=450&ssl=1 450w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/01/vyisyipaniya-syip.jpg?w=768&ssl=1 768w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/01/vyisyipaniya-syip. jpg?w=894&ssl=1 894w» sizes=»(max-width: 790px) 100vw, 790px» data-recalc-dims=»1″/>
jpg?w=894&ssl=1 894w» sizes=»(max-width: 790px) 100vw, 790px» data-recalc-dims=»1″/>
Виды сыпи и причины ее появления
Сыпь — это визуальное изменение структуры и цвета кожного покрова, для неё характерны покраснение, зуд, шелушения и даже боль. Ореол высыпания, не смотря на внешнюю целостность, состоит из отдельных элементов, к которым относятся:
В зависимости от локализации кожной сыпи можно определить источник проблемы. В частности:
Какой вид сыпи характерен для аллергии
Высыпания на коже при аллергии вызваны вовсе не иммунной реакцией крови на элементы аллергии. Всему виной гаптены — простые химические соединения, не обладающие иммуногенностью. Но они имеют свойство соединяться с белком-носителем. Прикрепляясь к макромолекуле, новообразовавшийся комплекс синтезирует иммуноглобулины. Организмом он воспринимается как инородный, провоцируя повышение уровня лейкоцитов. В итоге кожа покрывается красными пятнами разных размеров и разной локализации.
Аллергическая сыпь характеризуется следующими характеристиками:
Самая распространённая форма сыпи при аллергии — крапивница. По внешнему виду она напоминает розовые пятна, появляющиеся на коже после контакта с крапивой. Крапивница — это реакция на пыльцу, косметику, пыль. Часто локализуется на сгибах локтей, коленей и запястья. Сопровождается сильным зудом и шелушением кожи.
В зависимости от аллергена сыпь имеет следующие виды:
Аллергическая сыпь бывает 4 видов: пищевая, контактная, респираторная и дыхательная. Самые большие аллергики —дети. Следует помнить, что не все продукты, употребляемыми взрослыми, подходят детям.
Нельзя сыпь у ребёнка оставлять без внимания. Самой опасной является сыпь, вызванная менингококковой инфекцией. Внешне она напоминает пищевую аллергию, но при этом повышается температура тела. Лучше перестраховаться, и при любом высыпании у малыша необходимо обращаться к врачу.
Инфекционная сыпь: характерные черты и отличие от аллергических высыпаний
Отличительные черты аллергической сыпи — везикул (капсул с жидкостью внутри), папул (зернообразных уплотнений) и пустул (пузырьков с гноем). У инфекционной сыпи эти симптомы есть.
У инфекционной сыпи эти симптомы есть.
Различные инфекции и вирусы, попадая в организм, повреждают, прежде всего, слизистую оболочку, а также кожный покров. В отличие от аллергической сыпи, инфекционной сыпи всегда сопутствует повышение температуры тела.
Также характерные признаки инфекции:
Сыпь при инфекции не вызывает зуд, но прикосновение к ней вызывает боль. Причиной высыпаний являются следующие заболевания:
Существует эффективный тест, позволяющий отличить менингококковую сыпь от других высыпаний. Нужно взять стакан, перевернуть его, надавить на место высыпания и немного повертеть, пока кожа вокруг не побелеет. Если кожа побледнеет и на месте сыпи, значит, дело не в менингококковой инфекции. В случае сохранения того же цвета сыпи следует немедленно вызывать скорую.
Сыпь, вызванная болезнями крови и сосудов
Сыпь при заболеваниях крови или сосудов вызывается повреждением стенок капилляров, в результате чего на поверхности кожи появляются петехии – маленькие ярко-красные точки. В отличие от обычных кровоизлияний, сыпь при болезнях крови не меняет цвета при надавливании. На заболевание указывают и другие признаки:
К заболеваниям, вызывающим геморрагическую сыпь, относят:
Идиопатическая тромбоцитопеническая пурпура (болезнь Верльгофа) — заболевание крови, при котором мелкие артерии и капилляры перекрываются тромбами. В основном встречается в детей, особенно новорождённых. Болезнь имеет аутоиммунные причины неясной этимологии. Т.е. собственные иммунные клетки воспринимают тромбоциты как инородное тело и атакуют их. Сыпь безболезненная, возникает как реакция на введение какого-либо медикамента, локализуется на месте инъекции.
Гемобластоз. Это злокачественная опухоль, возникающая очень часто в детском возрасте. Сыпь имеет несколько видов:
Во всех случаях высыпания вызывают сильнейший зуд. Анализы крови при гемобластозе показывает значительное увеличение количества лейкоцитов из-за снижения иммунитета. Гемоглобин падает, лимфоузлы увеличиваются. Показатели тромбоцитов падают, ребёнок быстро утомляется. Главная причина сыпи при заболеваниях крови или сосудов — это снижение количества тромбоцитов и нарушение синтеза белка, участвующего в тромбообразовании. Такая сыпь возникает и при приёме лекарств, способствующих разжижжению крови (Аспирин, Варфарин, Гепарин).
Гемоглобин падает, лимфоузлы увеличиваются. Показатели тромбоцитов падают, ребёнок быстро утомляется. Главная причина сыпи при заболеваниях крови или сосудов — это снижение количества тромбоцитов и нарушение синтеза белка, участвующего в тромбообразовании. Такая сыпь возникает и при приёме лекарств, способствующих разжижжению крови (Аспирин, Варфарин, Гепарин).
Диабетическая ангиопатия. Это нарушение пропускной способности сосудов нижних конечностей, провоцируемое сахарным диабетом 1 и 2 типа. Из-за болезни стенки сосудов истончаются, становятся хрупкими. Это вызывает дистрофию кожных покровов. На коже появляются язвочки и эрозии.
Сыпь, вызванная проблемами с органами пищеварения
Состояние кожи во многом зависит от работы внутренних органов. С помощью карты высыпаний на лице можно определить, в каких органах имеются неполадки.
Высыпания при заболеваниях печени
На ранних стадиях болезни печени практически никак себя не проявляют. Самым ранним симптомом являются специфические кожные высыпания. Они вызываются повышением в крови количества желчной кислоты, что вызывает общую интоксикацию организма. Кожа приобретает жёлтоватый оттенок.
При холестазе (закупорке желчных путей) сыпь локализуется на ступнях и ладонях, имеет вид следов словно от ожога. При циррозе погибают клетки печени, всё тело покрывается пятнами. Паразитные заболевания печени вызывают высыпания, напоминающие крапивницу. Они локализуются в поясничной области и на животе.
Также характерно сочетание сыпи и сосудистых звёздочек, которые вызывают сильный зуд, который усиливается по ночам. Приём антигистаминов (препаратов против аллергии) не вызывает облегчения. Повышение билирубина придаёт коже желтоватый оттенок.
Высыпания при заболеваниях кишечника
Если содержимое кишечника плохо удаляется из организма, то часть токсинов начнёт проникать в кровь. Организм начинает сам избавляться от ядов через систему выделения. Из-за этого состояние кожи ухудшается, для неё становится характерным:
После новогодних праздников многие отмечают ухудшение состояния кожи, наблюдают у себя незначительные высыпания, которые проходят сами собой. Они связаны с загрязнением организма токсинами, вызванными приёмом большого количества тяжёлой пищи.
Сыпь при заболеваниях поджелудочной железы
Поджелудочная железа регулирует секреторные функции, поэтому нарушение в работе органа сказывается на состоянии кожи. При обострении панкреатита вокруг пупка локализуются геморроидальные (похожие на синяки) высыпания, сама кожа приобретает мраморный оттенок. Крапивница располагается по всему телу полосами, также заметны красные “капли” на коже – сосудистые аневризмы. Чем больше красных выступающих точек на теле, тем интенсивнее проходит заболевание.
Сыпь на нервной почве
Стрессы, нервное перенапряжение нередко вызывают кожную сыпь. Под воздействием стрессовой ситуации угнетается иммунитет. Организм тратит свои ресурсы на поддержание нормального состояния внутренних органов. По этой причине обостряются ранее скрытые заболевания. Также ослабление иммунитета провоцирует крапивницу – мелкую сыпь, похожую на реакцию эпидермиса на прикосновение крапивы. По-другому эта патология называется нервной экземой. Она, в отличие от обычной аллергической реакции, сопровождается следующими симптомами:
Обычно нервная экзема возникает после травмирующей ситуации либо сильного стресса. Лечение кожной сыпи кремами или лекарствами не помогает. Улучшение наступает только после нормализации жизненной ситуации. Зуд крапивницы на нервной почве успокаивают ванны с морской солью, которые также хорошо действуют на нервную систему.
Высыпания на коже при гинекологических проблемах
Состояние детородных органов у женщины тесно зависят от гормонального фона. Многие заболевания (миома матки, киста яичника, эндометриоз) вызываются гормональным дисбалансом, в частности, соотношением андрогенов (мужских половых гормонов)и женских половых гормонов, о чём прежде всего просигнализирует специфическая сыпь на коже. Андрогены, в частности, тестостерон и ДГТ (дигидротестостерон), производятся у женщин надпочечниками и яичками. Клетки, выстилающие сальные железы кожи, имеют рецепторы андрогенов. При повышении количества гормонов рецепторы реагируют, и кожа выделяет больше сала, создавая питательную базу для бактерий. Причём ДГТ начинает производиться надпочечниками ещё до начала полового созревания, поэтому у подростков, особенно у девушек, высыпания наблюдаются уже лет с 10-12.
При поликистозе яичников у женщины падает количество женских гормонов эстрогена и прогестерона и резко возрастает уровень андрогенов. У женщины вместе с нарушением менструального цикла появляются сильные “подростковые” угри на лице и груди. В паху, подмышках и вокруг шеи заметно потемнение кожи. Также женщина отмечает повышенную волосатость ног, рук, над губой. Всё это связано с гормональным дисбалансом.
Повышение уровня женских гормонов также сказывается на состоянии кожи. Помимо прыщей на лице и теле, переизбыток эстрогена делает кожу вялой и тусклой. Она словно теряет тонус. Также отмечается снижение уровня сахара в крови и увеличение количества тромбоцитов.
Повышение прогестерона также не проходит бесследно. Кожа имеет прогестероновые рецепторы, которые реагируют на рост гормона увеличением выработки кожного сала вплоть до появления жирной себореи. Волосяная часть головы покрывается корочками, на лице и теле появляются розовые пятна, кожа на которых шелушится и отслаивается. У подростков лицо покрывается буграми, которые при надавливании выделяют жидкий сальный секрет.
У младенцев также бывает гормональная сыпь, которая может сильно напугать молодую маму. Это так называемый неонатальный цефалический пустулёз. Возникает он оттого, что малыш начинает жить отдельно от тела матери, и для него это серьёзный гормональный шок. Секреция сальных желез увеличивается, протоки закупориваются, что создаёт благоприятные условия для деятельности микробов.
Также организм новорождённого избавляется от гормонов, которые ему поставляла мама в период беременности. Помимо высыпаний на коже, у девочек набухает грудь, наблюдаются выделения из влагалища. У мальчиков отекает мошонка и пенис. Все эти симптомы проходят сами собой спустя несколько дней. Маме нужно следить, чтобы малыш не потел, чтобы на коже не размножались бактерии.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Источник
Виды красных пятен на коже ног при различных заболеваниях
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Существует множество заболеваний, которые сопровождаются высыпаниями на нижних конечностях. Виды красных пятен на ногах зависят от факторов, которые их вызвали. Все пятна делятся на:
Если в коже изменяется уровень пигмента, то это приводит к появлению гиперемированных зон. Пигментация может быть от бледно-розовой до темно-красной и шоколадной. Такие изменения называют веснушками, лентиго и хлоазмами.
Также на теле могут быть участки кожи, которые не содержат пигмента. Их называют витилиго или лейкодерма. Возникают при сифилисе, брюшном или сыпном тифе, псориазе, отрубевидном лишае.
Красные пятна на ногах чешутся
Многие люди, подверженные различным высыпаниям, сталкиваются с такой проблемой, когда красные пятна на ногах чешутся. Данный симптом может указывать на такие патологические состояния:
Вышеперечисленные заболевания встречаются чаще всего. Каждый отдельный случай требует тщательной диагностики и лечения.
Красные шелушащиеся пятна на ногах
При проникновении в организм патогенных микроорганизмов или развитии аутоиммунных заболеваний, очень часто появляются красные шелушащиеся пятна на ногах. Симптомы могут быть связаны с такими факторами:
Если красное высыпание шелушится, но не вызывает болезненных ощущений, то скорее всего это розовый лишай Жибера. Данное заболевание не заразно, возникает при ослабленной иммунной системе и после перенесенных простудных заболеваний. Еще одна распространенная причина покраснения и шелушения – это псориаз. Неприятные симптомы возникают и при грибковых заболеваниях.
Красные пятна на ногах болят
Любые изменения кожного покрова бросаются в глаза, независимо от их сопутствующей симптоматики. Если вы столкнулись с такой проблемой, что красные пятна на ногах болят, то это может быть вызвано такими причинами:
Независимо от причины изменения кожных покровов, болевые симптомы требуют тщательной диагностики и лечения.
Красные шершавые пятна на ногах
Чаще всего красные шершавые пятна на ногах связаны с такими причинами:
Неприятное состояние может быть вызвано сезонной или пищевой аллергией. В этом случае, кроме высыпаний наблюдается общая слабость, повышенная слезоточивость, кашель, насморк и незначительное повышение температуры тела. Для лечения используют антигистаминные препараты, как для внутреннего, так и наружного применения.
Красное пятно на ноге похожее на ожог
Дерматологическая реакция, при которой красное пятно на коже похоже на ожог вызывает настоящую панику. И это не удивительно, поскольку подобное состояние может быть связано с такими серьезными причинами, как:
Красные ожоговые пятна на теле могут возникать и в таких случаях:
Независимо от причины кожных изменений, не стоит оставлять их без внимания. Поэтому следует обратиться к дерматологу и пройти комплексную диагностику, лечение.
Красные сухие пятна на ногах
Если появились на ногах красные сухие пятна, то это может быть связано с такими факторами:
Рассмотрим более детально возможные причины появления гиперемированных сухих участков на нижних конечностях:
Эпидермис чувствителен к воздействию как внешних, так и внутренних факторов. Тело остро реагирует на неправильный уход и использование раздражающих косметических препаратов.
Красно-белые пятна на ногах
Медицине известно множество заболеваний, которые сопровождаются красно белыми пятнами на ногах, рассмотрим основные из них:
Подобные симптомы наблюдаются при грибковых инфекциях, которые перешли в хроническую форму. Красно белые пятна на ногах могут быть симптомом заболеваний печени, нарушения выработки желчи, патологий желчевыводящих путей.
Для установления причины болезненного состояния пациенту назначают комплекс диагностических исследований. В первую очередь лабораторные анализы и УЗИ. В обязательном порядке проводится анализ на гормоны, так как гормональные изменения также могут спровоцировать патологические симптомы. Лечение полностью зависит от причины расстройства.
Пятно на ноге с красным ободком
Сталкиваясь с такой проблемой, как пятно на ноге с красным ободком, в первую очередь подозрения падают на такие дерматологические заболевания:
В большинстве случаев это признак дерматита, который может быть как контактным, так и пероральным (употребление продуктов, медикаментов). На начальном этапе на конечностях формируются высыпания с красным ободком, они не болят и не чешутся. В случае контактного поражения сыпь превращается в волдыри с жидкостью, которые лопаются и покрываются корочками.
При обнаружении любых высыпаний на коже следует обратиться за медицинской помощью. Дерматолог поведет диагностику и выявит наличие сопутствующей симптоматики. После этого будет назначено комплексное лечение, которое устранит кожные дефекты и причину их появления.
Красное пятно на ноге с четкой границей
Кожные реакции отображают на себе общее состояние организма. Красное пятно на ноге с четкой границей может быть связано с различными факторами. Чаще всего это такие причины:
Под грибковыми заболеваниями подразумевают лишаи. Так, розовый лишай – это воспалительная реакция вирусного происхождения. Круглые высыпания характерны для стригущего лишая и ряда других грибковых патологий.
При вирусных заболеваниях на коже появляются высыпания в виде пузырьков с прозрачной жидкостью. Постепенно они лопаются и на теле формируются дефекты с четкими краями и красной корочкой. Подобные симптомы наблюдаются после укуса клеща, то есть инфицировании спирохетами Borrelia burgdorferi, вызывающими болезнь Лайма.
При аллергических реакциях сыпь может быть разной формы и локализовать не только на ногах, но и на других участках тела. При этом на разные аллергены возникают разные реакции. Своевременное обращение за медицинской помощью позволяет выявить причину болезненного состояния и начать его лечение.
Красное пятно на ноге с уплотнением
Появление такого симптома как красное пятно на ноге с уплотнением, является тревожным сигналом, который нельзя оставлять без внимания. Подобное наблюдается при укусах насекомых, ношении тесной одежды или обуви, аллергических реакциях. Некоторые лекарственные препараты приводят к появлению на нижних конечностях гиперемированных уплотнений.
Дерматологические реакции возникают при кровоизлиянии в верхние слои кожи. Из-за воспалительного процесса стенки сосудов расширяются и на теле появляются изменения. Если сыпь зудит и вызывает болезненные ощущения, то это может быть экзема, псориаз, лишай или дерматит. Если есть шелушение и зуд, то это указывает на розеолу, сифилис, васкулит, заболевание Боуэна.
Еще одна возможная причина болезненного состояния – это гемангиома. Данное заболевание относится к онкологическим, и без своевременного лечения может перейти в рак. Еще одна возможная причина – это гемосидероз. Данная патология довольно редкая, начинается с поражения ног, и постепенно переходит на другие участки тела.
Красные пятна на ногах с пузырьками
Существует множество заболеваний, которые сопровождаются таким симптомом, как красные пятна на ногах с пузырьками. Это могут быть различные аллергические реакции и даже редкий буллезный пемфигоид. Рассмотрим самые распространенные причины пузырьковых высыпаний:
Каждая из перечисленных патологий требует тщательной дифференциальной диагностики и своевременного лечения.
Красные водянистые пятна на ногах
Довольно неприятный симптом, с которым хотя бы раз, но сталкивался каждый – это красные водянистые пятна. На ногах они появляются при аллергических реакциях, ношении неудобной обуви, ожогах (химические, солнечные). При этом сам волдырь не представляет опасности, но повреждение его кожицы приводит к образованию ранки. А открытая рана на ногах – это доступ к ней болезнетворных микроорганизмов и высокий риск развития инфекции.
Основные причины появления волдырей на ногах:
Кроме вышеперечисленных причин, красные водянистые образования на ногах могут быть мозолями. Они обычно формируются на косточках, пальцах или стопах. Их появление связано с ношением неудобной обуви или одежды. Лечение можно провести в домашних условиях. Для этого участки поражения следует обработать любым средством для дезинфекции (перекись, йод, зеленка) и заклеить антибактериальным пластырем. Если образование имеет большие размеры, то с помощью стерильной иглы его следует аккуратно проткнуть, освободить от внутренней жидкости и обработать местным антибиотиком.
Красные пятна на ногах в виде укусов
На сегодняшний день медицине известно множество причин, из-за которых появляются красные пятна на ногах в виде укусов. Если подобные высыпания дают о себе знать в теплое время года, то основная причина – это насекомые. А вот в холодное время года кожные изменения могут быть связаны с такими факторами:
Все вышеперечисленные причины болезненного состояния требуют тщательного изучения и дифференциального подхода в диагностике.
Симметричные красные пятна на ногах
Столкнувшись с такой проблемой, как симметричные красные пятна на ногах, следует немедленно обратиться к дерматологу. Подобные высыпания зачастую указывают на такие серьезные проблемы, как:
Своевременно обращение за медицинской помощью позволит установить причину болезненного состояния и устранить ее.
Красное пятно с корочкой на ноге
Многие проблемы в организме проявляются различными изменениями кожного покрова. Самый распространенный признак – это появление высыпаний, которые могут быть разной формы, размера и, конечно же, локализации. При этом красное пятно с корочкой на ноге чаще всего связано с такими факторами:
То есть высыпания на коже, независимо от их формы и размера, могут быть симптомом различных заболеваний. Своевременное обращение за медицинской помощью позволит выявить патологию и начать ее лечение.
Красные пятна на ногах при диабете
Различные заболевания эндокринной системы, а особенно сахарный диабет, вызывают тяжелые метаболические нарушения. Это оказывает негативное воздействие на функционирование всех внутренних органов. Также перестают нормально работать и кожные покровы. Красные пятна на ногах при диабете могут быть вызваны такими заболеваниями:
Механизм их появления связан с замедлением обменных процессов в эпидермисе. Из-за этого в тканях скапливаются вредные токсины. Так как организм не в состоянии быстро от них избавиться, они вызывают кожные реакции.
Красные пятна на ноге при варикозе
Такая патология как варикоз, является самостоятельным заболеванием сосудов, которые транспортируют кровь к сердцу. В некоторых случаях протекает с другими болезнями или является их осложнением. При варикозе больше всего страдают вены в легко сдавливаемых и подвижных тканях: ноги, слизистая пищевода, прямая кишка, семенной канатик.
Красные пятна на ноге при варикозе являются одним из симптомов патологического процесса. Поскольку нарушение имеет прогрессирующий характер, то не редко вызывает необратимые изменения кожи, мышц, тканей, подкожных вен. Если с каждым днем высыпаний становится все больше, то это указывает на усугубление болезни.
Для лечения и предупреждения серьезных осложнений, следует обратиться к дерматологу и флебологу. Улучшить состояние кожных покровов можно и самостоятельно. Для этого рекомендуется нормализовать массу тела, регулярно заниматься лечебной гимнастикой, носить компрессионное белье и принимать венотоники.
Красное пятно на ноге после укуса
По своей симптоматике укусы насекомых имеют много общего с дерматологическими заболеваниями и аллергическими реакциями. Красное пятно на ноге после укуса можно легко спутать с симптомами дерматита или ожогом от крапивы. Но, не смотря на этого, укусы отличаются от кожных патологий. Выделяют такие признаки нападения насекомых:
Укусы могут быть как безвредными и проходить через пару часов после появления, так и весьма опасными, провоцируя отеки, кровоизлияния и другие осложнения. Все кожные расстройства после укусов разделяют на несколько групп по внешним признакам и возможным последствиям:
Кроме насекомых, появление дефектов на ноге может быть связано с укусом клещей, ядовитых пауков, скорпионов или сколопендр. Такие повреждения представляют серьезную опасность. Также не стоит забывать, что если укус не вызывает выраженных осложнений, то с ним в кровь могут быть занесены опасные инфекционные возбудители.
Существует определенная зависимость: ярко выраженные и болезненные повреждения крайне редко вызывают заражение, в то время как менее заметные укусы являются более опасными. Если после предположительного укуса насекомого или другого членистоногого на теле появилась сильная отечность, сыпь, головные боли и головокружение, резкое снижение давление, учащенное сердцебиение или затрудненное дыхание, то следует немедленно обратиться за медицинской помощью.
Красные пятна на ногах после душа
Многие люди сталкиваются с такой проблемой, как красные пятна на ногах после душа. При этом высыпания могут давать о себе знать как после теплых, так и более прохладных водных процедур. Причины их появления чаще всего связаны с такими факторами:
Как правило, красные высыпания после гигиенических процедур связны со снижением эффективности работы симпатического (сужение сосудов) и парасимпатического (расширение сосудов) звеньев вегетативной нервной системы, которая отвечает за работу внутренних органов, в том числе и кровеносных сосудов, желез внутренней и внешней секреции.
Неравномерные высыпания на нижних конечностях могут указывать и на кожные или, к примеру, венерические заболевания. Для их диагностики и лечения следует обратиться к дерматологу.
Красные пятна на ногах после сауны
Воздействие на тело повышенных температур – это одна из причин различного рода высыпаний. Красные пятна на ногах после сауны, как правило, связаны с активной работой подкожной капиллярной сетки, которая активизируется при тепловой процедуре.
Существует ряд рекомендаций, которые позволяют свести к минимуму риск дерматологических проблем во время банных процедур:
Если покраснения незначительные и их не слишком много, то паниковать не стоит. Достаточно выйти из сауны в более прохладное помещение. Это поспособствует снижению скорости кровеносного потока, восстановится частота сердечных сокращений и придет в норму давление.
Красные пятна на ногах после бритья
Удаление ненужных волос с помощью бритвы по-прежнему остается самым популярным и доступным методом эпиляции. Красные пятна на ногах после бритья, впрочем, как и на других участках тела, чаще всего являются раздражением кожного покрова. Проводят бритвой по телу, снимается верхний слой эпидермиса, поэтому сыпь – это вполне нормальная реакция.
Неприятные симптомы могут возникать при использовании косметических средств для бритья или для ухода за кожей после процедуры. То есть покраснение возникает не только из-за раздражения, но и при использовании специальной пены, различных лосьонов, масел или увлажняющих кремов.
Самым простым способом для предупреждения подобной реакции является выбор другого способа эпиляции. Если же вы все-таки отдаете преимущество бритью, то следует придерживаться таких простых правил, которые защитят кожу от покраснений и высыпаний:
Кроме вышеперечисленных рекомендаций, обеспечьте коже достаточное увлажнение. Не забывайте про солнцезащитный крем, так как ультрафиолетовое излучение при попадании на воспаленные ткани провоцирует гиперпигментацию.
Красные пятна на ногах от мороза
Аллергия на холод – это довольно редкое заболевание. Красные пятна на ногах от мороза являются одним из симптомов данной патологии. Признаки неприятного состояния чаще всего проявляются в сырую погоду, при пониженной температуре, при контакте с холодной водой.
Основная причина высыпаний – это неправильная работа клеток-мастоцитов, расположенных под поверхностью кожи. Они защищают ткани от травм, инфекций и болезней. При аллергии на холод мастоциты появляются из-за резких перепадов температуры. Подобное состояние чаще всего возникает при истощении иммунной системы, которая неправильно реагирует на любые внешние раздражители.
Если подобные реакции часто дают о себе знать, то следует обратиться за медицинской помощью. Лечение состоит из укрепления иммунной системы.
Красные пятна на ногах после алкоголя
Один из симптомов интоксикации спиртосодержащими напитками – это красные пятна на ногах. После алкоголя они проявляются в течение пары часов, а то и 1-2 дней и выступают острой реакцией организма на вещества, которые входят в состав хмельного напитка. В большинстве случаев неприятное состояние связано с воздействием этанола (соединения спирта и водорода). Расстройство наблюдается при употреблении искусственных смесей с различными ароматизаторами и добавками. Сильными аллергенами являются хмель и дрожжи, которые используются в производстве алкоголя.
Красные пятна на ногах от алкоголя, то есть своеобразная аллергическая реакция, может быть как приобретенной, так и наследственной. В последнем случае человек вообще не может употреблять спиртное, так как возникают резкие реакции.
Симптомы аллергии на алкоголь:
Для предупреждения болезненного состояния следует отказаться от алкоголя. Если аллергия дала о себе знать в острой форме, то рекомендуется промыть желудок и провести симптоматическую терапию с приемом антигистаминных препаратов.
Красные пятна на ноге после перелома
Такой симптом, как красные пятна на ноге после перелома может возникать из-за множества причин. Очень часто при переломе нижних конечностей происходит тромбоз глубоких вен голени. Болезнь начинает особо остро проявляться при длительной обездвиженности и ношении гипсовой повязки. Постепенно тромбы рассасываются, но клапаны остаются поврежденными. Из-за расширенных сосудов на ногах возникает пигментация.
Еще одна возможная причина кожной реакции – это контактный дерматит, вызванный длительным ношением гипса и входящих в его состав химикатов. Если конечность длительное время находится на вытяжке, то есть в подвешенном состоянии, то кроме сыпи могут появляться красные волдыри. Давление гипсовой повязки может стать причиной нарушения кровообращения тканей и подкожной клетчатки.
В любом случае болезненные симптомы требуют медицинской помощи. Для этого следует обратиться к дерматологу, травматологу и флебологу. После комплексной диагностики, будет назначено наиболее подходящее лечение.
Красные пятна на ногах при ВИЧ
Одно из самых опасных вирусных заболеваний, разрушительно воздействующих на иммунную систему человека – это вирус иммунодефицита. Красные пятна на ногах при ВИЧ являются одним из симптомов патологии. Высыпания возникают и на других участках тела, при этом вид сыпи полностью зависит от действия провоцирующих факторов.
Кожные изменения при ВИЧ имеют паразитарно-вирусный характер. Чаще всего у больных диагностирую такие патологии:
Довольно распространенными при иммунодефиците являются и вирусные высыпания. Чаще все у пациентов выявляют такие дерматологические проблемы:
Именно сыпь является первым признаком заражения. Но в большинстве случаев такие симптомы остаются незамеченными, поэтому заболевание прогрессирует.
Источник
Шелушащиеся пятна на коже тела не чешутся, что делать
Не каждый человек может похвастаться полным отсутствием кожных проблем, у некоторых людей на коже присутствуют шелушащиеся пятна различных размеров и цветов. Такие пятнышки появляются на любых участках тела. Их наличие может быть признаком аллергической реакции, а иногда свидетельствует об опасных сбоях в работе организма. Поэтому нельзя игнорировать любое патологическое изменение дермы. Настоятельно рекомендуется незамедлительно посетить дерматолога.
Причины появления шелушащихся пятен на теле
Состояние кожного покрова человека зависит от множества различных факторов. Для успешного лечения шелушащихся пятен необходимо выяснить, почему возникла проблема. Кожная сыпь может возникнуть как из-за вредного влияния факторов внешнего характера, так и из-за наличия скрытого заболевания.
К внешним источникам высыпаний относятся аллергия на раздражитель, неправильный уход за кожей, длительное пребывание под прямыми лучами солнца или на холоде.
Из внутренних причин наиболее распространены такие как обезвоживание, недостаток витаминов, аллергическая реакция на медицинские препараты и продукты питания. К более опасным виновникам шелушения относятся грибковые болезни, аутоиммунные патологии и присутствие паразитов. Так же чрезмерная сухость дермы и появление пятен может быть одним из симптомов заболевания внутренних органов или венерической болезни. Сыпь на коже появляется и из-за инфекции или сбоев в работе ЦНС.
Рассмотрим основные причины возникновения шелушащихся пятен на теле у взрослого человека более подробно.
Венерические болезни
Шелушащиеся пятна на теле — один из первых признаков венерической болезни. Кожная патология возникает у людей при переходе сифилиса во вторичную стадию. Болезнь перетекает в такую форму через 3 месяца, если лечение не было произведено на должном уровне, либо в процессе терапии использовались препараты низкого качества.
В ходе прогрессирования болезни возбудитель поражает все системы организма. Результатом являются характерные пятна на дерме. Они распределяются по всему телу. Пятна сначала имеют светло-алый цвет, постепенно становятся темнее – бурыми или синюшными.
Аллергия
Аллергия может возникнуть на внешний раздражитель (бытовая химия, средства личной гигиены, косметика), быть следствием длительного медикаментозного лечения или употребления в пищу продукта-аллергена. При аллергической реакции кожа сильно воспаляется и становится красной, на дерме четко видны высыпания, может наблюдаться отечность. Характер сыпи бывает различным – это могут быть красные пятна либо светлые пузырьки на воспаленных участках тела. Как правило, высыпания покрывают лицо, шею, руки и ноги.
При аллергии каждое сухое пятно на коже шелушится и сильно зудит. Расчесывание пораженных мест приводит к болезненным ранам. Но у некоторых людей при аллергической реакции шелушащиеся пятна на коже не чешутся, поэтому довольно тяжело определить настоящую причину шелушения.
Грибковые поражения кожи
Возможная причина распространения по телу шелушащихся пятен – грибок. Активное размножение его возбудителя под дермой приводит не только к чрезмерной сухости и образованию пятен различного характера, но и возникновению глубоких трещин и экзем.
Кожные высыпания появляются при следующих грибковых болезнях:
- Лишай. При разноцветном лишае шея, грудь и спина покрываются красными или светло-коричневыми пятнышками, которые шелушатся. После их полного отшелушивания остается здоровая светлая дерма;
- Эпидермофития. На начальной стадии заболевания грибком поражаются ногти, наблюдаются сухие пятна на руках, которые шелушатся. Затем пятнышки появляются под грудью и в области половых органов;
- Псевдомикоз. При такой патологии дерму в области груди, бедер и половых органов поражают красные или бурые пятна. При попадании влаги больные участки сильно чешутся, может беспокоить жжение.
Любое из вышеперечисленных заболеваний возникает не только при инфекционном заражении, но и при ослабленном иммунитете, хронических патологиях и несоблюдении гигиенических условий.
Инфекционные заболевания
Если сухие пятна на теле шелушатся, они могут быть симптомом заражения опасной инфекционной болезнью. К шелушению приводят следующие инфекции:
- Сикоз. Заболевание возникает в результате заражения волосяных фолликулов стафилококками или стрептококками из-за отсутствия должной гигиены. Поражению подвергается голова, подмышечные впадины, область гениталий;
- Опоясывающий герпес. Инфекция, спровоцированная вирусом ветрянки, поражает кожные покровы на лице, в области ребер и груди. Круглые пятна на коже шелушатся и лопаются, доставляя болевые ощущения и оставляя язвенные раны;
- Пузырьковый лишай. Такая инфекция возникает из-за заражения вирусом герпеса. Пятна в виде пузырьков локализуются на губах. Когда они лопаются, остаются ранки, покрывающиеся желтой корочкой.
Помимо вышеперечисленных заболеваний шелушащиеся пятна появляются от клещевого укуса, в результате чего происходит занесение под дерму болезнетворных микроорганизмов. Пораженная кожа сильно чешется и болит.
Паразиты
Наличие в организме паразитов так же является распространенной причиной кожных патологий. Так, при чесотке красные пятнышки покрывают руки, живот и бедра. Причина болезни — чесоточный клещ, который откладывает под кожей свои яйца.
Такой клещ как железница угревая приводит к демодекозу, при котором сыпь покрывает лицо. Паразитарные болезни сопровождаются сильнейшим зудом. Чтобы пятна на теле не зудели, требуется не только применять лечебные мази наружно, но и избавиться от первопричины их появления – вывести паразитов. Когда пятна на коже шелушатся, но не чешутся, то велика вероятность, что шелушение не из-за паразитарной болезни.
Аутоиммунные патологии
Одна из причин появления на теле не зудящих пятен — аутоиммунные патологии. Они являются результатом сильнейших сбоев иммунной системы и поражения всех внутренних органов.
Так, если красные пятнышки на лице и руках шелушатся, но не чешутся, можно утверждать о наличии системной красной волчанки. Другая распространенная болезнь, сопровождаемая пятнами на теле – псориаз. При такой патологии пораженные участки дермы не только шелушатся, но и кровоточат. Сухие пятна покрывают руки, шею и спину и при болезни Вагнера.
Нарушение работы вегетативной нервной системы
Шелушащиеся пятна на дерме могут свидетельствовать о сбоях ЦНС. К таким последствиям приводит множество факторов. Это может быть стрессовая ситуация, спровоцированная длительными переживаниями, страхом, стыдом.
Продолжительный стресс способен перерасти в затяжную депрессию. Из-за сильного нервного перенапряжения нарушается работа центральной нервной системы. Это негативно влияет на все остальные системы организма, из-за чего у человека наблюдается чрезмерная сухость дермы, на теле появляются пятна, которые шелушатся.
Виды пятен
В зависимости от причины появления, шелушащиеся пятна локализуются на различных участках кожи. Они могут быть не только разного размера, но и разноцветными. Наиболее часто встречаются белые, красные и темные пятна.
Белые пятна на теле
В большинстве случаев светлые шелушащиеся пятна на коже свидетельствуют о нарушении выработки меланина — вещества, защищающего кожу от вредного воздействия ультрафиолета. Такая причина кожной патологии является результатом долгого нахождения под прямыми лучами солнца.
Белые шелушащиеся пятна на красной коже — один из симптомов грибкового заболевания. В таком случае пораженные участки шелушатся, но не болят.
Крайне редко белые пятна являются неизлечимой патологией – витилиго. При такой болезни светлые пятнышки постепенно увеличиваются, покрывая все большие участки тела, но вреда здоровью они не наносят.
Красные пятна на коже
Красные пятна на коже, которые шелушатся, воспаляются и чешутся, чаще всего сигнализируют об аллергической реакции на какой-либо внешний раздражитель или на продукты питания. Так же кожный покров краснеет из-за обезвоживания, спровоцированного пребыванием в неблагоприятных погодных условиях или недостаточным количеством потребляемой воды в сутки.
Красные пятнышки, поражающие большие участки тела свидетельствуют о наличии заболевания. Такие пятна характерны для псориаза и разноцветного лишая.
Темные пятна на теле
Пятна темного цвета могут быть вызваны возрастными изменениями. С возрастом распределение меланина происходит неравномерно, и в некоторых местах кожный покров начинает темнеть.
У многих женщин пигментация наблюдается при сильнейшей гормональной перестройке организма – во время менструации, в период беременности и кормления грудью. При таких причинах пятнышки не доставляют дискомфорта.
Но не всегда темные пятна безобидны. Если они шелушатся и чешутся, это может быть симптомом грибкового заболевания. Так же сильное потемнение кожи является одним из признаков онкологии.
Как лечить шелушащиеся пятна на теле
Чтобы вылечить кожу, в первую очередь нужно избавиться от причины кожной патологии. После ее устранения шелушащиеся пятна постепенно пройдут. Для ускорения этого процесса рекомендуется воспользоваться народными рецептами или аптечными средствами.
Что можно сделать в домашних условиях
С шелушащимися пятнами на теле, спровоцированными вредным воздействием внешних факторов, помогут справиться следующие средства:
- Травяные настои. Для их приготовления можно использовать череду, чистотел или ромашку. Для получения средства сухое сырье (1 ст. л.) заваривается кипятком (1 стакан) и настаивается под крышкой в течение получаса. Готовым процеженным настоем нужно не менее 5 раз в сутки протирать пораженную кожу. Так же настои лекарственных трав рекомендуется добавлять в ванну при купании;
- Творожная маска с медом. Пчелиный продукт (2 ст. л.) соединяется с творогом высокой жирности (1 ст. л.) и перемешивается до получения однородной массы. Состав наносится на проблемную кожу на полчаса, затем смывается теплой водой, дерма увлажняется питательным кремом;
- Медовая маска с маслом оливы. Продукты смешиваются в равных количествах. Полученная смесь распределяется равномерным тонким слоем по предварительно очищенной коже. Спустя полчаса маска смывается теплой водой, кожный покров обрабатывается увлажняющим кремом;
- Капустный сок. Его используют для осветления темных пигментных пятен. В соке квашеной капусты требуется обильно смочить кусок марли или тканевую салфетку, и приложить к пораженному месту. Спустя 15-20 минут кожу требуется промыть прохладной водой.
Прежде чем прибегать к использованию народных методов лечения, обязательно нужно проконсультироваться с лечащим врачом.
Если у вас шелушатся локти, советуем посмотреть следующее видео:
Кремы и мази
Если маленькие шелушащиеся пятна, покрывающие тело, являются не следствием воздействия внешних факторов, а причиной заболевания, то улучшить состояние кожи можно только при помощи медицинских препаратов. Наиболее эффективны следующие лечебные кремы и мази:
- Клотримазол;
- Салициловая мазь;
- Гидрокортизон;
- Аквафор;
- Декспантенол;
- Бепантен
- Акридерм.
Вышеперечисленными мазями обрабатывают сухие пятна на коже, которые чешутся, не менее 3-х раз в день, избегая попадания на здоровые участки кожного покрова.
Нельзя заниматься самолечением! Каждое лекарство имеет определенные показания и противопоказания к применению. Терапию любым лекарственным препаратом можно осуществлять только с разрешения врача.
Когда стоит обращаться к врачу
Если после 2-3 дней усиленного ухода и увлажнения сухой кожи положительного результата не наблюдается, то необходимо незамедлительно обратиться за медицинской помощью. Серьезными поводами для беспокойства являются следующие изменения:
- Увеличение пятен в размерах;
- Наличие воспаления, зуда и болевых ощущений в местах поражения;
- Появление на коже трещин и ран;
- Обильное увлажнение кожного покрова не дает результата, дерма остается сухой.
Важно понимать, что установить точную причину появления шелушащихся пятен на теле может только врач. Поэтому не стоит затягивать с визитом к дерматологу. Доктор на основании тщательного обследования и результатов анализов определит причину кожной патологии и назначит соответствующее лечение для ее устранения и для восстановления кожи.
Если пятна на теле появились у ребенка, то необходимо сразу же посетить педиатра, не применяя самостоятельно никаких увлажняющих средств и лечебных мазей. В большинстве случаев высыпания на коже у детей возникают в результате аллергии.
В данной статье мы рассмотрели причины появления шелушащихся пятен и обозначили, что нужно делать, чтобы устранить шелушение кожного покрова. Нельзя игнорировать проблемы с кожей, так как в ряде случаев они свидетельствуют о наличии опасного заболевания. При проявлении чрезмерной сухости кожного покрова и пятен обязательно нужно выявить причины патологии и пройти назначенный врачом курс лечения.
Невероятно! Узнайте, кто самая красивая женщина планеты 2020 года!
25 красивых женщин планеты
Красные щечки у малыша: стоит ли волноваться?
Красные щечки у ребенка многим кажутся вполне естественным явлением, ведь именно такие розовощекие крепыши смотрят на нас с глянцевых фотографий. Однако не всегда розовощекость – это проявление здорового румянца.
Детская кожа невероятно чувствительна и к воздействию окружающей среды, и к общему самочувствию ребенка. Поэтому в ряде случаев красные щечки – повод задуматься о состоянии здоровья малыша.
Реакция на воздействие окружающей среды
Красные пятна на щеках у ребенка могут быть банальной реакцией на холод или жару. Процесс теплообмена у грудничков протекает не так, как у взрослых, поэтому красные щечки могут сигнализировать о перегреве или, наоборот, слишком тесном контакте с морозом. В первом случае кроху необходимо немедленно охладить, а во втором – нанести защитный крем на открытые участки кожи за 20 минут до выхода на улицу.
Проявление аллергии
Щечки малыша покраснели, начали шелушиться и даже чесаться? Это может быть проявлением аллергии – пищевой, на бытовую химию, пыль или животных. Часто покраснение щек в этом случае сопровождается еще и появлением красноты в области плеч, предплечий и паха. Обязательно обратитесь к врачу, чтобы выяснить, почему у ребенка красные щеки, и исключить из окружающей среды аллерген, вызывающий у малыша такую реакцию.
Атопический дерматит
У малышей, страдающих атопическим дерматитом, частенько появляются покраснения, которые сопровождаются сильной сухостью, зудом и даже корочками. Как правило, очаги дерматита есть и на других участках тела, а сухость и краснота не проходят при использовании обычных увлажняющих кремов. Атопический дерматит – это серьезный повод обратиться к врачу.
Недостаток ферментов
Ферментативная недостаточность проявляется, как правило, у детей на первом году жизни. Один из ее симптомов – покраснение щек младенца (при этом ребенок может не добирать в весе). Когда малыш съедает больше, чем способен усвоить его организм, непереработанный белок вызывает аллергическую реакцию и, как следствие, покраснение щек. В данном случае следует тщательно контролировать объем предлагаемой ребенку пищи, особенно при искусственном вскармливании.
Режутся зубки
Покраснение щек и набухание десен – верные признаки скорого появления нового зуба. В это время может измениться и поведение малыша: он трет уши и щеки, становится раздражительным, беспокойно спит. Облегчить состояние крохи можно специальными прорезывателями или успокаивающим гелем (по назначению врача).
Вирусные или инфекционные болезни
Красные пятнышки на щеках у ребенка – далеко не единственный симптом, на который стоит обратить внимание родителям. К примеру, при ОРВИ это могут быть повышение температуры, кашель и насморк, а при детской розеоле – жидкий стул, повышение температуры и сыпь (сначала на щеках, а позже и по всему телу от лица к ногам). Красные щеки в сочетании с бледными губами и кончиком носа могут быть и признаком воспаления легких. Во всех этих случаях необходимо как можно скорее обратиться к педиатру.
Все в порядке!
Чаще всего причиной красных щек у ребенка является аллергическая реакция. Но вполне возможно, что ребенок просто провел активный день, много двигался и смеялся или долго гулял на свежем воздухе. Такой румянец – радость для мамы и признак отличного самочувствия малыша!
причины появления на теле новорожденных, лечение покраснений
У новорожденных очень нежная кожа, которая подвержена постоянным повреждениям, и не до конца сформировавшийся иммунитет, не способный противостоять многим заболевания. И когда родители замечают красные пятна на теле у ребенка, начинают паниковать, так как не знают, отчего они появились и что с ними делать. В первую очередь нужно найти причину их появления.
Причины появления красных пятен
Любое пятнышко, которое появилось у малыша, может сказать о каком-либо заболевании. Болезней, которые выражаются именно так, немало, например:
- Диатез.
- Аллергическая реакция.
- Дерматит.
- Лишай.
- Опрелости.
- Глисты.
Это самые распространенные заболевания, которые вызывают покраснение кожи.
Симптомы разных заболеваний
Если замечено красное шершавое пятно на коже у ребенка, то это говорит, что у него диатез. Появляются такие пятна у младенцев зачастую на темечке и имеют сухую чешуйчатую поверхность, которая легко отходит. Кроме того, у малыша всегда красные щеки и между пальчиков на ногах облазит кожа. Для начала нужно пересмотреть питание малыша и поменять рацион. В случае если родители вовремя не обратили внимание на мелкие высыпания, со временем они становятся сухими красными пятнами, и вылечить их гораздо сложнее, чем на начальном этапе.
Нужно следить чтобы малыш сократил употребление сладких продуктов, если он питается смесями, то их нужно поменять, а мамам, которые кормят грудью, нужно меньше потреблять сахара.
Замеченные сухие пятна на коже у ребенка говорят о том, что у него есть аллергическая реакция. Она возникает по причинам:
- Наследственности.
- Реакции на продукты питания малыша или кормящей матери.
- Реакции на медикаменты.
Если это заболевание начинать лечить сразу, то тогда оно проходит быстро и менее болезненно. В случае запущенной стадии больной будет постоянно раздражительным, и в итоге болезнь перейдет в хроническую.
Красные шелушащиеся пятна на теле у ребенка являются признаком дерматита, реакции кожи на внешние факторы. Это заболевание возникает тогда, когда родители стирают вещи порошком, который не подходит для детского белья, или же используют неправильные средства гигиены.
Сухие красные пятна на теле у ребенка означают, что это лишай. Малыша, у которого есть это заболевание очень легко определить, так как он постоянно раздражительный, постоянно чешет, то место, где находиться при этом жалуется на жжение. При обнаружении лишая необходимо сразу обратиться к врачу дерматологу. Далее нужно будет сдать необходимые анализы и пройти лечение.
Лечение от лишая обычно проходит с применением противовирусных препаратов, кроме них, красное пятнышко необходимо обрабатывать антисептическими растворами для того, чтобы снять зуд и жжение.
Практически у каждого новорожденного чада имеются опрелости. Возникают они в основном от избытка влаги и от несоблюдения гигиены. Они обычно выглядят как красные шершавые пятна на теле у грудничка. Для того чтобы избавиться от этой проблемы необходимо чаще купать и добавлять в ванночки отвар череды. Малыш долгое время должен оставаться голым для того, чтобы кожа отдыхала. В основном опрелости появляются в складках на руках, ножках и шее.
Глисты — это самое неприятное заболевание и встречается оно нередко. Для того чтобы оно не возникало необходимо один раз в год сдавать анализы и контролировать состояние больного.
Главной причиной появление глистов это грязные руки и предметы, которые дети берут в руки. Если в доме имеются домашние животные их необходимо прививать, а игрушки ребенка постоянно мыть мыльной водой.
Для того чтобы понять есть ли у ребенка глисты, не нужно сдавать кучу анализов, а достаточно обратить внимание его поведение и состояние. Если есть следующие признаки, то нужно срочно обратиться к врачу:
- На теле имеются маленькие прыщики.
- Ребенок постоянно отказывается от пищи.
- У малыша постоянная сонливость.
- Дети постарше во сне скрипят зубами.
Профилактика кожных высыпаний
Любое заболевание можно предотвратить. Для того чтобы не сталкиваться с такими болезнями, нужно быть внимательней и выполнять несложные действия:
- Постоянно контролировать, какую пищу употребляет ребенок и из каких компонентов она состоит.
- Постоянно проветривать помещение, где больше времени проводит малыш.
- Соблюдать личную гигиену.
- Вести постоянное наблюдение у педиатра.
- Выбирать правильные средства по уходу за младенцем.
- Если появилась сыпь, нужно срочно ограничить ребенка в контакте с животными и внешними раздражителями, для того чтобы болезнь не развивалась.
- Ежедневные прогулки.
- Нужно хотя бы раз в неделю мыть и стирать игрушки.
Главное, нужно помнить, что своевременное обращение к врачу может предотвратить более серьезную стадию заболевания. Ведь любой прыщик просто так не появляется и не стоит в этом случае доверять народной медицине и советам друзей. Разрешено использовать препараты, которые уже употреблял малыш, а вот мазями обрабатывать покраснения самостоятельно нельзя. Ведь только врач специалист может точно определить причину заболевания.
В большинстве случаев для того чтобы определить конкретное заболевание, понадобиться посетить не одного врача и сдать много анализов. В случае запущенной стадии, лучше будет лечь в больницу и постоянно находиться под наблюдением, так как у больного может внезапно подняться температура или открыться рвота.
Красные сухие пятна на руках | Самоцвет
Кожа – это главный защитный барьер организма. И под воздействием внешних или внутренних факторов, на ней могут появляться сухие пятна. Важно понимать, что в виде пятен на коже могут проявлять себя как заразные заболевания, так и стрессы, гормональный дисбаланс. Они могут появиться даже в результате неправильного ухода за кожей.
Почему появляются сухие пятна
Все многообразие причин следует классифицировать на внешние и внутренние.
Среди внешних причин:
- Применение неподходящей косметики (она может вызывать аллергию), воздействие внешних факторов, таких как ветер, солнце, холод.
- Если в кожу проникает грибковая инфекция, то на коже появляются сухие пятна белого или розового цвета. Они могут быть гладкими или шелущащимися, сопровождаться трещинами.
Если вышеперечисленные причины удалось исключить, значит, корень проблемы следует искать внутри организма:
- Стрессы. Несмотря на то, что стресс вызывают внешние раздражители, он приводит к сбоям в работе внутренних органов, систем. Их неправильная работа, обострение хронических заболеваний, в частности пищеварительной системы, провоцируют появление сухих пятен на коже. После устранения стрессового раздражителя, исчезают и сухие пятна.
- Проблемы с внутренними органами, накопление токсинов. Если у человека нарушены функции печени или желчного пузыря, то организм начинает избавляться от токсинов, накапливающихся в организме, через кожу, которая также выполняет выделительную функцию. В результате на коже появляются дерматиты, включая сухие пятна. Это заболевание более характерно для взрослых, чем для детей.
- Обезвоживание. Из-за недостатка воды в организме возникают шелушащиеся пятна. Чаще всего на фоне этой причины появляются сухие пятна у новорожденных.
- Нехватка витаминов. При недостатке витаминов B3, B6, A, E, йода повышается сухость кожи, возможно появление сухих пятен. Однако после приема курса витаминов и использования увлажняющих кремов проблема решается. Особенно характерно появление пятен в весенний и осенний период.
- Аллергия, вызванная пищевыми аллергенами. Для нее характерны красные шелушащиеся пятна.
- Кожные заболевания. В эту группу причин относят псориаз (розовые пятна), лишай (красные, розовые, белые пятна), экзему или атопический дерматит (розовые, красные пятна).
- Эндокринные заболевания. Если есть проблемы с щитовидной железой, они вполне могут спровоцировать появление сухих пятен.
Когда нужно насторожиться
Чтобы не запустить серьезное заболевание, при появлении сухих пятен на коже необходимо обратить внимание на эти особенности:
- пятно увеличивается в размерах, захватывая новые участки кожи;
- самостоятельно избранные методы лечения не дают результата;
- лечение дает облегчение, но после его отмены заболевание снова переходит в острую фазу;
- возникают неприятные ощущения: зуд, жжение, боль;
- Изменяется структура кожи: появляются трещины, образуются папулы и пустулы, наблюдается шелушение;
- подобные симптомы наблюдаются у людей, с которыми заболевший контактирует (заболевание может быть заразным).
Белые сухие пятна
Белые пятна на коже образовываются из-за нарушения процесса выработки мелатонина или грибковой инфекции. Светлые пятна могут возникнуть из-за злоупотребления загаром. Верхний слой кожи пересушивается и слезает, неповрежденная кожа под ним имеет более светлый оттенок.
При появлении сухих пятен на коже возникает вопрос: «Что это?». Одной из причин может быть появление такого заболевания, как витилиго.Если же появление пятен не связано с загаром, то так может проявляться витилиго – малоизученное заболевание, для которого характерно появление на коже лишенных пигментации пятен.
Кожа в области пятен ничем, кроме цвета, не отличается от здоровых участков, не изменяется ее структура, не появляется зуда или болезненности. Однако площадь повреждения со временем растет, причиняя психологический дискомфорт, особенно если пятна не удается скрыть или замаскировать.
Белое сухое пятно на коже может быть результатом активности грибков. Его отличает наличие четких границ и чешуек. Оно зудит, но, что характерно, не болит. Одна из разновидностей грибковой инфекции, которая вызывает появление красных пятен с белым налетом – это кандидоз. Частная причина – прием антибиотиков. Еще одно заболевание – отрубевидный лишай.
Красные сухие пятна
Красные сухие пятна появляются при:
- аллергии;
- псориазе;
- красном плоском лишае;
- опоясывающем лишае;
- стригущем лишае и многих других.
Из-за особенностей течения этих заболеваний внешние проявления нередко сопровождаются зудом, шелушатся и трескаются. Пятна проявляются на любых частях тела.
Менее серьезная причина возникновения красных сухих пятен – воздействие низких температур и воздуха, иными словами обветривание. Также сопровождается шелушением и трещинами на коже.
Темные сухие пятна на теле
Причины появления темных пятен на коже следующие:
- Гормональный дисбаланс. Темные пятна возникают на коже в определенные периоды жизни у женщин – при беременности и климаксе.
- С возрастом нарушается пигментация – появляются пигментные пятна.
- При грибковой инфекции темные пятна шелушатся и чешутся. Как темное пятно, к примеру, выглядит разноцветный лишай – желто-коричневого цвета.
- Коричневые пятна могут свидетельствовать об онкологии. В частности родинки перерождаются в меланомы, раковую опухоль темного цвета.
Заболевания, сопровождающиеся появлением сухих пятен на коже
- Розовый лишай. Заболевание начинается с появления так называемого материнского пятна диметром около 2 см, часто где-то в районе груди. Через несколько дней начинают появляться по всему телу дочерние пятна более мелкого размера, но на лице возникает редко. В середине пятно шелушится и чешется. Заболевание сопровождается усталостью, болезненностью пораженных участков, увеличением лимфатических узлов. Лечат с помощью витаминной терапии, приема Супрастина и Гидрокортизона. В качестве дополнительного метода применяют прогревание УФ-лучами.
- Стригущий лишай. Заболевание заразное. Передается посредством контакта с больным или через предметы обихода. Вероятность заражения увеличивается при ослабленном иммунитете и травмах кожи. Может поражать волосистую часть головы, тело и ногти. В местах оволосения наблюдается поредение волос, на коже стригущий лишай выглядит как круглое пятно розового цвета с ободком из пустул, ногти приобретают серый цвет и крошатся. В лечении помогает прием Микоконазола.
- Опоясывающий лишай. Считается заразным заболеванием, формой ветряной оспы. Перед тем как появится сыпь, заболевший чувствует все симптомы гриппа: ломоту, головную боль, озноб, повышается температура. В том месте, где через несколько дней появится высыпание, ощущается зуд и покалывание. Сыпь локализуется по ходу нервов, часто в области грудной клетки. Лечение проводится с помощью препарата «Ацикловир» и его аналогов. Терапия может не назначаться, если заболевание протекает в легкой форме. Оно проходит самостоятельно.
- Красный плоский лишай. Причины этого заболевания до конца неясны. Зафиксированы случаи, когда он возникал в результате приема Тетрациклина, как ответная реакция на стресс, заболевания ЖКТ. Проявляется в виде мелких красных папул, которые шелушатся и чешутся. Лечится с помощью препаратов: Хлорин, Преднизолон, Клемастин, Цетиризин и других.
- Разноцветный лишай. Грибковое заболевание, которое может быть вызвано самыми разными причинами. Оно малозаразно. Пятна белесые. Инфекция поражает только верхний слой кожи. Зудом болезнь не сопровождается. Лечат с помощью противогрибковых препаратов: Клотримазола, Кетоконазола, Ламизила, Микоспора и других.
- Белый лишай. Незаразное заболевание, которое вызвано грибком. Какие-то другие симптомы, кроме визуальных, отсутствуют. Лечат с помощью препаратов, восстанавливающих пигментацию.
- Экзема. Характеризуется зудом и покраснением кожи. Различают несколько видов экземы, в частности контактный дерматит, дисгидроз. При дисгидрозе заболевание затрагивает только пальцы на руках и ногах, ладони и подошвы ног, другие формы проявляются обширными высыпаниями, которые сопровождаются шелушением и трещинами. Окаймленная экзема представдяет собой красную кольцевидную сыпь, которая локализуется на ягодицах, внутренней поверхности бедер. Сопровождается зудом. Лечение проводят местное с помощью гормональных и негормональных мазей, противоаллергенных препаратов, диет.
- Псориаз. Характеризуется появлением так называемых псориатических бляшек – розовых утолщенных пятен, которые возвышаются над поверхностью здоровой кожи, шелушатся, чешутся. Заболевание является аутоиммунным. Лечат с помощью гормональных и негормональных мазей. Гормональные мази быстро приносят облегчение.
- Опрелости. Наиболее часто встречаются у детей, хотя не исключены и у взрослых в местах повышенного трения в складках кожи. У детей локализуются в промежности, на внутренней стороне бедра, ягодицах. Выглядят как ярко-красные пятна. Болезненны. Лечат путем увеличения контакта пораженной области с воздухом, с помощью антисептических и заживляющих препаратов, например Бепантена, Пантенола.
- Корь. Также типично детское заболевание. Начинается с катаральных симптомов, затем появляется сыпь: сначала за ушами и на лице, а затем она распространяется по всему телу. Ближе к выздоровлению пятна приобретают синеватый оттенок. Специфическое лечение не требуется, применяют терапию, направленную на ликвидацию симптомов: кашля, высокой температуры, нагноения глаз. Возможно применение противовирусных средств и антибиотиков.
- Розацеа. Появляются красные пятна на коже, которые являются следствием увеличения кровеносных сосудов. Причины этого заболевания еще до конца не изучены. Кроме покраснения, наблюдается сухость и шелушение кожи, припухание пораженной области.
- Рак кожи. Рак кожи проявляется разнообразно. Это может быть плоское пятно красного цвета, или язва, шишка. Их отличие в том, что они безболезненны и не чешутся. Раковое заболевание кожи часто связывают с чрезмерным воздействием УФ-лучей. В результате происходит неконтролируемый рост клеток кожи, и они перерождаются в раковую опухоль.
И это далеко не полный список возможных заболеваний.
К какому врачу обратиться
При обнаружении на коже сухих пятен следует обратиться к дерматологу для постановки диагноза и назначения лечения. Так как выяснить, что это за заболевание, не всегда сразу может даже профессионал, самостоятельное лечение проводить не рекомендуется.
Для уточнения диагноза могут быть назначены дополнительные исследования (часто берут соскоб пораженного участка кожи) или консультации других специалистов, например аллерголога, невролога, гастроэнтеролога, эндокринолога.
Лечение медикаментозными препаратами
В зависимости от причин заболевания, назначают следующие препараты:
- Антигистаминные. Убирают симптомы аллергической реакции: снимают отечность, зуд, покраснение. Однако стойкого эффекта добиться не удастся, если продолжится контакт с аллергенами. Врачи рекомендуют принимать: Кларитин, Цитрин, Лоратадин, Супрастин, Зодак, Зиртек.
- Если сухие пятна на коже провоцирует нервное перенапряжение и стрессы, то, чтобы успокоить нервы, назначают эти седативные препараты: Ново-Пассит, Персен, Афобазол, Тенотен, настойки лекарственных трав.
- Для местного применения назначают мази гормонального и негормонального происхождения. Гормональные мази часто назначают в случае хронических кожных заболеваний, которые не поддаются лечению более слабыми лекарствами – к ним относятся псориаз и экзема. Примеры назначаемых гормональных препаратов: Флуметазон, Дермовейт, Акридерм, Гидрокортизон. Негормональные мази: Салициловая мазь, Антипсор, Нафтадерм, Берестин.
- Диагностировав заболевание печени врач назначит гепатопротекторы: Эссенциале, Ремаксол, Урсодез, Резалют Про, Галстена.
- Возможно назначение антибиотиков и обезболивающих по показаниям.
Лечение с помощью косметических процедур
Лазеротерапия – показана при наличии темных сухих пятен на коже, вызванных скоплением меланина. При воздействии лазера меланин разрушается, а здоровые клетки кожи не затрагиваются.
Химический пилинг – процедура, которая заключается в нанесении на кожу молочной, фруктовой, гликолевой кислоты. Принцип действия в том, что верхний слой кожи сжигается кислотой и через несколько дней отшелушивается, обнажая здоровую кожу.
Фототерапия – на кожу воздействуют световыми лучами. Методика эффективна при витилиго, псориазе, экземе, грибке.
Лечение сухих пятен народными средствами
При псориазе рекомендуются следующие народные средства:
- Отвар зверобоя с горчицей (1 ч.л. травы на 1 ст. воды). Отваром травы, прокипяченным в течение 5 минут, нужно разбавить горчичный порошок до пастообразной консистенции и добавить небольшой кусочек сливочного масла. Мазь рекомендуется наносить на псориатические бляшки всего 1 раз в неделю.
- Настойка лекарственных трав на водке. Нужно взять траву чистотела, ромашки и череды, смешать в равном соотношении друг с другом и залить водкой так, чтобы жидкость покрыла траву. Настаивают в герметично закрытой емкости в темном месте в течение 2 суток. Протирают кожу ежедневно.
- Компресс из льняного масла способствует снятию зуда.
Сухие пятна на коже (что это может быть еще будет подробно рассмотрено ниже), если они появились из-за воздействия внешних факторов, рекомендуют лечить следующими средствами:
- Отвар ромашки или череды. Поможет снять раздражение, покраснение. 1 ст.л. лекарственной травы нужно залить 1 л кипящей воды и дать настояться 15-20 минут. Затем этим настоем нужно умываться или протирать поврежденные участки кожи, в зависимости от локализации пятен.
- Медовая маска с творогом. Эффективна, если сухие пятна появились из-за недостаточного питания кожи. На 2 ст.л. жидкого меда берут 1 ст.л. жирного творога, перемешивают до однородности, затем наносят на лицо. Через 30 минут смывают.
- Оливковое масло с медом. Хорошо перемешивают ингредиенты в пропорции 1:1. Делают аппликации на предварительно очищенное лицо. Через 30 минут маску смывают теплой водой и наносят увлажняющий крем.
- Шелушащееся пятно можно обработать скрабом, приготовленным из морской соли, меда и оливкового масла. На 4 ст.л. меда берут по 1 ст.л. соли и масла.
- Ванны с добавлением отваров лекарственных трав – ромашки, череды, лаврового листа. Особенно эта методика рекомендуется для детей. Кроме того, что отвары трав помогают решить проблему сухих пятен, они еще и успокаивают.
Осветлить темные пятна – пигментные – помогут следующие средства:
- В соке квашеной капусты смачивают тканевую салфетку и накладывают на лицо. Через 10-15 минут маску убирают. И умывают лицо прохладной водой.
- Теплой водой нужно развести горчицу до такой консистенции, чтобы удобно было наносить. Аппликации делают точечно, на те участки, на которых наблюдается повышенная пигментация.
- Кислый помидор нужно натереть на терке и наложить массу на лицо. Обработав проблемные участки, держат маску 15 минут, затем смывают и наносят питательный крем.
При грибковых заболеваниях рекомендуется делать аппликации из березового дегтя.
Даже врач не всегда способен сразу определить причину появления сухих пятен на коже. Что это точно можно сказать только после проведения дополнительных исследований. Форм и видов сухих пятен множество, таким образом проявляются серьезные заболевания. Но с той же долей вероятности причина может оказаться в неправильном уходе за кожей.
Видео о причинах возникновения сухих пятен на коже и методах лечения
О чем говорят красные пятна на коже:
Как распознать опасные пятна на коже и методы избавления от них:
Организм человека – штука очень сложная, и на его работу влияет каждая, даже самая маленькая его «деталь». Малейшее нарушение может стать причиной развития серьезного заболевания, поэтому обращать внимание следует на все симптомы, выказываемые организмом. К примеру, красное пятно, неожиданно появившееся на руке, может быть сигналом об инфекции или воспалении.
Почему на руках возникают пятна красного цвета
Красные пятна на руках могут появиться по абсолютно разным причинам. Ниже представлены некоторые из них.
Аллергия
Проверить наличие аллергической реакции возможно, постепенно убирая из своего рациона на несколько недель какие-либо из употребляемых продуктов питания, которые могут спровоцировать аллергию. Также следует поступить и с лекарственными препаратами.
Неправильное питание
Еще одна причина возникновения высыпаний на руках. Они вполне могут быть отражением на коже вашей повальной любви ко всему сладкому, мучному, жареному, жирному и так далее. Если вам кажется, что пятна красного цвета на руках появились именно по этой причине, откажитесь от вредных продуктов.
Резкие температурные изменения
Очень частая причина появления такой проблемы. Если руки были сильно охлаждены, нужно выполнить растирание и продолжать его до тех пор, пока не почувствуется покалывание – это означает, что началось восстановление кровяного тока. Осуществляя процедуру, можно пользоваться кремом, в составе которого есть пихтовое или эвкалиптовое эфирное масло.
Стресс
Часто красные пятна на коже рук появляются тогда, когда человек очень сильно нервничает. Как правило, этим страдают люди, обладающие различными нервными расстройствами. Обычно они полностью исчезают, когда человек успокаивается.
Псориаз
Если на руках возникли пятна красного цвета с белыми чешуйками – это начальный симптом псориаза. Причина появления этой болезни – ослабление иммунной системы, частые стрессы или же плохая наследственность.
Псориаз не является смертельным заболеванием, однако, психологически очень непросто воздействует на заболевшего человека. У него снижается самооценка и появляется постоянно преследующее его чувство стыда.
Пиодермия
Воспалительный процесс на коже, спровоцированный стрептококковой или стафилококковой флорой. У него существует огромное количество форм и проявлений, и красные пятна входят в их число. Их форма – округлая, сами они покрыты маленькими волдырями и иными высыпаниями.
Кроме того, может проявиться шелушение, зуд и даже болезненные ощущения. В самых запущенных случаях появляются пузыри и язвы с жидкостью внутри.
Склеродермия
Болезнь, при которой соединительная ткань меняется на фиброзную называется склеродермия.
У склеродермии есть несколько разновидностей:
- Системная. При этой форме, если стадия ранняя, на коже появляется маленькое пятно красного цвета, которое заметно выделяется над кожным покровом.
- Ограниченная. Если у вас данная форма заболевания, сначала изменяются пальцы, кожа на них воспаляется, фаланги становятся тоньше, а ногти, напротив, увеличиваются в толщине.
Лишай
Существует несколько разновидностей этого заболевания:
- разноцветный. Проявляет себя возникновением на коже пятен красного цвета, имеющих несколько коричневатый оттенок, в дальнейшем пятна начинают шелушиться. После них на коже остаются области светлого цвета, без пигмента. Врачи в таких случаях выписывают пациенту противогрибковые препараты, а также средства, помогающие ускорить отшелушивание кожи. Через две или три недели от симптомов удается избавиться;
- розовый. Появляется на фоне ослабления иммунной системы в виде больших пятен красного цвета, окруженных большим количеством пятен поменьше, которые сильно чешутся. Специального лечения такого заболевания не существует, поэтому оно проходит само примерно через две недели. В этот период нужно отказаться от тяжелой пищи и ограничить себя в использовании косметики;
- стригущий. Также проявляется красными пятнами на коже, которые очень сильно чешутся, зудят и шелушатся. Многие люди сразу приступают к самолечению, чем только осложняют ситуацию и отдаляют избавление от болезни. В данной ситуации необходимо срочно пойти к врачу, который назначит соответствующую терапию сразу после обследования.
- опоясывающий. Читайте подробнее, что такое опоясывающий лишай здесь.
Инфекции
В большинстве случаев инфекционные болезни передаются от человека к человеку воздушно-капельным или контактным путем. Еще на первой стадии развития заболевания кожа покрывается высыпаниями, распространяющимися все дальше и сопровождающимися высокой температурой тела.
К таким болезням относят:
Помимо всего, названного выше, красные пятна на руках могут также сигнализировать о брюшном тифе. Скарлатина проявляет себя возникновением на коже мелкоточечной сыпи красного или ярко-розового цвета. Через неделю сыпь начнет шелушиться, больной чувствует себя утомленным, у него часто возникают головные боли, озноб, тошнота и рвота.
Фото красных пятен на руках
В каких случаях красные пятна на руках шелушатся и зудят?
Чесаться и зудеть красные высыпания на руках могут в случаях наличия следующих заболеваний:
- псориаз, названный выше, и характеризующийся утолщенными наростами на коже, которые очень сильно зудят и шелушатся;
- атопический дерматит – аллергическое заболевание. Его особенность – сезонные проявления. Для того чтобы гарантированно выздороветь, нужно устранить аллерген;
- себорейная экзема. Бывает хронической или острой. Проявляется красными пятнами большого размера, доставляющими существенный дискомфорт. Причина возникновения экземы – плохой уход за кожей, способствующий ухудшению ее защитных функций. Помимо того, она может являться следствием гормонального сбоя или стресса;
- стригущий лишай, упоминавшийся выше. Сопровождается температурой. Заразиться им можно, как правило, от животного, но иногда и от человека, причем не столько лично, сколько через предметы гигиены или одежды.
Если красные пятна на теле чешутся, и что это может быть, вы не знаете, посмотрите статью на эту тему на нашем сайте.
Лечение
Использовать абсолютно любые лекарственные средства, в том числе и те, которые используются наружно, нельзя без консультации со специалистом и установления определенной причины появления на руках красных пятен.
Для устранения красных высыпаний с рук часто применяются следующие крема и мази:
- Радевит – в его составе активные компоненты, смягчающие и увлажняющие кожу и устраняющие шелушение и зуд. Результат применения – избавление от высыпаний красного цвета на руках, но только если причиной их возникновения была аллергия;
- Траумель – средство, местно укрепляющее иммунную систему человека. Использование этой мази поможет устранить воспаления на коже самого разного характера;
- Ирикар – средство для лечения экземы. В состав входят натуральные природные компоненты, устраняющие зуд, шелушение и красноту;
- Фенистил. Выпускается в нескольких формах: мазь и гель. Убирает зуд и покраснение, но справится лишь с пятнами, которые стали проявлением аллергической реакции;
- Бепантен – средство, прекрасно ускоряющее регенеративные процессы. Воздействует на глубокие слои эпидермиса, а значит, лечит проблему, у не только лишь убирает внешние проявления;
- Гормональные средства также очень действенны при лечении пятен красного цвета на руках, но пользоваться ими следует с осторожностью. Чаще всего их используют для лечения дерматита или псориаза
Системные препараты
Лечение аллергических реакций:
- Высыпания, спровоцированные аллергией, следует устранять при помощи мазей и кремов, а также приема противоаллергических средств.
- Если пятна сильно чешутся, рекомендуется на ночь использовать гидрокортизоновую мазь.
Некоторые из инфекционных болезней требуют особенных способов лечения, для других же достаточно только симптоматической терапии.
Лечение инфекционных пятен:
- Простой лишай, проявляющийся маленькими единичными пятнами, может исчезнуть самостоятельно примерно через неделю от начала болезни. Если же кожа поражена широко или высыпания подбираются к лицу, нужно использовать противовирусные препараты, такие, например, как «Ацикловир».
- Опоясывающий лишай также можно вылечить, употребляя противовирусные препараты орально или с помощью инъекций. Необходимо принимать обезболивающие средства.
- Ветрянка или краснуха не требуют осуществления какой-либо специфической терапии. Организм самостоятельно справится с болезнью за период от недели до десяти дней.
- Если пятна сильно чешутся, нужно принимать антигистаминные препараты, с появлением лихорадки понадобятся также жаропонижающие медикаменты. Для того чтобы не было нагноения, на кожу можно наносить «Фезикул».
- Корь тоже лечат с применением симптоматической терапии. Больному нужно принимать противовоспалительные и отхаркивающие препараты. Если есть лихорадка, назначается «Парацетамол», в качестве полоскания – ромашковый отвар или хлоргексидин.
Лечение аутоиммунных болезней:
- Для лечения всех аутоиммунных болезней применяется гормональная терапия, а также цитостатики, снижающие иммунитет. Кроме этого, врач назначает противоаллергические и противовоспалительные лекарства.
- Для излечения псориаза в острой форме на воспаленные области наносится гормональная мазь и отшелушивающая салициловая кислота, также справляющаяся с устранением воспаления и активизацией регенерационных процессов. Часто применяются седативные препараты.
Заключение
Как бы то ни было, следить за состоянием кожи рук необходимо всегда, ведь она – индикатор состояния вашего здоровья, именно она способна сообщить о том, что в вашем организме что-то не в порядке.
Красные пятна на руках — неспецифический симптом определённого патологического процесса в организме. Кроме этого, красные пятна на коже рук могут образоваться в результате сильного стресса или нервного перенапряжения. В любом случае лечение должен назначать только врач. Самовольный приём препаратов может только временно снять симптоматику, но не является гарантией устранения первопричинного фактора.
Этиология
Красное пятнышко похожее на ожог присутствует в симптоматике многих инфекционных, дерматологических и воспалительных заболеваний. В некоторых случаях возникновение такого симптома может быть следствием психологического расстройства. В целом можно выделить следующие этиологические факторы:
- перепады температуры;
- укусы насекомых;
- заболевания бактериальной, паразитарной, грибковой природой;
- аутоиммунные патологии — псориаз, системная красная волчанка;
- атопический дерматит;
- острая аллергическая реакция на продукты питания, средства по уходу за собой или бытовую химию;
- побочные действия определённых медикаментозных препаратов;
- нарушения гормонального фона;
- онкологические процессы;
- стрессы и сильные нервные перенапряжения;
- чесотка;
- розовый лишай;
- ЗППП;
- слишком сухая кожа.
Следует отметить, что это далеко не весь перечень этиологических факторов, при которых может наблюдаться этот симптом. В предположении этиологии следует принимать во внимание и локализацию высыпаний — на кистях, пальцах, локтях или рассеяно по всему телу.
Довольно часто красное пятно на руке у ребёнка может свидетельствовать об аллергической реакции или лишае. Так как дети довольно часто контактируют с уличными животными, такое заболевание вполне вероятно. Однако ставить диагноз может только врач, точно так же, как и назначать лечение.
Симптоматика
В этом случае сложно выделить общую клиническую картину, так как красные пятна на кистях рук или локально, могут быть проявлением как аллергической реакции, так и системного аутоиммунного заболевания.
Красные пятна на пальцах рук могут сопровождаться такими симптомами:
- зуд;
- шелушение;
- местное повышение температуры;
- раздражение;
- образование на поверхности корочек или пузырьков с белой жидкостью.
Если красные пятна появились на всей поверхности рук, клиническая картина может дополняться следующими признаками:
- сухость кожи;
- сильный зуд, жжение;
- со временем пятна начинают шелушиться;
- местное повышение температуры.
Появление красных пятен без каких-либо дополнительных раздражительных симптомов (как ожог) может свидетельствовать об аллергической реакции или сильном нервном перенапряжении. В таком случае клиническая картина может иметь следующие дополнительные признаки:
- зуд;
- головная боль;
- раздражительность, резкая смена настроения;
- недомогание, сонливость;
- тошнота, иногда со рвотными позывами;
- ухудшение или полное отсутствие аппетита.
Красные шелушащиеся пятна могут быть признаком клинической картины более ста заболеваний. Поэтому принимать какие-либо препараты самостоятельно, без осмотра врача и установления точного диагноза, настоятельно не рекомендуется. Это может привести не только к развитию осложнений, но и к смазанной клинической картине, что усложняет диагностику.
Диагностика
При наличии такого симптома следует, изначально, обратиться к дерматовенерологу. В первую очередь, врач проводит подробный физикальный осмотр и выясняет общий анамнез, образ жизни пациента за последние несколько дней — как питался, какие медикаменты принимал. После этого, проводится лабораторно-инструментальное обследование:
- общий и биохимический анализ крови;
- иммунологические исследования;
- тест крови на наличие аллергена;
- тест на ЗППП;
- соскоб с поражённого участка кожи;
- УЗИ внутренних органов.
Дополнительные методы диагностирования недуга зависят от клинической картины и общего состояния пациента.
Лечение врач назначает только после выявления этиологии и постановки диагноза. Если до обследования пациент использовал какие-либо препараты для снятия симптоматики, следует перед началом диагностики уведомить об этом врача.
Лечение
Лечение будет зависеть от поставленного диагноза. Если красные пятна на руках и ногах чешутся, врач может назначить препараты местного действия, которые снимут воспалительный процесс. В целом терапия направлена на уменьшение симптоматики, так как это может существенно усложнять жизнь человеку, и устранение первопричинного фактора. Схема лечения в таком случае будет комбинированной.
Медикаментозная терапия может включать в себя следующие препараты:
- антибиотики;
- противовоспалительные;
- антигистаминные;
- противогрибковые.
Терапия фармацевтическими препаратами может дополняться веществами различного воздействия в зависимости от причины появления красных пятен на коже рук.
Длительность, дозировку и режим приёма лекарства определяет только лечащий врач, исходя из диагноза и текущей клинической картины.
Лечение народными средствами также возможно, но только после консультации с врачом и как дополнение к основному курсу терапии. В таком случае можно использовать ванночки с отваром трав, которые имеют антисептическое и успокоительное действие.
Профилактика
Специфических методов профилактики нет. В целом предотвратить образование красных пятен на руках можно, если соблюдать следующие правила:
- использовать только качественные средства по уходу за кожей;
- следить за личной гигиеной;
- своевременно и правильно лечить все недуги, особенно инфекционной и грибковой природы;
- исключить стрессы и частые нервные перенапряжения.
Кроме этого, нужно систематически проходить профилактическое медицинское обследование и не заниматься самолечением. Выполнение таких простых правил поможет свести к минимуму риск развития недугов, в клинической картине которых есть такой симптом, как покраснение на руках.
Вопросы врачу аллергологу
— отвечает Кудряшова Людмила Анатольевна, врач высшей категории, заведующий инфекционно-боксированным отделением, аллерголог.15 ноября 2017г., Евгения написала: Здравствуйте. У моего ребенка поставлен диагноз атопический дерматит в вашей больнице. Мы были на приеме в 6 месяцев. Нам прописали из еды безмолочные каши (кукуруза, рис, греча), овощи (кабачок, цветная капуста, патиссон), мясо (ягненок, кролик, ягненок). Покраснения в области шеи, под коленками у ребенка прошли, так как мы проделали курс лечения. Я хотела бы узнать, что можно кроме этой пищи ввести в рацион ребёнку?
Ответ Зверевой Е.А., врача аллерголога консультативно-диагностической поликлиники: Уважаемая Евгения, для решения вопроса о расширении меню Вашему ребенку с введением новых продуктов прикорма необходима очная консультация врача аллерголога-иммунолога. Записать ребёнка на консультацию Вы можете по тел. (8172) 71-26-33.
13 июня 2017г., Оксана написала: Здравствуйте! Сыну в месяц поставлен диагноз атопический дерматит. На тот момент мы были на ГВ. Высыпания были на лице, голове, ушах и плечах. Сейчас ему 4 месяца, мы на смеси полностью, но высыпания продолжаются. Хотя теперь только на щечках. Но появились покраснения под коленками и на шее род подбородком. Врач наш никаких рекомендаций не даёт. Что нам делать? Куда обращаться? Какие может анализы сдать? Может смесь сменить? Сейчас кушает нестожен. Но мы пробовали и гипоаллергенную. Прикорм вводить не можем, потому как боюсь что не замечу высыпания на новый продукт.
Ответ Зверевой Е.А., врача аллерголога консультативно-диагностической поликлиники: Уважаемая Оксана, в Вашем случае необходима очная консультация, по результатам которой, будет определен объем необходимого лабораторного обследования Вашего ребенка (при необходимости), а также будут даны рекомендации. Записаться на прием можно по тел. (8172) 71-26-33. При себе иметь направление от педиатра, результаты общего клинического обследования (общий анализ крови с формулой, кал на яйца глист, цисты лямблий, соскоб на энтеробиоз), пелёнку.
4 мая 2016г., Анна написала: Здравствуйте! Моей дочке 4 года, мы мучаемся с аллергией. Я думаю, что на какой-то краситель, который содержится во многих продуктах. Выходят пятна сухие и выпуклые, на одних и тех же местах, под коленями, на попе, на писе, на одном локте и на одном плече. Сами половые губы краснеют… Лежали в год с крапивницей в больнице, оказалось что у нас ещё на супрастин аллергия((( можно ли вообще от неё избавиться? Что делать?
Ответ: Уважаемая Анна! В вашем случае нужна очная консультация врача-аллерголога для смотра ребенка. Объем рекомендаций будет определяться поставленным диагнозом.
16 февраля 2016г., Екатерина написала: Здравствуйте, Людмила Анатольевна! Хочу начать с того, что у моего ребенка с рождения не было аллергии ни на что, мы даже малину и клубнику и помидоры кушали, только когда подбирали смесь. Осенью прошлого года мы болели гриппом две волны, мы лежали в больнице и нам кололи антибиотики, на которые у нас высыпала ужасная аллергия. Нам кололи преднизолон, супрастин нам не помогал. С этого момента мы страдаем аллергическими высыпаниями. Мы восстанавливали микрофлору. Но ничего не помогает. Аллергического из еды ничего не даю, но, мне, кажется, уже от любого продукта может высыпать. Сыпь до конца не проходит. Сейчас стала совсем другой. Сегодня утром отекла верхняя часть лица, вызвала скорую нам укололи преднизолон. От аллергии даю зиртек. Слезно Вас прошу, помогите нам. Мы живем не в Вологде, поэтому скажите, когда может можно к Вам приехать? Пожалуйста, помогите нам решить нашу проблему.
Ответ: Уважаемая Екатерина, чтобы решить Вашу проблему, необходима очная консультация с осмотром ребенка. Запишитесь на прием в платном отделе нашей больницы, (контактные телефоны указаны на сайте). На консультацию обязательно привезите амбулаторную карту.
12 ноября 2015г.,Маргарита написала: Добрый день. У дочери аллергический насморк. Сдавали кровь на гормоны есть сотые показатели на домашних животных и позднецветущие растения остальное всё по нулям. Хочу сдать пробы. С какого возраста их берут нам уже исполнилось 5 лет.
Ответ: Уважаемая Маргарита! Аллергообследование можно проводить с 3-х лет. Объем обследования определяет врач-аллерголог. Если есть у ребенка аллергический ринит – до аллергообследования целесообразно сдать: мазки из носа на эозинофилы (сдаются в любой лаборатории) и кровь на Ig E – общий (если не сдан).
2 ноября 2015г., Елена написала: Здравствуйте, дочке 14 лет, в 2014 году поставлен диагноз — бронхиальная астма на фоне аллергии, можно ли пройти курс процедур в барокамере?
Ответ: Уважаемая Елена, пройти курс процедур в барокамере можно и нужно – хорошо помогает для лечения бронхиальной астмы, но ребенок должен быть абсолютно здоров – без кашля, насморка, температуры.
19 октября 2015г., Мария написала: Подскажите пожалуйста во время купания у ребенка на лице появляются белые пятна, выйдем из ванны сразу проходят? в чем причина?
Ответ: Уважаемая Мария, чтобы определить причину пятен, необходимо назначить обследование. Для этого нужен осмотр этих пятен (хотя бы фото).
9 ноября 2014 г., Татьяна написала: Здравствуйте. Подскажите, пожалуйста. Ребёнку 6 лет. Мучает затяжной сухой кашель, особенно после физических нагрузок. Признаков простудных заболеваний педиатр не обнаружила. А так болеет часто, долго кашляет. На руке периодически обостряется сыпь. Что нам нужно сделать, какие анализы сдать? Спасибо.
Ответ: Уважаемая Татьяна, в данном случае сначала необходима консультация пульмонолога или аллерголога (с амбулаторной картой). Объем исследований будет определен в ходе консультации.
8 октября 2014г., Ирина написала: Здравствуйте. Малышу 2 года 1 месяц. В октябре 2013 года переболел лямблиозом (лечились всей семьей 3 месяца), после этого, началась лактозная непереносимость, проявляющаяся в виде рвоты после приема любого продукта, при исключении молочных продуктов — рвота прекращалась. Поэтому до сих пор кормлю грудью (в основном ночью), чтобы был источник молока. Велико ли значение кормления грудью для иммунитета ребенка в таком возрасте, и какие есть альтернативы грудному молоку? Все доступные смеси содержат лактозу. До лямблиоза проблем с лактозой не было. Употребляли все молочные продукты. Спасибо.
Ответ: Уважаемая Ирина, грудное вскармливание в Вашей ситуации неактуально, В настоящее время существуют детские молочные адаптированные смеси без молочного сахара – лактозы. В названии их должен быть термин «безлактозная», например: «Нутрилак №2 безлактозный» или «Нутрилон №2 безлактозный» и другие. Но лучше по проблемам Вашего ребенка проконсультироваться у гастроэнтеролога.
31 марта 2014г., Юлия написала: моему ребёнку 12 лет. аллергия началась 2 года назад. нам ставят диагноз физическая крапивница, прошлым летом у нас был отёк Квинке, у нас аллергия на температурные режимы на + и – температуры. определённого диагноза нам так и не поставили, так как на физические нагрузки у нас тоже идёт отёк Квинке. что дальше делать?
Ответ: Уважаемая Юля. Крапивница и отек Квинке – это острые аллергические реакции. Они могут возникнуть от многих разных внешних причин. Физическая, холодовая, тепловая крапивница – заболевания, которые требуют более тщательного выяснения причины. Если при обследовании у участкового педиатра причина не найдена, необходима консультация аллерголога. Возможно обследование в стационаре.
18 марта 2014г., Елена написала: Здравствуйте! Сыну 16лет, 2 недели проходил лечение у врача дерматолога по поводу аллергического дерматита, анализы на лямблии остриц, на аллергены не делали анализ, выписали из стационара в неудовлетворительном состоянии, зуд и отек кожного покрова появляется внезапно, затем бесследно исчезает, и так несколько раз в сутки, зуд может возникнуть даже если произошел контакт кожи с любым предметом, антигистаминные средства мало помогают. Подскажите какие еще надо сдать анализы, кроме на аллергены, паразитов и сахар? Какой предварительно может быть диагноз, смотрели по интернету диагностику, очень по симптомам похоже на дермографизм. Ждем с нетерпением ответа, спасибо.
Ответ: Уважаемая Елена, чтобы назначить объем обследования, необходим осмотр ребенка и сбор анамнеза. Без осмотра и обследования диагноз не ставится – не окончательный, не предварительный. Сведения из интернета – только для общего развития. Дермографизм – это симптом, а не диагноз. Аллергический дерматит – заболевание полиэтиологичное. Начало обследования должен определить педиатр, затем консультации узких специалистов: аллерголог, дерматолог, если потребуется – гастроэнтеролог.
22 января 2014г., Юлия написала: Здравствуйте! Моему сыну 5 лет недавно начали выступать красные пятна на руках и ногах, ходили к дерматологу сказала пять дней пропить супрастин а пятна мазать геоксизоновой мазью. Сначала все проходило а сейчас снова началось, подскажите что делать?
Ответ: Уважаемая Юлия, кожу у ребенка надо смотреть. Если дерматолог смотрел, значит должен быть диагноз, следовательно назначено лечение. Если заболевание продолжается, Вы можете повторно обратиться на прием участкового педиатра (дерматолога) для коррекции лечения или дополнительного обследования, что будет назначено во время приема. При необходимости, специалист может направить Вас на стационарное лечение.
16 января 2014г., Екатерина написала: Здравствуйте. Сыну 5 лет. 3 дня как насморк и красные, слезятся глаза. Ночь и с утра чихание. Ходили к Лор-врачу, сказали аллергия ищите на что, прописали фенестил каплями и виброцил. Что можете вы сказать по этому поводу?
Ответ: Уважаемая Екатерина, чтобы решить аллергический ринит или нет, необходима очная консультация врача-аллерголога, который определит требующийся объем обследования и назначит лечение.
17 октября 2013г., Елена написала: Здравствуйте. Дочке 2 года, полтора месяца насморк, улучшения наступают на 1-2 дня, выделения бывают желто-зеленые или просто прозрачные, недавно появился кашель, краснеют и немного гноятся глаза. Лечение педиатра( диоксидин, лазолван,аскорил) и ЛОРа(ринофлуимицин, гранулы иов-малыш, синупрет, аугументин) не приносят положительных результатов, улучшение максимум на 2 дня. Что это может быть? Нужно ли показаться аллергологу- иммунологу и сдать у него анализы?
Ответ: Уважаемая Елена, у детей в возрасте 2-х лет аллергического ринита практически не бывает. Гнойные выделения из глаз и носа указывают на наличие инфекции. С учетом длительности заболевания и отсутствием эффекта от проводимой терапии необходимо обследование: 1. Мазки из зева и носа на флору и чувствительность к антибиотикам. 2. Посев отделяемого из глаз на флору и чувствительность к антибиотикам. 3. Общие анализы крови и мочи. 4. Кровь на антитела к герпетической, микоплазменной, хламидийной, цитомеголловирусной и ВЭБ инфекциям. С результатами исследования необходим осмотр иммунолога. Консультация аллерголога не требуется.
8 октября 2013г., Марина написала: Здравствуйте Галина Борисовна. Вопрос у меня следующий — у ребенка (8 месяцев) высыпания на коже, информативны ли анализы на аллергены (кровь) в таком возрасте. Спасибо.
Ответ: Уважаемая Марина! Высыпания на коже ребенка раннего возраста, как правило, возникают из-за нарушения вскармливания, либо из-за нарушения деятельности желудочно-кишечного тракта. Этими вопросами занимается педиатр. Анализы на аллергены (кровь) информативны в случае индивидуальной повышенной чувствительности (непереносимости) продуктов питания, необходимых для нормального роста и развития организма (молоко, злаковые, разные виды мяса, овощей). Данное обследование назначает врач-аллерголог (в том случае, когда остальные причины исключены педиатром). Оценивается результат врачом-аллергологом в совокупности данных лабораторной диагностики и клинических проявлений.
8 октября 2013г., Эмилия написала: Здравствуйте, подскажите, пожалуйста, можно ли во время подготовки к кожным пробам ( за месяц до) ребенку 5 лет пропить курс бронхомунала, пройти курс спелеотерапии, массаж, физиопроцедуры выполнять, делать прививку от гриппа и реакцию манту ставить? Знаю, что за месяц до проб нельзя ребенку болеть, пить антигистаминные препараты, нужно соблюдать диету гипоаллергенную. Сделают ли пробы, если у ребенка будет небольшой насморк без консультации лора? Или лучше записаться сразу и к лору, т.к. насморк у нас круглый год за исключением летних месяцев? А летом пробы на пыльцу растений не делают.
Ответ: Уважаемая Эмилия! Во время подготовки к кожным пробам все медицинские препараты отменяются за 2 недели до момента обследования. Спелеотерапия, массаж и физиопроцедуры на результат обследования не влияют. Прививка от гриппа и реакция Манту так же может быть проведена, но желательно не в день накануне кожных проб. Соблюдение гипроаллергенной диеты необходимо даже и не во время подготовки к кожным пробам (т.к. кожные пробы назначаются для обследования аллергобольных, а гипоаллергенная диета и быт – основное условие для таких пациентов). За 1 месяц не болеть до проведения кожных проб. Это вариант идеальный, который сложно достигнуть, поэтому, если заболевание острое, в нетяжелой форме (например: ОРВИ, которое вылечено за 7 дней), при нормальных показателях ОАК, ОАМ, биохимический анализ крови (билирубин, трансаминазы) – можно ограничить «здоровый период» до 7-10 дней. Небольшой насморк – не показание для обращения к ЛОР-врачу, к тому же он может быть проявлением аллергического процесса. Летом аллергопробы с пыльцой аллергенов не производятся во избежание провокации аллергического процесса.Консультация ЛОР-врача не обязательна, достаточно осмотра педиатра, если тот не предполагает инфекции ЛОР-органов.
Большое спасибо за вопросы. Чувствуется, что Вы мама очень ответственная, теоретически и практически вооружена современными знаниями, и можно отметить не формальный подход к заболеванию ребенка, а активное участие и глубокое понимание проблем. Молодец!
Елена Миловкина написала: у ребенка 3 недели держится температура, обследование по месту жительства результатов не дало, прием (по квоте) в поликлинику на 22 октября, можно ли прийти на прием на отделение 7 октября?
Ответ: Уважаемая Елена, в Вашем письме мало информации ( не указано место жительства, возраст ребенка). Если Вы живете в г. Вологде, то рекомендуем обратиться в поликлинику по месту жительства, если в районе – позвоните мне для уточнения вопроса о возможности госпитализации по тел. (8172) 78-20-61(8172) 78-20-61.
Шилова Надежда написала: Здравствуйте, моему ребенку 4 года, второй год ходим в дет.сад и очень часто болеем насморк и кашель постоянно отит часто, только переболели незнаем чем, болели уши и температура от 37,7 до 39,5 была 5 дней и пока ЛОР не назначил антибиотик Супракс температура не спадала, вызывали скорую врач посоветовала пройти обследование на вирусы токсокары, лямблии и т.д.сейчас мы относимся к поликлинике №4. На след. неделе сдадим все анализы. как нам попасть на прием к аллергологу-иммунологу. Прописаны и живём в г.Вологда. Спасибо!
Ответ: Уважаемая Надежда, Вы относитесь к детской поликлинике №4, которая выполняет все виды лабораторных обследований. На прием к врачу-иммунологу лучше прийти с результатами обследования: кровь на антителя к герпесу, ВЭБ, ЦМВ, хламидиям, микоплазме; кровь на Jg E. Городских детей принимают специалисты детской поликлиники №1.
Светлана написала: Здравствуйте, у меня такой вопрос. У моего ребенка (сейчас ему 1год и 2 мес.) пищевая аллергия с рождения, мы ездили к аллергологу, пропили кучу лекарств, а результата никакого, хотела сделать анализ на какие именно продукты питания у него аллергия, но мне сказали, что в таком возрасте делать данный анализ не целесообразно. Я совершенно в тупике, что делать подскажите пожалуйста.
Ответ: Уважаемая Светлана, объем аллергообследования решает врач-аллерголог для конкретного ребенка в конкретной ситуации, так же будет обстоять дело и со специфическим Jg E с пищевыми аллергенами. Ребенок с пищевой аллергией должен наблюдаться педиатром и аллергологом. Если нет эффекта от лечения – осмотр аллерголога должен быть не однократным, а периодическим.
Татьяна написала: Здравствуйте! У ребенка внезапно появилась аллергия сопровождающая сильным отеком лица и крапивницей по всему телу но мы не можем понять на что! Она проявляется когда ребенок приходит с улицы ,и такой ужас у нас каждый день приходится вызывать скорую помощь. Можно ли приехать к вам в поликлинику в отделение на обследование? Помогите пожалуйста подскажите что делать? Мы из Шексны .Заранее благодарна.
Ответ: Уважаемая Татьяна! Вашему ребенку требуется консультация аллерголога – возможна запись в детской консультативной поликлинике – лучше к аллергологу, возможно к иммунологу. При себе иметь амбулаторную карту, сертификат о прививках, справку об отсутствии контактов с инфекционными больными. По результатам консультации, возможно стационарное обследование и лечение. Расписание приемов специалистов КДП и телефоны размещены на нашем сайте.
Евгения написала: Здравствуйте, я в отчаянии, не знаю к кому еще обратиться. Моему ребенку 8 месяцев, у нее очень сильная пищевая аллергия (она началась с 3 месяцев), педиатр нам ставит атопический дерматит. Лечились у гастроэнтеролога (клебсиэллу- бактериофагом). Мы кушаем лечебную смесь на основе гидролизата молочного белка, ребенок полностью очистился, но при введении любого прикорма мы снова покрываемся ужасными пятнами, даже коростами. Мы реагируем на любые овощи, фрукты, каши, на все. Я знаю, что похожих ситуаций в Вологде много, но как ни спросишь у людей что они кушают, так какой-нибудь хотя бы один продукт, но едят. А мы ни одного продукта в прикорм не ввели, разве такое бывает, чтобы на все ребенок реагировал? Что нам делать, может какие-нибудь анализы сдать? Как нам лечиться? Помогите!!!
Ответ: Уважаемая Евгения! В настоящее время очень много маленьких детей страдает атопическими дерматитами и пищевой непереносимостью к различным видам продуктов. Правильно такие дети должны наблюдаться педиатром, аллергологом и дерматологом. Основной лечащий врач – педиатр. Он вам расскажет о гипоаллергенной диете и быте. Прикормы вводятся все по рекомендации педиатра с последующей записью в пищевом дневнике. Ведение пищевого дневника обязательно! Нарушение биоценоза кишечника в данном случае усугубляет течение основного заболевания, поэтому обследование кала на дисбактериоз придется, возможно, повторить. В настоящее время Вашему ребенку необходимо лечебное питание – в пищу надо продолжать употреблять гидролизные смеси. Уважаемая Евгения! Заболевание – атопический дерматит – хроническое, с генетической предрасположенностью, поэтому периоды обострения могут быть с различной частотой и различной тяжестью. Возможно обследование – кровь на специфический JgE с пищевыми аллергенами (спектр аллергенов определяет врач-аллерголог), с последующим наблюдением. Прикормы с использованием новых продуктов можно осуществлять в период ремиссии, в период обострения этого делать не следует. Не расстраивайтесь о том, что прикормы вы до сих пор еще не ввели – 8 месяцев при наличии такого заболевания – это не критическое состояние. В гидролизных смесях содержатся необходимые вещества, но прикормы будет надо вводить (в период ремиссии), а также не отчаивайтесь, потому-что пищевая непереносимость в разные возрастные периоды проявляется по-разному. На данном этапе Вам не подходят определенные овощи и каши, но это не говорит о том, что ребенок в дальнейшей жизни их не будет совсем переносить. В период обострения также необходимо медикаментозное лечение – антигистаминные препараты, адсорбенты, наружная терапия. Объем определяется педиатром, аллергологом, дерматологом.
13 марта 2014г., Татьяна написала: Добрый день. Моей дочурке сейчас 3,5 месяца. В роддоме она в весе потеряла 350гр.и педиатр нам посоветовала докармливать ее дома смесью. Что мы и делали. Сначала грудь а потом смесь Симилак. В месяц у нее высыпали щечки а чуть позже кое где сыпь появилась на ножках. До двух месяцев кое как у нас было смешанное питание, а потом молоко совсем пропало(точно так же было и со старшей дочерью).И в 2 месяца по совету подруги я 2-3 раза в день стала давать ей смесь Нутрилон кисломочный. Его дочь пьет с удовольствием даже может больше своей нормы, а вот Симилак стала плохо кушать. В весе прибавляет по 1кг. Диатез на щечках лечили: циндол, Фенистил капли,фенистил-гель. Но ничего не помогает. А врач аллерголог перевела нас на другую смесь Фрисопеп. Говорит что это аллергия на белок который в смеси Симилак. У меня вопрос-какой анализ нужно сдать чтоб узнать на что именно аллергия? Можно ли и дальше давать ребенку Нутрилон кисломолочный? И какие смеси могут быть аналогом Фрисопеп? Заранее спасибо!!!!!!!!!!
Ответ: Уважаемая Татьяна, если вам рекомендовали «Фрисопеп» (аналоги: «Нутрилон пепти гастро», «Нутрилон пептиди СЦТ», «Альфарэ»), то другие смеси, в том числе «Нутрилон кисломолочный» использовать нельзя. Из анализов – кровь из вены на иммуноглобулин Е к белку коровьего молока, но его «0» не исключает аллергии на молоко.
Экзема, Зуд кожи, причины, методы лечения, облегчение, типы
Обзор
Что такое сухая кожа?
Сухая кожа — это кожа, в которой недостаточно влаги, чтобы она оставалась мягкой и эластичной. У людей с сухой кожей могут быть грубые пятна, которые отслаиваются или выглядят чешуйчатыми. Это может быть, а может и не быть зудом (зудом).Сильная сухость кожи может потрескаться и кровоточить.
Насколько распространена сухость кожи?
Сухая кожа — распространенное заболевание, которым страдают люди любого возраста.
У кого, скорее всего, будет сухая кожа?
У людей, которые живут в сухом климате, работают на улице или моют руки, часто наблюдается сухость кожи. Сухая кожа может быть связана с некоторыми проблемами со здоровьем, такими как аллергия, гормоны и диабет.
Пожилые люди более склонны к сухости кожи по многим причинам:
- Высыхают сальные и потовые железы, выделяющие влагу.
- Кожа истончается.
- Жир и коллаген, вещества, придающие коже эластичность, уменьшаются.
Какие бывают типы сухой кожи?
Ваш лечащий врач может использовать медицинский термин для обозначения сухой кожи: ксероз. Зимой сухость кожи часто ухудшается из-за низкой влажности. Однако это может происходить круглый год. В тяжелых случаях сухая кожа может вызвать зуд и сыпь, которые называются дерматитом (воспалением кожи). Существует несколько различных типов дерматита, в том числе:
- Контактный дерматит: Это происходит при контакте чего-либо с вашей кожей, что вызывает раздражение или аллергическую реакцию.Ваша кожа может быть сухой, зудящей и красной, а также может появиться кожная сыпь. Некоторые примеры включают драгоценные металлы (никель), косметику, моющие средства или лекарства.
- Экзема (атопический дерматит): Эта группа состояний кожи вызывает появление красных, сухих, бугристых и зудящих участков кожи. Тяжелые формы могут вызвать растрескивание кожи, что повышает предрасположенность к инфекции. Это распространенное кожное заболевание часто поражает детей и может передаваться по наследству. Раздражители, аллергены и стресс могут усугубить экзему.
- Себорейный дерматит: Сухая кожа на коже головы вызывает состояние, известное как перхоть у взрослых или колыбель у младенцев. Себорейный дерматит также может вызывать появление сухих, шелушащихся пятен на коже лица, пупка (пупка) и внутренних складок на руках, ногах или паху. Этот тип дерматита на самом деле возникает, когда ваше тело реагирует на нормальные дрожжи, которые растут на вашей коже.
- Стопа спортсмена: Может имитировать сухость кожи на ступнях, но на самом деле это вызвано грибком.Когда этот грибок растет на теле, это называется «стригущий лишай». У людей со спортивной стопой может быть сухая, шелушащаяся кожа на ступнях.
Симптомы и причины
Что вызывает сухость кожи?
Вы можете развить сухость кожи по многим причинам, в том числе:
- Возраст: Пожилые люди более склонны к сухости кожи из-за естественных изменений кожи.С возрастом сальные и потовые железы высыхают, а кожа теряет жирность и эластичность, из-за чего она становится тоньше.
- Климат: Люди, живущие в сухой пустынной среде, более склонны к сухости кожи, потому что в воздухе меньше влаги или влажности.
- Генетика: Некоторые люди наследуют определенные кожные заболевания, такие как экзема, которые вызывают сухость кожи.
- Состояние здоровья: Некоторые заболевания, включая диабет и заболевание почек, могут вызывать сухость и зуд кожи.
- Род занятий: Медицинские работники, парикмахеры и другие специалисты более склонны к появлению сухой красной кожи из-за частого мытья рук.
Каковы симптомы сухой кожи?
Признаки сухой кожи включают:
- Потрескавшаяся, грубая кожа.
- Хлопья или чешуя.
- Зуд.
- Покраснение.
Диагностика и тесты
Как диагностируется сухость кожи?
Сухую кожу довольно легко диагностировать по внешнему виду.В зависимости от ваших симптомов ваш лечащий врач может назначить тесты для проверки состояния здоровья, вызывающего сухость кожи, например:
- Тест на аллергию для выявления веществ, вызывающих аллергические реакции.
- Анализ крови на наличие таких проблем, как диабет или заболевание почек.
- Биопсия кожи (образец ткани) для проверки на экзему или другие кожные заболевания.
Ведение и лечение
Как лечить или лечить зудящую сухую кожу?
Ваш лечащий врач может порекомендовать увлажнять кожу с помощью:
- Увлажняющие средства: Увлажняющие средства являются основой лечения большинства типов сухой кожи.Они разглаживают и смягчают сухую кожу, предотвращая растрескивание и восстанавливая естественный кожный барьер. Увлажняющие продукты входят в состав мазей, кремов, лосьонов и масел.
- Лекарства: Для очень сухой кожи, которая зудит или склонна к растрескиванию, ваш лечащий врач может прописать местный стероид или другое средство, сберегающее стероиды, которые действуют для уменьшения воспаления кожи, вызывающего сыпь и зуд. В тяжелых случаях могут потребоваться пероральные или инъекционные препараты.
Какие осложнения вызывает сухость кожи?
Слишком сухая кожа может потрескаться и кровоточить. Эти трещины подвергают организм воздействию микробов, которые могут вызвать инфекции. В редких случаях сухая и зудящая кожа может указывать на более серьезные проблемы со здоровьем, такие как диабет или заболевание почек.
Профилактика
Как предотвратить сухость кожи?
Ежедневное нанесение увлажняющих средств поможет смягчить сухую кожу.Вы также можете попробовать эти методы дома:
- Очистите кожу мягким увлажняющим мылом без отдушек.
- Ограничьте время принятия душа или ванны более чем 10 минутами и используйте теплую (не горячую) воду.
- Справиться со стрессом (может усугубить экзему и другие кожные заболевания).
- Сведите к минимуму пребывание на солнце, которое испаряет жир и влагу с кожи.
- Увлажняйте, как только вы закончите купаться, пока ваша кожа станет влажной и мягкой.
- Промокните кожу насухо мягким полотенцем.
- Предотвратить обезвоживание и поддерживать кожу увлажненной, употребляя большое количество жидкости.
- Бросьте курить (никотин снижает кровоток, сушит кожу).
- Используйте увлажнитель, чтобы увлажнить воздух в доме.
Перспективы / Прогноз
Каков прогноз (перспективы) для людей с сухой кожей?
Большинство людей могут успешно лечить сухую кожу, используя ежедневный увлажняющий крем и принимая активные меры, такие как минимизация воздействия горячей воды и других раздражителей.Для вашего здоровья в целом неплохо позаботиться о сухой коже. Грубая, сухая кожа может вызывать дискомфорт и выглядеть некрасиво. А если ваша кожа станет настолько сухой, что треснет, вы будете более подвержены инфекциям.
Жить с
Когда мне следует позвонить врачу?
Если у вас кожа, позвоните своему врачу:
- Постоянно чешется и мешает спать или повседневной активности.
- Выглядит инфицированным (красный, теплый или опухший).
- Прикасаться к нему больно.
- Появляется сыпь.
Какие вопросы я должен задать своему врачу?
Если вас беспокоит сухость кожи, обратитесь к врачу. Вы можете спросить:
- Что делает мою кожу такой сухой?
- Следует ли мне пройти тестирование на аллергию или экзему?
- Как лучше всего лечить сухую кожу?
- Как предотвратить сухость кожи?
- Как лучше всего лечить кожный зуд?
- Какие очищающие и увлажняющие средства, отпускаемые без рецепта, вы рекомендуете для сухой кожи?
- Стоит ли обращать внимание на какие-либо признаки осложнений?
Сводка
Сухая кожа может выглядеть непривлекательно, а сухая, зудящая и шелушащаяся кожа вызывает дискомфорт.К счастью, сухая кожа не вызывает серьезных проблем. Хотя это обычно хроническое заболевание, с ним легко справиться. Поговорите со своим врачом о том, как предотвратить и успокоить сухость кожи. Если другие заболевания, такие как экзема, вызывают сухость кожи, ваш лечащий врач может назначить лекарства и предложить советы по лечению проблемы.
Дискоидная экзема | Причины и лечение
Что такое дискоидная экзема и каковы симптомы?
Экзему еще называют дерматитом.Дерматит — это общий термин, обозначающий воспаление кожи. Существует ряд различных типов экземы. Дискоидная экзема — одна из них.
Дискоидная экзема вызывает появление красных пятен на коже круглой или овальной формы. Под дискоидом понимается дисковая форма пятен экземы. Дискоидная экзема также называется нуммулярным дерматитом. Nummular буквально означает «форма монеты», еще один способ описания формы пятен экземы.
Дискоидная экзема может начаться с небольшой группы маленьких волдырей или красных пятен, но затем перерастает в розово-красное, сухое и чешуйчатое пятно на коже.Пятна на коже обычно очень зудят. Зуд часто усиливается ночью и может повлиять на ваш сон. Некоторые люди жалуются, что пятна на коже жгут или покалывают.
Кожа между пятнами дискоидной экземы выглядит нормально, за исключением того, что, как правило, у людей с дискоидной экземой кожа сухая.
Дискоидная экзема — типичные поражения
Дискоидная экзема — типичные поражения
Дискоидная экзема часто начинается на ногах. У некоторых людей будет только одно или два пятна дискоидной экземы, но у других может появиться много пятен.У некоторых людей пятна будут только на ногах, но дискоидная экзема может возникнуть на любом участке тела. Однако на лице и волосистой части головы он встречается редко. В зимние месяцы в холодном и сухом климате состояние ухудшается. Солнце имеет тенденцию улучшать симптомы у большинства людей. Из-за этих особенностей дискоидную экзему можно принять за псориаз.
Иногда пятна на коже могут очищаться в центре, оставляя кольцо экземы (как на втором снимке). В этом случае дискоидную экзему иногда принимают за стригущий лишай.Пятна дискоидной экземы довольно часто заражаются микробами (бактериями). Признаки инфекции включают повышенное покраснение, мокнутие или образование пузырей на коже.
Что вызывает дискоидную экзему?
Точная причина дискоидной экземы неизвестна. Однако у большинства людей с дискоидной экземой обычно сухая кожа. Одна из теорий заключается в том, что сухая кожа нарушает нормальный жировой слой во внешнем слое кожи (эпидермисе), который обычно помогает защитить кожу.Поскольку эта защита теряется, специальные белки, которые могут вызывать аллергию (аллергены), могут проникать через кожу. Это может привести к аллергической или раздражающей реакции на коже, что приведет к появлению пятен экземы. Фактически, некоторые врачи фактически рассматривают дискоидную экзему как форму атопического (аллергического) дерматита, развившегося у взрослых.
Иногда определенные лекарства могут вызывать у некоторых людей дискоидную экзему. Например, лекарства, используемые для лечения инфекции гепатита С (так называемые интерферон и рибавирин).Укусы насекомых или травмы кожи также могут спровоцировать вспышку дискоидной экземы у некоторых людей.
Поскольку жировой защитный слой кожи теряется, считается, что у некоторых людей с дискоидной экземой также может быть повышенный риск развития контактного дерматита. Контактный дерматит — это экзема, вызванная реакцией вашей кожи на вещество, с которым она контактировала. Такие вещества могут включать никель в украшениях или пряжках для ремней, косметику, консерванты в кремах и мазях, добавки для кожи и т. Д.См. Дополнительную информацию в отдельной брошюре «Контактный дерматит».
Насколько распространена дискоидная экзема и кто ею заболевает?
Дискоидная экзема довольно распространена и, вероятно, поражает примерно 2 из 1000 человек. Кажется, это чаще встречается у мужчин, чем у женщин. Дискоидная экзема может поражать мужчин и женщин любого возраста, но чаще всего поражает людей в возрасте от 50 до 65 лет. Она также поражает женщин в возрасте от 15 до 25 лет. У детей встречается редко.
Как диагностируется дискоидная экзема?
Диагностируется по типичному внешнему виду кожи.Если ваш врач не уверен в диагнозе, возможно, ему потребуется исключить грибковую инфекцию кожи. Например, если в центре прошла кожная сыпь (как описано выше), они могут предложить соскоблить несколько клеток кожи с участка кожи. Затем их можно отправить в лабораторию для поиска грибковой инфекции. Если ваш врач обеспокоен возможной бактериальной инфекцией кожного пятна, он может взять образец (мазок). Опять же, его можно отправить в лабораторию для поиска этого типа инфекции.
Если ваш врач считает, что у вас может быть контактный дерматит, он может предложить тестирование кожных пятен. В этой процедуре на кожу наносятся небольшие количества до 25 или более веществ в виде небольших пятен, как правило, на верхнюю часть спины. Они фиксируются антиаллергическим скотчем. Через несколько дней вы вернетесь в кожный отдел, и пятна будут удалены. Ваша кожа исследуется, чтобы увидеть, есть ли реакция на какое-либо из протестированных веществ. Дополнительную информацию см. В отдельной брошюре «Патч-тест на контактный дерматит».
Как лечить дискоидную экзему?
Лечение направлено на:
- Восстановление жидкости на коже (регидратация).
- Лечение воспаления кожи.
- Также для лечения любой инфекции, которая может присутствовать.
Также может быть предложено лечение, помогающее уменьшить зуд.
Процедура регидратации кожи
Для этого используются смягчающие средства. Смягчающие средства часто называют увлажняющими. Это лосьоны, кремы, мази и добавки для ванн / душа, которые смазывают вашу кожу маслом, чтобы она оставалась эластичной и влажной.Смягчающие вещества следует использовать в качестве заменителя мыла при мытье, так как обычное мыло сушит кожу. Принимайте ванну или душ дважды в день в прохладной воде с последующим нанесением смягчающего средства.
Регулярное использование смягчающих средств — самая важная часть повседневного лечения людей с дискоидной экземой. Смягчающие вещества предотвращают пересыхание кожи и помогают защитить ее от раздражителей. Их следует наносить на всю кожу, а не только на участки, пораженные дискоидной экземой.Особенно важно продолжать ежедневное увлажнение кожи даже после излечения обострения дискоидной экземы. Это поможет снизить вероятность дальнейшего обострения.
Существует множество типов и марок смягчающих средств, от жидких лосьонов до густых мазей. Разница между лосьонами, кремами и мазями заключается в соотношении масла (липидов) к воде. Самое низкое содержание липидов — в лосьонах, среднее — в кремах и самое высокое — в мазях. Чем выше содержание липидов, тем жирнее и липче он на ощупь и тем ярче выглядит на коже.Как правило, чем выше содержание липидов (более жирное и густое смягчающее средство), тем лучше и дольше оно действует, но тем более грязным в использовании. См. Дополнительную информацию в отдельной брошюре «Увлажняющие средства от экземы (смягчающие средства)».
Иногда рекомендуется использовать вазелин, чтобы сохранить кожу увлажненной.
Стероиды для местного применения для уменьшения воспаления
Стероиды для местного применения — это стероидный крем или мазь, которые наносятся на кожу. При дискоидной экземе местные стероиды наносят на участки кожи, чтобы уменьшить воспаление.Мази, как правило, лучше кремов, потому что они лучше удерживают воду в вашей коже и образуют лучший защитный барьер для вашей кожи.
Не используйте стероидный крем или мазь на нормальной коже. Кроме того, стероиды следует использовать только при обострении дискоидной экземы. Их не следует использовать в перерывах между приемами, чтобы предотвратить дискоидную экзему. Это связано с тем, что длительное использование стероидных кремов может оказать определенное влияние на вашу кожу, включая ее истончение. См. Дополнительную информацию в отдельной брошюре «Актуальные стероиды от экземы».
Иногда для лечения дискоидной экземы используются влажные обертывания с местными стероидами. Сначала кожу увлажняют теплой водой, чтобы она хорошо увлажнялась. Затем на пораженные участки кожи наносится стероидная мазь. Затем используют влажную пижаму или бинт, чтобы закрепить стероидную мазь примерно на один час. Однако не пытайтесь использовать такие методы лечения, если это не рекомендовано вашим врачом.
В тяжелых случаях для лечения дискоидной экземы могут потребоваться стероидные таблетки, принимаемые внутрь или вводимые в виде инъекций.
Примечание : при одновременном использовании смягчающего средства и местного стероида необходимо сначала нанести смягчающее средство. Подождите 10-15 минут после нанесения смягчающего средства, прежде чем применять местный стероид. Таким образом, смягчающее средство должно впитаться до того, как будет применен стероид. (Кожа должна быть влажной или слегка липкой, но не скользкой при нанесении стероида.)
Лечение инфекции
Вам может потребоваться лечение антибиотиками, если есть бактериальная инфекция пятен дискоидной экземы.Это может быть крем или таблетки, в зависимости от тяжести инфекции.
Лечение для уменьшения зуда
Таблетки антигистаминов могут помочь уменьшить зуд и могут быть особенно полезны ночью, когда вы пытаетесь заснуть. Однако некоторые антигистаминные препараты могут вызвать сонливость (даже на следующий день). Итак, вы не должны водить машину и не должны управлять механизмами, если они влияют на вас таким образом.
Другие методы лечения
Препараты дегтя могут быть полезны, особенно на участках кожи, которые долгое время были утолщенными и шелушащимися.
Такролимус и пимекролимус — это другие кремы, которые можно использовать для уменьшения воспаления у некоторых людей с дискоидной экземой. Их можно рассмотреть у некоторых людей, если лечение стероидами не помогает.
Поскольку дискоидная экзема имеет тенденцию улучшаться на солнце, лечение ультрафиолетовым (УФ) светом (фототерапия) иногда может быть полезным в качестве лечения. Ультрафиолетовое излучение помогает уменьшить воспаление кожи. Однако следует проявлять осторожность, поскольку воздействие УФ-излучения сопряжено с риском повреждения кожи.Это включает в себя повышенный риск рака кожи. Таким образом, необходимо сопоставить риски этого типа лечения с преимуществами. Этот тип лечения обычно используется, если дискоидная экзема тяжелая или другие методы лечения не помогли.
Иногда для лечения дискоидной экземы могут потребоваться лекарства, подавляющие вашу иммунную систему. В их состав входят такие лекарства, как циклоспорин. Опять же, они обычно используются только в тяжелых случаях дискоидной экземы, которые очень трудно вылечить и которые не поддаются лечению другими методами.
Возможны ли осложнения?
Как упоминалось выше, бактериальная инфекция пятна дискоидной экземы может возникнуть и требует лечения антибиотиками. Также следует проявлять осторожность, чтобы по возможности не поцарапать зудящие участки. Если вы слишком сильно поцарапаете участок кожи, на коже могут образоваться рубцы.
После заживления пятна на коже дискоидной экземы у многих людей не остается никаких остаточных признаков. Однако у некоторых людей может наблюдаться постоянное изменение цвета кожи на пораженный участок коричневого цвета.В других случаях пораженный участок кожи может стать бледнее окружающей кожи.
Каковы перспективы дискоидной экземы?
После успешного лечения дискоидной экземы в будущем может произойти обострение. Поэтому вам следует позаботиться о том, чтобы ваша кожа была хорошо увлажненной с помощью смягчающих средств, чтобы уменьшить вероятность будущих обострений. По возможности вам также следует избегать всего, что могло спровоцировать экзему, например горячих ванн или раздражающей одежды.Вы можете найти в комнате увлажнитель, который помогает уменьшить вспышки. Если обострения все же возникают, они часто поражают те же участки кожи, что и раньше.
Лечение красных и сухих пятен на коже лица
Лечение красных, сухих пятен на коже лица
Автор: teamtcs | Теги: Побочные эффекты, Специализированная аптека Лос-Анджелеса, Симптомы | Комментарии: 0 | 19 декабря 2014 г.
Возникновение красных сухих пятен на лице может быть связано с факторами окружающей среды, а также с внутренними проблемами, которые проявляют это симптоматическое выражение.К внешним факторам, которые часто могут усугубить это состояние, относятся:
- Сезонные изменения
- Холодная погода
- Ветер
- сырость
- Чрезмерное трение носа и щек
Это делает эти пятна более распространенными в холодную погоду, и часто используются средства, которые могут успокоить воспаление на коже, а также предлагают профилактические меры, создавая барьер между кожей и элементами.
Однако не все красные сухие пятна на лице можно отнести исключительно к факторам окружающей среды.Люди могут страдать от определенного кожного заболевания, которое поддается лечению другим способом. Поскольку сухая кожа лица может быть результатом реальной проблемы с кожей, может потребоваться проконсультироваться с врачом, чтобы определить лучший курс лечения красной сухой кожи.
Основы ухода за сухой кожей
Независимо от того, вызвана ли красная сухая кожа вокруг носа и по всей области лица изменениями в окружающей среде или является результатом основного состояния, основной процесс потери натуральных масел по-прежнему одинаков.Когда дело доходит до ухода за сухой кожей, вызванной погодными условиями, восполнение запасов жизненно важных масел в коже может принести облегчение. Чистые масла, такие как витамин Е или даже оливковое масло, могут принести облегчение, а также могут создать барьер против элементов.
Следует отметить, что раздраженное сухое пятно может вызвать дополнительные опасения из-за инфекций, которые могут возникнуть при расчесывании участков. В этих случаях для борьбы с инфекцией следует использовать местные антибиотики или противовоспалительные препараты. Настоятельно рекомендуется, чтобы врач осмотрел любую раздраженную кожу, которая могла заразиться инфекцией.Дальнейшее прикосновение и расчесывание также контрпродуктивно для заживления, и людям с таким типом раздражения следует воздерживаться от чрезмерного контакта с этими участками.
Еще один момент, который следует учитывать при лечении красной сухой кожи лица, — избегать любых кремов, которые могут продолжать раздражать пятна или могут вызвать повреждение чувствительных участков. Это особенно важно, если рассматриваемые области находятся над глазами или вокруг рта. Многие безрецептурные кремы содержат такие ингредиенты, как спирт, который может быть едким для слизистых оболочек, и поэтому не рекомендуются для этих чувствительных участков.Спирт, содержащийся в таких продуктах, также может сильнее раздражать красную сухую кожу.
Другие причины красной сухой кожи
Во многих случаях появление даже сезонной красной сухой кожи может иметь более системную причину. Ряд распространенных кожных заболеваний также может сделать участки лица более чувствительными и привести к выражению таких симптомов, как сыпь вокруг шеи или задней части шеи и небольшие приподнятые красные сухие комочки. Это может быть результатом таких условий, как
- Экзема — часто проявляется в виде приподнятых красных участков, которые сопровождаются крапивницей и сильным зудом.
- Псориаз — сухие красные пятна, которые имеют тенденцию к растрескиванию и выглядят так, как будто они покрываются коркой.
- Себорейный дерматит — красное раздражение, сопровождающееся шелушением кожи, жжением и зудом, которые особенно распространены на лбу, носу и щеках.
- Розацеа — чаще всего проявляется в виде небольших красных приподнятых комков, которые распространяются по векам и щекам, создавая вид красной «маски».
- Стригущий лишай — круглые сухие красные пятна, которые могут появиться в любом месте на лице или задней части шеи.
- Атопический дерматит — обычно распространяющаяся сыпь по лицу, особенно вокруг носа и под ртом.
- Аллергия — они могут различаться по внешнему виду, от маленьких красных приподнятых бугорков до красных пятен, которые воспаляются и зудят.
Эти состояния могут потребовать специального лечения в аптеке, которое может включать пероральные антибиотики и лекарства, устраняющие первопричину симптомов небольших красных сухих комков и красных пятен.
Каждое из этих различных состояний проявляется по-разному, хотя красные пятна на лице могут наводить на мысль, что это просто раздраженная кожа.Розацеа и атопический дерматит чаще характеризуются пятнами вокруг носа и век, тогда как псориаз и стригущий лишай могут проявляться в виде сухого красного круглого пятна на коже. Это может сделать особенно важным проконсультироваться с врачом, чтобы получить полноценное лечение, а не просто паллиативную помощь.
Особые опасения по поводу болезненных красных сухих век
Каждый раз, когда эта сыпь и раздражение распространяется на чувствительные участки лица, такие как веки, следует проявлять особую осторожность.Слизистые оболочки могут быть особенно предрасположены к бактериальным инфекциям, поэтому очень важно выяснить и правильно диагностировать причину сухой кожи вокруг глаз. Если причиной является аллергия или стригущий лишай, возможно, инфекция попала в глаз, что может потребовать дальнейшего лечения. Также важно, чтобы любые средства местного действия, применяемые в этой области, были безопасны для офтальмологического применения.
Облегчение красной сухой кожи
Хотя для полного устранения красных сухих пятен на лице может потребоваться фактическое обследование, большинство людей все же могут найти некоторое облегчение для красной сухой кожи верхней губы, красной сухой кожи вокруг носа и под ртом.Поскольку факторы окружающей среды могут быть основной или усугубляющей причиной, может быть жизненно важно убедиться, что кожа защищена от этих раздражителей.
- Защищайте лицо хлопчатобумажным шарфом или другим барьером при выходе на холод
- Использование масла с витамином Е может принести облегчение и защиту
- Избегайте чрезмерного касания красных сухих пятен, так как это может еще больше вызвать раздражение.
- Поддерживает увлажнение кожи как местно, так и путем употребления достаточного количества воды
Помимо этих методов, которые могут уменьшить внешние факторы, усугубляющие сухие красные пятна на лице, использование пасты из коллоидной овсянки может уменьшить воспаление и раздражение, но ее следует использовать только от трех до пяти раз в день.В целом, люди, страдающие от сухих красных пятен на лице, должны быть осмотрены врачом, если требуется специальная аптечная процедура.
Являются ли чешуйчатые сухие пятна на коже предраком?
Эллен Мармур, MD
Этот малоизвестный предрак, который часто называют «солнечными пятнами», часто остается незамеченным.
Все мы знаем кого-то, кто отвечает всем требованиям: светлокожий, покрытый «солнечными пятнами» после того, как молодые дни нежились на солнце, получивший красивый бронзовый загар (или солнечный ожог), невольно купаясь во вредных ультрафиолетовых лучах.Хотя образование в области рака кожи резко возросло, оно не помогает поколениям поклонников солнца, которым уже нанесен ущерб. Я знаю это, потому что я бывший поклонник солнца, переживший рак кожи. Для людей, описанных выше, важен проактивный уход за кожей и скрининг.
Актинический кератоз (АК) — один из самых распространенных, но и наиболее неизвестных предраков кожи. Когда я спрашиваю людей, знают ли они, что это такое, я обычно получаю ответ: «Я никогда об этом не слышал.Это несколько тревожно, учитывая тот факт, что эти предраковые пятна являются третьей наиболее часто диагностируемой кожной проблемой, от которой страдают более 58 миллионов американцев.
Как дерматолог, я горжусь и рада обучению в области защиты от меланомы и рака кожи. Однако обучение лечению предраковых заболеваний, таких как АК, по-прежнему отсутствует. Это важно, потому что, несмотря на то, что большинство АК остаются доброкачественными, примерно от 5% до 10% развиваются в плоскоклеточный рак в течение примерно двух лет.1
Так что же такое АК? Это предраковое состояние кожи, которое часто принимают за солнечные пятна и обычно диагностируют у пожилых людей. АК является результатом нескольких лет накопленного солнечного вреда и наиболее часто встречается у людей, которые в течение своей жизни проводят много времени на солнце.
AK чаще всего появляется на частях тела, регулярно подвергающихся воздействию солнечного света, таких как лицо, кожа головы, уши, шея, кисти и руки. Это также чаще встречается у людей со светлой кожей.
AK характеризуется сухими, чешуйчатыми, шероховатыми пятнами на коже, которые могут различаться по цвету и размеру. Солнцу не свойственно воздействовать только на небольшие участки кожи. Таким образом, у людей с диагнозом АК обычно со временем появляются новые пятна.
Поскольку невозможно узнать, какие пятна АК станут злокачественными, важно обратиться за помощью к дерматологу, поскольку частые осмотры кожи являются ключом к раннему выявлению и профилактике, особенно если пациенты подозревают, что у них АК.
вариантов обработки АК, в том числе:
• Фотодинамическая терапия: Это включает нанесение фотосенсибилизирующего агента на АК. Обработанный участок освещается светом, который активирует средство. Период между нанесением и воздействием зависит от используемого фотосенсибилизирующего агента. Это лечение нацелено только на АК и мало повреждает окружающие нормальные ткани. Во время терапии часто возникают покраснение, припухлость и жжение.
• Криотерапия: Жидкий азот используется для замораживания пятен без надрезов или анестезии. Этот метод заставляет поражение (я) сжиматься или покрывается коркой, а затем отпадает. После лечения может появиться временное покраснение и припухлость. У некоторых пациентов это лечение может вызвать стойкие белые пятна на коже.
• Лекарства для местного применения: Это включает нанесение лекарства для местного применения на пораженную кожу. Курс лечения может составлять от нескольких дней до недель, в зависимости от применяемого местного лекарства.Во время лечения могут возникнуть покраснение, отек и изъязвление.
• Выскабливание: В этой процедуре используется кюретка для соскабливания поврежденных клеток. Требуется местный анестетик. В месте лечения могут появиться рубцы и изменение цвета кожи.
• Химический пилинг: Химические вещества наносятся непосредственно на пораженные участки, вызывая отслаивание верхнего слоя кожи. Этот слой кожи обычно заменяется в течение семи дней. Для этой процедуры необходима анестезия, во избежание временного обесцвечивания и раздражения.
• Дермабразия: Эта процедура включает использование быстро движущейся кисти для удаления пораженной кожи. Применяется местная анестезия. После процедуры кожа становится красной и сырой. Заживление обработанного участка может занять несколько месяцев.
• Хирургическое иссечение: При хирургическом удалении удаляется все поражение вместе с некоторыми здоровыми тканями. Возможны рубцы.
• Лазеры: Эта процедура включает фокусировку лазера на поражении, прорезание кожной ткани без кровотечения.Может потребоваться местная анестезия. Эта процедура может вызвать потерю пигмента на коже.
Как всегда, пациенты должны проконсультироваться с дерматологом, если они считают, что у них АК. Более подробная информация доступна на сайте www.spotsigns.com. На этом сайте есть различные образовательные инструменты, включая список признаков, советы по профилактике и варианты лечения. Это может даже помочь кому-то найти дерматолога.
— Эллен Мармур, доктор медицины, доцент кафедры дерматологии, генетики и геномных исследований в Медицинском центре Mount Sinai в Нью-Йорке.
Номер ссылки
1. Фукс А., Мармур Э. Кинетика рака кожи: прогрессирование актинического кератоза в плоскоклеточный рак. Dermatol Surg . 2007; 33 (9): 1099-1101.
Патчи для сухой кожи лица: причины, методы лечения от дерматологов
По мере того, как приближается сезон отпусков, и мы готовимся к тому, что температура упадет ниже нуля, большинство из нас отсчитывают дни, пока наша кожа не сделает в общей сложности 180 и не станет тусклой (благодаря очень холодным температурам и сухому воздуху).Поскольку существует не так много проблем с кожей, которые хуже, чем иметь дело с сухой, шелушащейся, зудящей кожей на лице, это то, чего мы хотели бы избежать любой ценой.
По правде говоря, даже несмотря на то, что большинство из нас хотя бы раз в жизни испытали один или два сухих пятна, разобраться в сути вопроса может оказаться довольно сложной задачей. Что, черт возьми, их вызывает? Как мне от них избавиться? И самое главное, как я могу вообще предотвратить их появление? К счастью, мы обратились к сертифицированным дерматологам, чтобы раз и навсегда разгадать загадку сухой кожи.Пора разобраться с этими надоедливыми сухими пятнами и навсегда избавиться от них. Впереди поработайте лопаткой по сухим пятнам на вашем лице, как они выглядят, что их вызывает и что делать, чтобы эти пятна не расползлись обратно.
Что такое сухие пятна?Хотя сухие пятна можно разделить на дюжину конкретных состояний, сертифицированный дерматолог Флора Ким, доктор медицины, FAAD, говорит: «В целом, сухие пятна на лице — это локализованные области, в которых коже не хватает влаги.Иногда эти пятна также могут воспаляться и раздражаться, в результате чего мы не понимаем, что делать, чтобы исправить ситуацию (подробнее об этом позже).
Эти сухие пятна могут быть разными причинами, такими как экзема, раздражающий или контактный дерматит, псориаз, рак кожи, бактериальная или грибковая инфекция, говорит Карен Кэмпбелл, доктор медицины, дерматолог из Сан-Франциско. По словам Кэмпбелла, один из способов узнать, есть ли у вас обычное зимнее заболевание, экзема или другой тип сухих пятен, — это рассмотреть продолжительность жизни и частоту повторения ваших сухих пятен.«Экзема — хроническое и повторяющееся заболевание, в то время как отдельные сухие пятна могут быть вызваны обстоятельствами или временными триггерами», — говорит она.
Как выглядят сухие пятна?
К сожалению, на этот вопрос нет однозначного ответа, потому что не все сухие участки выглядят одинаково. Доктор Ким говорит, что сухие пятна могут быть розового или красного цвета и ощущаться как твердые, чешуйчатые, шелушащиеся или зудящие. Самый простой способ указать на них — пощупать кожу. Если есть небольшие участки поверхности, которые слегка приподняты или отличаются по текстуре, например, грубая наждачная бумага, скорее всего, это сухое пятно.
Что вызывает сухие пятна?
Существуют различные причины появления сухих пятен, но одна из наиболее частых — экстремальные погодные изменения, такие как кашель, зима. В других случаях сухие пятна могут быть симптомом более крупного кожного заболевания. Или они могут быть отражением ваших привычек по уходу за кожей (и да, слишком частое мытье лица может на самом деле нанести вред вашей коже) или раздражающих продуктов, которые вы, возможно, используете. Вот наиболее вероятные виновники тех пятен, покрытых наждачной бумагой.
1. Холодная погода
Несмотря на то, что сезон холодов может быть полон веселья и праздников, он также известен тем, что высасывает нашу ранее увлажненную кожу досуха. И если вы живете в холодном, ветреном климате, вы знаете, что эта правда слишком знакома. «Кожа обычно бывает самой сухой зимой из-за низких температур, низкой влажности и резкого ветра», — говорит доктор Кинг. «Кроме того, сухое тепло от обогревателей может еще больше высушить нашу кожу, потому что в таких условиях с воздухом теряется больше влаги.»
Самый быстрый способ избавиться от сухих участков кожи, вызванных холодной погодой, — это использовать увлажнители. Они добавляют влагу в сухой воздух, чтобы увлажнить кожу. Они также могут помочь, если вы имеете дело с простудой или гриппом.
2. Средство для снятия макияжа
Снятие макияжа каждую ночь перед сном — необходимый шаг в вашем ежедневном уходе за кожей. Однако выбранное вами средство для снятия макияжа может нанести ущерб ». К сожалению, те же ингредиенты, которые удаляют макияж с вашей кожи. кожа может нарушить микробиом [здоровое сочетание хороших и вредных бактерий на поверхности вашей кожи] и нарушить барьерную функцию кожи », — говорит Джошуа Зейхнер, доктор медицины, дерматолог из Нью-Йорка.
«Последняя тенденция в уходе за кожей — это продукты, содержащие пробиотические ингредиенты для поддержки здорового функционирования внешнего слоя кожи», — говорит д-р Цайхнер, который любит использовать их для компенсации негативных эффектов от средства для снятия макияжа. Он рекомендует использовать легкий ежедневный увлажняющий крем для лица, содержащий пробиотики, чтобы восстановить баланс кожи. Попробуйте этот продукт от Éminence Organic Skin Care.
Eminence Пробиотический увлажняющий крем для кожи
Преосвященство дермстор.ком59,00 долларов США
3. Себорейный дерматит
Себорейный дерматит — это актуальное заболевание, которое вызывает у вас сухость и шелушение кожи. По данным Американской академии дерматологии (AAD), от него страдают более трех миллионов человек в год. Люди, страдающие этим заболеванием, страдают красной, шелушащейся, опухшей и жирной кожей. Хотя себорейный дерматит часто встречается на коже головы (вы можете обвинить его в появлении перхоти!), Он также может повлиять не только на волосы на голове.
«Сухие шелушащиеся пятна, появляющиеся на бровях, по бокам носа и в линиях улыбки, на самом деле могут быть формой перхоти», — говорит д-р Цайхнер. Это может показаться грубым, но на коже каждого человека есть живые дрожжи. «Когда уровень дрожжей становится слишком высоким, это может привести к воспалению и характерным шелушащимся пятнам», — добавляет он.
Чтобы предотвратить шелушение, сделайте свой шампунь от перхоти двойной функцией для мытья лица, чтобы держать под контролем проблемы с кожей. «Шампунь Kamedis Dandruff Therapy содержит пиритион цинка, снижающий уровень дрожжей на коже и устраняющий эти сухие пятна», — объясняет д-р.Цайхнер. Слегка пенящийся шампунь также не содержит жестокости, что является бонусом к эффективному заживлению пораженного участка.
Лечебный шампунь Камедис против перхоти
Камедис amazon.com16,99 долл. США
4. Экзема / атопический дерматит
По данным Кливлендской клиники, 15 миллионов американцев страдают от экземы, также известной как атопический дерматит. Широко распространенное заболевание кожи вызывает воспаление кожи, которое приводит к появлению красной, чешуйчатой и зудящей сыпи.
«Экзема — это генетическое заболевание, при котором кожный барьер не работает должным образом, что приводит к потере гидратации, воспалению и появлению сухих пятен на коже», — говорит доктор Цайхнер. Выбирая очищающее средство, обратите внимание на «настоящее мыло, которое имеет щелочной pH и разрушает внешний слой кожи». Вместо этого выберите нежное средство для мытья тела без мыла, которое увлажняет вашу кожу, когда вы принимаете душ, например, Dove Beauty Bar. «Это очищающий брусок без мыла, который увлажняет, успокаивает и выравнивает текстуру кожи.«
Dove Beauty Bar Нежное очищающее средство
5. Розацеа
AAD отмечает, что 14 миллионов американцев ежегодно страдают от розацеа. «Розацеа — это состояние, при котором кожа очень чувствительна и чрезмерно реагирует на окружающую среду», — говорит доктор Цайхнер. Некоторые общие симптомы — это легкое покраснение и покраснение на носу и щеках, сообщает AAD. «У пациентов также часто появляются сухие пятна», — говорит доктор Цайхнер.
Ищите увлажняющие средства, которые защищают вашу кожу от агрессивных факторов окружающей среды. Доктор Цайхнер рекомендует Aveeno Ultra-Calming Daily Moisturizer Broad Spectrum SPF 30 для комбинации «успокаивающего кожу экстракта овса с противовоспалительным пиретрумом и только минеральной защитой от ультрафиолета».
Aveeno Ежедневное ультра-успокаивающее увлажняющее средство для лица без отдушек
6. Ваша диета
Хотя есть определенные факторы, которые вы не можете изменить, например, генетика и погода.Но тот, который вы можете контролировать, влияет на внешний вид вашей кожи? Ваша диета. «Вам необходимо потреблять достаточно здоровых жиров, чтобы обеспечить здоровый водный барьер в коже», — говорит д-р Кинг. Увеличьте потребление омега-3 и омега-6 жирных кислот, таких как лосось, грецкие орехи, семена льна и курица, и в результате вы можете увидеть улучшенный цвет лица.
7. Горячая вода
Кэмпбелл говорит, что еще одна распространенная причина — чрезмерное мытье кожи (то же самое, что большинство из нас делали в 2020 году, благодаря COVID-19).И, к сожалению, использование слишком горячей воды может только усугубить ситуацию. «Продолжительные или частые ванны и души, особенно в горячей воде, также могут высушить кожу, поскольку они удаляют защитные масла, которые естественным образом вырабатываются кожей», — говорит доктор Кинг. «Эти масла образуют защитный барьер, который помогает удерживать влагу и защищать нас от суровых условий окружающей среды. Когда масла теряются, вода легче испаряется с кожи, и она остается сухой».
Чтобы решить эту проблему, примите душ с теплой водой вместо горячей.Если ваша кожа покраснела, вода слишком горячая. Доктор Кинг рекомендует включить в свой распорядок нежное средство для мытья тела, такое как Dove Beauty Bar, описанное выше, потому что «оно не лишит кожу жира и влаги». И ограничьте прием душа не более чем восемью минутами в день.
8. Слишком много отшелушивания
При регулярном уходе за кожей важно избегать слишком сильного отшелушивания кожи. Чрезмерное отшелушивание может нарушить этот защитный барьер от влаги и привести к тому, что ваша гидратация будет легче выводиться наружу.Кожа отшелушивается естественным путем, но если вы хотите добавить скраб или химический эксфолиант, дерматологи соглашаются, что одного или двух раз в неделю вполне достаточно.
9. Продукты и лекарства, которые сушат вас
По словам Ким, существует несколько более распространенных причин, таких как агрессивные или сушящие лекарства или средства по уходу за кожей, такие как ретиноиды, AHA или BHA.
Если на смену приходят сухие пятна, может также потребоваться сократить продукты, которые потенциально сохнут, включая ретинолы, AHA и BHA.По словам Джанин Б. Дауни, доктора медицины, дерматолога из Нью-Джерси, переход на продукты без отдушек также может помочь. Аромат может раздражать кожу и сушить ее, чего вы не хотите, когда пытаетесь восстановить цвет лица.
Как избавиться от сухих пятен?К счастью, эти сухие пятна не будут длиться вечно. Если вы думаете, что знаете причину появления пятен на основании вышеизложенного, например, нового средства по уходу за кожей, исключите его из своего распорядка, стат.
Независимо от того, можете ли вы определить причину или нет, первым шагом к исправлению сухого пятна является поиск святого Грааля, богатого, сочного увлажняющего крема.«Попробуйте как можно скорее и в достаточном количестве нанести эффективный увлажняющий крем, восстанавливающий кожный барьер, — говорит Ким. Она рекомендует обратить внимание на свою кожу. Некоторые пятна нужно увлажнять только два раза в день, а другим может потребоваться почасовой уход. Ее продукты для безрецептурных увлажняющих средств — это лечебная мазь Aquaphor и увлажняющий крем CeraVe.
Лечебная мазь Аквафор
Аквафор amazon.com37 долларов.39
Не избегайте сильных смягчающих средств, чтобы увлажнять кожу всю зиму. «Ищите продукты, в которых сочетаются увлажнители, такие как гиалуроновая кислота и глицерин, с смягчающими веществами, такими как керамиды, петролатум и масло ши, чтобы удерживать влагу», — говорит Хэдли Кинг, доктор медицины, дерматолог из Нью-Йорка.
Кроме того, подумайте о замене увлажняющих и очищающих средств на гелевой основе на составы на кремовой основе. Если вы склонны к акне, убедитесь, что вы используете увлажняющий крем без масла, чтобы вы могли нанести его обильно, не рискуя высыпать.Ищите этикетки с надписью «некомедогенный» или «не угревой», что означает, что продукт не забивает поры и не усугубляет угревую сыпь.
CeraVe Увлажняющий крем
Кэмпбелл предупреждает, что для некоторых более серьезных сухих участков может потребоваться рецептурный стероидный крем. А если вы обнаружите, что область с сухими пятнами покраснела и зудела, возьмите крем с гидрокортизоном, который можно найти в местной аптеке.
Поскольку диагностика ваших собственных сухих пятен может быть довольно сложной задачей, если вы сами не являетесь сертифицированным дерматологом, Кэмпбелл рекомендует записаться на прием к местному дерматологу, чтобы поставить правильный диагноз.Это единственный верный способ избавиться от этих пятен как можно быстрее и проще.
Дополнительная информация Николь Сондерс и Грейс Голд
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты. Вы можете найти больше информации об этом и подобном контенте на сайте piano.io.
Пятна и пятна на коже малышей
Люди склонны думать о коже маленьких детей как о гладкой, мягкой и без пятен.Но правда в том, что кожа малыша не застрахована от пятен, пятен и других неприятных и зудящих недугов. Рано или поздно вы обязательно обнаружите болезнь на свежей, влажной коже вашего маленького ангела (если этого еще не произошло; у кого-нибудь из подгузников?), И это совершенно нормально и обычное дело для малышей. Но когда наступает этот пятнистый день, что вы должны делать? Как вы узнаете, в чем заключается обидное пятно? И как заставить его исчезнуть? Хотя всегда лучше, чтобы вашего ребенка проверил педиатр, вы можете получить преимущество при постановке диагноза, узнав о некоторых из распространенных кожных заболеваний малышей — и их рекомендуемых методах лечения:
Состояние кожи малышей: экзема (атопический дерматит)
Симптомы: Утолщенные, красные, чешуйчатые участки кожи, которые чешутся.Если ваш ребенок слишком много чешется (и кто может его винить?), Сыпь может стать сыпью, слизистой и покрыться коркой.
Причины: Это распространенное хроническое и часто наследуемое заболевание кожи обычно (но не всегда) начинается в младенчестве и может быть вызвано любым из нескольких факторов, включая сухость кожи, воздействие тепла или холода, шерсть или искусственную одежду. , пыль, пот, определенные продукты, аллергены, мыло и моющие средства.
Лечение: Чтобы держать ребенка под контролем, старайтесь, чтобы его кожа не стала слишком сухой.Вы можете сделать это, используя увлажнитель с прохладным туманом в его комнате, купая его в теплой воде (горячая вода еще больше сушит кожу) и используя только мягкие шампуни и кондиционеры. Ежедневно наносите увлажняющий лосьон (особенно сразу после купания, чтобы удержать влагу) и используйте нераздражающие моющие средства при стирке его одежды и постельного белья. Если у вашего малыша наблюдается легкое обострение экземы, безрецептурный крем с кортизоном может уменьшить воспаление. Вы также можете попробовать домашние процедуры, такие как прохладная ванна, посыпанная пищевой содой или овсянкой (известно, что оба ингредиента успокаивают зуд).
Если ничего из этого не помогает, ваш врач может порекомендовать рецептурный крем с кортизоном и / или пероральный антигистаминный препарат для облегчения отека и зуда. Если ваш неудобный малыш все еще чешется, ему может потребоваться рецептурный пероральный кортикостероид.
Если вашему малышу 2 года или больше, и все другие методы лечения не помогли, ваш врач может порекомендовать нестероидные лекарства, такие как Protopic и Elidel, которые действуют на иммунную систему и помогают облегчить вспышки экземы. Но поскольку есть опасения, что длительное употребление этих препаратов может оказать вредное воздействие на иммунную систему, их следует использовать только в крайнем случае.
Состояние кожи малышей: контактный дерматит
Симптомы: Кожа красная, опухшая и зудящая, иногда с волдырями.
Причины: Как следует из названия, эта сыпь поднимает свою уродливую голову, когда кожа вашего малыша соприкасается с вредным веществом. Если сыпь высыпается в области подгузника, это может быть связано с раздражением от мочи или стула, новой салфеткой или лосьоном для подгузников или простым натиранием. Если сыпь появляется на другом участке маленького тела малыша, это может быть связано с аллергеном, например, с мылом новой марки, запахом стирального порошка или ядовитым плющом или дубом.
Обращение: Прежде всего, постарайтесь точно определить виновника и держаться подальше от него. Тем временем ваш врач может предложить обработать область подгузника защитным кремом, содержащим оксид цинка и / или крем с кортизоном. Также важно убедиться, что пух малыша полностью высох, прежде чем наносить крем, и часто менять подгузник. Что касается других участков тела, то и там может понадобиться крем с кортизоном. В крайних случаях ваш врач может порекомендовать пероральные кортикостероиды и антигистаминные препараты.
Состояние кожи малышей: грибковая инфекция
(Candida)Симптомы: Покраснение в области подгузников (особенно в складках кожи) вместе с ярко-красными кожными поражениями или небольшими твердыми язвами.
Причины: Дрожжи размножаются в теплой и влажной среде, поэтому область подгузников является основным регионом для разрастания дрожжей. Вы можете заметить дрожжевую сыпь от подгузников, если ваш малыш долгое время не менял подгузники или если он недавно принимал антибиотики (которые уничтожают полезные бактерии, необходимые для борьбы с дрожжами).
Лечение: Меняйте подгузники вашего малыша как можно чаще — вы можете даже позволить ему пойти домой на какое-то время, чтобы подгузник оставался сухим. Как и в случае контактного дерматита в области подгузников, врач может порекомендовать защитный крем, содержащий оксид цинка. Кроме того, вам, вероятно, потребуется нанести противогрибковый крем на нежную кожу малыша, чтобы контролировать дрожжи.
Состояние кожи малышей: потница
Симптомы: Крошечные красные прыщики размером с булавку на коже.Иногда сыпь становится пузырчатой, а затем высыхает.
Причины: Сочетание жарких летних дней и слишком большого количества слоев может вызвать закупорку пор потовых желез, что приведет к потнице.
Лечение: Как вы могли догадаться, когда у малыша появляется тепловая сыпь, важно охладить его. Перенесите малыша в более прохладный климат (например, в дом с кондиционером) или примите прохладную ванну. Затем постарайтесь, чтобы кожа вашего ребенка была как можно более чистой и сухой.Не переодевайте малыша, когда знаете, что ему нужно находиться в жаркой среде. Вместо этого оденьте его в легкую дышащую ткань (например, хлопок). Чтобы облегчить сыпь, откажитесь от тяжелых увлажняющих средств, которые могут закупорить поры, и вместо этого посыпьте эту область кукурузным крахмалом или добавьте кукурузный крахмал в ванну.
Состояние кожи малышей: стригущий лишай
Симптомы: Красные, чешуйчатые, зудящие, круглые поражения, которые появляются на любом участке тела (и выглядят как красные кольца).
Причины: Несмотря на название, эта заразная инфекция не вызывается червем; это вызвано грибком, который можно найти практически везде — на людях, животных, полотенцах, постельных принадлежностях и в почве.Хотя это грибок, которого довольно сложно избежать, только у части детей, подвергшихся его воздействию, развивается стригущий лишай.
Лечение: Ваш врач, вероятно, порекомендует безрецептурный противогрибковый крем. Если это не поможет избавиться от сыпи, зудящему малышу может потребоваться противогрибковый крем, отпускаемый по рецепту. В случае стригущего лишая на коже головы (который сложнее лечить) врач, скорее всего, пропишет пероральное противогрибковое лекарство, а также лечебный шампунь.
Состояние кожи малышей: импетиго
Симптомы: Зудящие, красные, волдыри, которые сочатся, лопаются и распространяются.По мере высыхания язвы образуются желтовато-коричневые корки. Язвы обычно появляются на носу и во рту ребенка, но они могут появиться где угодно.
Причины: Эта заразная инфекция вызывается бактериями, которые часто проникают в кожу через порезы, укусы насекомых или другие раздраженные участки (например, вокруг носа, если ваш малыш часто сморкался). Ваш малыш мог наткнуться на бактерии, взяв инфицированное полотенце или игрушку, или прикоснувшись к инфицированному человеку.
Лечение: Ваш педиатр, вероятно, пропишет либо крем с антибиотиком, либо пероральный антибиотик для заживления язв.Также важно поддерживать чистоту инфицированной кожи. Если импетиго не лечить, оно может привести к развитию устойчивой к антибиотикам инфекции, поэтому лучше как можно скорее взять его под контроль.Детская экзема: причины и лечение
Что может быть вкуснее мягкой и гладкой кожи ребенка? Хотя именно этим и известны младенцы, идеальная кожа не всегда бывает так, и часто в этом виновата детская экзема. У младенцев очень чувствительная кожа, поэтому они более склонны к высыпанию, чем дети старшего возраста или взрослые.К счастью, есть средства для лечения детской экземы, которые вскоре сделают ребенка более комфортным в его собственной коже. Читайте дальше, чтобы узнать, что такое детская экзема, как ее распознать и как ее лечить.
Детская экзема (или атопический дерматит) проявляется в виде красных или сухих пятен на коже, а также обычно зуда и шероховатости. У детей, предрасположенных к экземе, первые высыпания обычно появляются в возрасте от 2 до 4 месяцев. «Детская экзема у маленьких детей часто начинается с розовой шелушащейся сыпи на щеках и подбородке», — говорит Анна Бендер, доктор медицинских наук, детский дерматолог из Weill Cornell Medicine и New York-Presbyterian в Нью-Йорке.«У более старших детей ползучего возраста может появиться сыпь больше на внешней стороне рук и ног с сухими, зудящими, раздраженными участками кожи. На ощупь он может казаться грубым, как наждачная бумага ».
Распространена ли экзема у младенцев?
Короткий ответ — да. По словам Бендера, до 20 процентов детей в США могут иметь ту или иную форму экземы.
Как выглядит детская экзема?
Можно легко спутать детскую экзему с прыщами, поскольку и то, и другое может появиться на щеках.Но детские прыщи обычно появляются раньше, чем экзема. «Детские прыщи могут появиться вскоре после рождения, в то время как экзема может показать первые признаки в возрасте от 2 до 5 месяцев», — говорит Латанья Бенджамин, доктор медицины, детский дерматолог и дерматологический хирург из Флориды и член правления Общества детской дерматологии. «Кроме того, детские прыщи проявляются в виде классических прыщиков и небольших красных пустул на лице, как правило, без каких-либо симптомов. С другой стороны, экзема поражает как лицо, так и тело сухими или мокнущими красными пятнами и вызывает сильный зуд.”
Видео по теме
Младенцы, страдающие экземой, могут тереть лицо руками или об одежду своих родителей или тереть друг о друга ноги и ступни или руки.
Экзему у младенцев можно разделить на три категории:
- Легкая детская экзема: обычно проявляется в виде бледно-розовых, сухих, зудящих участков кожи, говорит Бенджамин, и их можно лечить только увлажняющими средствами.
- Умеренная детская экзема: горячих точки краснее и могут поражать большую часть поверхности тела, говорит Бенджамин; им может потребоваться крем или мазь с кортизоном (см. ниже информацию о лечении детской экземы).
- Тяжелая детская экзема: самая красная и шелушащаяся из всех трех разновидностей; мокнущие, красные, шероховатые, утолщенные пятна, которые очень зудят и часто имеют твердую корку или имеют глубокие, покрытые коркой порезы или трещины. Тяжелую детскую экзему обычно труднее контролировать с помощью безрецептурных препаратов.
Считается, что детская экзема вызвана сочетанием (или, точнее, взаимодействием) генетических факторов и факторов окружающей среды. «Это происходит в семьях с историей экземы, астмы и сезонной аллергии», — объясняет Бендер.«Иммунная система людей с экземой более склонна к аллергии». Более того, по ее словам, у кожи нет сильного барьера для внешнего мира, поэтому она легко раздражается и становится сухой. В результате эти дети особенно чувствительны к определенным факторам, которые могут спровоцировать высыпание. Разные дети могут быть особенно уязвимы для разных агентов. Несколько распространенных триггеров экземы у младенцев включают:
- Сухая кожа (поэтому зимой может возникать экзема)
- Раздражители (например, мыло, бытовые моющие средства, шерсть, полиэстер)
- Тепло и потоотделение
- Инфекция
- Аллергены (перхоть домашних животных, пыльца, пыль)
- Слюна (от слюни)
Легкая детская экзема может нуждаться только в увлажняющем креме, отпускаемом без рецепта, но в более тяжелых случаях может потребоваться лечение у вашего педиатра.«Тяжесть экземы определяет наилучшее лечение», — говорит Бенджамин. «Но каждая форма экземы требует надлежащего ухода за кожей, включая эффективное увлажнение и контроль зуда». Как бы то ни было, всегда консультируйтесь с педиатром, если у ребенка вырвется наружу. В зависимости от степени тяжести ваш врач может предложить некоторые или все из этих вариантов лечения детской экземы:
• Кремы. Нежный увлажняющий крем — ваша первая линия защиты от детской экземы. «У моего сына экзема на лице и ногах», — говорит одна мама.«Я использую мазь« Аквафор »на пластырях от обострений. Как только это пройдет, мы используем обычный лосьон Eucerin после каждой ванны, и его вспышки были минимальными ». Нанесите его на все тело ребенка, чтобы успокоить грубые пятна, а также улучшить барьерную функцию.
• Короткие ванны с мягкими моющими средствами. Правильный ежедневный уход за кожей имеет решающее значение для сохранения увлажненной кожи ребенка, подверженной экземе. Ограничьте время купания до 15 минут и используйте теплую, а не горячую воду. Выбирайте мягкие очищающие средства без запаха и избегайте грубого мыла.После ванны похлопайте — не трите — кожу ребенка досуха в течение трех минут после того, как вытащите его из воды. Наконец, нанесите увлажняющий крем на все тело.
• Кремы и мази по рецепту. Если проблема не исчезнет, ваш педиатр может посоветовать рецепт на стероидную мазь или крем для местного применения с низкой или средней концентрацией, которые можно использовать один или два раза в день для снятия воспаления и заживления кожи. Если вам прописали кремы или мази, важно проконсультироваться с врачом по указанию, чтобы убедиться, что они работают должным образом.Одной маме, с которой мы говорили, дали крем, который она наносила четыре раза в день своей дочери Грейс, у которой была сухая неровная кожа на руках, ногах, животе и спине. «Это ушло. Потом он вернулся примерно через три недели после того, как я перестала использовать крем, но не так плохо, как в первый раз », — говорит она. «Я нанесла крем еще несколько раз, и с тех пор его больше не было. Прошло около трех недель.
• Ванны с разбавленным отбеливателем. Воспаленная кожа также более подвержена инфекциям. По словам Бенджамина, ванны с разбавленным отбеливателем могут не только безопасно справиться с инфицированной экземой, но и могут помочь свести к минимуму использование нескольких курсов пероральных антибиотиков для детей с повторяющимися бактериальными кожными инфекциями.Она предлагает добавить от до ½ стакана обычного бытового отбеливателя в полноразмерную ванну с 1 дюймом воды.
Детские натуральные средства от экземы
Поскольку у младенцев очень чувствительная кожа, естественно желание лечить ее, ну, естественно. Но, по словам Бендера, «даже натуральные продукты могут вызвать усиление сыпи, называемой контактным дерматитом, поэтому сначала посоветуйтесь с врачом, прежде чем наносить что-то новое на кожу ребенка. Кроме того, сначала используйте только небольшое количество любого нового продукта и придерживайтесь щадящих продуктов с простым списком ингредиентов.«Вот пара натуральных средств от детской экземы, которые безопасны для ребенка:
- Кокосовое масло — натуральный увлажняющий крем.
- Мед медицинского качества для неглубоких порезов, чтобы предотвратить местную кожную инфекцию, — предлагает Бенджамин.
- Домашнее средство от детской экземы — это «терапия влажным обертыванием» (также называемая терапией влажной пижамой): искупайте ребенка, а затем нанесите густой увлажняющий крем на слегка влажную кожу. Смочите хлопчатобумажную пижаму теплой водой, отожмите ее и наденьте на ребенка, прямо поверх толстого слоя увлажняющего крема.После этого наденьте вторую сухую пару хлопковых пижам. Держите ребенка таким образом завернутым на несколько часов или дольше.
Анна Бендер, доктор медицинских наук, детский дерматолог в Weill Cornell Medicine и New York-Presbyterian в Нью-Йорке. Она училась в медицинской школе Колледжа врачей и хирургов Колумбийского университета.
Латанья Бенджамин, , доктор медицины, детский дерматолог и дерматологический хирург из Флориды. Она также является членом правления Общества детской дерматологии, единственной национальной организации в США, специализирующейся на детской дерматологии.
Обратите внимание: Bump, а также материалы и информация, которые он содержит, не предназначены и не представляют собой медицинских или иных рекомендаций или диагнозов для здоровья и не должны использоваться как таковые. Вы всегда должны проконсультироваться с квалифицированным врачом или медицинским работником о ваших конкретных обстоятельствах.
Plus, еще из The Bump:
Лучшие детские кремы, шампуни и моющие средства от экземы
Ваш окончательный путеводитель по детской сыпи
.


 Сыпь может иметь форму прыщей, содержащих в себе жидкость. В период развития болезни больного может одолевать высокая температура и мигрень.
Сыпь может иметь форму прыщей, содержащих в себе жидкость. В период развития болезни больного может одолевать высокая температура и мигрень.