Красные мелкие пятна на коже: О чем расскажут красные пятна
Чесотка — Консультанты по дерматологии
Перейти к содержимому ЧесоткаЧесотка вызывается крошечным клещом, паразитирующим на людях в течение как минимум 2500 лет. Его часто трудно обнаружить, и он вызывает сильный зуд кожи.
ОБЗОР
По оценкам дерматологов, ежегодно в мире регистрируется более 300 миллионов случаев чесотки. Состояние может поразить любого человека любой расы или возраста, независимо от личной гигиены. Хорошей новостью является то, что с лучшими методами обнаружения и лечения чесотка не должна вызывать ничего, кроме временного дискомфорта.
Как развивается чесотка Микроскопический клещ, вызывающий чесотку, едва заметен человеческому глазу. Будучи крошечным восьминогим существом с круглым телом, клещ зарывается в кожу. В течение нескольких недель у больного развивается аллергическая реакция, вызывающая сильный зуд; часто достаточно интенсивно, чтобы больные не спали всю ночь.
Чесотка человека почти всегда передается от другого человека при тесном контакте. Это может быть ребенок, друг или другой член семьи. Все восприимчивы. Чесотка – это не только болезнь малообеспеченных семей и безнадзорных детей, хотя чаще она наблюдается в условиях тесноты с плохой гигиеной.
Самка клеща, привлеченная теплом и запахом, зарывается в кожу, откладывает яйца и вырабатывает токсины, вызывающие аллергические реакции. Личинки или только что вылупившиеся клещи перемещаются на поверхность кожи, залегая в неглубоких карманах, где они развиваются во взрослых клещей. Если клещ соскоблить с кожи, он может жить в постельном белье до 24 часов и более. Может пройти до месяца, прежде чем человек заметит зуд, особенно у людей, соблюдающих правила гигиены и регулярно моющихся.
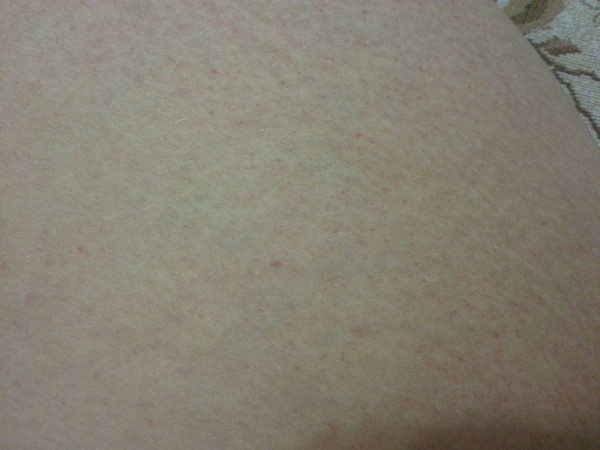
Что искать Самым ранним и наиболее распространенным симптомом чесотки является зуд, особенно ночью. Появляются маленькие красные шишки, похожие на крапивницу, крошечные укусы или прыщи. В более запущенных случаях кожа может покрыться коркой или чешуйками.
В более запущенных случаях кожа может покрыться коркой или чешуйками.
Чесотка предпочитает более теплые участки кожи, такие как складки кожи, туго натянутая одежда, между пальцами или под ногтями, на локтях или запястьях, ягодицах или по линии пояса, вокруг сосков и на половом члене. Клещи также имеют тенденцию прятаться в браслетах и ремешках для часов или на коже под кольцами. У детей заражение может поражать все тело, включая ладони, подошвы и кожу головы. Ребенок может быть уставшим и раздражительным из-за бессонницы из-за зуда или расчесывания в течение всей ночи.
При расчесывании может возникнуть бактериальная инфекция. Во многих случаях детей лечат из-за инфицированных поражений кожи, а не из-за самой чесотки. Хотя лечение бактериальных инфекций может принести облегчение, рецидив почти неизбежен, если не лечить саму инфекцию чесотки.
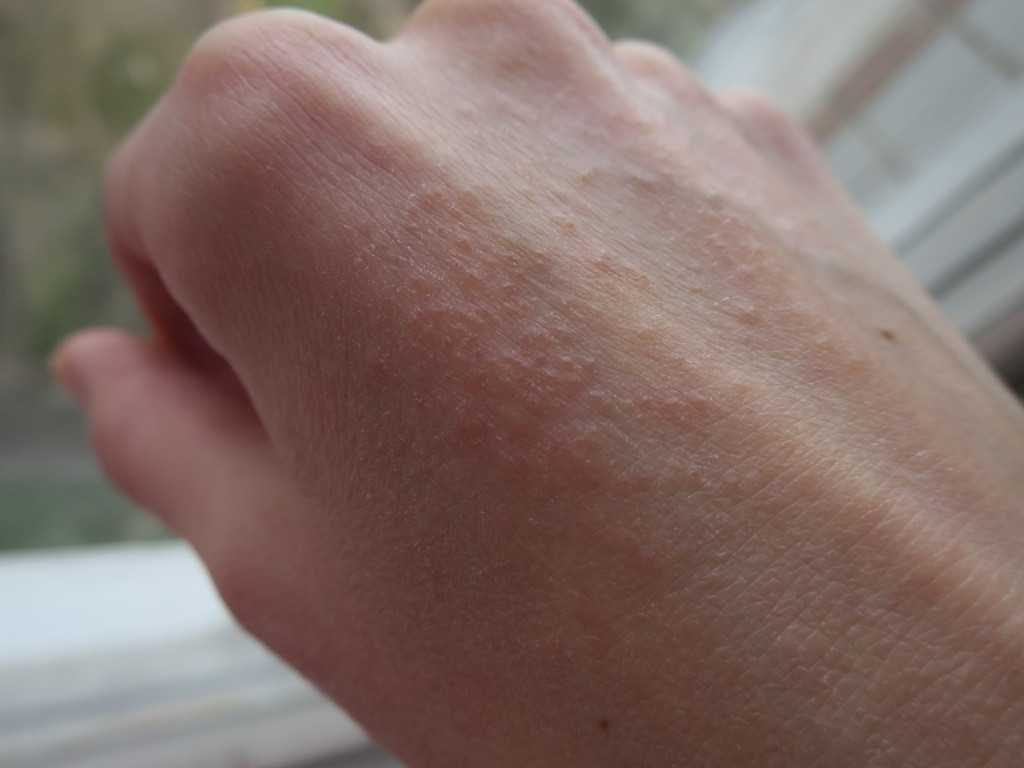
Корковая чесотка (норвежская) Корковая чесотка – это форма заболевания, при которой симптомы гораздо более тяжелые. Большие участки тела, такие как руки и ноги, могут быть покрыты чешуей и корками. Эти корки скрывают тысячи живых клещей и их яйца, что затрудняет лечение, поскольку лекарства, наносимые непосредственно на кожу, могут не проникнуть через утолщенную кожу. Этот тип чесотки встречается в основном у пожилых людей, у некоторых больных СПИДом или у людей со сниженным иммунитетом и чрезвычайно заразен.
Большие участки тела, такие как руки и ноги, могут быть покрыты чешуей и корками. Эти корки скрывают тысячи живых клещей и их яйца, что затрудняет лечение, поскольку лекарства, наносимые непосредственно на кожу, могут не проникнуть через утолщенную кожу. Этот тип чесотки встречается в основном у пожилых людей, у некоторых больных СПИДом или у людей со сниженным иммунитетом и чрезвычайно заразен.
Ваш дерматолог проведет тщательный осмотр с головы до ног при хорошем освещении, обращая особое внимание на трещины на коже.
Многие случаи чесотки могут быть диагностированы дерматологом без специальных тестов. Чтобы подтвердить чесотку, ваш дерматолог может провести безболезненный тест, который заключается в нанесении капли масла на предполагаемое поражение. Затем участок соскабливают и переносят на предметное стекло, которое исследуют под микроскопом. Диагноз ставится при обнаружении чесоточных клещей или их яиц.
Кто подвергается наибольшему риску? Чесотка чаще всего встречается у тех, кто имеет тесный физический контакт с другими людьми, особенно с детьми, матерями маленьких детей, сексуально активными молодыми людьми и пожилыми людьми в домах престарелых.
Чесотка среди пациентов, проживающих в домах престарелых и учреждениях расширенного ухода, стала распространенной проблемой из-за несвоевременной диагностики, поскольку ее можно ошибочно принять за другие кожные заболевания. Задержка дает время для распространения чесотки на персонал домов престарелых и других жителей. Поскольку жителям требуется помощь в повседневной жизни, это воздействие дает возможность для распространения чесотки.
Избавление от чесотки- Крем с 5% перметрином наносится на кожу от шеи вниз перед сном и смывается на следующее утро. Дерматологи рекомендуют наносить крем на прохладную сухую кожу всего тела (включая ладони, под ногти, подошвы и пах) и оставлять на 8-14 часов. Вторая обработка через неделю может быть рекомендована. Побочный эффект крема с 5% перметрином включает легкое временное жжение и покалывание. Поражения заживают в течение четырех недель после лечения. Если у пациента сохраняются проблемы, повторное заражение может быть проблемой, требующей дальнейшего обследования у дерматолога.

- 1% линдановый лосьон наносится от шеи вниз на ночь и смывается утром. Повторное применение возможно через неделю. Линдан не следует использовать для лечения младенцев, маленьких детей, беременных или кормящих женщин, а также людей с судорогами или другими неврологическими заболеваниями, и он запрещен в штате Калифорния.
- 10% серную мазь и крем с кротамитоном можно использовать для младенцев.
- Ивермектин — это лекарство для перорального применения, которое может назначаться при трудноизлечимой форме с корками. Он не должен использоваться у младенцев или беременных женщин.
- Антигистаминные препараты могут быть назначены для облегчения зуда, который может продолжаться в течение нескольких недель, даже после исчезновения клеща.
- Избавление от клещей имеет решающее значение при лечении чесотки. Все члены семьи или группы, независимо от того, зудят они или нет, должны лечиться одновременно, чтобы остановить распространение чесотки. К ним относятся близкие друзья, одноклассники в детском саду или школе или дома престарелых.

- Постельное белье и одежду следует стирать или подвергать химической чистке.
Для успешного искоренения этого заражения необходимо следующее:
- Как можно скорее обратитесь к дерматологу, чтобы начать лечение. Помните, хотя мысль о клопах может вас беспокоить, чесотка никак не отражается на вашей личной чистоте.
- Лечите всех подвергшихся воздействию особей, независимо от того, явно они заражены или нет. Инкубационный период составляет 6-8 недель, поэтому некоторое время симптомы могут не проявляться. Если вы не лечите всех, это как если бы вас никогда не лечили.
- Нанесите средство на всю кожу от шеи до ног, в том числе между пальцами ног, складку между ягодицами и т. д. Если вы моете руки после нанесения, вам нужно снова нанести лекарство на руки.
- Стирать одежду. Стирайте все белье максимально горячей водой. Клеща привлекает запах. Любая чистая одежда, висящая в шкафу или сложенная в ящиках, подойдет.

- Вещи, которые вы не хотите стирать, можно поместить в сушилку в режиме горячей воды на 30 минут или прогладить теплым утюгом.
- Вещи можно сдавать в химчистку.
- Сменить постельное белье.
- Ковры или обивку следует пропылесосить в местах с интенсивным движением. Пропылесосьте весь дом и выбросьте мешок, просто на всякий случай.
- Домашние животные не нуждаются в лечении.
- Предметы также можно поместить в герметичный пластиковый пакет и оставить в гараже на две недели. Если клещи не получают пищу в течение одной недели, они погибают.
Перейти к началу
Состояние кожи: A-I — Дерматология и эстетика корпуса
Состояние кожи: A – I
Главная » Состояние кожи: A-I
Фурункулы
Также известные как абсцессы кожи, фурункулы образуются в результате пореза или разрыва кожи, что приводит к бактериальной инфекции. Они характеризуются как красная болезненная область с болезненным, заполненным гноем центром, который может открыться спонтанно или хирургическим путем. Некоторые фурункулы вызваны вросшими волосами. Другие вызваны закупоркой потовых желез, например, некоторые виды кистозных угрей. Заболеть может любой. Они быстро растут и обычно болезненны, пока не истощатся. Однако, оставленный в покое, фурункул естественным образом достигает головы и лопается, позволяя гною стечь и коже зажить. Люди с ослабленной иммунной системой более восприимчивы к фурункулам, чем население в целом.
Некоторые фурункулы вызваны вросшими волосами. Другие вызваны закупоркой потовых желез, например, некоторые виды кистозных угрей. Заболеть может любой. Они быстро растут и обычно болезненны, пока не истощатся. Однако, оставленный в покое, фурункул естественным образом достигает головы и лопается, позволяя гною стечь и коже зажить. Люди с ослабленной иммунной системой более восприимчивы к фурункулам, чем население в целом.
Фурункулы, как правило, возникают на участках тела, имеющих волосы или потовые железы и подвергающихся трению, обычно на лице, шее, подмышках или ягодицах. Существует множество различных типов фурункулов:
Фурункул или карбункул: Эти абсцессы вызываются бактерией Staphylococcus aureus. Фурункул – это единичный фурункул; карбункулы представляют собой глубокие скопления фурункулов, которые чаще всего образуются на задней части шеи, плечах или бедрах.
Копчиковая киста: Инфицированный волосяной фолликул в области ягодиц, вызванный длительным сидением. Пилонидальные кисты почти всегда требуют лечения.
Пилонидальные кисты почти всегда требуют лечения.
Гидреденит гнойный: Это множественные абсцессы, которые образуются из закупоренных потовых желез в подмышечных впадинах или в паховой области.
Кистозные угри: Эти фурункулы располагаются более глубоко в тканях кожи, чем более поверхностные формы акне. Обычно это происходит среди подростков.
Фурункулы хорошо лечатся домашними средствами. Чтобы ускорить заживление, прикладывайте к фурункулу тепло в виде горячих ванночек или компрессов. Держите область в чистоте, нанесите безрецептурную мазь с антибиотиком, а затем накройте марлей. Не прокалывайте и не сдавливайте фурункул, потому что это может привести к дальнейшему инфицированию. Если фурункул не проходит в течение двух недель, сопровождается лихорадкой или вызывает болезненные ощущения, обратитесь к дерматологу. Врач очистит, проколет и дренирует фурункул и назначит антибиотик для облегчения инфекции.
Кандидоз — это медицинский термин, обозначающий дрожжевые инфекции в организме. Существует три формы кандидоза, которые относятся конкретно к коже:
Существует три формы кандидоза, которые относятся конкретно к коже:
Оральный кандидоз (оральный кандидоз): Эта инфекция характеризуется кружевными белыми пятнами поверх покрасневших участков, которые появляются на языке, горле или в других частях тела. рот. Обычно это сопровождается лихорадкой, коликами или диареей. Оральная молочница может быть болезненной и приводить к неприятному ощущению жжения во рту. Люди, страдающие диабетом, с подавленной иммунной системой, пациенты, проходящие лечение антибиотиками или химиотерапией, а также те, кто носит зубные протезы, более восприимчивы к этой инфекции. Особенно важно поймать его на ранней стадии у младенцев и детей. Из-за дискомфорта, вызванного стоматитом, они могут перестать есть и/или пить.
Опрелости: Кандидоз размножается в теплой влажной среде и в естественных складках кожи. Некоторые опрелости являются бактериальными, но многие из них вызваны грибковыми инфекциями. Для лечения опрелостей используйте безрецептурные порошки и мази, противогрибковые кремы и лосьоны. Планируйте частую смену подгузников, чтобы дать коже возможность регулярно подвергаться воздействию воздуха. Если опрелости не проходят через 7-10 дней, обратитесь к дерматологу.
Планируйте частую смену подгузников, чтобы дать коже возможность регулярно подвергаться воздействию воздуха. Если опрелости не проходят через 7-10 дней, обратитесь к дерматологу.
Кандидальная интертриго: Эта дрожжевая инфекция возникает во влажных перекрывающихся складках кожи, например, на внутренней стороне бедер, под мышками, под грудью, под животом, за ушами и в перепонках между пальцами рук и ног. Чаще встречается у людей с избыточным весом. Он характеризуется красной, сырой кожей, окруженной шелушением и, в некоторых случаях, поражениями, которые зудят, сочатся или болят. Кандидозное опрелости лечат лечебными кремами для местного применения.
Целлюлит
Целлюлит – это распространенная бактериальная кожная инфекция, вызываемая бактериями Staphylococcus или Streptococcus. Обе эти бактерии естественным образом встречаются на коже. Разрыв или порез на коже приводит к проникновению бактерий в организм, что приводит к активной инфекции. Целлюлит чаще всего возникает из:
- Растрескивание или шелушение кожи между пальцами ног
- Укусы или укусы насекомых
- Порез, разрыв или травма кожи
Целлюлит проявляется в виде опухшего красного участка кожи, нежного и горячего на ощупь. Симптомы включают озноб, лихорадку, мышечную боль, утомляемость, боль или чувствительность в области кожной сыпи или воспалений. Покраснение увеличивается по мере распространения инфекции. Обычно он возникает внезапно и быстро распространяется. Целлюлит может возникнуть на любом участке тела, но обычно появляется на лице или ногах. Обязательно обратитесь к дерматологу, как только заметите эти симптомы, чтобы начать эффективное лечение.
Симптомы включают озноб, лихорадку, мышечную боль, утомляемость, боль или чувствительность в области кожной сыпи или воспалений. Покраснение увеличивается по мере распространения инфекции. Обычно он возникает внезапно и быстро распространяется. Целлюлит может возникнуть на любом участке тела, но обычно появляется на лице или ногах. Обязательно обратитесь к дерматологу, как только заметите эти симптомы, чтобы начать эффективное лечение.
Чтобы предотвратить целлюлит, обязательно промойте все порезы или трещины на коже водой с мылом и накройте рану повязкой, пока она не затянется. Следите за покраснением, болезненностью, выделениями или болью, так как это признаки инфекции.
Ветряная оспа (Herpes Varicella Zoster)
Ветряная оспа является распространенным заболеванием, особенно среди детей. Он характеризуется зудящими красными пятнами или волдырями по всему телу. Ветряная оспа вызывается вирусом Herpes Varicella Zoster. Он очень заразен, но в большинстве случаев не опасен.
Ветряная оспа может передаваться за два-три дня до появления сыпи, пока волдыри не покроются коркой. Он распространяется от контакта с инфицированными людьми, которые кашляют, чихают, делятся едой или напитками, или при прикосновении к волдырям. Часто сопровождается головной болью, болью в горле и, возможно, лихорадкой. Инкубационный период (от заражения до появления первых симптомов) составляет от 14 до 16 дней. Когда волдыри покрываются коркой, они перестают быть заразными, и ребенок может вернуться к нормальной деятельности. Обычно это занимает около 10 дней после появления первых симптомов.
Важно не расчесывать волдыри, так как это может замедлить процесс заживления и привести к образованию рубцов. Расчесывание также может привести к другой инфекции. Чтобы облегчить зуд, примите прохладную ванну. Ребенку следует соблюдать постельный режим и принимать безрецептурные анальгетики для снижения температуры. Более серьезные случаи обычно наблюдаются у людей с другими хроническими проблемами со здоровьем.
Хотя около четырех миллионов детей ежегодно заболевают ветряной оспой, ее можно предотвратить с помощью вакцины. Дети должны получить две дозы вакцины — первую в возрасте от 12 до 15 месяцев, а вторую — в возрасте от четырех до шести лет. Невакцинированных детей старшего возраста можно эффективно лечить двумя наверстывающими дозами. Взрослые, никогда не болевшие этим заболеванием, также должны быть вакцинированы.
Рожистое воспаление
Особый тип кожной инфекции (целлюлит), характеризующийся образованием волдырей; кожа красная, опухшая, теплая и/или болезненная на ощупь; или поражениями с приподнятыми краями, которые чаще всего появляются на лице или ногах. Он также проявляется язвами на щеках и переносице. Это обычно вызывается бактериями Streptococcus и встречается как у взрослых, так и у детей.
Рожа требует лечения, поэтому вам следует обратиться к дерматологу, как только вы подозреваете, что у вас может быть эта инфекция. Обычно назначают антибиотики (обычно пенициллин). В тяжелых случаях пациенту может потребоваться введение антибиотиков внутривенно.
В тяжелых случаях пациенту может потребоваться введение антибиотиков внутривенно.
Фолликулит
Фолликулит — это воспаление одного или нескольких волосяных фолликулов. Проявляется в виде сыпи или белых прыщей или пустул возле волосяного фолликула. Это может произойти на любом участке тела, но обычно поражает волосистые области, такие как шея или пах. Фолликулы могут быть повреждены в результате многократного трения (например, при трении слишком тесной одежды) или закупорки волосяного фолликула (например, при бритье). В большинстве случаев фолликулы инфицируются бактериями стафилококка.
Существует два типа фолликулита:
Поверхностный фолликулит: Поражает верхнюю часть волосяного фолликула и может вызывать покраснение, воспаление кожи, небольшие скопления красных бугорков, волдыри, которые вскрываются и покрываются коркой, и/или зуд и нежность. Когда инфекция возникает в мужских бородах, это называется зудом парикмахера. Когда это вызвано грибковой инфекцией, оно известно как Tinea Barbae (стригущий лишай).
Глубокий фолликулит: Поражает весь фолликул от его самых глубоких частей под кожей до поверхности кожи. Эта менее распространенная форма фолликулита наблюдается у людей, которые проходят лечение антибиотиками от хронических угрей, у людей с ВИЧ или у людей с фурункулами и карбункулами.
Как правило, фолликулит лечат противогрибковыми препаратами.
Гранулема
Гранулема — это общий термин, обозначающий небольшой узелок. Это может быть любой тип узла, от доброкачественного до злокачественного. Гранулемы возникают по всему телу. Два типа гранулемы особенно характерны для кожи:
Пиогенная гранулема: Маленькие красноватые бугорки на коже, склонные к кровотечениям. Это вызвано повреждением кожи. Чаще всего встречается на руках, руках и лице. В некоторых случаях узелки самопроизвольно исчезают. Чаще поражения необходимо удалять хирургическим путем. В результате этих процедур могут остаться шрамы.
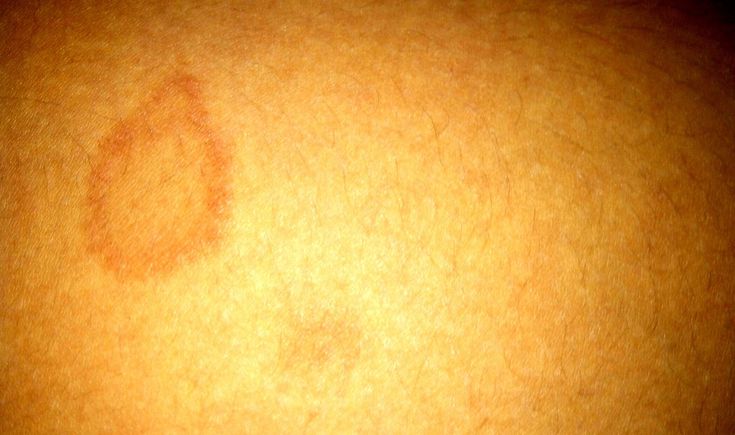
Кольцевидная гранулема: Этот тип узла может возникнуть у любого человека, но чаще встречается у детей и молодых людей. Для него характерно кольцевидное поражение, круглое и твердое; красная, белая или пурпурная кожа вокруг прозрачного кратера нормальной кожи. Он может появляться индивидуально или в группах. Чаще всего он появляется на ладонях и стопах, локтях и коленях. У большинства людей других симптомов нет, но у некоторых может возникнуть зуд в месте поражения. Кольцевидная гранулема может рассасываться сама по себе и может со временем исчезнуть или не исчезнуть без лечения. Однако, если заболевание широко распространено или нежелательно с эстетической точки зрения, дерматолог может назначить стероидный крем или ввести стероиды непосредственно под поверхность кожи, чтобы ускорить заживление. Другим успешным методом лечения является ПУВА, при котором дается лекарство под названием псорален, а затем область подвергается воздействию ультрафиолетового света.
Для него характерно кольцевидное поражение, круглое и твердое; красная, белая или пурпурная кожа вокруг прозрачного кратера нормальной кожи. Он может появляться индивидуально или в группах. Чаще всего он появляется на ладонях и стопах, локтях и коленях. У большинства людей других симптомов нет, но у некоторых может возникнуть зуд в месте поражения. Кольцевидная гранулема может рассасываться сама по себе и может со временем исчезнуть или не исчезнуть без лечения. Однако, если заболевание широко распространено или нежелательно с эстетической точки зрения, дерматолог может назначить стероидный крем или ввести стероиды непосредственно под поверхность кожи, чтобы ускорить заживление. Другим успешным методом лечения является ПУВА, при котором дается лекарство под названием псорален, а затем область подвергается воздействию ультрафиолетового света.
Головные вши
Головные вши — это мелкие паразитические насекомые, которые размножаются в человеческих волосах, питаясь небольшим количеством крови с кожи головы. По оценкам, в США ежегодно происходит от шести до 12 миллионов заражений. Это особенно распространено среди детей дошкольного и младшего школьного возраста. Головные вши не переносят никаких заболеваний, но они очень заразны и могут сильно чесаться. Они характеризуются сочетанием небольших красных бугорков и крошечных белых пятнышек (также известных как яйца или гниды) на нижней части волос ближе всего к коже (менее четверти дюйма от кожи головы).
По оценкам, в США ежегодно происходит от шести до 12 миллионов заражений. Это особенно распространено среди детей дошкольного и младшего школьного возраста. Головные вши не переносят никаких заболеваний, но они очень заразны и могут сильно чесаться. Они характеризуются сочетанием небольших красных бугорков и крошечных белых пятнышек (также известных как яйца или гниды) на нижней части волос ближе всего к коже (менее четверти дюйма от кожи головы).
Вши видны невооруженным глазом. Яйца выглядят как желтые, коричневые или коричневые точки на волоске. Живые вши также могут ползать по коже головы. Когда яйца вылупляются, они становятся нимфами (детскими вшами). Нимфы вырастают до взрослых вшей в течение одной или двух недель после вылупления. Взрослая вошь размером с кунжутное семя. Вши питаются кровью с кожи головы несколько раз в день. Они также могут выжить до двух дней вне кожи головы.
Головные вши передаются при контакте головы к голове; путем обмена одеждой, постельным бельем, расческами, щетками, головными уборами и другими предметами личного пользования; или лежа на мягкой мебели или кроватях зараженного человека. Вы можете определить, есть ли у вашего ребенка головные вши, разделив волосы ребенка и осмотрев гниды или вшей, особенно вокруг ушей и на затылке. Если у одного члена вашей семьи диагностированы вши, вам необходимо проверить каждого члена той же семьи.
Вы можете определить, есть ли у вашего ребенка головные вши, разделив волосы ребенка и осмотрев гниды или вшей, особенно вокруг ушей и на затылке. Если у одного члена вашей семьи диагностированы вши, вам необходимо проверить каждого члена той же семьи.
Лекарственные средства от вшей включают шампуни, ополаскиватели и лосьоны, убивающие вшей. Многие из них продаются без рецепта, но для более тяжелых случаев доступны лекарства, отпускаемые по рецепту. Важно использовать эти препараты точно по инструкции и в течение полного курса лечения для устранения вшей. Не используйте крем-ополаскиватель, кондиционер или комбинированный шампунь и кондиционер для волос перед обработкой от вшей. Вы также не должны мыть голову в течение одного или двух дней после применения лечения. После применения медикаментозного лечения используйте специальную расческу, чтобы вычесать гниды на коже головы. Повторите всю обработку через семь-десять дней после первоначальной обработки, чтобы избавиться от вновь вылупившихся вшей. Обратите внимание, что нельзя обрабатывать человека более трех раз каким-либо отдельным препаратом от вшей.
Обратите внимание, что нельзя обрабатывать человека более трех раз каким-либо отдельным препаратом от вшей.
Чтобы избавиться от вшей, вам также необходимо:
- Постирать все постельное белье и одежду зараженного человека в очень горячей воде.
- Сухая чистка одежды, которую нельзя стирать в машине.
- Вакуумная обивка дома и автомобиля.
- Любые предметы, такие как мягкие игрушки, которые нельзя стирать в машине, можно поместить в герметичный пакет и хранить в течение двух недель. Вши не могут прожить так долго без еды.
- Замочите расчески, щетки, ободки и другие аксессуары для волос в медицинском спирте или лечебном шампуне не менее чем на один час или выбросьте их.
Если у вашего ребенка все еще есть вши после двух недель приема безрецептурных лекарственных средств, обратитесь к дерматологу для более эффективного лечения.
Вирус простого герпеса
Простой герпес — это группа вирусных инфекций, вызывающих язвы во рту (оральный герпес) или на гениталиях (генитальный герпес). Существует два типа вируса простого герпеса:
Существует два типа вируса простого герпеса:
Вирус простого герпеса типа 1 — это наиболее распространенная форма герпеса, поражающая большинство людей хотя бы один раз в детстве. Он передается от человека к человеку через контакт со слюной. Он отвечает за образование герпеса (волдырей) и язв вокруг рта и губ. Это также может вызвать увеличение лимфатических узлов на шее. Как правило, этот тип герпеса не требует лечения; однако доступны пероральные препараты для лечения. Он исчезнет сам по себе через семь-десять дней.
Вирус простого герпеса типа 2 передается половым путем либо через половые органы, либо через рот. Примерно каждый пятый взрослый в США имеет эту форму вируса герпеса, хотя многие люди не знают, что он у них есть. Инфекция характеризуется язвами, которые выглядят как маленькие прыщики или волдыри, которые быстро лопаются и сочится жидкость. Затем следует период образования корок и струпьев, пока поражения окончательно не заживут, что может занять до четырех недель. Инфекция распространяется на участки кожи, контактирующие с выделениями из волдырей. Поражения чаще всего появляются на влагалище, вульве, половом члене, мошонке, яичках, бедрах или ягодицах. Они могут сопровождаться лихорадкой, опухшими железами, головной болью или болезненным мочеиспусканием. Многие люди с генитальным герпесом испытывают ощущения зуда, покалывания, жжения или боли в областях, где будут развиваться поражения.
Инфекция распространяется на участки кожи, контактирующие с выделениями из волдырей. Поражения чаще всего появляются на влагалище, вульве, половом члене, мошонке, яичках, бедрах или ягодицах. Они могут сопровождаться лихорадкой, опухшими железами, головной болью или болезненным мочеиспусканием. Многие люди с генитальным герпесом испытывают ощущения зуда, покалывания, жжения или боли в областях, где будут развиваться поражения.
Генитальный герпес диагностируется с помощью анализа вирусной культуры пузырчатой жидкости из очага поражения и анализа крови. Нет никакого известного лечения. Лечение предназначено для уменьшения боли и ускорения заживления и включает противовирусные препараты. Людям с более тяжелыми, длительными или частыми вспышками дерматолог может назначить более сильный противовирусный препарат.
В среднем у взрослых с генитальным герпесом бывает около четырех или пяти вспышек в год. Первая вспышка обычно самая серьезная, и в первый год возникает больше вспышек, чем в любой последующий год. Как правило, симптомы начинают проявляться примерно через две недели после заражения. Вирус укореняется в нервных клетках, бездействуя до тех пор, пока не появится снова с новой вспышкой. Известно, что вспышки вызваны стрессом, болезнью или чрезмерным солнечным светом. Людям с генитальным герпесом важно избегать половых контактов во время активной вспышки, чтобы снизить риск передачи инфекции половому партнеру. Однако вирус простого герпеса 2 типа может передаваться за несколько дней до появления каких-либо высыпаний. Вот почему людям с этой инфекцией рекомендуется практиковать безопасный секс и постоянно использовать презервативы.
Как правило, симптомы начинают проявляться примерно через две недели после заражения. Вирус укореняется в нервных клетках, бездействуя до тех пор, пока не появится снова с новой вспышкой. Известно, что вспышки вызваны стрессом, болезнью или чрезмерным солнечным светом. Людям с генитальным герпесом важно избегать половых контактов во время активной вспышки, чтобы снизить риск передачи инфекции половому партнеру. Однако вирус простого герпеса 2 типа может передаваться за несколько дней до появления каких-либо высыпаний. Вот почему людям с этой инфекцией рекомендуется практиковать безопасный секс и постоянно использовать презервативы.
Гнойный гидраденит
Считающийся тяжелой формой акне, гнойный гидраденит представляет собой хроническое кожное воспаление, которое обычно возникает глубоко в коже в областях тела с потовыми железами, таких как пах или подмышки. Для него характерно сочетание угрей и красных поражений, которые вскрываются и выделяют гной, что может вызывать зуд или потливость. По мере того, как красные шишки увеличиваются в размерах, они могут становиться более болезненными.
По мере того, как красные шишки увеличиваются в размерах, они могут становиться более болезненными.
Гнойный гидраденит возникает, когда сальные железы и волосяные фолликулы закупориваются жидкостью потовых желез, мертвыми клетками кожи и другими элементами, обнаруженными в волосяных фолликулах. Эти вещества захватываются и выталкиваются в окружающие ткани. Разрыв или порез кожи позволяет бактериям проникнуть в эту область и вызвать воспаление.
Лечение зависит от тяжести состояния. В легких случаях хорошо работают домашние средства, такие как теплые компрессы и регулярное мытье антибактериальным мылом. В более сложных случаях для лечения инфекции могут потребоваться местные или пероральные антибиотики. Ваш дерматолог может также назначить пероральные ретиноиды, чтобы сальные железы не закупорили волосяной фолликул; нестероидные противовоспалительные препараты для снятия боли и отека; и кортикостероиды.
Крапивница (крапивница)
Крапивница характеризуется зудящими, красными, приподнятыми волдырями (также известными как волдыри) на поверхности кожи, которые могут распространяться или соединяться друг с другом, образуя более крупные области возвышающихся поражений. Они обычно вызываются воздействием аллергена или химического раздражителя. Они имеют тенденцию появляться внезапно и часто так же внезапно исчезают.
Они обычно вызываются воздействием аллергена или химического раздражителя. Они имеют тенденцию появляться внезапно и часто так же внезапно исчезают.
Крапивница обычно является аллергической реакцией на продукты питания, лекарства или животных. Они также могут быть вызваны воздействием солнца, стрессом, чрезмерным потоотделением или другими более серьезными заболеваниями, такими как волчанка. Любой человек может заболеть крапивницей. Они безвредны и не заразны. Крапивница может зудеть, гореть или жалить. Они редко нуждаются в медицинской помощи, поскольку имеют тенденцию исчезать сами по себе. Однако в стойких случаях ваш дерматолог может назначить антигистаминные препараты или пероральные кортикостероиды. Лучший способ предотвратить крапивницу — прекратить воздействие аллергического раздражителя.
Крапивница, длящаяся более шести недель, известна как хроническая крапивница или, если имеется отек под поверхностью кожи, ангионевротический отек. Причины ангионевротического отека неизвестны, но он может поражать внутренние органы и поэтому требует медицинской помощи.
Импетиго
Импетиго — это распространенная кожная инфекция, обычно встречающаяся у детей и младенцев. Он характеризуется наличием одиночных или множественных пузырей, наполненных гноем, которые легко лопаются и оставляют красноватую сырую основу и/или корку медового цвета. У большинства детей импетиго сначала появляется возле носа, а затем через расчесы распространяется на другие части лица, руки или ноги. Волдыри, как правило, зудят.
Существуют три формы импетиго:
Обычное импетиго: Вызывается стрептококковыми микробами. Он выглядит как красные язвы, которые быстро лопаются, выделяя жидкость, а затем образуют корку медового цвета. Это в первую очередь влияет на детей от младенчества до двухлетнего возраста.
Луковичное импетиго: Выглядит как заполненные жидкостью пузырьки, вызванные бактериями Staphylococcus. Эта заразная инфекция переносится жидкостью, которая сочится из волдырей.
Эктима: Более серьезная форма импетиго, проникающая во второй слой кожи (дерму). Он характеризуется язвами, которые болезненны и/или заполнены жидкостью или гноем. Эти поражения чаще всего появляются на ногах или ступнях. Язвы вскрываются и покрываются твердой желто-серой коркой. Это также может вызвать опухание лимфатических узлов в пораженной области.
Он характеризуется язвами, которые болезненны и/или заполнены жидкостью или гноем. Эти поражения чаще всего появляются на ногах или ступнях. Язвы вскрываются и покрываются твердой желто-серой коркой. Это также может вызвать опухание лимфатических узлов в пораженной области.
Импетиго обычно лечат семи-десятидневным курсом пероральных и/или местных антибиотиков. Язвы, как правило, заживают медленно, поэтому важно пройти полный курс лечения. Обратите внимание, что безрецептурные местные антибиотики (например, неоспорин) неэффективны для лечения импетиго.
Интертриго
Интертриго — это воспаление кожи, возникающее в теплых влажных складках тела, где две поверхности кожи трутся друг о друга. Чаще всего он появляется на внутренней стороне бедер, в подмышечных впадинах, в паху, в складках на задней части шеи, в нижней части груди у женщин и ниже живота у тучных людей. Это может быть вызвано бактериальной, дрожжевой или грибковой инфекцией. Симптомы включают красновато-коричневую сыпь, которая выглядит сырой и может сочиться или чесаться.