Кормление больного через зонд алгоритм: Алгоритмы манипуляций Кормление тяжелобольного через рот и назогастральный зонд Материальные ресурсы
Кормление пациента через назогастральный зонд.
Слайд 1
Презентация на тему: Кормление пациента через назогастральный зонд. Студентки 21 группы Орловой Софии. ДЕПАРТАМЕНТ ЗДРАВООХРАНЕНИЯ ГОРОДА МОСКВЫ Государственное бюджетное образовательное учреждение Среднего профессионального образования МЕДИЦИНСКОЕ УЧИЛИЩЕ № 30 Внеаудиторная самостоятельная работа Москва, 2014
Слайд 2
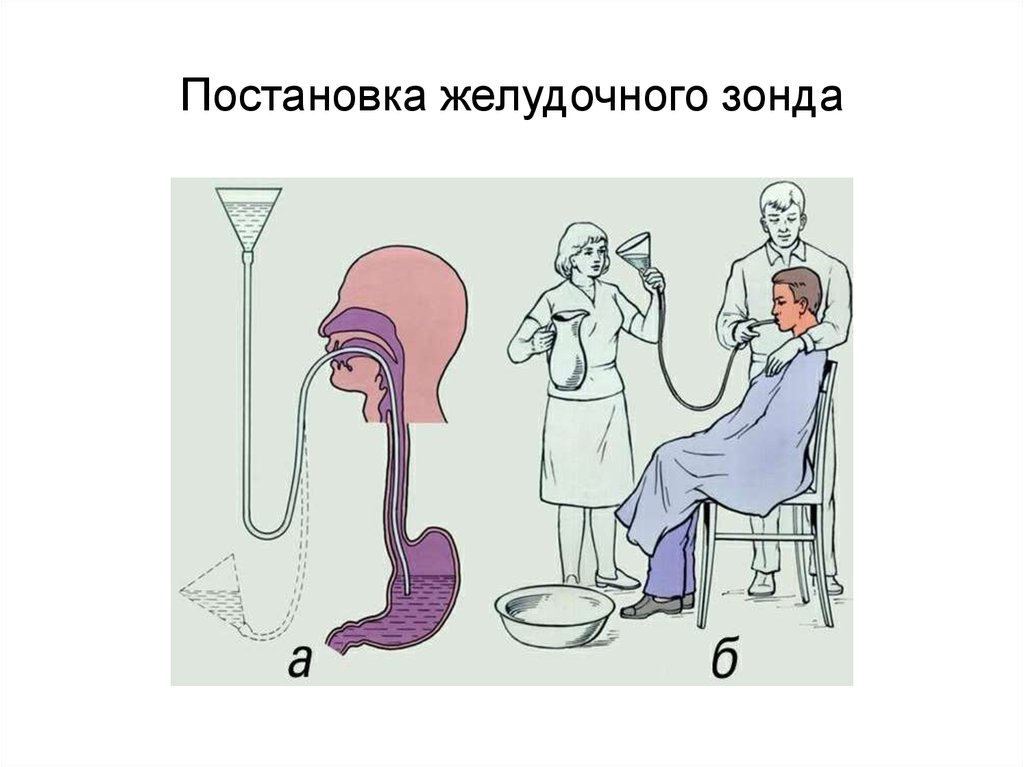
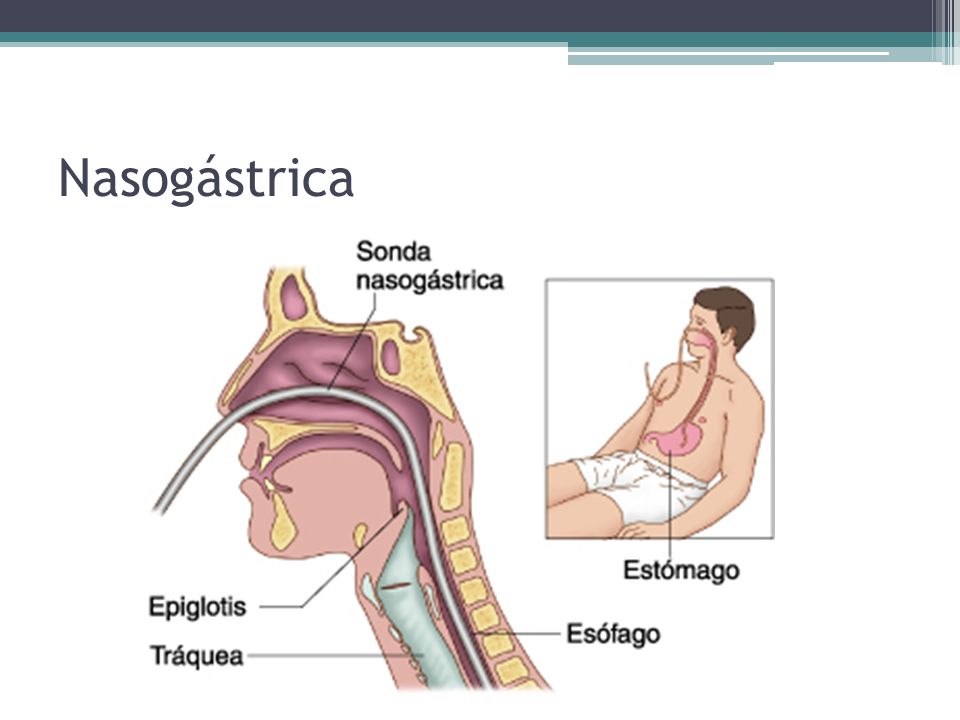
Назогастральный зонд (питательный зонд) — является идеальным решением для осуществления энтерального питания пациентов, которые не могут самостоятельно принимать пищу, и введения им лекарственных средств.
Слайд 3
язвенная болезнь желудка в стадии обострения . Показания: травма , повреждение и отек языка, глотки, гортани, пищевода, расстройство глотания и речи, бессознательное состояние, отказ от пищи при психических заболеваниях, нерубцующая язва желудка. Противопоказания :
Слайд 5
Оснащение: Стерильный назогастральный зонд диаметром 3-5 мм, заглушка, пинцет в ш тангласе , шприц Жане, глицерин, стерильные резиновые перчатки, фонендоскоп, лейкопластырь, безопасная булавка, стерильный лоток, полотенце, питательная смесь(38-40 ˚ ) , теплая вода, бинт или салфетка. Пациент лежит на спине, под голову подложена подушка.
Пациент лежит на спине, под голову подложена подушка.
Слайд 7
Подготовка : 1 . Установить доверительные отношения с пациентом (или с его родственниками). 2 . Объяснить цель процедуры, получить его согласие, объяснить последовательность действий за 15 минут до кормления. Рассказать пациенту, чем его будут кормить. Перед кормлением проветрить помещение. 3 . Вымыть руки, осушить, надеть перчатки. 4 . Приготовить все необходимое. 5 . Придать пациенту высокое положение Фаулера , постелить на грудь полотенце. 6. Осмотреть носовые ходы. При необходимости провести туалет носа (турундами, смоченными вазелиновым маслом). Прижать крыло носа и попросить пациента активно подышать, определив таким образом наиболее чистый носовой ход, туда и следует вводить зонд. 7 . С помощью пинцета извлечь назогастральный зонд из стерильной упаковки в стерильный лоток. Для лучшего прохождения зонда, его предварительно помещают в холодильник на 1 час или 1 час 30 мин. 8 . Отмерить, не прислоняя зонд к пациенту, необходимую для введения длину (от мочки уха до кончика носа, затем от кончика носа до мечевидного отростка).
Слайд 9
1 . Надеть перчатки. 2 . Смочить кончик носа в глицерине (можно налить в мензурку). Смачивание зонда облегчает введение его в желудок. 3 . Проталкивающими движениями ввести зонд в носовой ход на глубину 15 — 18 см . После посадить пациента в положение Фаулера полусидя и дать ему холодной воды со льдом. Пациент должен совершать глотательные движения для облегчения прохождения зонда. Обеспечивается свободное продвижение зонда в желудок. 4. Проверить правильность положения зонда. 5 . Зафиксировать зонд лейкопластырем к носу и безопасной булавкой к одежде. Проверить наличие заглушки. 6 .Снять перчатки, продезинфицировать. 7 . Вымыть руки, осушить 8 . Уложить пациента в удобное положение, создать полный покой, наблюдение. ВЫПОЛНЕНИЕ ПРОЦЕДУРЫ:
Слайд 10
Есть 2 способа проверки правильности положения зонда: Присоединить к свободному концу зонда шприц Жане с набранным воздухом и вводить его, слушая в это время фонендоскопом соответствующие звуки (бульканье) в эпигастральной области. Присоединить к свободному концу зонда шприц Жане и потянуть поршень на себя (должно появиться содержимое желудка), после чего выпустить все из шприца обратно и закрыть заглушку.
Присоединить к свободному концу зонда шприц Жане и потянуть поршень на себя (должно появиться содержимое желудка), после чего выпустить все из шприца обратно и закрыть заглушку.
Слайд 12
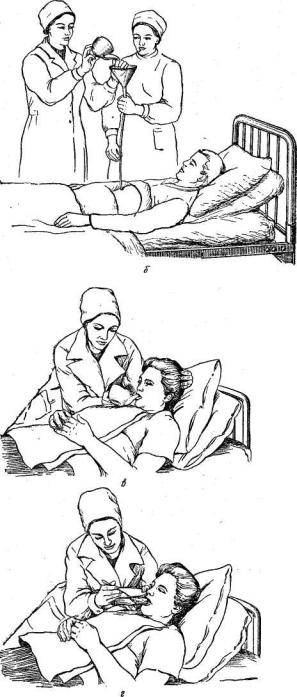
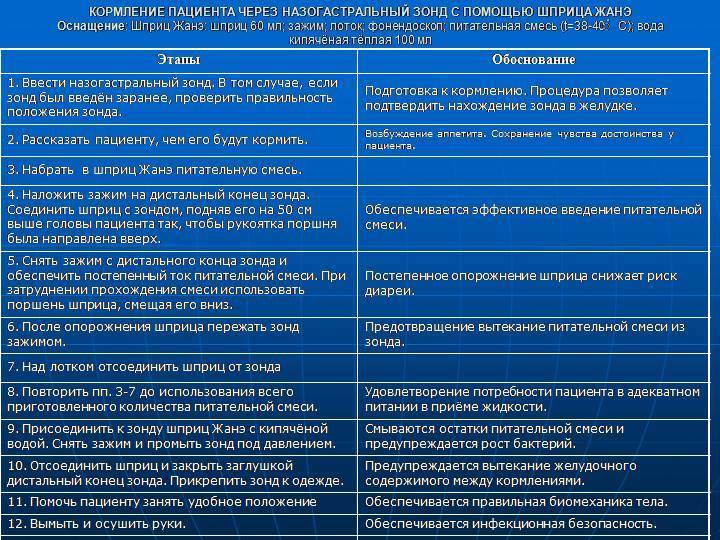
Кормление пациента: 1 .Предупредить пациента за 15 мин до приема пищи, получить согласие, проветрить помещение. 2 . Вымыть руки, осушить, надеть перчатки. 3 . Приготовить все необходимое. 4. Придать пациенту высокое положение Фаулера , на г рудь постелить полотенце. Сообщить чем его будут кормить. 5. Проверить правильность положения зонда. 6 . Открепить зонд от одежды, наложить зажим и снять заглушку. 7 . Набрать в шприц Жане необходимое количество питательной смеси (назначается врачом) и присоединить его к зонду. 8 . Медленно вводить смесь в течении 10 мин. 9 . После опорожнения шприца наложить зажим, отсоединить шприц и снова набрать в него питательную смесь. Присоединить шприц к зонду, убрать зажим и вводить пищу. 10 . После окончания кормления набрать в шприц 50 мл воды, присоединить его к зонду, снять зажим и промыть зонд под давлением теплой кипяченой водой.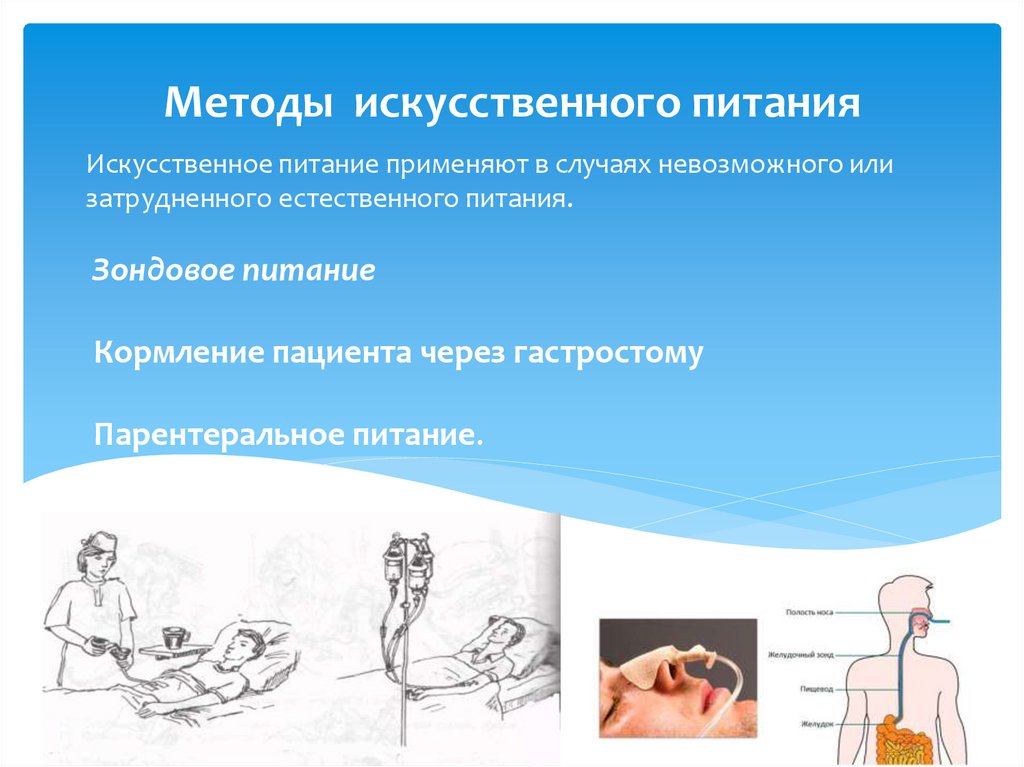 11 . Закрыть зонд заглушкой, затем прикрепить его безопасной булавкой к одежде. 12 .Снять перчатки, продезинфицировать. 13 . Вымыть руки, осушить 14 . Уложить пациента в удобное положение, создать полный покой, наблюдение . Сделать необходимую запись в карте пациента.
11 . Закрыть зонд заглушкой, затем прикрепить его безопасной булавкой к одежде. 12 .Снять перчатки, продезинфицировать. 13 . Вымыть руки, осушить 14 . Уложить пациента в удобное положение, создать полный покой, наблюдение . Сделать необходимую запись в карте пациента.
Слайд 15
Завершение процедуры 1. Извлечь зонд из желудка по окончании процедуры: обернуть часть зонда около носа пациента марлевой салфеткой. 2. Медленно поступательными движениями вытягивать его. 3 . Стерильной салфеткой протереть нос. 4 . Зонд и салфетки сбросить в лоток. 5. Снять перчатки, вымыть руки.
Слайд 16
Литература: Теоретические основы сестринского дела (С.А. Мухина, И.И.Тарновская ). Практическое руководство к предмету «Основы сестринского дела» ( С.А. Мухина, И.И.Тарновская ). http://allrefs.net/c1/49su5/p34 / http://nutricia-medical.ru/lechebnoe-pitanie/enteralnoe-pitanie/nazogastralniy-zond/
Слайд 17
Спасибо за внимание. Будьте здоровы!
Как ухаживать за назогастральным зондом — Nutricia Advanced Medical Nutrition
Ваше питание происходит через питательную трубку, поэтому Вам необходимо знать, как правильно осуществляется уход и установка назогастрального зонда. Питательная трубка установлена в вашем желудке, и питание будет подаваться в желудок.
Питательная трубка установлена в вашем желудке, и питание будет подаваться в желудок.
Ежедневный уход
Во избежание преждевременной замены питательной трубки необходимо следить за условиями ее хранения. Чтобы трубка не закупоривалась, необходимо регулярно ее промывать.
- Мойте руки каждый раз перед работой с зондом или всем системой питания.
- Перед подачей питания проверьте, правильно ли установлен зонд. Для этого измерьте кислотность содержимого вашего желудка. Проверяйте положение зонда как минимум три раза в день или чаще, если у вас возникают сомнения насчет ее положения. Никогда не начинайте подачу питания, пока не убедитесь, что зонд в правильном положении.
- Промывайте зонд до и после подачи питания и медикаментов. Во избежание его закупоривания делайте это как минимум три раза в день, используя 20-40 мл воды.
- Во избежание контаминации пищи или набора для питания каждые 24 часа используйте новый набор для питания.

- Ухаживайте за кожей носа: ежедневно меняйте гипоаллергенную накладку, тщательно очищайте кожу, если кожа носового отверстия повреждена, вставьте трубку в другое отверстие.
- Следите за состоянием рта, зубов и губ: это особенно важно, если вы не можете есть. Необходимо раз в день чистить зубы, несколько раз в день полоскать рот, мазать губы кремом.
- Время, в течение которого зонд может находиться в подвешенном состоянии, ограничено: следуйте указаниям на упаковке.
- Каждые 6-8 недель зонд необходимо менять.
Проверка положения зонда
Чтобы убедиться, что пища без препятствий попадает в нужное место в вашем организме, необходимо проверять положение зонда.
Нарушение правильной постановки назогастрального зонда может привести к потенциально опасным ситуациям и болевым ощущениям в желудке.
Проверка положения назогастрального зонда путем измерения кислотности
Оборудование:
- Шприц;
- Индикаторная бумага для определения уровня pH;
- Вода (водопроводная вода или вода, которую советует использовать ваш лечащий врач).

- Вымойте руки до и после проверки положения зонда.
- Снимите наконечник зонда и присоедините шприц к краю зонда.
- Очень медленно и осторожно потяните за поршень шприца до тех пор, пока в шприце не появится немного жидкости.
- Отсоедините шприц от зонда, при этом не забудьте заменить наконечник.
- Капните небольшим количеством жидкости на индикаторную бумагу.
Если уровень pH составляет 5.5 или менее, ваш зонд правильно установлен в желудке. Промойте зонд с помощью 20-40 мл воды.
Если уровень pH составляет более 5.5, не начинайте подачу через зонд. Проверьте уровень pH снова через 30-60 минут. Если уровень pH остается выше 5.5, обратитесь к вашей медсестре. Не начинайте подачу питания либо жидкости через зонд.
Примечание: если для проверки уровня pH вам не удается получить жидкость, попробуйте сделать следующее:
- Лягте на правый бок, подождите несколько минут, затем попробуйте снова.

- Если у вас есть возможность, и если это для вас безопасно, попробуйте выпить немного жидкости, а потом снова проверьте зонд.
- Если вам все равно не удается получить жидкость, обратитесь к вашему врачу либо медсестре.
Замена и установка назогастрального зонда
Выполнять установку зонда можно только в том случае, если вас этому обучили. Правильно и безопасно установить зонд поможет техника постановки назогастрального зонда. Всегда следуйте рекомендациям!
Оборудование для установки назогастрального зонда:
- Новый назогастральный зонд, повязка для защиты кожи пациента,
- Шприц на 50 мл,
- Лента для перевязки зонда,
- Вода,
- Чистые ножницы,
- Индикаторная бумага для определения уровня pH,
- Ручка для маркировки,
- Перчатки.
- Займите удобное сидячее либо полулежащее положение.

- Вставьте полностью проводник и убедитесь, что он прочно присоединен к коннектору. Сделайте выдох через нос. Выберите носовое отверстие, через которое вам проще дышать.
- Погрузите кончик зонда в сосуд с водой; это облегчит введение зонда.
- Наклоните голову назад и введите трубку в выбранное вами носовое отверстие. Наклонитесь вперед, когда почувствуете, что трубка дошла до горла. Продолжайте вводить трубку далее. Чтобы трубка продвигалась вниз, делайте глотательные движения, как если бы вы пили воду маленькими глотками. Глубоко вдыхайте, чтобы не было рвотного рефлекса. Продвигайте трубку осторожно, не давите на нее. Продвигайте трубку до тех пор, пока отметка на ней не достигнет носа.
- Убедитесь, что зонд введен правильно путем аспирации желудочного содержимого.

- Измерьте уровень pH желудочного содержимого. Зонд введен в желудок правильно, если уровень pH не превышает 5.5. Никогда не начинайте подачу, пока не убедитесь в правильности постановки назогастрального зонда.
- Промойте зонд с помощью 20-40 мл воды. Так вы предотвратите его закупоривание.
- Вытащите проводник. Нельзя повторно вставлять проводник, поскольку так можно повредить желудочно-кишечный тракт.
- Прикрепите трубку к носу с помощью ленты. Следите за тем, чтобы трубка не давила на носовые ходы. Запишите фирменное название, диаметр и длину зонда.
Никогда не используйте шприцы объемом менее 20 мл, они создают в трубке слишком большое давление, что может привести к ее разрыву.
Удаление зонда
Чтобы удалить зонд, необходимо осторожно вытянуть трубку из носа.
Определение и устранение неисправностей в работе носовых трубок
Мой назогастральный зонд засорился
Если во время промывки трубы вы видите, что вода не проходит свободно, не пытайтесь усилить напор воды.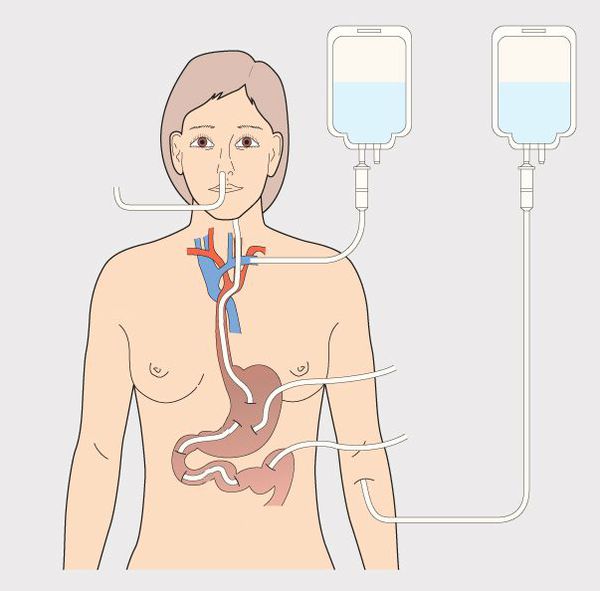
- Во-первых: если это возможно, с помощью шприца удалите жидкость в верхней части трубки до места засорения.
- Во-вторых: аккуратно промойте трубку теплой водой с помощью шприца объемом 50 мл.
Не используйте кислые растворы, например, фруктовые соки или колу, поскольку от них пища в трубке может загустеть. - Если засорение устранить не удалось, аккуратно сдавливайте трубку пальцами как можно дальше по ее длине.
- Если и в этом случае вам не удалось устранить засорение, очень аккуратно потяните за шприц и затем снова промойте.
- Если зонд все равно засорен, обратитесь к вашему врачу либо медсестре.
Мой назогастральный зонд вышел
Ко времени следующего приема пищи либо медикаментов у вас должен быть правильно установлен назогастральный зонд. Это особенно важно, если вы должны соблюдать тщательно рассчитанный водный баланс, либо если вы должны принимать медикаменты в установленное время. В противном случае вы будете испытывать чувство голода, может наступить обезвоживание, а также могут появиться симптомы, которые принимаемые вами медикаменты предотвращают либо держат под контролем.
В противном случае вы будете испытывать чувство голода, может наступить обезвоживание, а также могут появиться симптомы, которые принимаемые вами медикаменты предотвращают либо держат под контролем.
А. Если вы владеете техникой постановки назогастрального зонда, соберите необходимое оборудование, следуя полученным указаниям, и введите новый назогастральный зонд. Если у вас нет чего-то из необходимого оборудования, следуйте нижеприведенным рекомендациям.
В. Если вы не владеете техникой постановки назогастрального зонда, НЕ пытайтесь вводить новый питательный зонд самостоятельно. Следуйте нижеприведенным рекомендациям.
- Сохраняйте спокойствие.
- Свяжитесь с медсестрой и сообщите, что ваш назогастральный зонд вышел. Также сообщите медсестре время следующего приема пищи.
- Если у вас нет персональной медсестры, или она не может уделить вам время, возможно, вам придется подойти в отделение неотложной помощи. За дальнейшими рекомендациями обратитесь к вашему лечащему врачу.

- Позвоните заранее в больницу и сообщите, что вы собираетесь прийти, и что вам нужно установить новую питательную трубку. В этом случае постановка назогастрального зонда будет осуществлена быстрее, так как у работников отделения будет время найти вашу медицинскую карту и смециалиста, который сможет вам помочь.
- Если у вас есть запасной назогастральный зонд, возьмите его с собой. Это позволит работникам сэкономить время, поскольку зонда необходимого вам типа и размера может не быть в отделении неотложной помощи. Зонд, который вышел, также следует взять с собой, чтобы работники отделения определили его тип.
- После установки назогастрального зонда сообщите об этом специалисту, который обычно устанавливает его Вам.
- Закажите себе новый назогастральный зонд чтобы у вас был запасной в случае, если питательная трубка снова неожиданно выпадет.
Обратите внимание:
Никогда не начинайте подачу чего-либо через питательную трубку, пока не убедитесь в том, установка назогастрального зонда проведена верно.
Если у вас нет возможности убедиться, что зонд занимает правильное положение в желудке, однако пациент не испытывает дискомфорта, и при введении трубки не возникло проблем, вы можете либо:
- Удалить зонд и попробовать ввести снова.
- Оставить зонд внутри и обратиться за рекомендациями к медсестре.
Питательная трубка должна быть сразу же удалена, если на любом этапе постановки назогастрального зонда происходит следующее:
- У пациента наблюдается слишком сильный кашель или рвота.
- Пациент бледнеет сильнее обычного.
- Трубка сгибается во рту у пациента.
- Трубка выходит из другого носового хода пациента.
Пациенты, сталкивающиеся с критическими состояниями зачастую не могут питаться самостоятельно. Нередко, за счет целого ряда факторов, имеющихся у пациентов в критических состояниях, дополнительно имеются нарушения всасываемости и усваиваемости питательных веществ.
В критических состояниях потребности организма в питательных веществах очень индивидуальны в зависимости от особенностей состояния и развития реакции организма. Поступление оптимального по составу и количеству питательных веществ питания напрямую влияет на повышение выживаемости и снижение частоты инфекционных осложнений. Специализированное зондовое питание имеет адаптированный состав для различных состояний организма, для улучшения прогноза выживаемости и ускорения реабилитации.
Перейти в каталог
Нутризон энергия, 1000 мл Нутризон ЭнергияВкус
Без вкуса
Назначение Высокая потребность в белке
Может применяться при
Возраст Взрослые
Вкус: Без вкуса Пластиковая бутылка (1000 мл)
Питание через зонд гравитационным методом
Время читать: Около 9 минут
Эта информация поможет вам научиться пользоваться гравитационным методом для самостоятельного кормления и приема лекарств через чрескожную эндоскопическую гастростому (ЧЭГ), гастростомическую трубку (ГТ) или назогастральный зонд (НГТ).
О зондовом питании
Зондовое питание — это когда вы получаете питательные вещества через зонд, если вы не можете получить достаточное количество питательных веществ во время еды и питья или если вы не можете безопасно глотать. Питательные вещества обеспечивают энергию и помогают вам исцелиться. Гравитационный метод — это тип кормления, при котором смесь вытекает из мешка для кормления в трубку для кормления под действием силы тяжести, притягивая смесь вниз. Для получения дополнительной информации о зонде для кормления, в том числе о том, как справиться с побочными эффектами, прочитайте Руководство по поиску и устранению неисправностей при подаче трубок .
У вас может быть питательная трубка с устаревшим разъемом или разъемом ENFit. В этом ресурсе мы покажем изображения обоих типов разъемов.
НаверхРуководство по кормлению через зонд
Ваш клинический врач-диетолог обсудит с вами ваши ежедневные цели в области питания и гидратации. Следуйте их рекомендациям. В дополнение к вашей формуле не забудьте дать себе рекомендуемые промывки водой, перечисленные выше , чтобы удовлетворить ваши потребности в жидкости. Если вы попали в больницу, возьмите с собой адаптер для пуговиц, если он у вас есть.
Следуйте их рекомендациям. В дополнение к вашей формуле не забудьте дать себе рекомендуемые промывки водой, перечисленные выше , чтобы удовлетворить ваши потребности в жидкости. Если вы попали в больницу, возьмите с собой адаптер для пуговиц, если он у вас есть.
Инструкции по кормлению через зонд
Выполняйте действия, описанные в этом разделе, во время кормления через зонд. Прочитайте «Как предотвратить аспирацию» перед кормлением через зонд, чтобы узнать, как избежать попадания смеси в дыхательные пути.
- Вымойте руки.
- Если вы моете руки водой с мылом, намочите руки, нанесите мыло, тщательно потрите их друг о друга в течение не менее 20 секунд, затем смойте. Вытрите руки полотенцем и этим же полотенцем закройте кран.
- Если вы используете дезинфицирующее средство для рук на спиртовой основе, обязательно покройте им все руки, растирая их, пока они не высохнут.
- Соберите свои припасы в чистом и удобном месте.
 Не устанавливайте и не кормите через зонд в ванной. Вам понадобиться:
Не устанавливайте и не кормите через зонд в ванной. Вам понадобиться:- Количество смеси, предписанное вашим лечащим врачом
- Мешок для гравитационного кормления
- Чашка
- Штанга для внутривенных вливаний или крючок для подвешивания мешка для кормления
- Чистая ткань или бумажное полотенце
- Емкость с водой. Вы можете использовать водопроводную воду, если она безопасна для питья.
- Наконечник устаревшего катетера объемом 60 мл (мл) или шприц ENFit
- Чистая ткань или бумажное полотенце
- Лента
- Кнопочный переходник, если он у вас есть вместо трубки (см. рис. 1 и 2)
Рисунок 1. Кнопка
Рис. 2. Трубка с устаревшим разъемом (слева) и ENFit (справа)
- Закройте роликовый зажим на мешке для кормления (см. рис. 3).
Рисунок 3. Закройте роликовый зажим
- Протрите верхнюю часть банки со смесью чистой тканью или бумажным полотенцем.
 Налейте предписанное количество смеси в мешок для кормления (см. рис. 4).
Налейте предписанное количество смеси в мешок для кормления (см. рис. 4).Рисунок 4. Наполните мешок для кормления
- Подвесьте мешок для кормления на высоте от 2 до 3 футов (от 0,6 до 0,9 метра) над собой либо на стойке для внутривенных вливаний, либо на крючке (см. рис. 5). Он должен быть рядом с удобным креслом или вашей кроватью.
Рис. 5. Повесьте мешок для кормления
- Держите конец трубки мешка для кормления над чашкой. Снимите колпачок на конце трубки. Медленно откройте роликовый зажим на трубке мешка для кормления (см. рис. 6). Дайте формуле пройти через трубку, затем закройте зажим. Это выгоняет воздух из трубки.
- Откройте заглушку на конце трубки для питания (см. рис. 7). Если у вас есть кнопка, вставьте в нее переходник (см. рис. 8).
- Если вы используете пробирку без зажима, зажмите конец пробирки во избежание утечки или поместите пробирку в чашку. В остальной части этого ресурса, когда мы используем слова «разжимать» или «повторно зажимать», вам следует вместо этого «разжимать» или «пережимать» зонд для кормления.

Рис. 7. Открытая заглушка на конце устаревшего разъема (слева) и ENFit (справа)
Рисунок 8. Установите переходник
в кнопку
- Если вы используете пробирку без зажима, зажмите конец пробирки во избежание утечки или поместите пробирку в чашку. В остальной части этого ресурса, когда мы используем слова «разжимать» или «повторно зажимать», вам следует вместо этого «разжимать» или «пережимать» зонд для кормления.
- Наполните шприц шприцем количеством воды, рекомендованным вашим лечащим врачом. Поместите шприц в конец трубки для питания или адаптера кнопки.
- Отсоедините трубку для питания (см. рис. 9). Промойте питательную трубку (см. рис. 10).
Рисунок 9.
Отсоедините трубку для питания
.Рисунок 10. Промойте питательную трубку с помощью устаревшего разъема
(слева)
и ENFit (справа) - Закрепите трубку для питания. Отсоедините шприц.
- Подсоедините конец трубки мешка для кормления к трубке для кормления или адаптеру кнопки (см. рис. 11). Убедитесь, что конец трубки установлен прочно. Вы можете наклеить кусок ленты на соединение, чтобы оно не отделялось.
Рис. 11. Подсоедините трубку мешка для кормления к трубке для питания с помощью устаревшего разъема (слева) и ENFit (справа)
- Разожмите трубку для кормления и медленно откройте роликовый зажим на трубке мешка для кормления (см.
 рис. 12). Позвольте формуле капать в течение по крайней мере 30 минут. Проверяйте сумку каждые 5-10 минут. Если смесь течет слишком быстро или слишком медленно, при необходимости отрегулируйте роликовый зажим (см. Рисунок 12). Вы также можете опустить или поднять мешок, чтобы изменить поток смеси. По мере того, как вы будете делать это все больше и больше, вы научитесь, как высоко вешать мешок.
рис. 12). Позвольте формуле капать в течение по крайней мере 30 минут. Проверяйте сумку каждые 5-10 минут. Если смесь течет слишком быстро или слишком медленно, при необходимости отрегулируйте роликовый зажим (см. Рисунок 12). Вы также можете опустить или поднять мешок, чтобы изменить поток смеси. По мере того, как вы будете делать это все больше и больше, вы научитесь, как высоко вешать мешок.Рисунок 12. Разожмите питательную трубку и откройте роликовый зажим
- Когда мешок для кормления опустеет, закройте роликовый зажим на трубке мешка для кормления и закройте зажим на трубке для кормления. Отсоедините мешок для кормления и отложите его в сторону.
- Наполните шприц количеством воды, рекомендованным вашим лечащим врачом. Поместите шприц в конец трубки для питания или адаптера кнопки.
- Зажмите трубку для питания, снимите адаптер кнопки (если вы его используете) и закройте трубку для питания.
- После каждого кормления промывайте мешок для кормления и шприц теплой водой.
 Дайте вашим расходным материалам высохнуть на воздухе. Используйте новый мешок для кормления каждые 24–48 часов (1–2 дня), чтобы предотвратить заражение.
Дайте вашим расходным материалам высохнуть на воздухе. Используйте новый мешок для кормления каждые 24–48 часов (1–2 дня), чтобы предотвратить заражение.- Из-за нехватки корма мы рекомендуем использовать новый мешок для корма каждые 48 часов (2 дня), чтобы убедиться, что у вас достаточно корма на месяц.
- Повторяйте шаги с 1 по 16 при каждом кормлении.
Важные моменты
- Во избежание утечки всегда повторно зажимайте трубку для кормления перед снятием старого наконечника катетера или шприца ENFit.
- Переместите зажим на разные участки трубки для питания, чтобы избежать постоянного перекручивания трубки.
- Во избежание засорения всегда промывайте питательную трубку количеством воды, рекомендованным вашим лечащим врачом (обычно 60 мл), до и после:
- Каждое кормление.
- Прием каждого лекарства.
- Если вы не используете зонд для кормления ежедневно, промывайте его 60 мл воды не реже одного раза в день.

Прием лекарств через зонд для кормления
Спросите своего поставщика медицинских услуг, можете ли вы принимать лекарства через зонд для кормления. Большинство лекарств, которые вы обычно принимаете внутрь, можно принимать через зонд для кормления.
Лекарства должны быть в жидкой форме или измельчены в порошок, чтобы предотвратить закупорку зонда для кормления. Многие лекарства выпускаются в жидкой форме. Спросите своего поставщика медицинских услуг о жидких формах, если вы принимаете таблетки, таблетки или капсулы.
Таблетки или капсулы с кишечнорастворимой оболочкой, пролонгированного действия (XR) или медленного высвобождения (SR) нельзя принимать через зонд для кормления. Если вы принимаете какие-либо лекарства в этой форме, спросите своего поставщика медицинских услуг, можете ли вы получить лекарство в другой форме.
Не смешивайте разные лекарства, если это не рекомендовано вашим лечащим врачом. Если вы принимаете более 1 лекарства, спросите у своего поставщика медицинских услуг, можно ли вам принимать какие-либо из них вместе.
Запишите свой график приема лекарств и носите его с собой. Обновляйте его, когда что-то меняется. Это позволит членам вашей семьи или опекунам узнать ваш график приема лекарств. Возьмите с собой копию расписания визитов к врачу. Ваш врач будет проверять ваши лекарства при каждом посещении.
Всегда промывайте зонд для кормления 60 мл воды до и после приема каждого лекарства. Это предотвратит засорение.
Инструкции по приему лекарств
- Вымойте руки.
- Если вы моете руки водой с мылом, намочите руки, нанесите мыло, тщательно потрите их друг о друга в течение не менее 20 секунд, затем смойте. Вытрите руки чистым полотенцем и этим же полотенцем закройте кран.
- Если вы используете дезинфицирующее средство для рук на спиртовой основе, обязательно покройте им все руки, растирая их, пока они не высохнут.
- Соберите свои припасы в чистом и удобном месте. Не устанавливайте и не кормите через зонд в ванной.
 Вам понадобиться:
Вам понадобиться:- Небольшая чашка или стакан
- Наконечник устаревшего катетера объемом 60 мл или шприц ENFit
- Лекарство в жидком или порошкообразном виде
- Ступка и пестик или дробилка для таблеток, при необходимости
- Вода (Можно использовать водопроводную воду, если ее можно пить)
- Ложка
- Адаптер кнопки, если он у вас есть
- Промойте питательную трубку 60 мл воды. Зажмите трубку для кормления.
- Если ваше лекарство находится в жидкой форме :
- Жидкие лекарства могут содержать сорбит. Сорбитол может вызывать вздутие живота, спазмы, диарею (жидкий или водянистый стул) или все эти симптомы. Если у вас есть какие-либо из этих симптомов, поговорите со своим лечащим врачом.
- Налейте лекарство в небольшую чашку или отмерьте точное количество с помощью маленькой мерной ложки. Если вам не даны другие инструкции, принимайте каждое жидкое лекарство отдельно.

- Добавьте к лекарству не менее 30 мл воды. Заполните шприц раствором.
- Перейти к шагу 5.
Если ваше лекарство находится в форме таблеток или пилюль :
- Таблетки и пилюли необходимо измельчить в мелкий порошок с помощью ступки и пестика или дробилки для таблеток. Вы можете купить их в местной аптеке. Растолочь каждое лекарство отдельно.
- Добавьте к каждому лекарству не менее 30 мл теплой воды. Хорошо перемешайте ложкой, пока лекарство не растворится.
- Наполните шприц лекарством. Не забудьте оформить каждое лекарство отдельно, если только ваш лечащий врач не даст вам иных указаний.
- Перейти к шагу 5.
Если ваше лекарство представляет собой капсулу :
- Капсулы необходимо открыть, чтобы порошок внутри мог раствориться. Откройте предписанное количество капсул(ы).
- Добавьте к лекарству не менее 30 мл теплой воды. Хорошо перемешайте ложкой, пока лекарство не растворится.

- Наполните шприц лекарством.
- Перейти к шагу 5.
- Подсоедините шприц к трубке для кормления или адаптеру кнопки, если вы его используете. Разожмите трубку и осторожно введите лекарство. Закрепите трубку.
- Подсоедините шприц, наполненный 60 мл воды, к зонду для кормления. Отсоедините трубку и тщательно промойте ее. Закрепите его перед удалением шприца. Повторите промывку, если вода движется по трубке слишком медленно.
- Закройте заглушку или установите колпачок на конце трубки для питания. Снимите адаптер кнопки, если вы его используете.
- После приема лекарства разберите шприц и промойте все оборудование теплой водой. Дайте вашим расходным материалам высохнуть на воздухе.
Заказ расходных материалов
Менеджер по вашему делу уточнит у вашей страховой компании информацию о вашем страховом покрытии. Если ваша страховка покрывает кормление через зонд, мы направим вас к поставщику услуг по уходу на дому. Они предоставят вам смесь и оборудование.
Они предоставят вам смесь и оборудование.
Если ваша страховка не покрывает вашу смесь или расходные материалы, вы можете купить эту марку или непатентованный заменитель в местной аптеке, продуктовом магазине или в Интернете. Всегда заказывайте новую смесь и оборудование, когда у вас дома есть запасы как минимум на 10 дней, чтобы у вас никогда не закончилась смесь.
Если вас больше не кормят через зонд, вы можете пожертвовать оставшиеся запасы. Свяжитесь с Oley Foundation по телефону 518-262-5079 или посетите их веб-сайт www.oley.org
. НаверхХранение формулы
- Проверьте срок годности вашей смеси. Неоткрытые банки со смесью можно хранить при комнатной температуре в течение длительного периода времени.
- Накрывайте открытые банки со смесью и храните их в холодильнике между кормлениями. Выбросьте все открытые неиспользованные банки со смесью через 24 часа.
Когда следует звонить своему поставщику медицинских услуг
Позвоните своему поставщику медицинских услуг, если вы:
- Видите что-либо из следующего в месте введения:
- Кровотечение, пропитывающее небольшой марлевый тампон
- Гной или выделения с неприятным запахом
- Покраснение
- Отек
- Усиление боли, которая не проходит при приеме лекарств
- Любое из следующих изменений функции кишечника:
- Не было стула (какала) в течение 2 дней
- У вас твердый и сухой стул
- Есть какие-либо изменения в стуле, такие как цвет, консистенция, частота или количество.

- Есть какие-либо изменения в моче (моче), такие как цвет, частота или количество.
- Есть изменения в вашем весе, такие как:
- Прибавка в весе более 5 фунтов (2,3 кг) в неделю
- Сбрасывать более 2 фунтов (0,90 кг) в неделю
- Чувство сытости после кормления
- Отек живота (живота), ступней, голеней, рук или лица
- Тошнота (ощущение, что вас вот-вот вырвет)
- Рвота (рвота)
- Вздутие живота, спазмы желудка или диарея
- Лихорадка 100,4°F (38°C) или выше
- озноб
- Головокружение
- Проблемы с дыханием
Наверх
Контактная информация
Если у вас есть какие-либо вопросы или опасения, позвоните в офис Службы питания по телефону 212-639.-6984 и попросите амбулаторное приложение. Вы можете связаться с офисом с понедельника по пятницу с до После , в выходные и праздничные дни звоните по телефону 212-639-2000 и попросите вызвать дежурного по желудочно-кишечному тракту.
Для использования этой формы у вас должен быть включен JavaScript.
Расскажите нам, что вы думаете
Расскажите нам, что вы думаете
Ваш отзыв поможет нам улучшить предоставляемую нами образовательную информацию. Ваша команда по уходу не может видеть ничего из того, что вы пишете в этой форме обратной связи. Пожалуйста, не используйте его, чтобы спросить о вашем уходе. Если у вас есть вопросы об уходе за вами, обратитесь к своему поставщику медицинских услуг.
Пока мы читаем все отзывы, мы не можем отвечать ни на какие вопросы. Пожалуйста, не указывайте свое имя или какую-либо личную информацию в этой форме обратной связи.
Вопросы опроса
| Вопросы | Да | Немного | № |
|---|---|---|---|
Легко ли было понять эту информацию? | Да | Около | № |
Что мы могли бы объяснить лучше?
Последнее обновление
| |





 Не устанавливайте и не кормите через зонд в ванной. Вам понадобиться:
Не устанавливайте и не кормите через зонд в ванной. Вам понадобиться: Налейте предписанное количество смеси в мешок для кормления (см. рис. 4).
Налейте предписанное количество смеси в мешок для кормления (см. рис. 4).
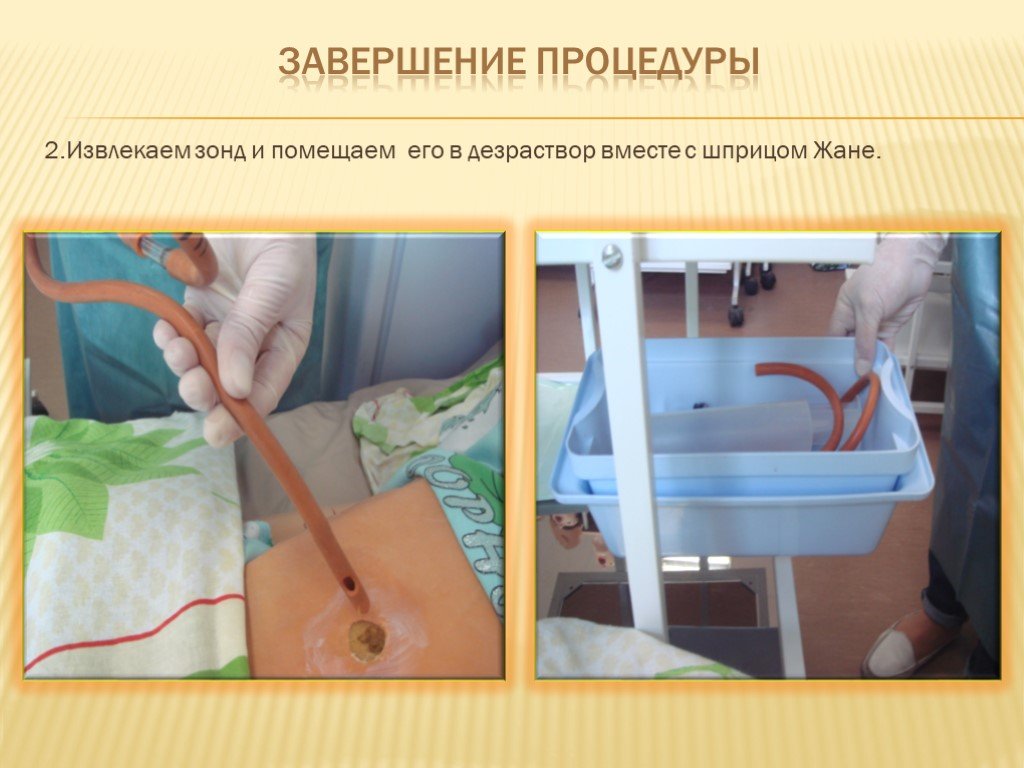 рис. 12). Позвольте формуле капать в течение по крайней мере 30 минут. Проверяйте сумку каждые 5-10 минут. Если смесь течет слишком быстро или слишком медленно, при необходимости отрегулируйте роликовый зажим (см. Рисунок 12). Вы также можете опустить или поднять мешок, чтобы изменить поток смеси. По мере того, как вы будете делать это все больше и больше, вы научитесь, как высоко вешать мешок.
рис. 12). Позвольте формуле капать в течение по крайней мере 30 минут. Проверяйте сумку каждые 5-10 минут. Если смесь течет слишком быстро или слишком медленно, при необходимости отрегулируйте роликовый зажим (см. Рисунок 12). Вы также можете опустить или поднять мешок, чтобы изменить поток смеси. По мере того, как вы будете делать это все больше и больше, вы научитесь, как высоко вешать мешок.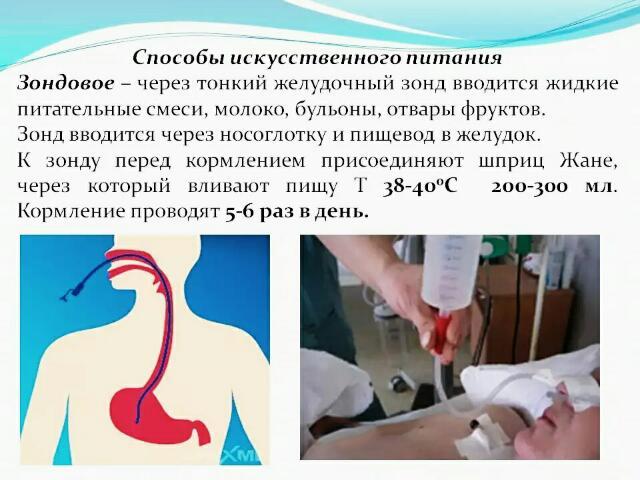 Дайте вашим расходным материалам высохнуть на воздухе. Используйте новый мешок для кормления каждые 24–48 часов (1–2 дня), чтобы предотвратить заражение.
Дайте вашим расходным материалам высохнуть на воздухе. Используйте новый мешок для кормления каждые 24–48 часов (1–2 дня), чтобы предотвратить заражение.
 Вам понадобиться:
Вам понадобиться: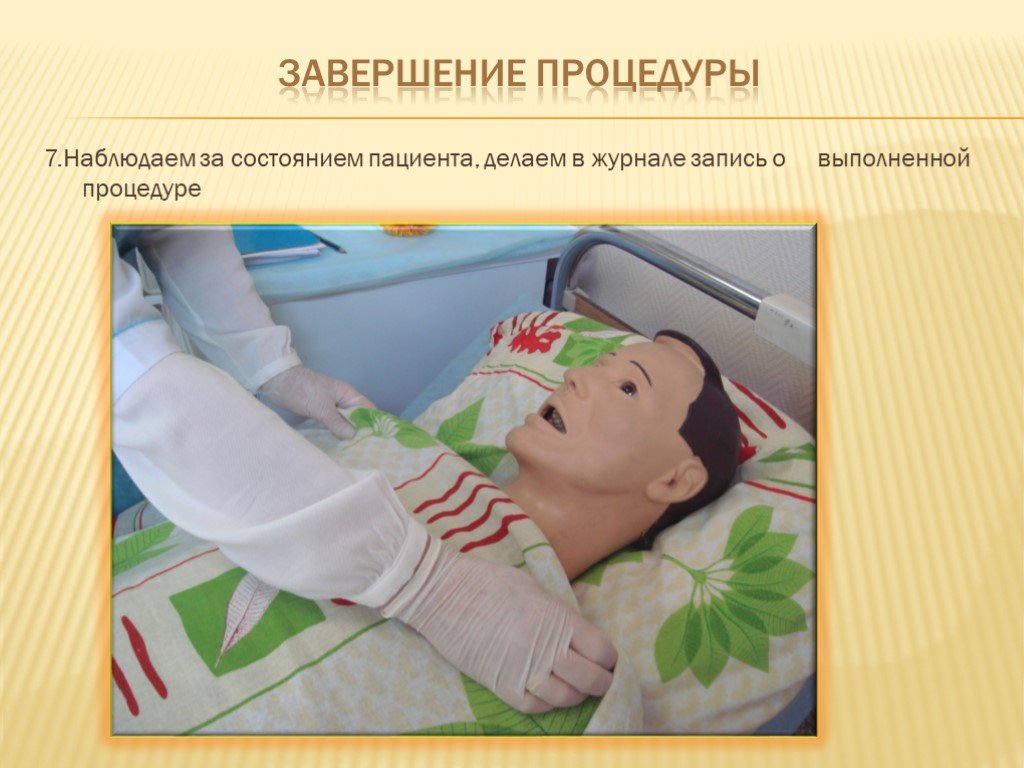


 Если МНО пролонгировано и нет противопоказаний к установке зонда через рот (выше), используйте оральный путь для введения зонда (медсестра может ввести зонд через рот).
Если МНО пролонгировано и нет противопоказаний к установке зонда через рот (выше), используйте оральный путь для введения зонда (медсестра может ввести зонд через рот).
 Это стандарт Министерства здравоохранения Канады, который был введен после многочисленных сообщений о нежелательных явлениях, связанных с непреднамеренным введением энтеральных препаратов внутривенно.
Это стандарт Министерства здравоохранения Канады, который был введен после многочисленных сообщений о нежелательных явлениях, связанных с непреднамеренным введением энтеральных препаратов внутривенно.


 Сменные шприцы Q 12 H и прн.
Сменные шприцы Q 12 H и прн. Осмотрите переносицу q shift на наличие признаков повреждения кожи. Значительное повреждение слизистой оболочки может быть вызвано питанием через зонд. Если повреждение распространяется на хрящ носа, спонтанного восстановления может не произойти
Осмотрите переносицу q shift на наличие признаков повреждения кожи. Значительное повреждение слизистой оболочки может быть вызвано питанием через зонд. Если повреждение распространяется на хрящ носа, спонтанного восстановления может не произойти
 Если ОГР > 500 мл:
Если ОГР > 500 мл: 
 )
)