Когда отказывают почки: Когда почки отказывают | гемодиализ в Нефролайн
«Почки отказывают молча»: нефролог Садовская рассказала, что делать, если болит и тянет в пояснице
Здоровье
- Фото
- istockphoto
Если вдруг тянет или болит спина чуть выше поясницы — мы тут же пугаемся, что у нас проблемы с почками. Что делать, какие анализы сдавать и какой маркер — самый главный показатель состояния ваших почек?
Чтобы получить ответы на эти вопросы — прочитайте краткий ликбез врача-нефролога — все от цистита и камней до гломерулонефрита и почечной недостаточности.
нефролог, диетолог, практикующий врач в государственных больницах
t.me/doctor_sadovskaya
Какие анализы расскажут о больных почках
— Почки болят в двух случаях — это может быть механическое препятствие (киста, камень, опухоль) или запущенная инфекция, — рассказала врач-нефролог Дарья Садовская. — Но при этом бывает и так, что пациенты даже с терминальной (конечной) стадией почечной недостаточности ни на какую боль в пояснице не жалуются. Отказывают почки молча.
— Но при этом бывает и так, что пациенты даже с терминальной (конечной) стадией почечной недостаточности ни на какую боль в пояснице не жалуются. Отказывают почки молча.
Врач дала рекомендацию, что делать, если у вас тянет или болит поясница.
— Сделайте УЗИ и сдайте анализ мочи, — советует нефролог. — Возможно, если речь о камнях, иногда их может быть видно только на КТ (компьютерной томографии). Ключевое слово тут — иногда.
Также эксперт рекомендует сдать кровь на биохимию.
— Главный почечный маркер — креатинин, — отмечает Дарья Садовская. — Увидеть его можно в биохимии крови, скачет он жутко, так как зависит от мышечной массы конкретного человека. 10-20 единиц плюс — минус в расчет брать не советую.
На вопрос, можно ли «снизить креатинин», врач отвечает, что этот показатель просто отражает состояние почек.
— Снизить его нельзя никак. Конечно, можно разбавить, например, капельницей физраствора и получить результат в анализе ниже, чем было. Но принципиально это ничего не изменит, — уточняет нефролог.
Но принципиально это ничего не изменит, — уточняет нефролог.
Гемоглобин и проблемы с почками
О сбоях в работе почек могут сказать и другие показатели в анализе крови — гемоглобин и ферритин.
— Кроме выделительной функции у почек есть еще одна — они синтезируют гормоны, тот же эритропоэтин — он отвечает за все кроветворение, — объясняет врач. — Чем хуже работают почки, тем меньше эритропоэтина, как следствие — железодефицитная анемия. Поэтому уровень гемоглобина и ферритина тоже может быть признаком больных почек.
Диагноз почечная недостаточность врачи ставят пациенту, оценивая такой показатель как уровень скорости клубочковой фильтрации (СКФ).
— СКФ рассчитывается по формуле, где основной ингредиент — креатинин, — объясняет врач Садовская. — Но важно помнить, что у всех нас в норме с возрастом СКФ падает. Поэтому у пожилых пациентов историю с болезнью почек обязательно надо смотреть индивидуально.
Стоит помнить, что сахарный диабет и гипертония поражают почки и нарушают их функцию, причем делают это бессимптомно. Поэтому пациентам с этими заболеваниями обязательно нужно принимать препараты и регулярно контролировать уровень сахара и давление.
Поэтому пациентам с этими заболеваниями обязательно нужно принимать препараты и регулярно контролировать уровень сахара и давление.
Важно про гломерулонефрит
Это аутоиммунное заболевание почек, характеризующееся поражением гломерул (клубочков почек). Часто пациентам с таким диагнозом требуется диализ.
— Если при гломерулонефрите назначена биопсия (основной критерий назначения биопсии — потеря белка в моче), не отказывайтесь — только так будет понятно, чем лечить (а терапия сложная — гормоны, иммуносупрессия), — рассказывает Дарья Садовская. — Если биопсия не показана, то вы просто контролируете, наблюдаете и лечитесь вспомогательно.
Камни в почках
Врач-нефролог отмечает, что подробно о камнях в почках можно писать романы, но важно знать, что с этой проблемой обязательно надо идти к урологу.
— В зависимости от размера камней в почках врач посоветует или наблюдать за ними, или удалять, или растворять их, — объясняет Дарья Садовская. — Стоит выполнить КТ, чтобы определить плотность имеющихся камней в почках.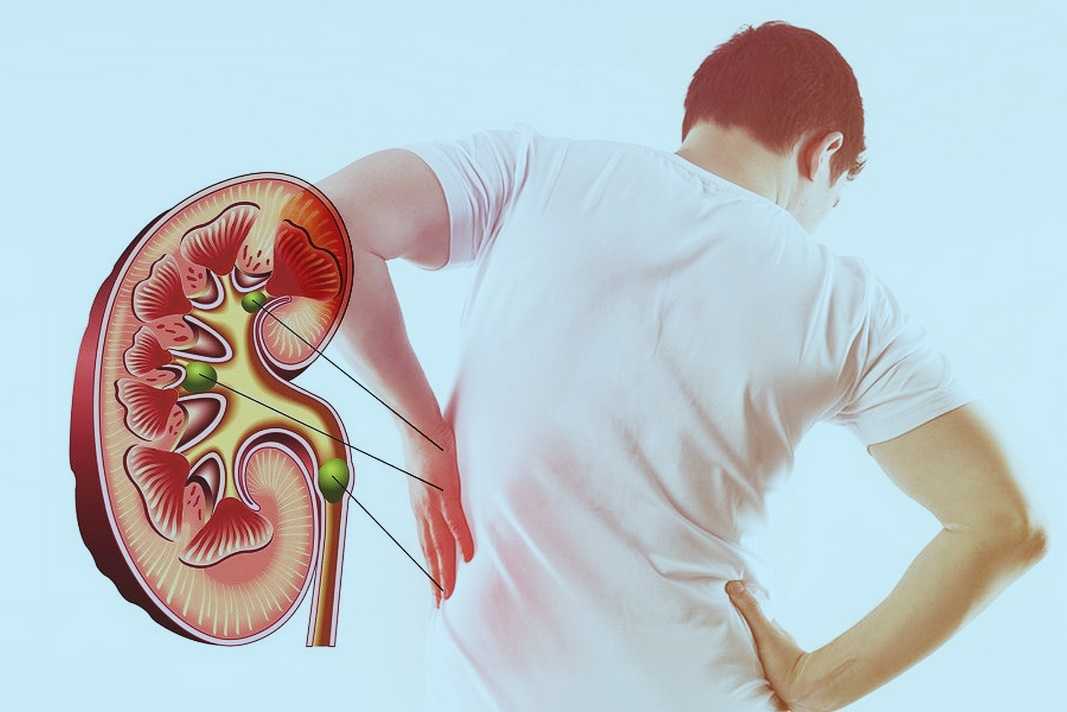 Если показано хирургическое удаление камней, то их обязательно надо сдать на анализ. Если такой возможности нет, косвенно узнать тип камней поможет анализ мочи на литогенные субстанции.
Если показано хирургическое удаление камней, то их обязательно надо сдать на анализ. Если такой возможности нет, косвенно узнать тип камней поможет анализ мочи на литогенные субстанции.
Главное с камнями — водный режим. Надо мочиться не менее 2-2,5 литров в сутки.
— При камнях в почках хорошо помогают препараты, направленные на повышение ph мочи (это показатель позволяет оценить баланс щелочей и кислот, определить физические свойства урины). Но пить их надо строго по инструкции и контролировать мочу тест-полосками, — рекомендует доктор. — Не повредят и травы. На случай почечной колики всем страдающим от камней я рекомендую заранее собрать SOS-аптечку с обезболивающими препаратами (уколы, кетонал, спазмолитики).
Причины цистита
Это заболевание — воспаление мочевого пузыря. Эксперт отмечает, что считать его безобидным — большая ошибка.
— Абсолютно НЕнормально считать, что даже редкие (1-2 раза в год) эпизоды цистита — это норма, — говорит Дарья Садовская.
По ее словам, всегда надо искать причины цистита — они могут быть самыми разными. Поэтому обязателен очный прием пациентки и осмотр на кресле.
— Иногда причиной цистита может быть банальное смещение уретры. Эта проблема решается просто — уколом гиалуроновой кислоты, — рассказывает врач-нефролог. — А иногда причина еще проще — хронический запор. Это — прямой фактор риска цистита. Бороться с запорами можно, принимая пребиотик — шелуху подорожника. Его можно как беременным, так и пациентам на диализе.
Как лечат цистит
Нефролог рассказала о трех способах лечения цистита, относительно новых и хорошо зарекомендовавших себя:
вакцины от цистита (убитая кишечная палочка). В России — в таблетках, за границей — в форме уколов,
бактериофаги — как вместе, так и отдельно от антибиотиков. Их можно применять даже на ранних сроках беременности,
D-манноза на опорожненный мочевой пузырь долгим курсом избавляет от рецидивов.

Анна Майская
Теги
- Женское здоровье
- Мужское здоровье
Отказали почки. Как долго живут люди на гемодиализе? – ООО МЕДИЦИНСКИЙ ЦЕНТР «ЖИЗНЬ»
Человеческая почка, похоже, — пока единственный внутренний орган, функции которого медики научились, хотя бы в какой-то мере, замещать. Процедура гемодиализа – очистки крови от накопившихся в результате жизнедеятельности организма шлаков, позволяет человеку, у которого «отказали» почки, жить – хотя и будучи навсегда «привязанным» к аппарату.
Как долго жить – на этот вопрос современная медицина дала ответ совсем недавно. Впрочем, обо все по порядку. Началом хронического гемодиализа в мире считают 1960 год. Это стало возможным благодаря тому, что американцам Белдингу Скрибнеру и Вейну Квинтону удалось решить проблему долговременного сосудистого доступа. 10 апреля 1960 года на одном из медицинских форумов они впервые сообщили об устройстве, позволившим проводить повторные процедуры гемодиализа больным с хронической почечной недостаточностью. Две канюли из тонкостенных тефлоновых трубок имплантировались в лучевую артерию и подкожную вену в нижней части предплечья. Наружные концы шунта соединялись изогнутой тефлоновой трубкой.
Две канюли из тонкостенных тефлоновых трубок имплантировались в лучевую артерию и подкожную вену в нижней части предплечья. Наружные концы шунта соединялись изогнутой тефлоновой трубкой.
Клайд Шилдc (Clyde Shields), 39-летний машинист, пациент центра острого гемодиализа Вашингтонского Университета (диагноз: прогрессирующая почечная недостаточность) стал первым больным, которого лечили хроническим гемодиализом. 9 марта 1960 года ему был установлен артериовенозный шунт, который буквально спас ему жизнь.
Вторым таким больным был Харви Гентри (Harvey Gentry), 23-летний продавец обуви. Артериовенозный шунт ему имплантировали 23 марта 1960 года. Результаты лечения обоих больных оказались успешными. Они были полностью реабилитированными хроническими диализными больными.
Клайд Шилдс прожил на гемодиализе более 11 лет (!) и умер в 1971 году в возрасте 50 лет от инфаркта миокарда. Харви Гентри в 1968 году была произведена пересадка почки от матери и он умер, играя в гольф, от инфаркта миокарда в 1987 году, спустя 27 лет от начала лечения.
Подробнее об этом можно прочитать на сайте «Гемодиализ для специалистов» (см. Лашутин С.В., «История гемодиализа в мире»).
За прошедшие с тех пор полвека медицина шагнула далеко вперед. Однако понятно, что отдельные удачные эксперименты, порой весьма сложные и дорогостоящие, могут оставаться недоступными для массового здравоохранения.
Гемодиализу в этом отношении «повезло». Оставаясь недешевой процедурой, она стала относительно доступной и для рядового обывателя. Благодаря ей с каждым годом все больше людей, прежде обреченных на мучительную смерть, обретают надежду на жизнь.
Около семи лет назад, когда автор этих строк попал на гемодиализ, его коллеги по несчастью успокаивали: «Еще немного поживешь…». Средняя продолжительность жизни пациентов в отделении гемодиализа нашей региональной клинической больницы тогда, по наблюдению самих больных, была лет 5-6, не больше. Большинство погибало не из-за почек, нет. Организм, практически лишенный почек, не обладал должным иммунитетом, становился слаб перед натиском даже самых «обычных» болезней и болячек. Любая простуда могла привести, в конечном счете, к летальному исходу. Один из моих соседей по диализному залу умер от последствий воспаления легких. Другого погубили проблемы с кишечником…
Любая простуда могла привести, в конечном счете, к летальному исходу. Один из моих соседей по диализному залу умер от последствий воспаления легких. Другого погубили проблемы с кишечником…
Однако спустя почти семь лет я чувствую себя гораздо лучше, чем раньше, в самом начале пути. Новички, приходя в наш «диализный» коллектив, не верят жутким рассказам о том, как проходила прежде процедура гемодиализа. В нашем зале было десять кроватей (это сейчас у нас залы оборудованы специализированными креслами с моторами, позволяющими установить наиболее удобную вам позицию). Так вот, из десяти человек каждый сеанс двум-трем пациентам обязательно становилось плохо: взлетало или, что еще хуже, резко падало артериальное давление, мутнело сознание. Бегали врачи и медсестры, делали уколы, «откачивали» больного .
Сейчас большинство пациентов на диализе просто спят (я прихожу рано, «в первую смену») или, нацепив наушники, смотрят любимые сериалы, уткнувшись в телевизоры, установленные под потолком напротив кресел. Как об этом мы мечтали раньше, пытаясь отвлечься от жутких головных болей разговорами с соседями по несчастью или слушая один-единственный радиоприемник, то и дело приглушаемый по просьбе уставших от многочасовой трансляции новостей медсестер!
Как об этом мы мечтали раньше, пытаясь отвлечься от жутких головных болей разговорами с соседями по несчастью или слушая один-единственный радиоприемник, то и дело приглушаемый по просьбе уставших от многочасовой трансляции новостей медсестер!
Но вы скажете, что диализники умирают и сейчас. Да, случается. Но, вспомню свой горький опыт: если в первый год моего гемодиализа нас покинул буквально каждый третий, то теперь уход каждого становится чрезвычайным событием — трагедией, а не ужасной «каруселью смерти», как это было ранее. В конце концов, гемодиализ – это не визит к стоматологу.
Что же касается общей продолжительности жизни на гемодиализе, то один из лучших специалистов в этой области — заведующий отделением нефрологии для больных, находящихся на гемо- и перитонеальном диализе, ГКБ имени С.П.Боткина, доктор медицинских наук Евгений Шутов в одном из своих интервью рассказал об одной из своих пациенток, которая находится на гемодиализе уже более 30 лет! Она даже занесена в российскую Книгу рекордов Гиннеса.
А в мире есть больные, которые на гемодиализе находятся более 40 лет, отметил профессор. Больных же, которые живут более 20 лет на диализе, в центре много (подробнее читайте: «Почки дошли до точки», «Московский комсомолец», № 25753 от 23 сентября 2011 г.).
Точных статистических данных по нашей стране нет – система помощи больным с хронической почечной недостаточностью у нас пока еще только формируется, необходимо время. Приведем данные из американского национального регистра, в США проблема более изучена. Сведения «несвежие» (2004 и 2007 годы), то, что удалось отыскать в недрах интернета. Впрочем, данные о продолжительности жизни с каждым годом только улучшаются – медицина не стоит на месте. Информация на английском языке, но разберетесь. В первой части возраст пациентов, поступивших на гемодиализ или на трансплантацию почки. Далее – предполагаемая продолжительность жизни. Так, средняя продолжительность жизни после начала диализа в возрасте от 0 до 14 лет составляет около 20 лет, средняя же продолжительность жизни в том случае, если выбирается диализ и трансплантацию, составляет 55 лет.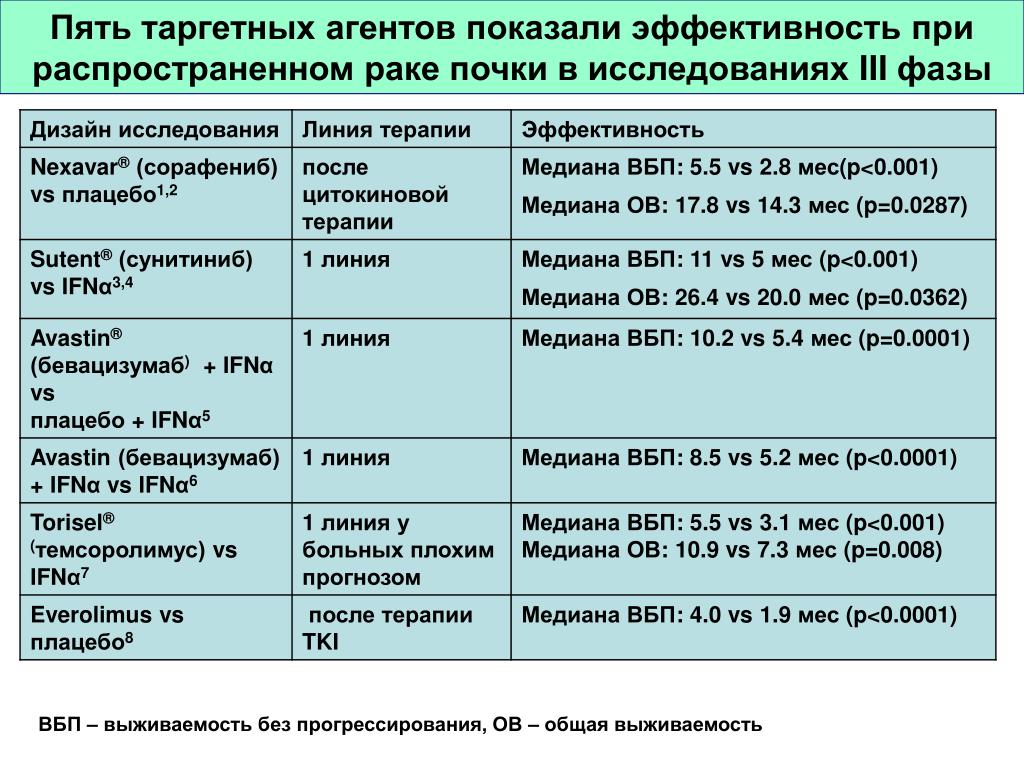
Для знающих английский язык: www.usrds.org
Специалисты всемирно известной компании «Фрезениус» («Fresenius Medical Care»), занимающейся созданием аппаратов «искусственная почка», считают, что современные технологии позволяют более не говорить об ограниченности продолжительности жизни пациентов на гемодиализе. Сколько вам предназначено природой – столько и проживете. Точнее, столько и сможете прожить – если будете соблюдать рекомендации врачей и вести «правильный» образ жизни. Ограничений для диалиников гораздо больше, чем у здоровых людей. Для нас все имеет огромное значение: правильное лечение, хорошие аппараты, точно назначенные медикаменты, распорядок дня, диета (о, это не просто обычные рекомендации, это вопрос жизни и смерти!). В общем, ваша жизнь – в ваших руках!
Почечная недостаточность: причины, симптомы и лечение
Обзор
Что такое почечная недостаточность?
Почечная недостаточность (почечная недостаточность) означает, что одна или обе ваши почки перестают нормально функционировать сами по себе. Почечная недостаточность иногда носит временный характер и развивается быстро (острая). В других случаях это хроническое (длительное) состояние, которое медленно ухудшается.
Почечная недостаточность иногда носит временный характер и развивается быстро (острая). В других случаях это хроническое (длительное) состояние, которое медленно ухудшается.
Почечная недостаточность является наиболее тяжелой стадией заболевания почек. Без лечения смертельно. Если у вас почечная недостаточность, вы можете прожить несколько дней или недель без лечения.
Что делают почки?
Ваши почки – это бобовидные органы размером с кулак. Они сидят под вашей грудной клеткой, к вашей спине. У большинства людей есть две работающие почки, но вы можете хорошо жить только с одной почкой, если она работает правильно.
Почки выполняют несколько функций. Одна из самых важных задач — помочь организму избавиться от токсинов. Ваши почки фильтруют кровь и выводят продукты жизнедеятельности из организма с мочой (моча).
Когда ваши почки работают неправильно, в организме накапливаются отходы. Если это произойдет, вы почувствуете себя плохо и в конечном итоге умрете без лечения. Многие люди могут справиться с почечной недостаточностью при правильном лечении.
Многие люди могут справиться с почечной недостаточностью при правильном лечении.
На кого влияет почечная недостаточность?
Почечная недостаточность может затронуть любого. Однако у вас может быть более высокий риск развития почечной недостаточности, если вы:
- Страдаете диабетом.
- Имеют высокое кровяное давление (гипертонию).
- Болезнь сердца.
- Имеют семейный анамнез заболевания почек.
- Имеют аномальное строение почек.
- Черный, латиноамериканец, коренной американец, коренной житель Аляски или первая нация.
- старше 60 лет.
- Долгий опыт приема обезболивающих средств, в том числе безрецептурных препаратов, таких как нестероидные противовоспалительные препараты (НПВП).
Насколько распространена почечная недостаточность?
Почечная недостаточность ежегодно поражает более 750 000 человек в США. Им страдают около 2 миллионов человек во всем мире.
Что происходит, когда начинается почечная недостаточность?
Существуют стадии заболевания почек в соответствии с расчетной скоростью клубочковой фильтрации (рСКФ).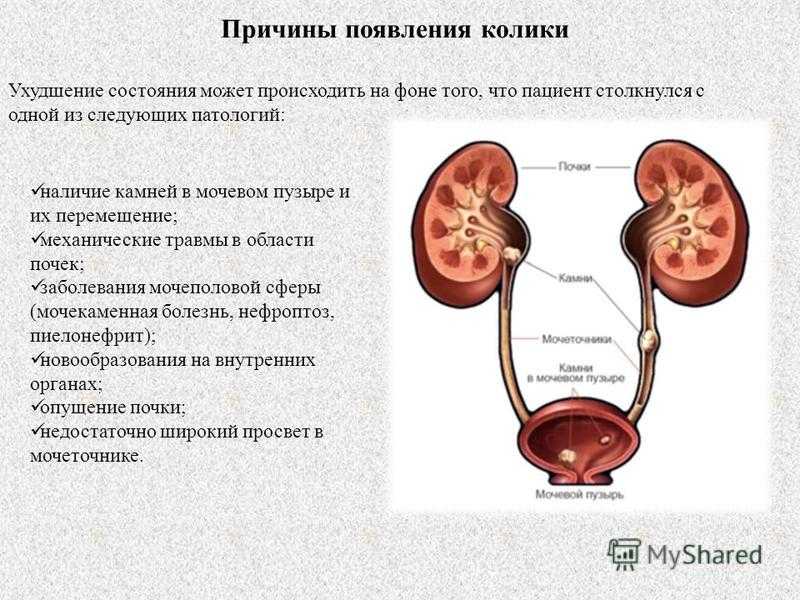
Ваша рСКФ — это расчет того, насколько хорошо ваши почки фильтруют вещества. Нормальная рСКФ составляет около 100. Самая низкая рСКФ равна 0, что означает отсутствие функции почек.
Стадии любого заболевания почек включают:
- Стадия I . Ваша СКФ выше 90, но ниже 100. На этом этапе ваши почки имеют легкое повреждение, но все еще функционируют нормально.
- Этап II . Ваша СКФ может быть от 60 до 89. У вас больше повреждений почек, чем на стадии I, но они все еще функционируют хорошо.
- Этап III . Ваша СКФ может быть от 30 до 59. У вас может быть легкая или тяжелая потеря функции почек.
- Стадия IV . Ваша СКФ может быть от 15 до 29. У вас серьезное нарушение функции почек.
- Этап V . Ваша СКФ ниже 15. Ваши почки близки или находятся в состоянии полного отказа.
Симптомы и причины
Каковы первые предупреждающие признаки почечной недостаточности?
У многих людей на ранних стадиях заболевания почек симптомы незначительны или отсутствуют вовсе.
Симптомы ХБП и почечной недостаточности различаются у разных людей. Если ваши почки не работают должным образом, вы можете заметить один или несколько следующих признаков:
- Крайняя усталость (усталость).
- Тошнота и рвота.
- Спутанность сознания или проблемы с концентрацией внимания.
- Отек (отек), особенно вокруг рук, лодыжек или лица.
- Писать чаще.
- Судороги (мышечные спазмы).
- Сухая или зудящая кожа.
- Плохой аппетит или еда может иметь металлический привкус.
Каковы наиболее распространенные причины почечной недостаточности?
Диабет и высокое кровяное давление являются наиболее распространенными причинами хронического заболевания почек и почечной недостаточности.
Неуправляемый диабет может привести к повышению уровня сахара в крови (гипергликемия). Постоянно высокий уровень сахара в крови может повредить ваши почки, а также другие органы.
Постоянно высокий уровень сахара в крови может повредить ваши почки, а также другие органы.
Высокое кровяное давление означает, что кровь с силой проходит через кровеносные сосуды вашего тела. Со временем и без лечения дополнительная сила может повредить ткани почек.
Почечная недостаточность обычно не возникает быстро. Другие причины ХБП, которые могут привести к почечной недостаточности, включают:
- Поликистоз почек (PKD) . PKD — это состояние, которое вы унаследовали от одного из ваших родителей (наследственное заболевание), которое вызывает рост заполненных жидкостью мешочков (кист) внутри ваших почек.
- Клубочковая болезнь . Заболевания клубочков влияют на то, насколько хорошо ваши почки фильтруют отходы.
- Волчанка . Волчанка — это аутоиммунное заболевание, которое может вызывать поражение органов, боль в суставах, лихорадку и кожную сыпь.
Почечная недостаточность также может быстро развиться по неожиданной причине. Острая почечная недостаточность (острая почечная недостаточность) — это когда ваши почки внезапно теряют способность функционировать. Острая почечная недостаточность может развиться в течение нескольких часов или дней. Часто это временно.
Острая почечная недостаточность (острая почечная недостаточность) — это когда ваши почки внезапно теряют способность функционировать. Острая почечная недостаточность может развиться в течение нескольких часов или дней. Часто это временно.
Общие причины острой почечной недостаточности включают:
- Аутоиммунные заболевания почек.
- Некоторые лекарства.
- Сильное обезвоживание.
- Непроходимость мочевыводящих путей.
- Невылеченные системные заболевания, такие как болезни сердца или болезни печени.
Заразна ли почечная недостаточность?
Диагностика и тесты
Как диагностируется почечная недостаточность?
Медицинский работник может использовать различные тесты функции почек для оценки ваших почек и диагностики почечной недостаточности. Если врач подозревает, что у вас есть риск почечной недостаточности, общие тесты включают:
- Анализы крови .
 Анализы крови показывают, насколько хорошо ваши почки удаляют отходы из крови. Медицинский работник с помощью тонкой иглы возьмет небольшое количество крови из вены на вашей руке. Затем технические специалисты проанализируют ваш образец крови в лаборатории.
Анализы крови показывают, насколько хорошо ваши почки удаляют отходы из крови. Медицинский работник с помощью тонкой иглы возьмет небольшое количество крови из вены на вашей руке. Затем технические специалисты проанализируют ваш образец крови в лаборатории. - Анализы мочи . Анализы мочи измеряют определенные вещества в моче, такие как белок или кровь. Вы будете мочиться в специальный контейнер в медицинском учреждении или больнице. Затем технические специалисты проанализируют образец мочи в лаборатории.
- Визуальные тесты . Визуализирующие тесты позволяют медицинскому работнику осмотреть ваши почки и окружающие их области, чтобы выявить аномалии или закупорки. Общие тесты визуализации включают УЗИ почек, КТ-урограмму и МРТ.
Управление и лечение
Как лечить почечную недостаточность?
Лечение почечной недостаточности зависит от причины и масштабов проблемы.
Лечение хронического заболевания может замедлить прогрессирование заболевания почек. Если ваши почки постепенно перестают работать, медицинский работник может использовать несколько различных методов для отслеживания вашего здоровья и поддержания функции почек как можно дольше. Эти методы могут включать:
Если ваши почки постепенно перестают работать, медицинский работник может использовать несколько различных методов для отслеживания вашего здоровья и поддержания функции почек как можно дольше. Эти методы могут включать:
- Регулярные анализы крови.
- Проверки артериального давления.
- Лекарство.
Если у вас почечная недостаточность, вам необходимо лечение, чтобы сохранить жизнь. Существует два основных метода лечения почечной недостаточности.
Диализ
Диализ помогает вашему телу фильтровать кровь. Существует два типа диализа:
- Гемодиализ . При гемодиализе аппарат регулярно очищает вашу кровь. Большинство людей получают гемодиализ три-четыре дня в неделю в больнице или клинике диализа.
- Перитонеальный диализ . При перитонеальном диализе врач прикрепляет мешок с диализирующим раствором к катетеру в слизистой оболочке брюшной полости. Раствор вытекает из мешка в брюшную полость, поглощает продукты жизнедеятельности и лишнюю жидкость и стекает обратно в мешок.
 Иногда люди могут получать перитонеальный диализ дома.
Иногда люди могут получать перитонеальный диализ дома.
Трансплантация почки
Хирург помещает здоровую почку в ваше тело во время трансплантации почки, чтобы заменить поврежденную почку. Здоровая почка (донорский орган) может быть получена от умершего донора или от живого донора. Вы можете хорошо жить с одной здоровой почкой.
Может ли человек вылечиться от почечной недостаточности?
Да, при правильном лечении можно вылечиться от почечной недостаточности. Вам может потребоваться лечение на всю оставшуюся жизнь.
Как долго вы можете жить с почечной недостаточностью?
Без диализа или пересадки почки почечная недостаточность приводит к летальному исходу. Вы можете прожить несколько дней или недель без лечения.
Если вы находитесь на диализе, средняя продолжительность жизни составляет от 5 до 10 лет. Некоторые люди могут прожить на диализе до 30 лет.
Средняя продолжительность жизни при пересадке почки от живого донора составляет от 12 до 20 лет. Средняя продолжительность жизни при пересадке почки от умершего донора составляет от восьми до двенадцати лет.
Средняя продолжительность жизни при пересадке почки от умершего донора составляет от восьми до двенадцати лет.
Какие лекарства используются для лечения почечной недостаточности?
В зависимости от причины заболевания почек врач может назначить одно или несколько из следующих лекарств:
- Ингибитор ангиотензинпревращающего фермента (АПФ) или Блокатор рецепторов ангиотензина II (БРА) . Эти лекарства помогают снизить кровяное давление.
- Диуретики . Они помогают вывести лишнюю жидкость из организма.
- Статины . Они помогают снизить уровень холестерина.
- Средства, стимулирующие эритропоэтин . Они помогают строить эритроциты, если у вас анемия.
- Витамин D и кальцитриол . Они помогают предотвратить потерю костной массы.
- Фосфатные вяжущие .
 Они помогают удалить лишний фосфор из крови.
Они помогают удалить лишний фосфор из крови.
Профилактика
Как предотвратить почечную недостаточность?
Если у вас ХБП или почечная недостаточность, рекомендуется:
- Контролировать функцию почек.
- Поддерживайте уровень сахара в крови в пределах нормы, если у вас диабет.
- Держите уровень артериального давления в пределах нормы.
- Избегайте употребления табачных изделий.
- Избегайте продуктов с высоким содержанием белка и натрия.
- Ходите на все запланированные встречи с вашим лечащим врачом.
Перспективы/прогноз
Чего ожидать, если у меня почечная недостаточность?
Почечная недостаточность неизлечима. Однако при правильной диагностике и лечении вы можете прожить долгую жизнь без резких изменений качества жизни.
Жить с
Когда мне следует обратиться к поставщику медицинских услуг?
Обратитесь к поставщику медицинских услуг, если у вас есть факторы риска почечной недостаточности, в том числе:
- Высокое кровяное давление, изменения в вашей привычке мочиться, отек, спутанность сознания и тошнота или рвота.
- Диабет.
- Семейный анамнез болезни почек.
- Перенесенная травма почек.
- Вы регулярно принимаете НПВП.
Какие вопросы мне следует задать поставщику медицинских услуг?
- Откуда вы знаете, что у меня почечная недостаточность?
- Если у меня нет почечной недостаточности, какое еще заболевание может быть у меня?
- Какова причина моей почечной недостаточности?
- Какой вид диализа вы рекомендуете?
- Подхожу ли я для пересадки почки?
- Какие лекарства вы рекомендуете?
- Должен ли я внести какие-либо изменения в свой рацион?
- Как часто нужно приходить на лечение?
Записка из Кливлендской клиники
Ваши почки выполняют важную работу в организме, избавляясь от шлаков и лишней жидкости. Если у вас почечная недостаточность, ваши почки перестают работать эффективно. Это смертельно без должного лечения.
Если у вас почечная недостаточность, ваши почки перестают работать эффективно. Это смертельно без должного лечения.
Диализ или пересадка почки могут помочь вам прожить долгую жизнь. Ваш план лечения может также включать прием лекарств и соблюдение специальной диеты. Обязательно ходите на все встречи. Поговорите с поставщиком медицинских услуг, если у вас есть какие-либо вопросы или опасения по поводу вашего лечения, лекарств, изменения образа жизни или любой другой части вашего плана лечения.
Почечная недостаточность (ТПН) – Симптомы, причины и варианты лечения
Статья
Узнайте о почечной недостаточности, также называемой терминальной стадией почечной недостаточности (ТПН) или терминальной стадией почечной недостаточности (ТХПН), включая симптомы, причины и жизнь ожидания с диализом или трансплантацией почки.
Почечная недостаточность, также называемая терминальной стадией почечной недостаточности (ТПН) или терминальной стадией почечной недостаточности (ТХПН), является пятой и последней стадией хронической болезни почек (ХБП). Почечная недостаточность необратима и опасна для жизни, если ее не лечить. Однако диализ или пересадка почки могут помочь вам прожить еще много лет.
Почечная недостаточность необратима и опасна для жизни, если ее не лечить. Однако диализ или пересадка почки могут помочь вам прожить еще много лет.
Что такое почечная недостаточность?
Почечная недостаточность — это когда ваши почки перестали работать достаточно хорошо, чтобы вы могли выжить без диализа или трансплантации почки. Ваши почки утратили способность фильтровать отходы из крови. Почечная недостаточность также называется терминальной стадией почечной недостаточности (ESKD) или терминальной стадией почечной недостаточности (ESRD). Это 5 стадия хронической болезни почек (ХБП).
Каковы симптомы почечной недостаточности?
Симптомы почечной недостаточности могут включать:
- Кожный зуд или сыпь
- Мышечные судороги
- Тошнота в животе или рвота
- Отсутствие чувства голода, чем обычно
- Отеки стоп и лодыжек пенистая или пузырьковая моча
- Проблемы с дыханием
- Проблемы с засыпанием или сном
Немедленно обратитесь к врачу, если заметите какой-либо из этих симптомов, особенно если у вас уже есть проблемы с почками.
Что вызывает почечную недостаточность?
Почечная недостаточность обычно вызывается другими проблемами со здоровьем, которые понемногу повреждают ваши почки в течение многих лет, включая:
- Диабет, который является наиболее распространенной причиной
- Высокое кровяное давление, которое является второй наиболее распространенной причиной
- Аутоиммунные заболевания, такие как волчанка и IgA-нефропатия
- Генетические заболевания (заболевания, передающиеся от одного или обоих родителей), такие как поликистоз почек
- Нефротический синдром
- Проблемы с мочевыводящими путями (органы, которые вырабатывают мочу и выводят ее из организма), такие как камни в почках
- Курение табака
- Чрезмерное употребление алкоголя (не более 1 порции в день для женщин , и не более 2 напитков в день для мужчин)
Эти проблемы со здоровьем не всегда приводят к ХБП или почечной недостаточности.
Иногда проблема с почками, называемая острым повреждением почек (ОПП), также может вызывать почечную недостаточность. Этот тип почечной недостаточности возникает быстро, обычно в течение двух дней, и чаще всего встречается у людей, которые уже госпитализированы по поводу других проблем со здоровьем. ОПП также известна как острая почечная недостаточность или острая почечная недостаточность.
Этот тип почечной недостаточности возникает быстро, обычно в течение двух дней, и чаще всего встречается у людей, которые уже госпитализированы по поводу других проблем со здоровьем. ОПП также известна как острая почечная недостаточность или острая почечная недостаточность.
Поговорите со своим врачом о том, как помочь вашим почкам работать как можно дольше.
Как я узнаю, что у меня почечная недостаточность?
Чтобы определить, есть ли у вас почечная недостаточность, врачи могут назначить следующие анализы:
- анализ крови на рСКФ
- анализ мочи
- биопсия почки — процедура, при которой врачи берут небольшой кусочек ткани из вашей почки для исследования это под микроскопом
Как врачи лечат почечную недостаточность?
Вам необходимо обратиться к нефрологу (нефрологу). Ваш нефролог обсудит с вами варианты лечения, в том числе:
- Диализ — лечение, при котором используется аппарат для очистки крови
- Пересадка почки:
- Трансплантация почки умершего донора, которая представляет собой операцию по пересадке здоровой почки от человека, который только что умер0024
Как долго я смогу прожить после отказа почек?
Когда ваши почки отказывают, они не могут поправиться. Ожидаемая продолжительность жизни зависит от многих факторов, в том числе от вашего возраста. Однако лечение может помочь людям с почечной недостаточностью прожить еще много лет:
Ожидаемая продолжительность жизни зависит от многих факторов, в том числе от вашего возраста. Однако лечение может помочь людям с почечной недостаточностью прожить еще много лет:
- Диализ помогает людям прожить в среднем еще от пяти до десяти лет.
- Пересадка почки умершего донора длится в среднем от 10 до 15 лет.
- Трансплантация почки живого донора длится в среднем от 15 до 20 лет.
Если вы решите не лечиться от почечной недостаточности, вы можете получить медицинскую помощь. Это поддерживающая терапия и лечение для облегчения ваших симптомов, но они не сохранят вам жизнь. Невозможно узнать, как долго вы проживете, если выберете медикаментозное лечение. Ваш врач поможет вам оставаться максимально здоровым.
Как справиться с почечной недостаточностью?
Известие о том, что у вас почечная недостаточность, может стать шоком, даже если вы уже давно знаете, что ваши почки плохо работают. Вы можете чувствовать грусть или тревогу.
Обратитесь за поддержкой к своему медицинскому персоналу, а также к своей семье, друзьям и сообществу. Они могут помочь вам внести изменения, чтобы чувствовать себя лучше, пока вы проходите диализ и, возможно, ждете трансплантацию почки.
Чтобы чувствовать себя лучше, ваши врачи порекомендуют вам:
- Приходить на каждый визит на диализ и рассматривать вопрос о пересадке почки.
- Посещение нефролога.
- Встретьтесь с диетологом, который поможет вам составить план питания, благоприятный для почек, и следовать ему.
- Поддерживайте нормальное кровяное давление. Они могут прописать лекарства от кровяного давления
- Поддерживайте уровень сахара в крови на здоровом уровне, если у вас диабет.
- Будьте активны в течение 30 минут в большинство дней недели.
- Пейте меньше алкоголя и бросьте курить или употреблять табак.
- Узнайте о психическом здоровье и заболеваниях почек.
Как настроиться на начало диализа?
Начало диализа часто означает создание нового нормального состояния для себя и своей семьи. Есть над чем подумать, например, выбрать тип диализа и выделить для него время в повседневной жизни. Узнайте о программе FIRST30 для людей, плохо знакомых с диализом.
Есть над чем подумать, например, выбрать тип диализа и выделить для него время в повседневной жизни. Узнайте о программе FIRST30 для людей, плохо знакомых с диализом.
Что мне следует есть при почечной недостаточности?
Диализ выполняет часть работы ваших почек, когда они были здоровы, но он не может делать все, что делают здоровые почки. Вам нужно будет ограничить то, что и сколько вы едите и пьете во время диализа.
Ваш врач может помочь вам найти диетолога для составления плана питания, благоприятного для почек.
Здоровое питание при почечной недостаточности
Узнайте, что означает здоровое питание для людей с любой стадией заболевания почек, в том числе для тех, кто находится на диализе или после трансплантации почки.
Посетите сайт Kidney Kitchen
Веб-семинар
Депрессия: недооцененное осложнение заболевания почек
Жизнь с хроническим заболеванием почек и почечной недостаточностью может сказаться не только на физическом, но и на психическом здоровье.


 Анализы крови показывают, насколько хорошо ваши почки удаляют отходы из крови. Медицинский работник с помощью тонкой иглы возьмет небольшое количество крови из вены на вашей руке. Затем технические специалисты проанализируют ваш образец крови в лаборатории.
Анализы крови показывают, насколько хорошо ваши почки удаляют отходы из крови. Медицинский работник с помощью тонкой иглы возьмет небольшое количество крови из вены на вашей руке. Затем технические специалисты проанализируют ваш образец крови в лаборатории. Иногда люди могут получать перитонеальный диализ дома.
Иногда люди могут получать перитонеальный диализ дома. Они помогают удалить лишний фосфор из крови.
Они помогают удалить лишний фосфор из крови.