Катаракта операция противопоказания: Противопоказания к операции при катаракте — Статьи
Противопоказания к операции при катаракте — Статьи
Если пациент страдает возрастной катарактой, стадия заболевания не является основным критерием для проведения операции. На первых этапах помутнения хрусталика рекомендовано динамическое наблюдение у офтальмолога, однако с того момента, как зрение у пациента значительно снизится, факоэмульсификация может быть проведена.
Данные рекомендации справедливы и для других видов катаракты. При чашеобразном помутнении хрусталика изменения локализуются под задней капсулой, что приводит к значительному снижению зрения. Это является основанием для проведения операции.
Однако вмешательство при катаракте имеет ряд противопоказаний.
Когда хирургическое вмешательство на глазах противопоказано
Противопоказания к операции при катаракте следующие:
- Инфекционно-воспалительные офтальмологические заболевания. К ним относятся воспалительные процессы конъюнктивы и сосудистой оболочки глаза, а также радужки.

- Декомпенсированная глаукома. Если показатели ВГД у пациента не скомпенсированы, операция при глаукоме может привести к серьезному осложнению – экспульсивной геморрагии. Это опасное состояние, которое может стать причиной необратимой потери зрения. Поэтому перед тем, как состоится операция, рекомендуется пройти полное обследование, которое поможет выявить глаукому. Далее назначаются антиглаукоматозные препараты, а при необходимости проводится операция для нормализации цифр ВГД. После этого возможно проведение факоэмульсификации по поводу катаракты.
- Отсутствие светоощущения. При значительном снижении зрения только с сохранением светоощущения прогноз для зрения неблагоприятен.
 Это связано с необратимыми изменениями на сетчатке. Однако необходимо провести детальное обследование на предмет этого противопоказания с определением возможностей сетчатки локализовать проекцию световых лучей. При возможности хотя бы частично восстановить зрение, хирургическое лечение проводится.
Это связано с необратимыми изменениями на сетчатке. Однако необходимо провести детальное обследование на предмет этого противопоказания с определением возможностей сетчатки локализовать проекцию световых лучей. При возможности хотя бы частично восстановить зрение, хирургическое лечение проводится. - Декомпенсированные соматические заболевания. Среди основных противопоказаний к проведению операции следует назвать: перенесенный в течение 6 последних месяцев инсульт или инфаркт, декомпенсированное течение сахарного диабета, рассеянный склероз (прогредиентное течение), злокачественные новообразования. В сомнительных ситуациях пациента осматривают кардиолог, невролог или другие врачи, и принятие решения осуществляется коллегиально.
- Беременность и лактация

Уточнить показания и противопоказания к оперативному вмешательству, а также получить полную информацию о своем заболевании, можно на приеме у врача-офтальмолога Центра охраны зрения. Запись на консультацию врача проводится по телефонным номерам: +7 (495) 727-00-44, (499) 246-32-28.
Какие противопоказания существуют к операции по удалению катаракты
Если у пациента выявлена возрастная катаракта, для проведения операции стадия заболевания основным критерием не является. На первых этапах при помутнении хрусталика, рекомендуется динамическое наблюдение специалиста-офтальмолога, но с момента значительного снижения зрения пациента, проведение факоэмульсификации откладывать не стоит.
>
Подобные рекомендации справедливы и для остальных видов катаракт. При задней чашеобразной катаракте, помутнения локализуются под задней хрусталиковой капсулой, что становится причиной серьезного снижения зрения. Это становится основанием для безотлагательного проведения операции.
Однако для выполнения хирургического лечения катаракты имеется ряд противопоказаний.
Противопоказания для проведения факоэмульсификации катаракты или других методов её удаления (экстра- или интракапсулярной экстракции) могут служить:
- Инфекционно-воспалительные заболевания глаз. К ним относят воспалительные процессы, происходящие в тканях конъюнктивы, сосудистой оболочки и радужке глаза. При этих заболеваниях сначала рекомендуется пройти полноценную терапию, с применением антибактериальных препаратов, противовоспалительных средств и пр. Вопрос о проведении факоэмульсификации, будет решаться после того, как воспалительный процесс купирован. Такой подход позволит минимизировать риски возникновения после операции инфекционных осложнений.
- Декомпенсированная глаукома. Если у пациента выявлена глаукома и показатели ВГД превышают значения нормы, операция факоэмульсификации, может спровоцировать серьезное осложнение – экспульсивную геморрагию. Это опасное состояние влекущее за собой необратимую потерю зрения.
 Поэтому перед операцией по удалению катаракты, рекомендуется пройти полное офтальмологическое обследование, которое поможет выявлению глаукомы. Далее назначаются препараты для снижения внутриглазного давления, а при необходимости может быть проведена операция для нормализации его цифр. После этого проведение факоэмульсификация катаракты станет возможным.
Поэтому перед операцией по удалению катаракты, рекомендуется пройти полное офтальмологическое обследование, которое поможет выявлению глаукомы. Далее назначаются препараты для снижения внутриглазного давления, а при необходимости может быть проведена операция для нормализации его цифр. После этого проведение факоэмульсификация катаракты станет возможным. - Отсутствие светоощущения. Серьезное снижение зрительного восприятия, когда сохраняется только светоощущение, имеет неблагоприятный прогноз для зрения. Это обусловлено необратимыми изменениями сетчатки. Однако, это противопоказание требует проведения детального обследования на предмет определения возможностей сетчатки к локализации проекции световых лучей. Если существует возможность к восстановлению зрения хотя бы частично, хирургическая операция назначается.
- Декомпенсированные соматические заболевания. Главными противопоказаниями к проведению хирургического лечения катаракты, являются: перенесенный в течение последних 6-ти месяцев инфаркт или инсульт, декомпенсированный сахарный диабет, рассеянный склероз (с прогредиентным течением), злокачественные новообразования.
 В спорных ситуациях, пациента отправляют на консультацию к кардиологу, неврологу и прочим врачам. После чего, выносится коллегиальное решение.
В спорных ситуациях, пациента отправляют на консультацию к кардиологу, неврологу и прочим врачам. После чего, выносится коллегиальное решение. - Беременность и лактация. Оперативные вмешательства на глазах подразумевают необходимость медикаментозной поддержки — приема седативных, обезболивающих и антибактериальных средств. К заболеваниям, требующим срочного хирургического вмешательства, катаракта не относится, поэтому таким пациенткам рекомендуют отложить операцию до разрешения от родов и завершения периода грудного вскармливания.
Лучшие клиники по лечению катаракты
Клиника «СПЕКТР» (Москва)
Совместный проект двух ведущих катарактальных хирургов России — Арсения Кожухова и Олега Унгурьянова
Лазерная факоэмульсификация катаракты: противопоказания — энциклопедия Ochkov.net
Факоэмульсификация — это один из основных способов лечения катаракты, позволяющий заменить помутневший хрусталик интраокулярной линзой. Однако, как и любая другая операция, она имеет определенные противопоказания. О них мы и поговорим в данной статье.
Однако, как и любая другая операция, она имеет определенные противопоказания. О них мы и поговорим в данной статье.
На сегодняшний день существует несколько методик коррекции катаракты, среди которых:
- интракапсулярная экстракция, осуществляемая с помощью криоэкстрактора;
- экстракапсулярная экстракция, позволяющая сохранить заднюю стенку капсулы;
- лазерная факоэмульсификации, подразумевающая удаление хрусталика ирригационно-аспирационным методом.
Наиболее передовым и малоинвазивным способом имплантации интраокулярной линзы является лазерная факоэмульсификация. Этот способ подходит для большинства пациентов, благодаря своей малой травматичности. Несомненным преимуществом данного метода является то, что факоэмульсификация катаракты может быть проведена на любой стадии заболевания, однако врачи-офтальмологи все же рекомендуют проводить данную операцию именно при незрелой катаракте.
Несмотря на множество достоинств, которыми отличается от других методов лазерная факоэмульсификация катаракты, она имеет определенные противопоказания, среди которых:
- дистрофия роговицы;
- декомпенсированная глаукома;
- нарушение цветовосприятия;
- онкологические заболевания глаз;
- подвывих хрусталика.

Список противопоказаний может быть и расширен. Все зависит от результатов обследования как врача-офтальмолога, так и других специалистов. Каждый врач должен будет дать свое заключение, эти документы необходимо будет предоставить в клинику, в которой Вы планируете провести факоэмульсификацию катаракты. Перечисленные выше противопоказания являются основными, о каждом из них мы расскажем более подробно.
Дистрофия роговицы
Дистрофия роговой оболочки глаза — это одно из противопоказаний к проведению факоэмульсификации. Она представляет собой прогрессирующую патологию невоспалительного генеза, при которой роговица мутнеет. Визуально данное заболевание напоминает катаракту. Разница заключается в том, что при катаракте мутным становится хрусталик, а при описываемой нами патологии — роговая оболочка. Опасность данного заболевания кроется в том, что обычно оно поражает оба глаза одновременно и прогрессирует довольно уверенно, если, конечно, не посещать врача офтальмолога. Дистрофия сетчатки очень часто сочетается с развитием старческой катаракты. Противопоказанием для проведения лазерной факоэмульсификации она является потому, что зрение улучшается незначительно, и, в целом, по мнению врачей такая операция скорее является стрессом для организма, нежели панацеей.
Дистрофия сетчатки очень часто сочетается с развитием старческой катаракты. Противопоказанием для проведения лазерной факоэмульсификации она является потому, что зрение улучшается незначительно, и, в целом, по мнению врачей такая операция скорее является стрессом для организма, нежели панацеей.Декомпенсированная глаукома
По данным ВОЗ, именно катаракта и глаукома становятся главными причинами полной потери зрения. Декомпенсированная глаукома — это, проще говоря, острый приступ данного заболевания, при котором внутриглазное давление достигает максимальных отметок. Также могут повреждаться нервные и сосудистые образования в глазах. Все эти симптомы сопровождаются острой болью, которую невозможно снять с помощью обезболивающих препаратов, а также общим недомоганием, тошнотой или рвотой.
При параллельном наличии катаракты факоэмульсификация не сможет быть проведена пациенту, так как глазное яблоко при остром приступе глаукомы становится очень твердым, и применение лазера в таком случае недопустимо.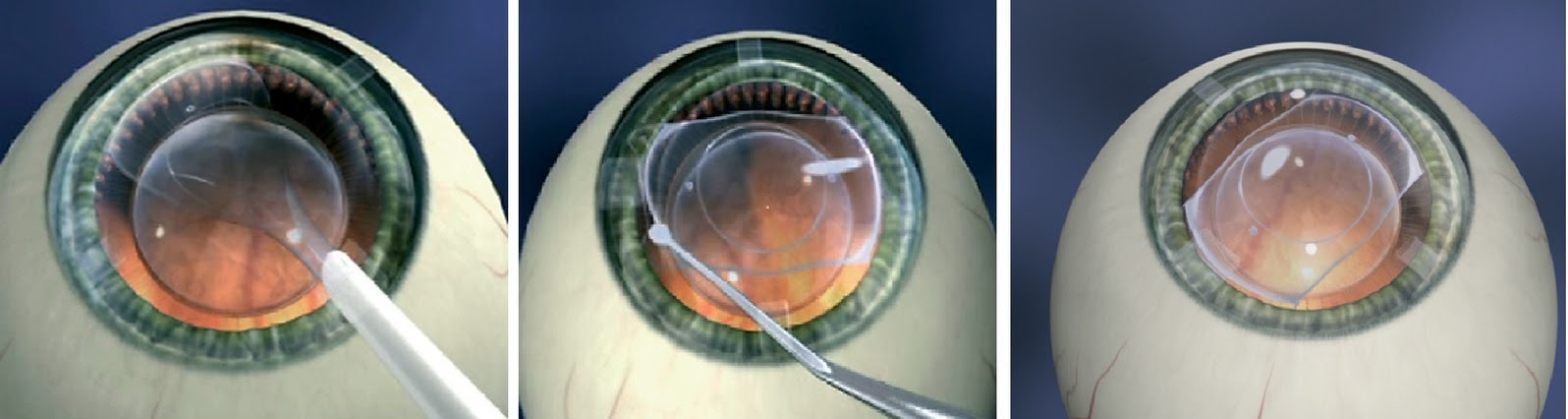 Проведение факоэмульсификации может стать причиной дополнительного стресса для пациента.
Проведение факоэмульсификации может стать причиной дополнительного стресса для пациента.
Нарушение цветовосприятия
Несмотря на то, что нарушение цветовосприятия кажется не таким серьезным отклонением в сравнении с остальными перечисленными патологиями, оно также препятствует проведению факоэмульсификации катаракты. Во время проведения этой операции офтальмохирург просит пациента смотреть на определенную световую точку. Это необходимо для того, чтобы глаз оставался в неподвижном состоянии, и специалист мог лазером провести необходимые действия. В том случае, если пациент страдает катарактой, провести операцию по замене помутневшего хрусталика на интраокулярную линзу, будет весьма затруднительно. Это объясняется тем, что пациент не сможет сконцентрировать внимание на одной точке, так как попросту не сумеет отличить ее от других.
Онкологические заболевания глаз
Под онкологическими заболеваниями глаз подразумевается рак глаза. Однако это определение включает в себя целую группу злокачественных новообразований, которые могут формироваться в слезных железах, на веке, тканях глазного яблока и т. п. Онкологические заболевания сегодня довольно распространены, однако, выяснить основные причины рака глаза ученым пока что так и не удалось. Существует список определенных обстоятельств, при которых он, по мнению специалистов, и развивается, например, негативное воздействие ультрафиолетовых лучей, наличие ВИЧ-инфекции, а также генетическая предрасположенность. Ввиду недостаточной изученности онкологии зрительных органов врачи настоятельно не рекомендуют проводить лазерную факоэмульсификацию катаракты, так как последствия оперативного вмешательства сложно предугадать и гарантировать, что операция не ухудшит состояние пациента. Именно поэтому данное заболевание входит в список противопоказаний.
п. Онкологические заболевания сегодня довольно распространены, однако, выяснить основные причины рака глаза ученым пока что так и не удалось. Существует список определенных обстоятельств, при которых он, по мнению специалистов, и развивается, например, негативное воздействие ультрафиолетовых лучей, наличие ВИЧ-инфекции, а также генетическая предрасположенность. Ввиду недостаточной изученности онкологии зрительных органов врачи настоятельно не рекомендуют проводить лазерную факоэмульсификацию катаракты, так как последствия оперативного вмешательства сложно предугадать и гарантировать, что операция не ухудшит состояние пациента. Именно поэтому данное заболевание входит в список противопоказаний.
Подвывих хрусталика
Название данной патологии говорит само за себя. Как уверяют врачи-офтальмологи, при катаракте подвывих хрусталика встречается довольно часто. Кстати, именно он, зачастую и является причиной ее развития. Сложность проведения факоэмульсификации, в таком случае, заключается в том, что с максимальной точностью определить, на сколько именно смещен хрусталик, даже высококвалифицированному специалисту довольно трудно.:max_bytes(150000):strip_icc()/GettyImages-487737087-59a34ed26f53ba0011a433e4.jpg)
При этом подвывих хрусталика можно назвать скорее относительным, чем абсолютным противопоказанием к лечению катаракты. Если данную патологию своевременно вылечить, то проведение факоэмульсификация катаракты в дальнейшем более чем реально. Главное своевременно посещать врача-офтальмолога и следить за состоянием зрительных органов.
Катаракта какая операция нужна? Где сделать операцию в Красноярске?
Мы всегда рады ответить на любые ваши вопросы при обращении в клинику или на сайте нашего центра.
Здравствуйте. В течении последнего месяца появилась острая колющая кратковременная боль за правым глазом. Недавно была у окулиста на приеме в поликлинике , глазное давление 24 на обоих глазах, есть начальная стадия катаракты . Периодически прохожу лечение — капли тауфона, сейчас назначили таурин. От боли назначили капли диклофинака.
Какая причина может быть этих болей?
Спасибо.
 д.
д.Сама по себе, без сопутствующей картины, жалоба на боли за глазом не является характерной для какого-то конкретного заболевания. Поэтому вам необходимо пройти обследование у врача офтальмолога.
90 лет,инвалид второй группы — возможна ли в таком возрасте операция по удалению катаракты?
Да, конечно, возможна, если по общему состоянию организма нет противопоказаний к операции. Нашему самому возрастному пациенту при удалении катаракты было 98 лет. Операции на оба глаза прошли удачно.
Перед операцией вам нужно будет сдать ряд анализов. Если общее состояние пациента удовлетворительное, то можно проводить операцию на глазах в любом возрасте.
Добрый день! мне 49 лет (сахар.диабет) удалили на правом глазу катаракту 29.06.17 в Минусинске линзу поставили монофокальную + 22,50. Читать не могу, в даль текст плывет. Мне сказали, что неправильно расчитан размер линзы. Возможно ли переделать операцию? Или это большой риск, пользоваться очками для дали и для близи?
Добрый день. Линзу без ущерба для глаза можно имплантировать только один раз. Капсульный мешок, куда имплантируется линза склерозируется. И линзу можно теперь удалить только с ним. Большой риск для глаза. Если линза рассчитана неправильно, то можно откоррегировать ошибку с помощью лазерной коррекции. И тогда, при монофокальной линзе, зрение вдаль будет максимальным. Но это при условии, что проблема только в расчете линзы. Если вы пришлете данные обследования на сегодняшний день (рефракция, острота зрения без коррекции и с коррекцией), то можно сказать точнее. С уважением, администрация
Линзу без ущерба для глаза можно имплантировать только один раз. Капсульный мешок, куда имплантируется линза склерозируется. И линзу можно теперь удалить только с ним. Большой риск для глаза. Если линза рассчитана неправильно, то можно откоррегировать ошибку с помощью лазерной коррекции. И тогда, при монофокальной линзе, зрение вдаль будет максимальным. Но это при условии, что проблема только в расчете линзы. Если вы пришлете данные обследования на сегодняшний день (рефракция, острота зрения без коррекции и с коррекцией), то можно сказать точнее. С уважением, администрация
Здравствуйте! Я бы хотела узнать про послеоперационный реабилитационный период. Планируется операция по замене хрусталика. На какой период нужно отказаться от поднятия тяжестей? Наклонов головы вниз? Работа связана с уборкой производственных помещений, мытьем полов. После какого периода после операции можно будет приступить полноценно к работе, не навредив заживлению глаз? С уважением, Валентина
Добрый день. В идеале от работы в наклон и поднятия тяжестей нужно отказаться на месяц. На это время выдается больничный лист. С уважением, администрация
В идеале от работы в наклон и поднятия тяжестей нужно отказаться на месяц. На это время выдается больничный лист. С уважением, администрация
Здравствуйте! моей маме 66 лет. у неё сахарный диабет 2 типа. правый глаз наполовину не видит, покрыла пленкой говорит. Диагноз окулиста: Непролиферативная диабетическая ретинопатия ОU, осложнённая катаракта ОD. Глазное давление от 08.11.17 — 21 справа, 20 слева, от 09.11.17 — по 26 с двух сторон. Ваши рекомендации по поводу операции?
Добрый день. Все зависит от степени катаракты. Если катаракта полная, то устранив катаракту можно вернуть часть зрения. Только часть, так как часть зрения утрачена из-за ретинопатии. Если катаракта неполная и хорошо просматривается глазное дно, то делать операцию пока нет смысла, так как, в таком случае, зрение снижено и-за ретинопатии и проведение операции по поводу катаракты не даст улучшения зрения. За внутриглазным давлением нужно следить. Так как 26 мм рт.ст. это предел верхней границы нормы. С уважением, администрация
С уважением, администрация
Катаракта: Памятка
(как вести себя после операции)
В заключение несколько советов тем, кто перенес операцию по удалению катаракты.
Вернувшись домой после операции, вы можете читать, смотреть телевизор, заниматься обычными делами, не придерживаясь особого щадящего режима, но некоторые ограничения все же есть.
В течение первых двух-трех недель:
- не спите на той стороне, где находится «починенный» глаз;
- не трите глаз и не нажимайте на него;
- не нагибайтесь, чтобы поднять что-нибудь с пола, — лучше присядьте;
- не поднимайте тяжестей;
- не водите машину, пока глаз окончательно не заживет;
- на улице пользуйтесь солнцезащитными очками;
- женщинам в это время не рекомендуется делать химическую завивку и красить волосы.

Определенные ограничения после операции по поводу катаракты придется соблюдать всю жизнь:
- нельзя поднимать тяжести весом более 40 килограммов и передвигать тяжелые предметы;
- нельзя заниматься силовыми видами спорта, борьбой, прыжками в воду и т.д.;
- следует беречь оперированный глаз от ударов и механических воздействий.
Чего нельзя делать после операции по удалению катаракты?
В течение 2-х месяцев после операции по удалению катаракты необходимо оберегать глаза от чрезмерного напряжения, избегать резких наклонов и поднятия тяжестей. Пациент может смотреть телевизор, читать, писать, шить, купаться, принимать любую пищу, спать в любом положении – уже через неделю после операции. В случае если яркий свет вызывает чувство дискомфорта, можно пользоваться солнцезащитными очками.
Для сокращения восстановительного периода после операции лечащий врач определит порядок применения глазных капель и составит график посещения врача для профилактического осмотра. Точное соблюдение всех предписаний врача сократит время восстановления тканей, убережет глаза пациента от каких-либо побочных явлений, ускорит адаптацию к новому зрению и восстановит бинокулярное зрение.
Точное соблюдение всех предписаний врача сократит время восстановления тканей, убережет глаза пациента от каких-либо побочных явлений, ускорит адаптацию к новому зрению и восстановит бинокулярное зрение.
Правила поведения после операции по удалению катаракты
Пока Ваш глаз заживает, Ваш врач может попросить следовать Вас одной или нескольким специальным предосторожностям, которые помогут защитить Ваш новый искусственный хрусталик и сделать процесс заживления более быстрым и безопасным. Это могут быть следующие предосторожности:
- Первые несколько дней спите на спине или на стороне противоположной оперированному глазу
- Без необходимости, не наклоняйте надолго голову вниз. Это может повысить внутриглазное давление
- Просите помощи, если Вам нужно поднять что-либо наверх. Подъем предметов также может вызвать повышение давления в Вашем глазу
- Не водите машину пока Ваш глаз заживает
- Не трите глаз и не давите на него
- Носите солнцезащитные очки для защиты глаз от ультрафиолетового излучения
- Избегайте попадания мыла и воды в глаз.
 Мойтесь только до уровня шеи
Мойтесь только до уровня шеи - При просмотре ТВ или чтении делайте перерывы в случае ощущения усталости глаз.
- Придерживайтесь указаний Вашего врача
В глазной клинике наблюдение за пациентом, после операции по удалению катаракты, длится до завершения восстановительного периода. Отдельно оплачивать это наблюдение не нужно, независимо от того, сколько времени потребуется конкретному пациенту на полную адаптацию.
Противопоказания к лазерной коррекции зрения
- Противопоказано — состояние острой зубной боли, пульпиты,
- Противопоказано — обострение хронического воспалительного заболевания,
- Противопоказано — острое воспалительное заболевание,
- Противопоказано — беременность или кормление грудью,
- Противопоказано — в случае если анализ Крови на RW (МРП+ИФА) оба положительно (острая форма),
- Противопоказано — при глаукоме,
- Решение о возможности проведения операции — при сахарном диабете принимается врачом на диагностике после осмотра глазного дна,
- Решение о возможности проведения операции — при катаракте принимается врачом на диагностике после осмотра в зависимости от формы и стадии заболевания,
- Решение о возможности проведения операции принимается врачом на диагностике, но необходимо привести с собой заключение специалиста, у которого стоите на учете – при псориазе, птозе, косоглазии, нистагме, бронхиальной астме, аллергических реакциях на лидокаин, болезнь Бехтерева,
- Решение о возможности проведения операции принимается врачом на диагностике, но необходимо привести с собой заключение специалиста, у которого стоите на учете — аутоиммунное заболевание (аутоиммунный тиреоидит, системная красная волчанка, ревматоидный артрит, миастения и т.
 п.),
п.), - Решение о возможности проведения операции принимается врачом на диагностике, но необходимо привести с собой заключение специалиста, у которого стоите на учете — рассеянный склероз. Заболевание не является противопоказанием, НО с течением болезни в будущем зрение может ухудшаться, но не за счет лазерной коррекции,
- Операция возможна — при эпилепсии — при наличии разрешения от терапевта/эпилептолога,
- Операция возможна — через 1 месяц после родов, если не кормили грудью,
- Операция возможна — спустя 1 месяц после окончания лактации,
- Операция возможна — Применение стероидных гормонов, иммунодепрессантов, противозачаточные препараты,
- Операция возможна — Иммунодефицит любой этиологии.
После операции обратно ехать за рулем – НЕЛЬЗЯ.
Обращаем Ваше внимание, что, к сожалению, на операцию допускаются только пациенты весом до 100 кг, так как технически оборудование не выдерживает больший вес.
Катаракта
Катаракта – это заболевание глаз, при котором происходит помутнение хрусталика и, как следствие, нарушение его прозрачности. Все это приводит к снижению зрения. По данным ВОЗ на катаракту приходится около половины случаев слепоты в мире. Чаще патология является приобретенной и развивается с возрастом. В группе пациентов старше 60 лет она выявляется в 15% случаев, у пациентов 70-80 лет – у 30-46% и у пациентов старше 80 лет в той или иной степени встречается практически у каждого. Кроме того, патология может быть врожденной, а у новорожденных катаракта является самой распространенной офтальмологической проблемой.
Все это приводит к снижению зрения. По данным ВОЗ на катаракту приходится около половины случаев слепоты в мире. Чаще патология является приобретенной и развивается с возрастом. В группе пациентов старше 60 лет она выявляется в 15% случаев, у пациентов 70-80 лет – у 30-46% и у пациентов старше 80 лет в той или иной степени встречается практически у каждого. Кроме того, патология может быть врожденной, а у новорожденных катаракта является самой распространенной офтальмологической проблемой.
Причины развития катаракты
Существует несколько теорий о патогенезе катаракты, но ни одна из них не дает четкой и однозначной картины. Наибольшее количество специалистов отдает предпочтение теории свободно-радикального окисления. Предрасполагающими факторами развития приобретенной болезни могут быть следующие:- Пожилой и старческий возраст;
- Рецидивирующие воспалительные процессы глаз;
- Синдром Фукса, при котором наблюдается нарушение функции цилиарного тела и радужки;
- Глаукома;
- Тяжелые общие инфекционные заболевания;
- Некоторые дерматологические болезни, например, экзема, склеродермия;
- Механические, химические и термические травмы глаз.

Виды катаракты
Катаракты подразделяют на врожденные и приобретенные. Врожденные катаракты бывают различного происхождения: наследственные (имеют семейный характер), другие являются следствием внутриутробной патологии. Так, причиной врожденных катаракт у детей могут быть гипокальциемия, гипотиреоз, диабет матери в период беременности. Токсоплазмоз, вирусные инфекции (краснуха) у беременных приводят ко многим врожденным аномалиям, в том числе и к помутнению хрусталика.
Приобретенные катаракты, различают: возрастные (чаще возникающие у людей старше 50 лет), катаракты возникающие на фоне общих заболеваний (диабет, коллагенозы и др.), осложненные катаракты возникающие на фоне заболеваний глаз (миопия, глаукома, увеиты и др.), а также лучевые и травматические катаракты.
Помимо деления на врожденные и приобретенные, катаракты делят на стационарные (не прогрессирующие, за некоторыми исключениями — врожденные) и прогрессирующие (почти все приобретенные). Так же, разделяют катаракты по их локализации: слоистая (зонулярная), передняя, задняя, полярная, ядерная, веретенообразная, кортикальная, звездчатая и др..
Так же, разделяют катаракты по их локализации: слоистая (зонулярная), передняя, задняя, полярная, ядерная, веретенообразная, кортикальная, звездчатая и др..
По выраженности помутнения хрусталика различают: начальную, незрелую, зрелую и перезрелую катаракту.
Симптомы катаракты
Симптомы зависят от стадии заболевания. На начальном этапе никаких субъективных проявлений может и не быть. На стадии незрелой катаракты отмечается ухудшение зрения. Пациенты могут отмечать двоение в глазах, нечеткость изображения, окрашивание его в желтый цвет. Повышается чувствительность к яркому свету, в то же время снижается сумеречное зрение. Для того чтобы читать или работать с мелкими деталями, многие пациенты используют яркий свет. Развивается или прогрессирует близорукость, которую невозможно скорректировать очками.На стадии зрелой катаракты все симптомы усугубляются, и в стадии перезрелой катаракты наступает полная слепота, вплоть до потери светоощущения.
Когда нужно оперировать катаракту?
Радикальное лечение катаракты возможно только оперативным путем – производится удаление хрусталика и его замена на искусственный. Современные технологии позволяют выполнить процедуру, не дожидаясь созревания катаракты, что позволяет сохранить зрение.
Современные технологии позволяют выполнить процедуру, не дожидаясь созревания катаракты, что позволяет сохранить зрение.Показанием к операции является следующие факторы:
- Набухающая катаракта;
- Зрелая и перезрелая катаракта;
- Подвывих или полный вывих хрусталика;
- Наличие сопутствующей патологии глаз;
- Стойкое снижение зрения.
Что будет если не лечить катаракту?
Катаракта неизбежно будет прогрессировать, даже при применении самых современных лекарственных препаратов. Дегенеративные процессы будут приводить к нарушению структуры хрусталика, его помутнению и расслаиванию. В конце концов катаракта перейдет в перезрелую стадию, когда волокна хрусталика распадаются, его корковое вещество разжижается, ядро теряет опору и опускается вниз. В результате наступает полная слепота.Помимо этого, возможны осложнения, например, развитие глаукомы из-за окклюзии путей оттока внутриглазной жидкости, или разрыв капсулы хрусталика и высвобождение детрита с развитием воспалительного процесса.
Лечение катаракты
На ранних этапах консервативное лечение, применяют препараты в виде капель сдерживающие прогрессирование процесса. Капли содержат вещества, которые либо повышают энергетический уровень функционирования структур хрусталика, либо защищают их от вредного действия продуктов нарушенного метаболизма таких аминокислот, как триптофан и тирозин. Однако основным методом лечения остается хирургический. Экстракция (или извлечение) из полости глаза мутного хрусталика.На сегодняшний день оптимальной признана операция экстракции катаракты через малый (от 1,5 до 3,5 мм) разрез с одномоментной имплантацией в капсульный мешок хрусталика складной ИОЛ (интраокулярной линзы) из гидрофобного полимерного материала, обладающего памятью формы. Для разрушения ядра хрусталика используется энергия ультразвука в сочетании с воздействием звуковой волны
Запись на прием
Как проходит подготовка к операции?
Перед операцией пациента обследуют в клинике «Офтальмика». Заключение о необходимости замены хрусталика выдаёт врач. Так как каждый случай катаракты индивидуален, какой хрусталик поставят вам взамен помутневшего, сможет сказать только доктор после тщательного обследования. Перед операцией нужно будет пройти специалистов и сдать анализы. За 5 дней до операции назначаются антибактериальные капли для санации глазной поверхности и конъюнктивальных сводов.
Заключение о необходимости замены хрусталика выдаёт врач. Так как каждый случай катаракты индивидуален, какой хрусталик поставят вам взамен помутневшего, сможет сказать только доктор после тщательного обследования. Перед операцией нужно будет пройти специалистов и сдать анализы. За 5 дней до операции назначаются антибактериальные капли для санации глазной поверхности и конъюнктивальных сводов.
Перед операцией мы требуем в обязательном порядке:
- Общий анализ крови + СОЭ + тромбоциты. Годен 10 дней.
- Сахар в крови. Годен 10 дней.
- RW (сифилис). Годен 1 месяц.
- Гепатит B и C. Годен 3 месяца.
- ВИЧ. Годен 3 месяца.
- Флюорография (рентген легких). Годен 1 год.
- ЭКГ. Годно 1 месяц.
- Консультация стоматолога. Годен 1 месяц.
- Консультация ЛОРа. Годна 1 месяц.10.
- Консультация терапевта.
 Годна 1 месяц.
Годна 1 месяц. - При наличии в анамнезе сахарного диабета – консультация эндокринолога. Годна 1 месяц.
Противопоказания к операции по удалению катаракты:
- Инфекционно-воспалительные процессы в области глаз и век.
- Высокий уровень сахара в крови.
- Неконтролируемое артериальное давление.
- Общие инфекционные заболевания.
- Декомпенсированная общесоматическая патология.
- Психические заболевания, препятствующие адекватному контакту с медперсоналом.
Продолжительность операции
Операция по замене хрусталика длится 15-20 минут. После неё пациенту делается перевязка, и он может ехать домой.Можно ли комбинировать операцию по замене хрусталика с другими операциями?
Комбинировать операцию по удалению катаракты можно, если есть такие показания. Обычно их проводят совместно с витреохирургическими и антиглаукомными операциями.
Обычно их проводят совместно с витреохирургическими и антиглаукомными операциями.
Но нельзя совмещать операции на поверхности глаза, например, удаление птеригиума и внутриглазные операции.
Поэтому внутриглазные операции мы совмещаем, если это необходимо, операции на поверхности глаза и внутриглазные – нет.
Накладываются ли швы?
При операции по удалению катаракты накладываются швы или нет зависит от метода, каким выполнена операция. Если это факоэмульсификация, то швы не накладываются. Если это экстракапсулярная эктракция катаракты, то швы в данном случае накладываются.Разрезы делаются на более 2 мм и после операции герметизируются специальным раствором. Поэтому даже, если не накладывается шов, глаз после операции защищён от инфекций.
Что происходит после операции?
После операции пациенту назначается антибактериальные и противовоспалительные препараты, местные эпителизирующие средства, кератопротекторы. Препараты и сроки их применения регулируются лечащим врачом и назначаются всегда строго индивидуально.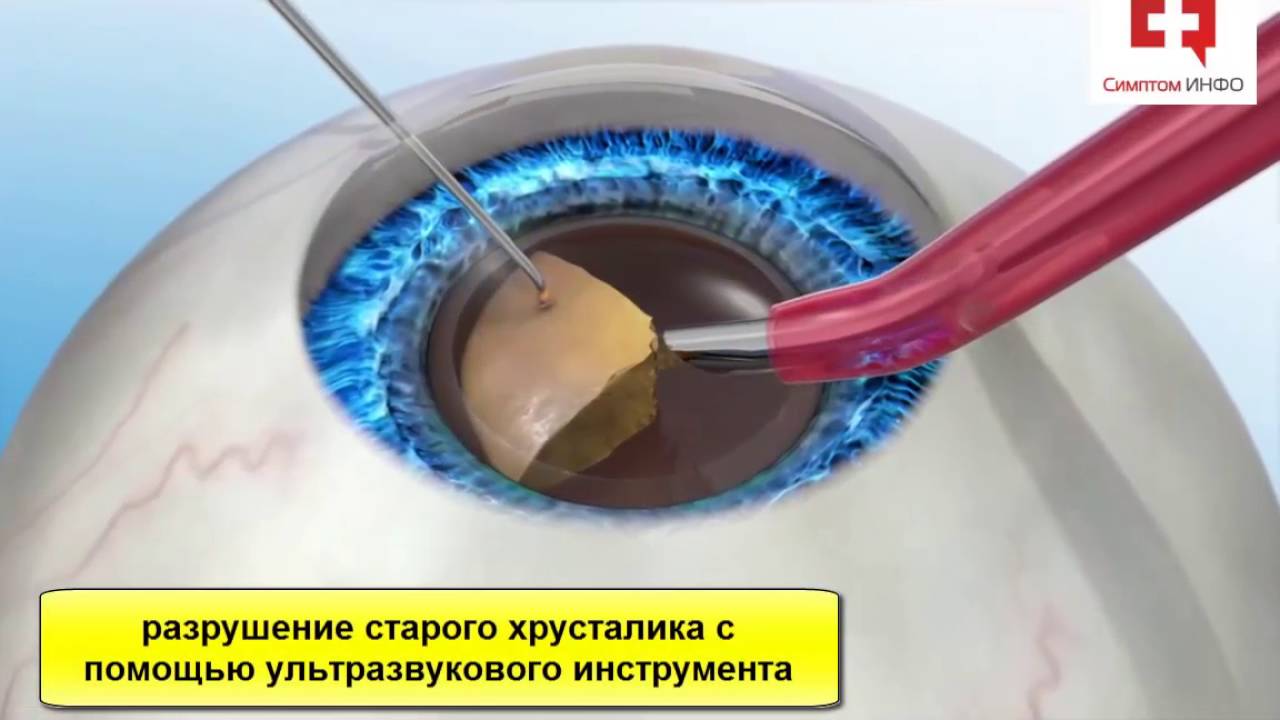
Какие результаты операции?
Результатом удаления катаракты будет восстановление функции зрения. Кроме того, если вы до этого страдали астигматизмом, дальнозоркостью, близорукостью, возрастным ухудшением зрения (пресбиопией), при помощи правильно подобранной интраокулярной линзы (искусственного хрусталика) вы вернёте себе ясный и чёткий взгляд на мир.Сколько занимает восстановительный период?
Восстановительный период занимает около 1 месяца.
Что запрещено после операции?
После удаления катаракты в течение 1 месяца не рекомендуется посещать сауну, баню, спать на стороне прооперированного глаза и на животе.
Летать на самолёте можно.
Можно умываться, протирая область глаза ватным тампоном и не оказывая давления на него.
Умеренные физические нагрузки разрешены. А вот упражнения, связанные с отжиманиями и подтягиваниями после операции под запретом.
Как происходит наблюдение за пациентами?
Каждому пациенту после операции назначается индивидуальное послеоперационное наблюдение. В среднем нужно будет показаться врачу 4-5 раз. Но в некоторых случаях и больше – всё зависит от конкретного случая. Визиты врачу назначаются раз в неделю.
В среднем нужно будет показаться врачу 4-5 раз. Но в некоторых случаях и больше – всё зависит от конкретного случая. Визиты врачу назначаются раз в неделю.
Крайне не рекомендуется пропускать назначенный врачом послеоперационный осмотр. Если пациент всё же пропустил или не явился в назначенное время, нужно понимать, что ответственность за последствия ложится на него. В этом случае мы фиксируем, что пациент не явился на консультацию в назначенное время, делаем отметку в карточке, звоним, чтобы узнать причину пропуска.
Какие могут быть осложнения после операции по удалению катаракты?
Осложнения после операции могут быть разными и зависят от того, насколько тщательно подготовился пациент к удалению катаракты.
Именно поэтому мы просим широкий перечень анализов и заключений специалистов, чтобы не пропустить тревожный сигнал и минимизировать осложнения.
Также это напрямую зависит от подготовки к операции – все ли рекомендации выполнил пациент. И от соблюдения гигиены после замены хрусталика.
Если пациент выполнил все подготовительные этапы и назначения врача, осложнений обычно не бывает и результаты операции радуют пациента, его близких и нас.
Тахчиди Х.П. с соавт. Интраокулярная коррекция в хирургии осложненных катаракт. – М.: Изд-во «Новое в медицине», 2004.
Ходжаев Н.С. Хирургия катаракты с использованием малых разрезов: клинико-теоретическое обоснование: Дис. …д-ра мед. наук.- М., 2000.
Риски и противопоказания | Рефракционная хирургия глаза
Лазерные системы FS и iFS — это офтальмологические хирургические лазеры, предназначенные для использования у пациентов, подвергающихся хирургическому вмешательству или лечению, требующему первоначальной ламеллярной резекции роговицы. Противопоказания могут включать отек роговицы, глаукому и кератоконус. Риски и осложнения могут включать боль в роговице, разрыв лоскута и врастание эпителия. Проконсультируйтесь со своим офтальмологом, чтобы получить полный список противопоказаний и рисков. Федеральный закон США ограничивает продажу, распространение и использование этого устройства врачом или другим лицензированным офтальмологом или по их указанию.
Федеральный закон США ограничивает продажу, распространение и использование этого устройства врачом или другим лицензированным офтальмологом или по их указанию.
Большинство пациентов очень довольны результатами рефракционной хирургии. Однако, как и любая другая медицинская процедура, здесь есть риски. Вот почему вам важно понимать ограничения и возможные осложнения рефракционной хирургии. Перед проведением рефракционной процедуры вам следует тщательно взвесить риски и преимущества, исходя из вашей личной системы ценностей, и постараться не поддаваться влиянию друзей, которые прошли процедуру рефракции, или врачей, поощряющих вас к этому.
- Некоторые пациенты теряют зрение. У некоторых пациентов в результате лечения теряются линии зрения на карте зрения, которые невозможно исправить с помощью очков, контактных линз или хирургического вмешательства.
- У некоторых пациентов появляются ослабляющие зрение симптомы. У некоторых пациентов появляются блики, ореолы и / или двоение в глазах, которые могут серьезно повлиять на ночное зрение.
 Даже с хорошим зрением на карте зрения некоторые пациенты не видят так хорошо в ситуациях с низким контрастом, например, ночью или в тумане, после лечения по сравнению с до лечения .
Даже с хорошим зрением на карте зрения некоторые пациенты не видят так хорошо в ситуациях с низким контрастом, например, ночью или в тумане, после лечения по сравнению с до лечения . - Вы можете получать недостаточное или избыточное лечение. Только у определенного процента пациентов зрение 20/20 достигается без очков или контактных линз. Вам может потребоваться дополнительное лечение, но дополнительное лечение может оказаться невозможным. После операции вам могут понадобиться очки или контактные линзы. Это может быть правдой, даже если перед операцией вам потребовался очень слабый рецепт. Если вы использовали очки для чтения до операции, вам могут понадобиться очки для чтения после операции.
- У некоторых пациентов может развиться тяжелый синдром сухого глаза. В результате хирургического вмешательства ваш глаз может перестать выделять достаточно слез, чтобы глаз оставался влажным и комфортным. Сухой глаз не только вызывает дискомфорт, но и может снизить качество зрения из-за периодического нечеткости и других визуальных симптомов.
 Это состояние может быть постоянным. Может потребоваться интенсивная капельная терапия и использование заглушек или других процедур.
Это состояние может быть постоянным. Может потребоваться интенсивная капельная терапия и использование заглушек или других процедур. - Результаты обычно не так хороши у пациентов с очень большими аномалиями рефракции любого типа. Вам следует обсудить свои ожидания со своим врачом и понять, что вам могут потребоваться очки или контактные линзы после операции.
- Для некоторых дальновидных пациентов результаты могут ухудшаться с возрастом. Если вы дальновидны, уровень улучшения зрения, который вы испытываете после операции, может снизиться с возрастом. Это может произойти, если ваша явная рефракция (проверка зрения с линзами перед расширяющими каплями) сильно отличается от вашей циклоплегической рефракции (проверка зрения с линзами после расширяющих капель).
Долгосрочные данные недоступны. LASIK — относительно новая технология. Первый лазер был одобрен для глазной хирургии LASIK в 1998 году.Таким образом, безопасность и эффективность операции LASIK в долгосрочной перспективе неизвестны.
РИСКИ FDA:
Как и любая хирургическая процедура, лечение CustomVue TM связано с рисками. Важно обсудить эти риски со своим врачом, прежде чем вы примете решение об операции. Если результаты операции неудовлетворительны, вам может потребоваться дополнительное лазерное лечение того же глаза. Ваш врач может выполнить CustomVue LASIK для обоих глаз. Однако иногда лучше провести эту процедуру только на одном глазу.Поговорите со своим врачом о том, лучше ли лечить один или оба глаза.
Некоторые риски связаны с созданием лоскута роговицы. Осложнения, связанные с лоскутом роговицы, включают, помимо прочего: разрезание неполного, неправильного или свободного лоскута; перекос лоскута; и перфорация роговицы. Осложнения, связанные с лоскутом роговицы, варьируются по степени тяжести от тех, которые просто требуют отсрочки лечения на несколько месяцев, до тех, которые создают неровности роговицы, приводящие к постоянной нечеткости зрения.
Вам могут понадобиться очки для чтения после лазерной операции, даже если вы раньше их не носили. Ваше зрение может быть несовершенным, и вам может потребоваться носить очки или контактные линзы для некоторых видов деятельности даже после лазерной коррекции зрения.
Ваше зрение может быть несовершенным, и вам может потребоваться носить очки или контактные линзы для некоторых видов деятельности даже после лазерной коррекции зрения.
Противоречия:
Если у вас есть какие-либо из следующих ситуаций или состояний, вам не следует проходить LASIK, потому что риск больше, чем польза:
- Вы беременны или кормите грудью, поскольку эти условия могут вызвать временные и непредсказуемые изменения в вашей роговице, а лечение LASIK может неправильно изменить форму вашей роговицы.
- У вас коллагеновая сосудистая болезнь (например, ревматоидный артрит), аутоиммунное заболевание (например, волчанка) или иммунодефицитное заболевание (например, СПИД), поскольку эти состояния влияют на способность организма к заживлению.
- У вас есть признаки кератоконуса или любого другого состояния, которое вызывает истончение вашей роговицы. Это состояние может привести к серьезным проблемам с роговицей во время и после операции LASIK.
 Это может привести к необходимости дополнительной операции и ухудшению зрения после LASIK.
Это может привести к необходимости дополнительной операции и ухудшению зрения после LASIK. - Вы принимаете лекарства с побочными эффектами для глаз, например.g., изотретиноин (Accutane® *) для лечения акне или гидрохлорид амиодарона (Cordarone®t) для нормализации сердечного ритма, поскольку они могут повлиять на точность лечения LASIK или на то, как ваша роговица заживает после LASIK. Это может привести к ухудшению зрения после LASIK.
- Ваша роговица тонкая. Если ваша роговица слишком тонкая, чтобы врач мог разрезать соответствующий лоскут в ходе процедуры LASIK, вы не можете проводить LASIK, потому что он необходим.
Особенности хирургии катаракты: пять проблем с роговицей
Автор: Линда Роуч, автор статей
, беседуя с Престоном Х.Бломквист, доктор медицины, Роза А. Брага-Меле, доктор медицины, Кимберли А. Дрензер, доктор медицины, доктор философии, Герберт Э. Кауфман, доктор медицины, Маргерит Макдональд, доктор медицины, и Роджер Ф. Стейнерт, доктор медицины
Стейнерт, доктор медицины
Скачать PDF
«Особые соображения в хирургии катаракты» — это периодическая серия статей о сложных ситуациях в хирургии катаракты. В следующих статьях будут рассмотрены такие темы, как хирургия катаракты при других сопутствующих заболеваниях, таких как возрастной отек желтого пятна, глаукома и диабетическая ретинопатия.
Как наиболее распространенная хирургическая процедура в офтальмологии, замена мутного хрусталика интраокулярной линзой (ИОЛ) обычно представляет офтальмологу знакомые хирургические процедуры.Но как насчет тех случаев, когда есть сопутствующие заболевания или другие осложняющие факторы?
Несколько экспертов поделились своими взглядами на нестандартные операции по удалению катаракты таким образом, чтобы обеспечить наилучшие возможности для оптимизации результатов лечения пациентов. В этом месяце мы рассмотрим пять проблем, связанных с роговицей.
Задача: предшествующая рефракционная хирургия
Спустя два десятилетия после первых операций по рефракции роговицы в Соединенных Штатах, у многих глаз, созданных с помощью лазера или RK-скульптуры, сейчас развивается катаракта. «Эти удаленные или ослабленные роговицы не поддаются стандартным формулам для определения силы ИОЛ», — сказал Роджер Ф. Стейнерт, доктор медицины из Калифорнийского университета в Ирвине.
«Эти удаленные или ослабленные роговицы не поддаются стандартным формулам для определения силы ИОЛ», — сказал Роджер Ф. Стейнерт, доктор медицины из Калифорнийского университета в Ирвине.
Избегайте ошибок питания ИОЛ. Доктор Штайнерт рекомендует корректировать расчеты силы ИОЛ для глаз после рефракционной хирургии с помощью бесплатного онлайн-инструмента. 1 «Вы вводите всю имеющуюся у вас информацию о глазу, и он дает вам рекомендации по мощности ИОЛ, используя как можно больше формул». После этого хирург должен выбрать из них.
В качестве альтернативы, многие хирурги используют интраоперационный аберрометр, систему анализа преломления Optiwave, чтобы повысить точность выбора ИОЛ, сказала Маргерит Макдональд, доктор медицины из Линбрука, штат Нью-Йорк. Устройство позволяет хирургу напрямую измерять афакическую преломляющую силу глаза в операционная.
Использование интраоперационной аберрометрии становится все более распространенным явлением, поскольку «это может помочь в достижении большей точности при выборе мощности ИОЛ», — сказал доктор Макдональд.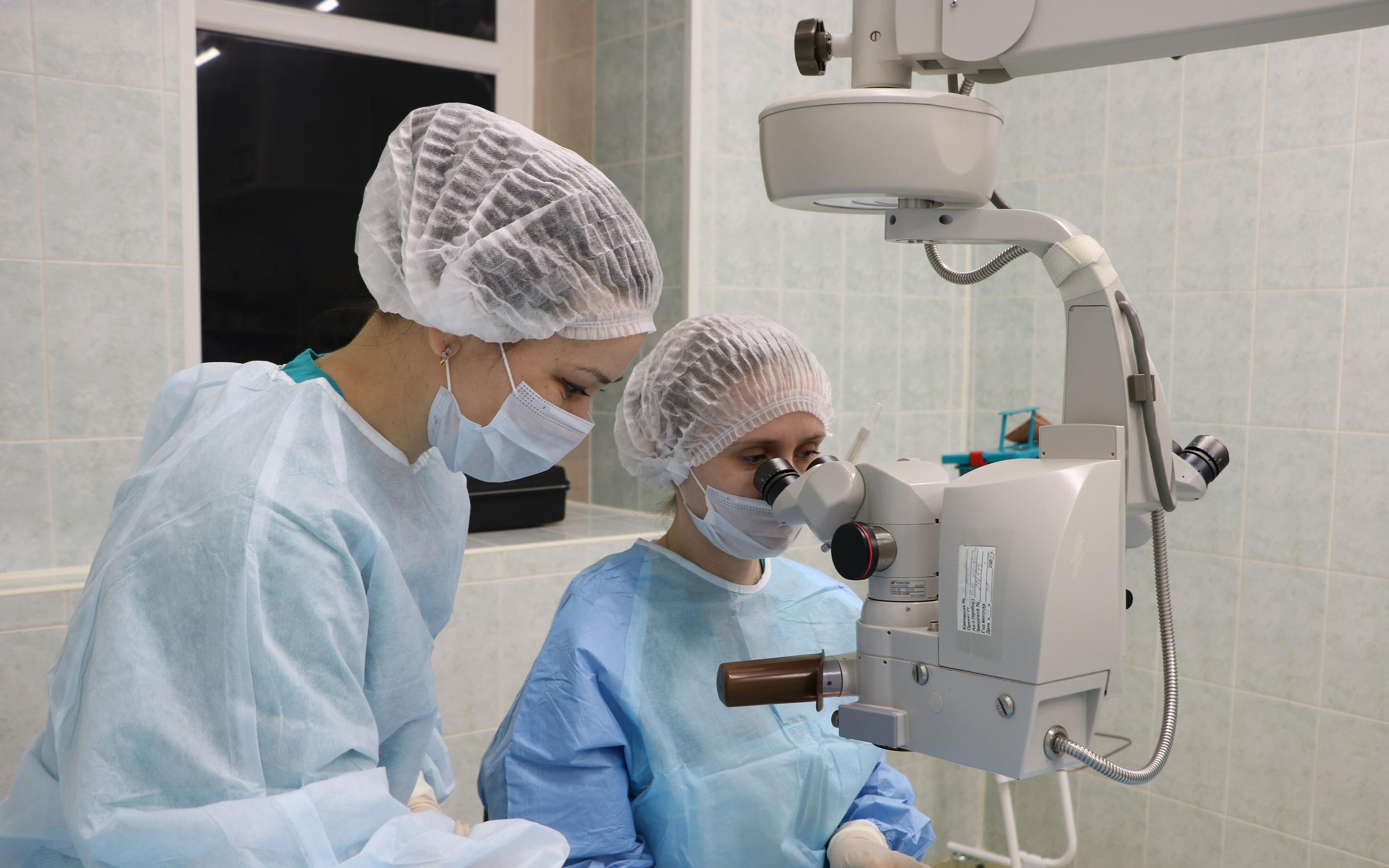
Советы по выбору ИОЛ. Выбранная ИОЛ должна иметь такую форму, чтобы нейтрализовать сферические аберрации, — сказала Роза А. Брага-Меле, доктор медицины, из Университета Торонто. «Я думаю, что для всех, кто перенес миопический LASIK или PRK, очень важно использовать отрицательно асферические ИОЛ, потому что у этих пациентов роговица с более положительно аберрантной формой. Вы не хотите использовать стандартные ИОЛ, которые увеличивают их аберрации ».
Также следует избегать использования мультифокальных ИОЛ. «Мультифокальная ИОЛ обычно не рекомендуется [большинству] этих пациентов, потому что роговица уже мультифокальная», — сказал доктор.- сказал Макдональд.
Challenge: нездоровая поверхность глаза
По словам д-ра Штайнерта, важно перед операцией убедиться, что поверхность глаза настолько здорова, насколько это возможно, по двум причинам. 1) Синдром сухого глаза и связанные с ним заболевания, вызывающие повреждение поверхности, могут усугубиться, если их не устранить до операции по удалению катаракты. 2) Дисфункциональная, нестабильная слезная пленка повлияет на визуальный результат, внося ошибку в измерения, от которых зависят расчеты силы ИОЛ, — сказал доктор.- отметил Штайнерт. «Сухой глаз от легкой до умеренной степени может разрушить слезную пленку настолько, что повлияет на оптику роговицы».
2) Дисфункциональная, нестабильная слезная пленка повлияет на визуальный результат, внося ошибку в измерения, от которых зависят расчеты силы ИОЛ, — сказал доктор.- отметил Штайнерт. «Сухой глаз от легкой до умеренной степени может разрушить слезную пленку настолько, что повлияет на оптику роговицы».
Диагностические подсказки. «Первый шаг — признание. «Легко упустить из виду случай сухого глаза легкой или средней степени тяжести, особенно если у пациента нет симптомов», — сказал д-р Штайнерт.
Поэтапное использование стандартных диагностических инструментов, таких как тест Ширмера на образование слезы, было предложено двумя группами экспертов по консенсусу. 2,3 Доктор Штайнерт предпочитает окрашивание роговицы зеленым лиссамином или бенгальской розой, поскольку эти агенты могут выявить более тонкие поверхностные повреждения, чем окрашивание флуоресцеином.
Для дисфункции мейбомиевых желез (MGD) ключевыми признаками являются выпадение мейбомиевых желез, аномальная секреция при экспрессии желез и изменения морфологии век. 3 Чтобы обнаружить блефарит, важно осмотреть веки и слегка надавить на центральную треть нижнего века, чтобы найти признаки уплотнения мейбомиевых желез, добавил доктор Макдональд.
3 Чтобы обнаружить блефарит, важно осмотреть веки и слегка надавить на центральную треть нижнего века, чтобы найти признаки уплотнения мейбомиевых желез, добавил доктор Макдональд.
При необходимости отложите операцию. Операцию следует отложить до тех пор, пока любые повреждения поверхности не будут вылечены и устранены в максимально возможной степени, что обычно занимает от двух до четырех недель.- сказал Штайнерт.
Лучше используйте искусственную слезу. Доктор Штайнерт сказал, что его пациенты с синдромом сухого глаза получают наибольшую пользу — как до, так и после операции — от искусственной слезы, если они вливают слезы без консервантов как обильно, так и, что важно, до того, как они испытают какой-либо дискомфорт, связанный с их болезнью сухого глаза.
Интраоперационные насадки. Доктор Макдональд предложил следующие интраоперационные советы, которые помогут защитить поверхность от хирургического стресса и минимизировать вероятность появления симптомов сухого глаза после операции.
- Используйте вязкоэластик местного действия. «Многие хирурги используют вязкоэластик для роговицы, чтобы сохранить влажность глаза во время операции по удалению катаракты», — сказала она.
- Осторожно с зеркалом. «Вскрытие зеркала ровно столько, сколько необходимо, но не более, помогает избежать лагофтальма и обнаженного кератита в послеоперационном периоде. Эти вялые старые века не так легко восстанавливаются после растяжения и травм, которые они получают, когда зеркало широко раскрыто », — сказала она.
Вызов: кератоконус
Специалисты дали следующие советы пациентам с кератоконусом.
Прекратить контакты. Из-за сильно аберрированной роговицы многие пациенты с кератоконусом используют индивидуальные жесткие газопроницаемые контактные линзы, которые формируют роговицу для компенсации оптических искажений.
«Прекращайте использование контактных линз до тех пор, пока роговица не расплывается, чтобы биометрия перед операцией была точной. Это означает как минимум два последовательных посещения, при которых явная карта рефракции и топография практически идентичны », — сказал д-р.- сказал Макдональд. Она добавила: «Если пациент носит газопроницаемые или мягкие торические линзы, они должны быть без них в течение как минимум одного месяца — и без мягких сферических линз в течение трех недель — прежде чем они вернутся для первого из минимум двух посещений. . Я буду ждать столько времени, сколько потребуется, чтобы убедиться, что их роговицы не отформованы и наконец стабильны ».
Уменьшает астигматизм. Пациент с кератоконусом будет иметь лучшую псевдофакическую остроту, если разрез кератома будет размещен на крутой оси, чтобы уменьшить обычный астигматизм.- сказал Макдональд. По ее словам, для точного определения оси необходимо получить явные рефракции и топографические карты. Кроме того, торическая ИОЛ также подходит для пациентов с кератоконусом, поскольку она может улучшить остроту посткатаракты в отдельных глазах, сказал доктор Брага-Меле.
Переосмыслить сшивание. «Большинство пациентов с кератоконусом и катарактой старше, и их кератоконус стабильный; следовательно, им не потребуется сшивание », — сказал д-р Макдональд. «Если они моложе, а кератоконус все еще меняется, лучше сначала провести кросслинкинг, дать роговице стабилизироваться, а затем сделать операцию по удалению катаракты.”
Challenge: Инфекции герпеса
При обследовании пациентов перед операцией по удалению катаракты клиницист должен обращать внимание на малозаметные признаки того, что инфекция роговицы, вызванная вирусом простого герпеса 1 типа (ВПГ-1), может быть реальной причиной снижения остроты зрения пациента, сказала Кимберли А. Дрензер, доктор медицинских наук, PhD, Royal Oak, штат Мичиган. В этом случае будет несоответствие между тяжестью катаракты и жалобами пациента на зрение.
Потребность в подозрениях. Когда дело доходит до HSV-1, хирурги по лечению катаракты не могут позволить себе ослабить бдительность.Если вирус прогрессирует незаметно, он может вызвать некротическую инфекцию, которая «действительно уничтожает сетчатку», — сказал доктор Дренсер.
Кроме того, теперь исследователи подозревают, что большинство пациентов — хотя в то время они могут казаться неинфицированными — несут в организме ВПГ-1, который может стать активным, если их иммунитет будет в значительной степени подорван хирургическим вмешательством, — сказал Герберт Э. Кауфман, доктор медицины, из Луизианы. Государственный университет (дополнительные сведения о последних исследованиях герпетического кератита, а также советы по минимизации риска бактериальной инфекции см. В разделе Web Extra ниже).
Проблема профилактики. Периоперационная профилактика, иногда с иммуносупрессией, у людей с предшествующим кератитом, вызванным вирусом простого герпеса, остается разумной, — сказал д-р Кауфман. Однако до сих пор нет достоверных данных о том, что лучше всего работает до операции по удалению катаракты.
В целом, режим профилактики герпеса, проводимый доктором Кауфманом, аналогичен режиму, применяемому многими хирургами LASIK у пациентов с предшествующими герпетическими инфекциями. 4 Интенсивность режима (описанная ниже) варьируется в зависимости от места предшествующей инфекции в глазу, от того, развивается ли активное заболевание, несмотря на профилактику, и от степени глазного воспаления, сказал он.
Он считает, что наиболее серьезными угрозами для зрения от HSV-1 являются тяжелое воспаление, ирит и стромальный кератит. «Я не хочу, чтобы иммунный ответ в глазах был слишком серьезным, и я не хочу, чтобы воспаление повредило эндотелиальные клетки роговицы».
Советы по профилактике и лечению. Доктор Кауфман дал следующие советы по предотвращению рецидивов и лечению нового заболевания.
- Предотвращение рецидивов при стромальных заболеваниях или ирите. Перед операцией доктор Кауфман прописывает один или два дня перорального приема валацикловира гидрохлорида (валтрекса) (обычно по 500 мг три раза в день. 5 ) Затем лечение продолжают в течение двух недель после операции. Можно использовать общий ацикловир, хотя он не так быстро всасывается. Как и валацикловир, генерический ацикловир обычно назначают в дозах 400 мг пять раз в день 5 следует принимать за один или два дня до операции, а затем продолжать в течение двух недель после операции.В дополнение к системным лекарствам можно использовать противовирусные препараты местного действия, такие как 0,15-процентный гель ганцикловира (Zirgan) или 1-процентный раствор трифлуридина (Viroptic). Если в послеоперационном периоде развивается тяжелое внутриглазное воспаление или рецидив герпетической болезни, добавьте 80 мг / день преднизолона перорально в течение одной недели (если нет противопоказаний). Добавьте противовирусный препарат местного действия (ганцикловир или трифлуридин), если он еще не используется.
- Снижение частоты рецидивов эпителиальных язв. Используйте ганцикловир или трифлуридин для местного применения в течение одного или двух дней до операции и двух недель после операции.
- Лечение нового заболевания при стромальном кератите или ирите. Если состояние тяжелое, лечите двухнедельным пероральным применением валацикловира гидрохлорида или ацикловира и добавьте одну неделю перорального преднизолона в дозе 80 мг / день (если нет противопоказаний).
- Лечение нового заболевания при эпителиальных язвах. Используйте противовирусные препараты местного действия (ганцикловир или трифлуридин) до заживления.
Последнее замечание относительно лечения от доктора Кауфмана: «После операции по удалению катаракты рецидивы герпеса обычно не являются дендритными и их трудно диагностировать по внешнему виду. Следует подозревать любой длительный эпителиальный дефект ».
Challenge: Бактериальная устойчивость
Изучив распространение метициллин-резистентных Staphylococcus aureus и S. epidermis MRSA, MRSE в США, Престон Х. Бломквист, доктор медицины, убедился, что хирурги по лечению катаракты могут сделать больше для предотвращения попадания резистентных бактерий в глаза. и вызывая эндофтальмит.
Потребность в подозрениях. Некоторые пациенты подвержены повышенному риску бессимптомного разноса резистентных бактерий, сказал доктор Бломквист из Юго-западного медицинского центра Техасского университета. В их число входят медицинские работники, кандидаты на операцию по удалению катаракты, которые недавно были госпитализированы или проживают в домах престарелых, а также те, кто входит в большие группы людей, находящихся в тесном контакте (например, спортсмены, заключенные и военнослужащие). По его словам, эти пациенты должны профилактически получать гентамицин перед приемом местного применения.
Проблема профилактики. Как и многие офтальмологи, доктор Бломквист использует фторхинолоновые капли четвертого поколения в периоперационном периоде для большинства пациентов с катарактой. Однако эти стандартные изменения для пациентов, которых он знает, колонизированы MRSA или MRSE, поскольку эти бактерии по большей части устойчивы к фторхинолонам четвертого поколения, таким как моксифлоксацин и гатифлоксацин.
Вместо этого доктор Бломквист прописывает местный гентамицин, аминогликозид, который все еще действует против устойчивых микробов, для использования за три дня до и через одну неделю после операции.
Одна альтернатива фторхинолонам, цефуроксим, снижает эндофтальмит при внутрикамерном применении. 6 Однако препарат недоступен в США. Кроме того, он не эффективен против MRSE или MRSA, сказал доктор Бломквист. Некоторые хирурги, специализирующиеся на лечении катаракты, вместо этого обычно используют внутрикамерный ванкомицин, но он не одобряет эту практику, опасаясь повышения устойчивости к этому последнему лекарству от резистентных стафилококков.
___________________________
1 Доступно по адресу http: // iolcalc.орг. По состоянию на 20 февраля 2014 г.
2 Ocul Surf . 2007; 5 (2): 67-142. Бесплатная загрузка на нескольких языках на сайте www.tearfilm.org.
3 Инвест Офтальмол Vis Sci . 2011; 52 (4). Бесплатная загрузка на нескольких языках на сайте www.tearfilm.org/tearfilm-reports.php.
4 de Rojas Silva V et al. J Хирургическая установка для рефракции катаракты . 2007; 33 (11): 1855-1859.
5 Типичный режим дозирования см. На веб-сайте webeye.ophth.uiowa.edu/eyeforum/cases/160-HSV.htm.
6 Shorstein NH et al. J Хирургическая установка для рефракции катаракты . 2013; 39 (1): 8-14.
___________________________
Престон Х. Бломквист, доктор медицины, , профессор офтальмологии, заместитель председателя по образованию и директор офтальмологической резидентуры в Юго-западном медицинском центре Техасского университета в Далласе. Раскрытие финансовой информации: нет.
Роза Брага-Меле, доктор медицины, — профессор офтальмологии в Университете Торонто, директор по профессионализму и биомедицинской этике и директор хирургии катаракты в Кенсингтонском глазном институте в Торонто.Раскрытие финансовой информации: консультирует Alcon и получает гонорары за лекции от Alcon, Allergan и AMO.
Кимберли А. Дренсер, доктор медицины, доктор философии, — клинический профессор офтальмологии в Медицинском колледже Оклендского университета Уильяма Бомонта и партнер Associated Retinal Consultants в Ройал-Оук, штат Мичиган. Раскрытие финансовой информации: имеет долю в FocusROP и Retinal Solutions и получил плату за лекции от ThromboGenics.
Герберт Э.Кауфман, доктор медицины, , является почетным профессором офтальмологии, фармакологии и микробиологии в Университете штата Луизиана в Новом Орлеане. Раскрытие финансовой информации: владеет несколькими патентами на получение лицензионных отчислений и консультирует компании Bausch + Lomb и RPS Diagnostics.
Маргерит Макдональд, доктор медицины, — клинический профессор офтальмологии в Медицинском центре Лангоне при Нью-Йоркском университете и адъюнкт-клинический профессор офтальмологии в Университете Тьюлейн в Новом Орлеане, она практикует с офтальмологическими консультантами Лонг-Айленда в Линбруке, штат Нью-Йорк.Y. Раскрытие финансовой информации: консультирует 15 офтальмологических компаний, включая Alcon, Allergan, AMO, Bausch + Lomb, Pfizer и TearLab.
Роджер Ф. Штайнерт, доктор медицины, , профессор и заведующий кафедрой офтальмологии Калифорнийского университета в Ирвине. Он также руководит университетским глазным институтом Гэвина Герберта. Раскрытие финансовой информации: имеет патентные / лицензионные права в Rhein Medical, получил грантовую поддержку от AMO и консультирует AMO, OptiMedica, ReVision Optics и WaveTec.
| Хирурги должны иметь Предварительная стратегия для пациентов с катарактой T Предоперационная оценка — важная часть процесса для хирургов, которые работают с пациентами с катарактой. Митчелл Вайкерт, доктор медицины, Хьюстон, обсудил это в своей презентации на Комбинированном офтальмологическом симпозиуме (COS) 2015 года в Остине, штат Техас.Он сказал, что полезно время от времени делать шаг назад и смотреть на цели предоперационной оценки пациентов, перенесших операцию по удалению катаракты. Согласно предпочтительным моделям практики Американской академии офтальмологии, показания для операции по удалению катаракты включают: зрительная функция больше не соответствует потребностям пациентов; хирургия катаракты дает разумную вероятность улучшения; имеется клинически значимая анизометропия при наличии катаракты; помутнение хрусталика препятствует лечению заболевания заднего сегмента; или хрусталик вызывает воспаление, закрытоугольную или не поддающуюся лечению открытоугольную глаукому.Также следует учитывать важные противопоказания, например, когда пациент не желает хирургического вмешательства, когда очки или наглядные пособия уже соответствуют потребностям пациента, когда операция не улучшает зрительную функцию, когда качество жизни пациентов не ухудшается, когда Пациент не может безопасно перенести операцию, когда невозможно получить информированное согласие пациента и когда невозможно организовать послеоперационный уход. Доктор Вайкерт разбил свою предоперационную стратегию на 3 основные цели: выявить потенциальные проблемы перед входом в операционную, получить точные показания биометрии и расчеты ИОЛ, а также оценить потребности пациентов и установить реалистичные ожидания. Чтобы выявить потенциальные проблемы перед тем, как отправиться в операционную, хирург должен провести подробный анамнез и физическое обследование пациента. Это включает в себя документирование субъективных жалоб или симптомов пациентов и определение необходимости процедуры как объективно, так и субъективно. Пациенты должны быть в состоянии ответить на вопросы о вещах, которые могут повлиять на операцию, таких как история травм, какие лекарства они используют, какие у них аллергии и т. Д.Доктор Вайкерт рекомендовал хирургу систематически обследовать весь глаз для выявления факторов риска, выявляя потенциальные проблемы с веками / ресницами, склерой, конъюнктивой, роговицей, передней камерой, радужной оболочкой, хрусталиком, внутриглазным давлением или сетчаткой. Что касается биометрии и расчетов ИОЛ, он сказал, что наиболее часто используемые формулы расчета ИОЛ основаны на геометрической оптике с использованием упрощенной модели глаза, придуманной в 1970-х годах. Выбор формулы обычно диктуется осевой длиной.Однако есть особые случаи, которые следует учитывать, например, пациенты с длинными глазами. Кроме того, расчеты ИОЛ после операции по рефракции роговицы могут потребовать особого внимания из-за возросших трудностей при измерении истинной преломляющей способности роговицы и прогнозировании эффективного положения линзы. Также следует рассмотреть возможность коррекции астигматизма, и хирурги должны оценить как величину астигматизма, так и местоположение, используя несколько методов. Наконец, доктор Вайкерт говорил о важности хирургического плана.По его словам, неудача в планировании означает провал. Первым шагом является оценка визуальных целей пациента, что включает в себя учет их образа жизни, потребностей в зрении на расстоянии и вблизи, желание снизить зависимость от очков, их финансовые ресурсы и их удовлетворенность остаточной аномалией рефракции. Доктор Вайкерт предложил хирургу определить пригодность различных вариантов для достижения этих целей. Он также рекомендовал предоставлять пациенту информацию в различных форматах, таких как письменные материалы, видео, разговаривая с техническим специалистом или консультантом, а также напрямую с врачом.В заключение д-р Вайкерт сказал, что тщательное и продуманное предоперационное планирование имеет важное значение для успеха. По его словам, выявляйте потенциальные проблемы перед входом в операционную и получайте точную биометрию, чтобы максимизировать вероятность попадания в рефракционные и визуальные цели. Если вы потратите время на то, чтобы тщательно оценить цели пациентов и реалистично сформулировать их ожидания, это определенно окупится в долгосрочной перспективе. Примечание редактора : Доктор Вайкерт имеет финансовые интересы с Ziemer (Порт, Швейцария). Контактная информация |
Нужна ли мне операция по удалению катаракты?
ПОКАЗАНИЯ И ВАЖНАЯ ИНФОРМАЦИЯ ПО БЕЗОПАСНОСТИ ДЛЯ TECNIS
® 1-ЧАСТЬ МОНОФОКАЛЬНОЙ ИОЛВНИМАНИЕ
Федеральный закон разрешает продажу этого устройства только врачам или по их указанию.
ВНИМАНИЕ
См. Руководство по эксплуатации для получения полного списка показаний и важной информации по безопасности.
ПОКАЗАНИЯ
TECNIS ® Однокомпонентные линзы показаны для визуальной коррекции афакии у взрослых пациентов, у которых катарактальная линза была удалена экстракапсулярной экстракцией катаракты. Эти устройства предназначены для размещения в капсульном мешке.
ПРЕДУПРЕЖДЕНИЯ
Существующие заболевания глаз и хирургические трудности могут увеличить риск осложнений. Ваш врач определит, подходите ли вы для замены линз.
МЕРЫ ПРЕДОСТОРОЖНОСТИ
Если ваш глаз нездоров, вы не сможете получить все преимущества однокомпонентной ИОЛ TECNIS ® . Перед операцией врач проверит, нет ли у вас глазных болезней. Если вы носите контактные линзы, ваш врач может попросить вас прекратить их носить до проверки на наличие линз. Ваш врач скажет вам, каких занятий следует избегать, пока вы восстанавливаетесь после операции. Монофокальные линзы могут дать вам отличное зрение вдаль, но вам все равно могут понадобиться очки для занятий, требующих зрения вблизи.
ПОБОЧНЫЕ ДЕЙСТВИЯ
Менее чем у 4% пациентов побочные эффекты операции по удалению катаракты с использованием цельной ИОЛ включали отек желтого пятна, отек / утолщение области сетчатки. Менее чем у 1% пациентов возникла необходимость во второй операции для замены, репозиции или удаления новой линзы или для восстановления структур глаза.
ПОКАЗАНИЯ И ВАЖНАЯ ИНФОРМАЦИЯ ПО БЕЗОПАСНОСТИ ДЛЯ TECNIS
® TORIC, 1-ШТ. ИОЛВНИМАНИЕ
Федеральный закон разрешает продажу этого устройства только врачам или по их указанию.
ВНИМАНИЕ
Полный список важных указаний и информации по безопасности см. На этикетке.
ПОКАЗАНИЯ
Торические цельные линзы задней камеры TECNIS ® показаны для визуальной коррекции афакии и ранее существовавшего астигматизма роговицы в одну диоптрию или больше у взрослых пациентов с пресбиопией или без нее, у которых катарактальная линза была удалена путем факоэмульсификации и которые хотят улучшить некорректированное зрение вдаль, уменьшить остаточный рефракционный цилиндр и повысить независимость от очков для зрения вдаль.Устройство предназначено для размещения в капсульном мешке.
РИСКИ
Осложнения при операции по удалению катаракты редки и могут включать ухудшение зрения, кровотечение или инфекцию. Немедленно обратитесь к офтальмологу, если после операции вы почувствуете зуд, боль, мигающие огни, «плавающие» пятна, покраснение, сильную головную боль, расстройство желудка, светочувствительность или слезотечение.
ПРЕДУПРЕЖДЕНИЯ
Существующие заболевания глаз и хирургические трудности могут увеличить риск осложнений.Ваш врач определит, подходите ли вы для замены линз. У вас могут возникнуть проблемы со зрением или его искажения, и вам может потребоваться повторная операция, чтобы врач правильно переставил линзу.
МЕРЫ ПРЕДОСТОРОЖНОСТИ
Если ваш глаз нездоров (включая глаукому), вы можете не получить все преимущества торической ИОЛ TECNIS®. Есть вероятность, что вам все еще могут понадобиться очки для зрения вдаль с торической ИОЛ.
ПОБОЧНЫЕ ДЕЙСТВИЯ
Побочные эффекты операции по удалению катаракты с использованием TECNIS® Toric 1-Piece IOL включают необходимость второй операции для изменения положения линзы или восстановления сетчатки, отек / утолщение сетчатки и отделение сетчатки от окружающих тканей.
ПОКАЗАНИЯ И ВАЖНАЯ ИНФОРМАЦИЯ ПО БЕЗОПАСНОСТИ ДЛЯ TECNIS
® МНОГОФОКАЛЬНЫЕ ОДНОЧАСТНЫЕ ИОЛыВНИМАНИЕ
Федеральный закон разрешает продажу этого устройства только врачам или по их указанию.
ВНИМАНИЕ
Полный список показаний и важной информации по безопасности см. В «Инструкции по эксплуатации».
ПОКАЗАНИЯ
Мультифокальные цельные интраокулярные линзы TECNIS ® показаны для первичной имплантации для визуальной коррекции афакии у взрослых пациентов с пресбиопией и без нее, у которых катарактальная линза была удалена путем факоэмульсификации и которые хотят видеть вблизи, в среднем и вдаль. с повышенной зрелищной независимостью.Интраокулярные линзы предназначены для помещения в капсульный мешок.
РИСКИ
Хотя использование очков может снизиться, это может произойти за счет некоторой резкости вашего зрения. Вы также можете заметить больше ореолов (световых колец вокруг источника света) или бликов (эффект рассеянного света вокруг источника света). Немедленно обратитесь к офтальмологу, если после операции вы почувствуете зуд, боль, мигающие огни, «плавающие помутнения», покраснение, сильную головную боль, тошноту / рвоту, светочувствительность или слезотечение.
ПРЕДУПРЕЖДЕНИЯ
Менее 1% пациентов могут быть недовольны и потребовать удаления ИОЛ. Детям в возрасте до 2 лет, которые ранее имели травмы глаза, не должны получать это устройство.
МЕРЫ ПРЕДОСТОРОЖНОСТИ
Если ваш глаз нездоров (включая глаукому), вы можете не получить все преимущества мультифокальной ИОЛ TECNIS®. Ваше зрение с мультифокальной ИОЛ может быть недостаточно хорошим для выполнения очень близких или детальных работ «крупным планом» без очков.
НЕБЛАГОПРИЯТНЫЕ СОБЫТИЯ
Мультифокальные имплантаты ИОЛ могут быть нецелесообразными у пациентов с такими состояниями, как дегенерация желтого пятна, изменения пигментного эпителия сетчатки и глаукома. В редких случаях серьезные случаи появления ореолов и / или бликов могут привести к эксплантации мультифокальной ИОЛ и ее замене другим типом ИОЛ.
ПОКАЗАНИЯ И ВАЖНАЯ ИНФОРМАЦИЯ ПО БЕЗОПАСНОСТИ ДЛЯ ИОЛ TECNIS SYMFONY ™ И TECNIS SYMFONY ™ TORIC РАСШИРЕННЫЙ ДИАПАЗОН VISION
ВНИМАНИЕ:
Федеральный закон ограничивает продажу и использование этого устройства врачами или по их указанию.
ПОКАЗАНИЯ К ПРИМЕНЕНИЮ:
ИОЛ с расширенным диапазоном зрения TECNIS Symfony ™, модель ZXR00, показана для первичной имплантации для визуальной коррекции афакии у взрослых пациентов с уже существующим астигматизмом роговицы менее 1 диоптрии, у которых удалена катарактальная линза. ИОЛ для зрения TECNIS Symfony ™ Toric с расширенным диапазоном зрения, модели ZXT150, ZXT225, ZXT300 и ZXT375, показаны для первичной имплантации для визуальной коррекции афакии и для уменьшения остаточного рефракционного астигматизма у взрослых пациентов с диоптрией более или равной предоперационного астигматизма роговицы, у которого был удален катарактальный хрусталик.Эти модели ИОЛ, ZXR00, ZXT150, ZXT225, ZXT300 и ZXT375, смягчают эффекты пресбиопии, обеспечивая увеличенную глубину резкости. По сравнению с асферической монофокальной ИОЛ эти модели ИОЛ обеспечивают улучшенную остроту зрения на среднем и ближнем расстоянии, сохраняя при этом сравнимую остроту зрения вдаль. Эти модели ИОЛ предназначены только для размещения капсульного мешка.
ПРОТИВОПОКАЗАНИЯ :
Нет.
РИСКИ:
Риск рутинной хирургии катаракты, не связанный с выбором линзы, может быть незначительным, временным или постоянно влиять на зрение пациента.Редкие осложнения — ухудшение зрения, кровотечение или инфекция. Риски, связанные с использованием этой линзы, включают небольшую потерю остроты зрения при меньшем использовании очков. Даже в очках потеря резкости может ухудшиться в условиях плохой видимости, таких как тусклый свет или туман. Это может привести к затруднениям при вождении, а также к недостаточному обнаружению дорожных опасностей ночью или в тумане. Пациенты могут также замечать ореолы, звездообразования, блики и другие визуальные симптомы с ИОЛ с расширенным диапазоном зрения. Это может повлиять на пациентов при ярком ночном освещении.Пациенты должны обсудить все риски и преимущества со своим окулистом перед операцией.
ПРЕДУПРЕЖДЕНИЯ:
Небольшому количеству пациентов может потребоваться удаление ИОЛ Tecnis Symfony ™ из-за оптических / визуальных симптомов, связанных с линзами. Пациенты с ранее существовавшими заболеваниями или состояниями (например, диабетом и сердечными заболеваниями) могут иметь более высокий риск возникновения осложнений (например, более тяжелого выздоровления) после рутинной операции по удалению катаракты. Пациенты не должны получать эту линзу, если у них ранее была травма глаза.Не оценивается для использования у детей.
МЕРЫ ПРЕДОСТОРОЖНОСТИ:
Если глаз пациента нездоров (включая глаукому), зрение может ухудшиться даже после удаления катаракты; пациенты могут не получить все преимущества ИОЛ Tecnis Symfony ™. Перед операцией окулист проверит наличие глазных болезней. Зрение пациентов с ИОЛ может быть недостаточно хорошим для выполнения детальной работы «вблизи» без очков, и в редких случаях может затруднять некоторые виды лечения сетчатки (например, восстановление разрыва сетчатки).Пациенты должны принимать все прописанные лекарства и применять глазные капли в соответствии с инструкциями, чтобы избежать воспаления и инфекции. Пациентам следует избегать наклонов и занятий спортом, которые могут повредить глаз во время выздоровления. Офтальмолог подскажет пациентам, каких действий следует избегать.
ВНИМАНИЕ
См. Руководство по эксплуатации для получения полного списка показаний и важной информации по безопасности.
УКАЗАНИЯ И ВАЖНАЯ ИНФОРМАЦИЯ ПО БЕЗОПАСНОСТИ для CATALYS
TM Precision Laser SystemТолько RX
ВНИМАНИЕ
Федеральный закон (США) разрешает продажу этого устройства только врачам или по их указанию.Систему должны использовать только квалифицированные врачи, обладающие обширными знаниями в области использования этого устройства, прошедшие обучение и сертификацию.
ВНИМАНИЕ
Полный список важных указаний и информации по безопасности см. На этикетке.
ПОКАЗАНИЯ
Лазерная система Catalys ™ Precision показана для использования у пациентов, перенесших операцию по удалению катаракты с целью удаления хрусталика. Предполагаемое использование в хирургии катаракты включает переднюю капсулотомию, факофрагментацию и создание одноплоскостных и многоплоскостных дуговых разрезов / разрезов на роговице, каждый из которых может выполняться индивидуально или последовательно во время одной и той же процедуры.
ПРОТИВОПОКАЗАНИЯ
Систему CATALYS ™ нельзя использовать, если вы не являетесь кандидатом на операцию по удалению катаракты, имеете определенные ранее существовавшие проблемы с роговицей или глазные имплантаты; или если вы моложе 22 лет. Сообщите своему врачу о любых заболеваниях, травмах или операциях, связанных с глазами.
МЕРЫ ПРЕДОСТОРОЖНОСТИ
Пациенты должны иметь возможность лежать на спине и оставаться неподвижными во время процедуры. Пациенты должны переносить местную или местную анестезию.Сообщите своему врачу, если вы принимаете какие-либо лекарства, такие как альфа-блокаторы (например, Flomax ® для лечения увеличенной простаты), поскольку эти лекарства могут повлиять на то, как врач проводит операцию по удалению катаракты.
ПОБОЧНЫЕ ДЕЙСТВИЯ
Осложнения, связанные с системой CATALYS ™, включают легкие переломы кровеносных сосудов или покраснение белой части глаза, которое может длиться несколько недель. Могут возникнуть другие потенциальные риски, связанные с хирургией катаракты. Эти риски могут включать, но не ограничиваются ими, отек и / или истирание роговицы, разрыв капсулы хрусталика, инфекцию, воспаление, дискомфорт в глазах, снижение зрения.Поговорите со своим врачом о всех потенциальных рисках, связанных с этими процедурами.
Хирургия катаракты — обзор
Пациенты с катарактой, как правило, пожилые люди и могут иметь различные медицинские проблемы. У пациента могут быть другие глазные заболевания, в том числе глаукома. Получите подробный анамнез наркотиков; Местные и системные лекарства от глаукомы могут иметь важное обезболивающее действие. 2 Поскольку интраоперационная неподвижность важна, оцените пациента на предмет хронического кашля, неспособности лежать ровно, а также нарушения способности следовать инструкциям и оставаться неподвижным из-за чрезмерного беспокойства, артрита, клаустрофобии, глухоты, тремора или старости.Этим пациентам показана ГЭТА. Катаракта не ограничивается гериатрической возрастной группой. Катаракта у педиатрических пациентов может быть идиопатической или связанной с хромосомными нарушениями, врожденными нарушениями обмена веществ, внутриутробными инфекциями, травмами или стероидной терапией.
Исторически GETA была популярна для удаления катаракты. Однако с 1970-х годов региональная анестезия (ретробульбарная или перибульбарная блокада) или различные другие менее инвазивные методы, такие как субконъюнктивальная (перилимбальная) или субтеноновая инъекция 3 или местная корнеоконъюнктивальная анальгезия, в большинстве случаев постепенно заменили GETA.Действительно, недавний опрос показал, что 59% опрошенных офтальмологов в США используют местную анальгезию при хирургии катаракты. 4 Поскольку местная анальгезия не вызывает акинезии глаз, крайне важно, чтобы эти пациенты могли контролировать движение глаз. Осложнения ретробульбарной блокады включают ретробульбарное кровотечение, перфорацию глазного яблока 5 , центральное распространение местного анестетика, которое может повлиять на ствол мозга и вызвать остановку дыхания, внутриартериальная инъекция 6 с немедленными припадками и повреждение зрительного нерва.Более того, многие из этих осложнений также были связаны с перибульбарной и субтеноновской анестезией. 7
Если выбрано GETA, выберите пропофол, тиопентал или этомидат в качестве индукционных агентов (они снизят ВГД). Настоятельно рекомендуется пропофол из-за его противорвотных свойств. Недеполяризующие нервно-мышечные блокаторы не повышают ВГД. Выберите нервно-мышечный блокатор на основе гемодинамического профиля агента и ожидаемой продолжительности операции.Сукцинилхолин (SCC) является приемлемой альтернативой для облегчения интубации, поскольку небольшое временное повышение ВГД, связанное с SCC, будет рассеяно до того, как будет рассечена роговица. Наркотики, бета-адреноблокаторы и ацетазоламид — полезные добавки для снижения ВГД. Лидокаин, вводимый внутривенно, несовместим с предотвращением увеличения ВГД, связанного с ПКР и интубацией. Дыхательные пути ларингеальной маски (LMA) становятся все более популярными, особенно в Соединенном Королевстве, в офтальмологической хирургии. LMA, как правило, легко вставляется и обеспечивает плавный выход без кашля.LMA не защищает от срыгивания. Кроме того, необходимо сохранять бдительность, чтобы обнаружить начальное смещение или интраоперационное смещение LMA. Кроме того, интраоперационный ларингоспазм у новорожденных и младенцев не является редкостью при ЛМА.
Все ингаляционные агенты вызывают дозозависимое снижение ВГД. Введите любой летучий агент в сочетании с N 2 O и кислородом (O 2 ). В качестве альтернативы можно выбрать метод тотального внутривенного введения с пропофолом.Поддерживайте достаточно глубокий уровень анестезии до закрытия разреза; ввести недеполяризующий миорелаксант (NDMR) и использовать мониторинг периферических нервов. Если пациент неожиданно двигается во время внутриглазной операции, немедленно дайте тиопентал (в / в), пропофол или аналогичный быстродействующий препарат, снижающий ВГД. SCC противопоказан после хирургического открытия глаза. Контролируйте и контролируйте вентиляцию с помощью измерения содержания углекислого газа в конце выдоха (CO 2 ), чтобы избежать гиперкарбии и ее пагубного воздействия на ВГД.Назначьте профилактическое противорвотное средство (например, дроперидол в дозе 10-20 мкг / кг внутривенно или ондансетрон 4 мг / кг внутривенно). После завершения операции устраните остаточную нервно-мышечную блокаду.
Желательна гладкая экстубация. Лидокаин в дозе 1–1,5 мг / кг внутривенно можно вводить за несколько минут до экстубации, чтобы предотвратить или ослабить периэкстубацию и кашель. Хотя легкий или умеренный кашель не должен повредить линии швов, постарайтесь предотвратить сильный кашель.
Восстановление обычно связано с минимальной послеоперационной болью. Пациентам рекомендуется избегать сгибания, подъема и растяжения в послеоперационном периоде для защиты результата операции.
Хирургия катаракты: обзор
Хирургия катаракты включает удаление мутного хрусталика глаза (расположенного в передней части глаза) и замену его искусственным прозрачным хрусталиком. Большинство операций по удалению катаракты очень успешно восстанавливают зрение и улучшают другие симптомы, связанные с катарактой (т.е. снижение зрения с последующим снижением контрастного зрения — для чтения требуется больше света). Несмотря на то, что операция является эффективной и относительно быстрой, безболезненной и небезопасной, она требует подготовительного и восстановительного процесса. Кроме того, как и в случае любой операции, есть потенциальные осложнения, о которых следует знать.
MedicImage / Getty ImagesЧто такое хирургия катаракты?
Хирургия катаракты — это плановая хирургическая процедура, выполняемая офтальмологом (окулистом) в амбулаторном хирургическом центре или в больнице.
Во время операции по удалению катаракты мутный хрусталик пациента разбивается на части и удаляется. Затем хирург заменяет удаленный хрусталик искусственным, называемым внутриглазным имплантатом или ИОЛ.
Поскольку операция по удалению катаракты проводится под местной анестезией, пациенты после процедуры уходят домой; им не нужен уход в больнице в ночное время. Хотя сама операция обычно занимает менее 30 минут, пациенты могут ожидать, что они будут в центре или в больнице в течение нескольких часов из-за предоперационных осмотров и послеоперационного восстановления.
Если у человека катаракта обоих глаз, ему обычно делают одну операцию за раз, обычно с интервалом в несколько недель. Это делается для того, чтобы свести к минимуму возможные осложнения и дать первому прооперированному глазу время для заживления.
Катаракта редко встречается у детей, но ее можно лечить хирургическим путем под общим наркозом.
Различные хирургические методы
Есть несколько основных методов хирургии катаракты. Ваш хирург выберет лучший вариант для вашей процедуры, основываясь на таких факторах, как размер и расположение вашей катаракты.Взаимодействие с другими людьми
Традиционная хирургия катаракты с факоэмульсификацией
Факоэмульсификация — наиболее распространенный метод удаления катаракты. С помощью этой техники хирург с помощью хирургического лезвия делает небольшой разрез (от 2 до 3 миллиметров или мм) на роговице. Затем в капсуле (чистом тонком мешочке, удерживающем линзу) делается еще один разрез.
Посредством процесса, называемого факоэмульсификацией, через разрез вводится ультразвуковое устройство, излучающее в глаз высоко сфокусированные звуковые волны, которые разбивают мутный хрусталик (катаракту) на мелкие кусочки.
Затем части линзы удаляются с помощью осторожного всасывания из вакуума, приложенного к устройству. В это время в капсулу можно вставить искусственный хрусталик.
Разрез закрывается специальной жидкостью; швы обычно не нужны.
Подводя итог, офтальмологи часто объясняют традиционную операцию по удалению катаракты следующим образом: подумайте о конфете M&M внутри глаза: цель состоит в том, чтобы создать отверстие в верхней оболочке, вычерпать темный мутный шоколад, а затем вставить линзу между ними. снаряды.
Экстракапсулярная экстракция катаракты
Это менее распространенный метод, при котором хирург делает больший разрез (10 мм) в глазу, чтобы удалить линзу целиком. Если остались дополнительные кусочки, можно использовать отсос.
Как и в случае факоэмульсификации, после удаления линзы можно установить ИОЛ.
Разрез закрывают несколькими швами или наложением швов.
Интракапсулярная хирургия катаракты
Эта процедура включает удаление всего хрусталика и капсулы через большой разрез.
Операция по поводу интракапсулярной катаракты выполняется редко. Этот метод может привести к большему количеству осложнений и более медленному заживлению, чем операции с меньшим разрезом.
Лазерная хирургия катаракты
Лазерная хирургия катаракты включает использование изображения оптической когерентной томографии, чтобы помочь хирургу создать точные и специфические лазерные разрезы в роговице и капсуле. Затем лазер размягчает катаракту и разбивает ее на мелкие кусочки.
После удаления кусочков в капсулу можно имплантировать новую интраокулярную линзу.
Лазерная хирургия катаракты также может одновременно исправить состояние глаза, называемое астигматизмом.
Несмотря на то, что требуются дополнительные исследования, не наблюдается существенной разницы в безопасности или визуальных результатах при сравнении традиционной хирургии катаракты с факоэмульсификацией и лазерной хирургией катаракты.
Противопоказания
Хотя абсолютных противопоказаний к операции по удалению катаракты нет, к возможным из них относятся:
- Со зрением можно хорошо справиться с помощью временных мер: Поскольку операция по удалению катаракты сопряжена с риском, ее следует выполнять только после того, как другие неинвазивные меры исчерпаны.Эти временные меры могут включать получение нового рецепта на очки для более сильных линз или нанесение антибликового покрытия на линзы очков.
- Потенциал улучшения зрения ограничен: Определенные сопутствующие состояния, такие как возрастная дегенерация желтого пятна (AMD) или инсульт в анамнезе, затрагивающий зрительные пути в головном мозге, могут сделать любое улучшение зрения после хирургического вмешательства незначительным.
- Анатомические проблемы: Определенные анатомические проблемы или состояния глаз (например,(например, маленькие зрачки или глаукома) могут затруднить выполнение операции по удалению катаракты и / или увеличить риск осложнений во время операции. Кроме того, основной риск — наличие только одного здорового глаза; консервативный подход обычно рекомендуется для тех, у кого есть один видящий глаз, а операция проводится только тогда, когда преимущества операции перевешивают риски. Дополнительные факторы риска включают синдром беспокойных ног или неспособность лежать неподвижно и ровно. Эти проблемы не обязательно являются противопоказаниями, но требуют внимательного отношения и опытного хирурга.
Цель хирургии катаракты
Общая цель хирургии катаракты — заменить мутный хрусталик человека прозрачным искусственным, чтобы улучшить его зрение.
Хирургия катаракты в основном показана, когда катаракта и связанные с ней симптомы зрения негативно влияют на его способность выполнять повседневные функции, такие как чтение и вождение.
Реже наличие другого заболевания глаз, такого как диабетическая ретинопатия или дегенерация желтого пятна, может быть показанием для операции по удалению катаракты.Это связано с тем, что удаление катаракты может быть необходимо для правильной визуализации и лечения другого состояния глаза.
Если вы и ваш врач планируете операцию по удалению катаракты, вам нужно будет пройти несколько диагностических тестов, таких как тест на рефракцию, исследование с помощью щелевой лампы и оптическую когерентную томографию (ОКТ).
Эти тесты позволяют врачу полностью понять вашу зрительную функцию, выявить сопутствующие заболевания глаз, которые могут повлиять на вашу кандидатуру или усложнить операцию, и определить преломляющую (фокусирующую) силу вашего искусственного хрусталика.
Как подготовить
После того, как вы и ваш офтальмолог приняли решение продолжить операцию по удалению катаракты, выполнили все предоперационные тесты и тщательно проанализировали все потенциальные риски, вы можете начать подготовку к операции.
Подготовка к операции по удалению катаракты включает в себя рассмотрение следующей логистики с вашим врачом и его хирургическим персоналом:
- Время прибытия на операцию и то, что вам нужно взять с собой (например,г., страховая карточка)
- Стоимость операции (операция по удалению катаракты часто покрывается страховкой, но у вас может быть франшиза, доплата или дополнительные расходы в зависимости от конкретной линзы, которую вы имплантировали)
- Нужно ли вам прекратить прием каких-либо лекарств до операции, и если да, то когда
- Когда прекратить есть и пить до операции (обычно не менее чем за шесть часов)
- Особые инструкции по приему глазных капель перед операцией
Вы также можете попросить члена семьи или друга отвезти вас домой после операции.
Чего ожидать в день операции
В день операции по удалению катаракты вы прибудете в амбулаторный хирургический центр или в больницу. В настоящее время вы можете заполнить некоторые формы, включая форму согласия.
При входе в операционную вам могут дать успокаивающее лекарство, которое поможет вам расслабиться.
Затем следующие шаги будут выполнены вашим хирургом или его хирургическим персоналом. Операция обычно занимает менее часа.Взаимодействие с другими людьми
- Ваш глаз онемеет из-за глазных капель или инъекции вокруг глаза.
- Кожа вокруг глаз и века будет очищена и стерилизована.
- Стерильную салфетку накинут на вашу голову и вокруг глаза, и ваш глаз будет надлежащим образом обнажен с помощью расширительного зеркала.
- Ваш хирург просмотрит через специальный хирургический микроскоп и сделает крошечные разрезы в периферической части вашей роговицы.
- Затем капсулу открывают маленькой иглой, чтобы получить доступ к линзе.
- В глаз будет вставлен небольшой ультразвуковой датчик, если используется метод факоэмсульфификации.
- Новый имплант с прозрачной линзой будет вставлен в глаз через тот же небольшой разрез и установлен на место.
- Разрез является самоуплотняющимся и чаще всего не требует наложения швов.
Сразу после операции ваш хирург быстро осмотрит ваш глаз и закроет его защитным щитком. Затем вас доставят в палату восстановления, где вы отдохнете от 15 до 30 минут.
Восстановление
Во время немедленного выздоровления после операции по удалению катаракты (то есть в первые 24-48 часов) ваши глаза могут почувствовать зуд и покраснеть. Другие общие первоначальные жалобы включают болезненность, раздражение, жжение или покалывание. Ваше зрение также может быть нечетким, что является нормальным явлением. Зуд в глазах обычно проходит в течение нескольких дней, а нечеткое зрение может занять до недели.
Помимо наблюдения за своими симптомами во время выздоровления, также важно следовать инструкциям хирурга, которые будут включать:
- Не прикасайтесь к глазам и не теряйте их.
- Используйте глазные капли в соответствии с рекомендациями.
- Ночью спите с защитной повязкой на глаза, чтобы не поранить себя. Ваш врач может также попросить вас носить очки или щит в течение дня, чтобы защитить глаза.
Долгосрочный уход
После операции по удалению катаракты на полное заживление вашего глаза уйдет до восьми недель.
Подавляющее большинство (около 90%) людей улучшают зрение после операции по удалению катаракты; тем не менее, их видение несовершенно.Взаимодействие с другими людьми
Многим людям после операции по-прежнему требуются очки или контактные линзы, как правило, для определенных занятий, например чтения. Большинству детей требуется один из этих вариантов после операции по удалению катаракты, чтобы оптимизировать их зрительное развитие.
Наконец, важно отметить, что после операции по удалению катаракты вам необходимо будет продолжать регулярные осмотры глаз, чтобы отслеживать послеоперационные осложнения и общее состояние здоровья глаз.
Потенциальные риски
Все операции несут в себе потенциальные риски или осложнения, и операция по удалению катаракты не является исключением.Тем не менее, эти осложнения, как правило, носят профилактический характер, и многие из них можно устранить, если лечить быстро.
Осложнения операции по удалению катаракты включают:
- Отек роговицы: Это осложнение может вызвать нечеткое зрение на следующий день после операции. В случае значимости стероидные глазные капли могут помочь уменьшить отек.
- Повышенное внутриглазное давление (повышение внутриглазного давления): Это осложнение, как правило, временное и преходящее в течение нескольких часов сразу после операции.Однако у некоторых людей давление сохраняется и / или ухудшается, что требует лечения препаратами для снижения давления.
- Разрыв задней капсулы : Это осложнение относится к разрыву задней капсулы (задней части) естественного хрусталика. Он возникает во время операции и фиксируется во время операции с помощью различных хирургических техник.
- Помутнение задней капсулы: Это осложнение возникает, когда капсула за новым имплантатом хрусталика утолщается и становится непрозрачной (мутной или мутной) после операции по удалению катаракты.В результате ваше зрение может стать значительно размытым, как до операции. Чтобы удалить эту мутную капсулу, можно выполнить простую лазерную процедуру, известную как капсулотомия Яг.
К редким осложнениям относятся:
- Кровотечение в глазу (супрахориоидальное кровоизлияние): Это происходит в результате внезапного разрыва кровеносных сосудов в супрахориоидальном пространстве, которое находится между склерой и сосудистой оболочкой. Это происходит (и лечится) во время операции и сигнализируется потерей красного рефлекса и повышением ВГД с укреплением глаза.
- Инфекция внутри глаза (эндофтальмит): Хотя и редко, но одно из самых серьезных и разрушительных осложнений операции по удалению катаракты. Это вызывает сильную боль в глазах, покраснение и потерю зрения.
- Отслоение сетчатки: Это вызывает внезапное безболезненное увеличение числа мельчайших пятен (крошечных пятен в поле зрения) или световых вспышек. Отслоение сетчатки чаще встречается у близоруких людей или у тех, у кого ранее был разрыв или отслойка сетчатки.
- Смещение имплантированной линзы: Это происходит, когда линза сдвигается с места.Это может произойти через несколько дней или лет после операции и может вызвать такие симптомы, как нечеткое зрение, двоение в глазах и видимость края имплантата искусственного хрусталика.
Слово Verywell
Несмотря на то, что операция по удалению катаракты является безопасной, распространенной и высокоэффективной процедурой, важно провести исследование и выбрать хирурга, который имеет квалификацию и достаточный опыт выполнения этой процедуры.
Выбирая хирурга, обязательно поговорите с окулистом и попросите направление.Вы также можете обратиться к семье и друзьям, которые перенесли операцию, и / или использовать базу данных с возможностью поиска Американской академии офтальмологии, которая позволяет получать результаты на основе вашего почтового индекса.
Накладные ИОЛ для остаточной аномалии рефракции после операции по удалению катаракты
Сегодняшние пациенты с катарактой ожидают большего, чем очевидное зрение после операции по удалению катаракты. Они ожидают преломления результаты, близкие к эмметропии и относительной независимости от очков.Поэтому хирург необходимо владеть несколькими хирургическими методами для коррекция остаточной аметропии после процедуры катаракты. Один из полезных методов — имплантация контрейлерной ИОЛ. в цилиарной борозде над существующим имплантатом линзы. Этот В статье рассматриваются показания, противопоказания, мои хирургическая техника и осложнения, связанные с эта процедура.
ПОКАЗАНИЯ
Пациенты со значительной послеоперационной рефракцией Ошибка есть три варианта ее исправления.Первый — это Замена ИОЛ (см. Статью Стивена Лейна, доктора медицины, на стр.25). Эту процедуру лучше всего выполнять на ранних этапах послеоперационное течение до формирования капсульного мешка спайки, которые по существу фиксируют ИОЛ на месте. Для этого причина, этот вариант работает лучше всего, когда хирург чувствует, что он или она может безопасно удалить существующий имплант линзы и все еще сохранить неповрежденный капсульный мешок. Возможные осложнения включают разрыв задней капсулы и зональный диализ что может дестабилизировать имплант хрусталика.Второй вариант — для выполнения рефракционной хирургии роговицы с эксимером лазер, который лучше всего достигается при преломляющем ошибка стабильна, и роговица и форма роговицы полностью нормально (см. статью Эрика Донненфельда, доктора медицины, о стр.32). Лазерная абляция не подходит для пациентов с аномальной топографией роговицы или ранее существовавшим более высоким порядком аберрации. 1 Третий вариант — имплантация комбинированной ИОЛ, которая лучше всего работает у пациентов с гиперметропическая послеоперационная аномалия рефракции.Эта форма аметропии часто менее предсказуемо корректируется лечение эксимерным лазером, чем остаточная миопия.
Помимо гиперметропической ошибки рефракции, идеальный у пациента с комбинированной ИОЛ стабильная PCIOL, которая полностью в неповрежденном капсульном мешке, нормальном или глубокая передняя камера, нормальный эндотелий роговицы, и никаких доказательств синдрома дисперсии пигмента. Пациенты с историей РК также являются отличными кандидатами, потому что они склонны к гиперметропическим сюрпризам после катаракты операция.Потому что корригирующую операцию нужно отложить пока не будет подтверждена рефракционная стабильность, контрейлерные Имплантация ИОЛ может быть предпочтительнее замены ИОЛ. у этих пациентов. 2
Еще одним преимуществом контрейлерных ИОЛ является то, что носители обычно покрывают процедуру в отличие от роговицы лазерная рефракционная хирургия. Пациенты обычно испытывают быстрое визуальная реабилитация и отличная предсказуемость рефракции после контрейлерной ИОЛ. Наконец, вставка линзы в ресничная борозда сохраняет капсульную сумку и значительно снижает вероятность потери стекловидного тела по сравнению с Замена ИОЛ. 2
ПРОТИВОПОКАЗАНИЯ
Не каждый пациент может переносить комбинированную ИОЛ. Противопоказания включают наличие до операции: синдром пигментной дисперсии, особенно при наличии глаукомы или повышенного ВГД. 3 Пациенты со свободным зонулы от травмы или псевдоэксфолиации не годятся кандидаты на контрейлерные ИОЛ. Ни те, кто потребовалось капсульное натяжное кольцо для имплантации первичной линзы. Задние синехии капсульного мешка — еще один противопоказание к установке контрейлерной линзы.Пациенты со значительно сниженным эндотелием роговицы количество клеток подвержено риску декомпенсации эндотелиальных клеток роговицы с контрейлерным lOL, но пациенты с легкой guttata может переносить эти линзы. Линзы Piggyback могут исправить сферические ошибки рефракции, но не астигматизм. В настоящее время торические комбинированные линзы доступны только вне помещения. США, поэтому пациенты со значительной степенью астигматизм — вне пределов досягаемости лимбальных расслабляющих разрезов — может не достичь адекватной коррекции рефракции только с дополнительными линзами.
ВАРИАНТЫ ИОЛ
Комбинированные ИОЛ обычно должны быть малой мощности. от +4,00 до -4,00 D. Чаще всего используются две ИОЛ. для этой цели используются Clariflex (Abbott Medical Optics Inc.) и STAAR AQ5010V (STAAR Surgical Компания). К сожалению, первого уже нет в производство. ИОЛ STAAR представляет собой силиконовую ИОЛ, состоящую из трех частей. с тонким профилем и оптикой 6,3 мм. Поставляется в 1,00 D с шагом от -4,00 до +4,00 D и имеет 14-миллиметровую межгаптическую диаметр с задним углом 10º для удержания линзы оптика далеко от задней поверхности радужной оболочки.
РАСЧЕТ МОЩНОСТИ
Накладные ИОЛ дают точные результаты рефракции. 4,5 В отличие от замены ИОЛ, расчет оптической силы линзы полностью полагаться на псевдофакическую ошибку рефракции пациента. Единственные данные, необходимые для правильного расчета ИОЛ, — это А-константа контрейлерной ИОЛ и послеоперационного псевдофакический рефракционный сферический эквивалент 5 Для пациентов с послеоперационным гиперметропические аномалии рефракции, сферический эквивалент умножается Автор: 1.5 для расчета правильного контрейлера Мощность ИОЛ. Для миопической рефракции ошибок сферический эквивалент умножить на 1,2, чтобы вычислить необходимое близорукость контрейлерной ИОЛ. Расчеты мощности ИОЛ также могут быть сделано с использованием формулы Holladay R или Формула преломляющей вергенции первая описанный Джеком Холладей, доктором медицины, и популяризировал Уоррен Хилл, доктор медицины.
ТЕХНИКА
Имплантация контрейлерной ИОЛ технически возможна. легкий. Складные ИОЛ можно вводить через 3-миллиметровый разрез.Я загружаю комбинированную ИОЛ в инжектор (Фигура 1). Заполняю переднюю камеру дисперсионным вязкоэластичный для защиты эндотелия роговицы. Следующий, Я расширяю пространство ресничной борозды с помощью когезивного вязкоупругого материала. а затем медленно введите имплантат в глаз с помощью системы инъекции ИОЛ (рис. 2). Ведущий haptic может быть изначально помещен непосредственно в ресничный борозда, или вся линза может быть помещена в переднюю камера (рисунок 3). Затем я вставляю конечный тактильный звук в глаз и заправьте его под радужку с помощью кельмана- Щипцы Макферсона или крючок Лестера или Грейтхера.Если линза изначально была поставлена полностью в переднюю камеры, я помещаю обе гаптики под радужку с помощью крючка (Рисунок 4).
В идеале должно быть небольшое расстояние между ИОЛ, которая фиксируется в сумке, и комбинированная ИОЛ, которая фиксируется в борозде (рис. 5). Также должно быть некоторое пространство между передней частью контрейлерной ИОЛ и нижняя поверхность радужной оболочки. Когда контрейлерная ИОЛ в стабильном положении, я удаляю всю вязкоупругую из глаз.Разрез роговицы можно закрыть гидратацией стромы или наложить шов. К счастью, хирургическая техника имплантации контрейлерных ИОЛ знакомо всем хирургам по лечению катаракты и не требует дополнительное оборудование или кривая обучения. 6,7
ОСЛОЖНЕНИЯ
Как и при любой хирургической процедуре, имплантация контрейлерных ИОЛ может вызвать осложнения. Они такие же, как с любой внутриглазной процедурой плюс другие осложнения уникальна для контрейлерных ИОЛ. Самый распространенный интерлентикулярное помутнение (ILO), которое возникает, когда между первичным имплантатом хрусталика растет мембрана и контрейлерная ИОЛ.4 Частота возникновения этого осложнения можно значительно сократить за счет использования акриловая линза в сумке и силиконовая контрейлерная ИОЛ в борозда. Две акриловые линзы или два имплантата линз внутри капсульный мешок вызывает более высокий уровень заболеваемости МОТ. 8
Еще одно осложнение — послеоперационное рассеяние пигмента, что происходит, когда контрейлерная линза трется против задней поверхности радужки. 3 Использование линза с тонким профилем и гладким закругленным краем снижает риск возникновения этой проблемы. 9 Прочие осложнения включают хронический иридоциклит, глаукому, гифему и декомпенсация роговицы. Наконец, нарушение зональности и разрыв задней капсулы может произойти, если установка ИОЛ травматично.
НОВЫЕ НАПРАВЛЕНИЯ
Контрастная ИОЛ продолжает оставаться полезным и универсальным инструмент для исправления ошибки рефракции, остающейся после хирургия катаракты и расширенное использование контрейлерных ИОЛ недавно были описаны, в том числе исправление аномалия рефракции у очень маленьких детей, перенесших катаракту операция.Потому что глаз маленького ребенка продолжает вырастают после операции по удалению катаракты, некоторые хирурги имплантируют контрейлерная ИОЛ во время первоначальной экстракции катаракты для коррекции временной дальнозоркости пациента. Когда глаз растет, контрейлерную линзу можно снять, оставив первичный имплантат для исправления аномалии рефракции в теперь полностью развитый глаз. 10
Другие хирурги описали использование контрейлерных ИОЛ для уменьшения жалоб пациентов на негативные дисфотопсии после операции по удалению катаракты.Маскет и Фрам имеют продемонстрировали, что имплантат комбинированной линзы перед передний край капсулы снижает жалобы пациентов отрицательной дисфотопсии. 11
Разрабатываются новые типы контрейлерных ИОЛ такие как Sulcoflex (Rayner Intraocular Lenses Ltd.); недоступно в США). Этот цельный гидрофильная акриловая ИОЛ имеет оптический диаметр 6,5 мм и общим диаметром 14 мм. Оптика круглая, гладкие края, выпуклая передняя поверхность и вогнутая задняя поверхность.Тактильные ощущения мягкие и волнистые. с задним углом 10º, предназначенным для сохранения ИОЛ далеко от задней поверхности радужной оболочки. Так как эти линзы бывают трех типов: асферические, мультифокальные и и торический — обещают исправить оба послеоперационных сферические и астигматические ошибки рефракции и предлагаем пациенты возможность нескорректированной близости и расстояния Острота зрения. 12
Джонатан Б. Рубинштейн, доктор медицины, является заместителем председателя и семейный профессор офтальмологии Дойч в Медицинском центре Университета Раш в Чикаго.Он не признал никакого финансового интереса в упомянутых здесь продуктах или компаниях. С доктором Рубинштейном можно связаться по адресу: (312) 942-2734; [email protected].
- Джин Г.Дж., Меркли К.Х., Крэндалл А.С. и др. Лазерный кератомилез in situ в сравнении с линзовым операция по исправлению остаточной аномалии рефракции после операции по удалению катаракты. J Cataract Refract Surg. 2008; 34 (4): 562-569.
- Hill WE. Улучшение рефракции с помощью дополнительных ИОЛ. В: Чанг Д.Ф., изд. Освоение рефракционных ИОЛ: искусство и Наука.Торофар, штат Нью-Джерси: Slack Inc.; 2008; 792-793.
- Ивасе Т., Танака Н. Повышенное внутриглазное давление при вторичной имплантации комбинированных интраокулярных линз. J Катаракта Refract Surg. 2005; 31: 1821-1823.
- Gayton JL, Apple DJ, Peng Q и др. Интерлентикулярное помутнение: клинико-патологическая корреляция осложнения дополнительные внутриглазные линзы задней камеры. J Cataract Refract Surg. 2000; 26: 330-336.
- Гэйтон Дж. Л., Сандерс В., Ван Дер Карр М. и др. Использование внутриглазных имплантатов в исправить псевдофакическую ошибку рефракции.Офтальмология. 1999; 106: 56-59.
- Akaishi L, Tzelikis PF, Gondim J. Первичная контрейлерная имплантация с использованием мультифокальной интраокулярной линзы Tecnis ZM900: случай серии. J Cataract Refract Surg. 2007; 33: 2067-2071.
- Акаиси Л., Целикис П. Ф., Гондим Дж. Первичная контрейлерная имплантация с использованием интраокулярной линзы ReStor: серия случаев. J Cataract Refract Surg. 2007; 33: 791-795.
- Вернер Л., Мамалис Н., Стивенс С. и др. Межленовидное помутнение: двойные оптические линзы по сравнению с комбинированными интраокулярными линзами.J Cataract Refract Surg. 2006; 32: 655-661.
- Чанг У.Х., Вернер Л., Фрай Л.Л. и др. Синдром пигментной дисперсии с вторичной контрейлерной тройкой гидрофобная акриловая линза. J Cataract Refract Surg. 2007; 33: 1106-1109.
- Boisvert C, Beverly DT, McClatchey SK.


 Это связано с необратимыми изменениями на сетчатке. Однако необходимо провести детальное обследование на предмет этого противопоказания с определением возможностей сетчатки локализовать проекцию световых лучей. При возможности хотя бы частично восстановить зрение, хирургическое лечение проводится.
Это связано с необратимыми изменениями на сетчатке. Однако необходимо провести детальное обследование на предмет этого противопоказания с определением возможностей сетчатки локализовать проекцию световых лучей. При возможности хотя бы частично восстановить зрение, хирургическое лечение проводится.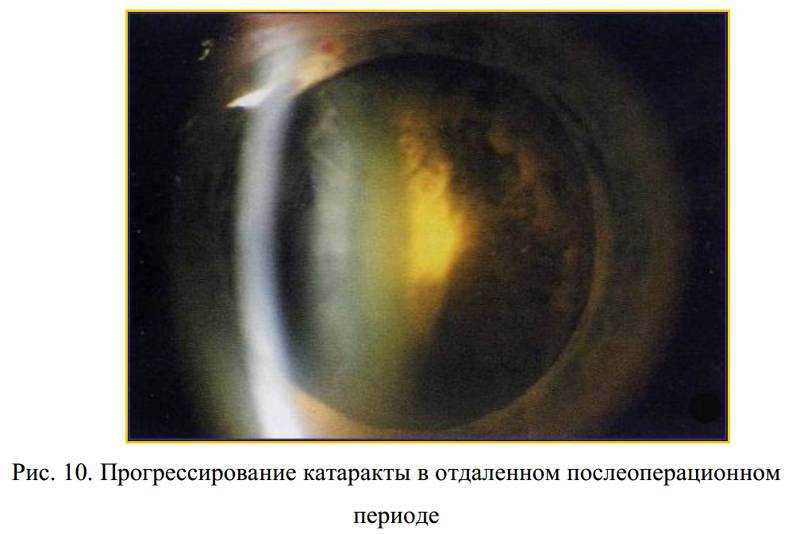
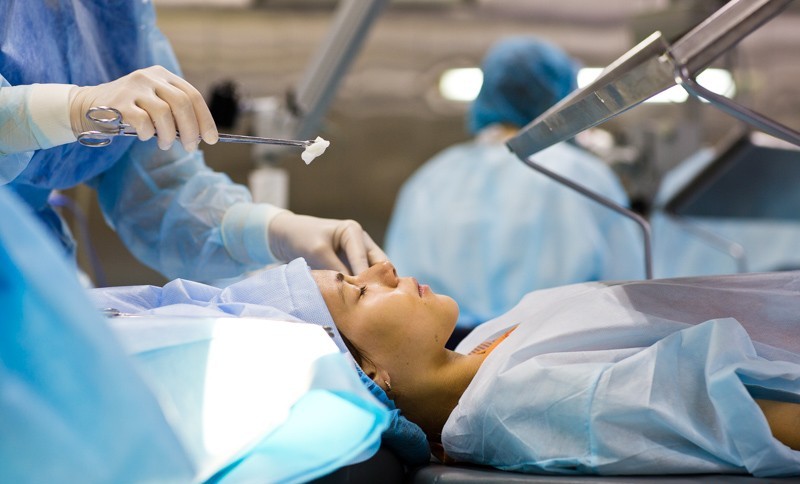 Поэтому перед операцией по удалению катаракты, рекомендуется пройти полное офтальмологическое обследование, которое поможет выявлению глаукомы. Далее назначаются препараты для снижения внутриглазного давления, а при необходимости может быть проведена операция для нормализации его цифр. После этого проведение факоэмульсификация катаракты станет возможным.
Поэтому перед операцией по удалению катаракты, рекомендуется пройти полное офтальмологическое обследование, которое поможет выявлению глаукомы. Далее назначаются препараты для снижения внутриглазного давления, а при необходимости может быть проведена операция для нормализации его цифр. После этого проведение факоэмульсификация катаракты станет возможным.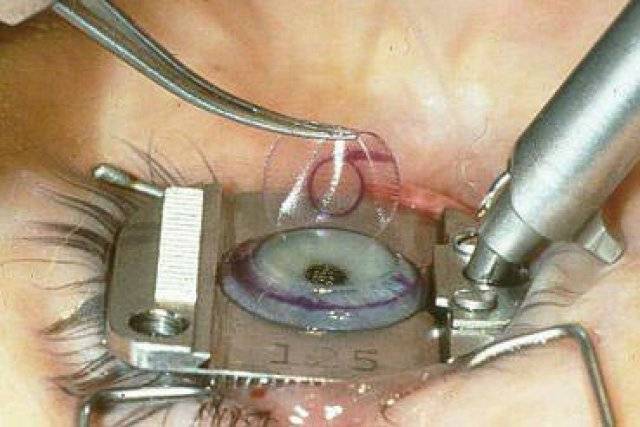 В спорных ситуациях, пациента отправляют на консультацию к кардиологу, неврологу и прочим врачам. После чего, выносится коллегиальное решение.
В спорных ситуациях, пациента отправляют на консультацию к кардиологу, неврологу и прочим врачам. После чего, выносится коллегиальное решение.

 Мойтесь только до уровня шеи
Мойтесь только до уровня шеи п.),
п.),
 Годна 1 месяц.
Годна 1 месяц. Даже с хорошим зрением на карте зрения некоторые пациенты не видят так хорошо в ситуациях с низким контрастом, например, ночью или в тумане, после лечения по сравнению с до лечения .
Даже с хорошим зрением на карте зрения некоторые пациенты не видят так хорошо в ситуациях с низким контрастом, например, ночью или в тумане, после лечения по сравнению с до лечения . Это состояние может быть постоянным. Может потребоваться интенсивная капельная терапия и использование заглушек или других процедур.
Это состояние может быть постоянным. Может потребоваться интенсивная капельная терапия и использование заглушек или других процедур. Это может привести к необходимости дополнительной операции и ухудшению зрения после LASIK.
Это может привести к необходимости дополнительной операции и ухудшению зрения после LASIK.