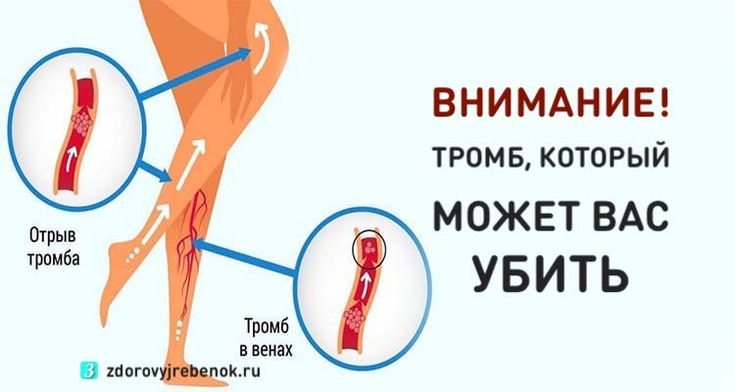
Как умирает человек когда отрывается тромб: Боюсь умереть от тромба. Что нужно знать
Блуждающий тромб: опасность для здоровья
21.10.2019
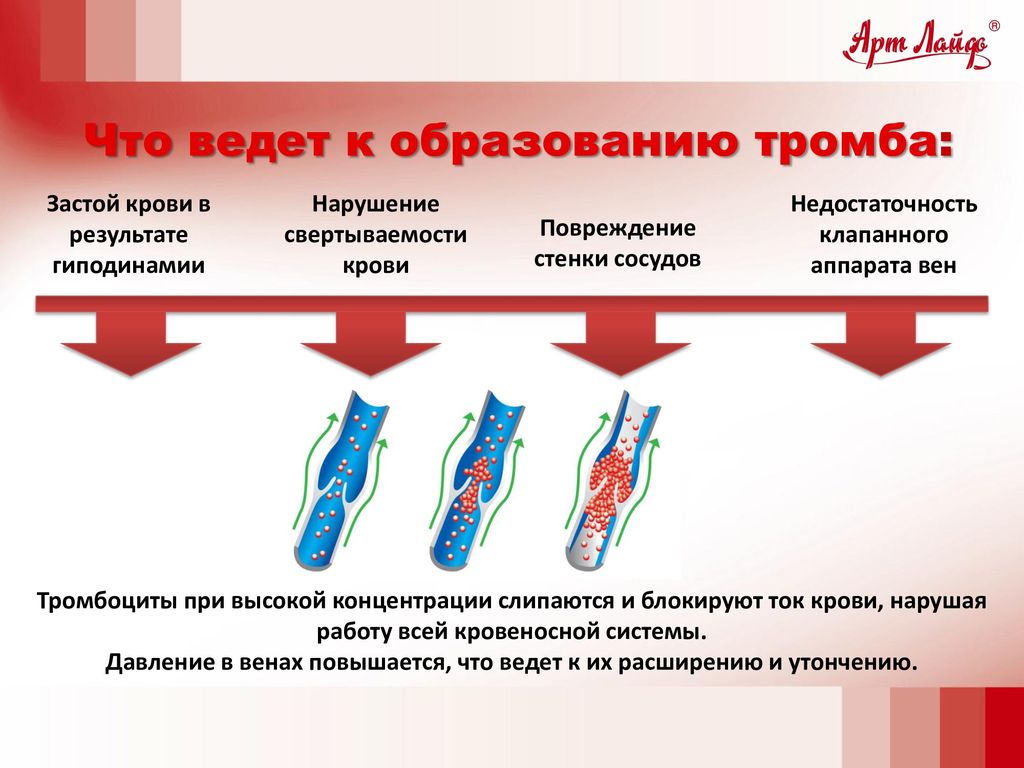
Если верить статистике, то блуждающие тромбы каждый год становятся причиной смерти более 9 миллионов людей. Причиной появления этих «убийц» в организме часто являются сами люди. Существуют вредные привычки, которые ускоряют их формирование. Необходимо избавиться от них, чтобы не стать жертвой возникновения тромба.
Жирная пища
Рацион, содержащий много жиров, повышает количество холестерина в крови. Он прилипает к стенкам сосудов в виде холестериновых бляшек и кровяных тромбов. В любой момент они могут оторваться и устремиться по кровеносному потоку. Это опасно для жизни человека. Поэтому вместе с жирными продуктами полезно употребить свежие овощи. Они снизят вредное действие от жира.
Малоподвижный образ жизни
Если человек мало двигается, на работу добирается на машине, на этаж поднимается на лифте, то холестерин на стенках сосудов оседает быстрее. Чтобы предотвратить оседание холестериновых бляшек, придётся двигаться хотя бы 40 минут 3 раза за неделю. Полезны вечерние прогулки, плавание и ходьба на лыжах.
Чтобы предотвратить оседание холестериновых бляшек, придётся двигаться хотя бы 40 минут 3 раза за неделю. Полезны вечерние прогулки, плавание и ходьба на лыжах.
Курение
Курение опасно для жизни, особенно после трапезы. Во время приёма пищи в кровь попадает много жира, а никотин активирует процесс их оседания на стенках сосудов. Если человек не может не курить, то ему необходимо хотя бы воздержаться от вредной привычки в первый час после еды.
Высокие каблуки
Женщины любят обувь на высоком каблуке. Однако они провоцируют варикозную болезнь. Она, в свою очередь, активируют рост тромбов. Не следует носить каблуки выше 4 см.
Опасность тромбов
Когда в сосудах формируются холестериновые бляшки, то к ним прилипает кровяной тромб. Когда он вырастает большим, то отрывается и «путешествует» по кровеносной системе. Когда тромб закупорит сосуд головного мозга, то случится инсульт. Если поразит сосуд сердца – инфаркт. Если кровяной тромб перекроет артерию в лёгких, то человек умирает. Врачи с помощью УЗИ обнаруживают разросшийся тромб, от которого может оторваться тромб. Тогда человека спасёт операция. Сердечно-сосудистый хирург вставляет в сосуд фильтр, который перехватывает опасный сгусток.
Если поразит сосуд сердца – инфаркт. Если кровяной тромб перекроет артерию в лёгких, то человек умирает. Врачи с помощью УЗИ обнаруживают разросшийся тромб, от которого может оторваться тромб. Тогда человека спасёт операция. Сердечно-сосудистый хирург вставляет в сосуд фильтр, который перехватывает опасный сгусток.
Полезные продукты для сосудов
Для укрепления сосудов разумно включать в рацион следующие продукты:
- нужна пища, содержащая витамин Е. Он повышает упругость и эластичность стенок сосудов, предотвращает оседания на них холестериновых бляшек. Этого витамина достаточно в яйцах, зеленом луке, печени, листовом салате, горохе и фасоли;
- также требуется больше кушать продукты с витамином С. Он укрепляет капилляры, разжижает кровь, а застой крови способствует тромбообразованию.
 Чтобы обогатить организм этим полезным элементом, придётся пить чай с шиповником и лимоном, есть капусту, сладкий перец, чеснок, апельсины и грейпфруты;
Чтобы обогатить организм этим полезным элементом, придётся пить чай с шиповником и лимоном, есть капусту, сладкий перец, чеснок, апельсины и грейпфруты; - необходимо включать в меню продукты с биофлавоноидами. Эти вещества могут рассасывать внутривенные тромбы. Для пополнения запаса этого уникального вещества нужно ежедневно кушать ягоды с фруктами красного цвета. Это яблоки, брусника, клюква и черешня.
Многие любят лакомиться жареной картошкой. Если нет сил от неё отказаться, то нужно хотя бы поменьше солить.
Кому грозит блуждающий тромб?
- Если человек много употребляет жареную и копчёную пищу, то появление у него тромба резко возрастает.
- Когда женщина страдает варикозом и она несколько лет использует противозачаточные средства, то риск появления тромба у неё повышается.
- Курение больше 5 сигарет в день, переломы костей также провоцируют появление формирование кровяных тромбов.

Ежедневные прогулки, употребление овощей и фруктов, отсутствие варикоза и курение сигарет исключит человека из числа жертв блуждающего тромба.
Опубликовано в Кардиология Премиум Клиник
Российские пациенты получили надежную защиту от тромбоза глубоких вен и тромбоэмболии легочной артерии
Главная > Новости > Российские пациенты получили надежную защиту от тромбоза глубоких вен и тромбоэмболии легочной артерии
В России одобрены новые показания для применения препарата Прадакса® компании «Берингер Ингельхайм» Несмотря на достижения в области лечения тромбоза глубоких вен (ТГВ) и тромбоэмболии легочной артерии (ТЭЛА), более 370 тысяч человек умирает в Европе от ТГВ и/или ТЭЛА каждый год. ТЭЛА, связанная с ТГВ, является основной причиной случаев предотвратимой госпитальной смерти1 Одобрение в России дополнительных показаний для применения препарата Прадакса® в дозировке 150 мг дважды в сутки обеспечит пациентов с ТГВ и ТЭЛА и их врачей удобным в применении лекарственным препаратом, уже имеющим обширный опыт практического применения в кардиологии и травматологии-ортопедии по другим показаниям. Препарат Прадакса® имеет наиболее обширный опыт клинических исследований у пациентов с ТГВ и ТЭЛА по сравнению с другими новыми пероральными антикоагулянтами2,3,4 В мировом масштабе обширный опыт, составляющий более двух миллионов пациенто-лет в течение пяти лет по уже зарегистрированным показаниям, ставит препарат Прадакса® на первое место среди новых пероральных антикоагулянтов5. Москва, Россия, 17 апреля 2014 года – Компания «Берингер Ингельхайм» сообщила о том, что антикоагулянт Прадакса® (дабигатрана этексилат) был одобрен в России для лечения острого тромбоза глубоких вен (ТГВ) и тромбоэмболии легочной артерии (ТЭЛА) и профилактики рецидивов ТГВ и ТЭЛА. Несмотря на достижения в области лечения ТГВ и ТЭЛА, только в США от легочной эмболии ежегодно умирает до 300 тысяч человек15 (). Более того, риск рецидива ТГВ или ТЭЛА увеличивается в геометрической прогрессии почти до 40% в течение первых 10 лет после первого эпизода заболевания.6 «ТГВ и ТЭЛА являются опасными заболеваниями и, во многих случаях, представляют собой реальную угрозу жизни пациента. Эффективность препарата Прадакса® в дозировке 150 мг дважды в сутки при неотложном лечении и профилактике ТГВ и ТЭЛА была доказана в ходе четырех клинических исследований с участием 9 732 пациентов. Было доказано, что препарат обладает благоприятным профилем безопасности и характеризуется меньшим риском возникновения кровотечений по сравнению с варфарином.2,7,8 «ТГВ и ТЭЛА могут оказать значительное влияние на жизнь пациентов и членов их семей, – отметил медицинский директор компании «Берингер Ингельхайм» Алексей Гурочкин. – Препарат Прадакса® был выпущен более пяти лет назад. В настоящее время он имеет наиболее обширный опыт клинических исследований в области ТГВ и ТЭЛА по сравнению с другими современными пероральными антикоагулянтами. Дозировка препарата Прадакса для применения по этим двум новым показаниям аналогична дозировке, используемой при фибрилляции предсердий. При неотложном лечении и профилактике рецидивов ТГВ и ТЭЛА препарат Pradaxa® в дозировке 150 мг дважды в сутки обеспечивает хорошую переносимость лечения. Быстрое начало действия (в течение 30 минут) позволяет с легкостью перевести пациентов с гепарина без какого-либо перекрытия.5 Последующее лечение пациентов упрощается, так как не существует необходимости в коррекции дозы препарата Прадакса® после его назначения.5 Четыре клинических исследования фазы III, результаты которых стали основой для одобрения новых показаний, были частью комплексной программы клинических исследований препарата Прадакса® RE-VOLUTION®, в ходе которой изучалось применение препарата по различным показаниям с участием более 40 000 пациентов. Препарат Прадакса® уже был одобрен и широко применяется врачами в России и других странах мира для профилактики инсульта и системной эмболии у пациентов с фибрилляцией предсердий неклапанной этиологии и первичной профилактики венозной тромбоэмболии у пациентов, подвергающихся плановым хирургическим операциям по эндопротезированию тазобедренного или коленного сустава. О ТГВ и ТЭЛА ТГВ и его потенциально смертельное острое осложнение ТЭЛА вместе называются венозными тромбоэмболическими осложнениями (ВТЭО). Венозный тромбоз представляет собой состояние, при котором в просвете вены формируется сгусток крови (тромб).1 Чаще всего он развивается в глубоких венах ног или таза и называется тромбозом глубоких вен. Эмболия возникает в том случае, если весь сгусток или его часть отрывается от участка формирования (оторвавшийся тромб называют эмболом) и перемещается по кровеносной системе. Легочной эмболией называют попадание тромба в артериальную систему легких. Легочная эмболия – одна из наиболее частых причин смерти.9 Согласно оценкам, более 750 000 эпизодов ТГВ или ТЭЛА ежегодно происходят в шести крупных странах Европейского Союза (Франция, Германия, Италия, Испания, Швеция и Великобритания).10:) Количественные показатели шести европейских стран показывают, что от осложнений венозного тромбоза погибает большее количество людей, чем от СПИДа, рака молочной железы, рака предстательной железы и автомобильных аварий вместе взятых. Помимо этого, у 60% людей с ТГВ в течение двух лет развивается посттромботическая болезнь (ПТБ), а у 4% людей с ТЭЛА развивается хроническая тромбоэмболическая легочная гипертензия.11,12 Учитывая распространенность и связанные с ней показатели заболеваемости, смертности и хронические осложнения, ТГВ и ТЭЛА представляют собой высокозатратные состояния, которые являются значительным бременем для российского здравоохранения. О дабигатрана этексилате (препарат Прадакса®) Дабигатрана этексилат, прямой ингибитор тромбина (ПИТ)13, был первым представителем нового поколения прямых пероральных антикоагулянтов, предназначенным для решения значительных неудовлетворенных потребностей в сфере предотвращения и лечения острых и хронических тромбоэмболических заболеваний. Мощное антитромботическое действие прямых ингибиторов тромбина достигается за счет специфичной блокады активности тромбина (как свободного, так и связанного с тромбом) – ключевого фермента, участвующего в образовании сгустка крови (тромба). О программе RE-VOLUTION® Программа клинических исследований RE-VOLUTION® включает в себя более 40 000 пациентов и охватывает исследования по профилактике инсульта при фибрилляции предсердий, первичной профилактики ТГВ, неотложному лечению ТГВ и ТЭЛА и вторичной профилактике ТГВ и ТЭЛА. Целью Программы клинических исследований по применению дабигатрана этексилата при ТГВ и ТЭЛА было сравнение дабигатрана этексилата с антагонистом витамина К варфарином в рамках общепринятых существующих стандартов лечения ТГВ и ТЭЛА. Стандартом первой линии терапии пациентов с ТГВ или ТЭЛА является парентеральная антикоагулянтная терапия инъекционным гепарином, после которой назначается пероральный антикоагулянт. О компании «Берингер Ингельхайм» Берингер Ингельхайм – это семейная фармацевтическая компания, основанная в 1885 году в городе Ингельхайм (Германия), где до сих пор расположена штаб-квартира компании. В настоящий момент «Берингер Ингельхайм» – одна из 20 лидирующих мировых фармацевтических компаний. Философия компании остается неизменной с момента ее основания и может быть сформулирована в одной фразе – «К созданию ценностей через инновации». Таким образом, приоритеты, которыми компания руководствуется в своей деятельности — это создание и производство инновационных лекарственных препаратов для людей и животных. Отличительные черты лекарств, создаваемых компанией – их безопасность и высокая эффективность. Объем продаж компании в 2012 году составил более 14,7 млрд. евро, что на 11,5% выше показателя 2011 года. 22,5% чистой выручки были реинвестированы в исследование и разработку новых лекарственных средств (R&D) — стратегическое направление деятельности компании. Для получения более подробной информации посетите www.boehringer-ingelheim.ru Пресс-релиз Ссылки Coalition to Prevent Deep Vein Thrombosis. KNOW HOW to Help Protect Against DVT. Schulman S. et al. Extended Use of Dabigatran, Warfarin or Placebo in Venous Thromboembolism. N Engl J Med. 2013;368:709–18. The EINSTEIN Investigators. Oral Rivaroxaban for Symptomatic Venous Thromboembolism. N Engl J Med 2010;363:2499–2510. Agnelli G, et al. Apixaban for Extended Treatment of Venous Thromboembolism. N Engl J Med 2013;368:699–708. Boehringer Ingelheim. Data on File. Prandoni P. et al. The risk of Recurrent Venous Thromboembolism after Discontinuing Anticoagulation in Patients with Acute Proximal Deep Vein Thrombosis or Pulmonary Embolism. A Prospective Cohort Study in 1,626 Patients. Haematologica. 2007;92(02):199–205. Schulman S. et al. Dabigatran versus Warfarin in the Treatment of Acute Venous Thromboembolism. N Engl J Med. 2009;361:2342–52. Schulman S. et al. A Randomized Trial of Dabigatran versus Warfarin in the Treatment of Acute Venous Thromboembolism (RE-COVER II). Centers for Disease Control. Are You at Risk for Deep Vein Thrombosis? Available at: www.cdc.gov/Features/Thrombosis/index.html Last accessed September 2013. Cohen AT. et al. Venous Thromboembolism (VTE) in Europe. Thromb Haemost. 2007;98:756–64 Ashrani AA. Incidence and Cost Burden of Post-Thrombotic Syndrome. J Thromb Thrombolysis. 2009;28:465–76. Pengo V. et al. Incidence of Chronic Thromboembolic Pulmonary Hypertension after Pulmonary Embolism. N Engl J Med. 2004;350:2257–64. Di Nisio M, et al. Direct Thrombin Inhibitors. N Engl J Med 2005;353:1028–40. Cohen AT et al. Thromb Haemost. 2007;98:756–64; А.И.Кириенко и авторы, Венозный тромбоз в практике терапевта и хирурга, 2012 Schulman 2013, EINSTEIN Investigators 2010, Agnelli 2013, Eliquis SmPC, Xarelto SmPC, Warfarin SmPC) [1] Инструкция по медицинскому применению лекарственного препарата Прадакса |
ISSN 2588-0519 (Print)
ISSN 2618-8473 (Online)
Что такое чрезмерное свертывание крови (гиперкоагуляция)?
Когда вы получаете порез или рану, ваше тело образует сгустки крови, утолщенную массу кровяной ткани, чтобы помочь остановить кровотечение. Белки в вашей крови, называемые фибринами, взаимодействуют с небольшими фрагментами клеток крови, называемыми тромбоцитами, для формирования сгустка. Это называется коагуляцией — процессом, который помогает организму при травме, поскольку замедляет потерю крови.
Белки в вашей крови, называемые фибринами, взаимодействуют с небольшими фрагментами клеток крови, называемыми тромбоцитами, для формирования сгустка. Это называется коагуляцией — процессом, который помогает организму при травме, поскольку замедляет потерю крови.
После того, как кровотечение остановилось и произошло заживление, организм должен расщепиться и удалить сгустки. Но иногда сгустки крови образуются слишком легко или не растворяются должным образом и перемещаются по телу, ограничивая или блокируя кровоток.
Это называется чрезмерной свертываемостью крови или гиперкоагуляцией и может быть очень опасным. В случае чрезмерного свертывания крови эти сгустки могут образовываться или перемещаться в артерии или вены головного мозга, сердца, почек, легких и конечностей, что, в свою очередь, может вызвать сердечный приступ, инсульт, повреждение органов тела или даже смерть.
Многие факторы могут вызывать чрезмерное свертывание крови, включая определенные заболевания и состояния, генетические мутации и лекарства. Эти причины делятся на две категории: приобрел и генетический .
Эти причины делятся на две категории: приобрел и генетический .
- Приобретенная означает, что чрезмерное свертывание крови было вызвано другим заболеванием или состоянием. Курение, избыточный вес и ожирение, беременность, использование противозачаточных таблеток или заместительной гормональной терапии, рак, длительный постельный режим, поездки на автомобиле или самолете — вот лишь несколько примеров.
- Генетический или наследственный источник повышенной свертываемости крови встречается реже и обычно возникает из-за генетических дефектов. Эти дефекты обычно встречаются в белках, необходимых для свертывания крови, а также могут возникать в веществах, которые задерживают или растворяют тромбы.
Приобретенный и генетический источники повышенной свертываемости крови не связаны между собой, но у человека могут быть и те, и другие.
Некоторые другие названия повышенной свертываемости крови:
- Гиперкоагуляционные расстройства или состояния
- Гиперкоагуляция
- Тромбоэмболические состояния
- Тромбофилия (название, используемое в основном для обозначения генетических заболеваний)
- Тромботические расстройства
Почему чрезмерное свертывание крови имеет значение
Перспективы и лечение повышенной свертываемости крови зависят от причины образования тромбов, их серьезности и того, насколько хорошо их можно контролировать.
Некоторые возможные эффекты тромбов включают:
- Инсульт — Инсульт может произойти, если тромб вызывает ограничение притока крови к мозгу. Если кровоток прекращается более чем на несколько минут, клетки мозга начинают умирать. Это повреждает части тела, которые контролируют клетки мозга. Инсульт может привести к необратимому повреждению головного мозга, длительной инвалидности, параличу (неспособности двигаться) или смерти.
- Сердечный приступ — Сгусток крови в коронарной артерии может привести к сердечному приступу. Сердечный приступ возникает, если блокируется приток крови к участку сердечной мышцы. Если кровоток не восстанавливается быстро, участок сердечной мышцы повреждается от недостатка кислорода и начинает отмирать. Это повреждение сердца может быть неочевидным или может вызвать серьезные или длительные проблемы, такие как сердечная недостаточность или аритмии.

- Почечная недостаточность — Сгусток крови в почках может привести к почечной недостаточности, когда почки больше не могут выводить жидкости и отходы из организма.
- Легочная эмболия — Если тромб попадает из глубокой вены тела в легкие, это называется легочной эмболией (ТЭЛА). ТЭЛА — это серьезное заболевание, которое может повредить ваши легкие и другие органы и вызвать низкий уровень кислорода в крови.
- Тромбоз глубоких вен — Сгусток крови в вене глубоко на руке или ноге может вызвать боль, отек, покраснение или повышение температуры в пораженной конечности, что может вызвать тромбоз глубоких вен (ТГВ). Сгустки ТГВ могут оторваться, попасть в легкие и вызвать ТЭЛА.
- Венозная тромбоэмболия (ВТЭ) — Вместе ТЭЛА и ТГВ составляют венозную тромбоэмболию.
- Болезнь периферических артерий (ЗПА) — ЗПА — это сужение периферических артерий, чаще всего артерий таза и ног.

- Проблемы, связанные с беременностью — Сгустки крови могут вызывать выкидыши, мертворождения и другие проблемы, связанные с беременностью, такие как преэклампсия, то есть высокое кровяное давление, возникающее во время беременности.
С помощью лекарств и постоянного ухода многие люди с повышенной свертываемостью крови могут успешно справиться с этим.
Написано редакцией Американской кардиологической ассоциации и проверено консультантами по науке и медицине. Ознакомьтесь с нашей редакционной политикой и персоналом.
Связанные статьи
Что такое заболевание периферических артерий (PAD)?
Легочная эмболия: причины, симптомы и лечение
Легочная эмболия представляет собой закупорку легочной артерии, которая снабжает кровью легкие. Это одно из самых распространенных сердечно-сосудистых заболеваний в США.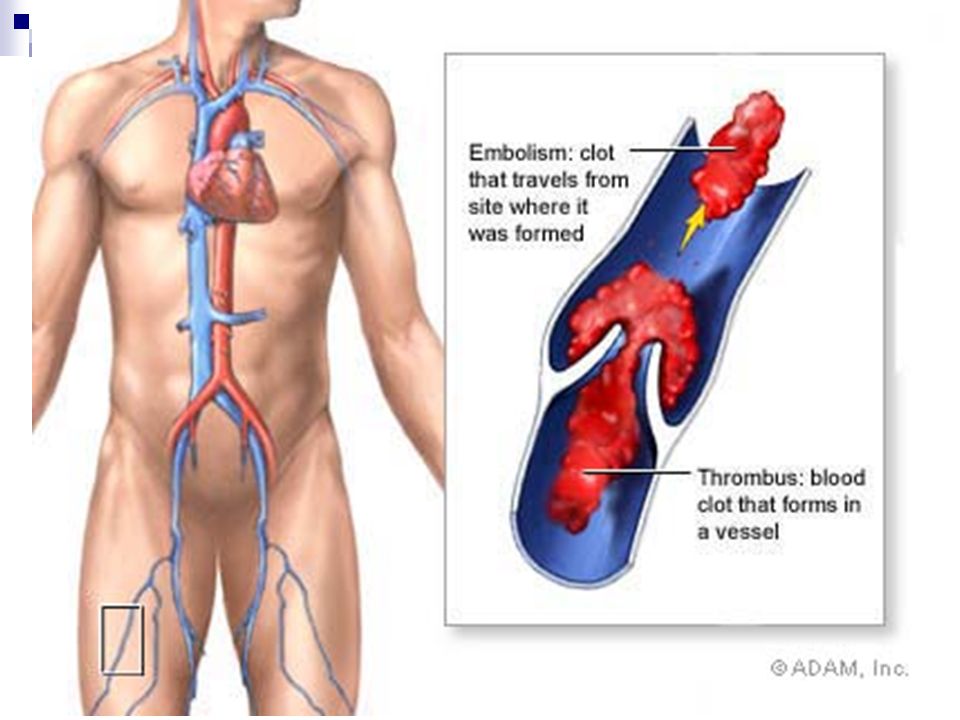
Легочная эмболия ежегодно поражает примерно 1 из 1000 человек в США.
Закупорка, обычно сгусток крови, препятствует доступу кислорода к тканям легких. Это означает, что это может быть опасно для жизни.
Слово «эмболия» происходит от греческого embolos, что означает «пробка» или «пробка».
При тромбоэмболии легочной артерии эмбол образуется в одной части тела, циркулирует по всему кровоснабжению, а затем блокирует ток крови по сосуду в другой части тела, а именно в легких.
Эмбол отличается от тромба тем, что образуется и остается в одном месте.
Поделиться на PinterestSharp, колющие боли в груди могут свидетельствовать о легочной эмболии.Симптомы легочной эмболии включают:
- боль в груди, острую, колющую боль, которая может усиливаться при дыхании
- учащенное или нерегулярное сердцебиение
- головокружение
- затруднение дыхания, которое может развиться внезапно или со временем
- учащенное дыхание
- кашель, обычно сухой, но возможно с кровью или кровью и слизью
Тяжелые симптомы требуют немедленной неотложной медицинской помощи.
Более тяжелые случаи могут привести к шоку, потере сознания, остановке сердца и смерти.
Поделиться на PinterestУпражнения — один из лучших способов предотвратить легочную эмболию.
Лечение эмболии направлено на:
- остановку роста тромба
- предотвращение образования новых тромбов
- разрушение или удаление любого существующего тромба
Антикоагулянты, такие как гепарин, эноксапарин или варфарин, обычно назначают для разжижения крови и предотвращения дальнейшего свертывания крови.
Люди, которым необходимы антикоагулянтные препараты, должны обращаться за лечением в службу управления антикоагулянтами, а не к лечащему врачу.
Также можно вводить препараты, разрушающие сгустки крови, называемые тромболитиками. Однако, но они несут высокий риск чрезмерного кровотечения. Тромболитики включают активазу, ретавазу и эминазу.
Если у пациента низкое артериальное давление, для повышения давления можно ввести дофамин.

Обычно пациенту приходится регулярно принимать лекарства в течение неопределенного периода времени, обычно не менее 3 месяцев.
Профилактика
Ряд мер может снизить риск легочной эмболии.
- Пациенты с высоким риском могут использовать антикоагулянты, такие как гепарин или варфарин.
- Возможна компрессия ног с использованием антиэмболических компрессионных чулок или пневматической компрессии. Надувной рукав, перчатка или ботинок удерживают пораженный участок и при необходимости увеличивают давление.
Методы компрессии предотвращают образование тромбов, нагнетая кровь в глубокие вены и уменьшая количество скапливающейся крови.
Другие способы снижения риска включают физическую активность, регулярные физические упражнения, здоровое питание и отказ от курения табака.
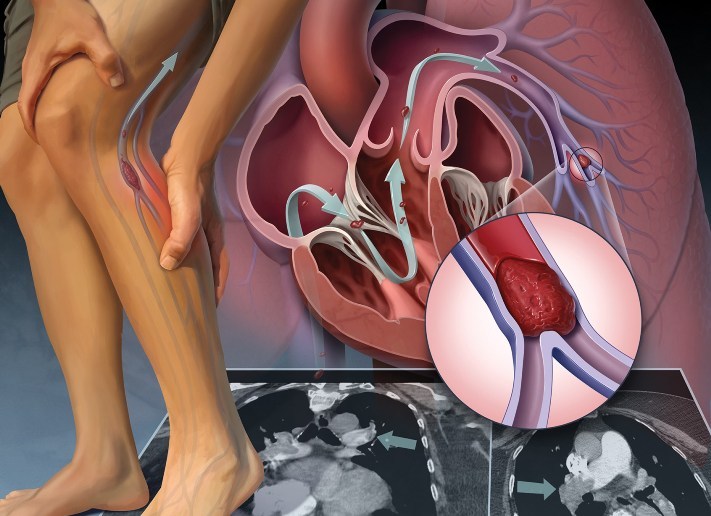
Поделиться на PinterestСгусток крови обычно образуется в руке или ноге, в конечном итоге ему удается вырваться на свободу, путешествуя по кровеносной системе.

Легочная эмболия возникает, когда эмбол, обычно кровяной сгусток, блокирует ток крови по артерии, питающей легкие.
В руке или ноге может образоваться сгусток крови, известный как тромбоз глубоких вен (ТГВ).
После этого он вырывается на свободу и движется по кровеносной системе к легким. Там он слишком велик, чтобы пройти через мелкие сосуды, поэтому образует закупорку.
Эта закупорка препятствует поступлению крови в часть легкого. Это приводит к тому, что пораженный участок легкого умирает из-за недостатка кислорода.
В редких случаях легочная эмболия может возникнуть в результате эмбола, образованного каплями жира, амниотической жидкостью или другими частицами, попавшими в кровоток.
Чтобы поставить диагноз, врач изучит историю болезни пациента и рассмотрит вероятность эмболии. Они проведут медицинский осмотр. Диагностика может быть сложной, поскольку другие состояния имеют схожие симптомы.
Тесты для диагностики тромбоэмболии легочной артерии включают:
- математическую модель, которая помогает врачу прогнозировать течение ТГВ и риск эмболии если он дает отрицательный результат
- легочное V/Q сканирование, два теста, которые анализируют вентиляцию и структурные свойства легких и дают меньше излучения, чем КТ
- компьютерная томография (КТ), которая может выявить аномалии в грудной клетке, головном мозге и других органах
- электрокардиограмма (ЭКГ) для записи электрической активности сердца
- исследование газов артериальной крови для измерения кислорода, углекислого газа и других газов в крови
- рентген грудной клетки для получения изображения сердца, легких и других внутренних органов
- УЗИ ног для измерения скорости кровотока и любых изменений
- магнитно-резонансная томография (МРТ), для получения подробных изображений внутренних структур
Риск развития легочной эмболии увеличивается с возрастом. Люди с состояниями или заболеваниями, повышающими риск свертывания крови, более склонны к развитию легочной эмболии.
Люди с состояниями или заболеваниями, повышающими риск свертывания крови, более склонны к развитию легочной эмболии.
Человек имеет более высокий риск легочной эмболии, если у него есть или был тромб в ноге или руке (ТГВ), или если у него была легочная эмболия в прошлом.
Продолжительные периоды постельного режима или бездействия увеличивают риск ТГВ и, следовательно, увеличивают риск легочной эмболии. Это может быть долгий перелет или автомобильная поездка.
Когда мы мало двигаемся, наша кровь скапливается в нижних частях тела. Если кровь движется меньше, чем обычно, с большей вероятностью образуется тромб.
Поврежденные кровеносные сосуды также увеличивают риск. Это может произойти из-за травмы или хирургического вмешательства. Если кровеносный сосуд поврежден, внутренняя часть кровеносного сосуда может сузиться, что увеличивает вероятность образования тромба.
Другие факторы риска включают некоторые виды рака, воспалительные заболевания кишечника, ожирение, кардиостимуляторы, катетеры в венах, беременность, добавки эстрогена, семейный анамнез тромбов и курение.

 Чтобы обогатить организм этим полезным элементом, придётся пить чай с шиповником и лимоном, есть капусту, сладкий перец, чеснок, апельсины и грейпфруты;
Чтобы обогатить организм этим полезным элементом, придётся пить чай с шиповником и лимоном, есть капусту, сладкий перец, чеснок, апельсины и грейпфруты;
 Почти каждый человек в определенных ситуациях может иметь риск венозного тромбоза, что находит отражение, например в том, что в России ежегодно регистрируется несколько десятков тысяч новых случаев заболевания. Более того, у человека, перенесшего венозный тромбоз, в течение всей жизни сохраняется высокий риск его повторного развития, что требует длительной, а иногда пожизненной лекарственной терапии. У нас, конечно, есть и сейчас препараты для лечения венозного тромбоза, но ряд их недостатков приводит к тому, что лишь 25% больных спустя несколько недель после развития заболевания получают адекватную терапию — говорит профессор, д.м.н., Золотухин Игорь Анатольевич. – Мы не можем недооценивать потребность в таких лекарственных средствах, как дабигатрана этексилат. Этот препарат отличает, во-первых, простота режимов дозирования и приема – это очень удобно и врачам и пациентам. Во-вторых, у дабигатрана есть клинически значимые преимущества перед препаратами предыдущего поколения, среди которых особо следует отметить снижение риска развития кровотечения.
Почти каждый человек в определенных ситуациях может иметь риск венозного тромбоза, что находит отражение, например в том, что в России ежегодно регистрируется несколько десятков тысяч новых случаев заболевания. Более того, у человека, перенесшего венозный тромбоз, в течение всей жизни сохраняется высокий риск его повторного развития, что требует длительной, а иногда пожизненной лекарственной терапии. У нас, конечно, есть и сейчас препараты для лечения венозного тромбоза, но ряд их недостатков приводит к тому, что лишь 25% больных спустя несколько недель после развития заболевания получают адекватную терапию — говорит профессор, д.м.н., Золотухин Игорь Анатольевич. – Мы не можем недооценивать потребность в таких лекарственных средствах, как дабигатрана этексилат. Этот препарат отличает, во-первых, простота режимов дозирования и приема – это очень удобно и врачам и пациентам. Во-вторых, у дабигатрана есть клинически значимые преимущества перед препаратами предыдущего поколения, среди которых особо следует отметить снижение риска развития кровотечения.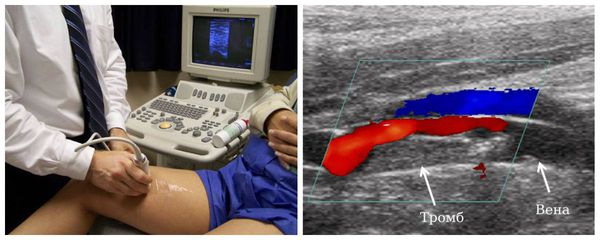
 В отношении ТГВ и ТЭЛА препарат Прадакса® является первым пероральным антикоагулянтом, не требующим коррекции дозы, что делает его очевидным препаратом выбора для пациентов, лечение которых было начато с гепарина16».
В отношении ТГВ и ТЭЛА препарат Прадакса® является первым пероральным антикоагулянтом, не требующим коррекции дозы, что делает его очевидным препаратом выбора для пациентов, лечение которых было начато с гепарина16».

 В отличие от антагонистов витамина К, которые действуют опосредованно через различные факторы свертывающей системы крови, дабигатрана этексилат обеспечивает эффективный, прогнозируемый и постоянный антикоагулянтный эффект благодаря низкому потенциалу взаимодействия с лекарственными препаратами и пищевыми продуктами без необходимости рутинного мониторинга параметров гемостаза и коррекции дозы.
В отличие от антагонистов витамина К, которые действуют опосредованно через различные факторы свертывающей системы крови, дабигатрана этексилат обеспечивает эффективный, прогнозируемый и постоянный антикоагулянтный эффект благодаря низкому потенциалу взаимодействия с лекарственными препаратами и пищевыми продуктами без необходимости рутинного мониторинга параметров гемостаза и коррекции дозы.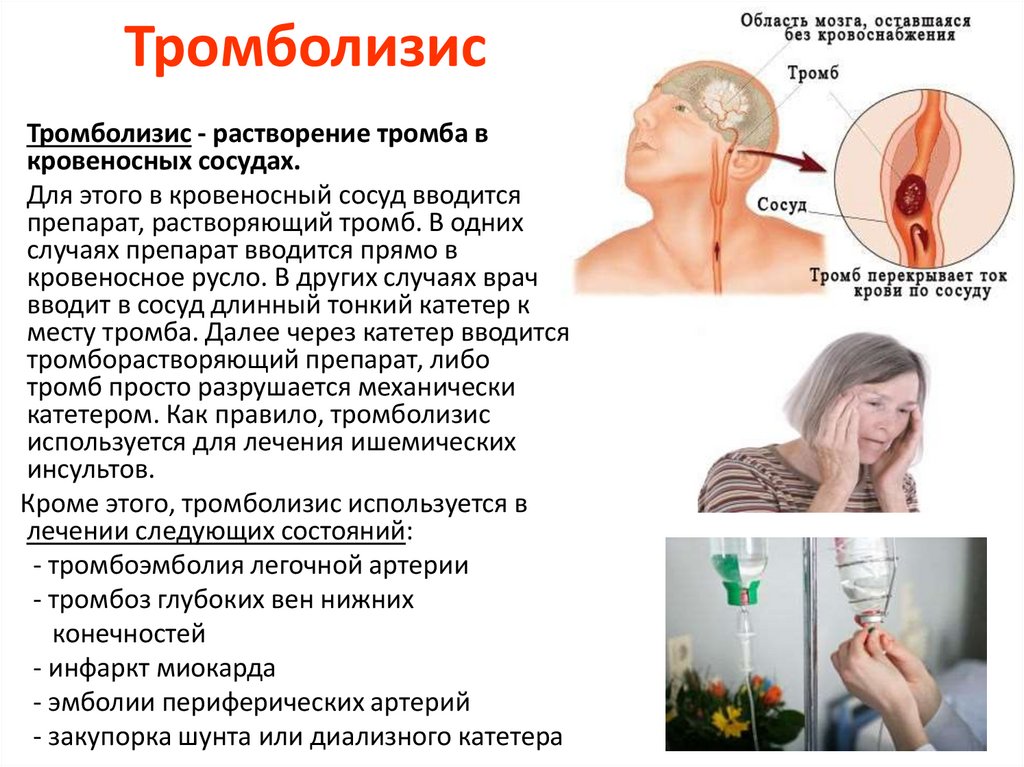 В ходе клинических исследований было доказано, что при таком лечении терапия дабигатрана этексилатом является не менее эффективной, чем существующий стандарт неотложного лечения ТГВ и ТЭЛА и профилактики рецидивов ТГВ и ТЭЛА. Согласно результатам всех трех клинических исследований, дабигатрана этексилат обладает преимуществами с точки зрения безопасности – более низкой частотой возникновения клинически значимых кровотечений (включая массивные кровотечения) и общей частотой возникновения кровотечений у пациентов, принимавших дабигатрана этексилат, по сравнению с пациентами, принимавшими варфарин2,4. Более того, результаты клинического исследования RE-SONATE™ показали 92-процентное снижение риска развития рецидива ТГВ или ТЭЛА у пациентов, принимавших препарат Прадакса®, по сравнению с пациентами, принимавшими плацебо2.
В ходе клинических исследований было доказано, что при таком лечении терапия дабигатрана этексилатом является не менее эффективной, чем существующий стандарт неотложного лечения ТГВ и ТЭЛА и профилактики рецидивов ТГВ и ТЭЛА. Согласно результатам всех трех клинических исследований, дабигатрана этексилат обладает преимуществами с точки зрения безопасности – более низкой частотой возникновения клинически значимых кровотечений (включая массивные кровотечения) и общей частотой возникновения кровотечений у пациентов, принимавших дабигатрана этексилат, по сравнению с пациентами, принимавшими варфарин2,4. Более того, результаты клинического исследования RE-SONATE™ показали 92-процентное снижение риска развития рецидива ТГВ или ТЭЛА у пациентов, принимавших препарат Прадакса®, по сравнению с пациентами, принимавшими плацебо2.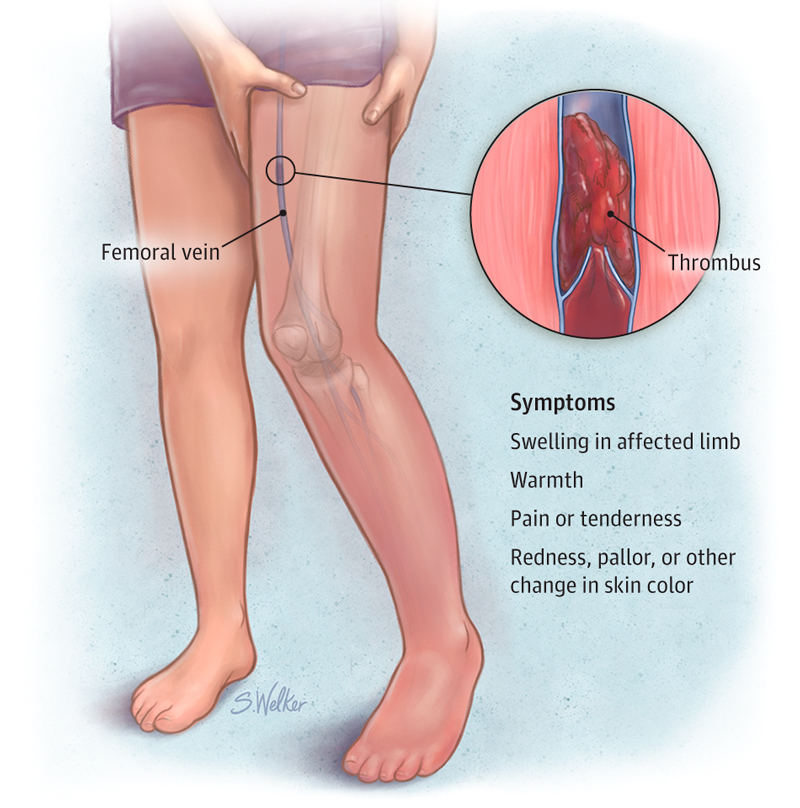
 Available at: http://www.preventdvt.org/docs/pdf/ProtectAgainstDVTConsumerBrochure.pdf Last accessed: September 2013.
Available at: http://www.preventdvt.org/docs/pdf/ProtectAgainstDVTConsumerBrochure.pdf Last accessed: September 2013.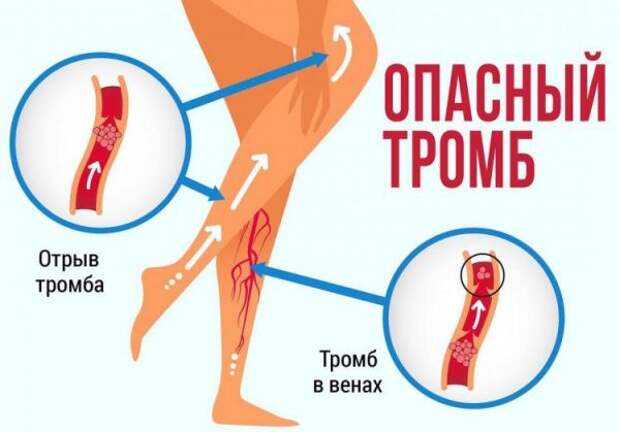 2011;118: Oral presentation from Session 332: Antithrombotic Therapy 1. Presented on 12 December at the American Society of Hematology (ASH) Annual Meeting 2011.
2011;118: Oral presentation from Session 332: Antithrombotic Therapy 1. Presented on 12 December at the American Society of Hematology (ASH) Annual Meeting 2011.