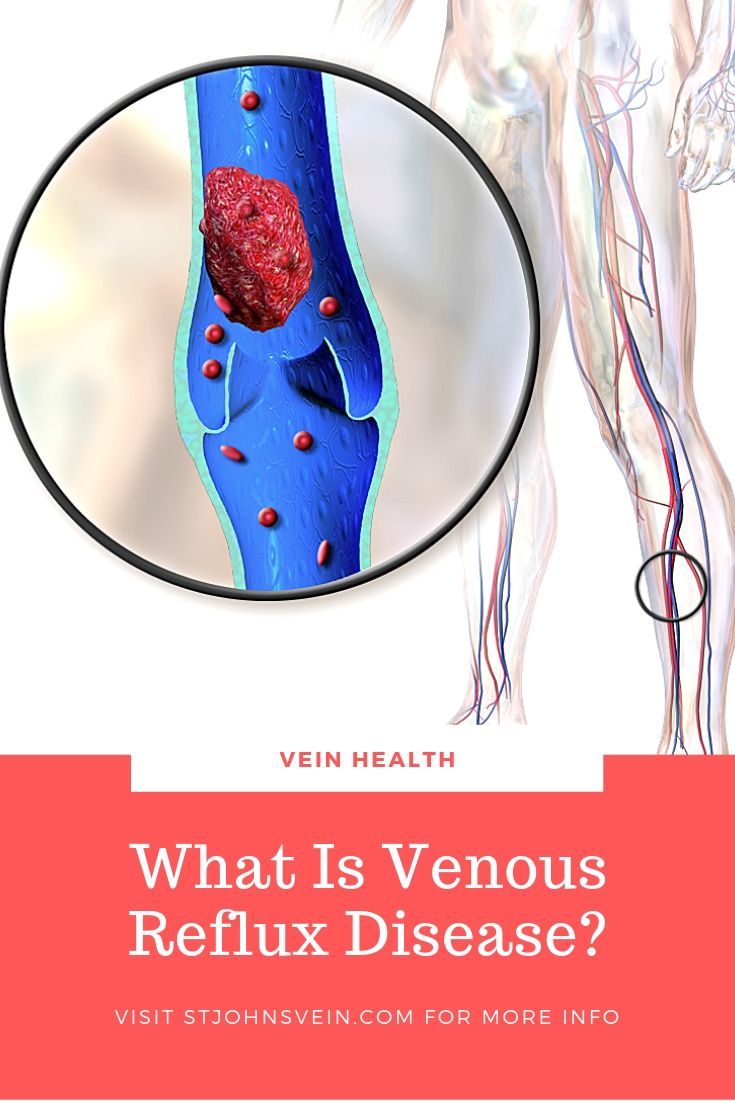
Как от тромба умирают: Отрыв тромба: причины, симптомы и последствия. Почему наступает смерть от тромба | e1.ru
Первые признаки возможной смерти из-за отрыва тромба у молодых людей описал кардиолог — LIVE24
17 января стало известно о смерти пензенской актрисы, педагога-хореографа театра эстрады «Провинция» Марины Рузавиной. Трагический случай вызвал широкий резонанс в СМи, который только усилился после обнародования причины смерти артистки. Так, стало известно, что 26-летеняя девушка ушла из жизни из-за оторвавшегося тромба.
Как сообщает газета ‘ВЗГЛЯД’, данный случай прокомментировал российский кардиолог, академик РАН Юрий Беленков. Специалист объяснил, что наиболее частой причиной оторвавшегося тромба у представительниц прекрасного пола является варикозное расширение вен таза или нижних конечностей. Что касается молодых мужчин, то в их случае «провокатором» выступает мерцательная аритмия.
По словам Беленкова, все остальные случаи, которые могут проявиться в раннем возрасте, чаще всего имеют генетическую природу и относятся к редким заболеваниям крови, клиническая картина которых подразумевает наличие повышенного тромбообразования.
Что касается конкретного случая Марины Рузавиной, тот здесь роковую роль сыграло длительное пережатие сосуда периферических вен. При этом молодые люди все же чаще погибают не из-за тромбоэмболии, а от разрыва аневризмы сосудов головного мозга.
— Для того, чтобы хоть как-то подстраховаться, нужно регулярно проходить обследования, — предупреждает кардиолог. — Если вы заметили, что у вас постоянно отекает одна нога, да еще и вены стали заметны, то нужно немедленно обратиться к врачу и пройти ультразвуковое обследование периферических поверхностей глубоких вен – такие манипуляции с наибольшей точностью позволят установить, существует в организме тромб или нет. В особо «запущенных» случаях устанавливают кава-фильтр, препятствующий прохождению тромба.
Всем молодым девушкам Юрий Беленков рекомендует регулярно проходить обследования. Делать это нужно даже в тех случаях, когда никаких явных симптомов в организме нет. Особенно важно следить за своим здоровьем накануне и вовремя беременности.
Что нужно знать о тромбоэмболии легочной артерии?
Версия для печатиТромбоэмболия легочной артерии (ТЭЛА) — это закупорка ее просвета тромбом, или реже, эмболом — «пробкой» другого состава, например, пузырьком воздуха, каплями жира или опухолевыми клетками. У наркоманов причиной может стать любое вещество, которое они вводят себе в вену, например, тальк.
Тромбоэмболия легочной артерии может развиться, когда фрагмент тромба из глубоких вен отрывается и оказывается с током крови в правых отделах сердца, и легочной артерии. Тромб закупоривает всю легочную артерию или одну из ее ветвей, что препятствует кровотоку к части легкого и вызывает ухудшение газообмена. Без лечения пораженный участок легкого погибает, и снижается доставка кислорода к жизненно важным органам, иногда даже развивается состояние, угрожающее жизни. Тромбы обычно образуются в глубоких венах ног, примерно в 90% случаев причиной ТЭЛА является тромб из подколенной вены, однако в 2-3% источником являются верхние конечности.
Факторы риска развития тромбоза глубоких вен — некоторые наследственные заболевания (дефициты факторов крови, препятствующих свертыванию), или провоцирующие факторы- например, тяжелые операции, травма, пожилой возраст, злокачественные опухоли, гиподинамия, курение, использование оральных контрацептивов, беременность. Диагностика венозных тромбоэмболий.
Очень часто тромбоз глубоких вен (ТГВ) протекает бессимптомно. В некоторых случаях пациент умирает от ТЭЛА внезапно, до того, как специалисты успевают принять какие-то меры. В одном исследовании, которое включало примерно 2400 протоколов вскрытия, обнаружилось, что ТЭЛА явилось причиной смерти примерно 10% стационарных больных, но только каждый пятый пациент имел симптомы тромбоза глубоких вен. Поэтому, в связи с низким уровнем диагностики тромбоза глубоких вен, необходим активный поиск симптомов этого заболевания, чтобы предупредить смертельную ТЭЛА, а именно:
- У пациента с тромбозом глубоких вен может быть отек, боль и чувство жара в одной ноге (обычно в области стопы), венозный застой и варикозное расширение вер, признаки хронической венозной недостаточности.
 Нужно обратить внимание на локальный отек, разницу в размере голени более 3 см, и ямки при надавливании пальцем (признак отека).
Нужно обратить внимание на локальный отек, разницу в размере голени более 3 см, и ямки при надавливании пальцем (признак отека). - При тромбоэмболии легочной артерии бывает одышка, кровохарканье, кашель, хрипы в легких, учащенное дыхание, чувство перебоев в сердце, тахикардия, головные боли, лихорадка. Может быть напряжение шейных вен, и выслушивается акцент второго тона и ритм галопа. При массивной ТЭЛА (когда поражается большой фрагмент легкого), у пациента развиваются гипотония, синкопальное состояние, тяжелая гипоксемия, или внезапная остановка сердца.
- Диагностика тромбоза глубоких вен или ТЭЛА должна включать в себя оценку факторов риска, клинические данные и результаты диагностических исследований.
- Объективное обследование при подозрении на тромбоз глубоких вен должно включать в себя осмотр нижних конечностей для выявления отека, покраснения, напряжения кожи . Однако даже массивный тромбоз вен ног может оказаться совершенно бессимптомным, а активная пальпация — спровоцировать смещение тромба и тромбоэмболию.

- Исследование крови на D-димер (продукт расщепления фибриногена, нормальное значение — до 500 нг/мл) позволяет исключить тромбоз глубоких вен — если результат отрицательный и пациент относится к группе низкого риска по тромбозу. Если у пациента средний или высокий клинический риск тромбоза глубоких вен и повышенный D-димер (более 50 нг/мл), то ему необходимо выполнить дуплексное ультразвуковое исследование вен нижних конечностей.
- Дуплексное ультразвуковое исследование для исключения тромбов в бедренной и подколенной венах позволяет с высокой точностью выявить проксимальный тромбоз глубоких вен. Если есть проблема в венах плюсны, то исследование будет менее точным и может дать ложноотрицательные результаты. УЗИ позволяет оценить проходимость вен и измерить скорость кровотока.
- Контрастная венография — это «золотой стандарт» диагностики тромбоза глубоких вен, однако это инвазивный метод, который сопровождается высокой лучевой нагрузкой.
 Данное исследование необходимо проводить при подозрении на тромбоз вен стопы и нижних отделов голени при сомнительных результатах ультразвукового исследования (6).
Данное исследование необходимо проводить при подозрении на тромбоз вен стопы и нижних отделов голени при сомнительных результатах ультразвукового исследования (6).
Диагностика тромбоэмболии легочной артерии
Диагностические исследования для выявления ТЭЛА позволяют подтвердить наличие этой патологии, определить степень ее тяжести, и провести дифференциальную диагностику с другими состояниями, сходными с ТЭЛА, например, с инфарктом миокарда, пневмонией и пневмотораксом. Если врач подозревает у больного массивную ТЭЛА, то необходимо экстренно начать лечение, а затем дообследовать. Типичные исследования в этом случае:
- Рентгенография органов грудной клетки, которая позволяет исключить наиболее распространенные заболевания. Но при ТЭЛА обычно никаких изменений вначале не прослеживается.
- ЭКГ у пациента с ТЭЛА может показать неспецифические изменения сегмента ST и зубца Т. Обычно ЭКГ важна для исключения сердечных причин симптоматики.

- Анализ газов артериальной крови отражает вентиляционно — перфузионные отношения(V˙/Q˙) — при ТЭЛА будет низкое парциальное давление кислорода в крови. Нормальный показатель V˙/Q˙ в 0.8 отражает процесс нормальной альвеолярной вентиляции в сочетании с нормальной перфузией, а при ТЭЛА перфузия по отношению к вентиляции, поэтому показатель начинает расти. Если у пациента имеется нестабильность гемодинамики на фоне ТЭЛА, то результаты газов артериальной крови могут выявить метаболический ацидоз.
- Отрицательный результат исследования D-димера позволяет исключить ТЭЛА, но положительный результат не подтверждает это состояние, так как D -димер повышается при многих других заболеваниях.
- Спиральная компьютерная томография легочной артерии позволяет подтвердить диагноз ТЭЛА, или исключить другие причины патологии органов грудной клетки, например, расслаивающуюся аневризму аорты. Однако, это исследование доступно не во всех лечебных учреждениях, или состояние пациента может быть слишком тяжелым для его выполнения (8,9).

Риск развития ТГВ после операций зависит от вида выполненного хирургического вмешательства, и наличия других факторов риска. Любые операции, после которых бывает длительная неподвижность пациента, например нейрохирургические, операции на крупных сосудах, абдоминальные вмешательства и ортопедические операции (протезирование суставов нижних конечностей) сопровождаются особенно высоким риском венозных тромбоэмболических осложнений (8,10).
Последнее руководство Американской ассоциации (ACCP) рекомендует всем стационарам разработать формальную стратегию профилактики тромбоза глубоких вен, которая включает компьютеризированную систему принятия решения, стандартные схемы учета факторов риска и профилактики, регулярный контроль соблюдения этой стратегии (11).
В руководстве сделан акцент на нежелательность применения аспирина для профилактики венозных тромбоэмболических осложнений во всех группах пациентов. Ранняя и частая активизация больных — это главный способ профилактики в группах низкого риска при общехирургических вмешательствах.
Лечение венозных тромбоэмболических осложнений.
Ранняя и частая активизация больных — это главный способ профилактики в группах низкого риска при общехирургических вмешательствах.
Лечение венозных тромбоэмболических осложнений.
Антикоагулянты, теплые компрессы и приподнятое положение больной конечности — вот первые меры помощи приТГВ. В соответствии с последними доказательными рекомендациями, раннее лечение острого ТГВ постельным режимом и антикоагулянтами должно быть по мере возможности заменено антикоагулянтами в сочетании с ранней активизацией больного.
Если у вашего пациента случилась ТЭЛА, то ему при малейших признаках дыхательной недостаточности потребуется оксигенотерапия. Этими признаками являются: учащенное дыхание, участие вспомогательных мышц в акте дыхания, низкая сатурация или сниженное парциальное давление кислорода при исследовании газов крови. Пациенту с тяжелой дыхательной недостаточностью может потребоваться интубация трахеи и перевод на ИВЛ. Также могут быть необходимы вмешательства, направленные на стабилизацию гемодинамики, инфузионная терапия и другие.
У пациента с ТЭЛА и нестабильной гемодинамикой и отсутствием тяжелого кровотечения, врач может принять решение о проведении фибринолитичекой (растворяющей тромбы) терапии, например — активатора тканевого плазминогена, урокиназы, или стрептокиназы. Экстренная эмболэктомия, которую выполняют кардиохирурги — это метод спасения жизни при массивной тромбоэмболии, когда фибринолитическая терапия неэффективна или категорически противопоказана.
Фильтр, который устанавливают в нижнюю полую вену (кава-фильтр) нужен для того, чтобы уловить тромбы и не дать им оказаться в легочной артерии. Новые модели кава-фильтрав являются съемными и их можно ставить на период особенно высокого риска тромбозов, или затем оставить, как постоянный фильтр (7,8). Фильтр рекомендуется устанавливать пациентам с подтвержденным венозными тромбоэмболическими осложнениями, у которых имеются серьезные проблемы с приемом полных доз антикоагулянтов ( например, пациенты с кровотечениями или после недавно выполненной нейрохирургической операции). Съемные фильтры можно использовать у пациентов со временными противопоказаниями к терапии антикоагулянтами, например, при травме (12).
Съемные фильтры можно использовать у пациентов со временными противопоказаниями к терапии антикоагулянтами, например, при травме (12).
Организация профилактики венозных тромбоэмболических осложнений
Всем стационарным больным необходимо проводить рутинную оценку риска венозных тромбоэмболических осложнений при поступлении. Затем врач назначает профилактику, если она необходима, а медицинская сестра выполняет эти назначения. Задачи медсестры — измерение окружности голени пациента для побора компрессионного трикотажа и обучение пациента использованию этого средства профилактики. Помните, что свободные компрессионные чулки неэффективны, а очень тугие — затрудняют кровоток.
Объясните пациенту важность механической профилактики тромбоэмболических осложнений, например, пневматической компрессии. Убедитесь в том, что пневматические устройства работают правильно и используются в соответствии с инструкцией. Необходимо поощрять раннюю активизацию пациентов после хирургических вмешательств. Когда пациент лежит в кровати или сидит в кресле, приподнимайте ему ноги для профилактики венозного застоя.
Когда пациент лежит в кровати или сидит в кресле, приподнимайте ему ноги для профилактики венозного застоя.
Для больных хирургического профиля, которым показана профилактика нефракционированными гепаринами, нужно учитывать исходное значение активированного частичного тромбопластинового времени (АЧТВ), уровни гематокрита, и тромбоцитов в крови. Эти лабораторные исследования повторяют с частотой, которая обозначена врачом в назначениях. Пациенты, которые получают постоянно гепарин, должны проходить исследование АЧТВ каждые 4 часа. Уровень тромбоцитов контролируют каждые 2-3 дня.
Если пациенту требуется долговременная терапия антикоагулянтами (варфарин), то их прием начинают на 4-5 сутки от начала терапии гепаринами. Гепарины отменяют тогда, когда международное нормализованное отношение (МНО) достигнет терапевтического диапазона 2.0-2.30, причем такой результат должен быть получен при двух последовательных измерениях с интервалом в 24 часа (9). Необходимо отслеживать симптомы внутреннего кровотечения у пациента — это могут быть синяки, кровь в кале или в моче, боль в животе, гипотония, тахикардия. При выполнении венепункций нужно накладывать давящую повязку, и не массировать место введения. Внутримышечные инъекции выполнять нежелательно! Всегда нужно держать наготове витамин К (антидот варфарина) и протамина сульфат (антидот гепарина), чтобы быстро купировать действие антикоагулянтов при кровотечении. Помните, что протамин сульфат категорически противопоказан пациентам с аллергией на рыбу!
При выполнении венепункций нужно накладывать давящую повязку, и не массировать место введения. Внутримышечные инъекции выполнять нежелательно! Всегда нужно держать наготове витамин К (антидот варфарина) и протамина сульфат (антидот гепарина), чтобы быстро купировать действие антикоагулянтов при кровотечении. Помните, что протамин сульфат категорически противопоказан пациентам с аллергией на рыбу!
Обучение пациента
Пациенту необходимо рассказать о причинах венозных тромбоэмболических осложнений, и о том, как их можно предупредить. Объясните, что нужно сразу обращаться к врачу, если появятся признаки и симптомы ТГВ (отек одной ноги, покраснение кожи, боль и чувство распирания в голени), или ТЭЛА (внезапно наступившая одышка, боль в грудной клетке и кровохарканье). Если пациент выписывается домой на терапии варфарином, нужно дать ему следующую информацию:
- Ограничить потребление продуктов, богатых витамином К, и если они употребляются постоянно, не менять их количество (турнепс, репа, листовой салат, зеленая горчица, шпинат, брюссельская капуста, брокколи, белокочанная капуста, цветная капуста, спаржа, соя), чтобы не повлиять на МНО и не повысить риск кровотечения или тромбоза.

- Соблюдать график проверок МНО, которые назначает врач, так как у варфарина очень узкое терапевтическое окно — при низком МНО есть риск тромбоза, а при более высоком, чем нужно — кровотечения.
- Обязательно советоваться с врачом или фармацевтом перед началом приема любых витаминов, лекарственных трав, БАД и новых лекарств. Например, жень-шень, гингко, имбирь, чеснок, китайские травы, ромашка, анис, фенхель, и арника в сочетании с варфарином существенно повышают риск кровотечения. Зверобой и зеленый чай могут снижать эффективность варфарина, а безрецептурные лекарства, содержащие аспирин, напроксен, ибупрофен или кетопрофен — увеличивают риск кровотечения при совместном приеме с варфарином.
- Ограничить употребление алкоголя, так как при его избытке повышается риск кровотечения.
- Сообщать любому медицинскому работнику о лечении варфарином, особенно при лечении зубов, выполнении лабораторных исследований и операций.

- Беречься от травм, использовать электрические бритвы и мягкие зубные щетки, избегать тяжелого и травмоопасного физического труда, контактных видов спорта и всегда пользоваться перчатками при работе в саду.
- Немедленно обращаться за медицинской помощью при возникновении симптомов кровотечения. Это может быть — кровотечение из носа или десен, моча красного или коричневого цвета, темный стул или кал с примесью крови, боль в животе (часто является единственным признаком внутреннего кровотечения), изменение уровня сознания (что может указывать на кровоизлияние в мозг), и тяжелая или невыносимая головная боль, слабость, головокружение. Лучше всего носить при себе информацию о приеме варфарина (например, вложить в паспорт выписку).
- Бросить курить, сбросить лишний вес, пить много воды (если это не противопоказано) и регулярно заниматься посильными физическими упражнениями, например, ходить около двух километров в день.
- Женщинам, у которых был ТГВ или ТЭЛА, противопоказаны оральные контрацептивы.

Длительные перелеты или поездки в автомобиле также могут привести к ТГВ или даже смертельным случаям ТЭЛА, возможно, по причине снижения содержания кислорода артериальной крови в сочетании с обезвоживанием и длительным нахождением в положении сидя. Хотя такие путешествия повышают риск ТГВ в 2-4 раза, этого недостаточно, чтобы назначать профилактику всем подряд. Однако, в руководствах имеются рекомендации — если человек летит в самолете или едет в машине более 8 часов, ему нужно одевать компрессионный трикотаж, пить воду и стараться шевелиться — вставать, ходить по салону самолета или делать остановки в пути, на худой конец, если не встать и не остановиться — шевелить ногами и не сидеть в одной позе (9).
Люди с факторами риска венозных тромбоэмболических осложнений, которым предстоят длительные перелеты, должны советоваться с врачом о мерах профилактики — применения компрессионного трикотажа или антикоагулянтов (прием аспирина для профилактики венозных тромбоэмболических осложнений сейчас считается нецелесообразным). При высоком риске таких осложнений рекомендуется компрессионный трикотаж с компрессией 15-30 мм РТ.ст. или однократное введение низкомолекулярного гепарина в дозе по весу за 2 часа до вылета (9).
При высоком риске таких осложнений рекомендуется компрессионный трикотаж с компрессией 15-30 мм РТ.ст. или однократное введение низкомолекулярного гепарина в дозе по весу за 2 часа до вылета (9).
Краткая информация для пациентов
Что происходит при ТГВ и ТЭЛА?
При тромбозе глубоких вен прекращается кровоток, но может довольно быстро развиваться обходное кровообращение. В результате этого у пациента может не быть симптомов тромбоза, или же они очень слабо выражены. Когда появляются жалобы и симптомы, в их основе лежит местное воспаление и недостаток кислорода в тканях, это зависит от уровня тромбоза — чем он выше, тем хуже. Осложнения — это развитие хронической венозной недостаточности, которая сопровождается болью, отеками, изменениями окрашивания кожи и язвами на больной ноге и тромбоэмболия легочной артерии (6). ТЭЛА — это острое прекращение кровотока в легочной артерии из-за тромбов. В этом случае нарушается легочный газообмен и развивается дыхательная недостаточность.
При массивной тромбоэмболии легочной артерии значительно увеличивается нагрузка на правый желудочек сердца, как из-за препятствия кровотока, так и из-за спазма сосудов легких. В самых тяжелых случаях наблюдается развитие острой сердечной недостаточности.
Оценка риска венозных тромбоэмболических осложнений у пациента
Для этого применяются различные балльные системы, которые позволяют оценить вероятность развития венозных тромбоэмболических осложнений у того или иного пациента. В целом, они основаны на наличии тромбоза или эмболии в анамнезе, онкологического заболевания, недавно перенесенного хирургического вмешательства, иммобилизации, и оценке возраста и частоты сердечных сокращений. В зависимости от типа и числа факторов риска, степень риска венозных тромбоэмболических осложнений у пациента может быть низкой, средней, высокой (9). На основании этого может быть назначено адекватное профилактическое лечение. Оптимально включать оценку риска венозных тромбоэмболических осложнений в обследование пациента медицинской сестрой при поступлении в стационар (10). Ниже приведена таблица, с помощью которой можно оценить риск венозных тромбоэмболических осложнений у больного.
Ниже приведена таблица, с помощью которой можно оценить риск венозных тромбоэмболических осложнений у больного.
Таблица. Профилактика тромбоэмболических осложнений в зависимости от уровня риска
|
Степень риска |
Риск ТГВ в отсутствие профилактики |
Предполагаемая профилактика |
|
Низкая (пациент может ходит, предстоит малая операция, терапевтические больные, которые могут ходить) |
Менее 10% |
Специфическая профилактика не показана, ранняя и активная мобилизация больного |
|
Умеренная (общехирургические операции, полостные гинекологические и урологические операции, терапевтические больные в тяжелом состоянии) |
10-40% |
Низкомолекулярные гепарины (НМГ) в рекомендованных дозах, низкие дозы нефракционированного гепарина 2-3 раза в сутки, или фондапарин |
|
Умеренная плюс риск кровотечения |
10-40% |
Механическая профилактика – прерывистая пневматическая компрессия, или компрессионный трикотаж по назначению врача |
|
Высокая (артропластика тазобедренного или коленного сустава, операции в связи с переломом бедра, пациенты с тяжелыми травмами или повреждениями спинного мозга) |
40-80% |
Низкомолекулярные гепарины в рекомендованных дозах, фондапарин, оральные антикоагулянты с поддержанием МНО в интервале от 2 до 3 |
|
Высокая плюс высокий риск кровотечения |
40-80% |
Механическая профилактика – прерывистая пневматическая компрессия, или компрессионный трикотаж по назначению врача |
Список литературы
- Qaseem A, Snow V, Barry P, et al. Current diagnosis of venous thromboembolism in primary care: a clinical practice guideline from the American Academy of Family Physicians and the American College of Physicians. Ann Intern Med. 2007;146(6):454-458.
- Pulmonary embolus. http://www.nlm.nih.gov/medlineplus/ency/article/000132.htm.
- Arnhjort T, Persson LM, Rosfors S, Ludwigs U, Lärfars G. Primary deep vein thrombosis in the upper limb: a retrospective study with emphasis on pathogenesis and late sequelae. Eur J Intern Med. 2007;18(4):304-308.
- Garg K. Acute pulmonary embolism (helical CT). http://www.emedicine.com/radio/topic582.htm.
- Michota F. Venous thromboembolism: epidemiology, characteristics, and consequences. Clin Cornerstone. 2005;7(4):8-15.
- Kyrle PA, Eichinger S. Deep vein thrombosis. Lancet. 2005;365(9465):1163-1174.
- Tapson VF. Acute pulmonary embolism. N Engl J Med. 2008;358(10):1037-1052.
- Sinclair DG. ICU management of pulmonary embolism. Anaesth Intensive Care Med. 2007;8(12):534-536.
- Geerts WH, Bergqvist D, Pineo GF, et al. Prevention of venous thromboembolism: American College of Chest Physicians evidence-based clinical practice guidelines (8th ed). Chest. 2008;133(6, suppl):381S-453S.
- Morrison R. Venous thromboembolism: scope of the problem and the nurse’s role in risk assessment and prevention. J Vasc Nurs. 2006;24(3):82-90.
- Hirsh J, Guyatt G, Albers GW, Harrington R, Schuenemann HJ. Antithrombotic and thrombolytic therapy: American College of Chest Physicians evidence-based clinical practice guidelines (8th ed). Chest. 2008;133(6, suppl):110S-112S.
- Jaffer AK, Brotman DJ. Prevention of venous thromboembolism after surgery. Clin Geriatr Med. 2008;24(4):625-639.
Фотоматериалы
Общее
Врач-пульмонолог рассказал, от чего именно умирает человек с коронавирусом
Академик РАН, врач-пульмонолог Александр Чучалин рассказал, что человек умирает не от коронавирусной инфекции, а от тех осложнений, которые она вызывает. По словам эксперта, причиной многих летальных исходов является диффузное поражение мелких сосудов легких, капилляров, вен, которые забиты тромбами. Такая картина, в конечном итоге, приводит к развитию у человека кислородного голодания, повреждению многих органов, в числе которых сердце, мозг, почки, печень. По словам Чучалина, к такому выводу пришли патологоанатомы Германии, Швейцарии, КНР.
Врач-пульмонолог рассказал о триаде признаков, свидетельствующих о тромбозе. Первый — это спазм сосудов, второй — поражение клеток, которые выстилают внутреннюю часть сосуда (эндотелиальные клетки), третий — медленный ток крови, который и приводит к образованию этих тромбов. Чучалин считает, что, исходя из таких симптомов, нужно составить новую парадигму лечения пациентов, которая более эффективно поможет бороться с тромбообразованием мелких сосудов легочной ткани.
Академик РАН в эфире телеканала «Россия 24» рассказал о лечении пациентов с коронавирусом термическим гелием. По его словам, у некоторых людей, находящихся в больнице, развивается тревожно-депрессивное состояние. Гелий имеет поразительное свойство — он снимает эти признаки, помогает человеку улыбнуться, ощутить постепенное выздоровление.
Александр Чучалин пояснил, почему искусственная вентиляция легких не всегда помогает человеку. По его словам, она может не оказать того действия, на которое рассчитывают врачи. По словам академика РАН, дыхательные пути человека могут быть свободными, а кровообращение нарушенным из-за тромбов. Такую проблему аппараты ИВЛ решить не могут.
По поводу продления режима самоизоляции врач-пульмонолог отметил, что страна обязательно выйдет из тяжелой пандемии. Те меры борьбы с коронавирусом, которые принимают правительство, президент — лучшие средства, поскольку для снижения уровня заболеваемости есть лишь один прием — карантин.
Загадки COVID-19: почему от коронавируса умирают молодые и здоровые мужчины? — Поиск
08.05.20
Когда коронавирус только появился в заголовках новостей, его называли «неизвестным видом пневмонии». Компьютерная томография действительно показывала изменения в легких, но обычные лекарства от пневмонии были неэффективными. Уровень кислорода в крови стремительно падал. И аппараты ИВЛ далеко не всегда помогали поддержать организм.
Может, анемия?
Тогда появилась версия, что это вовсе не пневмония, а анемия. Исследования китайских ученых подтверждают: у большинства тяжелых пациентов с COVID-19 существенно снижается уровень гемоглобина. Вирусолог Виктор Малеев в интервью «Поиску» рассказал, что коронавирус действительно способен поражать порфириновое ядро гемоглобина, содержащее железо. Именно гемоглобин отвечает за захват кислорода из легких. Таким пациентам действительно аппараты ИВЛ не помогут, им нужно подавать кислород прямо в кровь. Но о том, что коронавирус вызывает анемию, и речи быть не может.
«Вызвать анемию COVID-19 не сможет, просто-напросто не успеет. Распад эритроцитов в селезенке идет 120 дней, коронавирус развивается намного быстрее», – отметил ученый.
Или все-таки тромбоз?
В последнее время все чаще озвучивается еще одна теория. Главная причина всех тяжелых осложнений от COVID-19 – тромбоз, спровоцированный вирусом. Непосредственной причиной смерти первой женщины, скончавшейся от коронавируса в России, стал как раз оторвавшийся тромб. Тогда все посчитали, что к COVID-19 это не имеет отношения. Но, как оказалось, связь все-таки есть. В конце апреля в журнале The Lancet вышел материал по исследованиям китайских ученых. И они настаивают: коронавирус прежде всего опасен тем, что вызывает тромбоз. С ними согласны и итальянские медики. Они вообще предлагают переименовать COVID-19 и изменить протоколы лечения:
«Мы предлагаем в качестве нового названия COVID-19 использовать MicroCLOTS (микрососудистый синдром COVID-19 с обструктивным тромбоовоспалительным синдромом в легких). Мы предполагаем, что за альвеолярным вирусным повреждением следует воспалительная реакция и микрососудистый тромбоз легких».
Итальянцы настоятельно рекомендуют в терапии коронавирусных больных использовать антикоагулянты.
К такому же выводу пришел и врач-терапевт Первой Градской больницы им. Пирогова Василий Купрейчик. Изучая карты поступающих коронавирусных больных, он заметил интересную особенность.
«Стандартная терапия пациента с ковидом в наших реалиях предполагает использование плаквенила (противомалярийный), калетры (противовирусный), антибиотиков (против бактерий), жидкости. У ряда больных к терапии добавляется фраксипарин (антикоагулянт). Так вот, я обратил внимание, что, если больному “обогащают” эту схему клексаном (еще один антикоагулянт) – отмечается явная положительная динамика», – написал медик на своей странице в Фейсбуке.
По словам Купрейчика, после такой терапии тромбоцито- и лимфопения, снижаются маркеры воспаления, происходят положительные изменения на КТ легких. больной либо переводится из реанимации обратно в отделение, либо не попадает в ОРИТ.
В качестве дополнительного довода в пользу новой теории Купрейчик приводит результаты наблюдений патоморфолога Лилии Селивановой. Она занимается исследованием умерших пациентов с коронавирусом. По ее словам, у большинства из них были тромбы: в легочной артерии, в мелких венах, в коронарных артериях. И ни в одном случае не было бактериальной пневмонии. При этом около трети умерших – молодые накачанные мужчины. А ведь использование стероидов и гормона роста обычно провоцируют развитие тромбоза.
Интересно, что в миланском госпитале Сан Рафаэль уже отказались противовирусной калетры, противомалярийный плаквенил еще продолжают использовать, но положительного воздействия препарата не видят. Антибиотики, если не выявлен возбудитель и не доказано бактериальное поражение – не используют. То есть, по сути, лечат только антикоагулянтами. И весьма успешно.
Изменят ли протоколы лечения в России, станут ли антикоагулянты обязательными препаратами в ходе лечения коронавирусных больных, пока не известно. Минздрав РФ пока эту информацию порталу «Поиск» никак не прокомментировал. Ясно одно, новый вирус принёс человечеству много сюрпризов и, возможно, еще что-то оставил про запас.
ЧИТАЙТЕ ТАКЖЕ:
Мир ждут ещё 2 волны коронавируса
Утепляемся: до 31 мая в Москве понадобятся перчатки
Названа новая причина высокой смертности от коронавируса
Полина Прохорова
Тромбоэмболия легочной артерии (ТЭЛА) | Центр детской кардиологии и кардиохирургии
Тромбоэмболия легочной артерии (ТЭЛА) — закрытие просвета крупных, средних или малых ветвей легочной артерии тромбом, который образуется чаще всего в крупных венах нижних конечностей или таза. На сегодняшний день очень высокий процент людей, страдающих сердечно-сосудистыми заболеваниями, умирают именно вследствие развития тромбоэмболии легочной артерии. Достаточно часто ТЭЛА становится причиной смерти больных в послеоперационном периоде.
Симптомы
Симптомы легочной эмболии могут сильно отличаться, в зависимости от размера тромба и участка легкого что поражено, а так же имеющихся сопутствующих заболеваний легких или сердца.
Общие признаки и симптомы включают:
-Одышка. Этот симптом обычно появляется внезапно и всегда усиливается при нагрузке.
-Боль в груди. Боль усиливается когда вы глубоко дышите, кашляете, едите, или наклоняетесь. Боль усиливается при нагрузке, но не исчезает даже в состоянии покоя.
-Кашель. Кашель может сопровождаться кровавой мокротой .
Другие признаки и симптомы, которые могут возникнуть при легочной эмболии, включают:
-Бледность кожных покровов (цианоз)
-Лихорадка
-Чрезмерная потливость
-Быстрое или нерегулярное сердцебиение
-Головокружение
Когда обратиться к врачу?
Легочная эмболия может быть опасной для жизни. Немедленно обратитесь за медицинской помощью, если у вас возникает резкая одышка, боль в груди или кашель, который вызывает кровавую мокроту.
Причины
Закупорка легочной артерии может происходить тромбом, каплями жира костного мозга, воздухом, паразитами (аскаридами).
В большинстве случаев происходит поражение несколькими тромбами, но не обязательно одновременно. Части легких артерии которой блокируются тромбом теряют адекватный кровоток и могут омертветь. Это известно как инфаркт легкого. Это затрудняет доступ кислорода к тканям вашего тела.
Чаще всего ТЭЛА встречается при следующих заболеваниях:
- флебитах и тромбофлебитах нижних (реже верхних) конечностей, вен малого таза;
- новообразованиях различных органов;
- заболевания С.С.С. сопровождаются повышенным тромбообразования в системе легочной артерии (ишемическая болезнь сердца сердечные пороки ревматического происхождения, патологии сердца воспалительной и инфекционной природы, кардиомиопатии различного генеза)
- хирургических операциях, длительной иммобилизации конечностей, травмах.
Длительная Обездвиженость.
-Любое заболевание, которое длительное время после операции ограничивается постельным режимом делает вас более восприимчивыми к формированию тромбов. Когда нижние конечности находятся в горизонтальном положении в течение длительного периода, поток венозной крови замедляется и это может привести к тромбообразованию.
-Длительные поездки. Длительное пребывание в одном положении во время длительного путешествия также замедляет кровоток в нижних конечностях и способствует образованию тромбов.
Факторы риска
Курение приводит к повышенному тромбообразованию, особенно в сочетании с другими факторами риска.
Ожирение .Излишний вес увеличивает риск образования тромбов, особенно у женщин которые курят или имеют высокое артериальное давление.
Дополнительный эстроген. Эстроген в противозачаточных таблетках и гормональной заместительной терапии может увеличить коэффициент свертывания крови особенно если вы курите или имеете лишний вес.
Беременность.Плод ребенка создает давление на вены в тазу и может замедлять кровоток, что способствует тромбообразованию.
Осложнения
Легочная эмболия может быть опасной для жизни. Около трети людей с недиагностированной и нелеченной эмболией легких не выживают. Однако, когда состояние диагностируется и немедленно лечится, это число резко падает.
Легочная эмболия может привести к легочной гипертензии- это состояние, при котором артериальное давление в легких и в правой части сердца слишком высокое. Когда у вас есть препятствия в артериях внутри ваших легких, ваше сердце должно работать тяжелее, чтобы протолкнуть кровь через эти сосуды, что приводит к сердечной недостаточности.
Также возможны осложнения со стороны дыхательной системы, которые также могут привести к смерти.
Диагностика
Анализы крови
Анализ крови на D- димер. Высокие уровни D- димер могут свидетельствовать о повышенной вероятности образования сгустков крови, хотя другие факторы также могут вызвать высокий уровень D-димера .Анализы крови также позволяют измерить количество кислорода и углекислого газа в крови. Сгусток в кровеносном сосуде легких может снизить уровень кислорода в крови.
Рентген грудной клетки
Этот метод позволяет увидеть изображение вашего сердца и легких. Руководствуясь этими данными врач может с большей вероятность установить диагноз.
Ультразвуковое исследование
Ультразвуковое исследование сосудов, известное как дуплексная ультрасонография (устройство направляет ультразвуковые волны на сосуды, которые отражаются обратно в датчик и устройство формирует изображение с помощью компьютера) использует звуковые волны для обнаружения тромбов в нижних конечностях,которые являются часто причиной легочной эмболии.
Спиральная КТ (компьютерная томография)
Спиральная КТ метод исследования, при котором сканер вращается вокруг тела по спирали для создания 3-D изображений. Этот тип КТ может обнаружить аномалию внутри легочных артерий с большей точностью, чем обычная компьютерная томография. В некоторых случаях вводят внутривенно контрастный раствор для лучшей визуализации легочных вен.
Легочная ангиография
Данный метод дает возможность хорошо визуализировать кровоток в легочных артериях. Это самый точный способ диагностики эмболии легочных артерий. Но данный метод требует высокого мастерства, затратный и имеет определенный уровень осложнений. Поэтому легочную ангиографию используют когда другие диагностические методы не дают окончательного диагноза.
Легочная ангиография выполняется через гибкую трубку (катетер), которая вводится через подкожную пункцию сосуда на нижней конечности. Затем катетер вводят в сердце и в легочные артерии. В катетер вводят специальный краситель (рентгенконтрастный), что позволяет визуализировать кровоток в легочных артериях и обнаружить тромбы.
Одним из рисков этой процедуры является временное изменение сердечного ритма. Кроме того, краситель может вызвать повреждение почек у людей с пониженной функцией почек.
МРТ
Сканирование МРТ использует радиоволны и мощное магнитное поле для получения детальных изображений внутренних структур организма и легочных артерий в том числе. МРТ затратное исследования, поэтому обычно МРТ используют для беременных женщин (во избежание облучения плода) и людей с заболеваниями почек.
Лечение
Медикаментозное лечение:
Антикоагулянты — это препараты, предотвращающие образование тромбов.
Гепарин является наиболее часто используемым антикоагулянтом, который можно вводить внутривенно, или подкожно.
Новый класс антикоагулянтов, называемые оральными антикоагулянтами, был протестирован и одобрен для лечения венозной тромбоэмболии, включая эмболию легких. Эти лекарства быстро работают и имеют меньшее взаимодействие с другими лекарствами. Однако все антикоагулянты имеют побочные эффекты, чаще всего — это кровотечения.
Тромболитики- это препараты, лизируют (расщепляют) тромбы, которые уже образовались. Хотя тромбы обычно растворяются самостоятельно, существует необходимость как можно скорее их растворить чтобы они нанесли меньше вреда вашему организму. Поскольку эти препараты могут вызвать внезапное и сильное кровотечение, они, как правило, используются в опасных для жизни ситуациях.
Хирургическое лечение
Удаление тромба. Если тромб массивный и опасный для жизни его удаляют с помощью тонкой, гибкой трубки (катетера), который вводят через кожу, преимущественно через бедренную или внутреннюю яремную вену.В некоторых случаях существует необходимость удалить тромб хирургическим путем — через разрез на грудине.
Кава-фильтр. Кава-фильтры являются сетчатыми фильтрами различной конструкции, которые улавливают тромбы, которые оторвались от стенки вены, и предупреждают попадание их в легочную артерию. Кава-фильтр вводят в сосудистое русло с помощью зонда через кожу, преимущественно через бедренную или внутреннюю яремную вену.
Специализированное научно-практическое издания для ветеринарных врачей и студентов ветеринарных ВУЗов.
TogglerВыпуски журнала по годам
Контакты журналаvetpeterburg
Подпишись на новости Вы можете подписаться на нашу новостную рассылку.
Для этого нужно заполнить форму, указав ваш почтовый e-mail.
Рассылка осуществляется не более 5-6 раз в год.
Администрация сайта никогда ни при каких обстоятельствах не разглашает и не передает другим лицам данные о пользователях сайта.
Покупка бумажной версии Чтобы приобрести бумажную версию журнала необходимо оформить заказ и оплатить его онлайн.
Доставка выполняется Почтой России.
Стоимость экземпляра журнала указанна с учетом доставки.
По вопросам рассылки в другие странны обращайтесь к заместителю главного редактора: [email protected].
Предзаказ Доставка для клиник
Для ветеринарных клиник г. Санкт-Петербурга и Лен. области.
Доставка производится курьером на адрес клиники в количестве одного экземпляра.
Для оформления доставки необходимо заполнить форму. Подписка на доставку оформляется один раз и действует до тех пор, пока представитель вашей организации не подаст заявку на отмену доставки.
Оформить доставку
Всемирный день тромбоза По инициативе активистов Международного общества тромбоза и гемостаза в 2014 году Всемирная организация здравоохранения объявила о проведении первого Всемирного дня тромбоза, датой которого был назначен день 13 октября. Теперь мероприятие проводится ежегодно, так как тромбозы были и остаются проблемой для мировой медицины. Каждые 37 секунд в мире умирает один человек в результате осложнений вызванных тромбозами. По прогнозам экспертов ВОЗ в 2030 году количество смертей от сердечно-сосудистых заболеваний достигнет огромного значения — 24 млн. человек. Именно тромбозы составляют основу трех ведущих причин сердечно-сосудистой смертности: инфаркта, инсульта, тромбоэмболии. Результаты исследования, которое провело Международное общество тромбоза и гемостаза показали, что менее 50% взрослого населения слышали о тромбоэмболии легочной артерии и тромбозе глубоких вен нижних конечностей. При этом 44% респондентов не верят, что тромб нижних конечностей может оторваться и с током крови попасть в легкие, вызвать опасное для жизни состояние – тромбоэмболию легочной артерии. Большинство вообще не знают о том, что тромбоз можно и нужно предотвратить. Что же такое тромбоз? Тромбозом называют сосудистое заболевание, возникающее при перекрытии сосуда кровяным сгустком — тромбом, образующимся при нарушении свертываемости крови, и приводящему к нарушению нормального кровотока, что, в свою очередь, влечёт за собой огромное количество осложнений, вплоть до летального исхода. Пациентам с высоким риском тромбоза (протезированный клапан сердца, мерцательная аритмия, тромбоз глубоких вен, легочная тромбоэмболия и др.), необходимо постоянно находиться под контролем специалиста, регулярно делать анализы для определения свертываемости крови, постоянно принимать препараты, разжижающие кровь (антикоагулянты). Они снижают риск инсульта на 62–68% и на 26–33% уменьшают уровень смертности. В повседневной клинической практике врачи назначают анализы, определяющие скорость свертывания крови (протромбиновый индекс) или по современному МНО (международное нормализованное соотношение), отображающее состояние свертывающей системы. Что означает МНО? МНО (международное нормализованное отношение) – это важный лабораторный тест, который отражает соотношение показателей протромбированного времени пациента к показателям протромбинового времени здорового человека. Такая стандартизация показателей протромбина позволила врачам привести разные способы исследования состояния свертывающей системы крови к единому, всем понятному и общепринятому показателю. Этот лабораторный анализ дает стабильные результаты, которые одинаковы при выполнении теста в разных лабораториях. Тест МНО был одобрен различными международными организациями и экспертами Всемирной Организации Здравоохранения. Внедрение стандарта МНО позволило проводить эффективный контроль качества и безопасности терапии больных, которым назначаются препараты для разжижения крови (например, Варфарин, Синкумар, Финилин). Антикоагулянты назначаются при склонности к повышенному тромбообразованию, наблюдающемуся при многих патологиях: тромбоэмболические осложнения при коронарной недостаточности, инфаркт миокарда, пороки сердца, легочная эмболия, тромбоз, тромбофлебит и др. Повышение показателей МНО указывает на предрасположенность к кровотечениям, а их снижение говорит о возрастающем риске образования тромбов. Учитывая показатели МНО, доктор принимает решение о необходимости приёма и дозировках препаратов разжижающих кровь. К сожалению, далеко не все пациенты, которым это необходимо, регулярно измеряют свертываемость крови. Но во всемирный день тромбоза измерить этот показатель необходимо и не составит большого труда. В течение Всемирного дня тромбоза во многих городах пройдут акции, которые призваны обратить внимание на проблему своевременного контроля уровня свертываемости крови и все пациенты, принимающие непрямые антикоагулянты, смогут бесплатно измерить свертываемость крови (МНО), а также получить консультацию специалиста. Записаться на прием и получить информацию, нужно ли измерять МНО именно вам, можно по бесплатному телефону горячей линии 8-800-100-19-68 и на сайте mnoportal.ru Таким образом Всемирный день тромбоза призван повысить образовательный уровень специалистов и привлечь внимание населения к проблеме тромбозов, рассказать пациентам о болезни и показать, как важно вовремя диагностировать заболевание и своевременно проводить профилактику, чтобы в конечном итоге сохранить человеческие жизни. Кто подвержен риску тромбоза?
О других датах, заполняющих календарь медицинских событий, Вы можете узнать пройдя по ссылке ниже: |
Легочная эмболия — смертельный сгусток в легких • MyHeart
Что такое легочная эмболия?
Тромбоэмболия легочной артерии — это термин, обозначающий сгусток, застрявший в легком. Его часто называют просто ПЭ, что, конечно, сокращенно от тромбоэмболии легочной артерии. Сгусток, застрявший в легком, приводит к блокированию кровотока и может быть чрезвычайно опасным, если не лечить должным образом.
На myheart.net мы помогли миллионам людей с помощью наших статей и ответов.Теперь наши авторы информируют читателей о новейшей информации о сердечно-сосудистых заболеваниях через твиттер. Следите за сообщениями доктора Ахмеда в Twitter @MustafaAhmedMD
Подписаться @MustafaAhmedMD
На этом снимке показан сгусток, извлекаемый хирургическим путем из легочной артерии пациента с массивной тромбоэмболией легочной артерии.
Легочная эмболия — большое дело
Тромбоэмболия легочной артерии — большое дело, будучи одновременно обычным и опасным. Это обычное явление, когда в одних только США ежегодно регистрируется почти миллион случаев.Это опасно, поскольку почти четверть случаев тромбоэмболии легочной артерии проявляется в виде внезапной смерти, а до трети случаев тромбоэмболии легочной артерии в конечном итоге приводит к летальному исходу. Для тех, кто выжил после тромбоэмболии легочной артерии, существует вероятность снижения продолжительности жизни и развития осложнений, которые могут ухудшить качество жизни. По этой причине очень важно убедиться, что тромбоэмболия легочной артерии правильно диагностирована и правильно лечится, поскольку это может иметь решающее значение.
Эти образцы представляют собой сгусток, удаленный хирургическим путем из легочных артерий у пациента с массивной тромбоэмболией легочной артерии.
Как начинается легочная эмболия? — Все начинается с ТГВ, сгустка, образующегося в венах ноги
На самом деле все начинается с того, что в венах ног образуются сгустки, известные как ТГВ, сокращение от тромбоза глубоких вен. Уделим немного времени простому объяснению этого, чтобы мы могли лучше понять тромбоэмболию легочной артерии.
Каждый раз, когда сердце бьется, оно перекачивает кровь к телу по артериям. Кровь перекачивается с силой, и кровоток в этих артериях быстрый.По этой причине, если бы вы перерезали артерию, кровь хлынула бы быстро и яростно из-за высокого давления в артериях. Как только кровь достигнет органа-мишени, она должна вернуться в сердце, и это будет происходить через вены. Кровоток в венах намного медленнее при гораздо более низком давлении. Если бы вы перерезали одну из своих вен, кровь непременно вылилась бы, но, поскольку давление низкое, оно будет далеко не таким быстрым и сильным, как артериальное кровотечение. Фактически, при венозном кровотечении вы можете легко остановить кровоток, слегка надавив на кожу.При артериальном кровотечении необходимо оказать серьезное давление.
Так почему же возникают тромбы? Считается, что три вещи имеют решающее значение для образования сгустка. Во-первых, это то, что называется гиперкоагуляцией , , во-вторых, , структура потока, и в-третьих, , повреждение сосуда. Эти три вещи известны как триада Вирхова. Не волнуйтесь, все не так сложно, я объясню ниже.
Первым в триаде была гиперкоагуляция , это в основном означает, что по какой-то причине в крови с большей вероятностью образуются сгустки из-за изменений в химических веществах в ней.Эти химические вещества, известные как факторы свертывания, влияют на весь процесс образования сгустка. Проще говоря, они могут сделать кровь очень густой или супертонкой. Конечно, если кровь очень густая, вероятность образования сгустков возрастает. Некоторые лекарства, заболевания или генетические аномалии могут влиять на факторы свертывания и повышать вероятность густоты крови. Хорошим примером этого являются противозачаточные таблетки. Таким образом, эти таблетки являются общепризнанным фактором риска образования тромбов и тромбоэмболии легочной артерии.
Во-вторых, в триаде была схема потока . Если взять немного крови, налить ее в чашку и подождать минуту, кровь образует сгусток, потому что он не течет. Если взять одну и ту же кровь и вылить ее с крутого холма, она бы не свернулась, потому что она быстро движется. Факторам свертывания крови нужно время, чтобы сработать, а если кровь течет быстро, у них действительно нет времени. По этой причине сгусток с меньшей вероятностью образуется в артериях высокого давления и с гораздо большей вероятностью образуется в венах низкого давления.Каждый раз, когда вы встаете или идете, вы качаете кровь по венам. Если вы долго сидите неподвижно, кровоток будет намного медленнее и, конечно, с большей вероятностью образуются сгустки. Хорошие примеры — это действительно длительные перелеты на самолете или пациенты, которые перенесли операцию и какое-то время не могут вести активный образ жизни. Эти пациенты подвержены риску образования тромбов в венах и, следовательно, подвержены риску тромбоэмболии легочной артерии.
Третье и последнее — повреждение сосуда . Артерии и вены тела — это не просто безжизненные трубки, по которым течет кровь; они состоят из умных и всегда активных клеток, известных как эндотелий.Эти клетки могут ощущать все, от структуры кровотока до состава крови. Эти клетки могут выделять химические вещества и посылать сигналы, если они хотят, чтобы что-то произошло. Хороший пример — повреждение сосуда, вызывающее кровотечение. Клетки будут выделять химические вещества, которые притягивают клетки, которые могут образовывать сгусток, пытаясь остановить кровотечение. Когда клетки повреждены, они с большей вероятностью это сделают. По этой причине, если сосуды были повреждены в результате операции, или если кто-то упал или ударился по ноге, с большей вероятностью образовался сгусток.
Теперь вы должны хорошо понимать, что вызывает образование тромбов в венах, известных как ТГВ. Легочная эмболия обычно начинается с ТГВ. Мы только что говорили о триаде, состоящей из крови с большей вероятностью свертывания, замедленного кровотока и повреждения вены. Итак, как вы можете себе представить, идеальным кандидатом для развития тромба может быть человек, который лежит в постели после травмы ноги, неспособен выполнять большую активность, с таким заболеванием, как рак, приводящий к густой крови, а также принимает лекарства, которые приводят к более высокая вероятность образования сгустка.Это был бы почти идеальный шторм.
Возникает легочная эмболия — сгусток крови перемещается от вен ног к легкому, где он находится в ловушке
Мы уже говорили о сгустке, образующемся в венах ног. Этот сгусток называется ТГВ или тромбоз глубоких вен. Вены подобны магистрали, по которой кровь возвращается в легкие. Чтобы попасть в легкие, кровь должна пройти через правую часть сердца. Теперь давайте представим, что хороший большой сгусток крови, образовавшийся в ноге, вырывается.Он медленно возвращается вверх по венам тела, через правую часть сердца и попадает в легкие. Обычно, когда кровь достигает легких, это жидкая жидкость, которая может легко проходить через сосуды легких. Однако когда сгусток достигает легких, это большая структура, которая в основном просто застревает и известна как тромбоэмболия легочной артерии. Чем больше сгусток, тем больше вызванная закупорка. Иногда сгусток может быть настолько большим, что он попадает в главную артерию, которая выходит из правой части сердца, известной как главная легочная артерия.Если это произойдет, кровь вообще не сможет покинуть сердце из-за закупорки, и это почти неизбежно приведет к внезапной смерти. Это известно как массивная тромбоэмболия легочной артерии .
Серьезность тромбоэмболии легочной артерии зависит от напряжения, расположенного на правой стороне сердца
Легочная артерия выходит из правой части сердца и снабжает легкие кровью. Основная легочная артерия — это большой сосуд с быстрым течением, который выходит из сердца. Он разветвляется на левую и правую артерию среднего размера, а затем они, в свою очередь, разветвляются на более и более мелкие легочные артерии.Таким образом, легочные артерии становятся все меньше и меньше по мере удаления от сердца. Чем больше артерия, заблокированная тромбоэмболией легочной артерии, тем больше нагрузка на правую часть сердца. Чем сильнее нагрузка на правую часть сердца, тем хуже результат.
Почему это? Правая сторона сердца обычно попадает в крупную артерию, легочную артерию. Представьте себе большую тромбоэмболию легочной артерии, при которой сгусток блокирует эту артерию. Сердце должно перекачивать такое же количество крови, но через отверстие меньшего размера.Это означает, что сердце должно создавать более высокое давление. Если бы закупорка была достаточно большой, создаваемое давление было бы настолько высоким, что перегрузило бы правую часть сердца. Это приводит к выходу из строя правой камеры сердца, правого желудочка. Это известно как дисфункция правого желудочка . Последствия дисфункции правого желудочка могут включать фатальный сердечный ритм и развитие шока.
Также важно отметить, что кровоснабжение легких также прекращено.Это может привести к снижению содержания кислорода в крови, а также к отмиранию участков легких из-за отсутствия кровоснабжения, известному как инфаркт легкого.
Признаки и симптомы легочной эмболии
Наиболее частым симптомом тромбоэмболии легочной артерии является одышка, которая возникает довольно быстро как в состоянии покоя, так и при выполнении физических упражнений. Другие симптомы могут включать боль в груди, головокружение или обморок. У пациентов может быть недавний отек ноги или боль в ноге из-за сгустка, образовавшегося в ноге.
Диагностика легочной эмболии
Как только пациент поступает с признаками и симптомами, указывающими на тромбоэмболию легочной артерии, для подтверждения диагноза может быть проведен ряд тестов.
- Анализы крови — Может быть проведен тест, называемый D-димером, уровни которого будут повышены при наличии сгустка в организме. Анализы крови, указывающие на напряжение сердца, уровни тропонина и BNP могут быть повышены при тромбоэмболии легочной артерии
- КТ — КТ-сканирование, известное как КТ-ангиограмма, действительно лучший способ диагностировать тромбоэмболию легочной артерии.Он может предоставить информацию о размере, степени и местонахождении сгустка. Он также может предоставить информацию о сердечном перенапряжении.
- Ультразвуковое сканирование — Ультразвуковое сканирование ног может быть выполнено для поиска признаков сгустка в венах ноги.
- Эхокардиограмма — Это ультразвуковое сканирование сердца, которое может продемонстрировать признаки сердечного перенапряжения. Увеличенная или дисфункциональная правая сторона сердца свидетельствует о тромбоэмболии легочной артерии.
- ЭКГ-запись сердца — ЭКГ-запись показывает электрическую активность сердца и может демонстрировать учащенное сердцебиение, а также может указывать на правостороннее напряжение сердца.На ЭКГ также есть некоторые специфические паттерны, которые могут указывать на тромбоэмболию легочной артерии.
- V / Q-сканирование — это сканирование в ядерной медицине, которое ищет области легкого, которые не получают надлежащего кровоснабжения и, следовательно, могут быть затронуты тромбоэмболией легочной артерии.
- Легочная ангиограмма — это тест «золотой стандарт», при котором контрастный краситель вводится непосредственно в легочные артерии. Это можно сделать во время терапевтической процедуры, однако обычно это не делается в качестве первоначального теста, поскольку компьютерная томография теперь настолько точна.
Это эхокардиограмма, которая демонстрирует большое количество сгустка, плавающего в правой части сердца, когда он проходит по пути к легкому, где это приведет к тромбоэмболии легочной артерии.
Легочная ангиограмма, демонстрирующая огромный сгусток, застрявший в легочной артерии. Этот сгусток был настолько большим, что вызвал остановку сердца и потребовал срочного агрессивного лечения.
Еще одна легочная ангиограмма пациента с обширной тромбоэмболией легочной артерии.Контрастный краситель вводится в легкое там, где в артериях легкого видны большие участки сгустка.
Как определить серьезность легочной эмболии?
Удивительно, но не обязательно количество сгустка. Определение серьезности тромбоэмболии легочной артерии на самом деле сводится к одному: насколько сильно напрягается правая сторона сердца. Терминология, которую мы используем для тромбоэмболии легочной артерии, — «массивный», «субмассивный» или «низкий риск».
Массивная легочная эмболия
Массивная легочная эмболия — это событие с чрезвычайно высоким риском и настолько серьезное, насколько это возможно. Пациенты с массивной тромбоэмболией легочной артерии нестабильны и часто могут иметь внезапную сердечную смерть. Правая часть сердца будет серьезно нарушена, и будет трудно поддерживать кровяное давление. Пациенты будут в шоке. Пациенты этой категории часто настолько нестабильны, что нуждаются в лекарствах для поддержки сердца и могут нуждаться в установке дыхательной трубки.Эти пациенты с массивной тромбоэмболией легочной артерии имеют высокий риск внезапной смерти. Официальное определение массивной тромбоэмболии легочной артерии — это тромбоэмболия легочной артерии, непосредственно вызывающая кардиогенный шок с артериальным давлением <90 мм рт. Ст. Или падением артериального давления более чем на 40 пунктов. Пациенты с массивной тромбоэмболией легочной артерии подвержены высокому риску смерти. Лечение массивной тромбоэмболии легочной артерии должно быть агрессивным и неотложным.
Субмассивная легочная эмболия
Субмассивная тромбоэмболия легочной артерии означает, что хотя критерии массивной тромбоэмболии легочной артерии не выполняются, пациент может казаться относительно стабильным; все еще есть доказательства правосторонней дисфункции сердца.Хотя это не такой высокий риск, как у пациентов с массивной тромбоэмболией легочной артерии, это все же считается группой высокого риска с риском неблагоприятных исходов. Для определения субмассивной тромбоэмболии легочной артерии должны быть доказательства правосторонней дисфункции сердца. Это может включать в себя анализы крови, предполагающие правостороннее напряжение сердца (BNP, тропонин), изменения сердечного ритма, указывающие на правостороннее напряжение сердца (ЭКГ), и визуализацию, предполагающую увеличенное или слабое правое сердце (компьютерная томография, эхокардиограмма). Обычно у таких пациентов в легких имеется большое количество сгустка.Хотя к субмассивной тромбоэмболии легочной артерии следует отнестись очень серьезно, существует широкий диапазон степени тяжести, при этом некоторые субмассивные тромбоэмболии легочной артерии более серьезны, чем другие. Не всем с субмассивной тромбоэмболией легочной артерии потребуется агрессивное лечение, хотя важно выявлять тех, кто находится в группе высокого риска, и лечить их соответствующим образом.
Другая легочная эмболия
Большинство легочных эмболий попадает в эту группу. Несмотря на то, что диагноз тромбоэмболии легочной артерии установлен, нет никаких доказательств правосторонней дисфункции сердца, и пациенты считаются стабильными.Для тех, кого лечили должным образом, высока вероятность хорошего исхода. Как правило, чрезмерно агрессивное лечение у таких пациентов не играет роли, и основным методом лечения является прием препаратов, разжижающих кровь.
Лечение легочной эмболии
Лечение массивной легочной эмболии или субмассивной легочной эмболии высокого риска
Это неотложная медицинская помощь, требуется немедленное лечение. Есть несколько различных вариантов лечения. Часто выбор лечения зависит от того, что доступно в этом учреждении.
- Препараты, разрушающие сгустки крови — Наиболее традиционным вариантом является использование препаратов, разрушающих тромбы, известных как тромболитики, или сокращенно литики. Эти лекарства обычно вводятся через капельницу, и они попадают в сгусток, где они могут попытаться растворить сгусток. Основным недостатком этих лекарств является то, что существует значительный риск кровотечения, которое может быть опасным для жизни, например, кровотечения в головном мозге. Однако в целом считается, что риск лечения меньше, чем риск бездействия.К сожалению, часто возникают ситуации, когда риск приема этих препаратов, разрушающих сгустки крови, оказывается слишком высоким, например, у пациентов с известными кровотечениями или недавней операции.
- Операция на открытом сердце — Иногда, особенно при наличии очень большого количества тромбов или сгустков, которые, как известно, плавают внутри сердца, операция на открытом сердце может быть предпочтительным вариантом лечения. Сундук открывается, и сгусток извлекается. Обратной стороной этого подхода, конечно же, является риск операции на открытом сердце.Однако в большинстве случаев, когда это рассматривается, риски хирургического вмешательства меньше, чем риск отказа от лечения тромбоэмболии легочной артерии. Преимущество операции на открытом сердце заключается в том, что она позволяет немедленно стабилизировать ситуацию в случаях, когда пациенты очень нестабильны.
- Катетерная терапия — это самый современный вариант лечения. Тромбоэмболия легочной артерии лечится с помощью небольших трубок, которые обычно вводятся через вены ноги.Для лечения сгустка могут использоваться различные методы, и часто инъекции разрушающих сгусток лекарств вводятся непосредственно в легкие. Захватывающим недавним достижением является использование ультразвуковых трубок, которые вводятся в легкие и через которые используются микродозы лекарств, разрушающих тромбы. Преимущество этого заключается в гораздо более низком риске кровотечения по сравнению с традиционными дозами препаратов, разрушающих тромбы.
- ECMO — это сокращение от экстракорпоральной мембранной оксигенации.Это похоже на аппарат искусственного кровообращения, который можно использовать при лечении нестабильной тромбоэмболии легочной артерии. Это позволяет восстановить кровообращение в случае остановки сердца или серьезной дисфункции и гарантирует, что органы получают необходимую кровь. Также аппарат позволяет насыщать кровь кислородом в тех случаях, когда легкие не могут нормально функционировать. Короче говоря, ЭКМО может позволить стабилизировать нестабильную ситуацию, а также дать ей время для восстановления.
Это видео с флюороскопа 2 специальных трубок, известных как катетеры, которые проходят через вены ноги в артерии легких.Эти катетеры EKOS излучают ультразвуковые волны, которые делают лекарства, разрушающие тромбы, очень эффективными в малых дозах. Через эти катетеры медленно капают лекарства, разрушающие сгустки, которые растворяют сгусток легкого.
Большой сгусток легочной эмболии, удаленный хирургическим путем из легочной артерии у пациента с массивной тромбоэмболией легочной артерии.
Лечение легочной эмболии, не связанное с высоким риском — препараты для разжижения крови
Большинство легочных эмболий, поступающих в больницу, не являются массивными или субмассивными и относятся к категории с более низким риском.Основным средством лечения этих заболеваний являются разжижающие кровь препараты. Лекарства, разжижающие кровь, предотвращают увеличение сгустка и позволяют организму естественным образом разрушать сгустки. Пациенты должны будут продолжать принимать препараты для разжижения крови от 6 месяцев до пожизненного в зависимости от обстоятельств.
- Гепарин — Первоначально использовался гепарин. Это обычно используемый разжижитель крови, который обычно вводят в виде капель. Дозу гепарина можно отрегулировать по мере необходимости для обеспечения адекватного разжижения крови.Это может быть переведено на инъекционную форму гепарина, такую как ловенокс.
- Варфарин — это самый старый препарат, применяемый для разжижения крови. Это принимается в виде таблеток, и для разжижения крови требуется несколько дней. Его уровень контролируется анализом крови. Обратной стороной является то, что кровь требует периодического контроля, чтобы гарантировать, что уровни находятся в желаемом диапазоне, и существуют некоторые диетические ограничения.
- NOACs — сокращение от новых антикоагулянтов. К ним относятся Ривароксабан, Эликис, Прадакса, Савасья и другие.Они представлены в виде таблеток, и их преимущество состоит в том, что не требуется контроль уровня в крови.
Факторы риска развития венозных сгустков
Возраст — хорошо известный фактор риска. Чем старше человек, тем выше вероятность образования тромба. Простое пребывание в больнице — хорошо известный фактор риска. Другие факторы риска включают использование лекарств, таких как оральные противозачаточные таблетки, периоды иммобилизации, беременность, хирургическое вмешательство и рак.
Наследственные нарушения свертывания крови
Унаследованные нарушения свертывания крови — частая причина развития венозного тромба (венозного тромбоза), который может привести к тромбоэмболии легочной артерии.У пациентов с семейным анамнезом развития тромбов почти у половины пациентов обнаруживается наследственное нарушение свертывания крови. Часто это происходит из-за неисправности или мутации определенных факторов свертывания крови. К ним относятся дефицит антитромбина, протеина C и его кофакторного протеина S. Другой относительно распространенной проблемой является резистентность к активированному протеину C, вызванная фактором V Лейдена. Наличие этих нарушений в сочетании с другими факторами риска, такими как неподвижность или травма, представляет собой особенно опасное сочетание.
Заболевания крови
Развитие определенных состояний также может предрасполагать к развитию тромбов и, следовательно, к развитию тромбоэмболии легочной артерии. Они могут включать антифосфолипидный синдром. Среди других состояний — полицитемия, пароксизмальная ночная гемоглобинурия и эссенциальный тромбоцитоз. Наличие этих нарушений в сочетании с другими факторами риска, такими как неподвижность или травма, представляет собой особенно опасное сочетание, вызывающее сгусток вен и тромбоэмболию легочной артерии.
4.89 / 5 (1,514)Комментарии предназначены исключительно для информационных целей и не предназначены для замены профессиональных медицинских консультаций, диагностики или лечения. Всегда обращайтесь за советом к своему врачу или другому квалифицированному поставщику медицинских услуг по любым вопросам, которые могут у вас возникнуть относительно состояния здоровья. Заявление об ограничении ответственности
Что такое тромбоэмболия легочной артерии? Беременная влиятельная женщина Эмили Митчелл умерла от тромба в легких
Внезапная смерть Эмили Митчелл, 36-летнего блоггера по вопросам воспитания детей и влиятельного лица, показывает, насколько смертельными и незаметными могут быть сгустки крови — особенно для будущих мам.
По данным Центров по контролю и профилактике заболеваний, тромбоэмболия легочной артерии, в которой виноват Митчелл, является основной причиной смерти женщин во время беременности или сразу после рождения ребенка.
Митчелл была примерно на 16 неделе беременности своим пятым ребенком, который также умер незадолго до Рождества. Утром 22 декабря мама «пила утренний кофе и тосты, когда внезапно перестала отвечать», и попытки реанимировать ее не увенчались успехом, согласно странице по сбору средств для семьи.
Что такое тромбоэмболия легочной артерии?
Это внезапная закупорка легочной артерии, которая обычно возникает, когда сгусток крови, образовавшийся в ноге или руке, называемый тромбозом глубоких вен, вырывается и перемещается по кровотоку в легкие, отметили в Национальном институте здравоохранения.
Если сгусток небольшой, люди могут выздороветь с немедленной медицинской помощью, но могут пострадать легкие, добавил CDC. Большой сгусток, препятствующий попаданию крови в легкие, фатален.
По оценкам, ежегодно от этого заболевания умирает до 100 000 американцев, четверть из которых внезапно умирают без каких-либо предшествующих предупреждающих знаков. Корреспондент NBC Дэвид Блум умер от тромбоэмболии легочной артерии, освещая войну в Ираке, 6 апреля 2003 года.
Кто находится в опасности?
У любого человека могут образоваться сгустки крови в глубокой вене голени, бедра, таза или руки — и, следовательно, получить эмболию легочной артерии — но некоторые факторы повышают риск.
К ним относятся:
Длительное бездействие: Путешественники, совершающие длительные перелеты, часто слышат о риске тромбоза глубоких вен, но находятся в постельном режиме после операции, накладывают гипс на ногу или даже сидят со скрещенными ногами. ноги на долгое время тоже могут быть фактором.
Повреждение вены: Это может произойти во время операции, автомобильной аварии или когда человек сломает кость.
Беременность и роды: По данным CDC, естественные изменения, происходящие в организме женщины, в пять раз увеличивают риск образования тромбов. Растущий ребенок означает, что у беременной женщины может меньше притока крови к ногам. Ее кровь легче свертывается, чтобы уменьшить сильное кровотечение во время родов. Риск является самым высоким — 100-кратным — в первую неделю после рождения ребенка, отмечает Национальный альянс по изучению сгустков крови, некоммерческая организация, занимающаяся профилактикой и ранней диагностикой сгустков крови.
Связанные
Повышенный уровень эстрогена : Помимо беременности, это может быть вызвано приемом противозачаточных таблеток и заместительной гормональной терапией.
Некоторые хронические болезни : болезни сердца, болезни легких, рак и их лечение, а также воспалительные заболевания кишечника.
Другие факторы: Пожилой возраст, ожирение, семейный анамнез ТГВ и наследственные нарушения свертывания крови.
Каковы симптомы?
По данным CDC, около половины людей, у которых развивается тромбоз глубоких вен, вообще не имеют никаких предупреждающих знаков.Если есть симптомы, на ноге или руке со сгустком крови внутри будет:
- опухоль
- боль или болезненность, не вызванные травмой
- покраснение кожи.
Предупреждающие признаки тромбоэмболии легочной артерии требуют немедленной медицинской помощи и включают:
- затрудненное дыхание
- учащенное сердцебиение или нерегулярное сердцебиение
- боль или дискомфорт в груди, которые обычно усиливаются при глубоком вдохе или кашле
- кашле кровь
- очень низкое артериальное давление, головокружение или обмороки.
Сопутствующие
Как лечится тромбоэмболия легочной артерии?
Препараты, известные как тромболитики, могут растворять опасный для жизни сгусток крови. Могут быть назначены антикоагулянты или антикоагулянты, чтобы предотвратить образование большего количества тромбов.
Врачи также могут разбить сгусток с помощью катетера, который продевают через тело и направляют к месту закупорки.
Связанные
Как предотвратить образование тромбов:
Перемещение является ключевым моментом. При длительном сидении вставайте и ходите как можно чаще — не реже, чем каждые два часа.Поддерживайте движение крови даже в сидячем положении в длительных поездках или на работе, выполняя такие упражнения, как подъем и опускание пальцев ног, а также напряжение и расслабление мышц ног.
Передвигайтесь как можно скорее после операции или постельного режима.
Если у вас есть риск образования тромбов, посоветуйтесь со своим врачом по поводу использования компрессионных чулок или приема антикоагулянтов.
Беременным женщинам следует сообщить своему врачу, если у них или у кого-либо из членов их семьи когда-либо был тромб.
A. PawlowskiA. Pawlowski — СЕГОДНЯ старший редактор, специализирующийся на новостях и особенностях здравоохранения. Ранее она была писателем, продюсером и редактором CNN.
Тромбоз глубоких вен и тромбоэмболия легочной артерии
Сгустки крови представляют серьезную проблему для общественного здравоохранения. Чтобы предотвратить осложнения, важно знать симптомы тромбов и уметь их как можно быстрее идентифицировать.
Когда кровь сворачивается, она превращается из жидкости в гель, который не дает ей течь.Это важно для предотвращения потери крови, когда кто-то получает порез или царапину.
Свертывание — жизненно важный механизм, предотвращающий повреждение организма. Без свертывания крови порезы будут продолжать кровоточить, а небольшие утечки во внутренних кровеносных сосудах могут вызвать серьезные проблемы.
Однако, когда что-то нарушает нормальную работу систем организма, могут образовываться тромбы и вызывать проблемы со здоровьем. Два основных типа вен — тромбоз глубоких вен (ТГВ) и тромбоэмболия легочной артерии.
Сгустки крови — серьезная проблема для общественного здравоохранения.По данным Центров по контролю и профилактике заболеваний (CDC), в Соединенных Штатах ежегодно от тромбов умирает до 100 000 человек.
В этой статье рассматриваются типы тромбов, их симптомы и некоторые варианты лечения.
Сгустки крови могут вызывать целый ряд различных заболеваний в зависимости от того, где они перемещаются в организме.
Сгустки крови, образующиеся в вене, могут привести к ТГВ или тромбоэмболии легочной артерии. ТГВ характеризуется сгустком крови в глубокой вене — обычно в ноге, тазу или руке.При тромбоэмболии легочной артерии сгусток крови переместился из глубокой вены в легкое.
Сгусток крови в легких также может возникнуть у людей без ТГВ, и не у всех людей с ТГВ разовьется эмболия.
Когда сгустки крови образуются непосредственно в артериях, могут произойти два основных медицинских события: сердечный приступ (при котором сгусток крови препятствует притоку крови к сердцу) и ишемический инсульт (когда сгусток крови препятствует притоку крови к части мозга ).
Важно отметить, что ТГВ не вызывает сердечного приступа или инсульта.Сгустки крови в венах и артериях по-разному влияют на организм и имеют разные осложнения.
После операции образуется много тромбов. Фактически, CDC заявляют, что 50% всех сгустков внутренней венозной крови образуются «во время или вскоре после пребывания в больнице или операции».
Симптомы тромба зависят от его расположения и степени тяжести. Важно знать симптомы и уметь быстро их идентифицировать. Ранняя диагностика и лечение могут помочь предотвратить осложнения и смерть от тромбов.
Симптомы тромба различаются в зависимости от их местоположения.
Рука или нога
Наиболее частым местом образования сгустка венозной крови является нога, чаще всего в икре, и симптомы аналогичны в руке.
Около 50% людей с ТГВ вообще не имеют симптомов. Если они действительно возникают, симптомы сгустка крови в ноге или руке могут включать:
- боль
- отек
- ощущение тепла
- болезненность
- покраснение
Боль может ощущаться как растяжение мышцы или тяжесть болеть.Независимо от того, указывают ли симптомы на ТГВ, это проблемы, требующие как можно скорее внимания врача.
Для диагностики ТГВ врач проведет определенные тесты, такие как анализы крови и ультразвуковое сканирование.
Они могут искать более подробные признаки ТГВ, включая расположение и количество опухоли (и то, как это соотносится с другой конечностью), а также то, как ощущение болезненности соотносится с формой вен на ноге.
Врачи обычно используют лекарства для профилактики и лечения ТГВ.
При сгустке крови в ноге ношение компрессионных чулок в течение 2 лет после события может помочь при отеке и боли.
В тяжелых случаях врачу может потребоваться удалить сгусток хирургическим путем.
Легкое
Сгусток крови в легком известен как тромбоэмболия легочной артерии.
Некоторые исследования показывают, что в США более 200000 человек ежегодно заболевают венозным тромбозом. Около 50 000 из этих случаев осложняются тромбоэмболией легочной артерии.
Симптомы тромба в легком могут включать:
Другие серьезные симптомы могут включать:
- беспокойство или чувство страха
- коллапс
- потливость
Легочная эмболия требует неотложной медицинской помощи.
Врачи могут лечить это состояние с помощью лекарств, растворяющих тромбы, или тромболитиков. Они также могут прописать лекарства, предотвращающие свертывание крови, называемые антикоагулянтами.
Если сгусток небольшой, люди могут вылечиться от тромбоэмболии легочной артерии с помощью эффективного лечения. Тем не менее, это может привести к длительному повреждению легких.
Большие сгустки могут препятствовать попаданию крови в легкие, что может привести к летальному исходу.
Живот
Сгустки крови в брюшной полости могут вызывать следующие симптомы:
- сильная боль в животе
- тошнота
- рвота
- диарея
- кровянистый стул
Иногда бывает трудно диагностировать сгусток крови в живот или таз.Врачи могут использовать компьютерную томографию или другие визуализационные исследования для поиска тромбов в этой области и исключения других причин этих симптомов.
Сердце
Сгусток крови в артерии вокруг сердца может привести к сердечному приступу.
Симптомы сердечного приступа включают:
- дискомфорт в груди, такой как давление, ощущение полноты или боль, который возникает в центре грудной клетки и длится более нескольких минут
- боль или дискомфорт в других частях тела , например, одна или обе руки, спина, челюсть, живот или шея
- одышка с дискомфортом в груди или без него
- другие признаки, такие как холодный пот, тошнота или головокружение
Симптомы могут различаться между мужчинами и женщинами.Боль в груди является наиболее частым симптомом в целом, но женщины чаще испытывают одышку, тошноту или рвоту, боль в спине или челюсти.
Сердечный приступ — неотложная медицинская помощь. Люди должны обратиться за неотложной помощью, если заметят какие-либо симптомы.
Мозг
Сгусток крови в головном мозге может привести к ишемическому инсульту. Это происходит, когда сгусток крови блокирует артерию, препятствуя притоку крови к определенным областям мозга.
Симптомы ишемического инсульта включают внезапное начало:
- онемения или слабости в лице, руке или ноге, особенно на одной стороне тела
- спутанности сознания
- трудности с речью или пониманием речи
- проблемы со зрением одновременно или оба глаза
- трудности при ходьбе
- головокружение или потеря координации
- сильная головная боль без известной причины
Инсульт требует неотложной медицинской помощи.Люди должны обратиться за неотложной помощью, если заметят какие-либо симптомы.
Следующие советы могут помочь предотвратить образование тромбов:
- Передвигайтесь как можно скорее после приковывания к постели, например, после операции, болезни или травмы.
- При длительном сидении вставайте и ходите каждые 2–3 часа.
- Выполняйте упражнения для ног в сидячем положении, например напрягайте и расслабляйте мышцы ног и выполняйте подъемы пяток и носков.
- Поддерживайте умеренный вес и избегайте малоподвижного образа жизни.
- Поговорите с врачом об использовании компрессионных чулок или антикоагулянтов для предотвращения образования тромбов.
Национальный альянс по изучению сгустка крови разработал «паспорт безопасности» для предотвращения ТГВ во время путешествий. Они предлагают практические профилактические меры, такие как предотвращение обезвоживания, движение голеней и подъем на прогулку.
У некоторых людей вероятность образования тромбов выше, чем у других. Факторы риска образования тромбов включают:
- недавняя операция
- недавняя госпитализация
- семейная история сгустков крови
- медленный кровоток из-за ограниченного движения, прикованности к постели или длительного сидения в неподвижном состоянии
- повышенного уровня эстрогена от противозачаточных таблеток, лекарств от менопаузы или беременности
- Повреждение выстилки вен из-за переломов, мышечной травмы или длительных сосудистых заболеваний, таких как диабет
Некоторые медицинские условия также могут повышать риск ТГВ, в том числе:
- болезнь сердца
- болезнь легких
- рак и некоторые виды лечения рака
- воспалительное заболевание кишечника
- наследственные нарушения свертывания крови
Риск образования тромба увеличивается, когда у человека больше факторов риска.
Сгустки крови — серьезная проблема для общественного здравоохранения.
Знание симптомов тромба в различных частях тела может помочь людям определить тромбы на ранней стадии и предотвратить долгосрочные осложнения.
Мама двоих, 33 года, упала в обморок и умерла от массивного тромба всего через 20 минут после того, как ее отправили домой из больницы
МАМА-ДВА умерла от массивного тромба всего через 20 минут после того, как ее отправили домой из больницы. расследование услышало.
Здоровая спортсменка Рэйчел Пинкер, 33 года, упала на пол кухни в результате «идеального шторма» обстоятельств.
2
Рэйчел Пинкер, 33 года, умерла от массивного тромба всего через 20 минут после того, как ее отправили домой из больницы Фото: Hyde News & Pictures LtdПрошлым летом у Рейчел начались приступы одышки, но, несмотря на многочисленные посещения терапевта, ее необычные симптомы озадаченные врачи.
Коронеру сказали, что она обратилась в Королевскую больницу графства Сассекс, чтобы пройти обследование 7 октября прошлого года.
Врачи обнаружили, что миссис Пинкер страдает тромбоэмболией легочной артерии — закупоркой кровеносного сосуда в легких, которая может быть опасной для жизни, если не лечить быстро.
Доктор Стивен Барден, специалист по тромбоэмболии легочной артерии, сказал, что лечение, полученное миссис Пинкер в больнице, было правильным и помогло бы разрушить тромбы, направляющиеся к ее сердцу.
Миссис Пинкер из Брайтона, Восточный Суссекс, была выписана из больницы и воссоединилась со своим мужем, прежде чем они отправились домой.
В качестве шокирующего доказательства следствие услышало, как Пинкер рассказал оператору службы 999 о том, что случилось с его женой в следующий раз.
2
Миссис Пинкер была выписана из Королевской больницы графства Сассекс Фото: Getty Images — ГеттиОн сказал: «Мы только что вернулись (из больницы), и она упала на пол, она не может удерживать свой вес. .«
Мистер Пинкер объяснил, как они обычно болтали в машине по дороге к своему дому, а миссис Пинкер только что пошла на кухню, чтобы выпить стакан воды перед сном, когда она упала в обморок.
«PEREFCT STORM»
Несмотря на то, что ее срочно доставили в больницу и отважные усилия сотрудников A&E, миссис Пинкер скончалась рано утром 8 октября прошлого года.
Доктор Барден предположил, что, исходя из баланса вероятностей, еще один сгусток был выделен из таза или верхней части ноги миссис Пинкер за несколько мгновений до того, как она упала.
Этот сгусток застрял в ее легких, и, несмотря на все усилия, ее тело не могло разрушить сгусток, пока она не рухнула.
Миссис Пинкер стала жертвой того, что коронер назвал «идеальным штормом» событий.
Ее терапевт, доктор Пол Аллен, сообщил коронеру, что у г-жи Пинкер в семейном анамнезе был тромбоз глубоких вен (ТГВ), но ей дали противозачаточные таблетки, содержащие эстроген, ингредиент, который может вызвать свертывание крови.
Старший коронер Вероника Гамильтон-Дили описала миссис Пинкер, что в целом она была в хорошей форме, здорова и активна.
Она регулярно бегала и каждый день ходила на работу по 50 минут пешком.
«Самое главное, что у нее в семейном анамнезе была тромбоэмболия легочной артерии, и я знаю, что когда ей было около 17 лет, ей прописали оральные контрацептивы, вероятно, в клинике планирования семьи. Ей не следовало этого делать».
Что такое легочная эмболия
Тромбоэмболия легочной артерии — это место, где кровеносный сосуд в легких блокируется — обычно это вызвано сгустком крови в результате тромбоза глубоких вен (ТГВ).
Сгусток останавливает кровоток в легких и в тяжелых случаях может вызвать немедленную остановку сердца.
По данным Mayo Clinic, примерно каждый третий человек с недиагностированной ПЭ не выживает.
Однако быстрое лечение, если вы все же распознаете признаки, может значительно снизить риск смерти.
Знаки включают:
- Одышка
- Боль в груди
- Кашляет кровью
- Лихорадка
- Более высокая частота пульса
- Боль в ноге
По данным Национального альянса по изучению сгустков крови, в то время как риск ТГВ или ТЭЛА у взрослых составляет 1 на 1000 в год, эквивалентный риск для детей может составлять всего 1 на 1 миллион в год.
Однако это может быть заниженная оценка, поскольку диагноз редко подозревают у детей.
Расследование показало, что рецепт на таблетку двойной терапии Гедарел (корр), которую принимала миссис Пинкер, был одним из ряда способствующих факторов, которые создали то, что коронер назвал «идеальным штормом», приведшим к смерти миссис Пинкер.
В дополнение к таблетке г-жа Гамильтон-Дили сказала: «Из-за Covid-19 она работала из дома и не ерзала, в отличие от многих людей.«
Коронер пришел к выводу, что это, а также тот факт, что она меньше бегала из-за проблем со спиной, значительно ограничили подвижность миссис Пинкер, что является ключевым фактором риска образования тромбов.
При патологоанатомическом исследовании тесты показали, что у миссис Пинкер была генная мутация, которая увеличивала риск образования тромбов.
МЕДИЦИНСКАЯ ИСТОРИЯ УТЕРЯН
Однако доктор Барден объяснил, что это лишь минимальный дополнительный фактор риска, а не то, что спасло бы жизнь миссис Пинкер, если бы оно было обнаружено раньше.
Однако в шокирующем повороте выяснилось, что по мере того, как она переходила из практики терапевта, подробности семейного анамнеза ТГВ у миссис Пинкер были потеряны из ее истории болезни.
Коронер раскритиковал ведение документации NHS, добавив: «На каком-то этапе, довольно много лет назад и, вероятно, несколько практик терапевта назад, семейная история не была перенесена в электронные записи терапевта. Это должно было быть.
«Это беспокоит, не говоря уже о разрушительном эффекте, который он произвел здесь, мне интересно, сколько других людей не упоминают свою семейную историю в своих записях?»
Однако в целом коронер считает, что сотрудники NHS, лечившие миссис Пинкер, сделали все, что могли.В эмоциональный момент врач-терапевт миссис Пинкер доктор Аллен извинился перед своей семьей за то, что не смог спасти ее жизнь.
Live Blog
«СОБИРАЛСЯ УПРАВЛЯТЬ МИРОМ»
Бывший учитель говорит, что Ma’Khia «отчаянно хотел лучшей жизни»Live Blog
KILLER COP
Дерек Човен выглядел социопатом в суде и все еще выглядит дерзким по делу об убийстве ‘АКТ НЕНАВИСТИ
Женщина из Айовы признает себя виновной в том, что косила чернокожих и латинских детей в расистской автомобильной гонкеСОСТОЯНИЕ ОБНОВЛЕНИЯ
Дом взрывается, когда принят закон о превращении округа Колумбия в штат, и Демс подавляет жалобы Республиканской партии ПЛОЩАДЬ ФЛОЙДА, На улице, где был убит Джордж Флойд, указаны «правила для белых людей»ДЕТСКИЕ НАЛИЧНЫЕ
Родители, совместно опекающие детей, имеют право на получение налоговых льгот на детейВ повествовательном приговоре г-жа Гамильтон-Дили заключает: «Это смерть по естественным причинам.Однако меня беспокоит тот факт, что этот семейный анамнез не был известен в первую очередь.
«Пока мы не получим записи в больнице, больница тоже ничего не узнает. Миссис Пинкер умерла от тромбоэмболии легочной артерии, находясь в протромботическом состоянии».
В качестве трогательной дани она сказала родственникам: «Ее описывают как игривую мать. Я знаю, что вы сохраните память о ней для ее детей».
Австралия сообщает о первой смерти от тромба, «вероятно» связанной с вакциной AstraZeneca
Медицинский работник готовит дозу вакцины COVID-19 Oxford / AstraZeneca в центре вакцинации в Антверпене, Бельгия, 18 марта 2021 года.REUTERS / Yves Herman
Австралия сообщила в пятницу о первом смертельном исходе от тромбов у реципиента вакцины AstraZeneca (AZN.L) от COVID-19, и ее регулятор заявил, что существует вероятная связь между смертью 48-летней женщины и вакцина.
Это был третий случай появления редких тромбов у людей, которым вводили вакцину в Австралии. Два других выздоравливают хорошо, добавило Управление терапевтических товаров (TGA).
Он сказал, что «тщательно изучает» подобные случаи в Австралии.
Женщина из Нового Южного Уэльса получила вакцину AstraZeneca 8 апреля, в день, когда правительство объявило, что вакцина Pfizer (PFE.N) будет отдаваться в качестве предпочтительной вакцины пациентам моложе 50 лет, что привело к отсрочке графика вакцинации. подробнее
В отсутствие альтернативной причины образования тромба, Австралийская группа по исследованию безопасности вакцин (VSIG) «считает, что в настоящее время следует предполагать причинную связь с вакцинацией», — говорится в сообщении TGA.
VSIG провела собрание поздно вечером в пятницу после известия о смерти женщины.
TGA сообщила, что ее случай был осложнен основными заболеваниями, включая диабет, «а также некоторыми атипичными особенностями».
На данный момент в Австралии было введено не менее 885 000 доз вакцины AstraZeneca, что соответствует частоте образования тромбов на каждые 295 000 случаев, сообщает TGA.
«Общее количество … пока не превышает ожидаемого фонового уровня для более распространенного типа тромбов», — говорится в сообщении.
Регулирующий орган Великобритании, Агентство по регулированию лекарственных средств и товаров медицинского назначения, на основании своего обзора случаев, зарегистрированных в Великобритании, пришло к выводу, что общий риск тромбоза церебрального венозного синуса — редкого сгустка крови в головном мозге — составлял примерно 1 из 250 000 вакцина.
В Австралии зарегистрировано более 22 000 случаев передачи COVID-19 и 909 случаев смерти. подробнее
Наши стандарты: принципы доверия Thomson Reuters.
Инфекция COVID-19 в сочетании со сгустками крови ухудшает исходы пациентов
Хотя респираторные проблемы продолжают оставаться наиболее частым симптомом инфекции COVID-19, новое исследование показывает, что болезнь также может быть связана с гиперкоагуляцией или повышенной тенденцией кровь сворачиваться. В новом исследовании, опубликованном 20 ноября 2020 года в журнале EClinical Medicine от The Lancet , исследователи из Калифорнийского университета в Сан-Диего обнаружили, что тромбы приводят к увеличению риска смерти на 74 процента.
Изображение тромбоэмболии или сгустка крови, выполненное иллюстратором. Фото: Getty Images
Под руководством Махмуда Маласа, доктора медицины, начальника отделения сосудистой и эндоваскулярной хирургии Калифорнийского университета в Сан-Диего, исследователи рассмотрели 42 различных исследования с участием более 8000 пациентов с диагнозом COVID-19. Используя случайные модели, команда произвела сводные показатели и отношения шансов смертности у пациентов с COVID-19 с тромбоэмболией, тромбами и сравнила их с пациентами без этих условий, чтобы определить, какое влияние тромбы могут иметь на риск смерти.
«Мы начали замечать действительно необычные проявления венозной и артериальной тромбоэмболии у пациентов с COVID-19», — сказал Малас. «Помимо более высоких случаев образования тромбов, смертность пациентов, госпитализированных из-за COVID-19 и с тромбоэмболией, была намного выше по сравнению с пациентами без сгустков. Это необычно, потому что мы никогда не видели ничего подобного при других респираторных инфекциях ».
В целом, у 20 процентов пациентов с COVID-19 были обнаружены тромбы в венах, а среди пациентов в отделении интенсивной терапии этот показатель увеличился до 31 процента.
Сгустки крови в вене или тромбоз глубоких вен могут достигать легких и перерасти в тромбоэмболию легочной артерии, что приводит к более высокому риску смерти. Сгустки крови в артериях могут привести к ампутации конечностей, если своевременно не лечить их хирургическим путем.
Махмуд Малас, доктор медицины, руководитель отделения сосудистой и эндоваскулярной хирургии в Калифорнийском университете в Сан-Диего.
В рамках исследования Малас и его коллеги выполнили системный обзор с помощью метаанализа, который представляет собой статистический метод, позволяющий исследователям объединить несколько исследований для создания единой всеобъемлющей статьи.
«Коллективный опыт в литературе, отраженный в этом метааналитическом исследовании, проливает дополнительный свет на важность событий свертывания кровеносных сосудов у госпитализированных пациентов с COVID-19», — сказал Брайан Клэри, доктор медицины, главный хирург Калифорнийского университета. San Diego Health и соавтор исследования. «Хотя частота этих событий намного выше, чем ожидалось, наше исследование, вероятно, недооценивает частоту тромбоэмболии в глобальной популяции пациентов с COVID-19, включая пациентов, не госпитализированных.
По словам Маласа, образование тромбов в артериальной крови у людей с гриппом встречается крайне редко, а скорость свертывания у пациентов с COVID-19 выше, чем при других вирусных пандемиях, включая грипп h2N1 2009 года.
Схожие симптомы характерны для гриппа и SARS-CoV-2, такие как лихорадка, кашель, одышка или усталость. Свертывание крови может происходить у пациентов, госпитализированных с гриппом, но только в венах. У пациентов с COVID-19 тромбы могут появляться как в венах, так и в артериях.
Брайан Клэри, доктор медицины, главный хирург Калифорнийского университета в Сан-Диего.
Обычно свертывание крови в артериях вызывается факторами здоровья, такими как фибрилляция предсердий, высокое кровяное давление, высокий уровень холестерина, диабет или образ жизни, например курение. Пациенты, находящиеся в больнице на длительное время, также больше подвержены риску образования тромбов в вене из-за неподвижности.
Образование тромбов в вене лечится или предотвращается с помощью предписанных антикоагулянтов. Упреждающее введение таких лекарств госпитализированным пациентам также может помочь предотвратить образование тромбов.Продолжаются клинические испытания, чтобы определить, как препараты для разжижения крови могут снизить риск свертывания крови у пациентов с COVID-19.
«Из этой статьи мы можем узнать о должной осмотрительности», — сказал Малас. «Мы все еще находимся в процессе понимания патофизиологии COVID-19, поэтому важно иметь низкий индекс подозрительности, когда дело доходит до этой инфекции, чтобы гарантировать, что мы делаем все возможное, чтобы смягчить распространение и предотвратить серьезные последствия. . »
Соавторы: Исаак Н. Наази, доктор медицины, магистр здравоохранения, Надин Эльсайед, доктор медицины, Асма Малути, доктор медицины, и Ребекка Мармор, доктор медицины, все в Калифорнийском университете в Сан-Диего.
О финансировании данного исследования не сообщалось.
Вскрытие пациентов с COVID-19 выявляет проблемы со свертыванием крови
Исследование результатов вскрытия первых 12 пациентов, умерших от COVID-19 в больнице в Гамбурге, Германия, показало, что 7 (58%) из них имели недиагностированную глубокую тромбоз вен, что свидетельствует о том, что вирус может вызывать аномальное свертывание крови.
В проспективном когортном исследовании, опубликованном вчера в журнале Annals of Internal Medicine , исследователи обнаружили, что прямой причиной смерти четырех пациентов была массивная тромбоэмболия легочной артерии из-за сгустков крови из глубоких вен ног, которые застряли в легочной артерии, вызывая засор.
Высокая вирусная нагрузка на РНК, патологические изменения в легких
Высокие концентрации генетического материала COVID-19 были обнаружены в легких, а также в печени, почках или сердце у пяти из шести пациентов с умеренной вирусемией (вирусы COVID-19 в крови). У всех были аномальные результаты компьютерной томографии (КТ) легких, и у восьми из них (67%) было повреждение альвеол, указывающее на ранний острый респираторный дистресс-синдром.
Большинство легких были перегруженными и тяжелыми, с максимальным общим весом 3420 граммов (более 7.5 фунтов) на одного пациента. Средний общий вес легких составил 1988 граммов (4,4 фунта). Для сравнения, стандартный вес легких для мужчин составляет 840 граммов (1,9 фунта) и 639 граммов (1,4 фунта) для женщин. Только у двух пациентов была относительно низкая масса легких (550 и 890 граммов).
Во многих случаях в легких наблюдались признаки умеренного плеврита, воспаления тонких слоев ткани, отделяющих легкие от грудной стенки, а также пятнистый узор, состоящий из бледных участков, контрастирующих со слегка выступающими, твердыми, красновато-синими. области с высоким отношением капилляров к волокнам.Легкие были твердыми, но легко разрушались.
У 10 пациентов, умерших в больнице, первоначальные лабораторные тесты показали повышенные уровни лактатдегидрогеназы (что указывает на повреждение тканей), D-димера (указывает на образование тромбов) и С-реактивного белка (указывает на воспаление или повреждение сердца), так как а также легкая тромбоцитопения (низкий уровень тромбоцитов, необходимых для свертывания крови) у 4 из 10 пациентов.
Средний возраст пациентов составлял 73 года (от 52 до 87), 75% составляли мужчины, и у всех были сопутствующие заболевания, наиболее распространенными из которых были ишемическая болезнь сердца и астма (50%) и хроническая обструктивная болезнь легких (25%). %).Многие страдали ожирением со средним индексом массы тела 28,7 кг / м2 2 .
Препараты против свертывания крови могут снизить риск
Авторы заявили, что COVID-19 может привести к тромбоэмболии легочной артерии, активируя систему свертывания крови или вызывая цитокиновый шторм, при котором высокие уровни провоспалительных цитокинов начинают атаковать собственные ткани организма, а не просто вирус. Такие факторы, как иммуноопосредованное повреждение антифосфолипидными антителами, участвующими в аутоиммунных ответах, также могут вносить свой вклад.
Независимо от причины, исследователи заявили, что врачи всегда должны подозревать легочную эмболию у пациентов с COVID-19, у которых ухудшается функция сердца и легких.

 Нужно обратить внимание на локальный отек, разницу в размере голени более 3 см, и ямки при надавливании пальцем (признак отека).
Нужно обратить внимание на локальный отек, разницу в размере голени более 3 см, и ямки при надавливании пальцем (признак отека).