Как определить что тромб оторвался: Оторвался тромб. Что это значит и какие будут последствия? | НГС55
Оторвался тромб симптомы первые признаки | ПРАВДИВАЯ ОНКОЛОГИЯ
Отрыв тромба одна из частых причин смерти людей. Причем зачастую внезапно от этого погибают совсем молодые и здоровые люди, у которых никаких проблем с организмом ранее не было.
Врачи отделения сосудистой хирургии ГКБ № 40 занимаются всеми патологиями вен. Ежегодно в отделении проходят лечение около 250 пациентов с венозными тромбозами и тромбофлебитами. На вопросы о тромбах по просьбе E1.RU ответила заведующая отделением сосудистой хирургии Алла Лещинская.
Что такое тромб?
Тромб — это сгусток крови. Он может достигать размера до нескольких десятков сантиметров. У каждого человека есть свертывающая система крови (чтобы мы не умерли от кровотечения) и противосвертывающая система крови. Прямо сейчас у каждого из нас в мелких мышечных венах ног образуются тромбы, но благодаря противосвертывающей системе они рассасываются. И это происходит всю жизнь. Но когда в этой системе наступает дисбаланс, вызванный какими-то причинами, тромбы могут не рассасываться, а увеличиваться.
Более ста лет назад ученый Рудольф Вирхов описал общий принцип формирования тромботических масс. Чтобы сформировался тромб, нужно три составляющих: изменение свертывающей системы крови, повреждение сосудистой стенки (это не обязательно ранение, это может быть повреждение внутренней оболочки в силу каких-то причин) и замедление кровотока (оно, например, бывает при варикозной болезни).
Что значит «оторвался тромб»?
Когда говорят «оторвался тромб», чаще всего речь идет о тромбоэмболии легочной артерии (ТЭЛА). Просвет крупного сосуда закупоривается тромбом или тромбами, и это вызывает нарушения всей сердечно-сосудистой и дыхательной систем.
ТЭЛА — это осложнение венозных тромбозов и тромбофлебитов. Не каждый оторвавшийся тромб и не каждая ТЭЛА приводят к смерти. Чаще всего смертельный исход происходит при массивной тромбоэмболии, когда оторвался и «улетел» не один тромб, а много.
80% венозных тромбозов возникают в ногах. Массивная тромбоэмболия чаще всего бывает при тромбозах глубоких вен. Тромбофлебит поверхностных вен (к нему относится варикоз) — более массовое заболевание, но, к счастью, это не частая причина массивной тромбоэмболии.
У кого и почему появляются тромбы?
Большая часть пациентов с тромбозами — люди старше 40 лет. С возрастом свертывающая система крови начинает работать по-другому, а также появляются заболевания, которые могут приводить к тромбофлебитам, например, онкология. Тромбозы глубоких и поверхностных вен часто скрывают под собой дебют онкологических заболеваний, каждый четвертый больной, у которого появляется тромбоз глубоких вен, — это онкопациент.
Опасным периодом считается вынашивание ребенка и 40 дней после родов. Дело в том, что организм готовится к родам и к кровопотере, возникает дисбаланс свертывающей и противосвертывающей систем. Поэтому у беременных женщин нередки тромбофлебиты.
Один из факторов риска — прием гормональных препаратов. Женщинам, у которых есть родственники с тромбозом глубоких вен или тромбоэмболией легочной артерии, нужно перед тем, как начать пить такие препараты, посетить сосудистого хирурга.
Также причиной могут быть врожденные особенности — патологии свертывающей системы крови.
Гораздо выше риск тромбообразования после оперативных вмешательств, травм. Во-первых, из-за травмы происходит активация свертывающей системы крови. Во-вторых, свою роль играет неподвижность пациента во время операции и в послеоперационном периоде. Полноценно кровь оттекает от ног, только когда человек ходит. Во всех хирургических отделениях проводится профилактика тромбоэмболических осложнений.
Как понять, что у человека тромбоэмболия легочной артерии?
Возникает внезапный приступ удушья и боль в грудной клетке. Человек хватается за грудь, верхняя часть тела, лицо становятся синюшными. В этом случае нужно сразу вызвать скорую помощь и быстро ехать в больницу.
«Оторвавшийся тромб» не всегда значит смерть?
Чем раньше начнется лечение, тем больше шансов остаться в живых. ТЭЛА можно и нужно лечить, многие пациенты получают качественную помощь, которая направлена на профилактику рецидивов. В некоторых случаях используется хирургическая профилактика — удаление тромбов, перевязка вен, чтобы преградить тромбам путь в систему легочной артерии.
Не каждый тромб оторвется. Например, при тромбофлебите поверхностных вен стенка вены имеет воспалительные изменения (на коже возникает покраснение, уплотнение) и тромб, как правило, хорошо фиксируется к стенке. Оторваться могут тромбы, которые доросли до таких мест в организме, где поверхностные вены впадают в глубокие вены (это называется соустье).
Что делать, чтобы избежать тромбоза?
Болезнь проявляется симптомами, рутинное УЗИ для профилактики не требуется. И никаких препаратов без назначения врача вам принимать не нужно. Главное — при симптомах, таких как асимметричный отек ног, появление в мышцах внезапной боли, которой раньше никогда не было, — обратиться к хирургу или сосудистому хирургу. При необходимости он назначит УЗИ. Своевременное лечение венозного тромбоза — это и есть профилактика ТЭЛА.
Для того чтобы снизить риск возникновения тромбов, нужно больше двигаться — ходить всегда полезнее, чем сидеть, стоять или лежать, а также нужно пить больше воды. Если есть отягощенная семейная история по тромбозам, можно носить компрессионный трикотаж, но лучше сначала проконсультироваться с врачом. Покупать лечебный трикотаж самостоятельно не стоит — можно потратить несколько тысяч и купить не то, что нужно.
Есть обывательское мнение, что тромбозы чаще всего возникают в самолетах. Это не так, но иногда человек действительно узнает, что имеет генетические предрасположенности к тромбообразованию, после длительных перелетов или автопереездов. Это связано с длительным нахождением без движения, с сухостью воздуха на борту, перегрузками.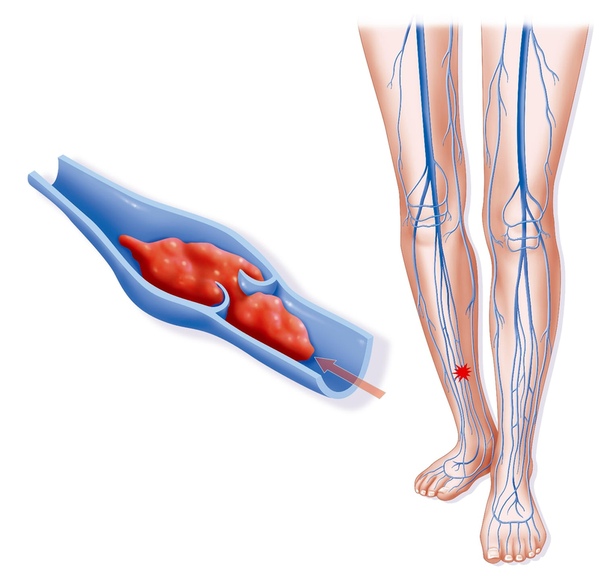 Существует даже такое понятие, как синдром экономического класса. При долгих перелетах рекомендуется почаще сгибать и разгибать стопы, пить воду, людям из групп риска можно использовать компрессионное белье.
Существует даже такое понятие, как синдром экономического класса. При долгих перелетах рекомендуется почаще сгибать и разгибать стопы, пить воду, людям из групп риска можно использовать компрессионное белье.
10–12% пациентов отделения с венозными тромбозами и тромбофлебитами уже перенесли ТЭЛА. В год врачи 40-й больницы делают около 150 открытых и малотравматичных экстренных вмешательств, направленных на профилактику этого грозного осложнения.
7 признаков того, что в организме могут быть тромбы
Тромбы — это сгустки свернувшейся крови. В норме они защищают нас при царапинах и других ранах: кровь сворачивается, тромб останавливает кровотечение из повреждённого капилляра или вены. А затем, выполнив задачу, в течение нескольких часов или дней благополучно распадается и исчезает. Но иногда всё идёт не по плану .
Чем опасны тромбы
Тромбы могут возникать и внутри вен. Такое состояние называется тромбоз. Чаще всего он поражает ноги, особенно если вы ведёте сидячий образ жизни. Но в зоне риска может оказаться любая часть тела.
Если такой сгусток крови оторвётся, он попадёт в общий кровоток и может закупорить сосуды в сердце, мозге или лёгких. Это смертельно опасная ситуация, которая способна привести к сердечному приступу, инсульту или тромбоэмболии лёгочной артерии — остановке работы лёгких.
Поэтому крайне важно знать симптомы, которыми проявляют себя тромбы. От этого может зависеть ваша жизнь.
Сейчас читают 💔
Когда надо немедленно звонить в скорую
Срочно набирайте 103 или 112, если :
- вдруг стало сложно дышать, ощущается нехватка кислорода;
- появилась боль в груди или просто дискомфорт, который усиливается при кашле или глубоком вдохе;
- при кашле выделяется мокрота с кровью;
- возникли трудности с речью;
- ухудшилось зрение — в глазах начало двоиться, появились слепые пятна, «туман»;
- резко упало кровяное давление, и это сопровождается головокружением, помутнением сознания, обмороком.

Так проявляют себя инфаркт, инсульт, лёгочная эмболия. Не факт, что они спровоцированы именно оторвавшимся тромбом. Но в любом случае раздумывать о причинах времени нет: при появлении вышеперечисленных симптомов немедленно обращайтесь за помощью.
Как понять, что у вас могут быть тромбы
До критических, смертельно опасных проявлений дело лучше не доводить — это и так понятно. Тромбоз важно отловить на максимально ранней стадии, чтобы не допустить осложнений.
Проблема в том, что заподозрить наличие сгустков крови в сосудах сложно. По данным американских Центров по контролю и профилактике заболеваний, примерно у половины людей тромбы почти никак себя не проявляют.
Тем не менее предположить закупорку сосудов всё-таки можно. Вот несколько признаков , указывающих на возможный тромбоз в разных частях тела.
1. Отёчность в ноге или руке
Отёк может как возникнуть в том месте, где непосредственно закупорен сосуд, так и распространиться на всю конечность. Причём страдает в этом случае только одна рука или нога — та, в сосудах которой расположен предполагаемый тромб.
2. Судороги ног
Регулярные судороги могут быть симптомом нарушения кровообращения. Вызвать его могут в том числе тромбы.
3. Внезапные боли в ноге
Это один из основных симптомов тромбоза глубоких вен. Часто боль в области икроножной мышцы, резкая или пульсирующая , — чуть ли не единственный признак острого нарушения кровообращения.
4. Изменения цвета кожи
Тромб затрудняет нормальную циркуляцию крови. В результате часть кровеносных сосудов оказываются переполненными кровью, а часть, напротив, страдает от её недостатка. Это может проявляться изменениями цвета кожи: на отдельных участках поражённой конечности она краснеет или становится синюшной, на других, напротив, бледнеет.
5. Изменение температуры кожи
В районе сгустка крови кожа может регулярно нагреваться и зудеть. Повышение температуры есть шанс почувствовать на ощупь.
6. Немотивированные приступы тошноты или рвоты
Если вас подташнивает регулярно, это может быть симптомом тромбоза мезентериальных сосудов — тех, что снабжают кровью разные отделы кишечника. Предположить состояние можно, если рвота появляется, но не приносит облегчения, и вас продолжает подташнивать.
7. Боль в животе
Она тоже может быть признаком закупорки мезентериальных сосудов. Особенно если живот ноет почти постоянно, а боль усиливается после еды. Также среди косвенных признаков тромбоза можно назвать диарею и вздутие живота.
Что делать, если у вас есть признаки тромбоза
При малейших подозрениях обязательно как можно быстрее проконсультируйтесь с терапевтом. Врач проведёт осмотр, расспросит вас о симптомах и при необходимости отправит к узкому специалисту — флебологу или сосудистому хирургу.
Лечение будет зависеть от того, где именно расположен тромб и насколько высок риск, что он может оторваться. Один из вариантов — вам предложат носить компрессионные чулки, чтобы уменьшить отёк и боль и не позволить сгустку увеличиться в размерах. Могут также потребоваться лекарства: тромбоэмболитики (они растворяют кровяные сгустки) и антикоагулянты (уменьшают сворачиваемость крови и не дают образовываться новым тромбам). Крайняя мера — хирургическая операция.
Ещё раз напоминаем: решать, какой способ лечения окажется наиболее эффективным в вашем случае, может только квалифицированный врач. Самодеятельность в этом вопросе смертельно опасна.
И не расслабляйтесь. По данным американских Центров по контролю и профилактике заболеваний, у 3 из 10 людей, избавившихся от тромбоза, тромбы вновь возникают в течение следующих 10 лет. Поэтому приучите себя следить за самочувствием. От этого может зависеть жизнь.
Читайте также 🦵🛌😭
Оторвался тромб…
Ирина БотузоваОбщество 19 Марта 2015
Молодой, полный сил мужчина «вдруг» ушел из жизни. Он собирался на работу, но неожиданно потерял сознание и умер. Другому пациенту успешно провели операцию, он уже начал ходить, как внезапно упал в больничном коридоре и скончался. Врачи ничего не успели сделать. «Оторвался тромб» – такой страшный диагноз стал причиной гибели этих двух людей. Конечно, предотвратить смерть от этого заболевания не способен никто. Но можно ли хотя бы свести к минимуму вероятность появления тромбов? На этот и другие вопросы мы попросили ответить кандидата медицинских наук врача акушера-гинеколога отделения патологии беременности и Центра диагностики и лечения тромбофилии НИИ АГиР им. Д. О. Отта Екатерину Корнюшину.
Он собирался на работу, но неожиданно потерял сознание и умер. Другому пациенту успешно провели операцию, он уже начал ходить, как внезапно упал в больничном коридоре и скончался. Врачи ничего не успели сделать. «Оторвался тромб» – такой страшный диагноз стал причиной гибели этих двух людей. Конечно, предотвратить смерть от этого заболевания не способен никто. Но можно ли хотя бы свести к минимуму вероятность появления тромбов? На этот и другие вопросы мы попросили ответить кандидата медицинских наук врача акушера-гинеколога отделения патологии беременности и Центра диагностики и лечения тромбофилии НИИ АГиР им. Д. О. Отта Екатерину Корнюшину.
– То, что тромбы – это сгустки крови, которые образуются в сосудах организма человека, знают практически все. Но каковы причины их появления? И кто находится в группе риска?
– По статистике, стать жертвой тромба может каждый четвертый горожанин. Например, ежегодная частота возникновения тромбоза глубоких вен составляет 100 случаев на 100 тысяч населения. Наибольшую опасность для жизни представляют тромбы, которые отрываются от сосудистой стенки, проходят через сердце и оказываются в сосудах легкого, блокируя кровообращение. Это состояние называется тромбоэмболией легочной артерии, и оно может стать фатальным. В России, например, от попадания тромба в легочную артерию погибают около 100 тысяч человек в год, что гораздо больше, чем количество погибших в автокатастрофах.
Тромбы грозят людям любого возраста. И ужаснее всего, что болезнь протекает бессимптомно, а потом, что называется, бьет наповал. В группе риска – пациенты после хирургических операций и травм (на каждые 5 миллионов операций у пациентов старше 40 лет тромбоэмболия легочной артерии возникает примерно в 150 тысячах случаев, с летальным исходом в 8 тысячах случаев), женщины во время беременности и после родов, те, кто долгое время пребывал на постельном режиме, кто часто переносит длительные перелеты, принимает гормональные контрацептивы или переболел гриппом.
– И можно ли заметить первые симптомы тромбоза самостоятельно, еще до обращения к врачу?
– Тромбоз глубоких вен нижних конечностей только в 50% случаев имеет классические и острые проявления, поэтому пациенты обращаются за медицинской помощью, когда болезнь уже запущена. Поводом немедленно обратиться к врачу является внезапная боль в нижней конечности, которая усиливается при физической нагрузке, сдавливании конечности и сохраняется в покое. Если наблюдается болезненность при тыльном сгибании стопы, тянущие боли по внутренней поверхности бедра и стопы. Если игнорировать эти симптомы, то чуть позже возникает отек пораженной конечности, больные жалуются на распирание, появляется чувство тяжести в ноге. Кожные покровы ниже места тромбоза бледнеют, кожа приобретает синюшный оттенок и становится глянцевой. На ощупь пораженная конечность может быть холоднее, чем здоровая. Через 1 – 2 дня после тромбоза под кожей становятся четко видны расширенные вены.
Для тромбоза поверхностных вен характерна боль в области тромбированной вены, появление уплотнения и покраснения кожи по ходу вены и отечности в этой зоне. Возможно также ухудшение общего самочувствия: слабость, недомогание, озноб, повышение температуры тела.
Симптомами тромбоэмболии легочной артерии является внезапно появившаяся одышка, которая может сопровождаться мучительным кашлем, усиливающимся в положении лежа, учащенным сердцебиением, к которому присоединяется боль в грудной клетке, иногда возникает кровохарканье. Вследствие острой недостаточности кровообращения кожные покровы бледнеют, поведение больного может быть беспокойным, возбужденным, но иногда быстро развивается обморочное состояние.
Постепенное и умеренное развитие симптомов заболевания бывает в том случае, когда затромбированными оказываются мелкие легочные сосуды. Острое появление ярко выраженных симптомов говорит о массивной тромбоэмболии легочной артерии, и в данном случае счет идет на секунды.
– Существуют ли меры профилактики или ранняя диагностика этого заболевания?
– Диагностика тромбоза поверхностных вен в большинстве случаев осуществляется в ходе визуального осмотра. При подозрении на наличие тромбоза глубоких вен помимо осмотра выполняется ультразвуковое ангиосканирование с цветным картированием кровотока, которое является неинвазивным методом и обладает максимальной информативностью. Такое обследование позволяет адекватно оценить состояние вены и окружающих ее тканей, определить локализацию тромба, его протяженность. Но главное, что позволяет оценить ультразвуковое ангиосканирование (в отличие от простого осмотра) – это определить характер тромба и, соответственно, правильно подобрать тактику лечения.
Кроме того, выявить степень индивидуальной предрасположенности к тромбоэмболии поможет своевременное обследование на гены наследственной тромбофилии и антифосфолипидный синдром. Оно показано тем, у кого тромбоз уже произошел, а также при наличии случаев тромбозов или тромбоэмболий у кровных родственников (особенно в возрасте до 50 лет).
– Что порекомендуете делать для заблаговременной профилактики тромбоза?
– Профилактика элементарная. Надо вести активный, здоровый, подвижный образ жизни. Физическая нагрузка улучшает кровообращение, препятствует возникновению застоя в крови. Правильно питаться, больше употреблять растительной пищи, не содержащей холестерин. Не допускать обезвоживания организма. Нехватка жидкости повышает вязкость крови. Женщинам со склонностью к варикозному расширению вен и жалобами на тяжесть в ногах необходимо отказаться от высокого каблука. В такой обуви икроножная мышца, помогающая поднимать венозную кровь вверх по сосудам, сокращается очень мало, постепенно атрофируется и выполняет эту функцию плохо. Регулярное ношение компрессионного антиварикозного трикотажа в значительной степени помогает профилактике тромбоэмболических осложнений как у женщин, так и у мужчин с варикозным расширением вен.
В такой обуви икроножная мышца, помогающая поднимать венозную кровь вверх по сосудам, сокращается очень мало, постепенно атрофируется и выполняет эту функцию плохо. Регулярное ношение компрессионного антиварикозного трикотажа в значительной степени помогает профилактике тромбоэмболических осложнений как у женщин, так и у мужчин с варикозным расширением вен.
Необходимо контролировать давление, беречь себя от травм и проходить плановые обследования не реже одного раза в год.
В России уже 5 лет действует общероссийский проект по снижению смертности от венозных тромбоэмболических осложнений (ВТЭО) «Территория безопасности», который проводится под эгидой Российского общества хирургов и Ассоциации флебологов России, Научно-исследовательского института профилактической медицины при поддержке компании «Санофи». Его задача — обучить врачей стационаров правильному выявлению риска возникновения тромбоэмболических осложнений и назначению адекватной профилактики.
В рамках проекта с мая 2012 года риск развития венозного тромбоза был оценен у 10 379 петербуржцев. Из них правильную оценку риска и адекватную профилактику получили 8740 пациентов.Всего за 5 лет в проекте приняли участие 145 стационаров в 65 городах России. 4582 врача прошли обучение по правильной оценке риска ВТЭО. Уровень госпитальной смертности от тромбоэмболии в стационарах, принимавших участие в проекте, снизился в 10 раз, а уровень адекватной профилактики венозного тромбоза увеличился до 77%.
Эту и другие статьи вы можете обсудить и прокомментировать в нашей группе ВКонтакте
Материал опубликован в газете «Санкт-Петербургские ведомости» № 047 (5420) от 19.03.2015.
Нижнекамская центральная районная многопрофильная больница
17.02.2020 Как можно быстрее залатать повреждённый участок, такую задачу ставит перед собой организм при повреждении сосудов или кровотечении, а заплатками служат сгустки крови — тромбы.
— Руслан Фадисович, простыми словами, что такое тромбоз?
Тромбоз – это закупорка сосудов сгустками крови, чаще всего вен нижних конечностей. Тромбоз вен нижних конечностей подразделяется на тромбоз поверхностных и глубоких вен, который является более опасным.
Основной причиной тромбоза вен нижних конечностей является застой в крови, например при авиа-перелетах, когда человек долго едет в машине (более двух часов), нетранспортабельные и прикованные к постели люди.
— Как простому человеку предположить, что у него возник тромбоз?
— Это жалобы пациента, основными из которых является резкий отёк ноги на фоне полного здоровья, распирающие боли в икроножных мышцах, с такими симптомами человек обязательно должен обратиться к врачу. Чаще всего люди ждут 5-7 дней, но это ошибка, потому что летальные исходы происходят в первые дни после тромбоза.
— Какова причина образования тромбов?
— Тромбы – это многофакторный процесс, с возрастом факторы риска образования тромбоза увеличиваются, например, онкозаболевания или после инсульта, после операции в первые сутки, другие категории лиц с врождёнными нарушениями крови, то есть человек с рождения предрасположен к тромбозам, а также травмы и беременность могут спровоцировать образование тромбов
— Вредные привычки могут оказать влияние на появление болезни?
— Курение на развитие тромбов не влияет, но влияет на образование атеросклеротических бляшек в артериях, которые, в конечном счёте, вырастая до определённого размера, могут спровоцировать тромбоз артерий. А принятие алкоголя уже на следующий день может повлиять на развитие тромбоза, особенно если совместить баню и алкоголь.
— Говорят «оторвался тромб», что означает это понятие?
— Когда «оторвался тромб», то речь идёт о тромбоэмболических осложнениях. И чтобы тромб не оторвался, человеку нужно явиться в больницу в первые сутки после появления вышеперечисленных признаков. Пациент ощутить «болтается» тромб или нет, не может. Для этого нужно обратиться к врачу и провести УЗИ. Люди думают, что тромбы накапливаются годами. Нет, они не накапливаются, они появляются внезапно и в здоровом состоянии.
— Как определить, что тромб оторвался?
— Первым признаком является резкое чувство нехватки воздуха, если тромбоз мелких ветвей лёгочных артерий, то там начинается сухой кашель и без температуры, а если крупных ветвей – то вплоть до потери сознания и летального исхода. И поэтому нужно просто во время обратиться к врачу, даже без предварительной записи, в будние дни к терапевту или хирургу, а в праздничные или выходные дни в приёмный покой или вызвать скорую помощь. Профилактику тромбоза определяют врачи, в группу риска входят люди старше 60 лет, прикованные к постели, послеоперационные, онкобольные, беременные и те, у которых тромбофилия. Такие пациенты в целях профилактики пьют препараты и носят компрессионное белье.
Такие пациенты в целях профилактики пьют препараты и носят компрессионное белье.
— Какова статистика в городе?
— За месяц в среднем обращаются 4-5 человек с вновь выявленными диагнозами, а так в среднем по статистике 60-70 человек на 100 000 населения до 60 лет и после этого возраста риск тромбоза увеличивается до 200 человек на 100 000 населения за год.
— Какие рекомендации дадите читателям?
— Для того чтобы снизить риск возникновения тромбов, нужно больше двигаться — ходить всегда полезнее, чем сидеть, стоять или лежать, а также нужно пить больше воды. Если есть отягощённая семейная история по тромбозам и человек в группе риска, можно носить компрессионный трикотаж, заниматься плаванием, принимать контрастный душ, но лучше сначала проконсультироваться с врачом.
По материалам газеты «Мировой вестник», автор Лилия Чебышева.
9 опасных признаков тромбоза, которые нельзя игнорировать
Тромбы – это сгустки крови, которые формируются в кровеносных сосудах в ответ на повреждение сосудистой стенки. Именно тромбы принимают участие в процессе гемостаза (предотвращают возникновение сильного кровотечения, если вы, например, порезались).
У большинства людей в организме ежедневно образуются сгустки крови, однако они рассасываются и не вызывают никаких симптомов благодаря слаженной работе системы, рассказал флеболог Максим Попивець.
Читайте также: Как выявить диабет: 5 ранних симптомов болезни
Тромбоз глубоких вен (ТГВ)
Это опасное состояние, которое развивается при формировании тромба в системе глубоких вен нижних конечностей. Такая патология имеет несколько характерных проявлений.
1. Боль в ноге
Это основной симптом тромбоза глубоких вен. В некоторых случаях это может быть единственным проявлением заболевания. Зачастую возникает резкая и сильная боль в области икроножной мышцы.
Зачастую возникает резкая и сильная боль в области икроножной мышцы.
2. Отек конечности
Если вы обратили внимание на то, что одна из ваших косточек внезапно отекла, то это может быть ранним симптомом ТГВ. В этом случае вам следует немедленно обратиться за медицинской помощью, поскольку в любой момент тромб может оторваться и закупорить сосуды жизненно важных органов.
3. Появление красных полос на коже
При образовании тромба в системе глубоких вен нижних конечностей кожа в пораженной области может приобретать красноватый или голубый оттенок. В некоторых случаях кожные покровы бледнеют. Также очень часто увеличивается локальная температура (кожа становится теплой на ощупь).
Тромбоэмболия легочной артерии (ТЭЛА)
ТЭЛА – это наиболее частое осложнение тромбоза глубоких вен, которое нередко приводит к летальному исходу. Оно сопровождается характерными симптомами.
4. Тахикардия
Учащенное сердцебиение возникает из-за нехватки воздуха, развивающееся при тромбоэмболии легочной артерии. В этой ситуации сердце пытается компенсировать дефицит путем увеличения скорости сокращений.
5. Боль в груди
Острая колющая боль в грудной клетке – это наиболее частое проявление тромбоэмболии легочной артерии. Основная характеристика между этими нозологиями заключается в том, что при ТЭЛА интенсивность болевого синдрома усиливается во время дыхания.
Читайте также: Почему возникает боль в груди: возможные причины
6. Нехватка воздуха
Появление выраженной одышки и увеличение частоты дыхательных движений до 30-40 в минуту — это характерные признаки тромбоэмболии легочной артерии. Также может отмечаться цианоз или бледность кожных покровов.
7. Кровохарканье
Этот симптом не является обязательным и встречается примерно у четверти пациентов с ТЭЛА. Чаще всего отхождение мокроты с примесью крови появляется уже на стадии инфаркта легкого.
Тромбоз мезентериальных сосудов
Мезентериальные сосуды снабжают кровью различные отделы кишечника. При таком тромбозе возникают симптомы со стороны желудочно-кишечного тракта.
8. Боль в животе
Основной признак тромбоза мезентериальных сосудов – острая боль в животе, возникающая в результате ишемии (нарушения кровоснабжения) определенного участка кишечника.
9. Рвота
Тошнота и рвота – характерные проявления мезентерыального тромбоза. Основная особенность рвоты заключается в том, что она не приносит облегчения. В некоторых случаях могут появляться примеси крови в кале.
Подчеркиваем, что самолечение опасно для вашего здоровья. Поэтому перед употреблением любых препаратов проконсультируйтесь с врачом. Если вы уже провели необходимые консультации, приобрести лекарства по выгодным ценам можно в этих аптеках: здесь и здесь.
«Из сосуда извлекли тромб — и человек заговорил». Как врачи спасают пациентов от инсультов и инфарктов
В рентгеноперационную привезли пациента с тяжелым инсультом, который не мог говорить, но как только из сосуда головного мозга врач извлек тромб — человек начал разговаривать прямо на операционном столе, двигать рукой и ногой. Чудо? Для медиков рентгеноперационного отделения эндоваскулярной хирургии больницы скорой помощи в Минске — это пусть и почти ювелирная, но ежедневная работа. Круглосуточно семь дней в неделю они спасают пациентов с инсультами и инфарктами.
Как в больнице с помощью рентгена проверяют сосуды
Сейчас примерно 11 часов дня, и мы с фотографом заходим в одну из рентгеноперационных городской клинической больницы скорой помощи. Нам заранее выдали бахилы, халаты и шапочки, но это не все, что нужно, чтобы мы могли здесь находиться. На каждом — специальный защитный от рентгеновского излучения костюм, который весит как минимум килограммов десять. Именно в таких оперируют врачи и работает медперсонал.
Операции на сосудах головного мозга или сердца здесь проводят под рентгеновским излучением через прокол в лучевой или бедренной артерии. Они очень щадящие для пациента, но врачи без специальной экипировки в операционную не войдут, более того — у каждого при себе дозиметр, все работают по очереди, как предписывают правила. Пациента от облучения тоже защищают специальной диафрагмой, чтобы луч попадал только туда, где это необходимо.
Нас сопровождает заведующий рентгеноперационным отделением эндоваскулярной хирургии, ангиографическим кабинетом больницы скорой медицинской помощи Александр Бейманов. Он уже 20 лет работает в экстренной медицине. Одним из первых начал лечить инфаркты сердца с помощью стентирования в 2002 году, а спустя 13 лет возникла необходимость развития нового направления — эндоваскулярного лечения ишемических инсультов.
Александр Эдуардович учился в Италии у ведущих специалистов мира, в Беларуси его наставником был известный кардиохирург и профессор Юрий Островский. Окончив мединститут в Гродно, Александр Бейманов работал хирургом в больнице скорой помощи в Гомеле, и после интернатуры на распределении ему предложили заняться кардиохирургией: в то время в Гомеле планировали создать кардиохирургический центр.
— Я еще в мединституте ходил мимо книжки Владимира Бураковского по сердечно-сосудистой хирургии и говорил: «Вот везет же кому-то, кто-то занимается этим!» — вспоминает он.
На несколько лет Александр Эдуардович поехал в клиническую ординатуру в Минск и работал в сегодняшнем РНПЦ «Кардиология», а затем стал одним из студентов международной школы сердца в Италии, работал и стажировался в отделении интервенционной кардиологии в клинике физиологии в Пизе. Как и мечтал, из окна операционной была видна Пизанская башня.
— Это была замечательная школа, там я встретил всех ведущих специалистов мира! — вспоминает он. — Их приглашали для чтения лекций и показательных операций.
И даже после такой практики, несмотря на знание и английского, и итальянского, у него не было сомнений — возвращаться домой или нет. Кажется, что это и есть тот самый доктор-романтик, который живет по принципу «кто, если не мы». Он хотел вернуться и развивать в стране интервенционную кардиологию, уже тогда понимая, что в лечении инсультов — за ней будущее. В операционной сейчас лежит женщина 46 лет, ей проводят важное исследование — коронарографию. С помощью этого метода можно выявить ишемическую болезнь сердца, понять, где и как сужаются коронарные артерии, и спасти человеку жизнь.
Кажется, что это и есть тот самый доктор-романтик, который живет по принципу «кто, если не мы». Он хотел вернуться и развивать в стране интервенционную кардиологию, уже тогда понимая, что в лечении инсультов — за ней будущее. В операционной сейчас лежит женщина 46 лет, ей проводят важное исследование — коронарографию. С помощью этого метода можно выявить ишемическую болезнь сердца, понять, где и как сужаются коронарные артерии, и спасти человеку жизнь.
Исследование проводят тоже через прокол, в данном случае лучевой артерии на руке. Через специальные катетеры вводят контрастное вещество, которое заполняет просвет артерии. На артерию направлены лучи рентгена, а ее рельеф виден на экране ангиографа. Так медики могут сделать вывод о состоянии пациентки. К счастью, с ней все в порядке — крупные коронарные артерии чистые, изменения в очень мелких сосудах. Она будет лечиться медикаментозно, операция не нужна.
В операционной работают четыре медика, еще два находятся за ее пределами и следят за состоянием женщины по мониторам. После процедуры человек еще сутки-двое остается в больнице, затем можно идти домой.
На коронарографию в больницу направляют из поликлиник. Например, она нужна при ишемической болезни сердца, когда человек принимает таблетки, но они не помогают. Некоторые боятся этой процедуры, но лучше нее ничего пока не придумали. Если ее не сделать, то рано или поздно может случиться инфаркт. Процедуру проводят под местной анестезией, коронарография для пациента безболезненная и занимает всего 20−40 минут.
За женщиной в очереди на коронарографию мужчина 72 лет. Практически до этого возраста он вел активную жизнь, во время бега внезапно почувствовал боль в сердце, перешел на ходьбу, а боль не ушла. Медики констатируют: у пациента с коронарными артериями — беда, очень серьезное поражение на уровне ствола левой коронарной артерии, и здесь не избежать операции.
В целом через ангиографический кабинет в больнице в год проходят 1700 пациентов, примерно 700−800 из них переносят операции на сердце и сосудах головного мозга.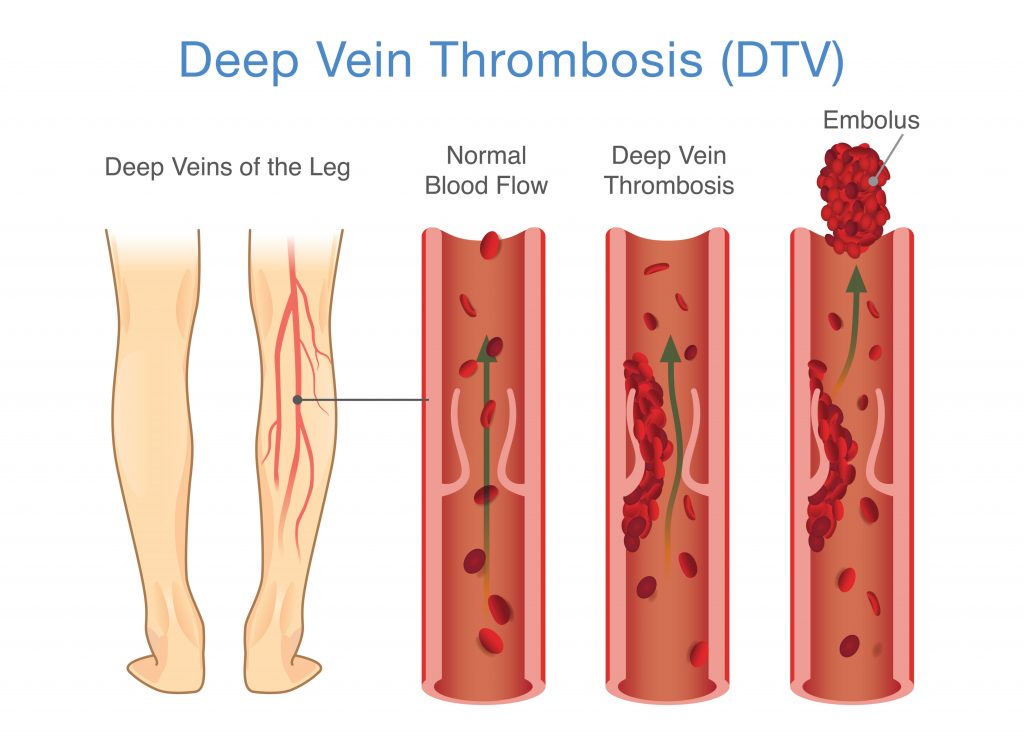 В 90% случаев это пациенты с острым коронарным синдромом.
В 90% случаев это пациенты с острым коронарным синдромом.
Чем быстрее удалишь тромб во время инсульта, тем лучше
Уникальность этого отделения больницы скорой медицинской помощи в том, что здесь лечат инсульты и инфаркты с помощью интервенционных технологий. Два осложнения — одно из которых является основной причиной смертности, второе — занимает первое место по инвалидизации. Врачи здесь убирают тромбы с помощью катетера через прокол в бедренной или лучевой артерии.
Александр Эдуардович показывает фотографию тромба: визуально это сгусток крови, но именно он может оказаться для пациента смертельным — если оторвался и попал в головной мозг.
Признаки инсульта: нарушение движения конечностей с одной стороны, нарушение речи, изменение мимики лица. Как только вы заметили такие проявления, срочно нужно вызвать скорую. Случается, что вдруг у человека перестала двигаться рука или нога, но других признаков нет, в течение суток организм может отстроиться, но если ничего не предпринять и не обратиться к врачу, то в 15% случаев в ближайшие три месяца произойдет инсульт.
В БСМП работа организована так, что пациентов с нарушением мозгового кровообращения отправляют на компьютерную томографию, а затем доставляют в операционную, минуя приемное отделение. Все это нужно, чтобы быстрее помочь человеку, ведь на счету каждая минута. За год через клинику проходит более двух тысяч пациентов с ишемическими инсультами.
При инсультах чаще делают компьютерную томографию, чем магнитно-резонансную, потому что, по словам Александра Бейманова, это и быстрее, и в открытом КТ-аппарате человек не так нервничает и меньше двигается, а качество картинки по итогу будет лучше.
— Бывает, что привезли человека, и мы не знаем, когда начался инсульт. Тогда делаем не просто компьютерную томографию, а компьютерную томографию с перфузией, когда можно изучить кровоток и увидеть, какая зона уже омертвела.
Если у пациента нет противопоказаний, то в течение первых 4,5 часа от начала инсульта можно ввести препараты, растворяющие тромб, но, к сожалению, они не всегда эффективны. Поэтому в больнице скорой медицинской помощи пациенту не только начинают вводить эти лекарства, но и сразу делают операцию внутри сосудов, чтобы восстановить кровоток. Почему именно такие интервенционные операции? Они гораздо эффективнее, и их можно провести у пациентов спустя шесть-восемь часов от начала инсульта, а в последнее время — и до 24 часов. Но при этом должны быть строгие показания. К сожалению, в некоторых случаях, когда сильно поврежден мозг, методика может быть опасной. По материалам зарубежных специалистов, ее можно использовать в 10−12% от всех случаев ишемических инсультов, и это сложная командная работа рентгенхирургов, неврологов, анестезиологов, радиологов, иногда нужна помощь и нейрохирургов.Чем быстрее убрать тромб и восстановить кровоток, тем больше шансов, что у человека не будет неврологических последствий и организм сможет отстроиться. А это значит, что после инсульта он будет сам себя обслуживать, сможет ходить. Если упустить время, то часть мозга умрет, и инсульт будут лечить таблетками, а тогда шансы на нормальную жизнь намного меньше.
Поэтому в больнице скорой медицинской помощи пациенту не только начинают вводить эти лекарства, но и сразу делают операцию внутри сосудов, чтобы восстановить кровоток. Почему именно такие интервенционные операции? Они гораздо эффективнее, и их можно провести у пациентов спустя шесть-восемь часов от начала инсульта, а в последнее время — и до 24 часов. Но при этом должны быть строгие показания. К сожалению, в некоторых случаях, когда сильно поврежден мозг, методика может быть опасной. По материалам зарубежных специалистов, ее можно использовать в 10−12% от всех случаев ишемических инсультов, и это сложная командная работа рентгенхирургов, неврологов, анестезиологов, радиологов, иногда нужна помощь и нейрохирургов.Чем быстрее убрать тромб и восстановить кровоток, тем больше шансов, что у человека не будет неврологических последствий и организм сможет отстроиться. А это значит, что после инсульта он будет сам себя обслуживать, сможет ходить. Если упустить время, то часть мозга умрет, и инсульт будут лечить таблетками, а тогда шансы на нормальную жизнь намного меньше.
В последнее время среди пациентов отделения много молодых женщин, которых привозят с надрывом позвоночной артерии. Девушка занимается йогой, неудачный поворот головы — и она на операционном столе. Были случаи, когда привозили пациенток, которые резко повернули голову во время парковки машины, после массажа или мануальной терапии.
Самой возрастной пациентке с инфарктом — 101 год. И ее оперировали
— У нас 2 января была пациентка 1938 года рождения с инфарктом. В левой коронарной артерии практически отсутствовал кровоток, и кроме этого у нее еще было поражение правой коронарной артерии. Что делать? Надо рисковать! Мы шли на операцию отчаяния, чтобы хоть какой-то кровоток восстановить. И сегодня я звонил по поводу этой пациентки, она лежит в кардиологическом отделении и готовится к реабилитации. Мы избежали летального исхода, — рассказывает Александр Бейманов.
В БСМП людей от острого инфаркта миокарда спасают семь дней в неделю 24 часа в сутки. По европейской статистике, если лечить пациента от инфаркта таблетками без тромболитиков, которые растворяют тромбы, то летальность около 15%. С тромболитиками — около 7−8%. Если применять интервенционные технологии, то летальность в пределах 4−5%.
По европейской статистике, если лечить пациента от инфаркта таблетками без тромболитиков, которые растворяют тромбы, то летальность около 15%. С тромболитиками — около 7−8%. Если применять интервенционные технологии, то летальность в пределах 4−5%.
Операцию могут сделать человеку независимо от возраста. Самой возрастной пациентке с инфарктом был 101 год.
— Мы поставили ей два стента, восстановили кровоток, — говорит Александр Эдуардович. — Сейчас средний возраст наших пациентов — 69−72 года.
Инфаркт у каждого протекает по-разному, но основные признаки — боль за грудиной, которая отдает в межлопаточное пространство, левую руку, нижнюю челюсть.
— Хотя мы встречаем пациентов, у которых инфаркт проявляется тошнотой, рвотой и изжогой, люди вызывают скорую, врачи делают кардиограмму, а там инфаркт. Классическая картина — боль за грудиной. Нужно обращать внимание на все боли за грудиной, которые возникают при незначительной физической нагрузке, эмоциональном расстройстве, тревоге.
В идеале на операционном столе человек при инфаркте должен оказаться через 90−120 минут после первого контакта с медиками. Это золотое время, когда можно сохранить миокард. По многим европейским и американским протоколам, время, когда можно оперировать при инфаркте, расширено до 12−24 часов с начала болезни, но здесь все еще зависит от того, это крупноочаговый инфаркт или мелкоочаговый. Через 12 часов часть миокарда восстановят, но что-то умрет, хотя и рубец может быть небольшим, а у пациента в дальнейшем не будет сердечной недостаточности.
— Почему мы боимся брать пациента на операционный стол, если прошло больше чем 12 часов после инфаркта? Мы боимся разрыва миокарда. Мы восстановим кровоток, а миокард уже изменен, и на этом измененном может быть разрыв. Но если состояние пациента угрожает его жизни, есть сложные нарушения сердечного ритма, не держится давление, идет отек легкого — мы везем его в рентгеноперационную.
Александр Бейманов отмечает, что врачи анализируют свою базу пациентов и видят, что пациенты с инфарктами и инсультами после того, как скорая приняла решение о госпитализации, доезжают до БСМП в среднем за 15 минут. Во время дороги они уже звонят в клинику и передают, что везут такого пациента, чтобы там готовили операционную. На то, чтобы подготовиться бригаде, сделать пациенту кардиограмму, забрать анализы, нужно еще примерно минут 20. Это время в идеальном случае, когда у пациента четкие симптомы инфаркта миокарда. Но бывает, что у него много сопутствующих заболеваний, тогда нужно разбираться более прицельно.
Во время дороги они уже звонят в клинику и передают, что везут такого пациента, чтобы там готовили операционную. На то, чтобы подготовиться бригаде, сделать пациенту кардиограмму, забрать анализы, нужно еще примерно минут 20. Это время в идеальном случае, когда у пациента четкие симптомы инфаркта миокарда. Но бывает, что у него много сопутствующих заболеваний, тогда нужно разбираться более прицельно.
— Вот прямо сейчас в клинику привезли пациентку, она в реанимации, и мы решаем вопрос, что делать дальше. У нее нетипичные симптомы: есть изменения со стороны головного мозга, внутренних органов, есть застойная пневмония, и в этом случае изменения на кардиограмме не считаются определяющими. В ближайшее время ей сделают снимок, возьмут анализы — и мы решим, берем ее в рентгеноперационную или нет.
Сейчас на базе БСМП щадящим операциям при инсультах и инфарктах обучают медиков из других регионов, иностранцев. Александр Бейманов не скрывает, что уже идут переговоры, чтобы у них создать учебный центр, в том числе и для иностранных врачей. Это привлечет дополнительные деньги: ведь за обучение медика его клиника платит. С другой стороны, повысится рейтинг больницы и ее специалистов.
— Если мы станем таким учебным центром, то и сами сможем больше учиться, будет еще больше мотивации, чтобы нас направлять на стажировки. И это не только очень интересно, но и крайне необходимо, так как все постоянно совершенствуется, появляются новые доказательные данные протоколов лечения, более эффективные устройства, новые препараты, методики.
Сайт news.tut.by
Тромбоз
Тромбоз вен — это серьезное заболевание, которое характеризуется образованием в просвете вены сгустка крови, или тромба.
Тромб, образовавшийся в просвете вены, может полностью прекратить циркуляцию крови по ней.
Оторвавшись от стенки вены тромб может попасть в сердце, и далее в другие сосуды, что в свою очередь, может стать причиной серьезных осложнений.
Если из сердца тромб попадет в сосуды легких — разовьется тромбоэмболия легочной артерии (закупорки просвета легочной артерии), последствиями которой могут быть внезапная смерть или омертвение большой части легкого.
Если тромб попадет в сосуды головного мозга — разовьется инсульт, который также может привести смерти или инвалидности.
Симптомы и признаки тромбоза вен могут отличаться в зависимости от того, в какой вене образовался тромб. В зависимости от места расположения тромба различают: тромбоз глубоких вен нижних конечностей (наиболее частая форма тромбоза), илеофеморальный тромбоз (тромб в бедренной или подвздошной вене), тромбоз мезентериальной вены, тромбоз портальной вены, тромбоз вены сетчатки глаза и др.
Почему развивается тромбоз вен?
Существует несколько основных причин образования тромбов в венах:
Отсутствие движений в ногах более 3 дней (например, после тяжелых операций, у парализованных людей и т.д.) значительно повышает риск образования тромбов в глубоких венах ног.
Обезвоживание организма приводит к увеличению вязкости крови и замедлению ее движения в сосудах и повышает вероятность образование тромбов в венах. Причинами обезвоживания могут служить: сниженное употребление жидкостей в жаркую погоду, обширные ожоги, инфекционные заболевания и пр.
Операции на венах ног могут спровоцировать образование сгустков крови, однако, в большинстве случаев они настолько малы, что рассасываются сами, не вызывая серьезных последствий.
Нарушения в системе свертывания крови могут быть врожденными (существовать с самого рождения), либо приобретенными (на фоне онкологических, инфекционных заболеваний и т.д.)
Серьезные травмы могут привести к образованию тромбов в венах в травмированной области.
Для того чтобы предупредить развитие тромбоза вен, врачи выявляют наличие так называемых, факторов риска, способствующих образованию тромбов. При наличии нескольких таких факторов риска больному назначают лекарства, препятствующие развитию тромбоза. Вот некоторые факторы риска тромбоза:
- Возраст более 75 лет
- Ожирение и избыточный вес
- Наличие онкологических (раковых) заболеваний
- Отсутствие движений в ногах более 3 дней, либо длительные авиаперелеты, переезды на машине и т.д.
- Состояние после хирургических операций
- Тромбоз вен в прошлом
- Обширные ожоги и травмы, переломы костей
- Беременность и недавние роды
Сепсис (заражение крови)
Заболевания сердечно-сосудистой системы: инфаркт миокарда, стенокардия, сердечная недостаточность и др.
Симптомы и признаки тромбоза
Тромбы могут располагаться как в глубоких венах, так и в поверхностных. Если тромб расположен в глубоких венах ног, то вначале появляются боли, затем отечность нижней конечности. При тромбозе поверхностных вен на коже появляются болезненные уплотнения и покраснение этого участка.
Самым опасным последствием тромбоза может быть перемещение тромба с током крови — эмболии, которые чаще всего оседают в легких, приводя к геморрагическому инфаркту легких.
Тромбоз глубоких вен ног может протекать практически без симптомов, либо проявляться незаметными признаками. Вот некоторые из них:
- Отек нижней трети ноги является наиболее частым симптомом тромбоза глубоких вен голени. Если тромбоз распространяется на более высокие участки ноги (вены бедра и таза), то отек может захватить всю ногу, либо обе ноги. Появляется боль в области паха.
- Боль в икроножных мышцах является непостоянным симптомом тромбоза глубоких вен и в половине случаев может отсутствовать. Боли в икроножной мышце усиливаются при сгибании стопы в голеностопном суставе. При наличии таких болей в сочетании с отеком следует немедленно обратиться к врачу.
- Повышенная чувствительность кожи ноги.
- Кожа в области образования тромба может быть более теплой и красной, чем окружающие участки.
- В случаях, когда тромбоз глубоких вен протекает бессимптомно, он может быть выявлен только при развитии осложнений — например, тромбоэмболии легочной артерии, которая проявляется внезапным появлением одышки, ощущения нехватки воздуха, головокружением, вплоть до потери сознания. При развитии этих симптомов следует немедленно вызвать скорую помощь.
Диагностика тромбоза вен
Только на основании наличия симптомов тромбоза невозможно окончательно установить диагноз. Для этого необходимо дополнительное обследование. В диагностике тромбоза глубоких вен используют следующие методы обследования:
- Определение в крови уровня Д-димера — особого вещества, уровень которого остается повышенным в течение недели после развития острого тромбоза вен.
- УЗИ вен позволяет быстро и безболезненно обнаружить признаки закупорки вены. Особый вид УЗИ — дуплексное сканирование позволяет увидеть тромб в просвете вены.
- Флебография (венография) представляет собой наиболее информативный метод диагностики тромбоза глубоких вен ног, илеофеморального тромбоза и пр. Для проведения флебографии в вену на тыльной поверхности стопы вводят особое контрастное вещество, которое позволяет рассмотреть вены во время рентгенографии ноги. Благодаря флебографии врачи не только выявляют наличие тромбоза, но также определяют место образования тромба, что имеет большое значение для дальнейшего лечения.
- Магнитно-резонанасная томография (МРТ) используется для диагностики тромбоза вен в сомнительных случаях, когда результаты других обследований неоднозначны.
- При развитии осложнений тромбоза глубоких вен — тромбоэмболии легочной артерии, проводятся дополнительные обследования: рентген грудной клетки, электрокардиография (ЭКГ) и др.
- При подозрении на тромбоз вен сетчатки глаза производят осмотр глазного дна.
- УЗИ внутренних органов брюшной полости помогает обнаружить признаки тромбоза портальной вены или мезентериальной вены.
Флебологи Медицинского центра «Академик» помогут Вам в решении Вашей проблемы.
Записаться на прием можно по телефону:
8 — (38343) — 44 — 0 — 77
Или через ЗАПИСЬ НА ПРИЕМ
Симптомы в ногах, легких и многом другом
Вы когда-нибудь порезались бумагой или порезались во время бритья? Когда это происходит, положение спасает сгусток крови. Он быстро останавливает кровотечение, а когда он выполняет свою работу, он обычно распадается. Однако иногда что-то может пойти не так.
Когда тромбы не распадаются, они могут быть опасными и привести к серьезным заболеваниям. Вы можете попасть в кровеносные сосуды практически в любой части вашего тела. Скорее всего, они повлияют на ногу, особенно если вы долго сидите.
У вас может образоваться сгусток в артериях, которые переносят кислород из вашей крови от сердца ко всем клеткам вашего тела. Результат может быть действительно серьезным. Он может препятствовать попаданию кислорода в ваше сердце, легкие или мозг и вызывать опасные для жизни чрезвычайные ситуации, такие как сердечный приступ или инсульт.
Также может образоваться сгусток в венах, по которым кровь возвращается к сердцу. Когда это происходит, симптомы обычно появляются постепенно, но все же могут означать проблемы.
Продолжение
Если вы узнаете предупреждающие знаки, у вас больше шансов получить быструю медицинскую помощь, которая может иметь огромное значение для того, чтобы уберечь вас от опасной зоны.Но важно знать, что в некоторых случаях образование тромбов может происходить с небольшими симптомами или вообще без каких-либо симптомов.
Подробнее: Что делать с тромбом и что нельзя делать, если сгусток крови
Руки, ноги
Когда образуется сгусток крови в одной из глубоких вен на руке или ноге, глубоко под поверхностью кожи, это может быть так называемый тромбоз глубоких вен (ТГВ). Это опасно, потому что сгусток может попасть в ваше сердце или легкие.
У вас больше шансов получить ТГВ, если вы долгое время не двигались, например, после операции или во время долгой поездки на самолете.Немедленно обратитесь за медицинской помощью, если вы заметили любой из этих симптомов:
- Отек. Это может произойти именно в том месте, где образуется сгусток крови, или вся ваша нога или рука может опухнуть.
- Изменение цвета. Вы можете заметить, что ваша рука или нога приобретает красный или синий оттенок, становится или чешется.
- Боль. По мере того как сгусток становится хуже, вы можете пораниться или заболеть. Ощущение может варьироваться от тупой до сильной. Вы можете заметить пульсацию боли в ноге, животе или даже руке.
- Теплая кожа. Кожа вокруг болезненных участков или на руке или ноге с ТГВ может ощущаться теплее, чем другая кожа.
- Проблемы с дыханием. Если это произойдет, это может означать, что сгусток переместился из вашей руки или ноги в легкие. Вы также можете сильно кашлять и даже откашляться с кровью. Вы можете почувствовать боль в груди или головокружение. Позвоните в службу 911, чтобы сразу же получить медицинскую помощь.
- Судорога голени. Если сгусток находится в икре или голени, вы можете почувствовать, что у вас судорога или у вас спазм.
- Точечный отек. ТГВ может вызвать скопление жидкости (отек) в руках или ногах. Обычно это происходит довольно быстро с ТГВ. Когда вы нажимаете на опухшую область, это может вызвать ямочку или «ямку» (ямку), которая останется в течение нескольких секунд.
- Набухшие болезненные вены. Боль может усиливаться при прикосновении.
Сердце
Сгусток крови, образующийся внутри или вокруг вашего тикера, может вызвать сердечный приступ. Следите за такими симптомами:
Легкие
Сгусток крови в легком обычно начинается в глубокой вене на руке или ноге, затем отрывается и попадает в легкое.Когда это происходит, возникает так называемая тромбоэмболия легочной артерии, чрезвычайно опасное состояние.
Немедленно обратитесь за медицинской помощью, если вы:
- Чувствуете одышку или проблемы с дыханием
- У вас болит грудь
- Начинаете кашлять
- Начинаете потеть
- Чувствуете головокружение
Мозг
Сгустки крови это может быть вызвано жировыми отложениями на стенках кровеносных сосудов, по которым кровь поступает в мозг. А иногда они могут образоваться из-за удара по голове, который приводит к сотрясению мозга.
В других случаях сгусток, который начинается в другой части вашего тела, например, в груди или шее, может попасть в кровоток и попасть в мозг, где он может вызвать инсульт.
Остерегайтесь следующих симптомов:
- Проблемы со зрением или речью
- Припадок
- Общее чувство слабости
Живот
В венах, по которым кровь выводится из кишечника, могут образоваться сгустки крови. Они могут быть вызваны такими состояниями, как дивертикулит или заболевание печени, или даже противозачаточными таблетками.
Как вы узнаете, что это происходит? Если у вас есть такие проблемы, проконсультируйтесь с врачом:
Почки
Сгусток крови в почках может помешать им вывести отходы из вашего тела. Это может вызвать высокое кровяное давление или даже почечную недостаточность.
Это опасно, поэтому обратите внимание на следующие симптомы:
Причины, диагностика, лечение и профилактика
Что такое лошадь Чарли?
Лошадь Чарли — это мышечный спазм, когда мышца внезапно сжимается сама по себе.Эти судороги могут возникнуть в любом месте вашего тела. Они часто встречаются в ваших ногах.
Чарли Лошадь вызывает
Вещи, которые могут вызвать у лошади Чарли, включают:
Мышечные судороги также являются побочным эффектом некоторых лекарств, таких как:
- Фуросемид (Лазикс), гидрохлоротиазид (Микрозид) и другие диуретики (» водные пилюли »), выводящие жидкость из вашего тела
- Донепезил (Арисепт), используемый для лечения болезни Альцгеймера
- Неостигмин (Простигмин), применяемый при миастении,
- Нифедипин (Прокардия), средство для лечения стенокардии и высокого кровяного давления
- Ралоксифен (Эвиста), средство для лечения остеопороза
- Лекарства от астмы тербуталин (Бретин) и альбутерол (Провентил, Вентолин)
- Толкапон (Тасмар), который помогает лечить болезнь Паркинсона
- Статиновые препараты для лечения холестерина, такие как Липорвастатин (например, аторвастатин), флувастатин (Lescol), ловастатин (Mevacor), правастатин (Pravachol), розувастатин (Crestor) или симвастатин (Zocor)
Факторы риска лошади Чарли 900 19
Некоторые люди чаще болеют чарли лошадей:
Диагноз Чарли Хорс
Вам не нужно обращаться к врачу, если у вас нет чарли лошади с одним из следующих состояний:
Ваш врач спросит о ваших симптомах и история болезни.Они также проведут медицинский осмотр. Они могут заказать анализы крови, мышечные тесты или МРТ, чтобы определить состояние здоровья, которое может вызвать судороги.
Charley Horse Treatment
Если лошадь Чарли попала в икры или заднюю часть бедра (подколенное сухожилие), перенесите свой вес на пораженную ногу и слегка согните колено. Или сядьте или лягте с прямой ногой и потяните верхнюю часть стопы к голове.
Продолжение
При судороге передней части бедра (четырехглавой мышце) возьмитесь за стул и согните колено пораженной ноги.Поднимите ногу к ягодице.
Массаж, ванна с английской солью или грелка могут расслабить мышцы. Чтобы бороться с болью, используйте пакет со льдом или примите безрецептурные лекарства, такие как ибупрофен или напроксен.
В большинстве случаев лошадь останавливается в течение нескольких минут. Но если вы получаете их часто и по непонятной причине, сообщите об этом врачу.
Charley Horse Prevention
Чтобы остановить судороги до их начала:
- Ешьте больше продуктов с высоким содержанием витаминов и магния.
- Избегайте обезвоживания.
- Растяжка ежедневно и перед тренировкой. Растяжка перед тренировкой может помочь предотвратить напряжение в мышцах. Ежедневная растяжка может помочь при судорогах, вызванных другими причинами.
- Наденьте удобную обувь.
- Ограничьте количество употребляемого алкоголя.
- Увеличивайте нагрузку медленно, а не сразу.
- Не занимайтесь спортом сразу после еды.
- Не курите.
Признаки и симптомы сгустков крови
Признаки и симптомы сгустков крови: тромбоз глубоких вен (ТГВ) и эмболия легочной артерии (ТЭЛА)
Тромбоз глубоких вен:
Признаки и симптомы
Тромбоз глубоких вен (ТГВ) возникает, когда сгусток крови образуется в одной из глубоких вен вашего тела, обычно в ногах, но иногда и в руке.Признаки и симптомы ТГВ включают:
- Отек, обычно одной ноги (или руки)
- Боль в ноге или болезненность, часто описываемая как судорога или спазм лошади Чарли
- Красноватое или голубоватое изменение цвета кожи
- Нога (или рука) теплая на ощупь
Эти симптомы сгустка крови могут ощущаться как растянутые мышцы или «лошадь Чарли», но могут отличаться тем, что нога (или рука) может быть опухшей, слегка обесцвеченной и теплой.
Если у вас есть какие-либо из этих симптомов, как можно скорее обратитесь к врачу, потому что вам может потребоваться немедленное лечение.Если вам нужна помощь в поиске врача, нажмите здесь.
Узнайте больше о том, как диагностировать ТГВ, здесь.
Легочная эмболия:
Признаки и симптомы
Сгустки могут отрываться от ТГВ и перемещаться в легкие, вызывая тромбоэмболию легочной артерии (ТЭЛА), которая может быть фатальной. Признаки и симптомы ПЭ включают:
- Внезапная одышка
- Острая, колющая боль в груди; может ухудшиться при глубоком вдохе
- Учащенное сердцебиение
- Необъяснимый кашель, иногда с кровянистой слизью
Немедленно позвоните в скорую помощь или вызовите 911 для оказания помощи в отделении неотложной помощи, если вы испытываете эти симптомы ТЭЛА.
Узнайте больше о том, как диагностируется ПЭ.
Узнать больше
Самое важное, что вы можете сделать, чтобы предотвратить образование тромбов, — это узнать, подвержены ли вы риску. Узнайте больше о рисках образования тромбов здесь: Know Your Risk
Сгустки крови — это опасно, но их можно предотвратить. Узнайте, как предотвратить образование тромбов здесь: Предотвращение образования тромбов
Сгустки крови в цифрах: факты
Связаться с другими людьми, у которых был тромб, здесь: Истории пациентов
Присоединяйтесь к нашему онлайн-сообществу и общайтесь с другими людьми, у которых случился тромб.
Как узнать, есть ли у вас сгусток крови: симптомы и лечение
Знание признаков и симптомов сгустка крови может помочь людям обратиться за лечением, если они у них возникнут.
Сгустки крови — это полутвердые сгустки крови, которые образуются в венах или артериях.
Сгусток крови может быть неподвижным (известный как тромб) и блокировать кровоток. Или он может вырваться наружу (так называемая эмболия) и распространиться по телу.
Продолжайте читать, чтобы получить дополнительную информацию о признаках и симптомах сгустков крови и о том, как врач может их лечить.
Некоторые люди подвержены более высокому риску образования тромба. По данным Американского общества гематологов (ASH), факторы, повышающие риск развития тромбов у человека, включают:
- прием оральных контрацептивов
- неподвижность, например, во время длительного пребывания в больнице
- наличие ожирения
- курение
- состояние старше 60 лет
- семейный анамнез сгустков крови
- беременность
- предыдущее помещение центральной линии
- определенные виды рака
- травма
- хронические воспалительные заболевания
- диабет
Люди с риском развития тромбов должны знать связанных признаков и симптомов.По данным Американской ассоциации тромбов, симптомы различаются в зависимости от типа тромба.
Симптомы ТГВ
Тромбоз глубоких вен (ТГВ) — это сгусток, который обычно возникает в большой вене ноги, но также может развиваться в тазу или руке.
ТГВ может не вызывать никаких симптомов, но если симптомы все же возникают, они могут включать:
- тепло в месте сгустка
- болезненность или боль в пораженной ноге или руке
- припухлость в пораженной ноге и ступне или рука и кисть
- кожа становится красной или пурпурной
Симптомы часто являются локальными для сгустка крови и поражают только одну руку или ногу.Национальный альянс по сгустку крови добавляет, что боль или дискомфорт от этого типа сгустка крови могут быть похожи на ощущение растянутой мышцы.
Тромбоэмболия легочной артерии
Тромбоэмболия легочной артерии возникает, когда сгусток или его часть проходит по венам и попадает в легкие. Это состояние может быть смертельным.
По данным Американской ассоциации по изучению сгустков крови, некоторые общие симптомы тромбоэмболии легочной артерии включают:
- резкую боль в груди, особенно при глубоком вдохе
- кашель с кровью
- лихорадку
- головокружение
- быстрое пульс
- внезапная одышка
- необъяснимое потоотделение
Человек должен немедленно обратиться за неотложной помощью, если у него появятся какие-либо признаки тромбоэмболии легочной артерии.
Артериальные сгустки
Артериальные сгустки обычно вызывают симптомы быстро, потому что они начинают отключать кислород к органам быстрее, чем другие типы сгустков крови. Они могут вызывать различные симптомы и осложнения, включая сердечный приступ, инсульт, сильную боль и паралич.
Другие места
Хотя ТГВ и тромбоэмболия легочной артерии являются обычным явлением, тромбы могут образовываться в других частях тела.
Согласно ASH, сгустки крови в других частях тела могут вызывать следующие симптомы:
- Живот: Боль в животе, рвота или диарея.
- Мозг: Проблемы с речью, слабость в лице или руках, проблемы со зрением, головокружение или сильная головная боль.
- Сердце: Тяжесть в груди, боль в груди, одышка, тошнота, головокружение или дискомфорт в верхней части тела.
Диагностический процесс может варьироваться в зависимости от местоположения подозреваемого сгустка.
Врач может задать вопросы о симптомах пациента и провести медицинский осмотр.
По данным Национального альянса по изучению сгустков крови, некоторые типичные тесты включают:
- УЗИ, которое врачи обычно используют для диагностики ТГВ.
- , венография, при которой используется краситель, чтобы показать кровоток в венах.
- МРТ-сканирование,
- , ангиограмма легких. , при котором врачи используют краситель и делают рентген грудной клетки, чтобы определить наличие тромбоэмболии легочной артерии.
Врачи могут использовать КТ-ангиографию, чтобы проверить наличие сгустков в голове, шее, груди или животе.Тест включает инъекцию контрастного вещества в кровь и компьютерную визуализацию, чтобы показать кровоток и выявить любые сгустки.
Врач может назначить рентген грудной клетки, чтобы исключить другие возможные причины некоторых симптомов тромбоэмболии легочной артерии, например, пневмонии.
Лечение тромбов включает уменьшение размера сгустка и предотвращение образования новых сгустков.
Типичные методы лечения сгустков крови включают:
- антикоагулянтные препараты, называемые разжижителями крови, которые помогают предотвратить образование новых сгустков и остановить рост существующих сгустков
- тромболитическая терапия для растворения сгустков
- компрессионные чулки
- фильтры полой вены, которые представляют собой небольшие устройства что хирург может ввести в вены, чтобы предотвратить попадание тромба в легкие
Человек должен поговорить со своим врачом о вариантах лечения.При использовании лекарств они должны принимать дозировки, прописанные врачом.
Некоторые лекарства, например, разжижители крови, могут помочь в лечении тромбов и предотвратить их дальнейшее образование. Компрессионные носки также являются полезной профилактической мерой.
Хотя не всех тромбов можно избежать, человек может принять меры для их предотвращения. По данным Агентства по исследованиям и качеству здравоохранения, эти шаги включают:
- подъем ног на 6 дюймов над сердцем время от времени во время постельного режима
- ношение свободных чулок, одежды или носков
- сохранение активности и выполнение упражнений. режим
- регулярное ношение компрессионных чулок
- максимальное ограничение соли в рационе
- частое смещение позы при длительном неподвижном состоянии
- избегание сидения или стояния более 1 часа за раз
- прием всех лекарств в качестве врача предписано
- не класть подушки под колени
- воздерживаться от скрещивания ног
- стараться не ударяться или не травмировать ноги
Сгустки крови могут вызвать серьезные проблемы со здоровьем.Если сгусток крови вырывается, он может переместиться в легкие, сердце или мозг, блокируя приток крови к этим жизненно важным органам. Человек может пережить инсульт или сердечный приступ.
Тромбы — обычное явление во время беременности, часто из-за ограниченной подвижности. Если во время беременности образуется сгусток крови, это может привести к таким осложнениям, как:
- плацентарная недостаточность, что означает, что плацента не обеспечивает достаточное количество питательных веществ и кислорода для плода
- сгусток крови в плаценте, который может нанести вред для плода
- ограничение внутриутробного развития, которое препятствует правильному росту плода
Эти возможные осложнения дополняют те, которые являются общими для всех людей, в том числе:
- тромбоз или закупорка, например, тромбоэмболия или церебральная вена тромбоз (CVT), который возникает при образовании сгустка в головном мозге
- инсульт
- тромбоэмболия легочной артерии
- сердечный приступ
- венозная тромбоэмболия
Сгустки крови могут образовываться практически в любом месте вен или артерий.Если они возникают, они могут вызвать такие осложнения, как сердечный приступ и инсульт.
Люди должны знать свои факторы риска развития тромба, которые могут включать ожирение, длительное пребывание в стационаре и беременность.
Людям следует поговорить со своим врачом, если они испытывают симптомы, которые могут быть вызваны тромбом.
Как обнаружить и предотвратить тромбоз глубоких вен
января 2017
Распечатать этот номер
Когда сгусток сгустка
Многие вещи могут вызвать боль и отек в ноге.Но если ваши симптомы возникают из-за тромба глубоко в ноге, это может быть опасно. Сгустки крови могут случиться с кем угодно и когда угодно. Но некоторые люди подвергаются повышенному риску. Принятие мер по снижению вероятности образования тромба в венах может помочь вам избежать потенциально серьезных проблем.
Сгустки крови могут образоваться в любом месте вашего тела. Они развиваются, когда кровь сгущается и сгущается. Когда сгусток образуется в вене глубоко в теле, это называется тромбозом глубоких вен. Сгустки крови из глубоких вен обычно возникают в голени или бедре.
«Тромбоз глубоких вен имеет классические симптомы — например, отек, боль, тепло и покраснение на ноге», — говорит д-р Андрей Киндзельский, эксперт Национального института здравоохранения по болезням крови. «Но около 30–40% случаев остаются незамеченными, поскольку у них нет типичных симптомов». Фактически, некоторые люди не осознают, что у них есть сгусток глубоких вен, пока он не вызовет более серьезное заболевание.
Сгустки глубоких вен — особенно на бедрах — могут отрываться и перемещаться по кровотоку. Если сгусток застревает в артерии легких, он может блокировать кровоток и приводить к иногда смертельному состоянию, называемому тромбоэмболией легочной артерии.Это заболевание может повредить легкие и снизить уровень кислорода в крови, что также может нанести вред другим органам.
Некоторые люди более подвержены риску тромбоза глубоких вен, чем другие. «Обычно люди, у которых развивается тромбоз глубоких вен, имеют определенный уровень тромбофилии, что означает, что их кровь сгущается быстрее или легче», — говорит Киндзельски. Сгусток крови обычно является первым признаком этого состояния, потому что иначе его трудно заметить. В этих случаях образ жизни может способствовать образованию тромба — например, если вы мало двигаетесь.Ваш риск выше, если вы недавно перенесли операцию или сломали кость, если вы болеете и долгое время лежите в постели или если вы долгое время путешествуете (например, во время длительных поездок на машине или самолете).
Наличие других заболеваний или состояний также может повысить ваши шансы на образование тромба. К ним относятся инсульт, паралич (неспособность двигаться), хроническое заболевание сердца, высокое кровяное давление, хирургическое вмешательство или недавнее лечение от рака. Женщины, которые принимают таблетки гормональной терапии или противозачаточные таблетки, беременны или находятся в течение первых 6 недель после родов, также подвержены более высокому риску.То же самое и с теми, кто курит или старше 60 лет. Но тромбоз глубоких вен может случиться в любом возрасте.
Вы можете предпринять простые шаги, чтобы снизить вероятность образования тромба. Если во время путешествия вы долгое время сидите, тренируйте мышцы голени. Встаньте с постели и начните двигаться, как только сможете после операции или болезни. Чем активнее вы будете, тем больше у вас шансов избежать образования тромба. Принимайте любые лекарства, которые прописывает врач, чтобы предотвратить образование тромбов после некоторых хирургических вмешательств.
Своевременная диагностика и правильное лечение могут помочь предотвратить осложнения в виде тромбов. Немедленно обратитесь к врачу, если у вас есть какие-либо признаки или симптомы тромбоза глубоких вен или тромбоэмболии легочной артерии (см. Рамку «Мудрый выбор»). Медицинский осмотр и другие тесты могут помочь врачам определить, есть ли у вас тромб.
Есть много способов лечения тромбоза глубоких вен. Терапия направлена на то, чтобы сгусток крови не увеличивался в размерах, не позволял сгустку отрываться и перемещаться в легкие или уменьшать вероятность образования нового сгустка крови.Ученые NIH продолжают исследовать новые лекарства и лучшие варианты лечения.
Если вы считаете, что у вас может быть риск тромбоза глубоких вен, проконсультируйтесь с врачом.
Как узнать, есть ли сгусток крови после операции?
Сообщается, что частота бессимптомного тромбоза глубоких вен (ТГВ) или образования тромба колеблется от 30 до 80%. Заболеваемость бессимптомным ТГВ колеблется от 0,5% до 4%. Существует множество факторов, которые могут сыграть роль в потенциальном развитии ТГВ. Тип операции, семейный анамнез, история болезни и вес — это лишь некоторые из факторов, влияющих на возможное развитие ТГВ.
Итак, какие признаки и симптомы могут указывать на образование тромба после операции? ТГВ после операции может вызвать боль или болезненность в ногах. Нога может опухнуть или стать теплой на ощупь. Возможно изменение цвета кожи или покраснение. Вены под кожей могут быть более заметными или торчащими.
Первым признаком тромба после операции могут быть симптомы внезапной боли в груди или боли при дыхании.У вас может быть одышка. Вы даже можете кашлять кровью. Эти симптомы связаны с перемещением тромба в легкие. В медицине это называется тромбоэмболией легочной артерии или ТЭЛА.
Одно из первых исследований, которое будет назначено у пациента с ТГВ, — это ультразвуковое исследование нижних конечностей. Это связано с тем, что подавляющее большинство ТГВ возникает в системе глубоких вен голени или в венах таза. Дополнительная визуализация может включать исследование ядерной медицины, называемое сканированием VQ или компьютерной томографией, которое покажет кровеносные сосуды в легких.Эти исследования проводятся, чтобы определить, есть ли у вас ПЭ. Поскольку после вмешательства на венах Центром сосудистой медицины существует вероятность развития ТГВ, всегда проводится повторное ультразвуковое исследование вен. В случае обнаружения может быть прописано лекарство для «разжижения крови» и предотвращения прогрессирования ТГВ или потенциально опасной для жизни ПЭ.
Если в какой-либо момент послеоперационного выздоровления вас беспокоит возможное образование тромба, вам необходимо связаться с вашим основным лечащим врачом или в Центре сосудистой медицины.После тщательного обсуждения ваших проблем и, возможно, медицинского осмотра, будет принято решение о дополнительных исследованиях. ТГВ может быть опасным для жизни. Никогда не следует подходить к такой проблеме выжидательно. Немедленно обратитесь за медицинской помощью.
Сгусток крови после удаления зуба: 8 из наиболее часто задаваемых вопросов
Мы понимаем. Говорить о сгустке крови после удаления зуба может быть довольно неприятно. Но у вас есть много вопросов, и у нас есть много ответов, так что давайте приступим к делу.
Что такое тромб после удаления зуба?Сгусток крови после удаления зуба — это способ вашего организма начать процесс заживления. Все раны сгущаются, но сгусток крови после удаления зуба немного отличается. Этот тип тромба не только сигнализирует о начале процесса заживления, но также защищает отверстие в десне от бактерий, переносимых воздухом и пищей.
Сгустки крови состоят из тромбоцитов и клеток крови (белых и красных). Включенные в гель, эти вещества привлекают другие клетки, вырабатывающие химические вещества, которые начинают восстанавливать ткань десен уже через 12 часов после экстракции.
Как выглядит сгусток крови после удаления зуба?Что ж, это похоже на то, что вы можете себе представить, только более влажное. Сгусток крови после удаления зуба напоминает влажный красный струп, который постепенно уменьшается по мере заживления.
Здесь вы можете увидеть больше фотографий сгустков крови после удаления зуба на разных стадиях заживления. Следующая фотография сделана пациентом через час после операции.
Сколько времени нужно, чтобы после удаления зуба образовался сгусток?Место удаления начнет свертываться в первый день после удаления зуба.
В течение 24 часов после экстракции кровотечение остановится и начнет формироваться сгусток.
Как долго остается сгусток крови после удаления зуба?Сгусток крови существует столько, сколько требуется, чтобы ткань десны полностью закрылась вокруг раны.
Вы все еще можете чувствовать вмятину в десне, но рана практически зажила. Как правило, швы можно снять в течение семи-десяти дней после удаления зуба, после чего сгусток крови после удаления зуба должен исчезнуть.
Что произойдет, если после удаления зуба выйдет сгусток крови?Если у вас выходит сгусток крови после удаления зуба, вы можете почувствовать боль из-за сухости лунок. Сухие лунки — это заболевание зубов, которое возникает при обнажении нервов и костей после удаления зуба.
При преждевременном смещении тромба десны могут стать болезненными и опухшими. Кроме того, пища может застрять в месте удаления, вызывая не только боль, но и боль, которая излучается в лицо.Если не лечить, открытая лунка может не зажить должным образом или может быть инфицирована.
Сухие лунки — наиболее частое осложнение при удалении зуба, особенно при удалении зуба мудрости. Обязательно поговорите со своим стоматологом, если вы столкнетесь с этим.
Как я узнаю, выпал ли сгусток крови?Если у вас появятся сухие лунки, боль даст вам понять, что ваша рана больше не защищена.
Припухлость также является признаком потери сгустка крови, как и привкус крови во рту.
Что делать, если выпал сгусток крови после удаления зуба?Да. Немедленно свяжитесь со своим стоматологом и назначьте осмотр.
Если боль сильная, возможно, вам потребуется обратиться к стоматологу неотложной помощи для лечения.
Как защитить тромб после удаления зуба?Лучший способ защитить сгусток крови после удаления зуба — следовать всем инструкциям стоматолога по выздоровлению.
В целом, следующие рекомендации — хорошее начало.
Давите на место удаления.Ваш стоматолог попросит вас прикусить марлю, чтобы остановить кровотечение. Сгусток не может образоваться, пока кровотечение не прекратится, поэтому прикусывайте, как указано, обычно в течение 30-45 минут после удаления.
Если кровотечение не остановилось, замените марлевую салфетку и слегка надавите еще на два часа.
УспокойтесьВ день извлечения постарайтесь расслабиться.Никакой энергичной деятельности и, конечно же, ничего, что двигало бы вашу голову ниже уровня сердца (никаких собак, обращенных вниз, йоги!).
Даже если у вас крепкое здоровье и удаление зуба является обычным делом, вы не знаете, как ваше тело отреагирует. Возьмите оставшуюся часть выходного дня и постарайтесь ограничить активную активность как минимум на 48 часов.
Помогите вашему сгустку сформироватьсяКак только кровотечение остановится, и вы посвятите себя свободному дню, начинается настоящая работа. Пора помочь своему телу образовать сгусток.Лучший способ сделать это — избегать любых действий, которые создают вакуум или ощущение сосания во рту. Вот как это сделать.
- Не плевать
- Не использовать соломинку
- Не курить как минимум семь дней (или воспользоваться этой возможностью, чтобы вообще бросить)
- Не полощите рот слюной или жидкостью в течение 72 часов
- Не чистить зубы в течение 72 часов (вместо этого осторожно промыть соленой водой)
- Не жевать место удаления
Боль и отек — это нормально, особенно в этом случае ретинированных зубов мудрости.Снимите отек, прикладывая пакет со льдом на 20 минут и перерыв на 20 минут в течение первых 24 часов (когда вы бодрствуете). Если ваш стоматолог прописал обезболивающее, примите его в соответствии с указаниями, особенно первую дозу, когда анестетик после операции еще не полностью закончился. После того, как ваш рецепт закончится, вы можете принимать ибупрофен в соответствии с указаниями, но избегайте аспирина или других разжижающих кровь лекарств (по указанию).
Придерживайтесь диеты, состоящей из мягких продуктовПоскольку набухание достигает пика на второй день после экстракции, последнее, что вы можете делать, это жевать.Придерживайтесь диеты, состоящей из мягкой пищи, и избегайте жевания чего-либо на месте удаления или рядом с ним. Супы, йогурт, яблочное пюре, полента, картофельное пюре или фасоль и мороженое — все это сытные варианты. Когда опухоль спадет, вы можете добавлять больше продуктов, в том числе мягкую пасту и хорошо приготовленные овощи.
Самое важное, что нужно помнить, — это следовать указаниям стоматолога и расслабляться в дни после удаления зуба. Два дня строгого отдыха могут иметь большое значение для правильного образования тромба после удаления зуба.

